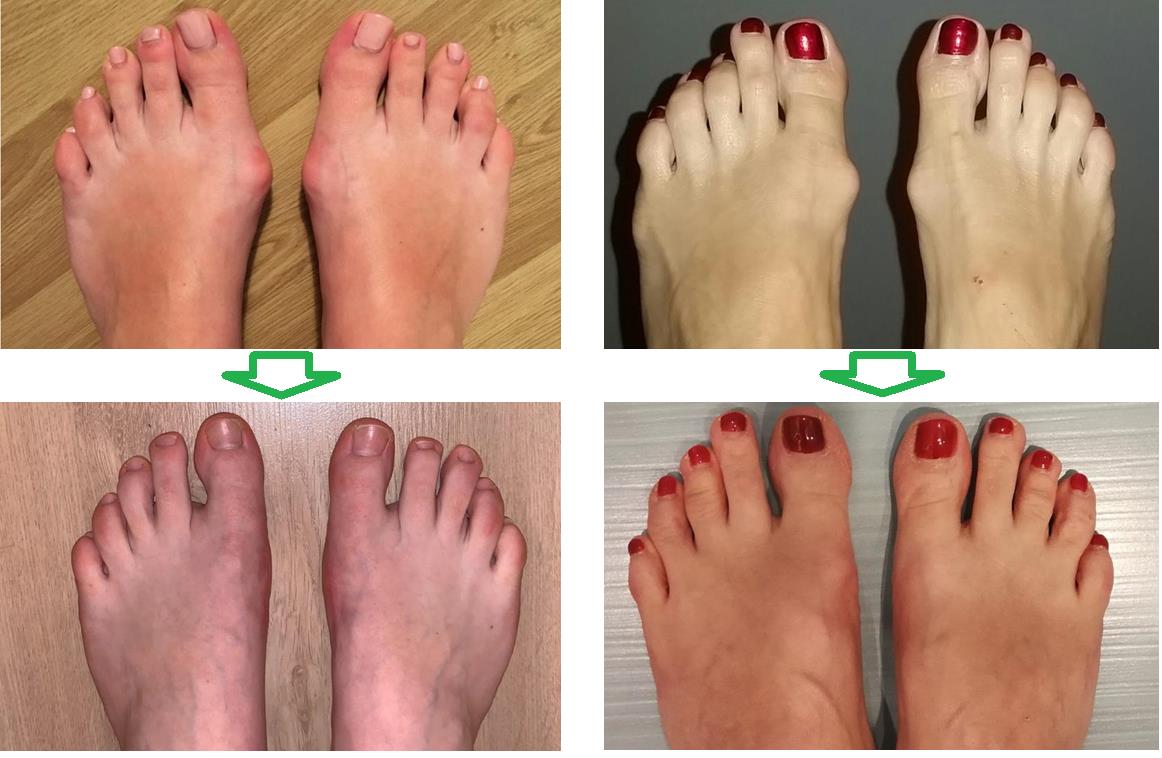
Растет косточка на ноге – почему и что делать?
Вальгусная деформация стопы (Hallux valgus) — одна из самых распространенных ортопедических патологий. Она проявляется ростом «косточки» на стопе у основания большого пальца. Этот дефект встречается у 60% взрослых, реже — у детей. Женщины страдают от вальгусной деформации в 10 раз чаще, чем мужчины. В чем причины Hallux valgus и что делать с шишкой на стопе? Рассказывают наши специалисты.
Вальгусная деформация — особая форма поперечного плоскостопия, для которой характерно искривление большого пальца ноги. Искривление приводит к изменению формы передней части стопы: она расширяется и разворачивается наружу. Рост костного нароста провоцируется отклонением большого пальца от других.
Причины образования косточки на стопе
Вальгусный дефект развивается медленно. Минусов в этом больше, чем плюсов: болезнь сложно поймать на ранних стадиях. Сначала становится неудобной привычная обувь, потом начинают болеть стопы. Главный симптом Hallux valgus — отклонение большого пальца кнаружи с образование костяного нароста у основания — тоже проявляется постепенно. Где первопричина?
Самый значительный процент среди больных вальгусной деформацией составляют женщины старше 30 лет. Еще не догадались почему? Верно, все дело в обуви. Если вы день за днем носите обувь на высоком каблуке и/или с узким носком, то шансы на образование косточки у вас высоки.
Кроме того, причинами заболевания может быть:
- врожденная слабость соединительной ткани;
- лишний вес — он увеличивает нагрузку на стопы;
- наследственная предрасположенность;
- малоподвижный образ жизни из-за сидячей работы и ослабления мышц ног;
- плоскостопие;
- травмы суставов стопы;
- занятия балетом и спортивными танцами — из-за частого передвижения на носочках.
Что делать, если растет косточка на стопе?
Проблемы у обладателей злосчастной косточки не только косметические. Больные часто жалуются, что им сложно подобрать обувь, что ноги быстро устают при ходьбе. Кроме того, вальгусная деформация стоп часто сопровождается такими неприятностями, как образование болезненных мозолей и натоптышей. Вывод? Что-то делать надо обязательно.
Сразу скажем, ответ на вопрос вроде «Можно ли вылечить косточку на ноге йодом?» отрицательный. Это касается и других домашних средств, они могут только на время уменьшить болезненные ощущения.
Первый шаг — визит к врачу-ортопеду. Он проведет необходимую диагностику и назначит лечение, которое может быть консервативным или оперативным. Сегодня в арсенале медиков есть достаточно средств, которые позволяют обойтись без операции. Хирургическое вмешательство необходимо только в совсем запущенных случаях.
Лечение вальгусного дефекта длительное и непростое. Заключается оно в подборе правильных ортопедических стелек, назначении физиотерапии, противовоспалительных и обезболивающих препаратов, сеансах массажа. Кроме того, врач порекомендует комплекс лечебной физкультуры. Чтобы терапия быстрее привела к результатам, желательно обратиться в клинику на ранних стадиях заболевания.
Что может сделать сам пациент?
От пациента тоже многое зависит. Хорошей поддержкой лечению станет:
- ношение удобной, не узкой обуви на невысоком каблуке;
- постоянное использование ортопедических стелек;
- чередование активности и отдыха — особенно актуально для тех, кто работает на ногах;
- при необходимости снижение веса.
Эти меры хороши и для профилактики вальгусной деформации. Еще одна полезность напоследок: на состоянии стоп хорошо сказывается хождение босиком по гальке, песку, неровным поверхностям.
Получить профессиональную помощь при вальгусной деформации стопы можно в нашем медицинском центре. Приходите, в диагностике и лечении косточки на ноге мы используем современные методы с доказанной эффективностью!
Наросты на пальцах стоп (косточки, шишки) причины, способы диагностики и лечения
Наросты на пальцах стоп — области, в которых происходит смещение плюсневой кости. В нормальном физиологическом положении плюсневые кости должны находиться параллельно друг другу, а когда они меняют угол наклона, появляются неэстетичные выпирания — шишки. Степень визуальной выраженности деформации и интенсивности симптомов зависит от того, насколько сильно отклонилась кость. По этому признаку выделяют 4 стадии патологии:
I — смещение не достигает 20 градусов, дискомфорт отсутствует;
II — смещение приближается к градусам, ноги ноют после долгой ходьбы;
III — отклонение составляет не более 50 градусов, при ходьбе часто возникает боль, трудно подобрать обувь;
IV — кость отклоняется более чем на 50 градусов, происходит деформация стопы и других пальцев, болевой синдром сохраняется даже в состоянии покоя.
В группу риска развития проблемы входят спортсмены, женщины, которые постоянно носят неудобную обувь, люди со стоячей работой. Чтобы не допустить постоянной боли и деформации стопы из-за шишек, важно своевременно обратиться ортопеду и пройти назначенный курс лечения.
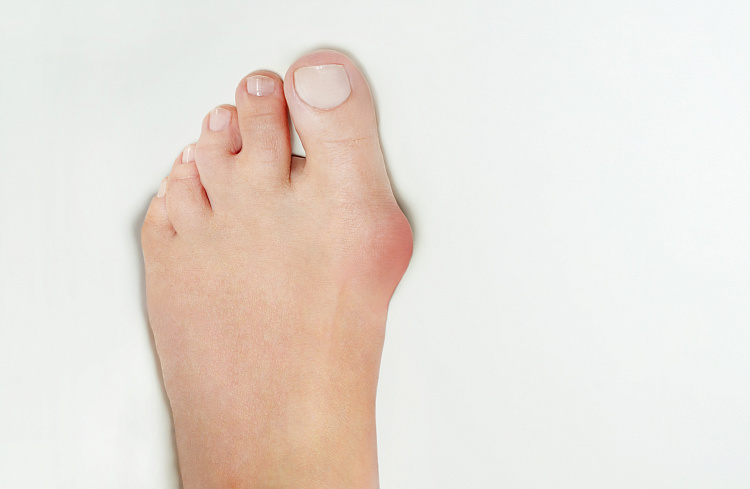
Причины появления шишек на пальцах ног
- Заболевания. В эту группу причин входит подагра, артроз, гигрома, деформация Тейлора и другие недуги. При них наросты могут быть воспалительными и невоспалительными.
- Стоячая работа. Проблема часто беспокоит продавцов, парикмахеров, бариста, учителей и представителей других профессий, которые находятся на ногах больше 8 часов в день и подвергают стопы чрезмерной нагрузке.
- Занятия спортом. В группу риска входят профессиональные спортсмены, которые занимаются футболом, бегом, велоспортом и другими видами спорта, где нагрузке подвергаются преимущественно ноги.
- Ношение неудобной обуви. Туфли с узкими носами, на высоком каблуке или с неудобной колодкой приводят к тому, что нагрузка на стопу возрастает и распределяется неравномерно. Если носить неудобную обувь регулярно, это может спровоцировать деформацию плюсневых костей, появление наростов и болевого синдрома.
- Гормональная перестройка. На прочность костных структур влияют гормоны. Когда в организме происходят гормональные колебания при беременности, климаксе или подростковой перестройке организма, это может привести к деформации костных структур ступни.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Типы наростов на пальцах стоп
В зависимости от локализации шишек и характера деформации структур ступни, выделяют следующие виды наростов:
При вальгусной деформации
При патологии происходит искривление плюсне-фалангового сустава первого пальца, при котором происходит постепенная деформация и отклонение других пальцев стопы. Патология хорошо заметна визуально даже на ранних стадиях. её можно выявить по характерной шишке на большом пальце, который отклоняется кнаружи.
При деформации Тейлора, гигроме и артрозе
Если косточка выпирает на мизинце, пациенту диагностируют деформацию Тейлора — заболевание, которое поражает фаланги пятого пальца и сопровождается варусной деформацией. Из-за заболевания сам палец отклоняется внутрь, а сустав — наружу.
Шишки на пальцах ног могут образоваться также из-за дегенеративных изменений сочленений. В таких случаях развиваются остеофиты, которые чаще всего локализуются на своде стопы. Проблему провоцируют бурситы и артриты.
При гигроме появляются неболезненные шишки, которые могут доставлять дискомфорт только из-за больших размеров. Они могут локализоваться на тыльной стороне ступни, а также под коленями и в области голеностопа.
При подагре, бурсите, полиартрите
Для бурсита характерно размещение шишек на ногах сверху пальцев и под ними. Если наросты локализуются на всех фалангах, кроме мизинца и большого пальца, пациенту диагностируют полиартрит мелких суставов. В различных участках ступни могут образоваться шишки невоспалительного характера — подагрические тофусы. Они появляются из-за отложений солей мочевой кислоты.
Методы диагностики
Чтобы обнаружить наросты на ногах, оценить их размеры и локализацию, врач проводит медицинский осмотр. Для определения причин появления шишек специалист проводит пациента на лабораторные анализы и аппаратную диагностику. В клинике ЦМРТ врачи ставят диагнозы при помощи следующих видов инструментальных исследований:
Шишки на пальцах ног

Шишки на пальцах ног — это проявление различных заболеваний и сложных деформаций стопы. Несмотря на общие черты всех этих «шишек» — на пальце или на ступне что-то начинает выпирать, причины появления «косточек» абсолютно разные, и соответственно, лечение их совершено разное.
В независимости от этиологии, все «шишки» причиняют косметический дефект, доставляют боль, мешают ношению обуви.
При некоторых «косточках» консервативные методы лечения достаточны и не требуется хирургическое лечение. При других – оперативные методы лечения являются единственным решением проблемы.
Эффективность лечения зависит от точности диагностики и выбора правильного метода лечения. Неправильная диагностика и методы лечения могут гарантировать только потерю вашего времени и денег, а иногда и здоровья.
Ознакомьтесь с разными видами «шишек» и с некоторыми заболеваниями, при которых возможно их образование.
1. Шишки в области I плюснефалангового сустава, образованные остеофитами.
Hallux valgus
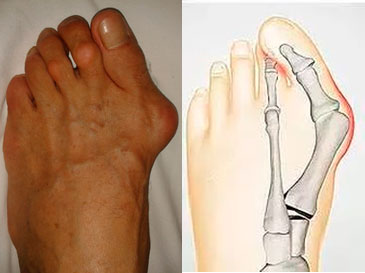 |
||
| а. Внешний вид стопы | б. натоптыши на подошве стопы | |
|---|---|---|
Это самая частая причина появления шишки. Она сопровождается с опущением сводов ступни. Косточка при вальгусной деформации имеет следующие особенности:
- твердая, неподвижная, увеличивается в размерах медленно;
- быстрое увеличение размеров косточки связано с развитием бурсита;
- располагается у основания I пальца;
- первый палец отклонён кнаружи;
- на подошве стопы могут образоваться омозолелости (натоптыши);
- часто наблюдается деформация 2 пальца.
Артроз I плюснефалангового сустава
По периметру суставных поверхностей I плюсневой кости и основания проксимальной фаланги I пальца образуются костные разрастания.
- «косточка» образуется по большей части в области головки I плюсневой кости на тыльной стороне ступни, но остеофиты могут быть по всему периметру сустава;
- I плюснефаланговый сустав в основном деформируется изолированно.
- прежде всего ограничиваются движения в суставе, а в дальнейшем могут вовсе и отсутствовать;
- пациенты чувствуют сильную боль, которая со временем становится постоянной.
| а. вид стопы сбоку | б. вид стопы сверху |
|---|---|
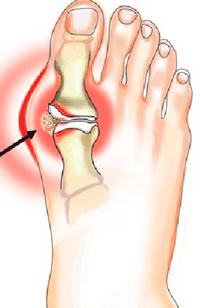 |
|
| в. рентгенограмма стопы | г. изменения сустава |
| «Шишка» при артрозе плюснефалангового сустава | |
2. Мягкотканые шишки в области I плюснефалангового сустава
Характерные особенности: мягкая, подвижная, болезненная, тёплая на ощупь, быстро может увеличиться в размерах.
Бурсит слизистой сумки плюснефалангового сустава
Чаще всего это заболевание появляется, когда имеются костнче наросты в области I плюснефалангового сустава. Иногда оно может развиваться самостоятельно, например, когда при ношении тесной обуви слизистая сумка хронически травмируется, трется об обувь.
Артрит первого плюснефалангового сустава
При артрите «шишка» образуется за счет воспаленных мягких тканей, отека, увеличения количества синовиальной жидкости. Чаще всего причинами артритов являются подагра, инфекционные заболевания (реактивный артрит), системные заболевания (ревматоидный артрит). Характерные симптомы «шишки» при артритах:
3. Шишки на 2-4 пальцах стоп
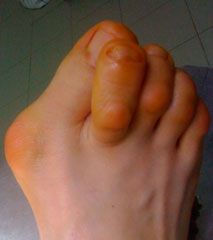
Шишки на 2-4 пальцах стопы – это результат молоткообразной, когтеобразной и молоточкообразной деформации пальцев. Отличительные особенности:
- она всегда образуется головкой проксимальной или дистальной фаланги пальца и костными наростами. Иногда объем «косточки» увеличивается за счет воспаления мягких тканей;
- она всегда располагается на тыльной поверхности пальца в области проксимального либо дистального межфалангового суставов;
 |
||
| Молоткообразная деформация пальцев, вид стопы сверху и сбоку | ||
|---|---|---|
4. Деформация тейлора (портного)
Деформация тейлора характеризируется варусным отклонением V пальца и вальгусным отклонением пятой плюсневой кости.
Характерные признаки «шишки» на стопе:
- располагается у основания мизинца;
- пятый палец отклонён кнутри, в некоторых случаях еще и кверху;
- «шишка» резко увеличивается в размерах, становиться болезненным, когда развивается бурсит слизистой сумки пятого плюснефалангового сустава.
| «Шишки» и рентгенограмма стопы при деформации тейлора | ||
|---|---|---|
5. Артроз суставов предплюсны
Суставы предплюсны образуются между костями среднего отдела стопы. Средний отдел стопы постоянно переносит большие нагрузки во время ходьбы и бега, травмируется (микротравмы).
Суставные поверхности при этом повреждаются, хрящ истончается, со временем появляются остеофиты (костные наросты) – развивается артроз.
6. Гигрома стопы
Гигрома – это «грыжа» суставной капсулы или сухожильного влагалища. Выпячивание может образоваться на тыльной поверхности стопы от голеностопа до пальцев.
Особенности гигромы на ступне:
- Образуется на тыльной поверхности стопы. Гигромы на подошвенной поверхности стопы – это скорее исключение.
- В начале возникновения периодически появляется и исчезает, затем становится постоянной.
- Безболезненная, плотной или мягко-эластичной консистенции, часто подвижная.
- При натирании с обувью могут появляться признаки воспаления: покраснение, боль, отечность.
- При ношении узкой обуви причиняет дискомфорт, боль.
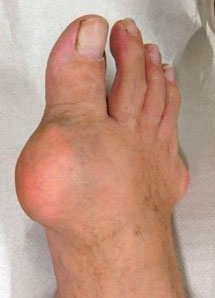
7. Подагрический тофус
Подагра – заболевание, связанное с нарушением пуринового обмена. Тофусы при подагре – это отложения солей мочевой кислоты в тканях.
- Подагрой чаще болеют мужчины, и основной причиной обращения к ортопеду являются тофусы;
- расположение тофусов сильно колеблется: от пальцев ступни до ушных раковин.
- размер их варьируется — от нескольких миллиметров до гигантских размеров;
- тофусные опухоли плотные и безболезненные;
- при хронической травматизации обувью, они могут воспаляться, инфицироваться и нагнаиваться;
- когда тофусы вскрываются, при этом из них выделяется белая масса (кристаллы уратов);
- 15-20% больных подагрой – носители уратных камней.
 |
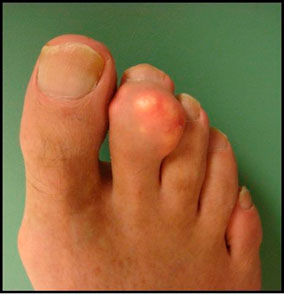 |
| Внешний вид стопы при подагрических тофусах | |
|---|---|
Тактика лечения:
- После консервативной терапии и стабилизации уровня урикемии показано удаление тофусов.
- Операции предпочтительно выполнять при небольших величинах тофусных опухолей, не дожидаясь роста их или гнойносвищевых осложнений.
- Операции носят местнопластический характер и индивидуальны в зависимости от величины и локализации тофуса.
Как поступить? Самолечение или помощь ортопеда?
Узнав, какими разными могут быть «шишки» на стопах, можно понять, что и лечение разное!
Для лечения в одних случаях достаточно применять физиотерапию, мази и подобрать комфортную обувь, в лечении других надо обязательно лечить основную болезнь, проявление которой — «косточка», в-третьих – необходима хирургическая коррекция деформации и удаление костного нароста.
Однако очень многие вместо того, что бы обратиться к квалифицированному ортопеду для точной диагностики заболевания (шишки)и правильного лечения, ищут лёгкие способы убрать «косточку». А предложений, по лечению «шишек» существует очень много – от чудодействующих лекарств и мазей до насекомых и мочи.
Современная медицина, конечно, не отрицает эффективность народного лечения в определенных случаях, но для их правильного применения, обязательно знать, что мы лечим. Также надо понимать, что две и более болезни могут сочетаться.
Увы, часто мы желаемое воспринимаем за действительное. Чтобы разобраться в причинах болезни и принимать эффективные методы лечения, недопустимо самолечение.
Квалифицированный ортопед поможет Вам избавиться от вашего заболевания (шишки) быстро, без потери вашего времени и без ущерба вашему здоровью.
Видеоотзыв
Болит косточка на большом пальце ноги и растет — что делать, причины, лечение
Косточка на большом пальце ноги чаще появляется у женщин в возрасте старше 30 лет. Она доставляет не только косметический, но и физический дискомфорт. На нее редко обращают внимание, пока шишка не начинает расти и болеть. Именно когда она достигает внушительных размеров, мешает при выборе обуви или воспаляется, пациент обращается за лечением к врачу. Но нужно понимать, чем раньше начать лечение, тем лучших результатов удастся достичь.

Что собой представляет косточка на большом пальце?
Косточка или, как ее еще принято называть в народе, шишка — это искривление большого пальца ноги. В медицине она имеет название вальгусная деформация. Это заболевание, при котором происходит деформирование сустава. Сначала в патологический процесс вовлекается только большой палец, но по мере прогрессирования патологии страдают и другие.
Примечание! Вальгусная деформация стопы — одна из самых распространенных ортопедических патологий. Шишка на стопе у основания большого пальца встречается у 60% взрослых, причем у женщин эту проблему диагностируют в 10 раз чаще, чем у мужчин.
Появление вальгусной деформации (халюс вальгуса) сопровождается дискомфортными ощущениями, интенсивность которых возрастает по мере роста косточки, а точнее по степени искривления пальца.
На ранних стадиях, помимо визуального дефекта, появляется покраснение и отек. Уже на этом этапе стоит обращаться в больницу. Консервативное лечение позволяет остановить рост болезненной шишки. Если же бездействовать, то сустав продолжит деформироваться, как результат появятся такие симптомы:
- возникает постоянная боль ноющего характера, которая усиливается во время ходьбы и становится просто невыносимой;
- сустав воспаляется, припухает;
- шишка на пальце становится еще больше, из-за чего ранее удобная обувь начинает давить.
В запущенных случаях косточка сильно болит даже в состоянии покоя, деформация затрагивает другие пальцы.
Стадии вальгусной деформации:
- I — угол искривления составляет не более 20⁰, помимо проблем эстетического плана, есть небольшая припухлость и покраснение;
- II — смещение достигает 20-30 ⁰, во время длительной ходьбы появляются болевые ощущения;
- III — угол деформации увеличивается до 30-50 ⁰, шишка болит не только во время движения, но и в состоянии покоя, она увеличивается, поэтому возникают трудности при выборе обуви;
- IV — происходит смещение более чем на 50 ⁰, последней стадии присущи следующие симптомы: усталость в стопах, быстрый рост косточки, сильная боль, воспаление, деформация суставов на других пальцах.
На последней стадии боль и дискомфорт во время ходьбы настолько выражены, что пациент просто вынужден обратиться за медицинской помощью. Однако в запущенных случаях консервативное лечение не поможет, требуется хирургическое вмешательство.
Причины появления косточки на большом пальце
Чтобы навсегда избавиться от данной ортопедической патологии, следует понять почему она появилась и исключить действие провоцирующего фактора в будущем.
Основная причина халюс вальгуса — это неправильно подобранная обувь. Слишком высокий каблук, узкая передняя часть, жесткий материал, неподходящий размер способствуют деформации стопы и выпиранию фаланга большого пальца наружу.
Другие причины возникновения шишки:
- плоскостопие;
- остеопороз;
- рахит;
- артроз, артрит;
- подагра;
- травмы стопы;
- эндокринные заболевания;
- гормональные нарушения;
- аутоиммунные заболевания: ревматоидный артрит, системная красная волчанка;
- наследственная предрасположенность;
- лишний вес;
- профессиональная деятельность, связанная с ежедневной большой нагрузкой на ноги.
В группе риска находятся женщины в преклонном возрасте, поскольку из-за возрастных изменений хрящевой ткани они подвержены заболеваниям суставов.
Почему косточка растет и болит?
Говорить, что косточка у основания большого пальца растет, не совсем правильно. На самом деле никакого костного нароста нет. Шишка является следствием смещения первой плюсневой кости во внутреннюю сторону. Чем больше степень деформации, тем сильнее выпирает косточка.
Когда возникают болевые ощущения, то нужно понимать, что болит не шишка на пальце, а сам плюснефаланговый сустав. Из-за повышенной нагрузки и трения он воспаляется.
Если косточка растет и болит, значит болезнь прогрессирует, приобретает более тяжелое течение. Необходимо как можно быстрее начать лечение, пока оно еще эффективно.
Лечение шишки на большом пальце
Методы лечения подбирает врач-ортопед, в зависимости от степени вальгусной деформации. Можно предположить, что косточку легко убрать на начальной стадии, просто удалив ее. Но это не так. Как уже говорилось выше, косточка — это не лишнее костной образование, а часть плюсневой кости, которая выпирает наружу. Процедура хирургического иссечения кости достаточно сложная, требует длительного периода восстановления.
Лечение может быть консервативным или оперативным.
Консервативная терапия
В арсенале медиков есть огромное количество эффективных методов лечения шишки на большом пальце без операции:
- Медикаменты. Для уменьшения боли и воспаления назначают нестероидные противовоспалительные средства, обезболивающие препараты. При артрозе сустава требуются хондропротекторы.
- Физиотерапия, массаж. Эффективны в сочетании с медикаментозным лечением и ЛФК.
- Лечебная физкультура. Комплекс упражнений помогает разгрузить сустав, избавиться от боли.
- Ношение ортопедической обуви, стелек. С их помощью правильно распределяется нагрузка на стопу, снимается напряжение с суставов.
- Использование ортопедических приспособлений. На начальных стадиях применяют бандаж, специальные пластины, корректоры. Ортопедические приспособления не воздействуют на причину, но могут остановить прогрессирование деформации.
Консервативная терапия наиболее эффективна на ранних стадиях. Однако пациенту следует набраться терпения, поскольку лечение длительное и непростое. Обязательно нужно соблюдать профилактические мероприятия по недопущению увеличения угла деформации.
Некоторые пациенты пытаются избавиться от косточки на большом пальце с помощью средств народной медицины, смазывают ее йодом, прикладывают картофельный или капустный компресс. Однако такие методы лечения эффективны лишь в отношении боли и воспаления, саму деформацию с их помощью невозможно устранить.
Операция
Хирургическое вмешательство требуется в запущенных случаях. В ходе операции удаляют часть кости, производят пластику сухожилий и связок вокруг сустава, по необходимости фиксируют пораженное суставное сочленение специальными металлическими пластинами. После вмешательства пациента ожидает длительный период реабилитации, который может длиться до полугода.
Даже после операции существует вероятность рецидива, поэтому нужно обязательно соблюдать меры профилактики. Необходимо носить только ортопедическую обувь, правильно питаться, поддерживать нормальный вес, отказаться от вредных привычек, контролировать уровень физической активности в течение дня, делать упражнения лечебной гимнастики для стоп.
Косточка на мизинце
Стопа портного, или деформация Тейлора, – распространенная ортопедическая патология, при которой происходит разрастание головки пятой плюсневой кости. Вид вальгусной деформации часто осложняется воспалением сустава, болью (метатарзалгия) и отеком, приводит к нарушению походки и скованности движений. Это требует хирургического лечения, удаления гипертрофированной капсулы.
Особенности
При болезненной выпуклости на наружной части стопы у основания мизинца ортопеды диагностируют деформацию Тейлора, или «болезнь портных». Впервые подробное описание и диагностику провел американский специалист Х. Дэвис в 1949 году, отметив полную идентичность развитию Hallux Valgus.
Воспаленный участок формируется на латеральной поверхности головки кости мизинца, заставляя отклоняться палец внутрь. Боль может отдавать в латеральную часть стопы, провоцировать воспаление связочного аппарата, костной и хрящевой ткани. Характерные особенности:
- передний отдел стопы расширяется, увеличивается угол между 4-м и 5-м пальцами;
- мизинец приобретает форму дуги, при варусном подвиде может накладываться на безымянный крестообразно;
- на внешней стороне формируется «косточка».
Длительное время патология развивается бессимптомно. Ступня постепенно увеличивается в объеме за счет нароста, увеличения четвертого межплюсневого угла. Консервативное лечение устраняет болезнь только на начальной стадии. В большинстве случаев проводится оперативное вмешательство разными методами.
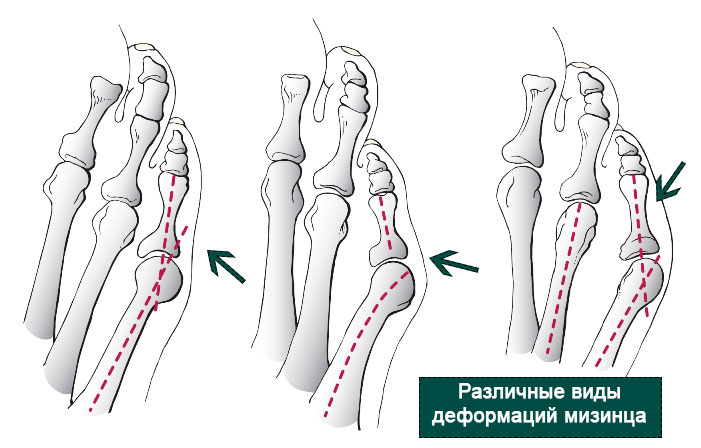
Причины
Заболевание встречается не часто, но не является редкой патологией. В большинстве случаев появление болезненного нароста ортопеды связывают с генетической предрасположенностью и наследственными факторами риска. У многих пациентов образование наблюдается на двух ногах одновременно.
При диагностике причины деформации Тейлора условно делятся на несколько видов:
- Посттравматические. Нарост формируется после перелома, неправильного срастания костей, на фоне частых подвывихов и вывихов.
- Структурные. Причины связаны с аномальным нарушением при внутриутробном формировании свода стопы. Генетически слабый связочный аппарат не удерживает пальцы в правильном положении при ходьбе или беге. Патологическое перераспределение нагрузки провоцирует расширение переднего отдела, его деформацию.
- Функциональные. Врожденные или приобретенные особенности походки, при которых основная нагрузка наружный отдел. Проблему усиливает ношение тесной или узкой обуви.
Пятая плюсневая кость часто деформируется на фоне врожденного косолапия, патологического отсутствия мелких костей в области мизинца. В ответ на повышенную нагрузку происходят разрастание головки кости, изменения в структуре хрящевой ткани.
Основные факторы, повышающие риск развития болезни:
- остеопороз;
- рахит;
- воспалительные заболевания суставов;
- лишний вес;
- аномальное строение стопы;
- отсутствие физической нагрузки, малоподвижный образ жизни;
- системные заболевания соединительной ткани;
- нарушение выработки коллагена в организме.
К формированию наростов приводит аномальное строение мизинца, включая молотковидную или гантелевидную форму костей. В группе риска – люди, в анамнезе которых присутствует детский церебральный паралич, контрактура Ледерхоза и менингит.
Внешней причиной деформации может стать ношение тесной обуви с узкими носками и высоким каблуком. Такие туфли соединяют пальцы ног, неправильно перераспределяют нагрузку стопу, провоцируют расхождение плюсневых костей веером, деформируют головку.
Симптомы и признаки

На начальной стадии образование у пятого пальца практически незаметно. По мере роста наблюдаются следующие симптомы:
- пульсирующая боль, жжение и дискомфорт, которые усиливаются при ходьбе или активных движениях;
- ноющие боли в положении покоя;
- проблемы при выборе обуви из-за расширения стопы;
- болезненный мозоль у основания мизинца;
- отечность;
- покраснение кожи;
- появление натоптышей.
Анатомические изменения в строении стопы приводят к сильным болям, заставляя человека менять походку. Нередко сустав приобретает молоткообразную форму, мизинец заходит на четвертый палец,
Показания для проведения операции
На начальной стадии снизить нагрузку на пораженный сустав и уменьшить боль помогает консервативная терапия. Но полностью избавиться от деформации можно только с помощью оперативного вмешательства. Среди основных показаний к проведению резекции:
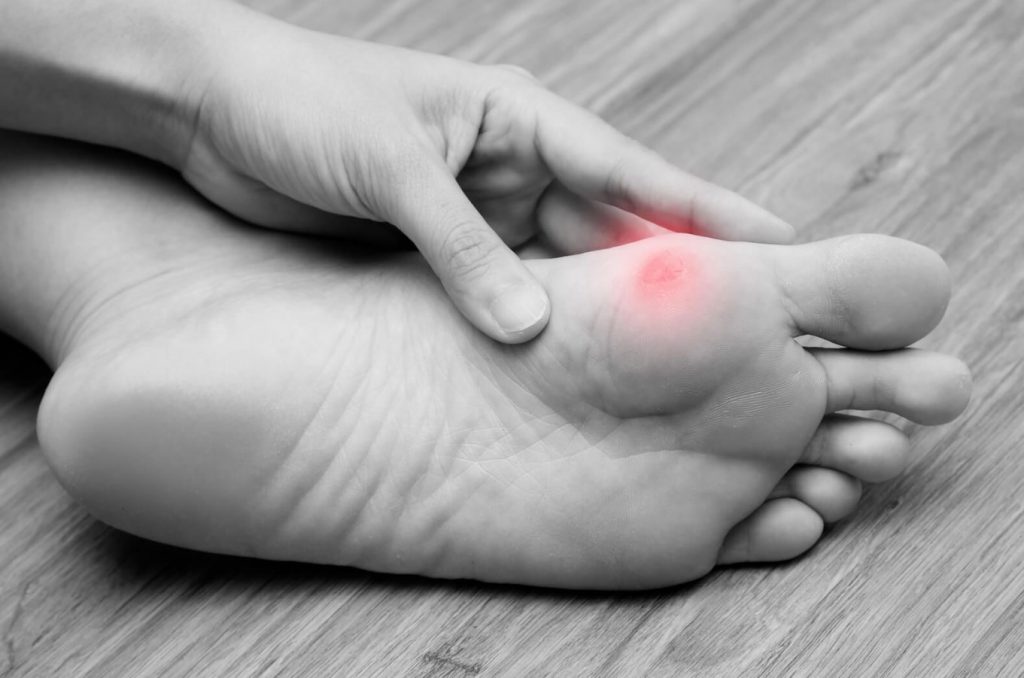
- непроходящие мозоли, перерастающие в гнойные раны, язвы, угрожающие сепсисом, некрозом кожного покрова;
- потеря эластичности связочного аппарата, невозможность согнуть или разогнуть мизинец;
- потеря опоры на стопу, при которой человеку сложно стоять или ходить;
- частые рецидивы гнойного бурсита;
- потеря чувствительности при поражении нервных окончаний.
Деформация Тейлора приводит к снижению качества жизни. Боль ограничивает подвижность, приводит к инвалидности в молодом возрасте. Непроходящий воспалительный процесс провоцирует разрушение хрящевых пластин, ускоряет развитие остеоартроза.
Основное показание к оперативному удалению костного нароста – результаты рентгенографии. При получении снимка ортопед замеряет величину угла между 4 и 5 пальцами, величину головки сустава. На выбор тактики может повлиять степень выраженности деформации, наличие плоскостопия или косолапия у пациента, развитие бурсита и других воспалительных процессов.
Особенности при проведении операций
Механизм развития патологии Тейлора или болезни портных во многом зеркально отражает патогенез вальгусной деформации большого пальца стопы при Hallux Valgus. это позволяет хирургам использовать идентичные методики лечения и проведения операций.
Цель хирургического вмешательства – восстановить биомеханические связи в переднем отделе стопы, улучшить состояние связочного аппарата, устранить эстетический дефект. Необходимо убрать вальгусную деформацию пятой плюсневой кости, вернуть в естественное положение параболу положения мизинца.
Преимущества миниинвазивных методик
При раннем обращении в 80% случаев хирурги назначают малотравматичные операции на стопе. Работа проводится через небольшие надрезы или точечные проколы. Преимущества методик:
- позволяют исправлять сложные деформации за одну процедуру;
- дают предсказуемые результаты;
- одновременно можно оперировать две ступни;
- при чрезкожной методике пациент может становиться на ноги и свободно передвигаться с первого дня;
- не требуется наложение гипсовой повязки или применение костылей.
Миниинвазивные операции относятся к сфере узкой специализации, проводятся хирургами-ортопедами высокой квалификации с применением специальной технической базы.
Операции при деформации Тейлора занимают от 25 минут до часа, могут одновременно выполняться на двух ногах. В большинстве случаев не наблюдается обильной кровопотери, что сокращает период реабилитации.
Основные виды операций
При диагностированной патологии Тейлора врачи предлагают следующие варианты оперативного удаления болезненного дефекта:
- дистальные остеотомии (при 1-м и 2-м типах заболевания);
- остеотомии на уровне диафиза кости (при 2-м или 3-м типе);
- операции в проксимальном отделе при выраженной деформации 4-го и 5-го типов.
В последнем случае наиболее популярны и эффективны: дистальная поперечная остеотомия пятой плюсневой кости по методике Hohmann, Wilson, Mitchel, Helal и дистальная шевронная остеотомия.
Некоторые специалисты отдают предпочтение перкутанной дистальной остеотомии (операция Остина или СHEVRON), которая выравнивает ось стопы. Методика показана при образовании молоткообразной кости, не требует вмешательства на связочном аппарате.
В большинстве случаев дополнительно проводится операция на мягких тканях. Специальная пластика предполагает иссечение части поврежденной капсулы, которая остается в растянутом положении после удаления костного экзостоза. Хирург проводит транспозицию сухожилия от основной фаланги пальца к головке плюсневой кости для ее удержания в правильном положении.
Классическое удаление экзостоза
На начальной стадии рекомендуется миниинвазивная методика, при которой хирург делает у основания пальца проколы. С помощью специального тонкого бура стачивает и удаляет костный нарост и корректирует форму головки, делает ее более естественной.
На внутренней стороне стопы через второй прокол в теле плюсневой кости делается тонкий пропил треугольной формы. Головка опускается в образовавшуюся выемку, палец принимает правильное положение относительно продольной оси. Проколы закрываются внутрикожными швами, на стопу накладывают корригирующую повязку и плотно фиксируют во время перевязки.
Операция по SERI
Миниинвазивный метод рекомендуется при 1-й и 2-й стадиях болезни Тейлора. Во время вмешательства на внешней стороне стопы выполняется небольшой разрез, через который хирург удаляет до трети головки кости. После уменьшения деформированного участка палец фиксируется в естественном положении с помощью металлических спиц небольшой длины. При этом специалист не затрагивает сухожилия, что сокращает время восстановления и заживления раны.
Характерная особенность операции по методике SERI – работа проводится через разрез длиной не более 2−4 см. Спицы удерживают головку кости в правильном положении. Постепенно формируется мышечный каркас. После полного заживления и реабилитации металлические стержни можно удалить.
CHEVRON
Шевронная остеотомия используется для устранения деформаций с 1962 года. Операция позволяет уменьшить угловые размеры и сблизить 4-ю и 5-ю кости плюсны, реконструировать их анатомическое положение. Для проведения требуется надрез не более 3−4 см.
- хирург разрезает кожу на ступне под поврежденным плюснефаланговым суставом;
- расширяет суставную капсулу и травмированные связки, иссекает усохшие при деформации волокна;
- после сжатия прооперированных связок уменьшается угол между 4-й и 5-й костями, устраняется причина патологии;
- врач делает дополнительный надрез на боковой стороне стопы, удаляет костное новообразование;
- сдвигает головку кости, фиксирует мизинец титановым болтом или скобами.
На последнем этапе операции проводится рентгеноскопия стопы: хирургу необходимо убедиться в правильном расположении плюсневых костей. Болты должны оставаться в ноге не менее 3 месяцев.
Остеотомия Scarf
При средней и тяжелой форме деформации с углом до 40° применяется скарф-остеотомия. Она позволяет устранить сильный разворот мизинца относительно стопы и продольной оси. Преимущества методики:
- позволяет врачу смещать и разворачивать костные фрагменты для достижения оптимального соединения и правильного положения;
- при необходимости легко укоротить плюсневую кость или удлинить ее при врожденной аномалии, недостатке продольной величины;
- можно сместить фрагмент вверх или вниз для коррекции нагрузки при ходьбе и снижении риска рецидива;
- хирург может одновременно устранить вальгусную деформацию у основания большого пальца, которая часто осложняет течение синдроме Тейлора.
Во время остеотомии Scarf хирург делает тонкий надрез со стороны ступни, разделяет плюсневую кость зигзагообразно (в виде буквы Z), полностью отделяя головку. С помощью титанового болта укрепляет ее в анатомически правильном положении, одновременно корректирует длину и угол между пальцами.
Во время операции дополнительно укрепляют сухожилия, при необходимости рассекают и укорачивают. Это повышает гибкость волокон, помогает удержать кость в анатомически правильном положении. все манипуляции проводятся под общей анестезией.
Операция Вейля
При выраженном плоскостопии у пациентов часто возникает молоткообразное и когтеобразное искривление 4-го пальца. Сочетание с искривлением и крестообразным наложением мизинца приводит к частичной потере опоры, нарушению походки.
Операция Бейля проводится под проводниковой или спинальной анестезией. При дополнительной коррекции вальгусной деформации большого пальца рекомендуют общий наркоз. Во время манипуляций хирург укорачивает плюсневые кости деформированных пальцев, восстанавливает их правильное направление относительно продольной оси. Это позволяет изменить нагрузку при ходьбе, устранить гипертонус разгибательного аппарата.
Открытоугольная остеоктомия
Выполняется с внутренней стороны, с сохранением костной ткани. При манипуляциях не укорачивается, а удлиняется часть плюсневой кости. Рекомендуется при врожденных патологиях и деформациях на фоне артроза. Для пластики используется фрагмент псевдоэкзостоза, который закрепляется титановыми спицами и болтами. Методика используется ограничено, часто сочетается с другими способами лечения синдрома Тейлора.
Косая диафизарная ротационная остетомия
Показана при межплюсневом угле от 12°. Хирург удаляет подошвенную поверхность головки кости мизинца в нижней части. Методика используется как крайняя мера при отсутствии эффективности от других способов лечения стопы портного. Противопоказана при плохом кровоснабжении нижней конечности, не исключает повторной деформации.
Подготовка к операции
В большинстве случаев манипуляции проводятся под спинальной анестезией. Для исключения осложнений и разработки плана хирургического вмешательства пациенту назначают следующие подготовительные процедуры:
- рентгенография стопы в двух проекциях;
- биохимический анализ крови;
- коагулограмма;
- анализы на заболевания, передающиеся половым путем, ВИЧ, гепатит С;
- УЗИ нижних конечностей;
- рентген грудной клетки и органов дыхания.
При хронических заболеваниях сердечно-сосудистой, эндокринной систем требуется дополнительная консультация и обследование профильных врачей.
Период реабилитации после операции

В первые сутки пациенту рекомендуют оставаться в клинике под наблюдением хирурга. Больному подбирают специальные ортезы – ботинки Барука, которые при ходьбе снимают нагрузку с переднего отдела и пальцев на пятку. Такую обувь необходимо носить не менее 6 недель. В тяжелой ситуации можно дополнительно опираться на костыли, ограничить физическую активность.
После операции в течение 2 недель рекомендуется:
- постельный режим;
- подкладывать под ноги подушку или валик, чтобы стимулировать отток лишней жидкости;
- при сильных болях накладывать холодные компрессы по 30 минут до 4 раз в сутки.
Для уменьшения болевого синдрома врач индивидуально подбирает препараты, рассчитывает дозировку для домашнего применения. Отечность начинает уменьшаться на 3−5-е сутки после операции. Через 14 дней рекомендуется повторно посетить хирурга для удаления накожных швов.
Через 6 недель больного направляют на повторную рентгенограмму. При выраженной положительной динамике и отсутствии противопоказаний разрешена ходьба без корригирующих ортезов с нагрузкой на пальцы стопы.
У некоторых пациентов старшего возраста отечность может сохраняться длительное время, что связано с пониженным тонусом вен конечностей. В такой ситуации назначаются лимфотропная терапия, контрастные ножные ванны.
Противопоказания к операции
Абсолютными или временными ограничениями для проведения остеотомии на ступне являются:
- остеопороз и пониженная регенерация костной ткани;
- обострение ревматоидного артрита;
- ожирение 3−4-й степеней;
- острая стадия инфекционных заболеваний.
Миниинвазивные операции разрешены при варикозном расширении вен, бурсите сустава.
Синдром Тейлора приводит к образованию у основания мизинца болезненного нароста, отеку, мозолям. Новые методы хирургического лечения позволяют избавить больного от осложнений, вернуть походке легкость.
Если растет косточка на ноге
Ортопеды отмечают, что косточка на ступне растет в основном у людей, имеющих лишний вес или генетическую предрасположенность к заболеванию, а также у любительниц изящных туфелек на высоком каблуке.
Вальгусная деформация большого пальца не только уродует стопу, но причиняет массу неудобств. Человек не может подобрать обувь, испытывает мучительные боли при ходьбе, ноги отекают, кожа в месте воспаления краснеет. А ведь вовремя проведенная профилактика или обращение к врачу на ранней стадии, полностью исключают развитие болезни.
Профилактические методы борьбы с заболеванием
- Одной из причин, почему растет косточка на большом пальце ноги, является плохая наследственность. Если у матери есть шишки на ступнях, то можно с уверенностью сказать, что дочь тоже рано или поздно столкнется с этой проблемой. Избежать развития болезни поможет простая профилактика и следование определенным правилам.
- Следить за питанием. Мочевая кислота, накапливающаяся в организме, способствует образованию солевых наростов. Поэтому следует избегать употребления продуктов с большим содержанием пурина.
- Контролировать массу тела. Большое давление на стопу, заставляющее организм человека увеличивать опору, которой и является стопа — это то, из-за чего растет косточка на стопе.
- Носить удобную обувь, в которой стопа чувствует себя комфортно. Врачи-ортопеды советуют избегать чрезмерно высоких каблуков и узких носков, так как неудобные туфли и сапоги — это как раз то, отчего растет косточка на ноге.
Но если, несмотря на все принятые меры, косточка на большом пальце ноги начала расти, следует немедленно обратиться за помощью к специалисту. Врач сделает рентген, проведет обследование, и в зависимости от полученной информации назначит лечение.
Причины, приводящие к деформации большого пальца стопы
Основные причины процесса, при котором начинает расти косточка на ноге:
- механические повреждения стопы
- нарушение обмена веществ или аллергическая реакция
- поперечное плоскостопие
- патология костей стопы
- ежедневные большие нагрузки
Остановить или притормозить рост шишек на ногах можно
- с помощью фиксаторов и стелек, народной медицины, медикаментозного лечения. Лучше всего использовать возможности комплексной терапии.
- решение проблемы хирургическим путем. Когда начинает расти косточка на ноге, важно вовремя начать лечение, потому что в запущенных случаях проблема решается только хирургическим путем с продолжительной реабилитацией.
Многие люди не обращаются за помощью к специалисту, считая растущую косточку не достойной внимания мелочью. Но когда сустав воспаляется, появляется отечность и покраснение, боль при ходьбе становится нестерпимой, человек приходит к доктору. Сустав к этому времени уже настолько деформирован, что проблему нужно решать кардинально. Целью операции является возвращение костей в правильное положение, восстановление функций стопы, устранение сопутствующих симптомов.
Этапы проведения операции:
- удаление солевого нароста (избыточной кости)
- фиксация большого пальца в нужном положении
- реставрация и стабилизация сустава.
Остеотомия — это закрепление большого пальца в правильном положении относительно стопы с помощью хирургических винтиков — самый популярный хирургический метод лечения вальгусной деформации. В некоторых случаях, появившаяся после остеотомии хромота, остается с человеком на всю жизнь. Поэтому лучше не дожидаться обострения, а записываться на прием к ортопеду при появлении первых симптомов заболевания.
Важно знать: когда растет косточка на ноге возле большого пальца — самолечение недопустимо и может привести к хромоте.
Способы лечения шишек на ногах
При вальгусной деформации врачи обычно назначают комплексное лечение, включающее: ЛФК, физиотерапию, магнито или лазеротерапию, народные средства (ванночки, отвары и прочее), массаж, мази и крема, диету.
Кстати, солевой раствор и компресс с желчью животного или птицы, являются эффективной профилактикой заболевания. А вот устранить уже выросшую косточку с помощью «бабушкиных» методов вряд ли получится.
Многие люди, ранее страдающие от шишек на большом пальце стопы, советуют носить специальные фиксаторы и корректоры, стельки и валики, шины и ортопедическую обувь. Все это можно купить в обычной аптеке или интернет-магазине. Приспособления замедляют, а иногда прекращают, рост косточки. Но перед покупкой необходимо проконсультироваться у специалиста, который подскажет наиболее эффективный вариант для конкретного случая.