Реабилитация после склеротерапии вен
Если строго соблюдать врачебные рекомендации после склеротерапии вен нижних конечностей, удастся предотвратить негативные послеоперационные последствия и ускорить восстановление. После процедуры обязательно показана реабилитация, которая проходит под контролем врача. В этот период устанавливаются определенные ограничения, к которым важно отнестись ответственно, тогда результат терапии будет максимально положительным.
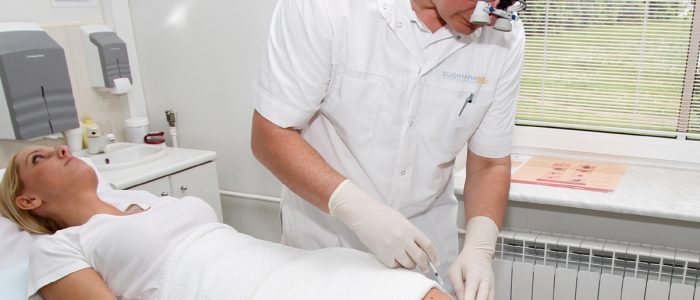
Суть процедуры, показания
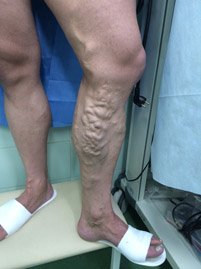
Склерозирование вен проводят при запущенном варикозе, когда появились большие участки пораженных сосудов. Суть терапии заключается во введении в зону поражения склерозанта — специального лекарственного вещества, «пломбирующего» больные участки сосудов нижних конечностей. Со временем «спаянные» участки рассасываются и исчезают, и человек забывает о недуге. Чтобы не появились негативные послеоперационные последствия, перед склеротерапией важно правильно подготовиться. Больному назначается полноценное диагностическое исследование. Если пациенту прописан прием гормональных или противовоспалительных препаратов, необходимо сообщить об этом врачу, потому как перед процедурой нужно прекратить их употребление. Во время подготовки также стоит исключить из повседневности алкоголь и другие вредные привычки, сесть на щадящую диету. Накануне перед склерозированием нужно принять душ.
Процедуру делают без применения наркоза. Для манипуляций используются тоненькие иглы и микрокатетеры. Препараты-склерозанты зачастую не вызывают побочные эффекты, но если после введения больной жалуется на резкое ухудшение самочувствия, врач окажет необходимую первую помощь. Пока «спаянные» вены полностью не исчезнут, рекомендуется носить компрессионные колготки, эластичные бинты показано использовать только первые 24 ч.
Период восстановления после склеротерапии
Общие рекомендации
Чтобы не допустить осложнения после склеротерапии на ногах, важно придерживаться несложных правил, которые даст доктор сразу после процедуры. Полезные рекомендации такие:
 После проведенной манипуляции пациенту показана получасовая ходьба.
После проведенной манипуляции пациенту показана получасовая ходьба.
- Сразу после процедуры нужно в течение 25—30 мин. походить. Это поможет предотвратить застой крови и лимфы в нижних конечностях.
- Если нога болит, и образуются отеки, гематомы, врач пропишет нестероидные противовоспалительные средства, под влиянием которых сопутствующая симптоматика быстро исчезает.
- Чтобы быстро вернуться в форму, полезно заниматься спортом, например, спортивной ходьбой, проходя не менее 3—4 км в день.
- Через 2 недели, если есть показания, пациенту понадобится повторно показаться врачу. Если сосудистая сетка полностью не исчезла, проводится повторное склерозирование.
- Пока человека беспокоит дискомфорт и неприятные ощущения, нельзя оказывать на конечности повышенную нагрузку, поэтому в этот период интенсивные занятия, фитнес и аэробика противопоказаны.
Вернуться к оглавлению
Занятия спортом
Через 2—3 суток после процедуры разрешено делать зарядку, однако противопоказано использовать утяжелители, делать приседания, заниматься бегом. Если при физической нагрузке больного беспокоит дискомфорт и неприятное ощущение, стоит снизить интенсивность. Профессиональный спорт после склеротерапии может спровоцировать рецидив патологии, поэтому скорее всего, от него придется отказаться.
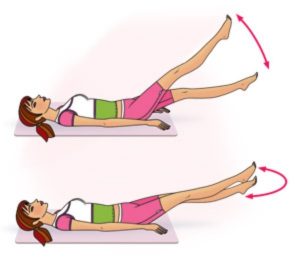 Упражнение “ножницы” разрешается выполнять при отсутствии неприятных симптомов у пациента.
Упражнение “ножницы” разрешается выполнять при отсутствии неприятных симптомов у пациента.
Если после склерозирующей терапии конечности не отекают и не болят, разрешено выполнять такие тренировки, как:
- быстрая ходьба по ровной трассе;
- качание верхнего и нижнего пресса;
- махи ногами вперед-назад и в стороны;
- упражнения «ножницы», «велосипед».
Вернуться к оглавлению
Когда можно мыться?
Если была проведена эхосклеротерапия, которая применяется для лечения мелких сосудов, водные процедуры разрешено проводить уже на 3 день после манипуляций. После проведения пенной склеротерапии, когда лечению подвергаются самые крупные вены, начинать мыться можно на 5—7 сутки. Баня и сауна будут разрешены в среднем через 2 месяца после терапии, потому как высокая температура может спровоцировать осложнения.
Медикаментозные препараты
Чтобы предотвратить новые сосудистые уплотнения и синяки после склеротерапии, назначаются лекарства венотоники, например:
Кроме этого обязательно прописываются капилляростабилизирующие медикаменты, которые тонизируют вены, улучшают гемодинамику, снимают воспаление и отек. В период реабилитации из этой группы рекомендуется принимать:
 Привести вены в порядок поможет препарат Вазокет.
Привести вены в порядок поможет препарат Вазокет.
- «Детралекс»;
- «Венарус»;
- «Вазокет».
Убрать послеоперационные синяки и шишки можно с помощью кремов и мазей, таких как:
- «Лиотон»;
- «Троксевазин»;
- «Гепарин»;
- «Лавенум».
Помимо медикаментозной поддержки, важно носить специальное компрессирующее белье после склеротерапии.
Что нельзя делать?
Чтобы достичь максимально благоприятного исхода после процедуры, пациенту показаны некоторые ограничения и противопоказания. Так, в первые 2—3 недели запрещено принимать горячую ванну, париться в бане. А также противопоказано пребывать под прямыми солнечными лучами, потому как загар не дает быстро восстановиться, кроме того, появляется нежелательная пигментация в месте введения препарата.
В период реабилитации запрещено пить алкогольные напитки, курить сигареты. Вообще, склеротерапия и алкоголь понятия несовместимые, особенно если у человека прогрессирующий варикоз. Поэтому даже после успешного восстановления, для предупреждения рецидива стоит отказаться от алкоголя.
Какие бывают осложнения?
После склеротерапии виден положительный результат, а применение современных препаратов сводит риск негативных последствий к минимуму. Однако в индивидуальных ситуациях все же возникают осложнения, с которыми важно своевременно начать бороться. Распространенные послеоперационные нарушения такие:
- Зудящие красные пигментные пятна. Зачастую являются реакцией организма на действие склерозирующего препарата. В этом случае лечение не требуется, проблема исчезает самостоятельно через несколько часов.
- Аллергия. Тоже проявляется как реакция на вводимый препарат. Конечность отекает, жжет, меняет окрас на светло-коричневый или красный.
- Образование обширного отека. Если конечность отекла сильно, нужно срочно ехать в больницу, так как это может быть симптомом флебита.
- Постинъекционный некроз. Зачастую некрозы становятся следствием нарушения техники проведения склеротерапии.
- Тромбофлебит. Редкое осложнение, которое возникает из-за неправильно проведенной процедуры с присоединением бактериальной инфекции.
- Экстравазация. Возникает вследствие введения склерозанта мимо вены. В результате средство, проникая в мягкие структуры, вызывает локальное воспаление, которое сопровождается болями, покраснением, образованием уплотнения.
Чтобы предотвратить эти осложнения, процедура склеротерапии проводится под УЗИ контролем. Благодаря такому совмещению обеспечивается надежный контроль хода операции, при этом риск развития негативных последствий сводится к минимуму. А также разрабатываются новые склерозирующие препараты, которые намного лучше контактируют со стенками сосудов.
ПОСЛЕ СКЛЕРОТЕРАПИИ
Похожие записи
Повреждение сухожилий сгибателей пальцев
Брашинг в клинике Добромед в Москве
ХИРУРГИЧЕСКАЯ СТОМАТОЛОГИЯ
Варикоцеле яичек у мужчин. Симптомы, лечение и операция в Москве
Альбинизм генетическое заболевание человека передающееся наследственно.
Лечение сердечно — сосудистых заболеваний в Москве
Методы лечение варикоза вен без операции в Москве
Сегментарная блокада в Москве
Лечение скарлатина удетей, признаки, симптомы, диагностика.
МЕЖМЕНСТРУАЛЬНЫЕ КРОВОТЕЧЕНИЯ
11 Апр ПОСЛЕ СКЛЕРОТЕРАПИИ
ЧТО ДЕЛАТЬ ПОСЛЕ СКЛЕРОТЕРАПИИ
Важно знать, что первое время необходимо обеспечить сдавливание вен. Используются либо эластичные бинты, либо компрессионное утягивающее белье.
Чтобы избежать застойных явлений, сразу после процедуры в течение получаса необходимо выйти на прогулку. Пятикилометровая проходка поможет организму восстановиться.

В первые три дня после склеротерапии запрещены:
- резкие движения;
- бег, занятия спортом;
- физические нагрузки;
- вождение автомобиля.
Это объясняется тем, что лекарственные препараты, используемые при процедуре, имеют в своём составе спирт.
Ваш лечащий врач установит полугодовой график контрольного наблюдения с обязательными к выполнению рекомендациями. И помните! После склеротерапии не допускайте попадания гепариновых мазей в места, куда вводилось лекарство.
ОЩУЩЕНИЯ В ПЕРВЫЕ ДНИ ПОСЛЕ СКЛЕРОТЕРАПИИ
Не ожидайте мгновенного исчезновения вен. Первые визуальные изменения будут наблюдаться лишь через неделю, а пока вы будете видеть небольшие синяки и сосудистые звёздочки. Постепенно кожа приобретёт желтоватый оттенок, а затем примет обычный вид. Вы будете наблюдать постепенное исчезновение пигментных пятен на коже, уменьшение уплотнений.
Иногда проявляются полоски бледно-коричневого цвета, могут увеличиваться шишки, в которых скапливается жидкость. При очередном осмотре врач избавит вас от них. Небольшая болезненность в момент прикосновения и тянущие ощущения при ходьбе не должны вас настораживать. Всё идёт хорошо. Продолжайте двигаться. Помните, после склеротерапии можно и нужно гулять минимум 60 минут. Не забывайте носить компрессионные чулки.

На первый осмотр вас пригласят через 14 дней. Это будет УЗИ, после которого можно сделать первую оценку результатов.
Последующие осмотры пройдут по персональному графику. Возможны и внеплановые проверки, если болевые ощущения всё же не покидают. При необходимости (если обнаруживаются плохо склеенные участки) проводятся дополнительные сеансы.
За время лечения склеротерапией вены полностью восстанавливаются на первоначальной стадии варикоза, а косметические дефекты исчезают.
Дополнительный осмотр проводится через год. После склеротерапии процесс выздоровления проходит быстро, но важно безукоризненно выполнять все назначения специалистов.
Жизнь до и после склеротерапии – разрешения и запреты
Некоторым пациентам сложно носить компрессионное бельё постоянно. Но этого и не требуется. Достаточно надевать его днём, а в ночное время давать ногам отдых. Первые две недели необходимо следить за этим с особой тщательностью. Не забывайте о движениях и ежедневных прогулках. Следите за общим состоянием здоровья. Если вы страдаете головными болями, знайте, что терпеть их нельзя. Обязательно примите назначенные для этого случая лекарства.
Помните о запретах! В любой восстановительной практике всегда есть табу:
- Первые 3-4 недели недопустим перегрев тела. После склеротерапии нельзя принимать солнечные ванны и банные процедуры в любом виде.
- Во избежание активного притока крови к венам отложите на будущее массаж ног.
- Если вы привыкли к постоянным спортивным или физическим нагрузкам в тренажёрных залах, следует отказаться и от них тоже.
- Забудьте на время о тяжестях.
После склеротерапии нельзя подвергать себя большим перепадам давления, поэтому откажитесь от полётов на самолётах в первые 2-4 недели. А гипертоникам рекомендуется следить за состоянием своего здоровья более щепетильно.
Стоит ли оградить себя от работы?
После склеротерапии можно активно двигаться, но большое перенапряжение ни к чему. Если вы офисный сотрудник или ваша работа связана с умеренными движениями и ходьбой в среднем темпе, то продолжайте трудиться. Но помните, что малоподвижный образ жизни тоже недопустим. Приходится часто сидеть? Тогда делайте небольшие перерывы с лёгкой разминкой и пешей проходкой.
Ну а для тех, чья деятельность связана с тяжестями, кто активно занимается спортом, должны на время реабилитационного периода оградить себя от этих нагрузок. Возобновить их можно лишь с разрешения лечащего врача.
Обращайтесь в «Добромед»! Запишитесь на консультацию к флебологу, пройдите эффективное лечение склеротерапией.
Восстановление после склеротерапии
При соблюдении соответствующих правил удается достичь хорошего визуального результата, излечиться от варикоза. После процедуры склеротерапии важно выполнять назначения врача. Это минимизирует риск прогрессирования осложнений.
Что делать после склеротерапии?
Соответствующая процедура является одним из методов устранения варикозного расширения вен. Суть лечения заключается в инъекции специального препарата, который заставляет стенки сосудов склеиваться. За счет этого удается без операций избавиться от неприятного патологического состояния.
Пациенты должны знать, как нужно себя вести после склеротерапии вен. Это позволит избежать формирования разнообразных уплотнений, синяков и других соответствующих осложнений.
Первым аспектом успешного реабилитационного периода является ношение эластичного бинта и специальных чулок. Они обеспечивают адекватное сдавливание вен, которые подвергались лечению. В первую ночь после соответствующей процедуры больной должен спать в эластичном бинте и чулках. Дальше нужно носить только компрессионный трикотаж.
Он является особым типом одежды, создается из специальной эластичной ткани, которая обеспечивает равномерное сдавливание сосудов для ускорения процесса рассасывания обработанных вен. Подобные чулки каждый день надевают утром, а снимают перед сном.
Сколько носить бинты и компрессионный трикотаж после микросклеротерапии? Специальные чулки используют на протяжении 14 дней. Бинты применяются только в первые сутки.
Важные рекомендации после склеротерапии:
- По окончании процедуры нужно походить полчаса. Делать это надо под контролем врача.
- После склеротерапии можно заниматься спортом. Ежедневно надо проходить до 3-4 км обычным шагом.
- При возникновении головной боли нужно принять соответствующее средство, которое предварительно посоветует специалист.
- Через неделю пациенту нужно пройти плановый осмотр у врача. При необходимости через 14 дней повторяют процедуру, но после согласования с доктором.
Прогрессирование боли и отечности в ногах должны насторожить больного и заставить его посетить врача. В противном случае последствия склеротерапии будут усугубляться.
Чего делать нельзя?
Для достижения максимально благоприятного результата пациент должен ограничивать ряд моментов по окончании соответствующей процедуры. Качественная реабилитация после склеротерапии запрещает следующее:
- Принимать горячие ванны, париться в бане или сауне в течение ближайших двух недель.
- Загорать. Первые 14 дней места инъекций препаратов должны тщательно скрываться от прямых солнечных лучей. Загар тормозит процесс восстановления.
- Летать в самолете.
- Заниматься спортом с чрезмерными физическими нагрузками.
- Применять разнообразные кремы и гели. Противопоказано использование гепариновой мази после склеротерапии из-за высокого риска развития кровоподтеков и гематом.
Можно ли принимать алкоголь после склеротерапии? Строгих запретов по поводу употребления спиртных напитков нет. Однако не стоит использовать этанол в первые 2-3 дня. Непосредственно после склеивания вен нельзя садиться за руль. Специализированные препараты содержат в своем составе спирт.
Для ускорения восстановительного периода нужно избегать длительного сидения или стояния на одном месте. Это предотвратит застой крови в сосудах и позволит быстрее достичь желаемого результата.
Восстановительный период
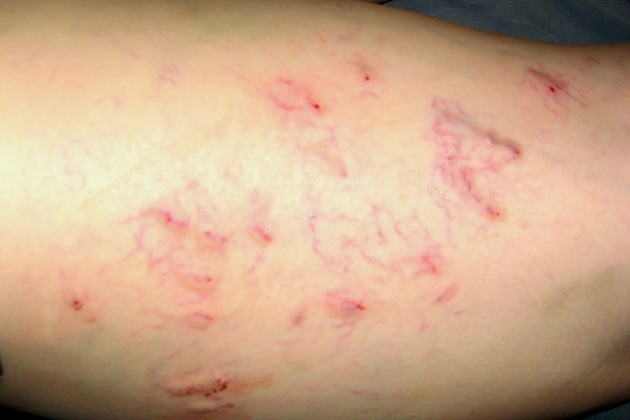
Склеротерапия – один из наиболее востребованных методов борьбы с варикозным расширением вен. Пациенты должны понимать, что процесс лечения не является одномоментным. Для достижения соответствующего результата нужно пройти определенный реабилитационный период.
У каждого пациента он индивидуален и зависит от особенностей конкретного организма, его регенераторных способностей. Главным условием качественного восстановления остается самоконтроль и дисциплина больного. Соблюдение указанных правил и рекомендаций врача гарантирует минимизацию риска развития осложнений.
В процессе склерозирования вен возникает локальное асептическое воспаление. Это нередко сопровождается отеком, мелкими кровоизлияниями, болевым синдромом. После склеротерапии часто появляются уплотнения и шишки (коагулы) по ходу сосуда. Они свидетельствуют о нормальном протекании процесса склеивания вен. Коагулы являют собой небольшие пузырьки с жидкостью внутри. Чтоб их убрать врачи используют тонкие иглы и удаляют содержимое.
Синяки после склеротерапии и отеки – довольно распространенное явление. Первые сначала образуются в местах инъекций. Имеют характерный синюшный цвет. Со временем они становятся желтыми. Примерно через 7-10 дней кожа приобретает обычный окрас. Как убрать визуальный дефект, если за это время синяки не проходят?
Нужно продолжать использование компрессионного трикотажа и посоветоваться с врачом. Иногда на фоне процедуры развивается флебит. В 5-10% случаев в местах инъекций препаратов возникает гиперпигментация кожного покрова, которая проходит самостоятельно через 2-3 месяца.
Осложнения
Склеротерапия – безопасный метод устранения расширенных сосудов, который широко используется в практике. На данный момент техника выполнения соответствующей процедуры позволят минимизировать риски развития разнообразных нежелательных последствий. Пациенты хорошо переносят соответствующее вмешательство. Процент возникновения осложнений остается незначительным.
Однако существует ряд возможных побочных эффектов, которые могут доставлять человеку определенный дискомфорт. Такими являются:
- Зуд кожи в зоне инъекции. Он остается реакцией организма на введение соответствующего медикамента. Подобное состояние не требует использования специализированных препаратов после склеротерапии. Оно проходит самостоятельно через 1-2 часа.
- Изменение цвета кожи. Покров тела по ходу сосуда может стать коричневым. Такая пигментация наблюдается у 5-10% больных и не требует особого лечения.
- Шелушение кожи. Бывает менее чем у 2% пациентов.
- Аллергические реакции. Развиваются крайне редко.
- Появление кратковременных отеков. Если нога опухла, болит и меняет цвет, тогда нужно обращаться к доктору. Такие симптомы могут свидетельствовать о развитии флебита.
- Болевой синдром.
Указанные выше ситуации носят преимущественно кратковременный характер и не доставляют пациенту особых проблем. Однако нужно выделить более опасные последствия процедуры.
Осложнения после склеротерапии:
- Экстравазация – введение лекарства мимо вены. Препарат попадает в мягкие ткани. Прогрессирует инфильтрация в соответствующей области, сопровождающаяся болевым синдромом, покраснением и формированием уплотнения. В патологическом участке развивается локальное воспаление. Со временем оно самостоятельно проходит.
- Тромбофлебит – воспаление вены. Редкое осложнение, которое в основном возникает на фоне неправильного проведения процедуры или присоединения бактериальной инфекции. Подробнее о тромбофлебите →
Флебит после склеротерапии все реже встречается в практике. Его распространение в прошлом было обусловлено введением жидких препаратов. Теперь используют пенообразные субстанции. Они лучше контактируют со стенкой сосуда и минимизируют риск развития флебита.
Использование УЗИ контроля проведения манипуляции позволяет осуществлять сверхточные инъекции. Такой контроль обеспечивает хороший терапевтический результат. Флебит и другие осложнения развиваются крайне редко.
Склеротерапия – современный и эффективный метод устранения расширенных вен. С каждым годом все больше людей пользуются им для ликвидации варикоза или сосудистых звездочек.
Автор: Денис Волынский, врач,
специально для xVarikoz.ru
Полезное видео про склеротерапию
Рекомендации по восстановлению после склеротерапии
Инновационным методом лечения варикозной болезни является склеротерапия. Восстановительный период после процедуры в большинстве случаев протекает быстро и без осложнений. Флебологи Юсуповской больницы применяют для выполнения склеротерапии современные препараты, зарегистрированные в РФ, инструменты и расходные материалы разового использования. Это позволяет при условии выполнения пациентом рекомендаций после склеротерапии вен на ногах свести к минимуму риск развития побочных эффектов процедуры и сократить реабилитационный период.
Склеротерапия выполняется амбулаторно под местным обезболиванием. Пациент в тот же день отправляется домой. Для того чтобы ускорить восстановление после склерозирования вен нижних конечностей, врачи рекомендуют соблюдать режим, избегать чрезмерных физических нагрузок, носить компрессионный трикотаж.

Реабилитационный период после склеротерапии
Процесс лечения варикозной болезни методом склеротерапии не одномоментный. Для достижения результата должен пройти определённый реабилитационный период. У каждого пациента он индивидуален, зависит от особенностей конкретного организма. Основным условием качественного восстановления является самоконтроль и дисциплина больного.
После склерозирования в венозной стенке происходит локальное асептическое воспаление (без участия микроорганизмов). В этот период пациента может беспокоить боль в ноге, развиться отёк, появиться мелкие кровоизлияния. После склеротерапии часто появляются уплотнения и шишки по ходу венозного сосуда. Это нормальное течение восстановительного периода. При выраженном болевом синдроме врач может назначить ацетаминофен. Следует воздержаться от приёма нестероидных противовоспалительных средств. Отёк после склеротерапии уменьшается, когда больной полежит в течение 15 минут с приподнятой под углом 15 о ногой. При наличии «шишек» по ходу сосуда врач проводит их пункцию и удаляет скопившуюся жидкость.
В восстановительном периоде после склеротерапии в местах инъекций могут появиться синяки. Они сначала имеют характерный синюшный цвет, со временем становятся жёлтыми. Примерно через 7-10 дней после процедуры кожа приобретает обычный цвет. Ношение компрессионного трикотажа может предотвратить образование синяков и ускорить процесс их обратного развития. В 5-10% случаев в местах инъекций препаратов в восстановительном периоде после склеротерапии возникает гиперпигментация кожного покрова. Она не требует лечения и через 2-3 месяца проходит самостоятельно.
Побочные эффекты и осложнения восстановительного периода
В восстановительном периоде после склеротерапии вен нижних конечностей могут возникнуть побочные эффекты, которые доставляют пациенту определённый дискомфорт:
- Зуд кожи в зоне инъекции – является реакцией организма на введение склерозирующего вещества. Он проходит самостоятельно через 1-2 часа;
- Шелушение кожи – бывает менее чем у 2% пациентов и не требует специального лечения;
- Аллергические реакции – развиваются крайне редко, могут проявляться крапивницей, отёком Квинке. Для лечения аллергии пациентам вводят антигистаминные препараты, по показаниям – глюкокортикостероиды.
При несоблюдении хирургом техники процедуры склерозирующий препарат может попасть в мягкие ткани. В этом случае после склеротерапии отмечается местная инфильтрация в соответствующей области. В поражённом участке развивается локальное воспаление, которое со временем самостоятельно проходит. Редко после склеротерапии развивается воспаление вены – острый тромбофлебит. При использовании пеносклерозантов риск развития этого осложнения сводится к минимуму. При появлении боли в участке вены, покраснения над веной или уплотнения по ходу сосуда следует немедленно обратиться к врачу, который выполнял процедуру.
Использование ультразвукового контроля проведения манипуляции позволяет осуществлять сверхточные инъекции. Такой контроль обеспечивает хороший терапевтический результат, сводит к минимуму риск ведения склерозирующего вещества в артерию или нерв. По этой причине осложнения склеротерапии в реабилитационном периоде развиваются крайне редко.

Рекомендации после склеротерапии вен нижних конечностей
При выполнении склеротерапии флеболог вводит в вену склерозант. Повторные процедуры проводятся с промежутком в неделю. Непосредственно после введения в вену склерозирующего вещества пациент надевает компрессионные чулки. Врачи рекомендуют ему в течение 30-40 минут прогуляться, чтобы кровь быстрее вытеснялась из вены, и стенки сосуда спались.
В течение 2-3 суток после склеротерапии компрессия должна быть круглосуточной. По истечении этого срока врачи рекомендуют носить компрессионные чулки ещё 2-3 месяца только в дневное время. Чтобы избежать повторного развития варикозной болезни, пациенту может потребоваться многолетняя профилактическая компрессия. С этой целью применяют повседневный компрессионный трикотаж.
Спустя 24 часа после инъекции склерозирующего раствора в вену пациенту разрешается принять душ комнатной температуры и использовать мыло или гель. Во избежание расширения сосудов не следует посещать сауну и принимать горячую ванну в течение двух недель после склеротерапии. Для профилактики постинъекционной гиперпигментации кожи врачи рекомендуют наносить в течение 2-3 недель после процедуры солнцезащитный крем с фактором SPF не менее 50 на участки кожи, которые подвергаются облучению солнечными лучами.
Сразу же после процедуры пациенту разрешается управлять автомобилем. Если поездка занимает более часа, следует останавливаться для разминки каждые 60 минут. Большинству пациентов врачи разрешают приступить к работе сразу же после окончания лечения. Рекомендуется избегать длительного нахождения в положении сидя или стоя. В течение следующих трёх дней пациенту следует по возможности держать ноги в приподнятом положении. Не нужно заниматься бегом, аэробикой и давать силовые нагрузки на ноги в течение двух недель после каждой инъекции склерозанта. Ежедневные тридцатиминутные пешие прогулки будут способствовать восстановлению адекватного кровоснабжения ног после склеротерапии.
Результат склеротерапии наблюдается не сразу, а спустя 6-8 недель после лечения. Примерно через 4-6 недель после последней инъекции склерозирующего раствора пациенту следует посетить флеболога, предварительно позвонив по телефону контакт центра. Вы также можете записаться на приём к врачу онлайн в удобное вам время.
После склеротерапии можно заниматься спортом
+7 495 649 05 73
Инновационный сосудистый центр в Москве
Москва, Ленинский проспект д. 102 (метро Проспект Вернадского)
Записаться на прием
+7 495 649 05 73
Инновационный сосудистый центр в Клину
Московская область. г. Клин, улица Победы влад. 2 корп. 3 Прямой звонок в отделение +74962470174
Записаться на прием
Клиника сосудистой хирургии
Московская область, г. Клин ул. Победы владение 2 корп. 3
Записаться на прием
+7 496 249 93 11
Клиника эндоваскулярной хирургии
Московская область г. Клин, ул. Спортивная д. 9
Записаться на прием
+7 495 649 05 73
Клиника лимфологии и реабилитации
Адрес: Московская область, Клинский район, Белозерки д.135.
Записаться на прием
Инновационный сосудистый центр в Воронеже
Адрес: г. Воронеж ул. Кирова д. 8
Записаться на прием
Дмитрий Васильевич, добрый день! Подскажите пожалуйста, исходя из заключения возможно ли сделать операцию в Вашей клинике и сколько это будет стоить? Если у Вас будут дополнительный вопросы звоните в любое время. С данным.
Ответ: Добрый день. Возможность о выполнении операции заочно можно решить только по данным специальных медицинских исследований. Пришлите данные УЗИ артерий и ангиографии(либо КТ-ангиографии артерий ног) по электронной почте [email protected]
Здравствуйте, мне 59 лет, срочно нужна коронарография. Йод мне категорически противопоказан. Можно как-то провести эту операцию без йода?
Ответ: Здравствуйте. Объясните, почему Вам категорически и противопоказан йод?
Здравствуйте !Практикуете ли Вы лечение лазером варикоща по ОМС . НЕ ОЧЕНЬ ХОЧЕТСЯ В МОСКВУ .КОГДА И У НАС ЕСТЬ ЗАМЕЧАТЕЛЬНЫЕ ВРАЧИ ФЛЕБОЛОГИ С Увадением
Ответ: Здравствуйте. Спасибо! К сожалению, эндовенозную лазерную коагуляцию при варикозном расширение вен нижних конечностей на сегодняшний день в рамках ОМС сделать нельзя.
В странице переписки не возможно вложить файл с результатами ангиографии. Укажите, пожалуйста вашу почту.
Ответ: Отправьте на нашу почту [email protected]
Здравствуйте Игорь Анатольевич. Наш больной сейчас территориально находится в Азербайджане. Он месяц назад ударился пальцам правой ноги об угол кровати. На данный факт мы не обратили внимание до тех.
Ответ: Здравствуйте. Результаты ангиографии Вы можете отправить в разделе «Переписка с доктором». Также отправьте фотографию стопы. Судя по описанию пациенту можно помочь, но делать это надо как можно быстрее.
Склеротерапия вен нижних конечностей — один из наиболее востребованных и эффективных способов терапии варикозного расширения вен и иных болезней сосудистой и лимфатической системы. Манипуляция является безболезненной и атравматичной, поэтому широко используется во многих клиниках.
В наши дни склеротерапия преимущественно практикуется флебологами в терапии лимфангиом, гемангиом (сосудистых доброкачественных новообразований), варикозной болезни, геморроя и телеангиэктазий у взрослых.
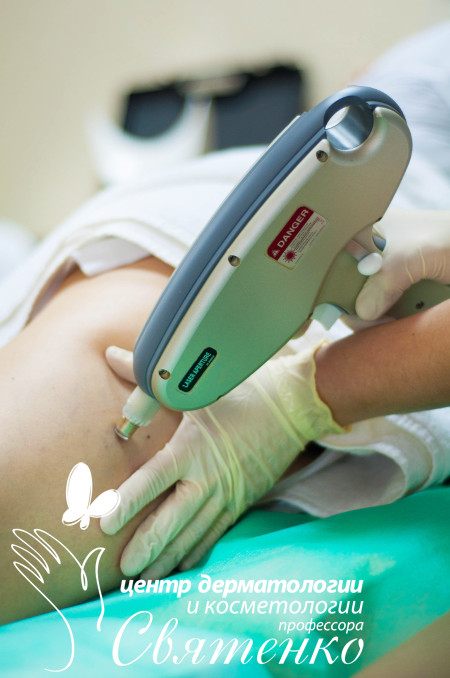
При проведении этого вида лечения производится склерозирующее воздействие на сосудистую стенку с помощью введения иглы со специальным лекарственным препаратом.
Основное преимущество склеротерапии состоит в том, что операция помогает избежать болезненности, травматизации тканей и рубцов.
Сеанс склеротерапии — это однократное введение препарата, после чего осуществляется замещение нормальной ткани соединительной. При этом сначала происходит повреждение венозной стенки, далее ее рубцевание и деформация, что вызывает сужение просвета сосуда и полное прекращение тока крови или лимфы по нему.
Немного истории
Склеротерапия довольно молодой способ лечения, но первые неудачные попытки были предприняты еще в XVII веке. В то время врачи, чтобы добиться тромбирования (закупорки) сосуда, вводили в него кислоту.
В дальнейшем в XIX столетии процедуру проводили, используя лекарственное средство “Перхлор”. Но такие попытки вызвали тяжелые побочные эффекты у больных, поэтому к этому способу лечения больше долго не прибегали.
В 1946 году ученые открыли “Тетрадецил Сульфат”, это вещество применяется до сих пор. Но в наши дни процедура выполняется с использованием новейшего оборудования и способов исследования, например, УЗИ сосудов.
Виды склеротерапии
Выделяются основные виды склеротерапии. Каждый из них имеет определенное назначение:
- Микросклеротерапия — наиболее простая процедура лечения, использующаяся при наличии на коже ног звездочек или сеточки. Размеры патологических образований должны быть менее 2 мм. Во время процедуры доктор “пускает” инъекционно в вену склерозирующее средство.
- Пенная склеротерапия (foam-form терапия) — эта техника используется при удалении крупных подкожных вен. Особенность этого вида лечения заключается в том, что активное вещество (детергент) вводится в сосуд в виде пены.
Foam-form терапия имеет некоторое превосходство над другими методиками склеротерапии:
- можно осуществлять терапию довольно крупных сосудов, например, поверхностных магистральных вен на ногах;
- улучшается площадь соприкосновения действующего вещества с внутренней оболочкой стенки вены;
- благодаря пенообразному состоянию дозу вводимого препарата можно уменьшить, минуя снижения эффективности.
Эхосклеротерапия — процедура проводится совместно с ультразвуковым дуплексным сканированием. Дополнение диагностического исследования помогает определить локализацию глубоких крупных вен, плохо визуализирующихся при обычном осмотре. При этом склерозирующее вещество точно не прольется “мимо” сосуда.



Описание процедуры
Склеротерапия выполняется в амбулаторных условиях с использованием местной анестезии или без обезболивания. Продолжительность операции в среднем составляет 20 минут. До проведения манипуляции флеболог проводит тщательный осмотр, назначает обязательные анализы и необходимые диагностические исследования.
Как готовится к ней?
Какая-либо специальная подготовка перед склеротерапией не нужна, но существуют некоторые общие рекомендации, о которых должен предупредить лечащий врач. В индивидуальных случаях до операции может назначаться прием противовоспалительных, противозачаточных, гипотензивных и других средств.
За день до склеротерапии лучше отказаться от любых способов избавления от волос на ногах (эпиляция, бритье). Непосредственно перед процедурой можно принять теплый душ и позавтракать.
Во время склеротерапии пациент укладывается на кушетку, доктор после антисептической обработки кожного покрова вводит в пораженные вены специальные препараты для склеротерапии (фибро-вейн, тромбовар, этоксиклерол) с помощью шприца и тонкой иглы.
Таких инъекций за один сеанс может быть не более 12, их количество обусловлено выраженностью проблемы. В некоторых случаях процедуру проводят, применяя аппарат Веновизор. Он помогает специалисту лучше рассмотреть мелкие внутрикожные сосуды.
После операции врач сразу надевает больному компрессионное белье, чтобы активное поверхностное кровообращение не мешало стенке вены склеиваться. Вместо него можно использовать эластичный бинт.
Сколько носить компрессионные чулки после процедуры точно скажет врач, это зависит от того на какие сосуды было произведено вмешательство. Обычно даже после периода восстановления компрессионное белье необходимо носить еще на протяжении месяца.
После склеротерапии больной может сразу отправляться домой, но следует для избежания тромбоза глубоких вен совершить получасовую прогулку. Одного сеанса, чаще всего, мало, чтобы полностью избавиться от заболевания. Полный курс лечения включает около 2-6 сеансов.
Показания к процедуре до сих пор все еще вызывают дискуссии у специалистов. Большинство врачей считают, что склеротерапия эффективна при следующих состояниях:
- Ретикулярные вены — небольшие, подкожные вены, выступающие обычно в виде сосудистых сеточек. Часто являются начальным симптомом варикозной болезни. Склеротерапия на этом этапе является наиболее действенной.
- Лечение “сосудистых звездочек“, которые являются самыми маленькими, проходящими подкожно сосудами, похожими на паутинку, красные или синие линии. Название получила эта стадия болезни из-за того, что капиллярная сеть расходится из центра в виде лучей звезды. Зачастую причиной таких образований заключается в эндокринном сбое в организме.
- Варикоз магистральных, крупных вен конечностей при этом проводится, например, склеротерапия большой подкожной вены. Не все стадии поддаются такому виду лечения. Целесообразность терапии определяет флеболог.
- Геморрой
- Гемангиомы и лимфангиомы (сосудистые новообразования под кожей).

Преимущества склеротерапии
Склеротерапия вен нижних конечностей в сравнении с иными методами терапии имеет ряд неопровержимых преимуществ:
- Манипуляция безболезненна, возможно лишь легкое жжение (многое зависит от уровня болевой чувствительности).
- Абсолютная безопасность — современное оборудование, используемое для проведения процедуры, не оказывает вредного воздействия на организм.
- Склеротерапия проводится амбулаторно и стационарная терапия не требуется. Положительный результат можно ощутить уже после первой процедуры.
- Курс лечения требует довольно короткий промежуток времени.
- Процедура не оставляет рубцов на коже.
Возможные осложнения после процедуры
После проведения склеротерапии иногда отмечаются различные последствия, они не являются патологическими и довольно быстро проходят, это:
- кровоподтеки, синяки;
- непродолжительный зуд в месте инъекции;
- сукровица после склеротерапии;
- пигментация кожного покрова над склерозированной веной;
- после склеротерапии болят ноги;
- шелушение или отечность;
- лимфостаз (нарушение лимфообращения);
- мелкая сосудистая сеточка (возвратные телеангиэктазии);
- боль в районе укола и боль в вене после склеротерапии.
Более тяжелые, но довольно редкие осложнения процедуры — это ожоги, воспаления глубоких вен, тромбозы, формирующиеся при проникновении препарата за границы сосуда. Также возможен тромбофлебит после склеротерапии — это воспаление стенки вены, возникающее в крупных сосудах при невыполнении рекомендаций флеболога после вмешательства.
Чего не стоит делать после процедуры
После склеротерапии нельзя долго сидеть или стоять на одном месте. Рекомендуется регулярно двигаться и менять положение. Пешие получасовые прогулки помогают избежать развития осложнений после процедуры. Все назначения стоит соблюдать до тех пор, пока организм не привыкнет к произошедшим изменениям и не нормализует свои функции.
Также у многих активных пациентов возникает вопрос о том можно ли заниматься спортом после склеротерапии. Любой врач посоветует отложить физические нагрузки (тренировки, спортзал, танцы и т.д.) на 4 дня после проведения операции. Тем, кто регулярно посещает сауны и бани, лучше переждать 2 месяца до полной реабилитации организма.
Когда можно мыться
Когда можно мыться после склеротерапии зависит от того на каких сосудах была проведена склеротерапия. Если на мелких, то возможно приступать к водным процедурам на 3 день, в других же случаях лучше подождать 5 суток.
Если рассматривать, что нельзя делать после склеротерапии, то сюда можно включить прием алкоголя, курение, загорание и многое другое. Поэтому для избежания негативных последствий рекомендации после склеротерапии может дополнить врач и нужно их точно выполнять.
Противопоказания
Проводить склеротерапию вен на нижних конечностях можно далеко не всем, так как для выполнения такой терапии имеются определенные противопоказания:
- прием оральных контрацептивов;
- беременность и период лактации;
- склеротерапия при тромбофлебите и тромбозе не проводится;
- аллергия на применяемые в ходе манипуляции медикаменты;
- пороки сердца;
- диабетическая ангиопатия или облитерирующий атеросклероз;
- ожирение;
- тяжелое атеросклеротическое расстройство;
- местная или общая инфекция;
- воспалительные нарушения кожного покрова над патологической веной.
Многих женщин волнует вопрос можно ли сделать склеротерапию бесплатно. К сожалению, в больницах и поликлиниках такая процедура не практикуется. Сама же стоимость обусловлена видом манипуляции и объемов работы, то есть диаметром вены, которую следует склерозировать.
Примерно foam-form терапия стоит 5-10 тыс. руб. за один сеанс. Полный же курс терапии может обойтись в 30 и более тыс. рублей. Цена в Москве немного выше, чем в других городах России. Эхосклеротерапия крупных подкожных вен составляет от 8000 до 20000 рублей, а при “сосудистых звездочках” от 1 до 10 тыс. рублей за сеанс.
Здравствуйте, мне 27 лет, и мне предстоит делать склеротерапию вен нижних конечностей (у меня начальная стадия варикоза, не тяжелая, но идет ухудшение). Меня интересует реабилитационный период после склеротерапии, а именно: какими из следующих видов физической нагрузки нельзя или нежелательно заниматься после этой процедуры:
2) качать пресс, согнув ноги.
3) приседания, в том числе «пистолетик», махи ногами в стороны, вперед и назад, подъем ног (упражнения для нижних мышц живота), «ножницы», «велосипед». и скажите, пожалуйста, можно ли делать эти упражнения с небольшими утяжелителями?
Наталия, Россия, Ростов-на-Дону, 27 лет

Белянина Елена Олеговна
Хирург-флеболог-лимфолог, врач-хирург первой категории
При варикозе можно выполнять все эти упражнения, но без утяжеления для ног. При склеротерапии (в процессе курса лечения) нежелательны приседания в любом виде.
С уважением, Белянина Елена Олеговна.
Как быть с повторяющимся тромбофлебитом?
Дуплексное сканирование вен нижних конечностей показало только несостоятельность остиального клапана левой ноги, →
Смотрите видео: Возвращение к занятиям спортом после операции на венах нижних конечностей
Часто задаваемые вопросы
Уважаемые пациенты! Мы подготовили для Вас ответы на наиболее часто задаваемые вопросы во время консультации флеболога. Рубрику подготовил заведующий центра флебологии “СЦИФ” Антипов Алексей Александрович. Если у Вас возникли вопросы, на которые здесь нет ответа, Вы можете задать их лично на приеме доктора флеболога.
После удаления варикозных вен как потечёт кровь?
По современным данным европейских флебологов патологически изменённые вены, которые удаляются, уже не принимают участие в венозном кровотоке. Более того, само наличие этих сосудов в системе кровоснабжения ухудшает функцию венозного оттока. Согласно государственной статистике именно наличие варикозных вен в 9 из 10-ти случаев обуславливает развитие симптомов хронической венозной недостаточности. То есть, варикозные вены сами по себе вызывают отёк, боль, экзему, появление трофической язвы. Так же, в варикозно расширенных венах резко замедлен кровоток, что является хорошим условием для формирования тромбоза. Удаление варикозных вен исключительно благоприятно сказывается на кровообращении в нижних конечностях.
Мне рекомендовали оперативное лечение, можно ли вылечить варикозные вены без операции?
Действительно эффективное лечение варикоза предполагает удаление патологически изменённых вен тем или иным способом. С современных позиций, лечение может быть только оперативным. Другой вопрос заключается в том, каким способом это сделать. В государственной больнице не только Смоленска и Смоленской области, но и большинстве муниципальных учреждений России вам предложат классическое оперативное лечение. Оно предполагает госпитализацию, наркоз или спинальную анестезию. Так же, это лечение связано со значительной операционной травмой. Отрицательные моменты традиционной венозной хирургии полностью исключены в центре флебологии Смоленска, так как мы используем только инновационные технологии. Они позволяют эффективно лечить варикозную болезнь практически без травмы. Поэтому нет необходимости в госпитализации и наркозе. В инновационном центре флебологии Смоленска работают одни из лучших эндоваскулярных хирургов России и Европы, гарантирующие положительный результат лечения.
На консультации хирург поставил диагноз варикозная болезнь и назначил лечение компрессионным трикотажем, таблетками и мазями. Насколько эффективно такое лечение?
С позиций современной флебологии, медикаментозное лечение, компрессионная терапия обладают эффективностью и активно используются флебологами. Но эти методы играют, скорее, вспомогательную роль в комплексном лечении варикозной болезни. Избавиться от варикозных вен при помощи только компрессии, мазей и таблеток не получится. Основа лечения варикозной болезни – это удаление патологического венозного русла. Современные методики позволяют сделать это с минимальной травмой и психологическим дискомфортом. В Смоленске и Смоленской области наибольшим опытом использования инновационных технологий является Смоленский центр флебологии.
После лазерного лечения варикоза возможен ли рецидив?
Варикозная болезнь является хроническим рецидивирующим заболеванием. Рецидив заболевания возможен при использовании абсолютно любой методики. Даже после лечения самой современной методикой, у вас остаются вены, которые в будущем могут подвергнуться варикозной трансформации. На удалённые вены Смоленский центр флебологии даёт пожизненную гарантию, они подвергаются полной абляции, и в них рецидив невозможен. Стоит отметить, нередко рецидив заболевания связан с недостаточно полным диагностическим поиском и, как следствие, некорректным лечением. Специалисты центра флебологии Смоленска являются признанными экспертами ультразвуковой диагностики с колоссальным опытом, что полностью исключает диагностические ошибки.
Когда нужно обращаться к флебологу?
Наиболее оптимальным вариантом будет консультироваться у врача-флеболога и выполнять ультразвуковое дуплексное сканирование вен нижних конечностей раз в 2-3 года даже при отсутствии жалоб. Достаточно часто пациенты привыкают к симптомам варикозной болезни и не обращают на них внимания, а болезнь продолжает прогрессировать. Следует обратить внимание на следующие симптомы:
- Появление, так называемых, вариксов (участков выступающих вен, напоминающих виноградные грозди).
- Ощущение тяжести в дистальных сегментах нижних конечностей, усиливающаяся к вечеру и (или) после нагрузки.
- Ощущение распирания, ночные судороги в мышцах голени.
- Отёки нижних конечностей в области голеней (на ранних стадиях возникают вечером и полностью уходят утром, если заболевание прогрессирует – наблюдаются и в дневное время).
- Изменение цвета кожных покровов.
- Появление трофических язв в нижней трети голени.
При появлении любого из этих симптомов следует незамедлительно обратиться к флебологу.
У меня много лет трофическая язва на голени. В государственной больнице доктор сказал, что сначала нужно вылечить язву, а только потом оперировать вены. Насколько безопасно лечить варикозную болезнь в моём состоянии?
Первичное лечение язвы варикозного генеза – это довольно распространённое заблуждение среди хирургов общей практики. Нередко, такое лечение затягивается на годы. При этом варикозная болезнь прогрессирует, что ещё больше усугубляет ситуацию с венозным оттоком. Ведущие европейские специалисты рекомендуют заниматься радикальным лечением варикозной болезни параллельно с лечением язвы. Современные технологии позволяют делать это без риска каких-либо осложнений. Инновационный флебологический центр в Смоленске использует только лучшие методики удаления варикозных вен, что делает процесс лечения комфортным и безопасным.
Можно ли принимать солнечные ванны после склеротерапии?
Методика склеротерапии минимально инвазивна и предполагает проколы кожи тончайшими иглами. Даже после таких инъекций образуются небольшие кровоподтёки. Они полностью проходят через несколько недель. Ведущие флебологи Инновационного центра В Смоленске рекомендуют избегать открытых солнечных лучей в этот период времени, чтобы добиться хорошего косметического эффекта процедуры.
Через какое время после лазерной операции можно ходить в баню и сауну?
Ведущие специалисты центра флебологии Смоленска рекомендуют воздержаться от бани и сауны в течение полутора-двух месяцев. Это требуется для того, чтобы процесс абляции после лазерной коагуляции проходил в оптимальном режиме, и исключения возможных ощущений дискомфорта.
Когда можно заниматься спортом после операции?
К активным занятиям спортом лучше вернуться после завершения периода ношения компрессионного трикотажа. Он продолжается около месяца.
Какая реабилитация будет после лазерной коагуляции?
Процедура эндовенозной лазерной облитерации не требует каких-либо специальных реабилитационных мероприятий. К привычному образу жизни вы вернётесь в течение двух-трёх дней. Но есть определённые правила и ограничения. По мнению ведущих европейских специалистов и флебологов инновационного центра в Смоленске, всё же, лучший эффект наблюдается у пациентов при ношении компрессионного трикотажа 3-4 недели после ЭВЛК. Также, желательно на месяц ограничить физические и тепловые нагрузки.
Нужна ли специальная подготовка для ЭВЛО?
Какой-либо специальной подготовки к лазерной процедуре не требуется. Перед процедурой лазерной коагуляции нужно сдать комплекс лабораторных анализов, выполнить электрокардиограмму и проконсультироваться у терапевта. Также необходимо приобрести компрессионный трикотаж 2-го класса компрессии и позавтракать.
Когда и как часто нужно посещать флеболога после лазера?
Для оптимального контроля за результатами процедуры необходимо посетить флеболога на следующий день после операции, через месяц, три месяца, полгода и в год. В Смоленском центре флебологии эти осмотры входят в контракт и не требуют отдельной оплаты.
Могут ли варикозные вены и звёздочки появляться после удаления?
Варикозная и телеангиэктатическая болезни являются хронически прогрессирующими. В настоящее время даже лучшие специалисты не дадут вам стопроцентной гарантии от рецидива заболевания. Тем не менее, патологически изменённые вены необходимо удалять. Они не только вызывают ряд осложнений, но и способствуют разрушению других венозных сосудов.
Почему нужно удалять варикозные вены?
Варикозно расширенные вены, имеющие несостоятельные клапаны препятствуют нормальному току крови. Это приводит к трофическим нарушениям в дистальных отделах нижних конечностей, тромботическим осложнениям. Удаление таких вен – это лучшее решение в данной ситуации. современные методики в руках хорошего специалиста делают лечение достаточно быстрым и комфортным.