Симптомы мастита у кормящей матери
Симптомы мастита у кормящей матери возникают достаточно часто. Это воспалительное заболевание провоцируют патогенные микроорганизмы, такие как стрептококк или золотистый стафилококк. Как правило, мастит возникает после первых родов в первые недели вскармливания или в период отлучения младенца от груди. Каждой кормящей женщине важно знать первые признаки мастита, чтобы своевременно предотвратить заболевание.
Причины
Лактационный мастит часто встречается у кормящих матерей. Предпосылкой к развитию данной проблемы является лактостаз – застой молока в одной или нескольких дольках молочной железы и последующее присоединение бактериальной флоры к происходящему процессу. Этому способствует широкий ряд факторов. Основными из них являются:
- Небольшие трещины на сосках. Именно через соски чаще всего попадает инфекция, поэтому малейшие повреждения могут стать причиной проникновения патогенной флоры и появления первых симптомов.
- Ослабленный иммунитет и нестабильный гормональный фон, связанный с недавними родами.
- Пренебрежение правилами гигиены, которое создает благоприятные условия для инфекции.
- Наличие хронических бактериальных заболеваний, таких как ангина или синусит.
- Застой молока, связанный с недостаточным сцеживанием или нерегулярным вскармливанием.
Даже одна из перечисленных причин может привести к неприятным последствиям. Поэтому необходимо следить за своим здоровьем и реагировать при первых же симптомах мастита.
Мастит – симптомы у кормящих женщин
Симптомы мастита у кормящей матери проявляются вполне отчетливо. Не заметить их очень сложно, так как женщина начинает испытывать болезненные ощущения и дискомфорт. Для начального периода характерны следующие жалобы пациентки:
- ощущение уплотнения и тяжести в груди;
- покраснение кожи над уплотнением;
- болезненные ощущения в молочной железе;
- повышение температуры тела до 38 градусов и выше;
- затрудненный и болезненный отток молока;
- увеличение болезненной груди в размерах по сравнению со здоровой.
Серозный мастит очень быстро развивается и переходит в следующую стадию – инфильтративную. В этот период признаки мастита у кормящей матери усиливаются. Женщина начинает испытывать сильное недомогание и озноб. Грудь становится твердой, а сцеживание молока сильно затрудняется. При этом температура тела может повышаться выше 39 градусов.
Мастит у кормящей матери, симптомы которого описаны выше, нуждается в профессиональном лечении. Болезнь не отступает по истечении времени и быстро прогрессирует. После сцеживания молока, может появиться временное облегчение симптомов, но при этом патогенная флора остается в молочной железе, а боли и отек быстро возвращаются.
Если в течение двух суток не обратиться к врачу и не начать правильное лечение, болезнь переходит в гнойную форму и требует оперативного вмешательства.
К признакам данной стадии относится:
- твердая болезненная грудь;
- гнойные выделения из сосков;
- признаки интоксикации, проявляющиеся в виде озноба, жажды, слабости и т.д.;
- нестабильная температура тела, которая может повышаться до 40 градусов, а может, наоборот, снижаться относительно предыдущих дней болезни.
Мастит у кормящей матери, симптомы которого отличаются в зависимости от стадии заболевания, хорошо поддается лечению на ранних этапах. Поэтому своевременное лечение является залогом успешного выздоровления.
Советы
При появлении первых симптомов, многие женщины начинают совершать ошибки, способные значительно усугубить ситуацию. Чтобы этого не произошло, необходимо соблюдать следующие рекомендации:
- При обнаружении первых симптомов мастита у кормящей матери, нельзя оказывать воздействие на грудь. Сильное сжатие или массаж, может способствовать увеличению отека.
- Необходимо исключить любые тепловые процедуры. Горячая ванна, долгое нахождение на солнце или компрессы, могут оказать пагубное влияние.
- Обнаружив мастит, необходимо прекратить кормление ребенка больной грудью и регулярно сцеживать молоко. При симптомах гнойного мастита, нужно прекратить кормление даже здоровой грудью, так как в ее молочной железе тоже могут находиться патогенные микроорганизмы. Продолжить вскармливание можно после курса лечения и сдачи соответствующих анализов.
- Категорически противопоказано заниматься самостоятельным лечением и применением народных средств. Такая тактика в подавляющем большинстве случаев приводит к осложнениям и запущенным формам заболевания.
- Нельзя откладывать посещение врача. Данная болезнь быстро прогрессирует, поэтому требуется быстрая диагностика и назначение адекватного лечения.
Руководствуясь этими советами, можно избежать тяжелых последствий и добиться скорейшего выздоровления.
Заключение
Симптомы и признаки мастита у кормящих женщин проявляются в ярко выраженной форме. Кроме того, данные признаки сложно перепутать с другими заболеваниями. Это позволяет быстро поставить диагноз и пройти эффективный курс лечения.
Мастит – воспаление молочной железы
Для лечения мастита – у специалиста (помимо знаний) должна быть лицензия на оказание помощи пациентам с гнойными заболеваниями в том учреждении, где он им помогает. Именно поэтому многие врачи могут предложить пациенткам с маститом лишь консультацию (на уровне консультации онколога-маммолога или хирурга). В большинстве случаев этого достаточно. В случае же тяжёлых, распространённых маститов – когда требуется госпитализация – пациенты будут вынуждены обращаться в профильные “гнойные” стационары.
Мастит
Мастит может возникать у кормящих и некормящих женщин. У кормящих воспаление в груди называется лактационный мастит. У некормящих – нелактационный (ниже на этой странице).
Причины мастита
Воспаление в молочной железе при кормлении чаще всего возникает из-за застоя молока. Иногда это происходит после прикусывания соска ребёнком: развивается отёк протока в области соска (в месте травмы) и нарушается отток молока по нему. В последнем случае (в самом начале) приём таблетки детского парацетомола (соответственно возрасту Вашего ребёнка) убирает отёк и восстанавливает отток молока.
Профилактика мастита у кормящих
” Пустая” грудь – лучший способ профилактики мастита.
Для профилактики мастита кормящей женщине нужно сцеживать оставшееся в груди молоко после каждого кормления грудью (если ребёнок всё не высосал). А при появлении даже незначительных проблем – начинать кормление ребёнка с “проблемной” груди: пока он голодный – он лучше и активнее сосёт. Оставшееся же молоко – обязательно сцеживать при помощи вакумного аспиратора, руками, мужем – не принципиально.
Симптомы мастита
Когда в груди остаётся молоко – оно “перегорает”: в ткани молочной железы развивается асептическое (без микробов) воспаление, а в центральную нервную систему идёт сигнал, что молока столько не нужно. В результате долька молочной железы (где произошёл застой) прекращается синтез молока, + угнетается синтез молока в других долях железы – общее количество молока уменьшается.
Застой молока проявляется температурной реакцией до 38 градусов. Из-за застоя молока долька молочной железы становится напряжённой – руками, а по УЗИ можно найти болезненное уплотнение в виде треугольника с вершиной к соску. Со временем появляется краснота кожи над этим местом. Также по УЗИ можно обнаружить расширенные протоки и “ячеистость” железы из-за переполнения её молоком.
Мастит грудной железы
Застой молока и отёк за счёт воспаления приводят к передавливанию сосудов молочной железы. Нарушение питания железистой ткани приводит к её гибели – некрозу. Погибшая ткань – сгнивает. Проявляется это усилением болей в месте уплотнения и красноты, температурной реакцией до 38 и больше, местной повышенной температурой груди.
Красное пятно на груди
Красное пятно на коже всегда связано с локальным расширением сосудов. Это может быть из-за механического воздействия и реакцией на это сосудов (как после массажа).
Следующей причиной локальной красноты кожи может быть воспаление (мастит или рожистое воспаление). При воспалении в месте красноты всегда будет болезненность. При выраженном воспалении – будет локальная повышенная температура кожи (в месте красного пятна), или повышена общая температура (при рожистом воспалении – до 38 – 39 градусов).
Фото рожистого воспаления на груди в зоне реконструкции молочной железы (сопровождается лихорадкой до 39 градусов, болью как при ожёге). Рожистое воспаление, как и мастит, развивается из-за микробов – стрептококка, который есть везде вокруг нас, но из-за снижения иммунитета при провоцирующих факторах (лимфостаз, сахарный диабет, курение, дефицит витамина Д) – начинает вызывать заболевание.
Фото красного пятна на груди при мастите – смотрите ниже на этой странице.
УЗИ мастита
На УЗИ при мастите могут обнаружить полости с нечётким неровным контуром на фоне отёкших тканей с гноем без кровотока, могут быть увеличенные лимфатические узлы со стороны воспаления.
Гной – очень вязкий. Он не даёт дорзального усиления по УЗИ и только опытный специалист может “увидеть” его.
Мы рекомендуем обследоваться у проверенных специалистов:
УЗИ признаки мастита очень напоминают рак молочной железы. Но при раке всегда ширина “образования” равна его высоте. Тогда как при мастите – ширина всё равно будет больше. Кроме “вертикальной ориентации” – при мастите всегда будет боль и краснота над этим местом, тогда как при раке эти признаки бывают редко.
Подробно про УЗИ при раке и других заболеваниях СМОТРИТЕ ЗДЕСЬ
Лечение мастита
Чем быстрее пациентка обратилась за помощью (на ранней стадии) тем успешнее, легче и быстрее будет лечение.
Серозный мастит
На стадии инфильтрации (пока воспаление без некроза и нагноения) не требуются антибиотики. Достаточно регулярно сцеживать молоко, а при температуре – принимать детский парацетамол (согласно возрасту ребёнка).
Гнойный мастит
При сохранении температурной реакции более 38 градусов в продолжении 3 дней и более, отсутствии признаков облегчения ситуации (уменьшения болей, исчезновении уплотнения в груди), обнаружении полости гнойника в груди по УЗИ – показано удаление гноя и назначение антибиотиков.
Удаление гноя может быть выполнено классически – через разрез (вскрытие мастита) и путём серии проколов-пункций. В первом случае – рана заживает грубым шрамом. Во втором – шрама нет, но проколы выполняются несколько дней подряд, пока вместо погибшей ткани молочной железы не образуется полость (киста) с молоком без гноя.
Решение о кормлении грудью решается индивидуально: либо на время лечения (приёма лекарств) молоко сцеживается, либо лактация угнетается препаратом Достинекс.
Нелактационный мастит
Он возникает чаще у курящих женщин. Если они не бросают курить – нередко он возникает у них повторно и неоднократно. Также нелактационный мастит бывает у больных сахарным диабетом.
Возникает он из-за снижения иммунитета (чаще во время месячных или рядом с ними – из-за гормональных изменений), когда на этом фоне активируется та микрофлора, которая в норме живёт в протоках и при сильном иммунитете сдерживается иммунной системой.
При пирсинге сосков мастит бывает чаще.
Проявляется болями, краснотой и локальной повышенной температурой в зоне покраснения. Общая лихорадка до 38 и более – бывает при выраженном воспалении. Признаки по УЗИ – аналогичные, только расширенных протоков с молоком не находят.
Мастит фото
Иногда гнойник сам прорывается в протоки и тогда гной вытекает через сосок. Если это не происходит – необходимо или делать разрез, или прокол – для удаления гноя.
Принцип разреза для удаления гноя был предложен в эру отсутствия антибиотиков.
Сегодня (под прикрытием антибиотиков, противовоспалительных и антигистаминных препаратов) можно удалять гной через проколы. При первой пункции удаляется гной, в который превратились погибшие ткани молочной железы. Но при этом удаляется только то, что погибло и сгнило. То, что не сгнило но погибло – осталось на стенках полости. Оно превратится в гной и будет удалено при следующей пункции (следующих пункциях). Когда полость очистится – при пункции мы получим скудное сукровичное отделяемое (светлое, прозрачное). После этого можно пункции прекратить.
Если пациентка продолжает курить или не корректирует свой диабет – следует ожидать повторения мастита.
Иногда после неоднократных маститов грудь деформируется, а в ней появляются уплотнения. Их можно удалить с выполнением пластики молочных желёз (подтяжка или мамморедукция). Если пациентка не бросила курить или не скорректировала диабет – это неперспективно (вероятности повторения мастита и плохого заживления – высоки).
Признаки мастита
У некоторых пациенток после лучевой терапии в зоне операции возникает некроз жировых долек. Это проявление отсроченной лучевой реакции из-за склероза сосудов. Нарушение кровоснабжения приводит к гибели жировой дольки или дольки молочной железы. Это может возникнуть через несколько месяцев после завершения лучевой терапии и бывает на очень ограниченном участке, без общей температурной реакции и, как правило, без выраженных болей.
По УЗИ в таких случаях не очень опытные врачи могут “заподозрить” рецидив опухоли.
Без лечения гнойник сам прорывается через кожу и вытекает.
Ускоряет процесс – прокол и удаление погибших и лизированных (сгнивших) тканей.
Острый нелактационный мастит возникает часто на фоне ослабленного иммунитета (гораздо чаще у курящих пациенток, с избыточным весом или больных диабетом). Для профилактики повторных воспалений – бросте курить скорректируйте свой диабет, а после выздоровления – съездите к морю и солнцу (витамин “Д”), посетите солярий или пройдите УФО крови.
Лечение мастита в Санкт-Петербурге
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Для лечения и консультации пациентов с маститом необходимо наличие специальной лицензии и условий для помощи пациентам с гнойными воспалительными заболеваниями. Такие пациенты не должны пересекаться с “чистыми” пациентами. Поэтому, если вы планируете обратиться к нам – записывайтесь на консультацию только в частные центры.
В Первом Медицинском Университете в консультации Вам будет отказано: мы опасаемся рисков инфекции у других наших пациентов – оперированных с заведомо “чистыми” ранами.
По полису ОМС Вы можете обратиться в районную поликлинику к хирургу.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через форму на сайте
Лактационный мастит
Лактационный мастит — инфекционно-воспалительное поражение молочной железы, возникшее в послеродовом периоде и связанное с процессом лактации. Проявляется болью и уплотнением груди, гиперемией кожных покровов, интоксикационной реакцией с выраженной гипертермией, ознобами, астенией. Для диагностики применяют УЗИ груди, исследование формулы крови, баканализ молока, в сложных случаях — биопсия тканей. В лечении используют антибиотики, противогистаминные и противогрибковые средства, иммуномодулирующую и инфузионную терапию, которые при необходимости дополняют пункцией или вскрытием гнойного очага с его последующим дренированием.
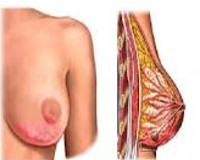
Общие сведения
Мастит — одно из наиболее распространенных осложнений лактационного периода. По разным данным, послеродовые воспалительные заболевания груди возникают у 3-20% родильниц, особенно у первородящих в возрасте более 30 лет. В структуре всех маститов лактационный вариант составляет до 92-95%, при этом в 81-85% случаев заболевание развивается в течение первого месяца после родов. В редких случаях патология обнаруживается у беременных женщин и новорожденных девочек с гормональным набуханием грудных желез. Обычно воспаление является односторонним и поражает правую грудь, что связано с неудобством ее сцеживания для правшей. В последние годы возросла частота двухстороннего мастита, диагностируемого у каждой десятой пациентки, и резистентных форм заболевания.

Причины лактационного мастита
Непосредственной причиной воспаления груди при вскармливании является действие инфекционного агента. У 79-97% пациенток болезнь вызвана монокультурой золотистого стафилококка. В остальных случаях выявляется ассоциированная микрофлора – кроме St. aureus высеиваются кишечная и синегнойная палочки, протей, клебсиелла, бактероиды. Возбудитель попадает в организм женщины из окружающей среды: от медицинского персонала, других родильниц, а также из внутренних очагов инфекции. Существенную роль в заражении играет наличие одного или нескольких предрасполагающих факторов, к числу которых относятся:
- Лактостаз. Застой молока в дольках и протоках груди провоцирует начало молочнокислого брожения и локальное повреждение тканей с повышением их проницаемости. В результате создаются благоприятные условия для размножения микроорганизмов. Причинами лактостаза могут быть как особенности строения молочных желез (например, сужение протоков), так и недостаточное сцеживание.
- Трещины сосков. Наиболее часто входными воротами для возбудителя становятся поврежденные ткани соска и ареолы. Обычно они травмируются из-за неправильного захвата соска новорожденным, длительного кормления и некорректного ухода. Предпосылками для повреждения соска являются его анатомические особенности (плоская или втянутая форма).
- Наличие очага инфекции. Инфекционный агент может попасть в паренхиму молочной железы из очагов воспаления в коже, других органах и тканях. Особую роль в развитии мастита играют хронические инфекции женской половой сферы, осложнения беременности и родов (подтекание околоплодных вод, хориоамниониты, послеродовые эндометриты и акушерские перитониты).
- Снижение иммунитета. Защитные функции организма могут ухудшаться в результате осложненного течения гестационного периода и родов, неправильного режима грудного вскармливания, утомления из-за возросших домашних нагрузок. В периоде лактации также возможно обострение хронических заболеваний, приводящее к расстройствам иммунитета.
- Нарушение требований асептики и антисептики. Соблюдение санитарно-гигиенических требований в современных лечебных учреждениях существенно улучшилось. Однако в ряде случаев заражение кормящей матери все еще происходит вследствие недостаточного обеззараживания помещений, инструментария, мебели и белья, наличия среди персонала носителей золотистого стафилококка.
Патогенез
Воспаление тканей молочных желез при лактационном мастите проходит ряд последовательных стадий. Первым доклиническим этапом процесса является патологический лактостаз, при котором, кроме застоя молока, отмечается активное размножение микроорганизмов, выделяющих экзо- и эндотоксины (ферменты, гемолизины, другие факторы повреждения). Воспалительная реакция протекает по нормо-, гипер- или гипоэргическому типу и представлена двумя фазами — альтерации (повреждения) и регенерации (восстановления). При недостаточном лечении и нарушенной реактивности в воспалительный процесс быстро вовлекаются окружающие ткани. По мере развития локальной реакции появляется и усиливается общая интоксикация организма. Процессы брожения, возникающие в патологическом очаге, провоцируют свертывание молока, что еще больше нарушает его отток и приводит к формированию патологического замкнутого круга.
Классификация
Правильное определение типа лактационного мастита позволяет выбрать оптимальную лечебную тактику и свести к минимуму вероятность осложнений. Заболевание классифицируется на основе ряда критериев, ключевым из которых является стадия воспалительного процесса и соответствующие ей клинические формы. Отечественные маммологи наиболее часто используют клинико-морфологическую классификацию Б. Гуртова, разработанную в 1979 году, и выделяют следующие варианты послеродового мастита:
- Серозный. В тканях наблюдаются преимущественно процессы гидратации с пропитыванием серозной жидкостью (экссудатом). Нарушения лимфо- и кровообращения умеренные, начинаются нейродистрофические процессы.
- Инфильтративный. Пораженные ткани уплотняются (инфильтрируются), однако их деструкция еще не началась. Патологический очаг четко не отграничен от здоровой паренхимы и стромы молочной железы.
- Гнойный. Воспаленные ткани подвергаются гнойному расплавлению, процесс может быть диффузным (инфильтративно-гнойным), ограниченным (абсцедирующим), разлитым флегмонозным и некротическим гангренозным.
При выборе способа лечения, в том числе хирургического подхода, учитывают локализацию воспалительного процесса. В соответствии с этим признаком выделяют несколько форм мастита – от локализованного внутрипротокового (галактофорита), субареолярного, интра- и ретромаммарного до тотального поражения груди. Если молочная железа воспалилась до выписки родильницы из стационара, мастит считается эпидемическим, при развитии воспаления в домашних условиях на 3-4 неделе послеродового периода речь идет об эндемической форме заболевания.
Симптомы лактационного мастита
Клинические проявления послеродового воспаления груди представлены болевым синдромом, локальными изменениями тканей и общей реакцией организма. Лактационная функция чаще всего сохранена. На доклиническом этапе из-за патологического лактостаза женщина сначала чувствует тяжесть, распирание и дискомфорт в пораженной груди, которая несколько увеличивается в объеме. Заболевание начинается остро с повышения температуры, возникновения боли и гиперемии кожи молочной железы. На этапе серозного воспаления гипертермия достигает +38,5° С, пациентка ощущает слабость, озноб, может жаловаться на головные боли. Паренхиматозная ткань несколько уплотнена, но не инфильтрирована.
Если воспалительную реакцию не удается купировать, болезнь за 1-3 дня переходит в инфильтративную форму. Температура повышается до +39,0° С, у больной нарушается сон, ухудшается аппетит, усиливается болезненность груди. Покраснение кожи, как правило, ограничено площадью одного квадранта, в тканях прощупывается плотный инфильтрат. Могут увеличиться аксиллярные лимфоузлы. При безуспешной терапии в течение 5-7 дней появляются признаки гнойной деструкции тканей. Температура тела достигает +39,1° С и более. Общее состояние тяжелое: пациентку беспокоят сильные ознобы, полностью отсутствует аппетит, может наблюдаться спутанность сознания. Сон нарушен. В груди прощупываются резко болезненные уплотнения, часто захватывающие не менее двух квадрантов железы. Флуктуация отмечается лишь у 5% больных. Подмышечные лимфатические узлы на пораженной стороне увеличены.
По мере прогрессирования заболевания гнойный мастит может перейти в некротические формы — флегмонозную и гангренозную. При флегмоне груди в процесс обычно вовлекается 3 квадранта или вся молочная железа, которая увеличивается в размерах, значительно отекает. Отмечается напряженность кожи, интенсивная гиперемия с синюшным оттенком, втянутость соска. Гангренозный вариант мастита характеризуется быстрым обезвоживанием организма, учащением дыхания и сердцебиения. Из-за поражения кровеносных сосудов и тромбоза возникает грубая деструкцией тканей грудной железы – кожа становится багрово-синюшной, некротизируется, на ней появляются пузыри с сукровицей. У пациентки нарастают признаки полиорганной недостаточности, которые при отсутствии адекватной экстренной терапии могут привести к шоку и смерти.
Осложнения
Наиболее грозными осложнениями лактационного мастита являются инфекционно-токсический шок и сепсис, которые чаще развиваются на фоне гнойных форм воспаления груди. В тяжелых клинических случаях отмечается распространение инфекции по организму с вовлечением других органов (легких, почек, эндокарда), нарушениями сердечной деятельности, почечной недостаточностью, грубыми микроциркуляторными расстройствами, комой. Осложнением хирургического лечения может стать нагноение раны в послеоперационном периоде, что в будущем иногда приводит к рубцовой деформации груди и образованию молочного свища. Отдаленными последствиями перенесенного мастита являются кальцинаты молочной железы и повышение риска неогенеза.
Диагностика
Связь заболевания с лактационным периодом и типичная клиническая картина упрощают постановку диагноза послеродового мастита. Однако в наши дни отмечается тенденция к увеличению количества поздних, субклинических, стертых форм патологии с маловыраженными проявлениями или отсутствием некоторых симптомов. Поэтому возрастает роль лабораторных и инструментальных методов исследования, наиболее информативными из которых являются:
- Общий анализ крови. При исследовании определяются изменения, характерные для острого воспалительного процесса: повышение СОЭ, количества лейкоцитов, особенно нейтрофилов с появлением их токсической зернистости, сдвиг лейкоцитарной формулы влево.
- УЗИ грудных желез. О воспалительной инфильтрации тканей свидетельствует снижение их эхогенности. Отмечается расширение протоков. Метод позволяет выявить скопления гноя, имеющие вид гипоэхогенных образований, оценить их количество и локализацию.
- Бактериологический анализ молока. В ходе исследования определяется тип возбудителя, количество микробных тел в 1 мл, чувствительность возбудителя к антибиотикам. Молоко для анализа необходимо получить из обеих грудных желез.
- Пункционная биопсия груди. Тонкоигольную аспирационную биопсию очага поражения обычно назначают в сомнительных случаях при дифференциальной диагностике с другими процессами. Процедуру чаще проводят под УЗИ-контролем.
Серозную форму лактационного мастита дифференцируют от обычного лактостаза, для которого также характерна пирогенная реакция. При стертой клинике исключают нагноение кисты, атеромы на фоне кормления грудью, дебют маститоподобного рака. В сложных диагностических случаях дополнительно выполняют маммографию, КТ, МРТ, электроимпедансную маммографию. С учётом особенностей клинической картины к обследованию при необходимости привлекают инфекциониста, онколога, анестезиолога-реаниматолога.
Лечение лактационного мастита
Выбор лечебной тактики зависит от этапа развития заболевания и предполагает решение следующих задач: сохранение или прекращение лактации, борьба с возбудителем заболевания, санация гнойных очагов (в случае их образования). Пациенткам с послеродовым воспалением молочных желез рекомендуется временно прекратить грудное вскармливание ребенка. Секрецию молока подавляют лишь у небольшого количества больных при наличии определенных показаний: быстром прогрессировании воспаления с переходом в инфильтративную фазу в течение 1-3 дней при адекватной терапии, рецидиве гнойного мастита после операции, флегмонозной и гангренозной формах, послеоперационной резистентности к антибиотикам, декомпенсации со стороны других органов и систем.
До перехода воспаления в гнойную форму основу лечения составляют антибактериальные препараты, подобранные с учетом чувствительности инфекционного агента. Кроме этиотропной терапии используются патогенетические и симптоматические средства, которые способствуют более быстрому выздоровлению и предупреждают осложнения. Обычно в лечении лактационной формы мастита применяются:
- Антибиотики. Курс антибиотикотерапии назначают сразу после постановки диагноза и корригируют по результатам данных бактериологического исследования. Используют синтетические пенициллины, цефалоспорины, аминогликозиды, комбинированные препараты, производные нитроимидазола.
- Противогрибковые средства. Современные антибактериальные препараты широкого спектра действия наряду с болезнетворными микроорганизмами уничтожают естественную микрофлору. Поэтому для профилактики суперинфекции, дисбактериоза и кандидоза показаны противогрибковые препараты.
- Средства для улучшения иммунитета. Для стимуляции неспецифической защиты применяют иммуномодуляторы, иммунокорректоры, витаминно-минеральные комплексы. Для повышения специфической реактивности используют стафилококковый анатоксин, противостафилококковую плазму и гамма-глобулин.
- Антигистаминные препараты. Прием нескольких антибиотиков на фоне измененной реактивности тканей часто провоцирует аллергические реакции, для профилактики которых назначают лекарственные средства с антигистаминным эффектом, а в более тяжелых случаях — глюкокортикоиды.
- Инфузионная терапия. Начиная с инфильтративной формы мастита, показано введение синтетических коллоидных растворов, составов на основе декстранов, белковых препаратов. Лекарственные средства этих групп позволяют корригировать метаболические нарушения, поддерживать функции основных систем организма.
Выявление гнойного воспаления — прямое показание для хирургической санации патологического очага. С учётом формы воспалительного процесса выполняют вскрытие и дренирование мастита либо пункцию абсцесса с последующим дренированием. Правильно проведенное хирургическое вмешательство позволяет остановить распространение воспалительного процесса, максимально сохранить паренхиму грудной железы, обеспечить оптимальный косметический результат. После операции пациентке назначают комплексную медикаментозную терапию.
Схема комбинированного лечения маститов, возникающих в лактационном периоде, предусматривает активное использование методов физиотерапии. Больным с серозным воспалением показаны ультразвук, УФО, масляно-мазевые повязки с камфорным или вазелиновым маслом, бальзамическим линиментом, бутадиеновой мазью. При переходе заболевания в инфильтративную стадию увеличивают тепловые нагрузки. После вмешательства по поводу лактационного гнойного мастита рекомендованы субтепловые дозы УВЧ, субэритемные и слабоэритемные дозы УФО.
Прогноз и профилактика
При адекватном своевременном лечении прогноз благоприятный. По данным специалистов в сфере маммологии, в настоящее время гнойно-некротические формы лактационных маститов встречаются крайне редко, число осложнений заболевания сократилось с 10-12% до 1,5-2,0%. Важную роль в профилактике маститов играют дородовая подготовка беременной с выявлением и санацией очагов хронической инфекции, соблюдение требований санитарно-гигиенического режима в акушерских стационарах, регулярные профосмотры персонала для выявления носителей госпитальных инфекций. После родов необходимо соблюдение правил и техники грудного вскармливания, уход за кожей ареолярной зоны.
Как понять что у женщины мастит?

Мастит – воспалительный процесс в тканях молочной железы. Если вы чувствуете боль в груди, набухание, уплотнение, покраснением кожи железы, резкий подъемом температуры тела, озноб в груди – это может свидетельсвует об наличии мастита.
Диагностируется мастит при визуальном осмотре маммологом, дополнительно возможно проведение УЗИ молочной железы. Заболевание может привести к образованию гнойника, абсцесса, флегмоны, некроза в молочной железе, развитию сепсиса и даже летального исхода.
В случае микробного обсеменения молока кормление грудью придется прекратить. В отдаленном периоде может возникнуть деформация молочной железы, повышается риск развития мастопатии и рака груди.
Симптомы мастита
- высокая чувствительность молочной железы;
- боль и жжение в груди;
- высокая чувствительность;
- набухание груди, увеличение молочной железы
- жар в груди и повышение температуры тела;
- покраснения на груди;
- общая слабость и усталость;
- покраснение кожи груди (грудь красного или розового цвета);
- гнойные выделения из груди;
- желтоватые выделения из соска;
- лактационный мастит;
- нелактационный мастит;
- мастит новорожденных;
В соответствии с областью локализации:
- субареолярный;
- интрамаммарный;
- ретромаммарный.
Формы мастита исходя из особенностей воспалительного процесса:
- серозный;
- инфильтративный;
- гнойный;
- абсцедирующий;
- гангренозный;
- флегмонозный.
Причины развития мастита
Основная причина возникновения мастита у женщин – попадание в организм инфекций. Инфекции могут проникать через трещины в сосках, эрозии, царапины и т.д. Маммолог Бондарь считает, что основной причиной развития мастита является не качественный уход за молочной железой, недостаточная гигиена в период кормления ребенка.
Похожие заболевания
Основные причины развития мастита:
- плохое опорожнение груди;
- избыточная выработка молока и недостаточное сцеживание после кормления;
- трещины соска;
- ограниченное пребывание ребенка возле груди;
- быстрый отказ от грудного вскармливания;
- редкие и короткие кормления;
- сдавливание груди тесной одеждой, бюстгальтером или пальцами во время кормления;
- стресс, хроническое переутомление, недостаток сна;
- чрезмерная физическая нагрузка;
- удары, ушибы, царапины и т.д;
- перенесенные острые вирусные, бактериальные инфекции.
Стадии мастита
Лактационный мастит Данный вид заболевания связаный с беременостью и грудным вскармливанием. Проявляется лактационный мастит острой болью в молочной железе, которая возникает во время грудного кормления. Основная причина лактационного мастита это попадание в организ инфекции.
- Засой молока в молочной железе;
- Микротрещины кожи молочной железы;
- Сниженный иммунитет.
Инфильтративный мастит

На этой стадии усиливается озноб, больные ощущают сильное напряжение груди, боль. К головной боли и общей слабости добавляется бессонница, вялый аппетит. Молочная железа увеличена, на ней образуется подкожное уплотнение, не имеющее отчетливо очерченных границ – инфильтрат.
Кожные покровы непосредственно над ним, как правило, не изменяют нормальный цвет. Появляются жалобы на боль в подмышечной впадине – это болят лимфатические узлы, болезненность усиливается при пальпации (ощупывании). Несвоевременное или неэффективное лечение инфильтрата приводит к тому, что воспаление прогрессирует – болезнь перетекает в гнойную форму.
Гнойный мастит
На этой стадии состояние пациенток в значительной мере ухудшается. Нарастают слабость, бессонница из-за болей в груди, аппетит снижен. Повышение температуры держится в пределах 38-39°, озноб не проходит.
Кожа становится бледной, повышается потоотделение. Всё так же наблюдается напряженность молочной железы, отечность, её размеры существенно больше, чем в норме. Сцеживание молока в значительной степени затруднено, в его полученных небольших порциях нередко обнаруживается гной.
Виды мастита
Абсцедирующий мастит
Преимущественно протекает, как осложнение абсцесса ареолы соска либо фурункулеза. Несколько реже встречается ретромаммарный или интромаммарный абсцесс с образованием гнойных полостей. Характерен симптом флуктуации – при пальпации пораженной области под пальцами возникает ощущение переливающейся жидкости.
Инфильтративно-абсцедирующий мастит
Отмечается более, чем в половине случаев гнойных маститов. Представляет собой комбинацию двух видов мастита. Образуется инфильтрат, состоящий из многих гнойных полостей небольших размеров. Такая структура ощущается весьма плотной при ощупывании, флуктуация наблюдается крайне редко. Течение сопровождается симптоматикой, характерной для обеих форм, но более тяжелое.
Флегмонозный мастит
Характеризуется тем, что происходит значительное расширение границ воспалительного процесса. Наступает расплавление тканей молочной железы вместе с примыкающей к ним клетчаткой и кожей. Состояние больной классифицируется от средне тяжелого до тяжелого:
- грудь существенно превышает нормальные размеры, отёчна;
- температура тела около 40°, лихорадка;
- выраженное покраснение сопровождается местами участками багрово-синюшного цвета;
- болезненность сильная, резкая, доставляет значительный дискомфорт
- четко выражены признаки интоксикации.
При данной форме патологии не исключен риск развития септического шока.
Гангренозный мастит
Тяжелое состояние, представляющее угрозу для жизни пациента. Течение болезни осложнено, интоксикация ярко выражена. Возникает необратимое изменение – некроз молочной железы, то есть омертвение тканей в зоне охвата воспалительным процессом. Пораженная грудь отечна, увеличена, её кожные покровы багрово-синие или бледно-зеленые. Молоко отсутствует, сосок втянут, лимфатические узлы увеличены и резко болезненны.
Температура держится на уровне 40°, пульс учащается до 120 ударов в минуту. На фоне сильной интоксикац
- мастопатия;
- переохлаждение.
Процесс течения заболевания и место образования заболевания
По локализации очагов мастит бывает:
- субареолярный;
- подкожный;
- интрамаммарный;
- ретромаммарный.
Как диагностировать мастит молочной железы?
Маммолог Бондарь собирает данные о жалобах пациентки, проводит пальпацию и может назначить такие исследования: общий анализ крови и мочи, бактериологический анализ молока, маммографию или узи молочной железы. Диагноз ставится на основании проведенных исследований и жалоб пациента и общей клинической картины.
При выявлении первых признаков мастита необходимо сразу же записаться на прием к маммологу.
Лечение мастита

При выявлении мастита маммологом Бондарем А.В, доктор назначает консервативное лечение без оперативного вмешательства. Консервативное лечение мастита может предполагать: прием антибиотиков, прием гормональных препаратов с целью нормализации гормонального фона, назначаются внутримышечные инъекции лекарствами сосудорасширяющего, спазмолитического, миотропного, гипотензивного действия.
При запущенных формах мастита рекомендовано хирургическое лечение заболевания. Хирургия заключается во вскрытии гнойной полости и установке дренажа для оттока гнойных масс.
Что нельзя делать при мастите?
Если вы выявили подозрения на мастит, то в первую очередь необходимо устранить все возможные тепловые процедуры:
- нагрев молочной железы;
- принятие горячих ван;
- физиотерапия;
- массаж.
При выявлении гнойного мастита необходимо прекратить грудное кормление молока. Прекращать лактацию самостоятельно с помощью подручных средств или народной медицины может привести к осложнениям.
Так же при мастите вредно:
- ограничивать жидкость при кормлении;
- компрессы содержащие спирт;
Можно ли кормить грудью при мастите?
Можно. Продолжайте кормить грудью, это поможет быстрее избавиться от мастита.
Как лечить гнойный мастит?
При переходе заболевания в фазу нагноения показано выполнение хирургической обработки гнойного очага. Доступ и объем вмешательства зависят от формы и распространенности гнойно-воспалительного процесса. При развитии ограниченного абсцесса возможна его пункция и дренирование с установкой дренажно-промывной системы и одновременном назначением антибиотиков.
Недостатком такого метода является невозможность удаления некротизированных тканей и сложность полноценного опорожнения гнойной полости. Поэтому в большинстве случаев выполняется оперативное вскрытие мастита с иссечением нежизнеспособных тканей, промыванием полости антисептиком и дренированием очага. При нелактационых формах гнойного воспаления, возникшего на фоне фиброзно-кистозной мастопатии, возможна секторальная резекция но категорически запрещена при воспалительной форме рака молочной железы.
Хирургическое лечение флегмонозных и гангренозных маститов, а также нагноения злокачественных новообразований предполагает проведение радикальных операций, после которых обычно требуется пластика молочной железы.
Мастит

Можно ли уберечься от мастита, кормя грудью? Можно ли обойтись без антибиотиков при лечении мастита? Можно ли продолжать кормить при мастите? Обязательна ли операция, если поставлен диагноз «мастит»?
Диагноз «мастит» окружен таким количеством мифов и страхов, что многие кормящие мамы начинают бояться его заранее. В данной статье мы попробуем разобраться, какова лучшая профилактика мастита, когда адекватна антибактериальная терапия (лечение антибиотиками), в каких случаях – хирургическое вмешательство, а в каких мама сможет справиться сама, внеся необходимые коррективы в организацию грудного вскармливания.
Мастит — воспаление молочной железы, которое проходит ряд стадий. По мере развития к воспалительному процессу может присоединяться инфекция. Поэтому определяющим фактором при выборе стратегии лечения является именно наличие или отсутствие бактериальной инфекции в организме матери.
Профилактика мастита:
- частые прикладывания ребенка к груди (кормление по требованию); малышом (проверьте себя: ребенок захватывает около 4,5-5 см. груди в диаметре; сосание тихое, без цоканий; губки малыша вывернуты; мама не испытывает болевых и дискомфортных ощущений во время кормления; на груди нет ссадин и трещин);
- правильно подобранное белье для кормления (натуральные ткани, без косточек, с хорошей поддержкой)[i];
- отсутствие заменителей груди (пустышек, бутылочек, силиконовых накладок);
- отдых и спокойное состояние матери также являются своего рода профилактикой мастита, т.к. стресс и постоянная усталость часто приводят к развитию застоя молока в груди.
Если же молоко из груди выводится неэффективно (редкие кормления, неправильный захват груди, кормление через накладки), то велика вероятность возникновения мастита.
Обращаем ваше внимание, что сцеживание «остатков» молока после кормления не является профилактикой мастита. Более того, при кормлении по требованию сцеживание приводит к излишней выработке молока, что, в свою очередь, скорее приведет к проблеме застоя, мастита.
И только в случаях, когда мама разлучена с малышом, или малыш по причине слабости (например, при недоношенности) не может кушать часто, сцеживание помогает своевременно опорожнять грудь и поддерживать лактацию до тех пор, пока ребенок не сможет самостоятельно сосать грудь в необходимом объеме.
Неинфекционный мастит
Неинфекционный мастит — застой молока в груди, молочный стаз, лактостаз.
Продолжается от одного до трех-четырех дней, сопровождается болью в груди, покраснением части груди, подъемом температуры (иногда с первого же дня застоя), часто можно прощупать уплотнение внутри молочной железы. Также может появиться или усилиться болезненность при прикладывании, сосании.
В большинстве случаев на этом этапе с проблемой можно справиться, не прибегая к лечению антибиотиками, т.к. инфекция в груди чаще всего не успевает развиться за столь короткий период. Если температура сохраняется в течение 2-3 дней, при пальпации грудь болит и визуально красная, можно прибегнуть к помощи консультанта, который поможет справиться с застоем максимально безболезненно
В случае, когда на груди уже имеются трещины, либо застой молока протекает на фоне инфекционного заболевания, т.е. в организме матери уже присутствует инфекция или открытые «входные ворота» для нее, это может ускорить развитие инфекционного мастита (стадии, следующей за неинфекционным маститом), поэтому обратиться к врачу следует незамедлительно.
Действия мамы при возникновении неинфекционного мастита:
- частые кормления из больной груди;
- контроль правильности захвата груди малышом;
- подбор подходящей позы (удобная и комфортная для мамы, без давления на место застоя, новорожденного младенца можно расположить подбородком к месту уплотнения);
- холод к месту отека и покраснения на 7-10 минут;
- жаропонижающие, совместимые с грудным вскармливанием (при необходимости).
Убедитесь, что правильно прикладываете ребенка к груди и используете оптимальную позу для рассасывания застоя. Если есть сомнения в прикладывании, если не наблюдается положительной динамики в течение первых 12-24 часов, обратитесь за помощью к консультанту по грудному вскармливанию. Специалист поможет Вам подобрать удобную позу для кормления, откорректировать прикладывание и дать рекомендации по сцеживанию и частоте кормлений из проблемной груди.
В нормальных условиях свежее материнское молоко не является благоприятной средой для развития бактерий. Однако, если в течение двух-трех дней отток молока из пораженной части груди не налажен, то создаются условия для размножения безвредной в остальное время патогенной микрофлоры (например, стафилококка), что приводит к возникновению инфекции[ii], т.е. развивается инфекционный мастит.
Инфекционный мастит
По симптоматике аналогичен неинфекционному маститу (часть груди болезненная, покрасневшая, набухшая и твердая на ощупь, часто бывает лихорадка и плохое самочувствие).
Поэтому по истечению двух-трех дней при отсутствии положительной динамики необходимо обратиться к врачу, хирургу или маммологу. На данном этапе чаще всего принимается решение о применении антибактериальной терапии, совместимой с грудным вскармливанием, т.к. есть риск развития гнойного мастита. Если прописаны антибиотики, важно пропить весь курс. Если прописанный ранее антибиотик был неэффективен, определить подходящее лекарство поможет посев молока и мазок из горла ребенка[iii].
Мать в обязательном порядке продолжает кормить ребенка грудью, соблюдая вышеперечисленные принципы работы с маститом и врачебные рекомендации.
Инфекционный мастит не требует прекращения грудного вскармливания, т.к. в первую очередь желательно обеспечить максимально эффективный отток молока. Сосание младенца является оптимальным для решения этой задачи в том числе. Не редко можно услышать совет завершить грудное вскармливание, маме не обоснованно запрещают кормить на фоне мастита. Многие медицинские работники беспокоятся о возможном риске заражения младенца, особенно если в молоке заметен гной.
Они рекомендуют ручное сцеживание и выбрасывание такого грудного молока. Однако, большое число проведенных исследований показали, что продолжение грудного вскармливания, обычно, безопасно для здоровья младенца, даже при наличии Staph. Aureus (стафилококка).[iv]
 Гнойный мастит
Гнойный мастит
При отсутствии своевременных действий и адекватного лечения инфекционный мастит переходит в следующую стадию, гнойный мастит (абсцедирующий или флегмонозный).
Абсцесс представляет собой сильно болезненное воспаленное выбухание или ком красного цвета, горячий на ощупь с отеком окружающей кожи. Менее благоприятное течение заболевания характеризуется распространением гнойного воспаления по ткани железы, флегмонозный мастит. В случае гнойного мастита необходимо хирургическое вмешательство, удаление гноя из тканей молочной железы. После операции и непродолжительного восстановительного периода можно продолжать грудное вскармливание даже на фоне поддерживающей антибактериальной терапии (совместимой с грудным вскармливанием). В случае, если на период операции и восстановления мама разлучена с малышом, необходимо организовать регулярное сцеживание с целью своевременного опорожнения груди и поддержания лактации.
Повторяющийся мастит может быть вызван поздно начатым или неадекватным лечением начальной проблемы или неправильной техникой кормления грудью. В некоторых случаях повторные эпизоды мастита бывают обусловлены кандидозом. В редких случаях существует проблема с грудью, вызывающая постоянно плохой дренаж части груди, например, аномалия молочных протоков, киста или новообразование[v] в ткани молочной железы.
Таким образом, далеко не каждый мастит является «приговором» к обязательному лечению антибиотиками, операции и прекращению грудного вскармливания. А наилучшей профилактикой воспаления молочной железы является грудное вскармливание, организованное естественным образом – по требованию малыша в первую очередь, и по требованию мамы при необходимости, если она чувствует, что грудь сильно переполнена и требует опорожнения. Также решающим фактором профилактики является качество прикладывания к груди, когда малыш захватывает грудь глубоко (около 4,5 – 5 см. в диаметре), не «цокает» при сосании, правильно выворачивает губки, а мама во время кормления не испытывает никаких болезненных и дискомфортных ощущений.
Если есть сомнения в качестве прикладывания, лучше посоветоваться с консультантом по грудному вскармливанию. Специалист подскажет Вам, как правильно и максимально глубоко вложить грудь в ротик малыша, а также поможет подобрать удобные позы для кормления.
Кормите грудью с удовольствием и будьте здоровы!
Екатерина Скороходова (Аганесова), консультант по грудному вскармливанию.
Руслан Лукьянчук, врач-хирург.
[i] «Повторяющиеся маститы – что я могу сделать?» по материалам Международной организации Ла Лече Лига/Lalecheleague http://www.llli.org/russian/faq/repeated_mastitis.html
[ii] «Мастит. Причины и ведение» Департамент здоровья и развития ребенка и подростка, Всемирная Организация Здравоохранения, Женева 2000г. Стр.16
[iii] «Повторяющиеся маститы – что я могу сделать?» по материалам Международной организации Ла Лече Лига/Lalecheleague http://www.llli.org/russian/faq/repeated_mastitis.html
[iv] «Мастит. Причины и ведение» Департамент здоровья и развития ребенка и подростка, Всемирная Организация Здравоохранения, Женева 2000г. Стр. 25
[v] «Мастит. Причины и ведение» Департамент здоровья и развития ребенка и подростка, Всемирная Организация Здравоохранения, Женева 2000г. Стр.17
Мастит при грудном вскармливании у кормящей матери

Так по-другому называют мастит. Это не просто воспаление, а настоящее инфекционное заболевание молочной железы. Чаще всего кормящая мать сталкивается с ним в первые недели после родов, но мастит может развиться и позже, вне зависимости от кормления грудью. Основные причины заболевания – это застой молока и трещины сосков. Стафилококк, стрептококк и ряд других микробов попадают внутрь молочной железы изо рта малыша, через несвежее белье или какую-либо загрязненную поверхность и вызывают ее воспаление.
Классификация
- Острый серозный – послеродовое заболевание, с которым сталкиваются 20% всех женщин. Его симптомы очень похожи на лактостаз: уплотнение молочной железы, покраснение кожи, повышенная температура, болезненное кормление, проявляется отек соска. Заболевание диагностируют по анализу крови.
Очевидно, что мастит – заболевание серьезное, и никакого самолечения не допускает. Кстати, часто его принимают за лактостаз. Застой молока в железе действительно является распространенным предвестником. Разобраться, что это – мастит или лактостаз – лучше сразу, как только появляются болезненные ощущения в груди при кормлении.
Лактостаз или мастит?
При обоих этих явлениях боль при кормлении не утихает ни после смены положения, ни при попытках сменить грудь. Болит не сосок, а именно сама железа, присутствует ощущения тяжести и «распирания» в груди. Лактостаз – это образование пробки в молочном канале, которая мешает нормальному выходу жидкости. При сцеживании воспаленной груди можно заметить, что из одного из районов соска молоко не льется или выходит в малом количестве.
Причиной лактостаза может быть неправильный захват соска (малыш должен захватить ареолу полностью), незавершенное кормление (младенец сам должен отпускать сосок, когда насытится, маме не стоит отнимать ребенка от груди), кормление по часам или же поддержка соска во время кормления пальцами, чего делать также не нужно. Застой молока может также произойти из-за сдавливания груди неправильно подобранным бюстгальтером, стресса мамы или ее привычки спать на животе. Все вышеперечисленное, следовательно, провоцирует и мастит.
Лактостаз можно отличить по температуре тела женщины – она повышается больше всего подмышкой у больной груди, а у другой показатель будет существенно ниже. При мастите разница температур в подмышечных впадинах будет либо отсутствовать, либо окажется не столь ярко выраженной.
Кроме того, в случае лактостаза самочувствие матери улучшается после кормления грудью, нормализуется температура ее тела. При серозном мастите, несмотря на прикладывания малыша, ситуация не меняется в лучшую сторону.
Диагностика и лечение мастита

Женщина кормит грудничка. Источник фото: shutterstock.com
При первых же болезненных ощущениях в груди стоит обратиться к врачу или к специалисту по грудному вскармливанию. Диагностировать мастит гинеколог или терапевт смогут по анализу крови: возрастает количество лейкоцитов, повышается СОЭ. Далее врачу необходимо будет изучить посев молока на стерильность и определить чувствительность обитающих в нем бактерий к антибиотикам. Впрочем, лечение мастита начинают еще до получения результатов анализов, так как воспаление слишком быстро прогрессирует.
Самым эффективным методом лечения мастита считается антибактериальная терапия. Препараты выбирают по результатам анализа на чувствительность возбудителя к антибиотикам. Вводят лекарства внутримышечно или внутривенно в течение пяти-десяти дней. Возможен и прием антибиотиков в форме таблеток. Лечение сопровождается мероприятиями сокращению лактации: гормональной терапией, введением Окситоцина, Парлодела, активным сцеживанием. Уменьшить болезненные ощущения и остановить воспалительный процесс, если он только начал развиваться, способно камфорное масло. В случае тяжелой стадии заболевания – гнойном или абсцедирующем мастите – врачи прибегают к хирургическому вмешательству, так как абсцесс необходимо вскрыть.
От грудного вскармливания на период лечения мастита пациентке придется отказаться: навредить малышу может как «испорченное» молоко, так и медикаменты, которые вынуждена будет принимать мама. Перевод грудничка на искусственное вскармливание (вполне возможно, что это – лишь временная мера) осуществляется совместно с педиатрами. После курса лечения и восстановления после болезни грудное вскармливание может быть возобновлено при желании самой мамы.
Сам себе врач

Ребенок сосет грудь. Источник фото: shutterstock.com
Как мы уже отмечали, болезнь не допускает никакого самолечения. Конечно, есть популярные методы вроде компрессов из лопуха, отрубей, маль-и-мачехи или капусты. Некоторые женщины и вовсе прибегают к помощи мужей в ожидании, что те смогут рассосать пробку в молочной железе. И все эти народные средства, как уверяют врачи, могут только навредить здоровью мамы: гигиена всех прикладываемых к груди материалов сомнительна, а сосательные движения взрослого человека ни капли не похожи на те, что делает грудничок.
Зато своими собственными усилиями женщины могут сделать все, чтобы не допустить воспаления, развития лактостаза и мастита. Достаточно соблюдать технику правильного прикладывания малыша к груди, носить комфортное нижнее белье, кормить обеими грудями по очереди, сцеживать молоко, если приходится разлучаться с крохой на несколько часов, и не прекращать грудное вскармливание резко. Также врачи рекомендуют чаще делать самомассаж груди, заботиться о коже с помощью специальных мазей, а при появлении первых признаков застоя молока прикладывать кроху именно к этой груди.


.jpg)