Мастит – воспаление молочной железы
Для лечения мастита – у специалиста (помимо знаний) должна быть лицензия на оказание помощи пациентам с гнойными заболеваниями в том учреждении, где он им помогает. Именно поэтому многие врачи могут предложить пациенткам с маститом лишь консультацию (на уровне консультации онколога-маммолога или хирурга). В большинстве случаев этого достаточно. В случае же тяжёлых, распространённых маститов – когда требуется госпитализация – пациенты будут вынуждены обращаться в профильные “гнойные” стационары.
Мастит
Мастит может возникать у кормящих и некормящих женщин. У кормящих воспаление в груди называется лактационный мастит. У некормящих – нелактационный (ниже на этой странице).
Причины мастита
Воспаление в молочной железе при кормлении чаще всего возникает из-за застоя молока. Иногда это происходит после прикусывания соска ребёнком: развивается отёк протока в области соска (в месте травмы) и нарушается отток молока по нему. В последнем случае (в самом начале) приём таблетки детского парацетомола (соответственно возрасту Вашего ребёнка) убирает отёк и восстанавливает отток молока.
Профилактика мастита у кормящих
” Пустая” грудь – лучший способ профилактики мастита.
Для профилактики мастита кормящей женщине нужно сцеживать оставшееся в груди молоко после каждого кормления грудью (если ребёнок всё не высосал). А при появлении даже незначительных проблем – начинать кормление ребёнка с “проблемной” груди: пока он голодный – он лучше и активнее сосёт. Оставшееся же молоко – обязательно сцеживать при помощи вакумного аспиратора, руками, мужем – не принципиально.
Симптомы мастита
Когда в груди остаётся молоко – оно “перегорает”: в ткани молочной железы развивается асептическое (без микробов) воспаление, а в центральную нервную систему идёт сигнал, что молока столько не нужно. В результате долька молочной железы (где произошёл застой) прекращается синтез молока, + угнетается синтез молока в других долях железы – общее количество молока уменьшается.
Застой молока проявляется температурной реакцией до 38 градусов. Из-за застоя молока долька молочной железы становится напряжённой – руками, а по УЗИ можно найти болезненное уплотнение в виде треугольника с вершиной к соску. Со временем появляется краснота кожи над этим местом. Также по УЗИ можно обнаружить расширенные протоки и “ячеистость” железы из-за переполнения её молоком.
Мастит грудной железы
Застой молока и отёк за счёт воспаления приводят к передавливанию сосудов молочной железы. Нарушение питания железистой ткани приводит к её гибели – некрозу. Погибшая ткань – сгнивает. Проявляется это усилением болей в месте уплотнения и красноты, температурной реакцией до 38 и больше, местной повышенной температурой груди.
Красное пятно на груди
Красное пятно на коже всегда связано с локальным расширением сосудов. Это может быть из-за механического воздействия и реакцией на это сосудов (как после массажа).
Следующей причиной локальной красноты кожи может быть воспаление (мастит или рожистое воспаление). При воспалении в месте красноты всегда будет болезненность. При выраженном воспалении – будет локальная повышенная температура кожи (в месте красного пятна), или повышена общая температура (при рожистом воспалении – до 38 – 39 градусов).
Фото рожистого воспаления на груди в зоне реконструкции молочной железы (сопровождается лихорадкой до 39 градусов, болью как при ожёге). Рожистое воспаление, как и мастит, развивается из-за микробов – стрептококка, который есть везде вокруг нас, но из-за снижения иммунитета при провоцирующих факторах (лимфостаз, сахарный диабет, курение, дефицит витамина Д) – начинает вызывать заболевание.
Фото красного пятна на груди при мастите – смотрите ниже на этой странице.
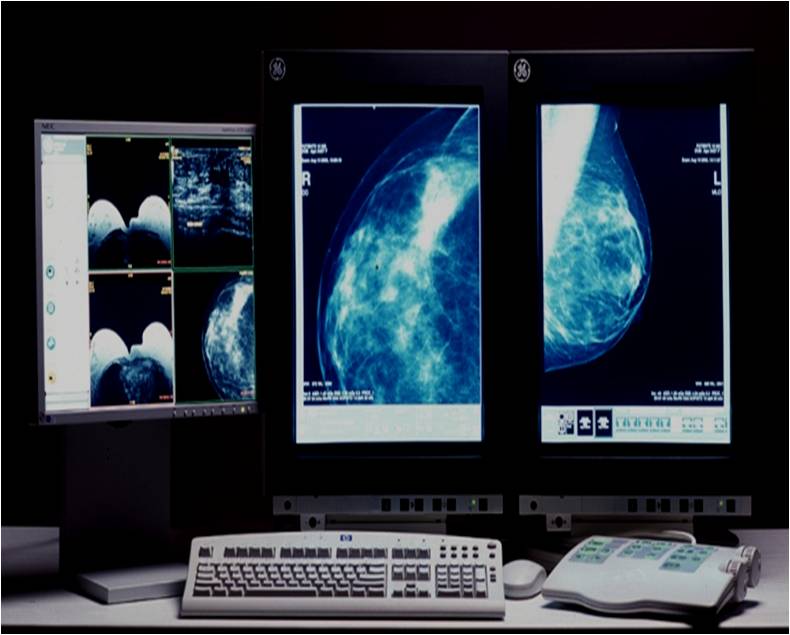
УЗИ мастита
На УЗИ при мастите могут обнаружить полости с нечётким неровным контуром на фоне отёкших тканей с гноем без кровотока, могут быть увеличенные лимфатические узлы со стороны воспаления.
Гной – очень вязкий. Он не даёт дорзального усиления по УЗИ и только опытный специалист может “увидеть” его.
Мы рекомендуем обследоваться у проверенных специалистов:
УЗИ признаки мастита очень напоминают рак молочной железы. Но при раке всегда ширина “образования” равна его высоте. Тогда как при мастите – ширина всё равно будет больше. Кроме “вертикальной ориентации” – при мастите всегда будет боль и краснота над этим местом, тогда как при раке эти признаки бывают редко.
Подробно про УЗИ при раке и других заболеваниях СМОТРИТЕ ЗДЕСЬ
Лечение мастита
Чем быстрее пациентка обратилась за помощью (на ранней стадии) тем успешнее, легче и быстрее будет лечение.
Серозный мастит
На стадии инфильтрации (пока воспаление без некроза и нагноения) не требуются антибиотики. Достаточно регулярно сцеживать молоко, а при температуре – принимать детский парацетамол (согласно возрасту ребёнка).
Гнойный мастит
При сохранении температурной реакции более 38 градусов в продолжении 3 дней и более, отсутствии признаков облегчения ситуации (уменьшения болей, исчезновении уплотнения в груди), обнаружении полости гнойника в груди по УЗИ – показано удаление гноя и назначение антибиотиков.
Удаление гноя может быть выполнено классически – через разрез (вскрытие мастита) и путём серии проколов-пункций. В первом случае – рана заживает грубым шрамом. Во втором – шрама нет, но проколы выполняются несколько дней подряд, пока вместо погибшей ткани молочной железы не образуется полость (киста) с молоком без гноя.
Решение о кормлении грудью решается индивидуально: либо на время лечения (приёма лекарств) молоко сцеживается, либо лактация угнетается препаратом Достинекс.
Нелактационный мастит
Он возникает чаще у курящих женщин. Если они не бросают курить – нередко он возникает у них повторно и неоднократно. Также нелактационный мастит бывает у больных сахарным диабетом.
Возникает он из-за снижения иммунитета (чаще во время месячных или рядом с ними – из-за гормональных изменений), когда на этом фоне активируется та микрофлора, которая в норме живёт в протоках и при сильном иммунитете сдерживается иммунной системой.
При пирсинге сосков мастит бывает чаще.
Проявляется болями, краснотой и локальной повышенной температурой в зоне покраснения. Общая лихорадка до 38 и более – бывает при выраженном воспалении. Признаки по УЗИ – аналогичные, только расширенных протоков с молоком не находят.
Мастит фото
Иногда гнойник сам прорывается в протоки и тогда гной вытекает через сосок. Если это не происходит – необходимо или делать разрез, или прокол – для удаления гноя.
Принцип разреза для удаления гноя был предложен в эру отсутствия антибиотиков.
Сегодня (под прикрытием антибиотиков, противовоспалительных и антигистаминных препаратов) можно удалять гной через проколы. При первой пункции удаляется гной, в который превратились погибшие ткани молочной железы. Но при этом удаляется только то, что погибло и сгнило. То, что не сгнило но погибло – осталось на стенках полости. Оно превратится в гной и будет удалено при следующей пункции (следующих пункциях). Когда полость очистится – при пункции мы получим скудное сукровичное отделяемое (светлое, прозрачное). После этого можно пункции прекратить.
Если пациентка продолжает курить или не корректирует свой диабет – следует ожидать повторения мастита.
Иногда после неоднократных маститов грудь деформируется, а в ней появляются уплотнения. Их можно удалить с выполнением пластики молочных желёз (подтяжка или мамморедукция). Если пациентка не бросила курить или не скорректировала диабет – это неперспективно (вероятности повторения мастита и плохого заживления – высоки).
Признаки мастита
У некоторых пациенток после лучевой терапии в зоне операции возникает некроз жировых долек. Это проявление отсроченной лучевой реакции из-за склероза сосудов. Нарушение кровоснабжения приводит к гибели жировой дольки или дольки молочной железы. Это может возникнуть через несколько месяцев после завершения лучевой терапии и бывает на очень ограниченном участке, без общей температурной реакции и, как правило, без выраженных болей.
По УЗИ в таких случаях не очень опытные врачи могут “заподозрить” рецидив опухоли.
Без лечения гнойник сам прорывается через кожу и вытекает.
Ускоряет процесс – прокол и удаление погибших и лизированных (сгнивших) тканей.
Острый нелактационный мастит возникает часто на фоне ослабленного иммунитета (гораздо чаще у курящих пациенток, с избыточным весом или больных диабетом). Для профилактики повторных воспалений – бросте курить скорректируйте свой диабет, а после выздоровления – съездите к морю и солнцу (витамин “Д”), посетите солярий или пройдите УФО крови.
Лечение мастита в Санкт-Петербурге
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Для лечения и консультации пациентов с маститом необходимо наличие специальной лицензии и условий для помощи пациентам с гнойными воспалительными заболеваниями. Такие пациенты не должны пересекаться с “чистыми” пациентами. Поэтому, если вы планируете обратиться к нам – записывайтесь на консультацию только в частные центры.
В Первом Медицинском Университете в консультации Вам будет отказано: мы опасаемся рисков инфекции у других наших пациентов – оперированных с заведомо “чистыми” ранами.
По полису ОМС Вы можете обратиться в районную поликлинику к хирургу.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через форму на сайте
Почему болит грудь во время кормления ребенка?

Когда малыш появляется на свет, кормление грудью помогает получить все необходимые вещества для полноценного развития 1 . Иногда мама новорожденного сталкивается с проблемой: при кормлении ребенка грудь начинает болеть. Чтобы лактация проходила комфортно, нужно понять, почему появляется боль и как ее можно облегчить.
Не всегда боль – повод для беспокойства
Трещины сосков – это линейные повреждения, идущие от центра соска к его краю (ареоле). Они могут быть одиночными или множественными, разной глубины, на одной или обеих молочных железах. Трещины сопровождаются выраженными болевыми ощущениями при кормлении грудью или даже при прикосновении к соску. Чем глубже повреждения, тем сильнее боли. Иногда из трещин выделяется прозрачная жидкость или сукровица. При инфекционных осложнениях нарастает покраснение, появляется гнойное отделяемое из ранок – развивается инфицированное воспаление.
Если у мамы болит грудь при кормлении, это может происходить по естественным причинам 2 :

- После рождения ребенка молочные железы начинают вырабатывать молоко. Резкий приток молока вызывает неприятные ощущения в груди: покалывание, сдавливание или распирание. Процесс лактации отрегулируется в течение нескольких месяцев. В этот период боль от приливов считается нормальной. Чтобы справиться с ней, нужно чаще прикладывать малыша к груди.
- Нежная кожа груди и сосков постепенно приспосабливается к кормлению. Первое время на сосках могут появляться маленькие трещинки, которые болят и беспокоят маму. Среди «народных средств» для решения такой проблемы – смазывание повреждений собственным молоком, специалисты же рекомендуют применение заживляющих кремов, ланолина. Для лечения трещин сосков можно использовать Бепантен Мазь. В ее состав входят натуральный ланолин3 и провитамин B5. Мазь подходит кормящим мамам, помогает нежной коже восстановиться от повреждений 4 .
Если трещины глубокие, а прикосновения к соскам становятся слишком болезненными, нужно обратиться к врачу и вылечить повреждения. Только после этого можно продолжать кормить грудью. Основные причины трещин: неправильный захват соска малышом, неправильная техника сцеживания молока, длительное кормление одной грудью, резкое прерывание грудного вскармливания и т.д 5 .

Как понять, что пора показаться маммологу?
Боль в груди может быть симптомом проблем, которые необходимо лечить. Одна из самых распространенных патологий у кормящих женщин – лактостаз, застой молока в протоках молочных желез2. Причин у этого состояния много:
- железы вырабатывают больше молока, чем съедает малыш;
- молочная железа повреждается от сдавливания при лактации или от агрессивного сцеживания молока;
- мама резко завершает кормление и т.д.
При лактостазе женщина чувствует уплотнение в груди; появляется отек, может повышаться температура тела 6 . Если вовремя не вылечить лактостаз, может развиться лактационный мастит. Мастит возникает, когда в повреждения и трещинки на груди проникает бактериальная инфекция. При этом растет температура, мама малыша чувствует слабость, кормление не приносит облегчения7. Лактационный мастит нужно лечить только под наблюдением гинеколога, педиатра или врача-маммолога. Он назначит консервативную терапию или выберет оперативное вмешательство в зависимости от тяжести заболевания.
Если у женщины болит грудь при кормлении ребенка, чувствуются покалывания и простреливания в одном или обоих сосках, причиной дискомфорта в очень редких случаях может быть вазоспазм (синдром Рейно) 8 . Цвет сосков при вазоспазме иногда меняется: бледнеет или синеет из-за оттока крови. Точные причины патологии неизвестны. Врач-маммолог или акушер-гинеколог поможет маме малыша подобрать индивидуальное лечение.
Неприятные ощущения, жжение в области сосков, беловатый налет – это симптомы молочницы 9 . Болезнь опасна не только для мамы, но и для ребенка, так как его иммунитет еще не готов справляться с инфекцией. Заражение полости рта у малыша может привести к осложнениям, поэтому лечение должно быть своевременным. Врач назначит противогрибковые средства и расскажет, как избежать рецидива заболевания.
Если боль в груди сопровождается высокой температурой, нужно как можно скорее обратиться к специалисту.
Что делать, если кормить грудью больно?
Грудное вскармливание не должно сопровождаться болью, – в этом уверена врач-консультант по лактации с международным сертификатом IBCLC Полина Лыкова @polina.lykova. Если кормление приносит муки, не нужно терпеть – так вас надолго не хватит. Ищите помощь и разбирайтесь в причинах.
Проблемы с захватом
Чаще всего причина боли – проблемы с захватом, поэтому важно, чтобы вам показали, как приложить малыша. И объяснили бы, ЧТО именно должно быть при хорошем прикладывании.
Бывает, что за неправильный захват принимают те или иные внешние признаки:
- Не вся ареола во рту у ребёнка. Но у всех мам и малышей размер ареолы/ротика разный. Важно, чтобы во рту был 1-1,5 см ареолы от соска.
- Не слышно глотков. Иногда их не слышно, но они есть. Ориентируйтесь на прибавку веса ребёнка.
- У малыша недостаточно вывернуты губы. В некоторых случаях это говорит о нюансах внутриутробного положения или родов.
Не может быть правильно само по себе – главное, чтобы маме было удобно и не больно, а ребёнок прибавлял бы в весе!
Трещины сосков
Еще одна неприятность, которая может вызывать боль при кормлении грудью – трещины сосков.
- Трещины могут появиться от проблем с прикладыванием и иногда удается решить проблему изменением положения.
- Еще одна причина появления трещин – нюансы работы языка, часто это ограничение его подвижности, вызванное короткой подъязычной уздечкой. Для этих малышей сосание играет роль необходимой развивающей техники. После 5 месяцев даже в самых сложных случаях сосание меняется и трещины затягиваются.
Что обычно советуют при трещинах?
- Накладки на соски – не уберут причину. Не всегда действительно нужны. Требуют аккуратного использования.
- Самые разные мази – чем только не предлагают мазать. Но большого смысла это не имеет – нужно работать с причиной появления трещин. Когда не будет условий для их возникновения, грудь заживет быстро.
Еще одна из возможных причин боли в груди у кормящей мамы – застой молока в груди (или по другому – лактостаз). В большинстве случаев женщина почувствует, что какая-то зона в груди более плотная и болезненная, грудь в этом месте может покраснеть. Застой может произойти в любое время – и в первые дни после родов, и через месяц, два, год после начала кормления. Это острый процесс, который требует немедленных действий. Основное – это частое прикладывание ребенка к груди (каждые 1,5-2 часа днем и каждые 3 часа ночью) или сцеживание молока.
Если в течение нескольких суток справиться с лактостазом не удалось и/или ситуация ухудшается – обязательно обращайтесь к врачу, гинекологу или маммологу. Так как может развиться мастит.
Для лечения мастита врач может назначить антибиотики, совместимые с грудным вскармливанием. Проверить, совместим ли назначенный препарат с кормлением грудью, можно на сайте испанской организации, поддерживающей грудное вскармливание http://e-lactancia.org/ .
Больно при сцеживании
Сцеживание тоже не должно быть болезненным. Если в роддоме вас пытаются «расцедить» и при этом не обращают внимания на ваши ощущения, давят беспорядочно в разные места на груди, призывая потерпеть – попросите прерваться или вовсе прекратить процедуры.
Можно сцеживать молоко без боли или с минимальными ощущениями, если применять правильные техники. Если вы разделены с малышом после родов, начинайте сцеживания сразу, по чуть-чуть – не ждите, когда придет молоко и грудь закаменеет.
Если вы для сцеживания используете молокоотсос, прикладывайте его к груди правильно – сосок нужно расположить строго в центре воронки молокоотсоса. Если молокоотсос электрический, убирайте воронку молокоотсоса от груди только когда прибор уже выключен – иначе можно травмировать сосок.
При травмах сосков предпочтительнее ручное сцеживание.
А если ребенок постарше кусается при кормлении? Ребенок не может укусить, пока сосет грудь, потому что его язык закрывает нижний ряд зубов – при хорошем захвате зубы не касаются маминой груди. Поэтому как только ритмичные сосательные движения прекращаются, уберите грудь. Если ребенок все-таки укусил, отстранить его от груди без агрессии и скажите «нет». Бывает, что нескольких раз такого воздействия достаточно, чтобы ребенок перестал кусаться.
Как забрать грудь, не травмировав сосок?
- Не тяните сосок. Просуньте палец между щекой и десной ребенка и раздвиньте челюсти.
- Иногда советуют даже зажать носик – дыхание настолько важная функция, что малыш не сможет сосать в таком состоянии.
…И хвост отваливается
Если нет боли в сосках (ура!), то при кормлении может довольно болезненно сокращаться матка – во время кормления вырабатывается гормон окситоцин, который и вызывает сокращения. Хорошая новость в том, что неприятные ощущения при сокращении матки продолжаются недолго – первые 3-4 дня.
После боли в груди на втором месте по жалобам кормящих мам – боль в спине. Если вы нависаете над ребенком, ставите ноги на носочки, «подаете» грудь, спина в какой-то момент может и не выдержать такого напряжения. Ищите удобное положение тела. Возможно, вам комфортнее будет кормить ребенка лежа – пробуйте и ищите свои позы.
Кто поможет?
Если вы не можете справиться с болью самостоятельно, обратитесь за помощью к консультанту по грудному вскармливанию – он поможет разобраться от чего возникает боль и подскажет способы ее уменьшить.
Больше о правильном прикладывании к груди, удобных позах, сцеживании, графике кормлений и введении прикорма узнайте в Онлайн-школе для родителей недоношенных детей.
*Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
ЛАКТОСТАЗ ИЛИ МАСТИТ – ЧТО ДЕЛАТЬ И КАК ИЗБЕЖАТЬ?
Болезненное уплотнение в груди, краснота, температура – эти слова пугают практически каждую будущую маму. И именно с этими жалобами кормящие мамы очень часто обращаются к специалистам. Диагноз, который они слышат: «лактостаз» или «мастит». Эти два диагноза часто путают и даже считают синонимами. Путаница существует и в специальной литературе и тем более в рассказах кормящих и кормивших женщин.
Лактостаз – застой молока, вызванный закупоркой протока. Молоко накапливается, не выходит, распирает «запертую» дольку, вызывая болевые ощущения. Обратное всасывание молока может провоцировать подъем температуры. Наполненная долька сдавливает окружающие ткани, это вызывает отеки, еще больше затрудняющие выход молока.
Мастит – воспаление тканей молочной железы. Характерные признаки воспаления – боль, краснота и температура, хотя нередко картина может быть смазанной, например, температура незначительная. Мастит у кормящей мамы чаще всего бывает следствием затянувшегося лактостаза (отекшие травмированные ткани легко воспаляются), но может возникнуть и без предшествующего застоя, вследствие попадания инфекции (например, через трещины соска или из очагов инфекции внутри организма, как следствие острого или хронического заболевания).
Понять, что же именно происходит с грудью, не так просто, как кажется. Это трудно сделать «на глазок». Лактостаз может протекать с сильной болью и высокой температурой, а мастит – без температуры. Уплотнение, особенно глубинное, прощупать удается не всегда, да и дифференцировать, что это за уплотнение – долька, полная молока, или отечные ткани, или абсцесс – и специалист не всегда может наверняка. На помощь сегодня приходит УЗИ, поэтому при малейших сомнениях желательно пройти ультразвуковое обследование. Тем более, что помимо диагностической роли оно может помочь и терапевтически – нередко ультразвук «разбивает» пробочку и помогает справиться с лактостазом.
Что делать?
Но самой кормящей маме обычно не интересны сложности диагностики. Ей важнее, что делать в конкретной ситуации. Так ли важно, что же именно произошло? Да. Потому что тактика лечения отличается. И если с лактостазом чаще всего можно за сутки-двое справиться самостоятельно, то мастит обычно требует помощи специалиста и нередко – приема антибиотиков.
Итак, первые сутки после возникновения симптомов (боль, покраснение, уплотнение, подъем температуры) чаще всего предполагают лактостаз. Можно пробовать справляться с ним следующими мерами:
- первое и самое главное – хорошо опорожнять больную грудь.
Нередко думают, что для этого нужен супер-мастер расцеживания или мега-крутой молокоотсос. Однако самый лучший помощник в опорожнении груди – правильно сосущий младенец. Поэтому первым нашим лекарством будут частые кормления из больной груди
Если малыш сосет неэффективно (неправильно приложен к груди, слаб), редко (например, ребенок второго полугодия или старше года может довольно редко прикладываться), могут пригодиться дополнительные сцеживания. Если молока много и сосания ребенка недостаточно для решения ситуации, лучше сцеживать молоко перед кормлением, а ребенку оставить трудную работу высасывать молочко из проблемных протоков.
- может помочь тепло перед кормлением/сцеживанием (теплый душ, теплая пеленка на грудь);
- хорошо зарекомендовал себя холод после кормления/сцеживания (завернутый в пеленку пакет замороженных ягод, намоченная в холодной воде ткань);
- массировать уплотнение можно, но осторожно – жесткий массаж усиливает отек и ухудшает ситуацию;
- пить по жажде, лучше простую прохладную воду (горячее питье может усиливать приток молока) Ограничение питья не поможет, наоборот, при обезвоживании молоко может стать густым, и вытекать оно начнет еще хуже;
- если в течение суток нет улучшения, следует обратиться за помощью.
Чего не надо делать при застое молока?
- Нельзя прекращать кормления
- Может быть рискованно делать водочные, спиртовые, камфорные компрессы (может ухудшить выделение молока, бывают ожоги кожи груди)
- Не нужно прибегать к жесткому, травматичному «разминанию» груди – чревато травмами и ухудшением ситуации
- Не стоит ждать самопроизвольного улучшения. Если за сутки – двое прогресса не видно, тем более – если становится хуже, нужно обратиться за помощью.
К кому обратиться за помощью?
- При мастите женщине нужно обратиться к врачу, маммологу или гинекологу, для постановки диагноза и при необходимости назначении антибиотиков. Антибиотики назначаются совместимые с грудным вскармливанием (то есть действующее вещество либо не проникает в молоко, либо проникает в столь малых дозах, что не оказывает влияния на ребенка).
- Следует обязательно продолжать кормление пораженной грудью. Исключение делается в случае гнойного мастита – на период выделения гноя из протоков необходимо прекратить кормление больной грудью и сцеживать молоко, после окончания выделения гноя кормление возобновляется. Здоровой грудью кормление не прерывают.
Минимизировать риск
Будущих мам очень волнует, как можно предотвратить эту ситуацию. Гарантированных способов нет. Бывает, что несмотря на все усилия, застои молока все же случаются. Но попытаться минимизировать риски можно.
- Прикладывайте ребенка к груди часто ( в первый месяц нежелательны перерывы более 2 часов).
- Следите за правильным прикладыванием ребенка к груди. Неправильно сосущий младенец плохое ее опорожняет. Если у вас не получается приложить малыша к груди, если застои появились в первый месяц – есть смысл обратиться за помощью к консультантам по грудному вскармливанию.
- Старайтесь пить достаточно воды.
- Избегайте сдавливания груди (тесное белье, бюстгалтер с косточками, давление плечевой лямки сумки, рюкзака или приспособления для ношения ребенка, сон на животе могут приводить к застоям).
- Не давайте ребенку сосать ничего, кроме груди (сосание сосок, пустышек увеличивает риск лактостаза).
Пусть все эти советы останутся лишь информацией «к общему сведению» и кормление сложится легко и беспроблемно. Но и при первых признаках неполадок не нужно паниковать – при грамотных действиях и своевременном обращении за квалифицированной помощью большинство сложностей быстро разрешаются.
Здоровья всем кормящим мамам и их замечательным малышам!
Анастасия Втулова, консультант по грудному вскармливанию и уходу за ребенком (Центр Естественного Развития и Здоровья Ребенка)
Проконсультироваться можно по телефону нашей «горячей линии» по грудному вскармливанию :
Что делать, если у кормящей мамы болит грудь
Молочная железа в период лактации претерпевает анатомические изменения. Это гормонально зависимый орган, который на протяжении беременности увеличивается в размерах за счет роста альвеол и протоков. Многие беременные с первых дней начинают ощущать нагрубание желез, связанное с действием прогестерона, но позже эти проявления исчезают. После рождения ребенка у кормящей мамы может болеть грудь, но это не всегда связано с патологией.

У кормящей мамы болит грудь при неправильном прикладывании ребенка
Физиология лактации
Наиболее активное развитие молочной железы и ее рост приходится на первые два-три месяца беременности. Оно происходит под влиянием эстрогенов и прогестерона. Молоко вырабатывается в специальных апикальных клетках в молочных ацинусах. Его синтез запускается уже с 4-го месяца беременности, но отторжение сдерживается прогестероном и недостатком окситоцина.
После рождения ребенка у женщины начинает выделяться молозиво – жидкость, в которой содержится большое количество белка, питательных веществ и антител к основным инфекциям. Через трое суток начинает усиливаться выработка переходного молока. В этот период у кормящей мамы болит грудь и значительно увеличивается в размерах.
Для становления лактации требуется две-три недели. Молоко становится зрелым по составу, в нем достаточное количество белка, воды, липидов и углеводов для питания грудничка. Выработка молока регулируется по принципу обратной связи. Чем чаще женщина прикладывает ребенка груди, тем больше вырабатывается молока.
Ночное кормление нельзя заменять кормлением смесью. Во время сна активно вырабатываются гормоны, регулирующие лактацию, поэтому отказ от ночного кормления приводит к нехватке молока днем.
Новорожденных кормят по требованию, в первые дни до 10–12 раз в сутки. К первому месяцу ребенок установит стабильный режим питания, его частота снизится до 8–9 раз. Но до этого момента необходимо следить за состоянием груди, чтобы не пропустить патологические симптомы.
Самообследование груди – лучшая профилактика проблем
Когда боль – вариант нормы
Физиология лактации такова, что на вторые-третьи сутки происходит резкое увеличение объема молока. Женщина ощущает это состояние как прилив, распирание, которое сопровождается тупой болью. Молочная железа становится напряженной, плотной, а соски – чувствительными. Отмечается местное повышение температуры, грудь кажется теплее остального тела.
В этот период для уменьшения боли рекомендуется:
- ограничить на 1–2 дня потребление жидкости до 1,5 л в сутки;
- теплый душ на грудь;
- сцеживание молока.
Некоторые для уменьшения болезненности после кормления ребенка прикладывают охлаждающий компресс. Позже после становления лактации болевые ощущения беспокоят редко.

Причиной боли могут быть трещины сосков или лактостаз
Причины трещин сосков и способы лечения
Неправильное прикладывание ребенка к груди вызывает трещины сосков. Этому патологическому состоянию способствуют следующие факторы:
- захват ребенком во время кормления только соска без ареолы;
- уплощенный сосок;
- частое мытье с мылом;
- неправильное отнятие ребенка от груди.
Сначала кормящая мама замечает сильную боль после кормления, которая не проходит до следующего прикладывания к груди. На сосках появляются заметные кровоточащие трещины. Это может привести к отказу ребенка брать грудь.
Лечение данного состояния проводится местными средствами. Чтобы уменьшить неприятные ощущения, уберечь сосок от дополнительной травмы, применяют специальные силиконовые накладки.
Грудь перед кормлением смазывают каплей собственного молока. Это помогает смягчить кожу. Когда ребенок поест, необходимо правильно извлечь железу. Некоторые груднички засыпают и сами разжимают рот, но при необходимости нужно аккуратно ввести указательный палец между челюстями ребенка.
Чтобы не поранить слизистую оболочку рта младенца, маме нужно отказаться от длинных ногтей. Это также позволит лучше следить за гигиеной рук.
Заживление сосков ускоряет крем бепантен. В его состав входят витамины группы В, он безопасен для ребенка и не требует смывания. Крем наносят на соски после каждого кормления. Народная медицина рекомендует следующие средства:
- масло облепихи;
- масло герани;
- сок алоэ;
- мед с алоэ.
Эти средства не имеют доказанной эффективности и потенциально могут представлять опасность. Мед является аллергенным продуктом и запрещен для детей первого года жизни. Растительные масла способны придать запах, который может не понравиться ребенку, а сок алоэ пересушит кожу. Врачи не рекомендуют экспериментировать с народными методами во время лактации.
Лактостаз как причина боли
В период становления нормальной лактации у женщины может развиться лактостаз – нарушение оттока молока из протоков железы. Факторы риска этого состояния:
- пережимание молочной железы тесным бюстгальтером, одеждой или руками во время кормления;
- обезвоживание;
- редкое прикладывание ребенка, большие перерывы, отказ от ночного кормления;
- переохлаждение молочной железы;
- чрезмерная выработка молока;
- узкие млечные протоки;
- трещины сосков;
- травмы груди;
- стресс или переутомление матери.
Признаки патологии нарастают стремительно. Процесс чаще развивается односторонне, но в некоторых случаях, если долго не опорожнялись железы, застой может быть двухсторонним.
Застой молока происходит из-за образования молочной пробки в протоке, поэтому чаще в процесс вовлекается небольшой участок железы, ее доля. Женщина ощущает локальную болезненность, чувство распирания. Появляется участок покраснения, кожа на ощупь становится горячей. Пальцами можно прощупать уплотнение. Лихорадка, гриппоподобные проявления не характерны, но может появляться слабость и утомляемость.
Нарушение оттока молока необходимо вылечить в течение 1–2 суток. Иначе может присоединиться инфекция, возможно развитие лактационного мастита.
Лечение направлено на восстановление оттока молока. Для уменьшения спазма протоков за 30 минут до прикладывания ребенка нужно принять таблетку дротаверина. В некоторых случаях врач может назначить окситоцин в таблетках. Помогает теплый сухой компресс на участок железы, где возник застой молока, и сцеживание вручную этого участка с бережным массажем.
Необходимо регулярно прикладывать ребенка к здоровой и больной груди и следить, чтобы он захватывал ареолу с соском. После кормления проводят сцеживание. Улучшить отток молока можно в теплом душе. Струю воды направляют на железу круговыми движениями. После прогревания аккуратно сцеживаются. Для уменьшения боли используют охлаждающий компресс. Некоторые молодые мамы пользуются народным способом – прикладыванием капустного листа.
Запрещены спиртовые компрессы для уменьшения застоя. Этанол расширяет протоки, но подавляет выработку молока и вредит грудничку.
Если развился мастит
Лактационный мастит — это инфекционное воспаление молочной железы, которое чаще развивается у первородящих женщин на фоне нарушения оттока молока. В развитии патологического процесса принимает участие собственная микрофлора, чаще причина – стрептококковая или стафилококковая инфекция. Они проникают с загрязненных рук через трещины сосков, а застой молока служит хорошей питательной средой для размножения бактерий.

Симптомы мастита появляются на фоне лактостаза
Симптомы патологии появляются остро, к ним относятся:
- нагрубание железы с одной стороны;
- локальное покраснение кожи;
- распирающая боль;
- повышение температуры тела.
Грудь может значительно увеличиваться, появляются признаки интоксикации, головная боль, снижение аппетита, слабость. Боль усиливается во время прикладывания ребенка, в запущенных случаях в молоке может появляться примесь гноя.
Острое воспаление требует экстренной медицинской помощи. На первых этапах до формирования абсцесса возможно безоперационное лечение высокими дозами антибиотиков. Для уменьшения боли выполняют новокаиновую блокаду. Важно полностью опорожнять больную грудь. Это позволит избавиться от застоя молока и сохранить лактацию.
Операция необходима при формировании гнойного очага. Ее проводят, если в течение двух суток лечение антибиотиками не дало положительного результата.
Для устранения абсцесса его вскрывают, промывают растворами антисептиков, оставляют дренажные трубки для облегчения оттока серозной жидкости. Лечение антибиотиками продолжают после операции.
В некоторых клиниках в первые сутки-двое после формирования воспаления для терапии используют рентгенологические методы. Они позволяют сохранить лактацию, снизить количество антибиотиков и дают хорошие результаты.
Профилактика боли в груди
Предотвратить появление боли в груди можно, если соблюдать правила кормления. Профилактика заключается в ношении правильно подобранного белья, которое предназначено для кормящих женщин. С первых дней после родов необходимо как можно чаще прикладывать ребенка, избегать перерыва больше двух часов даже ночью.
Для предотвращения трещин на сосках нужно следить, чтобы младенец захватывал ареолу. Врачи рекомендуют после окончания кормления проветривать молочные железы и для профилактики смазывать их кремом бепантен.

Важно соблюдать питьевой режим для профилактики лактостаза
Питьевой режим кормящей женщины отличается от обычного. После родов нужно не менее двух литров жидкости для восполнения кровопотери. На третьи сутки ее объем огранивают до 1,5 л, чтобы предупредить лактостаз. Но после этого возвращаются к двум литрам в сутки, а в жаркое время года объем воды увеличивают.
Боль в молочной железе во время кормления может быть вариантом нормы, но если не принимать мер по профилактике, это увеличивает риск перехода в патологию. Наиболее опасным периодом является первый месяц. После становления лактации она перестает доставлять неприятные ощущения.
Уход за грудью во время грудного вскармливания: разговор с врачом-гинекологом
Наладить контакт с малышом в первые дни его жизни нелегко. Здесь важно проявить терпение и мягкость. О том, как ухаживать за грудью во время вскармливания младенца, почему может пропасть молоко и что делать, если проблемы с грудью все же появились? На эти и другие вопросы отвечает врач акушер-гинеколог клиники женского здоровья «Ева» Алина Гришкевич.

Алина Гришкевич
главный врач клиники женского здоровья «Ева»,
врач акушер-гинеколог 1 квалификационной категории с 13-летним опытом работы
Что нужно для хорошей выработки грудного молока
— Самое важное — воспринимать беременность как счастье. Желательно научиться не концентрироваться на мелочах, не тревожиться, соблюдать режим дня (уделять должное внимание сну и бодрствованию). Ложиться спать лучше до 22:00, а вставать в 7:00/8:00 утра.
Следует знать, что выработку грудного молока регулируют три гормона: плацентарный лактоген, пролактин и окситоцин. Первый из них (плацентарный лактоген) активно начинает вырабатываться во второй половине беременности. Именно он готовит грудь к тому, чтобы в ней производилось молозиво, а затем и молоко, и чтобы этот продукт выводился через специальные протоки прямо в рот «потребителю». Затем в действие вступает пролактин – гормон, который интенсивнее всего вырабатывается под утро (с 4-ех до 8-ми часов), но лишь в том случае, если малыш стимулирует мамину грудь – то есть сосет ее. И наконец, окситоцин помогает молоку продвигаться по молочным путям. Также на процесс влияет ещё один важный «элемент» — ингибитор (некий полипептид), который содержится уже в самом грудном молоке и угнетает его выработку. Это неспроста: переизбыток молока в груди ведет к немалым осложнениям, поэтому и необходим своеобразный «регулятор». Если мамино молоко долго задерживается в груди, то ингибитор свое дело знает – и уменьшает его выработку. В то же время, если молоко из груди часто высасывается (лучше, если делать это будет малыш, а не молокоотсос), то вместе с молоком уходит и ингибитор. В свою очередь прикладывание к груди стимулирует выработку пролактина, и уже через пару часов в груди будет новая порция молока для карапуза.
Существуют принципы грудного вскармливания. Самый главный из них — кормление ребенка «по требованию». Частые прикладывания к груди стимулируют выработку молока. Если случился лактационный кризис – отключитесь от всех дел и находитесь постоянно в тесном контакте с малышом. От этого будет куда больше пользы, нежели от ванночек, гимнастики и контрастного душа, которые якобы повышают лактацию. Помните о том, что гормоны, влияющие на грудное вскармливание, вырабатываются во время вашего сна. Высыпайтесь. Лучше спать в сутки не менее 10 часов. Гуляйте на свежем воздухе. Кушайте только здоровую пищу, обязательно включите в рацион мясо, рыбу и кисломолочные продукты. Соблюдайте питьевой режим – до 2-ух литров жидкости в день (сюда входят и супы). Прислушивайтесь к себе и состоянию своего комфорта – это самое главное.
Уход за грудью во время беременности
Что касается ухода за грудью во время беременности, то он не должен быть особенным. Все, как обычно. Врачи рекомендуют его только в тех случаях, когда женщина чувствует раздражение, набухание молочных желез или болезненное жжение.

— Сегодня можно найти огромное количество препаратов. Я советую остановиться на тех средствах, в составе которых есть натуральные ингредиенты. Не следует производить никаких манипуляций с сосками. Дородовое формирование соска — это миф. Всему придет свое время, не надо торопиться.
Несколько раз в день молочным железам нужно устраивать воздушные ванны по 10- 15 минут, чтобы кожа «подышала». Для этого надо снять одежду и белье с верхней части туловища и походить или полежать в течение указанного времени.
Почему женщины не кормят грудью
Врач рассказывает, что, несмотря на начитанность пациенток, сейчас сложно объяснить им некоторые простые вещи. Идет активная реклама смесей. Отчасти из-за этого не все понимают, что их нужно использовать только по показаниям доктора. Если женщина в состоянии кормить сама, нужно поступать именно так.
— Если это невозможно по медицинским показаниям, только тогда можно переходить на смеси. Причем предпочтительнее выбирать отечественные. Они генетически наши.
Доктор признается, наладить процесс взаимодействия с ребенком, особенно после первых родов — сложно.
— Единственная рекомендация — изначально настраивать себя на успех, говорить себе, что вы справитесь, и все будет хорошо.
Следует понимать, лучшее, что может дать ребенку мать в первые дни его жизни, — это грудное вскармливание. Не нужно видеть альтернативу в искусственных смесях.
Повышенная информатизация привела к тому, что женщина не знает, как прикладывать ребенка к груди, зато в курсе, какими смесями кормить в случае неудачи.

— Вот несколько правил прикладывания к груди: и ребенку, и матери должно быть комфортно. В случае правильного кормления малыш захватывает не только сосок, но и область возле соска.
Во время грудного вскармливания не должно быть боли. Вначале может быть легкое потягивание, но не более. Здесь также важен подбор правильного белья. Лучше, если это будут мягкие, хлопчатобумажные ткани. Необходимо, чтобы не было сдавливающих и раздражающих факторов.
— Главное — дать ребенку возможность реализовать его сосательный рефлекс, не предлагая альтернативы.
Младенец сам знает, как есть грудное молоко
Гинеколог объясняет, что у ребенка сосательный рефлекс заложен природой. Он лучше, чем мы все, знает, как это делать. Необходимо набраться терпения и мягкости для реализации этих процессов.Сосательный рефлекс малыша особенно проявляется в первый час после рождения, что способствует выработке правильного прикладывания. С получением первых капель материнского молока желудочно-кишечный тракт начинает заселяться дружественной микрофлорой. Происходит первая иммунизация. Старайтесь предложить крохе грудь через 15-30 минут после рождения.
— Еще одна ошибка начинающих матерей — их страх о том, что у них не хватает молока. Женщины начинают докармливать малыша смесями. Это неверно. Как только ребенок попробует смесь из бутылочки с сосочкой, он откажется от груди.Материнское молоко уникально по своему составу, насчитывает очень много компонентов. Некоторые из них удалось выделить и использовать для создания заменителей грудного молока, некоторые – нет. Смесь больше приспособлена к кормлению ребенка, чем козье или коровье молоко, но она не так совершенна, как грудное молоко, не имеет тех компонентов, которые постоянно изменяются в зависимости от потребностей малыша.
Врач не рекомендует регламентировать процедуру кормления. Лучше насыщать малыша по требованию, а не по часам. Иногда это может доходить до 20 раз в сутки. Не нужно бояться хаотичности первых дней. Приспосабливаются все: и мать, и малыш. Важна практика круглосуточного нахождения малыша и мамы в одной палате. Если оба находятся вместе, то чувствуют себя спокойнее, быстрее приспосабливаются друг к другу, учатся понимать требования и желания. У мамы быстрее проходит послеродовая депрессия, она чувствует больше уверенности в своих силах. Ребенок, оказавшийся от мамы вдалеке, испытывает страх, психический дискомфорт, что оказывает влияние и на поведение.
Главное, по словам доктора, чтобы женщина в этот момент не осталась одна. Отлично, когда есть хорошие, близкие отношения с мужем или с мамой.
Почему грудью кормить полезно
— Важно понимать, что кормление грудью полезно для обоих: и для матери, и для ребенка. Для малыша, потому что с грудным молоком ребенок получает необходимые питательные вещества, белок и иммуноглобулины.
Для матери кормление — это такой же физиологический процесс, как и беременность, менструация. Даже онкологи говорят, что самый надежный способ профилактики рака молочной железы — кормление грудью.

— Кормящие женщины реже болеют онкологическими заболеваниями молочных желез. Грудное вскармливание необходимо для нормализации гормональной системы.
Доктор говорит, что, кроме физиологии, именно во время грудного вскармливания между матерью и ребенком налаживаются душевные взаимоотношения. Этот процесс позволяет женщине избегать проблем со здоровьем.
Что приводит к лактостазу
— Одна из распространенных проблем сейчас — лактостаз. Болезнь возникает чаще всего у первородящих женщин, так как у них еще не разработаны соски и молочные протоки. Основная причина заболевания – это дисбаланс между процессами притока и оттока молока. В результате пережатия молочного протока происходит закупорка долек молочной железы.
Молочные пробки чаще появляются при узких протоках, плоских сосках, отвисании нижней части молочной железы. Застой возникает при избытке молока или на фоне стрессовых ситуаций, в результате инфицирования или общего переохлаждения.
Заболевание развивается вследствие неправильного прикладывания ребенка к груди, преждевременного перехода на искусственные смеси.
Привычка спать на животе, ношение тесного белья, ушибы молочной железы – эти факторы так же могут спровоцировать лактостаз у кормящей женщины.
Еще одна ошибка, которая может привести к лактостазу, — сцеживание молока. Обычно начинающие мамы покормят немного, а потом начинают сомневаться и бояться. В результате они сцеживают молоко.
— Женщины объясняют свое поведение тем, что ребенок медленно и неактивно сосет грудь. Так рассуждать неправильно. Нам всем сегодня немного не хватает терпения. Ребенок будет есть быстро, но со временем, этот процесс нужно наладить. Вначале все будет неспешно. Не нужно никуда торопиться. Окончание процедуры вскармливания должно быть таким же мягким и душевным, как и прикладывание.
Что делать, если проблемы с грудью появились
Если вследствие кормления произошло первоначальное нагрубание молочной железы, не нужно заканчивать грудное вскармливание.
На первых порах достаточно увеличить частоту кормления и правильно прикладывать ребенка к груди, через несколько дней симптомы исчезают сами.
Усилить отток молока поможет легкий массаж груди, особенно в болезненном районе.
— Движения должны быть щадящими и недавящими. Массаж нужен только в случае закупорки молочного хода. Просто так лишний раз трогать грудь не рекомендуется. Вместо него можно попробовать принять душ.
Прежде чем прибегнуть к искусственному вскармливанию или принимать решение об отказе, лучше обратиться за консультацией к специалисту.

— Сегодня есть большое количество моделей адаптации. Молокоотсос, например, нужен не всем. Хотя половина женщин берет его в роддом и пользуется им, вообще не понимая, зачем он нужен. Он необходим только в том случае, если по показаниям врача молодая мать должна сцеживать грудное молоко. К примеру, когда есть предрасположенность к лактостазу или у малыша нарушен сосательный рефлекс. Еще одна ситуация, когда малыш наблюдается в отделении новорожденных, а мать сцеживает молоко и передает его ребенку. Молокоотсос — инструмент для сцеживания, а не для кормления.
Важно также соблюдать гигиену. После кормления не нужно мыть грудь с мылом или пользоваться салфетками. Достаточно парой капель молока обработать ореол соска. Это самая надежная профилактика трещин. Не следует также мазать грудь кремами и мазями без назначения доктора.


.jpg)