Хламидиоз – причины, симптомы и лечение инфекции
Хламидиоз — одно из самых распространенных заболеваний, которые передаются половым путем: на Земле живет как минимум миллиард людей, зараженных этой инфекцией, и каждый год их количество увеличивается еще на 100 млн. В нашей стране хламидиозом заболевают около 1,5 млн человек ежегодно. При этом объяснить, что такое хламидиоз, в двух словах невозможно. Дело в том, что микроорганизмы, которые его провоцируют, — это целая группа инфекционных возбудителей, вызывающих заболевания не только у людей, но и у животных и даже растений. Три вида хламидий вызывают заболевания у человека. Chlamydia pneumoniae становится причиной заболевания респираторного тракта и органов дыхания (пневмоний, ангин, фарингитов), а также сердечно-сосудистых недугов. Chlamydia trachomatis может стать причиной трахомы или артрита, но особую «популярность» завоевала своей способностью поражать мочеполовую систему. Chlamydia psittaci обычно передается от попугаев и вызывает пситтакоз: заболевание, характеризуемое пневмонитом.
Хламидии — бактерии, которые по образу жизни напоминают вирусы. Это древние микроорганизмы: ученые выяснили, что хламидии появились на Земле примерно 50 млн лет назад. Описания симптомов хламидиоза присутствуют даже в древнеегипетских папирусах. Всего в роде Chlamydia 12 видов 1 . Так же, как вирусы, они внедряются в человеческую клетку и используют ее для питания и размножения. Когда клетка разрушается (через 48-72 часа), ее покидает уже большее количество бактерий (от двухсот до тысячи), готовых заражать новые клетки. Хламидия, как и все прочие бактерии, имеет прочную клеточную стенку — у вирусов такого нет. Однако в жизненном цикле хламидии есть момент, когда она, совсем как вирус, не поддается воздействию антибиотиков.
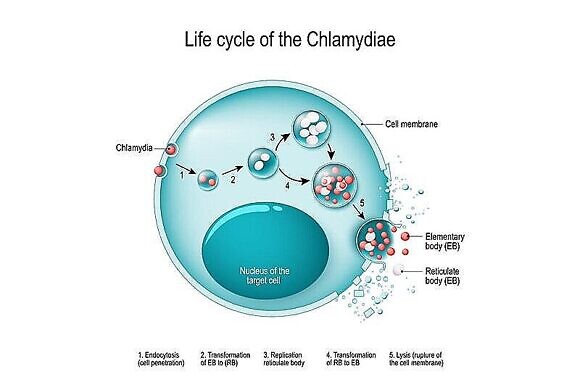
Заражение происходит, когда бактерии находятся в стадии элементарных телец: в это время они закрепляются на клетках эпителия, затем проникают внутрь. На этой стадии хламидии не чувствительны к антибиотикам, они словно покрыты крепкой броней. Проникнув в клетку и начав размножаться, бактерии через какое-то время переходят в новую стадию — ретикулярных телец, и становятся уязвимыми. Именно в этот момент на них способен воздействовать антибиотик. Между этими двумя стадиями хламидии могут впадать в третье состояние — это так называемая стадия персистенции, или латентная форма. Они прекращают всякую активность и начинают вырабатывать особый белок, схожий с белком мембраны человеческой клетки. Из-за такой «маскировки» иммунной системе становится очень трудно распознать чужака, и хламидии остаются в организме «незамеченными».
Причины возникновения хламидиоза
Заражение хламидиозом чаще всего происходит половым путем при незащищенных сексуальных контактах, в редких случаях возможно и бытовое инфицирование при нарушении норм гигиены — например, в бассейне или сауне, а также при пользовании общими полотенцами или посудой. Во влажных условиях и при комнатной температуре хламидии могут сохраняться на бытовых предметах до двух суток. Если хламидиозом больна беременная женщина, инфекция может передаваться ее будущему малышу: ребенок может заразиться внутриутробно или во время родов. Существует также понятие «хламидийная семья», когда хламидиозом заражены оба родителя, и это становится причиной контактно-бытового инфицирования детей.
К сожалению, даже после лечения в организме не формируется эффективный иммунитет к Chlamydia trachomatis: если не соблюдать меры предосторожности, хламидиозом можно заразиться снова.
Хламидиоз – группы риска
Больше всего рискуют заразиться хламидиозом те люди, чьи половые партнеры уже имеют такой диагноз: риск в этом случае составляет 40-60%. Кроме того, среди факторов риска — большое количеств половых партнеров (чем их больше, тем выше риск) и их частая смена, незащищенные сексуальные контакты (включая оральные и анальные), наличие других половых инфекций, а также ослабленный иммунитет. Максимальный риск заражения имеется у сексуально активных женщин и мужчин в возрасте 20-24 лет. При этом женский организм более восприимчив к хламидиозу, чем мужской.
Органы, которые может поражать хламидийная инфекция
Хламидии могут прикрепиться только к определенной ткани: клеткам цилиндрического или кубического эпителия. Он находится лишь в некоторых органах — в уретре, канале шейки матки, маточных трубах, нижнем отделе прямой кишки, конъюнктиве глаза, бронхах. Поэтому, хотя инфекция поражает прежде всего мочеполовую систему, хламидиоз опасен и для других органов: сердечно-сосудистой системы, легких, суставов, желудочно-кишечного тракта, почек, органов зрения и слуха. У женщин даже бессимптомный хламидиоз может вызывать воспаление органов малого таза: матки, яичников, маточных труб. При длительном воспалении из-за спаечного процесса маточные трубы могут закупориваться, из-за чего яйцеклетки не достигают матки, и развивается бесплодие. Примерно в половине случаев бесплодия у женщин виновен как раз хламидиоз.
Симптоматика и диагностика хламидиоза
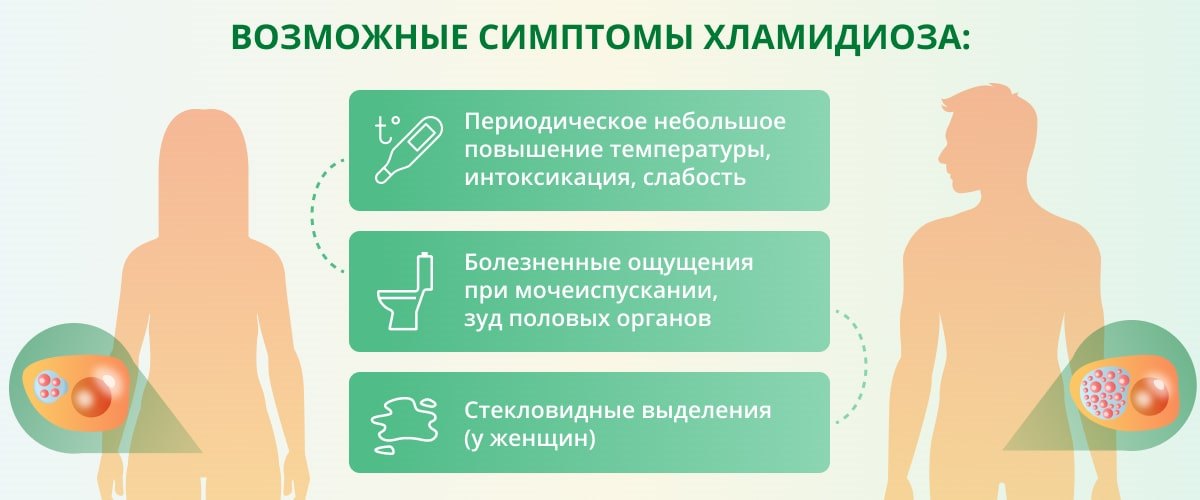
Хламидиоз проявляется не всегда: значительная часть женщин, инфицированных им, не подозревают о своем заболевании. Хламидиоз у женщины часто выявляет гинеколог, к которому пациентка обращается по какой-нибудь другой причине. Если симптомы хламидиоза у женщин все же проявляются, это могут быть слизистые или слизисто-гнойные выделения из влагалища (иногда желтоватые и с неприятным запахом), зуд, жжение и боль в области наружных и внутренних половых органов, а также внизу живота и в крестце. Иногда наблюдается дискомфорт при мочеиспускании, небольшое повышение температуры тела (37–37,5 °С) и слабость.
Симптомы хламидиоза у мужчин могут проявляться как легкое воспаление мочеиспускательного канала — уретрит — в течение нескольких месяцев, зуд и жжение при мочеиспускании, а также скудные стекловидные выделения из мочеиспускательного канала. Также хламидиоз у мужчин может вызывать несильные боли в пояснице, мочеиспускательном канале, мошонке и яичках, помутнение мочи или гнойные нити в ней. Незначительное повышение температуры, слабость — не обязательные, но возможные симптомы хламидиоза.
Отдельно стоит сказать о симптомах орального хламидиоза, который не всегда связан с заражением через половой контакт и может развиться в результате бытового заражения, например, через посуду. Хламидиоз такого типа вызывает заложенность носа и появление в носоглотке белой дурно пахнущей слизи. Также у пациента опухают миндалины и задняя стенка горла, появляется боль при прикосновении.
Несмотря на то, что первые хламидии были открыты еще в начале ХХ века, надежная диагностика хламидиоза стала возможна только в 1990-е годы, когда были разработаны чувствительные методы и оборудование нового поколения. Как мы уже говорили, хламидиоз часто (а именно, у 46 % мужчин и 67 % женщин) протекает бессимптомно. Он может иметь проявления цистита, уретрита, вульвовагинита, эрозии, эндометрита. Для диагностики необходим биологический материал. Чтобы обнаружить хламидии у мужчины, врач берет мазок из уретры, секрет предстательной железы, сперму или мочу, у женщины — вагинальный мазок и мочу. В лаборатории эти образцы исследуются с помощью высокочувствительных методов: микроскопии мазка на микрофлору или полимеразной цепной реакции (ПЦР) — это самый достоверный метод, обладающий практически 100%-ной точностью.
Как лечить хламидиоз

Лечить хламидиоз необходимо не только самому пациенту, но и его половому партнеру, даже если у него болезнь не проявляется. Терапия в среднем длится две недели. В этот период рекомендуется воздержаться от половой жизни, нельзя пить спиртное и лучше сократить употребление молочных продуктов.
Схему лечения должен назначить врач. Поскольку хламидии — это бактерии, лечение хламидиоза прежде всего включает антибиотики, которые влияют на возбудителя инфекции напрямую. Из-за этого некоторые люди, подозревающие у себя наличие инфекции, решают не обращаться за медицинской помощью, а просто купить лекарство в аптеке. Однако самолечение очень опасно. Во-первых, хламидии чувствительны не ко всем антибиотикам: например, на них не действуют антибиотики тетрациклинового или эритромицинового ряда. Во-вторых, эту инфекцию в принципе можно уничтожить лишь комплексно, применяя также физиотерапию, лекарства, нормализующие микрофлору кишечника и урогенитального тракта, а также иммуномодулирующую терапию. Попытки справиться с хламидиями самостоятельно, без консультации врача, могут привести к тому, что эти бактерии просто перейдут из активного состояния в «выжидательную позицию» — состояние персистенции, о котором мы говорили выше. Так что решить, как лечить хламидиоз в вашем случае, может только врач.
Помимо антибиотика, который назначается однократно либо в виде семидневного курса, в схему лечения хламидиоза могут включаться противогрибковые препараты, процедуры местного лечения (введение жидких лекарственных средств с помощью тампонов и свечей), электрофорез или ионофорез, курсовой прием витаминов. Также лечение хламидиоза у женщин и мужчин включает иммунотропные препараты, которые помогают естественным защитным силам организма бороться с инфекцией. Их подбирают индивидуально, и, поскольку природа хламидий близка к вирусной, чаще всего для иммуномодуляции применяются препараты интерферонов. Эти белки мешают хламидиям прикрепляться к тканям, снижают уровень аминокислот, которые необходимы хламидиям для роста внутри клетки. Также интерфероны повышают уровень Т-лимфоцитов — белых телец в крови человека, которые способствуют выработке антител. Пример препарата интерферона, который может применяться при лечении хламидиоза совместно с антибактериальной терапией, — Виферон, который принимают в форме свечей ежедневно в течение пяти-десяти дней, в зависимости от клинико-лабораторных показателей. Включение этого препарата в комплексную терапию хламидийной инфекции в 96% случаев способствует 2 гибели хламидий, в 94,8% случаев сокращает рецидивы, а также нормализует уровень секреторного иммуноглобулина А (это антитела слизистых оболочек, которые тоже действуют против патогенных микроорганизмов) и увеличивает показатели фагоцитоза — так называют процесс, когда клетки нашего организма уничтожают чужеродные частицы (в данном случае — бактерии).
После завершения терапии пациенту необходимо обследоваться на излеченность: для этого используется лабораторная диагностика как минимум двумя способами. Первый раз анализы сдаются через три-четыре недели после лечения, затем через три месяца и через полгода. Только после трех отрицательных тестов можно будет сказать, что пациент полностью вылечился от хламидиоза.
Профилактика хламидиоза

Любую болезнь лучше предотвратить, чем лечить. В случае с хламидиозом работают все те же правила, что и для профилактики других венерических заболеваний: отказ от случайных половых связей, использование презерватива, регулярные профилактические осмотры.
Осложнения после хламидиоза
Запущенная хламидийная инфекция связана 3 с целым рядом заболеваний. У мужчин это простатит,что означает гибель железистой ткани предстательной железы, сужение ее протоков и изменение качества ее секрета, орхоэпидидимит — сужение спермовыводящих путей, что ведет к прекращению спермагенеза и мужскому бесплодию.
У женщин хламидии, проникая в матку, придатки и маточные трубы, вызывают воспалительный процесс и становятся причиной образования спаек в маточных трубах, а значит, внематочной беременности или бесплодия. Попав на стенку мочевого пузыря, хламидии могут вызвать цистит. Установлена также связь хламидиоза с предраковыми заболеваниями шейки матки.
Кроме того, воспаление может распространяться на другие системы организма. Вероятные осложнения хламидийной инфекции — перигепатит (воспаление оболочки печени), лимфогранулематоз (заболевание лимфоидной ткани), болезни глаз и суставов. У пациентов любого пола в результате хламидийной инфекции может развиться болезнь Рейтера, которая характеризуется «разноплановыми» симптомами: уретрит, конъюнктивит, реактивный артрит, поражение кожи.
Беременные женщины, зараженные хламидиозом, рискуют потерять ребенка, родить преждевременно или передать инфекцию малышу, что для него чревато тяжелой пневмонией, поражением легких, сердца, печени, желудочно-кишечного тракта, конъюнктивитом и энцефалопатией — состоянием, когда из-за недостатка поступления крови и кислорода погибают клетки головного мозга. Берегите себя и своих близких — регулярно проверяйте здоровье и никогда не занимайтесь самолечением.
Справочно-информационный материал
Автор статьи
Врач общей практики
2 Молочков А.В. Место иммунотерапии в комплексном лечении хронической урогенитальной хламидийной инфекции. МОНИКИ им М.Ф. Владимирского, Москва 2 A.C. Мугутдинова , автореферат диссертация на соискание ученой степени д.м.н. Клинико – морфологическая и микробиологическая характеристика мужчин, больных хроническим урогенитальным хламидиозом//Москва, 2011, 24 стр.
Tatsuya Ishihara, Miho Aga, Keiko Hino, Chie Ushio, Mutsuko Taniguchi. Inhibition of chlamydia trachomatis growth by human interferon-alpha: mechanism and synergistic effect with interferon-gamma and tumor necrosis factor-alpha. Biomedical Research 26 (4) 179- 185,2005
Современная тактика лечения больных различными формами урогенитального хламидиоза
Урогенитальная хламидийная инфекция, по данным ВОЗ, является одной из самых распространенных инфекций, передаваемых половым путем. Особенности клинического течения (скудная симптоматика или ее полное отсутствие как у мужчин
Урогенитальная хламидийная инфекция, по данным ВОЗ, является одной из самых распространенных инфекций, передаваемых половым путем. Особенности клинического течения (скудная симптоматика или ее полное отсутствие как у мужчин, так и у женщин) и трудности лабораторной диагностики приводят к тому, что инфицированные лица обращаются к специалистам несвоевременно. Это затрудняет лечение и увеличивает риск развития осложнений.
Профессор А. Л. Машкиллейсон еще в 80-х гг. прошлого века указывал на необходимость выбора терапевтической тактики с учетом клинической формы хламидиоза. Это положение не потеряло своей актуальности до сегодняшнего дня. Современная классификация урогенитального хламидиоза, согласно МКБ-Х, подразумевает деление на хламидийную инфекцию нижних отделов (неосложненную) и инфекцию верхних отделов мочеполового тракта (осложненную). Терапевтический подход к лечению каждой из этих форм различается.
Для разработки индивидуального плана терапии этой классификации может оказаться недостаточно. Помимо локализации инфекции важно учитывать и другие факторы: например, давность инфицирования, предшествующую терапию, наличие инфекции у полового партнера. Принимать в расчет длительность существования хламидийной инфекции в организме человека необходимо, так как при длительном присутствии инфекции могут формироваться особые связи в системе «макро/микроорганизм», позволяющие этой системе сосуществовать. При длительном инфицировании и неадекватной предшествующей терапии, вероятнее всего, можно ожидать развития у больного персистирующей инфекции, требующей особых терапевтических подходов. Очевидно, что практикующему врачу при назначении лечения желательно учитывать возможность наличия персистенции хламидийной инфекции в организме. Диагностика персистирующего хламидиоза сложна, требует правильной трактовки диагностических тестов на хламидии, а подтвердить ее наличие можно с помощью электронной микроскопии, обнаружения генетических маркеров персистенции методами молекулярной диагностики или при использовании специальной модификации метода выделения хламидий в культуре клеток. Подобные исследования даже в Москве проводятся лишь в немногих медицинских центрах, таких, как ЦНИКВИ или медико-биологический центр «Пастер». В широкой практике врач может руководствоваться комплексом клинико-эпидемиологических признаков, позволяющих заподозрить у больного наличие персистирующей формы хламидийной инфекции:
- наличие инфекции в организме (в течение многих месяцев и даже лет);
- многократное неэффективное лечение различными антибиотиками;
- иммунологические нарушения;
- высокие титры сывороточных и местно-секретируемых противохламидийных антител (в особенности IgA);
- возможное отсутствие хламидийной инфекции у половых партнеров больных хламидиозом, несмотря на половые контакты без использования презерватива.
Таким образом, терапевтические подходы к лечению урогенитального хламидиоза можно разделить на три основные группы:
1) лечение больных с хламидийной инфекцией нижних отделов урогенитального тракта;
2) лечение больных с хламидийной инфекцией верхних отделов урогенитального тракта;
3) лечение больных персистирующим и рецидивирующим урогенитальным хламидиозом.
Справочников по лекарственным препаратам и руководств по лечению болезней так много, что российским врачам любой специальности все труднее сориентироваться в обилии информации и выбрать оптимальное во всех отношениях решение при назначении терапии. Единых стандартов пока нет, хотя разработка их и ведется. При выборе оптимальной лечебной тактики врач все чаще вынужден оглядываться на мнение представителей страховых медицинских компаний, поскольку оплата за диагностику и лечение зависит от тех стандартов, которые принимаются во внимание представителями страховой медицины. В этой связи особую роль приобретают те справочные руководства, в которых изложена официальная позиция, одобренная Министерством здравоохранения либо, как минимум, наиболее авторитетными медицинскими сообществами или учреждениями. Сегодня одним самых авторитетных справочных изданий такого типа в Российской Федерации является «Федеральное руководство по использованию лекарственных средств» (ФР), последнее, 4-е издание которого датируется 2003 г. При обзоре современных методов лечения больных урогенитальным хламидиозом мы старались учитывать рекомендации ФР. Кроме того, существуют и постоянно обновляются рекомендации ВОЗ (последнее издание 2001 г.), рекомендации Центра по контролю заболеваемости США (CDC) (последнее издание 2002 г.), а также Европейское руководство по лечению инфекций, передаваемых половым путем (издание 2001 г.).
Во всех этих изданиях для антибактериальной терапии хламидийной инфекции рекомендуются антибиотики следующих фармакологических групп: тетрациклины, макролиды и фторхинолоны. Ниже мы постараемся пояснить различия в терапевтических подходах к лечению различных форм урогенитальной хламидийной инфекции.
Лечение больных хламидийной инфекцией нижних отделов урогенитального тракта
При лечении этой формы инфекции, как правило, достаточно одной лишь антибактериальной терапии и нет необходимости в дополнительных терапевтических мероприятиях.
Антибиотики тетрациклинового ряда
Препараты тетрациклинового ряда — это основные лекарственные средства, применяемые для лечения больных хламидиозом. Согласно всем упоминавшимся выше рекомендациям, для лечения больных урогенитальным хламидиозом препаратом выбора является доксициклин. Он назначается в дозе 100 мг два раза в сутки не менее семи дней. Первая доза составляет 200 мг. Преимущество использования доксициклина в его достаточно высокой эффективности (по данным литературы, 95—100%) и относительно небольшой стоимости лечения. У больных хламидиозом можно использовать другие препараты этой группы: тетрациклин (препарат рекомендуется ФР в качестве альтернативного) — по 500 мг четыре раза в сутки 7—10 дней, метациклин — по 300 мг четыре раза в сутки 7—10 дней.
У доксициклина, по сравнению с тетрациклином, выше биодоступность, он имеет более длительный период полувыведения и лучше переносится. Кроме того, при использовании доксициклина, и в этом его отличие от других тетрациклинов, нет необходимости соблюдать диету, назначаемую из-за связывания тетрациклинов с ионами Са. Следует помнить, что все препараты тетрациклинового ряда противопоказаны при почечной недостаточности, беременности и для лечения детей до восьми лет. Наиболее частыми побочными эффектами при приеме лекарственных средств тетрациклинового ряда являются тошнота, рвота, диарея, аллергические реакции. В период лечения препаратами этой группы больным необходимо избегать инсоляции из-за возможности фотосенсибилизации.
Макролиды
К числу наиболее активных противохламидийных препаратов принадлежат макролиды. К препаратам выбора при лечении хламидиоза относят азитромицин. Высокая терапевтическая концентрация азитромицина в тканях достигается после однократного приема стандартной дозы антибиотика и сохраняется в местах воспаления не менее семи суток. ФР и другие руководства рекомендуют для лечения больных хламидиозом нижних отделов мочеполового тракта однократный прием 1,0 г азитромицина за 1 ч до еды или через 2 ч после.
В качестве альтернативных препаратов в ФР представлены: спирамицин который назначается по 3 млн МЕ три раза в сутки в течение 10 дней; рокситромицин — по 150 мг два раза в сутки 10 дней; эритромицин — по 500 мг четыре раза в сутки 10 дней. Также при лечении больных хламидийной инфекцией используют другие препараты группы макролидов: джозамицин — по 500 мг два раза в сутки 10 дней, кларитромицин — по 250 мг два раза в сутки 10 дней, мидекамицин — по 400 мг три раза в сутки 10 дней. Преимуществами всех современных макролидных антибиотиков перед эритромицином являются улучшенная фармакокинетика, хорошая переносимость и меньшая кратность приема.
При приеме макролидов могут наблюдаться побочные эффекты со стороны желудочно-кишечного тракта (тошнота, рвота, диарея) и печени (повышение активности трансаминаз, холестаз, желтуха). Разумеется, возможны и аллергические реакции.
Фторхинолоны
Следующую группу препаратов, обладающих противохламидийной активностью, составляют фторхинолоны. Препаратам той группы свойственна различная, в том числе и достаточно высокая, чтобы излечивать эту инфекцию, активность in vitro в отношении Chlamydia trachomatis. Однако единственным препаратом данной группы, который современные руководства рекомендуют для лечения хламидиоза, да и то в качестве альтернативного, является офлоксацин. Его назначают по 400 мг два раза в день в течение 10 дней. Преимуществом офлоксацина перед другими фторхинолонами можно считать его практически 100-процентную биодоступность.
Из других препаратов этой группы применяют пефлоксацин — по 400 мг два раза в сутки 10 дней и ломефлоксацин — по 400 мг один-два раза в сутки 10 дней.
Такие ограничения в использовании фторхинолонов для лечения хламидийной инфекции связаны с тем, что в сравнении с антибиотиками других вышеперечисленных групп после подобной терапии слишком высок процент рецидивов.
Показанием к использованию фторхинолонов при хламидиозе может быть смешанная гонорейно-хламидийная инфекция или сочетание Chlamydia trachomatis с другими микроорганизмами, демонстрирующими чувствительность к этим антибиотикам (требующая терапии сопутствующая кокковая или палочковая флора).
Группа фторхинолонов является сегодня одним из наиболее активно развивающихся классов противомикробных препаратов. Появляются все новые и новые поколения фторхинолонов. Хинолоны последних поколений (III и IV) превосходят предшествующие препараты этой группы по активности в отношении хламидий и кратности применения.
Препаратом III поколения является левофлоксацин. Его назначают по 250—500 мг один раз в сутки. Последнее на сегодня, IV поколение антибактериальных агентов этой группы «открывает» моксифлоксацин. Его назначают по 400 мг один раз в сутки 10 дней.
Препараты из группы фторхинолонов противопоказаны беременным и детям до 12 лет, больным с нарушением функции печени и почек. Из побочных реакций после приема фторхинолонов могут наблюдаться диспептические расстройства, тошнота, рвота, головокружение, аллергические реакции, тендиниты. Для всех препаратов этой группы, за исключением моксифлоксацина, характерен фотосенсибилизирующий эффект, о чем необходимо напоминать больному.
Лечение хламидиоза у беременных и новорожденных
В огромном числе наблюдений, проводившихся за почти 50 лет существования эритромицина, показана его безопасность, благодаря чему этот антибиотик можно считать едва ли не единственным лекарственным средством, разрешенным к применению у беременных и новорожденных.
По всем существующим сегодня рекомендациям, включая рекомендации ФР, беременным женщинам эритромицин назначают по 500 мг четыре раза в сутки 7 дней или по 250 мг четыре раза в сутки 14 дней. Для детей до 8 лет (с массой тела до 45 кг) разовая доза составляет 50 мг на 1 кг массы тела, кратность — каждые 6 ч в течение 10—14 дней. Детям старше 8 лет назначают такой же курс эритромицина, как и взрослым.
Достаточно высокой терапевтической эффективностью и лучшей, чем у эритромицина, переносимостью обладает еще один давно известный представитель макролидов — спирамицин. Его назначают по 3 млн МЕ три раза в сутки 7—10 дней.
Амоксициллин относится к группе пенициллинов, которые в принципе не рекомендованы к применению при хламидиозе, но есть сообщения о его успешном использовании при беременности в дозе 500 мг три раза в сутки в течение 7—10 дней. Этот препарат также рекомендует ФР.
Лечение больных с хламидийной инфекцией верхних отделов урогенитального тракта
При лечении больных с данной клинической формой хламидийной инфекции используют все перечисленные выше антибиотики, но менее продолжительными курсами (до трех недель), чем при неосложненных формах заболевания. Более удобен в этих случаях азитромицин, который ФР рекомендует назначать курсами: три курса по 1 г один раз в неделю.
В многоцентровом исследовании, проведенном в различных регионах России (г. Екатеринбург, Ставрополь и Москва), была показана высокая эффективность такой схемы применения азитромицина при осложненных формах хламидиоза (применялся препарат сумамед фирмы ПЛИВА, Хорватия), что и позволило внести соответствующие дополнения в рекомендации.
Лечение больных с осложненной формой хламидийной инфекции должно быть комплексным, поскольку процесс связан не только с наличием инфекции, но и с теми неблагоприятными последствиями, которые она вызывает при длительном течении болезни. Поэтому для достижения клинического излечения назначение антибактериальных препаратов в таких случаях должно сочетаться с комплексом противовоспалительных, симптоматических и физиотерапевтических мероприятий, выбор которых зависит от характера патологии.
Лечение больных с персистирующим и рецидивирующим урогенитальным хламидиозом
Персистенция хламидий требует особого подхода к больному. Применения одних антибиотиков при этой форме инфекции, как правило, недостаточно, поскольку все эффективные в отношении хламидий антибиотики обладают бактериостатическим действием и способны оказывать эффект только в процессе осуществления жизненного цикла хламидий. Поскольку при персистенции данный жизненный цикл приостанавливается на неопределенное время, использование антибиотиков в этот период не способно привести к гибели микроорганизмов, остановившихся в своем развитии. Однако лечить данную инфекцию необходимо, так как сохранение хламидий в организме может сопровождаться иммунными нарушениями, что ведет к различным осложнениям, в частности бесплодию.
При лечении таких состояний обычно рекомендуют сочетанную терапию антибиотиками и иммунокорректорами. Были предложения назначать антибиотики в различных сочетаниях длительными курсами. Последний подход имеет существенные отрицательные стороны: длительный прием антибиотиков неблагоприятно воздействует на работу всех систем организма: желудочно-кишечный тракт (нарушая работу печени и микроэкологию кишечника), нервную, мочевыделительную, иммунную (угнетая иммунитет и аллергизируя организм больного) системы. Кроме того, при персистирующей инфекции антибиотики в качестве монотерапии вообще могут быть неэффективны, исходя из особых биологических свойств возбудителя, о чем уже говорилось выше.
Наши исследования показали, что примерно у 75% больных персистирующим хламидиозом встречаются различные нарушения иммунного статуса. Они выражаются, в первую очередь, в изменении числа CD4+ и CD8+ Т-клеток и нарушении их соотношения примерно у 50% больных. По сравнению с контрольной группой, у больных наблюдается статистически достоверное снижение относительных и абсолютных показателей естественных киллеров (CD16+) (что очень важно с точки зрения продукции интерферона), HLA DR-клеток, В-клеток (CD72+ и CD21+).
Наши наблюдения, основанные на лечении более 1000 больных персистирующим хламидиозом, показывают, что наиболее оптимальна в этих случаях комбинированная терапия, основанная на сочетании антибиотиков и иммунных препаратов. При антибиотикотерапии используют стандартные для осложненной инфекции курсы и дозировки перечисленных выше антибиотиков. Но начинать лечение желательно с курса иммунотерапии. Из иммунных препаратов наибольшей эффективности можно добиться, применяя полиоксидоний и a-интерферон. На основании собственных исследований мы предлагаем следующие варианты предшествующей назначению антибиотиков иммунотерапии:
- полиоксидоний назначается по 6 мг в/м один раз в сутки; первые две инъекции ежедневно, затем три инъекции через день, остальные два раза в неделю, всего на курс 10 инъекций. После четвертой инъекции начинают курс антибактериальной терапии;
- интерферон альфа-2b назначается в виде ректальных суппозиториев двумя 5-ти дневными циклами с интервалом в две недели между ними в суммарной дозе 10 млн МЕ на курс. После окончания иммунотерапии проводится курс антибактериальной терапии. Причем оптимальным в этой ситуации оказался курс азитромицина по схеме лечения осложненных форм (по 1,0 г на 1-й, 7-й и 14-й дни).
Указанные подходы позволяют повысить эффективность лечения персистирующей и рецидивирующей хламидийной инфекции до 90%.
В ближайшие две недели после окончания лечения следует использовать метод выделения хламидий в культуре клеток, потому что только он дает возможность определить наличие в организме пациента жизнеспособных форм хламидий. Положительный результат остальных методов, включая полимеразую цепную реакцию (ПЦР) или прямую иммунофлюоресценцию (ПИФ), не обязательно говорит о том, что лечение было неэффективным, а может рассматриваться лишь как свидетельство того, что не произошла полная элиминация хламидий или их фрагментов. Следовательно, эти методы позволяют судить об эффективности проведенного лечения не ранее чем через 30 дней после окончания антибиотикотерапии.
Таким образом, соблюдение определенных правил ведения больных с урогенитальным хламидиозом позволяет добиваться полного излечения даже в тех ситуациях, когда хламидии сохраняются у пациента в течение продолжительного времени, а сам инфекционный агент оказывается устойчив к обычной антибактериальной терапии.
М. А. Гомберг, доктор медицинских наук
А. М. Соловьев, кандидат медицинских наук
ЦНИКВИ, МГМСУ, г. Москва
Лечение урогенитального хламидиоза у женщин и мужчин: препараты выбора, схемы и режимы дозирования, оценка эффективности
Мочеполовой хламидиоз является одной из самых распространенных половых инфекций. Ежегодно во всем мире регистрируется около 80 миллионов новых случаев данного заболевания.
В России официальный учет случаев инфекции ведется с 1993 года. Примечательно, что уже в 1994 году урогенитальный хламидиоз включен в группу широко распространенных инфекций с половым путем передачи.
По официальным данным Росстата, за период с 1995 по 2005 г заболеваемость выросла более, чем на 40% и составила 95,6 человек на 100 тысяч населения. С 2005 года распространенность заболевания несколько снижается, к 2014 году она составила 46,1 на 100 тысяч населения (данные Росстата).
Мочеполовая инфекция, обусловленная хламидиями трахоматис, одинаково широко распространена среди мужчин и женщин и встречается примерно в 3 раза чаще гонореи и в 7,6 раз чаще сифилиса (Давыдов А.И., Лебедев В.А, 2002 г).
1. Причины широкого распространения хламидийной инфекции
Среди причин, приведших к широкому распространению хламидийной инфекции во всем мире, можно выделить:
- 1 Увеличение числа персистирующих форм хламидий, устойчивых к антибиотикам, возникших в результате бесконтрольного самолечения;
- 2 Отсутствие санитарного просвещения населения, рост числа одиноких лиц;
- 3 Ранний средний возраст вступления в интимные отношения;
- 4 Низкий уровень информированности населения о половых инфекциях;
- 5 Длительное бессимптомное течение хламидиоза, позднее появление симптомов заболевания наряду с ранним развитием осложнений;
- 6 Большой процент бессимптомного носительства инфекции среди мужчин;
- 7 Отсутствие естественного иммунитета к хламидиям, нестойкий приобретенный иммунитет;
- 8 Нарушение иммунной реактивности организма в результате длительного персистирования возбудителя.
Отдельно следует выделить частое отсутствие комплексного лечения заболевания у половых партнеров, что приводит к постоянной реинфекции и более широкому распространению бактерий.
Даже бессимптомное носительство хламидиоза ничуть не снижает его контагиозности и требует незамедлительной терапии.
2. Нормативные документы, используемые в терапии хламидиоза
Хламидиоз относится к группе инфекций, поражающих многие органы и ткани, поэтому его можно рассматривать как системное заболевание. Данный подход позволяет грамотно подойти к этиотропной (направленной на возбудителя) и патогенетической (направленной на коррекцию возникших нарушений) терапии.
Лечение хламидиоза представляет собой достаточно тяжелую задачу, которая под силу лишь грамотным специалистам и медицинским учреждениям, оснащенным солидной лабораторией. Задачей терапии является не только удаление возбудителя из организма, но и устранение всех нарушений, обусловленных жизнедеятельностью хламидий трахоматис.
В настоящее время все действия врача по лечению хламидиоза четко алгоритмированы, что позволяет не допускать ошибок в выборе препаратов и увеличивает эффективность мероприятий.
В большинстве стран мира лечение урогенитального хламидиоза регламентируется специальными нормативными документами, издаваемыми государственными органами здравоохранения.
Наиболее часто в разработке национальных стандартов используются рекомендации ВОЗ, Европейского Союза или США, так как предлагаемые ими гайды основаны на большом количестве клинических испытаний и обладают достаточной доказательной базой.
Для оказания специализированной помощи больным с урогенитальным хламидиозом в России разработан собственный стандарт, в качестве базы для которого используются:
- 1 Рекомендации ВОЗ;
- 2 Рекомендации CDC (США);
- 3 Европейские рекомендации (AGUM, MSSVD)
3. Проблемы эффективности медикаментозной терапии
Несмотря на разработанные и утвержденные схемы терапии хламидиоза, длительное лечение зачастую не приводит к полному выздоровлению. После прохождения курса частота рецидивов инфекции является достаточно высокой (от 10% до 50 %).
К основным причинам, снижающим эффективность лечения хламидиоза, можно отнести:
- 1 Особенности развития и жизнедеятельности бактерий (внутриклеточное паразитирование).
- 2 Неправильный подбор антибактериальной терапии, назначение неэффективных этиотропных средств.
- 3 Развитие иммунологических нарушений в организме пациента при длительном персистировании инфекции, подавление местного и общего иммунитета, развитие аутоиммунных реакций.
- 4 Позднее обращение за специализированной помощью. Очень часто пациенты с хламидиозом обращаются в медицинские организации уже с осложнениями (простатит, цервицит, эндометрит). Так, например, по данным Иванова О. Л. (2002 г.) около половины взрослых мужчин с хламидиозом, обращающихся за специализированной помощью, уже имеют хронический простатит.
- 5 Наличие воспаления в пораженных тканях значительно замедляет проникновение препаратов.
- 6 Ассоциация хламидиоза с другими ИППП (трихомониаз, гонорея) усугубляет его течение и требует более сложного лечения.
- 7 Частая устойчивость к применяемым антибактериальным препаратам.
Хламидии имеют уникальный в своем роде цикл внутриклеточного развития, в котором можно выделить две совершенно разные формы возбудителя:
- 1 Элементарные тельца – формы, адаптированные к существованию вне клетки и достаточно устойчивые к агрессивным факторам окружающей среды, что делает их нечувствительными к воздействию антибиотиков.
- 2 Ретикулярные тельца – внутриклеточная форма диаметром от 0,6 до 1,2 мкм, метаболически активная и живущая исключительно за счет организма хозяина. Данная форма не выживает вне клетки.
При неправильном и нерациональном выборе антибактериальных препаратов хламидии могут переходить в L-форму. Такая ситуация происходит, в частности, при приеме антибиотиков из группы пенициллинов, а также при дробном и непостоянном лечении.
4. Устойчивость к антибиотикам
Сегодня на фармацевтическом рынке представлено большое количество антибиотиков, обладающих доказанным антихламидийным эффектом. Выбор того или иного антибактериального препарата производится в соответствии с международными и российскими стандартами терапии и действующими схемами лечения.
Вместе с тем, терапия больных с мочеполовым хламидиозом отличается сложностью и часто низкой эффективностью. Даже при пошаговом соблюдении предложенной схемы устранение возбудителя из организма не всегда гарантировано.
Большую роль в формировании данного феномена играет постепенное появление у хламидий резистентности к антибиотикам. Первые сообщения об устойчивости возбудителя к антибактериальным препаратам начали появляться в 1980 году, в частности были зарегистрированы единичные случаи невосприимчивости хламидий к тетрациклину, эритромицину, клиндамицину или доксициклину.
Позднее такие случаи стали регистрироваться все чаще, а в настоящий момент появились данные о множественной резистентности хламидий трахоматис к трем основным группам антибактериальных препаратов.
Формирование устойчивости хламидий происходит по двум направлениям. Первое – мутация в генах, кодирующих выработку определенных ферментов на поверхности бактериальной клетки, в результате чего активность препаратов теряется.
Второй механизм связан со снижением проницаемости внешней клеточной мембраны хламидии, в результате чего замедляется проникновение лекарственного препарата в клетку. Несмотря на описанные механизмы, устойчивость к макролидам до настоящего времени не изучена в полной мере.
Еще одним фактором, влияющим на конечный результат терапии, является способность хламидий к персистенции. Персистенция – это длительно текущая ассоциация хламидий в тканях организма.
При этом возбудитель обитает внутри инфицированной клетки, но преобразование ретикулярных телец в элементарные временно блокировано. Способность к восстановлению адекватного цикла развития реализуется при наступлении благоприятных условий.
Это означает, что при неблагоприятных условиях хламидии приостанавливают свое деление, несколько изменяют антигенные свойства и входят в состояние полного «равновесия» с зараженным организмом. В этот период хламидии метаболически не активны.
5. Этиотропная терапия урогенитального хламидиоза
Терапия урогенитального хламидиоза для каждого пациента подбирается индивидуально.
По рекомендациям РОДВК и IUTSU препараты для лечения половых инфекций должны обладать определенными установленными характеристиками:
- 1 Эффективность препарата должна составлять не менее 95 %;
- 2 Препарат должен быть доступен по цене;
- 3 Лекарственное средство должно хорошо переноситься и обладать низкой токсичностью;
- 4 Возможность однократного приема внутрь является преимуществом;
- 5 Развитие устойчивости возбудителя к данному конкретному лекарственному средству должно быть медленным;
- 6 Препарат должен быть безопасен для применения в период беременности и лактации.
5.1. Группы антибактериальных средств
Учитывая принадлежность хламидий к внутриклеточным паразитам, в лечении заболевания должны использоваться только антибактериальные препараты, способные в достаточном количестве проникать внутрь клетки.
По уровню/способности проникновения внутрь клетки все антибиотики можно условно поделить на три группы:
- 1 Слабо проникающие: пенициллины, цефалоспорины, нитроимидазолы;
- 2 Средней степени: тетрациклины, аминогликозиды, фторхинолоны;
- 3 Проникающие внутрь клетки: макролиды.
Исходя из вышесказанного, на сегодняшний момент основными препаратами для лечения мочеполового хламидиоза являются антибиотики группы тетрациклинов, макролидов и фторхинолонов.
Тетрациклины – одни из первых антибактериальных препаратов, открытые еще в середине прошлого столетия. Они взаимодействуют с 30 S субъединицей рибосом на поверхности бактериальной клетки, что приводит к нарушению процесса синтеза белка.
Для воздействия на хламидии тетрациклины должны сначала попасть внутрь клетки хозяина, а затем и внутрь клетки паразита. Этим объясняется необходимость обязательного повышения доз при лечении препаратами данной группы. Наиболее эффективны тетрациклины (доксициклин) в лечении неосложненных и свежих инфекций мочеполовых путей.
Макролиды – продукты естественного метаболизма актиномицетов, в основе их строения лежит лактонное макроциклическое кольцо. Самый первый представитель данной группы, эритромицин, впервые был выделен в 50-х годах ХХ века. Макролиды тормозят процесс синтеза белка за счет связывания с 50 S субъединицами рибосом на поверхности бактерий.
Рассматриваемая группа насчитывает более десятка разных препаратов, в терапии хламидиоза у беременных и детей именно эти антибиотики рассматриваются в первую очередь. Даже однократный пероральный прием азитромицина в дозе 1 грамм достаточно эффективен при неосложненной инфекции.
Особое место в национальных рекомендациях занимают антибиотики группы фторхинолонов – высоко эффективные средства широкого спектра противомикробной активности. Их особенностями являются низкий процент связывания с плазматическими белками, широкий объем распределения по организму, долгий период полувыведения и высокая биологическая доступность. Фторхинолоны одинаково высоко эффективны как при парентеральном, так и при пероральном применении.
В основе их механизма действия лежит торможение синтеза бактериальной ДНК. Для лечения хламидиоза руководствами (Европейскими и США) рекомендуются офлоксацин и левофлоксацин.
Продолжительность лечения хламидиоза верхних отделов мочеполовой системы (органов малого таза, экстрагенитальной локализации) определяется выраженностью клинической симптоматики, результатами лабораторных тестов и составляет от 14 до 21 дня в зависимости от тяжести течения инфекции.
В настоящее время ожидается внедрение на фармацевтический рынок новой группы антибактериальных средств – кетолидов, что позволит повысить эффективность антимикробной терапии.
5.2. Рекомендуемые схемы лечения
Хламидийная инфекция может поражать как нижние, так и верхние отделы мочеполовой системы. В зависимости от локализации инфекции терапия хламидиоза может отличаться.
Российские протоколы и европейские схемы терапии хламидиоза нижних отделов мочеполового тракта предлагают использование (один из указанных препаратов):
Азитромицин (Сумамед, Зитролид, Хемомицин) 1,0 гр однократно; Джозамицин (Вильпрафен) 500 мкг 3 р/с – курс 1 неделя.
Доксициклин (Юнидокс Солютаб) 200 мг первый прием, затем по 100 мг 2 р/с – курс 1 неделя.
К альтернативным схемам лечения можно отнести (один из указанных препаратов):
Эритромицин 500 мг 4 р/с – курс 1 неделя; рокситромицин 150 мг 2 р/с – курс 1 неделя; кларитромицин 250 мг 2 р/с – курс 1 неделя.
Лечение антибактериальными средствами должно прерывать не менее 4-6 циклов развития хламидий, один из которых длится около 72 часов.
Однако, согласно Европейским рекомендациям по лечению половых инфекций от 2013 года однократный прием азитромицина и семидневный курс доксициклина обладают одинаковой клинической эффективностью.
Лечение хламидиоза с поражением верхних отделов мочеполовой системы также регламентировано, длительность терапии, как правило, несколько выше, чем при неосложненной инфекции.
Общая продолжительность курса определяется выраженностью клинической картины, результатами лабораторных тестов и составляет 14-21 день в зависимости от тяжести инфекции. Препаратами выбора являются:
- 1 Доксициклин (Юнидокс Солютаб) 100 мг 2 р/с;
- 2 Джозамицин (Вильпрафен) 500 мг 3 р/с.
К альтернативным антимикробным препаратам можно отнести:
- 1 Левофлоксацин 500 мг 1 р/с;
- 2 Офлоксацин 400 мг 2 р/c.
В подавляющем большинстве случаев представленные схемы лекарственной этиотропной терапии дополняются симптоматическими и патогенетическими средствами – иммуномодуляторы, противовоспалительные средства, ферменты, спазмолитики, стимуляторы кровообращения. Не все из них имеют достаточную доказательную базу.
5.3. Тактика ведения беременных
Заражение хламидиями в период беременности может приводить к следующим последствиям:
- 1 Преждевременные роды;
- 2 Самопроизвольный аборт, выкидыш;
- 3 Замершая беременность;
- 4 Внутриутробное инфицирование плода;
- 5 Пневмония и конъюнктивит новорожденного.
Выбор препаратов для лечения хламидиоза у беременных сложнее, всегда учитывается возможное негативное влияние на плод. Антибиотики, применяемые в схемах, не должны обладать тератогенным, эмбриотоксическим и фетотоксическим действием.
Согласно клиническим рекомендациям, для терапии инфекции у беременных следует использовать (один из указанных препаратов):
- 1 Азитромицин 1,0 однократно;
- 2 Амоксициллин 500 мг 3 р/c – курс 1 неделя.
Среди альтернативных препаратов:
- 1 Эритромицин 500 мг 4 р/c – курс 1 неделя;
- 2 Эритромицин 250 мг 4 р/c – курс 2 недели.
Ранее в стандарты лечения хламидиоза при беременности входил и джозамицин.
6. Коррекция иммунологического статуса
Лечение хламидиоза в полном объеме невозможно без полноценной коррекции возникших иммунных нарушений. Для этого антибактериальную терапию следует сочетать с приемом иммуномодулирующих препаратов, таких как циклоферон, виферон или неовир.
Обязательны мероприятия, направленные на повышение общих иммунореактивных возможностей организма. С помощью современных методов диагностики (ультраструктурный анализ) было доказано, что дополнение антибактериальной терапии иммуномодуляторами, превращает незавершенный процесс фагоцитоза, характерный для хламидий, в завершенный.
Некоторые авторы (Глазкова, Полканов) предпочитают ступенчатую схему эрадикации хламидий. Они рекомендуют на первом этапе повышать общий неспецифический иммунитет организма с помощью иммуномодуляторов, а затем на втором (основном) этапе проводить эрадикационную терапию антибиотиками.
Заключительным этапом, по их мнению, является этап восстановления организма с использованием системных адаптогенов, курсов антиоксидантов.
Ряд российских исследователей утверждают, что добавление в схему лечения интерферонов не только повышает процент успешности терапии, но и значительно сокращает ее длительность.
Наибольшая эффективность лечения (до 95%) была достигнута при комплексной терапии хламидиоза антибиотиками, энзимами и препаратами интерферонов (экзогенными или индукторами синтеза). Наиболее безопасными сегодня считаются иммуномодуляторы в лекарственных формах для местного применения.
6.1. Иммуномодуляторы: группы, оценка эффективности
Все иммуномодуляторы условно можно поделить на две большие группы:
- 1 Экзогенные (вводимые извне) интерфероны;
- 2 Стимуляторы (индукторы) синтеза собственного интерферона.
В комплексном лечении хламидиоза чаще используются препараты искусственного экзогенного интерферона, индукторы синтеза собственных интерферонов являются лишь перспективными средствами.
Индукторы синтеза представляют собой большое, разнообразное семейство природных и синтетических соединений. В отличие от экзогенных интерферонов индукторы не обладают антигенными свойствами, а их синтез полностью контролируется человеческим организмом.
Наиболее изученным препаратом этой группы является циклоферон. Он представляет собой водорастворимый синтетический аналог натурального природного алкалоида. В лимфоидных тканях препарат стимулирует выработку интерферона.
Препарат обладает высокой биологической активностью и не имеет канцерогенного, мутагенного и эмбриотоксического воздействия.
Выводится почками через сутки в неизмененном виде, не накапливается в организме и не имеет токсического воздействия на печень (250 миллиграмм внутримышечно через день в течение 20 суток).
Вспомогательной терапией также считается энзимотерапия. В РФ лечение мочеполового хламидиоза часто дополняют системными ферментными препаратами (вобэнзим, флогэнзим). Совместное применение энзимов и антибиотиков увеличивает концентрацию последних в воспалительном очаге. Препараты не имеют доказательной базы, их применение не обосновано на международном уровне.
7. Критерии излеченности
Основными критериями успешности терапии являются эрадикация (устранение) возбудителя и купирование симптомов инфекции. Лабораторный контроль эффективности лечения следует осуществлять не ранее, чем через 1 месяц после завершения курса антибактериальных препаратов (при использовании ПЦР).
Низкая эффективность лечения может быть связана с:
- 1 Реинфекцией, отсутствием лечения полового партнера.
- 2 Антибиотикорезистентностью.
- 3 Длительной персистенцией возбудителя.
При неэффективности первого курса можно продолжить лечение с помощью антибиотиков другой группы.
Лекарства от хламидиоза
Бактерии Chlamydia trachomatis обладают способностью размножаться скрытно, не вступая в конфликт с иммунной системой, поэтому их присутствие в организме по симптоматике не определяется.
По разным данным хламидиозом заражены от 5 до 15% людей, ведущих сексуально активную жизнь. Высокий уровень заболеваемости во многом связан с трудностью раннего распознавания инфекции: бактерии Chlamydia trachomatis обладают способностью размножаться скрытно, не вступая в конфликт с иммунной системой, поэтому их присутствие в организме по симптоматике не определяется.
Chlamydia trachomatis опасна тем, что затрагивает не только урогенитальную сферу, но и весь организм, вызывая конъюнктивит, миокардит, артрит.
Несмотря на то, что в лекарства от хламидиоза можно приобрести в любой аптеке, заниматься самолечением опасно. Для контроля над течением болезни и полного излечения подбирать антимикробные средства должен врач. Только так можно избежать побочных эффектов и тяжёлых последствий в будущем – риска развития бесплодия, внематочной беременности, выкидыша.
Антибиотики
Главная роль в лечении хламидиоза отводится антибиотикам. Представлены 3-мя фармакологическими группами: тетрациклины, макролиды, фторхинолоны.
Тетрациклины
Противопоказаны в период беременности и лактации, не назначаются детям до 14 лет. Доксициклин, Юнидокс Солютаб и Вибрамицин показаны при неосложнённых формах инфекции (уретрите, цервиците). Доксициклин принимается всего два раза в сутки, но у многих пациентов вызывает тошноту и рвоту.
Макролиды
Группа представлена широким перечнем лекарственных средств, обладающих высокой эффективностью (97%) в отношении смешанных инфекций (микоплазмы, гонококка, бледной трепонемы), более безопасны по сравнению с тетрациклинами. К ним относятся:
- Эритромицин – обладает повышенной биологической активностью, но вызывает расстройство пищеварения (2 раза в сутки 10 дней);
- Ровамицин – отличается низкой токсичностью (3 раза в сутки 10 дней);
- Сумамед – применяется при сочетанных инфекциях (хламидиоз + сифилис или гонорея), «ударная» доза (1000 мг) принимается в первый день, в последующие 5-7 дней по 500 мг;
- Рулид – угнетает хламидии и уреаплазму, принимается 2 раза в сутки 14 дней;
- Клацид – применяется при длительном течении уреаплазмоза и хламидиоза, возможно назначение внутривенно (2 суток), затем перорально (10-12 дней).
Фторхинолоны
Назначаются реже, чем вышеперечисленные, поскольку обладают повышенной токсичностью. Офлоксацин, Ципролет, Абактал применяют для лечения сочетанных, хронических инфекций: хламидиоза, гонококка, гарднереллы, микоплазмы.
Иммуномодуляторы
Лечение хламидиоза усложняется тем, что в период болезни угнетается иммунная система. Необходимость в приёме иммуномодуляторов возникает не у всех пациентов, поэтому колоть их по принципу «хуже не будет» не стоит.
Для иммунокоррекции назначают:
- Иммуномакс – усиливает защиту от бактериальных инфекций, инъекции в первые и последние 3 дня курса;
- Эрбисол – защищает печень от токсичного воздействия антибиотиков, 2 раза в течение 20 дней;
- Полиоксидоний – способствует комплексной защите от инфекций, обладает дезинтоксикационным свойством, 10 инъекций через день.
Энзимы
Длительная антибиотиковая терапия хламидиоза приводит к нарушению обмена веществ. Чтобы привести в норму метаболизм, в том числе клеточный, в обязательном порядке назначаются энзимы, которые не только помогают противостоять инфекциям, но и усиливают действие антибиотиков.
Препараты Вобэнзим, Флогэнзим принимаются до еды не менее двух недель.
Гепатопротекторы
Антибиотики оказывают на организм токсическое действие, при этом весь «удар» приходится на печень. На фоне повышенной нагрузки необходимо поддерживать её препаратами Эссенциале или Карсил.
Лекарства от хламидиоза у мужчин
При лечении хламидиоза у мужчин подбирается одновременно несколько антибиотиков. Отличные результаты показывает пульс-терапия: после недели приёма препаратов делается перерыв, а затем курс снова возобновляется.
- подготовительный этап (7 дней) – пациент принимает энзимы и иммуностимуляторы;
- основное лечение (14 дней) – антибиотики Вибрамицин, Юнидокс Солютаб, Клацид или Клабакс, антимикотики Итраконазол, Натамицин, средства для стимуляции пищеварения, например, Фестал;
- реабилитацию (14 дней) – приём препаратов для восстановления печени.
Таблетки и свечи от хламидиоза у женщин
Вагинальные свечи помогут быстро справиться с первыми симптомами хламидиоза у женщин. Пользоваться ими бесконтрольно нельзя, поскольку их действие хоть и направленно – блокирует размножение хламидий, снимает воспаление, но кратковременно.
При беременности предпочтение отдаётся именно вагинальным средствам (а не пероральным), при этом местное лечение можно начинать только на сроке более 20 недель.
Наиболее эффективные препараты:
- Генферон – повышает сопротивляемость инфекциям, борется с другими бактериями: микоплазмой, уреаплазмой, грибками Кандида, трихомонадой;
- Виферон – антибактериальное и иммуностимулирующее средство;
- Бетадин – обладает сильным антимикробным действием, средство подходит для лечения сочетанных инфекций, не только половых, но и кишечных. Не назначается беременным женщинам.
Таблетки
Таблетированные препараты применяются преимущественно для лечения острого и хронического хламидиоза. Сильным антихламидийным действием отличаются Доксициклин (Юнидокс Солютаб) и Сумамед. Выбор в пользу того и иного препарата зависит от индивидуальной восприимчивости организма. При острой форме инфекции Сумамед принимается однократно, тогда как курс Доксициклина должен продлиться не менее 2-х недель.
Хронический хламидиоз лечится длительно – 28 дней, в сочетании с противокандидозным средством (Флуконазола), эубиотиком (Линекса), иммуномодулятором, например, Интерфероном.
Что делать, если препараты не помогают
В большинстве случаев хламидии угнетаются только на время – это общее правило для всех форм заболевания. Чтобы полностью излечиться, потребуется прохождение двух-трёх курсов лечения. Если выбранная схема не дала результата, для следующего курса подбираются более сильные лекарства.
При отсутствии положительного результата проводится повторная диагностика, а в новую схему обязательно включаются иммуномодулирующие препараты.
Где проконсультироваться
В МЖЦ вы можете пройти расширенную высокоточную лабораторную диагностику половых инфекций: хламидиоза, уреаплазмоза, трихомониаза и других. Выявление всех видов и типов возбудителя поможет подобрать адекватную терапию.
В нашем центре вы сможете анонимно проконсультироваться по вопросам лечения урогенитальных заболеваний.
врач акушер-гинеколог высшей категории, кандидат медицинских наук
При возникновении дополнительных вопросов, неясностей и сложностей, а также для записи на консультацию обращайтесь к специалисту Медицинского женского центра – Петрейкову Евгению Рафаиловичу – по номеру телефона
Как лечить хламидиоз?
Хламидиоз входит в число самых распространенных венерических заболеваний. Любой человек, практикующий незащищенный секс с малознакомыми партнерами, входит в группу риска.
Хламидиоз входит в число самых распространенных венерических заболеваний. Любой человек, практикующий незащищенный секс с малознакомыми партнерами, входит в группу риска. Согласно статистике, каждый год во всем мире регистрируют в среднем 100 000 000 (!) случаев инфицирования.
Что такое хламидиоз
Хламидиоз – это заболевание бактериальной природы, которое передается преимущественно половым путем. В этом случае под удар попадают органы мочеполовой системы. Чаще всего хламидиоз поражает мочеиспускательный канал и шейку матки. При развитии восходящей инфекции могут поражаться семенные пузырьки, предстательная железа, яички и придатки матки. Несмотря на то, что заболевание проявляется преимущественно многоочаговыми поражениями мочеполовой системы, при заражении хламидиями страдать могут и другие органы:
- конъюнктива,
- прямая кишка,
- дыхательные пути,
- лимфатические узлы,
- печень,
- нервная система,
- сердечно-сосудистая система.
Отмечаются также случаи поражения суставов, которые часто путают с обычным артритом. То, как будет протекать хламидийная инфекция, во многом зависит от конкретного возбудителя и способа его попадания в организм. Подробно о разных видах хламидиоза читайте в нашей основной статье, посвященной этому заболеванию.
Возбудитель
Болезнь вызывают бактерии родов Chlamydia и Chlamydophila. Они паразитируют и размножаются в клетках своего хозяина, которым может быть не только человек, но также животные и птицы.
Самый главный враг человека среди хламидий – возбудитель мочеполового хламидиоза Chlamydia trachomatis. Ее «излюбленными» местами внедрения можно назвать эпителиальную ткань маточных труб, уретры и прямой кишки. Проникая в эпителиальную клетку хозяина, хламидии начинают питаться за счет ее энергетических ресурсов. Затем они выходят в межклеточное пространство с тем, чтобы поражать новые клетки – этот процесс развивается достаточно стремительно, определяя продолжительность инкубационного периода и клиническую картину заболевания. Хламидии разрушают здоровую эпителиальную клетку в течение 2-3 суток, после чего начинается новый цикл размножения, который обычно не превышает 48 часов.
Пути заражения
За счет своего двухфазного жизненного цикла хламидии хорошо адаптируются к неблагоприятным условиям окружающей среды, поэтому обзавестись этими «маленькими негодяями» можно даже при использовании чужого мыла.
Согласно статистике, каждый год во всем мире регистрируют в среднем 100 000 000 (!) случаев инфицирования.
Половой путь
Наибольшая вероятность заражения хламидиозом возникает при сексе с инфицированным партнером. Чаще всего поражается мочеиспускательный канал и органы малого таза, причиной болезни служат бактерии Chlamydia trachomatis.
От матери к ребенку
Ребенок может получить хламидиоз от матери будучи в утробе, при родах или грудным молоком. В этом случае поражены могут быть дыхательная система, конъюнктива, суставы, половые органы.
Бытовой путь
Контактно-бытовой путь передачи встречается реже. Обычно заражению подвержены люди, имеющие частые контакты с птицами, поскольку многие птицы, например утки и куры, тоже подвержены хламидиозу (его другое название — орнитоз). Вызывают орнитоз бактерии Chlamydophila psittaci. Обычно заражение происходит на птицефабриках, где человек постоянно вдыхает пыль, которая содержит микроскопические частицы птичьего помета. Дети в семьях, где держат пернатых питомцев, тоже часто болеют орнитозом. Помимо дыхательной системы болезнь в этом случае часто поражает глаза.
Контактный путь
Сюда относят все способы передачи, когда причиной заражения становится прямой или косвенный контакт с биологическими жидкостями больного человека. Это прежде всего контактно-бытовой путь передачи, когда источником заражения становятся общие предметы личной гигиены. Термин «хламидийная семья» появился потому, что дети часто становятся носителями инфекции, заразившись дома от родителей.
Воздушно-капельный путь
Воздушно-капельный путь передачи хламидиозом характерен для бактерий Chlamydophila pneumoniae, которые являются одной из причин бактериальной пневмонии.
Чем опасны хламидии
Хламидии вызывают воспаление в органах малого таза, результатом которого могут стать различные осложнения. Для женщин основная опасность хламидиоза заключается в возможности развития стойкого бесплодия, а также в увеличении риска внематочной беременности, которая опасна для жизни. У мужчин может развиться воспаление яичек и хронический простатит.
Симптомы хламидиоза
Инкубационный период болезни составляет в среднем 1-2 недели, но иногда он может затянуться и до месяца. После этого болезнь прогрессирует, при этом часто не вызывая никаких клинических проявлений.
Бессимптомное течение – крайне неприятная особенность хламидиоза. По данным из разных источников, это от 46 до 80% всех случаев инфицирования. Казалось бы, что в этом плохого? Если нет симптомов, зачем лечиться? Но не все так просто. Во-первых, в подобных ситуациях увеличивается риск заражения ближайшего окружения больного – он ведь пока не знает о своей болезни. Во-вторых, хламидиоз сам по себе не проходит, а его поздняя диагностика всегда чревата дополнительным риском тяжелых осложнений.
Важно! Поскольку хламидиоз часто протекает бессимптомно, женщинам на этапе планирования беременности целесообразно пройти обследование на наличие венерических заболеваний. Даже если нет никаких признаков хламидиоза, лучше перестраховаться, чтобы не допустить инфицирование плода, ведь болезнь передается не только половым путем.
Также следует учитывать, что симптомы хламидиоза зачастую могут носить неспецифический характер, то есть напоминают симптомы других заболеваний. Поэтому если после случайного сексуального контакта появляется боль в горле или без видимой причины воспаляется слизистая глаз, следует без промедления обратиться к врачу (его специализация будет зависеть от характера симптомов). Сделать это нужно даже в том случае, если во время секса использовался презерватив – он существенно снижает риск инфицирования, но не дает 100% гарантии безопасности.
У мужчин
Обычно клинические проявления хламидиоза у мужчин напоминают хроническое воспаление мочеиспускательного канала – уретрит. Отмечают следующие симптомы:
- скудные полупрозрачные выделения из уретры,
- умеренная болезненность, усиливающаяся при мочеиспускании (боль может отдавать в прямую кишку),
- моча мутная, может содержать незначительные примеси гноя или крови,
- интоксикация проявляется общей слабостью и повышением температуры в среднем до 37.5 о С,
- в редких случаях может наблюдаться отек мошонки и боль в яичках, отдающая в поясницу,
- после незащищенного анального контакта наблюдаются симптомы, напоминающие проктит – боль и зуд в прямой кишке, а также гнойные и/или кровянистые выделения.
При осмотре слизистая оболочка наружного отверстия уретры больного покрасневшая и отечная.
Если эти симптомы быстро прошли без лечения, это вовсе не означает, что организм справился с инфекцией самостоятельно и о проблеме можно забыть. Чаще всего внезапное «самоустранение» клинических признаков хламидиоза означает, что болезнь перешла в скрытую форму.
У женщин
Характерной особенностью клинических проявлений хламидиоза у женщин можно назвать тянущие боли в нижней части живота, напоминающие ощущения накануне менструации. Другие симптомы:
- зуд и боль во влагалище,
- густые выделения слизи из мочеиспускательного канала (их количество со временем увеличивается, цвет меняется на желтовато-зеленый, появляется резкий неприятный запах),
- учащенное и болезненное мочеиспускание,
- слабость и незначительное повышение температуры,
- межменструальные кровянистые выделения из половых путей.
При визуальном осмотре слизистая оболочка наружного отверстия мочеиспускательного канала отечная, отмечается гиперемия (покраснение). При эндоскопическом исследовании: изъязвления на слизистой оболочке шейки матки, отечность и покраснение, слизистые выделения с примесями гноя.
Если заражение произошло во время орального или анального контакта, могут появляться боли в горле и прямой кишке соответственно.
Диагностика
В качестве материала для исследований используют отделяемое из мочеиспускательного канала, первая порция мочи, секрет простаты (у мужчин) и отделяемое цервикального канала (у женщин). Существует несколько методов, которые на сегодняшний день считаются наиболее эффективными в диагностике хламидиоза.
- Урогенитальный мазок. Этот универсальный диагностический метод ПЦР (полимеразно-цепную реакцию), при помощи которой в биоматериале определяют ДНК хламидии. Неоспоримое достоинство метода в том, что ДНК у каждого микроорганизма уникальна, а это означает, что анализ будет специфичным. Проще говоря, в этом случае хламидию нельзя перепутать с другими бактериями.
- Иммуноферментный анализ крови (ИФА). В основе метода лежит определение иммуноглобулинов IgM и IgG. Это антитела, которые вырабатываются иммунной системой организма в ответ на активность патогенных микроорганизмов. Главный недостаток метода – возможность получения ложноположительных результатов.
- Культуральный метод (бакпосев). Суть метода: у пациента берут соскоб эпителиальных клеток из уретры (процедура малоприятная, но короткая). Из полученного биоматериала делается посев на питательной среде, который затем размещают в инкубаторе. Если через несколько дней на поверхности питательной среды начинают размножаться колонии хламидий, лаборант имеет все основания сообщить пациенту неприятную новость. Благодаря высокой достоверности культуральный метод считается золотым стандартом диагностики хламидиоза.
- Микроскопия. Этот метод считается устаревшим, поскольку хламидии в числе прочих патогенных микроорганизмов не выделяются своими габаритами, а потому определить их под микроскопом получается примерно в 30% наблюдений. Единственный плюс метода в том, что себестоимость исследования низкая, поэтому в большинстве государственных учреждений микроскопию проводят бесплатно.
- РИФ (реакция иммунофлюоресценции). У пациента берут мазок из уретры, после чего к полученному биоматериалу добавляют антитела, распознающие белок хламидий. Для удобства их помечают флюоресцентным маркером, поэтому если в биоматериале действительно есть хламидии, светящиеся антитела их распознают, и образуют комплекс «антиген-антитело». В этом случае образец биоматериала будет сверкать под линзами микроскопа, словно новогодняя елка. Недостаток метода – невысокая достоверность (40-50%).
- Экспресс-тесты. В последние годы в продаже появились тесты, которые помогают определить хламидиоз даже в домашних условиях. Результат можно получить в течение 15 минут, при этом производитель заявляет о высокой достоверности и специфичности экспресс-тестов (90-95% соответственно).
Важно! Диагностику необходимо проходить также сексуальному партнеру пациента.
Лечение
Главная цель при лечении хламидиоза – эрадикация Chlamydia psittaci и Chlamydia trachomatis, то есть полное уничтожение этих бактерий. Для этой цели применяют антибиотики.
Антимикробная терапия
Конкретный препарат и схема приема антибиотиков подбираются врачом индивидуально для каждого пациента. Хуже всего отношения у хламидий складываются с тетрациклинами и макролидами, поэтому они являются препаратами первой линии. В качестве альтернативы используют антибиотики группы фторхинолонов.
Хламидиоз – это венерическое заболевание, а значит, лечиться от него должны все половые партнеры.
Лечение хламидиоза, как и многих других венерических инфекций, предполагает:
- Отказ от половых контактов на весь период терапии.
- Лечение всех половых партнеров пациента (если он вступал с больным в половой контакт в течение 60 дней до постановки диагноза).
- Контрольный мазок для ПЦР-анализа после завершения лечения (через 3-4 недели после окончания терапии для беременных, и спустя 3-4 месяца – для всех остальных).
Дополнительные методы и средства лечения
Помимо системного лечения антибиотиками при хламидиозе применяют и местную терапию. Наиболее распространенные методы:
- промывание мочеиспускательного канала дезинфицирующими растворами у мужчин и женщин (например, фурацилин или отвар ромашки),
- влагалищные тампоны с тетрациклином,
- индометациновые свечи для снижения зуда и отечности.
Мужчинам по окончании курса лечения рекомендуют массаж предстательной железы.
Восстановление микрофлоры после приема антибиотиков
Для восстановления микрофлоры кишечника вовремя и после приема антибиотиков могут назначаться пробиотические препараты, содержащие живые лакто- и бифидобактерии. Для женщин возможно также использование вагинальных свечей и капсул.
Диета при хламидиозе
Лечить хламидиоз следует в комплексе с переходом на сбалансированное питание. В первую очередь, как ни странно, необходимо исключить любую молочную продукцию. Дело в том, что кисломолочные бактерии помогают хламидиям вырабатывать устойчивость к антибиотикам. Вполне ожидаемые ограничения касаются алкоголя, жареных, жирных и копченых блюд – о них на время лечения придется забыть.
Рекомендуемые продукты (рис. 1):
- фрукты и овощи,
- любые крупы (лучше всего – гречка, овсянка, перловка),
- нежирное мясо (индейка, курица, говядина),
- морепродукты.
Лечение в домашних условиях
Лечить хламидиоз самостоятельно не рекомендуется. Домашние средства лечения не обладают доказанной эффективностью. Лечение с помощью народных средств может только усугубить проблему и привести к осложнениям. Во время прохождения терапии можно принимать витамины, посоветовавшись с врачом, пить ромашковый чай или делать ромашковые ванны.
Иммуномодулирующие препараты
Хламидиоз НЕ лечат иммуномодулирующими препаратами. Это неэффективно и не дает положительного результата. В основе лечения лежит антибиотикотерапия.
Отличия лечения у мужчин и женщин
Терапия для женщин и для мужчин не имеет кардинальных отличий. Подбор препаратов сложнее для беременных женщин. У беременных антибиотикотерапия проводится на любом сроке. Препараты назначает акушер-гинеколог, поскольку необходимо учитывать влияние антибиотика на плод. Чаще всего выбирают антибиотики группы макролидов.
Прогноз
При своевременном выявлении прогноз на излечение хламидиоза благоприятный. Как правило, продолжительность курса антибиотиков при неосложненной форме болезни составляет 1-2 недели.
Поздняя диагностика чревата переходом болезни в хроническую форму. Осложненный хламидиоз верхних отделов мочеполовой системы и органов малого таза требует более длительного лечения – в подобных случаях курс антибиотикотерапии варьируется от 2 до 6 недель.
Какие последствия вызывает хламидиоз, если его не лечить
При отсутствии своевременного лечения хламидиоз может быть чреват рядом неприятных осложнений. Как мы уже знаем, заболевание очень часто протекает бессимптомно, поэтому риск неприятных последствий достаточно высок.
Одно из самых распространенных осложнений хламидиоза – синдром Рейтера (рис. 2). Он проявляется сочетанием симптомов конъюнктивита (воспаление слизистой оболочки глаз), артрита (воспаление суставов) и уретрита (воспаление мочеиспускательного канала).
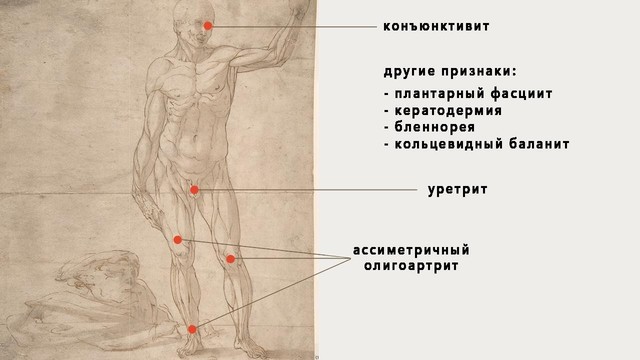
Рисунок 2. Синдром Рейтера – осложнение хламидийной инфекции. Фото: metmuseum.org
Последствия у мужчин
У мужчин наиболее распространены следующие осложнения:
- воспаление яичек и их придатков (орхоэпидидимит),
- сужение протоков предстательной железы,
- хронический простатит,
- сужение мочеиспускательного канала (лечится только оперативно).
Последствия у женщин
Если хламидиоз долго не вылечивать, у женщин может возникнуть распространение инфекции в матку, ее придатки и маточные трубы с дальнейшим образованием в них спаек. Это, в свою очередь, может привести к бесплодию или внематочной беременности. В тяжелых случаях воспалительный процесс распространяется и на брюшину, вызывая перитонит и воспаление фиброзной капсулы печени (перигепатит). Процесс сопровождается скоплением жидкости в брюшной полости. В медицине это осложнение называют синдромом Фитца-Хью-Куртиса.
Последствия при беременности
У беременных возможны такие осложнения, как врожденный хламидиоз у ребенка, а также прерванная беременность (выкидыш).
Профилактика
В первую очередь следует соблюдать разумную осторожность в выборе сексуальных партнеров. Использование презерватива существенно снижает риск инфицирования, однако не дает полной гарантии безопасности. Поэтому после сексуальных контактов с малознакомыми людьми лучше перестраховаться и пройти диагностику – это поможет избежать неприятных осложнений.
Людям, тесно контактирующим с нашими пернатыми собратьями, также рекомендуют регулярный скрининг здоровья. Это касается как работников птицефабрик, так и владельцев домашних птиц. Особую настороженность должны вызывать такие симптомы, как болезненность при мочеиспускании, воспаление конъюнктивы и боль в суставах. В этом случае с диагностикой лучше не затягивать.
Заключение
Хламидиоз опасен прежде всего своим бессимптомным течением, которое нередко создает у зараженного человека ложное ощущение безопасности. Это излечимая болезнь, против которой эффективна антибиотикотерапия, однако при этом очень важно вовремя диагностировать инфекцию – в противном случае возможны переход в скрытую форму и осложнения. Именно поэтому своевременное выявление хламидиоза во многом определяет успех лечебных мероприятий.
Схема лечения хламидиоза
Хламидиоз относится к ЗППП. Хламидиоз достаточно распространен.

Лечение хламидиоза сложное.
Он негативно влияет, если его совсем не лечить на возможности женщинам забеременеть.
Особенно женский хламидиоз, чаще протекает бессимптомно.
Возбудитель поражает мочеиспускательный канал у представителей обеих полов и вагину у женщин.
На здоровье мужчин инфекция не так влияет.
Но оказывает сильное негативное влияние на женскую репродуктивную систему и может закончиться внематочной беременностью.
Диагностику проводят с помощью ПЦР, ИФА, бактериологического посева и просто анализа крови на определения наличия хламидий.
В каждой лаборатории свои материалы для анализа, от разных производителей.
Поэтому оценивать эти результаты нужно при помощи лечащего врача.
Половина случаев инфекции, протекает совместно с другими ИППП (трихомониаз, уреаплазмоз или бактериальный вагиноз).
Хламидиоз лечится в зависимости от того, осложненный это процесс или неосложнённый.
Для неосложненной инфекции, представленной цервицитом, уретритом или эпидидимитом характерно лечение азитромицином или доксициклином.
По альтернативной схеме лечат эритромицином, левофлоксацином или офлоксацином.
Иногда применяют джозамицин.
Но всё равно – самый эффективный и экономически выгодный антибактериальный препарат азитромицин.
Что касается других антибиотиков-фторхинолонов, то они либо неэффективны, либо их действие еще изучается.
При осложненном хламидиозе, с воспалительными заболеваниями в малом тазу (сальпингитом, эндометритом и подобных) лечатся офлоксацином или левофлоксацином.
Более эффективна комбинированная терапия.
Показан местный препарат метронидазол.
Альтернативно лечатся цефалоспоринами (второе или третье поколение).
Их применяют парентерально и однократно.
Потом необходим такой курс – доксициклин плюс метронидазол.
Схема лечения хламидиоза у женщин
Хламидиоз, как правило, женщинам грозит более серьезными патологиями, чем мужчинам.
Нужно помнить, что наилучшая терапия – комплексное лечение.
Но основные препараты – это антибактериальные средства.

Правила приёма азитромицина следующие.
Либо однократно две таблетки по пятьсот миллиграммов.
Либо доза для первого дня – пятьсот миллиграммов, а потом четыре дня по двести пятьдесят мг.
Но во время беременности азитромицин не применяют.
Доксициклином лечатся неделю, принимая препарат по сто миллиграммов дважды в сутки.
Он тоже не применяется во время беременности.
Ампицилином лечатся десять дней.
На протяжении суток принимая четыре реза препарат по двести пятьдесят миллиграммов.
Но антибиотикотерапия, основной, но не единственный метод лечения.
Лечатся иммуномодуляторами и поливитаминами.
На фоне хламидиоза нередки и случаи молочницы.
Поэтому нужно применять антигрибковую терапию в виде Флуконазола и Нистатина.
Обязательно лечение и мужчины – сексуального партнера.
Иначе секс с ним может опять заразить женщину.
Поскольку мужчина может быть просто носителем инфекции с бессимптомным течением.
По прошествии двух недель, месяца и двух месяцев; после проведенного лечения; необходимо провести контрольные анализы на наличие возбудителя в организме.
Дисбактериоз после антибиотикотерапии лечится пробиотиками.
Местно лечатся вагинальными свечами и мазями с хлоргексидином.
Также показан прием ванночек, лечебных тампонов и микроклизм.
Лечатся и бактериофагами, активными против хламидий, Колифагом и Интестибактериофагом.
Физиотерапевтическое воздействие в виде ультразвука, лазера, магнитотерапии и электрофореза.
Диета исключает приём очень острого и сладкого, а также алкогольсодержащих напитков.
Схема лечения хламидиоза у мужчин
Хламидиоз у мужчин должен лечить врач-уролог.
Главное – не заниматься самолечением.
Неосложненный острый вариант лечится не менее двадцати одного дня.
Антибиотикотерапия проводится сразу несколькими антибиотиками, чтобы полностью уничтожить хламидии.
Мужской хламидиоз лечится эритромицином, доксициклином, тетрациклином или ровамицином.

Осложненный хламидиоз может привести и к бесплодию, поэтому, чем раньше начато лечение, тем лучше.
Антибиотикотерапия подбирается лечащим специалистом каждому больному индивидуальная, учитывая тяжесть хламидиоза и степень влияния болезни на различные органы.
Для промывания уретры нужно применять антисептические препараты.
Хватает для прекращения боли и выделений из мочеиспускательного канала, трёх – пяти процедур.
Спазмолитиками и обезболивающими средствами снимают спазмы и купируют боль при воспалении мочеиспускательного канала и нарушении процесса опорожнения мочевого пузыря.
Если присоединяется простатит, то необходим массаж предстательной железы.
Как вылечить хронический хламидиоз
Хламидиоз – болезнь, которую сложно вылечить в острой неосложненной стадии, обычно, для него характерно хроническое течение, с поражением верхней части урогенитальной области.
Поэтому вылечить хронический хламидиоз можно только комплексной длительной терапией.
Если исключается какой-либо препарат из схемы лечения, то резко снижается эффективность всего лечения.
Главное – не забывать про длительность течения хламидиоза и последствия, которые он преподнес.
Хронический хламидиоз лечится приёмом антибиотиков, иммуномодуляторов, гепатопротекторов и пробиотиков.
Применение антибиотиков часто сопровождается тошнотой, рвотой и аллергическими реакциями.
Инфекции в МПС протекают вяло и латентно.
Длительно нераспознанный хламидиоз приводит к неэффективному, несвоевременно начатому лечению.
Как лечить хламидиоз у женщин в домашних условиях
Хламидиоз женщины лечат, сдавая необходимые анализы и определяя причины инфицирования хламидиями.
Определившись с причиной, специалист быстрее назначит необходимое лечение и проведет терапию в максимально короткие сроки.
Но если некогда ходить к специалисту за помощью?
В таком случае лечиться нужно в домашних условиях.
Это все же лучше, чем не лечиться вообще.
Но провести лабораторную диагностику все же необходимо и как можно больше проинформировать себя про хламидиоз, чтобы знать, как и с чем необходимо бороться.
Необходимо и в домашних условиях принимать антибиотики.
Лечатся теми же препаратами – Доксициклином, Азитромицином и Эритромицином.

Чтобы избавится от основных проявлений болезни, местно применяют вагинальные свечи.
И нужно знать, лечение в домашних условиях связано с риском получить осложнения.
Народную медицину можно использовать только, как вспомогательное лечение.
Нужно всегда относиться к хламидии, как к стойкой, к воздействию различных лекарственных средств, бактерии; и правильно подбирать эффективные препараты.
Поэтому лучше, когда хламидиоз всё-таки лечит врач в стационарных условиях.
Лечение хламидиоза для превентивных и профилактических целей
В основном, превентивным и профилактическим лечением занимаются при проблемах с сифилисом и гонореей.
Но такое лечение проводят и при других ЗППП, в частности при хламидиозе.
Превентивным и профилактическим лечением считают специфическим видом лечения.
Превентивное лечение проводят для лиц, имевшим сексуальный, в любом виде, или тесный бытовой контакт с инфицированным человеком, на протяжении последних шестидесяти дней.
О профилактическом лечении говорят как о профилактике сифилиса.
Какие самые эффективные антибиотики для лечения хламидиоза
Для лечения лучшим считается Азитромицин.
У него самая маленькая вредность и хорошая эффективность при лечении.
Но для лечения урогенитального хламидиоза мужчинам боле эффективным считается доксициклин.
Если сравнивать доксициклин и офлоксацин, то они примерно равные по своим характеристикам.
Есть еще и такие исследования по эффективности антибиотиков при хламидиозе.
- Первое место отдано макролидам – Джозамицину и Макропену.
- Второе – Азитромицину.
- Как самому безопасному, третье место отдано Доксициклину.
- Четвертое малопопулярному Клациду.
- Пятое место – инъекционному Цефтриаксону.
- Шестое – Кларитромицину.
- Седьмое – высокоэффективному Эритромицину.
- И, наконец, последнее, восьмое – Рулиду.
Схема лечения хламидиоза у беременных женщин
Беременных женщин лечат во втором триместре беременности, когда плацента уже сформировалась.
Но их ни в коем случае не лечат фторхинолонами.
Потому что у фторхинолонов высокая токсичность.
Меньшая токсичность у эритромицина и джозамицина, их и применяют.
Курс лечения, у беременных женщин, как правило, короткий.
Рекомендуется такая схема приёма антибиотиков при лечении беременных: эритромицина по пол грамма четыре раза на протяжении суток.
Неделю пероральный прием.
Или неделю такой же пероральный приём амоксицилина по пол грамма трижды в сутки.
Либо альтернативное лечение – эритромицина по четверти грамма четырежды в сутки.
Пероральный приём на протяжении двух недель.
Или однократный пероральный приём азитромицина в количестве одного грамма.
Но лучший эффект для беременных женщин зафиксирован при совместном последовательном использовании амоксицилина и азитромицина в указанных дозировках.

И до сих пор ведется поиск эффективных и обладающих слабым тератогенным действием антибактериальных препаратов для лечения урогенитального хламидиоза у беременных женщин.
Схема лечения хламидиоза при сопутствующих заболеваниях
При ВИЧ-инфекции
Если присутствие хламидийной инфекции не лечить, то увеличивается риск инфицироваться ВИЧ-инфекцией или передачи ее кому-то.
Хламидиоз в 2-3 раза повышает шансы, заразится ВИЧ-инфекцией.
У ВИЧ-инфицированых очень ослабленный иммунитет, поэтому, кроме стандартного применения антибиотиков, обязательно применять средства, усиливающие иммунный ответ.
При простатите
Возникновение простатита от урогенитального хламидиоза – частое осложнение, и с ним приходится бороться.
Высокоэффективным можно назвать применение двух антибиотиков, азитромицина в виде «Азимеда» и левофлоксацина в виде «Флоксиума».
Схема лечения такая: 1-й день – однократный приём одного грамма «Азимеда», потом еще десять дней по полграмма.
Потом пройдет три – пять дней и наступает время приёма «Флоксиума».
Его принимают тоже десять дней, по полграмма единожды в день.
Помимо этого, лечатся:
- низкоэнергетической лазеротерапией (трансректальный лазерный аппликатор),
- лечебным массажем простаты,
- иммунокорректорами («Нуклеинатом», галавитом, циклофероном или кагоцелом),
- препаратами, улучшающими микроциркуляцию («Тренталом» или «Эскузаном»),
- витаминами группы В,
- противогрибковыми препаратами (нистатином, флуконазолом).
При болезни Рейтера
Болезнь Рейтера характеризуется аллергическим реактивным состоянием, для которого характерна триада из уретрита, конъюнктивита и реактивного артрита.
Хламидии играют не последнюю роль в причинах его появления.
Он очень характерен для детей старшего школьного возраста.
Лечат такое состоянием борьбой с хламидийной инфекцией и назначением нестероидных противовоспалительных средств.
Лечатся макролидами: эритромицином – полтора два грамма в сутки; джозамицином – грамм полтора; азитромицином – пол грамма грамм; кларитромицина – пол грамма три четверти грамма или рокситромицина – триста четыреста пятьдесят миллиграммов.
В отличие от фторхинолонов, макролиды менее токсичны, их употребляют длительное время, и они более эффективные.
Показано также применение иммуномодуляторов и адаптогенов.
При поражении глаз и суставов
По сути, поражение глаз и суставов, это та же болезнь Рейтера, но без урогенитального хламидиоза.
Поэтому поражения глаз и суставов, частое в распространении хламидийной инфекции по организму инфицированного событие, и то же должно подвергаться лечению антибиотиками.
То же фторхинолонами или макролидами.
Учитывают переносимость, и токсичность препаратов и их эффективность и выбирают наиболее приемлемое средство.
Такой подход наиболее правильный в лечении любой патологии.
Схема лечения хламидиоза у детей
Хламидиоз у детей лечится по следующей схеме: эритромицином по пятьдесят миллиграммов на килограмм веса тела ребенка.
Четырежды в день пероральный приём десять – четырнадцать дней, если ребенок не больше сорока пяти килограммов.
Если у ребенка вес больше и ему уже исполнилось восемь лет, тогда ему показано употребление эритромицина по взрослой дозировке.
Лечат детей от хламидиоза и ровамицином.
Если они весят больше двадцати килограммов, то им показано полтора миллионов единиц препарата на десять килограммов веса, два –три раза в день в течение десяти дней.
Эти антибиотики признаны самими действенными и безопасными для лечения урогенитального хламидиоза в детском возрасте.
Лечение орального и анального хламидиоза
При оральном сексе редко возникает заражение хламидиозом.
Но от хламидии может воспалиться горло (явления фарингита), как у мужчин, так и у женщин, у которых были оральные сексуальные контакты с инфицированным сексуальным партнёром.
Хотя оральный хламидиоз может быть и не от секса, а от инфицированной посуды или через микротравмы в полости рта.
При анальных сексуальных контактах хламидия может попасть в анус, что сопровождается воспалительной реакцией в нём, болью, выделениями либо кровотечениями из ректума.
Оральный или анальный хламидиоз лечат тоже антибиотикотерапией.
Местно лечат Фарингит или воспаление в прямой кишке.
К сожалению, после перенесенного хламидиоза нет стойкого иммунитета, и хламидией можно вновь заразиться.
Многократный хламидиоз грозит бесплодием, особенно у женщин.

Через месяц, после проведенного курса терапии обязательно нужно сделать контрольное обследование на наличие хламидии в организме.
Острый и хронический хламидиоз
Урогенитальный хламидиоз бывает в острой или хронической форме.
Когда заканчивается инкубационный период, возникает острая (свежая) форма хламидиоза.
Она характерна только для нижних отделов МПС.
Но хламидиоз зачастую бессимптомный или со слабой симптоматикой.
И его в стадии острой фазы диагностируют редко.
Но если хламидиоз не лечить, или своевременно не диагностировать, то острый хламидиоз переходит в хронический.
При этом поражаются верхние отделы МПС и органы, расположенные в малом тазу.
Когда мужчина, после проведенного курса терапии, снова заразится урогенитальным хламидиозом, то это будет хламидиоз в повторной форме.
А в этой форме заболевания очень опасные всевозможные осложнения.
Побочные эффекты и осложнения от хламидиоза
Побочным эффектом от лечения считают непереносимость антибактериальных средств.
Осложнениями от урогенитального хламидиоза у мужчин считают наличие болезни Рейтера, стриктуры мочеиспускательного канала, орхоэпидидимита и хронического простатита.
Женский осложненный хламидиоз приводит к эндометриту, сальпингоофориту и сальпингиту.
Маточные трубы от урогенитального хламидиоза могут покрыться рубцами и спайками, что обуславливает внематочную беременность или трубное бесплодие.

Хламидиоз беременным женщинам грозит преждевременным окончанием беременности (выкидышами).
Роды, у больной женщины, заканчиваются инфицированием новорожденных в сорока процентов случаев.
А новорожденных инфекция приводит к офтальмохламидиозу, пневмонии, энцефалопатии и синдрому Фитца-Хью-Куртиса.
Причины и лечение рецидивов хламидиоза
Рецидивное течение возникает по причине неправильного и недостаточного лечения.
Когда полного излечения не наступает, бывает рецидивные обострения.
Их тоже необходимо лечить, уже другими антибиотиками.
Правила антибиотикотерапии хламидиоза
Антибиотики для лечения принимаются по определенным правилам:
- строго принимать антибиотики в определенное время;
- даже если симптоматики нет, то антибиотикотерапию нужно закончить;
- обои половые партнеры проходят антибиотикотерапию, даже если течение болезни бессимптомное;
- схема антибиотикотерапии основывается на данных лабораторной диагностики;
- сексуальная жизнь во время приёма антибиотиков прекращается.
Для окончательного избавления от хламидии трахоматис нужно не отступать от назначенного доктором лечения и до самого последнего дня принимать все необходимые препараты.
Нужно помнить, что чем раньше начнется лечение, тем оно будет успешней.
И это позволит избежать осложнений.
Самолечение же грозит серьезными осложнениями.
Если вам необходима схема лечения хламидиоза, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.