Хламидиоз у беременных
Хламидиоз – это заболевание, вызванное бактериями хламидиями. При этом заболевании возможно поражение мочеиспускательного канала, прямой кишки, влагалища и шейки матки. Вероятность заражения при незащищенном половом контакте (вагинальном или анальном) с больным хламидиозом составляет примерно 50%.
Научные исследования подтверждают, что в настоящее время хламидиоз является одним из самых распространенных заболеваний, передающихся половым путем. Согласно статистике, хламидиозом в мире ежегодно заболевает 100 миллионов человек, а число инфицированных хламидиями людей на всем земном шаре достигает одного миллиарда. Неудивительно, что при таком количестве инфицированных это заболевание достаточно часто встречается и у беременных женщин.
Хламидиоз во время беременности
По некоторым данным, с хламидиозом во время вынашивания малыша сталкиваются до 10-20% женщин. Эта инфекция опасна тем, что часто никак не дает о себе знать, при этом отрицательно влияя на здоровье женщины и будущего ребенка.
Забеременеть с хламидиозом можно, и именно это обстоятельство зачастую притупляет бдительность женщины, которая готовится стать мамой и не подозревает ни о каких инфекциях.
А ведь среди последствий от деятельности хламидий в организме беременной женщины такие осложнения:
- выкидыш, замирание беременности на ранних сроках;
- токсикоз с очень сильными проявлениями;
- внутренние воспаления;
- анемия;
- преждевременные роды;
- рождение недоношенного ребенка;
- поражения слизистых оболочек глаз у плода и легких.
Во время беременности наблюдается «вертикальный» способ передачи инфекции, из половых путей матери к плоду. При вынашивании малыша хламидии проникают в амниотическую жидкость, а потом поражают плод.
Во время родов следствиями хламидиоза могут являться преждевременное излитие околоплодных вод и слабость родовой деятельности.
При поражении плаценты хламидиями затрудняется дыхание плода, а также его питание. После родов хламидиоз может спровоцировать развитие у ребенка сердечно-сосудистых заболеваний, проблем с желудочно-кишечным трактом, нервной системой и зрением.
Симптомы хламидиоза при беременности
Симптоматика зависит от этапа развития инфекции и ее локализации.
При хламидиозе у женщин при беременности и хламидийном уретрите наблюдаются мутные, с белым оттенком выделения из мочевого канала, иногда с примесью гноя.
Беременную беспокоит дискомфорт (чувство жжения и резь) при мочеиспускании, также иногда наблюдаются боли в животе.
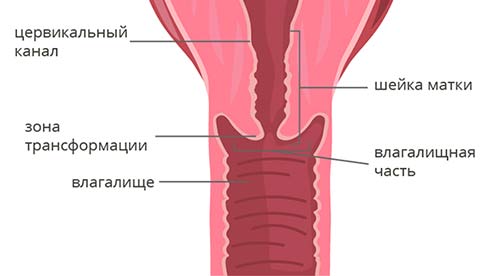
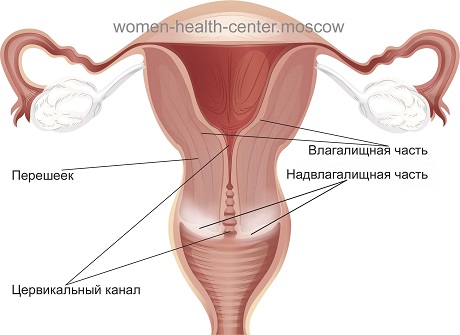
При более распространенном хламидиозе шейки матки в процессе развития заболевания происходит отек шейки, из-за чего она сильно увеличивается в размерах.
В виде последствий хламидиоза при беременности также возможно нарушение нормального состояния эпителия, что может привести к эрозии шейки матки.

Насонова Н.В. Услуги по гинекологии в ОН КЛИНИК.
Диагностика и лечение хламидиоза у беременных
К наиболее распространенным методам лабораторной диагностики хламидиоза относятся:
- культуральный метод (посев);
- ПЦР (полимеразная цепная реакция), при помощи которой можно определить элементы ДНК инфекции;
- иммуноферментный метод (анализ крови);
- иммунофлюоресцентный метод – исследование материала, взятого путем соскоба.
Если при беременности хламидиоз выявился в крови посредством анализа или при помощи любого другого метода исследования, необходимо не откладывая начать процесс лечения. Лечащий врач при этом выбирает наиболее эффективные и безопасные методы лечения, включая применение антибиотиков, которые не оказывают отрицательного влияния на плод.
При правильном подходе лечение хламидиоза во время беременности будет успешным и приведет к полному выздоровлению.
Обследуйтесь вовремя
На наличие хламидийной инфекции рекомендуется обследоваться всем супружеским парам, которые планируют иметь ребенка. Предлагаем это сделать в медицинском центре ОН КЛИНИК, где вы сможете не только сдать анализы на хламидии, но и при их наличии пройти курс лечения с учетом ваших индивидуальных особенностей.
Врачи подскажут, когда можно планировать беременность после лечения хламидиоза и сделают все, чтобы процесс ожидания малыша не омрачился никакими проблемами.
Хламидиоз и беременность
Согласно данным Всемирной Организации Здравоохранения (ВОЗ), в мире ежегодно регистрируется свыше 100 миллионов новых случаев заражения хламидиозом. Инфекцию, вызванную Chlamydia trachomatis, ученые считают одной из наиболее распространенной из всех заболеваний, передаваемых половым путем (ЗППП), что демонстрирует необходимость непрерывного поиска новых методов профилактики и лечения этого недуга. Это заболевание является важной медико-социальной проблемой ввиду большой частоты обусловленных им осложнений и неблагоприятных последствий, которые способны негативно влиять в том числе и на репродуктивное здоровье. Данные о влиянии хламидийной инфекции на состояние беременных женщин и плода пока неоднозначны. Но все же нельзя не принимать во внимание те факты, что в некоторых случаях Chlamydia trachomatis могут приводить к развитию патологий у будущей матери и ребенка. Давайте разберемся, чем лечить хламидиоз при беременности.
Хламидиоз представляет собой группу инфекций, к развитию которых приводит различные виды паразитов, занимающих промежуточное положение между бактериями и вирусами. Эти паразиты отличаются облигатным внутриклеточным развитием, внеклеточным существованием и по своему строению и жизнедеятельности одновременно похожи как на вирусы, так и на бактерии.
Во внешней среде, вне организма хозяина, Chlamydia trachomatis живут всего лишь несколько минут. Они состоят из биологической капсулы и генетического материала. Попав внутрь, паразит сразу же приступает к разрушительной деятельности и активному размножению. Он отнимает у клетки строительный материла и энергию, тем самым приводя к повреждению оболочки и гибели клетки. Инфицированная клетка погибает, а в межклеточное пространство попадают миллионы дочерних клеток паразита, которые продолжают захватывать новые клетки. i
Таким образом C. Trachomatis могут поражать мочеполовую, опорно-двигательную, дыхательную, сердечно-сосудистую системы и даже глаза. В большинстве стран мира треть населения в течение жизни сталкивается урогенитальным хламидиозом (УГХ) не менее двух-трех раз за всю жизнь. Особенно эта болезнь опасна для людей со сниженным иммунитетом. ii Болеют как женщины, так и мужчины, но все же у женщин отмечается большая восприимчивость к этому недугу.
УГХ приводит к хроническим воспалительным заболеваниям органов полости малого таза, может стать причиной гнойно-септических осложнений, синдрома хронической тазовой боли, бесплодия, внематочной беременности, неудачных попыток при проведении вспомогательной репродукции и повышения частоты внутриутробного инфицирования плода. Это заболевание представляет опасность для мамы и малыша. Воспалительный процесс, вызванный C. Trachomatis, нередко сочетается с заболеваниями брюшной полости, матки, яичников.
Поскольку период вынашивания малыша – это непростое время для иммунитета будущей мамы, то стоит с особым вниманием отнестись к такой теме, как хламидиоз и беременность.
Хламидиоз при беременности: нюансы, которые необходимо знать каждой
Любые инфекционные болезни, которые наблюдались у женщин до вынашивания малыша или же возникают во время беременности, значительно повышают риск инфицирования плода и далее новорожденного ребенка. Кроме того, достаточно часто УГХ приводит к развитию такого состояния, как трубно-перитонеальное бесплодие. Этот вид бесплодия характеризуется функциональной или органической непроходимостью фаллопиевых труб. При этом признаков специфической симптоматики может не наблюдаться за исключением того факта, что женщина не может забеременеть в течение года и более при наличии регулярной половой жизни. Если зачатие все же произошло, хламидийная инфекция способна привести к развитию множества проблем.
Дело в том, что C. Trachomatis не являются нормальной микрофлорой женщины. Их выявление указывает на наличие инфекции, с которой необходимо бороться. Даже если симптомы этого заболевания отсутствуют, это указывает только на временное равновесие между паразитами и хозяином в условиях, которые немного ограничивают распространение, но все же не препятствуют размножению паразитов. Размножаясь в организме беременной женщины, C. Trachomatis могут вести опасную «подпольную работу», что требует проведения лечебных мероприятий, а также своевременного проведения профилактики у здоровых будущих мам.
Как часто диагностируются хламидии при беременности
Согласно данным ВОЗ, частота обнаружения хламидийной инфекции у беременных женщин в среднем составляет не менее 6-8% от общего числа будущих матерей. iii У пациенток, страдающих хроническими воспалительными заболеваниями органов малого таза, почти в 70% случаев обнаруживаются хламидии. При беременности последствия этого следующие: заболевание препятствует нормальному развитию будущего ребенка и может стать причиной задержки внутриутробного развития плода, преждевременного излития околоплодных вод, преждевременных родов и рождения детей с низкой массой тела.
Ряд научных исследований подтверждает, что наличие хламидийной инфекции половых путей у будущей мамы приводит к повышению частоты случаев невынашивания беременности, мертворождения и развитию эндометрита и сальпингита в послеродовом периоде. Во время родов почти в 70% происходит заражение новорожденного при прохождении его через родовые пути и влагалище, если мать инфицирована. В первые две недели жизни почти 50% таких детей страдают от конъюнктивита, а у 20% новорожденных возможно развитие хламидийной пневмонии. Хламидийную инфекцию у новорожденного могут диагностировать при наличии в крови у матери антител типа G.
Чем опасен хламидиоз у беременных и с какими инфекциями он сочетается чаще всего
Чаще всего наблюдается половой путь передачи хламидиоза. Но также встречается и бытовой путь передачи инфекции, что происходит в семье, через постельные и туалетные принадлежности и белье. Первые клинические симптомы наблюдаются примерно через одну-две недели после заражения. Бессимптомное течение болезни встречается примерно у 46% женщин, что затрудняет ее выявление и терапию, а также увеличивает риск возникновения развития осложнений. Нередко хламидийную инфекцию диагностируют при постановке женщины на учет по беременности, после того как она сдала все необходимые анализы.
Достаточно часто УГХ у будущей мамы сочетается с такими заболеваниями, как трихомониаз, гонорея, сифилис, уреаплазмоз и микоплазмоз. Комплекс нескольких инфекций способен усугублять течение болезни и удлинять необходимый период терапии. iv Также хламидийная инфекция может стать причиной психоэмоциональных расстройств, куда входят нарушения сна, головные боли, раздражительность, усталость в течение дня. Все это может сочетаться и усугубляться вместе с естественной вялостью и плохим самочувствием, которое многие женщины испытывают во время беременности. Иногда C. Trachomatis рассматривают как один из этиологических агентов синдрома хронической усталости.
Хламидиоз во время беременности: диагностика и лечение
Хламидийная инфекция у беременных женщин в первую очередь дает о себе знать таким симптомом, как слизистые или слизисто-гнойные выделения из влагалища. Они могут обладать неприятным запахом и отличаться желтоватым оттенком. Также женщину могут беспокоить болевые ощущения в области наружных и внутренних половых органов, зуд и жжение, в том числе при мочеиспускании. Кроме того, иногда в число симптомов УГХ входят общая слабость и повышенная температура тела – таким образом организм женщины сигнализирует об интоксикации.

Диагноз УГХ устанавливается на основании клинической картины заболевания и выявления C. trachomatis при проведении лабораторных исследований. Чаще всего применяется использование методов амплификации нуклеиновых кислот – известная большинству из нас ПЦР-диагностика. v Молекулярно-биологические методы диагностики хламидийной инфекции являются одними из наиболее эффективных, они обладают высокой чувствительностью и специфичностью, а при их применении можно использовать клинический материал, полученный неинвазивным способом. Это особенно важно при диагностике и лечении беременных женщин.
Хламидии у беременных: какой врач лечит
Нормально протекающая беременность при хламидиозе – задача, которая требует современных и эффективных решений. Учитывая высокую распространенность хламидийной инфекции среди женщин в положении и его значительную роль в возможном развитии осложнений у будущей матери и плода, целесообразность лечения этого заболевания в период вынашивания малыша не вызывает никаких сомнений. Терапией этой болезни у беременных женщин чаще всего занимаются акушеры-гинекологи, но также могут заниматься урологи, а при лечении новорожденных детей – неонатологи.
Какие препараты рекомендуют применять
Для лечения заболевания применяются антибактериальные препараты. Целью антибиотикотерапии является нарушение целостности мембран хламидий, парализация их ДНК и купирование их размножения. vi Однако, антибиотики воздействуют на патологические микроорганизмы только когда те находятся вне клетки. Когда хламидии проникают внутрь, бороться с ними необходимо другими методами.
Также для лечения применяют иммуномодуляторы, противогрибковые препараты, бактериофаги, пробиотики и провитамины. Для терапии заболевания могут применяться вагинальные и ректальные свечи, лечебные тампоны, спринцевания и ванночки.
Однако выбор лекарств для лечения УГХ у женщин, ожидающих появления ребенка, значительно ограничен, потому что многие из препаратов вызывают тератогенный эффект или оказывают эмбрио- и фетотоксическое воздействие. Лечение хламидиоза у беременных требует особого подхода. Если у будущей мамы обнаружили хламидийную инфекцию, допустимо применять только те препараты, в инструкции которых указано о безопасности их применения для лечения женщин в период вынашивания ребенка.
Применение препарата ВИФЕРОН, если обнаружены хламидии во время беременности

Для нормализации иммунной реактивности организма женщины в комплексную терапию целесообразно включать противовирусный препарат ВИФЕРОН. Беременным со II триместра беременности (начиная с 14-й недели гестации) рекомендовано применение препарата ВИФЕРОН 500000 МЕ по 1 суппозиторию 2 раза в сутки через 12 ч ежедневно в течение 10 суток, затем в течение 9 дней 3 раза с интервалом в 3 дня (на четвертый день) по 1 суппозиторию 2 раза в сутки через 12 часов. Далее каждые 4 недели до родоразрешения ВИФЕРОН 150000 МЕ по 1 суппозиторию 2 раза в сутки через 12 ч ежедневно в течение 5 суток. При необходимости показано перед родоразрешением (с 38-й недели гестации) применение препарата ВИФЕРОН 500000 МЕ по 1 суппозиторию 2 раза в сутки через 12 ч ежедневно в течение 10 суток.
Оригинальная формула препарата – это сочетание интерферона альфа-2b и высокоактивных актиоксидантов. ВИФЕРОН обладает универсальным действием в отношении широкого спектра вирусов и других возбудителей заболеваний. Иммуномодулирующие свойства интерферона альфа-2b, такие как усиление фагоцитарной активности макрофагов и увеличение специфической цитотоксичности лимфоцитов к клеткам-мишеням, обусловливают его опосредованную антибактериальную активность. Применение препарата ВИФЕРОН в составе комплексной терапии позволяет снизить терапевтические дозы антибактериальных и гормональных лекарственных средств, а также уменьшить токсические эффекты указанной терапии.
Препарат способствует блокировке вирусов, которые часто активируются во время болезни, и восстановлению показателей иммунитета, что может помочь в восстановлении микрофлоры влагалища.
При использовании препарата ВИФЕРОН для лечения хламидийной инфекции во время вынашивания малыша снижается риск развития осложнений течения беременности и осложнений со стороны плода. 1
Лечение хламидийной инфекции во время беременности
Для цитирования: Остроумов О.А., Асцатурова О.Р., Никонов А.П. Лечение хламидийной инфекции во время беременности. РМЖ. 2003;18:1028.
ММА имени И.М. Сеченова
П о данным ВОЗ, частота обнаружения Chlamydia trachomatis у беременных колеблется в очень широких пределах (от 2 до 37%), в среднем составляя 6-8% [11]. С. trachomatis передается преимущественно половым путем и обладает выраженным тропизмом к цилиндрическому эпителию. Поэтому наиболее частыми клиническими проявлениями являются уретрит и слизисто-гнойный цервицит. При распространении инфекционного процесса могут наблюдаться бартолинит, эндометрит, сальпингит, иногда проктит и некоторые другие более редкие формы заболевания [19]. Однако у 60% женщин хламидиоз протекает абсолютно бессимптомно [20].
Данные о возможном влиянии хламидийной инфекции на течение и исход беременности чрезвычайно противоречивы. Одни авторы указывают на увеличение частоты невынашивания беременности и мертворождаемости, другие категорически отрицают это [1,3,9,16]. Что не подлежит сомнению, так это тот факт, что урогенитальный хламидиоз беременных является существенным фактором риска развития хламидийной инфекции у новорожденных. Заражение происходит в 60-70% случаев, преимущественно интранатально при прохождении плода через инфицированные родовые пути. При этом у 20-50% детей, рожденных женщинами с хламидиозом, в первые две недели жизни развивается конъюнктивит, а у 10-20% на 1-3 месяц жизни хламидийная пневмония [17, 25].
В результате, учитывая высокую распространенность урогенитального хламидиоза беременных и его значительную роль в развитии осложнений у матери и плода, целесообразность антибактериальной терапии хламидийной инфекции в настоящее время не вызывает сомнений. Однако выбор препаратов для лечения инфекции, вызванной Chlamydia trachomatis, у беременных значительно ограничен, так как многие из них могут вызывать тератогенный эффект или оказывать эмбрио- и фетотоксическое действие [19].
Поскольку известны противопоказания к применению во время беременности высокоэффективных в отношении Chlamydia trachomatis антибиотиков тетрациклинового ряда и хинолонов, чаще всего для лечения беременных используется эритромицин [24]. Эффективность эритромицина достаточно высока – 83-95% [8,13]. Однако, по данным различных авторов, побочные эффекты со стороны желудочно-кишечного тракта наблюдаются у 38-58% пациенток, что нередко приводит к отказу от приема этого препарата. Кроме того, высокая курсовая доза и необходимость многократного приема значительно ограничивают применение эритромицина [5, 23].
Американский центр по профилактике и контролю за заболеваниями (CDC) рекомендует проводить начальный курс терапии эритромицином, а в качестве препарата второй линии, в случае неэффективности проведенного лечения, использовать амоксициллин [8]. Этот препарат показал себя безопасным во время беременности и эффективным для лечения хламидийной инфекции – в нескольких исследованиях он продемонстрировал эффективность 85-99% в сочетании со снижением частоты побочных эффектов (1,5-12,8% в сравнении с таковой при приеме эритромицина 23,1-31,6%) [6, 12].
Антибактериальная терапия хламидиоза у беременных
CDC, Sexually transmitted diseases, 2002
Рекомендуемые схемы
Эритромицин 500 мг х 4 раза в сутки – 7 дней перорально или амоксициллин 500 мг х 3 раза в сутки – 7 дней перорально.
Альтернативные схемы
Эритромицин 250 мг х 4 раза в сутки – 14 дней перорально или азитромицин 1 г однократно перорально.
Однако следует отметить, что in vitro пенициллины оказывают неполный ингибирующий эффект по отношению к Chlamydia trachomatis, в связи с чем возникает необходимость в повторном культуральном исследовании с целью установления излеченности через 3-4 недели после окончания терапии амоксициллином [22]. Кроме того, пенициллины воздействуют на жизненный цикл хламидий в фазу превращения метаболически активных ретикулярных телец в элементарные тельца, вызывая при этом образование аномальных включений с последующей продукцией белков теплового шока (HSP60). Данные вещества, в свою очередь, активируют дендритные клетки и запускают иммунологический ответ. Лечение больных пенициллинами, таким образом, не только недостаточно эффективно, но и чаще приводит к развитию синдрома Рейтера [14].
W.J. Hueston и соавт. [10], проводившие анализ по выбору антибактериальной терапии хламидийной инфекции во время беременности, считают рекомендуемую схему экономически невыгодной и приводящей к наиболее низкому уровню эффективности лечения (13,6 случаев безуспешной терапии на 1000 пролеченных пациенток). При оценке лекарственных средств с этой точки зрения авторами учитывалась общая стоимость лечения, включая затраты на культуральное исследование до и после проведения терапии, на курсовые дозы антибиотиков, а также процент случаев неудач.
Наиболее эффективной и экономичной признана следующая стратегия терапии: начальный курс амоксициллина по 500 мг три раза в сутки в течение семи дней с последующим однократным приемом азитромицина в дозе 1 г для пациенток с персистирующей хламидийной инфекцией. Уровень неизлеченности при применении данной схемы составляет 4,8 на 1000 пациенток.
Использование азитромицина представляется сейчас наиболее перспективным направлением в терапии урогенитального хламидиоза беременных. Этот антибиотик группы макролидов обладает уникальными характеристиками: высоким уровнем всасывания и устойчивостью в кислой среде, высокой концентрацией в тканях, продолжительным периодом полувыведения, возможностью проникновения внутрь клетки, где локализуется возбудитель хламидиоза, и способностью блокировать фазу превращения элементарных телец хламидий в метаболически активные ретикулярные тельца [14].
Ряд сравнительных рандомизированных исследований подтверждают высокую эффективность азитромицина при однократном пероральном приеме в дозе 1 г (97-100%), значительное снижение частоты побочных эффектов со стороны желудочно-кишечного тракта (7,4% в сравнении с таковой при использовании эритромицина 38,8%), отсутствие неблагоприятного влияния на плод [5, 23]. В многоцентровом исследовании, включавшем 347 пациенток, микробиологическая излеченность при применении азитромицина была достигнута в 97% случаев, а клиническая излеченность в 86% случаев. В то же время, по данным Stamm и соавт. [21], у 3 беременных через 5 недель после окончания терапии вновь была выделена Chlamydia trachomatis. Однако в данном случае нельзя однозначно говорить о рецидиве инфекций, так как невозможно достоверно исключить факт реинфецирования. Тем не менее, максимальная (из имеющихся в наличии в настоящее время лекарственных средств) терапевтическая и экономическая эффективность в сочетании с хорошей переносимостью, удобством применения и безопасностью позволяют рассматривать азитромицин, как препарат выбора в лечении урогенитального хламидиоза беременных.
Из макролидов, помимо эритромицина и азитромицина, для лечения хламидийной инфекции во время беременности G. Rigway [18] предлагает использовать джозамицин по 500 мг 2 раза в сутки в течение 7 дней. Данные российских ученых (Ю.К. Скрипкин и соавт. [4], Н.С. Потекаев и соавт. [2]) демонстрируют клиническую эффективность препарата от 97,2% до 100%, которая гарантируется высокой концентрацией джозамицина в тканях, а также его безопасность для беременных женщин и детей. Однако представленные исследования не являются плацебо-контролируемыми, что снижает их достоверность, а главное – малочисленность групп беременных женщин не позволяет оценить реальную безопасность этого препарата. Клинический же опыт применения джозамицина для лечения хламидиоза во время беременности весьма ограничен, поэтому немногочисленные неблагоприятные перинатальные исходы могут остаться незамеченными.
Опубликованные в последнее время отдельные сообщения об использовании в терапии урогенитальной хламидийной инфекции у беременных рокситромицина по 300 мг в сутки и кларитромицина по 250 мг 2 раза в сутки в течение 7 дней также требуют подтверждения крупномасштабными рандомизированными исследованиями с использованием значимых критериев эффективности и безопасности [18].
Ряд работ посвящен опыту применения клиндамицина для терапии урогенитального хламидиоза во время беременности. По эффективности и безопасности этот препарат сопоставим с амоксициллином. Использование клиндамицина для курса инициальной терапии с приемом азитромицина, как препарата резерва, продемонстрировало низкий уровень неизлеченности (4,2 случая на 1000 пациенток), но данная стратегия оказалась значительно более дорогой в сравнении с остальными комбинациями и потому менее целесообразной [10, 15].
Обобщенные данные по проблеме терапии хламидийной инфекции у беременных представлены в систематическом Кокрановском обзоре, включающем 11 рандомизированных контролируемых исследований по анализу сравнительной эффективности применения эритромицина, амоксициллина и азитромицина у пациенток с хламидиозом во время беременности. Показатель микробиологической излеченности, свидетельствующий о ликвидации возбудителя и об отсутствии риска заболевания новорожденного или матери, составляет около 90% для всех исследованных антибиотиков (при применении плацебо – 12%).
Препаратом первого выбора назван эритромицин. Амоксициллин и азитромицин весьма перспективны, демонстрируют большую клиническую эффективность и меньшую частоту побочных реакций в сравнении с эритромицином, однако отсутствие долгосрочных крупномасштабных рандомизированных исследований эффективности и безопасности применения этих препаратов во время беременности ограничивает их широкое внедрение в рутинную клиническую практику [7].
Приоритетным направлением фармакотерапии урогенитального хламидиоза в настоящее время является определение соответствия воздействия антибиотиков характеристикам внутриклеточного жизненного цикла хламидий. Примечательно, что Chlamydia trachomatis завершает свой цикл развития, находясь в составе вакуоли инфицированной эпителиальной клетки и оставаясь, по-видимому, недоступной для воздействия большинства клеточных и гуморальных механизмов защиты. Неизвестно, способны ли антибиотики, проникающие внутрь клеток, уничтожать хламидий в вакуолях или их бактерицидная активность направлена на элементарные тельца, высвобождающиеся при естественной гибели инфицированных клеток. В частности, нет сомнений в том, что азитромицин и рокситромицин проникают в клетки, в особенности в макрофаги, и накапливаются здесь в высоких концентрациях. Однако до сих пор не имеется убедительных доказательств того, что эти препараты обладают более выраженной внутриклеточной активностью по отношению к хламидиям, чем другие антибиотики или факторы иммунной защиты. Фармакокинетические исследования в данном направлении особенно актуальны для решения вопроса о латентной хламидийной инфекции, имеющей место примерно у 4-11% беременных и требующей более интенсивного и длительного лечения [14].
1. Евсюкова И.И., Кошелева Н.Г., Башмакова М.А., Савичева А.М. и соавт. Хламидийная инфекция в акушерстве и перинатологии (диагностика, профилактика, лечение). // СПб. -1995. С. 9.
2. Потекаев Н.С., Пашинян М.Г., Пашинян А.Г., Потекаев Н.Н. Джозамицин(вильпрафен) в терапии урогенитального хламидиоза. // Вести. Дерматол. Венерол. -2000. №1 С.48-50.
3. Савичева А.М., Башмакова М.А. Урогенитальный хламидиоз у женщин и его последствия. // Медицинская книга. Москва – 1998, С.65-87.
4. Скрипкин Ю.К., Пашинян М.Г. Лечение джозамицином больных урогенитальным хламидиозом. // Вести. Дерматол. Венерол. -2000 №2 С.49-50.
5. Adair C.D., Gunter M., Stovall T.G. et al. Chlamydia in pregnancy: a randomized trial of azithromycin and erythromycin. // Obstet.Gynecol. -1998, Feb.; 91(2): 165-168.
6. Alary M., Loey J.R., Moutquih J.M. et al. Randomized prospective study comparing erythromycin and amoxycillin in the treatment of genital chlamydial infection in pregnancy//Lancet -1994.344: 1461-1465.
7. Brocklehurst P. Update on the treatment of sexually transmitted infections in pregnancy. //Int.J.STD AIDS 1999. 10:571-580.
8. Centers for Disease Control and Prevention Guidelines for treatment of sexually transmitted diseases // MMWR -2002, v-51, N-RR-6, P.34.
9. Fiest A., Sydler Т., Gebbers S.S. et al. No association of Clamydia with abortion. //J.Soc.Med. -1999, 92(5);237-238.
10. Hueston W.J., Lenhart J.G., A decision analysis to guide antibiotic- selection for Chlamydia infection during pregnancy. // Arch.Fam.Med -1997, 6(6): 551-555.
11. Kovacs L., Nagy E., Berbik I. Et al. The frequency and the role of Chlamydia trachomatis infection in premature labor. // Int/J/Gynaecol.Obstet. 1998. 62:47-54.
12. Magat A.H., Alger L.S., Nagey D.A., Hatch C., Lavchik J.C. Double-blinded randomized study comparing amoxicillin and erythromycin for treatment of Chlamydia trachomatis in pregnancy. // Obstet.Gynecol. -1993, 81: 745-749.
13. Miller J.M., Martin D.H. Treatment of Chlamydia trachomatis infections in pregnant women. // Drugs -2000. 60(3): 597-605.
14. Morton R.S., Kinghorn G.R. Genitourinary Chlamydial infection: a reappraisal and hypothesis. // Int/J/STD AIDS 1999. 10:765-775.
15. Nuovo J., Melnikow J., Paliescheskey M., King J., Mowers R. Cost-effectiveness analysis of five different antibiotic regimens for treatment of uncomplicated Chlamydia trachomatis cervicitis. // J. Am. board. Fam.Pract. -1995,8:7-16.
16. Rastogi S., Kapur S., Salhan S. et al. Chlamydia trachomatis infection in pregnancy: Risk factor for an adverce outcome. // Brit.J.Biomed.Scien. 1999. 56:94-98.
17. Ratelle S., Keno D., Hardwood M. et al. Neonatal chlamydial infections in Massachusetts, 1992-1993//Am. J.Prev.Med. 1997. 13: 221-224.
18. Rigway G. Treatment of Chlamydia trachomatis Infections. // Abstracts of Proceeding of the 4th Meeting jf the European Society for Chlamydia research. August 2000. Helsinki, Finland. 28-32.
19. Sweet R.L., Gibbs R.S. Chlamydial infections. In: Infectious diseases of the female genital tract. // Williams & Wilkins, Baltimore. -1995, 87-102.
20. Smith J.R., Tailor-Robinson D. infection due to chlamydia trachomatis in pregnancy and the newborn. // Bailliers Clin.Obstet.Gynecol. -1993, 7(1):237-255.
21. Stamm W.E. Chlamydia trachomatis infections: progress and problems. // J.Infect.Dis. -1999, 179(2): 380-383
22. Toomy K.E., Barnes R.C. Treatment of Chlamydia trachomatis genital infection. //Rev.Infect.Dis. -1990, 170(1): 242-246.
23. Wehben H.A., Rugeirio R.M., Skahem S., Lopes G. Single-dose azithromycin for Chlamydia in pregnant women. // J.Reprod.Med. -1998, 43(6): 509-514.
24. Wehben H.A., Fleischer J.M., et al. Erythromycin for chlamydiasis in pregnant women. Assess! adherence to a standart multiday, multidose course.
25. Zar H.J., Van Dyk A., et al. Chlamydia trachomatis lower respiratrory tract infection in infants. //Ann.Trop.Paediatr. -1999. 19(1): 9-13.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Как лечат хламидиоз при беременности
Хламидийная инфекция относится к группе заболеваний, передающихся половым путем, и занимает первое место по распространенности, что связано с особенностями течения заболевания. В большинстве случаев признаки болезни отсутствуют у женщин и мужчин. Хламидиоз при беременности встречается у 13% женщин и также часто протекает бессимптомно. Но хламидии приводят к увеличению количества акушерских осложнений, поэтому требуется своевременная терапия.
Хламидиоз при беременности приводит к развитию осложнений
Факторы риска и пути заражения
Основные пути заражения хламидиозом – половой и вертикальный. В первом случае источником инфекции служит человек с острой, хронической или латентной формой заболевания. Вертикальным путем происходит инфицирование ребенка от матери. Заражение может происходить внутриутробно, тогда у ребенка наблюдается врожденный хламидиоз. Возможен контактный путь заражения через влажные предметы гигиены, мочалки, полотенца, но он не рассматривается в качестве эпидемиологически значимого. Причины возникновения заболевания следующие:
- раннее начало половой жизни;
- большое количество половых партнеров и их частая смена;
- игнорирование барьерных способов контрацепции;
- частые вагиниты, кольпиты, дисбактериоз влагалища.
Нормальная микрофлора, кислая среда во влагалище выступают в качестве факторов естественной защиты, но при их отсутствии риск заражения после единственного полового контакта увеличивается.
Особенности инфекции
Хламидии для размножения и развития предпочитают цилиндрический эпителий, которым выстлан канал шейки матки, уретра, прямая кишка, конъюнктива глаз. Опасность инфекции в том, что хламидии проходят несколько этапов развития. В состоянии элементарного тельца они способны вызывать заражение, если хламидия перешла в форму ретикулярного тельца, она не может инфицировать.
Элементарное тельце проникает внутрь клетки эпителия, где проходит трансформацию в ретикулярное тельце, последовательно делясь. При выходе наружу хламидии разрушают клетки и заражают новые.
Внутриклеточный цикл развития позволяет хламидиям избежать атаки иммунными клетками.
Лечение антибиотиками тоже не всегда эффективно, если хламидии находятся в клетках эпителия.
Осложнения для плода
Хламидиоз при беременности приводит к хроническому воспалению мочеполовых органов, шейки матки. Высокий риск восходящего распространения возбудителя и поражения маточных труб, развития спаечного процесса, что может быть одним из факторов бесплодия. Опасность хламидиоза у женщин в том, при отсутствии клинических проявлений существует вероятность повреждения эмбриона и неразвивающейся беременности.

Для диагностики хламидиоза используют мазок из цервикального канала
Заражение плода возможно в период внутриутробного развития. Если хламидии проходят через плацентарный барьер, они инфицируют околоплодные воды, развивается хориоамнионит. Эти осложнения беременности увеличивают риск гибели плода и развития инфекционно-токсического шока.
Плод заглатывает инфицированные воды, что ведет к поражению хламидиями легких, пищеварительной системы, задержке внутриутробного развития.
Хламидиоз во время беременности часто становится фактором риска преждевременного разрыва плодных оболочек и дородового излития околоплодных вод. Ребенок может заразиться в родах или во время кесарева сечения. Хламидиоз новорожденного проявляется конъюнктивитом, поражением носоглотки, пневмонией, для девочек существует высокий риск воспаления вульвы и влагалища. У мальчиков возможно развитие уретрита.
Симптомы хламидиоза у беременных
В 80% случаев хламидиоз протекает бессимптомно. При первичном заражении после инкубационного периода возможно появление неспецифических влагалищных выделений. Они не имеют запаха, светлые с желтоватым оттенком, негустые.
Для беременных характерно появления признаков цервицита, который сложнее диагностировать. При сочетанном поражении хламидиями уретры и цервикса развивается острый уретральный синдром. Но чаще всего инфекция обнаруживается во время скринингового обследования.
Сохраняющееся воспаление может привести к развитию осложнений – послеродовому эндометриту, инфицированию оболочек. Для воспаления матки характерна яркая клиническая картина:
- повышение температуры;
- боли внизу живота;
- усиление кровянистых выделений;
- нарушение сократимости матки.
Врач должен обратить внимание на любые проявления воспалительного процесса в половых путях у беременной, чтобы не развились осложнения, требующие экстренных мер.
Методы диагностики
Обязательное обследование на хламидиоз назначается женщинам из следующих групп риска:
- беременность после длительного бесплодия в анамнезе;
- симптомы аднексита;
- беременные со слизисто-гнойными выделениями из половых путей;
- женщины, вступавшие в половой акт с больным хламидиозом;
- при прохождении обследования на другие ИППП.
Диагностика начинается с осмотра в зеркалах. Врач может обнаружить признаки цервицита, но чаще всего они отсутствуют. Лабораторная диагностика включает общий анализ мочи. По нему косвенно можно судить о хламидиозе. Если в моче присутствует большое количество лейкоцитов, но нет бактерий, то необходимо исключать уретральный синдром, характерный для инициирования хламидиями.
Мазок из шейки матки, сводов влагалища не всегда информативен. В нем можно обнаружить хламидий, если есть клинические признаки воспаления. Обязательно соблюдение следующих правил:
- препараты для местного лечения не применялись в течение 48–72 часов до взятия материала;
- женщина не посещала душ 24 часа;
- за последние 3–4 недели не использовались антибиотики.
Диагностику хламидиоза проводят на основе материала, полученного из цервикального канала, влагалища, мочи. Для исследования первой порции мочи и выделений из половых путей подходит только методика ПЦР.
В мазке из шейки матки можно обнаружить возбудителя следующими методами:
- прямая иммунофлуоресценция;
- ПЦР-диагностика в режиме реального времени;
- NASBA в режиме реального времени.
Культивирование возбудителя возможно только на культуре клеток. Это длительный и дорогостоящий метод диагностики, который применяется только в случае необходимости определения чувствительности к антибиотикам.
Состояние иммунной системы, наличие контакта с возбудителем в прошлом, латентную стадию болезни или обострение можно определить по наличию антител разных групп. Для этого применяются серологические реакции.

Осложнением хламидиоза становится невынашивание беременности
Когда можно пройти лечение
Лечение хламидийной инфекции направлено на эрадикацию возбудителя и профилактику возможных патологий у матери или плода. Используются антибактериальные препараты. Народные методы, растительные средства и спринцевания при хламидиозе неэффективны и ведут к переходу в длительно текущую хроническую форму.
Для уменьшения риска токсического повреждения эмбриона, для лечения воспаления выделен срок с 12-й по 16-ю неделю гестации. Хламидии чувствительны к небольшому количеству антибактериальных препаратов, которые негативно влияют на закладку органов и систем, могут приводить к поражению костно-соединительной ткани.
Основными препаратами для использования у беременных являются:
- джозамицин – курсом 10 дней;
- амоксициллин – 7–10 дней;
- азитромицин однократно;
- спирамицин в течение 10 суток.
Дозировка и кратность приема подбирается согласно клиническим протоколам лечения беременных. Предпочтение отдается джозамицину как наиболее эффективному средству с минимальным количеством побочных эффектов.
Эритромицин не рекомендуется для беременных. Он проходит через плаценту в минимальных количествах, но его влияние на плод не изучено.
Половой партнер беременной с выявленным хламидиозом также проходит курс антибиотиков. Это необходимо для предотвращения повторного инфицирования и персистенции инфекции.
Хламидиоз является одной из самых часто выявляемых инфекций половых путей. Это связано с его бессимптомным течением и быстрым переходом в хроническую форму. Болезнь опасна риском преждевременного прерывания, развития врожденной формы патологии или заражения ребенка во время родов. Поэтому женщинам, планирующим зачатие, необходимо предварительно обследоваться и при необходимости пройти курс терапии.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Лечение хламидиоза во время беременности – как не допустить заражения ребенка.
Лечение хламидиоза во время беременности – как не допустить заражения ребенка.

Заболевание, начало которого зависит от наличия в организме хламидий, называется хламидиозом. Согласно статистике, около десяти процентов женщин в период вынашивания ребенка могут быть заражены этими бактериями, что сказывается на нормальном формировании плода.
Это заболевание передается при половом контакте. Его возбудители обладают свойствами вирусов. Они не могут существовать вне организма, и потребляют энергию, которую производят клетки в организме хозяина. Размер их больше, чем размер вирусов, но меньше бактерий. Самое удобное для размножения место для них – это половые органы. Поэтому они распространяются у человека в мочевыводящей системе.
Вирус проникает в организм во время контакта со слизистой оболочкой носителя заболевания. Попав туда, он пробирается в иммунные и эпителиальные клетки, где спокойно живет на протяжении многих лет. Зараженный организм начинает в течение суток производить лейкоциты для противостояния вирусам. Поэтому возникает процесс воспаления, который может быть, в зависимости от реакции, сильный или слабый.
В случае с будущими мамами на различных сроках, эти микроорганизмы воздействуют не только на мочеполовые органы, но и на зародыш и его оболочку.
Если инфекция попадает в оболочку плода, то она может спровоцировать отхождение вод и последующий за этим выкидыш. В случае заражения самого зародыша степень повреждения, которое эти организмы смогут ему нанести, зависят от срока беременности, на котором заболевает женщина.
Когда пара начинает задумываться о зачатии ребенка, прежде всего им надо начать с прохождения медицинского обследования обоих партнеров. При обнаружении инфекции можно получить достаточно эффективное и всестороннее лечение, в то время как в случаях с уже наступившей беременностью приходится использовать щадящие препараты, не наносящие вреда ребенку.
Если в результате незапланированной беременности у женщины не были устранены соответствующей проблемы – не надо паниковать. Используемые современные способы лечения смогут избавить организм от «непрошеных гостей», не нанося вреда ребенку.
Довольно часто эта болезнь протекает без всяких симптомов у половины женщин. У второй половины могут быть признаки заболевания, но выражены они слабо. К ним относятся выделения, имеющие неприятный запах. В области половых органов бывает ощущение зуда.
У будущих мам могут возникать неприятные ощущения внизу живота. Также усиливаются предменструальные боли, может внезапно опять начаться кровотечение после завершения цикла. Возможно небольшое повышение температуры.
Все эти признаки указывают не только на хламидиоз, но могут говорить о наличии других существующих инфекций половых органов. Для данной болезни нет присущего только ей признака.
Но в любом случае, все симптомы указывают на наличие в организме локализованных воспалительных процессов, устранять которые необходимо, и поэтому, не затягивая время, надо сходить на прием к специалисту.
Если не получить вовремя соответствующее лечение, то нахождение в половых органах постоянного очага воспаления, приводит к осложнениям:
1. При попадании в матку, начинается воспаление, приводящее, в конечном счете, к заболеванию малого таза.
2. Может измениться слизистая оболочка уретры, что приводит к уменьшению размеров мочеиспускательного канала.
Заражение в первой половине беременности приводит к ее прерыванию или внутриутробной остановке развития. Это связано с гипоксией, выраженной недостаточностью кислорода. Кислородное голодание приводит к нарушениям в нервной системе малыша. Если же недостаток кислорода очень большой, то плод погибает.
Эти микроорганизмы уменьшают количество питания, доставляемое плоду. В результате их недостатка ребенок появляется на свет с небольшой массой тела и авитаминозом.
Заражение организма во второй половине беременности приводит к попаданию вируса в организм плода. Он вызывает воспалительные процессы в почках, поджелудочной железе ребенка.
Если малыш появился на свет с хламидиозом, то он у него проявляется в виде не проходящих:
• конъюнктивита;
• пневмонии;
• энцефалопатии.
Для того чтобы выявить наличие инфекции в организме, сдается анализ мазка из влагалища и шейки матки. Если существует вероятность заражения плода, то берется на анализ образец околоплодной жидкости.
Хламидиоз лечат двумя способами, выбор зависит от степени воспаления и продолжительности заболевания, а также от различных сопутствующих заболеваний.
В первом случае используют антибиотик, который обладает высокой чувствительностью к хламидиям. Его принимают одноразово.
Во втором проводят более длительное комплексное лечение. Как, например, в случае с будущими мамами.
Хламидиоз при беременности

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Наличие распространенного инфекционного заболевания, возникшего у беременной женщины вследствие поражения мочеполовой системы грамотрицательными бактериями Chlamydia trachomatis, диагностируется как хламидиоз при беременности. Хламидиоз передается контактным путем и имеет код по МКБ 10 – A55-A56.8, A70-A74.9 (хламидиоз нижних отделов мочеполовых путей – А 56.0- А56.2).
Данная инфекция – серьезный повод для беспокойства, поэтому следует знать, чем опасен хламидиоз при беременности и как его нужно лечить.

[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
Причины хламидиоза при беременности
Итак, как уже было сказано, причины хламидиоза при беременности – патогенные бактерии, проникающие в мочеполовые органы, и уретрогенитальный хламидиоз медики относят к ЗППП – заболеваниям, передающимся половым путем. Однако отдельные серотипы данной бактерии могут попасть в конъюнктиву – слизистую оболочку, покрывающую внутреннюю часть века и внешнюю часть глаза, например, в бассейне или через общее полотенце.
Рассматривая патогенез хламидийных инфекций, следует иметь в виду, что хламидия трахоматис хотя и не относится к облигатным бактериям, но у многих она на постоянной основе паразитирует в клетках эпителиальных тканей, где для ее существования условия наиболее комфортные. При этом никаких признаков такое «соседство» не проявляет, и в таких случаях медики говорят о носительстве бактерии.
Прикрепляясь к мембранам клеток слизистых оболочек, хламидия проникает в цитоплазму клетки и принимает пассивную L-форму, а «просыпается», то есть начинает размножаться и проявляет себя как инфицирующий агент только при состояниях организма, которые сопровождаются ослаблением иммунитета.
Именно функционально «запрограммированное» снижение защитных сил организма во время беременности провоцирует активизацию хламидий, что приводит к развитию воспалений слизистых оболочек мочеиспускательного канала, влагалища, цервикального канала (канала шейки матка) или матки.

[8], [9], [10], [11], [12], [13], [14]
Симптомы хламидиоза при беременности
Клиника хламидийных поражений почти в 70% случаев имеет латентный характер. Первые признаки активизации Chlamydia trachomatis у беременных проявляются зудом наружных половых органов и жжением в процессе мочеиспускания.
Также отмечаются такие симптомы хламидиоза при беременности, как патологические выделения из влагалища слизисто-гнойного. В большинстве случаев это хламидиоз в форме воспаления стенок мочеиспускательного канала (хламидийного уретрита).
Когда хламидии поражают клетки слизистого эпителия влагалища, он также воспаляется, и тогда диагностируется хламидийный вагинит или кольпит.
При хламидийном цервиците воспалительный процесс локализуется в канале шейки матки, и его первые признаки аналогичны. Через короткий промежуток времени на слизистой шейки матки могут появиться эрозированные или гипертрофированные зоны с участками некроза или гранулематоза.
Когда инфекция поднялась еще выше – в полость матки, то может развиваться воспаление выстилающей ее слизистой оболочки – эндометрия. Хламидийный эндометрит, кроме выделений из цервикального канала, проявляется повышением температуры тела, общей слабостью, болями в нижней части живота и в пояснице. Такие же симптомы наблюдаются и при спровоцированном хламидиями воспалении фаллопиевых труб (сальпингите).
Последствия хламидиоза при беременности
Любая инфекция во время вынашивания ребенка несет двойную угрозу здоровью, и хламидии не исключение. Негативные последствия хламидиоза при беременности затрагивают как мать, так и плод (ребенка).
Последствия для ребенка связаны с антенатальным инфицированием плода, так как хламидии попадают с кровью через плаценту и через цервикальный канал в амниотическую жидкость. Это может вызвать плацентарную недостаточность, задержку развития плода и малый вес ребенка при рождении.
Более чем в половине случаев ребенок заражается во время родов, проходя по пораженным инфекцией родовым путям. Хламидийная инфекция новорожденных в каждом третьем случае приводит к неонатальному конъюнктивиту, а также поражает слизистые дыхательной системы, вызывая респираторный хламидиоз у детей или неонатальную пневмонию в первые три месяца жизни.
Неонатальный или хламидийный конъюнктивит новорожденных проявляется в течение первых двух недель после рождения ребенка отеками век и белков, а также гнойными выделениями из глаз. Отсутствие своевременного и эффективного лечения чревато изъязвлениями роговицы и необратимым ухудшением зрения. Также следствием заражения хламидией от матерей может быть хламидийная трахома (МКБ 10 – А71).
Также у новорожденных может быть повышенный уровень лейкоцитов в моче (лейкоцитурия), который характерен для уретрогенитальных воспалений.
Хламидиоз имеет последствия для беременной в виде прерывания беременности на ранних сроках или рождение недоношенного ребенка. Также могут быть осложнения хламидиоза, которые касаются не только перехода уретрогенитальных воспалительных процессов в хроническую форму и поражений внутренних половых органов малого таза (ведущих к бесплодию), но инфицирование слизистых оболочек в дыхательных путях, сосудах и суставах.

[15], [16]
Диагностика хламидиоза при беременности
Выявление урогенитальноого хламидиоза и диагностика хламидиоза при беременности
осуществляется на основе проявлений заболевания при гинекологическом осмотре пациенток и определения Chlamydia trachomatis лабораторным путем.
Беременные обязательно сдают следующие анализы:
- общий анализ крови и мочи,
- анализ крови на TORCH-инфекции,
- на микрофлору вагинальных выделений (мазок со стенок влагалища),
- молекулярный ПЦР-анализ соскоба слизистой из уретры (для выявления ДНК хламидий),
- иммуноферментный анализ крови (ИФА) на наличие антител IgG и IgA к хламидии.
Учитывая значительное число патогенных возбудителей заболеваний, передающихся половым путем, и схожесть симптомов большинства из них, в обязательном порядке должна проводиться дифференциальная диагностика хламидиоза – чтобы не принять его симптомы за проявление эрозии или дисплазии шейки матки, а также поражение половых путей трихомонадами или микоплазмозмой.

[17], [18], [19], [20], [21], [22]
К кому обратиться?
Лечение хламидиоза при беременности
На сегодняшний день лечение хламидиоза при беременности – согласно Европейскому руководству по лечению заболеваний, вызываемых Chlamydia trachomatis – проводится во II и III триместрах кратковременным приемом антибиотиков, которые назначает только акушер-гинеколог, наблюдающий беременность и контролирующий ход лечения.
Основные лекарства в терапии хламидиоза – фторхинолоновые антибиотики, а также признанные наиболее безопасными для беременных антибиотиками группы макролидов. Исследования Центра по контролю и профилактике заболеваний (CDC) при министерстве здравоохранения США, проведенные в 2005-2006 гг., показали, что наиболее эффективные и самые безопасные таблетки от хламидиоза при лечении беременных – Азитромицин (синонимы – Азитромицина моногидрат, Азитромицина дигидрат, Сумамед, Азитрал, Зитролид, Сумамецин и др.). Этот антибиотик-макролид следует принимать однократно в дозе – 1 г.
В отечественной гинекологии применяют Эритромицин, пенициллиновый антибиотик Амоксициллин (Амоксиллат, Апо-Амокси, Гоноформ, Дедоксил, Изолтил, Оспамокс и др. торговые названия) – по таблетке (0,5 г) трижды в сутки – на протяжении недели. А также антибиотик группы макролидов Джозамицин (Вильпрафен).
Рекомендуемые свечи от хламидиоза – Гексикон, Виферон, Генферон – тоже должен назначить врач после обследования беременной. Обработка влагалища антисептиками должна проводиться только в условиях медучреждения.
По мнению врачей, народное лечение хламидиоза относится к самолечению и в период беременности недопустимо по определению. Не рискуйте применять средства, которые предлагает гомеопатия.
Фитотерапия проводится длительно и редко дает быстрый эффект, по этой причине и лечение травами начинать в период беременности не стоит. Тем более что в рецептуре отваров для приема внутрь фигурируют такие лекарственные растения, которые беременным категорически противопоказаны: петрушка, душица, зверобой и др.
Медики говорят, что лучшая профилактика хламидиоза – безопасные сексуальные контакты: с постоянным здоровым партнером, с механической или химической контрацепцией. Но для беременной женщины с уже выявленным хламидиозом – это совет на будущее
Хламидиоз при беременности обязательно требует медицинской помощи, иначе прогноз исхода беременности может быть малоутешительным в отношении состояния здоровья ребенка и последствий для здоровья его матери.