Бесплодие – не приговор, или как стимулировать созревание яйцеклеток.
Одной из наиболее распространенных проблем женской репродукции считается дисфункция овуляции, или, простыми словами, нарушенный процесс созревания яйцеклеток.
Начнем с того, что подобный диагноз ни при каких условиях не может базироваться на результатах одного лишь обследования. Такие выводы врача чреваты абсолютно бесполезным курсом лечения, а выписанные средства для стимуляции овуляции могут нанести огромный вред женскому организму, если принимаются без надобности. Помните, что, прежде чем думать о лечении, вам нужно провести ультразвуковое исследование во время как минимум трех циклов, а уже потом задумываться о методах борьбы с так называемой ановуляцией.
Когда речь заходит о яичниках, где не созревают полноценные и готовые к оплодотворению яйцеклетки, любой врач первым делом задумывается о резонности применения гормональных препаратов. Список средств, используемых для стимуляции овуляции, огромен, поэтому подходящее лечение назначается в индивидуальном порядке. Тем не менее, есть ряд наиболее распространенных препаратов, которые мы сейчас и рассмотрим.
Стимуляция клостилбегитом
Клостилбегит – это лекарственный препарат, который усиливает выработку гормонов посредством прямого влияния на гипофиз и гипоталамус, что после дает толчок созреванию фолликулам. Стимуляция овуляции клостилбегитом является довольно хорошо зарекомендовавшей себя процедурой – беременность наступает в 40% случаев.
Важным фактором здесь является тщательное медицинское обследование, в процессе которого должны быть установлены дозы клостилбегита, а также дальнейший план действия, то есть, четкое решение, будет яйцеклетка оплодотворена естественным способом, либо нужно будет ЭКО, ИКСИ, т.д.
Как правило, прием клостилбегита начинается на пятый день менструального цикла. Обычно курс лечения начинают с дозы в 50 г, но, опять же, все индивидуально, и без присмотра врача лучше не экспериментировать даже с самыми проверенными пропорциями и частотами употребления данного препарата. Во время употребления рекомендована повышенная половая активность, что увеличит шансы женщины забеременеть в кратчайшие сроки. При отсутствии видимых результатов курса лечения, в процессе применения клостилбегита для стимуляции овуляции врач может прописать уколы хорионического гонадотропина (ХГЧ). При неэффективности такого лечения женщине предлагается повторить стимуляцию, перейти на другие препараты, или обратить внимание на методы хирургического вмешательства, вроде каутеризации яичников и лапароскопии.
Препараты для стимуляции овуляции
Тем не менее, клостилбегит – далеко не единственный препарат, используемый для стимуляции овуляции. Среди наиболее популярных в использовании стоит также выделить следующие средства:
- Пурегон – гонадотропный препарат, который стимулирует выработку гипофизом нескольких важнейших — половых гормонов. Пурегонуниверсален в использовании, так как подходит как при дальнейшем естественном, так и экстракорпоральном оплодотворении яйцеклетки.
- Менагон – препарат из той же гонадотропной семьи, вырабатывающий все те же гормоны, и повышающих концентрацию женских гормонов – эстрогенов. Менагон считается наиболее эффективным препаратом для стимуляции роста фолликула.
- Дюфастон – прогестиновые таблетки, которые помогают эндометрию прикрепиться к уже оплодотворенной яйцеклетке. Обычно используются для закрепления результата, полученного при использовании препаратов для стимуляции овуляции, указанных выше.
Нельзя забывать и об уколе ХГЧ, который делается после законченного курса приема гонадотропинов, и является последним шагом на пути к стимуляции овуляции, при условии, что предварительное лечение препаратами прошло успешно. Как правило, уже через сутки после укола происходит овуляция.
Стимуляция овуляции народными средствами
Нередко причины продолжительного женского бесплодия не удается установить даже самым опытным врачам, а, значит, надежды на назначение оптимального курса лечения тоже отправляются в мусорный бак. В таких случаях отчаянные женщины часто прибегают к “бабушкиным” советам, и, как оказалось, не зря. Некоторые народные средства для стимуляции овуляции подтвердили свою эффективность после ряда удачных беременностей женщин, практикующих те или иные способы, поэтому, их мы тоже не обойдем стороной.
Нужно учесть, что фитотерапию ни при каких условиях нельзя совмещать с употреблением обычных гормональных препаратов. В обратном случае, гормональный фон женщины рискует быть нарушенным, а дальнейшее медикаментозное лечение бесплодия не принесет никаких результатов. Более того, перед тем, как употреблять народные средства для стимуляции овуляции, женщина должна тщательно изучить совместимость трав и настоев с ее организмом, и предотвратить несовместимость фитопрепаратов с факторами собственного тела. Например, при поликистозе яичников строго запрещено употребление шалфея, и т.д. Настоятельно рекомендуется посоветоваться со своим врачом, прежде чем составлять собственный курс лечения.
Возвращаясь к шалфею, нельзя не упомянуть, что именно он считается наиболее эффективным народным средством для стимуляции овуляции, так как содержит большое количество экстрогеноподобных веществ, а, значит, работает по такому же принципу, как и лекарственный препарат, просто в замедленном режиме. Целебный отвар состоит из 1 ст. л. шалфея, залитого горячей водой, после чего ему нужно настояться около получаса. Принимается данный отвар десять дней, начиная с пятого дня первой фазы менструального цикла. Курс наиболее эффективен, если повторять его на протяжении трех месяцев.
Лепестки розы, на удивление, используются не только как экстракт для афродизиака, но и как средство для стимуляции овуляции. Они содержат в себе большое количество витамина Е, который, в свою очередь, необходим для нормального функционирования яичников. Так, 1 ст.л. лепестков, залитая стаканом горячей воды, прокипяченная на водяной бане несколько минут, настаивается около часа, процеживается, и употребляется в течении нескольких месяцев по маленькому глотку каждую ночь.
Распространенным методом стимуляции овуляции также является диета, при которой в рацион советуется внести продукты, содержащие фитоэстрогены. Среди них морковь, свекла, яблоки, жирное молоко, ананасы, шпинат, кунжутные семечки и финики.
Овуляция после стимуляции
Организм каждой женщины по-разному реагирует на разные внешние факторы влияния. Так, успешная овуляция после стимуляции с первого раза наступает лишь у 20% женщин, со второго – у 5%, с третьего – у 3%. В перерывах между стимуляциями удается забеременеть 6% женщин, и еще 6% припадает на женщин, которые сделали более трех стимуляций, что, к слову, не особо рекомендуется. У 60% женщин беременность не наступает даже после интенсивной стимуляции овуляции.
В случае успешной беременности после стимуляции овуляции, женщине нужно находиться под тщательным присмотром врача на протяжении нескольких первых месяцев, так как в это время риск прерывания беременности значительно увеличен. Более того, во избежание гипоксии плода, женщина должна будет периодически сдавать анализы крови, чтобы определить уровень содержания в ней гормонов. Полный медицинский осмотр также должен стать частью рутины будущей мамы – после стимуляции овуляции факторов, негативно влияющих на течение беременности, становится куда больше, нежели при естественной беременности.
Отзывы о стимуляции овуляции
Как было сказано выше, исходный результат стимуляции овуляции разнится в зависимости от индивидуального гормонального фона женщины. Так, отталкиваясь от отзывов о стимуляции овуляции, найденный на форумах будущих мам, можно сделать следующие выводы:
- После каждого цикла стимуляции кисты значительно увеличиваются в размере, а последним циклом, после которого наступает беременность, как правило, становится третий.
- Клостилбегит действительно помогает лишь в единичных случаях, и, как правило, после его применения нужно будет прибегать к дополнительным препаратам, чтобы усилить или закрепить эффект. Толку не будет и от его постоянного использования, поэтому, если после второго цикла видимых изменений не произошло, вам стоит перейти на другой препарат, или на другой способ стимуляции овуляции.
Многие отзывы твердят, что дешевые препараты, что не удивительно, вовсе не приносят никакого эффекта.
Беременность после стимуляции овуляции проходит легко, без особых токсикозов. Единственным нюансом остается только постоянный врачебный присмотр.
Стимуляция овуляции
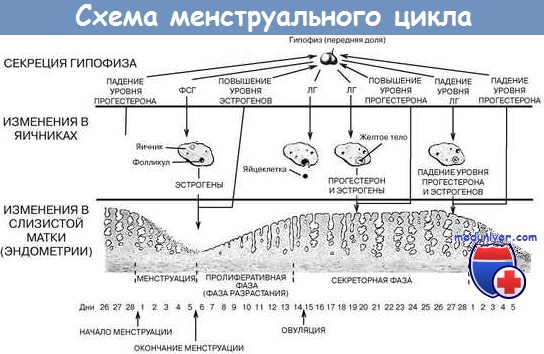
В яичнике здоровой женщины репродуктивного возраста в течение менструального цикла созревает один фолликул. В середину менструального цикла происходит овуляция и выход яйцеклетки из фолликула в брюшную полость.
В том случае, если у женщины нарушен процесс созревания фолликула и соответственно овуляции, проводится стимуляция овуляции. Для этого назначаются специальные лекарственные препараты — индукторы овуляции.
Наиболее часто применяемые препараты это Кломифена цитрат (Клостилбегит) и препараты гонадотропных гормонов.
Кломифена цитрат (Клостилбегит) применяется в клинической практике с 1956 года.
Лекарственный препарат соединяется со специальными структурами в организме женщины — рецепторами к половым гормонам, что приводит к изменению концентрации гормона эстрадиола и росту одного или нескольких фолликулов. Препарат выпускается в таблетированной форме и применяется внутрь.
Возможные побочные эффекты при применении препарата:
- уменьшение толщины слизистой оболочки матки (эндометрия), по сравнению с естественным менструальным циклом женщины. Данный недостаток корригируется назначением специальных лекарственных препаратов, которые увеличивают толщину слизистой оболочки матки и приближают ее к физиологической норме;
- рост нескольких фолликулов (следовательно и яйцеклеток), что может приводить к многоплодной беременности;
- при индивидуальной повышенной чувствительности к препарату возможно развитие синдрома гиперстимуляции яичников в нерезко выраженной форме («Синдром гиперстимуляции яичников»).
Препараты гонадотропных гормонов содержат в своем составе гормоны эндокринной железы гипофиза — гонадотропины. Это фолликулостимулирующий гормон — ФСГ и лютеинизирующий гормон — гормоны регулируют процесс созревания фолликула и овуляции в организме женщины и выделяются гипофизом в определенные дни менструального цикла. Поэтому, при назначении лекарственных препаратов, содержащих эти гормоны, происходит созревание фолликула и овуляция.
К таким препаратам относятся Менопур (содержит гормоны ФСГ и ЛГ) и Гонал-Ф (содержит гормон ФСГ).
Препараты выпускаются в инъекционной форме, вводятся внутримышечно или подкожно.
Возможные побочные эффекты при применении препаратов:
- у женщин с поликистозной структурой яичников («Синдром поликистозных яичников») возможен рост нескольких фолликулов, что повышает риск многоплодной беременности;
- индивидуальная чувствительность к препарату.
Как проводится стимуляция овуляции?
Применяются различные схемы стимуляции овуляции в зависимости от вида нарушения овуляции и длительности нарушений. При применении схемы с Клостилбегитом, последний назначается с 5 по 9 дни менструального цикла. Часто применяется комбинация этого препарата с гонадотропинами. В этом случае Клостилбегит назначается с 3 по 7 дни менструального цикла с добавлением Менопура (Пурегона) в определенные дни.
При проведении стимуляции овуляции очень важным моментом является проведение ультразвукового мониторинга, то есть контроля созревания фолликула на аппарате УЗИ. Это позволяет вносить коррективы в схему лечения, своевременно избежать такого побочного эффекта стимуляции как рост нескольких фолликулов.
Частота ультразвуковых исследований в течение лечебной программы в среднем составляет 2−3 раза. Во время каждого осмотра (мониторинга) проводится подсчет количества растущих фолликулов, измерение их диаметра и определение толщины слизистой оболочки матки.
При достижении лидирующим фолликулом диаметра 17 миллиметров назначается лекарственный препарат Прегнил, который завершает окончательный процесс созревания яйцеклетки и вызывает овуляцию (непосредственно выход яйцеклетки из фолликула). Овуляция после введения Прегнила происходит в течение 24−36 часов.
В зависимости от вида супружеского бесплодия («Бесплодный брак») в период овуляции проводится либо внутриматочная инсеминация спермой мужа или донора («Внутриматочная инсеминация») или рассчитывается время полового акта.
В зависимости от длительности и причины бесплодия, возраста женщины, частота наступления беременности на одну попытку составляет 10−15%.
Стимуляция овуляции: метод лечения женского бесплодия
Стимуляция овуляции является распространенным способом лечения бесплодия у женщин, с ановуляцией (отсутствием овуляции). Для установления диагноза недостаточно наличия графика базальной температуры либо одного прохождения ультразвукового исследования. Необходимо провести мониторинг овуляции на всех стадиях развития яйцеклетки. Результаты данного исследования, иначе называемого фолликулометрией, позволят определить, происходит ли в женском организме выход из фолликула яйцеклетки, готовой к оплодотворению.
Необходимые исследования перед стимуляцией овуляции
Перед тем, как назначить стимуляцию, врачом проводится комплексное обследование женского организма с целью выявления противопоказаний к данной процедуре, а также выбор тактики проведения стимуляции и дозировки препаратов, оптимально подходящей для каждой пациентки. В случае наличия заболеваний рекомендуется пройти предварительную терапию.
Предварительное обследование заключается в проведении следующих мероприятий:
- обследования проходимости маточных труб: с помощью гистеросальпингографии, эхогистеросальпингоскопии, лапароскопии (в случае, если была установлена трубная непроходимость, проведение стимуляции овуляции не имеет смысла);
- проведении партнером спермограммы: позволяет определить качественные характеристики спермы, в случае необходимости назначить лечение для их улучшения и выбрать один из методов вспомогательных репродуктивных технологий (ЭКО либо искусственную инсеминацию), если зачатие естественным путем не представляется возможным;
- исследования крови на уровень гормонов: фолликулостимулирующего, лютеинизирующего, эстрадиола, андрогенов, пролактина и гормонов щитовидной железы;
- ультразвукового исследования: с помощью данного исследования проводят выявление имеющихся патологий и их устранение до того, как начать стимуляцию овуляции.
Дополнительно проводят следующие обследования:
- оценку овариального резерва – данное исследование рекомендуется проводить женщинам, возраст которых превышает 35 лет, а также пациенткам, имеющим повышенный уровень фолликулостимулирующего гормона. Овариальный резерв оценивается с помощью проведения ультразвукового исследования, в ходе которого подсчитываются антральные фолликулы и определяются уровни Ингибина Б и АМГ;
- тесты на совместимость: в случае их отрицательного результата одновременно со стимуляцию рекомендуется проводить с искусственной инсеминацией.
Противопоказания к проведению стимуляции овуляции
Проведение процедуры противопоказано при наличии в организме женщины следующих патологий:
- воспалительные процессы;
- инфекционные заболевания;
- половые инфекции;
- гормональный дисбаланс;
- гепатит;
- непроходимость маточных труб;
- наличие мужского фактора бесплодия у партнера;
- плохие показатели спермограммы; зрелый возраст женщины;
- прием определенных лекарственных препаратов.
Схемы стимуляции овуляции
Для процедуры используются несколько схем, основанных на приеме различных препаратов: пероральными – Клостилбегит, Прогинова, стимуляция овуляции инъекционными гонадотропинами.
Препараты для стимуляции овуляции
Процедура стимуляции овуляции предполагает использование следующих препаратов:
- на основе ЧМГ (меногона, пергонала, менопура), в состав данных препаратов входят также гормоны ЛГ и ФСГ;
- на основе рекомбинатного гормона ФСГ (гонал-Ф, пурегона), действие данных лекарственных средств подобно естественному ФСГ;
- хорионического гонадотропина человека (профазы, прегнила, овитреля, хорагона), данные препараты индуцируют овуляцию;
- кломифена цитрата (клостилбегита, серофена, кломида), действие данных антиэстрогенных препаратов основано на снижении уровня эстрогена и, как следствие, увеличении гонадотропных гормонов.
После того, как прошла стимуляция овуляции, Дюфастоном либо любым другим прогестероновым препаратом уравновешивают две фазы цикла. Прием препаратов такого вида в процессе стимуляции необходим, независимо от того, какой уровень прогестерона в естественном цикле.
Известны случаи, когда собственная овуляция после стимуляции появилась сама по себе.
Стимуляция овуляции: как происходит процедура
После проведения предварительного обследования обоих партнеров, в соответствии с индивидуальными показателями, врач подбирает для женщины определенную схему стимуляции, а также оптимальную дозировку лекарственных средств. На основании результатов исследований состояния матки и яичников женщины назначается дата начала стимуляции, а также её продолжительность.
Если существуют препятствия для естественного зачатия, может быть предложена процедура экстракорпорального оплодотворения.
Клиника «Центр ЭКО» в Пскове специализируется на проблемах женского и мужского бесплодия. На современном медицинском оборудовании клиники проводится точная инструментальная и лабораторная диагностика, а также эффективное лечение всех форм бесплодия.
В случаях, не поддающихся традиционному лечению, пациентам предлагается использование методов вспомогательных репродуктивных технологий: ЭКО, ИКСИ, программы донорства ооцитов и спермы, а также суррогатного материнства.
Благодаря своей высокой результативности в использовании методов ВРТ, клиника «Центр ЭКО» занимает лидирующие позиции среди центров репродукции на территории всей России.
Не упустите свой шанс и сделайте первый шаг к мечте! Запишитесь на консультацию к специалисту клиники по телефону или оставьте заявку на сайте.
Методы стимуляции овуляции

Одним из самых распространенных методов лечения бесплодия является стимуляция овуляции, цена на которую намного ниже, чем использование вспомогательных репродуктивных технологий. В то же время, эффективность схем стимуляции овуляции составляет около 60-70%.
Если в яичниках женщины формируются здоровые яйцеклетки, которые не могут самостоятельно дозреть или овуляция происходит не регулярно, то для зачатия ребенка ей показана стимуляция овуляции. Ощущения от воздействия на яичники у каждой пациентки разнятся, но большинство не чувствуют особого дискомфорта. Данная процедура применяется также в случае поликистоза яичников, а ее успех очень сильно зависит от таких показателей, как возраст женщины, вид используемых технологий и наличие иных причин бесплодия.
Причины отсутствия овуляции
Ановуляция может быть вызвана нарушениями гормонального фона, воспалительными процессами в органах малого таза, неправильной работой коры надпочечников или щитовидной железы. В некоторых случаях причиной дисфункции овуляции становится избыточный или недостаточный вес женщины, системные заболевания, повышенное внутричерепное давление или стрессовые ситуации. В зависимости от причин дисфункции и состояния здоровье женщины врачи применяют различные методы стимуляции овуляции, хотя иногда проблема носит наследственный характер.
Подготовка к стимуляции
- Коррекция и лечение всех обнаруженных причин отсутствия овуляции. Устранение гормональных сбоев и воспалений заболеваний органов малого таза. Довольно часто на этом этапе у пациентки женщин начинают расти фолликулы, восстанавливается цикл и дальнейшая стимуляция овуляции, цена на которую указана на сайте клиники «Центр ЭКО», не требуется.
- Нормализация (или коррекция) веса. Для женщин с наличием синдрома поликистозных яичников характерен избыточный вес. Иногда потеря пациентками 5 – 10% массы тела стимулирует появление самостоятельной овуляции, в остальных случаях она облегчает последующее воздействие на организм лекарственными препаратами. Дефицит веса может тоже стать причиной ановуляции, ведь созревание фолликулов возможно лишь у женщин, которые весят более 45 кг (рост – 160-170 см).
- Подготовка эндометрия – завершающий этап, который проводится под контролем УЗИ, а иногда и биопсии эндометрия. Пациентке назначаются в разных комбинациях препараты с женскими половыми гормонами (эстрогенами и гестагенами), которые стимулируют рост эндометрия в первой фазе менструального цикла и его секреторным трансформациям во втором периоде.
О того, насколько вы хорошо подготовитесь к процедуре, будет зависеть не только то, сколько будет стоить стимуляция овуляции в вашем случае, но и то, какой эффект она даст.
Методы стимуляции овуляции
Медикаментозный метод применяются чаще всего.emСостоит он в приеме определенных лекарственных препаратов (клостилбегит, кломифен, кломид), принимающихся с 3 по 7 или с 5 по 9 дни менструального цикла. Название препарата и его дозировка подбирается в индивидуальном порядке для каждой пациентки. Кроме того, врач предварительно подробно рассказывает о том, как делают стимуляцию овуляции, чтобы женщина понимала весь процесс и ответственно относилась к приему лекарств. Для поддержания овуляции также назначают внутримышечные инъекции хорионического гонадотропина. В период лечения врач обязательно контролирует весь процесс стимуляции овуляции и ощущения женщины при использовании тех или иных препаратов. Для этого обычно используют УЗИ, анализы на уровень содержания прогестерона и наблюдение за графиком базальной температуры. Контроль с помощью ультразвука очень важен, поскольку позволяет во время обнаружить появление кисты яичников, что достаточно часто случается при стимуляции. Если киста была обнаружена, то лечение приостанавливают до ее полного исчезновения. Обычно это происходит за один цикл, после которого стимуляцию можно смело продолжать. Подобное лечение можно проводить не более 3-6 месяцев с обязательным полугодовым перерывом перед следующим курсом.
Хирургический метод используют только, если медикаментозный оказался не эффективным. Существуют такие хирургические методы стимуляции овуляции как:
- лапароскопия;
- клиновидная резекция;
- электро-, термо-, и лазерная каутеризация яичников.
Данные операции позволяют частично разрушить плотную капсулу яичника, что способствует овуляции. В следующем менструальном цикле после хирургического вмешательства отслеживается наступившая овуляция. Если ее нет, то дополнительно назначают клостилбегит по стандартной схеме. Такая стимуляция овуляции имеет более высокую цену, чем применение медикаментозных средств, затов 70% случаев, она обеспечивает наступление беременности. В остальных 30% требуется дополнительное медикаментозное стимулирование.
Народные средства. Многие женщины, которые заботятся об общем состоянии организма, выбирают именно такую стимуляцию овуляции. Те, кому она помогла, очень хорошо отзываются о методе, поскольку он не вредит здоровью. em
- Отвар и настой шалфея благодаря содержащимся в нем полезным веществам, позволяет нормализовать работу яичников и выработку гормонов. Отвар, приготовленный согласно инструкции, указанной на упаковке, необходимо принимать по 75 мл за раз трижды в день перед едой. Это делают на протяжении 11 дней после окончания месячных. Такая стимуляция овуляции имеет минимальную цену и может проводиться на протяжении трех месяцев. Затем нужно сделать двухмесячный перерыв. Повысить эффективность метода можно, добавив к шалфею липу.
- Отвар из семян подорожника принимают при воспалении придатков. Данное средство имеет противовоспалительное действие и стимулирует выработку яйцеклеток при следующей схеме стимуляции овуляции. Столовую ложку семян заливают стаканом холодной воды, доводят до кипения, а затем 4 минут помешивают на слабом огне. Настоянный 40 минут отвар процеживают и принимают по 1 ст. ложке 4 раза в день.
- Настой травы спорыш также стимулирует овуляцию. Для его приготовления 3 столовых ложки травы заливают половиной литра кипятка и настаивают 4 часа. Процеженный настой принимают 4 раза в день перед едой по одному стакану.
При любых проблемах с репродуктивным здоровьем Вы можете обратиться в клинику «Центр ЭКО». У нас работают квалифицированные и опытные специалисты, которые установят диагноз и назначат лечение. Если Вам будет назначена стимуляция овуляции, врач подробно расскажет, как происходит данная процедура. О том, сколько стоит стимуляция овуляции в репродуктивной клинике «Центр ЭКО» можно узнать по телефону, указанному на сайте.
Увеличиваем шансы стать мамой! 10 советов от гинеколога
Средний возраст белорусок, решающих родить первого ребенка, — 26,7 года. Минчанки становятся мамами еще позже — в среднем, в 28,5 года. Представительницы прекрасного пола больше не спешат заводить семью, отдавая предпочтение развитию бизнеса, карьеры, а вопросы материнства стараются отложить «на потом». Но согласен ли с такими установками женский организм? Гинеколог Елена Рудская перечислила факторы, влияющие на женскую фертильность, и рассказала о возможностях ее сохранения.
Елена Рудская
врач акушер-гинеколог УЗ «Брестский областной родильный дом», автор блога в инстаграм @doctor_rudskaya
Что такое женская фертильность
— У термина латинское происхождение — fertilis, что значит плодовитый, плодородный. То есть фертильность — это способность зачать, выносить и родить здоровое потомство.
— Правда ли, что фертильность делят на низкую, нормальную и высокую?
— Да, хотя деление и весьма условное:
- Низкая фертильность — неспособность женщины без медицинской помощи зачать и/или родить здорового ребенка.
- Нормальная фертильность — возможность самостоятельно забеременеть, выносить и родить здорового ребенка без медицинской помощи.
- Высокая фертильность — способность самостоятельно беременеть и рожать несколько раз через короткий промежуток времени, как задумано природой.
Факторы, влияющие на фертильность
— К 20 неделе внутриутробного развития в яичниках девочки находится около 7 млн. незрелых половых клеток. К моменту наступления первой менструации под воздействием сильных гормональных изменений яйцеклеток остается всего 300-400 тысяч.

Вы думаете, что каждый месяц в случае ненаступления беременности теряете только 1 яйцеклетку? Это не так. Процессы гибели фолликулов (структурных компонентов яичника, состоящих из яйцеклетки и ее «окружения») происходят постоянно под воздействием различных факторов, особенно стрессовых.
Обычно фертильность снижается после 30-35 лет: в это время количество фолликулов не только значительно сокращается, стремясь к 25 тысячам, но также повышается скорость их исчезновения и значительно ухудшается качество самих ооцитов (находящихся в яичнике незрелых яйцеклеток, из которых впоследствии образуются зрелые).
Совет: Сокращение (гибель) фолликулов остановить невозможно, этот процесс запрограммирован в организме каждой девушки генетически. С возрастом замедляются метаболические процессы, возникают сопутствующие патологии в других органах и организм расходует свой потенциал на более важные нужды.
Оптимальный возраст для рождения первого ребенка — интервал от 20 до 35 лет, так как примерно после 35 лет количество проблем, связанных с естественным зачатием и вынашиванием беременности, увеличивается.
— Жировая ткань — это эндокринный орган, она обладает гормональной функцией. Недостаточное или избыточное накопление эстрогенов в жировой ткани может вызывать блок овуляции, сбой менструального цикла и, как следствие, отсутствие благополучного наступления беременности.

Женщины с лишним весом имеют большой симптомокомплекс патологических адаптационных механизмов, объединяющихся под одним диагнозом — метаболический синдром. Все это повышает риск возникновения бесплодия, синдрома поликистозных яичников, гиперандрогении и выкидышей в первом триместре. В течение беременности у таких женщин выше риск диабета беременных, повышения артериального давления и развития преэклампсии (осложнение беременности), выше также и риск оперативного родоразрешения (кесарева сечения).
При дефиците массы тела организм испытывает сильнейший стресс и все силы направляет на выживание, а не на поддержание репродуктивной функции. Именно поэтому у худых девочек, как правило, отсутствуют менструации либо они проявляются очень скудными выделениями. Проблемы с менструацией указывают на низкую репродуктивную способность.
Совет: Шансы забеременеть зависят от индекса массы тела (ИМТ). Он определяется делением веса в килограммах на квадрат роста в метрах:
- ИМТ от 19 до 24 считается нормальным, показатели, близкие к пограничным значениям диапазона, не являются оптимальными.
- В идеальном варианте ИМТ должен быть 20-23.
- ИМТ ниже 19 указывает на дефицит, цифра от 25 до 29 говорит об избыточном весе, а ИМТ от 30 и выше — признак ожирения.
Любые отклонения от нормального ИМТ напрямую влияют на способность зачать, выносить и родить здорового ребенка без медицинской помощи.
3. Излишние физические нагрузки
— Естественно, физическая активность полезна. Но хорошо то, что в меру. Любые интенсивные тренировки дают чрезмерную нагрузку на надпочечники, поэтому выделяются гормоны стресса: адреналин и норадреналин, а также запускается каскад биохимических реакций, повышающий андрогены в крови, которые, в свою очередь, могут привести к блоку овуляции.

Отсутствие же физической активности приводит к застою крови в малом тазу, лимфостазу, а это значит, что ухудшается обмен веществ в репродуктивных органах и нарушается их питание.
Совет: Оптимальными считаются физические нагрузки умеренной интенсивности. Золотое для каждой женщины правило — утренняя зарядка. Из модных упражнений можно делать вакуум (упражнения на пресс и дыхание), если нет противопоказаний, а также планку, приседания.
Начинайте с 10 минут на 1 комплекс упражнений, постепенно увеличивая нагрузку по 2 минуты в день. К тому же ежедневно вы должны проходить более 5 км, на фитнес-браслете цифра 10000 шагов — ваш минимум.
Можно добавить в график тренировки в спортзале: фитнес, беговую дорожку, умеренные силовые тренировки. Если работа стрессовая и вы пребываете в постоянном эмоциональном напряжении — подойдут йога и пилатес.
Обязательны раз в неделю и водные процедуры: бассейн и баня при условии отсутствия противопоказаний.
— У курящих женщин могут быть проблемы с зачатием из-за того, что токсические вещества табачного дыма:
- тормозят выработку необходимых при беременности гормонов;
замедляют движение яйцеклеток по маточным трубам.

Полициклические ароматические углеводороды, выделяющиеся при сгорании табака, способны запускать программу самоуничтожения фолликулов, что уменьшает возможность зачатия.
Совет: Зрелая яйцеклетка из ооцита развивается примерно полгода, поэтому минимум за 6 месяцев до планируемого зачатия нужно создать ей максимально благоприятные условия и бросить курить полностью.
— Пристрастие к спиртному затрудняет зачатие за счет нарушения работы печени, участвующей в метаболизме многих гормонов, в том числе эстрогена и прогестерона. Также в расчет надо брать нередко сопутствующие злоупотреблению алкоголем факторы: неправильное питание, проблемы с весом, малоподвижный образ жизни, наличие заболеваний, передающихся половым путем.

Никакой алкогольный напиток не несет в себе пользы, все уловки о том, что бокал красного полезен — не более чем маркетинговый ход.
Совет: Если вы не представляете свой праздник без спиртного, то помните о мере и качестве алкогольной продукции. На этапе планирования беременности и во время нее алкоголь запрещен.
— Рацион женщины должен быть разнообразным и сбалансированным. Фрукты и овощи лучше употреблять сезонные, характерные для нашего климата. Предпочтение при выборе мяса и молочных продуктов — отдавать в пользу фермерского, а не промышленного производства.

Идеальный вариант — выбор продуктов с маркировкой organic, так как в них нет гормоноподобных веществ, антибактериальных субстанций, азотистых оснований, с помощью которых в промышленных масштабах налаживается производство.
Не только на этапе планирования, но и вовсе лучше исключить «быстрые углеводы», все источники глюкозы, фруктозы, лактозы: мед, сладкие напитки, все десерты, так как эти пищевые продукты могут способствовать развитию инсулинорезистентности, тем самым снижать фертильность, блокируя овуляцию в яичниках.
1. Строго соблюдайте питьевой режим — минимум 40 мл на 1 кг веса, то есть 2-2,4 л в день (чистая вода, травяные чаи, морсы из клюквы, брусники, но без сахара). Черный и зеленый чай лучше заменить на травяные — шиповник, ромашка, чабрец, душица, мята, желчегонные сборы и чаи.
2. Кофе можно пить натуральный высшего сорта до 2-3 чашек в день. Если количество этого напитка превышает допустимую норму, то обязательно нужно восполнять питьевой режим.
3. База рациона — разнообразные овощи, предпочтительно листовые и некрахмалистые в неограниченном количестве, а также ягоды. Корнеплоды лучше в сыром виде.
4. В каждый прием пищи добавляйте жиры — сливочное/топленое масло (нерафинированное кокосовое, нерафинированное оливковое) по 1 столовой ложке — это источник полезного холестерина, предшественника всех половых гормонов.
5. Используйте в рационе белковые продукты (яйца, рыба, морепродукты, икра, холодец, печень, мясо).
6. Мясо, рыбу поливайте лимонным соком для лучшего усвоения.
7. Идеально если в день будут 2-3 основных приема пищи, при необходимости можно делать легкие перекусы.
— Сон очень важен для женского здоровья. Выработка мелатонина, отвечающего за репаративные процессы в организме, наработка иммунитета, восстановление основных биохимических процессов, приходится именно на ночное время.

Совет: Ложитесь спать до 23:00. В спальне должна быть абсолютная темнота. Если за окном интенсивная подсветка, необходимо повесить шторы из ткани «блэкаут», которые не пропускают свет. За час до сна нужно отказаться от просмотра TV, не пользоваться компьютером/телефоном/планшетом. Все эти факторы пагубно влияют на здоровый сон.
— Во время интимной близости к органам малого таза приливает много крови, в кровь выбрасывается щедрый коктейль гормонов, нейромедиаторов, несомненно, это благотворно влияет на фертильность. Наличие оргазма, достижение пикового наслаждения — вот настоящее лекарство, которое продлевает женскую молодость и повышает шансы на успешное зачатие.

Половая связь должна происходить по взаимному желанию по возможности не реже нескольких раз в неделю.
Совет: Во время половой связи стоит помнить об ИППП (инфекциях, передающихся половым путем). Было бы, конечно, идеально, прежде чем вступать в интимные отношения, просить у партнера пройти полное обследование. По крайней мере, помните о своей защите. Единственный способ избежать нежелательных сюрпризов — использовать во время секса презервативы.
9. Контрацептивы
— Во время приема КОК (комбинированных оральных контрацептивов) в организм поступают синтетические гормоны, которые работают, пока свои спят. Эти гормоны сильнее наших, в противном случае женщина бы забеременела.Самый агрессивный компонент в составе КОК — эстроген:
- сгущает кровь через стимуляцию факторов свертывания;
- приводит к дефициту витаминов группы В;
- повышает гомоцистеин, который повреждает сосуды;
- способствует тромбообразованию и развитию атеросклероза;
- запускает пероксидное окисление липидов, оксидативный стресс и, как следствие, — воспалительный ответ в тканях, влияние на иммунитет, повышение риска развития опухолевых процессов, ускорение процессов старения;
- способствует усугублению или развитию эстрогендоминирования (особенно у тех, кого в анамнезе эндометриоз, миома матки, полип эндометрия, мастопатия и другие).

Совет: Комбинированые оральные контрацептивы могут быть назначены врачом только женщинам, ведущим регулярную половую жизнь с одним половым партнером. В других случаях этот вид контрацепции не является приоритетным!
Перед назначением КОК необходимо обязательно исключить противопоказания, что позволит уменьшить/предупредить риск развития побочных эффектов, сохранить репродуктивный потенциал женщины. Врач проводит опрос, сбор анамнеза, осмотр и назначает соответствующий список необходимых исследований.
10. Женское здоровье
— Хорошо отражает способность женщины к зачатию овариальный резерв (генетически заложенный запас фолликулов в яичниках женщины).
Как его определить?
1. УЗИ органов малого таза в правильные дни цикла (5-6 день) и подсчет количества антральных фолликулов и лучше в ходе 3D-моделирования яичника.
Если в яичниках фолликулов меньше 5, то мы говорим о снижении овариального резерва. Если объем яичника менее 3 см*3, то это также может свидетельствовать о снижении резерва, но в сочетании с уменьшенным количеством фолликулов.
2. Гормоны крови. Основной показатель, на который ориентируются репродуктологи, — антимюллеров гормон, который можно сдавать в любой день цикла. При значении меньше 1 говорим о снижении резерва.
3. Другие гормоны — ФСГ меньше 10 на 2-3 день цикла может свидетельствовать о снижении резерва.

Что влияет на сокращение фолликулярного запаса?
- вредные привычки (малоподвижный образ жизни, несоблюдение режима труда и отдыха, курение, злоупотребление вредными пищевыми продуктами);
- экология, электромагнитное излучение (надеюсь, вы не носите мобильный телефон в карманах брюк и не кладете ноутбук на область малого таза);
- хронический стресс;
- операции на яичниках (в частности, резекция);
- аутоиммунные заболевания;
- генетические особенности;
- хронические воспалительные заболевания органов малого таза;
Совет: Кому необходимо знать свой овариальный резерв? Показания таковы:
- возраст 30 лет и старше;
- операции на органах малого таза в анамнезе: резекция (удаление части яичника), овариэктомия (удаление яичника), удаление или перевязка маточных труб;
- бесплодие неясного генеза;
- отягощенный семейный анамнез: ранняя менопауза у матери;
- химиотерапия и/или лучевая терапия в прошлом;
- потребность в ВРТ (вспомогательные репродуктивные технологии);
- интенсивное курение;
- воздействие профессиональной вредности.
— Как сохранить фертильность для искусственного оплодотворения?
— В этом поможет криоконсервация яйцеклеток — процедура замораживания репродуктивных клеток человека. Заморозить можно яйцеклетки, эмбрионы, сперму и оставаться уверенной в том, что выживаемость клеток во время размораживания доходит до 85-88%.

Но замораживать яйцеклетки могут не только девушки, которые хотят отложить чудо материнства «на потом», но и те, кто имеет серьезные проблемы со здоровьем, чтобы на период лечения быть уверенной, что их репродуктивный потенциал будет сохранен.
Стимуляция овуляции: зачем делают укол ХГЧ
Одним из наиболее популярных методов лечения бесплодия является стимуляция овуляции. Она применяется для женщин при проблемах с созреванием яйцеклетки и отсутствии её выхода из яичника. Для проведения стимуляции овуляции используются гормональные препараты, благодаря действию которых в женском организме формируются одна либо несколько яйцеклеток, способных к оплодотворению.
Одним из наиболее популярных методов лечения бесплодия является стимуляция овуляции. Она применяется для женщин при проблемах с созреванием яйцеклетки и отсутствии её выхода из яичника. Для проведения стимуляции овуляции используются гормональные препараты, благодаря действию которых в женском организме формируются одна либо несколько яйцеклеток, способных к оплодотворению.
Методы, позволяющие восстановить овуляцию, подбираются с учетом причины её отсутствия. Достижение положительного эффекта от применения стимуляции овуляции возможно только при установлении причины, нарушающей овуляторный процесс.
Причины развития ановуляции
Причины, провоцирующие развитие ановуляции могут быть физиологическими и патологическими (хроническими). Физиологическая ановуляция считается нормальным явлением, не требует обращения за медицинской помощью и может отмечаться в следующие период в жизни женщины:
• период полового созревания: у девочек подросткового возраста овуляция может не наступать первые два года после менархе;
• период беременности и грудного вскармливания;
• климактерический период;
• период «отдыха»: 1-2 менструальных цикла в год у женщин репродуктивного возраста может отсутствовать овуляция.
Патологическая ановуляция может быть обусловлена нарушением строения органов либо заболеваниями эндокринной системы. Чаще всего наличие именно этого состояния является причиной бесплодия.
Патологические причины отсутствия овуляции могут заключаться в наличии следующих состояний:
• дисфункции гипоталамуса;
• онкологических заболеваний гипофиза;
• нарушения кровообращения в головном мозге;
• гиперпролактинемии;
• гиперандрогении;
• частых стрессов;
• травм органов половой системы;
• воспалительных заболеваний придатков;
• ожирения;
• анорексии;
• преждевременной менопаузы;
• гинекологических заболеваний (синдрома поликистозных яичников, эндометриоза, миомы матки и др.);
• заболеваний щитовидной железы и печени;
• при приеме гормональных противозачаточных средств.
Диагностика ановуляции
Для диагностики ановуляции недостаточно составления графика базальной температуры, так как данный метод не является достаточно достоверным. Более информативными способами выявления данной патологии являются: ультразвуковое исследование, проводимое в динамике в течение нескольких менструальных циклов, а также анализы, позволяющие определить уровень тех или иных половых гормонов.
Анализы на содержание гормонов в крови
Исследование крови на уровень гормонов рекомендуется проводить несколько раз, так как гормональный фон на протяжении менструального цикла может существенно изменяться, что является вполне нормальным явлением.
Стимуляция овуляции не назначается при имеющихся в крови отклонениях от нормы показателей гормонов щитовидной железы, пролактина и мужских половых гормонов.
Ультразвуковой мониторинг
Для того чтобы подтвердить либо исключить отсутствие овуляции необходимо проведение многократного ультразвукового исследования в течение всего менструального цикла.
Если цикл составляет 28 дней, проведение первого УЗИ назначается на 8-10 день после того, как закончилась последняя менструация. Затем исследование повторяют с интервалом в 2-3 дня и вплоть до наступления овуляции либо начала следующей менструации.
Этапы стимуляции овуляции
Стимуляцию с использованием клостилбелита начинают на пятый день менструального цикла, с гонадотропинами – на второй. Сроки начала и продолжительности приема препаратов определяет лечащий врач в соответствии с состоянием матки и яичников женщины.
Первое ультразвуковое исследования проводится спустя несколько дней после начала процедуры стимуляции овуляции. Затем УЗИ повторяют каждые 2-3 дня до достижения фолликулами размера не менее 20 мм. После этого женщине делают укол ХГЧ (в дозировке от 5000 до 10000ЕД), который запускает процесс овуляции и предупреждает регрессию фолликулов и риск образования фолликулярной кисты.
Укол ХГЧ является инъекцией гормонального препарата с основным активным веществом – хорионическим гонадотропином человека: прегнила, профази, хорагона, хумегона, меногона, хориогонина и др. С помощью данных препаратов происходит восстановление процесса овуляции, а также повышение в крови уровня ХГЧ, благодаря чему образуется желтое тело и повышается его активность.
Дозировку препарата ХГЧ врач подбирает в каждом индивидуальном случае в соответствии с показателями гормонов, величиной фолликулов и рядом других, не менее важных факторов. Избыточное количество хорионического гонадотропина может спровоцировать развитие синдрома гиперстимуляции яичников.
Укол ХГЧ (хорионического гонадотропина человека) провоцирует начало овуляции, которая, как правило, начинается через 24-36 часов после инъекции. Выход яйцеклетки фиксируется с помощью УЗИ, после чего женщине назначается дополнительная поддержка яичников (желтого тела) в виде инъекций утрожестана или прогестерона.
Срок и частоту половых контактов или искусственной инсеминации при стимуляции овуляции назначает врач индивидуально, в зависимости от результатов спермограммы мужчины. При хороших показателях качества и количества сперматозоидов половые акты рекомендуется совершать каждый день, либо через день, начиная с момента, когда женщине был сделан укол ХГЧ и до того, как будет образовано желтое тело.
Что такое укол ХГЧ
Основным фактором, влияющим на возможность женщины стать матерью, является наличие овуляции – процесса выхода созревших яйцеклеток из фолликулов и последующего продвижения по маточным трубам, что обусловливает готовность к оплодотворению. Иногда по тем или иным причинам в организме происходит сбой, в результате чего разрыв оболочки (фолликула) не происходит.
Успешность зачатия во многом зависит от уровня гормона хорионического гонадотропина человека в крови женщины, воздействие которого на желтое тело продолжается до момента прикрепления оплодотворенной яйцеклетки к стенке матки. В некоторых случаях существует необходимость искусственного введения гонадотропина человека (укол ХГЧ).
В каких случаях показан укол ХГЧ
Укол ХГЧ может быть назначен женщинам в следующих случаях:
• при отсутствии овуляции: укол ХГЧ стимулирует выход яйцеклетки и предупреждает обратное развитие фолликулов (атрезию). Неразорвавшиеся фолликулы могут регрессировать, уменьшаясь в размерах и образовывая фолликулярные кисты;
• для сохранения жизнедеятельности желтого тела: укол ХГЧ способствует поддержанию состояния желтого тела до «передачи» данных обязанностей плаценте;
• для нормального формирования плаценты и поддержания её функций: при торможении развития плаценты;
• при неспособности сохранения беременности женским организмом и наличии выкидышей в анамнезе;
• при наличии риска прерывания беременности;
• при планировании экстракорпорального оплодотворения.
Укол ХГЧ: противопоказания к выполнению инъекции
Укол ХГЧ не назначается женщинам, страдающим следующими патологиями:
• злокачественными опухолями яичников;
• опухолью гипофиза;
• предрасположенностью к образованию тромбов в кровеносных сосудах;
• нарушением проходимости маточных труб;
• гипотиреозом (недостаточным количеством гормонов щитовидной железы);
• индивидуальной непереносимостью того или иного компонента препарата для стимуляции овуляции;
• при раннем климаксе;
• в период грудного вскармливания.
Беременность после укола ХГЧ
Укол ХГЧ может стать причиной ложноположительного результата, если тест на беременность провести раньше, чем через 14 дней после овуляции. Это объясняется тем, что в основе данных тестов лежит определение уровня ХГЧ, являющегося индикатором наступившего зачатия, а искусственное введение данного гормона на некоторое время повышает его количество в крови. Более надежный способ – динамическое наблюдение за ХГЧ, уровень которого у беременных женщин до окончания первого семестра постоянно растет. В начале второго семестра происходит его постепенное снижение до определенного показателя, который остается неизменным до завершения беременности.