Почечная недостаточность: симптомы и лечение (Сергиев Посад)
Болезнь «почечная недостаточность» — это тяжелое состояние, развивающееся на фоне других заболеваний или поражений и характеризуется нарушением функционирования почек. В зависимости от тяжести и длительности течения, различают острую и хроническую формы почечной недостаточности. Патология может поражать лиц любого возраста и пола, но чаще нарушением функций почек страдают молодые женщины.
В большинстве случаев причиной почечной недостаточности является нарушение в самом органе, вызванное факторами внешней или внутренней среды. Однако, провоцировать патологию могут и заболевания, абсолютно не связанные с почками. К самым распространенным причинам относятся:
- Врожденные патологии строения почки;
- Хронические заболевания в организме — сахарный диабет, аутоиммунные заболевания, цирроз печени или печеночная недостаточность, мочекаменная болезнь;
- Воспалительные заболевания почек, которые были не долечены или протекали с осложнениями;
- Злокачественные новообразования в почечной ткани;
- Закупорка мочеточников конкрементами, в результате чего происходит задержка и скопление мочи в почках, перерастяжение органа и формирование патологии;
- Хронический гломерулонефрит;
- Интоксикация организма;
- Массивная кровопотеря или уменьшение объема циркулирующей крови, например, при ожогах;
- Отравление химикатами и ядами;
- Самолечение нефротоксическими препаратами, длительное применение антибиотиков или других лекарств, без назначения врача.
В некоторых случаях почечная недостаточность у женщин может развиваться на фоне беременности.
Признаки почечной недостаточности
Признаки почечной недостаточности у женщин во многом зависят от степени нарушения функционирования органа:
- Начальная степень — на данном этапе клинические симптомы отсутствуют, однако в тканях органа уже происходят патологические изменения;
- Олигурическая стадия — симптомы проявляются и нарастают: уменьшается количество отделяемой мочи за сутки, появляется вялость, заторможенность, тошнота, рвота, учащение сердцебиения, одышка, сердечная аритмия, абдоминальные боли (продолжительность этой стадии до 10 дней);
- Полиурическая стадия — состояние пациента приходит в норму, суточный объем мочи увеличивается и часто соответствует физиологическим показателям, однако на данном этапе возможно развитие заболеваний органов мочевыделительной системы;
- Стадия реабилитации — почки начинают функционировать полноценно и почти полностью восстанавливаются. Если во время острой почечной недостаточности было повреждено большое количество нефронов, то полное восстановление функции органа невозможно.
Симптомы почечной недостаточности
Хроническая форма болезни развивается в результате прогрессирования острой почечной недостаточности. Состояние характеризуется разрушением и гибелью почек (клубочков, нефронов, паренхимы), в результате орган не может выполнять своих функций — это влечет нарушения в работе других жизненно важных органов.
В зависимости от степени поражения почечной ткани и тяжести состояния пациента выделяют несколько стадий хронической почечной недостаточности с различной симптоматикой:
- Стадия скрытого течения (латентная) — клинические проявления заболевания отсутствуют, поэтому пациент не догадывается о своем состоянии — однако, при возрастании физических нагрузок возникают слабость, сухость во рту, сонливость, вялость, быстрая утомляемость, выделение мочи в повышенном количестве;
- Клиническая стадия — на данном этапе возникают клинические симптомы интоксикации организма: тошнота, рвота, бледность кожи, вялость, сонливость, заторможенность, резкое снижение объема отделяемой мочи, понос, появление неприятного запаха изо рта, тахикардия, сердечная аритмия, головные боли;
- Стадия декомпенсации — к признакам общей интоксикации организма добавляются осложнения в виде частых респираторных заболеваний, воспалительных инфекций органов мочевыделения;
- Стадия компенсации (или терминальная стадия) — наблюдается угасание функций жизненно важных органов человека, в результате чего наступает летальный исход. Клинически эта стадия проявляется симптомами тяжелой интоксикации организма, нарушением функционирования всех органов, неприятным запахом изо рта, желтушностью кожных покровов, развитие неврологических нарушений.
При первом появлении подобных признаков следует немедленно обратиться к врачу урологу.
Чем раньше будет выявлено и проведено лечение почечной недостаточности — тем выше шансы на полное выздоровление пациента.
Острая форма болезни является обратимым состоянием, для лечения которого важно определить причины нарушения работы органа.
Если почечную недостаточность не лечить, у пациента быстро наступает смертельный исход.
Присоединяйтесь к нам в социальных сетях!
Дорогие друзья! Приглашаем вас присоединиться к нашим официальным cообществам в социальных сетях!
- Вконтакте: https://vk.com/centrparasels
- Однокласники: http://ok.ru/parasels
- Facebook: https://www.facebook.com/parasels.ru
Продолжая пользоваться сайтом, вы соглашаетесь с использованием файлов cookie. Подробнее в Политике конфиденциальности
- Онлайн-консультации
- Новости
- Статьи публикации
- Программы
- Стандарты обслуживания
- Обслуживание по ДМС
- Как подготовиться к диагностике
- Рекомендации по подготовке к сдаче анализов
- О Медицинских центрах
- Корпоративным клиентам
- Наши партнеры
- Награды
- Вакансии
- Документы и лицензии
- Юридическая информация
- Политика конфиденциальности
- Расписание
- Запись к врачу
- Горячая линия
- Контакты
- Приложение «Клиника ПАРАЦЕЛЬС»
Московская область,
Сергиев Посад,
проспект Красной Армии, 212-А,
остановка «Фабрика кухня»,
ТЦ «Манифест», 4 этаж
Острая почечная недостаточность
Острая почечная недостаточность – это потенциально обратимое, внезапно наступившее выраженное нарушение или прекращение функции почек. Характерно нарушение всех почечных функций (секреторной, выделительной и фильтрационной), выраженные изменения водно-электролитного баланса, быстро нарастающая азотемия. Диагностика осуществляется по данным клинических и биохимических анализов крови и мочи, а также инструментальных исследований мочевыделительной системы. Лечение зависит от стадии ОПН, включает симптоматическую терапию, методы экстракорпоральной гемокоррекции, поддержание оптимального артериального давления и диуреза.
МКБ-10
Общие сведения
Острая почечная недостаточность – внезапно развивающееся полиэтиологическое состояние, которое характеризуется серьезными нарушениями функции почек и представляет угрозу для жизни пациента. Патология может провоцироваться заболеваниями мочевыделительной системы, нарушениями со стороны сердечно-сосудистой системы, эндогенными и экзогенными токсическими воздействиями, другими факторами. Распространенность патологии составляет 150-200 случаев на 1 млн. населения. Пожилые люди страдают в 5 раз чаще лиц молодого и среднего возраста. В половине случаев ОПН требуется гемодиализ.

Причины
Преренальная (гемодинамическая) острая почечная недостаточность возникает вследствие острого нарушения гемодинамики, может развиваться при состояниях, которые сопровождаются снижением сердечного выброса (при тромбоэмболии легочной артерии, сердечной недостаточности, аритмии, тампонаде сердца, кардиогенном шоке). Нередко причиной становится уменьшение количества внеклеточной жидкости (при диарее, дегидратации, острой кровопотере, ожогах, асците, вызванном циррозом печени). Может формироваться вследствие выраженной вазодилатации при бактериотоксическом или анафилактическом шоке.
Ренальная (паренхиматозная) ОПН провоцируется токсическим или ишемическим поражением почечной паренхимы, реже – воспалительным процессом в почках. Возникает при воздействии на почечную паренхиму удобрений, ядовитых грибов, солей меди, кадмия, урана и ртути. Развивается при бесконтрольном приеме нефротоксичных медикаментов (противоопухолевые препараты, ряд антибиотиков и сульфаниламидов). Рентгенконстрастные вещества и перечисленные препараты, назначенные в обычной дозировке, могут стать причиной ренальной ОПН у больных с нарушением функции почек.
Кроме того, данная форма ОПН наблюдается при циркуляции в крови большого количества миоглобина и гемоглобина (при выраженной макрогемаглобинурии, переливании несовместимой крови, длительном сдавлении тканей при травме, наркотической и алкогольной коме). Реже развитие ренальной ОПН обусловлено воспалительным заболеванием почек.
Постренальная (обструктивная) ОПН формируется при остро возникшей обструкции мочевыводящих путей. Наблюдается при механическом нарушении пассажа мочи при двухсторонней обтурации мочеточников камнями. Реже возникает при опухолях предстательной железы, мочевого пузыря и мочеточников, туберкулезном поражении, уретритах и периуретритах, дистрофических поражениях забрюшинной клетчатки.
При тяжелых сочетанных травмах и обширных хирургических вмешательствах патология вызывается несколькими факторами (шок, сепсис, переливание крови, лечение нефротоксичными препаратами).
Симптомы ОПН
Выделяют четыре фазы острой почечной недостаточности:начальная, олигоанурическая, диуретическая, выздоровления. На начальной стадии состояние пациента определяется основным заболеванием. Клинически эта фаза обычно не выявляется из-за отсутствия характерных симптомов. Циркуляторный коллапс имеет очень малую продолжительность, поэтому проходит незамеченным. Неспецифичные симптомы ОПН (сонливость, тошнота, отсутствие аппетита, слабость) замаскированы проявлениями основного заболевания, травмы или отравления.
На олигоанурической стадии анурия возникает редко. Количество отделяемой мочи – менее 500 мл в сутки. Характерна выраженная протеинурия, азотемия, гиперфосфатемия, гиперкалиемия, гипернатиемия, метаболический ацидоз. Отмечается понос, тошнота, рвота. При отеке легкого вследствие гипергидратации появляется одышка и влажные хрипы. Больной заторможен, сонлив, может впасть в кому. Нередко развивается перикардит, уремический гастроэнтероколит, осложняющийся кровотечениями. Пациент подвержен инфекции вследствие снижения иммунитета. Возможен панкреатит, стоматит паротит, пневмония, сепсис.
Олигоанурическая фаза ОПН развивается в течение первых трех суток после воздействия, обычно длится 10-14 дней. Позднее развитие олигоанурической фазы считается прогностически неблагоприятным признаком. Период олигурии может укорачиваться до нескольких часов или удлиняться до 6-8 недель. Продолжительная олигурия чаще возникает у пожилых пациентов с сопутствующей сосудистой патологией. При продолжительности фазы более месяца необходимо провести дифференциальную диагностику для исключения прогрессирующего гломерулонефрита, почечного васкулита, окклюзии почечной артерии, диффузного некроза коры почек.
Длительность диуретической фазы составляет около двух недель. Суточный диурез постепенно увеличивается и достигает 2-5 литров. Отмечается постепенное восстановление водно-электролитного баланса. Возможна гипокалиемия вследствие значительных потерь калия с мочой. В фазе восстановления происходит дальнейшая нормализация почечных функций, занимающая от 6 месяцев до 1 года.
Осложнения
Выраженность нарушений, характерных для почечной недостаточности (задержка жидкости, азотемия, нарушение водно-электролитного баланса) зависит от состояния катаболизма и наличия олигурии. При тяжелой олигурии отмечается снижение уровня клубочковой фильтрации, существенно уменьшается выделение электролитов, воды и продуктов азотного обмена, что приводит к более выраженным изменениям состава крови.
При олигурии увеличивается риск развития водной и солевой сверхнагрузки. Гиперкалиемия вызвана недостаточным выведением калия при сохраняющемся уровне его высвобождения из тканей. У больных, не страдающих олигурией, уровень калия составляет 0,3-0,5 ммоль/сут. Более выраженная гиперкалиемия у таких пациентов может говорить об экзогенной (переливание крови, лекарственные препараты, наличие в рационе продуктов, богатых калием) или энодгенной (гемолиз, деструкция тканей) калиевой нагрузке.
Первые симптомы гиперкалиемии появляются, когда уровень калия превышает 6,0-6,5 ммоль/л. Больные жалуются на мышечную слабость. В некоторых случаях развивается вялый тетрапарез. Отмечаются изменения ЭКГ. Снижается амплитуда зубцов P, увеличивается интервал P-R, развивается брадикардия. Значительное повышение концентрации калия может вызвать остановку сердца. На первых двух стадиях ОПН наблюдаются гипокальциемия, гиперфосфатемия, слабо выраженная гипермагниемия.
Следствием выраженной азотемии является угнетение эритропоэза. Развивается нормоцитарная нормохромная анемия. Угнетение иммунитета способствует возникновению инфекционных заболеваний у 30-70% пациентов с острой почечной недостаточностью. Присоединение инфекции утяжеляет течение заболевания и нередко становится причиной смерти больного. Выявляется воспаление в области послеоперационных ран, страдает полость рта, дыхательная система, мочевыводящие пути. Частым осложнением ОПН является сепсис.
Отмечается сонливость, спутанность сознания, дезориентация, заторможенность, чередующаяся с периодами возбуждения. Периферическая нейропатия чаще возникает у пожилых пациентов. При ОПН может развиться застойная сердечная недостаточность, аритмия, перикардит, артериальная гипертензия. Больных беспокоит ощущение дискомфорта в брюшной полости, тошнота, рвота, потеря аппетита. В тяжелых случаях наблюдается уремический гастроэнтероколит, часто осложняющийся кровотечениями.
Диагностика
Основным маркером острой почечной недостаточности является повышение калия и азотистых соединений в крови на фоне значительного уменьшения количества выделяемой организмом мочи вплоть до состояния анурии. Количество суточной мочи и концентрационную способность почек оценивают по результатам пробы Зимницкого. Важное значение имеет мониторинг таких показателей биохимии крови, как мочевина, креатинин и электролиты, что позволяет судить о тяжести ОПН и эффективности проводимых лечебных мероприятий.
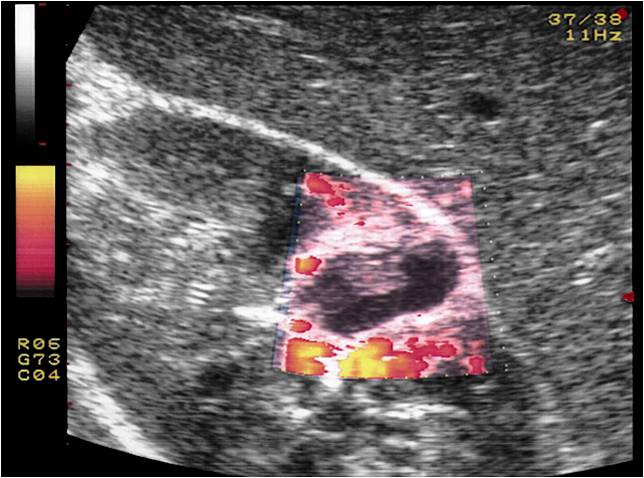
Главной задачей в диагностике ОПН является определение ее формы. Для этого проводится УЗИ почек и сонография мочевого пузыря, которые дают возможность выявить или же исключить обструкцию мочевыводящих путей. В некоторых случаях выполняется двусторонняя катетеризация лоханок. Если при этом оба катетера свободно прошли в лоханки, но выделение мочи по ним не наблюдается, можно с уверенностью исключить постренальную форму ОПН. При необходимости оценить почечный кровоток проводят УЗДГ сосудов почек. Подозрение на канальцевый некроз, острый гломерулонефрит или системное заболевание является показанием для биопсии почки.
Лечение ОПН
В начальной фазе терапия направлена, прежде всего, на устранение причины, которая вызвала нарушение функции почек. При шоке необходимо восполнить объем циркулирующей крови и нормализовать артериальное давление. При отравлении нефротоксинами больным промывают желудок и кишечник. Применение в практической урологии таких современных методов лечения как экстракорпоральная гемокоррекция позволяет быстро очистить организм от токсинов, которые стали причиной развития ОПН. С этой целью проводят гемосорбцию и плазмаферез. При наличии обструкции восстанавливают нормальный пассаж мочи. Для этого осуществляют удаление камней из почек и мочеточников, оперативное устранение стриктур мочеточников и удаление опухолей.
В фазе олигурии для стимуляции диуреза больному назначают фуросемид и осмотические диуретики. Для уменьшения вазоконстрикции почечных сосудов вводят допамин. Определяя объем вводимой жидкости, кроме потерь при мочеиспускании, рвоте и опорожнении кишечника, необходимо учитывать потери при потоотделении и дыхании. Пациента переводят на безбелковую диету, ограничивают поступление калия с пищей. Проводится дренирование ран, удаление участков некроза. При выборе дозы антибиотиков следует учитывать тяжесть поражения почек.
Гемодиализ назначается при повышении уровня мочевины до 24 ммоль/л, калия – до 7 ммоль/л. Показанием к гемодиализу являются симптомы уремии, ацидоз и гипергидратация. В настоящее время для предупреждения осложнений, возникающих вследствие нарушений метаболизма, врачи-нефрологи все чаще проводят ранний и профилактический гемодиализ.
Прогноз и профилактика
Летальность в первую очередь зависит от тяжести патологического состояния, ставшего причиной развития ОПН. На исход заболевания влияет возраст больного, степень нарушения функции почек, наличие осложнений. У выживших пациентов почечные функции восстанавливаются полностью в 35-40% случаев, частично – в 10-15% случаев. 1-3% больных необходим постоянный гемодиализ. Профилактика заключается в своевременном лечении заболеваний и предупреждении состояний, которые могут спровоцировать ОПН.
Почечная недостаточность: симптомы, стадии, лечение
Почечная недостаточность – острое или хроническое заболевание, при котором нарушаются фильтрационная, выделительная и другие функции почек с развитием многочисленных сбоев в работе всего организма. При этом происходит отравление собственными токсичными продуктами обмена веществ, попавшими в кровь – уремия. Патология, особенно при стремительном развитии, может угрожать жизни больного и требует скорейшего лечения.
Распространенность хронической болезни почек во всем мире в среднем составляет 13,4%. В России почечная недостаточность встречается у 36% лиц старше 60 лет и у 16% граждан трудоспособного возраста.
Причины
Хроническая форма заболевания чаще всего развивается как осложнение других патологий. Ранее основной причиной почечной недостаточности считался гломерулонефрит. В настоящее же время ведущее место занимают гипертоническая болезнь и сахарный диабет, приводящие к поражению мелких сосудов, питающих почки, и стойкому нарушению кровообращения в них.
Острая почечная недостаточность (ОПН) более чем в половине случаев связана с травмой или перенесенными операциями на органах малого таза. Развивается она также при неправильном приеме лекарственных препаратов, нарушении работы сердца, кровотечениях и шоке, генерализованной аллергической реакции, обезвоживании, циррозе, отравлении, аутоиммунных и инфекционных болезнях, онкологии, переливании несовместимой крови.
- плохая экология;
- особенности питания;
- мужской пол;
- возраст старше 60 лет;
- избыточный вес;
- вредные привычки – табакокурение, злоупотребление алкоголем;
- генетическая предрасположенность;
- прием некоторых медикаментов;
- инфекционные и паразитарные поражения;
- хронические заболевания сердечно-сосудистой (в том числе – повышенное артериальное давление), мочевыделительной и эндокринной систем;
- нарушение жирового обмена, дислипидемия, гиперхолестеринемия, метаболический синдром.
Симптомы почечной недостаточности
Почки не только очищают кровь от токсинов и выводят их из организма, но также регулируют водно-солевой баланс, контролируют уровень артериального давления, тонус сосудов, концентрацию гемоглобина, помогают в сохранении здоровья опорно-двигательного аппарата и сердца. Учитывая такое многообразие функций органа, почечная недостаточность проявляется многочисленными симптомами, выраженность которых зависит от стадии и формы заболевания.
При остром повреждении почек на начальной стадии имеются лишь проявления основного заболевания. Далее следует самая тяжелая, олигурическая стадия, продолжительностью до 3-х недель, со снижением суточного объема мочи менее 500 мл. Первым признаком болезни становится резкое уменьшение или прекращение мочеиспускания.
Состояние часто обратимо (если обратимо основное заболевание или состояние, приведшее к ОПН) и при правильном лечении переходит в полиурическую стадию почечной недостаточности с восстановлением объема мочи. При этом самочувствие пациента нормализуется, но может развиваться обезвоживание организма и присоединиться инфекция. Стадия полного восстановления продолжается от шести месяцев до года. При выраженных нарушениях состояние переходит в хроническую форму.
Хроническая почечная недостаточность (ХПН) развивается медленно, в течение нескольких месяцев и даже лет, и приводит к стойким изменениям в органе. На начальном этапе специфических симптомов обычно не бывает, но иногда человек может заметить снижение объема выделяемой мочи. Либо единственным проявлением патологии может быть никтурия – частое ночное мочеиспускание.
- апатия, общая слабость;
- жажда;
- неприятный вкус во рту;
- расстройство сна;
- ухудшение памяти;
- тошнота.
Осложнения
Болезнь осложняется появлением артериальной гипертензии, анемии, перикардита, аритмии и сердечной недостаточности, остеопороза, подагры, энцефалопатии, язвенной болезни желудка и двенадцатиперстной кишки, атеросклероза сосудов с развитием инфаркта и инсульта, синдрома беспокойных ног.
У детей почечная недостаточность приводит к задержке роста костной ткани.
Развитие почечной недостаточности у женщин во время беременности сопряжено с невынашиванием плода или формированием у него врожденных пороков.
Без лечения ХПН может закончиться смертью пациента от сердечно-сосудистых осложнений или уремической комы.
Диагностика
При первичном обследовании врач собирает анамнез заболевания, уточняя жалобы и давность симптомов. Далее проводятся осмотр кожных покровов, пальпация и поколачивание пальцами поясничной области.
-
. Метод позволяет установить причину заболевания. Примесь крови, наличие эритроцитов в биоматериале свидетельствуют о мочекаменной болезни, гломерулонефрите, инфекции, новообразовании или травме. Лейкоциты указывают на инфекционный либо аутоиммунный процесс. Также может снижаться плотность мочи, присутствовать белок и восковидные цилиндры в ней. . Повышение лейкоцитов и СОЭ говорит об инфекционном процессе, а уменьшение количества эритроцитов и гемоглобина в крови свидетельствует о сопутствующей почечной недостаточности анемии. . Увеличение в сывороточной крови мочевины и креатинина служит основным признаком почечной недостаточности. Эти вещества образуются в процессе распада белков и могут выводиться из организма исключительно с мочой. Прогрессирующий рост концентрации креатинина является главным диагностическим критерием тяжести заболевания. Сахарный диабет – одна из наиболее частых причин ХПН, однако и без эндокринных заболеваний при дисфункции почек есть склонность к умеренному повышению глюкозы в крови. Значительное увеличение уровня калия сопровождает выраженное нарушение функции почек, а высокая концентрация мочевой кислоты характерна для подагры и может привести к развитию мочекаменной болезни. Также в анализах крови при почечной недостаточности часто снижены альбумин, кальций, повышены триглицериды, щелочная фосфатаза, фосфор и холестерин.
- Биопсия почек. В сложных диагностических случаях может осуществляться забор небольшой части почечной ткани, которая подвергается последующему осмотру через микроскоп. Метод позволяет обнаружить характерные гистологические признаки ХПН – замещение клубочков почек рубцовой тканью.
- Ультразвуковое исследование органов малого таза. Важное место в диагностике почечной недостаточности занимает УЗИ почек. При ХПН отмечается их уменьшение (сморщивание) вместе с истончением наружного слоя. Также метод применяется для обнаружения новообразований, камней или кист.
- Компьютерная и магнитно-резонансная томография брюшной полости. Более точный способ визуализации опухолей, кист и конкрементов размером даже менее 5 мм.
Лечение почечной недостаточности
Обязательно проводятся диагностика и лечение патологии, послужившей причиной почечной недостаточности, а также устранение факторов риска.
- Ограничение потребления жидкости.
- Отказ от приема ряда медикаментов.
- Коррекция питания. Диета при почечной недостаточности предполагает ограничение продуктов и напитков с повышенным содержанием натрия, фосфора, калия. Это поваренная соль, молочные продукты, печень, бобовые, орехи. Количество потребляемого белка также строго дозируется.
При выраженном или длительном нарушении фильтрационной функции почек пациенту показано аппаратное очищение крови – гемодиализ. Процедура проводится регулярно и позволяет убрать из организма токсичные вещества. Альтернативой выступает перитонеальный диализ, при котором в брюшную полость вводится с последующим удалением специальный раствор, забирающий на себя вредные вещества.
В случае тяжелого течения хронической почечной недостаточности выполняется операция по трансплантации почки. После пересадки проводится курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжения донорской ткани.
Почечная недостаточность
Почечная недостаточность – это патологическое состояние, при котором частично или полностью утрачивается способность почек образовывать и/или выделять мочу, и, как следствие, развиваются серьезные нарушения водно-солевого, кислотно-щелочного и осмотического гомеостаза организма, которые приводят к вторичному повреждению всех систем организма. По клиническому течению различают острую и хроническую почечную недостаточность.
Острая почечная недостаточность
Острая почечная недостаточность развивается внезапно, как следствие острого (но чаще всего обратимого) поражения тканей почек, и характеризуется резким падением количества выделяемой мочи (олигурия) до полного ее отсутствия (анурия).
Причины острой почечной недостаточности
- нарушение почечной гемодинамики (шок, коллапс и др.);
- экзогенные интоксикации (яды, применяемые в народном хозяйстве и быту, укусы ядовитых змей и насекомых, лекарственные препараты);
- инфекционные болезни (геморрагическая лихорадка с почечным синдромом и лептоспироз);
- острые заболевания почек (острый гломерулонефрит и острый пиелонефрит);
- обструкция мочевых путей (острое нарушение оттока мочи);
- аренальное состояние (травма или удаление единственной почки).
Симптомы острой почечной недостаточности
- небольшое количество мочи (олигурия);
- полное отсутствие (анурия).
Состояние пациента ухудшается, это сопровождается тошнотой, рвотой, поносом, отсутствием аппетита, Возникают отеки конечностей, увеличивается в объеме печень. Больной может быть заторможен или наоборот наступает возбуждение.
В клиническом течении острой почечной недостаточности различают несколько стадий:
I стадия – начальная (симптоматика, обусловленная прямым воздействием причины, вызвавшей острую почечную недостаточность), длится от момента воздействия основной причины до первых симптомов со стороны почек — имеет различную продолжительность (от нескольких часов до нескольких дней). Может появится интоксикация (бледность, тошнота, боли в животе);
II стадия – олигоанурическая (основной признак – олигурия или полная анурия, также характерно тяжелое общее состояние больного, возникновение и бурное накопление в крови мочевины и других конечных продуктов обмена веществ белков, вызывающее самоотравление организма, проявляющееся заторможенностью, адинамией, сонливостью, поносом, артериальной гипертонией, тахикардией, отеками тела, анемией, печеночной недостаточностью, причем одним из характерных признаков являются прогрессивно нарастающая азотемия – повышенное содержание в крови азотистых (белковых) продуктов обмена и тяжелая интоксикация организма);
III стадия – восстановительная:
фаза раннего диуреза – клиника такая же, как и во II стадии;
фаза полиурии (увеличенное образование мочи) и восстановления концентрационной способности почек – нормализуются почечные функции, восстанавливаются функции дыхательной и сердечно-сосудистой систем, пищеварительного канала, аппарата опоры и движения, ЦНС; стадия продолжается около двух недель;
IV стадия – выздоровление – анатомо-функциональное восстановление почечной деятельности до исходных параметров. Может затянуться на много месяцев, иногда требуется до одного года.
Хроническая почечная недостаточность
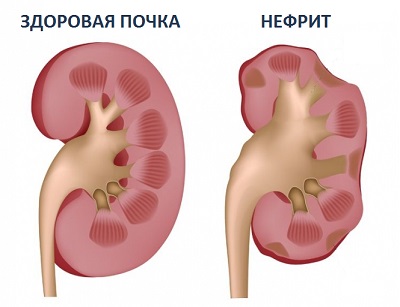
Хроническая почечная недостаточность – это постепенное снижение функции почек до ее полного исчезновения, вызванное постепенной гибелью почечной ткани в результате хронического заболевания почек, постепенному замещению почечной ткани соединительной тканью и сморщиванию почки.
Хроническая почечная недостаточность возникает у 200-500 из одного миллиона человек. В настоящее время количество больных хронической почечной недостаточностью увеличивается ежегодно на 10-12%.
Причины возникновения хронической почечной недостаточности
Причинами возникновения хронической почечной недостаточности могут стать различные заболевания, которые приводят к поражению почечных клубочков. Это:
заболевания почек – хронический гломерулонефрит, хронический пиелонефрит;
болезни обмена веществ – сахарный диабет, подагра, амилоидоз;
врожденные заболевания почек – поликистоз, недоразвитие почек, врожденные сужения почечных артерий;
ревматические заболевания – системная красная волчанка, склеродермия, геморрагические васкулиты;
заболевания сосудов – артериальная гипертензия, заболевания, приводящие к нарушению почечного кровотока;
заболевания, приводящие к нарушению оттока мочи из почек – мочекаменная болезнь, гидронефроз, опухоли, приводящие к постепенному сдавлению мочевыводящих путей. Чаще всего причинами хронической почечной недостаточности бывают хронический гломерулонефрит, хронический пиелонефрит, сахарный диабет и врожденные аномалии развития почек.
Симптомы хронической почечной недостаточности
Выделяют четыре стадии хронической почечной недостаточности.
1) Латентная стадия. В этой стадии пациент может не предъявлять жалоб или же возникают утомляемость при физической нагрузке, слабость, появляющаяся к вечеру, сухость во рту. При биохимическом исследовании крови выявляют небольшие нарушения электролитного состава крови, иногда белок в моче.
2) Компенсированная стадия. В этой стадии жалобы больных те же, но возникают они чаще. Сопровождается это увеличением выделения мочи до 2,5 литров в сутки. Обнаруживаются изменения в биохимических показателях крови и в анализах мочи.
3) Интермиттирующая стадия. Работа почек еще сильнее уменьшается. Возникает стойкое повышение в крови продуктов азотистого обмена (обмена белка) – повышение уровня мочевины, креатинина. У пациента возникает общая слабость, быстрая утомляемость, жажда, сухость во рту, аппетит резко снижается, отмечают неприятный вкус во рту, появляются тошнота и рвота. Кожа приобретает желтоватый оттенок, становится сухой, дряблой. Мышцы теряют тонус, наблюдаются мелкие подергивания мышц, тремор пальцев и кистей. Иногда появляются боли в костях и суставах. У больного могут значительно тяжелее протекать обычные респираторные заболевания, ангины, фарингиты. В эту стадию могут быть выражены периоды улучшения и ухудшения в состоянии пациента. Консервативная (без хирургического вмешательства) терапия дает возможность регулировать гомеостаз, и общее состояние больного нередко позволяет ему еще работать, но увеличение физической нагрузки, психическое напряжение, погрешности в диете, ограничение питья, инфекция, операция могут привести к ухудшению функции почек и усугублению симптомов.
4) Терминальная (конечная) стадия. Для этой стадии характерны эмоциональная лабильность (апатия сменяется возбуждением), нарушение ночного сна, сонливость днем, заторможенность и неадекватность поведения. Лицо одутловатое, серо-желтого цвета, кожный зуд, на коже есть расчесы, волосы тусклые, ломкие. Нарастает дистрофия, характерна гипотермия (пониженная температура тела). Аппетита нет. Голос хриплый. Изо рта ощущается аммиачный запах. Возникает афтозный стоматит. Язык обложен, живот вздут, часто повторяются рвота, срыгивания. Нередко – понос, стул зловонный, темного цвета. Фильтрационная способность почек падает до минимума. Больной может чувствовать себя удовлетворительно на протяжении нескольких лет, но в эту стадию в крови постоянно повышено количество мочевины, креатинина, мочевой кислоты, нарушен электролитный состав крови. Все это вызывает уремическую интоксикацию или уремию (уремия – моча в крови). Количество выделяемой мочи в сутки уменьшается до полного ее отсутствия. Поражаются другие органы. Возникает дистрофия сердечной мышцы, перикардит, недостаточность кровообращения, отек легких. Нарушения со стороны нервной системы проявляются симптомами энцефалопатии (нарушение сна, памяти, настроения, возникновением депрессивных состояний). Нарушается выработка гормонов, возникают изменения в свертывающей системе крови, нарушается иммунитет. Все эти изменения носят необратимый характер. Азотистые продукты обмена выделяются с потом, и от больного постоянно пахнет мочой.
Профилактика почечной недостаточности
Профилактика острой почечной недостаточности сводится к предотвращению причин, вызывающих ее.
Профилактика хронической почечной недостаточности сводится к лечению таких хронических заболеваний как: пиелонефрит , гломерулонефрит, мочекаменная болезнь .
Прогноз
При своевременном и правильном применении адекватных методов лечения большинство больных с острой почечной недостаточностью выздоравливают и возвращаются к нормальной жизни.
Острая почечная недостаточность обратима: почки в отличие от большинства органов способны восстанавливать полностью утраченную функцию. Вместе с тем острая почечная недостаточность – это крайне тяжелое осложнение множества заболеваний, нередко предвещающее смерть.
Однако у части больных снижение клубочковой фильтрации и концентрационной способности почек остается, а у некоторых почечная недостаточность принимает хроническое течение, важную роль при этом играет присоединившийся пиелонефрит.
В запущенных случаях смерть при острой почечной недостаточности чаще всего наступает от уремической комы, нарушений гемодинамики и сепсиса.
Хроническую почечную недостаточность нужно контролировать и начинать лечение на ранних стадиях болезни, иначе она может привести к полной утрате почечных функций и потребовать пересадки почки.
Что можете сделать Вы?
Основная задача пациента вовремя заметить изменения, которые происходят с ним как со стороны общего самочувствия, так и со стороны количества мочи, и обратиться к врачу за помощью. Больные, у которых подтвержден диагноз пиелонефрита, гломерулонефрита, врожденных аномалий почки, системного заболевания, регулярно должны наблюдаться у нефролога.
И, конечно, нужно строго соблюдать назначения врача.
Что может сделать врач?
Врач определит в первую очередь причину, вызвавшую почечную недостаточность и стадию заболевания. После чего будет предприняты все необходимые меры по лечению и уходу за больным.
Лечение острой почечной недостаточности направлено в первую очередь на устранение причины, которая вызывает данное состояние. Применимы меры по борьбе с шоком, обезвоживанием, гемолизом, интоксикацией и пр. Больных с острой почечной недостаточностью переводят в реанимационное отделение, где им оказывается необходимая помощь.
Лечение хронической почечной недостаточности неотделимо от лечения заболевания почек, которое привело к почечной недостаточности.
Почечная недостаточность
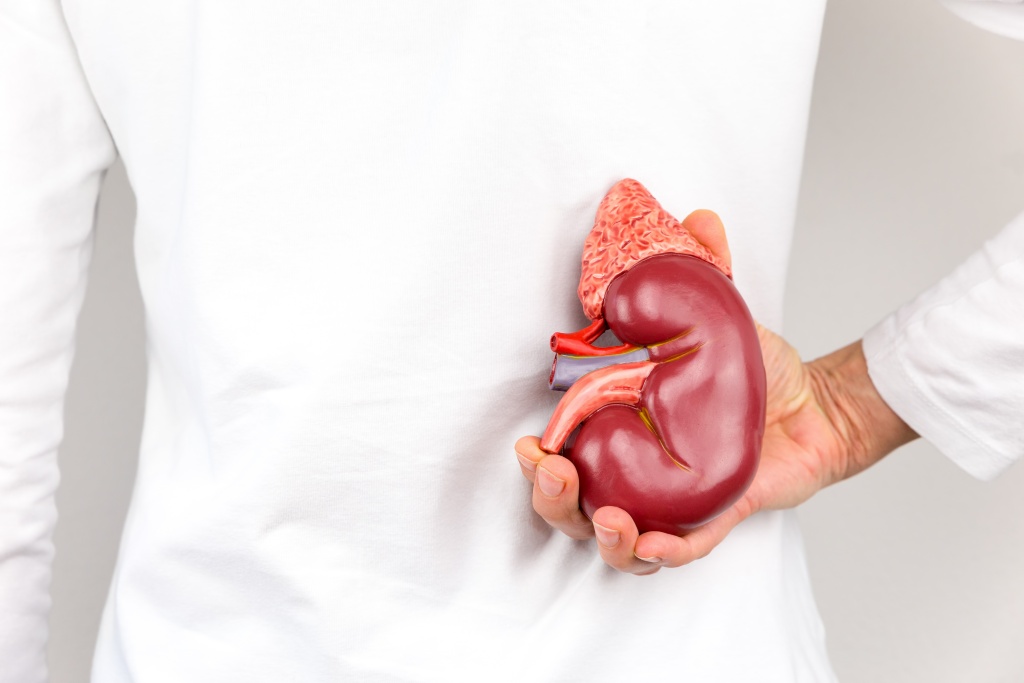
Почечная недостаточность – это урологическое заболевание, для которого характерно нарушение или полное угасание функций почек: выделительной, метаболической, эндокринной, фильтрационной. Различают острую и хроническую почечную недостаточность. На раннем этапе симптомы заболевания неспецифические — повышенная утомляемость, ощущение сухости во рту, слабость. Далее присоединяется диарея, рвота, расстройства мочевыделения, отеки. Диагноз подтверждают на основании данных биохимического анализа крови и мочи, УЗИ органов мочевыделения, биопсии почек. Лечение преимущественно консервативное. Заболевание представляет опасность для жизни. На его исход влияет возраст пациента, наличие осложнений, степень дисфункции.
Общее понятие
Почки — парные органы мочевыделительной системы, которые поддерживают кислотно-щелочное равновесие, выводят из организма токсические вещества. При снижении функций почек конечные продукты обмена веществ накапливаются в крови, тем самым нарушают равновесие кислот и оснований, разрушают клетки. Возникает риск интоксикации, возможна даже гибель организма.
Деятельность почек также обеспечивает процессы кроветворения, обмена веществ, стимулирует выработку некоторых гормонов. В почках завершается формирование активной формы витамина Д, ответственного за состояние скелетно-мышечной системы. Поэтому, какие-либо изменения в работе почек негативно отражаются на функционировании всего организма, служат фоном для развития различных заболеваний и состояний.
Виды и стадии почечной недостаточности
Различают острую (ОПН) и хроническую почечную недостаточность (ХПН). Для острой формы характерны обратимые нарушения функций органа без утраты нефронов (клеток органа). При хронической форме происходит полное угасание почечных функций, постепенная гибель нефронов. Хроническую почечную недостаточность определяют в случае, если критерии повреждения сохраняются в течение трех и более месяцев.
Справка! Синонимичные названия острой почечной недостаточности — фульминантная, сверхострая или подострая. Все они описывают стремительное прекращение функций ранее здоровой почки.
По причинам и механизму возникновения острую почечную недостаточность условно делят на три категории:
Преренальную. Возникает на фоне нарушения оттока крови, обезвоживания, закупорки легочных артерий, сердечной недостаточности, острой кровопотери, аритмии.
Ренальную (паренхиматозную). В качестве провоцирующих факторов рассматривают токсическое и воспалительное повреждение паренхимы (ткани, в которой расположены нефроны). Причиной могут быть грибы, вирусы, бактерии, противоопухолевые препараты, некоторые антибиотики, контрастные вещества рентгенологического исследования.
Постренальную (обструктивную). Последствие нарушения оттока мочи. Наблюдается при камнях в почках, мочеточниках, опухолях предстательной железы, воспалении мочеиспускательного канала.
Выделяют четыре фазы острой почечной недостаточности:
Начальная. Протекает без выраженных симптомов. Неспецифические проявления — сонливость, слабость, утрата аппетита.
Олигоанурическая. Количество суточной мочи менее 500 мл. В моче повышенная концентрация белка до 150 мг в сутки и выше. Присоединяется тошнота, рвота, влажные хрипы и одышка. Возможно поражение органов пищеварения и сердечно-сосудистой системы. Продолжительность олигоанурической стадии от 10 до 14 дней.
Диуретическая. Суточный объем мочи постепенно увеличивается до 2–5 л. Водно-электролитный баланс восстанавливается на протяжении 5–10 дней.
Стадия выздоровления. Нормализация функций почек длится от 6 месяцев до года.
Хроническая почечная недостаточность в развитии проходит тоже четыре стадии:
Латентная. Клинически не проявляется. Болезнь обнаруживают по результатам анализа крови и мочи. Скорость клубочковой фильтрации снижена до 50–60 мл/мин.
Компенсированная. Предвестники заболевания — сухость во рту, слабость, недомогание. В моче и крови увеличена концентрация креатина и мочевины. Клубочковую фильтрацию определяют на уровне 49–30 мл/мин.
Интермиттирующая. Характерна разнообразная клиническая симптоматика, которая нарастает по мере снижения функций почек. Появляются осложнения со стороны разных органов и систем. Скорость клубочковой фильтрации 29–15 мл/мин. Уровень креатинина стабильно высокий, нарушен кислотно-щелочной баланс в организме (ацидоз).
Терминальная. Характеризуется грубым расстройством кислотно-щелочного и водно-солевого баланса, отечностью. Почка прекращает выделять мочу. Общее состояние утяжеляет формирование сердечной недостаточности, застойные процессы в легких и печени.
С учетом степени дисфункции почек выделяют тотальную почечную недостаточность — полное прекращение всех функций органа, и парциальную — ограничение некоторых функций.
Причины почечной недостаточности
Все причины почечной недостаточности разделяют на преренальные, ренальные, постренальные и врожденные заболевания почек.
Преренальная почечная недостаточность возникает вследствие нарушения оттока крови, уменьшения объема циркулирующей крови или снижения сердечного выброса. Это бывает при закупорке легочной артерии, кровотечениях, сердечной недостаточности, аритмии, гипоксии. Здоровая почка перестает в достаточном объеме выделять мочу, если уменьшается количество внутриклеточной жидкости при обезвоживании, рвоте, диарее, циррозе печени, ожогах.
Ренальная или паренхиматозная почечная недостаточность вызвана ишемическим и токсическим поражением паренхимы почек, реже — воспалением и сосудистыми патологиями. На состоянии и функции почек негативно сказываются контрастные рентгенологические вещества, бесконтрольный прием противоопухолевых и нестероидных противовоспалительных препаратов, некоторых антибиотиков. Риск развития патологии возникает при переливании несовместимой крови, наркотической и алкогольной коме, длительном сдавлении тканей при травме.
Постренальная или обструктивная почечная недостаточность формируется в условиях обструкции (непроходимости) мочевыводящих путей. Нарушения оттока мочи возможны в любом отделе мочевыделительной системы: мочеиспускательном канале, мочеточнике, шейке мочевого пузыря.
Наиболее частая причина почечной недостаточности среди младенческого и раннего детского возраста это врожденные заболевания почек: наследственная непроходимость мочевыводящих путей, дисфункция почечных канальцев. Среди пороков развития преобладает: мегауретер (расширение и удлинение мочеточника), поликистоз, отсутствие или недоразвитие органа.
Благоприятным фоном для формирования почечной недостаточности у взрослых определяют ожирение, курение, несбалансированное питание, злоупотребление алкоголем. В группе риска лица пожилого возраста, с сахарным диабетом и заболеваниями предстательной железы.
Справка! При повсеместном распространении, у лиц молодого и среднего возраста почечная недостаточность встречается в пять раз чаще.
Формированию хронической почечной недостаточности предшествует хронический гломерулонефрит, амилоидоз почки (отложение в почечной ткани гликопротеидного вещества — амилоида, который нарушает функции почек), поликистоз почек (образование в паренхиме органа мелких множественных кист).
Симптомы почечной недостаточности
Клиническая картина зависит от давности и степени нарушения почечной функции. ОПН возникает внезапно, развивается стремительно и проявляется многосимптомным комплексом:
сухостью во рту,
ощущением нехватки воздуха,
глубоким тяжелым дыханием,
Обычно симптомы сохраняются в течение первых трех дней, после чего наступает олигоанурическая фаза. Для нее характерно уменьшение объема мочи от 500 до 50 мл в сутки (анурия), диарея, тошнота, рвота. Возможно развитие перикардита (воспаления сердечной сумки), гастроэнтероколита (воспаления желудка, тонкого и толстого кишечника), сепсиса, пневмонии. Период олигурии длится от нескольких часов до 6–8 недель.
При благоприятном исходе почечные функции постепенно нормализуются, увеличивается количество отделяемой почками мочи, восстанавливается водно-солевой баланс.
При некорректном лечении или его отсутствии болезнь прогрессирует, переходит в хроническую форму. На начальных стадиях наступает мнимое выздоровление, общее состояние стабилизируется. Пациенты с латентной стадией не предъявляют никаких жалоб. Иногда ощущают недомогание, слабость, снижение работоспособности.
По мере нарушения функций почек и гибели нефронов, появляются первые симптомы ХПН:
сухая и бледная кожа,
беспричинное снижение веса,
дрожание кистей и пальцев рук.
Из-за накопления в крови токсических веществ возникает тошнота, рвота, неприятный запах аммиака изо рта, понос. Стул темный со зловонным запахом. Характерна резкая смена психологического состояния, снижение температуры тела ниже 35 градусов, образование эрозий на слизистой оболочки полости рта (стоматит).
Другие признаки хронической почечной недостаточности зависят от сопутствующего заболевания или органа, который был вовлечен в патологический процесс. При прогрессировании почечной дисфункции возможны желудочно-кишечные кровотечения, сердечно-сосудистые проявления (боль в сердце, одышка, синюшность кожи), неврологические нарушения (шум в голове, снижение внимания, онемение языка, зрительные расстройства).
Осложнения почечной недостаточности
Неконтролируемая ОПН приводит к полному необратимому угасанию функций органа, увеличению концентрации калия в крови (гиперкалиемии). Аккумуляция калия в больших дозах может вызвать остановку сердца.
У 50% пациентов острая почечная недостаточность нарушает иммунную защиту, организм становится уязвимым к различного рода инфекциям. Присоединение инфекции утяжеляет течение основной патологии и ухудшает прогноз. Инфекция — одна из наиболее частых причин смерти пациентов с терминальной почечной недостаточностью.
В структуре осложнений ОПН часто определяют сепсис, сердечную недостаточность, воспаление наружной оболочки сердца (перикардит). Страдает также дыхательная и нервная система, ротовая полость. Со стороны опорно-двигательной системы возможно снижение плотности костей. Это проявляется частыми переломами, артритами, ущемлением позвонков, постоянными мышечными и суставными болями.
Полная гибель нефронов при ХПН представляет угрозу жизни, увеличивает риск возникновения осложнений, как отек легких, энцефалопатия (поражение головного мозга), гастроэнтероколит (воспаление желудка), уремическая кома.
Диагностика почечной недостаточности
При подозрении на развитие почечной недостаточности пациенту необходима консультация нефролога. При внешнем осмотре специалист оценивает состояние кожи, наличие аммиачного запаха, дрожание конечностей, собирает анамнез и анализирует жалобы пациента.
Для подтверждения или исключения дисфункции почек проводят ряд исследований:
Общий клинический анализ мочи. Дает информацию о дневном и ночном объеме мочи, ее пенистости, кислотности. Анализ информативен в рамках диагностики сахарного диабета, патологий органов мочевыделительной и половой системы. При почечной недостаточности в моче обнаруживают белок и эритроциты.
Биохимия крови. Определяет снижение фильтрационной и выделительной функции почек, концентрацию мочевой кислоты, калия, кальция, мочевины, креатинина, по содержанию которых можно судить о функциональном состоянии органа.
Проба Зимницкого. Оценивает способность почек к концентрации мочи. Анализ по Нечипоренко исключает воспалительные процессы.
Для выявления структурных изменений органов мочевыделительной системы и новообразований назначают аппаратные методы исследования: УЗИ, рентгенографию, компьютерную и магнитно-резонансную томографию. Чтобы оценить скорость кровотока в почках выполняют ультразвуковое сканирование сосудов. При подозрении на системное заболевание или недостаточной информативности других исследований необходима биопсия почки.
Справка! Диагноз «почечная недостаточность» подтверждают при дисфункции обеих почек. Если поражена одна почка, то второй здоровый орган выполняет функции в полном объеме. По субъективным ощущениям и лабораторным показателям человек здоров.
Лечение почечной недостаточности
Тактика лечения зависит от общего состояния пациента, и направлена на устранение причин и заболеваний, которые привели к снижению почечных функций:
при острой кровопотере восполняют объем циркулирующей крови путем переливания;
чтобы уменьшить сердечную нагрузку назначают нитроглицерин, антиаритмические средства;
для коррекции анемии используют препараты эритропоэтина (один из гормонов почек);
витамин D профилактирует почечную остеодистрофию (изменение морфологии костей у пациентов с хронической почечной недостаточностью);
при интоксикации промывают желудок, внутривенно вводят хлорид натрия для восстановления водно-солевого равновесия;
злокачественные новообразования иссекают хирургическим способом, после чего назначают иммунотерапию, лучевую и химиотерапию;
при затруднении оттока мочи удаляют камни из почек и мочеточников;
курсы антибактериальных препаратов необходимы при половых инфекциях, воспалительном поражении органов мочевыделительной системы;
наличие сахарного диабета требует приема инсулина, постоянного контроля уровня глюкозы.
Для уменьшения концентрации в крови токсинов, гормонов, липидов и белков назначают гемосорбцию и плазмаферез. Через периферическую вену забирают кровь, фильтруют от вредных веществ, и потом очищенную кровь вводят обратно пациенту. Количество и частоту процедур определяет нефролог в случае конкретного пациента.
Почечная недостаточность с выраженной олигурией и ацидозом — показание к гемодиализу. Это очищение крови с помощью аппарата «искусственной почки».
При обильной потере внутриклеточной жидкости во время рвоты, диареи рекомендована диета для восстановления водно-солевого баланса:
ограничить количество поваренной соли до 5 г в сутки;
исключить из рациона копчености, консервы, соленья, жирные сорта мяса, концентрированные бульоны,
противопоказаны продукты, богатые калием — бананы, сухофрукты, виноград, грибы, шоколад;
в достаточном количестве употреблять полиненасыщенные жиры и углеводы.
Если пациент находится в тяжелом состоянии, потребность в энергии и питательных веществах восполняют с помощью растворов глюкозы и специальных препаратов для внутривенного питания.
При тяжелой ХПН, не поддающейся консервативной терапии, необходима трансплантация почки.
Исход острой и хронической почечной недостаточности определяет тяжесть основного заболевания, которое привело к дисфункции органа. При своевременном обращении и грамотной коррекции нарушений у 50% пациентов почечные функции восстанавливаются в полном объеме, у 10–15% — частично, и только 1–5% нуждаются в постоянном очищении крови или трансплантации органа.
Профилактика почечной недостаточности
Профилактика почечной недостаточности заключается в раннем выявлении провоцирующих заболеваний, ограничении факторов риска, укреплении иммунитета, соблюдении норм здорового образа жизни.
Острая и хроническая почечная недостаточность
Каждый орган в организме человека выполняет свои функции. Почки ответственны за выведение шлаков, образующихся в процессе жизнедеятельности организма, устранение токсинов, попадающих в него с пищей и лекарствами, освобождение его от избытка жидкости, очистку крови, формирование гемоглобина, регуляцию фосфорно-кальциевого обмена. При почечной недостаточности орган не справляется либо с одной, либо со всеми этими функциями. Заболевание может принимать различные формы. Почечная недостаточность бывает острой и хронической.
Острая почечная недостаточность
Острая недостаточность изредка переходит в хроническую, наоборот же не бывает никогда. Острую почечную недостаточность вызывают инфекции, обезвоживание организма в экстремальных условиях, а также отравления, возникающие, как правило, при передозировке медикаментов. Особенно велик риск этого заболевания у детей, которым для возникновения острой почечной недостаточности бывает довольно, например, потихоньку от взрослых наглотаться вкусных витаминов или попробовать непрожаренного мяса либо еще чего недозволенного.
Внешние признаки острой почечной недостаточности:
- тошнота и рвота,
- иногда понос (эти симптомы характерны в основном вследствие пищевых инфекций и отравлений)
- примесь крови в моче
- полное прекращение выделения мочи.
Последний признак особенно опасен, поскольку при этом резко повышается давление, начинается отек легких, затем отек мозга, возможно и кровоизлияние в мозг. Однако, несмотря на столь опасные симптомы, при острой почечной недостаточности возможно полное(!) выздоровление, если своевременно оказана медицинская помощь. Это происходит благодаря аппарату искусственной почки (аппарату гемодиализа), который можно считать величайшим медицинским изобретением.
Хроническая почечная недостаточность
А вот от хронической почечной недостаточности люди скоропостижно не погибают — и могут жить с ней годами. Но здесь, увы, и полного излечения не бывает. И если острая почечная недостаточность вызывается экстремальными факторами и проявляет себя внезапно, то хроническая, как правило, представляет собой осложнение ряда заболеваний, провоцирующих постепенное угасание функции почек (например, пиелонефрит).
При инфекционных почечных заболеваниях, к сожалению, не бывает так, что одна почка абсолютно здорова, а другая абсолютно не работает. И напротив, если у человека удалена одна почка в силу врожденной аномалии или травмы, он чувствует себя точно так же, как и при обеих здоровых почках — оставшаяся работает за двоих. Болезни почек плохо поддаются самодиагностике. Боль в почках и боли в спине (радикулит, остеохондроз) поразительно схожи, и тут без специальной аппаратуры не разберется даже врач. Исключение составляют боли при камнях в почке, когда человек буквально лезет на стену, и это уже ни с чем не спутаешь. При аномалиях развития почки могут вообще не болеть. Что касается таких общеизвестных признаков больных почек, как синяки под глазами, то с выводами спешить нельзя. Отечность по утрам и синяки под глазами вызываются нарушением работы кровеносных сосудов, а это происходит при множестве заболеваний. Вообще первый шаг диагностики — многофакторный анализ мочи.
Несколько слов о диете для людей с хронической почечной недостаточностью. Главное правило общеизвестно: ограничивать пищу, богатую белком (мясо, рыбу). Но при этом она должна содержать кальций, который есть, например, в кисломолочных продуктах. Иначе в организме нарушается фосфорно-кальциевый баланс и происходит размягчение костей. (У детей искривляются ноги, у взрослых долго не заживают переломы.)
Существует несколько мифов, касающихся диеты при заболевании почек.
- Первый миф — о вреде чая и кофе. Действительно, при больных почках в моче часто резко увеличивается содержание оксалатов — солей щавелевой кислоты, которая также в большом количестве содержится в чае и кофе. Поэтому оксалаты в анализе мочи свидетельствуют либо о том, что у человека больные почки, либо о том, что он пьет чай и кофе (а кто их не пьет?). Таким образом, путают причину и следствие, запрещая кофе и чай.
- Второй миф — о вреде соли. Почти все реакции в организме — от передачи микроэлементов клеткам тканей до проведения нервных импульсов — основаны на так называемой калиево-натриевой связи. При почечной недостаточности происходит нарушение обратного всасывания натрия в кровь, и его потери с мочой часто бывают чрезмерны. Это проявляется в тех же симптомах, что и при излишках соли, — отеках. Пищевая же соль, состоящая из натрия и хлора, восстанавливает содержание в организме натрия, так что вреден не только избыток соли в пище, но и ее нехватка. Чтобы определить, сколько соли нужно организму, проводят анализ на содержание натрия в моче и крови.
- Миф третий. Далеко не так полезна для почек, как это обычно думают, минеральная вода. Необходимого количества натрия и кальция она все равно не содержит, а некоторые находящиеся в ней соли губительны для почек.
И, наконец, вечный вопрос — о вреде алкоголя. Это уже не миф. Коньяк, водка и особенно пиво являются мощнейшими диуретиками (мочегонными средствами). Создается эффект почечной недостаточности, вызванный обезвоживанием организма и, кроме того, ткани теряют натрий. Это известный многим похмельный синдром. Так что употреблять алкоголь не рекомендуется.