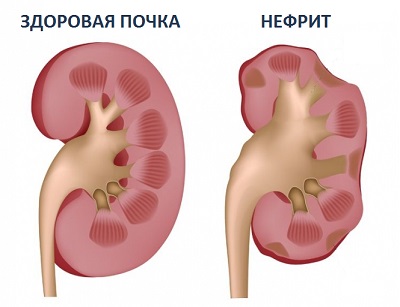
Нефрит
Воспалительный процесс в почках может иметь вялотекущий характер и практически не проявлять себя, но чаще о патологии свидетельствует целый набор характерных симптомов. Болезнь получила название «нефрит», различные виды которого сегодня детально изучены и описаны в медицинской литературе. Воспаление может затронуть ткани одной или обеих почек, что уточняется в процессе диагностики. Практический опыт лечения болезни «нефрит» позволяет рассчитывать на стойкие и продолжительные результаты. Особенно если пациент своевременно обратится за медицинской помощью и будет строго выполнять предписания специалиста.
Виды нефритов
В зависимости от локализации воспалительного процесса различают:
- Гломерулонефрит – воспаление в области почечных клубочков. Заболевание носит аутоиммунный характер.
- Пиелонефрит, или нефрит почек – поражение почечной ткани и лоханок.
- Наследственный нефрит – заболевание, первые симптомы которого обнаруживаются в детском возрасте.
- Интерстициальный нефрит – воспаление в области почечных канальцев, вследствие чего нарушается проводящая функция почек.
- Лучевой нефрит – воспалительный процесс вследствие облучения организма или прохождения курса лучевого лечения.
Комплексная диагностика организма пациента позволяет точно выявить участок локализации воспаления и принять меры по замедлению его распространения и постепенному угасанию.
Причины
Основная причина заболевания – проникновение инфекции в ткани почек и мочевыводящих путей извне или из другого органа, где наблюдается воспалительный процесс на той или иной стадии. Запустить инфекционный процесс могут:
- Недавно перенесенные инфекционные заболевания, полностью уничтожить возбудителей которых не удалось.
- Регулярное переохлаждение организма.
- Сбои в работе иммунной системы, ее угнетенное состояние вследствие оперативного вмешательства или тяжелого заболевания.
- Нарушение процесса кровоснабжения почек.
- Застой мочи, химическая среда которых благоприятна для развития патогенных микроорганизмов.
В зависимости от длительности течения и характера заболевания различают острый и хронический нефрит. Первый тип заболевания чаще возникает вследствие приема «агрессивных» лечебных препаратов: антибиотиков, противовоспалительных средств, иммунодепрессантов и мочегонных составов, анальгетиков и лекарств, подавляющих возбудителей вирусных и бактериальных заболеваний. Негативная реакция почек на принимаемое средство становится основной причиной воспаления, особенно у пожилых пациентов и лиц с застойными явлениями в организме.
Хронический нефрит возникает вследствие длительного течения острой стадии заболевания и отсутствия грамотного лечения. Ситуацию ухудшает неконтролируемый прием лекарственных средств и наличие в организме очагов онкологических заболеваний. Если точно установить причину воспаления почек не представляется возможным, пациенту ставится диагноз «идиопатический нефрит», а курс лечения разрабатывается в строго индивидуальном порядке.
Симптомы нефрита
На воспалительный процесс в почках с высокой долей вероятности указывают следующие признаки:
- повышение температуры тела до 40⁰С;
- ломота в мышцах и боль в пояснице;
- отечность лица и конечностей;
- потемнение мочи;
- снижение количества мочеиспусканий в течение суток.
В группе риска – дети и молодые мужчины, воспалительный процесс у которых развивается достаточно быстро и часто приобретает опасный характер.
Возможные осложнения
При отсутствии своевременного лечения нефрит может дать следующие побочные эффекты:
- почечную эклампсию;
- заражение крови;
- уремию;
- острую почечную недостаточность;
- нагноение тканей почек.
Быстрое течение заболевания на фоне побочных эффектов может привести к необратимым последствиям в организме и вызвать летальный исход.
Диагностика
Схожесть симптомов нефрита с признаками гриппа и ОРВИ заставляет специалистов прибегнуть к методам дифференцированной диагностики. Подтвердить предположение врачей по поводу воспаления в области почек могут следующие способы диагностики нефрита:
-
и биохимический анализ крови;
- бактериологический посев мочи; , исследование по Зимницкому и Нечипоренко; с эффектом контрастной подсветки (допплерометрии); , мониторинг артериального давления;
- иммунологические исследования;
- радиоизотопный метод диагностики воспалительных заболеваний.
В редких случаях, если результаты анализов вызывают сомнения, принимается решение о биопсии тканей почек. Часто к осмотру привлекают сторонних специалистов других областей медицины: ЛОР-врача, гинеколога, стоматолога, инфекциониста и т.д. Их участие в обследовании позволяет точно назвать причину заболевания и выявить источник инфекции, скрытый внутри организма.
Лечение
Пациенту с признаками нефрита показан строгий постельный режим, что позволяет снизить скорость распространения инфекции по кровеносной системе и внутренним органам. Справиться с заболеванием позволяют:
- Прием препаратов для устранения причин воспаления. Хороший эффект дает курс антибиотиков, противовирусных препаратов, процедуры гемосорбции и плазмафореза для уничтожения возбудителя заболевания в крови пациента.
- Блокирование путей развития воспалительного процесса и его распространения по организму. Эффект достигается благодаря приему гормональных препаратов, антигистаминных составов, лекарственных средств для активизации кровообращения в тканях почек.
- Симптоматическое лечение, позволяющее облегчить состояние пациента. В курс включают водно-электролитные капельницы, проводится контроль суточного мочевыделения, кишечный или гемодиализ, позволяющий вывести из организма продукты обмена веществ.
Обязательным условием успешного лечения является диета при нефрите, основные требования которой – сокращение количества соли в рационе и ограничение объема жидкости до уровня 700-800 мл в зависимости от веса тела пациента. Лечение проходит под строгим наблюдением врача, а его содержание корректируется по мере изменения показателей мониторинга и появления признаков выздоровления.
Диагностика и лечение нефрита в Москве
Клиника АО «Медицина» приглашает пациентов с подозрением на нефрит для прохождения комплексного обследования и курса лечения. Все необходимые услуги можно получить на базе центра, что избавит больного от необходимости записываться на анализы и подолгу ждать своей очереди. Каждому пациенту гарантирована конфиденциальность, внимательное и радушное отношение, возможность пройти осмотр и получить консультации других профильных специалистов, а также качество и безопасность предлагаемых лечебных процедур. Записаться на первичный прием можно по указанному телефону или через сайт клиники, оформив соответствующую заявку.
Вопросы и ответы
Какие симптомы указывают на развитие нефрита?
О воспалительном процессе в почках свидетельствует повышение температуры тела до 40⁰С, озноб и головная боль, неприятные ощущения в мышцах и ломота. Перечисленные симптомы напоминают грипп и острую стадию инфекционных заболеваний. Предположение о патологии в почках врач может сделать на основании потемнения мочи и снижения частоты мочеиспускания, а также болевых ощущениях в области почек.
Как проводится диагностика нефрита?
При подозрении на воспаление почек пациент направляется на комплексное обследование. Обязательным является анализ мочи по различным параметрам, общий и биохимический анализ крови. Уточнить состояние почек позволяет ультразвуковое и радиоизотопное исследование, а также биопсия тканей в предположительной области воспаления. Основная цель диагностических мероприятий — выявить причины и пути распространения инфекции внутри организма.
Существуют ли методы профилактики воспалительных заболеваний почек?
Полностью избежать риска воспалительного процесса можно при условии своевременного лечения заболеваний внутренних органов и инфекционных процессов, заботы о своем здоровье, ношения одежды по сезону и исключения случаев возможного переохлаждения. При первых признаках недомогания следует как можно раньше обратиться за квалифицированной медицинской помощью и полностью отказаться от любых попыток самолечения.
Интерстициальный нефрит ( Тубулоинтерстициальный нефрит )
Интерстициальный нефрит — это острое или хроническое негнойное воспаление стромы и канальцев почек, обусловленное гиперергической иммунной реакцией. Проявляется болями в пояснице, нарушением диуреза (олигоанурией, полиурией), интоксикационным синдромом. Диагностируется с помощью общего и биохимического анализов мочи, крови, УЗИ почек, определения β2-микроглобулина, гистологического исследования биоптата. Схема лечения сочетает детоксикацию при отравлениях, этиопатогенетическую терапию основного заболевания с назначением иммуносупрессоров, антигистаминных средств, антикоагулянтов, антиагрегантов. В тяжелых случаях требуется проведение ЗПТ, трансплантация почки.
МКБ-10
Общие сведения
Особенностью интерстициального нефрита является вовлечение в патологический процесс межуточной ткани, тубулярных структур, кровеносных и лимфатических сосудов без распространения на чашечно-лоханочную систему и грубой гнойной деструкции органа. Поскольку ведущую роль в патогенезе расстройства играет тубулярная дисфункция, в настоящее время заболевание принято называть тубулоинтерстициальным нефритом (ТИН).
По данным масштабных популяционных исследований, острые варианты интерстициального воспаления составляют до 15-25% всех случаев острого повреждения почек. Распространенность хронических форм заболевания по результатам пункционной нефробиопсии колеблется от 1,8 до 12%. Патология может развиться в любом возрасте, однако чаще наблюдется у 20-50-летних пациентов.

Причины
Поражение ренального канальцевого аппарата и межуточной ткани имеет полиэтиологическую основу, при этом роль отдельных повреждающих факторов отличается в зависимости от характера течения процесса. Основными причинами острого негнойного интерстициального воспаления почек, по наблюдениям специалистов в сфере урологии и нефрологии, являются:
- Прием нефротоксичных препаратов. Более 75% случаев острого тубулоинтерстициального нефрита развивается у чувствительных пациентов после приема антибиотиков, сульфаниламидов, НПВС, реже — тиазидных диуретиков, противовирусных средств, анальгетиков, барбитуратов, иммунодепрессантов.
- Аналогичный эффект могут вызывать вакцины и сыворотки.
- Системные процессы. У 10-15% больных патологические изменения в интерстициальной ткани и канальцах ассоциированы с аутоиммунными болезнями (синдромом Шегрена, СКВ), саркоидозом, лимфопролиферативными заболеваниями. В эту группу причин также входят случаи метаболических нарушений (гиперурикемии, оксалатемии) и острых токсических нефропатий.
- Инфекционные агенты. Хотя воспаление носит негнойный характер, у 5-10% пациентов оно возникает на фоне или после перенесенного инфекционного процесса. Интерстициальные формы нефрита могут осложнить течение бруцеллеза, иерсиниоза, цитомегаловирусной инфекции, лептоспироза, риккетсиоза, шистоматоза, токсоплазмоза, других инфекций, сепсиса.
- Неустановленные факторы. До 10% случаев внезапно развившегося нефрита с поражением интерстиция, канальцев имеют неуточненную этиологию и считаются идиопатическими. У части пациентов острая почечная патология сочетается с клиникой воспаления сосудистой оболочки глаз (синдром тубулоинтерстициального нефрита с увеитом).
Как и острые формы заболевания, хронический тубулоинтерстициальный нефрит может сформироваться на фоне длительного приема нефротоксичных лекарственных средств (в первую очередь НПВС, цитостатиков, солей лития), отравления ядами (солями кадмия, свинца). Патология часто возникает у пациентов с метаболическими расстройствами (подагрой, цистинозом, повышенными уровнями оксалатов, кальция в крови), аллергическими и аутоиммунными болезнями.
Хронический ТИН осложняет течение туберкулеза, заболеваний крови (серповидно-клеточной анемии, синдрома отложения легких цепей). У больных с аутосомно-доминантной тубулоинтерстициальной болезнью негнойный нефрит имеет наследственную основу. При длительной постренальной обструкции мочевыводящих путей (везикоуретеральном рефлюксе, аденоме предстательной железы, мочеточниково-влагалищных свищах и т. п.), атеросклерозе ренальной артерии, гломерулопатиях хроническое интерстициальное воспаление является вторичным.
Патогенез
Механизм развития интерстициального нефрита зависит от характера, интенсивности действия повреждающего фактора. Зачастую воспаление имеет аутоиммунную основу и провоцируется осаждением циркулирующих в крови иммунных комплексов (при лимфопролиферативных процессах, системной красной волчанке, приеме нестероидных противовоспалительных средств) или антител к базальной мембране канальцев (при интоксикации антибиотиками, отторжении трансплантата).
При хронизации процесса важную роль играет патологическая активация макрофагов и T-лимфоцитов, вызывающих протеолиз тубулярных базальных мембран и усиливающих перекисное окисление с образованием свободных радикалов. Иногда канальцевый эпителий повреждается в результате селективной кумуляции и прямого разрушающего действия нефротоксичного вещества, реабсорбируемого из первичной мочи.
Локальное выделение медиаторов воспаления в ответ на действие повреждающего фактора вызывает отек интерстиция и спазм сосудов, который усугубляется их механическим сдавлением. Возникающая ишемия почечной ткани потенцирует дистрофические изменения в клетках, снижает их функциональность, в части случаев провоцирует развитие папиллярного некроза и массивную гематурию.
Из-за повышения давления в канальцах и снижения эффективного плазмотока вторично нарушается фильтрующая способность гломерулярного аппарата, что приводит к почечной недостаточности и увеличению уровня сывороточного креатинина. На фоне отека межуточной ткани и повреждения канальцевого эпителия снижается реабсорбция воды, усиливается мочевыделение.
При остром течении нефрита постепенное уменьшение отека интерстициального вещества сопровождается восстановлением ренального плазмотока, нормализацией скорости клубочковой фильтрации и эффективности канальцевой реабсорбции. Длительное присутствие повреждающих агентов в сочетании со стойкой ишемией стромы на фоне нарушений кровотока влечет за собой необратимые изменения эпителия и замещение функциональной ткани соединительнотканными волокнами.
Склеротические процессы усиливаются за счет стимуляции пролиферации фибробластов и коллагеногенеза активированными лимфоцитами. Существенную роль в возникновении гиперергической воспалительной реакции играет наследственная предрасположенность.
Классификация
При систематизации клинических форм интерстициального нефрита принимают в расчет такие факторы, как наличие предшествующей патологии, остроту возникновения симптоматики, развернутость клинической картины. Если острое межуточное воспаление развивается у ранее здоровых пациентов с интактными почками, процесс считается первичным. При вторичном тубулоинтерстициальном нефрите почечная патология осложняет течение подагры, сахарного диабета, лейкемии и других хронических болезней. Для прогнозирования исхода заболевания и выбора оптимальной терапевтической тактики важно учитывать характер течения воспалительного процесса. Урологи и нефрологи различают две формы интерстициального воспаления:
- Острый нефрит. Возникает внезапно. Сопровождается значительными морфологическими изменениями стромы, канальцев, зачастую – обратимыми. Гломерулы обычно не повреждаются. Протекает бурно с выраженной клинической симптоматикой тубулярного поражения и вторичного нарушения клубочковой фильтрации. Часто наблюдается быстрое двухстороннее снижение или полное прекращение функции почек. Острые формы межуточного нефрита служат причиной 10-25% острой почечной недостаточности. Несмотря на серьезный прогноз, своевременное назначение адекватной терапии позволяет восстановить функциональные возможности органа.
- Хронический нефрит. Морфологические изменения развиваются постепенно, преобладают процессы фиброзирования интерстициальной ткани, атрофии канальцевого аппарата с его замещением соединительной тканью и исходом в нефросклероз. Возможна вторичная гломерулопатия. Симптоматика нарастает медленно, при выраженных склеротических процессах является необратимой. У 20-40% пациентов с хронической почечной недостаточностью нарушение фильтрующей функции почек вызвано именно тубулоинтерстициальным нефритом. Прогноз заболевания серьезный, при возникновении ХПН необходимо проведение ЗПТ и пересадка почки.
При остром воспалении оправдано выделение нескольких вариантов заболевания с разной выраженностью симптомов. Для развернутой формы нефрита характерна классическая клиническая картина. Отличительной особенностью тяжелого воспаления является ОПН с анурией, требующая срочного проведения заместительной почечной терапии. При благоприятно протекающем абортивном воспалении отсутствует олигоанурия, преобладает полиурия, концентрационная функция восстанавливается за 1,5-2 месяца. При развитии интерстициального очагового нефрита симптоматика стертая, превалирует нарушение реабсорбции мочи.
Симптомы интерстициального нефрита
Признаки заболевания неспецифичны, сходны с проявлениями других видов нефрологической патологии. Клиника зависит от особенностей развития воспалительного процесса. При остром нефрите и обострении хронического воспаления наблюдаются нарушения общего состояния — головная боль, ознобы, лихорадка до 39-40° С, нарастающая слабость, утомляемость. Возможно повышение артериального давления. В моче появляется кровь.
Пациент жалуется на сильные боли в пояснице, количество мочи резко уменьшается вплоть до анурии, которая впоследствии сменяется полиурией. При прогредиентном заболевании больного беспокоят тупые боли в области поясницы, незначительное снижение объема суточной мочи, папулезная сыпь. Иногда наблюдается субфебрилитет. О возможном снижении фильтрационной способности органа при хроническом варианте нефрита свидетельствует появление симптомов уремической интоксикации — тошноты, рвоты, кожного зуда, сонливости.
Осложнения
При отсутствии адекватной терапии острый интерстициальный нефрит зачастую переходит в хроническую форму. Изменения в почечном интерстиции со временем приводят к снижению количества функционирующих нефронов. Следствием этого является развитие хронической почечной недостаточности, инвалидизирующей пациента и требующей проведения заместительной терапии. Воспалительный процесс может вызвать активацию ренин-ангиотензин-альдостероновой системы, стимулировать повышенный синтез вазоконстрикторных веществ, что проявляется стойкой артериальной гипертензией, рефрактерной к медикаментозной терапии. Нарушение синтеза эритропоэтинов при хронических нефритах интерстициального типа становится причиной тяжелых анемий.
Диагностика
В связи с неспецифичностью клинической симптоматики при постановке диагноза интерстициального нефрита важно исключить другие причины острой или хронической нефропатии. Как правило, окончательная диагностика заболевания проводится на основании результатов гистологического исследования с учетом вероятных повреждающих факторов. Рекомендованными методами лабораторно-инструментального обследования являются:
- Общий анализ мочи. Характерна протеинурия — от небольшой и умеренной (суточное выделение с мочой 0,5-2 г белка) до нефротической (более 3,5 г белка /сут). У большинства больных определяется эритроцитурия, лейкоцитурия с наличием эозинофилов и лимфоцитов в моче. Возможна цилиндрурия. В анализе отсутствуют бактерии. Плотность мочи зависит от формы и стадии нефрита.
- УЗИ почек. Для острого интерстициального процесса типичны нормальные или несколько увеличенные размеры почек, повышение кортикальной эхогенности. При хроническом нефрите органы уменьшены, эхогенность усилена, у некоторых пациентов отмечается деформация контура. Исследование дополняют УЗДГ почек, выявляющим нарушение ренальной гемодинамики.
- Биохимический анализ крови. Результаты показательны при возникновении почечной недостаточности. Характерными признаками нарушения гломерулярной фильтрации служат повышение сывороточных уровней креатинина, мочевой кислоты, азота. Соответствующие изменения выявляются при проведении нефрологического комплекса и подтверждаются пробой Реберга.
- Бета-2-микроглобулин. Специфическим маркером нарушения реабсорбции в тубулярном аппарате является повышение экскреции β2-микроглобулина с мочой и снижение его уровня в крови. При межуточном нефрите сывороточная концентрация белка, определенная иммунохемилюминесцентным методом, не превышает 670 нг/мл, а его содержание в моче составляет более 300 мг/л.
- Пункционная биопсия почек. При остром процессе исследование биоптата позволяет обнаружить отек интерстиция, его инфильтрацию эозинофилами, плазмоцитами, мононуклеарные инфильтраты в перитубулярном пространстве, вакуолизацию канальцевого эпителия. О хроническом нефрите свидетельствует лимфоцитарная инфильтрация, атрофия канальцев и склероз стромы.
При хроническом интерстициальном воспалении наблюдается значительное снижение уровня эритроцитов и гемоглобина в общем анализе крови, при остром варианте нефрита возможна эозинофилия. Соответственно тяжести нарушений могут изменяться показатели электролитного баланса крови: увеличиваться или уменьшаться содержание калия, снижаться концентрации кальция, магния, натрия. При подозрении на возможную связь нефрита с системными заболеваниями дополнительно назначают анализы на выявление волчаночного антикоагулянта, антител к ds-ДНК, рибосомам, гистонам и другим нуклеарным компонентам. Часто определяется повышение уровней иммуноглобулинов — IgG, IgM, IgE.
Дифференциальная диагностика проводится между различными патологическими состояниями, которые осложняются интерстициальным воспалением. Заболевание также дифференцируют с острым, хроническим и быстропрогрессирующим гломерулонефритом, пиелонефритом, мочекаменной болезнью, опухолями почек. Кроме уролога и нефролога больным с подозрением на интерстициальный иммуновоспалительный процесс могут быть показаны консультации ревматолога, аллерголога-иммунолога, токсиколога, инфекциониста, фтизиатра, онколога, онкогематолога.
Лечение интерстициального нефрита
План ведения пациента определяется клинической формой и этиологическим фактором нефрологической патологии. Больных с симптоматикой острого межуточного нефрита экстренно госпитализируют в палату интенсивной терапии урологического или реанимационного отделения. При хроническом течении воспаления рекомендована плановая госпитализация в нефрологический стационар.
Основными терапевтическими задачами являются прекращение поступления и вывод из организма химического вещества, спровоцировавшего токсическое повреждение или гиперергическую иммуновоспалительную реакцию, десенсибилизация, детоксикация, стабилизация основного заболевания при вторичных формах нефрита, коррекция метаболических расстройств. С учетом стадии и течения болезни назначаются:
- Этиопатогенетическая терапия основного заболевания. Устранение причины, вызвавшей тубулоинтерстициальное воспаление, при отсутствии необратимых изменений канальцев и стромы позволяет быстрее нормализовать реабсорбционную и фильтрующую функции. При острых процессах, спровоцированных токсическими воздействиями, эффективны антидоты, энтеросорбенты, методы экстракорпоральной детоксикации. Грамотное лечение системных процессов направлено на предупреждение раннего развития ХПН.
- Иммуносупрессоры. При неэффективности детоксикационной терапии интерстициального медикаментозного нефрита, идиопатических формах заболевания, аутоиммунных болезнях часто применяют кортикостероиды в комбинации с антигистаминными средствами. Глюкокортикостероиды уменьшают отек межуточного вещества, ослабляют активность иммунного воспаления, противогистаминные препараты снижают выраженность гиперергического ответ. При дальнейшем нарастании симптоматики назначают цитостатики.
- Симптоматическое лечение. Поскольку острая почечная дисфункция зачастую сопровождается метаболическими расстройствами, пациентам с тубулоинтерстициальным нефритом показана интенсивная инфузионная терапия. Обычно под контролем диуреза вводят коллоидные, кристаллоидные растворы, препараты кальция. При аутоиммунных заболеваниях рекомендован прием антикоагулянтов, антиагрегантов.
- Для купирования возможной артериальной гипертензии используют блокаторы рецепторов ангиотензина.
При нарастании почечной недостаточности для предотвращения тяжелых уремических расстройств проводится заместительная терапия (перитонеальный диализ, гемодиализ, гемофильтрация, гемодиафильтрация). Больным с исходом хронического воспаления в выраженные склеротические изменения интерстициального вещества, атрофию канальцев и гломерул требуется трансплантация почки.
Прогноз и профилактика
При ранней диагностике и назначении адекватной этиотропной терапии полное выздоровление наступает более чем у 50% больных. Прогноз при интерстициальном нефрите благоприятный, если у пациента сохраняются нормальные показатели скорости гломерулярной фильтрации. Для предупреждения развития заболевания необходимо своевременное лечение инфекционных болезней почек, системных поражений соединительной ткани, ограничение приема нефротоксических препаратов (НПВС, антибиотиков из группы тетрациклина, петлевых диуретиков).
Меры индивидуальной профилактики нефрита включают употребление достаточного количества жидкости, отказ от самостоятельного приема лекарственных препаратов, прохождение регулярных медицинских осмотров, особенно при работе с производственными ядами.
1. Острый интерстициальный нефрит: значение морфологического диагноза/ Чуб О.И., Павленко Н.В., Мордовец Е.М.// Почки. – 2015 – №4 (14).
2. Клинические рекомендации по диагностике и лечению хронического тубулоинтерстициального нефрита. – 2017.
4. Острый тубулоинтерстициальный нефрит: проблемы диагностики/ Елисеева Л.И., Баранникова Е.И., Куринная В.П., Щербинина И.Г.// Нефрология и диализ – 2002 – Т.4, №2.
Хронический тубулоинтерстициальный нефрит (Хронический пиелонефрит)
Пиелонефрит представляет собой воспалительное заболевание почек (или одной почки) инфекционного происхождения с преимущественной локализацией патологического процесса в интерстициальной ткани и обязательным поражением чашечно-лоханочной системы.
Код протокола: H-Т-039 “Хронический тубулоинтерстициальный нефрит (Хронический пиелонефрит)”
Для стационаров терапевтического профиля

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
4. По состоянию функции почек – международная Классификация хронических болезней почек (ХБП), K/DOQI:
Диагностика
Показания для консультации специалистов:
– ЛОР-врача, стоматолога, гинеколога – для санации инфекции носоглотки, полости рта и наружных половых органов;
– аллерголога – при проявлениях аллергии;
– окулиста – для оценки изменений микрососудов;
– выраженная артериальная гипертензия, нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога;
– при признаках системности процесса – ревматолога;
– при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекции – инфекциониста.
– расчет скорости клубочковой фильтрации по формуле Кокрофта-Голта:
СКФ, мл/мин. = (140 – возраст в годах) х вес (кг) х коэффициент / 0.82 х креатинин крови (мкмоль/л).
Коэффициент: для женщин = 0.85; для мужчин =1;
– коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы);
Дифференциальный диагноз
Лечение
Цели лечения:
– ликвидация или уменьшение воспалительного процесса в почечной ткани (антибактериальная терапия);
– симптоматическая терапия – коррекция артериальной гипертензии, нарушений гомеостаза, анемии;
– диуретическая, нефропротективная терапия.
Немедикаментозное лечение:
– диета №5, с исключением из пищевого рациона острых блюд, наваристых супов, различных вкусовых приправ, крепкого кофе;
– режим охранительный.
Дезинтоксикационная терапия:
– обильное питье;
– парентеральная инфузионная терапия в виде растворов глюкозы 5-10% и NaCl 0.45% показана лишь при диспепсии (тошнота, рвота, диарея).
Антибактериальная терапия
Основным принципом является раннее и длительное назначение противомикробных средств в строгом соответствии с чувствительностью к ним микрофлоры, высеянной из мочи, чередование антибактериальных препаратов либо их сочетанное применение. Кроме того, по возможности необходимо устранить препятствия к нормальному пассажу мочи.
1. Грамположительная флора: полусинтетические пенициллины (ампициллин, амоксициллин + клавулановая кислота).
2. Грамотрицательная флора: ко-тримоксазол + флюорохины (ципрофлоксацин, офлоксацин, норфлоксацин).
3. Нозокомиальная инфекция: аминогликозиды (гентамицин) + цефалоспорины (цефтриаксон, цефотаксим, цефтазидим).
Длительность антибактериальной терапии определяется тяжестью инфекционного процесса, наличием осложнений.
В ряде случаев необходима поддерживающая терапия другими антибактериальными средствами – уросептиками (фурагин 1-2 мг/кг/на ночь, ко-тримоксазол – 120-240 мг на ночь).
Параллельно необходимо проводить противогрибковую терапию (итраконазол), коррекцию микрофлоры кишечника, терапию иммуностимуляторами.
В остальных случаях острого тубулоинтерстициального нефрита лечение – симптоматическое.
Лекарственный нефрит требует отмены лекарств-причин болезни, обильное питье, щадящая диета.
– контроль анализов мочи;
– контроль артериального давления;
– УЗИ почек;
– нефросцинтиграфия почек.
В дальнейшем возможно сочетание тубулоинтерстициальных изменений с гломерулярными (появление отеков, гипертонии).
1. Амоксициллин + клавулановая кислота, таблетки, покрытые оболочкой 250 мг/125 мг, 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления раствора для внутривенного введения во флаконах 500 мг/100 мг
10. Эналаприл 5 мг, 10 мг, таб.
7. Итраконазол 100 мг, капс.
Госпитализация
Показания для госпитализации:
– клинико-лабораторная активность пиелонефрита.
Заботимся о вашем здоровье
Воспаление почек или нефрит – заболевание, поражающее почечные канальцы и клубочки. Нефрит может протекать распространенно или быть очаговым. Наиболее опасный – распространенный вид заболевания, в этом случае поражаются все клетки и ткани в обеих почках. При очаговом заболевании воспаление локализовано.
Болезнь возникает самостоятельно или побочно, появляясь как осложнение иного заболевания. Обычно этой болезни подвергаются женщины, но заболевание может возникнуть и у мужчин. Нефрит делится на несколько групп.
- Пиелонефрит – заболевание возникает из-за проникновения бактерий.
- Гломерулонефрит – воспаляются гломерулы.
- Нефрит интерстициальный – воспаление интерстициальных тканей.
- Шунтовый – протекает при осложнениях в клубочках.
Причины возникновения Нефрита.
Выделяется два вида нефрита. Первичный нефрит появляется из-за каких-либо заболеваний почек которые возникали у человека ранее. В основном, причиной становится тот или иной вид гломерулонефрита.
Нефрит вторичный возникает как сопутствующее заболевание. Диагностируемые у человека болезни могут вызывать осложнения на почках. Вторичный нефрит может появиться при наличии следующих заболеваний.
- Сахарного диабета
- Острых инфекционных заболеваний типа туберкулеза и сифилиса
- Аллергии
- Онкологических заболеваний
- Кишечной палочки
- Алкоголизма
- Гинекологических заболеваний
Кроме того, причинами появления нефрита может стать врожденные почечные патологии, беременность, отравление ядами или металлами. Патологии в мочеиспускательном канале также нередко становятся причиной возникновения нефрита. Болезнь может возникать и у детей.
Симптомы
В зависимости от протекания самой болезни, симптомы могут быть различными. Но основные симптомы, появляющиеся при нефрите, всегда одинаковы.
- Сильная головная боль
- Чувство сухости во рту, сильная жажда
- Тошнота
- Отек лица
- Общее недомогание, озноб
- Меняющаяся структура мочи, появление в ней белка
- Задержка мочи в организме
Запущенный и затянувшийся нефрит может вызвать неприятные ощущения на коже. Человек чувствует покалывания и онемение. Присутствует слабость, судороги, боли в мышцах. Если появляются отеки в конечностях, больной становится пассивным, отказывается от физических нагрузок. Резко ухудшается состояние волосы и ногтей.
Больные с хроническим воспалением почек имеют желтый цвет кожи, плохой аппетит, сильную потливость по ночам. Больной страдает болезненным и частым мочеиспусканием. При этом в моче присутствуют хлопья, а ее цвет мутный. Хронический нефрит – тяжелое заболевание, при котором возникают осложнения. Человек может иметь повышенное давление и постоянные скачки температуры тела.
Лечение нефрита
Чтобы не запустить нефрит и не вызвать неприятные осложнения, лечить его нужно только при помощи специалистов. При легкой форме заболевания врач назначает лечение антибиотиками в два этапа. Во время лечения больной принимает антибиотики и уросептические препараты. Лечение может длиться полтора месяца.
Лечение может длиться в стационарных условиях, когда человека кладут на какое-то время в нефрологическое отделение больницы. Во всех случаях обязательно соблюдение специальной диеты, назначаемой врачом. Больного ограничивают в приеме жидкости и соли. Помимо основных препаратов, больной должен принимать витамины для повышения иммунитета – кальций, аскорбиновую кислоту и другие.
Очень часто пациенту с нефритом назначают фитотерапию, то есть, прием разнообразных отваров. Отвары должны обладать мочегонными и противовоспалительными действиями. Фитотерапия чаще применяется у больных хронической формой нефрита.
При тяжелых формах воспаления почек, когда медикаментозное лечение не помогает, специалисты удаляют из плазмы крови токсины или очищают кровь путем гемосорбции.
Хирургическое вмешательство также возможно, если воспаление почек обуславливается наличием других заболеваний. Операцию могу назначить в следующих случаях.
- Наличие опухоли или патологии в мочеиспускательных путях
- Наличие мочекаменной болезни
- Сужение мочеточников
- В особых случаях назначается операция по удалению почки.
Особых мер для профилактики нефрита не существует. Ведение здорового образа жизни, своевременное лечение опасных инфекционных заболеваний, которые могу вызвать нефрит, помогут избежать воспаления почек. Если болезнь все же появилась, больной должен избегать сильных физических нагрузок и переохлаждения организма.
Нефрит – виды, причины, симптомы, лечение острого и хронического нефрита

Нефрит – это гетерогенная группа заболеваний, характерная особенностью которых — наличие воспаления одной или обеих почек. Из-за крайне важных функций, выполняемых в организме почками, заболевания, поражающие этот орган, крайне негативно сказываются на состоянии больного, приводя без лечения к очень серьезным последствиям для здоровья.
Воспаление почек имеет множество причин и затрагивает разные части этого органа. Симптомы нефрита варьируются и зависят от типа заболевания.
Расположение и функции почек — почему важно их беречь
Почки – это парный орган, лежащий в забрюшинном пространстве брюшной полости. Они входят в состав мочевыделительной системы, но их функции не ограничиваются выработкой мочи – почки также отвечают за поддержание гомеостаза в организме и участвуют в выработке и дезактивации определенных гормонов.
Почки у здоровых людей расположены по обеим сторонам позвоночника, обычно на высоте, ограниченной двумя последними грудными позвонками и первыми тремя поясничными позвонками. Левая почка обычно располагается выше правой почки.
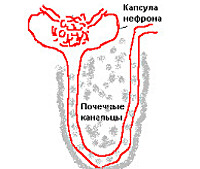
Основные структурные единицы почек — нефроны, в строении которых выделяют почечный орган (почечный клубочек, капсула Боумена) и почечный каналец (проксимальный каналец, петля Генле и дистальный каналец).
В клубочке имеется артериовенозная сеть, окружающая капсулу Боумена. Разница давления в артериовенозной сети приводит к фильтрации жидкости, называемой первичной мочой, внутрь капсулы Боумена. Затем в проксимальном канальце происходит обязательное всасывание необходимых организму компонентов, которые были обнаружены в первичной моче.
На следующей стадии, протекающей в петле Генле, происходит уплотнение, а в ее дальнейшей части – разжижение мочи. Далее происходит дополнительное рассасывание в зависимости от текущих потребностей организма. Таким образом происходит образование конечной мочи, в которой, помимо воды, присутствуют ионы натрия, водорода и калия, мочевина, мочевая кислота, билирубин, а также ненужные продукты обмена веществ.
Другие функции почек:
- регуляция объема жидкостей организма,
- регуляция артериального давления,
- поддержание кислотно-щелочного баланса,
- участие в образовании эритроцитов за счет выработки эритропоэтина.
Воспаление почек – причины
Причины, приводящие к воспалительным заболеваниям почек, могут быть крайне разнообразными. Различные патомехнизмы, связанные с образованием этих заболеваний и различные структуры почек, на которые влияют аномалии, влияют на множество болезненных образований, касающихся этого органа.
Гломерулонефрит
Гломерулонефрит – это совокупность заболеваний, характеризующихся возникновением воспалительных процессов – накоплением внутри клубочков лимфоцитов, лейкоцитов и антител, что приводит к размножению их клеток.
Кратковременные воспалительные процессы могут не оставлять постоянных нарушений в функционировании почек – тогда говорят об остром и транзиторном гломерулонефрите. Если, с другой стороны, воспалительные процессы длятся долго, может возникнуть клубочковый фиброз и постепенная потеря функции почек – хронический гломерулонефрит.
При гломерулонефрите воспалительные процессы вызваны отклонениями в действии иммунной системы, атакующей клубочковые клетки почек. Наиболее распространенные заболевания, приводящие к гломерулонефриту, включают:
- системную красную волчанку и другие аутоиммунные заболевания;
- инфекции;
- лейкемию;
- лимфомы;
- аболевания печени.
Пиелонефрит
Воспалительный процесс, возникающий во время пиелонефрита поражает чашечково-тазовую систему и почечную паренхиму. Причина воспаления в этом случае — инфекция восходящих мочевыводящих путей.
Наиболее распространенный этиологический фактор, вызывающий этот тип почечной инфекции, — бактерии E. coli, реже виды рода Klebsiella, Proteus или Enterococcus. Более частые инфекции предопределены:
- дефектами мочеполовой системы;
- гипертрофией простаты;
- опухолями мочевого пузыря;
- беременностью;
- сахарным диабетом;
- некоторыми неврологическими заболеваниями;
- высокой сексуальной активностью.
Женщины более подвержены пиелонефриту из-за анатомического строения мочеполовых органов.
Интерстициальный нефрит
Интерстициальный нефрит (тубуло-интерстициальный нефрит) поражает интерстициальную ткань и почечные канальцы. В ходе канальцево-интерстициального нефрита эти структуры инфильтрируются воспалительными клетками, что вызывает нарушения в функционировании почек.
Большинство случаев этого типа нефрита вызваны приемом определенных лекарств — антибиотиков (например, ампициллина, ципрофлоксацина, цефалоспоринов) или нестероидных противовоспалительных препаратов.
Другие причины, которые могут привести к интерстициальному нефриту, включают: системные инфекции, хроническое воздействие тяжелых металлов, некоторые метаболические и аутоиммунные заболевания.
Нефрит – симптомы
Воспаление почки может вызывать различные симптомы, в зависимости от причины заболевания и структур, пораженных воспалением.
- аномалии, заметные в моче – пенообразование мочи, вызванное наличием белка, неправильный цвет, вызванный наличием эритроцитов,
- боль в поясничной области позвоночника,
- отек почечного происхождения, вокруг лодыжек или затрагивающий лицо,
- уменьшение количества выделяемой мочи,
- головные боли
- тошнота и рвота,
- повышение артериального давления.
- боль и жжение при мочеиспускании;
- мочеиспускание небольшими порциями,
- болезненное давление на мочевой пузырь,
- лихорадка и озноб,
- тошнота и рвота,
- боль в поясничной области позвоночника.
Симптомы интерстициального нефрита:
- боль в поясничной области,
- лихорадка или субфебрильные состояния,
- уменьшение объема выделяемой мочи,
- кожные высыпания
- артралгии.
Симптомы больной почки обычно не позволяют точно определить тип заболевания. У разных людей отдельные симптомы могут не возникать или характеризоваться разной степенью тяжести. Симптомы также зависят от того, является ли состояние острым или хроническим.
Нефрит – диагностика
Воспаление почек и причина, его вызывающая, диагностируется на основании опроса больного, физикального осмотра и результатов дополнительных анализов.
Диагностика заболеваний почек должна начинаться с анамнеза, направленного на определение тревожных симптомов, беспокоящих больного и в течение какого времени они продолжаются. При сборе анамнеза врач задает вопросы о сопутствующих заболеваниях, лекарствах, которые больной принимает, и образе жизни, который он ведет.
Физикальное обследование направлено на определение:
- наличия отеков,
- болезненности в поясничной области позвоночника,
- повышенного артериального давления,
- других отклонений, связанных с нарушениями в функционировании почек.
В процессе диагностики заболеваний почек крайне важно провести анализ мочи – он позволяет определить в моче: наличие белка, эритроцитов, цилиндров, лейкоцитов и других отклонений. Посев мочи позволяет определить наличие бактерий, когда причиной воспаления является инфекция почек.
Анализ крови используется для определения уровня глюкозы, креатинина и мочевины.
Обычно также проводится ультразвуковое исследование брюшной полости, позволяющее сфотографировать почки и мочевыводящие пути, что полезно при исключении препятствий для оттока мочи. В случае гломерулонефрита точный диагноз ставится только путем микроскопического исследования после биопсии почки.
Нефрит – лечение
Воспаление почек приводит к серьезным последствиям для здоровья, поэтому крайне важно правильно подобрать лечение.
Острый и хронический нефрит можно лечить у уролога. В зависимости от этиологии заболевания врач подбирает соответствующие антибиотики, анальгетики и рекомендует правильную гидратацию. В более сложных случаях, когда возникли осложнения или когда есть препятствие для оттока мочи, может потребоваться вмешательство нефролога. Гломерулонефрит связан с гораздо более высоким риском осложнений и поэтому должен лечиться у опытного специалиста.
Основная цель терапии — сохранение функции почек, поэтому во время лечения важно помнить об оптимальном контроле сопутствующих заболеваний и подавлении чрезмерных и аномальных иммунных реакций организма. В особенно серьезных случаях, когда функция почек не может быть сохранена, может потребоваться трансплантация почки или диализная терапия.
Воспаление почек у ребенка
Заболевания почек у детей часто протекают без характерных симптомов, поэтому в случае с педиатрическими пациентами следует обращать внимание на любые симптомы, которые могут свидетельствовать о нарушении функции этого органа. Нефрит у детей требует лечения опытным врачом.
Родителям следует обратить особое внимание на такие симптомы:
- изменение цвета мочи у ребенка,
- отеки,
- олигурию,
- плач малыша при мочеиспускании,
- повышение температуры тела,
- беспокойство.
Нефрит – домашнее лечение
Запоздалое лечение заболеваний почек или применение неправильных форм терапии приводит к очень серьезным последствиям для здоровья, поэтому не стоит пытаться лечить нефрит непроверенными методами.
Если наблюдаются тревожные симптомы, нужно срочно обратиться к урологу – опытный специалист знает, как лечить почки и какие виды терапии дадут наилучшие шансы на полное выздоровление.
Диагностика и лечение нефрита (Сергиев Посад)
Острый и хронический нефрит – симптомы, причины, профилактика, диагностика и лечение в клинике “Парацельс”, Сергиев Посад
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Нефриты ー группа воспалительных заболеваний почек инфекционной, аллергической или токсической природы. В патологический процесс могут втягиваться сосуды почки, тубуло-интерстициальная ткань (система канальцев) и чашечно-лоханочная система.

Нефриты распространены среди всех возрастов, однако более уязвимы женщины и дети. У них болезнь часто протекает в тяжелой форме.
Если игнорировать симптомы, не записаться к врачу для диагностики и лечения, развивается почечная недостаточность. При этом заболевание может потребоваться пересадка почки.
Что такое нефрит?
Воспаление сосудистых клубочков почки называется гломерулонефрит, канальцевой системы ー тубулоинтерстициальный нефрит, чашечно-лоханочной системы ー пиелонефрит. Все они могут протекать в острой или хронической формах.
Нефрит может быть первичным, с локализацией воспаления только в почке, или вторичным, ー тогда инфекция заносится в почки из другого органа.
Симптомы нефрита
Основные признаки острого нефрита:
- боли в поясничной области;
- отеки, которые появляются утром и исчезают в течение дня;
- изменение цвета и количества мочи (мутный или красный оттенок);
- повышение температуры тела;
- повышенное кровяное давление (более характерно увеличение диастолического ー нижнего);
- постоянная жажда;
- общая слабость и недомогание.
Хронический нефрит имеет те же симптомы, но менее выраженные. Температура тела остается нормальной. Часто у больного бывают только утренние отеки на лице и высокое давление. Хронический нефрит имеет циклический характер: периоды обострения чередуются с ремиссиями.
Провоцирующими обострение факторами может быть переохлаждение, болезнь или сильный стресс.
Причины нефрита
Нефрит может развиваться по причине воздействия инфекционного фактора, иммунного или токсического. Иногда становится осложнением мочекаменной болезни.
Бактерии чаще поражают чашечно-лоханочную систему почки. Основные возбудители пиелонефрита:
- стафилококки;
- кишечная палочка;
- энтерококки;
- стрептококки.
Инфекция попадает в ткани почки вместе с кровью или восходящим путем (с кожи промежности через уретру и мочевой пузырь).
Иммунное воспаление клубочков (гломерулонефрит) развивается при попадании в организм бактерий, которые вызывают реактивный ответ иммунной системы. В крови образовывается большое количество иммунных комплексов (антиген-антитело), которые повреждают тонкие мембраны сосудистых клубочков (аутоиммунное заболевание).
Такой гломерулонефрит может развиваться после перенесенной стрептококковой инфекции – ангины, скарлатины, гриппа, пневмонии.
Возможные осложнения нефрита
Нефрит нарушает функции почек ー нормальную фильтрацию крови и образование мочи. При неправильном лечении, или его отсутствии, развиваются такие осложнения как:
- почечная недостаточность;
- отек легких;
- отек головного мозга;
- сердечная недостаточность;
- гипертония;
- гидроперикард (жидкость в перикарде).
Все эти осложнения угрожают жизни, важно выявить нефрит на первой стадии и начать его лечение.
Рекомендации по профилактике нефрита
Для профилактики развития нефрита, придерживайтесь таких рекомендаций:
- избегать переохлаждения;
- обеспечить сбалансированное питание, богатое витаминами;
- нормализовать питьевой режим, 30 мл на кг веса чистой воды в сутки ー это минимум;
- правильно лечить простудные заболевания, если врач назначил прием антибиотиков, их нужно пропить полностью, до конца курса.
При появлении симптомов нефрита обратитесь к нефрологу, урологу или терапевту для обследования и лечения.
Преимущества диагностики и лечения нефрита в Медицинском центре “Парацельс”
Диагностикой и лечением нефритов занимается нефролог. Обследование и лечение детей, в медицинском центре «Парацельс», проводит врач детский нефролог.
Постановка диагноза начинается с беседы с пациентом, конкретизации его жалоб и симптомов. Потом доктор назначит анализы и инструментальные исследования.
План обследования при подозрении на нефрит:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови и мочи; ;
- рентгенологическое исследование мочевыводящих путей с контрастированием.
На основании полученных результатов врач назначает лечение. Медикаментозная терапия включает антибиотики (при инфекционном воспалении), регидратацию (обильное питье или внутривенное введение жидкости) и диуретические средства.
После завершения курса лечения проводится повторная сдача анализов для контроля эффективности.
В Медицинском центре «Парацельс» применяются научно обоснованные методики и оборудование экспертного класса.
Наши пациенты получают сразу 5 преимуществ:
- возможность сдать более 2500 видов анализов;
- преемственность специалистов, сохранение всей истории болезни, для дальнейшего наблюдения у терапевта или педиатра; ;
- современные виды диагностики на оборудовании экспертного класса;
- возможность вызова врача на дом.
Врачи Медицинского центра «Парацельс» стоят на страже здоровья своих пациентов.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ: