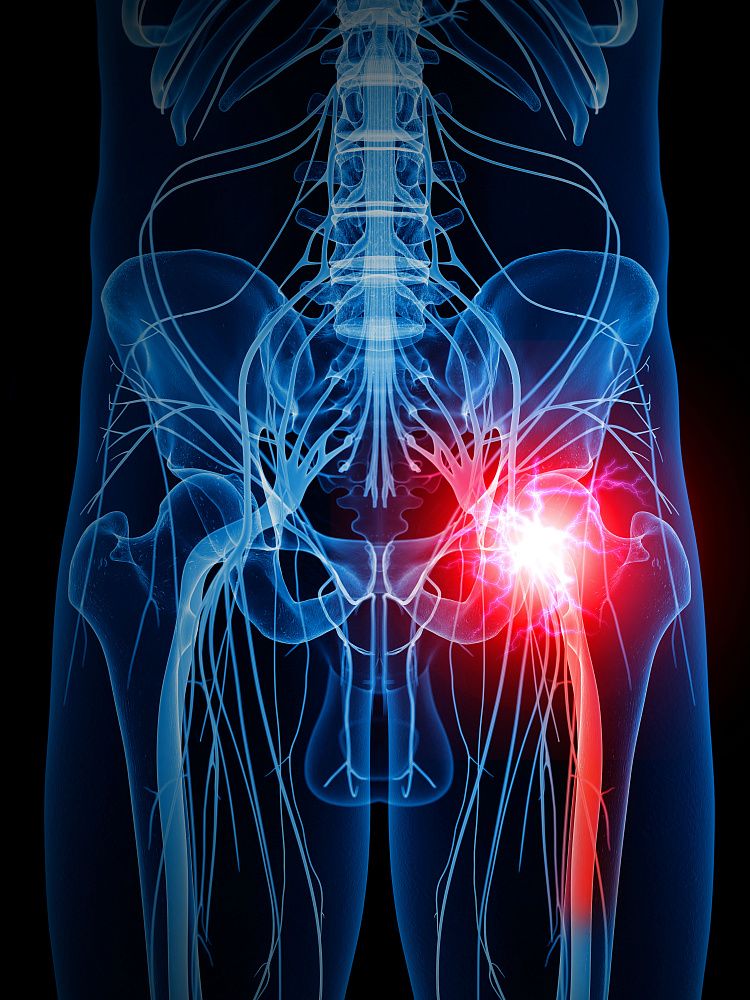
Седалищный нерв – успокоить боль
Седалищный нерв – самое толстое образование из нервных волокон, переходящее практически через все тело, в том числе крестцовое сплетение. Если образуется воспалительный процесс одного из его участков, требуется быстро начать лечение, так как появляется сильный болевой синдром.

Причины воспаления седалищного нерва
Седалищный нерв проходит практически через все тело. Он имеет сложную структуру, отвечает за функциональность внутренних и наружных органов. Благодаря ему осуществляется деятельность опорно-двигательного аппарата. Выделяют следующие причины, приводящие к воспалительному процессу:
- защемление из-за смещения костно-мышечных структур;
- инфекции бактериальной, грибковой, вирусной природы;
- повреждение из-за ударов, ушибов, операционного вмешательства с осложнениями;
- аутоиммунные заболевания, из-за которых активность защитных клеток направлена против собственных тканей организма;
- неврологические расстройства;
- нарушение проведения импульса от периферической нервной ткани в ЦНС;
- дегенеративные заболевания нервной ткани;
- воспалительные заболевания опорно-двигательного аппарата с повреждением нервных сплетений.

Терапию подбирают в зависимости от причины состояния. Требуется комплексное лечение. Ни один препарат самостоятельно не устраняет воспалительные процессы седалищного нерва.
Для подтверждения диагноза используют лабораторное и инструментальное обследование, сбор анамнеза, общий осмотр.
Воспаление седалищного нерва может перейти в хроническую стадию. Особенно при отсутствии устранения причины заболевания. После завершения терапии требуется повторно обратиться к неврологу.
Как спать при ишиасе седалищного нерва
Во время патологии формируются сильные боли, особенно при движениях или сдавлении. Поэтому пациенту становится неудобно спать, он постоянно просыпается из-за появления болевого синдрома. Врачи рекомендуют лекарственную терапию перед сном, чтобы выспаться в период обострения болезни:
- уколы Кеторолака не более 1 мл в течение 3 дней;
- употребление Омепразола по 1 таблетке в сутки, чтобы уменьшить нагрузку на желудок.
Если обострение продолжительное, каждый день пить или колоть лекарство не рекомендуется. Чтобы спать при ишиасе седалищного нерва – нужно принять удобную позу во сне, лежать можно только на боку. Используют ортопедический матрас, чтобы уменьшить нагрузку на опорно-двигательный аппарат. Упражнения выполняют в кровати:
- из положения лежа на боку верхнюю ногу сгибают в колене, корпус поворачивают в другую сторону (поочередно в обе стороны);
- из положения лежа на спине сгибают ноги в коленях, подтягивают к груди;
- ноги свешены с кровати, поочередно подтягивают груди сначала левую, потом правую конечность.
Упражнения делают перед сном. Их можно выполнить, если пациент ночью почувствовал болевой синдром. Они снимают напряжение, уменьшают нагрузку на нерв.
Основы терапии
Выбор средства для лечения воспалительного процесса седалищного нерва зависит от причины. Например, если заболевание возникло из-за повреждения опорно-двигательного аппарата с хронической воспалительной патологией, используют НПВС, стероиды. Чаще врачи назначают препараты из групп, представленных в таблице.
| Группа лекарств | Препараты | Основное действие |
| Глюкокортикостероиды | Дексаметазон, Гидрокортизон | Устранение воспаления, боли, отека, аутоиммунных процессов |
| Нестероидные противовоспалительные средства | Диклофенак, Вольтарен | Устранение воспаления с меньшим количеством побочных эффектов |
| Миорелаксанты | Мидокалм | Облегчение проведения нервного импульса, расслабление мышечной ткани. Помогают успокоить пациента в период напряжения, судорог |
| Раздражающие компоненты | Меновазин | Приток крови, улучшение метаболизма и регенерации поврежденных тканей |
| Ненаркотические обезболивающие | Кеторол | Устранение боли |
Перед назначением лекарственных средств у пациента собирают анамнез. Выясняют, есть ли у него аллергия, индивидуальная непереносимость какого-либо компонента. Каждый препарат из списка может вызвать побочные реакции, обладает противопоказаниями.

Как поможет Мовалис?
Мовалис – раствор для внутримышечного введения, содержащий мелоксикам. Это нестероидное противовоспалительное средство. За счет него обеспечивается следующее влияние на организм:
- устранение воспалительной реакции;
- подавление боли;
- устранение жара.

Так как препарат вводится внутримышечно, он не проходит через физиологические барьеры, поэтому наблюдается максимальная эффективность. Действие образуются уже через 30 минут после введения. Выделяют следующие показания к применению:
- дегенеративные заболевания суставов, остеоартрит;
- ревматоидные патологии, спондилит;
- заболевания костно-мышечной системы, сопровождающиеся воспалением и болью.

Так как лекарство вводится внутрь организма, оно имеет много побочных эффектов. Они наблюдаются со стороны системы кроветворения, иммунитета, психики, органов чувств, дыхания, пищеварения, кожи, мочевыделения. Могут возникнуть неврологические расстройства. Средство противопоказано при индивидуальной непереносимости, аллергических реакциях на НПВС, язве желудка и двенадцатиперстной кишки, почечной, печеночной, сердечной недостаточности. Препарат не употребляют в период беременности, лактации, несовершеннолетнего возраста.
Артрозан против воспаления нерва
Артрозан – раствор для внутримышечного применения. Содержит Мелоксикам в высокой дозировке. Благодаря НПВС в составе обеспечивается противовоспалительное анальгезирующее, жаропонижающее действие.
Препарат противопоказан к применению при воспалительных заболеваниях суставов. Седалищный нерв в этом случае может болеть и быть воспаленным из-за перехода воспалительного состояния или защемления нервной ткани. Побочных эффектов и противопоказаний много. Его запрещено употреблять беременным, женщинам с лактацией, несовершеннолетним лицам.

Препарат без одобрения врача употреблять не рекомендуется. При его приеме могут возникнуть расстройства многих внутренних органов, что приведет к ухудшению самочувствия человека при патологии седалищного нерва. Назначенной дозировке следуют строго, иначе может развиться передозировка. Это приведет к необходимости проведения диализа, защелачивания мочи, гемодиализа.
Есть ли эффект от Мидокалма
Мидокалм – таблетки на основе толперизона гидрохлорида. Средство относят к группе миорелаксантов, однако точное влияние на организм до конца не установлено. Активный компонент имеет хорошее влияние на нервную ткань. Он накапливается в ней, улучшая проведение нервного импульса. Образуется снижение электрической возбудимости, стабилизируется мембрана нейронов. По структуре средство схоже с лидокаином.
Лекарство показано к применению для устранения спазмов в мышечной ткани после пережитого инсульта, спазмов мышц, вызванных патологиями опорно-двигательного аппарата (спондилез, артроз). Средство используют в комплексной терапии для устранения энцефалопатии, сопровождающейся мышечной дистонией. Выделяют следующие побочные эффекты:
- местная и системная аллергия;
- истощение организма;

Лекарство противопоказано при миастении, беременности, лактации, возрасте до 3 лет. Его не рекомендуется использовать при ферментативной недостаточности. Возможна передозировка с развитием побочных эффектов. Используют симптоматическую терапию для ее устранения.
Зачем нужен Меновазин?
Меновазин – спиртовой раствор для наружного применения. В его основу входит ментол, прокаин, бензокаин. За счет содержания одновременно 3 веществ обеспечивается комплексное действие на участок нанесения:
- раздражение нервных окончаний;
- расширение поверхностных сосудов;
- анальгезирующее действие, снижение зуда.

Ментол в составе обеспечивает усиление действия 2 других веществ. Поэтому первичный эффект наблюдается быстро. Средство применяется при невралгии. Но его использование при патологиях седалищного нерва показано только при поражении в легкой степени.
Лекарство запрещено использовать при индивидуальной непереносимости, нарушении целостности кожных покровов в месте нанесения.
Препарат хорошо переносится пациентами. Из побочных эффектов возможна лишь аллергическая реакция, контактный дерматит. Если применение осуществляется долго, возникает гипотензия, головокружение. Небольшое число негативных реакций связывают с тем, что препарат используется только местно. Поэтому лишь незначительная концентрация всасывается в системный кровоток, быстро выводится из организма.
Обезболивающее средство Кеторол
Кеторол – НПВС, содержащее кеторолака трометамол. Его эффект связан с угнетением активности циклооксигеназы, арахидоновой кислоты. За счет этого появляется обезболивающий, жаропонижающий, противовоспалительный эффект. Это требуется для пациентов, страдающих болевым синдромом, вызванным травмами, невралгией, радикулитом, вывихами, ревматическими патологиями.
Побочных эффектов много. Поэтому препарат применяют только по строгим показаниям, коротким курсом. Выделяют следующие негативные реакции:

Средство имеет массу противопоказаний. Перед его приемом обязательно консультируются с врачом. Запрещено использовать лекарства в период беременности, лактации, детям до 16 лет. Возможна передозировка с образованием пищеварительных расстройств, метаболического ацидоза, нарушением функциональности почек. Обязательно делают промывание желудка, употребляют сорбенты, проводят симптоматическую терапию.
Глюкокортикостероид Дипроспан
Дипроспан – глюкокортикостероид, содержащий одновременно бетаметазон динатрия фосфат и дипропионат. За счет этого увеличивается противовоспалительный, минералокортикоидный эффект. Влияние на организм сильное, поэтому лекарство используют даже при воспалительных процессах в нервной ткани. Оно помогает при болях, вызванных следующими патологиями:
-
воспалительные патологии суставов;

Лекарство используют в форме суспензии для укола. Действующее вещество быстро проникает в системный кровоток, образуя противовоспалительное влияние. Но оно имеет массу побочных эффектов, так как природа активных компонентов гормональная. Они образуются со стороны обмена веществ, сердечно-сосудистой, костно-мышечной, пищеварительной, нервной, эндокринной, иммунной системы. Негативные реакции развиваются часто, особенно при продолжительном применении.
Средство противопоказано к применению при грибковой инфекции, непереносимости. Его запрещено вводить внутрь суставной полости, межпозвонковое пространство. Лекарство используют при беременности с осторожностью, лишь в самых тяжелых случаях.
Димексид для наружного применения
Димексид – лекарственное средство, производимые в виде раствора для наружного применения. Основное действующее вещество – диметилсульфоксид. Лекарство обладает противовоспалительным эффектом. Образуется следующее действие:
-
устранение активности гидроксильных радикалов;

Курс лечения препаратом составляет не более 2 недель. Он показан при массе воспалительных патологий. Средство помогает при следующих заболеваниях:
- патологии опорно-двигательного аппарата (артрит, артроз, синовит);
- аутоиммунные болезни;
- состояние после травмы, повреждения, ушиба.

В отличие от других противовоспалительных средств, препарат применяют только наружно. Это снижает риск развития побочных эффектов, уменьшает их количество. Может возникнуть аллергия, дерматит, эритема, сухость кожи. Крайне редко образуется бронхоспазм.
Лекарство противопоказано при тяжелых сердечно-сосудистых расстройствах, коме, глаукоме, атеросклерозе. Его запрещено использовать при беременности и грудном вскармливании. Лекарство разрешено к приему только после 12 лет.
НПВС Диклофенак
Диклофенак – НПВС с одноименным действующим веществом. Выпускается в форме таблеток, раствора для инъекций, мази. Влияние на пораженную область образуется за счет угнетения активности циклооксигеназы, простагландинов, арахидоновой кислоты. Появляется следующее действие:
- устранение воспаления;
- подавление боли;
- снижение температуры тела.

Когда появляется воспалительный процесс в седалищном нерве, средство эффективно устраняет дискомфортные симптомы. Оно поможет ликвидировать основную причину патологии. Например, воспалительные заболевания суставов, нервной ткани. Лекарство не только устраняет заболевание, но и улучшает самочувствие пациента.
Препарат имеет много побочных эффектов и противопоказаний, поэтому его применяют с осторожностью при пероральной и инъекционной форме введения. Лекарство разрешено к применению только во 2 триместре беременности. В остальное время его используют только при крайней необходимости.
Гормон Дексаметазон
Дексаметазон – гормональное вещество, выпускаемое в таблетках, инъекциях, мазях. Он используется как в качестве единственного метода лечения, так и в комплексной терапии. Влияние образуется на клеточном уровне, нарушается фагоцитоз, выделение протеолитических ферментов, уменьшается просвет капилляров. Это приводит к подавлению воспалительной реакции, ответа иммунной системы.
Лекарство используют только по назначению врача, при крайней необходимости. Оно имеет много побочных эффектов и противопоказаний. Предварительно сдают лабораторно-инструментальные анализы, так как многие пациенты переносят препарат тяжело.
Дексаметазон используют при воспалительных патологиях седалищного нерва. Лекарство быстро устраняет воспалительные процессы, но используется коротким курсом. Оно разрешено к приему при данном заболевании по следующим причинам:
-
патология опорно-двигательного аппарата;

Лекарство разрешено в детском возрасте. Но инъекции, таблетки запрещены для до 2 лет. Курсу применения и указанной дозировке придерживаются строго. Иначе возникнет гормональный дисбаланс, нарушение обмена веществ.
Необходимость Вольтарена
Вольтарен – мазь для наружного применения. В ее основе лежит НПВС диклофенак натрия. Его концентрация небольшая, поэтому средство влияет мягко. Также Вольтарен производится в таблетках, но они показаны к применению при более тяжелых патологиях.
Риск побочных эффектов возрастает, если использовать форму таблеток. При нанесении мази возможны лишь местные или системные аллергические реакции. Поэтому требуется правильно подобрать форму выпуска лекарства в зависимости от самочувствия, наличия болевого синдрома. Противопоказания к применению:
- индивидуальная непереносимость;
- аспириновая триада;

При воспалении седалищного нерва препарат устраняет воспалительные процессы, боль, жар. Действие наступает быстро, если употреблять форму таблеток. Мази помогут только в том случае, если поражение нервной ткани незначительное. Вольтарен способен лишь частично ослабить воспалительные реакции и боль, поэтому требуется комплексная терапия с другими лекарственными средствами.
Когда улучшится состояние?
Патологии седалищного нерва тяжело переносится всеми пациентами. Чтобы устранить первопричину, предварительно проводят диагностику у невролога. Выявив повреждающий фактор, можно понять, какие именно препараты применяют, чтобы они улучшили самочувствие, устранили болезнь.

Обычно улучшения появляются при терапии в течение 5-14 дней. Но может потребоваться более продолжительный курс применения. В процессе лечения и после его завершения повторно сдают анализы.
Если врач советует, лучше своевременно начать комплексную терапию, чтобы действие на организм было максимальным.
То есть одновременно применяют 2 лекарства, например, Дексаметазон для снятия воспаления и устранения аутоиммунной реакции, сочетают с местными раздражающими средствами. Эффект разовьется поверхностно и на клеточном уровне.
Если в период лечения количество форменных элементов крови нестабильно, возникают аллергические реакции, другие побочные эффекты, терапию немедленно прекращают. Повторно записываются на прием к врачу. Он должен назначить аналог с более щадящим действием, но идентичным влиянием.
Физическая терапия при ишиасе: комплексы упражнений ЛФК для профилактики и лечения

Ишиас является патологическим состоянием, которое сопровождается острыми болями разной интенсивности в области поясницы и ягодиц.
Седалищный нерв отвечает за чувствительность ног, а его защемление вызывает появление межпозвоночной грыжи в поясничном отделе позвоночного столба.
Избежать такой ситуации можно, если не игнорировать патологию и ее профилактику.
Для этого надо выполнять специальные физические упражнения.
Они расслабляют болезненные участки и устраняют боль, стимулируя кровоснабжение поражённого места.
Что такое ишиас?
Это заболевание является синдромом, проявляющимся острой болью в зоне прохождения седалищного нерва. На участке самого нерва или в пояснице происходит сдавливание корешков спинного мозга. Причин защемления нервных окончаний в позвоночнике много, поэтому и проявления синдрома весьма разнообразные.
Термином «ишиас» обозначают синдром, а не болезнь. Сама патология называется пояснично-крестцовый радикулит. В зависимости от причин проявления существуют и другие варианты названия ишиаса: радикулопатия, радикулоишемия.
Об ишиасе, его симптомах и лечении, большинство людей не знает. Человеческий организм является сложным механизмом, который состоит из тканей и множества нервных переплетений.

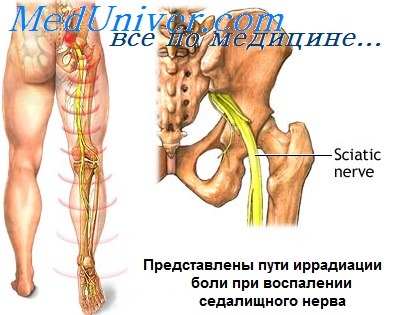
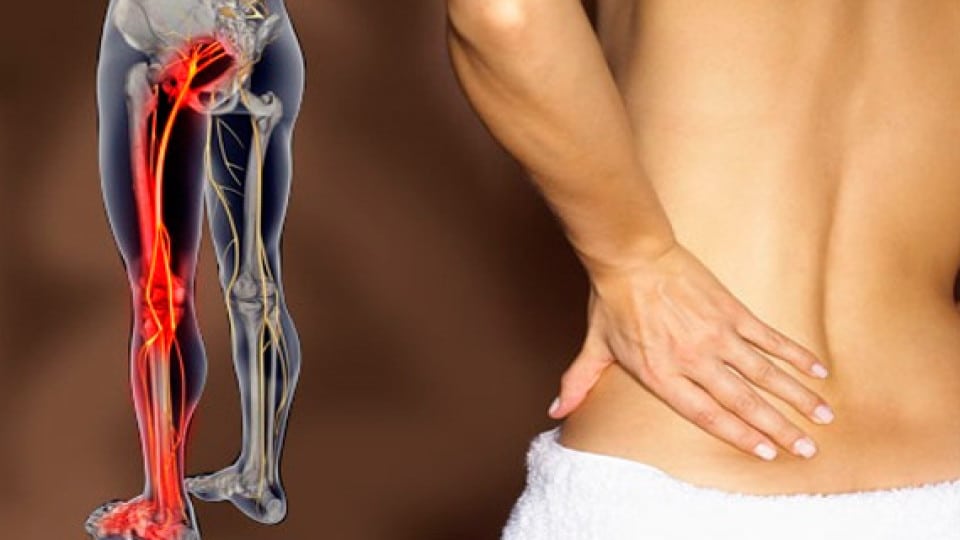
При защемлении седалищного нерва боль распространяется на всю ногу
Седалищный нерв ‒ самый длинный. Его образуют 5 пар корешков спинного мозга. Если даже один защемляется, то сразу проявляются довольно неприятные симптомы. Это сдавливание нервного окончания и называется ишиасом.
Основные принципы лечения
Комплексная терапия не только купирует боль, но и устраняет причины, спровоцировавшие ущемление нерва.
В период обострения ишиаса, когда боли очень сильные, проводится симптоматическое лечение. Для устранения боли применяют различные обезболивающие препараты (Диклофенак, Кетанов), миорелаксанты и гормоны. Ускорить окончание приступа помогут антиоксиданты и сосудистые средства, которые улучшат кровоснабжение и восстановят нормальное функционирование поражённых тканей.
Во время ремиссии боли исчезают, но остаётся нарушение питание тканей и трудности с движением. Поэтому в этот период необходима поддерживающая терапия.
Для этого проводятся физиотерапевтические процедуры: массаж, магнитотерапия, диадинамические токи, дарсонвализация. Они расслабляют мышцы и устраняют защемление нерва, что позволяет полностью излечиться. Эти процедуры исключают рецидивы болевых приступов.
В поддерживающую терапию входит также приём метаболических препаратов, витаминов и антиоксидантов, восстанавливающих микроциркуляцию крови. Если ишиас вызван инфекционным заболеванием, то допускается применение антибиотиков.
В крайнем случае, проводится оперативное лечение. Например, при грыже или опухоли в позвоночнике. Хирургическое вмешательство необходимо, если зажим седалищного нерва вызвал расстройство дефекации или недержание мочи.
ЛФК при ишиасе
Больные нередко игнорируют или недооценивают назначенную гимнастику при ишиасе. Многие пациенты считают, что лекарственные средства эффективнее лечебных упражнений. Такое мнение явно ошибочное.
Комплекс правильно подобранных упражнений улучшает кровообращение, снимает воспаление и активизирует метаболизм. Лечебная гимнастика ускоряет выздоровление, а боль может снять за несколько дней.
Кроме этого устраняются и другие проблемы позвоночника, которые могут быть причиной ишиаса. Все упражнения выполняются только при отсутствии боли, в период обострения тренироваться категорически запрещено. Главное, правильно выполнять упражнения.

Делать упражнения запрещено при острой фазе ишиаса Чтобы гимнастика была эффективна, следует придерживаться определённых рекомендаций:
- Осваивать комплекс лучше под контролем врача.
- Упражнения принесут пользу, если их выполнять два раза в день.
- Все упражнения при ишиасе делаются на твёрдой поверхности.
- При обострении заболевания допускаются перерывы, но затем нужно продолжить выполнение комплекса, учитывая состояние здоровья.
- Гимнастику нужно делать регулярно. Если нет желания или сил, то тренировку отменять не стоит, нужно сделать, хотя бы 2-3 упражнения в полсилы.
Если заболевание находится в острой фазе, то упражнения не выполняются до исчезновения боли.
Физическая активность нежелательна и при некоторых патологиях:
- Психические расстройства.
- Эпилепсия (ели частые припадки).
- Серьёзные травмы позвоночника.
- Онкология.
- Заболевания сердца.
- Вирусные инфекции, которые сопровождаются лихорадкой.
В связи с этими ограничениями, следует предварительно проконсультировать у врача или пройти полное обследование.
Видео: “Самое эффективное упражнение при защемлении седалищного нерва”
Как лечить воспаление седалищного нерва
Радикулит, он же – ишиас, осовременил свое наименование и после «ребрендинга» стал называться невропатией седалищного нерва. Тому, кто сталкивался с этим недугом, намного более важен вопрос – как вылечить воспаление седалищного нерва, ведь именно воспалительный процесс, повреждения и защемления – причина болевого синдрома и ухудшения здоровья. По статистике, примерно десятая часть взрослых людей сталкивается с поражениями нервов, расположенных в пояснично-крестцовом отделе хребта.

Седалищный – самый длинный в теле человека: начинается в пояснице и идет к пальцам ног, по пути разветвляясь. Поскольку локация довольно обширная, то любые повреждения нерва отражаются в пояснице, распространяются на всю заднюю поверхность ноги. Характер боли может быть различным:
- колющим;
- давящим;
- саднящим;
- ноющим;
- ломящим;
- жгучим;
- режущим.
Помимо этого, человек потихоньку теряет чувствительность конечности, вплоть до совершенной утраты. Практика показывает, что чаще врачи имеют дело с односторонним поражением.
Воспаление и защемление седалищного нерва – компетенция невролога, чьи рекомендации воплощают в жизнь физиотерапевт, массажист, специалист по нетрадиционным методам лечения, мануальный терапевт. Возможно, необходима консультация онколога или нейрохирурга. Если в штате клиники есть ревматолог, вертебролог или сосудистый хирург, терапевт может направить и к ним.
Воспользуйтесь одной из наших акций и получите максимальную выгоду:
АКЦИЯ «ОСЕНЬ 2021»!
Стоимость приема невролога или травматолога-ортопеда со скидкой
990 рублей 3600 рублей
Комплексное обследование позвоночника или суставов
Уникальная возможность получить консультации врачей, узи диагностику, анализы и заключение по состоянию вашего здоровья за:
1990 рублей вместо 9000 рублей
Почему возникает патология?
Медики рассматривают первичную и вторичную невропатию. Причина первичной – в травмах, инфекционных заболеваниях и переохлаждениях. Перечень причин, способных вызвать вторичный вид недуга, намного обширнее. Сюда относятся:
- смещения дисков;
- новообразования любой природы; ; ;
- остеофиты;
- спазмированные мышцы; ;
- туннельный синдром;
- межпозвонковые грыжи;
- постинъекционные нагноения.
Симптомы при воспалении седалищного нерва
Боль, которая может возникнуть даже из-за поднятия тяжелой сумки или переохлаждения, ночные приступы – главный показатель ишиаса. Помимо резкого простреливающего болевого синдрома, врачи советуют обратить внимание на:
- «мурашки» и онемение от ягодиц и ниже;
- запоры, недержание мочи;
- слабость и постепенную атрофию мышц, прихрамывание.
Когда человек передвигается или долго стоит, болеть тревожит сильнее. Во время приступов вполне возможно покраснение кожного покрова, отечность, ознобы, потливость. Сначала болевой синдром не очень выразителен, но постепенно становится настолько сильным, что есть опасность потери сознания. Человеку практически больно дышать. Если заболевание не лечить, пострадает вся нога: она станет холодной, сгибать и разгибать ее будет проблематично, затем утратится возможность двигать стопой и пальцами.
Симптомы защемления

Медики рассматривают несколько синдромов, подсказывающих, что у пациента ущемлен нерв.
- Лесера – прямая нога не поднимается;
- Сикара – боль усиливается, если человек сгибает стопу;
- посадки – самому принять сидячее положение невозможно.
Ходить и сидеть на корточках больно, а если лежать или сидеть с широко раздвинутыми ногами – отпускает. Признаки воспаления и ущемления седалищного нерва довольно выразительны, однако их все же можно спутать с другими заболеваниями:
-
;
- миеломой;
- болезнью Бехтерева;
- флеботромбозом;
- артериальной недостаточностью.
Как ставят диагноз
Заболевание определяет невролог по результатам двигательных тестов, выявляющих наличие описанных выше синдромов. Но лабораторные и инструментальные исследования все равно необходимы. Как правило, ограничиваются рентгеном в двух плоскостях. Возможно, придется получить более наглядную картину состояния позвоночника. В этом случае назначат томографию. Радиоизотопное сканирование делают, если подозревают наличие опухоли.
Когда у человека воспаление седалищного нерва, лечение в домашних условиях не всегда допустимо, ведь заболевание может проявляться в настолько серьезной форме, что пациенту предписывается постельный режим в условиях стационара. К болезням, связанным с нервами, нужно относиться серьезно, иначе можно потерять возможность двигаться.
Незамедлительный визит к врачу необходим в случаях:
- сильного онемения, которое не дает передвигаться;
- повышения температуры тела;
- перехода боли на другие локации;
- недержания продуктов метаболизма;
- отека в нижней части хребта.
Как лечить воспаление седалищного нерва

Лечебные мероприятия направлены на:
- избавление пациента от боли;
- улучшение чувствительности конечностей;
- восстановление функциональности ног.
Чтобы этого достичь, прибегают к методам традиционной и альтернативной медицины. Лечение начинают с купирования болевого синдрома. Затем вступают физиотерапия, лечебная гимнастика, мануальная терапия. Параллельно может использоваться богатый опыт народной медицины.
Медикаменты, назначаемые при лечении ишиаса, включают следующие группы препаратов:
- нестероидные;
- кортикостероидные;
- витаминные комплексы;
- биогенные стимуляторы;
- миорелаксанты;
- противоотечные;
- ангиопротекторы.
Широко применяются наружные средства – разогревающие кремы и мази, в составе которых есть змеиный или пчелиный яд, жгучий перец, камфора, скипидар. Массаж при воспалении седалищного нерва помогает улучшить кровообращение и вернуть тонус мышцам.
Огромная роль в восстановлении функций ног принадлежит физиотерапевтическим процедурам, например, магнито- и лазеротерапии, электрофорезу, лечению динамическими токами. Различные виды физических упражнений, подобранных для конкретного пациента, уменьшают спазмированность мышц, укрепляют организм.
Чтобы излечиться дома, придется запастись терпением, поскольку ишиас лучше поддается усилиям профессионалов. Известны случаи, когда болезнь запускалась именно из-за недостаточно активных лечебных мероприятий. Чем сложнее случай – тем более действенные препараты приходится назначать. Так, если нестероидные не помогают, хотя человек принимает их долго, назначают стероидные препараты, которые имеют значительные побочные эффекты.
Во многих клиниках, дополнительно к основному лечению, пациенты проходят курсы:
- иглоукалывания;
- озонотерапии;
- фитотерапию;
- баночного и вакуумного массажа;
- камнетерапию;
- лечение пиявками;
- прижиганий.
Разработано множество рецептов компрессов, примочек, настоек. Но без консультации с лечащим врачом их лучше на себе не пробовать. Доктору известно, где и как они способны помочь или навредить. Поэтому посоветоваться необходимо.
Курортное и водолечение – отменный способ улучшить общее состояние здоровья и отрегулировать различные патологии, в том числе и воспаление седалищного нерва, признаки и лечение которого из-за разнообразия и сложности нуждаются в длительном и тщательном внимании.
Если терапевтические методы не дают результата – приходится производить декомпрессию нерва. Это делают хирургическим путем.
Мало знать, как лечить ишиас, то есть воспаление седалищного нерва. Быть в курсе того, как уберечься от такого серьезного, портящего жизнь и отбирающего здоровье недуга – необходимость.
Среди профилактических мер врачи советуют следующие:
- не перемерзать;
- укреплять иммунитет;
- правильно поднимать тяжести;
- выработать осанку;
- спать на твердых матрасах;
- беречься от резких движений.
Здоровый организм значительно повышает вероятность того, что позвоночник будет работать правильно, а нервные корешки избегнут воспалений и не ущемятся.
Мы специализируемся на лечении опорно-двигательного аппарата, даже при тяжелых стадиях заболеваний. Уже 10 лет помогаем тысячам пациентов избежать операции!
Наши врачи
Это сильнейшая команда экспертов, которая преподаёт на кафедре РУДН. Мы являемся клинической базой ведущих ВУЗов, где выпускаются лучшие врачи Москвы, уникальные специалисты России и зарубежья.

Стандарты
Экспертами и преподавателями нашей сети совместно с ведущими израильскими специалистами разработаны уникальные протоколы лечения на основе утвержденных медицинских стандартов Министерства Здравоохранения РФ.
Упражнения при защемлении седалищного нерва –показания, методики и результативность
Защемление нерва (ишиас) – это процесс сдавливания нерва, вызывающий раздражение нервных волокон и иннервацию. Наиболее часто защемление нерва происходит в области крестцовых позвоночных дисков или в щели грушевидной мышцы.
Команда докторов Юсуповской больницы в своей медицинской практике используют только современные и актуальные методики лечения, а также проверенные препараты, эффективность которых не раз подтверждена европейскими исследованиями.
Причины защемления седалищного нерва
Ишиас вызывает сильный болевой синдром, причина которого может скрываться в наличии следующих патологий:
- остеохондроз;
- грыжа межпозвонкового диска поясничного отдела позвоночника – является наиболее распространенной причиной защемления седалищного нерва. Протрузия, переходя в стадию грыжи, начинает оказывать давление на нервный корешок в межпозвоночном отверстии, и в результате развивается болевой синдром;
- остеохондроз. Это серьезное заболевание, характеризующееся дегенеративными изменениями межпозвонковых дисков. Деформированные межпозвонковые диски в определенном положении способны сдавливать корешки седалищного нерва, вызывая болевые ощущения;
- стеноз спинномозгового канала поясничного отдела. Данная патология предусматривает сужения канала, где располагается спинной мозг. Как следствие сдавливания канала, а вместе с ним и нерва, развиваются побочные патологии, неврологические симптомы и болевые ощущения. Заболевание более характерно для людей возраста от 60 лет;
- спондилолистез. Смешение позвонков, вызванное клинически повышенной подвижностью позвоночника, может стать причиной ишиаса;
- синдром грушевидной мышцы. В данном случае компрессия нерва происходит на фоне чрезмерного давления или спазма грушевидной мышцы, находящейся в районе ягодиц над седалищным нервом;
- инфекционные заболевания органов малого таза;
- абсцесс в области седалищного нерва.
Внезапная боль любого характера в области позвоночника может свидетельствовать о развитии серьезных патологий. При дискомфортных болевых ощущениях в районе спины следует обратиться к грамотному специалисту, который сможет точно определить диагноз и назначить корректное лечение.
Лечение седалищного нерва медикаментами – гимнастика и массаж, медикаментозная терапия и физиотерапевтические мероприятия
Как правило, лечение защемленного седалищного нерва является комплексным. Основными терапевтическими практиками является лечебная гимнастика при защемлении седалищного нерва, точечный массаж при воспалении седалищного нерва и физиотерапевтические процедуры.
Медикаментозную терапию назначает исключительно врач, так как самолечение в данной ситуации может лишь усугубить проблему, а не устранить ее. В первую очередь назначаются нестероидные противовоспалительные и болеутоляющие препараты, которые могут вводиться как инъекционно, так и применяться перорально. С их помощью уменьшатся компрессия, отступает боль и снимается воспаление на самом нерве. Однако прием этих препаратов является лишь изначальной или ургентной стадией лечения, поскольку при длительном использовании они могут вызвать проблемы с функционированием печени, почек, снизить свертываемость крови, а также в некоторых случаях могут спровоцировать появление язвенной болезни желудка.
При очень сильных болях пациенту могут назначаться стероидные препараты, задачей которых является не только снять болевой синдром, но и убрать отек. Однако прием данных медикаментов также ограничен по времени вследствие большого количества побочных эффектов и противопоказаний. Дополнительно могут быть назначены препараты для улучшения кровотока или разогревающие мази, которые наносятся локально.
Физиотерапия при защемлении седалищного нерва способствует общему улучшению состояния пациента, нормализации микроциркуляции крови и снятия спазма или отека с воспаленной области. Как правило, физиопроцедуры проводятся после восстановления двигательной функции человека и при условии его свободного передвижения. Современное техническое оснащение Юсуповской больницы позволяет сделать любую физиотерапевтическую процедуры результативной и максимально комфортной для наших пациентов.
Основными физиотерапевтическими мероприятиями при лечении воспаления седалищного нерва являются:
- фонофорез и электрофорез с новокаином на седалищный нерв. Данный метод заслужил признание многих врачей благодаря как быстрому, так и накопительному эффекту. Электрофорез часто применяется с новокаином или другими лекарственными препаратами для скорейшего купирования боли и снятия отека;
- УВЧ-терапия. Данный метод заключается в воздействии на болевой очаг электромагнитным полем ультразвуковой частоты. Такая терапия обладает высоким противоспазмовым действием, что обеспечит снятие острого болевого синдрома с седалищного нерва;
- магнитотерапия. Эта физиотерапевтическая методика основывается на воздействии на воспаленную зону магнитными полями. Данный метод обладает сильным обезболивающим действием, усиливает оксигенизацию крови, также прекрасно справляется с отечностью;
- парафиновые аппликации. Эта методика заключается в длительном воздействии тепловой процедуры на очаг воспаления. Тепло способствует снижению отечности, уменьшению болевого синдрома, а также улучшает обменные процессы;
- кинезиотейпирование седалищного нерва. Этот метод является достаточно современным и широко применяется в медицине с целью восстановления поврежденных мышц, суставов, а также для восстановления кровотока в воспалённые области. Тейпы имеют вид пластырей, сделанных из хлопка, что позволяет носить их 24 часа в сутки от 3 до 6 дней;
- иглоукалывания. Данный метод нетрадиционной медицины применяется достаточно редко в случаях, если имеются определенные показания;
- точечный массаж. Точечный массаж седалищного нерва является древним и проверенным методом. Сутью данной методики является мануальное воздействие на определённые точки на теле человека, отвечающие за разные органы и системы в организме человека. Массаж при ишиасе седалищного нерва способствует устранению воспалительного процесса и улучшению кровотока и микроциркуляции в область отека;
- упражнения при воспалении седалищного нерва. Ежедневная зарядка при защемлении седалищного нерва показана только после обследования у врача. Усиленная, однако умеренная физическая нагрузка способствует скорейшему выздоровлению и возобновлению моторных функций. Существует специально разработанная гимнастика при защемлении седалищного нерва, которая направленна на проработку мышц ягодиц и ног. Данная гимнастика назначается врачом, так как является не профилактическим, а терапевтическим методом и может нанести вред при неуместном или неправильном занятии.
Упражнения для лечения седалищного нерва
Некоторые упражнения при защемлении седалищного нерва в ягодице могут выполняться самостоятельно после обследования в больнице. Гимнастика при воспалении седалищного нерва как правило направлена на растяжение спазмированных мышц. Людям со слабой физической подготовкой такая зарядка для седалищного нерва может легко даться не сразу, однако регулярные тренировки обязательно принесут желаемый результат. Зарядка для седалищного нерва за 6 минут поспособствует не только угасанию болевого синдрома, но и общему укреплению тонуса мышц.
Для лечения воспаления седалищного нерва выполняются следующие упражнения:
- лягте на пол, колени подожмите к груди. Пролежите в таком положении 30 секунд, после чего выпрямитесь и повторить снова 2 раза;
- сядьте на пол, ноги согните в коленях и сядьте на них. Положите лоб на пол, руки вытягивайте вперед как можно дальше. Не прекращая вытягивать руки, не смещайте корпус с исходного положения. Пробудьте в такой позе 30 секунд. Повторить 3 раза;
- станьте прямо, руки вытяните вверх, ноги расставьте на ширине плеч. Начните наклонять корпус в одну сторону с вытянутой рукой, ноги при этом остаются неподвижными. Повторите 10 раз в каждую сторону;
- лягте на спину, руки, согнутые в локтях, заведите за голову. Поднимите ноги перпендикулярно полу, чтобы образовался угол 90 градусов. Начните разводить обе ноги в разные стороны, не допуская болевых ощущений. Повторить 15-20 раз;
- лягте на пол, ноги согните в коленях, обняв их руками. Старайтесь максимально прижать колени к груди, сворачиваясь в клубок. Продержитесь в таком положении 15-20 секунд;
- исходное положение – лежа на спину, руки вытянуты вдоль тела. Начните попеременно прижимать к корпусу колени, обхватив их руками. Повторите 15-20 раз;
- станьте на четвереньки, запястья находятся под плечами. Начните аккуратно выгибать спину дугой, затем медленно выгибать ее вовнутрь. Проделайте эту манипуляцию 20 раз.
Некоторые упражнения при защемлении седалищного нерва при боли могут существенно помочь. Однако стоит помнить, что данная гимнастика против защемления седалищного нерва имеет своим противопоказания. Данная гимнастика при ишиасе седалищного нерва подлежит обсуждению с лечащим врачом Юсуповской больницы в случае наличия грыжи или опухоли позвоночника, а также острых воспалительных или инфекционных заболеваний.
Седалищный нерв – лечение массажем и ЛФК в Москве
Лечением пациентов с защемлением седалищного нерва занимаются специалисты центра реабилитации Юсуповской больницы в Москве.
Команда докторов Юсуповской больницы обеспечивает надежное и корректное проведение всех терапевтических мероприятий, направленных на восстановление после ущемления седалищного нерва, в том числе и лечебного массажа. В своей работе мы используем самые актуальные методики лечения, составляя план сообразно анамнезу и потребностям пациента. Записаться на прием к доктору можно, позвонив по телефону Юсуповской больницы, либо обратившись к врачу-координатору на нашем сайте.
Как лечить седалищный нерв?

Седалищный нерв – крупный периферический ствол волокон. Выходит из крестцового сплетения в районе тазобедренного сустава. Затем проходит между мышцами бедра и в подколенной ямке разделяется на две ветви: большеберцовый и общий малоберцовый нервы [1].
Из-за такой анатомии, нервный пучок уязвим перед внешними факторами в месте выхода из таза и в мышечных каналах бедра. А так, как по сути, этот нерв отвечает за подвижность и чувствительность всей нижней конечности, его защемление или воспаление приносит сильную боль, ограниченность подвижности.
Сразу обратиться за квалифицированной помощью в подобных случаях удается не всем. Поэтому знать, как при появлении симптомов лечить воспаление (неврит) седалищного нерва на ноге дома, будет полезно каждому.
Не стоит забывать, что установить причину патологии и подобрать специфическую терапию, может только врач в клинике. Даже если у вас получится временно снять симптоматику, за профессиональной помощью стоит обратиться при первой возможности. Это поможет избежать ухудшения состояния, и его повторения в будущем.
Симптомы
В латинской терминологии, он называется nervus ischiadicus, откуда и синоним боли, вызванной его патологией – ишиас.
Нерв может страдать от двух главных процессов:
- Ущемление на уровне выхода из таза или в мышечных каналах бедра, распространенный вариант – синдром грушевидной мышцы [2].
- Воспаление, переохлаждение из-за близости к поверхности кожи.
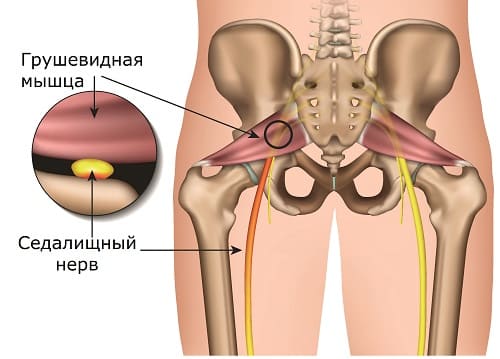
Выраженность признаков заболевания зависит от степени защемления или воспаления нервной ткани. У отдельных пациентов боль настолько сильная, что человек не может даже сидеть и стоять.
При травме (повреждение или разрыв) нерва, нельзя раздумывать над тем, как лечить ишиас левой или правой ноги дома. Подобное повреждение приводит к обездвиживанию конечности, необходимо срочно обратиться за помощью в медучреждение.
Симптомы воспаления седалищного нерва, допускающие лечение в домашних условиях:
- Ограничение двигательной функции, изменение походки на неуклюжую.
- Внезапное онемение пальцев на одной ноге без видимой к тому причины.
- Онемение верхней части бедра (при неврите бедренного нерва) и ягодицы одной нижней конечности.
- Простреливающая боль в ноге. В зависимости от места защемления, может появляться как в области копчика и отдаваться вниз по бедру, так и выстреливать от стопы вверх [3]. Такой симптом бывает на фоне неврита большеберцового нерва.
Сила выраженности болевого синдрома бывает различной. Начинается с неприятного ощущения в определенной области, часто – около крестца. Болевой синдром возникает при сидении или быстрой ходьбе, постепенно усиливаясь по мере прогрессирования патологии.

В тяжелых случаях, ощущение боли преследует человека постоянно, пропадая только в положении лежа. Начинают возникать сопутствующие проблемы: боль при мочеиспускании, падение либидо.
Седалищный нерв несет еще и веточки вегетативной нервной системы. Поэтому страдает терморегуляция, тонус сосудов ноги.
Кожа крестца и бедра может становиться красной, не исключаются небольшие отеки в этих областях.
Причины
Прежде чем решить, как и чем лечить седалищный нерв, нужно выяснить причину патологического состояния. И устранить ее, иначе рассчитывать на устойчивый результат почти невозможно.
Неприятные ощущения в области крестца и ноги могут возникнуть в любом возрасте. Такому заболеванию подвержены люди после 40 лет, постепенно теряющие форму, испытывающие дефицит физической нагрузки.
Типичной причиной неприятных ощущений становится изношенность межпозвоночных дисков, остеохондроз пояснично-крестцового отдела позвоночника. Позвонки постепенно смещаются, зажимая корешки нерва и приводя к появлению периодических или регулярных болей.
Однако это не единственная возможная причина. Также привести к появлению симптомов воспаления седалищного нерва и стать поводом для лечения в домашних условиях могут:
- Межпозвоночные грыжи, расположенные в нижнем отделе позвоночника.
- Инфекционные болезни.
- Онкологические заболевания.
- Лишний вес.
- Чрезмерные перегрузки позвоночника.

- Артроз, артрит тазобедренного сустава.
- Травмы поясничного отдела, крестца. При этом защемление может произойти и после не оставившего заметного следа удара или падения.
- Спондилолистез поясничного и пояснично-крестцового отдела позвоночника, межпозвонковые грыжи [4].
- Сильное переохлаждение, пребывание на сквозняке.
Для устранения неприятных ощущений в ноге, нужно выявить и вылечить первопричину. Иначе получится купировать болевой синдром на время, не на длительный срок.
Без адекватной терапии проблема не исчезнет, а перейдет в хроническую форму. При этом варианте, болевые ощущения будут возвращаться после каждого неловкого движения.
Как вылечить седалищный нерв?
Далеко не все варианты заболевания возможно вылечить дома, не прибегая к помощи профессиональных медиков.
Если у вас немеет одна нога, теряет чувствительность и подвижность или боль становится нестерпимой, постепенно усиливаясь или приходя приступами при неловком движении или простом шаге, то нужно обратиться в клинику на консультацию невропатолога.
В острой ситуации, при невозможности двигаться – вызывайте врача на дом. До этого нужно, чтобы больной принял удобное лежачее положение и в таком виде дожидался медицинской помощи.
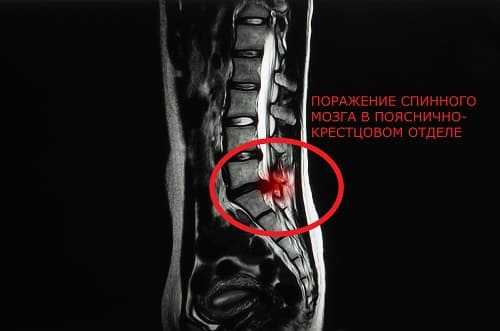
Если состояние пациента не настолько тяжелое, то можно оказать первую помощь самостоятельно. Однако перед тем, как лечить воспаление седалищного нерва в домашних условиях, стоит все-таки посетить клинику и пройти обследование.
Нужно, чтобы удостовериться в диагнозе и выявить первопричину, от которой необходимо избавиться.
Первая помощь
Защемление, ишиас, – это состояние, наступающее внезапно, то навыки оказания первой медицинской помощи могут пригодиться любому.
Основные действия при появлении первых симптомов:
- Положите больного на живот на плоскую жесткую поверхность. Такое положение физиологично, позвоночник будет расположен правильно, нерв не будет пережиматься. Мягкая кровать не подойдет, так как будет создаваться прогиб. Под грудь можно положить мягкий валик.
- Снимите одежду с больного места, полностью освободив кожу от раздражающего контакта с тканью.
- Нанесите противовоспалительную мазь на источник боли. Оставьте на время, указанное в инструкции.
Использовать разогревающие мази, грелки или растирания, при приступе нельзя ни в коем случае, так как они усиливают воспаление. Воздействие высокой температуры приведет к ухудшению состояния пациента. Лишнее охлаждение также противопоказано.
Позже, с облегчением самочувствия, можно будет перевернуться на спину. Но лучше еще некоторое время до окончания приступа оставаться в лежачем состоянии. Под голени можно подложить подушку, чтобы немного приподнять ноги [5].
На больное место, чтобы снять боль и отек, можно положить спиртовой компресс. Но только не в разгар приступа.
Как лечить ишиас? Причины и симптомы
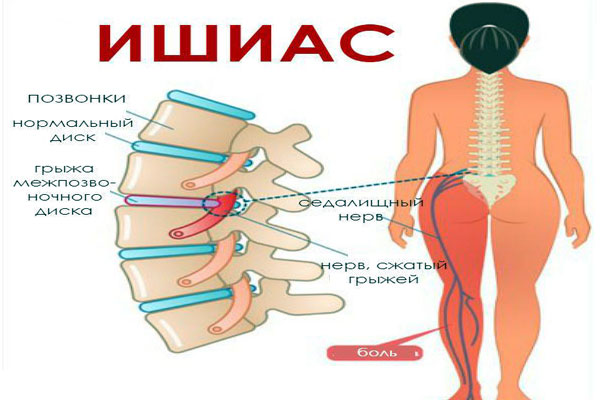
Ишиас – это воспаление седалищного нерва. При этой патологии возникают боли в области поясницы. Они распространяются на бедро, на стопу, становятся интенсивнее во время кашля и при ходьбе. Симптомы ишиаса на ранних стадиях развития могут напоминать люмбалгию, люмбаго и люмбоишиалгию.
У людей, страдающих этим заболеванием, обострение зачастую происходит два-три раза в год. Люди терпят боль, перехаживая с ней несколько дней и забывая о болезни до следующего приступа, не спешат обращаться к врачу.
Халатное отношение к ишиасу приводит к тому, что очень скоро болезнь просто не даёт человеку нормально жить. Седалищный нерв – самый крупный в организме. Он начинается в поясничном отделе позвоночника и спускается по ноге вниз, где разделяется на мелкие нервы.
Именно по этой причине боль при ишиасе может появляться в самых разнообразных местах. Чаще всего человек чувствует «прострел» от поясницы в пятку через всю ногу. Но возможны варианты, когда боли в самой пояснице нет, а дискомфорт ощущается только в какой-то части ноги.
Симптомы ишиаса

Разнообразие причин, вызывающих ишиас, обеспечивает и массу проявлений этого заболевания.
Иногда боль может быть локальной – только в пояснице, но даже в этом случае её проявления могут быть разнообразны. У больного может колоть, жечь или «стрелять» в спине. Иногда появляется ощущение онемения или «мурашек».
Очень часто ишиас даёт о себе знать болью по всей длине ноги, начинаясь в поясничном отделе позвоночника и через ягодицу и бедро распространяясь до самых кончиков пальцев. Бывают случаи, когда болит только одна часть ноги, например, ощущается дискомфорт в колене либо немеют пальцы на ногах.
В любом случае, боль может быть настолько невыносимой, что человек не может ни ходить, ни сидеть, ни наклоняться. При этом он непроизвольно наклоняет корпус слегка вперед и в сторону, походка становится несимметричной.
Чаще всего ишиас поражает одну ногу, но бывают случаи, когда боль проявляется в обеих конечностях одновременно.
Когда приступ проходит, боль сохраняется в области 5 поясничного и 1 крестцового позвонка, под коленом и по центру ягодицы. Иногда боли настолько сильные, что человек может потерять сознание. К другим симптомам относятся: усиление потливости, отечность и гиперемия кожи. Боль становится интенсивнее, если человек длительное время находится в вертикальном положении, ходит или сидит на жесткой поверхности.
Приступ заставляет его принимать вынужденную позу. Он делает упор на здоровую ногу. Также изменяется походка больного.
Если заболевание имеет тяжелое течение, оно может приводить к уменьшению ягодичной, икроножной или бедренной мышцы. Человеку будет сложно согнуть ногу, так как мышца обездвиживается. Он с трудом шевелит пальцами и поворачивает стопу.
Диагностика ишиаса
Ишиас может сопутствовать различным патологиям. Поэтому прежде чем начинать лечение, нужно выяснить причину его возникновения.
Для начала невролог осматривает пациента, проверяет рефлексы и кожную чувствительность. Это позволяет оценить степень поражения нервной ткани.
Затем больного направляют на рентгенографию. Это исследование позволяет выявить патологии костной ткани.
Если сведений окажется недостаточно, то больному назначат МРТ или КТ. Когда у врача появляются подозрения на раковое новообразование, нужно выполнить радиоизотопное сканирование позвоночного столба. Такое исследование показано пациентам с ВИЧ и лицам, принимающим кортикостероиды.
Причины ишиаса
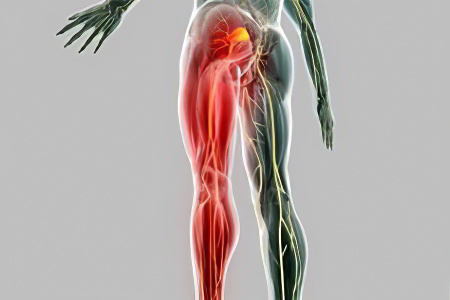
Причин возникновения ишиаса великое множество. Это заболевание может проявиться в результате переохлаждения либо стать осложнением после перенесенной инфекции – гриппа или туберкулеза. Травмы и заболевания позвоночника – такие как остеохондроз, деформация или дегенерация межпозвоночных дисков, образование грыж, опухоли, любые изменения формы позвонков – могут привести к защемлению или травмировать нервные корешки. Также в список причин ишиаса входят диабет, артрит, запоры и гинекологические заболевания (в том числе и родовые травмы).
Далее будет рассмотрена интересная теория, которая, по нашему мнению, является истинной причиной ишиаса. Если понять ее, справиться с заболеванием будет несложно.
Как правило, лечение болезни сводится к обезболиванию пораженного участка. Когда на организм начинают воздействовать факторы риска, например, переохлаждение или физические перегрузки, симптомы патологии возвращаются.
Человек не может усилием воли контролировать тонус мышц спины, ягодиц, грушевидной мышцы. Боль возникает именно в то время, когда развивается их спазм и случается защемление седалищного нерва. Напрячь эти мышцы человек может, а вот расслабить их он не в состоянии.
За расслабление мышц отвечают те мозговые структуры, которые отвечают за эмоции человека. Все внутренние органы, сосуды и ткани управляются стволом и полушариями мозга. Положительные эмоции способствуют расслаблению перечисленных мышц, а негативные переживания, напротив, провоцируют их напряжение.
Даже мгновенная, но сильная негативная эмоция способна повысить тонус мышц и тканей. Это приводит к спазму и защемлению нерва. Особенно он уязвим у людей с остеохондрозом, грыжами позвоночника, спондилолистезом и другими заболеваниями позвоночного столба. Информацию об этом можно найти в любом медицинском издании.
В подтверждение состоятельности этой теории можно привести еще один факт. Женщины и мужчины имеют различия в строении головного мозга, по-разному они реагируют на стресс. Поэтому боль при ишиасе у них тоже различается, ни для кого это не является секретом. Так, у 80% женщин боли возникают в правой ягодице, правом бедре, колене и стопе. У мужчин в 80% случаев страдает левая половина туловища.
Правое полушарие контролирует работу левой стороны тела, а левое полушарие отвечает за правую долю. Также есть различия в префронтальной коре головного мозга у разных полов. Этот участок отвечает за контроль принятия решения. Имеется разница в лобных долях мозга. Все эти различия касаются миндалевидного тела (оно отвечает за возникновение эмоций и за способность запоминать их). Поэтому мужское миндалевидное тело сообщается с правым полушарием, а женское с левым полушарием.
Ученый Ларри Кэхилл занимался отслеживанием функционирования мозга мужчин и женщин во время стресса, когда они смотрели фильм ужасов. Он заметил, что во время негативных эмоций у мужчин левое полушарие оставалось в покое, а максимальная реакция наблюдалась именно с правой стороны полушария. У женщин, напротив, активизировалось левое полушарие.
Все это объясняет, тот факт, что у женщин во время стресса спазмируется в большей степени правая сторона, а у мужчин – левая.
Если учесть все эти факты и провести анализ пережитых эмоций, можно понять, чем был спровоцирован ишиас у конкретного человека. Вполне вероятно, что равновесие в эмоциональном плане и настрой на положительную волну позволит справиться с заболеванием.
Спровоцировать ишиас могут такие факторы, как:
Полученные травмы, переохлаждение, избыточные физические нагрузки.
Заболевания инфекционной природы, которые негативным образом отражаются на функционировании нервной системы. В первую очередь это относится к туберкулезу, опоясывающему герпесу, бруцеллезу.
Аллергические реакции организма.
Интоксикация организма ядами, медикаментами, тяжелыми металлами, токсинами, которые появляются из-за разложения раковых новообразований.
Сахарный диабет, злоупотребление спиртными напитками, метаболические сбои.
Ишиас чаще всего манифестирует из-за воздействия на организм сразу нескольких факторов. Эта патология касается преимущественно пожилых людей, которые страдают от болезней позвоночного столба, от сосудистых патологий. Поэтому не удивительно, что в детском возрасте ишиас не развивается никогда.
Лечение ишиаса

Лечением ишиаса занимается невролог, который назначает терапию после проведения обследования.
Физиотерапия. Методы физиотерапии позволяют уменьшить интенсивность болей, но справиться с причиной ишиаса они не смогут. Доктор может назначить пациенту электрофорез со спазмолитиками, витаминами, миорелаксантами, препаратами от воспаления, УВЧ, лечение лазером, фонофорез, парафинотерапию, УФО, электросон. Все эти методики дают возможность улучшить питание тканей, уменьшить отек и справиться с болями.
Массаж и рефлексотерапия. Когда острое воспаление будет снято, можно посещать курсы массажа. Хорошо помогает общий массаж, баночный массаж, точечный массаж, иглоукалывание, прижигание. Также можно воспользоваться домашним аппликатором Кузнецова. Его применение позволяет уменьшить боль, снять тонус с мышц.
Независимо от разновидности массажа, он приводит к улучшению кровотока, способствует устранению застоя лимфы, уменьшению болей. Нерв начинает работать правильно, что позволяет не допустить поражения мышц.
НПВС и обезболивающее лечение. Уменьшить боль позволяют препараты из группы НПВС, которые отлично купируют воспаление. Это могут быть такие лекарственные средства, как: Диклофенак, Индометацин, Ибупрофен, Ортофен, Напроксен, Кеторолак и пр. При приеме этих препаратов нужно принять во внимание, что они раздражают слизистую оболочку органов пищеварительной системы, оказывают влияние на почки и разжижают кровь. Поэтому долгое время пользоваться ими не рекомендуется.
В меньшей мере раздражают желудок такие препараты, как: Мовалис, Нимесулид, Аркоксиа. Поэтому принимать их можно дольше. Возможно врач порекомендует параллельно пить Омепразол.
Если приступы усиливаются, то могут быть назначены кортикостероидные гормоны. Лечение должны быть недолгим. Они не способны справиться с причиной болезни и имеют множество побочных эффектов.
Другие препараты для лечения ишиаса. Врач может назначить пациенту витамины группы В, витамин Е, либо комплексные добавки. Кроме того, терапия может быть дополнена лекарственными средствами для расслабления мышц.
ЛФК. Улучшить самочувствие человека помогает физическая активность. Заниматься можно дома. Хорошим эффектом обладает упражнение «велосипед», а также растяжки. Начинать занятия можно только после того, как острая фаза воспаления будет купирована.
Уколы при ишиасе
При ишиасе могут быть использованы такие препараты, как: Анальгин, Трамадол, Ксефокам. Они позволяют избавиться от боли. Также назначают инъекции гормональных препаратов: Преднизолон, Гидрокортизон. Их используют не часто, только при сильном отеке и воспалении.
Уколы ставят только в случае интенсивных болевых приступов, справиться с которыми невозможно благодаря приему таблеток. После того, как острая стадия болезни начнет затихать, пациента переводят на пероральный прием препаратов.
Также ему могут быть назначены блокады с Новокаином или Ультракаином. Их вводят в пучок седалищного нерва. Это позволяет полностью блокировать его и избавиться от болей.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы