Защемление седалищного нерва — чем лечить?
Спина и позвоночник – это важные части тела. Человек, ощущающий боли в этих областях, часто неспособен даже вести нормальную жизнь, вынужден отказываться от ряда физических нагрузок, с трудом ходит на работу. Что уж говорить о любимых хобби, которыми просто не получается заниматься. Нередко причиной болей в области поясничного отдела спины является защемление седалищного нерва. Чем лечить этот недуг, как помочь себе в данной ситуации и вернуться к жизни без боли?
Симптомы и особенности заболевания
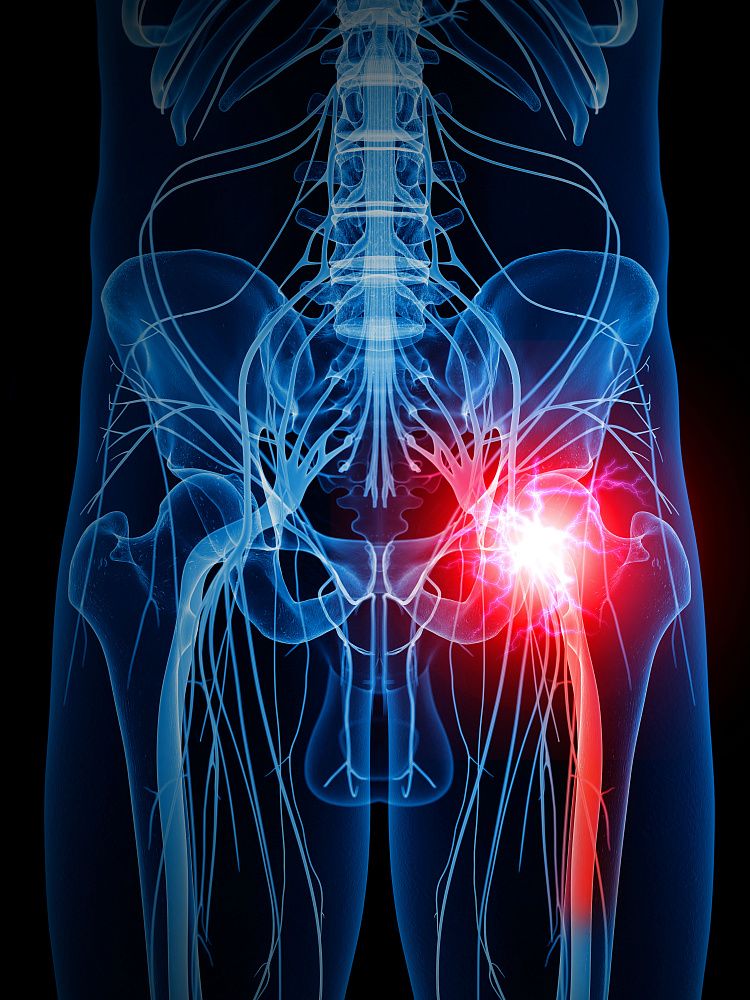
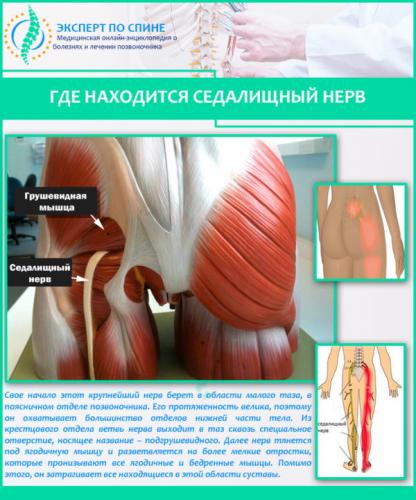
Седалищный нерв, иногда способный доставить массу проблем, считается самым крупным и длинным нервом во всем теле человека. Он начинается в районе пояснично-крестцового сплетения и далее распространяется по нижним конечностям вдоль бедер. В области колен нерв разделяется на два более мелких – малый и большой берцовые, обязанность которых – контроль работы стоп. Его предназначение – исполнение сигналов ЦНС рядом органов и мышц человека.
Защемление этого нерва (или ишиас) способно доставить сильнейший дискомфорт человеку, так как сопровождается сильными болями и часто – потерей работоспособности. Само по себе защемление – это развивающийся воспалительный процесс. А боли, возникающие в результате, будут чувствоваться в области спины и задней части бедер.
На заметку! Защемление седалищного нерва часто развивается как следствие ряда других заболеваний. Хотя чаще всего оно возникает из-за проблем с позвоночником.
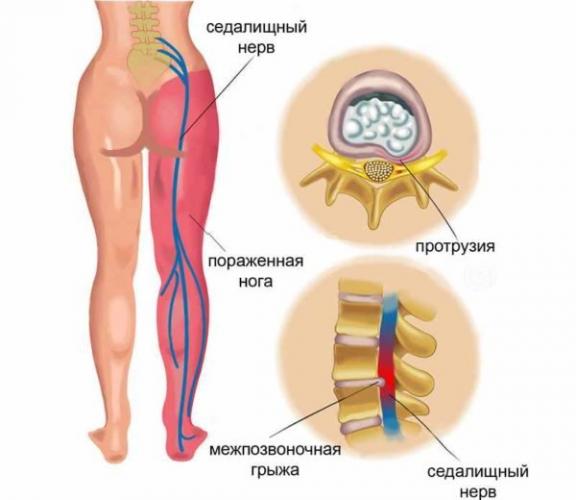
Симптоматика у ишиаса достаточно яркая, заболевание сложно перепутать с каким-то другим. Основные признаки приведены в таблице.
Таблица. Основные симптомы ишиаса.

Также люди, столкнувшиеся с ишиасом, часто отмечают упадок сил, не могут выполнять какие-то действия, которые приводят к обострению болей. Иногда и организм начинает остро реагировать на защемление нерва – повышается температура тела. Но если этот симптом проявился, то медлить с обращением к врачу ни в коем случае нельзя. Особенно, если все сопровождается проблемами с мочеиспусканием или потенцией у мужчин.
Причины
Причин, вызывающих защемление седалищного нерва, существует несколько. Часто возникновение ишиаса связывают именно с позвоночником, что не удивительно – в течение всей жизни он испытывает колоссальные нагрузки. Люди работают физически, переносят какие-то тяжести, не следят за своим весом и ведут малоподвижный образ жизни. Без дозирования нагрузки и проведения профилактики состояние позвоночника ухудшается. Так, среди причин ишиаса, связанных с позвоночником, можно выделить:
- остеохондроз;
- воспалительные процессы в области позвоночного столба;
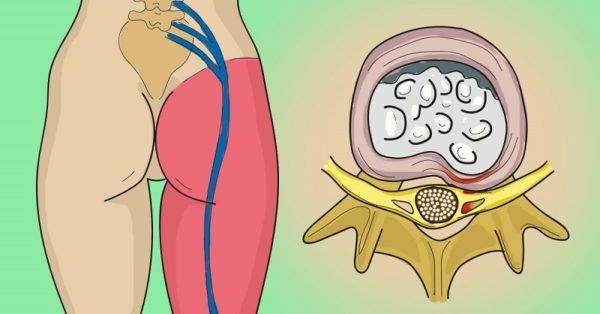
- межпозвонковую грыжу;
- смещение позвонковых дисков;
- травмирование позвоночника.
Также спровоцировать развитие ишиаса могут диабет, переохлаждение, какие-либо опухолевые процессы, радикулит. Вызвать заболевание способны и спазмы мышечных волокон (обычно синдром грушевидной мышцы), которые могут сдавить нерв.
Важно! Чтобы начать эффективное лечение ишиаса, важно выявить главную его причину. Сделать это способен лишь врач путем проведения ряда диагностических исследований. В противном случае удастся снять только болевой синдром, но боль со временем вернется и, возможно, с большей силой.
Диагностика
Обычно опытный врач легко определяет причину, по которой развился ишиас. Диагноз может быть поставлен сразу же на первичном приеме. Но иногда могут потребоваться дополнительные исследования, если точно причину выявить не получается. Это могут быть:
- рентгенологические исследования костей в области таза и поясницы;
- МРТ;
- КТ;
- УЗИ.
Врач может дать направления на сдачу таких анализов как биохимия крови, мочи, общий анализ крови.

Обычно с такими болевыми синдромами человек направляется к неврологу, где проводится общий осмотр и сбор анамнеза, проверяются рефлексы ног, чувствительность кожи. Только после этого при необходимости специалист направляет человека на дополнительные анализы и исследования.
Как это лечить?
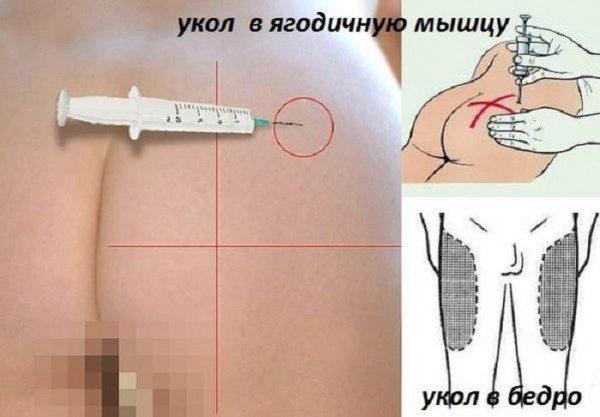
Только после определения точного диагноза и причины назначается лечение. Как правило, с ишиасом в домашних условиях справиться невозможно, можно только облегчить состояние, потому визит в клинику необходим. Обычно в первую очередь при лечении снимается болевой синдром. Для этого используются различные анальгезирующие препараты. Также могут быть рекомендованы компрессы и постельный режим. Для снятия спазма назначаются уколы. Инъекции также могут быть назначены и для снятия воспалений.
Очень хорошо себя показал ряд физиотерапевтических методов лечения. Это могут быть массажи, ударно-волновая терапия, сеансы у мануального терапевта, гимнастика, УВЧ, рефлексотерапия.

Внимание! Ограничиваться приемом обезболивающих средств не стоит. В этом случае заболевание будет прогрессировать, а человек просто не будет чувствовать боли. Важно точно соблюдать рекомендации врача, только тогда получится справиться с ишиасом.
Если ишиас развился на фоне какого-либо другого заболевания, то могут быть применены даже хирургические методы лечения. Чаще всего они используется при межпозвоночных грыжах. Что касается домашнего лечения, то во время посещения врача следует проконсультироваться относительно возможности применения ряда методик. Если противопоказаний нет, то дома могут помочь:
- массажи, в том числе баночный;
- использование противовоспалительных мазей;
- различные настойки на дарах природы, в том числе – на сосновых почках, одуванчиках и т. д.;
- восковые аппликации (главное – не обжечь кожу, так как воск используется разогретый);
- гимнастика, которая может проводиться в домашних условиях.

Кстати, именно гимнастика часто помогает быстро прийти в норму. Особенно полезны такие упражнения, как ходьба на ягодицах, «велосипед», стрейчинг. Главное — во время выполнения упражнений следить за своим состоянием и при появлении болей следует сразу же прекратить сеанс гимнастики.
Таблица. Препараты, используемые для купирования болей.
Среди мазей, которые эффективны при ишиасе, выделяют Финалгон, Випросал, Никофлекс и Ализартрон. Они хорошо согревают, усиливают кровообращение, улучшают питание тканей. С целью снижения болевого синдрома также могут быть рекомендованы мази Цель Т и Траумель С.
Если вы хотите более подробно узнать, как вылечить седалищный нерв в домашних условиях, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Немного о массажах
Если совмещать различные методы лечения с массажем, то улучшения состояния можно добиться довольно быстро. Главное — предварительно устранить боли, а потом уже посещать сеансы у массажиста, так как при наличии дискомфорта должного эффекта добиться не удастся.
Важно правильно выбрать массажиста. У него должен быть соответствующий документ, подтверждающий наличие нужных навыков. Если техника массажа будет неправильной, то можно сильно навредить здоровью.

Обычно курс массажей достаточно длительный, но его нужно отходить полностью, чтобы получить нужный эффект. Как правило, посетить массажиста придется не менее 10 раз. Массаж стимулирует кровообращение, усиливает питание тканей и помогает высвободить седалищный нерв, а значит, и улучшить состояние. Далее даже после исцеления требуется периодически повторять курс, чтобы избежать рецидивов.
Упражнения при ишиасе
Гимнастика является отличной лечебной и профилактической мерой при защемлении нерва. Рассмотрим основные упражнения, рекомендуемые в этом случае.
Шаг 1. Выпрямить плечевой пояс, позвоночник, шею и бедра поможет планка. Главное, чтобы она выполнялась правильно. Для этого нужно лечь на пол или мат лицом вниз, далее сделать упор на пальцы ног и руки. При этом локти важно расположить прямо под плечевыми суставами. Лопатки отводятся назад, живот напрягается. Бедра не должны провисать, для этого их потребуется напрячь. Далее, приняв положение, рекомендуется задержаться на 10 секунд или более. Требуется выполнить 3 подхода с перерывом 30 секунд.

Шаг 2. Подъемы бедренной части хорошо тренируют ягодичные мышцы и поправляют положение тазовых костей. Для их выполнения требуется сесть с опорой на край дивана или лечь на пол. Колени нужно согнуть и расположить ноги так, чтобы они были на ширине бедер. Ступни опираются на пол. Тело требуется приподнять по направлению вверх, как бы выталкивая бедренную часть, а ягодицы в это время сводятся вместе. Выполняется 3 подхода по 10 повторов. Между подходами выдерживается перерыв в 1 минуту.

Шаг 3. Боковая планка хорошо прорабатывает мышцы живота, которые помогают позвоночнику справляться с нагрузкой на него. Для выполнения упражнения нужно лечь на бок, приподнять тело с опорой на локте и попытаться выпрямиться. В таком положении важно остаться на протяжении 10-30 секунд. Выполняется также 3 подхода. Упражнение повторяется и для второго бока.

Шаг 4. Еще одно упражнение – скольжение по стене. Для его выполнения требуется встать спиной к стене, слегка прикасаясь к ней. Ладони следует поместить на стену и медленно сползать по ней, пытаясь добиться того, чтобы бедра получили горизонтальное положение. В таком положении следует задержаться на 5 секунд. Повторяется упражнение 5 раз.

Шаг 5. Далее выполняются подъемы ног из положения лежа на спине. Сначала поднимается вверх одна нога, задерживается в поднятом положении 5 секунд, потому опускается, а ее место занимает другая нога. Требуется 5 повторов для каждой конечности.

Шаг 6. Для выполнения мостика потребуется лечь на спину, согнув колени и поставив стопы на пол. Далее важно оторвать спину и ягодицы от пола с опорой на руки. В таком положении нужно находиться 5 секунд. Выполняется 5 повторов.
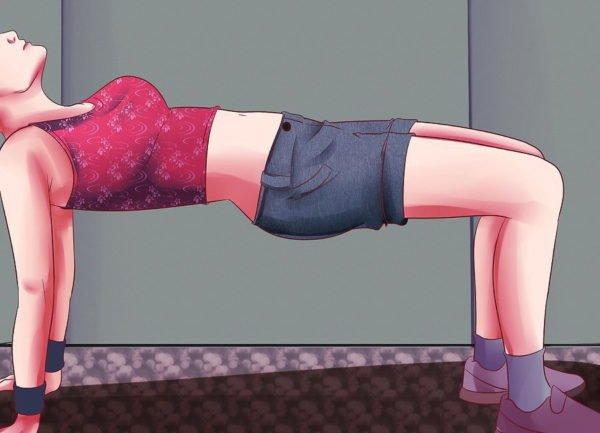
Шаг 7. Для активации грушевидной мышцы делаются вращения. Лицом следует лечь на мягкую поверхность, отставить в сторону колено одной из ног. Лодыжка ноги укладывается на верхнюю часть колена противоположной конечности. Далее, не двигая бедрами, спиной и грудью, важно поднять внутреннюю часть согнутой ноги выше, насколько это возможно. Выполняется 3 подхода по 10 повторов. И столько же – для второй стороны тела.

Шаг 8. Чтобы снизить болевой синдром в грыжевом диске, делаются следующие упражнения. Лежа на животе, ноги располагаются прямо, а руки сгибаются и кладутся вдоль тела. С опорой на локти требуется слегка приподняться и задержаться в таком положении на 5 секунд. Выполняется 10 повторов. Также можно, стоя на ногах и расположив руки на бедрах, отклониться назад на 5 секунд. Это упражнение выполняется 5 раз.

Шаг 9. Полезно делать и растяжку. Сухожилие в подколенной области можно растянуть, расположив на столе ступню, но при этом спина остается ровной. Далее требуется рукой потянуться к пальцам ног, наклоняясь. Должно чувствоваться натяжение сухожилия под коленом. В таком положении важно задержаться на 5 секунд.

Шаг 10. Для растяжки спинных мышц требуется принять горизонтальное положение и притянуть к себе колени. Требуется задержаться на 30 секунд.

Шаг 11. Протянуть грушевидную мышцу поможет следующее упражнение: нужно лечь на пол и согнуть ноги в области колен, далее разместить одну из лодыжек на коленной чашечке другой ноги. Затем вторую ногу нужно обхватить в области бедра руками и потянуть к себе, аккуратно и медленно. Должно ощущаться натяжение ягодичной мышцы. Задерживаться в этом положении нужно на 30 секунд. Упражнение повторяется со сменой ног.

Если вы хотите более подробно узнать, лечение седалищного нерва лекарствами, уколами, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Видео – Упражнения при ишиасе
Чтобы избежать защемления седалищного нерва, важно проводить профилактику. К ней относятся поддержание осанки, отказ от ношения тяжелых грузов, сон на твердой кровати, нормализация веса. Важно не забывать о правильной и регулярной физической нагрузке, тогда ишиас вряд ли побеспокоит.
Невропатия бедренного нерва
Невропатия бедренного нерва — поражение n. femoralis различной этиологии, приводящее к нарушению проведения по нему нервных импульсов. Клинические проявления зависят от топики поражения и могут представлять собой боли и сенсорные расстройства по передне-медиальной поверхности бедра и голени, затруднение ходьбы из-за нарушения разгибательных движений в колене и др. В диагностике невропатии n. femoralis полагаются на данные УЗИ нерва и ЭМГ. Лечебная тактика включает устранение компрессии нерва, метаболическую, сосудистую, противовоспалительную, обезболивающую и противоотечную терапию, проведение лечебной физкультуры и электромиостимуляции.
Общие сведения
Впервые невропатия бедренного нерва была описана под названием «передний круральный неврит» в 1822 г. Сегодня она является одним из самых часто встречающихся вариантов среди мононевропатий нижних конечностей. Не смотря на почти 200-летнюю историю изучения бедренной невропатии и ее достаточную распространенность, она остается в некотором смысле малоизвестным заболеванием. Недостаточная информированность как врачей общей практики, так и некоторых специалистов в области неврологии приводит к тому, что невропатия бедренного нерва зачастую расценивается как вертеброгенная патология (корешковый синдром, миелопатия и т. п.) или как проявления полиневропатии. Этому способствует широкая вариативность симптомов, от чисто сенсорных нарушений до преобладания двигательной дисфункции, в зависимости от топики поражения.
Анатомические особенности бедренного нерва
Начало бедренный нерв (n. femoralis) берет от 3-х поясничных спинномозговых корешков L2, L3 и L4, которые, сливаясь, образуют единый нервный ствол. Последний идет между подвздошной и большой поясничной мышцами, спускается до паховой связки, проходя под которой, он выходит на переднюю поверхность бедра, где разделяется на кожные (сенсорные) и мышечные (двигательные) ветви и подкожный нерв. В подвздошно-поясничном сегменте бедренный нерв иннервирует мышцы, между которыми он проходит. Их функцией является сгибание и супинация бедра, а при фиксированном бедре — сгибание поясничного отдела позвоночника, обеспечивающее наклон туловища вперед.
Мышечные ветви, отходящие от бедренного нерва после его прохождения под паховой связкой, иннервируют мышцы, отвечающие за сгибание бедра и разгибание колена. Кожные ветви обеспечивают сенсорную восприимчивость передней и немного внутренней поверхности бедра. Подкожный нерв отделяется от n. femoralis в районе паховой связки, идет спереди по бедру, затем принимает медиальное направление и входит в межмышечный канал Гунтера (приводящий канал), по выходу из которого проходит по медиальному краю коленного сустава, где отдает поднадколенниковую ветвь, иннервирующую переднюю поверхность надколенника. Далее подкожный нерв проходит по медиальному краю голени и стопы, доходя до основания большого пальца. Он обеспечивает чувствительность кожи голени спереди и на медиальной поверхности, а также кожи медиального края стопы.
Причины невропатии бедренного нерва
Патология бедренного нерва на подвздошно-поясничном уровне часто вызвана его компрессией в результате мышечного спазма или кровоизлияний в поясничную мышцу, происходящих при ее перегрузках или травмировании. Реже невропатия бедренного нерва обусловлена забрюшинными гематомами или опухолями (саркомы, лимфомы). Гематомы могут образовываться при гемофилии, тромбоцитопатиях и тромбоцитопениях; как осложнение терапии антикоагулянтами, применяемой при тромбоэмболиях и тромбозах, особенно у пациентов с аневризмой брюшной аорты. Описаны случаи бедренной невропатии, вызванные повреждением нерва при проведении аппендэктомии, операций на мочеточниках и почках, а также при бурситах и абсцессах подвздошно-поясничных мышц.
Причинами сдавления бедренного нерва в районе паховой связки могут быть: паховый лимфогранулематоз, бедренная грыжа, сдавление нерва паховой связкой при долгом вынужденном положении бедра (в т. ч. в течение оперативных вмешательств). Повреждение нерва возможно при проведении операций на тазобедренном суставе, оперативном лечении паховых грыж и пр.
Возникновение бедренной невропатии на уровне канала Гунтера наблюдается при профессиональном или спортивном перенапряжении приводящих мышц бедра, образующих данный канал. Реже мышечное напряжение бывает обусловлено нестабильностью или аномалиями коленного сустава. Ятрогенная невропатия может развиться как осложнение операций на коленном суставе.
Изолированная невропатия поднадколенниковой ветви n. femoralis зачастую носит идиопатический характер, но может быть связана с тромбофлебитом, варикозной болезнью и повторяющимися мелкими травмами колена.
Симптомы невропатии бедренного нерва
Клинический симптомокомплекс бедренной невропатии зависит от топики процесса. При возникновении патологии на подвздошно-поясничном уровне развивается полный комплекс симптомов, включающий сенсорные, двигательные и вегетативно-трофические расстройства на всей иннервируемой бедренным нервом области. В редких случаях, при высоком разделении нерва, могут наблюдаться только сенсорные или только двигательные нарушения, иногда — мозаичная картина двигательных и чувствительных нарушений.
Полная невропатия бедренного нерва сопровождается лишь частичным нарушением работы подвздошно-поясничных мышц, благодаря существованию их альтернативной иннервации. Поэтому сгибание и супинация бедра практически не нарушены. Более выражен парез четырехглавой мышцы, отвечающей за разгибание ноги в коленном суставе. В связи с затруднительным разгибанием, пациенты стараются не сгибать ногу в колене. Затруднен бег и ходьба, особенно при необходимости подниматься по лестнице. Изменяется походка. Нога фиксирована в положении переразгибания. Наблюдается отсутствие коленного рефлекса.
К сенсорным нарушениям относятся расстройства тактильного и болевого восприятия на передне-внутренней поверхности бедра и голени, медиальном крае стопы. В этой же зоне наблюдаются трофические и вегетативные изменения, возможны ирритативные боли. В положении лежа на животе выявляются симптомы натяжения — боль по передней поверхности бедра при попытке максимально поднять прямую ногу (симптом Вассермана) или согнуть ногу в коленном суставе (симптом Мицкевича).
Невропатия бедренного нерва при его поражении в области паховой связки в общих чертах сходна с описанной выше клиникой. При высоком отхождении подкожного нерва могут наблюдаться преимущественно двигательные расстройства. Наряду с симптомами натяжения выявляется болезненность при надавливании посредине паховой связки.
Компрессия ствола бедренного нерва в канале Гунтера характеризуется болевой и тактильной гипестезией кожи медиального края коленного сустава, передне-внутренней поверхности голени и внутреннего края стопы. В этой же области наблюдаются парестезии и боли, которые усиливают свою интенсивность при разгибании голени. Последнее вынуждает пациента ходить и стоять, немного согнув ногу в колене. Коленный рефлекс не нарушен. Определяется болезненность в точке выхода подкожного нерва из приводящего канала, симптом Тинеля — появление парестезий по ходу нерва при его постукивании неврологическим молоточком.
Невропатия бедренного нерва с изолированным поражением поднадколенниковой ветви проявляется парестезиями и онемением кожи над надколенником, болезненностью точки подкожного нерва и положительным симптомом Тинеля.
Диагностика невропатии бедренного нерва
Постановка диагноза бедренной невропатии требует от невролога внимательного и тщательного изучения топики поражения. Рентгенография позвоночника малоинформативна, поскольку зачастую невропатия бедренного нерва возникает у пациентов уже имеющих изменения позвоночного столба (спондилоартроз, остеохондроз и т. п.) и выявленная рентгенологически патология позвоночника никак не исключает наличие невропатии. В таких случаях в пользу невропатии свидетельствует невральный, а не сегментарный, характер выявленных при неврологическом осмотре расстройств. Разрешению спорных диагностических ситуаций способствует ЭМГ. При невропатии она выявляет замедление проведения импульсов по бедренному нерву, снижение амплитуды М-ответа, признаки денервации в иннервируемых бедренным нервом мышцах и отсутствие таких признаков в паравертебральной мускулатуре сегментов L2-L4.
Относительно новым, но перспективным методом исследования периферических нервных стволов является УЗИ, с помощью которого можно оценить целостность нерва, выявить его опухолевые изменения, отек, рубцово-спаечную деформацию и дегенеративные процессы. Ультразвуковая диагностика бедренного нерва (УЗИ нерва) с проведением динамических проб позволяет определить степень его подвижности в приводящем канале.
Поражение бедренного нерва нуждается в дифференциации от вертеброгенных радикулопатий L2-L4, пояснично-крестцовой плексопатии (особенно возникшей на фоне сахарного диабета), травмы колена или гонартроза. Для исключения патологии забрюшинного пространства обязательно проведение его УЗИ, КТ или МРТ.
Лечение невропатии бедренного нерва
Тактика лечения во многом определяется этиологией бедренной невропатии. При компрессии бедренного нерва забрюшинной гематомой проводится ургентная операция. Хирургического лечения требуют и случаи травматического повреждения нерва с его практически полным перерывом. В остальном достаточным является консервативное лечение. Ее основу составляет противоотечная терапия, купирование болевого синдрома, улучшение кровоснабжения и метаболизма бедренного нерва.
Противоотечная и противовоспалительная терапия глюкокортикоидами проводится в случаях компрессии бедренного нерва в межмышечных каналах или под паховой связкой. При этом растворы глюкокортикоидов (гидрокортизона, дипроспана) в сочетании с местными анестетиками (лидокаином, новокаином) вводятся непосредственно в область компрессии в виде блокад. При интенсивном характере болей прием НПВС и анальгетиков сочетают с назначением антидепрессантов (амитриптиллина) или антиконвульсантов (топирамата, прегабалина, габапентина). Для функционального восстановления бедренного нерва большое значение имеет вазоактивная (пентоксифиллин, никотиновая кислота) и метаболическая (витамины В6, В1 и их сочетания) терапия.
При парезе четырехглавой мышцы и пояснично-подвздошных мышц для предотвращения мышечных атрофий и контрактур необходимы ЛФК, электромиостимулиция и препараты, улучшающие нервно-мышечную передачу (ипидакрин, неостигмин).
Неврит тазобедренного нерва
Что такое неврит бедренного нерва? Как устроен бедренный нерв, какие функции в организме он выполняет? Почему возникает заболевание? Современные методы лечения.


Бедренный нерв – достаточно крупный нерв ноги. По функции он является смешанным, то есть в его состав входят как двигательные, так и чувствительные нервные волокна. При развитии воспалительного процесса – неврита – их функции нарушаются.
Основные причины бедренного неврита:
- Отравление некоторыми веществами.
- Сахарный диабет – заболевание приводит к нарушению кровотока в мелких сосудах, в результате чего нарушается питание нерва, в нем развивается воспалительный процесс.
- Васкулит – воспалительный процесс в сосудах.
- Нарушение соотношения различных белков в сыворотке крови (диспротеинемия).
- Нарушение притока крови к нерву в результате сдавления.
- Туннельный синдром – состояние, при котором происходит сдавление нерва в канале, образованном костью и связками. Существуют характерные места, в которых может произойти сдавление бедренного нерва с последующим развитием неврита, например, под паховой связкой.
Что такое неврит тазобедренного сустава?
«Неврит» – термин, который относится исключительно к воспалению в нервах, и к суставам он никакого отношения не имеет. Воспалительный процесс в тазобедренном суставе называется кокситом.
Обычно невритом тазобедренного сустава по ошибке называют тот же самый бедренный неврит, или поражение другого нерва – запирательного, который отвечает за приведение бедра внутрь. Характерный признак запирательного неврита – невозможность положить ногу на ногу.
Нередко человек приходит к выводу, что у него «неврит тазобедренного сустава», потому что слышал от кого-то раньше этот термин, и его стала беспокоить боль в области тазобедренного сустава. Причины могут быть разными: поражение сустава, нерва, мышц, костей. Нужно посетить врача и пройти обследование.
Если вы заметили у себя проявления неврита – боли, онемение в ноге, слабость мышц, нарушение движений – немедленно обратитесь к врачу. Раннее начало лечения может обеспечить наилучший прогноз.
Терпеть боль опасно!
Лечение неврита бедренного нерва
При бедренном неврите проводят следующие виды лечения:
- Витамины группы B – для улучшения работы нервной ткани.
- Препараты, улучшающие кровоток – для улучшения питания нерва.
- Препараты, улучшающие обменные процессы в нервной системе, проведение нервного импульса.
- Препараты из группы нестероидных противовоспалительных средств – они помогают справиться с болью и воспалением.
- Врач также может прописать мочегонные средства для устранения отека в области воспаленного нерва.
- Помогают физиопроцедуры: электрофорез с новокаином, ультрафонофорез с гидрокортизоном, УВЧ-терапия.
- Проводят массаж и лечебную физкультуру.
Если неврит бедренного нерва вызван инфекцией, невролог назначит антибиотики или противовирусные препараты.
Если, несмотря на лечение, в течение 1-2-х месяцев не наступает улучшения, встает вопрос о хирургическом вмешательстве. Обычно во время операции врач освобождает нерв от сдавливающих его тканей или восстанавливает целостность, сшивает разорванные волокна.
Не занимайтесь самолечением. В международной клинике неврологии Медика24 эффективная медицинская помощь доступна в любое время. Администраторы готовы принять ваш звонок ежедневно, в том числе в праздничные и выходные дни. Свяжитесь с нами по телефону+7 (495) 230-00-01.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Какие функции выполняет бедренный нерв? Каковы основные симптомы бедренного неврита? Проявления воспалительного процесса в другом нерве ноги – запирательном.
Бедренный нерв можно сравнить с электрическим кабелем, внутри которого проходит множество отдельных «проводков». Они выполняют разные функции: одни отвечают за движения, другие за чувствительность. Такие нервы, несущие разные типы нервных волокон, называют смешанными. Таким является и бедренный нерв. Вот основные функции, которые он выполняет:
- Чувствительность кожи: на передней поверхности бедра, на внутренней поверхности голени.
- Движения: сгибание бедра (бедренный нерв помогает поджимать ноги к животу), разгибание голени.
Соответственно, нарушения этих функций и будут выступать в качестве основных симптомов бедренного неврита.
Характерные симптомы неврита бедренного нерва
Если неврит возник в верхней части бедренного нерва, до его выхода из таза, клиническая картина заболевания будет наиболее яркой. Возникают все возможные симптомы бедренного неврита:
- Нарушение сгибания бедра. Из-за этого становится сложно поднимать тело из положения сидя и лежа.
- Нарушение разгибания голени. Становится сложно ходить, бегать, подниматься по лестнице. Человек старается лишний раз не сгибать ногу в колене, потому что после этого её сложно разогнуть. Нога постоянно сильно разогнута, из-за этого изменяется походка – больной выбрасывает вперед прямую ногу и ставит на пол сразу всю подошву.
- Атрофия мышц бедра. Пораженная нога становится тоньше здоровой, это может быть заметно внешне.
- Нарушение чувствительности. Человек не чувствует прикосновений, боли на передней поверхности бедра, внутренней поверхности голени.
- Боли. Возникают в тех же местах, где происходят нарушения чувствительности.
Опытный врач-невролог сможет разобраться в беспокоящих вас симптомах, назначит правильное лечение.
По каким симптомам диагностирует бедренный неврит врач-невролог? Какое обследование он может назначить?
Во время приема врач-невролог беседует с пациентом, выясняет жалобы, проводит неврологический осмотр. Помимо нарушений движений и чувствительности, при неврите бедренного нерва выявляют другие характерные симптомы:
- Снижение коленного рефлекса. Это тот самый, для проверки которого врач ударяет по колену молоточком.
- Симптом Вассермана. Пациента просят лечь на живот и разгибают его ногу в тазобедренном суставе. Возникает боль в паху и на передней поверхности бедра.
- Симптом Мицкевича. Пациента также просят лечь на живот и сгибают его ногу в колене. Возникает аналогичная боль.
Уже во время осмотра невролог может примерно определить, в зависимости от симптомов, на каком уровне возник неврит. Для уточнения уровня поражения применяют электронейромиографию – исследование, во время которого изучают прохождение нервных импульсов при помощи специальных электродов.
Для того чтобы не пропустить другие возможные причины неврологических расстройств, врач может назначить вам КТ, МРТ, УЗИ.
Как проявляется неврит запирательного нерва?
Недалеко от бедренного находится еще один нерв – запирательный. Если в нем развивается неврит, возникают следующие симптомы:
- Не получается положить ногу на ногу.
- Возникают сложности при попытке повернуть ногу наружу.
- Снижается чувствительность кожи на внутренней поверхности бедра.
Для того чтобы правильно разобраться в симптомах заболевания, нужен осмотр невролога. Обратитесь к врачу в медицинском центре Международная клиника Медика24 сразу после того, как вы заметили у себя неврологические расстройства, описанные на этой странице. Звоните в любое время суток: +7 (495) 230-00-01.
Материал подготовлен врачом-неврологом международной клиники Медика24 Нурутдиновой Эльзой Ниазовной.
Тазовая невралгия – защемление нерва в тазобедренном суставе

Защемление нерва в тазобедренном суставе или тазовая невралгия – это синдром, который возникает в следствии сдавливания нервных ответвлений бедренного, запирательного, седалищного, верхнего или нижнего ягодичного нерва. Тазобедренный сустав является одним из самых больших в теле человека. Любые нарушения, происходящие в нем, приводят к различным двигательным расстройствам. Нерв защемление может произойти в процессе сжатия нервных окончаний костями, сухожилиями, мышцами, связками, опухолями. В результате этого возникает острая боль и жжение в районе поясницы, ягодицы, бедра, паховой области и подколенной чашечки.
Отправить заявку
Отправить заявку
Ваше сообщение было успешно отправлено
Тазобедренный нерв причины защемления:
- Травмы и ушибы позвоночника в области поясницы, приводящие к спазму мышц и их воспалению. , артроз, артрит
- нарушения осанки
- нарушение работы органов малого таза (воспаления или опухоли)
- воспаление грушевидной мышцы
- инфекционные заболевания
- избыточный вес или наоборот дистрофия
- малоподвижный образ жизни
- тяжелая физическая работа
- беременность на последних сроках
- хирургические операции
- долгое пребывание в неудобной позе, которое вызывает пережатие нерва тканями
- возраст (со временем в организме снижается содержание кальция в костях, а мышечный и связочный аппарат человека слабеет)
Наши врачи

Стаж работы30 лет СтатусВрач травматолог-ортопед КвалификацияВрач высшей категории
Донской Э.О. Главный врач ЛДЦ “MEDICUS”. Ведет прием пациентов с заболеваниями суставов и позвоночника.

Стаж работы45 лет СтатусВрач травматолог-ортопед КвалификацияВрач

Стаж работы4 года СтатусВрач травматолог-ортопед КвалификацияВрач
Зимин Д.В. В совершенстве владеет всеми необходимыми методами диагностики и лечения ортопедических патологий, успешно восстанавливает пациентов.

Стаж работы5 лет СтатусМассажист КвалификацияМассаж
Золотухин В.В. Массажист ЛДЦ MEDICUS. Волшебные руки Виктора Васильевича поставили на ноги и избавили от боли сотни пациентов.

Стаж работыболее 30 лет СтатусМедициснкая сестра КвалификацияМедицинская сестра

Стаж работы10 лет СтатусМедсестра физиотерапии КвалификацияВысшая категория
Мурзакова А.З. В 1981 г. закончила Уфимское медицинское училище. В 2012 г. – «Центр повышения квалификации специалистов №1». Специальность — физиотерапия.

Стаж работыболее 20 лет СтатусМануальный терапевт КвалификацияВысшая категория
Азимов О.А. Специализируется на лечении заболеваний суставов и позвоночника, реабилитации после травм и переломов. Работает в должности мануального терапевта ЛДЦ MEDICUS.

Стаж работы4 года СтатусМедсестра КвалификацияМладшая медсестра
Семенюк Э.Б. Закончила Санкт-Петербургский медицинский техникум №2. Работает в должности медицинской сестры ЛДЦ MEDICUS.

Стаж работы30 лет СтатусМедицинская сестра КвалификацияВысшая квалификация
Гаджиева Л.А. Закончила Ленинградское медицинское училище. Работает в должности старшей медицинской сестры ЛДЦ MEDICUS.
Симптомы
Первым симптомом при защемление тазобедренного нерва является боль, усиливающаяся при движении. Чаще всего она проявляется в области поясницы и отдает в ягодицу и бедро, вплоть до голени. Боль носит кратковременный характер, но при этом бывает настолько сильной, что человек не может передвигаться. Помимо этого, выделяют следующие признаки:
- снижается подвижность тазобедренного и коленного суставов
- мышцы бедра слабеют
- возникает покалывание, жжение или онемение в районе защемленного нерва
- может повыситься температура тела, появиться слабость и озноб , появляющиеся ночью
- боль в паху, возникающая при надавливании
Методы лечения

Внедрение в капсулу сустава органической сыворотки с гиалуроновой кислотой. В результате происходит реконструкция хряща Подробнее.

Нейропротекторы-препараты нового поколения, которые способны восстановить проводимость импульсов в нервных тканях. Подробнее…

Лечение и заживлению хряща факторами роста. Восстановления тканей сустава очищенной тромбоцитарной кровью. Подробнее.

Введение глитеросольвата титана в больной сустав уникальный метод доставки лекарства без операции и болезненных уколов. Подробнее…

Это инновационный способ введение лекарственных средств при помощи ультразвука, который обладает уникальной способностью разрыхлять ткан. Подробнее…

Это перспективный метод физиотерапии за которым большое будущее. В жизни волны такого диапазона не доходят до земли, распыляясь в атмосфере. Аппарат генерирует эти волны сам. Подробнее…

Комбинации лекарственных средств для капельного введения через вену. Высокая усвояемость и быстрое достижение терапевтического действия ставят инфузионную терапию Подробнее…

Блокада сустава или позвоночника – это способ быстрой помощи суставу или спине. При острой боли блокада помогает оперативно снять болевой синдром и помочь локально Подробнее…

«HONDRO» в переводе с латыни означает «хрящ» и этим все сказано. Введение хрящевых клеток в поврежденные сегменты позвоночника Подробнее…

Лечение при помощи клеток аутокрови пациента. Введение крови осуществляется внутримышечно, что провоцирует организм на усиленную борьбу с хронической инфекцией, нагноениями и трофическими язвами, иммунитет усиливается и эффективно противостоит новым заражениям. Подробнее…

Инфракрасное излечение длиной волны 0,8-0,9 мкм воздействует на внутренний очаг проблемы. Так снимается воспаление, отек и боль в суставе. Дегенеративные процессы в суставе затухают так как обменные процессы внутри сустава ускоряются во много раз. Подробнее.

Питание и рост хрящевых клеток при помощи наложения пелоидных повязок. Основа поставляется с озера Сиваш, где добываются грязи с высокой концентрацией микроводоросли Дуналиела Салина, которая богата бета-каротином.
Диагностика
Симптомы защемления тазобедренного нерва можно спутать с симптомами заболеваний позвоночника или органов малого таза. Поэтому его необходимо своевременно диагностировать и начать лечение. В противном случает может произойти атрофия мышц бедра. Чтобы поставить верный диагноз врач вначале проводит опрос пациента и его осмотр, с целью выявления всех имеющихся симптомом. Затем назначает ряд исследований. Сюда могут входить следующие процедуры:
-
и мочи
- рентген тазовых костей, чтобы выявить смещения, переломы, вывихи позвонков, а также наличие остеофитов тканей в области таза
- компьютерная томография проводится, если рентген не выявил нарушения . Проводится, если есть противопоказания к КТ. Она позволяет выявить все изменения в тазобедренном суставе.
- электромиография помогает установить активность мышечных тканей.
Результаты наших пациентов ДО и ПОСЛЕ лечения

Артроз колена 3 стадии, отправляли на операцию по замене сустава. При помощи плазмы за 3 сеанса справилась с артрозом. Отказалось от трости. Избежала операции. Болей нет, восстановлен хрящ и сумка сустава. Срок лечения – неделя.

Периартроз плечевого сустава 2 стадия. Лечился у мануальщиков, пиявками, иглами – не помогло. Плазма вызвала регенерацию утраченных тканей. Вернулась полная подвижность, ушли хронические 15-летние боли. Срок лечения -10 дней.

Остеохондроз осложненный грыжеобразованием. Мучительные боли в спине купированы за один сеанс. Неврологические проявления-мурашки по ногам, онемение голени ушли со второй процедуры. Курс – 2 недели.

Артроз тазобедренного сустава 3 стадия. В операции отказали ввиду возраста и большого веса. Плазмацитоферез восстановил сумку сустава, произошло восстановление суставного хряща и продукции смазочной жидкости сустава. Курс – 7 дней.

Головные боли, шейный остеоходроз и грыжи позвонков. По итогам лечния – уход головных болей, уменьшение болезненности шейного отдела. По снимкам-восстановление околопозвоночных тканей, уменьшение грыжи.
Лечение
На основе собранного анамнеза, врач невролог назначает лечение. Оно может быть консервативным и включать в себя: лекарственные препараты в виде уколов и таблеток для снятия воспаления и боли (антибиотики, противовоспалительные нестероидные средства), витаминные препараты для улучшения обмена веществ и укрепления нервно-мышечных тканей. После снятия боли назначают курс ЛФК, физиопроцедуры, массаж и иглоукалывание. Кроме этого необходимо соблюдать полупостельный режим, снизить любые физические нагрузки, исключить перегревания и правильно питаться (каши, супы, нежирное отварное мясо, овощи, фрукты).
В редких случаях проводится хирургическое вмешательство, которое направлено на удаление тканей, сдавливающих тазобедренный нерв.
Если Вас беспокоят боли в тазобедренной области, и Вы не можете активно двигаться, обращайтесь в наш медицинский центр Медикус. Здесь с помощью современных технологий опытные врачи поставят правильный диагноз и назначат эффективное лечение. А получить запись к врачу онлайн можно через наш сайт или позвонив по телефону 986-66-36.
Наши пациенты

Возраст64 года ДиагнозАртроз 2 ст. Результат леченияПациент доволен
Сергей Игоревич «Лечился в поликлинике…эффекта особого не дало! После первой процедуры плазмоцитофореза чувствую наполнение в суставе, подвижность улучшилась!»

Возраст70 лет ДиагнозОстеоартроз Результат леченияПациент доволен
Галина Федоровна «Во время процедуры плазмоцитофореза чувствовалось небольшое распирание, а потом все стало хорошо! Клиника мне помогла!»

Возраст70 лет ДиагнозОстеохондроз Результат леченияПациентка довольна
Людмила Емельяновна «В нашем возрасте главное сохранить ясность ума и возможность передвигаться. Уже посоветовала клинику своим подругам!»

Возраст72 года ДиагнозОстеохондроз, артроз Результат леченияПациент доволен
Борис Хазиевич «У меня были боли в пояснице и в тазобедренном суставе. После лечения я стал засыпать без болей, я нормально сплю!»

Возраст77 лет ДиагнозОстеоартроз Результат леченияПрошли боли
Тамара Григорьевна «У меня очень болела коленная чашечка, я не могла ходить. Сейчас мне восстанавливают сустав и я хожу без болей! Уже после 2-й процедуры наступило улучшение.»

Возраст60 лет ДиагнозОстеопороз, артроз Результат леченияБоли прошли
Ханс Харвиг «Я из Голландии, я не мог ходить и стоять без костылей, ни в Германии ни в Голландии мне не могли помочь. Здесь помогли. Сейчас болей нет, я доволен.»

Возраст66 лет ДиагнозОстеоартроз Результат леченияПациент доволен
Владимир Михайлович «В коленных суставах при вставании, приседании была высокая болевая чувствительность. В поликлинике мне должным образом не помогли. А здесь все вовремя, спокойно и без нервов!»

Возраст65 лет ДиагнозАртрит Результат леченияДоволен полностью
Елена Антоновна «Была очень сильная боль в колене, я не могла даже ходить. И после первой процедуры мне очень и очень помогло. Мне хотелось сразу бежать, но врач не разрешил бегать.»

Возраст71 год ДиагнозТрофическая язва Результат леченияПроведена аутодермопластика
Людмила Викторовна За месяц Людмила Викторовна избавилась от язвы! А после аутодермопластики не осталось и следа, что язва была! Теперь у нее здоровая нога, язва затянулась!

Возраст64 года ДиагнозАртроз 3 степени Результат леченияБоль прошла
Валентина Алексеевна Уже после 1-го введения жидкого протеза в капсулу сустава колено стало разгибаться, увеличилась амплитуда движения сустава, улучшилось качество жизни пациентки.
- Социальные ГАРАНТИИ для пенсионеров.
- Возврат НДФЛ за медицинские услуги – минус 13% от стоимости процедуры.
- БЕСПРОЦЕНТНАЯ рассрочка на лечение.
- ТЫСЯЧИ ПАЦИЕНТОВ избавились от инвалидности и костылей благодаря нашей помощи.
- Скидки пенсионерам (55+ все по-честному!), инвалидам, блокадникам, участникам ВОВ.
- Новейшие ТЕХНОЛОГИИ , которых нет в поликлиниках.
*Вы можете использовать скидочные карты всех медицинских центров Санкт-Петербурга при лечении в ЛДЦ Медикус.
Защемление седалищного нерва

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
- Переохлаждения поясницы
- Чрезмерной нагрузки на тазовые мышцы
- Сколиоза и других нарушений в области позвоночника
- Травмы позвоночника
- Артроза и других заболеваний тазобедренного сустава
- Беременности
- Осложнений во время родов
- Сидячего образа жизни
- Повреждений седалищного нерва при внутримышечных инъекциях
- Инфекционных заболеваний
- Новообразований (доброкачественных и злокачественных)
- Боли при ушибе или падении
- Межпозвонковой грыжи
- Остеохондроза
- Синдрома грушевидной мышцы
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
- Боль в пояснице, задней поверхности бедра, ягодицах или голени
- Дискомфорт во время ходьбы, при сведении ног и сгибе в колене
- Ощущение жара в пальцах ног
- Ощущение зябкости в зоне поражения нерва
- Чрезмерная потливость
- Нарушение подвижности сустава – обычно пациенты жалуются, что не могут разогнуть ногу
- Онемение конечностей
- Ощущение мурашек на ноге
- Изменение цвета кожи на поврежденной территории
- Общее недомогание, апатия и слабость
- Повышенная температура тела
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
- Примите удобную и безболезненную позу. Оптимальный вариант – лежа на спине или на здоровом боку с прямой ногой, в которой ощущается боль
- Максимально откажитесь от активности, так как каждое лишнее движение может спровоцировать дополнительную боль
- Откажитесь от дедовских способов лечения – грелку лучше убрать в сторону, также не стоит растирать больную область. Эти действия могут усугубить положение
- Примите анальгетики. Они помогут притупить острую ноющую боль. Обычно такие препараты бывают в виде капсул или мазей
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Защемление нерва в тазобедренном суставе: причины, симптомы и лечение ущемления
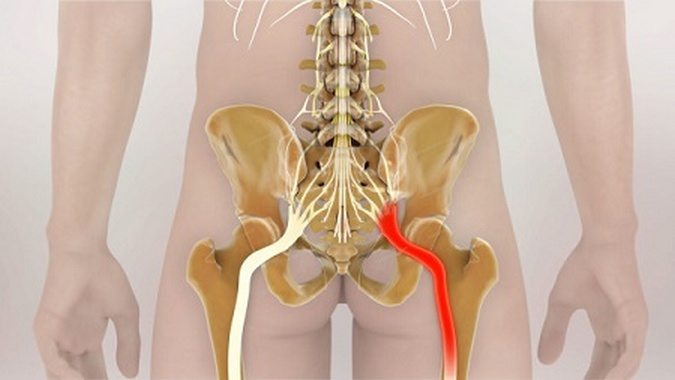
Тазобедренный сустав – один из самых крупных суставов в скелетной системе человека. Патологии и болезни ТБС приводят к нарушению многих функций и сильно ухудшают качество жизни. Защемление нерва в тазобедренном суставе – это его сдавление мышечными или связочными тяжами, новообразованиями, смещенными и поврежденными тканями вследствие тех или иных причин. Проявляется эта патология острыми болями в области бедер, ягодиц и поясницы.
Почему возникает защемление
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
Основными причинами являются следующие:
-
– дегенеративный процесс, вызывающий разрушение хрящевой и костной ткани, с протрузией дисков и грыжами, сдавливающими нервные корешки в том месте, где они выходят из канала спинного мозга. , что случается при большой нагрузке – долгой ходьбе или беге, прыжках, у людей, непривычных к спорту, а также при нахождении в неудобном положении долгое время и при переохлаждении – спазм грушевидной мышцы зажимает седалищный нерв.
- Нерв ущемляется также опухолевыми образованиями.
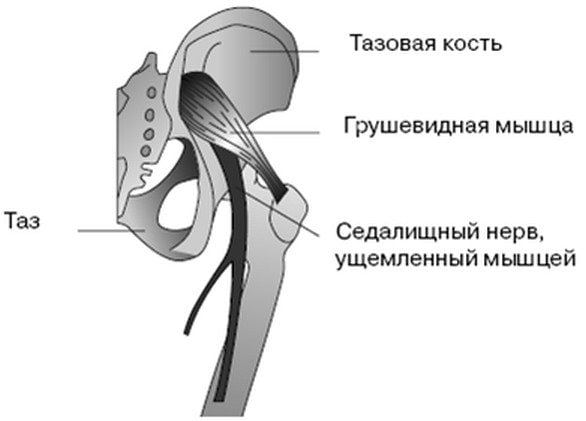
На образование защемлений седалищного нерва в тазобедренном суставе влияет ряд провоцирующих факторов:
- лишний вес и малоподвижный образ жизни; и патологии костей;
- травмы и воспаления тазобедренного сустава и органов в этой области;
- сильные простуды;
- наследственная предрасположенность, во многом определяющая анатомические особенности расположения сосудисто-нервных пучков и связочного аппарата, а также врожденные дефекты суставного аппарата, например, дисплазия тазобедренного сустава.
Отдельно стоит отметить такую причину ущемления седалищного нерва в тазобедренном суставе, как беременность. Рост нагрузки на организм женщины, обусловленный увеличивающейся маткой, давящей на многие органы и нервные пучки, неосторожное движение способны спровоцировать защемление. Также беременность увеличивает нагрузку на позвоночник, что тоже может явиться причиной болей в пояснице, вызванной ущемлением нерва. Также это может произойти при послеродовом расхождении тазовых костей.

Клиническая картина
В числе симптомов защемления седалищного нерва в тазобедренном сочленении основным является резкая, острая боль в поясничной области с иррадиацией в бедро и ягодицу. Интенсивность боли не дает возможности двигаться, наклоняться, ходить и выполнять другие движения ногой.
Помимо боли, пациенты указывают также следующий перечень симптомов:
- Ограничение амплитуды движений тазобедренного сустава.
- Парестезии – чувство покалывания и жжения в месте поражения.
- Онемение в месте ущемления.
- В некоторых случаях присоединяются подъем температуры, озноб, потливость, слабость.
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Отдача болевых явлений в ногу или спину называется ишиасом и достаточно распространена у больных с защемлением седалищного нерва, особенно сильно проявляясь при попытке сменить позу – встать или лечь, при физической нагрузке.
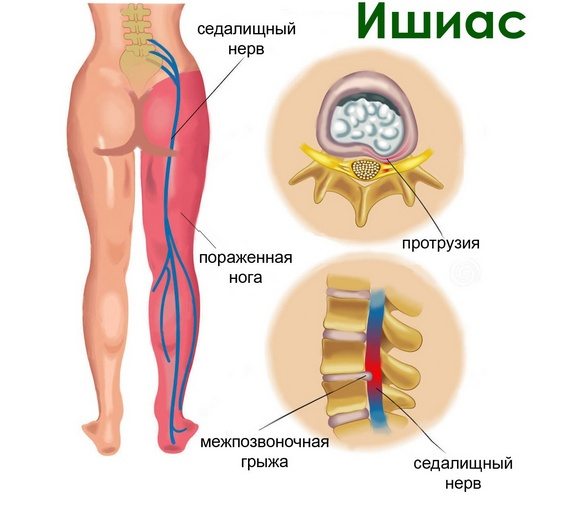
Как проводится диагностика
Типичные жалобы пациента на боль и ее отдачу, парестезии и сопутствующие симптомы обычно облегчают диагностику защемления нерва в тазобедренной области. Врач собирает анамнез и назначает визуальные и лабораторные методы диагностики для подтверждения диагноза и выбора последующего лечения:
- КТ, МРТ позвоночника и мягких тканей; и позвоночника; а;
- электромиография;
- общий и биохимический анализы крови, общий анализ мочи.
Лечение защемления
Лечить данную патологию необходимо: в запущенном состоянии симптомы усугубляются и распространяются на большую площадь поражения. Лечить защемление нерва в тазобедренном суставе должен врач-невролог или терапевт.
Лечение в ряде случаев консервативное и включает комплекс методов:
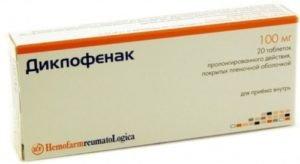
- курс обезболивающих медикаментов, с назначением курса анальгезирующих препаратов. В их числе – Анальгин, Новокаин, Кеторол и другие. Эти препараты вводятся внутримышечно в начале лечения, далее пациента переводят на пероральный прием; – средства, снимающие воспаление, боль и отек. К ним относятся Диклофенак, Индометацин, Нимесулид, Кетопрофен, Мовалис и другие. Назначают их в виде инъекций в течение первых дней терапии, после чего принимают внутрь в виде таблеток. Эти же препараты могут применяться местно, в форме мазей и кремов, наносимых на тазобедренную область;
- физиотерапевтические процедуры. К ним относят аппаратные методы лечения: электро- и фонофорез, магнитотерапия, УВЧ, лазер, диадинамические токи, также горячие ванны, обертывания, аппликации с парафином, наложение шины и массаж. Массаж в категории физиотерапевтических процедур довольно популярен в числе назначений, так как обладает высокой эффективностью в снятии защемления нерва, а сочетание массажных действий с локально действующими средствами, содержащими продукты пчеловодства и змеиный яд, ускоряют выздоровление. При этом массаж и все виды мануальной терапии требуют контроля врача во избежание осложнений и проводятся при стихании острых явлений;
- лечебная гимнастика. Начинают ее комплексом упражнений лежа, пока пациент находится в постели — сгибанием-разгибанием ног в тазобедренном и коленном суставе, отведением-приведением ноги в суставе, вращением ноги. По мере выздоровления пациент уже может выполнять упражнения стоя, укрепляя мышечный каркас спины. К ним относятся приседания, наклоны. Все упражнения для тазобедренного сустава нужно проводить под наблюдением инструктора, хотя бы первое время;
-
. В случае отсутствия эффекта от прочих медикаментозных средств и физиотерапии врач может назначить курс препаратов с содержанием гормонов;
- методы восточной медицины. В терапии неврологических заболеваний альтернативные подходы к лечению показывают высокую эффективность и могут назначаться наряду с остальными методами. К ним относят иглоукалывание, стоун-терапию, гирудотерапию и техники мануальной терапии. Принцип их работы заключается в воздействии на активные зоны тела, что стимулирует кровообращение в пораженной области, устраняет застойные явления, снимает боль и воспалительные процессы;
- народные средства. В домашних условиях защемление в тазобедренном суставе лечится ваннами с отварами лекарственных растений – листьев тимьяна, корней аира, коры дуба. Также можно принимать внутрь отвары душицы, конского каштана и ромашки. Рекомендуют также в числе домашних средств есть смесь из перемолотых грецких орехов, подсолнуховых семечек, кураги и чернослива – эти продукты оказывают благотворное влияние на суставную систему. Тем не менее, лечение защемления в домашних условиях должно быть дополняющим основной курс врачебных назначений, а не самостоятельным;
- режим дня и рацион. Пациентам с острой болью необходимо соблюдать строгий постельный режим в течение первых дней заболевания, спустя 2-3 дня допускается вставать с кровати, двигаться в пределах комнаты, через неделю – выходить на улицу. Постель рекомендована ровная и жесткая, чтобы избежать смещения позвонков. Поза для сна должна быть на боку или на спине, с подложенной под голень небольшой подушкой. Подушка под голову должна быть невысокой.
Питание таких больных подразумевает исключение соленых, острых, копченых блюд. В рационе должны быть овощи, фрукты, тушеное и отварное мясо, каши на воде, нежирные супы.

В случае запущенности процесса может быть показано хирургическое лечение, когда проводится операция по удалению тканей, давящих на седалищный нерв.
Лечение защемления нерва при беременности протекает с теми же симптомами, но лечение назначается с учетом состояния женщины и исключает препараты с негативным влиянием на плод. Применяются противовоспалительные средства местного действия, например, мази Вольтарен, Меновазин, компрессы на область поясницы, щадящий массаж и легкие гимнастические упражнения.
При беременности обычно не делают оперативных вмешательств, так как это состояние чаще всего временное. Его можно облегчить мягкой консервативной терапией, после родов оно проходит.
Для исключения рецидивов защемления нерва требуется провести лечение основной причины, вызвавшей болезнь – грыжи, остеохондроза, убрать лишний вес, регулярно заниматься целесообразными физическими нагрузками, избегать сидячего образа жизни и малоподвижного состояния.