Зеленый кал
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зеленый кал: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кал зеленоватого цвета у людей любого возраста может быть как вариантом нормы, так и свидетельством наличия серьезных изменений в организме.
Кал – продукт жизнедеятельности организма, формируется в толстом кишечнике, состоит на 80% из воды и на 20% из сухого остатка. В сухой остаток входят непереваренная пища (40%), почти полностью нежизнеспособная микрофлора кишечника (30%), выделения желез кишечной стенки (слизь) и отмершие клетки слизистой оболочки кишечника (30%).
Состав и характер кала определяются питанием, состоянием органов пищеварительной системы, микрофлоры кишечника, наличием сопутствующих заболеваний.
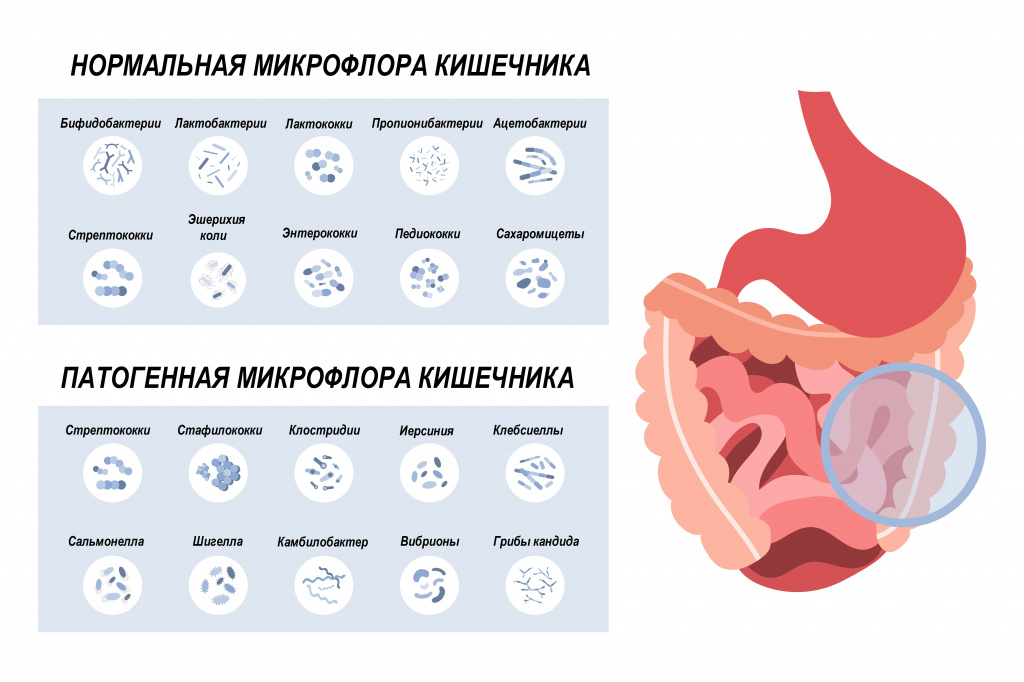
В состав нормальной микрофлоры кишечника входит большое число бифидо- и лактобактерий, кишечная палочка, бактероиды. Они полезны, поскольку выполняют защитную функцию и сдерживают размножение патогенных микроорганизмов. В меньшем количестве в кишечнике присутствуют энтеробактерии, энтерококки, клостридии, стафилококки, стрептококки, грибы рода Candida. При бесконтрольном размножении они могут вызвать неприятные симптомы.
Разновидности зеленого кала
Кал зеленого цвета встречается в норме и при патологии. При патологическом характере стула меняется общее самочувствие пациента, частота дефекаций, консистенция стула, его запах, могут появляться примеси слизи, гноя, крови.
Возможные причины появления зеленого кала
Наиболее частой причиной возникновения зеленого стула без изменения других его характеристик является употребление растительной пищи зеленого цвета – шпината, щавеля, салата и т.д., а также продуктов, содержащих пищевой краситель зеленого цвета. В этом случае цвет кала нормализуется самостоятельно в течение одного-двух дней после прекращения употребления перечисленных продуктов.
Еще одним вариантом нормы является меконий – первый кал новорожденного. Он вязкий, липкий, темно-зеленого цвета, состоит из отмерших клеток кишечной стенки, слизи, околоплодных вод, желчи.
Кишечник новорожденного ребенка постепенно заселяется микроорганизмами. При этом состав микрофлоры малыша, находящегося на грудном вскармливании, несмотря на преобладание лакто- и бифидобактерий, более вариабелен, нежели у ребенка на искусственном вскармливании.
Некоторые бактерии могут влиять на цвет кала и окрашивать его в зеленый цвет. При хорошем самочувствии, аппетите и отсутствии других симптомов данные явления считаются вариантом нормы.
Стойкое нарушение состава микрофлоры кишечника (дисбактериоз) считается патологическим состоянием, влияющим на цвет каловых масс.
При приеме таблетированных и капсулированных препаратов железа избыток железа выводится естественным путем, кал приобретает темный, зеленоватый, вплоть до черного оттенок.
Кал полностью восстанавливает свои характеристики после окончания курса приема лекарств.
К возможным причинам зеленого стула относятся инфекционно-воспалительные заболевания желудка, тонкого и толстого кишечника.
При каких заболеваниях кал приобретает зеленый оттенок
Лактазная недостаточность – врожденное или приобретенное состояние, при котором отсутствует или снижается активность фермента лактазы и способность переваривать лактозу. Врожденный дефицит лактазы начинает проявляться в раннем детском возрасте и сохраняется в течение жизни; транзиторный дефицит развивается на фоне незрелости желудочно-кишечного тракта (ЖКТ) новорожденного (возникает на 3-6-й неделях жизни и снижается по мере роста и развития ребенка). Вторичная лактазная недостаточность – это следствие перенесенного заболевания, сопровождающегося повреждением клеток кишечной стенки.
Основными симптомами лактазной недостаточности являются выраженное вздутие живота, кишечные колики, жидкий пенистый стул после употребления грудного или цельного коровьего молока.
При недостаточной переработке лактозы в желудочно-кишечном тракте начинаются процессы брожения и гниения, что не может не сказаться на составе микрофлоры. При выраженном дисбалансе микроорганизмов может появиться зеленый стул.
Нарушение соотношения нормальной и патогенной микрофлоры кишечника называется дисбактериозом. Данное состояние может возникнуть на фоне резкой смены питания, при недостаточном потреблении растительной пищи и кисломолочных продуктов, из-за воспалительных процессов в ЖКТ, язвы желудка и двенадцатиперстной кишки, инфекционного поражения тонкого или толстого кишечника, после приема курса антибактериальных препаратов, на фоне снижения иммунитета.
К симптомам дисбактериоза относятся запоры или неустойчивый стул, нарушение переработки и всасывания полезных питательных веществ, вздутие и боль в животе.
Среди кишечных инфекций, для которых характерно появление зеленого стула, выделяют дизентерию, лямблиоз, сальмонеллез, ротавирус.
Дизентерию вызывают бактерии рода шигелла, которые выделяет с калом больной человек или носитель. Шигеллы проникают в организм через грязные руки, и спустя 2–3 суток начинается развитие заболевания. Размножаются бактерии в толстом кишечнике, раздражая и повреждая его стенку.
Симптомы дизентерии – ложные болезненные позывы к дефекации, а также частый скудный жидкий стул темно-зеленого цвета с примесями крови, слизи, гноя.
У больного ухудшается общее самочувствие, его беспокоит слабость, повышается температура тела. При этом из-за необильного стула риск возникновения обезвоживания остается низким, но возможно прободение стенки кишечника.
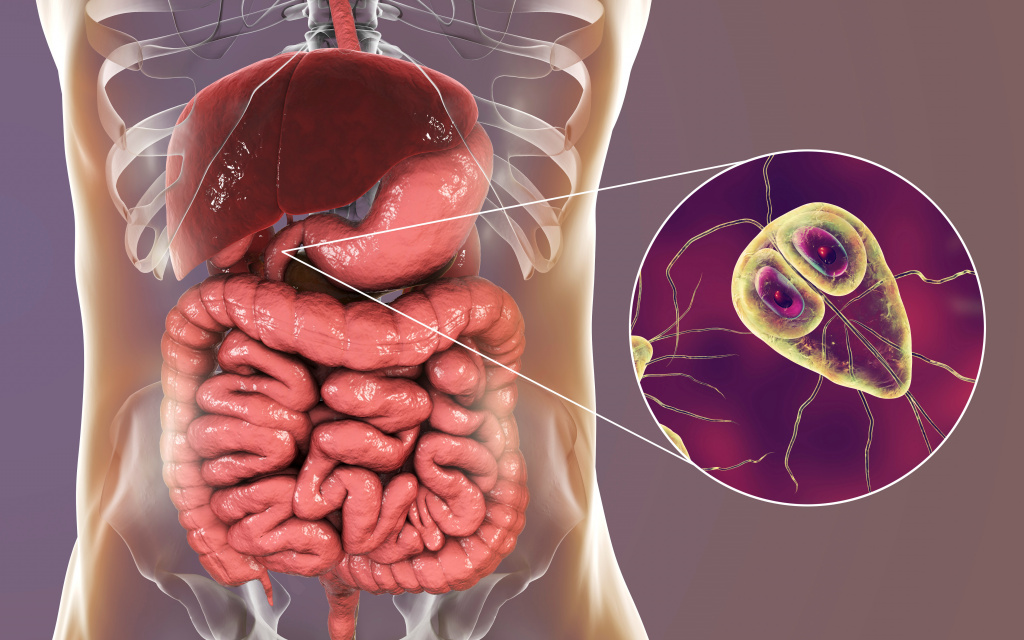
Лямблиоз вызывают простейшие – лямблии. Механизм передачи – фекально-оральный, заражение возможно при прямом контакте с больным человеком или через загрязненную воду и пищу. С момента заражения до манифестации симптомов проходит до четырех недель. Чаще болеют дети и взрослые с низкой кислотностью желудочного сока.
Простейшие вызывают симптомы воспаления тонкого кишечника: тошноту, вздутие живота, боль в верхней и средней его третях, вокруг пупка, частый (до 5 раз в сутки) жидкий, обильный, пенистый, дурно пахнущий стул зеленого цвета.
Возможны и внекишечные проявления – высыпания на коже, выраженные аллергические реакции.
Лямблии
Сальмонеллез вызывают бактерии рода сальмонелла. В организм человека они попадают через плохо термически обработанные яйца, молочные продукты и мясо. Период от заражения до начала проявления заболевания длится до двух дней. К симптомам сальмонеллеза относят спазматическую боль в верхних отделах живота и около пупка, тошноту, рвоту (до 3 раз в сутки), а также частый (до 15 раз в сутки) обильный, жидкий, пенистый, зловонный стул цвета болотной тины.
Заболевание опасно сильной интоксикацией, обезвоживанием, возможным попаданием сальмонелл в кровь и нарушением функций многих органов и систем (сепсисом).
Ротавирус распространяется пищевым, водным, воздушно-капельным, бытовым путем. Прекрасно сохраняется во внешней среде, устойчив к большинству дезинфицирующих средств. Для развития заболевания достаточно попадания в рот всего нескольких вирусных частиц. Начинается с симптомов острой респираторной вирусной инфекции – повышения температуры тела, покраснения и болезненности горла. Затем присоединяются частая обильная рвота и частый (5–15 раз в сутки) жидкий стул, который может быть разных оттенков, в том числе желто-зеленым. На этом фоне быстро развивается обезвоживание.
К каким врачам обращаться
Если наблюдаются признаки кишечной инфекции, особенно у ребенка, лучше всего вызвать бригаду скорой медицинской помощи, которая при необходимости доставит пациента в инфекционный стационар.
Диагностика и обследования при появлении зеленого кала
Для установления причин возникновения зеленого кала врач проводит тщательный опрос и осмотр пациента, уточняет режим и характер питания, выясняет сопутствующие заболевания и состояния.
Для более полного понимания картины может потребоваться ряд лабораторных и инструментальных методов исследования:
-
общий анализ крови с развернутой лейкоцитарной формулой;
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Понос зеленого цвета у взрослого
Изменение окраски каловых масс и приобретение ими зеленого цвета может иметь множество причин. Такое явление может быть связано с употреблением некоторых продуктов или приемом определенных лекарственных препаратов, однако, оно может быть вызвано различными патологиями. Наиболее часто встречающейся причиной поноса зеленого цвета у взрослых людей становится нарушение нормальной работы тонкого кишечника. Таким образом организм может отреагировать на продолжительное лечение различных заболеваний с применением антибиотиков.
Механизм развития поноса
В норме кал человека окрашивается за счет пигмента билирубина. Он образуется в печени, поступает в пищеварительный тракт и в прямой кишке окисляется до стеркобилина. Это вещество придает фекалиям коричневый цвет. При ускоренной перистальтике, быстром передвижении пищи и изменении микрофлоры ЖКТ — билирубин не преобразуется. Поступает в кишечник неизмененным и придает фекалиям зеленый цвет.
Еще одна причина такого стула — массовая гибель лейкоцитов. Главная функция этих клеток — защита от чужеродных тел: бактерий, вирусов, токсинов. Когда патогенов в организме много, что характерно для инфекций и воспалений, фагоциты уничтожают их и разрушаются. Образуется гной — скопление мертвых лейкоцитов, которые придают фекалиям зеленый оттенок.
Иногда кал просто окрашивается. Это случается, когда человек съедает большое количество продуктов с зеленым растительным пигментом или пищевым красителем. Почему при этом развивается диарея? Чаще из-за клетчатки, которая содержится в тех же зеленых овощах. Но возможно и сочетание с инфекцией.
В норме в течение суток количество фекалий, выделяемых взрослым человеком, составляет примерно 150-250 граммов в зависимости от специфики рациона. Если у пациента ускоренный метаболизм, дефекация может учащаться, однако количество кала остается в пределах нормы. Понос диагностируется, если количество жидкости в выделениях начинает превышать 60-65% от общей массы.
Характеристика стула в норме и при патологии
| Симптом | Норма | Патология |
|---|---|---|
| Частота дефекации | 1-2 раза в течение суток | 3-4 и более раз в день |
| Консистенция каловых масс | Кашицеобразная | Сметанообразная, жидкая, хлопьями |
| Цвет испражнений | От светло-коричневого до темно-коричневого | Белый, желтый, сероватый, черный, бежевый, зеленый |
| Характер каловых масс | Однородный | Неоднородный, хлопьями, пенистый, с включениями частиц пищи |
Специалисты выделяют два типа диареи:
- Острая. Длится обычно в течение нескольких дней, максимум – до 2 недель. Развивается обычно на фоне кишечных инфекций.
- Хроническая. Подобная патология диагностируется, если нарушения стула отмечаются в течение 141005 дней подряд и более. В таком случае диарея обычно обусловлена моторными дисфункциями пищеварительного тракта. Также хроническая форма заболевания определяется у пациентов с полифекалией: состоянием, при котором из-за нарушения всасывания отмечается увеличение объема фекалий более 350 граммов в сутки.
Диарея обычно проявляется следующей симптоматикой:
- учащенный жидкий стул, при различных патология частота дефекации может превышать 20 раз в течение суток;
- боли в животе спастического характера, тенезмы;
Тенезмы – болезненные позывы к дефекации. Проявляются режущими, тянущими или жгущими болями в области прямой кишки.
Понос зеленого цвета – причины
Наиболее часто встречающейся причиной поноса зеленого цвета у взрослых людей становится нарушение нормальной работы тонкого кишечника. Таким образом организм может отреагировать на продолжительное лечение различных заболеваний с применением антибиотиков. В результате проблем с работой тонкого отдела кишечника нарушается процесс переваривания пищи, которая начинает бродить. Это и приводит к зеленому цвету каловых масс и их водянистой консистенции. Обычно через некоторое время после окончания лечения и отмены антибиотиков функционирование желудка приходит в норму, кал приобретает свою обычную окраску.
Еще одной частой причиной диареи зеленого цвета являются кишечные инфекции. Все они, помимо кишечных симптомов, сопровождаются болями в животе, повышенной температурой, тошнотой и рвотой, слабостью. Возможны и другие причины зеленого поноса у взрослого человека, такие как кровотечения каких-либо отделов пищеварительной системы, прием лекарственных средств, употребление некоторых продуктов в больших количествах и прочее.
Дисбактериоз
Темно-зеленый понос при дисбактериозе связан с избыточным ростом условно-патогенной флоры – протея, клебсиелл. Количество полезных бактерий уменьшается. Снижается содержание бифидо- и лактофлоры. Эта проблема больше свойственна детям, но и у взрослых часто встречается. Нарушение баланса микрофлоры сопровождается вздутием живота, поносами с неприятным запахом. Дисбактериоз нередко связан с приемом антибактериальных препаратов. Но после кратковременного курса антибиотиков полезные бактерии обычно восстанавливаются.
Заболеванию сопутствует следующая клиническая картина:
- Болезненные ощущения в животе, чаще всего локализующиеся в нижней половине брюшной полости. Пациент может жаловаться на колющую, схваткообразную или распирающую боль. Неприятные ощущения могут мигрировать в результате движения каловых масс в просвете кишечника.
- Диспепсические явления. Из-за недостатка полезных микроорганизмов нарушается процесс кишечного пищеварения. Химус не переваривается, бродит и перегнивает. В результате у пациента развивается метеоризм, урчание и бурление в животе, отрыжка тухлым, диарея. Каловые массы при метеоризме обычно имеют светло-желтую или зеленоватую окраску.
- Синдром мальабсорбции. Данное состояние проявляется нарушением всасывания в кишечнике различных питательных веществ, что в конечном итоге приводит к развитию анемий, нарушению ионного баланса, дефициту кальция и т.д.
- Аллергические реакции на различные продукты питания. Возникает крапивница, бронхоспазмы, отеки, нарушения стула и тошнота. Особенно часто подобные расстройства отмечаются у детей младшего возраста.
Зачастую дисбактериоз развивается в результате приема антибактериальных или цитостатических препаратов. Чтобы избежать развития осложнений, употреблять подобные лекарственные средства следует только в соответствии рекомендациям врача.
Терапия при дисбактериозе предполагает соблюдение диеты с высоким содержанием питательных веществ, аминокислот, витаминов и микроэлементов. Чтобы восстановить баланс микрофлоры кишечника пациенту назначают пробиотики и пребиотики: Дюфалак, Линекс, Лактобактерин и т.д. Нормализовать моторную функцию помогают Дюспаталин, Тримедат, Метеоспазмил, Имудон. Для удаления из организма больного токсинов и продуктов распада патогенных бактерий необходимо принимать сорбенты: активированный уголь, Полипефан, Пепидол.
Энтерит
Энтерит представляет собой воспалительный процесс, поражающий тонкий кишечник. В результате данной патологии происходит нарушение его основных функций и развиваются дистрофически-дегенеративные процессы. Заболевание сопровождается резким ухудшением самочувствия больного. При отсутствии своевременной терапии болезнь приводит к дистрофически-дегенеративным изменениям слизистого и подслизистого слоя тонкого кишечника.
Энтерит может быть как острым, так и хроническим. Острая форма патологии обычно отличается более выраженной симптоматикой и развивается на фоне бактериальной или вирусной кишечной инфекции.
Заболевание проявляется рядом характерных признаков:
- Диарея. Энтерит сопровождается нарушением стула, при этом количество дефекаций может достигать 101005 раз в течение суток. Стул обильный, водянистый, зеленоватого или зеленовато-желтого цвета.
- Тошнота и рвота. Приступы отмечаются в среднем 5-6 раз в течение первых суток с начала болезни. При этом после рвоты состояние пациента на некоторое время улучшается.
- Боли в кишечнике. Болевой синдром носит резкий, пронзительный или спастический характер.
- Симптомы общей интоксикации: слабость, вялость, сонливость. На языке и – реже – внутренней поверхности щек больного возникает белесый налет. Кожа пациента сухая, бледная, что свидетельствует об обезвоживании.
Терапия заболевания включает применение антибактериальных препаратов: Линкомицина, Доксициклина, Метациклина. Для восстановления микрофлоры кишечника пациенту назначают Бификол, Колибактерин, Лактобактерин и т.д. Для компенсации белкового дефицита выполняются инфузии Минокривина, Полиамина, Амикина и т.д.
Кишечное кровотечение
Причины кровотечений — язвенные патологии ЖКТ, болезнь Крона, цирроз печени, полипы, раковые опухоли, грыжи, геморрой, неспецифичные язвенные колиты. Обычно при этом стул приобретает красный или черный цвет. Но иногда кровь смешивается с желчью, что проявляется поносом темно-зеленого оттенка. Дополнительные признаки:
- темно-коричневая рвота;
- бледность кожи;
- обильный, холодный пот;
- обмороки;
- при циррозе: кожный зуд, желтуха, носовые кровотечения.
Больных с этими признаками госпитализируют. Назначается лечение для предотвращения кровотечения, в некоторых случаях требуется хирургическая операция.
Панкреатит
Группа заболеваний с воспалением поджелудочной железы и нарушением поступления ферментов в кишечник. Характерно чередование запора и поноса серо-зеленого цвета. Возможно полное осветление фекалий. Еще признаки:
- постоянная или приступообразная боль в левом подреберье;
- изжога;
- изнуряющая, частая рвота;
- желтушность глазных яблок, кожи.
Для лечения применяются препараты — ингибиторы протеолиза. В острой стадии больного госпитализируют, в сложных случаях требуется хирургическое лечение.
Отравление
Каловые массы могут приобрести зеленоватый оттенок в том случае, если пациент отравился. Пищевое или алиментарное отравление – это патологический процесс, возникающий в организме в результате употребления содержащих токсины, патогенные микроорганизмы или вирусы продуктов. При неправильном приготовлении или хранении различных блюд количество вредной микрофлоры в них резко возрастает. После попадания в организм больного бактерии начинают активно размножаться, что приводит к общей интоксикации человека.
Несмотря на то, что отравление в большинстве случаев является следствием попадания в организм пациента патогенных микроорганизмов, заболевание не является заразным и не представляет опасности для окружающих.
Отравление проявляется следующей симптоматикой:
- цефалгия и головокружение;
- режущая или схваткообразная боль в животе;
- тошнота, обильная приносящая облегчение рвота;
- диарея, цвет фекалий может варьироваться от землисто-серого до зеленого или желтоватого;
- метеоризм, вздутие живота;
- миалгия, мышечная слабость;
- бледность кожных покровов;
- вялость, резкое ухудшение самочувствия.
Терапия при отравлении направлена на выведение токсинов из организма пациента и нормализацию работы пищеварительной системы. Больному при необходимости проводят промывание желудка или ставят очищающую клизму. Кроме того, лечение данного расстройство включает выполнение следующих мероприятий:
- прием активированного угля или других адсорбентов;
- употребление достаточного количества чистой прохладной воды или теплого некрепкого сладкого чая для профилактики обезвоживания;
- обеспечение пациенту полного покоя;
- во время острого периода отравления отказ от употребления какой-либо пищи.
Как лечить состояние?
Для лечения поноса важно определить причину появления поноса, оценить общее состояние здоровья и выяснить, не привела ли диарея к серьезным осложнениям. Поэтому при зеленом поносе нужно обратиться к врачу, который проведет осмотр, соберет анамнез и назначит диагностику. Лечение рекомендуется на основании полученных данных. Оно может включать в себя прием самых разных лекарственных средств, в перечень которых могут входить:
- антибактериальные препараты – назначаются при лечении диареи бактериального происхождения;
- антидиарейные средства – позволяют нормализовать моторную функцию кишечника, снизить потери жидкости и восстановить ритм работы кишечника;
- противовоспалительные препараты – помогают купировать воспаление стенок кишечника;
- энтеросорбенты – поглощают токсины и выводят газы.
Лечение диареи проводится комплексно: устраняется как основное заболевание или состояние, вызвавшее этот симптом, так и последствия поноса (снижение уровня электролитов и пр.).

Когда не стоит беспокоиться
Когда появляется понос зеленого цвета у взрослого человека, то причины могут крыться в особенностях питания. Самочувствие человека нарушается незначительно. Симптомами становятся легкие диарея и дискомфорт в области живота. Возможно только окрашивание стула. Причины:
- употребление овощей: щавеля, зелени, спаржи, салатов, шпината, морских водорослей;
- продукты с пищевыми красителями;
- прием препаратов железа (окисление);
- растительные слабительные средства (сенна).
Диарея длится недолго, а организм восстанавливается сам. Чтобы ускорить этот процесс, можно принять сорбент.
Важность водного режима
Пациент может терять большое количество жидкости, что приводит к обезвоживанию организма. Из-за этого происходит сбой в работе органов, начинает падавляется объем крови. Кровь становится вязкой, что приводит к формированию тромбозов. Моча становится темной, концентрированной. Поэтому во избежание побочных действий, таким пациентам следует выпивать не менее двух-четырех литров дистиллированной воды в сутки. Разрешено потребление компотов, Регидрона и Цитроглюкосолана.
Почему возникает зеленый понос и как его лечить?
Достаточно часто можно столкнуться с такой ситуацией, когда общее состояние человека хорошее, но внезапно появляется понос, температура при этом остается в норме. Что же в данном случае является причиной подобного состояния?
Нередко причиной поноса без температуры является невротическое состояние. При серьезных стрессовых ситуациях организм может таким образом давать реакцию. Если причиной поноса является стрессовая ситуация, то он, как правило, сопровождается головной болью. Иногда подобная ситуация возникает в определенных случаях, например, перед походом в магазин. Если подобная ситуация продолжается длительное время, то необходимо обратиться к невропатологу, который направит на соответствующее обследование.
Еще одной причиной появления поноса без температуры является заболевание желудочно-кишечной системы. Например, такие заболевания как язва желудка, гастрит могут сопровождаться поносом, температура при этом будет оставаться в норме. Определить данную причину поможет вздутие живота, которое появляется после приема пищи. Также данные заболевания сопровождаются болью в животе и изжогой. Если появились подозрения на заболевания желудочно-кишечного тракта, то обязательно необходимо обследоваться у гастроэнтеролога. Нельзя оставлять без внимания все, что касается заболеваний пищеварительной системы.
Иногда подобную реакцию дает организм при приеме различных медицинских препаратов. Если причиной поноса без температуры являются медицинские препараты, то об этом стоит незамедлительно сообщить лечащему врачу и прекратить их прием. Взамен данных препаратов врач должен назначить более щадящие методы лечения.
Не зависимо от причины появления поноса, который не сопровождается повышением температуры, необходимо приступить к лечению. В противном случае организм достаточно быстро обезвоживается, что влияет губительно. Чтобы восстановить в организме водный баланс необходимо давать больному теплую негазированную воду или компот из сухофруктов.

Лечение поноса без температуры
После установления причины жидкого стула встает вопрос – как лечить понос?
Если причиной появления поноса является прием медицинских препаратов, то необходимо прекратить лечение и начать прием препаратов, улучшающих работу поджелудочной железы (панкреатин, мезим). Курс лечения должен назначать врач и, как правило, не может длиться более 14 дней. Если после отмены препараты через определенное время наблюдается рецидив, то самостоятельно начинать принимать те же лекарства не стоит. Необходимо обратиться к врачу, который должен скомбинировать новый метод лечения.
Если появление диареи не связано с инфекцией и медицинскими препаратами, то лечение можно проводить в домашних условиях. Для этого следует соблюдать легкую диету, исключить из рациона острую и жирную пищу, кофе, молочные продукты, алкоголь. Необходимо употреблять в сутки большой объем воды для восстановления водно-солевого баланса. Можно также попробовать отвары из трав (коры дуба, ромашки, зверобоя и других). Среди лекарственных препаратов в борьбе с жидким стулом поможет лоперамид он же имодиум. Следует понимать, что лоперамид является средством лечения лишь при синдромах раздраженного кишечника из-за неврозов, в большинстве случаев он просто устраняет жидкий стул, но его причину не устраняет.
Основное правило, которое необходимо запомнить – лечение нужно начать незамедлительно, чтобы избежать обезвоживания организма. Для того чтобы восстановить солевой баланс в организме необходимо приобрести в аптеке специальные смеси, которые содержат все необходимые витамины и микроэлементы, чтобы восстановить утраченные во время поноса.
В обязательном случае необходимо обратиться к врачу, если понос без температуры появился у грудного ребенка или у ребенка в возрасте до трех лет. Это связано с тем, что причины могут быть достаточно тяжелыми. В некоторых случаях, например, понос с кровью требует неотложного вызова скорой помощи.
Хроническая диарея: причины и лечение
Хронической считается диарея, когда жидкий стул продолжается больше трех недель. Данный диагноз ставится врачом после проведения необходимого обследования. Как правило, хроническая диарея является признаком какого-либо заболевания, либо его следствием. После полного обследования врач может с уверенностью поставить диагноз.
Причиной появления хронической диареи являются расстройства толстого или тонкого кишечника. Любой профессионал после исследования кала может определить, что является причиной частой диареи.
Больной может самостоятельно определить в толстом или тонком кишечнике произошел сбой в работе. Как правило, нарушение работы толстого кишечника сопровождается сильной спазматической болью. Позывы сходить в туалет становятся достаточно частыми, но не каждый поход в уборную сопровождается опорожнением.

Причинами всех вышеперечисленных недугов могут являться следующие нарушения в работе организма:
1. Неправильное питание;
2. Наличие дисбактериоза;
3. Аллергическая реакция;
4. Хронические заболевания органов пищеварения;
5. Нарушения нервной системы;
6. Действие вирусной инфекции.
К лечению хронической диареи необходимо подходить тщательно и обязательно начать его с посещения врача. Курс лечения назначается индивидуально и проводится комплексно. Вначале необходимо установить причину появления хронической диареи и устранить ее. Как правило, лечение проводится с использованием медицинских препаратов, в том числе, упомянутых выше в разделе лечения жидкого стула без температуры. В основном после приема курса таблеток или иных препаратов хроническая диарея проходит.
Любой прием медикаментов должен поддерживаться легкой диетой, которую назначает врач. Соблюдать ее необходимо в обязательном порядке. Диета всегда одинакова и не зависит от причин, которые вызвали появление данного расстройства желудочно-кишечного тракта.
Существует и большое количество народных способов, которые зарекомендовали себя на протяжении долгого периода времени. Однако не стоит ожидать положительного результата при использовании народных методов и рецептов. В одном случаи они могут стать прекрасным способом решения проблемы, в других – могут причинить вред. Поэтому обязательно обратитесь к врачу при обнаружении хронической диареи.
Кал зеленого цвета
Кал зеленого цвета — это приобретение испражнениями различных зеленоватых оттенков. Симптом часто сопровождается диареей, метеоризмом, болью в животе. Появление зеленого цвета каловых масс наблюдается при употреблении некоторых продуктов и лекарственных препаратов, дисбактериозе, кишечных инфекциях, хронической патологии ЖКТ. Обследование больного предполагает проведение копрограммы, ультразвукового исследования органов живота, рентгенографии и эндоскопии. Для нормализации окраски кала назначают диету, сорбенты, пробиотики, ферментные препараты.
Причины кала зеленого цвета
Пищевые привычки
Употребление большого количества зеленых листовых культур (шпинат, укроп) и овощей приводит к характерным изменениям цвета кала вследствие избыточного содержания пигмента хлорофилла. При этом каловые массы оформленные, не имеют гнилостного запаха, частота дефекации не изменяется. Темную зеленоватую окраску испражнений вызывает употребление черной лакрицы, карамели и мармелада с красителями. Цвет стула нормализуется через 2-3 дня.
Дисбактериоз
Накопление в кишечнике патогенных микроорганизмов провоцирует процессы гниения, при этом происходит образование специфических белковых соединений, которые обусловливают отхождение зеленого кала, имеющего резкий зловонный запах. Каловые массы при дисбактериозе неоформленные, мягкие, иногда жидкие. Окраска колеблется от зеленовато-желтой до темно-зеленой. Иногда на поверхности кала формируется светло-зеленый налет.
Выделение стула нетипичного зеленоватого цвета сочетается с дискомфортом и урчанием в животе, метеоризмом, болями и спазмами. Во время дефекации пациенты отмечают резкую болезненность по ходу кишечника, особенно в левых отделах. Измененная окраска испражнений сохраняется длительное время, до устранения причины дисбактериоза. Подобная клиническая картина является показанием для посещения врача.

Кишечные инфекции
Попадание в кишечник болезнетворных микроорганизмов и их размножение — основные причины появления зеленого кала у взрослых и детей. Симптом является патогномоничным для сальмонеллеза. Эта кишечная инфекция характеризуется жидкими пенистыми испражнениями темно-зеленого цвета неоднородной консистенции. Каловые массы имеют сильный гнилостный запах, частота дефекации увеличивается от 5 до 15 раз в сутки, что зависит от тяжести расстройства.
Зеленоватая окраска кала типична и для вирусных инфекций — ротавирусного энтерита, энтеровирусного гастроэнтерита. Сначала наблюдается зеленый понос, затем испражнения теряют каловую консистенцию — в случае тяжелого поражения кишечника при дефекации может выделяться зеленоватая жидкость с неприятным запахом. Симптому сопутствуют тошнота, рвота, разлитые боли в животе, отсутствие аппетита.
Хронические болезни ЖКТ
Изменение цвета кала наиболее часто встречается при хронических энтеритах, которые характеризуются ухудшением полостного пищеварения, брожением и гниением пищи в кишечнике. Гнилостные реакции обусловливают образование патологических химических соединений, окрашивающих испражнения в зеленый цвет. Отмечается диарея, каловые массы обильные, зловонные, иногда приобретают «маслянистый» вид. Основные причины выделения зеленого кала:
- Заболевания желудка: гиперацидный гастрит, язвенная болезнь, функциональная диспепсия.
- Воспаление кишечника: неспецифический язвенный колит, энтероколит, болезнь Крона.
Аллергия
Для людей, склонных к аллергическим реакциям, патогномонично развитие диспепсических симптомов после употребления в пищу экзотических блюд и продуктов-аллергенов. При пищевой аллергии начинается диарея, нарушается ритм выделения желчи в кишечник, что и обуславливает наличие зеленоватой окраски каловых масс. Длительность неприятных симптомов — 3-5 дней, после чего состояние улучшается, цвет кала возвращается к норме.
Поражение гепатобилиарной системы
Привычная коричневая окраска кала обусловлена присутствием желчных пигментов, которые подвергаются химическим превращениям в кишечнике. Если цвет испражнений сменился на зеленый, а в правом подреберье появилась тяжесть и тупые боли — значит, изменения окраски вызвали причины со стороны желчного пузыря и печени. Обычно кал мягкой консистенции, неоформленный, светло-зеленого или желтоватого цвета.
При обострении заболевания окраска стула сменяется на серовато-белую. Также человека беспокоит постоянная тошнота и периодическая рвота с примесями желчи. Длительность изменения цвета кала колеблется от нескольких дней при дискинезии желчевыводящих путей до нескольких недель и даже месяцев — при холециститах и холангитах. При гепатитах бывают зеленоватые испражнения, но более характерно осветление каловых масс.
Целиакия
Симптомы зачастую выявляются еще в детском возрасте. Возникает длительная диарея без видимой причины. Из-за нарушений переваривания пищи в тонком кишечнике каловые массы становятся зеленого цвета, испражнения жидкие, обильные, зловонные. Пациенты с целиакией жалуются на постоянную боль в животе, потерю веса, иногда бывает рвота. Диарея может сменяться запорами, когда кал приобретает темный, почти черный цвет. Состояние больного прогрессирующе ухудшается.
Осложнения фармакотерапии
Существует ряд лекарственных средств, способных изменять цвет каловых масс. Чаще всего симптом проявляется при лечении анемии препаратами железа. Микроэлемент выводится с испражнениями, что характеризуется темно-зеленой или черной окраской. Симптом сохраняется в течение всего периода приема железа. Кал зеленого цвета у взрослого обусловливают и другие медикаментозные причины: лечение слабительными средствами, препаратами йода, поливитаминными комплексами.
Редкие причины
- Хронические кровотечения из ЖКТ.
- Опухоли желудка и кишечника.
- Врожденные патологии: дисахаридазная недостаточность, кишечная форма муковисцидоза.
- Эндокринные заболевания: сахарный диабет, тиреотоксикоз, болезнь Иценко-Кушинга.

Диагностика
В случае появления кала зеленого цвета нужно обратиться к врачу-гастроэнтерологу. План диагностических мероприятий включает расширенные лабораторные исследования и современные методы визуализации органов пищеварительной системы. При необходимости больного направляют на консультации к смежным специалистам. Наибольшей информативностью отличаются:
- Копрограмма. При исследовании кала зеленого цвета под микроскопом в нем присутствует большое количество непереваренных частиц пищи, повышенное содержание эритроцитов и лейкоцитов, что указывает на воспалительные процессы в кишечнике. При возможном кишечном кровотечении выполняют реакцию Грегерсена скрытую кровь. Анализ на фекальную эластазу позволяет исключить панкреатит.
- Бактериологические исследования. При изменении цвета кала всегда проводится микроскопический анализ на яйца гельминтов. Обязательно делают посев испражнений на селективные питательные среды для обнаружения типичных возбудителей кишечной группы: сальмонелл, эшерихий, шигелл. При затруднениях в диагностике назначают ИФА крови для выявления антител.
- Ультразвуковое исследование. У взрослого человека появление кала зеленого цвета зачастую вызывают соматические причины, для подтверждения которых требуется УЗИ органов брюшной полости. Сонография позволяет исключить объемные образования и другие тяжелые поражения кишечника. Прицельное УЗИ печени и желчного пузыря необходимо для диагностирования холецистита, гепатита.
- Рентгенография. Ирригоскопия с двойным контрастированием помогает оценить структуру толстой кишки и выявить участки деструкции слизистой, глубокие язвы или дивертикулы. Рентгенография пассажа бария — эффективный метод, с помощью которого можно оценить состояние всех отделов желудочно-кишечного тракта, обнаружить признаки язвенной болезни.
- Дополнительные методы.ФГДС рекомендовано при признаках гастродуоденальной патологии. Больным с подозрением на воспалительные заболевания кишечника показана колоноскопия с забором биопсии. Для постановки диагноза целиакии производят цитоморфологическое исследование биоптатов тонкой кишки, определяют специфические антитела. Для выяснения причины тяжелой аллергии информативна иммунограмма.
Лечение
Помощь до постановки диагноза
Зеленоватый цвет испражнений, связанный с употреблением определенных продуктов, не требует специфической терапии. Достаточно исключить провоцирующие факторы из своего рациона, и через пару дней окраска стула нормализуется. Если симптом сопровождается тошнотой, диареей, болями в брюшной полости, следует обратиться к врачу для выяснения, почему кал приобрел зеленый цвет. Наличие в каловых массах прожилок крови — показание для экстренной госпитализации.
Консервативная терапия
Важной составляющей лечения является специальная диета. В остром периоде кишечных инфекций, других желудочно-кишечных патологий человека переводят на щадящий рацион — слизистые супы, протертые каши на воде. После нормализации стула больной постепенно возвращается к привычному питанию. Целиакию лечат при помощи пожизненной безглютеновой диеты. Медикаменты подбирают в зависимости от причины зеленого кала. С терапевтической целью используют:
- Сорбенты. Назначаются при всех случаях зеленоватого стула и диареи, поскольку эффективно выводят из организма токсические продукты метаболизма и бактериальные агенты. Потемнение кала на фоне применения препаратов активированного угля является вариантом нормы.
- Пробиотики. При дисбактериозе, в период восстановления после инфекций кишечника пробиотические средства необходимы для колонизации толстой кишки полезными лактобактериями. Препараты улучшают моторику, устраняют дискомфорт в животе, помогают нормализовать частоту и консистенцию стула.
- Антисекреторные средства. При гиперацидных состояниях эффективны медикаменты, которые снижают кислотность в желудке, предотвращают развитие язв и кровотечений из ЖКТ. Предпочтение отдается ингибиторам протеиновой помпы, отличающимся длительным действием и минимальными побочными эффектами.
- Ферменты. При гастроинтестинальной форме кишечных инфекций и хронических энтеритах хороший терапевтический эффект оказывает панкреатин, сухая желчь. Заместительная энзимотерапия стимулирует пищеварение и устраняет синдром мальабсорбции, благодаря чему исчезают все диспепсические расстройства.
- Антибиотики. Противомикробные средства показаны при тяжелых генерализованных формах бактериальных заболеваний для воздействия на инфекционные причины расстройства. Преимущественно используют медикаменты из группы фторхинолонов, тетрациклинов. Иногда терапию дополняют сульфаниламидами. При вирусных инфекциях этиотропные препараты не назначают.
4. Роль протеолитических ферментов в норме и патологии человека/ Зинкевич О.Д., Анохин В.А., Тюрин Ю.А.// Инфекции и иммунитет. Сборник статей — 2003.
Почему у ребенка бывает зеленый понос и как его лечить
Зеленый понос у ребенка – это распространенное нарушение функции кишечника, которое сопровождается чрезмерной потерей организмом жидкости вместе с каловыми массами. Заболевание требует немедленной терапии, ведь длительная диарея создает опасность для здоровья и даже жизни ребенка.
Что такое диарея
Диареей, или поносом, называют учащение стула в 2-3 раза по сравнению с возрастной нормой, выделением большого количества жидких фекалий. У грудных детей диареей считается количество стула более 15 г/кг за сутки. У детей дошкольного возраста в норме масса стула 50-100 г, а поносом считается учащение актов дефекации до 3 и более раз, суточная масса стула более 200 г. Патологическое состояние характеризуется появлением в стуле примесей в виде слизи, крови, частиц пищи, жира. Учащение стула сопровождается чрезмерной потерей воды и электролитов, что приводит к обезвоживанию организма ребенка.

Зеленый понос у ребенка бывает по разным причинам
Заболевание может быть острым и хроническим. Острой диареей считается длительность процесса до 2 недель, а хронической более 2-3 недель. Если патологическое состояние у ребенка не проходит за 2-3 дня, следует обратиться к врачу за специализированной помощью.
Причины появления зеленого поноса
Первопричин появления зеленого поноса у детей довольно много. У малышей грудного возраста зеленый стул может быть при употреблении только “переднего” молока или окислении кала при воздействии воздуха. При этом количество дефекаций не отличается от нормы. У детей старше года это могут быть алиментарные факторы или серьезные заболевания. Причинами заболевания могут быть следующие патологии:
- Дисбактериоз;
- Аллергическая реакция;
- Непереносимость белка коровьего молока – лактозная недостаточность;
- Пищевое отравление;
- Инфекционные или бактериальные заболевания;
- Кишечные инфекции: дизентерия, ротавирус, сальмонеллез, амебиаз, лямблиоз;
- Заболевания пищеварительного тракта;
- Пиелонефриты у маленьких детей;
- Болезни нервной системы
- Заболевания эндокринной системы: болезнь Аддисона, врожденная гиперплазия надпочечников, тиреотоксикоз;
- Глистные инвазии;
- Целиакия;
- Муковисцидоз;
- Болезни печени;
- Дисахаридазная недостаточность;
- Употребление большого количества зелени, зеленых фруктов, пищевых красителей зеленого цвета;
- Прием некоторых медикаментов.
Можно сделать вывод, что правильно поставить диагноз, а значит и провести лечение может только врач. В случае заболевания необходимо оказывать первую помощь, но не заниматься самолечением.
Симптомы
Существуют следующие клинические симптомы, в зависимости от вида диареи:
- Энтеральная диарея – обусловлена воспалением слизистой оболочки тонкой кишки. Характеризуется обильными выделениями до 4-6 раз в день, которые могут содержать кусочки непереваренной пищи. Сопровождается болями в животе и вокруг пупка.
- Колитическая – появляется при воспалении нижних отделов кишечника. Проявляется частым стулом до 10-15 раз в день, болезненными позывами. Выделений мало, могут быть с кровью и слизью.
- Желудочная диарея возникает при сниженной секреции желудочных ферментов, вызывает нарушение пищеварения, быстрое опорожнение желудка. Стул учащается до 4-6 раз за день, имеет жидкую консистенцию, темный цвет и может содержать остатки непереваренной пищи. Иногда имеет гнилостный запах. Больного беспокоят чувство переполнения и тупые распирающие боли в поджелудочной области.
- Панкреатическая – возникает при снижении секреции поджелудочной железы. Проявляется умеренным учащением обильных выделений. Стул имеет кашицеобразную или жидкую консистенцию, содержит слизь. Характерен неприятный гнилостный запах, боли в верхней части живота, метеоризм.
Диарея у детей может проявляться многими симптомами. Основной признак болезни – это многократный зеленый понос, который возникает более 3-х раз за сутки у детей старше года, и более 10 раз у детей младше года. К другим проявлениям относят: тошноту, рвоту, отрыжку, метеоризм, боли в животе, наличие крови, слизи и частиц пищи в стуле.
Как проводится диагностика
Диагностика заболевания и определение его происхождения проводится с помощью таких методов:
Для диагностики заболевания нужно сдать кровь на анализ
- Сбор анамнеза, направленный на выяснение особенностей питания, приема каких-либо медикаментов, данных о характере стула.
- Клинический осмотр.
- Лабораторные исследования: общий и биохимический анализ крови, исследование кала на наличие паразитов и патогенной микрофлоры, копрограмма.
- Инструментальные методы диагностики: колоноскопия с биопсией и исследованием биоптатов, ультразвуковое исследование, эзофагогастродуоденоскопия, ультрасонография, компьютерная томография.
Дифференциальную диагностику проводят с соматическими заболеваниями, синдромом раздраженной кишки, эндокринными нарушениями, болезнями ЖКТ и другими нарушениями.
Лечение при зеленом поносе у детей
Лечебная тактика включает: определение причины и вида диареи, устранение первопричины, воздействие на механизм развития процесса, восстановление нормального функционирования органов пищеварения. Для облегчения состояния назначается также симптоматическое лечение.
Регидратационная терапия состоит в приеме жидкости в виде воды, чая, компота. При тяжелом обезвоживании проводят внутривенное введение физиологического раствора, электролитов, глюкозы. Антибиотики применяются только при бактериальном поражении кишечника; обязательно учитывается чувствительность возбудителя к препарату. Антибактериальные средства назначает специалист в тяжелых случаях, когда диарея сопровождается повышением температуры, интоксикацией, бактериемией.
При вирусном поражении организма эффективным является назначение интерферонов.
Для лечения поноса применяются регуляторы моторики кишечника – препараты на основе лоперамида, метоклопрамида, цизаприда. При тяжелой секреторной диарее назначают лекарственные средства на основе даларгина, которые уменьшают болевые ощущения и количество походов в туалет. В случае отравления эффективными являются энтеросорбенты и сборы лекарственных трав. Для восстановления микрофлоры кишечника используют пробиотики, бактериофаги, препараты стимуляции роста микробной флоры.
Питание во время поноса
Все лечебные манипуляции сопровождаются правильным питанием и восстановлением водного баланса организма. Детки грудного возраста до 6 месяцев должны получать достаточное количество молока или смеси. Детям на искусственном вскармливании при определении непереносимости коровьего молока следует правильно подобрать подходящую смесь.
Для приготовления пищи необходимо применять продукты, которые задерживают опорожнение кишечника: перетертая пища, слизистые супы, теплые жидкости, продукты с высоким содержанием танина – чай, какао, черника.
Первое время нужно избегать продуктов, которые стимулируют очищение кишечника: хлеб, крупы, овощи, жиры, газированные напитки, кефир, фруктовые соки.
Нейтральными продуктами являются рисовая мука, хорошо выпеченный хлеб, мясо и рыба. При лактозной недостаточности следует исключить молочные продукты. Предлагать пищу ребенку следует многократно небольшими порциями.
Первая помощь
В домашних условиях самым важным является предупреждение развития обезвоживания или уже лечение обезвоживания. Для этого следует давать побольше жидкости: воду, компот, йогурт, рисовый отвар, суп. Самой лучшей пищей для грудных детей является грудное молоко, предлагать его нужно каждый час. Важным является обильно кормить ребенка, который теряет много нутриентов. Можно давать супы, свежие фрукты, овощи, мясо, рыбу. Не рекомендованы каши из цельной крупы, очень сладкие продукты или напитки.
Если состояние ребенка не улучшается, необходимо обращаться за квалифицированной помощью.
Причиной обращения к врачу является: отсутствие улучшение на протяжении 3 дней, повышение температуры, частый жидкий стул, сильная рвота, отсутствие желание есть и пить.
Нельзя давать маленьким детям противорвотные и противодиарейные препараты. В большинстве случаев они малоэффективны и могут быть опасными для здоровья. Антибиотики также нельзя назначать самостоятельно, без определения чувствительности возбудителя средства могут быть не эффективны.
Профилактика
Самыми эффективными мерами профилактики является соблюдение личной гигиены, правильное приготовление и хранение пищи, употребление только проверенной питьевой воды. Рекомендовано употреблять свежеприготовленную еду. Для детей до года лучше использовать кипяченую воду для питья и приготовления пищи.
Также интересно почитать: заеды у ребенка

* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Почему возникает расстройство кишечника и как его вылечить?
Основной симптом расстройства кишечника – это диарея (понос). Диареей принято считать дефекацию более 3–4 раз в сутки, при которой кал приобретает жидкую, водянистую консистенцию. Конечно же, «норматива» частоты дефекации не существует, поэтому состояние диагностируется с учетом индивидуальных особенностей пациента. Например, у человека, который привык ходить «по большому» 1 раз в 2 суток, две дефекации за день вызовут беспокойство. А для некоторых 2−3 дефекации в день – привычный режим работы ЖКТ (такие люди говорят, что у них «сколько раз стол, столько раз и стул»).

Диагностировать диарею легко. Труднее правильно подобрать таблетки для лечения кишечника
Как диагностировать диарею?
Часть пациентов путает расстройство желудка и расстройство кишечника. Это не тождественные понятия, поэтому схемы лечения и лекарства от расстройства желудка и кишечника различаются.
- Расстройство желудка – состояние, когда боль локализуется в верхней части живота. При этом ощущаются тошнота, вздутие, изжога, иногда раздражение пищевода и глотки, появляются рвота, отрыжка, чувство переполнения желудка.
- Расстройство кишечника – состояние, когда боль локализуется в средней и нижней частях живота. Чаще всего она вызвана интенсивным образованием газов и их продвижением. Живот урчит, начинается диарея, чувствуется распирание живота изнутри.
В ряде случаев понос сопровождается повышенной температурой, может болеть и кружиться голова. Кал окрашивается в зеленый, желтый, светло-коричневый, черный, белый цвета, может содержать слизь, кровь. Цвет кала входит в перечень показателей, по которым диагностируются заболевания ЖКТ и подбираются средства от расстройства желудка и кишечника. При затяжной диарее, когда пациент ничего не ест, испражнения становятся водянистыми.

Расстройство желудка и расстройство кишечника – разные понятия
Причины расстройства кишечника
Чтобы выяснить, что принимать при расстройстве кишечника, нужно знать, чем оно вызвано. Чаще всего это:
- действие вируса. Понос способны вызывать адено-, энтеро- и ротавирусы;
- действие бактерий. К бактериальным инфекциям относят сальмонеллез, дизентерию, синегнойную палочку, холеру, эшерихиоз;
- интоксикация. Это может быть отравление пищевыми продуктами, химикатами, бытовой химией, другими веществами;
- заболевания кишечника. Диарея может развиться из-за энтероколита, энтерита, язвенного колита и др.;

Диарею способны спровоцировать десятки факторов
- недостаток ферментов. Когда организм вырабатывает мало ферментов, пища переваривается не полностью. Меняется состав микрофлоры, раздражаются стенки кишечника, диарея приобретает хронический характер. Это происходит при желчнокаменной болезни, панкреатите, ферментопатии, врожденной непереносимости питательных веществ и продуктов питания (например, белков коровьего молока, глютена);
- аутоиммунные заболевания. Чаще всего диарея наблюдается при пищевой аллергии, атопическом дерматите и даже при ревматоидном артрите;
- кровотечения из кишечника и других органов ЖКТ (язвы, трещины);
- опухоли – дивертикулы, полипы и т.д.;
- лекарственные средства. Диарея может возникнуть во время антибиотикотерапии или после ее окончания, при злоупотреблении слабительным и цитостатиками;
- стресс и повышенная нервозность. Такую диарею в народе именуют «медвежьей болезнью».

Чем лечить расстройство кишечника, зависит от его причины
Диарея при беременности
Во время беременности диарея может возникнуть «сама по себе». Это обусловлено перестройкой гормонального фона, возрастающим давлением плода на кишечник. Постоянно растущая матка давит также на желудок, что часто провоцирует изжогу и реже – более серьезные расстройства пищеварения. Что принимать при расстройстве желудка и кишечника, будущим мамам должны советовать только врачи.
Общее правило лечения диареи разной этиологии – обильное питье и соблюдение диеты. С испражнениями организм теряет много жидкости, которую нужно постоянно восполнять. Лучше всего с этим справляются растворы для пероральной регидратации. Их преимущество перед водой – содержание натрия, хлора, глюкозы, экстрактов лекарственных растений, отваров злаков (зависит от вида и лекарственной формы препарата). Принимая такие растворы, пациенты восстанавливают баланс микроэлементов (натрий, хлор), набираются сил (глюкоза), успокаивают стенки кишечника (экстракты, отвары).
Что пить при расстройстве кишечника?
Много подсоленной жидкости.

Чтобы приготовить регидратирующий раствор, можно использовать:
- порошки и гранулы: Гидровит, Глюкосолан, Нормогидрон, Регидрон, Хумана электролит, Цитраглюкосолан;
- таблетки: Гастролит.
Раствор для пероральной регидратации можно приготовить самому. Для этого в 1 л воды нужно растворить 3 г соли и 18 г сахара.
Какие лекарства от расстройства кишечника принимать в дальнейшем, и нужны ли они, покажут анализы и собранная врачом информация о предшествовавших появлению диареи событиях.
«Первая помощь» при расстройстве кишечника
Пока причина расстройства кишечника достоверно не определена, облегчить состояние больного помогут:
- обильное питье;
- диета. Пока причина диареи не установлена, рекомендуется максимально ограничить прием пищи. Можно есть вязкие каши, паровое или отварное нежирное мясо;
- энтеросорбенты – вещества, которые впитывают из ЖКТ токсины, яды, раздражающие вещества и выводят их наружу. Универсальные лекарства при расстройстве желудка и кишечника – Полисорб, Энтеросгель, Альгисорб, Пектовит, Колистирамин, Смекта, Полифепан, активированный (черные таблетки) и белый уголь. Для кишечника разницы между черным и белым углем нет, оба препарата безопасны и эффективны. Единственная разница – белый уголь активнее адсорбирует токсины, поэтому его нужно пить гораздо меньше (2−4 капсулы «белого» против 6−8 таблеток «черного»).
Например, можно выпить Регидрон и активированный уголь. А вот с приемом противодиарейных препаратов спешить не стоит. Если диарея вызвана отравлением или интоксикацией, нужно вначале вывести вредное вещество из организма, а после этого уже начинать бороться с частыми дефекациями. Если же остановить диарею раньше, то вредные вещества полностью впитаются в кровь, и станет только хуже.
Активированный уголь – самый знаменитый борец с расстройством кишечника
Таблетки от расстройства кишечника
Противодиарейные препараты (Лоперамид, Фталазол, Имодиум Экспресс, Лопедиум, Стопдиар, Суперилол) замедляют моторику ЖКТ, в результате чего диарея прекращается. Они позволяют на время избавиться от спазмов, чтобы добраться до дома или до врача. Но чтобы устранить причину диареи, потребуются дополнительные лекарства, например, в случае бактериальной инфекции – антибиотики. При расстройстве желудка и кишечника лекарства можно принимать в виде таблеток или порошков.
Таблетки от расстройства желудка и кишечника лучше всего запивать водой или регидратационным раствором. Напитки, которые усиливают перистальтику (кофе, чай, газировка) запрещены – они ослабляют действие препаратов.

При расстройстве кишечника не спешите принимать таблетки – вначале посоветуйтесь с врачом
Как лечить расстройство кишечника после приема антибиотиков?
Одновременно с вредными бактериями, которые стали причиной заболевания, антибиотики уничтожают и полезные микроорганизмы. Больше всего страдает от их действия микрофлора кишечника. Чтобы избежать дисбактериоза и связанного с ним расстройства кишечника, при приеме антибиотиков следует пить пробиотики, например, Лактиале, Бифидумбактерин, Энтерожермина, Линекс или Хилак форте. Если расстройства пищеварения носят системный характер, вместо пробиотиков лучше использовать синбиотики, например, Флувир или Дерма Про. Это комбинированные препараты, в состав которых входят и пребиотики, и пробиотики. Они стоят дороже, но поставляют в организм больше полезных бактерий.
Принимать пробиотики нужно дольше, чем антибиотики. Например, если курс лечения антибиотиками составляет 10 дней, пробиотики следует пить до 14 дней. Принимать пробиотик нужно минимум через 3 часа после того, как был выпит антибиотик. Например, если вы пьете антибиотики в 8:00 и 20:00, то пробиотики можно принимать в 11:00 и 23:00.
Связанное с антибиотиками расстройство кишечника может начаться через 2–3 дня после окончания курса лечения. В этом случае нужно принимать новый препарат для кишечника. Например, если вы пили пробиотик, нужно выпить синбиотик. Перед этим, конечно же, нужно проконсультироваться с врачом, который назначал антибиотик, или с гастроэнтерологом.
Прием антибиотиков – частая причина возникновения диареи
Лучше всего подбирать пробиотики по результатам бакпосева кала. В этом случае вы будете заселять в кишечник именно те бактерии, которых там не хватает. Однако результатов бакпосева приходится ждать 4–5 дней, а диарею нужно предотвращать как можно быстрее. Поэтому при назначении пробиотиков решение принимается практически наугад.
Некоторые пациенты вместо пробиотиков предпочитают использовать натуральные йогурты. Этот способ восстановления полезной микрофлоры кишечника заслуживает внимания при условии отсутствия аллергии на молоко. Основной недостаток метода – достоверно неизвестно, какие именно бактерии попадают в организм, и их дозировка. Бактерий может оказаться недостаточно, и диарея все равно наступит.
Как лечить расстройство кишечника, вызванное отравлением?
Отравление легко распознать по рвоте с дальнейшим повышением температуры. В этом случае самое главное – как можно быстрее вывести из организма отравляющее вещество и продукты распада. Поэтому не спешите принимать Лоперамид и аналоги. Вызовите рвоту, промойте желудок. Затем выпейте любой сорбент, например, активированный уголь, и старайтесь как можно больше пить. Первые сутки лучше не есть вообще, стараться побольше лежать, особенно если поднялась температура. На второй день можно начинать есть диетические продукты: легкие бульоны, протертые супы с рисом и овощами, жидкие вязкие каши, кисели. Запрещено все, что раздражает стенки желудка: газировка, маринады, копчения, сладости, жирные блюда.
При отравлениях страдает печень, поэтому одновременно с препаратами от расстройства желудка и кишечника нужно пропить гепатопротекторы (например, Гепабене, Карсил, Урсолив, Эссенциале форте Н). Хорошим натуральным гепатопротектором считается шрот из семян расторопши, но при поносе принимать его не стоит – он будет раздражать стенки кишечника.
Диарея при отравлении – защитный механизм, который выводит из организма вредные вещества
Когда при расстройстве кишечника нужно пить антибиотики?
Статистика утверждает, что антибиотики Нифуроксазид, Альфа нормикс, Левомицетин, Метронидазол и другие лекарства при расстройстве кишечника оправданы лишь в 20% случаев. Их назначают при дизентерии, сальмонеллезе, выявлении синегнойной палочки, чрезмерном количестве условно-патогенной флоры – стафилококков, клебсиелл, клостридий, протеев, энтеробактерий, дрожжевых грибов. Для лечения кишечных инфекций врачи предпочитают назначать антибиотики широкого спектра действия, которые уничтожают сразу несколько возбудителей. Какой препарат лучше, специалист решает, исходя из индивидуальных особенностей пациента.
Вместо антибиотиков врач может назначить бактериофаги – стрептококковый, стафилококковый, пиобактериофаг, синегнойный, бактериофаг клебсиелл и др. Их можно принимать внутрь, наносить на раны, использовать местно – закапывать в нос, полоскать горло, делать ингаляции через небулайзер.

Самостоятельно назначать себе препараты от расстройства кишечника нельзя. Чтобы выяснить, чем вызвана диарея и как ее лечить, нужно сдать анализы и показаться специалисту. Для детей и пожилых людей посещение врача в этом случае обязательно. Внимательно относитесь к своему здоровью и не болейте!
Источники
- Карасева, Г. А. Синдром раздраженного кишечника. Римские критерии III I Г.А. Карасёва II Вопросы аттестации и повышения квалификации. – 2010. – №10. – С. 47-53;
- Краткое руководство по гастроэнтерологии I Ивашкин, В. Т. [и др.]; под ред. В.Т. Ивашкина, С.И. Рапопорта, Ф.И Комарова. – М.: 000 «Издательский дом М-Вести», 2001. – 457 с;
- Михайлова, Е.И. Синдром раздраженного кишечника I Е.И. Михайлова II Лечебное дело. – 200S. – № 3. – С. 72-7S;
- Locke, G.R. Determinants of consulting behavior I G.R. Locke II Irritable bowel syndrome. – 2002. – Р. 11-16.
Отравление и понос. Какие лекарства быстро помогут
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.