Нарушение сна
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение сна: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Нарушение сна, или бессонница (инсомния) – это обобщенное понятие, подразумевающее плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение. В результате во время сна человек не может полностью восстановить силы и работоспособность, что снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у 9–15% людей подобная проблема становится клинически значимой. У пожилых лиц хроническая бессонница отмечается гораздо чаще, чем у молодых, – более чем в 55% случаев.
При любых нарушениях сна человек фиксирует усталость, снижение внимания или памяти, подавленность, депрессию, уменьшение жизненной активности.
Разновидности нарушений сна
В зависимости от причины нарушения сна различают первичную бессонницу и вторичную. При постановке диагноза первичной бессонницы органических, психиатрических, неврологических причин для нарушения сна не отмечают. Вторичные бессонницы становятся следствием различных заболеваний, приема возбуждающих препаратов или каких-либо неблагоприятных внешних условий.
Нарушения сна могут быть острыми (преходящими), кратковременными (до 6 мес.) и хроническими (более полугода). Острое нарушение сна может возникнуть у каждого человека под влиянием стресса, перевозбуждения, в связи со сменой часового пояса. Хроническая инсомния развивается у предрасположенных к этому людей. Обычно этому состоянию подвержены пожилые пациенты, женщины, люди, по тем или иным причинам спящие не более 5 часов в сутки, а также те, кто переживают длительное отсутствие работы, супружеский развод, психологические и психиатрические травмы, пациенты с хроническими заболеваниями.
Возможные причины нарушений сна
Трудности засыпания – наиболее частая жалоба пациентов. Желание спать, которое человек испытывает перед укладыванием в постель, но оно пропадает под влиянием самых различных факторов, когда человек ложится. Это могут быть неприятные мысли и воспоминания, невозможность найти удобную позу из-за беспокойства в ногах, боли или зуда, посторонний звуки. Легкая дремота нарушается даже при малейшем шуме, а иногда заснувший человек считает, что «ни минуты не спал».
Причин таких трудностей засыпания может быть множество, в частности, недостаточная усталость, нахождение длительное время днем в постели, нерегулярное время засыпания, тревога, заболевания, вызывающие зуд или боль.
Частая жалоба – неприятные ощущения в нижних конечностях (ползание мурашек, дрожь, покалывание, жжение, подергивание), которые заставляют все время менять положение ног (синдром беспокойных ног). Симптомы значительно ослабевают или исчезают вовсе при движении. Наилучший эффект чаще всего оказывает обычная ходьба или просто стояние.
В последнее время выросла доля пациентов, у которых возникает проблема с засыпанием вследствие употребления в вечернее время возбуждающих напитков (чая, кофе, энергетиков), а также злоупотребления лекарственными препаратами (кофеином, психостимуляторами, некоторыми антидепрессантами, нейролептиками, ноотропами).
Проблемы с поддержанием сна в основном заключаются в частых пробуждениях, после которых трудно заснуть снова, и ощущении «поверхностного» сна. Причины пробуждения могут быть самыми разными (сны, страхи, кошмары, нарушение дыхания, сердцебиения, позывы к мочеиспусканию).
Жалобы на плохой сон характерны для пациентов с инсультом, деменцией, болезнью Паркинсона, Альцгеймера. Такие психические заболевания, как депрессия, шизофрения, тревожно-маниакальные состояния, также сопровождаются нарушением сна.
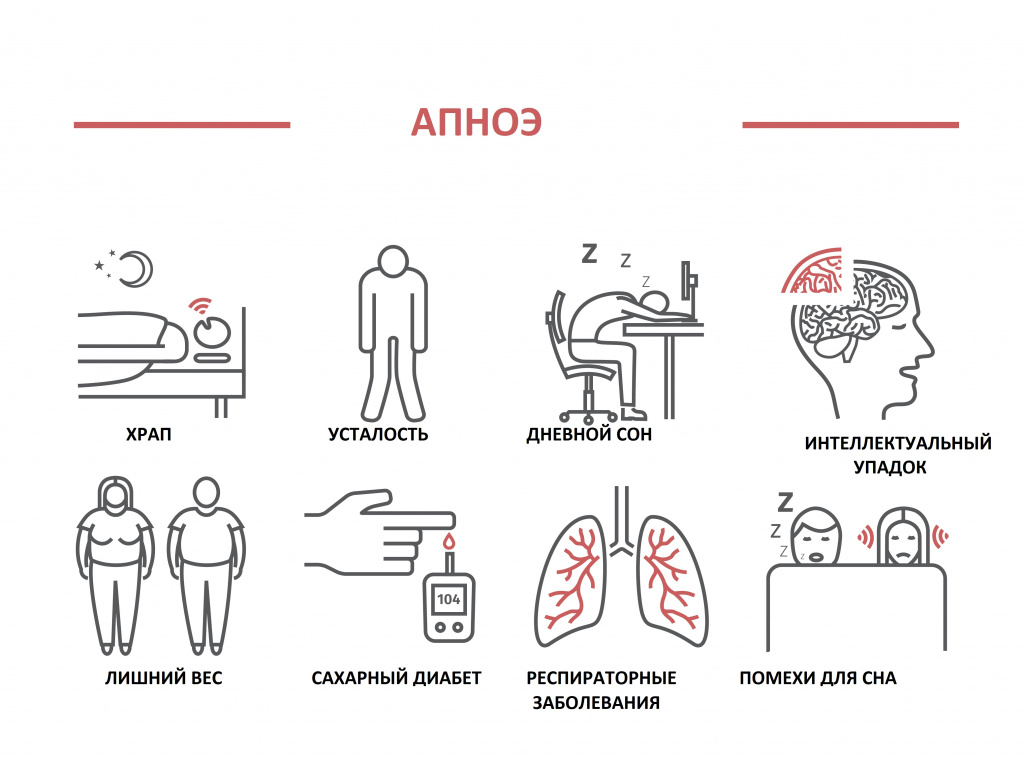
Это дыхательное расстройство возникает во время храпа из-за спадания тканей глоточного кольца при вдохе и характеризуется кратковременной остановкой дыхания, что сопровождается снижением уровня кислорода крови и прерыванием сна.
Нарушение циркадного ритма почти всегда ведет к хронической бессоннице. Такая ситуация возникает при сменных и вахтовых работах, а также у тех, кто долго засиживается вечером у телевизора или компьютера. Избыток синего света экранов в вечерние и ночные часы обусловливает десинхроноз – нарушение суточного биоритма, что, в свою очередь, ведет к нарушению сна.
Частые пробуждения могут быть следствием сердечно-сосудистых (аритмии, артериальная гипертензия), легочных (ХОБЛ), костно-мышечных (артриты, ревматизм), мочеполовых (простатит, недержание мочи) и эндокринных заболеваний.
Проблемы раннего утреннего пробуждения наблюдаются у пожилых людей, лиц, страдающих депрессивными расстройствами, паническими атаками. Как правило, сон прерывается в 4–5 часов утра и уже не возобновляется. Сразу же после пробуждения пациенты отмечают нахлынувший на них поток негативных мыслей. Утром и в течение дня они жалуются на «разбитое» состояние, у них отмечается сниженная работоспособность, постоянная сонливость.
К каким врачам обращаться при нарушениях сна
Первоначально следует обратиться к врачу-терапевту, чтобы определить истинную причину бессонницы и выявить возможные сопутствующие заболевания, которые могут вести к нарушению сна.
При подозрении на депрессивный синдром необходимо проконсультироваться с психотерапевтом или неврологом. При успешном лечении психоневрологических расстройств сон, как правило, нормализуется.
В том случае, когда диагностика нарушения сна затруднена, терапевт направляет пациента к сомнологу.
Диагностика и обследования при нарушениях сна
При диагностике нарушений сна в первую очередь следует понять, имеет ли бессонница первичный или вторичный характер. Следует иметь в виду, что около 80% случаев нарушений сна вызвано различными заболеваниями. Наряду с жалобами на плохой сон следует учитывать следующие факторы: храп, лишний вес, артериальную гипертензию, неврологические нарушения (перенесенный инсульт, черепно-мозговая травма), наличие заболеваний, которые по ночам могут давать болевой синдром (ревматизм, миалгии, артриты различной этиологии) или зуд (псориаз, герпес, заболевания щитовидной железы и печени).
Ревматоидный фактор – антитела класса IgM к собственным иммуноглобулинам класса G.
Бессонница причины, способы диагностики и лечения
Бессонница — патологическое или физиологическое состояние, выражается в недостаточной продолжительности и/или неудовлетворительном качестве сна. Другое название — инсомния. Причины самые разнообразные: от безобидных, как несоблюдение гигиены сна, неблагоприятные условия засыпания до угрожающих здоровью и жизни: заболевания нервной системы, эндокринные расстройства, сердечно-сосудистые патологии.

Причины бессонницы
Влияние на развитие нарушения сна оказывают внешние факторы, а именно:
- физический и психический дискомфорт;
- посторонний шум;
- смена часовых поясов;
- стресс;
- употребление в больших дозах алкоголя, кофеина, наркотических веществ;
- прием некоторых лекарств;
- физиологическая предрасположенность;
- сменная работа.
Проблема полноценного возникает у пожилых людей, при беременности, в детском возрасте из-за ночных страхов, недержания мочи, на фоне гипнофобии (боязнь наступления сна). В других случаях человек не может заснуть из-за боли, одышки, заложенного носа, приступов стенокардии, зуда, нарушения частоты сердечного ритма. В основе развития инсомнии лежат неврологические и соматические заболевания, как:
- болезни эндокринной железы;
- инфекции, приводящие к лихорадке, ночной потливости;
- сердечно-сосудистые заболевания;
- поражение органов дыхания;
- черепно-мозговые травмы;
- расстройства центральной и периферической нервной системы;
- патологии пищеварительной системы;
- кожные заболевания, сопровождающиеся болезненно-щекочущим раздражением кожи;
- синдром беспокойных ног.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Типы бессонницы
Симптомы бессонницы зависят от времени их проявления, и разделяют на три группы:
- пресомнические — описывают трудности с наступлением сна. Если в норме стадия засыпания длится не более 10 минут, то человеку, страдающему бессонницей, сложно уснуть, на засыпание он тратит от 30 минут до двух и более часов. Как только ложится в постель желание спать пропадает, долго не может найти удобную позу;
- интрасомнические — характеризуются отсутствием глубокого сна. Сон нарушают минимальные раздражители: свет, тихий звук, шаги, частые позывы к мочеиспусканию, кошмары, боль, зуд. Хотя абсолютная продолжительность сна может доходить до 7 часов, но после пробуждения возникает ощущение разбитости, усталости;
- постсомнические — раннее пробуждение. Человеку трудно рано проснуться, ощущается разбитость во всем теле, вялость, дневная сонливость, раздражительность или равнодушие к происходящему. Могут беспокоить головные боли, перепады давления, психологический дискомфорт.
Нарушения до, после и во время сна возникают вместе или по отдельности, приводят к снижению дневной активности, расстройству памяти, невозможности сконцентрироваться, вызывают психическую и двигательную заторможенность.
Классификацию бессонницы проводят и по другим критериям:
- по происхождению: первичная — обусловлена личностными или невыясненными причинами; вторичная — возникает вследствие соматических и неврологических расстройств;
- по характеру протекания: ситуационная и постоянная;
- по длительности течения: транзиторная или преходящая — нарушение сна наблюдается в течение не более нескольких ночей; кратковременная — от нескольких ночей до недели; хроническая — характеризуется трудностями засыпания от трех недель и более;
- по степени выраженности симптомов: лёгкая, средней степени тяжести, тяжёлая.
Методы диагностики
Диагностика расстройства сна не вызывает трудностей, сложнее определить причины подобного состояния. Пациенты с хронической инсомнией нуждаются в комплексном обследовании сомнолога, невролога или терапевта. Из разговора врач получает информацию о нарушениях до, после или во время сна, условиях засыпания, хронических и ранее перенесенных болезнях, оценивает общее физическое состояние. В некоторых ситуациях с целью отследить особенности сна пациенту предлагают вести дневник сна в течение месяца.
Чтобы выявить патологические отклонения, оценить функциональность организма и активность мозга назначают полисомнографию — комплексное обследование человека во сне. При подозрении, что бессонница вызвана органическими или неврологическими расстройствами, направляют на консультацию к узкому специалисту, проводят дополнительные исследования определенных органов и систем.
В сети клиник ЦМРТ, чтобы установить причины бессонницы, рекомендуют пройти разноплановые методы исследования, как:
Бессонница: причины и лечение
Бессонница (инсомния) — это нарушение сна, при котором человек не может уснуть, полноценно отдохнуть и восстановить силы. Согласно мировой медицинской статистике, более 35% женщин и почти 30% мужчин страдают этим недугом. У детей бессонница диагностируется реже — примерно у каждого четвёртого.
Многие пациенты не обращают внимания на заболевание или пытаются справиться с ним самостоятельно. В результате развивается стойкое нарушение сна — хроническая бессонница, которая трудно поддаётся лечению и вызывает множество проблем со здоровьем. При наличии такого заболевания пациенту стоит обратиться за первичной консультацией к врачу-терапевту.
Что считают бессонницей
Здоровому человеку для полноценного отдыха требуется не менее 6–10 часов сна в сутки. За это время организм восстанавливается, мозг обрабатывает полученную за день информацию. Период погружения в сон занимает не более 15 минут.
Невозможно обходиться без отдыха более 200 часов. Если сон недостаточный, человек чувствует упадок сил, раздражительность. При хроническом недосыпании возможно снижение иммунитета, заторможенность, развитие психических расстройств.
Бессонница — это нарушение не только количества, но и качества сна. Даже при сильной усталости вечером человек ложится в постель и очень долго пытается найти удобное положение, расслабиться. Сон становится прерывистым. Утром больной с бессонницей чувствует себя по-прежнему уставшим. Диагноз «инсомния» ставят при наличии трёх и более эпизодов каждую неделю на протяжении месяца.
Причины патологии
Существует множество факторов, способных повлиять на сон.
Среди главных причин бессонницы:
- генетическая предрасположенность;
- приём некоторых лекарственных средств;
- злоупотребление алкоголем;
- переедание перед сном;
- нарушение функции щитовидной железы;
- депрессии, неврозы;
- повышенная эмоциональная возбудимость;
- неблагоприятные окружающие условия во время засыпания: холод, жара, жёсткий матрас и т. д.;
- паркинсонизм, другие неврологические расстройства;
- артриты, артрозы, патологии с выраженным болевым синдромом;
- заболевания почек и мочевого пузыря, вызывающие частые позывы к мочеиспусканию;
- синдром беспокойных ног.
Эпизодически бессонница может возникать по причине перелётов между часовыми поясами или изменений рабочего графика (например, ночная работа). После устранения провоцирующего фактора отдых восстанавливается.
Причиной бессонницы у женщины часто становятся нарушения менструального цикла, беременность или наступление климакса.
В группе риска также пациенты пожилого возраста и люди, находящиеся в сложной жизненной ситуации.
Виды бессонницы
По типу провоцирующих факторов инсомния бывает:
- Адаптационная. Симптомы бессонницы проявляются на фоне сильного стресса, например, переезда в другую климатическую зону. Адаптационная инсомния не требует серьёзного лечения и может проходить самостоятельно в течение нескольких недель.
- Психофизиологическая. Больной заранее боится, что не сможет уснуть. К вечеру напряжение усиливается, страх нарастает.
- Идиопатическая. Бессонница развивается с детского возраста. Часто установить точную причину нарушения не удаётся.
- Поведенческая. Инсомнией такого типа обычно страдают маленькие дети, которые привыкли к определённым ритуалам. Например, если ребёнка, которого всегда укачивали, просто положить в кроватку, он будет капризничать и крутиться очень долго. Поведенческая инсомния может наблюдаться в период отучения малыша от груди или пустышки.
- На почве психических расстройств. Более 70% случаев бессонницы диагностируются у пациентов с болезнями психоневрологического характера.
- На почве нарушения гигиены сна. Причиной инсомнии становится невнимательность человека к своему распорядку дня, режиму труда и отдыха. Кофе перед сном, яркий шум и свет тоже являются провоцирующими факторами.
- Вызванная соматическим заболеванием. Причиной может стать любая проблема со здоровьем: боли в животе при гастрите, апноэ, кашель при бронхите и т. д.
- Псевдоинсомния. Сон человека остаётся в норме и по качеству, и по длительности, но пациент при этом чувствует недосыпание. Ему кажется, что он отдыхал меньше времени, чем прошло на самом деле.
По длительности проявлений бессонница бывает:
- Транзиторная. Нарушения сна носят кратковременный характер, длятся несколько дней. Транзиторную бессонницу вызывают изменения внешней среды, например, переезд или депрессия.
- Острая. Нарушения сна регулярные, но длятся не больше месяца. Острая бессонница чаще связана со стрессом. Пациенты испытывают трудности при засыпании, сон становится коротким, прерывистым.
- Хроническая. Бессонница длится в течение нескольких месяцев и провоцируется различными факторами. Пациенты отмечают периоды ухудшения и улучшения своего состояния.
Симптомы бессонницы
Нарушения сна невозможно спутать с другим заболеванием. Ночью человек не может отдохнуть, а днём становится рассеянным и раздражительным. Спать хочется постоянно. Инсомния не позволяет сосредоточиться на выполнении должностных обязанностей, вызывает упадок мотивации. Дополнительно возможно развитие головных болей, нарушение пищеварения.
Бессонница у детей
Время сна у детей сильно различается. Одному ребёнку нужен долгий отдых, другому достаточно 6 часов, чтобы чувствовать себя полным сил. Если при этом дети активные, жизнерадостные, то врачи рекомендуют не беспокоиться. Оба варианта можно считать нормой — и длинный, и короткий сон.
По мере взросления ребёнок может спать всё меньше. Поводом для беспокойства должна стать капризность, раздражительность ребёнка, его активное нежелание укладываться в постель вечером. Нервозность делает сон «рваным». Ребёнок плохо спит сам и не даёт отдыхать родителям.
Важно не упускать первые проявления бессонницы, когда детский сон ещё достаточно легко скорректировать. Для этого процесс подготовки к отдыху необходимо сделать приятным и расслабляющим. Можно искупать ребёнка, дать ему тёплого молока, разрешить взять в постель любимую игрушку. Не настаивайте на дневном сне, если малыш не хочет, и не позволяйте ему вечером засыпать раньше времени: отвлеките его книжкой, мультфильмами, прогулкой.
Не стоит ложиться в постель вместе с ребёнком и ждать, когда он уснёт. Если совместный отдых станет привычкой, избавиться от неё будет сложно. Игнорируйте капризы, мягко, но настойчиво укладывайте ребёнка одного, и со временем он научится засыпать самостоятельно.
Диагностика бессонницы
Когда появляются первые проблемы с ночным отдыхом, необходимо записаться на консультацию к врачу. Для диагностики бессонницы разработана специальная оценочная методика — шкала Эпворта. С её помощью оценивают степень выраженности симптомов и назначают лечение. Также важно установить причину бессонницы у мужчины или женщины и устранить фактор.
На первой консультации врач собирает анамнез. Выясняет, как давно начались проблемы со сном, какие факторы могли их спровоцировать. Пациенту рекомендуют вести специальный дневник. Ежедневно в тетрадь вносят время засыпания и пробуждения, количество прерываний сна в течение ночи. Пациент должен описывать свои ощущения утром. На основании информации дневника врач оценивает качество и продолжительность сна. Данные также необходимы для выбора адекватного лечения.
Альтернативой дневнику является процедура актиграфии. Пациенту выдают специальное измеряющее устройство, которое необходимо носить с собой на запястье в течение недели. Актиграфия проводится амбулаторно.
Если бессонница вызвана каким-либо заболеванием, назначают диагностику для установления первопричины. Лечение основной патологии устраняет проблемы со сном.
Лечение бессонницы
Важно не заниматься самолечением. Бесконтрольный приём снотворных препаратов и любых других лекарств в лучшем случае не принесёт ожидаемого результата, а в худшем — спровоцирует побочные эффекты. Бессонница будет прогрессировать, а медикаменты негативно повлияют на общее состояние здоровья. Обязательно обращение к врачу.
Лечение бессонницы комплексное, включает консультации смежных специалистов, приём медикаментов и другие вспомогательные методы.
Психотерапия
Врач помогает преодолеть кризисные ситуации, справиться с неврозами, стрессами, апатией. Курс психотерапии включает несколько сеансов на усмотрение специалиста.
Один из методов лечения — гипноз. Технологию применяют при тяжёлых нарушениях.
Техника парадоксального намерения
Специальный метод лечения, направленный на изменение восприятия (когнитивная техника рефрейминга). Пациенту рекомендуют не задумываться о ночном сне, а, наоборот, прикладывать все усилия для бодрствования. Метод эффективен в большинстве случаев применения.
Медикаментозное лечение
Существует множество препаратов для улучшения качества сна. Лекарство подбирают индивидуально с учётом состояния здоровья, выраженности симптомов, образа жизни пациента. Правильное лечение должно помогать в нормализации сна, но при этом не создавать серьёзных побочных эффектов и не мешать в повседневных делах.
Чаще врачи делают выбор в пользу препаратов на растительной основе. Лекарства обладают накопительным эффектом, не вызывают привыкания. Синтетические снотворные средства принимают в строго рассчитанной дозировке и в ограниченный период. В большинстве случаев назначают депрессанты (Доксепин, Амитриптилин и другие). Средства обладают быстрым успокаивающим действием, помогают регулировать сон, проявляют антиадренергические, антигистаминные, антихолинергические свойства. Антидепрессанты способствуют засыпанию, увеличивают общую продолжительность отдыха.
Возможно назначение препаратов на основе мелатонина — гормона сна. Лекарство эффективно против хронической бессонницы, особенно у людей пожилого возраста. Средство назначают на 3 недели, после чего необходимо сделать перерыв.
Важно: гормональные препараты имеют множество противопоказаний. Например, Мелатонин нельзя назначать беременным женщинам и девочкам подросткового возраста. В каждом случае приём лекарств необходимо согласовать с врачом-гинекологом.
Массаж
Рефлекторный массаж не имеет противопоказаний, и делать его можно самостоятельно. Всего 15-20 минут перед сном помогут улучшить состояние пациента. Существуют различные методики массажа, которые направлены на стимуляцию биологически активных точек на ушах, шее, животе, стопах.
Дыхательная гимнастика
Ритмичные вдохи и выдохи стимулируют кровообращение в тканях головного мозга, улучшают работу внутренних органов. Дыхательная гимнастика хорошо помогает справиться с бессонницей людям пожилого возраста, но простые упражнения легко осваивают даже дети. Важно, чтобы занятия приносили удовольствие и не создавали дополнительной нагрузки. Комплекс упражнений подберёт врач.
Пациенту необходимо запомнить, что дыхание должно осуществляться через нос с коротким и сильным вдохом и продолжительным выдохом. Можно мысленно вести счёт, чтобы упражнения были ритмичные.
Санаторно-курортное лечение
Регулярные курсы благотворно влияют не только на сон, но и на общее состояние здоровья человека. Рекомендуется отдыхать в санаториях не реже 1 раза в год. В учреждении пациенты соблюдают режим сна, получают комплекс лечебных и восстанавливающих процедур, проходят курсы массажа, фитотерапии, грязевых ванн и т. д.
Профилактика бессонницы
В большинстве случаев инсомнию можно устранить при первых проявлениях и не допустить её повторного проявления. Необходимо продумать распорядок дня, в котором на сон отводится не менее 8 часов.
Ослабить проявления бессонницы помогут следующие действия:
1. Ложитесь спать в одно и то же время каждый день. Многим людям помогает расслабиться тёплый чай, ванна с травами, любимая пижама — не стоит нарушать привычные ритуалы.
2. Откажитесь от алкоголя, курения. Спиртное может кратковременно оказывать седативный эффект и ускорять засыпание, но оно негативно воздействует на фазу глубокого сна. Человек может ночью неожиданно встать и уже не сможет уснуть.
3. Откажитесь от кофе или сведите его количество к минимуму. Кофеин способен задерживаться в клетках в течение суток. Нежелательные вещества содержатся также в шоколаде, крепком чае. Употреблять такие продукты в пищу можно только утром.
4. Внимательно читайте инструкции к лекарствам и советуйтесь с врачом. Многие безрецептурные препараты, которые принимают при простуде или головной боли, содержат эфедрин. Вещество оказывает возбуждающее действие на организм. Если лекарство влияет на сон, попросите врача изменить дозировку или подобрать другой препарат.
5. Не переедайте перед сном. Наполненный желудок всю ночь будет работать и отправлять в мозг сигналы — утром останется ощущение усталости. Чтобы утолить голод, можно выпить стакан кефира, молока или чашку травяного чая.
6. Принимайте тёплую ванну. Некоторым помогают водные процедуры за 2 часа до сна, некоторым — непосредственно перед укладыванием в постель. Время определяется индивидуально. В ванну можно добавлять ароматизированные пены, травяные отвары.
7. Делайте зарядку по утрам. Несколько простых упражнений помогут прийти в тонус и создадут умеренную физическую нагрузку. Регулярная зарядка способствует лучшему засыпанию вечером.
8. Соблюдайте правила гигиены сна. В комнате должно быть темно, тихо и достаточно прохладно — +15…+18 °С. Матрас лучше выбирать плотный, но не жёсткий, на котором тело чувствует себя комфортным. Некоторым людям сложно засыпать в тишине, они используют «фоновые» шумы, например, включают кондиционер или негромкую инструментальную музыку.
9. Откажитесь от долгого дневного сна. Короткие периоды отдыха по 20 минут окажут бодрящее действие на организм, однако более длительный дневной сон способствует инсомнии.
10. Вопреки стереотипу, считать овец не стоит. Когда человек сосредоточен на каком-либо действии, в мозге протекают активные процессы, которые мешают сну.
Диагностика и лечение бессонницы в Москве
Клиника персональной медицины MedEx приглашает вас на консультацию по причинам и лечению бессонницы. Опытные врачи помогут найти решение в самых сложных случаях. Позвоните нам, чтобы записаться на приём к врачу неврологу.
В чем главная опасность бессонницы и как с ней бороться
По статистике около 50% россиян систематически не высыпаются. Одно дело, когда есть привычка смотреть сериалы по ночам или сложный график работы, и совсем другое – когда времени на сон достаточно, но погрузится в царствие Морфея все равно не получается.
От чего возникает бессонница, что такое гигиена сна и когда пора обращаться к специалисту рассказала врач-невролог, врач функциональной диагностики «Медицинского лучевого центра» Анна Серга.
Что такое бессонница?
Бессонница — расстройство сна, которое характеризуется короткой продолжительностью или плохим качеством сна, либо сочетанием этих явлений на протяжении длительного периода времени. При этом абсолютная продолжительность (количество часов) сна не имеет решающего значения.
Каковы же причины?
Причины бессонницы могут быть разными:
- нарушение гигиены сна,
- стрессы
- прием некоторых препаратов или заболевания
- смена часовых поясов – так называемый джетлаг
Думаю, многие слышали, что наш сон состоит из фаз и стадий. И так специалисты делят сон на две фазы:
* Фаза медленного сна, ортодоксальный, или NREM-сон. Название NREM происходит от английского Not Rapid Eye Movement и отражает тот факт, что для данной фазы не характерны быстрые движения глаз.
* Фаза быстрого сна, парадоксальный, или REM-сон (то есть быстрые движения глаз присутствуют). Название «парадоксальный» связано с тем, что во время этой фазы сна сочетаются полное расслабление мышц и высокая активность мозга. Таким образом, в этот период мозг работает почти так же, как во время бодрствования.
Цикл «медленный + быстрый сон» длится примерно 1,5-2 часа, данные фазы последовательно сменяют друг друга. В среднем 3/4 цикла приходится на медленный сон и 1/4 – на быстрый.
В фазу медленного сна выделяется несколько стадий:
- дремота – переход от бодрствования ко сну;
- легкий сон;
- умеренно глубокий сон;
- глубокий сон (именно на этой стадии сон самый крепкий.
А в фазу быстрого сна мы видим самые яркие сновидения.
Что должно насторожить? Когда пора к врачу?
- жалобы на плохое засыпание, трудности поддержания сна и/или на плохое качество сна не менее 3 раз в неделю на протяжении месяца;
- обеспокоенность бессонницей и ее последствиями (сонливость, раздражительность, усталость);
- неспособность выполнять свою работу, рассеянность, сонливость.
Чем может помочь невролог?
Во-первых, невролог произведет тщательный сбор жалоб, анамнеза и осмотр пациент. Это поможет заподозрить причины сна.
Во-вторых, только врач может правильно назначить инструментальные либо лабораторные обследования.
Чтобы устранить бессонницу, нужно целенаправленно воздействовать на её причины и механизм возникновения. Золотым стандартом диагностики бессонницы является полисомнография.
В «МЛЦ» мы предлагаем широкий спектр диагностических услуг:
- ЭЭГ (методика исследования функционального состояния головного мозга);
- ЭМГ (методика исследования функционального состояния нервов, состояния мышц, состояния спинного мозга);
- МРТ головного мозга;
- МРТ артерий головного мозга;
- ЭКГ (метод исследования сердца, который основан на регистрации электрических потенциалов, возникающих во время сердечной деятельности);
- Холтеровское мониторирование ЭКГ.
В третьих, только врач может назначить грамотное медикаментозное лечение.
Чем опасна бессонница, если её не лечить?
- снижение памяти
- увеличение риска развития сердечно-сосудистых заболеваний. Например, инфаркта миокарда или инсульта
- ухудшение метаболизма, что приводит к появлению лишнего веса, увеличение риска нейродегенеративных заболеваний (например, Болезни Альцгецмера)
Какие советы можете дать для профилактики бессонницы?
В профилактике, а порой и лечении нарушений сна, вне зависимости от причини – важна гигиена сна.
- ложиться спать и вставать по утрам в одно и то же время;
- вести активный образ жизни и избегать дневного сна, даже кратковременного;
- не принимать психоактивные вещества (алкоголь, никотин, стимуляторы) следует избегать применения в последние часы перед сном и таких напитков, как чай, какао, кола отказаться от шоколада, особенно темного;
- избегать переедания на ночь или наоборот голодовки;
- избегать чрезмерных впечатлений в вечернее время;
- перед сном не заниматься активной умственной деятельностью, требующей предельного сосредоточения внимания, избегать ссор и конфликтных ситуаций, следует заняться какой-либо успокаивающей деятельностью — например, чтение, можно заняться медитацией;
- ложиться в кровать только тогда, когда действительно присутствует сонливость, а не для снятия чувства усталости и утомления. Запомните кровать только для сна;
- избегать воздействия яркого света (в том числе просмотра телепрограмм, использования смартфона или планшета) хотя бы в течение 5—10 минут перед сном;
- хорошо проветривать спальню перед сном
- спать на удобной, в меру мягкой, большой и ровной кровати;
- если в течение 20 – 30 минут сон не наступил, не нужно лежать в кровати и считать овец, желательно встать и попытаться заняться чем-нибудь расслабляющим, пока снова не возникнет сонливость.
- хорошему сну способствует высокая физическая нагрузка днем и высокий темпоритм работы.
Не занимайтесь самолечением, хронические состояния гораздо сложнее поддаются лечению.

Серга Анна Валерьевна
Врач-невролог, врач функциональной диагностики
Медицинский стаж с 2017 г.
Факторы, которые влияют на сон человека

Сон – это физиологическое состояние, которое повторяется регулярно, каждый день. Он помогает организму отдохнуть, набраться сил, восстановить иммунитет. Для поддержания здоровья человек должен в среднем спать 8 часов в сутки.
Эта продолжительность может меняться в зависимости от возраста. Младенцы дремлют до 19 часов, а пожилые могут обходиться и 7-9 часами.
Ухудшение качества сна всегда сказывается на самочувствии. Хронические нарушения отражаются на здоровье центральной нервной системы. Это чревато многочисленными физиологическими и психическими патологиями.
Качество сна может снижаться по разным причинам. Некоторые из них мы контролировать не в силах. Но есть и такие, которые можно устранить самостоятельно. Зная о них, вы сможете улучшить свой ночной отдых, не прибегая к терапии.
Формы ухудшения сна
Расстройство сна, связанное с его недостатком, называется инсомния. В быту мы называем это бессонницей. Она проявляется:
- затрудненным засыпанием;
- частыми ночными пробуждениями;
- отсутствием ощущения бодрости после сна.
Человек может чувствовать, что спал поверхностно, что изматывает не меньше, чем затяжное бодрствование. Ведь глубокий сон не менее важен, чем продолжительный. Провождение в постели положенного времени еще не гарантирует полноценного отдыха.
Пока одни жалуются на бессонницу, другие вызывают тревогу у близких, не просыпаясь по 10 и более часов. Спать слишком долго не менее вредно. Это негативно влияет на работоспособность и общее самочувствие, поэтому тоже рассматривается как нарушение.
Симптомы бессонницы
В норме человек ложится в кровать и засыпает в течение получаса. Если в этот период времени не удается заснуть, речь идет о пресомнических нарушениях – есть основания заподозрить бессонницу. Интрасомнические нарушения имеют место, если человек просыпается среди ночи. Однако, если он открыл глаза на минуту и снова заснул, патологией это не считается.
Постсомнические симптомы (связанные с пробуждением) распознать сложнее всего. С научной точки зрения, о них можно говорить, если человек просыпается на 30 и более минут ранее, чем должен. Но когда он должен это сделать – тоже вопрос, ведь возможности не всегда совпадают с потребностями.
По тому, сколько времени спит пациент, однозначно поставить диагноз «инсомния» нельзя. Хотя продолжительность менее 6,5 часов и считается отклонением, нельзя игнорировать потребности организма. Некоторым достаточно и 5 часов для восстановления.
Виды и причины инсомнии
Как и большинство заболеваний, бессонница делится на острую и хроническую. Острая длится не более трех месяцев и бывает трех типов:
- транзиторная, вызываемая эмоциональным перевозбуждением из-за предстоящих событий (влюбленность, экзамены, обследование);
- адаптационная, провоцируемая уже произошедшими психологическими потрясениями (потеря работы, переезд, смерть близких);
- неуточненная, когда точно определить механизм развития невозможно.
Хронической инсомния признается, если продолжается более трех месяцев. Она всегда сопряжена с соматическими заболеваниями, а в половине случаев сопровождается психическими нарушениями. Бессонницей страдают люди с заболеваниями мочеполовой системы (просыпаться заставляют ночные позывы), с дерматологическими недугами, вызывающими зуд. Не дает спокойно спать любая боль.
Факторы, которые влияют на сон человека
Ухудшение сна может быть вызвано заболеваниями, ситуация нормализуется лечения. Но есть и такие факторы, которые приходят извне, и человек допускает их влияние сам:
- Искусственный свет. Недостаточная темнота, члены семьи, сидящие перед компьютером или телевизором, гаджеты в постели – все это затрудняет засыпание.
- Нагрузка в вечернее время. В организме нет переключателя, поэтому ко сну он отходит постепенно, а не в один момент.
- Работа в ночную смену. Она сбивает естественный биологический ритм. В норме люди спят, когда темно, и бодрствуют, когда светло. У ночных работников все наоборот.
- Нервные потрясения. Стресс возбуждает нервную систему. Она переходит в режим особой активности и откладывает положенный отдых.
Не даст заснуть и страх бессонницы. Если человек не понаслышке знаком с ней, он лежит в кровати, опасаясь очередной мучительной ночи. И тут подключается вышеупомянутый стресс, будоражащий ЦНС.
Материальные факторы, влияющие на сон
Выше мы рассмотрели 5 неосязаемых причин бессонницы, но есть и материальные. Управление ими – в наших руках, во всех смыслах этого слова. В первую очередь это неподходящее постельное белье. Неприятные тактильные ощущения заставляют концентрироваться на себе – выспаться из-за них не удастся.
Во избежание ухудшения ночного отдыха лучше не употреблять вечером:
- Кофе и шоколад. Содержащийся в обоих продуктах кофеин тормозит выработку мелатонина – гормона, ответственного за засыпание.
- Лекарства, возбуждающие ЦНС. Это могут быть ноотропы, антигистамины, нейролептики. (продаются по рецепту)
- Алкоголь (особенно чтобы быстрее заснуть). Здесь играет роль фактор привыкания. Без дополнительных средств организм уже не способен прейти в режим отдыха.
Также вечером лучше отказаться от тяжелой пищи. Чем жирнее ужин, тем больше времени уйдет на его переваривание. А пока этого не произойдет, тело не перейдет в режим отдыха.
Кто склонен к бессоннице
Некоторые личностные особенности становятся располагающими факторами к формированию бессонницы. Привычная модель поведения, образ мышления могут вызывать перевозбуждение нервной системы, мешать засыпанию и заставлять просыпаться. А когда к этому добавляется провоцирующий фактор, проблема усугубляется.
К чертам личности, располагающим к инсомнии, относят:
- перфекционизм;
- тревожность;
- ипохондрию;
- склонность к рефлексии;
- стремлением подавлять эмоции.
Иногда бессонницу рассматривают как отражение хронического стресса. По данным исследований, к ней склонны люди с пониженным уровнем счастья или испытывающие нехватку удовольствий.
Работоспособность и сон
В период бодрствования мозг расходует запас энергии. За время отдыха, пока возбудимость нейронов снижена, она восстанавливается. Если не давать человеку высыпаться, этого не произойдет, и наутро он будет не менее (а иногда и более) уставшим, чем вечером.
В результате страдает работоспособность, особенно умственная, и общее качество жизни. Это проявляется в:
- ощущении утомления;
- ухудшении координации;
- нарушении внимания;
- снижении памяти;
- сложности в усвоении навыков.
У невыспавшегося работника продуктивность значительно ниже, чем у полноценно отдохнувшего. В течение дня он может ненадолго отключиться, хотя этот сон вряд ли будет глубоким. Это чревато не только ошибками в работе, но и риском получить травму на производстве.
Способы улучшения качества сна
Полноценный отдых ночью обеспечивает хорошее самочувствие, высокую работоспособность и эмоциональный комфорт. Если бессонница является симптомом какого-либо заболевания, нельзя откладывать лечение. А если она вызвана внешними факторами, стоит заняться гигиеной сна:
- спать ночью, а не днем;
- просыпаться и вставать в одно и то же время – даже на выходных и в отпуске;
- обеспечивать темноту – выключать свет, задергивать шторы, не разрешать домочадцам оставаться перед экранами;
- расслабляться в постели – не думать о делах, не брать в руки смартфон, не смотреть тяжелых фильмов;
- регулировать температуру в спальне – оптимальная – 17 градусов.
Если вдруг среди ночи вы проснулись и не можете заснуть, лучше ненадолго подняться. Можно пройтись по квартире, посидеть в другой комнате, главное – не начинать активную деятельность.
Лекарственные препараты для улучшения качества сна
Высыпаться необходимо и с физиологической, и с психологической точек зрения. Пара бессонных ночей, связанных со сменой часового пояса или важными событиями в жизни – не повод для беспокойства.
Но если проблемы с засыпанием и частые пробуждения беспокоят чаще трех раз в неделю на протяжении месяца, человеку нужна помощь. Начать стоит с налаживания гигиены. Когда станет очевидно, это эти меры не помогают, придется прибегнуть к медикаментозной помощи.
Принимать лекарства лучше под контролем врача. Для правильного их подбора важно определить:
- причину бессонницы;
- ее характер;
- необходимую длительность действия препарата.
Снотворные препараты обеспечивают качественный глубокий сон за счет подавления межнейронной передачи. Также они успокаивают нервную систему, расслабляют мышцы.
Виды снотворных препаратов
Пока проблема не слишком запущена, решить ее можно при помощи седативных средств и транквилизаторов. Успокоительного эффекта достаточно для нормализации засыпания и пробуждения.
Непосредственно к снотворным препаратам относят следующие:
- Барбитал;
- Фенобарбитал;
- Циклобарбитал.
- Темазепам;
- Бромдигидрохлорфенилбензодиазепин;
- Лоразепам.
- Доксиламин
Барбитураты сейчас редко назначают в качестве снотворных. Хотя они и облегчают засыпание, глубокий сон эти медикаменты не гарантируют. К тому же барбитураты негативно влияют на психомоторику и вызывают привыкание.
Ковалёва Надежда Владимировна, врач-терапевт медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Нарушение сна – симптомы и причины бессонницы у взрослых
Бессонница — болезнь, при которой человек жалуется на расстройства сна. При этом пациенты отмечают трудность засыпания, частые пробуждения во сне, усталость и снижение работоспособности.
Нарушение сна распространенная проблема и наблюдается как взрослых, так и у детей. Единичные случаи бессонницы зачастую не требуют лечения. Однако регулярный недостаток сна приводит к появлению соматических и психологических жалоб, что требует коррекции для нормальной повседневной жизни.

Описание болезни
Бессонница по МКБ 10 соответствует коду F51. По течению инсомнию классифицируют как:
- Транзиторную. Длится около 7 дней, часто проходит на фоне тяжелых депрессий;
- Острую. При этом у человека имеются проблемы со сном от 7 дней до 1 месяца. Этот тип болезни сочетается со стрессом;
- Хроническую. Протекает более 1 месяца, возникает на фоне нарушения функций других органов, как правило, в результате сбоя гормональной системы.
Сон является важной составляющей для поддержания нормальных функций организма. Поэтому при отсутствии лечения проблем со сном возникает ряд осложнений:
- Ожирение;
- Депрессия;
- Неврозы, ГТР;
- Снижение способности к обучению, рассеянность;
- Снижение работоспособности, сонливость;
- Ослабление функции иммунной системы;
- Риск развития хронических заболеваний ЖКТ, сердечно-сосудистой и эндокринной системы.
В Юсуповской больнице лечение бессонницы проводится различными современными методиками: от медикаментозной до когнитивно-поведенческой терапии.
Причины
Нарушения сна не зависят от возраста и пола, и возникают с одинаковой частотой у мужской и женской половины населения.
Причинами бессонницы могут быть:
- Стресс, развод, конфликты на рабочем месте;
- Злоупотребление алкоголем;
- Употребление психоактивных веществ;
- Употребление перед сном шоколада или кофейных напитков;
- Изнурительные ночные боли;
- Психические расстройства: депрессия, ОКР, шизофрения, деменция;
- Малоподвижный образ жизни;
- Загруженный график работы, отсутствие отдыха;
- Перенесенные торакальные операции;
- Поражение головного мозга;
- Заболевания сердца;
- Затрудненное дыхание через нос, искривление носовой перегородки.
У взрослых часто причиной плохой сна становится нарушение циркадного ритма. Когда человек работает ночью, а спит днем. При этом нарушается постоянство внутренней среды, появляется гормональный сбой.
Дети могут страдать нарушениями сна при ночном мочеиспускании. Сон для детей очень важен, так как в это время вырабатывается основной гормон, который обуславливает рост ребенка.
Нередко люди после отказа от курения отмечают бессонницу. Почему это происходит объяснить не сложно — в процессе курения вырабатываются специальные нейромедиаторы. Отсутствие привычки приводит к их дефициту, что вызывает нервное возбуждение в организме, направленное на устранение недостатка веществ.
Бессонница от витаминов
Для нормальной функции организма необходимо употребление достаточного количества витаминов и минералов. При их недостатке развивается состояние гиповитаминоза, что может стать причиной бессонницы и других неврологических расстройств.
К нарушениям сна может приводить недостаток следующих веществ:
- Магния;
- Кальция;
- Железа;
- Цинка;
- Витаминов группы В;
- Витамина А и Е.
В Юсуповской больнице на консультации специалист подберет вам необходимый комплекс веществ для устранения их дефицита и лечения бессонницы.
Бессонница от переутомления
Хроническое переутомление приводит к усилению выработки гормона стресса — кортизола. Он провоцирует появление нервного возбуждения в головном мозге, что мешает человеку ночью спать.
Чаще нарушения сна возникают на фоне активной мыслительной деятельности. При этом мозг постоянно находится в напряженном состоянии, появляются навязчивые мысли, которые мешают расслабиться и уснуть. Чтобы избежать бессонницы нужно правильно составить рабочий план и спать не менее 7 часов в день.
Причины бессонницы у пожилых людей
В пожилом возрасте снижается выработка мелатонина, что становится причиной частых пробуждений во время сна и в утреннее время. Также причиной бессонницы в старческом возрасте могут быть болезни сердечно-сосудистой и мочеполовой системы.
Симптомы бессонницы
Редкие эпизоды нарушения сна зачастую не требуют лечения и проходят самостоятельно без последствий. Важно распознать первые симптомы бессонницы, которые могут вызвать расстройства в организме человека.
Обратиться к врачу следует, если вас беспокоит:
- Проблемы в засыпанием;
- Боязнь не уснуть;
- Нарушения сна как минимум 3 раза в неделю в течение месяца и более;
- Частые пробуждения во сне;
- Сонливость днем, снижение концентрации внимания и работоспособности.
Несвоевременное лечение плохого сна приводит к таким неблагоприятным последствиям для организма человека:
- Увеличивается риск инфаркта и инсульта;
- Отсутствие отдыха приводит к усилению активности мозга. При этом в организме активируются процессы, направленные на преодоление стрессовой ситуации и запас энергии. Повышается аппетит, что способствует развитию ожирения;
- Снижается выработка гормона роста, нарушается процесс развития костей;
- Возникают нарушения памяти и внимания. Человеку трудно запоминать что-то новое;
- Развитие депрессии, генерализованного тревожного расстройства и других расстройств психической деятельности.
Поздние признаки бессонницы (отсутствие сна более 5 суток) включают:
- Нарушения сознания, галлюцинации;
- Мышечные подергивания, тремор рук;
- Выпадение волос;
- Развитие хронических заболеваний из-за снижения иммунитета.
Возникновение нарушений сна грозит чреватыми последствиями. В нашей клинике на консультации с врачом вы узнаете о причине своей проблемы, а также о том, как от нее избавиться.
Симптомы бессонницы также классифицируют в зависимости от провоцирующего фактора на 3 категории:
- Пресомнические возникают при смене часового пояса, синдроме беспокойных ног и тревожных состояниях;
- Интрасомнические развиваются, когда человека беспокоят болевые ощущения и при синдроме обструктивного апноэ сна;
- Постсомнические. Распространенными причинами такого нарушения являются депрессия и алкогольная зависимость.
Пресомнические нарушения
Данные нарушения возникают при проблемах с засыпанием, когда человек пытается уснуть на протяжении нескольких часов. Такие люди часто боятся наступления ночи, их беспокоит постоянный поток мыслей и тревога. При этом состоянии не нужно концентрироваться на проблеме, хорошо поможет спорт или прогулка на свежем воздухе за 3 часа до сна.
Интрасомнические расстройства
Это нарушения в процессе сна. У таких людей сон поверхностный и чуткий. Они могут проснуться от любого шороха и даже шепота. Пробуждения возникают также при кошмарных сновидениях, частых позывах в туалет. После этого человек может заснуть и спать всю ночь, однако это происходит не всегда. Мысль о том, что провоцирующая ситуация повторится вновь не дает уснуть и возникает бессонница.
Нарушения после пробуждения
Также называют постсомническими и могут развиваться как в результате недосыпа, так и на фоне различных заболеваний. При этом человек испытывает сильную слабость и усталость после пробуждения. Днем они чувствуют сонливость, но ночью наоборот, активны. Таких пациентов еще беспокоят головные боли, головокружения, раздражительность, высокое артериальное давление и нарушения сердечного ритма.
Что делать при бессоннице
Чтобы понять, что делать при бессоннице важно разобраться с причиной, которая её вызвала. Поможет с этим врач-сомнолог, который занимается изучением сна и лечением при его нарушениях. Для борьбы с бессонницей при страхе и ночных кошмарах может понадобиться консультация психолога. Вернуть здоровый сон не трудно, особенно с помощью специалиста. С этой целью врач может назначить прием седативных препаратов или психологические тренинги.
Хорошо помогает при плохом ночном сне у взрослого пешие прогулки и физические упражнения за 3 часа до отдыха. Если вы постоянно просыпаетесь ночью и вас мучает бессонница, пересмотрите свой рацион питания, возможно, организм не получает нужные вещества с пищей. Чтобы принимать необходимую дозу витаминов и минералов, употребляйте больше свежих овощей и фруктов.
Лечение бессонницы
Как лечить бессонницу может установить лечащий врач после диагностики состояния здоровья. Занимается изучением проблем со сном специалист сомнолог. Врачи в Юсуповской больнице успешно лечат бессонницу на протяжении многих лет. У нас работают специалисты высшего класса, с научными званиями и многолетним стажем работы.
Для лечения бессонницы применяются несколько направлений в медицине:
- Немедикаментозное;
- Медикаментозное;
- Поведенческая терапия;
- Средства нетрадиционной медицины.
Немедикаментозное лечение
Редкие эпизоды бессонницы могут проходить самостоятельно при соблюдении гигиены сна:
- Вовремя ложиться спать. Если стараться засыпать и просыпаться в одно и то же время, то это способствует поддержанию нормального биологического ритма;
- Оптимальное время для сна взрослого человека 7 часов. Увеличение или уменьшение его продолжительности не желательно;
- Занятие спортом. Регулярные физические нагрузки оказывают мощный антистрессовый эффект. Специалисты рекомендуют занятия за 2-3 часа до сна с регулярностью не реже, чем 2 раза в неделю;
- Не употреблять перед сном алкоголь, кофе, тонизирующие напитки. Кофеиносодержащие продукты можно пить за 6 часов до сна. Спиртные напитки оказывают успокаивающее действие в небольших дозах;
- Не курить за 90 часов до сна. Табак стимулирует деятельность мозга;
- Избавиться от мыслей, не заставлять себя спать;
- Ложиться спать не голодным и не с наполненным желудком.
Соблюдение этих правил усилит эффект при сочетании с другими методиками и поможет вылечить бессонницу.
Лечение бессонницы лекарственными препаратами
Для лечения нарушения сна используют следующие лекарственные препараты:
- Антидепрессанты применяют если причиной бессонницы стала депрессия. Однако некоторые средства широко практикуют у пациентов без неврологических расстройств, так как они обладают седативным действием. К таким относят тразодон, амитриптилин, миртазапин;
- Растительные препараты с успокаивающим эффектом. Среди них валериана и пустырник, для появления результата требуется систематический длительный курсовой прием;
- Достаточно эффективны анксиолитики. Это лекарства с успокаивающим, противотревожным и миорелаксирующим действием. Они нормализуют соотношение процессов возбуждения и торможения в головном мозге. Чаще всего используют от бессонницы афобазол и алпразолам;
- Снотворные можно пить только по назначению врача, так как они зачастую вызывают развитие привыкания и способны затормаживать нервную деятельность. Обычно их назначают при неэффективности других методов лечения. Чтобы предотвратить развитие зависимости прием должен быть не дольше 4 недель.
Самостоятельно можно пить от бессонницы лекарственные препараты, которые не вызывают развитие привыкания. Прием таких медикаментов должен контролировать врач, который занимается лечением проблем со сном.
Поведенческая терапия
Такой метод лечения предусматривает работу с психологом или психотерапевтом, направленную на контроль внутренних переживаний пациента. К таким относят:
- Когнитивную терапию. Она направлена на разъяснение пациенту о сне и способах его улучшения;
- Релаксационную терапию. Это обучение пациента методикам, направленных на расслабление и подготовку организма ко сну. С этой целью применяют дыхательную гимнастику, йогу и специальные упражнения;
- Терапия ограничением сна. Принцип основан на возникновении ощущения сонливости. Для этого человеку разрешается быть в постели во время сна плюс 15 минут, запрещается дремать, нужно вставать и ложиться в одно и то же время.
В Юсуповской больнице доступна консультация невролога, психолога, психиатра, а также других смежных специалистов. У нас применяются современные техники психотерапевтической помощи, которые помогут вам навсегда избавиться от неврологических расстройств.
Методы нетрадиционной медицины
Чтобы вылечить бессонницу также широко используют физиотерапевтические процедуры:
- Массаж позволяет улучшить кровоснабжение внутренних органов и головного мозга, поможет расслабиться и снять мышечный спазм;
- Иглоукалывание относится к рефлексотерапии. Через воздействие на специальные точки иглой усиливается приток крови и иннервация, что приводит к улучшению общего самочувствия;
- Электросон — способ наступления сна при помощи передачи нервных импульсов через специальные электроды;
- Электрофорез с седативными препаратами усиливает эффект лекарств;
- Магнитотерапия, дарсонвализация и гальванотерапия воротниковой зоны высокоэффективна при остеохондрозе шейного отдела позвоночника. Минимальные электрические импульсы стимулируют кровоток и передачу нервных импульсов;
- Принятие теплых ванн и ароматерапия с маслами хвои и лаванды способствует расслаблению.
Среди средств из народной медицины распространено употребление настоек и отваров трав с успокаивающим действием. К ним относятся сон-трава, мята, валериана и боярышник. Чтобы избавиться от хронической бессонницы можно делать чай с мятой на ночь за 20 минут до сна.

Самостоятельное лечение бессонницы
Бороться с бессонницей в домашних условиях можно, но иногда это может только усугубить проблему. Поэтому прежде, чем самостоятельно принимать какие-то лекарства нужно проконсультироваться с врачом.
В домашних условиях основные действия должны быть направлены на профилактику нарушений со сном. Чтобы улучшить качество отдыха рекомендуется:
- Проветривать помещение перед сном;
- Оптимальной температурой для сна считается 16-19 °C;
- Для расслабления и отвлечения внимания можно послушать спокойную музыку или почитать книгу;
- Удобный, ортопедический матрас улучшит качество сна и состояние вашего позвоночника;
- Глубокое дыхание стимулирует парасимпатическую нервную систему, которая уменьшает частоту сердечных сокращений и способствует наступлению сна;
- Хорошим средством от бессонницы в домашних условиях является теплое молоко или чай с медом.
Помните, что самостоятельное лечение — это потенциальный вред вашему организму. Прием любых медикаментов должен быть под контролем врачей.
Лечение невроза в Москве
Юсуповская больница является многопрофильным медицинским центром. Мы занимаемся лечением бессонницы при помощи современных методик, позволяющих нормализовать сон в кратчайшие сроки. У нас проводится лечение в условиях стационара и амбулаторно.
Благоприятная обстановка в клинике совместно с дружелюбным коллективом настраивает на успешный результат лечения. Юсуповская больница оборудована диагностическим оборудованием нового поколения, которое позволяет проводить точную диагностику заболеваний. Наши специалисты регулярно повышают свою квалификацию, получают научные звания и осваивают современные методики терапии бессонницы.
Чтобы записаться на консультацию звоните по номеру телефона. Наши операторы работают круглосуточно и запишут на прием в удобное для вас время.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Всемирная организация здравоохранения. F4 Невротические, связанные со стрессом, и соматоформные расстройства // Международная классификация болезней (10-й пересмотр). Класс V: Психические расстройства и расстройства поведения (F00—F99) (адаптированный для использования в Российской Федерации). — Ростов-на-Дону: Феникс, 1999. — С. 175—176. — ISBN 5-86727-005-8.
- Shear MK, Brown TA, Barlow DH, Money R, Sholomskas DE, Woods SW, Gorman JM, Papp LA. Multicenter collaborative Panic Disorder Severity Scale. American Journal of Psychiatry 1997;154:1571-1575 PMID 9356566.
- Фармакотерапия в неврологии и психиатрии: [Пер. с англ.] / Под ред. С. Д. Энна и Дж. Т. Койла. — Москва: ООО: «Медицинское информационное агентство», 2007. — 800 с.: ил. с. — 4000 экз. — ISBN 5-89481-501-0.
Профильные специалисты
Заведующий отделением неврологии, врач-невролог, к.м.н.
Врач-невролог, ведущий специалист отделения неврологии
Заведующая отделением реабилитации, врач физической и реабилитационной медицины, врач-невролог высшей категории





