Препараты после инсульта
Ежегодно инсульт случается почти у полумиллиона человек. Более половины из них теряют бытовую независимость. Поэтому правильный подбор препаратов, борьба с последствиями и реабилитация становится важной задачей на многие годы.
Инсульт и реабилитация
Инсульт — острое заболевание, которое связано с нарушением кровообращения и проявляется такими симптомами со стороны нервной системы как:
- двигательные, речевые, чувствительные, координаторные, зрительные и другие нарушения;
- общемозговые нарушения: изменения сознания, головная боль, рвота более 24 часов;
- летальный исход в короткий промежуток времени.
Выделяют 2 основные формы инсульта:
- ишемическую (когда какая-то часть мозга перестает получать кислород по разным причинам, например, закупорка просвета сосуда тромбом);
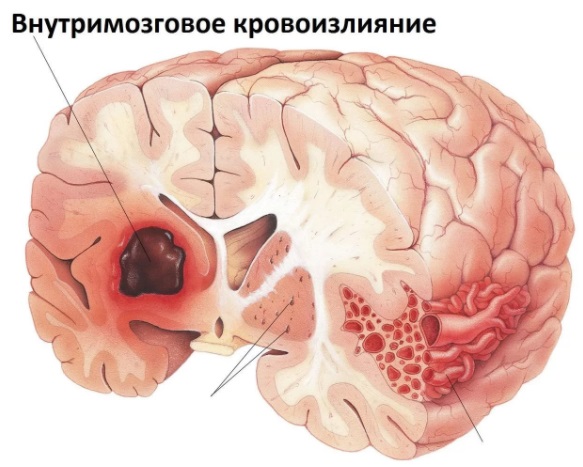
- геморрагическую (при разрыве сосуда кровь пропитывает мозговую ткань и возникает нетравматическое повреждение или субарахноидальное кровоизлияние).
Реабилитация после инсульта начинается как можно раньше. Комплексный подход в лечении сочетает в себе лекарственную терапию, физиопроцедуры, тренировки по восстановлению утраченных функций. В фармакотерапии выделяют 3 основных направления:
- профилактика рецидива, то есть повторного инсульта. Обычно у 1 из 10 человек случается повторный инсульт в первый год;
- лечение отдельных симптомов;
- патогенетическое лечение.
Профилактика повторного инсульта
Причины, приведшие к возникновению инсульта, чаще всего никуда не исчезают и продолжают действовать на человека. От их силы и сочетаний зависит риск повторного инсульта. Профилактика повторного инсульта называется вторичной. Список состояний, на которые обращают внимание в первую очередь:
- артериальная гипертензия — главный фактор риска развития инсульта. Она увеличивает его риск в 5 раз;
- сахарный диабет;
- курение;
- ишемическая болезнь сердца (риск растет в 2-4 раза);
- мерцательная аритмия (повышает риск в 3-5 раз);
- гиперлипидемия (высокие цифры «плохого» холестерина);
- тромбоцитоз;
- избыточный вес.
Соответственно необходима коррекция этих состояний и приведение их в норму для снижения риска повторного инсульта. Лекарственная терапия только часть лечения. Важны диета, физкультура, отказ от вредных привычек.
Антигипертензивные препараты
Артериальное давление рекомендуется снижать, даже если оно повышено совсем незначительно или в пределах нормы: «верхнее» 120-139 мм.рт.ст, «нижнее» 80-89 мм.рт.ст. Так снижение на 5 мм.рт.ст. помогает снизить развитие инсульта на 30%.

В профилактике повторного инсульта важны диета, физкультура, а также отказ от вредных привычек.
Преимущество одних групп антигипертензивных препаратов над другими не доказано. Врачу при назначении приходится учитывать индивидуальные особенности пациента, сочетаемость с другими препаратами, минимизацию побочных эффектов. При этом для пациентов после инсульта важно не только снизить давление, но и максимально его стабилизировать, пусть даже чуть выше целевых значений. Для этого используют:
-
— пролонгированные препараты антагонистов кальция; , Диротон , Ренитек — ингибиторы ангиотензин-превращающего фермента; , Козаар , Валсартан — сартаны, блокаторы ангиотензиновых рецепторов; , Индап — мочегонные препараты.
Препараты препятствующие тромбообразованию
При различных аритмиях повышается риск тромбообразования и возникновение инсультов до 4 раз. Для профилактики этих состояний могут использоваться антикоагулянты и антиагреганты:
Прием этой группы препаратов обычно длительный, можно сказать, что пожизненный.
Статины
Помогают не только бороться с атеросклерозом, высокими цифрами холестерина, но и стабилизируют поверхность уже сформировавшихся бляшек, снижают уровень воспаления в сосудистой стенке, что также уменьшит риск тромбоза:
Подробнее о статинах в статье .
Борьба с последствиями
Лечение гипертонуса мышц
Спастичность мышц проявляется при попытке пассивного движения в конечности. Цели полностью убрать спазм может и не быть, так как некоторые пациенты используют это мышечное напряжение как элемент стабильности при движении. Проблему это представляет у лежачих пациентов, когда спазмы вызывают боль, мешает реабилитации и уходу.

Спазмы у лежачих вызывают боль и мешают реабилитации
Для местного устранения спазма внутримышечно могут вводиться препараты нейротоксинов:
-
(миорелаксант центрального действия); (миорелаксант центрального действия); (миорелаксант центрального действия);
- Реланиум.
Прием начинается с минимальной дозы препарата и постепенно увеличивается до достижения эффекта или до первых побочных явлений. Лечение этих симптомов помогает в лечебной физкультуре и предотвращает развитие контрактур в суставах.
Коррекция мозговых функций
Слабоумие может развиваться у примерно половины перенесших инсульт. В течение первых 6 месяцев риск деменции самый высокий, также он может сохраняться в течение нескольких лет.
Используются ноотропные и нейропротекторные препараты:
-
, проводится месячными курсами внутримышечных инъекций 2-3 раза в год; , Ноотропил , Луцетам ;
- Фенотропил курсами до 3 месяцев.
А также препараты других групп активно применяющиеся при различных неврологических проблемах: Мемантин , Кавинтон .
Лечение постинсультной депрессии
С постинсультной депрессией разной степени выраженности сталкивается 2/3 пациентов. Требования к антидепрессантам сочетают в себе минимум побочных эффектов, так как обычно есть множество других сопутствующих заболеваний. Также нужен легкий стимулирующий эффект, так как у большинства пациентов развивается астения. Для этой цели могут подойти селективные ингибиторы обратного захвата серотонина:
Эффект обычно наступает через 2 недели. Отменять препараты необходимо постепенно.
Постинсультные боли
Ощущения по типу жжения от ледяной воды возникают после поражения участков мозга, отвечающих за болевую чувствительность. Для лечения используют комбинации перечисленных выше антидепрессантов с антиковульсантами:
В дополнение к лекарствам может использоваться метод транскраниальной электростимуляции.
Патогенетическое лечение
К препаратам, влияющим на механизмы развития неврологических проблем в постинсультном периоде, можно отнести нейропротекторы и антиоксиданты:
- Милдронат;
- Церебролизин;
- Актовегин;
- Тиоктовая кислота;
- Кортексин.
Вывод
Список препаратов, которые, как может показаться, могут быть показаны после инсульта огромен. Важны не сами препараты по отдельности, а комплекс мероприятий. Вводить новые препараты или отменять должен доктор, чтобы лечение было эффективным и безопасным. Также желательно узнать прогноз и ставить реалистичные цели по восстановлению, так как объем поражения мозга может накладывать значительные ограничения независимо от интенсивности реабилитации.
Головокружение после инсульта причины, способы диагностики и лечения
У большинства пациентов после инсульта возникает головокружение. Последствие кровоизлияния особенно остро проявляется в первые дни после него и постепенно ослабевает. В тяжёлых случаях головокружение может сохраняться месяцами и годами, беспокоить все время или регулярно повторяться.

Причины
По статистике, в 95% случаев головокружение после инсульта обусловлено повреждением или нарушением кровоснабжение мозжечка. Эта часть головного мозга отвечает за равновесие и координацию в пространстве. Поэтому после её повреждения больному бывает сложно устоять на ногах, возникает чувство вращающегося пространства.
Если реабилитация проходит успешно, по мере выздоровления приступы головокружения становятся все реже. Проблема может сохраниться на долгое время при наличии следующих неблагоприятных факторов:
- бессонницы, которая часто беспокоит пациентов после инсульта;
- нерационального питания, злоупотребления солью и простыми углеводами, которые замедляют восстановление клеток головного мозга;
- физических и эмоциональных перегрузок, страха, депрессии;
- резкого падения артериального давления по естественным причинам или в результате неправильно подобранной программы реабилитации;
- сопутствующих заболеваний — сдавления сонной артерии, остеохондроза шейного отдела позвоночника.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Сопутствующие симптомы головокружения после инсульта
Головокружение часто сопровождается такими неврологическими симптомами:
- атаксией — нарушением согласованности в движениях разных групп мышц при отсутствии мышечной слабости;
- глазодвигательными нарушениями, например, бесконтрольным вращением глазных яблок;
- парезами и параличами;
- расстройствами чувствительности в отдельных участках тела или по всему телу.
Чем опасны головокружения
Приступы головокружений повышают риск падений и травматизации пациента, делают невозможной полноценную жизнь и выполнение привычных повседневных задач, снижают общее качество жизни. Поэтому вестибулярную реабилитацию обязательно включают в программу восстановления после мозгового кровоизлияния.
Диагностика
Приступы головокружения диагностируют на основе наблюдения за пациентом и сбора жалоб. Как правило, проблема ярко выражена и заметна визуально, поэтому для её выявления дополнительные обследования не нужны.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
Лечение головокружения после инсульта
Терапию головокружения после инсульта проводят комплексно, включают в неё приём медикаментов и специальную восстановительную гимнастику для вестибулярной системы.
Медикаментозная терапия
Проводится при острых приступах головокружения, чтобы быстро снять их и предотвратить возникновение в дальнейшем. Пациентам назначают препараты следующих групп:
- нейропротекторы с антагонистами и ингибиторами в составе — улучшать кровообращение головного мозга, защищают ткани от повторного поражения
- антикоагулянты — при регулярном приёме предотвращают приступы головокружения.
Вестибулярная гимнастика
Показана после медикаментозного лечения, когда острый приступ головокружения уже удалось купировать. Это разновидность лечебной гимнастики, которая ускоряет адаптацию вестибулярной системы к повреждению тканей головного мозга после инсульта. Пациенту нужно выполнять упражнения, которые оказывают слабое раздражающее воздействие на вестибулярные структуры, например, вращать глазными яблоками или несколько раз обернуться вокруг своей оси.
Вначале самочувствие пациента после таких упражнений часто ухудшается, возникают или усиливаются приступы головокружения. Поэтому заниматься вестибулярной гимнастикой нужно исключительно под присмотром врача. После нескольких занятий вестибулярная система привыкает к раздражению и за счет этого головокружение ослабевает.
Уход за пациентами с головокружением
В условиях стационара за больными присматривают медсестры. Пациентам рекомендуют пользоваться судном или подгузниками для взрослых, чтобы исключить чрезмерную двигательную активность в первые дни после мозгового кровоизлияния.
В домашних условиях уход за больным заключается в следующем:
- желательно подобрать пациенту удобную кровать с перилами, за которые можно держаться, чтобы встать;
- купить ему трость или костыли, которые помогут поддерживать равновесие при ходьбе;
- заменить домашние тапочки теплыми носками, так как в обуви легче упасть;
- убрать все предметы, о которые можно споткнуться или удариться, по возможности переставить мебель с острыми углами;
- исключить подъемы и спуски по лестнице или помогать пациенту проходить ступеньки.
Источники
«Реабилитация пациентов с головокружением при церебральном инсульте», Романова М.В., Исакова Е.В., Котов С.В., Альманах клинической медицины, 2012;
«Головокружение при инсульте», Замерград М.В., Неврология, нейропсихиатрия, психосоматика, 2015.
Мануальная терапия
Кинезиотейпирование
Физиотерапия
Лечебный массаж
Изготовление индивидуальных ортопедических стелек Формтотикс
Рефлексотерапия
Озонотерапия
Плазмотерапия
SVF-терапия суставов

Комплексная реабилитация на многофункциональном тренажере Aidflex MFTR

Лечебная физкультура (ЛФК)
Внутривенное лазерное облучение крови
Внутритканевая электростимуляция
Ударно-волновая терапия (УВТ)
Статью проверил

Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Комментарии 1
Александр Сергеевич Шуин
20 октября 2021, 20:22
круглосуточная запись по тел.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все вопросы

Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Лечение инсульта народными средствами
Уважаемые пользователи! Напоминаем, что статьи данного раздела относятся к области альтернативной медицины. Указанные в них рекомендации не имеют под собой никаких научных обоснований. Применяя советы народной медицины на практике, только вы несете ответственность за последствия.
Лечение инсульта народными средствами всегда можно сочетать с лечением лечащего врача. Здесь вы найдёте самые эффективные народные методы и способы лечения гигромы из народной и нетрадиционной медицины. Инсульт – это резкое нарушение кровообращение в мозге
Нас паралич не сломит
Когда у меня случился инсульт, после выписки ноги совсем не двигались. Врачи очень помогли мне в лечение, сделали что смогли. Но я решил продолжить лечение уже в домашних условиях. Стал лечить инсульт народными средствами, в основном травами. Также принимал и все лекарства, прописанные мне в больнице. Пил настойку из Марьиного корня.
Для такой настойки нужно взять на один стакан кипятка две чайные ложки измельченного корня. Дать настояться в течение четырех часов. Потом процедите, и принимайте по две столовые ложки три раза в день.
Также я принимал мумие. Брал маленький кусочек, как спичечная головка, и разводил его в двух столовых ложках кипяченой воды.
Также приготовьте из лавровых листьев масло. Для этого возьмите три столовые ложки измельченного лаврового листа и залейте эту массу одним стаканом подсолнечного нерафинированного масла. Дать настояться в течение семи дней. Потом процедите и мажьте два раза в день, по утрам и вечерам в парализованные места. В руки или ноги, если именно они пострадали после инсульта.
Я лечился в течение года. Каждый месяц отдыхал от лечения по десять дней. В течение этого года стал замечать, что работоспособность ног вернулась ко мне. Я снова стал ходить.
Как быстро восстановится после инсульта?
Если одновременно принимать состав из двух трав, то можно вылечить даже самые тяжелые последствия после инсульта. Речь идет о софоре японской и омеле белой. Уже после двух курсов народного лечения инсульта вы сможете вернуть себе прежнюю работоспособность.
Для того, чтобы приготовить лекарство возьмите пятьдесят грамм омелы белой, столько же софоры японской. Смешать эти травы и залить их пол литрами водки. Пусть в течение месяца травы так настаиваются в темном месте. Почаще встряхивайте банку с настоем. Пейте по два раза в день две чайные ложки лекарства. Проделывайте эту процедуру в течение двадцати дней. Потом сделайте перерыв на пятнадцать дней и снова повторите лечение.
Лечение инсульта травами
После инсульта папа не смог двигаться и перестал разговаривать. Я прочитала массу народных средств, которые и помогли моему папе оправиться после инсульта.
Для того чтобы вернуть речь, нужно пить настой шалфея. Залейте одной кружкой кипятка столовую ложку листьев шалфея. Доведите до кипения и выключите огонь. После этого настаивайте в течение тридцати минут. Пейте по два глотка в течение тридцати дней по восемь или десять раз. После таких приемов настойки у папы полностью восстановилась речь.
Главное, когда вы лечите инсульт, это чтобы в мозговой ткани рассосались уплотнения и рубцы. Для этого нужно принимать в течение двух недель по 0,2 грамма мумие два раза в день. Прием должен быть перед завтраком и на ночь. А затем в последующие две недели лечитесь двадцати процентной настойкой прополиса. Пейте ее три раза в день по тридцать капель в молоке. Затем повторите лечение мумие и опять прополисом.
Народное лечения инсульта
Если кто-то из ваших близких пострадал от инсульта и находится в тяжелом стоянии, попробуйте полечить этого человека следующим образом. Купите килограмм лимонов, пропустите их через мясорубку, перемешайте с килограммом сахара и перемешайте. Полученный состав храните в холодильнике. Каждое утро давайте больному смесь по одной чайной ложке и еще маленькую дольку чеснока.
Также через день делайте ванны из шалфея. Для этого возьмите три стакана травы и залейте их двумя литрами кипятка. В течение шестидесяти минут настаивайте, потом процедите настой и вылейте в ванну, где уже должна быть набрана теплая вода.
Также полезно давать больному человеку настойку травы переступень белый это параличная трава. Разведите водой двадцать пять капель, и давайте больному вечером и утром после еды. А сама настойка делается следующим образом: залейте двумя стаканами водки одну столовую ложку измельченных корней травы. Настаивайте в течение недели, а затем процедите.
Если парализованы конечности, втирайте в них мазь два раза в день. Для того чтобы приготовить эту мазь, возьмите лавровый лист и иголки сосны. Отдельно их размельчите до состояния порошка. Смешайте одну чайную ложку измельченных иголок сосны и шесть чайных ложек порошка из лаврового листа. Также добавьте в эту смесь двенадцать чайных ложек сливочного масла.
Через два месяца такого лечения человек, который перенес инсульт, уже сможет ходить и разговаривать.
Кушайте на здоровье
Если у вас инсульт или паралич лицевого нерва, вам поможет следующий народный метод лечения инсульта. Возьмите свежие спелые финики, вытащите из них косточки и порежьте плоды. Либо пропустите через мясорубку. Полученный состав ешьте два раза в день после еды. Можно и три раза в день. Если вам сложно глотать пищу, то принимайте измельченные финики разведенными, в молоке или топленом масле. Лечение займет у вас длительно время. От одного о нескольких месяцев.
И вот еще одна полезная история. У моей мамы в возрасте семидесяти лет случился инсульт. После этого работоспособность мамы полностью снизилась, нарушилась память. Прочитала в книге о народных средствах, о том, что при инсульте нужно лечиться свежими деревенскими яйцами.
Весной повезла маму в деревню к тетке. Там она каждый день съедала два сырых яйца по утрам и вечерам. Уже через месяц мама стала намного лучше себя чувствовать , память снова вернулась к ней.
Внимание! Применение методов народной медицины требует предварительной консультации со специалистом!
Реабилитация после инсульта на дому
Инсульт, или острое нарушение мозгового кровообращения (ОНМК), – опасное состояние, которое может привести к серьезным последствиям, вплоть до инвалидизации.
Наиболее часто после инсульта у пациентов возникают двигательные нарушения – полный или частичный паралич (отсутствие движений), парезы (снижение мышечной силы и ограничение объема движений), спастичность (повышение тонуса скелетных мышц), апраксия (нарушение выполнения произвольных движений при сохраненной двигательной активности). Вследствие длительной обездвиженности развиваются мышечные контрактуры, теряется эластичность связок, нарушается кровоснабжение пораженных конечностей. Двигательные нарушения возникают у 80 % выживших после инсульта, у 40 % они сохраняются на всю оставшуюся жизнь.
На втором месте по частоте возникновения – нарушения речи. Это может быть афазия (нарушение произношения собственной речи и/или понимания речи окружающих), дизартрия (нарушение произношения при сохранении способности восприятия речи). Осложнения, связанные с речью, развиваются у 30-40 % больных.
Нарушение глотания – дисфагия – встречается у 25-65 % пациентов после ОНМК. Для этого состояния характерно затруднение жевания, слюнотечение, поперхивание, кашель, затруднение дыхания во время глотания.
У больных, перенесших инсульт, также отмечаются нарушения чувствительности (гиперчувствительность, нечувствительность к температурным раздражителям), постинсультные боли, нарушение выделительных функций, расстройства психики – от легких до депрессивного состояния.

Для того чтобы минимизировать влияние первичных осложнений после инсульта на физическое и психическое состояние больного, предупредить развитие вторичных последствий, пациенту необходима грамотная реабилитация на дому, после выписки из стационара.
Важно согласовывать все действия людей, которые будут ухаживать за больным (родственники, сиделка) с лечащим врачом, проводить назначенные им мероприятия, ни в коем случае не заниматься самолечением. В статье описаны основные этапы реабилитационного ухода за пациентами после инсульта, применять их на практике следует только после консультации с врачом.
Общие правила ухода
Восстановительный период после инсульта делится на ранний (до 6 месяцев), поздний (6-12 месяцев) и остаточные явления (после 1 года). В идеале, в раннем восстановительном периоде больному рекомендуется лечение в паллиативных стационарах, санаториях, в позднем и в период остаточных явлений – в дневном стационаре, отделении реабилитации, выездной бригадой на дому. В реальности чаще всего пациенты после острого периода инсульта находятся дома, и основной вопрос, который возникает у их близких, – с чего начать реабилитацию. Одна из главных задач реабилитационного процесса – создание комфортных условий, способствующих облегчению состояния и скорейшему восстановлению.
Подготовка помещения
Для исключения воздействия внешних травмирующих факторов (световые, звуковые, температурные раздражители) на психику пациента, следует разместить его в светлой, хорошо проветриваемой комнате, куда не доносятся посторонние шумы с улицы. В помещении должна поддерживаться комфортная температура в пределах +18-22 °C.
Комнату не следует загромождать мебелью, предметами, которые легко сдвигаются с места. Хорошей альтернативой обычной кровати станет функциональная – с регулировкой высоты и положения спинки, боковыми ограждениями, блокируемыми колесами. Около кровати нужно разместить тумбочку с гигиеническими принадлежностями, тонометром, другими необходимыми вещами, кресло-каталку или другие вспомогательные средства передвижения (ходунки, трости), переносной туалет или судно.
Если человек, ухаживающий за больным, не находится с ним неотлучно, можно оборудовать комнату кнопкой вызова, до которой пациент сможет легко дотянуться, или заменить ее обычным колокольчиком. Больным, которые могут самостоятельно передвигаться или начинают тренировать навык ходьбы, будут очень полезны поручни вдоль стен, а противоскользящие коврики в ванной – предотвратят травмы.
Гигиена тела и профилактика пролежней
Адекватная профилактика пролежней позволяет предупредить их появление в 80 % случаев.
- специальный противопролежневый или поролоновый матрац толщиной не менее 10 см;
- мягкое постельное белье без складок;
- специальные валики или подушечки из поролона под уязвимые части тела (затылок, лопатки, локти, крестец, пятки, лодыжки);
- изменение положения тела через каждые 2-3 часа;
- комфортное нательное белье;
- предупреждение травматизации кожных покровов – осторожное перемещение или переворачивание больного.
Важно правильно проводить гигиенические мероприятия и осуществлять уход за кожей. Не реже одного раза в день, при гигиенических процедурах, следует осматривать всю поверхность тела больного, уязвимые участки – при каждом переворачивании. Следует пользоваться непромокаемыми пеленками, подгузниками, менять их по мере надобности. Подмывать больного теплой водой без мыла необходимо после каждого испражнения, мытье с мылом – не чаще одного раза в день, лучше использовать жидкое мыло. После мытья кожа тщательно высушивается промокающими движениями мягким полотенцем. При сухости кожи используются увлажняющие и питательные кремы, при появлении опрелостей – присыпки без содержания талька.
Питание
Пища должна быть комфортной для глотания, легко усваиваемой. Пациенту необходимо достаточное количество жидкости – не менее 1,5 л. при отсутствии ограничений. Питье нельзя ограничивать даже при недержании мочи, так как при недостатке жидкости моча становится концентрированной и раздражает кожу.
В рационе больного должно быть достаточное количество белка. Это может быть суфле, фарш из курицы, говядины, кролика, рыбы. Пациентам, которым тяжело жевать или глотать полутвердую пищу, можно давать мясной или рыбный бульон.
В меню следует включить блюда, богатые витамином C, железом, цинком, кисломолочные продукты, фрукты и овощи.
Еда готовится в отварном или запеченном виде, она должна быть свежеприготовленной. Нельзя употреблять в пищу жареные блюда, соленья, копчености, острую пищу, консервы, фастфуд, газированные и сладкие напитки. Есть необходимо 4-5 раз в день, небольшими порциями.
Двигательная реабилитация
Возвращение двигательных навыков следует начинать как можно раньше. Для реабилитации после инсульта на дому используются различные упражнения. Часть из них можно делать еще когда пациент находится в лежачем положении. К ним относятся:
- подъем и опускание, сгибание и разгибание в суставах ног и рук;
- вращение рук в запястном и локтевом суставах;
- сжимание и разжимание кулаков;
- движения стопами.

Если пациент еще не может сидеть, самостоятельно переворачиваться, необходимо периодически изменять положение его тела. Помощник помогает больному перевернуться, подойдя к нему с пораженной стороны и придерживая за здоровое плечо, колено или бедро.
Когда больной начнет присаживаться, ему в этом поможет специальное приспособление на функциональной кровати, за которое он будет подтягиваться. В положении сидя можно выполнять следующие упражнения:
- запрокидывание головы назад, наклоны головы, вращение;
- вытягивание и наклон тела вперед;
- прогиб в спине, сведение лопаток;
- вращение руками в плечевых суставах;
- поочередный подъем ног.
Если человек может стоять, перечень рекомендуемых упражнений расширяется – пациент может дополнительно выполнять вращения и махи руками, наклоны, разведение рук с эспандером, ходьбу на месте.
Садиться, пересаживаться в кровати, вставать и ходить, если пациент изначально находился в лежачем положении, можно только после разрешения врача.
Для улучшения координации движений следует совершать движения глазами в разных направлениях, бросать в цель мелкие предметы, постепенно увеличивая их объем и массу и отдаляя цель. При улучшении состояния больного добавляются маховые движения в крупных суставах, повороты и наклоны корпуса.
Для тренировки мелкой моторики отлично подойдут пазлы, конструкторы, лепка из пластилина, оригами, выполнение аппликаций или обычные прописи.
Восстановление бытовых навыков
Все бытовые навыки следует развивать под присмотром близкого человека, помощника, который будет контролировать движения пациента, при необходимости – поддерживать и направлять его руку.
Питание
Для того чтобы ложки и вилки не выскальзывали из руки больного, можно обернуть их ручку тонким поролоном. Если паралич/парез затронул ведущую руку, то при приеме пищи следует помогать пациенту – поддерживать и направлять его руку ко рту.
Пользование краном и умывание
Перед раковиной следует поставить стул, чтобы больной мог умываться сидя. Он должен открывать кран пораженной рукой, при необходимости следует помогать ему, направляя руку к крану. При этом здоровой рукой с сохраненной чувствительностью пациент должен проверять температуру воды. После того, как установлена комфортная температура, пациенту следует предпринимать попытки умываться пораженной рукой.
Причесывание
Следует выбирать расчески из нескользящих материалов, либо обмотать ручку расчески тонким поролоном. По возможности следует пытаться причесываться рукой с нарушенными функциями.
Одевание
Одежда (кофта, рубашка) должна быть свободной, застегивающейся на пуговицы. Она кладется на колени, между которыми слегка фиксируется рукав для пораженной руки. Она, с помощью здоровой, постепенно продвигается в рукав.
Медикаментозное лечение
Конкретные препараты для реабилитации после инсульта на дому назначает лечащий врач. Как правило, курс лечения включает следующие группы средств:
- для улучшения церебрального кровообращения;
- кроворазжижающие;
- нормализующие метаболизм;
- улучшающие передачу импульсов в нервной системе;
- активизирующие мыслительные процессы, улучшающие память;
- успокоительные;
- витамины.
Речевая реабилитация
Для восстановления речевых навыков больному потребуется консультация логопеда, который назначит упражнения для тренировки мимических мышц, языка, а также помощь и определенное поведение со стороны близких.
Родственникам пациента следует постоянно общаться с ним, при этом произносить слова медленно и четко, избегать сложных длинных предложений. Больной сначала должен тренировать произношение отдельных звуков, постепенно переходя к слогам и словам. Иногда человеку легче произносить слова нараспев, чем обычным способом.
- вытягивать губы трубочкой и «оскаливаться»;
- облизывать и слегка покусывать губы;
- высовывать язык изо рта, поглаживать языком щеки, «цокать» языком;
- надувать щеки;
- улыбаться, стараясь симметрично задействовать обе стороны рта.
Тренировка памяти
Тренировка памяти и интеллектуальных функций происходит одновременно с восстановлением речи. Пациент должен пытаться повторять произнесенные помощником слоги, слова, фразы, постепенно увеличивая промежуток между произнесением слова и повторением.
Восстанавливать мыслительные способности помогают настольные игры, составление рассказов по рисункам, решение кроссвордов и даже простые беседы. Около каждого предмета в комнате можно положить карточку с его названием. По мере восстановления когнитивных функций больной может читать, смотреть фильмы, обсуждать их содержание.
Психологическая поддержка
Близким пациента нужно обеспечить позитивную обстановку дома, демонстрировать свою готовность помочь, поддерживать больного, уверять, что его состояние временно и неизбежны изменения к лучшему. Если состояние пациента позволяет, следует вовлекать его в посильные домашние дела, дать почувствовать себя значимым, не отстранённым от повседневных забот.
Справиться с паническими атаками, депрессией поможет психолог или психотерапевт. Если у пациента возникают острые состояния, агрессия, суицидальные мысли может потребоваться помощь психиатра, назначение лекарственных препаратов.
Длительность восстановительного периода зависит от многих факторов: обширности повреждения, возраста больного, наличия сопутствующих заболеваний. У пациентов, перенесших легкую форму инсульта, для частичного восстановления требуется 1-2 месяца, для полного – около 3 месяцев. При тяжелых формах со стойкими нарушениями частичное восстановление утраченных функций происходит минимум через полгода, шанс возврата всех утраченных навыков – минимален.
Согласно статистике, после первого года после перенесенного инсульта 60 % больных не нуждаются в посторонней помощи. 30 % – могут вернуться к прежней работе.Помощь при выполнении сложных задач требуется в этот период 20 % больных. Зависимыми от посторонней помощи остаются 15 %, перенесших ОНМК, 5 % – нуждаются в постоянном уходе.
Народные средства и травы для лечения инсульта и предынсультного состояния
Инсультом называют острое нарушение кровообращения мозга, приводящее к его очаговому стойкому поражению. Инсульт может носить геморрагический или ишемический характер.
Клинически заболевание проявляется асимметрией лица, внезапно возникающей слабостью конечностей, расстройством сознания, координации движений, головокружением, нарушением зрения и речи.
Лечение заключается в поддержании жизни пациента, коррекции обменных, дыхательных и сердечных нарушений, проведении симптоматической, нейропротекторной, патогенетической терапии, предупреждении развития осложнений.
Купить народные средства при инсульте Вы можете в одной из наших фито-аптек или заказать через интернет-магазин. Доставка осуществляется курьером по Москве или почтой России.
Средства при инсульте


















Препараты из рубрики “Инсульт и предынсультное состояние” не являются лекарственным средством. Перед применением ознакомьтесь с инструкцией
Классификация инсульта

Выделяют несколько видов инсульта:
- Геморрагический. Возникает в результате разрыва стенок сосуда и кровоизлияния в мозг. Нарушение работы мозга в этом случае вызвано гематомой, которая сдавливает нейроциты и вызывает их гибель.
- Ишемический. Возникает при нарушении или полном отсутствии кровоснабжения мозга вследствие тромбоза сосудов.
- Субарахноидальное кровоизлияние. Инсульт возникает из-за выхода крови из сосуда в пространство между паутинной и мягкой оболочкой мозга.
Примерно в 5% процентах случаев определить тип инсульта и причины его развития не удается. Вне зависимости от формы заболевания последствия всегда одинаковые – резкое нарушение работы участка головного мозга, которое возникает из-за гибели части его клеток.
Причины инсульта
Какой-то единственной причины развития инсульта нет. Скорее, можно говорить о факторах риска, которые могут спровоцировать развитие заболевания.
К ним относят некоторые патологические состояния организма:
- заболевания ССС;
- повышенное давление;
- мерцательная аритмия;
- наличие в анамнезе пациента перенесенного инфаркта миокарда;
- сердечная недостаточность;
- патологии, при которых происходит нарушение функции сонных артерий, питающих головной мозг;
- пожилой возраст;
- сахарный диабет;
- наследственная предрасположенность – если у близких родственников был инсульт, то это повышает вероятность развития заболевания;
- нарушение жирового обмена.
Кроме этого, спровоцировать развитие инсульта могут:
- вредные привычки (злоупотребление алкоголем, табакокурение);
- ожирение;
- неправильное питание с преобладанием жирной пищи и малым количеством продуктов, богатых растительной клетчаткой;
- постоянные стрессы;
- малоподвижный образ жизни;
- снижение количества тестостерона в крови;
- бесконтрольный прием оральных контрацептивов.
Описанные выше провоцирующие факторы чаще всего приводят к развитию ишемического инсульта. Спровоцировать развитие геморрагического инсульта могут:
- злоупотребление алкоголем;
- повышенное артериальное давление;
- прием различных психостимуляторов;
- нарушение свертываемости крови, которое может возникнуть вследствие приема некоторых лекарственных средств (тромболитиков, дезагрегантов, антикоагулянтов) или патологии тромбообразования;
- заболевания сосудов, которые отвечают за кровоснабжение головного мозга.
Симптомы инсульта
Основными клиническими признаками заболевания являются:
- мышечная слабость, возникающая в левой или правой стороне тела (в зависимости от того, какая именно часть мозга повреждена);
- снижение чувствительности конечностей;
- подергивания одной стороны тела;
- двоение в глазах и другие зрительные нарушения;
- проблемы с речью и восприятием;
- сильная головная боль;
- проблемы с глотанием, слюнотечение;
- западение языка, рвота;
- асимметрия лица;
- резкие скачки давления;
- обморок;
- головокружение, нарушение координации движений;
- багровый цвет кожи;
- одутловатость лица;
- ослабление слуха;
- замедление и напряжение пульса;
- холодный пот;
- паралич конечностей;
- глубокое часто дыхание, в ряде случаев с хрипами.
При появлении подобных симптомов необходимо немедленно вызвать скорую и оказать больному первую помощь. Пациента нужно положить на ровную поверхность, на спину, подложив под голову небольшой валик.
Верхнюю одежду с больного снимают, открывают окна в комнате для притока свежего воздуха, на голову кладут холодный компресс или лед, на икры и подошвы ставят горчичники.
Желательно контролировать показатели давления и пульса, наблюдать, как дышит человек. При рвоте нужно следить, чтобы пациент не захлебнулся рвотными массами. Также важно следить, чтобы не западал язык.
Диагностика инсульта
Основными методами диагностики заболевания являются:
- осмотр больного, оценка его общего состояния;
- тест УЗП (проверка, может ли человек улыбнуться, заговорить или поднять руку);
- КТ – является наиболее информативным методом диагностики при геморрагическом инсульте, с помощью данного исследования можно четко дифференцировать инсульт от других патологий;
- МРТ – подходит для диагностики ишемической формы заболевания, при помощи МРТ удается детально рассмотреть участки ишемии в мозге, оценить степень их распространенности и состояние соседних областей мозга;
- эхоэнцефалография в сочетании с люмбальной пункцией – проводятся при невозможности сделать КТ или МРТ;
- люмбальная пункция – позволяет дифференцировать инсульт от других заболеваний мозга;
- ЭКГ – выявляют возможные заболевания ССС, которые могли спровоцировать развитие инсульта;
- анализ крови (общий, биохимический, на сахар).
Лечение инсульта (классическая медицина)
Терапия заболевания состоит из трех основных этапов:
- неотложная помощь – оказывается больному в первые часы после инсульта;
- стационарное лечение – в первые дни проводится интенсивная терапия, которая направлена на поддержание жизнедеятельности больного, предупреждение осложнений и рецидивов заболевания;
- период реабилитации.
Для лечения инсульта могут быть использованы самые различные лекарственные средства. Назначать те или иные препараты, определять их дозировку, частоту и продолжительность приема может только лечащий врач. Самолечение недопустимо и может привести к смерти пациента!
Во время реабилитационного периода больной продолжает принимать назначенные лекарственные средства и соблюдать все рекомендации доктора. Он регулярно приходит на прием в больницу для проведения плановых обследований, оценки темпов и качества восстановления здоровья.
Средства народной медицины при инсульте и предынсультном состоянии
Прединсультное состояние характеризуется резким ухудшением кровообращения в головном мозге. Если вовремя не отреагировать на ухудшение самочувствия, может произойти кровоизлияние в различных отделах мозга, контролирующих определенные функции организма. В результате может наблюдаться потеря памяти, частичный паралич, утрата зрения, слуха. Использование народных методов лечения направлено на устранение признаков прединсультного состояния, а также восстановление нормального кровообращения в пораженных участках головного мозга после перенесенного приступа.
Профилактика инсульта для людей всех возрастов
Не допустить развития прединсультного состояния можно, придерживаясь нескольких простых правил:
- Регулярное измерение и отслеживание изменений в показателях артериального давления.
- Соблюдение массы тела в среднем диапазоне для соответствующего роста и особенностей телосложения.
- Регулярные умеренные физические нагрузки.
- Отказ от курения и злоупотребления алкоголем.
- Формирование рациона с соблюдением баланса протеинов, липидов и углеводов.
- При наличии заболевания сахарным диабетом – корректное и своевременное лечение.
Диета
Если болезни все же удалось поразить организм, необходимо кардинальным образом изменить свое отношение к питанию.
Общие рекомендации
Для ускорения процесса выздоровления больного следует:
- Снизить объемы употребления сахара и быстрых углеводов.
- Ограничить количество животных жиров, маринованных и соленых продуктов в рационе.
- Распределить суточный рацион как минимум на 4 приема.
- Чаще есть свежие фрукты, овощи и продукты с высоким содержанием клетчатки, витаминов, микроэлементов.
Отдельные продукты
В дополнение к основному рациону рекомендуется регулярно употреблять:
- Бананы. Ценный источник калия, поддерживающего нормальную работоспособность сердечной мышцы. Съедать до 3 штук ежедневно.
- Финики. Их можно добавлять в различные фруктовые салаты и есть понемногу на протяжении всего дня.
- Куриные яйца. С утра натощак и перед сном выпивать по одному сырому домашнему куриному яйцу.
- Из двух лимонов и одного апельсина удалить косточки и вместе с цедрой измельчить при помощи блендера или мясорубки. Добавить в получившуюся смесь 2 ст.л. меда, поместить в холодильник. За 30 минут до завтрака съедать понемногу вкусной смеси. Курс приема – 1 месяц, перерыв между курсами – 1 месяц.
- Половину лимона средних размеров очистить от кожуры, удалить косточки и измельчить. Приготовить отвар из хвойных веток. Перемешать составляющие и настаивать 2-3 часа. Дважды в день принимать по 100 мл смеси за полчаса до еды.
- Компоненты меда способствуют разжижению крови и уменьшению риска тромбообразования. Они улучшают кровоток и ускоряют выздоровление пациентов после инсульта. Оптимальный способ употребления – смесь липового меда (1 стакан), настоя чайного гриба (60 мл) и настоя мяты (5 мл). Принимать средство по 1 ст.л. каждый день после ужина.
Народные рецепты отваров и настоев
Все рецепты можно разделить на две категории: для внутреннего и наружного применения.
Средства для внутреннего употребления
Для скорейшего восстановления пораженных инсультом мозговых центров рекомендуется принимать микстуры, содержащие:
- Диоскорею кавказскую. В 500 мл водки или разбавленного спирта засыпать 100 г измельченной травы. Настаивать на протяжении 10 дней, процедить. Добавлять по 1 ч.л. настоя в чай или сок 1 раз в день. Курс состоит из двух этапов по 1 месяцу с перерывом между ними в 1 неделю.
- Шалфей. В 200 мл кипятка добавить 1 ст.л. высушенной травы. Довести до кипения и настоять в течение 30 минут. Выпивать по 2 глотка до 10 раз в день. Отвар особенно эффективен для восстановления нарушенной речи.
- Сбор лекарственных растений. Засыпать в емкость по 1 ст.л. цветков боярышника, травы пустырника, вязолистой таволги и шиповника. Залить литром кипящей воды и настаивать на протяжении суток. Выпивать понемногу отвара трижды в день за полчаса до приема пищи. Отвар помогает устранить ощущение головокружения у пациентов, перенесших инсульт.
- В стакане кипятка заварить 1 ч.л. сухих измельченных корней пиона. Настоять 1 час и процедить. Принимать по 1 ст.л. 5 раз в день.
Составы для растираний
Если следствием кровоизлияния в мозг стал частичный паралич, необходимо регулярно растирать пораженные участки тела составами, приготовленными по народным рецептам:
- Засыпать в емкость 50 г высушенной измельченного чабреца и залить водкой или разбавленным спиртом (200 мл). Настаивать 14 дней.
- В стакан растительного масла добавить 30 г лаврового листа. Настаивать 2 месяца, регулярно встряхивая емкость. Процедить масло и довести до кипения. Остудить и использовать для растираний.
Профилактика инсульта
Основными мерами профилактики заболевания являются:
- недопущение развития атеросклероза – для достижения этой цели необходимо правильно питаться, регулярно измерять уровень холестерина в крови, в случае необходимости принимать специальные препараты, назначенные врачом;
- ежедневные пешие прогулки, занятия физкультурой – необходимы для предотвращения застойных явлений в организме, профилактики гипертонии, сахарного диабета, ожирения;
- своевременное лечение таких заболеваний, как повышенное давление, диабет, патологии крови, которые могут привести к образованию тромбов;
- отказ от курения – этот шаг снизит риск развития инсульта в несколько раз;
- избегание стрессов;
- закаливание организма, укрепление иммунной защиты;
- регулярное прохождение профилактических обследований для ранней диагностики возможных патологических состояний организма.
Заказ и покупка натуральных средств при инсульте и предынсультном состоянии
Приобрести микстуры и средства для растираний, приготовленные по народным рецептам, можно в интернет-магазине «Русские корни». Посылки с заказом отправляются в любые регионы РФ, а для москвичей доступна опция курьерской доставки. Выбрать и купить натуральную продукцию для лечения и восстановления организма после перенесенного инсульта можно также в сети фито-аптек «Русские корни».
Внимание! Все публикуемые на нашем сайте материалы защищены авторским правом. При повторной публикации указание авторства и ссылка на первоисточник обязательны.
Инсульт на грядке

Нарушение мозгового кровообращения к сезонным заболеваниям не относится. И все же с грустью приходится констатировать весенне-летний всплеск повторных “мозговых катастроф”. Чаще всего провоцируется он открытием дачного сезона: неистребимой страстью к работе в саду и огороде и желанием не остаться в стороне от дачного строительства. Человеку, перенесшему инсульт, кажется: раз вышел победителем, теперь ничего не страшно. Однако это совсем не так.
ОПАСНАЯ ТЕНДЕНЦИЯ
При инсульте (любой его разновидности) гибнут участки мозга. Если повреждения небольшие, через несколько дней или недель за счет компенсаторных способностей организма они могут восстановиться. Поражение больших участков чревато двигательными (параличами, парезами, нарушениями координации, ходьбы) и речевыми расстройствами. К сожалению, все виды инсульта имеют тенденцию повторяться, приводя к разрушению новых и новых участков мозга. Поэтому, если вас или вашего родственника был диагностирован всего лишь микроинсульт, не стоит рассматривать это как досадный эпизод. Предупредить повторный инсульт в принципе легче, чем первый. Тот подобен грому среди ясного неба. Важно не растеряться, а как можно быстрее доставить больного в специализированную клинику или неврологическое отделение. Это не только спасет человеку жизнь, но и позволит с меньшими потерями преодолеть тяжелые осложнения. Медики досконально обследуют пациента, что крайне необходимо и для лечения, и для выработки тактики поведения в дальнейшем, для предупреждения повторного инсульта.
Уже в первые дни, каким бы тяжелым больной ни был, проводят компьютерную томографию головного мозга. Если такой техники в больнице нет, исследуют спинномозговую жидкость. Обнаруженная в ней кровь – свидетельство геморрагического инсульта. Очень часто причина кровоизлияния (кстати, ишемического инсульта тоже) – повышенное артериальное давление (АД) или разрыв аневризмы мозгового сосуда.
НАЙТИ И УНИЧТОЖИТЬ
Аневризмы при всем их многообразии, как правило, имеют вид “мешочка”, выпячивания стенки сосуда. Истонченная и растянутая, она не выдерживает нагрузки – рвется. Есть ли гарантия, что подобный “мешочек” один, что при следующем подскоке давления не лопнет другой, третий. Увы, нет. Поэтому сразу после выписки из стационара больному настоятельно рекомендуют сделать ангиографическое исследование мозговых сосудов. Его проводят в нейрохирургических клиниках и институтах. Наиболее эффективный способ предупредить повторный геморрагический инсульт при аневризмах – их удаление.
Хирургическое вмешательство бывает необходимо и при ишемических инсультах, если, например, атеросклеротическая бляшка сужает просвет сосуда более чем на 70%, если обнаружен перегиб сосуда. Операции делают только после тщательного ультразвукового и ангиографического обследования. Их в США ежегодно проводят десятки тысяч, у нас – на порядок меньше. Однако в большинстве случаев предотвратить повторную мозговую атаку можно, взяв в союзники рассудительность, целеустремленность, настойчивость.
ДЕРЖИ В УЗДЕ
Иногда больной недоумевает: “Да у меня и давления-то большого не бывает – и вдруг инсульт. ” Это заблуждение. К факторам риска развития инсульта (и первичного, и вторичного) относят не только выраженную артериальную гипертонию (систолическое – верхнее – давление выше 180 мм рт. ст., а диастолическое – нижнее – выше 150 мм рт. ст.), но и так называемую мягкую. К ней по классификации ВОЗ относят цифры систолического давления от 140 до 180 мм рт. ст., диастолического – от 90 до 105 мм рт. ст. Есть десятки эффективных препаратов, нормализующих и помогающих держать в “узде” АД, есть, наконец, приборы, позволяющие регулярно контролировать его колебания. Каждому человеку, перенесшему инсульт, необходимо иметь дома тонометр. У большинства препаратов, призванных снижать артериальное давление, есть неоспоримое достоинство – они быстро всасываются, быстро появляются в крови, быстро расширяют сосуды. Но. столь же быстро выводятся из организма. Их рекомендуют принимать несколько раз в день. Это, согласитесь, не очень удобно, особенно пожилым, когда и с памятью не все в порядке, да и врачом прописано несколько разных лекарств. Препараты нового поколения, к числу которых принадлежит недавно появившийся в России синоприл, надо принимать только раз в сутки независимо от еды, в любое удобное для человека время. Синоприл хорошо переносится, а его свойство снижать давление не “скачком”, а постепенно, позволяет уменьшить риск побочных явлений. Посоветуйтесь со своим доктором: возможно, он сочтет необходимым прописать Вам этот препарат. Лекарство, естественно, доктор назначает исходя из индивидуальных особенностей больного, а также “букета” нажитых к этому времени недугов. Первые 2 недели, принимая лекарство, измеряйте АД утром и вечером. Аккуратно фиксируйте показания прибора в специальном дневнике. Ваши записи помогут лечащему врачу оценить эффективность препарата, выявить его побочные действия, подкорректировать схему лечения, а возможно, назначить другой медикамент. Когда АД стабилизируется, измерять его можно реже – 2-3 раза в неделю. Но никогда не забывайте делать это при любом ухудшении состояния – появлении головной боли, тошноты, слабости, боли в области сердца. Учтите: для тех, кто длительно страдает артериальной гипертонией, резкое снижение АД – не повод для радости, а неблагоприятный фактор. О нем немедленно надо сообщить врачу.
МЕНЯЕМ ВКУС
Важную роль в нормализации давления играет диета. Ограничьте потребление соли (теперь ваша норма ~ 5-6 г в день) и животных жиров. Из рациона исключите селедку, соленые огурцы, консервы, копченые колбасы и рыбу, наваристые мясные бульоны. Не увлекайтесь сливочным маслом, сметаной, яйцами. Полюбите (другого выхода нет!) недосоленные вегетарианские супы, фрукты, овощи, соки, кисломолочные продукты (кефир, простоквашу, ряженку). Если натрий, содержащийся в поваренной соли, нежелателен для организма, играет роль провокатора в развитии гипертонической болезни, то его “собрат” по таблице Менделеева – калий, напротив, необходим и никогда лишним не будет. Им богаты свежие абрикосы, апельсины, бананы, курага, морковь, капуста, картофель, редька и соки из этих овощей. Ешьте их побольше!
ЛИШНИЙ ВЕС ДОЛОЙ
Для всех гипертоников, а особенно тех, кто уже перенес инсульт, лишние килограммы – лишние заботы. Приведите свой вес в норму. Существует множество формул для определения нормальной массы тела. Воспользуйтесь простейшей: разделите свой вес (в кг) на квадрат длины тела (в м). Если полученный индекс меньше 25 – у вас нормальный вес, от 25 до 30 – избыточный, выше 30 – ожирение. Вас “слишком много”, к тому же вы перенесли инсульт? Откажитесь от высококалорийной и легко усваиваемой пищи: мучных блюд, печенья, сдобы, варенья, конфет. Замените белый хлеб на черный или отрубной, картошку – на капусту, манную кашу – на гречневую. И больше двигайтесь. Полезны прогулки на свежем воздухе и лечебная гимнастика, уровень нагрузок которой обязательно согласуйте с врачом.
БЛЯШКАМ – БОЙ!
Еще один опасный фактор повторного инсульта – атеросклероз. Образовавшиеся атеросклеротические бляшки порой резко ограничивают просвет сосуда, и когда давление падает, протекающей по суженному сосуду крови может не хватить для нормального питания определенного участка мозга. Согласно рекомендациям ВОЗ нормальным содержанием холестерина в крови считается 200 мг%, повышенным – больше 240 мг%. От 200 до 240 мг% – пограничная зона. “Остановите” атеросклероз! Еще больше ужесточите свой рацион, исключив яйца, икру, печень, сладости. Регулярно измеряйте уровень холестерина в крови. Если обнаружится, что он больше 240 мг%, постарайтесь нормализовать его, “сев” на строгую диету. Она не помогла? В таком случае эксперты ВОЗ рекомендуют начать принимать препараты, снижающие холестерин. Их вам пропишет врач.
ПОДАЛЬШЕ ОТ СИГАРЕТЫ
Конечно же, перенеся инсульт, Вы бросили курить? Правильно сделали. А в помещении, где Вы находитесь, курят? Вопрос этот не должен удивлять: атеросклеротические бляшки образуются чаще всего не на здоровой, а уже поврежденной стенке сосуда. Особенно сильное разрушающее действие на нее оказывает содержащаяся в табачном дыме окись углерода. И совершенно не важно, как она туда попала – с дымом выкуренной вами сигареты или с воздухом прокуренного помещения. Об этом стоит помнить друзьям, родственникам, сослуживцам человека, перенесшего инсульт.
ЭМБОЛЫ И ТРОМБЫ НАМ НИ К ЧЕМУ
При нарушении сердечного ритма (мерцательной аритмии), а иногда и без нее в артериях сердца образуются пристеночные тромбы. Кусочки их (эмболы) могут оторваться и с током крови попасть в мозговые сосуды, закупорить их. Часто одного электрокардиографичекого исследования бывает недостаточно для того, чтобы выяснить вероятность образования эмболов. Прибегают к эхокардиографии. Ее можно провести сегодня во многих неврологических и кардиологических клиниках и центрах. К развитию инсульта приводят и повышение свертывающих свойств крови, и склонность тромбоцитов склеиваться и образовывать тромбы. Наиболее активный антиагрегант – хорошо известный аспирин. Ученые доказали, что для предотвращения образования тромбов можно применять небольшие его дозы – 1/4-1/6 таблетки (0,5 мг) в день, лучше в растворимой форме. Делать это надо регулярно многие месяцы, а то и годы. Однако не забывайте: аспирин противопоказан тем, у кого есть заболевания желудочно-кишечного тракта. Обязательно посоветуйтесь с врачом: стоит ли вам принимать этот препарат. Есть другие средства, обладающие определенной антиагрегантной способностью: кавинтон, трентал, сермион, алисат. А если возникли неприятные ощущения (боль в животе, тошнота, изжога), немедленно прекращайте прием лекарства и обязательно пройдите гастроскопическое обследование.
В РАБОТЕ ЗНАЙ МЕРУ
Людям с больным сердцем и высоким АД, а тем более испытавшим на себе все “прелести” инсульта , надо следить за уровнем физических нагрузок. К нам в НИИ неврологии часто доставляют больных с дачных участков. Обычно это люди в возрасте, проведшие зиму после перенесенного инсульта в правильном восстановительном режиме, а весной буквально вырвавшиеся на волю. Ну как тут не вскопать грядку-другую! Работа в радость, затягивает! Человек устал, но, превозмогая себя, решил еще и тачку мусора с участка вывезти. И вдруг внезапно упал – ослабли правая рука и нога, нарушилась речь. Хорошо, если случилось это не в пустом холодном доме: соседи заметили, вызвали “Скорую” или не мешкая положили в свой автомобиль и отвезли в специализированную клинику. До приезда врача больного надо уложить, положив ему под голову, плечи и лопатки подушку так, чтобы голова составляла угол примерно 30 градусов к кровати, полу, скамейке. Такое же положение должно быть и при транспортировке. Обязательно извлеките съемные протезы, расстегните воротник, распустите пояс, ремень. Обеспечьте доступ воздуху – откройте окно или форточку. Если есть рвота, голову больного поверните набок, очистив полость рта (пальцем, обернутым чистым платком или марлей) от рвотных масс. Никакого самолечения! Никаких препаратов, действующих на сосуды и структуры мозга! Единственное, что по наблюдениям медиков не принесет никакого вреда и облегчит течение болезни – это глицин. В критической ситуации его рекомендуется давать по одному грамму (10 таблеток под язык) на прием или по 5 таблеток 3 раза с интервалом 30 минут. Отлично, если лечение в стационаре начато через 3-6 часов или раньше от начала мозговой катастрофы. Впрочем, вы уже знаете про терапевтическое окно, которое дает шанс.