Болезнь Шляттера
Болезнь Шляттера (Шлаттера) – Осгуда – это апофизарная хондродистрофия. Асептический некроз большеберцовой кости назван по имени врачей, описавшего его в начале 20 века. Болезнь Шляттера – самая частая апофизарная хондродистрофия. Она появляется в подростковом возрасте и проявляется интенсивной болью в области колена во время физической нагрузки. В этой статье мы остановимся на главных признаках этой болезни и путях ее лечения.
Причины развития апофизарной хондродистрофии Осгуда-Шлаттера
Эта хондродистрофия бывает только у детей, преимущественно у юных спортсменов. Появляется она в пубертатном возрасте, когда кости скелета активно растут. При этом недуге поражается верхний конец большеберцовой кости. Именно здесь в области «бугристости» находится, так называемая, точка окостенения, которая очень уязвима. Дело в том, что благодаря точкам окостенения, находящимся в трубчатых костях, кости имеют возможность расти. К этой зоне своим сухожилием прикрепляется одна из мышц бедра. При активном движении этой мышцы, сухожилие легко травмируется. В результате бугристость перестает получать необходимые элементы питания, она разрушается, воспаляется и некротизируется.
Провоцируют болезнь интенсивные занятия физкультурой, профессиональные занятия спортом с частыми соревнованиями и активными тренировками, прямые травмы в виде вывихов и подвывихов, переломов и ушибов, повреждения и растяжения связок. Большую роль играют и хронические микротравмы бугристости большеберцовой кости во время бурного роста скелета. Болезни Шлаттера больше подвержены мальчики, так как они более подвижные. Но в последнее время, когда девочки стали активно посещать спортивные секции, разрыв уменьшился.
Виды спорта, которые вызывают повышенный риск развития хондродистрофии Шляттера – Осгуда, связаны с частыми и быстрыми движениями, которые могут стать причиной микротравмирования. Вот некоторые из них – балет и фигурное катание, акробатика и спортивные танцы, легкая атлетика (особенно прыжки), баскетбол и волейбол, футбол и хоккей, велоспорт и скейтборд.
При интенсивных нагрузках мышца бедра испытывает усиленное напряжение, ее сухожилие легко травмируется, возникают кровоизлияния в бугристости кости. Хрупкие точки окостенения наиболее уязвимы, они лишаются питания, возникает отек, начинается воспалительный процесс, который в дальнейшем ведет к асептическому некрозу.
Согласно статистике каждый пятый ребенок, занимающийся спортом на профессиональном уровне, страдает болезнью Шляттера. Дети, которые не ходят в спортивные секции ведут малоподвижный образ жизни, тоже могут заболеть хондропатией Шляттера, но их намного меньше – только 3-5%.
Признаки болезни
Первое время болезнь протекает без симптомов. Но в дальнейшем после физических упражнений или напряжения мышц бедра появляется боль. Дети обращают внимание, что дискомфорт возникает ниже колена при прыжках, приседании, езде на велосипеде, при подъеме на лестницу.
Сначала дискомфорт легкий, но затем ощущения становятся выраженными, появляется болезненность, которая беспокоит все сильнее. Через некоторое время появляются и другие признаки болезни:
- колено отекает;
- бедро напряжено;
- боль появляется во время движения, в покое – стихает или ослабевает;
- подвижность коленного сустава ограничивается;
- появляется вздутие под коленной чашечкой на передней области голени.
Обычно болит одно колено, но иногда недуг поражает две ноги. Самочувствие пациента не страдает, лихорадки, гиперемии колена не наблюдается, так как явлений интоксикации нет. В покое ребенок чувствует себя хорошо.
Болезнь длится долго. Очень важно своевременно начать лечение и обратиться к специалисту после первых жалоб ребенка на дискомфорт в колене.
Как ставится диагноз
Диагноз ставится на основании жалоб пациента, осмотра и пальпации колена, оценки подвижности колена, анализа данных инструментального исследования.
Врач спрашивает, когда возникли первые жалобы, занимается ли ребенок спортом, были ли повреждения ноги, есть ли взаимосвязь возникновения боли с движением и активностью сустава. При визуальном осмотре можно заметить вздутие ниже колена, припухлость. При пальпации обращает внимание ограниченная болезненность и сформированная костная шишка под коленом на передней части голени.
Лабораторные анализы не специфичны, они проводятся в целях исключения других патологических состояний (ревматоидного артрита, туберкулеза, остеомиелита). Для этого обычно назначают клинический анализ крови и пробы на ревмофактор. При болезни Шляттера показательны инструментальные методики обследования.
На рентгенограмме в начале болезни можно увидеть изменение высоты бугристости большеберцовой кости, разрежение, на поздних стадиях – ядра окостенения будут смещены, иногда наблюдается их рассасывание, обнаруживается шиповидный костный вырост.
Как вспомогательные методы помогают такие исследования, как УЗИ, радиоизотопное сканирование, МРТ, КТ, денситометрия данной области.
Лечение
Болезнь сама не пройдет, надо обратиться к специалисту ортопеду за консультацией и при необходимости лечением. Врачи после обследования предложат индивидуальную схему лечения. В терапевтические меры входит покой, а затем дозировка нагрузки сустава до полного окостенения бугристости.
В первую очередь необходим максимальный покой. На острый период ребенок освобождается от уроков физкультуры и от посещения всех спортивных секций. В дальнейшем надо продолжать щадить колено и ограничивать нагрузки на этот сустав. Из разных видов спорта желательно отдать предпочтение плаванию.
- Вспомогательные приспособления
Если случай запущен, применяют фиксирующую шину или гипсовую манжету. При небольших болях можно зафиксировать сустав эластичной повязкой. При любых занятиях спортом использовать надколенник.
- Лекарственные средства
При сильных болях применяют анальгетики короткими курсами.
Физиотерапевтические процедуры применяются достаточно широко и рекомендуются специалистами. Они улучшают кровообращение, восстанавливают кость, уменьшают воспаление. Очень хорошо помогает ударно-волновая терапия, озокеритовые и парафиновые аппликации, электрофорез.
Упражнения ЛФК направлены на растяжение мышц бедра. Они строго дозированы и должны осуществляться только под присмотром специалиста. Их цель – снизить нагрузку на мышцы бедра и на колено.
- Хирургическое вмешательство
Операция предлагается в крайнем случае, если физиотерапия и покой не помогают. Радикальные манипуляции возможны только у подростков после 14 лет. Оперативным путем удаляют некротические очаги бугристости, затем сращивают большеберцовую кость используя трансплантат.
Прогноз
Прогноз болезни Шляттера благоприятный. Если выполнять все рекомендации врача, то процесс окостенения завершается к 18-19 годам. Иногда пациенты в течение жизни будут чувствовать перепады погоды и быть чувствительными к перепадам атмосферного давления (ноющие боли в области колена). Шишка под коленом может остаться на всю жизнь, но она не доставляет человеку дискомфорт и безболезненна.
Профилактика
В подростковый период, когда скелет интенсивно растет, надо дозировать нагрузку и избегать травм. При появлении боли в колене надо обратиться к врачу, чтобы исключить хондродистрофию и выявить проблему.
Болезнь Осгуда-Шлаттера
Дано определение болезни Осгуда-Шлаттера, Описаны факторы риска возникновения болезни: возраст, пол, занятия спортом. Приведены рекомендации по лечению болезни Осгуда-Шлаттера: консервативное лечение, прием витамина Д, тейпирование коленного сустава, использование комплекса упражнений, снижение нагрузки на коленные суставы при спортивной тренировке.
Болезнь Осгуда-Шлаттера
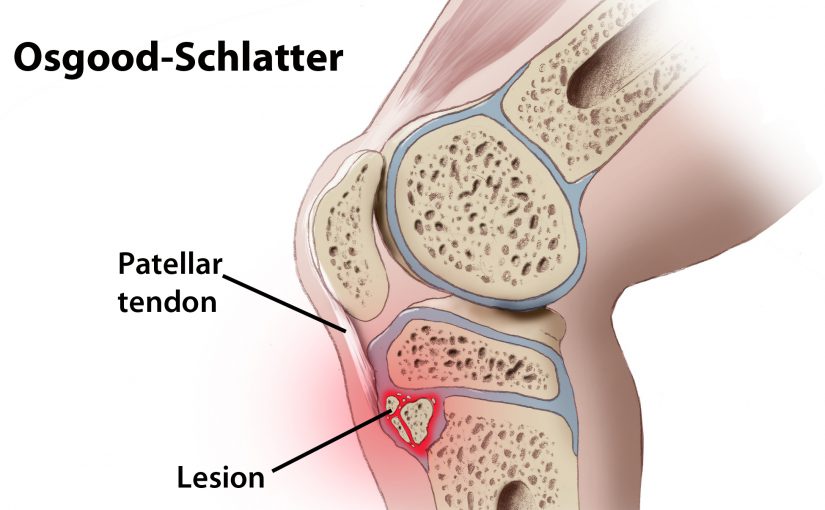
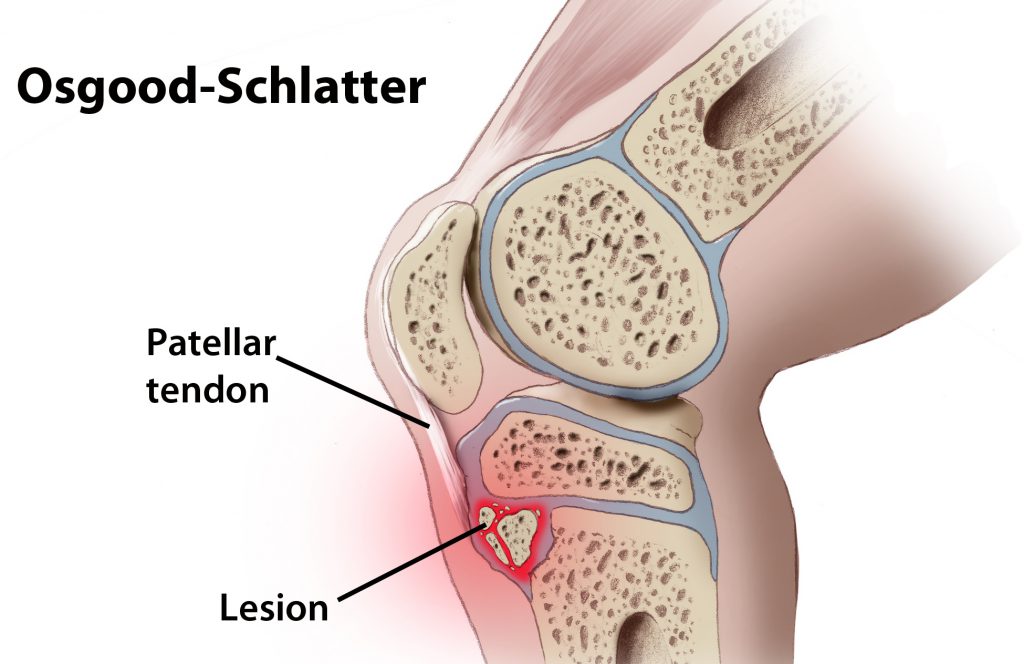
Определение
Болезнь Осгуда-Шлаттера представляет собой асептический некроз бугристости большеберцовой кости или другими словами, остеохондропатию бугристости большеберцовой кости. Внешне болезнь Осгуда-Шлаттера проявляется в появлении бугристости на месте прикрепления связки надколенника к большеберцовой кости. На рентгеновском снимке болезнь Осгуда-Шлаттера проявляется в виде частичного отрыва надкостницы большеберцовой кости в месте прикрепления связки надколенника (рис. 1). Эта болезнь имеет относительно доброкачественное течение и благоприятный прогноз, однако длительность болезни составляет от нескольких месяцев до нескольких лет.
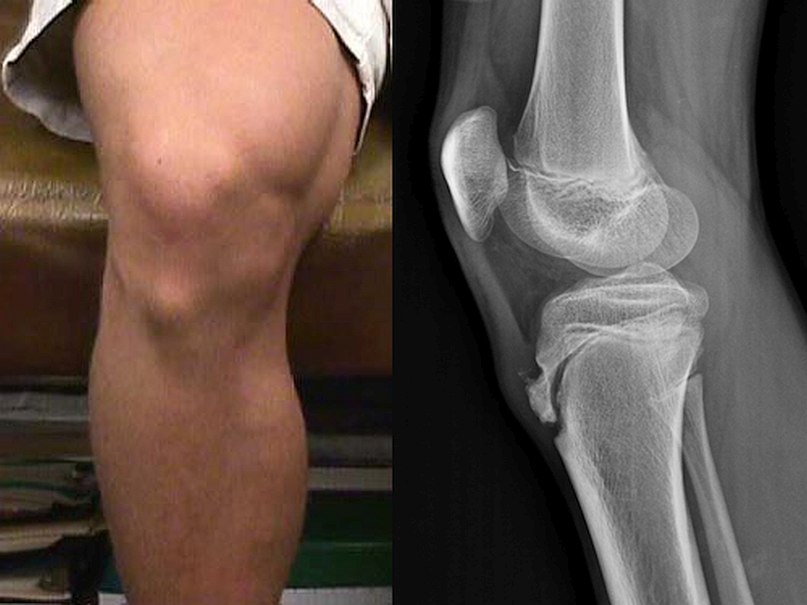
Рис.1. Внешние и внутренние проявления болезни Осгуда-Шлаттера. Слева: бугристость большеберцовой кости припухшая и имеет явно выраженную «шишку». Справа: рентгеновский снимок коленного сустава. Виден отрыв части большеберцовой кости в области метафиза.
Факторы риска
Выделяют следующие факторы риска возникновения болезни Осгуда-Шлаттера: возраст, пол и занятия спортом.
Возраст
Многочисленными исследованиями доказано, что болезнь Осгуда-Шлаттера чаще всего проявляется в период полового созревания детей и подростков, что соответствует возрасту 10-12 лет у девушек и 12-15 лет у юношей. В этом возрасте происходит увеличение длины большеберцовой кости за счет эпифизарной пластинки роста – прослойки хряща между эпифизом и диафизом[1].
Увеличение длины большеберцовой кости происходит из-за резкого повышения (более чем в два раза) концентрации в крови подростков гормона роста.
Существуют доказательства, что эта болезнь распространена намного чаще среди юношей (94%), чем девушек (6%). Это связано с тем, что в крови юношей резко повышается концентрация тестостерона. Это приводит к значительному возрастанию силы четырехглавой мышцы бедра (Самсонова А.В., 2019), что повышает вероятность возникновения травм в области прикрепления связки надколенника.
Занятия спортом
Доказано, что у подростков, активно занимающихся спортом, эта болезнь встречается достаточно часто и составляет 12,9%. Исследования 257 юных баскетболистов показали, что у 23 из них, то есть в 8,9% встречается болезнь Осгуда-Шлаттера.
На проявлении этой болезни также оказывает влияние вид спорта, которым занимаются подростки. Лидирующие позиции занимают скоростно-силовые виды спорта: футбол, легкая и тяжелая атлетика, а также большой теннис.
Рекомендации по лечению болезни Осгуда-Шлаттера
- Помимо консервативного лечения, по согласованию с лечащим врачом, принимать витамин Д.
- Активно применять тейпирование коленного сустава (рис.2).
3. Выполнять упражнения на растягивание и увеличение силовых показателей мышц передней и задней поверхности бедра.
4. Применять комплекс упражнений для лечения болезни Осгуда-Шлаттера предложеный Кумачным А.Л., Москаленко М.С., Шульговым Ю.И. (2017). Этот комплекс включает упражнения для укрепления коленного сустава; увеличения силы мышц бедра; растягивания четырехглавой мышцы бедра и мышц задней поверхности бедра (таблица 1).
Комплекс упражнений лечебной физической культуры для лечения болени Осгуда-Шлаттера (Кумачный А.Л., Москаленко М.С., Шульгов Ю.И., 2017).
1. Стойка на одной ноге
1. Растягивание с помощью полотенца
Лечь на пол ровно. Выпрямить ноги, руки положите вдоль туловища. Можно лечь на мат, если это более удобно. Согнуть правую ногу в колене и стопу поставить на пол. Между бедром и туловищем, а также между бедром и голенью сохраняйте угол в 90 град. Закрепить петлей полотенце под левой ступней и обхватить концы руками. Потянуть на себя полотенце, чтобы оторвать ногу от земли. Постарайтесь выпрямить ногу насколько сможете. Продолжайте ее поднимать, пока нога не будет находиться относительно пола под углом 90 градусов.
1. Сгибание ног в коленном суставе на трунажере.
Стоя на одной ноге, рукой той же стороны держаться за раму тренажера. Ко второй ноге прикрепить манжету нижнего блока. Руку этой же стороны положить на пояс. Сделать вдох и привести ногу, заведя её максимально перекрестно по отношению к опорной ноге. По окончании движения сделать выдох.
- Если спортсмен продолжает тренировки, то необходимо исключить динамические нагрузки на коленные суставы, а именно следующие скоростно-силовые упражнения: прыжки через барьеры, спрыгивания с возвышения, приседания и прыжки на одной ноге, падения на колени.
- Вышеизложенные рекомендации позволят спортсмену минимизировать последствия для организма болезни Осгуда-Шлаттера и возобновить занятия спортом.
Литература
- Кумачный А.Л., Москаленко М.С., Шульгов Ю.И. (2017) Способы и методы лечения болезни Осгуда-Шляттера с помощью оздоровительной физкультуры// Символ науки, 2017.– 6.– С. 113-116.
[1] Диафиз – центральный отдел (тело) трубчатой кости, расположенный между эпифизами. Диафиз образован преимущественно компактным костным веществом, обычно имеет цилиндрическую или трёхгранную форму. Рост диафиза осуществляется за счёт метаэпифизарной зоны – метафиза и хрящевой эпифизарной пластинки.
Похожие записи:
Effect of KAATSU-training on the maximum voluntary isometric contraction of lower extremity muscles of qualified football players
Изучалось влияние KAATSU-тренинга на изометрическую силу мышц квалифицированных футболистов. Установлено, что интенсивный рост максимальной силы мышц…
Удаление фасции снижает силу мышц
В опытах на диких индейках показано, что удаление фасции снижает силу мышц на 30%. Эти результаты ставят под…
Искусственный интеллект в спортивной тренировке
Описана система комплексного контроля в спорте, построенная на основе искусственного интеллекта. Разработанная система внедрена в подготовку пауэрлифтеров высокой…
Тест времени реакции на сигнал
Представлена программа расчета времени реакции на сигнал, предназначенная для использования в учебных целях, например на занятиях по…
Саркоплазматическая гипертрофия мышц
Дано определение и описаны механизмы саркоплазматической гипертрофии скелетных мышц. Показано, что этот вид гипертрофии мышц широко…
Классификация типов конституции человека М.В. Черноруцкого
Рассмотрена классификация типов конституции человека, разработанная выдающимся терапевтом М.В. Черноруцким в 1925 году. Классификация типов конституции человека М.В.
Срочные гормональные ответы у элитных тяжелоатлетов-юниоров
Изучалось изменение концентрации в крови: тестостерона, кортизола, гормона роста, бета-эндорфина и лактата у тяжелоатлетов-юниоров…
Срочные ответы тестостерона и кортизола на высокоинтенсивные силовые упражнения
Изучались срочные ответы тестостерона и кортизола на высокоинтенсивные силовые упражнения. Установлено, что программы тренировочных занятий в…
Катехоламины, гормон роста, кортизол, инсулин и половые гормоны в аэробных и анаэробных упражнениях
Изучалось выделение катехоламинов, гормона роста, кортизола, инсулина и половых гормонов (тестостерона и эстрадиола)…
Болезнь Шляттера ( Остеохондропатия бугристости большеберцовой кости )
Болезнь Шляттера — это асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. Проявляется болями в нижней части коленного сустава, возникающими при его сгибании (приседания, ходьба, бег), и припухлостью в области бугристости большеберцовой кости. Диагностируется на основании оценки данных анамнеза, осмотра, рентгенологического исследования и КТ коленного сустава, локальной денситометрии и лабораторных исследований. Лечится в большинстве случаев консервативными методами: щадящим двигательным режимом, противовоспалительными препаратами, анальгетиками, физиотерапевтическими средствами, ЛФК, массажем.
МКБ-10

Общие сведения
Болезнь Шляттера была описана в 1906 году Осгудом-Шляттером, имя которого она и носит. Другое название заболевания, которое также применяется в клинической ортопедии и травматологии, отражает суть происходящих при болезни Шляттера процессов и звучит как «остеохондропатия бугристости большеберцовой кости». Из этого названия видно, что болезнь Шляттера, как болезнь Кальве, болезнь Тиманна и болезнь Келера, относится к группе остеохондропатий — заболеваний невоспалительного генеза, сопровождающихся некрозом костной ткани.
Болезнь Шляттера наблюдается в период наиболее интенсивного роста костей у детей от 10 до 18 лет, значительно чаще у мальчиков. Заболевание может протекать с поражением лишь одной конечности, но достаточно часто встречается болезнь Шляттера с патологическим процессом в обеих ногах.

Причины
Триггерными факторами в развитии болезни Шляттера могут быть прямые травмы (повреждения связок коленного сустава, переломы голени и надколенника, вывихи) и постоянная микротравматизация колена при занятиях спортом. Медицинская статистика указывает на то, что болезнь Шляттера появляется почти у 20% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся сортом.
К видам спорта с повышенным риском развития болезни Шляттера относятся баскетбол, хоккей, волейбол, футбол, спортивная гимнастика, балет, фигурное катание. Именно занятиями спортом объясняют более частое появление болезни Шляттера у мальчиков. Происходящее последнее время более активное участие в спортивных секциях девочек привело к сокращению разрыва между полами в отношении развития у них болезни Шляттера.
Патогенез
В результате перегрузок, частых микротравм колена и чрезмерного натяжения собственной связки надколенника, происходящего при сокращениях мощной четырехглавой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости. Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асептическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Симптомы болезни Шляттера
Патология характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена. Начинается болезнь Шляттера обычно с появления неинтенсивных болей в колене при его сгибании, приседаниях, подъеме или спуске по лестнице. После повышенных физических нагрузок на коленный сустав (интенсивных тренировок, участия в соревнованиях, прыжках и приседаниях на занятиях физкультурой) происходит манифестация симптомов заболевания.
Возникают значительные боли в нижней части колена, усиливающиеся при его сгибании во время бега и ходьбы и стихающие при полном покое. Могут появляться острые приступы боли режущего характера, локализующейся в передней области коленного сустава — в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. В этой же области отмечается припухлость коленного сустава. Болезнь Шляттера не сопровождается изменениями общего состояния пациента или местными воспалительными симптомами в виде повышения температуры и покраснения кожи в месте отечности.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ. Активные движения в коленном суставе вызывают болевые ощущения различной интенсивности. Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Диагностика
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике. Рентгенография коленного сустава производится в прямой и боковой проекции.
В некоторых случаях дополнительно проводится УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.

Рентгенография коленного сустава. Остеохондропатия Осгуда-Шляттера, последствия. Костный фрагмент в области прикрепления собственной связки надколенника к большеберцовой кости.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Лечение болезни Шляттера
Пациенты обычно проходят амбулаторное консервативное лечение у хирурга или травматолога-ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав. В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты. Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра. После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера. Операция заключается в удалении некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости.
Прогноз и профилактика
У большинства перенесших болезнь Шляттера сохраняется шишковидное выпячивание бугристости большеберцовой кости, не причиняющее болей и не нарушающее функции сустава. Однако могут наблюдаться и осложнения: смешение надколенника вверх, деформации и остеоартроз коленного сустава, ведущие к постоянно возникающему при опоре на согнутое колено болевому синдрому. Иногда после болезни Шляттера пациенты жалуются на ломоту или ноющие боли в области коленного сустава, возникающие при перемене погоду. Профилактика включает обеспечение адекватного режима нагрузок на сустав.
Болезнь Осгуда-Шлаттера

Болезнь Осгуда-Шлаттера – это специфическое заболевание опорно-двигательного аппарата, а именно коленных суставов, характеризующееся дистрофическим повреждением большеберцовой кости в области ее бугристости. Подобное асептическое разрушение костной ткани формируется на фоне ее постоянного или острого травмирования и обычно поражает лишь молодых людей на этапе интенсивного развития скелета.
Клинически болезнь проявляется припухлостью коленного сустава, образованием под ним своеобразного нароста (шишки) и болезненностью в его нижней части, возникающей при обычных физических нагрузках (бег, приседания и пр.) или даже без таковых.
Впервые данная патология была описана в 1878 году французским хирургом О. М. Ланнелонгом под названием «Апофизит большеберцовой кости», а в 1903 году, благодаря работам американского ортопеда Р. Б. Осгуда и аналогичным трудам швейцарского хирурга К. Шлаттера (Шляттера), появилась ее более подробная нозография. Википедия определят это болезненное состояние термином «Остеохондропатия бугристости большеберцовой кости», а международная классификация присвоила ему код по МКБ-10 – M92.5 «Юношеский остеохондроз большой и малой берцовых костей». Несмотря на это в медицинской практике это заболевание до сих пор чаще всего фигурирует как «Болезнь Осгуда-Шлаттера» или просто «Болезнь Шляттера».
Патогенез
Механизм возникновения и дальнейшего развития синдрома Осгуд-Шляттера напрямую связан с возрастом пациента и его физической активностью. Согласно статистическим данным в подавляющем большинстве случаев врачи диагностируют болезнь Шляттера у детей и подростков в возрастной категории от 10-ти до 18-ти лет, при этом занимающиеся спортом молодые люди страдают от нее в 5 раз чаще, чем их сверстники, ведущие пассивный образ жизни. Той же причиной более интенсивных физических нагрузок объясняется тот факт, что данная остеохондропатия в основном поражает мальчиков.
Как известно в формировании коленного сустава человека участвуют две крупные кости – бедренная (выше колена) и большеберцовая (ниже колена). В верхней части последней из них имеется особый участок (бугристость), к которому посредством сухожилия крепится четырехглавая бедренная мышца. Именно эта часть кости в детском и юношеском возрасте отвечает за ее рост и потому особо подвержена различным травмам и повреждениям. Во время активных физических нагрузок на коленный сустав в некоторых случаях приходится большая нагрузка и происходит перенапряжение четырехглавой мышцы, что приводит к растяжению или надрыву сухожилия и возникновению дефицита кровоснабжения в этой области. Вследствие такого травматического влияния и снижения питания района бугристости большеберцовой кости в ней развиваются постепенные некротические изменения, вплоть до отмирания отдельных частей ее ядра.

Кроме того любая травма коленного сустава или постоянное ударное воздействие на его костно-мышечную структуру (например, прыжки) может стать причиной трещин и микропереломов бугристости большеберцовой кости, которые растущий организм пытается быстро компенсировать нарастанием новой соединительной ткани. В результате этого у человека и появляется типичный для остеохондропатии Осгуд-Шляттера костный нарост (шишка), образующийся чуть ниже колена. В подобный патологический процесс обычно вовлечена одна нога, однако возможно и двустороннее поражение нижних конечностей.
Классификация
В ортопедической среде данную патологию принято классифицировать по степени ее тяжести и выраженности наблюдаемой внешней и внутренней симптоматики. Относительно этого выделяют три степени болезни Шляттера, а именно:
- начальная – визуальные проявления в форме шишкообразного нароста под коленом отсутствуют или минимальные, болевые ощущения в районе коленного сустава эпизодические, слабовыраженные и возникают в основном в момент физической нагрузки на ногу;
- нарастание симптоматики – появляется отечность мягких тканей вокруг пораженного колена, непосредственно под ним зрительно различимой становится шишка, болевой синдром проявляется в период нагрузок на ногу и в течение некоторого периода времени после них;
- хроническая – под коленом отчетливо видно шишкообразное образование, которое чаще всего окружено отеком, дискомфорт и боль в суставе носит устойчивый характер и отмечается даже в состоянии покоя.
Причины
Выделяют две основные связанные с физической активностью первопричины развития болезни Осгуда-Шлаттера у подростков и детей:
- непосредственные травмы тканей коленного сустава (подвывихи и вывихи, растяжения, ушибы, переломы);
- систематические микротравмы (внешние и внутренние) коленного сустава, которые возникают вследствие интенсивных занятий спортом или прочих видов деятельности, сопряженных с чрезмерными физическими нагрузками на нижние конечности.
Факторами наибольшего риска возникновения болезни Шляттера у подростков и детей считают:
- футбол, баскетбол, гандбол, хоккей, волейбол, большой теннис;
- легкую и тяжелую атлетику, акробатику, гимнастику;
- дзюдо, кикбоксинг, самбо;
- лыжный спорт, спортивный туризм, фигурное катание, велоспорт;
- балет, спортивные и бальные танцы.
Симптомы болезни Осгуд-Шлаттера
Выраженность негативных проявлений данной патологии у различных пациентов может отличаться в зависимости от характера полученных травм, степени физической активности и персональных особенностей организма.
Вначале развития заболевания больной начинает испытывать невнятные болевые ощущения в области колена, которые обычно появляются после или в процессе физических нагрузок на пораженную конечность. Как правило, подобная боль еще не ассоциируется с внутренним патологическим процессом и потому в этом периоде обращений к врачу достаточно мало.
С течением времени болевые симптомы начинают нарастать, локализуются в одном месте и могут проявляться не только при физической активности, но и в состоянии покоя. Вместе с тем вокруг пострадавшего колена появляются обусловленные отеками припухлости, а чуть ниже него возникает шишкообразный нарост. В этом периоде болезни пациенту (в особенности спортсмену) все сложнее становится выполнять обычные для него упражнения, а иногда и естественные движения ногой. Наибольшая интенсивность болевого синдрома отмечается в положении тела – стоя на коленях.

Фото «шишки» при болезни Осгуда-Шлаттера
Помимо этого, у больного могут возникать и другие симптомы негативного характера:
- напряженность ножных мышц (в основном бедренных);
- ограниченность подвижности коленного сустава;
- вспышки резкой «стреляющей» боли в области колена, зарождающиеся при его перенапряжении;
- утренние выраженные отеки в верхней или нижней части колена, образующиеся на следующий после физической активности день.
При самостоятельной пальпации пострадавшего колена ощущаются точки болезненности, а также сглаженность контуров большеберцовой кости. Фактура коленного сустава осязается как плотно-эластическая, а под отечными мягкими тканями прощупывается твердое шишкообразное образование. Общее самочувствие пациента, несмотря на сопровождающие его болевые ощущения и патологические процессы в колене, существенно не изменяется. Кожные покровы над пораженным суставом не краснеют, температурные показатели остаются в норме.
В большинстве клинических случаев данное заболевание протекает в размеренной хронической форме, однако иногда может наблюдаться его волнообразное течение с периодами внезапного обострения и относительного спокойствия. Без вмешательства врача и при продолжении физических нагрузок негативная симптоматика способна сохраняться на протяжении многих месяцев и усугубляться на фоне дальнейшего механического повреждения коленного сустава. Тем не менее, проявления болезни постепенно исчезают самостоятельно в течение 1-2-х лет, а ко времени окончания срока роста костной ткани (приблизительно к 17-19 годам) обычно самоустраняются. Перед тем как лечить Осгуд-Шляттера следует всесторонне и в индивидуальном порядке оценить необходимость проведения подобной терапии, так как в некоторых случаях она может быть нецелесообразной.
Анализы и диагностика
В целом заподозрить развитие болезни Шляттера врачу позволяет комплексность наличествующих у пациента клинических проявлений и типичная для данного заболевания локализация патологического процесса. Немаловажную роль в правильной диагностике также играет половая принадлежность и возраст пациента, поскольку взрослые люди, как правило, не подвергаются такого вида повреждениям. Даже благодаря простому визуальному осмотру и обычному сбору анамнеза в отношении предшествующих травм или перегрузок коленного сустава опытный ортопед-травматолог способен поставить верный диагноз, однако нелишним будет его подтверждение с помощью некоторых аппаратных методов диагностики.
Решающим фактором в вынесении однозначного диагноза болезнь Осгуда-Шлаттера у детей и подростков была и остается рентгенография, которую с целью повышения информативности течения патологии лучше всего проводить в динамике. Для исключения прочих ортопедических заболеваний подобное обследование пораженного коленного сустава необходимо осуществлять в двух проекциях, а именно в боковой и прямой.
В начальной фазе развития заболевания на рентгенологических снимках отмечается уплощение бугристости большеберцовой кости в ее мягкой части и подъем нижнего края просветления, отвечающего расположенной в передней доле коленного сустава жировой ткани. Последнее несоответствие норме вызвано увеличением размера поднадколенниковой сумки, происходящее вследствие ее асептического воспаления. Какие-либо видимые изменения в самом ядре окостенения на этом этапе болезни Шляттера чаще всего отсутствуют.

Рентгенография коленного сустава при болезни Осгуда-Шлаттера
При прогрессировании патологии рентгенологическая картина меняется в худшую сторону. На снимках наблюдается сдвиг ядра окостенения на 2-5 мм вверх и вперед по отношению к стандартному расположению бугристости или его фрагментация. В некоторых случаях может отмечаться неровность естественных контуров и нечеткость структуры ядра окостенения, а также признаки постепенного рассасывания его частей, однако чаще всего происходит его срастание с основным телом кости с формированием костного конгломерата в форме шиповидного выступа. Такая характерная для болезни Шлаттера «шишка» на поздних этапах заболевания особенно хорошо видна на боковой рентгенограмме и явно прощупывается при пальпации в районе бугристости.
В некоторых нетипичных случаях может понадобиться назначение МРТ, КТ и/или УЗИ проблемного колена и прилегающих тканей, позволяющие уточнить предполагаемый диагноз. Также возможно применение такой методики как денситометрия, которая предоставит исчерпывающие данные о структурном состоянии исследуемых костей. Другие методы лабораторной диагностики, включая ПЦР-исследования и анализы крови на ревматоидный фактор и С-реактивный белок, проводятся в целях исключения возможной инфекционной природы проблем с коленным суставом (в основном неспецифического и специфического артрита).
Дифференциальную диагностику синдрома Осгуда-Шлаттера в обязательном порядке следует проводить с любыми переломами в области коленного сустава, туберкулезом кости, тендинитом надколенника, остеомиелитом, инфрапателлярным бурситом, болезнью Синдинга-Ларсена-Иогансона и опухолевыми новообразованиями.
Лечение болезни Шляттера
В ходе естественного взросления организма и прекращения роста костей патологический процесс в коленном суставе самостоятельно сходит на нет и потому целесообразность лечения болезни Осгуда-Шлаттера у подростков и детей должно рассматриваться врачом в индивидуальном порядке, в особенности касательно медикаментозной терапии и хирургического вмешательства. В подавляющем большинстве случаев данный вид остеохондропатии поддается консервативному лечению в амбулаторных условиях с применением стандартных физиотерапевтических процедур и привлечением минимального количества лекарственных препаратов.
В первую очередь лечение болезни Шляттера коленного сустава у подростков и детей требует от самих пациентов и их родителей выполнения следующих обязательных условий:
- в полном объеме отказаться от предшествующих возникновению заболевания физических нагрузок на нижние конечности (спорт, танцы и пр.);
- обеспечить поврежденной ноге (или двум) щадящий режим, ограничивающий подвижность пораженного коленного сустава (меньше двигаться без острой на то необходимости);
- соблюдать все прочие предписания лечащего врача (ношение фиксирующего наколенника, применение компрессов, выдерживание диеты и пр.).
При легком течении заболевания лечение Осгуд-Шляттера может ограничиться лишь местными противовоспалительными и обезболивающими лечебными средствами (кремы, мази и пр.), а также физиотерапевтическими процедурами. В случае сильного болевого синдрома его купируют с помощью препаратов из группы НПВС. Более серьезные повреждения коленного сустава могут потребовать хирургического вмешательства (применяется крайне редко).
Синдром Осгуда Шляттера причины, симптомы, методы лечения и профилактики
Болезнь Осгуда-Шляттера или остеохондропатия бугристости большеберцовой кости – специфическое суставное заболевание, возникающее у подростков. Оно зависит от роста и возрастного развития ребенка. Чаще диагностируется у мальчиков в возрасте 10-18 лет, которые активно занимаются спортом. Патология приводит к нарушению формирования кости. Постепенно пораженное соединение провоцирует отмирание припухлого участка большой берцовой кости. При правильном лечении гарантировано полное выздоровление.
Симптомы болезни Осгуда-Шляттера
Заболевание характеризуется следующими симптомами:
- отек коленного сустава;
- боль в области большой берцовой кости;
- усиление болевого синдрома при движении;
- покраснение подколенной зоны;
- напряженность мышц и связок в поврежденном суставе;
- ограниченные движения в суставе;
- гипотрофия мышц, приводящая к повышенной подвижности коленного сустава.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Патология возникает вследствие таких причин:
- постоянные сильные нагрузки на колено;
- избыточная подвижность сочленения, вызванная мышечной слабостью;
- воспалительные болезни костей;
- инфекционные поражения колена;
- различные травмы коленного сустава.
- У девочек болезнь Осгуда-Шляттера может возникать в 10-12 лет. Это связано с ранним половым созреванием, приводящим к интенсивному росту.
Подростки-мальчики чаще занимаются спортом, поэтому у них происходят перегрузки нижних конечностей, приводящие к микроразрывам. Часто их беспокоит боль и отеки, нарушается кровообращение в пораженном месте. Постоянное воспаление вызывает кровоизлияния в околосуставных сумках. Со временем происходит износ хряща.
Диагностика
Для выявления болезни Осгуда-Шляттера врач проводит внешний осмотр пораженного участка и оценивает симптомы, перечисленные подростком. Затем он собирает сведения о перенесенных инфекционных патологиях, принимаемых медикаментах и травмах колена. Определить причину развития болезни поможет рентгенография колена. В более тяжелых случаях назначают ультрасонографию и компьютерную томографию. При подозрении на осложнения потребуется МРТ. Она помогает изучить состояние мягких тканей и костного мозга.
Для диагностики болезни Осгуда-Шляттера в сети клиник ЦМРТ применяют разные методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
После травмы записывайтесь на прием к травматологу, если болезнь Осгуда Шляттера спровоцирована другими причинами – к ортопеду. Врач назначит консервативное лечение, а в запущенных случаях порекомендует обратиться к хирургу.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Лечение болезни Осгуда-Шляттера
При острой боли врач назначает обезболивающие препараты на основе ибупрофена. Также могут потребоваться инъекции лидокаина. Эффективными процедурами для снятия неприятных симптомов считаются магнитотерапия и электрофорез. Людям пожилого возраста в случае рецидива проводят хирургическое иссечение новообразования. Оперативное вмешательство детям назначают от 14 лет при разрушении костных структур от подлежащего апофиза. Врач подбирает максимально эффективный и минимально травматичный вид операции.
Болевой синдром и отечность можно устранить с помощью ледяных компрессов. Если заболевание было выявлено после того, как образовалась подколенная шишка, то потребуется ежедневное ношение специального эластичного бинта. Во время терапии пациенту запрещено нагружать колено. Также в курс лечения включают противовоспалительные мази. Избавиться от боли в области коленного сочленения помогают анальгетики. Во время лечения подросток придерживается специальной диеты. В рационе должны преобладать продукты, содержащие кальций, железо и магний. Дополнительно следует давать больному поливитаминные препараты.
Когда удалось снять болевые ощущения, врач подбирает комплекс упражнений для укрепления сустава и снижения напряжения на связки. Лечебную гимнастику полезно дополнять массажем с использованием согревающих кремов. Разрешается накладывать согревающие компрессы для ускорения процесса выздоровления.
Хорошо зарекомендовала себя в борьбе с болезнью Осгуда-Шляттера физиотерапия. Она включает ударно-волновую терапию, парафинотерапию и аппликации лечебными грязями.
В комплексе с медикаментами и физиотерапевтическими процедурами могут быть назначены препараты кальция и антиагреганты. Курс лечения обычно длится от 3 до 6 месяцев. В этот период болевой синдром значительно ослабляется или полностью проходит. После терапии пациенту в течение нескольких месяцев следует ограничить нагрузки на ноги.
Для лечения болезни Осгуда-Шляттера в сети клиник ЦМРТ используют такие методы:
Болезнь Osgood-Slatter (Осгуд-Шляттера)
Это заболевание является одной из причин передних болей в коленном суставе у детей и подростков. Чаще встречается у мальчиков от 13 до 15 лет, крепкого сложения, занимающихся спортом.
Причина данной болезни неясна. Первооткрыватели связывали заболевание с первичной травмой и отрывом бугристости. Малахов Н.Б. считает, что болезнь Осгуд-Шляттера представляет собой симптомокомплекс с вовлечением в патологический процесс различных образований в зоне бугристости большеберцовой кости и коленного сустава с преобладанием одного из компонентов патологического процесса».
Компонентами патологического процесса могут быть:
- Апофизит (остеохондропатия) бугристости
- Тендинит связки надколенника
- Бурсит нижней поднадколенниковой сумки
- Отрыв бугристости
В России данное заболевание относится к группе остеохондропатий, за рубежом – к тракционному апофизиту или асептическому некрозу бугристости.
Жалобы пациента
Заболевание часто бывает двусторонним. Пациент жалуется на боль в области бугристости. Боли обычно имеют ноющий характер, чётко локализованы, усиливаются при нагрузке, при ходьбе по лестнице, при резком сгибании в суставе. Продолжительность болей от нескольких месяцев до года.
Клинический осмотр
При осмотре может быть лёгкая гиперемия, отёк, местное повышение температуры. Синовита нет. Боль резко усиливается при сопротивлении активному разгибанию в суставе.
Обращает на себя внимание значительное увеличение апофиза большеберцовой кости в размерах (в два и более раза). При двустороннем поражении клиника редко выражена одинаково остро с обеих сторон.
Диагностика болезни Осгуд-Шляттера
В начальный период никаких изменений на рентгенограммах нет. В последующем обнаруживаются неправильные очертания бугристости и её фрагментация на несколько секвестроподобных фрагментов. В завершение встречаются различные нарушения оссификации, которые могут выглядеть в виде костно-хрящевых разрастаний.
Основная трудность в рентгенологической диагностике заболевания в том, что сложно понять, идёт ли речь о норме или патологии. Чаще имеется наличие несоответствия выбухания бугристости и значительно меньшей её величиной на рентгенограммах.
В процессе развития заболевания происходит рассасывание одних участков кости, уплотнение и слияние других, с последующей их перестройкой и постепенным восстановлением нормальной костной архитектоники.
Ультразвуковое исследование является более информативным методом. При апофизите размер бугристости значительно увеличен, а эхоструктура неоднородна. Никаких изменений со стороны связки надколенника нет. При отрыве бугристости выявляется прерывистость и фрагментация в эхоструктуре бугристости. При тендините связки надколенника она увеличена в размерах, размер самой бугристости не изменен, эхоструктура связки неоднородная с гиперэхогенными включениями.
Классический эхопризнак при остеохондропатии бугристости – «вспучивание» замыкательной пластинки, расположенной по периметру ядер окостенения, и хоботообразного отростка.
Формы болезни Осгуд-Шляттера
Заболевание Осгуд-Шляттера может протекать в виде «чистой» остеохондропатии по типу:
- Тендинита связки надколенника
- Апофизита, в ряде случаев с отрывом фрагмента бугристости
При тендините связки – заметное утолщение связки с изменением структуры по данным УЗИ (снижение эхогенности).
При апофизите – значительно увеличивается переднезадний размер бугристости без существенных изменений эхоструктуры.
Так или иначе, постепенно происходит спонтанное восстановление структуры апофиза.
Лечение и реабилитация
Как правило, функция коленного сустава не страдает. В большинстве случаев боли самостоятельно прекращаются. В ряде случаев назначаются противовоспалительные препараты, упражнения для улучшения эластичности четырехглавой мышцы бедра и мышц задней группы бедра, крайне редко необходима кратковременная иммобилизация сустава.
При упорных болях, связанных с апофизитом бугристости, могут быть показаны множественные остеоперфорации, направленные на скорейшее закрытие апофизарной зоны.
При тендините связки надколенника показано местное введение стероидов и противопоказано применение таких физиотерапевтических процедур:
- Парафин
- Озокерит
- Электрофорез с кальцием и фосфором (ведёт «к поддержанию воспаления и, в дальнейшем, к оссификации мягкотканных структур»)
Показания к операции возникают при частых обострениях с формированием кистоподобного образования. Надо быть крайне осторожным при рекомендации оперативного лечения детям из-за возможности повреждения ростовой зоны с последующим развитием выраженной деформации (рекурвация) сустава.