Стимуляция овуляции: от показаний к назначению до стоимости процедуры
Давно в прошлом те времена, когда проблемы с овуляцией у женщины означали для семейной пары только одно — бесплодие. Медицина научилась успешно решать эту задачу, и во многих случаях лечение заканчивается зачатием и рождением здорового ребенка. При этом стимуляция овуляции проводится препаратами, индивидуально подобранными для каждой пациентки в соответствии с ее физиологическими особенностями. Мы расскажем, в каких случаях врач может назначить стимуляцию овуляции, что ей должно предшествовать, какова схема процедуры и ее эффективность.
Зачем нужна стимуляция овуляции
Стимуляцию овуляции назначают только при наличии прямых показаний к ней, так как если детородная система женщины в порядке, то она сама производит жизнеспособные яйцеклетки.
Овуляция у здоровой женщины детородного возраста — это процесс выхода полностью созревшей и готовой к оплодотворению яйцеклетки из фолликула. Выходу предшествует длительная подготовка. Раз в месяц несколько спящих в яичнике яйцеклеток под действием гормонов пробуждаются и начинают увеличиваться в размере. Примерно через десять дней из них выделяется доминантный фолликул, размер которого может достигать 18–20 мм. Когда яйцеклетка полностью созревает, оболочка фолликула разрывается. Яйцеклетка выходит в брюшную полость, а затем попадает в маточную трубу. Там в течение 24 часов она ожидает оплодотворения. Если оно по каким-то причинам не происходит, яйцеклетка погибает и весь процесс повторяется через месяц. Обычно в овуляции участвует одна яйцеклетка, но иногда их бывает две или три. В этом случае на свет появляется двойня. Если эмбрион самостоятельно делится на 2 части уже после оплодотворения (то есть изначально эти 2 части образовались из одной яйцеклетки и одного сперматозоида), то рождаются близнецы.

У некоторых женщин, готовых стать матерями и физически, и морально, беременность не наступает из-за того, что ее яичники не формируют зрелую яйцеклетку. В случае если зачатия не происходит в течение 6 циклов подряд, может быть назначена стимуляция овуляции. Она преследует единственную цель — помочь организму сформировать полноценную яйцеклетку, способную к оплодотворению, и подтолкнуть ее к выходу из фолликула. Суть метода заключается в направленном воздействии на яичники определенными лекарственными препаратами с целью усиления выделения гормонов, необходимых для овуляции.
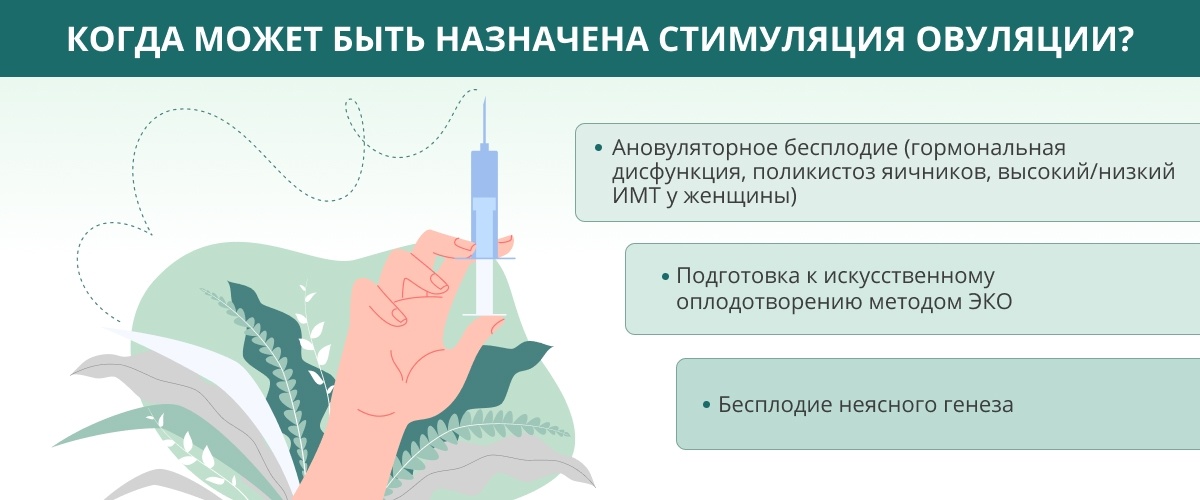
Стимуляцию овуляции для зачатия врач назначает только в том случае, если имеют место:
- Ановуляторное бесплодие:
- гормональная дисфункция, неизлечимая другим способом;
- поликистоз яичников;
- высокий или низкий индекс массы тела у женщины;
- Подготовка к искусственному оплодотворению методом ЭКО.
- Бесплодие неясного генеза.
Предварительные исследования
До начала процедуры стимуляции овуляции врач обязательно назначает целый ряд исследований, как лабораторных, так и инструментальных. Их целью является выявление возможных противопоказаний:
- нарушений гормонального фона;
- воспалительных процессов органов малого таза и яичников;
- нарушения проходимости маточных труб.
Относительным противопоказанием является возраст женщины более 40 лет, поскольку в этом случае возрастает опасность рождения больного ребенка.
Итак, инструментальные исследования включают:
- Осмотр терапевта на выявление общих заболеваний, при которых беременность противопоказана.
- ЭКГ.
- УЗИ малого таза и молочных желез.
- Исследование проходимости маточных (фаллопиевых) труб методом лапароскопии или рентгенографии с контрастным веществом.
- Фолликулометрию.
- Флюорографию.
Виды лабораторных исследований:
- Клинический анализ крови.
- Анализ крови на сифилис, ВИЧ, гепатиты В и С.
- Общий анализ мочи.
- ПЦР-исследование мазков из влагалища и цервикального канала.
- Исследование мазков из влагалища, цервикального канала и уретры на атипичные клетки и степень чистоты.
- Инфекционное обследование (на хламидиоз, уреаплазмоз и микоплазмоз, гонорею, трихомониаз и т. д.).
- Определение в крови уровня женских половых гормонов, гормонов щитовидной железы, пролактина и тестостерона (проводится неоднократно).
После полного обследования и получения врачебного заключения об отсутствии заболеваний, способных препятствовать зачатию или спровоцировать рождение больного ребенка, необходимо провести оценку овариального резерва женщины. С помощью этой процедуры определяется:
- шанс на получение в процессе стимуляции овуляции положительного результата;
- интенсивность стимуляции;
- оптимальная схема;
- максимально эффективные препараты и их индивидуальная доза.
Для проведения оценки овариального резерва женщина сдает кровь на анализ после приема гормональных препаратов. На основе полученных показателей делается вывод о перспективе проведения искусственной стимуляции овуляции.
Выбор схемы гиперовуляции
Стимуляция овуляции производится по одной из регламентированных схем, в которой подробно описаны метод, доза и длительность введения препарата. Схему врач подбирает с учетом:
- результата оценки овариального резерва;
- массы тела женщины;
- результатов предыдущих процедур стимуляции (при их наличии).
Все препараты, применяемые для стимуляции, являются гормональными, но отличаются друг от друга видом гормона, на основе которого они созданы, — фолликулостимулирующего или лютеинизирующего (необходимого для поддержки развития яйцеклетки). Всего существует четыре группы средств для стимуляции овуляции.
- Препараты на основе ЧМГ (человеческого менопаузального гонадотропина), содержащие фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормоны в одинаковой пропорции. К ним относится, например, «Менопур».
- Лекарства на основе ФСГ, чей принцип действия близок к естественному гормону, — «Гонал», «Пурегон».
- Препараты, в основе действия которых лежит угнетение эстрогена и повышения уровня ФСГ до необходимой нормы, — «Клостилбегит», «Кломид», «Кломифен».
- Гормональные средства, стимулирующие разрыв оболочки фолликула и своевременный выход яйцеклетки, — «Профаза», «Хорагон», «Прегнил», «Овитрель».
Обычно в схемах применяется комбинация препаратов.
Стимуляцию овуляции рекомендовано проводить не более 6 раз, поскольку она может привести к истощению яичников. Если в результате стимуляции желанная беременность не наступает, необходимо выбрать другие методы лечения.
Стимуляция овуляции при базовом ЭКО может проводиться по нескольким схемам, среди них:
- ультракороткий протокол — стимуляция проводится в течение 8–10 дней;
- короткий протокол — 10–12 дней;
- длинный протокол — 21–28 дней;
- супердлинный протокол — стимулирующие препараты применяют в течение нескольких месяцев, показан при запущенном эндометриозе.
Как проходит стимуляция овуляции
Стимуляция овуляции происходит под контролем врача, поскольку необходим постоянный мониторинг состояния яичников и контроль появления побочных эффектов.
Стимуляция овуляции по длинному протоколу проводится в несколько этапов:
- Блокада гипофиза антагонистами или агонистами. Назначается на 20–25 день цикла и проводится в течение 12–17 дней.
- Стимуляция яичников гонадотропными препаратами с 3–5 дня менструации в течение 12–17 дней.
- Стимулирующий укол после прекращения приема препарата.
- Поддержка желтого тела яичников «Утрожестаном» или другими препаратами прогестерона.
Короткий протокол совпадает с длительностью месячного цикла женщины. Он начинается на 2–5-й день от его начала и длится 17 дней. Существует две схемы стимуляции гонадотропинами: с антагонистами рилизинг-гормонов гипоталамуса (препараты «Оргалутран», «Цетротид») и агонистами («Бусерилин», «Золадекс» «Декапептил»). Протокол с антагонистами предпочтительнее, поскольку риск осложнений от стимуляции в этом случае минимален.
Внимание!
На протяжении всего процесса стимуляции овуляции обязателен УЗИ-мониторинг роста и развития фолликулов.
Поскольку препараты, используемые для стимуляции, являются гормональными, то у некоторых женщин во время процедуры могут наблюдаться неприятные симптомы:
- тянущая боль в яичниках и пояснице;
- потливость;
- «приливы» жара;
- бессонница;
- головная боль;
- вздутие живота;
- повышенная тревожность.
Тем не менее большинство женщин отмечают, что стимуляции овуляции не вызывает у них никаких неприятных ощущений.
Оценка эффективности процедуры
Эффективность стимуляции зависит от многих факторов. В их числе:
- причины отсутствия овуляции;
- возраст женщины;
- вид применяемого препарата;
- наличие других факторов в организме, способных вызвать бесплодие.
В целом, правильно назначенная и проведенная стимуляция овуляции в 75% случаев вызывает созревание и выход яйцеклетки. Тем не менее всего у 15% женщин желанная беременность наступает с первого раза. Для остальных требуется проведение двух или трех циклов.
Риски
Кроме уже упомянутого истощения яичников, стимуляция овуляции может вызвать целый спектр побочных заболеваний:
- кистозные образования на яичниках;
- гиперстимуляция яичников;
- набор лишнего веса;
- проблемы желудочно-кишечного тракта;
- нарушения работы центральной нервной системы;
- разрыв яичников;
- гормональные нарушения.
На заметку
Здоровье ребенка, зачатого с помощью стимуляции, ничем не отличается от здоровья ребенка, зачатого естественным путем.
Стоимость стимуляции овуляции
Стоимость процедуры складывается из нескольких составляющих:
- консультация специалиста;
- стоимость анализов и обследований;
- выбранная схема;
- стоимость препаратов (см. табл. 1).
Кроме того, на цену могут влиять такие факторы, как известность клиники, ее местонахождение и уровень сервиса.
Средние расценки на первый прием у специалиста-репродуктолога могут варьировать от 800 до 5000 рублей, повторное посещение обойдется в 500–2900 рублей.
Таблица 1. Стоимость препаратов для стимуляции овуляции.
| Название препарата | Цена, руб. |
|---|---|
| Оргалутран (0,25 мг) | 1276 |
| Хорагон (5000 МЕ) | 1100 |
| Пурегон (300 МЕ) | 1560 |
| Гонал (450 МЕ) | 7600 |
| Элонва (раствор 150 мкг) | 21 000 |
Таблица 2. Стоимость УЗИ.
Услуга
Цена руб.
УЗИ мониторинг роста фолликулов в программе ЭКО или внутриматочной инсемиминации (ЭКО или ВмИ)
УЗИ органов малого таза трансвагинальным доступом
Несмотря на то, что стимуляция овуляции — хорошо зарекомендовавший себя метод лечения бесплодия, следует помнить, что и он имеет свои границы применения, показания и противопоказания, побочные эффекты. Кроме того, даже если он не привел к долгожданному результату, важно знать: современная репродуктология этим методом не исчерпывается.
Выбор клиники для решения проблем бесплодия: основные критерии
«Правильный выбор клиники — первый шаг к решению проблем с зачатием, — говорит главный врач медицинского центра по лечению бесплодия «Эмбрион», кандидат медицинских наук, лауреат Премии Правительства РФ Кечиян Ким Нодарович. — Во-первых, убедитесь в том, что у медучреждения есть лицензия на осуществление медицинской деятельности. Вам обязаны предоставить все необходимые документы по требованию. А некоторые клиники, в частности «Эмбрион», размещают лицензии в открытом доступе на своих сайтах.
После того как вы удостоверились в законности меддеятельности, убедитесь еще и в том, что репутация клиники положительная. Конечно, важный критерий выбора — квалификация и опыт врачей. Мы по-настоящему гордимся нашей командой специалистов, некоторые из них уже более 30 лет помогают пациентам преодолеть бесплодие!
Выбирая клинику, обратите внимание на то, насколько широкий спектр услуг она предлагает. Возможность пройти все необходимые процедуры в одном медучреждении — это не только удобство, но и экономия времени и средств. На перечень услуг влияет в том числе и техническая оснащенность. Так что стоит узнать, насколько хорошо оборудована клиника. Центр «Эмбрион» для лечения бесплодия предлагает множество медуслуг, среди них: внутриматочное введение спермы мужа (партнера) или донора, проведение вспомогательного хетчинга, экстракорпоральное оплодотворение ооцитов, витрификация бластоцист, криоконсервация эмбрионов и гамет (ооцитов, сперматозоидов) и многие другие».
P. S. Медицинский центр по лечению бесплодия «Эмбрион» был открыт в 1992 году, за время работы центра родилось более 7500 детей.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-007343 от 9 января 2014 года выдана Департаментом здравоохранения города Москвы.
Немного эндокринной гинекологии

Давно хочу начать этот цикл статей по эндокринной гинекологии.
Правильнее было бы начать с параметров «нормального» менструального цикла. Эту информацию про себя должна знать каждая женщина.
Менструальный цикл (МЦ) – это цикл созревания и овуляции фолликула в яичнике с целью обеспечения зачатия, а при отсутствии беременности с исходом в менструальное кровотечение. МЦ очень ярко отражает гормональное, соматическое и психологическое здоровье женщины!
МЦ делится на 2 фазы: 1 (пролиферативная) и 2 (секреторная). Первая начинается от 1 дня менструального кровотечения и продолжается до овуляции, 2 начинается после овуляции и длится до начала менструального кровотечения следующего цикла. В норме нормальный менструальный цикл составляет 24-38 дней (то есть от первого дня кровотечения одного цикла до первого дня кровотечения следующего цикла). У 12% женщин МЦ длительностью 21-27 дней, ещё у 10 % – 32-38 дней. Всем девушкам я рекомендую вести календарь МЦ 28-дневный (так называемый лунный) цикл считается идеальным.
Менструальное кровотечение характеризуется такими параметрами как: длительность, наличие/отсутствие боли, обильность.
Длительность менструального кровотечения 2-7 дней. Причём чётко надо выделять: кровотечение и кровомазанье, кровомазанье не относится к менструальному кровотечению – это отдельный симптом и его, конечно, надо учитывать.
Кровомазанье – это такой тип кровянистого отделяемого, на который за 1 сутки (не учитывая условий гигиены) требуется не более 1 гигиенической прокладки, и длится оно не более 2 дней. Кровомазанье может быть в норме, но такое, чтобы в сумме с менструальным кровотечением они не составили более 8 дней!
Обильность кровотечения – в норме до 80 мл в сутки, но не более 250 мл за всё время одной менструации. Сгустки крови тоже могут быть при менструации, но их не должно быть более 1/4 времени всего менструального кровотечения.
Боль при менструации не должна длиться более 1 суток и нарушать привычный образ жизни.
Менархе – это начало первого менструального кровотечения в жизни девочки, оно не должно быть позже 16 лет, и не раньше 10,5 лет.
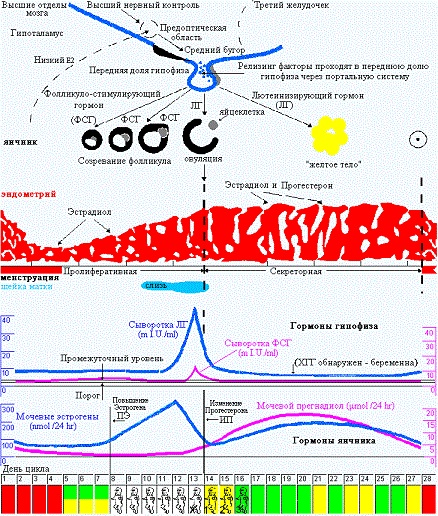
Теперь поговорим о тех гормональных изменениях, которые вызывают такую цикличность в организме. В начале, в истоке всего, стоит «цикличность работы репродуктивной системы», она «заложена» в головном мозге – гипоталамусе, из которого выходят пульсирующие импульсы стимулирующие выработку главных половых гормонов гипофиза: ФСГ (фолликулостимулирующего гормона), стимулирующего в яичнике синтез эстрогенов в 1 фазу МЦ и овуляцию и ЛГ (лютеинизирующего гормона), гормона, готовящего организм к беременности и сохраняющего беременность и стимулирующего выработку прогестерона во 2 фазу цикла. Если беременность не наступила – выработка в яичниках эстрогенов/прогестерона снижается и это является сигналом для гипоталамуса/ гипофиза к очередному циклу выработки ФСГ/ЛГ, и так «по кругу».
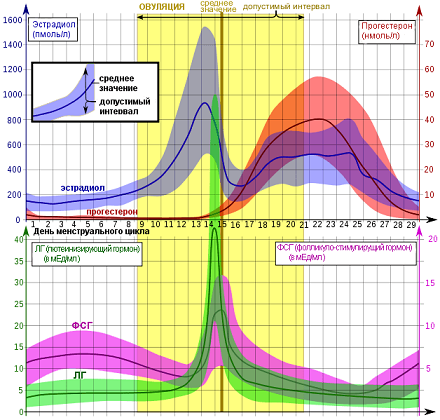
Это я очень примитивно описала эту связь головного мозга и яичников, конечно, она гораздо объёмнее и сложнее). На рисунке 1 (а) хорошо показаны колебания гормонов в одном цикле, выраженные в истинных единицах измерения. Нормы половых гормонов здесь не привожу, об этом отдельно, при описании нарушений. А на рисунке 1 (б) представлена “циклическая закономерность” репродуктивной системы.
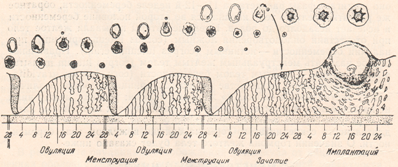
На рисунке 2 очень наглядно представлен рост фолликула, график базальной температуры и изменения эндометрия – внутреннего слоя матки в разные фазы цикла, красным – указана менструация, особенно мне нравится в этой схеме, что «детками» (8-16 день цикла) указаны дни возможного зачатия, указан «высший нервный контроль» МЦ и предоптическая область гипоталамуса, где расположено аркуатное ядро из которого исходят основные циклические импульсы к началу МЦ, указано на каком этапе ФСГ, а на каком ЛГ (главные «головные» половые гормоны) распределяют «роли» в регуляции роста фолликула, показаны пики гормонов как стимул к овуляции, указано влияние эстрогенов и прогестерона на эндометрий.
Теперь об ощущениях, которые могут сопровождать женщину в течение МЦ.
Женщины с пластичной психикой действительно чувствую перепады уровня половых гормонов в течение цикла на эмоциональном уровне. Я уже не говорю о физиологических проявлениях.
Во время менструации, как правило, (если цикл будет овуляторный) идёт повышение настроения и «прилив сил», если цикл будет неовуляторным, то к последнему дню кровотечения и на следующий день может отмечаться снижение настроения, так как при отсутствии доминантного фолликула несколько «падает» уровень эстрогенов в крови.
Далее, по окончанию менструации, настроение становится ровным примерно до 20 дня цикла (при 28 дневном МЦ), яркий пик «прилива сексуальности, сексуального желания, эмоционального подъёма» может быть в «основные» 3-4 дня овуляции, это 13-16 день цикла. 2 фаза цикла, после овуляции, в «здоровом цикле» эмоциональными всплесками не сопровождается.
А вот при формировании НЭС (нейроэндокринного синдрома) по типу ПМС (предменстурального синдрома), который не является нормой для организма, у женщины за 7 дней до цикла настроение может быть очень эмоциональным. Зависит это от характерологических особенностей конкретной женщины, кто-то грустит, кто-то слезлив, кто-то агрессивен. Реже эмоциональный фон остаётся ровным, а за сутки до начала менструального кровотечения – пониженное настроение может достигать максимума и «женщина не ведает что творит», потом и сама не может объяснить, почему, например, «плакала весь день» (а связано это с особенно! низкими уровнями половых гормонов перед менструацией).
Может быть изображение на рисунке 3 слегка грубовато, но оно ярко отражает состояние женщины в течение МЦ (1 фигура – менструация, 2 – перед овуляцией, 3 – в овуляцию, 4 – после овуляции, перед очередной менструацией, но, видимо всё же, по типу ПМС).
Всё немного проще с физиологией: 1 фаза цикла до овуляции, как правило, ничем не проявляется, женщина хорошо выглядит, нарастающий пик эстрогенов улучшает состояние волос, кожи и т.д. Овуляция может сопровождаться, в норме, тянущими ощущениями внизу живота, иногда по типу спазма, нарастает выделение влагалищной слизи. Во 2 фазе – отёки, боли в груди, угри – этот как правило проявления при нарушениях в организме по типу ПМС, при нормальном цикле – особенных ощущений у женщины во 2 фазу цикла нет.
В следующих статьях на эту тему я напишу о разных видах нарушений менструального цикла с позиции эндокринологии, о контрацепции и не только.
Методы определения овуляции
ФОЛЛИКУЛОМЕТРИЯ. ОПРЕДЕЛЕНИЕ БАЗАЛЬНОЙ ТЕМПЕРАТУРЫ. ТЕСТ НА ОВУЛЯЦИЮ.

Овуляция – разрыв созревшего фолликула яичника и выход из него яйцеклетки, является самым благоприятным моментом для зачатия. Женщина может научиться вычислять день менструального цикла, когда она происходит.
Содержание статьи
Регуляция менструального цикла. Ановуляция
Принято считать, что в норме овуляция происходит ежемесячно, в середине менструального цикла. Однако, это не так. На самом деле, у здоровых женщин в течении года, как правило в начале весны или осени, могут наблюдаться ановуляторные менструальные циклы (без овуляции). Подробно о менструальном цикле и овуляции в следующем видео.
Ановуляция – отсутствие овуляции. У большинства женщин никак не отражается на менструальном цикле, но может привести к задержке очередной менструации. Это побуждает женщину сделать тест на беременность и отрицательный результат вызывает у неё замешательство. Менструальный цикл в течении которого овуляции не было, называется ановуляторным.
В случае сезонного характера ановуляции, задержка не превышает 28-30 дней, и кода в следующем месяце овуляция происходит, менструация наступает в обычные числа. Такие сезонные задержки менструации не следует считать патологией.
Напротив, хроническая или постоянная ановуляция, приводит к нарушению функции репродуктивной системы и способствует развитию заболеваний половых органов.
Определение овуляции требуется для диагностики различной гинекологической патологии, в частности бесплодия. В большинстве случаев, она случается в середине менструального цикла, поочерёдно, то в правом, то в левом яичнике. В эти дни, многие женщины ощущают слабые тянущие боли внизу живота, больше справа или слева.
Методы определения овуляции
Составление графика базальной температуры тела
Одним из самых старых используемых гинекологами методов определения овуляции является метод составления кривой базальной температуры тела. Достоинством метода является высокая информативность, а недостатками продолжительность и трудоёмкость. Подробно о методе написано в этой статье.
Ультразвуковые методы мониторинга овуляции
С появлением ультразвукового исследования, открылись новые возможности для оценки состояния внутренних половых органов. Трансвагинальное УЗИ является рутинной процедурой и широко используется в гинекологической практике. Метод является высокоточным поскольку факт овуляции оценивается визуально на основании совокупности признаков.
Фолликулометрия
Фолликулометрия – метод ультразвуковой диагностики активности яичников в течении менструального цикла. Состоит из нескольких трансвагиинальных УЗИ, первое из которых проводится на 5-7 день менструального цикла (исключают патологию эндометрия и фиксируют состояние яичников в начале фазы пролиферации). Второе исследование проводится в середине цикла (время ожидаемой овуляции), а третье в середине второй фазы менструального цикла (фаза секреции). Наличие овуляции определяется по исчезновению доминантного фолликула в яичнике и наличию жидкости в позадиматочном пространстве.
Определение биофизического профиля матки
Для прогноза вероятности наступления беременности требуется оценить состояния не только яичников, а так же состояние кровотока в матке и состояние эндометрия. Биофизический профиль матки (БПМ) – метод ультразвуковой оценки “готовности” матки к зачатию, проводится в середине второй фазы менструального цикла. Оцениваются кровоток маточных артерий и эндометрий. Фолликулометрия в сочетании с БПМ, позволяют с высокой точностью прогнозировать вероятность зачатия.
Данные методики трудоёмки, однако очень информативны. Фолликулометрия и БПМ используются на первых этапах диагностики причин и лечения бесплодия. В дальнейшем, когда установлено, что менструальный цикл у женщины овуляторный, ей рекомендуют определять овуляцию самостоятельно, с помощью теста на овуляцию, и иметь половую связь в дни благоприятные для зачатия.
Тест на овуляцию
Для начала нужно вычислить день менструального цикла ожидаемой овуляции. Это несколько дней в середине цикла, середина плюс минус 2-3 дня назад и вперёд. Например, при 30 дневном цикле серединой будет 15 день от начала менструации. Следовательно, овуляция должна произойти с 13 по 17 день, значит тест на овуляцию нужно проводить на 13, 14, 15, 16 и 17 дни менструального цикла.
В отличие от теста на беременность, тест на овуляцию проводится ежедневно в течении этих 5 дней. Метод основан на определении концентрации лютеинизирующего гормона (ЛГ) в моче, секреция которого повышается за 24 часа перед овуляцией.

Рис. 1.
В аптечной сети есть как простые наборы из 5-7 тест-полосок, так и более сложные, электронные устройства. Принципиально они ничем не отличаются.
Инструкция по проведению теста на овуляцию
- а) Если у вас постоянный менструальный цикл, то день начала проведения теста рассчитывается по формуле (X – 17), где Х – продолжительность вашего менструального цикла. Например, м.ц. 28 дней, первый день менструации 08.03.2013, день начала тестирования (28-17=11) 18.03.2013.
Так как положительный тест указывает не на саму овуляцию, а на повышение уровня ЛГ за сутки перед овуляцией, то благоприятным временем для зачатия будут следующие два дня после положительного теста. Удачного зачатия!
Лучшее время для косметических процедур
Кожа – это гормонозависимый орган тела человека. Существует множество гормонов, влияющих на кожу. А это означает, что эффективное решение любой косметической проблемы невозможно без учета этого взаимодействия. Таким образом, прежде чем записаться на прием к косметологу, учтите свой менструальный цикл и составьте календарь косметических процедур.
- Менструация (4 — 5 дней) и ранняя фолликулярная фаза (3 — 4 дня после менструации).
- Фолликулярная фаза (10 — 16 дней).
- Овуляторная фаза (приблизительно 36 часов).
- Лютеиновая фаза (8 — 10 дней).
- Предменструальный период.
Каждая фаза характеризуется особенным «поведением» гормонов, влияющих на кожу. Это важно учитывать при выборе определенной эстетической процедуры.
Косметологи рекомендуют обязательно учитывать фазу вашего менструального цикла при записи на косметические процедуры. Но для начала давайте разберемся с гормонами, влияющими на кожу.
Гормоны красоты
Эстрогены (эстрадиол, эстрон)
Один из самых известных женских гормонов – эстроген, который вырабатывается в яичниках, он способствует ускорению процесса обновления клеток всего. Эстрогены поддерживают уровень содержания гиалуроновой кислоты и коллагенов I и III типов, уменьшают выработку кожного сала и улучшают микроциркуляцию.
Недостаток этого гормона может вызвать усиленный рост волос в нежелательных местах: на лице, на ногах, руках. В случае недостатка этого гормона женщина быстрее стареет: кожа более склонна к появлению морщин и увяданию, волосы становятся тусклыми и безжизненными и т.д.

Гестагены (прогестерон)
Прогестерон – это один из гормонов, влияющих на кожу. У здоровой женщины он вырабатывается яичниками и в небольшом количестве корой надпочечников. Прогестерон – антидепрессант, гормон покоя, улучшает сон, уменьшает риск гематом при выполнении инъекционных процедур.
Андрогены (тестостерон, дегидротестостерон)
Тестостерон у женщин вырабатывается в надпочечниках. Этот гормон влияет на кожу, определяя ее пигментацию. Андрогены усиливают выделение себума, играют существенную роль при акне, алопеции, гирсутизме.
Соматотропин
Соматотропин – гормон молодости, роста и красоты. Высокий уровень соматропина в организме позволяет сохранить молодость тканей и до глубокой старости обеспечивает ясность ума.
Лучшее время для посещения косметолога
А теперь давайте разберемся в фазах менструального цикла и советах косметологов – как составить календарь косметических процедур и определить, какие из них и в какой период цикла лучше проводить.
1. Менструация.
В этот период общий уровень гормонов невысок, кожа может активно реагировать на раздражающие факторы. Как правило, в этот период появляются различные воспаления на коже. Наверняка, вы замечали это. Также в этот период сосуды становятся более ломкими, повышаются болезненные ощущения. Поэтому в эту фазу косметологи не рекомендуют проводить инъекционные методики, так как риск проявления синяков после процедур значительно повышается.
2. Фолликулярная фаза.
В этот период в коже проходят активные процессы регенерации. С точки зрения календаря косметических процедур – это очень благоприятная фаза. В этот период врачи рекомендуют проходить любые виды процедур, даже самые травматичные.
К сожалению, длительность этой фазы у всех индивидуальная, нужно хорошо знать свой организм. Зато фолликулярную фазу легко вычислить, исходя из практически постоянной длительности фазы овуляции и лютеиновой фазы.

3. Овуляторная фаза.
Данный период в календаре косметических процедур можно отметить как самый лучший для заботы о своей красоте. Однако эта фаза очень короткая – она длится всего 2 дня (36 часов). Максимальный эффект достигается от anti-age процедур, а также всех видов чисток, пилингов, инъекций. В этот период уменьшаются болезненные ощущения, поэтому вы не только более спокойно перенесете болезненные процедуры, но и добьетесь максимального эффекта от них.
4. Лютеиновая фаза (фаза желтого тела).
Из-за низкого уровня эстрогенов усиливаются эффекты андрогенов, кожа становится более жирной. Косметологи рекомендую тем, кто страдает акне, проводить именно в этот период пилинги, чистки и маски, регулирующие салоотделение. Также в эту фазу благоприятно проводить инъекционные и аппаратные методики.
5. Предменструальный период.
За несколько дней до менструации гормоны, влияющие на кожу, делают ее максимально чувствительной ко всем видам косметического вмешательства. Поэтому в эту фазу врачи не рекомендуют проводить никаких процедур. Возможны только увлажняющие уходы. Конечно, зачастую мы не можем позволить себе назначить процедуры в другую фазу. Но чтобы получить максимальный эффект любых вмешательства, лучше придерживаться календаря косметических процедур.
Как видите, каждая фаза характеризуется своим «поведением» кожи, и для каждого периода существуют свои рекомендации процедур. Но лучшими фазами считаются фолликулярная и овуляторная фазы. Помните об этом, записываясь на прием к косметологу.
Менструальный цикл и овуляция

Если ваши месячные проходят болезненно, нет никаких причин страдать молча. Обратившись в нашу клинику, женщины с дисменореей, нерегулярными или болезненными менструациями смогут получить квалифицированную помощь специалиста и доступ к целому ряду вариантов лечения.
В случае проблем с овуляцией, доктор производит оценку состояния пациентки для выявления причины бесплодия. Он назначит соответствующее лечение, которое поможет семье зачать ребенка. Женское бесплодие может быть вызвано различными факторами, в том числе дисфункцией яичников.
Менструальный цикл — это ряд ежемесячных изменений, проходящих в женском организме в рамках подготовки к возможной беременности. Каждый месяц один из яичников формирует фолликул, из которого выходит яйцеклетка – этот процесс называется овуляцией. В то же время, циклические гормональные изменения готовят матку к возможной беременности. Если произошла овуляция, но яйцеклетка не оплодотворена, слизистая оболочка матки отторгается и наступает менструация.
Что является нормой?
Менструальный цикл считается с первого дня начала одной менструации до первого дня следующей. Он индивидуален для каждой женщины. Менструации в норме могут происходить в промежутке от 21 до 35 дней и длиться от двух до семи дней. В течение первых нескольких лет после начала менструации длинные циклы являются нормой. Тем не менее, менструальный цикл, как правило, сокращается и становится более регулярным в течение 1 года от начала месячных.
Ваш менструальный цикл считается регулярным, если промежутки между месячными — примерно одной длины каждый месяц или отличаются на 1-2 дня. В норме месячные должны быть безболезненными ,необильными и завершиться в течение 3-5 дней.
Имейте в виду, что использование определенных типов контрацепции, таких как противозачаточные таблетки непрерывного цикла, меняет менструальный цикл. Поговорите с вашим врачом о том, чего ожидать во время приема препарата, а также как это может повлиять на возможность зачатия в будущем. Это важный аспект, который следует учитывать при планировании беременности и ведении беременности.
Как я могу отслеживать свой менструальный цикл?
Чтобы выяснить, что нормально для вас, начните вести учет вашего менструального цикла в календаре или с помощью мобильного приложения. Начните с отслеживания даты начала в каждом месяце в течение нескольких месяцев подряд, чтобы определить регулярность менструаций.
- Если у вас есть беспокойство по поводу месячных, ежемесячно обращайте внимание на следующие факторы:
- Дата окончания. Как долго обычно длятся месячные? Они длиннее или короче, чем обычно?
- Интенсивность менструаций. Запишите интенсивность менструаций. Не кажется ли она легче или тяжелее, чем обычно? Как часто вы нуждаетесь в новых средствах персональной гигиены?
- Аномальные кровотечения. Вы наблюдали кровотечение между месячными?
- Боли. Опишите любую боль, связанную с месячными. Усугубляется ли боль со временем?
- Другие изменения. Почувствовали ли вы изменения в настроении или поведении?
Что является причиной нарушения менструального цикла?
Нарушения менструального цикла могут быть вызваны рядом причин, в том числе:
Беременность или кормление грудью. Задержка или пропущенный цикл может быть ранним признаком беременности. Кроме того, зачастую грудное вскармливание до определенного срока блокирует возобновление менструации после беременности.
Пищевые расстройства, сильная потеря веса или чрезмерные тренировки. Расстройства приема пищи – такие как нервная анорексия, резкая потеря веса и сильное увеличение физической активности могут привести к нарушению менструации.
Синдром поликистозных яичников (СПКЯ). Это распространенное гормональное расстройство может вызвать образование небольших кист на яичниках и служит причиной нерегулярных месячных.
Преждевременное истощение функции яичников. Преждевременное истощение функции яичников относится к потере нормальной функции яичников возрасте до 40 лет. Женщины, у которых наблюдается преждевременное угасание функции яичников (также известное как первичная недостаточность яичников) имеют нерегулярные или редкие менструальные циклы в течение многих лет.
Воспалительные заболевания тазовых органов. Эти инфекции половых органов также вызвают нерегулярные менструальные кровотечения.
Миома матки. Миома матки — доброкачественное новообразование матки, которое может вызвать обильные менструации и кровотечение между циклами.
Что я могу сделать, чтобы предотвратить нарушения менструального цикла?
Для некоторых женщин использование назначенных врачом противозачаточных таблеток помогает в регулировании менструального цикла. Однако некоторые нарушения менструального цикла невозможно решить только медикаментозными средствами.
Регулярные осмотры – лучшая гарантия того, что проблемы, касающиеся женского здоровья, будут диагностированы в кратчайшие сроки.
Кроме того, обратитесь к врачу, если:
- Ваши месячные внезапно прекратились более чем на 90 дней, и вы не беременны
- Ваши месячные становятся нерегулярными
- Кровотечение продолжается более семи дней
- Кровотечение изменилось в сторону обильного, вынуждая чаще менять средства личной гигиены.
- Ваши месячные наступают менее чем через 21 день или более чем через 35 дней
- Вы наблюдаете кровотечение между месячными
- Вы испытываете сильные боли во время менструации
- Вас лихорадит и тошнит после использования тампонов
Помните: контроль вашего менструального цикла помогает вам узнать, что для вас нормально, а что нет. Если у вас есть вопросы или сомнения по поводу вашего менструального цикла, проконсультируйтесь со своим врачом.
Менструальный цикл и зачатие
Менструальный цикл, от латинского «menstrualis», что означает месячные или ежемесячные изменения. Это они виновны в нестабильности женского настроения и эмоциональных всплесках. Женщина меняется с каждым днем цикла, а его фазы нужно знать, чтобы правильно рассчитать самые подходящие для зачатия периоды. Все процессы менструального цикла направлены на благоприятное созревание, а затем оплодотворение яйцеклетки. Продолжительность менструального цикла здоровой женщины постоянная. Бывают отклонения, но не больше трех дней. Средняя продолжительность – 28 дней. Границы в норме колеблются от 23 до 35 дней. В зависимости от процессов, происходящих в организме, менструальный цикл делится на четыре стадии.

Какие бывают фазы менструального цикла?
Первая фаза проходит под влиянием эндокринного гормона (то есть естественного, вырабатываемого в организме), который стимулирует образование и развитие яйцеклетки. Этот гормон так и называется – фолликулостимулирующий (ФСГ), а вырабатывается он гипофизом. Под влиянием ФСН образуются фолликулы. Их оболочка производит эстрогены (половые гормоны). Под патронатом ФСГ фолликулы увеличиваются, но оптимальных размеров достигает только один (доминантный). Он вырастает до 3 см в диаметре.
Вторая фаза – овуляторная. Под действием лютеинизирующего гормона оболочка доминантного фолликула разрывается и яйцеклетка выходит прямо в малый таз. Это и есть овуляция. В это время могут ощущаться боли в животе: от тянущих до интенсивных. Затем яйцеклетка заходит в маточную трубу и продвигается в полость матки. Если на ее пути встречается сперматозоид, то происходит оплодотворение.
Третья фаза обусловлена влиянием на организм прогестерона – гормона, назначение которого сохранять беременность. Этот гормон вырабатывается фолликулом, из которого вышла яйцеклетка. В фолликуле формируется так называемое желтое тело, которое активно производит прогестерон в течение нескольких суток. Под действием этого гормона увеличивается аппетит, появляется сонливость и повышается температура. Если же яйцеклетка не оплодотворилась, то желтое тело постепенно прекращает секрецию прогестерона. В итоге желтое тело перерождается и выработка прогестерона останавливается. Затем начинается менструация.
Четвертая фаза – менструация. Это самый неприятный, а подчас болезненный для женщины период. Кровотечение длится от трех до шести суток, и связано с отторжением внутренней оболочки матки (эндометрия). И хотя это последняя стадия цикла, принято считать первым днем менструального цикла первый день кровотечения, так как именно этот день проще всего определить.
Как считать конец, начало и середину менструального цикла?
Правильно высчитывать менструальный цикл нужно уметь каждой девушке. Во-первых, нерегулярный цикл указывает на заболевание детородной системы. Во-вторых, девушка может без труда использовать данные для определения подходящих и неблагоприятных для зачатия периодов, и физиологическим способом контролировать наступление беременности.
- Начало менструального цикла – день отсчета нового цикла, самый первый день менструации.
- Продолжительность цикла месячных – количество дней от первого дня менструации до дня, после которого наступает следующая.
- Середина менструального цикла (приблизительно 14 суток) – день овуляции и несколько дней до и после нее.
- Конец менструального цикла – последний день перед началом новой менструации. Если яйцеклетка не оплодотворена, то начинаются процессы отторжения эндотелия и наступление следующей менструации.
Овуляция и предменструальный период имеют отчетливые признаки, они связаны с резким изменение уровня женских гормонов (эстрогенов и прогестерона).
Признаки овуляции:
- Появление слизистых, прозрачных выделений из влагалища.
- Повышение влечения к сексуальному партнеру.
- Повышение базальной температуры.
Это следствие повышения в крови гормона прогестерона, который вырабатывается после выхода яйцеклетки из яичника.
Примерно за неделю до начала следующего менструального цикла у многих женщин развивается предменструальный синдром. О приближающей менструации подскажут следующие признаки:
- увеличение молочной железы;
- эмоциональная нестабильность, плаксивость, приступы раздражительности;
- отеки конечностей;
- головные боли и приступы мигрени.
Как считать неблагоприятные для беременности дни?
Известно, что для успешного оплодотворения необходимо присутствие в половых органах женщины жизнеспособного сперматозоида и вышедшей из яичника яйцеклетки. Поэтому благоприятные для беременности дни – это несколько дней до и после овуляции.
Если отсутствуют мужские половые клетки, то зачатие не происходит и яйцеклетка умирает на третий день своего существования, и близость между партнерами после этого события не приведет к беременности. В то же время сперматозоиды могут находиться в половых органах женщины в течение нескольких дней. Поэтому половой акт за несколько дней до овуляции может привести к беременности.
Но знание сроков овуляции позволяет определить только наиболее благоприятные дни для зачатия. А остальные дни считаются относительно неблагоприятными, но не гарантируют ненаступления беременности. 70 % пар, которые придерживаются физиологического способа контрацепции, сталкиваются с беременностью, так как овуляция может произойти в любой день цикла. Известны случаи наступления овуляции даже на седьмые сутки менструального цикла. Есть данные и о беременности, которая наступила, потому что сперматозоиды «дожидались» яйцеклетку около 10 дней. Придерживаясь физиологического способа контрацепции, супруги должны быть готовыми родить малыша.
Узнав день овуляции, возможно рассчитать подходящий для зачатия день. Как узнать день овуляции?
Определение дня овуляции методом мониторинга базальной температуры
Метод несложный: желтое тело после овуляции вырабатывает прогестерон, гормон, повышающий базальную температуру тела. Измеряется она после ночного, не менее 6-и часового сна. Как измерять: утром не вставая с постели, поместить термометр во рту, влагалище или в анусе. Термометр следует держать не менее 3–5 минут. Начинают измерять температуру после менструации. Повышение более 37 градусов обозначает день овуляции. До этого момента температура небольшая – 36.3–36.6 градусов Цельсия. Метод поможет дать оценку менструальному циклу и покажет дату овуляции. Могут быть безовуляторные менструальные циклы, они встречаются в жизни каждой здоровой женщины. В таком случае исследования продолжают еще на несколько менструальных циклов. Сбои происходят вследствие болезней, переутомления и стрессовых ситуаций. Поэтому 100 % гарантировать точную дату овуляции этот метод не может.
Ультразвуковой способ вычисления овуляции
Трансвагинальное ультразвуковое исследование точно определяет все фазы созревания фолликулов. Овуляцию определяют в процессе мониторинга менструального цикла. Нужно провести серию УЗИ:
- Первое – делают на 5–7 день менструального цикла (первый день после окончания месячных). В ходе исследования определяют исходное состояние внутренних половых органов женщины. При отсутствии патологии (кист, полипов) назначают дальнейшее исследование.
- Второе – на 10–12 день, в это время должен увеличиваться доминантный фоликул.
- Третье и последующие – определяются индивидуально. Будет определяться развитие нормального фолликула, его разрыв и наступление овуляции.
Параллельно врач наблюдает за изменениями внутренней оболочки матки. Если овуляция не наступают, определяют, в каком месте произошел сбой. Это поможет определить причину в случае женского бесплодия.
Определение овуляции с помощью теста на овуляцию
Полоски с нанесенными реактивами продаются в каждой аптеке, поэтому не сложно самостоятельно определить день овуляции. Принцип действия: изменение цвета полоски при наличии определенной концентрации лютеинизирующего гормона (ЛГ) мочи. Нужно только внимательно прочитать инструкции и следовать ей.
Сочетание методов высчитывания овуляции повысит точность исследования. Оптимально провести наблюдение за днем выхода яйцеклетки в трех циклах. В первом – получают информацию о наличии овуляции, последующие нужны для уточнения дня возможного зачатия.
Метод считается надежным для женщин, которые ведут размеренный образ жизни, упорядоченную половую жизнь и имеют стабильный менструальный цикл.
Как определить лучшее для зачатия время?
Для этого женщине стоит любым способом определить, на какой день цикла у нее наблюдается овуляция и составить индивидуальный календарь дней неблагоприятных или подходящих для зачатия.
Половые акты, которые случаются на третий день овуляции, не могут быть подходящими для зачатия, так как яйцеклетка живет только 2–3 дня, а сперматозоидам, чтобы достигнуть яйцеклетки нужно несколько часов.
Максимально благоприятными считаются дни для зачатия – день овуляции и 3–4 дня до ее наступления. Поэтому для планирования беременности наиболее подходящих всего 5–6 дней менструального цикла, а если беременность не желанна, то применить дополнительные методы контрацепции следует на протяжении 10–13 дней.
Если же овуляция наступает нормально, но забеременеть не удается в течение года, нужно обратиться к специалистам.






