Флебит (тромбофлебит)
Флебит – воспаление стенки вены. Его, также, называют тромбофлебитом, т.к. воспаление стенки вены всегда сопровождается формированием тромба в ее просвете. В данной статье мы рассмотрим тромбофлебит поверхностных вен. Именно флебит поверхностных вен чаще всего называют тромбофлебитом. При тромбозе глубоких вен воспаление стенки менее выражено, что получило отражение и в его названии – флеботромбоз.
Причины
Для возникновения тромбофлебита нужно присутствие одного или нескольких факторов из трех (т.н. триада Вирхова):
- Повреждение стенки вены (может быть как механическим, вследствие травмы, так и химическим – ожог при введении концентрированных препаратов, наркотических веществ)
- Нарушение реологических свойств крови (повышение свертываемости, вязкости и т.п.). Это бывает при обезвоживании, некоторых заболеваниях, гормональных, генетических нарушениях.
- Замедление кровотока в вене (при сдавлении вены, ограничении движений (например, при ношении гипсовой повязки)).
Под действием одного или нескольких факторов происходит образование тромба в просвете сосуда и воспаление его стенки. Пример: при серьезной травме ноги присутствуют все три фактора – механическое повреждение (надрывы стенки вены вследствие удара), повышение свертываемости (вследствие кровопотери), замедление кровотока (отек тканей, наложение гипса).
Обычно при тромбофлебите поверхностных вен поражается одна вена, воспаление также может распространяться и на ее притоки. Известен мигрирующий тромбофлебит – при нем происходит последовательное воспаление нескольких вен на разных участках конечностей. Такой тромбофлебит требует дополнительной диагностики для исключения онкологических процессов или генетических нарушений свертываемости.
Симптомы, диагностика
Диагностировать тромбофлебит поверхностных вен обычно не составляет труда. Пациенты жалуются на боль, болезненное уплотнение в виде «тяжа» в проекции подкожной вены. Кожа над уплотнением нередко гиперемирована (покраснение). Может иметь место небольшое повышение температуры тела. Чаще всего воспаляются варикозно измененные вены. Нередки случаи флебита после внутривенных инъекций. Возможно возникновение тромбофлебита и без видимой причины. В этом случае (а особенно при рецидивирующих, мигрирующих тромбофлебитах) нужен генетический анализ на тромбофилии и исключение онкологических процессов.
Из дополнительных методов исследования наибольшее значение имеет ультразвуковое исследование (дуплексное ангиосканирование). В сомнительных случаях оно позволяет безошибочно поставить диагноз, а также вывить осложнения (переход флебита на глубокие вены и др.).
Лабораторные методы имеют небольшое диагностическое значение – возможно небольшое повышение лейкоцитов и СОЭ в общем анализе крови. В коагулограмме (анализ на свертываемость) изменений обычно нет. Лабораторная диагностика приобретает значение при рецидивирующих и мигрирующих тромбофлебитах – в этом случае можно выявить нарушения коагулограммы, а также изменения в генетическом анализе.
Сам по себе тромбофлебит поверхностных вен не опасен – при нем никогда не происходит тромбоэмболии (отрыва и миграции тромба в легочную артерию). Опасны только восходящие тромбофлебиты стволов малой и большой подкожных вен. В этом случае флебит может распространяться вверх по вене, и, при достижении места впадения поверхностных вен в глубокие, переходить на них, что уже может быть чревато тромбоэмболией.
Лечение флебита
Лечением тромбофлебита должен заниматься врач (хирург или флеболог). Наряду с лечением врач должен осуществлять наблюдение за пациентом, чтобы в случае угрозы распространения флебита на глубокие вены вовремя госпитализировать пациента в стационар.
Пациенту рекомендуют покой, хотя постельный режим соблюдать не нужно.
Для лечения неосложненного тромбофлебита применяют несколько групп препаратов:
- Нестероидные противовоспалительные препараты (вольтарен, нимесил и др.)
- Флеботоники (детралекс)
- Антиагреганты (тромбо-АСС)
- Местные средства, содержащие гепарин (лиотон-гель).
Препараты, напрямую влияющие на свертываемость крови (антикоагулянты), при тромбофлебите поверхностных вен обычно не применяются, хотя в некоторых случаях (при рецидивирующем, мигрирующем тромбофлебите) их применение возможно.
Ошибочным является назначение антибиотиков – воспаление при тромбофлебите почти никогда не бывает микробным. Гнойный тромбофлебит – очень редкое явление, он может развиться после инъекций нестерильными шприцами или после травм с нарушением целостности кожных покровов.
В случае угрозы перехода флебита с поверхностных вен на глубокие производится экстренная операция – перевязка пораженной вены, что предотвращает дальнейшее распространение процесса. Вмешательство выполняется в стационаре.
Острые воспалительные явления (боль, покраснение) обычно стихают в течение недели, тромб в просвете вены рассасывается за несколько недель.
Профилактика
Чтобы избежать появления тромбофлебита нужно вести здоровый образ жизни. Необходимо своевременное лечение варикозной болезни. Следует избегать травм, обезвоживания. Несколько повышает риск развития тромбофлебита прием гормональных контрацептивов. При появлении первых симптомов нужно срочно обратиться к врачу – это позволит эффективно лечить заболевание и избежать осложнений.
Флебиты: разновидности болезни, причины и лечение. Рекомендации флеболога

Флебит (Phlebitis) – это воспаление венозных стенок. Выделяют флебиты внутренних органов и конечностей, также не исключено поражение любой вены в организме. Различают: флебит поверхностных вен и флебит глубоких вен.
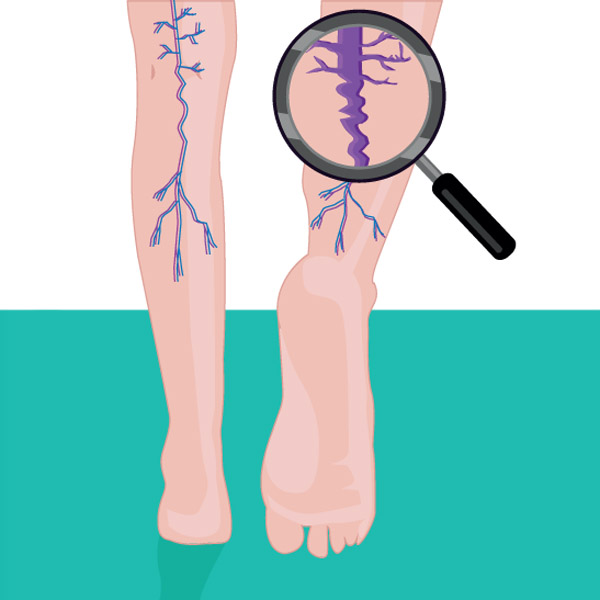
Причины возникновения заболевания
В зависимости от глубины поражения вены, классифицируют три вида флебитов:
- Перифлебит (Periphlebitis). Данному виду флебита характерно воспаление внешней венозной стенки. Развивается в случае, когда вену окружает травмированная хирургическим вмешательством или инфицированная патогенной флорой ткань. Самым распространенным возбудителем из всех патогенных микроорганизмов является стрептококк (Streptococcus).
- Эндофлебит (Endophlebitis). Воспалением охвачена внутренняя стенка вены. Данный тип возникает вследствие механического нарушения целостности венозного сосуда – инъекции, катетер, ожог и пр.
- Панфлебит. Патологическое состояние вены, при котором она поражена полностью – и снаружи, и внутри. Развивается при отсутствии должного лечения первых двух видов флебита.
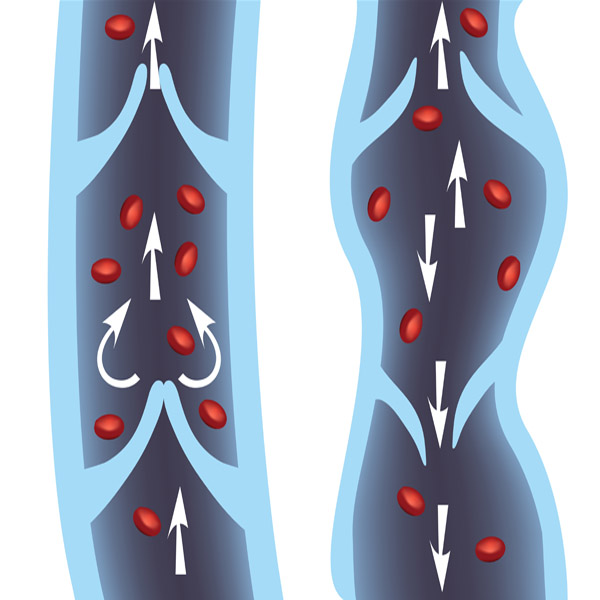
В медицинской статистике редко отмечается возникновение отдельно перифлебита или эндофлебита, обычно диагностируется панфлебит.
Над всем многообразием локализаций флебитов преобладает флебит, затрагивающий вены на ногах. В большинстве случаев данное заболевание является осложнением варикозной болезни вен нижних конечностей. Однако, он может возникнуть и независимо от варикозной болезни. Флебит классифицируется с учетом причин заболевания и места возникновения воспаления:
- Аллергический флебит. Он спровоцирован воздействием аллергенов, поступивших в организм человека.
- Бактериальный (инфекционный) флебит. Появляется как результат травмирования вены, внутрь которой попало раздражающее вещество, инфекция или микробная флора, оказывающая разрушительное действие на сосудистую стенку. Заражение является следствием осложнений при нарывах, фурункулах, инфекциях, гнойных ранах кожных покровов и прилегающих к венам тканей.
- Постинъекционный флебит (септический флебит). Его провоцируют механические повреждения, такие как внутривенные инъекции, длительная катетеризация, пункция вены во время забора крови. Происходит спазм венозного сосуда и развивается воспаление. Чаще всего страдают локтевые вены.
- Кубитальный флебит. Имеет отношение к постинъекционному, являясь своего рода его разновидностью, но вызван исключительно химическими повреждениями: ожоги венозного русла в результате введения агрессивных жидкостей, инъекционного склерозанта или растворов лекарств (железа, глюкозы, хлористого калия).
- Флебит воротниковой вены (пилефлебит (Pylephlebitis). Возникает после болезней органов пищеварения и грудной клетки, при которых поражена воротниковая вена.
- Церебральный флебит. Воспалительный очаг находится в сосудах головного мозга.
- Геморроидальный флебит. Острая форма болезни, вследствие чего поражаются геморроидальные вены.
Помимо этого есть еще различные факторы, повышающие степень риска заболевания флебитом. К ним можно отнести:
- прием препаратов, вызывающих увеличение свертываемости крови (например, гормональные контрацептивы);
- генетические и наследственные заболевания, вызывающие проблемы свертываемости крови (например, гемофилия (Haemophilia);
- патологии лимфоузлов и нарушение оттока лимфы;
- малоподвижный образ жизни и длительный постельный режим;
- излишний вес;
- частое физическое перенапряжение мышц, тяжелый труд и спорт;
- длительное пребывание на солнце (способствует венозному застою из-за расширения сосудов вен, расположенных на поверхности);
- пагубные привычки (курение, алкоголизм, наркомания).
Флебит нижних конечностей
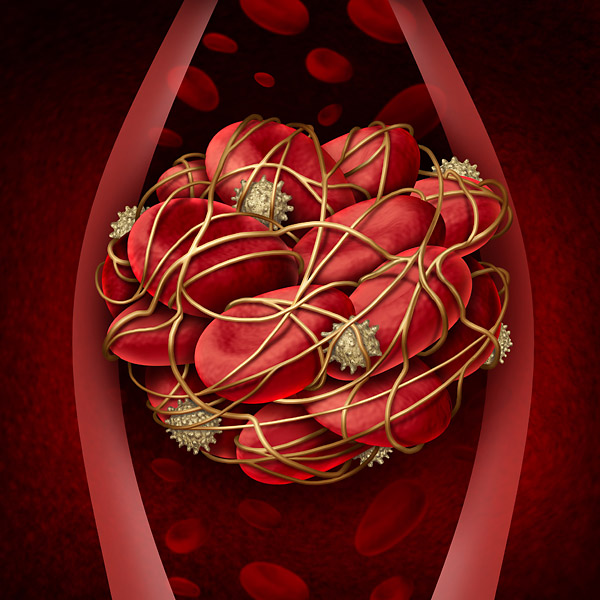
Тромбоз венозного сосуда
В соответствии со статистикой, медицинские центры диагностируют флебиты вен на ногах в 9 раз чаще, чем флебиты верхних конечностей. Это объясняется повышенной нагрузкой, которую испытывают ноги по сравнению с руками.
Различают две формы протекания флебита нижних конечностей: острая и хроническая, отличающиеся между собой симптоматикой.
Симптомы очень похожи на простудные. Хронический флебит обычно протекает без каких-либо признаков, напоминая о себе в момент обострений. Основной симптом флебита нижних конечностей – это отек с сильным болевым синдромом, с сопутствующими покраснениями и уплотнениями кожного покрова по ходу воспаленной вены. При появлении покраснений также повышается температура тела до 38°C , что угнетающе сказывается на общем состоянии человека.
Флебит тесно связан с варикозом и осложнениями, которые он дает. Поражаются как поверхностные вены, так и те, что расположены относительно глубоко. Наиболее тяжелой формой болезни являются тромбофлебит и тромбоз венозного сосуда. В результате появляются сгустки крови (тромбы), которые закупоривают поврежденные сосуды. В такую форму нередко переходит острый подкожный флебит с поражением глубоких вен.
Обратите внимание на то, что риск развития тромбофлебита возрастает в летние месяцы. Это обусловлено повышением температуры воздуха, которое, в свою очередь, провоцирует увеличение вязкости крови и создает условия для образования тромбов.
Компания «ВЕРТЕКС» не несет ответственности за достоверность информации, представленной в данном видео ролике. Источник – israel9tv
Симптомы и лечение
Клиническая картина флебитов имеет прямую зависимость от формы и места локализации воспаления.
Постинъекционными осложнениями может быть спровоцирован острый и хронический флебит, который поражает поверхностные венозные стенки. Признаки флебита в этом случае сводятся к следующим проявлениям: чувству напряженности сосудов, боли в русле воспаленной вены, покраснению (в виде полос) и уплотнению участка кожи над воспаленной веной, увеличением температуры данного участка кожного покрова. Редко присутствует ощущение жжения.
Острому и хроническому флебиту глубоких кровеносных сосудов присущи единые симптомы:
- боль и отеки в месте воспаления;
- молочно-белый оттенок кожи;
- гипертермия (местная или общая);
- выраженная слабость.
Острая форма заболевания дополняется появлением общего недомогания и головокружением. При хронической форме флебита вен, расположенных на поверхности, эти симптомы возникают при обострении заболевания.
Церебральный флебит имеет такие симптомы:
- неврологические расстройства: помутнение сознания, бессонница, обмороки, несвязность речи и прочее;
- ярко выраженная головная боль и гипертония;
- слабость.
При воспалении воротниковой вены (пилефлебит) появляются признаки интоксикации:
- внезапное ухудшение общего состояния;
- нарастающая слабость;
- спазматические боли в области печени;
- повышенное потоотделение;
- возможна гектическая лихорадка и озноб;
- тошнота;
- головная боль;
- редко желтуха (Icterus).
В хронической форме пилефлебит влияет на развитие печеночной и почечной недостаточности у больного. Но самая главная опасность пилефлебита состоит в том, что он может повлечь за собой летальный исход.
При несвоевременном лечении такое заболевание как флебит приводит к развитию других тяжелых осложнений: хронической венозной недостаточности, тромбоз (Thrombosis), ТЭЛА (тромбоэмболия легочной артерии), абсцессы.
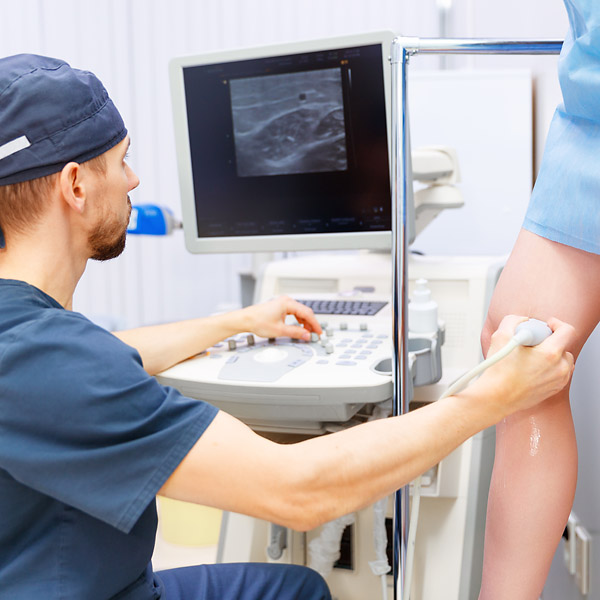
Начинать лечение флебита вен нужно как можно раньше. Терапевтический эффект стараются сначала достигнуть консервативным методом, который включает в себя прием лекарственных средств, терапию и следование некоторым правилам. Лечение предусматривает обязательное ношение эластичных бинтов и компрессионного трикотажа. Флебит поверхностных вен может лечиться амбулаторно, но если имеют место быть другие виды локализации, то не обойтись без госпитализации.
При лечении негнойного воспаления в венах, который был вызван длительной катетеризацией или пункцией вены, назначаются в основном антибактериальные и обезболивающие препараты.
В целом, при лечении флебитов, терапевтический комплекс может включать в себя следующие препараты:
- антибиотики (если воспаление вызвано проникновением инфекции);
- противовоспалительные нестероидные препараты;
- мази, гели и крема для местного применения;
- различные венотоники для повышения эластичности и прочности кровеносных сосудов;
- средства для усиления микроциркуляции;
- препараты, уменьшающие вязкость крови;
- противоаллергические средства.
Подбор лечения, дозировку и продолжительность применения тех или иных средств определяется индивидуально, в зависимости от формы и тяжести протекания болезни.
Могут быть назначены следующие физиопроцедуры:
- Инфракрасное облучение. Благодаря ему усиливается кровообращение и метаболизм, происходит регенерация микрососудов и стенок вен, уменьшается болевой синдром;
- Светолечение (фототерапия) Соллюкс-лампой. Она способствует нормализации тока крови, расширению сосудов и дегидратации очагов воспаления;
- Иглоукалывание. Оказывает наиболее благоприятный эффект на начальной и хронической стадии заболевания;
- Магнитотерапия. Ее применяют вне зависимости от стадии и формы заболевания. Во время процедуры, магнитными лентами-индукторами огибаются пораженные участки тела, постепенно (к концу третьего сеанса) происходит ускорение капиллярного течения крови, улучшается состояние сосудистой стенки и снижается вязкость крови. Первоначально возможно усиление боли;
- Рефлексотерапия. Это комплекс лечебных методов, воздействующих на нервные рецепторы, дает быстро ощутимый эффект;
- Фармакопунктура. Это один из методов рефлексотерапии. Он сочетает в себе гомеопатию, акупунктуру и мезотерапию;
- Грязелечение. Включает в себя: грязевые ванны, обертывание, одновременное воздействие током и грязью. Эффективно при появлении первых признаков болезни;
- SPA-процедуры с использованием термальной воды.
Народные средства для лечения флебита в домашних условиях также ориентированы на укрепление стенок сосудов и нормализации кровотока. Нанесение йодной сетки применяется при поверхностном флебите и облегчает болевые ощущения, уменьшает отечность. При отеках также помогут целебные компрессы из полыни и кашицы из гречневой крупы, питье из отваров листьев каштана и брусник.
Но стоит отметить, что при отсутствии надлежащего лечения возникает запущенная форма флебита – тромбофлебит. При его лечении уже применяется оперативный метод, потому что возникает прямая угроза жизни пациента.
Флебит при беременности
Во время беременности возможен быстрый набор веса. Повышается внутрибрюшное давление, кровеносная система претерпевает определенные изменения, а в третьем триместре зачастую образ жизни женщины становится малоподвижным. Поэтому беременные чаще других страдают флебитам нижних конечностей.

Флебит при беременности: причины возникновения
В этот период жизни женщины флебит может явиться серьезным фактором, спровоцировавшим осложнения при родовой деятельности и в послеродовой период. В случаях, если роженица страдает таким заболеванием, обязательно нужно уделять особое внимание свертывающей системе пациентки. В период беременности они изменяются в сторону увеличения тромбоцитов. Важно периодически определять состояние свертывающей системы и, при необходимости, своевременно подбирать лечение с помощью специалистов.
Поэтому, перед планированием беременности, рекомендуется максимально уделить внимание профилактике и лечению этого заболевания.
Причинами развития флебита во время беременности могут быть инфекционные заболевания у женщины, хирургические вмешательства, травмы, местные воспалительные процессы и аллергические реакции.
В целях восстановления венозного кровотока в ногах женщинам обычно рекомендуется лечебная гимнастика, компрессионный трикотаж, использование венотонизирующих кремов растительного происхождения и приподнятое положение ног во время сна. Оперативное вмешательство в период беременности крайне нежелательно.
Профилактика флебита
При своевременной терапии флебит глубоких и поверхностных вен полностью излечим, поэтому особенно важно вовремя начать профилактику и не допустить осложнений.
Флебит склонен к рецидиву. Поэтому, чтобы предупредить повторное развитие болезни, важно соблюдать все рекомендации лечащего врача и проводить профилактические меры.
Спектр профилактических мероприятий, предупреждающих повторный флебит, подбирается индивидуально, и как лечение зависит от причин и локализации заболевания. Есть одна общая для всех рекомендация – соблюдение здорового образа жизни. Это, прежде всего, отказ от вредных привычек (особенно от курения), утренняя зарядка, занятия спортом (к примеру, посещение бассейна). Замените просмотр передач, сидение за компьютером и любое другое пассивное времяпрепровождение на активный отдых и пешие прогулки на свежем воздухе. Если вам предстоит долгий путь на автомобиле, то не пренебрегайте остановками в целях разминки ног. Таким образом вы поспособствуете нормальной циркуляции крови и предотвратите ее застой. Укрепляйте иммунитет посредством закаливания, принимайте контрастный душ – это полезно для стенок сосудов.
Чтобы избежать рецидива флебита и потенциального перехода болезни в тромбофлебит, откажитесь от длительного пребывания в жарких помещениях и под прямыми солнечными лучами.

Особенно важно давать отдых ногам. Полезно поднимать ступни на 10-20 см выше уровня сердца, предварительно нанеся на ноги средство с тонизирующим эффектом. При таком положении ног улучшается венозный кровоток, что препятствует застойным явлениям. В качестве эффективного профилактического средства выступает Нормавен® Крем для ног. Клинические исследования показали, что трехмесячный курс использования данного препарата способствует значительному улучшению состояния вен нижних конечностей. Было отмечено уменьшение выраженности сосудистого рисунка, снижение отечности, исчезновение судорог и чувства усталости.Если по каким-либо причинам много времени приходится проводить стоя, то имеет смысл носить компрессионное белье или эластичные бинты.
Отличной профилактикой является своевременное лечение варикозного расширения вен. Ведь люди, у которых диагностировано данное заболевание, входят в группу риска по развитию флебитов.
Это имеет отношение и к женщинам, принимающим гормональные препараты, так как они непосредственно влияют на вязкость крови и увеличивают фактор развития флебита. Есть смысл хотя бы раз в год посещать флеболога.
Следует уделять особое внимание возможным механическим повреждениям вены после инъекций, капельниц и введения катетеров. При подозрении о возникновении воспалительного процесса после этих процедур, следует немедленно обратиться к врачу.
Необходимо скорректировать питание так, чтобы не было переизбытка продуктов, влияющих на свертываемость крови. Следует ограничить употребление или исключить из рациона бобовые, ливер, продукты содержащие животные жиры, бананы, грецкие орехи, пшеничный и ржаной хлеб, молоко и молочные продукты. Рацион желательно насытить продуктами:
- с антиоксидантами – помидорами, фруктами красного цвета и т.п;
- с флавоноидами – ягоды (голубика, клюква, малина), цитрусовые (лимон, лайм, грейпфрут), фрукты (яблоки, груши, сливы);
- с Витамином С – ягоды (черная смородина, земляника), овощи (красный и зеленый перец, брюссельская капуста), фрукты (папайя, абрикос, персик), цитрусовые.
В течение дня необходимо употреблять много жидкости. Помимо воды, стоит обратить свое внимание на зеленый чай, какао, томатный сок – эти напитки способствуют снижению свертываемости крови.
- ФЛЕБОТРОМБОЗ И ТРОМБОФЛЕБИТ НИЖНИХ КОНЕЧНОСТЕЙ. Н. Н. ЧУР, Г. Г. КОНДРАТЕНКО, В. Л. КАЗУЩИК // Учебно-методическое пособие. – БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ 1-я КАФЕДРА ХИРУРГИЧЕСКИХ БОЛЕЗНЕЙ. – Минск. – БГМУ. – 2013.
- Современные аспекты лечения пациентов с острым тромбофлебитом поверхностных вен нижних конечностей. Черняков А.В. // РМЖ. –2016. – №8. – С. 519-522.
Для точной диагностики обращайтесь к специалисту.
Читайте также:


Флебит во время беременности
Чем опасен и коварен флебит в период беременности? Какие симптомы он имеет? Как лечить флебит? И как уберечь себя от этой проблемы при беременности? Об этом в нашей статье.
Постинъекционный флебит
Постинъекционный флебит – это воспаление венозной стенки, возникающее как осложнение инъекционного введения препаратов. Патология характеризуется болезненной локальной реакцией с гиперемией, отечностью, утолщением пораженного сосуда, создает опасность инфицирования, эмболии легочной артерии и других осложнений. Заболевание выявляют на основании клинического обследования, подтвержденного методами лабораторно-инструментальной диагностики (анализом крови на D-димер, УЗДС вен и флебографией). Лечебная программа включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные техники).
МКБ-10
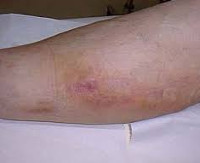
Общие сведения
Флебит является распространенным локальным осложнением инфузионной терапии, осуществляемой с использованием внутривенных катетеров. По различным оценкам, частота патологии у пациентов стационаров колеблется от 2,3 до 67%. Существенное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. По причине инфузий развивается 70–80% тромботических состояний в венах верхней конечности. Патология встречается у 5,8% потребителей инъекционных наркотиков, составляя 25% всех сосудистых осложнений. Распространенность тромбофлебитов увеличивается с возрастом – половина случаев приходится на людей старше 60 лет. Женщины страдают вдвое чаще мужчин.

Причины
Возникновение постинъекционного флебита обусловлено внутривенными манипуляциями, инициирующими эндотелиальное повреждение. Воспалительный процесс с поражением поверхностных или глубоких вен запускается под влиянием нескольких причин:
- Механические. Движение постороннего предмета (иглы, катетера) становится источником трения и повреждает эндотелий сосуда. Особенно часто это происходит при использовании широких инъекционных игл, некачественной их фиксации (проксимальной, дистальной), введении рядом с венозными клапанами или суставами. Риск флебита увеличивают повторная катетеризация, частые инъекции (25–30 раз в неделю), длительное нахождение канюли (2 суток и более).
- Химические. На частоту развития патологии существенное влияние оказывают pH (менее 5,0) и осмолярность (более 450 мОсмоль/л) вводимых веществ. Повышенный риск наблюдается при вливании антибиотиков (бета-лактамов, ванкомицина, амфотерицина B), гипертонических растворов (глюкозы, кальция хлорида), химиопрепаратов. Повреждающее действие оказывают бензодиазепины, барбитураты, вазопрессорные амины и другие медикаменты.
- Инфекционные. Хотя воспаление обычно носит асептический характер, нарушение правил и техники инъекционного введения лекарств способствует проникновению инфекционных агентов, поддерживающих и усугубляющих его течение. Отмечено, что катетеры из поливинилхлорида и полиэтилена более подвержены контаминации условно-патогенной микрофлорой (стафилококками, дрожжеподобными грибами).
В дополнение к перечисленному, высокая заболеваемость флебитом связана с постановкой и обслуживанием венозных систем слабо подготовленным персоналом. К патологическим изменениям приводят инвазивные лечебно-диагностические процедуры, проводимые с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства). Отдельной причиной тромбофлебита выступает внутривенное ведение наркотических веществ.
В число факторов риска постинъекционного осложнения входят пожилой возраст, тромботические состояния в анамнезе, курение. Флебит возникает на фоне приема гормональных контрацептивов, при дефектах коагуляции, онкологических процессах и другой патологии (ожирении, сахарном диабете, ВИЧ-инфекции).
Патогенез
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозным стазом, усилением коагуляции), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и вводимые растворы раздражают чувствительные нервные окончания в венозной стенке, провоцируя длительный сосудистый спазм.
Инициирующая травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), который приводит к немедленной адгезии тромбоцитов в очаге повреждения. Дальнейшая агрегация кровяных пластинок опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется сначала небольшой кровяной сгусток, направленный на устранение повреждения. Но при высоком риске тромбозов он увеличивается в размерах, приводя к гемодинамическим нарушениям.
Классификация
Постинъекционный флебит относится к ятрогенным заболеваниям. Это вторичное состояние, возникающее в ранее неизмененных венах поверхностного или глубокого русла. Учитывая локализацию воспалительного процесса в сосудистой стенке, клиническая флебология различает несколько форм патологии:
- Эндофлебит. Развивается при поражении внутреннего слоя вены (интимы). Это наиболее частый вариант воспаления, ассоциированного с инъекционным введением лекарств или эндоваскулярными вмешательствами.
- Перифлебит. Проникновение инфузионных растворов в паравазальную клетчатку ведет к химическому повреждению и воспалению наружной оболочки сосуда. Обычно возникает при введении раздражающих лекарств, наркотиков.
- Панфлебит. Наиболее тяжелая разновидность патологического процесса. Характеризуется вовлечением всех слоев венозной стенки, часто осложняет течение эндо- или перифлебита.
Исходя из этиологии, различают механический, химический, инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдается поражение кистевой, кубитальной зоны, а у лиц, страдающих внутривенной формой наркомании, обычно выявляют поверхностный тромбофлебит нижних конечностей.
Симптомы постинъекционного флебита
Клиническая картина флебита кисти и локтевой ямки развивается непосредственно после введения медикаментов, сопровождаясь достаточно типичной симптоматикой. Повреждение сосудистой стенки и проникновение лекарственного вещества в мягкие ткани проявляется резкой болезненностью в месте инъекции, которая распространятся по ходу вены и ограничивает двигательную функцию конечности. Общее самочувствие практически не нарушено, иногда бывает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдаются полоса гиперемии с локальным повышением температуры, увеличиваются регионарные лимфоузлы. О тромбировании свидетельствует плотный болезненный шнуровидный тяж, выявляемый при пальпации. Острый период продолжается в течение 3 недель с момента появления клинических признаков, длительность подострого тромбофлебита составляет от 21 суток до месяца. Постоянная травматизация сосуда у инъекционных наркоманов становится причиной рецидивирующего тромбофлебита и облитерации венозного просвета. Тогда в местах введения психоактивных веществ определяется плотный спаянный с тканями линейный инфильтрат, кожа над которым утолщается, становится пигментированной и синюшной.
Тромбофлебит подключичной вены развивается постепенно, на протяжении 1–2 недель. Он начинается у пациентов еще в стационаре, но с учетом интенсивной терапии, проводимой по поводу основного заболевания, часто носит латентный характер. Во время осмотра заметны отек мягких тканей и расширение подкожных вен, распространяющиеся на всю верхнюю конечность. Болевой синдром варьируется от незначительного, усиливающегося при движениях, до интенсивного. Воспаление глубоких сосудистых сегментов протекает по типу пристеночного флеботромбоза.
Осложнения
Осложнения постинъекционного флебита в поверхностном русле достаточно редки. У ослабленных лиц заболевание принимает гнойный характер с абсцедированием и септическим состоянием. Хронический процесс при длительном анамнезе внутривенной наркомании сопровождается глубокими и длительно не заживающими трофическими язвами, склонными к инфицированию и кровотечению. Катетер-ассоциированные флеботромбозы центральных вен осложняются потерей доступа, невозможностью дальнейшей инфузии медикаментов, посттромбофлебитическим синдромом (до 13% пациентов). 5–8% случаев сопряжено с развитием клинически выраженных вариантов ТЭЛА, у 36% пациентов осложнение протекает субклинически.
Диагностика
Выявление поверхностного постинъекционного флебита обычно не вызывает затруднений и осуществляется при врачебном обследовании без необходимости в дополнительных тестах. Инфузионный флеботромбоз, наряду с оценкой клинических данных, нуждается в лабораторно-инструментальном подтверждении с помощью следующих методов:
- Анализ крови на уровеньD-димера. Исследование полезно при низком или среднем клиническом риске тромбоза для уточнения коагуляционных изменений. Однако D-димер не позволяет отличить патологический процесс в поверхностных и глубоких сегментах. Обладая высокой чувствительностью, тест имеет низкую специфичность, поэтому в ряде случаев может давать ложные результаты.
- Ультразвуковое ангиосканирование вен. Рекомендуется для подтверждения диагноза и исключения флеботромбоза. УЗДС позволяет оценить состояние внутренней стенки сосуда и характер венозной гемодинамики. Методика имеет много преимуществ, включая хорошую чувствительность и специфичность, низкий риск из-за отсутствия лучевой нагрузки или воздействия контрастных веществ, высокую доступность.
- Контрастная флебография пораженных зон. В случаях, когда ультрасонография дает отрицательный результат при высокой вероятности патологии, в качестве «золотого стандарта» могут использовать контрастную флебографию. Исследование показано при воспалении глубоких вен, ассоциировано с рентгеновским облучением и введением контраста.
В диагностически сложных случаях для улучшения визуализации используют компьютерную или магнитно-резонансную ангиографию. Пациенты с тромбофлебитом нуждаются в помощи специалиста-флеболога. Дифференциальная диагностика постинфузионных тромбофлебитов осуществляется с лимфангоитами, панникулитом, целлюлитом, узловой эритемой.
Лечение постъинъекционного флебита
Лечебная тактика определяется характером процесса, его распространенностью и тяжестью, остротой симптоматики, наличием осложнений и сопутствующих состояний. Легкому поверхностному флебиту свойственно самостоятельное исчезновение после извлечения канюли. В остальных случаях необходимо активное лечение:
- Общие мероприятия. Начальные действия при любом флебите заключаются в прекращении инфузии и удалении катетера (или его замене новым, если пациент гемодинамически нестабилен). Пораженной конечности рекомендуют придать возвышенное положение с целью улучшения оттока крови и уменьшения воспалительной реакции. К воспаленному участку прикладывают холод.
- Медикаментозная коррекция. Направлена на предупреждение распространения процесса на глубокие сегменты, ослабление воспаления, улучшение кровотока и купирование болевого синдрома. Используют антикоагулянты, нестероидные противовоспалительные средства, ангиопротекторы. На пораженную область накладывают повязки с гепариновой мазью и НПВС, после стихания острых явлений – согревающие компрессы.
- Хирургические методы. Оперативное лечение необходимо при гнойном тромбофлебите. Оно включает флебэктомию, некрэктомию, постановку дренажа и наложение первичных швов на рану (параллельно с антибиотикотерапией). Эндоваскулярные технологии (тромбэктомия, селективный тромболизис, установка кава-фильтра) находят применение в ситуациях с флеботромбозами.
В комплексной коррекции постинъекционного флебита используют физиотерапевтические методы – электрофорез с трипсин-гепариновым комплексом, гальванизацию, свето- и лазеротерапию. Пациентам рекомендуют придерживаться активного режима, что позволит избежать венозного застоя.
Прогноз и профилактика
Поверхностный постинъекционный тромбофлебит успешно разрешается после удаления внутривенных систем. Опасность катетер-ассоциированных флеботромбозов заключается в риске легочной эмболии и прочих неблагоприятных последствий. Но своевременность и полнота терапии делают прогноз благоприятным для большинства пациентов. Профилактические рекомендации включают правильный выбор, соблюдение техники установки и обслуживания катетеров, коррекцию факторов риска. Использовать системные антикоагулянты с превентивной целью не рекомендуют, если нет других показаний для их назначения. Снизить вероятность тромботической окклюзии можно путем промывания катетеров гепарином.
1. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений// Флебология. – 2010 – №4(2).
2. Эпидемиология и профилактика постинъекционных осложнений: Автореферат диссертации/ Чернова О. Э.— 2006.
3. Структура постинъекционных осложнений у больных наркоманией в хирургическом стационаре/ Сажин А.В. и др.// Российский медицинский журнал. – 2012 – № 4.
Флебит. Как распознать болезнь и получить лечение
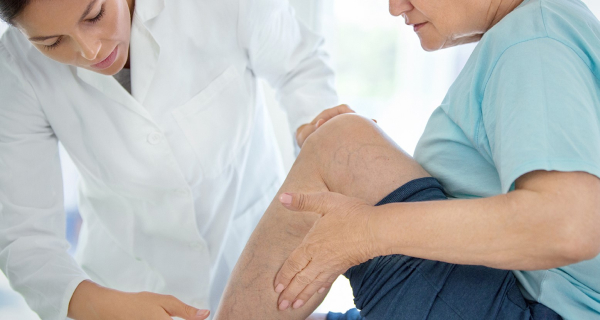
Отдельный участок на ноге болит. Кожа плотная, горячая, мраморно-белого цвета. Вдруг появилась высокая температура, слабость и сильный отек ноги. Сопровождается симптомами, похожими на простуду, но антибиотики не помогают.
Флебит — это воспаление стенок сосуда, которое приводит к постепенному разрушению сосуда полностью. Опасность заболевания заключается в осложнениях, из-за отсутствия желания у пациента обратиться за медицинской помощью.
Появление тромбов (тромбофлебит), закупорка вен, тромбоз, абсцесс — это последствия отсутствия лечения. Чтобы их избежать, внимательно прислушиваетесь к собственному организму. Он обязательно укажет на первые признаки болезни. Определить заболевание поможет квалифицированный специалист — флеболог.
Важно обратиться к врачу при первых симптомах. Своевременная помощь поможет практически бесследно избавиться от флебита, возможных осложнений и причин заболевания. Давайте разберемся, как вовремя распознать и вылечить флебит.
Симптомы флебита
При остром и хроническом флебите поверхностных вен воспаленная вена напряжена и болит. Кожа на ноге плотная, горячая и покрасневшая. Вдоль вены появляются красные полосы.
При остром и хроническом флебите глубоких вен у пациента поднимается температура. Кожа над поврежденной областью утончается и краснеет. Вдоль воспаленного сосуда появляется красная полоса. Конечность отекает и болит. Пациент чувствует слабость организма.
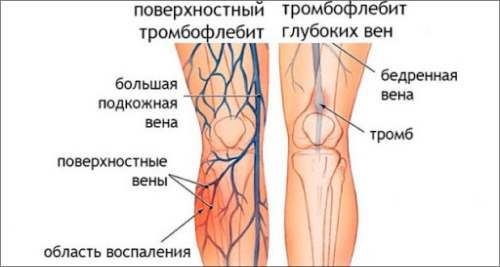
Церебральный флебит – воспаление сосудов, ведущее к разрушению венозных стенок. Характеризуется слабостью, высоким давлением, головокружением, продолжительными и частыми головными болями. Воспаленный участок немеет.
Пилефлебит – гнойный воспалительный процесс в венах. На заболевание указывают: слабость, продолжительная усталость, температура с ознобом, боли в животе, рвота, болит голова, плохой аппетит и бессонница. Симптомы напоминают простуду. Иногда пилефлебит провоцирует кровотечение из желудка или кишечника. Поэтому, если вы чувствуете, что симптомы не типичны простуде, то обратитесь к флебологу для осмотра.
Основные причины флебита
Развитие заболевания может быть спровоцировано факторами:
- варикозное расширение вен;
- инфекции, гнойные раны;
- ожоги, химические ожоги, абсцессы;
- повреждения вен вследствие травм, ушибов;
- нарушение лимфотока в тканях ног;
- злокачественные опухоли, туберкулез;
- длительная неподвижность;
- осложнения после родов;
- введение катетера в сосуды;
- механическое повреждение сосудов (внутривенный укол, вливание или забор крови).
Причины постинъекционного флебита
Иногда флебит возникает после внутривенных инъекций, введения катетера самостоятельно и, при этом, из-за несоблюдения должного уровня гигиены. Вследствие чего происходит спазм, сужение сосуда, занесенная инфекция вызывает воспаление вены (постинъекционный флебит).
Первые симптомы постинъекционного флебита появляются уже через 2-3 часа после процедуры: поднимается температура тела, место укола болит и уплотняется. Появляются покраснения, синяки и отек.
Лечение флебита
Первый шаг к выздоровлению — диагностика заболевания. Диагностика проводится врачом-флебологом при личной беседе с пациентом и осмотре пораженных вен. Затем врач назначает комплекс обследований, чтобы распознать вид флебита и составить тактику лечения, подходящую пациенту.
Комплекс обследований может состоять из разных процедур. И составляется в зависимости от состояния сосудов пациента и его здоровья в целом. Например, общий и биохимический анализ крови, коагулограмма крови, УЗИ сосудов, МРТ пораженной конечности.
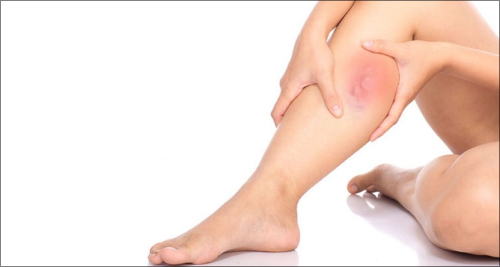
Второй шаг лечения зависит от формы заболевания. Лечение флебита поверхностных вен проводится амбулаторно. Тяжелые стадии, требующие операции, лечатся с госпитализацией. При этом пациент проводит в Сосудистом центре сутки: 2 часа до операции, чтобы подготовится, на время операции и время для наблюдения после операции.
Сложные формы лечатся хирургическим путем. Применяются следующие виды хирургического вмешательства:
- кроссэктомия — перевязка и удаление вены;
- тромбэкстракция — удаление тромбов;
- тромболизисная терапия — восстановление кровотока в сосуде за счёт растворения тромба;
- установка кава-фильтра — устройство для улавливания тромбов.
При легких формах проводят медикаментозное лечение. Пациенту назначают:
- антибактериальные препараты (при инфекционном флебите);
- противовоспалительные препараты;
- мази, гели с гепарином;
- препараты для улучшения микроциркуляции крови:
- дезагрегантные — препятствуют образования тромбов;
- антигистаминные, если у пациента аллергия на препараты;
- глюкокортикостероидные — препятствуют разрушению суставов.
Комплекс препаратов зависит от формы заболевания. Лечение также сопровождается ношением компрессионного трикотажа и механотерапией (использованием специальных устройств и тренажеров для увеличения функциональности конечностей пациента).
Обратитесь за лечением флебита к врачу
Несмотря на разнообразие симптомов флебита, флеболог определяет форму и степень заболевания при осмотре. Назначает аппаратную диагностику и сопутствующие анализы крови. По результатам обследования составит план лечения, который подойдет именно вам.
В центре НМХЦ Н.И. Пирогова «Арбатский» врачи оперативно и грамотно подберут индивидуальный план лечения флебита и будут наблюдать пациента до самого выздоровления.
Запишитесь на прием во Флебологический центр НМХЦ им. Н. И. Пирогова по телефону:
Флебиты

Флебиты – это воспалительное заболевание стенок венозных сосудов, которое может протекать в острой или хронической форме. Для острой формы характерны сильные боли в пораженных венах, повышение температуры и общая слабость. При хроническом флебите заболевание протекает бессимптомно долгое время и проявляется только во время обострений. Воспаление может возникать в венах ног, рук, а также в других частях тела, но чаще всего встречается флебит нижних конечностей. Серьезным осложнением данного заболевания впоследствии может быть тромбофлебит (воспаление с образованием тромба).

Виды флебитов
Флебиты можно разделить на три группы (в зависимости от местонахождения воспалительного процесса):
- Эндофлебит – происходит воспаление внутренней оболочки стенки вены
- Перифлебит – воспаляется внешняя оболочка вены
- Панфлебит – воспалительный процесс затрагивает все оболочки венозной стенки.
По причинам развития и локализации воспаления в организме флебиты классифицируются на:
- Постинъекционный – развивается вследствие химического раздражения вен после введения лекарственного средства, забора крови и т.д.;
- Мигрирующий – флебит с хронической формой протекания, проявляется периодическим воспалением венозных стенок, трудно диагностируется;
- Болевой – чаще встречается у женщин после родов, характеризуется острыми интенсивными болями;
- Церебральный – при данной форме заболевания поражаются сосуды головного мозга, провоцируется инфекциями;
- Аллергический – возникает в результате воздействия аллергенов, имеет хронический характер протекания;
- Пилефлебит — воспаление воротной вены (возникает при осложнениях в брюшной полости).
Основные причины флебита
Основной причиной для развития флебита нижних конечностей является варикозное расширение вен. Это одна из наиболее частых причин возникновения флебита. Также данное заболевание может возникнуть вследствие инфекции (возбудителями которой являются стрептококки), механического повреждения венозных сосудов (внутривенный укол или инфузия (вливание), забор крови), химические ожоги после инъекций. К другим причинам возникновения флебитов можно отнести: чрезмерный вес больного; длительную неподвижность или сдавленность конечности; ушибы и травмы; осложнения после родов и др.
Симптомы флебита вен верхних и нижних конечностей
Симптомы флебитов достаточно разнообразны и зависит от формы и вида заболевания.
Для острых и хронических флебитов поверхностных вен характерны следующие признаки:
- вена становится напряженной и очень болезненной;
- наблюдается покраснение и уплотнение кожи, местная гипертермия (повышение температуры данного участка тела);
- появление красных полос по ходу расположения венозного сосуда.
Острые и хронические флебиты глубоких вен сопровождают:
- боль и отечность в области воспаления;
- повышение температуры всего тела (общая гипертермия);
- кожа обретает молочно-белый оттенок.
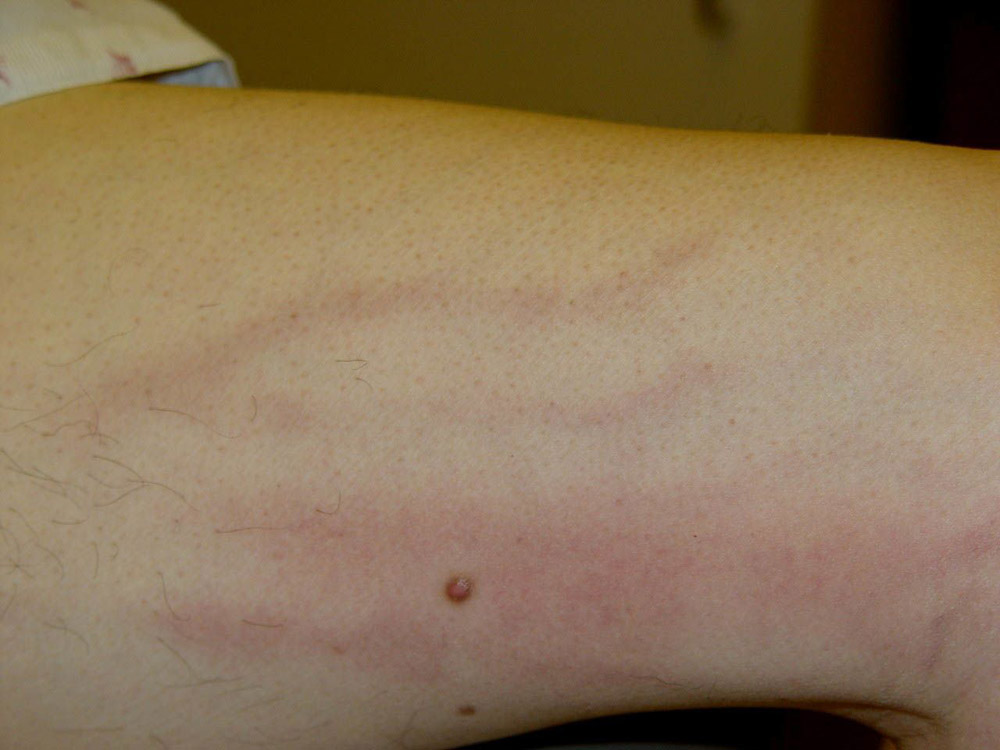
При церебральном флебите возникают:
- головные боли;
- повышается артериальное давление;
- неврологические симптомы.
Характерным симптомом пилефлебита является выраженная гнойная интоксикация.
Методы диагностики
- Осмотр специалистом пораженных вен
- Анализы крови
- Ультразвуковая допплерография вен (УЗДГ).
Специалисты, к которым необходимо обратиться (зависит от возникающих симптомов):
Чтобы установить диагноз и назначить незамедлительное лечение приглашаем вас обратиться в Москве к специалистам ЦКБ РАН.
Лечение
Флебиты в большинстве случаев подлежат комплексному лечению консервативными методами. Возможно амбулаторное лечение, а при тяжелом протекании болезни пациент подлежит госпитализации. При определенных показаниях назначается хирургическое вмешательство.
Как лечить флебит
Как лечить флебит эффективно и безопасно, знают специалисты клиники МЕДИКОМ в Киеве. Наши высококвалифицированные флебологи имеют большой опыт лечения заболеваний сосудов. Клиника оснащена современным оборудованием, которое позволяет быстро и точно проводить диагностику и различные терапевтические процедуры.
Флебит — это воспалительное заболевание венозных сосудов, имеющее острый или хронический характер. Это целая группа патологий венозного русла, которые приводят к постепенному разрушению стенок и другим медицинским проблемам с сосудами. Воспаление вен редко бывает изолированным, и часто является провокатором или продолжением целого ряда патологических состояний.
Классификации видов флебита
В медицине применяется несколько типов классификаций. По месту локализации патологии выделяют:
- флебит глубоких вен;
- заболевание поверхностных сосудов.
Патология глубоких вен распознается довольно сложно из-за смазанной симптоматики. Поверхностный флебит легко определить по характерным выпуклостям вдоль венозного русла.
Заболевания разделяются по месту протекания:
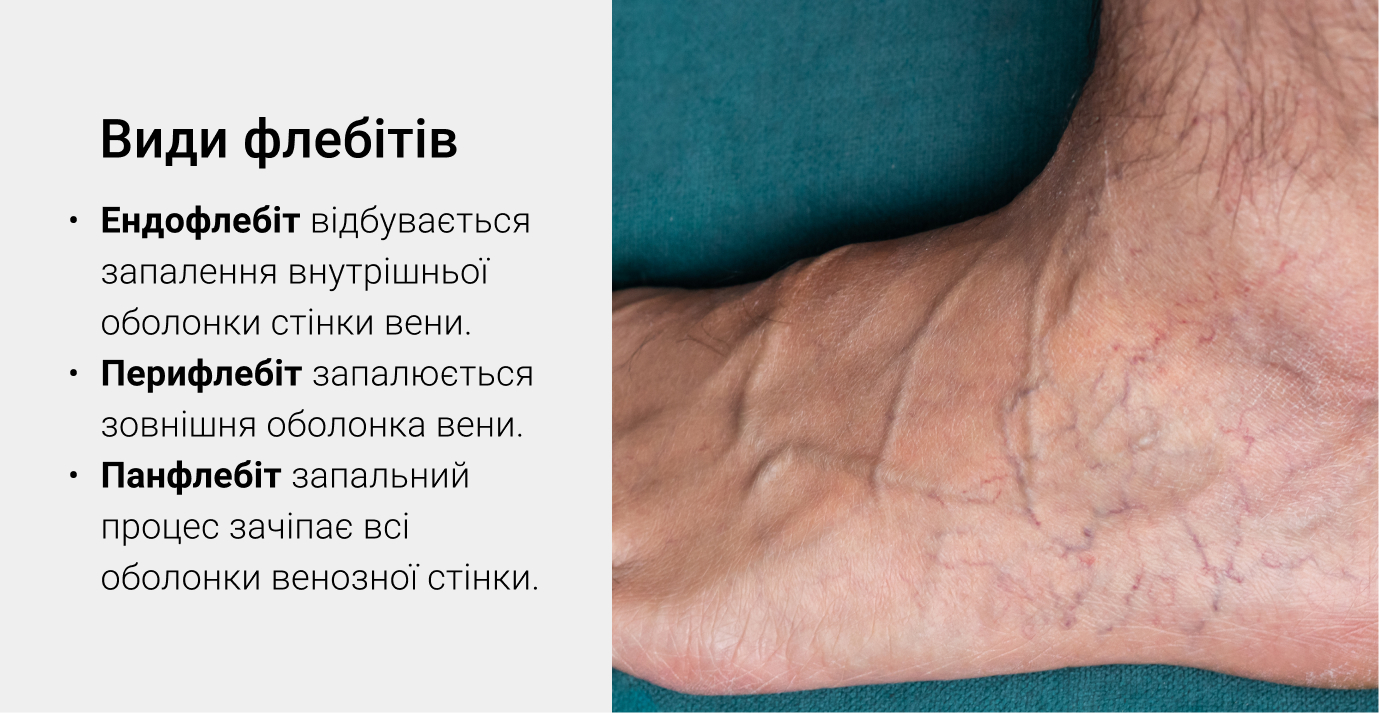
- эндофлебит — патологический процесс поражает внутренний слой венозной стенки;
- перифлебит — воспаление внешней оболочки;
- панфлебит (болезнь Мондора) — воспалительный процесс захватывает оба слоя.
Течение патологического процесса бывает острым или хроническим. Острая форма — это наиболее дискомфортный для пациента вариант. Она сопровождается постоянными болями и повышенной температурой. Хроническая форма переносится легче, но коварна — симптомы флебита имеют периодический характер, и пациент может долго не обращаться с ней к врачу.
Также существует классификация патологии по виду заболевания:
- аллергический флебит – возникает от контакта с аллергеном;
- мигрирующий – может поражать венозные сосуды и артерии;
- постинъекционный (кубитальный флебит) – возникает при травмах сосудов в результате постановки капельниц, флебит от катетеров или внутривенного введения лекарств с высокой концентрацией или дозировкой;
- болевой – диагностируется преимущественно у женщин после родов с локализацией в нижних конечностях;
- инфекционного генеза.
По месту нахождения больной вены:
- церебральный – развивается в сосудах головного мозга, преимущественно инфекционного происхождения;
- пилефлебит – поражает воротную вену (флебит воротной вены), воспаление с острым течением;
- флебиты рук;
- воспаление вен на ногах;
- поражение в бассейне большой или малой подкожной вены;
- флебит вен пениса.
Отдельным видом церебрального флебита есть патология, которая проявляется поражением вен на лице.
Флебит бывает первичным (воспаление самих венозных сосудов) и вторичным, обусловленным системным воспалением. Примером служит септический тромбофлебит, развившийся по причине инфекции.
Тромбофлебит считают осложнением или опасной формой флебита. Чаще всего диагностируется патология сосудов конечностей.
Флебит: причины и факторы риска
Основная причина возникновения флебитов — инфицирование вен. Развитию болезни способствуют ослабленный иммунитет, аллергии, травмирование сосудов, проблемы с коагуляцией.
Причинами возникновения патологии служат:
- некоторые заболевания сердечно-сосудистой системы;
- установка низкокачественного катетера или его использование слишком долгое время;
- непрофессиональная (в домашних условиях) установка капельниц;
- нарушение лимфотока, операции по удалению лимфоузлов;
- инфицирование;
- аллергические реакции;
- индивидуальная особенность (повышенная чувствительность сосудов);
- наследственные и приобретенные проблемы с коагуляцией крови;
- ослабление иммунитета;
- предрасположенность к тромбообразованию;
- наркомания;
- застой крови;
- травмы сосудов, в том числе ожоговые;
- послеродовые осложнения;
- неправильно рассчитанная доза или концентрация препарата, вводимого внутривенно;
- провоцирующие заболевания (варикоз, онкология, туберкулез).
К косвенным причинам можно отнести лишний вес и малоподвижный образ жизни. Микротравмы и ушибы также вносят свою лепту.
Повреждение стенок сосудов вызывает воспалительный ответ. Такое травмирование зачастую связано с внутривенными манипуляциями:
- рассечением вены;
- повреждением сосудов катетерами и иглами;
- воздействием лекарств.
Чем дольше катетер находится в вене, тем выше вероятность возникновения флебита и присоединения к нему бактериальной инфекции, которая может перерасти в гнойный венозный тромбоз.
Спровоцировать химическое воспаление сосудистой стенки может применение некоторых лекарств, когда вокруг кончика иглы катетера появляются тромбы. Причиной возникновения тромбоза поверхностных вен может также стать вливание лекарственных препаратов (или других растворов) в вены с замедленным венозным возвратом.
Флебит воротной вены, обычно является осложнением гнойного процесса или воспаления в полости брюшины. Мигрирующий флебит бывает обусловлен онкологией, но может быть выявлен за несколько лет до постановки этого диагноза.
Флебит можно вызвать искусственно введением в просвет сосуда раздражающих препаратов, которые провоцируют асептический флебит — метод склеротерапии. Эта процедура бывает необходима при лечении варикоза для склеивания венозных стенок.
Риск развития заболевания повышается при наличии таких факторов, как:
- профессиональное занятие некоторыми видами спорта;
- долговременное получение лекарств через катетер;
- наркотики внутривенно;
- малоподвижный образ жизни;
- варикозное расширение вен;
- курение;
- использование высокоактивных антибактериальных препаратов;
- генетическая предрасположенность к сосудистым заболеваниям;
- беременность.
Люди старшей возрастной категории более подвержены заболеванию.
Флебит: возникновение, течение, исход
Флебит может развиться как в наружном (адвентиция), так и во внутреннем слое (интима) венозной стенки. Механизм начала патологии имеет одну из причин возникновения:
- внешнее травмирование;
- эндотелиальное повреждение;
- воспалительный процесс;
- нарушение свертываемости крови.
При травме вена сдавливается, уменьшая размеры просвета, что способствует замедлению кровотока. Это обусловливает возникновение флеботромбоза, а при долговременном воздействии — локального флебита.
Замедление кровотока — одно из условий возникновения флебита. Это происходит при ослабленной венозной стенке, склонной к варикозному расширению. Развитие заболевания может быть обусловлено длительным сдавливанием сосудов тесной, неудобной одеждой или краем сидения стула при продолжительной сидячей работе.
Болезнь может возникнуть из-за нехватки жидкости в организме, приводящей к повышенной свертываемости крови.
В ходе прогресса флебита патологические проявления распространяются на стенки сосуда, поражая эндотелий и мышечный слой. При этом происходит формирование пристеночного тромба и развитие тромбофлебита, а по окончанию процесса — флебосклероз. При туберкулезе воспаление не идет дальше наружного слоя стенки сосуда.
Прогноз исхода флебитов благоприятный при условии своевременного обращения к флебологу. Флебит руки излечивается полностью довольно быстро, патология в системе глубоких вен требует значительно больше времени.
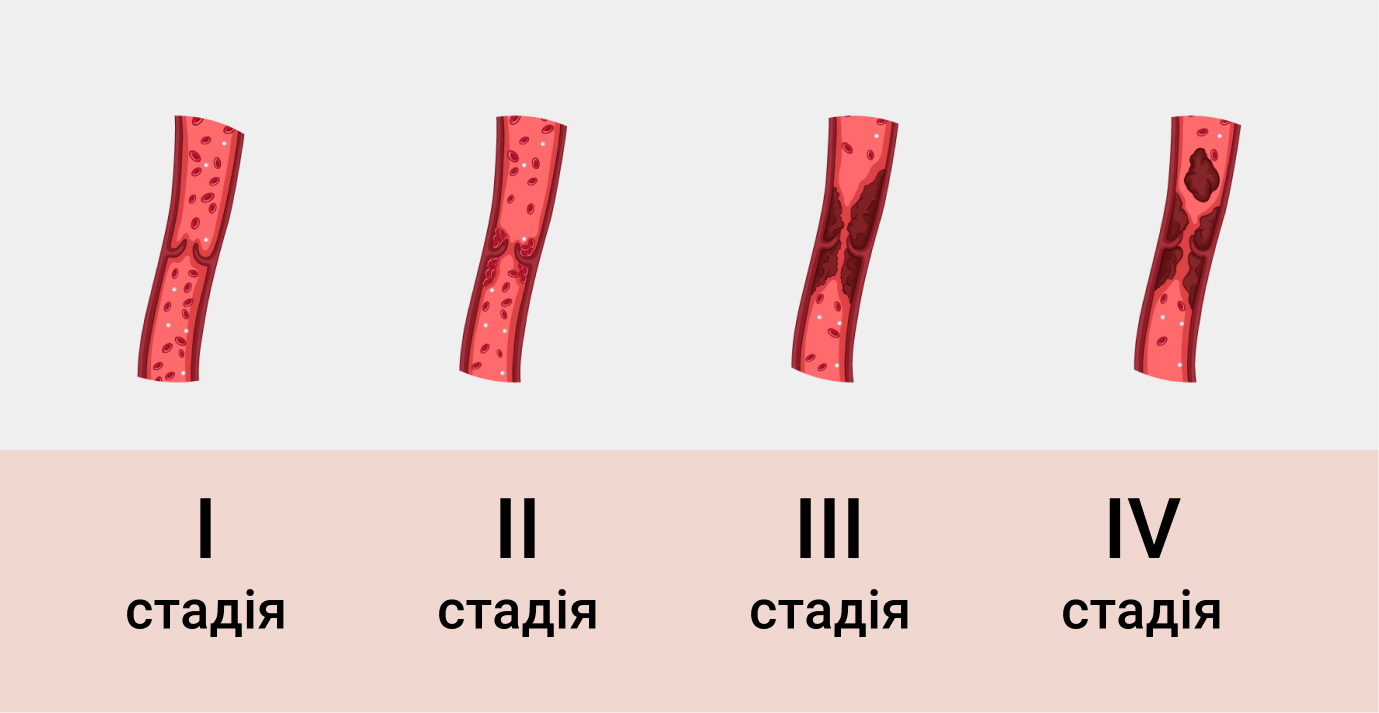
Осложнения при флебите
Флебиты серьезно снижают качество жизни пациента внешними («шнуры», смена цвета кожных покровов) и внутренними (боль, ограниченная подвижность) проявлениями.
Не исключены и осложнения воспалений:
- хроническая венозная недостаточность;
- абсцесс;
- тромбофлебит и тромбоз;
- ТЭЛА (тромбоэмболия легочной артерии).
Самым опасным осложнением патологии есть венозный тромбоз, который приводит к частичной или полной закупорке просвета. Риск осложнения увеличивается с возрастом. Тромбоз чаще поражает мужчин, тромбофлебит — женщин. Последствием в этом случае становится повторное образование тромбов, посттромботический синдром, кровотечения. Возможен летальный исход. Тромбофлебит острого характера становится причиной ТЭЛА, а в отодвинутые сроки — венозной недостаточности хронического типа. При эндофлебите на фоне туберкулеза может образоваться венозный полип с некрозом в центральной части. При не пролеченной постинъекционной форме (флебит после капельницы) происходит воспаление лимфоузлов с нагноением венозных стенок.
Запущенный флебит вены может привести к хронической отечности, трофическим нарушениям. Эта патология провоцирует абсцесс и флегмону, которые становятся причиной гнойного артрита и тендовагинита. Нередки случаи со смертельным исходом.
Посттромботическая болезнь у 5–10 % пациентов приводит к инвалидности.
Клинические проявления, симптомы, признаки флебита
Набор симптомов флебита и степень их выраженности зависит от формы патологии.
Поверхностный острый флебит проявляется такой симптоматикой:
- появляются красные полосы вдоль пораженных сосудов;
- становится напряженной и болезненной воспаленная вена;
- появляется покраснение, на месте воспаления повышается температура и наблюдается шнуровидное уплотнение;
- наблюдается упадок сил.
Такие проявления могут беспокоить пациента даже в состоянии покоя.
Для патологии глубоких вен характерны:
- болезненные ощущения и отеки на месте воспаления;
- общее повышение температуры (гипертермия);
- приобретение кожным покровом светлого оттенка (молочного тона).
Флебит глубоких вен чаще всего прогрессирует в тромбофлебит.
Церебральный флебит определяется:
- частой головной болью;
- повышенным артериальным давлением;
- неврологическими проявлениями (нарушением зрения).
- рвотой и общей слабостью;
- желтушностью кожи;
- головными или болями в области правого подреберья;
- повышенным потоотделением;
- гипертермией.
Гнойная интоксикация провоцирует печеночную и почечную недостаточность. Патология поверхностных вен хронического течения имеет сглаженную, невыразительную симптоматику. Болезнь Мондора проявляет себя появлением болезненных тяжей в области грудной клетки. Для флебита спинной вены, кроме покраснения кожи и уплотнений, характерны отечность, а также синюшность полового члена.
Особенности флебита при беременности
Беременность — серьезная нагрузка для организма, обостряющая все имеющиеся в нем проблемы. Во время вынашивания ребенка не исключены инфекции, травмы сосудов, аллергии и сопутствующие факторы риска:
- забор крови на анализ;
- снижение физической активности;
- увеличение массы тела;
- запоры;
- оперативное вмешательство;
- капельницы.
Заболевание может возникнуть на любом сроке. Но наиболее вероятный период — последний триместр. Это обусловлено увеличением матки, которое провоцирует сдавление тазовых вен. В результате венозное давление повышается, нарушается кровоток. Осложняющими факторами становятся общее увеличение массы тела и малая подвижность.
Игнорирование проблемы может повлечь печальные последствия флебита как для мамы, так и для ребенка. Поэтому беременная, состоящая в группе риска, должна быть изначально на контроле у флеболога, ангиолога, сосудистого хирурга и практиковать профилактику развития патологии.
Флебит у детей
Это заболевание у детей редкое за счет их активности и не изношенности сосудов. В основном, это «взрослая» болезнь.
Особенностью флебита в детском возрасте можно назвать то, что чаще всего болезнь развивается из-за таких факторов, как:
- механическое повреждение;
- укусы насекомых;
- травмы от капельниц и инъекций.
Но также пилефлебит может возникнуть у новорожденного при занесении инфекции в пупочную вену.
Диагностика флебита
Лечение флебита начинается с посещения профильного специалиста для постановки диагноза. Из-за выраженности симптоматики флебит поверхностных вен диагностируется на основании визуального обследования пораженных вен. Другие формы патологии требуют дополнительных исследований. После осмотра и сбора анамнеза назначаются необходимые методы диагностики:
- сдача крови для развернутого анализа;
- анализ на С-реактивный белок;
- исследования на протромбиновый индекс;
- КТ;
- рентген;
- УЗДГ вен (ультразвуковая допплерография);
- флебография;
- дуплексное ангиосканирование подкожных сосудов.
УЗИ помогает определить состояние вен. Допплерография покажет скорость кровотока в нужной области. Для оценки вероятности возникновения ТЭЛА и тромбоза используется шкала Женевской классификации.
При выявлении гиперкоагуляции, назначается консультация гематолога. Может также понадобиться экспертное мнение кардиолога, хирурга, терапевта, травматолога-ортопеда, чтобы разработать эффективный план, как лечить флебит.
Лечение флебита
Схема лечения флебита назначается индивидуально на основании результатов диагностики и с учетом причины возникновения. Больным прописывают:
- противовоспалительные лекарства (НПВС);
- препараты, разжижающие кровь;
- венопротекторы;
- антигистаминные препараты;
- антитромботические средства;
- антибиотики;
- обезболивающие средства;
- антикоагулянты.
Наружная терапия предполагает использование противовоспалительных мазей и гелей, вазодилататоров. При постеинъекционном флебите допустимо применение различных полуспиртовых и мазевых повязок в качестве вспомогательного средства. Показана также физиотерапия:
- рефлексотерапия;
- УВЧ, ионофорез;
- иглоукалывание;
- ЛФК.
В большинстве случаев достаточно лечения амбулаторно (в течение 1–2 недель), пациенты с тяжелой формой подлежат госпитализации в стационаре.
В первую очередь, конечности с пораженными венами обеспечивают покой, а для купирования патологического процесса рекомендуется компрессионный трикотаж или эластичные бинты.
При некоторых формах патологии показано симптоматическое медикаментозное лечение флебита, с применением противовоспалительных лекарств и компрессов. Его цель — снять болевой синдром, устранить воспаление сосудистой стенки вены, не допустить обострения и осложнений. Флебиты, вызванные варикозом или катетером, первоначально лечатся консервативно. При прогрессировании применяют антикоагулянты.
Хирургическое лечение флебита
Хирургические операции по удалению пораженных вен делают редко. В основном это:
- экстренные операции по высокой перевязке и пересечению подкожной вены (кроссэктомия);
- плановые — тромбэктомия, удаление изменившейся вены, эндовенозные вмешательства.
В случае гнойного воспаления вены при постинъекционной патологии (постинфузионный флебит) применяются меры, предполагающие хирургическое вмешательство. При активном развитии заболевания глубоких вен показана операция. Тромбофлебит также обычно лечат хирургически.