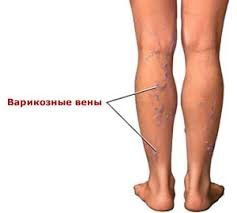
Тромбофлебит глубоких вен нижних конечностей
Венозные тромбозы представляют собой группу заболеваний, сопровождающихся образованием тромбов, что приводит к различным осложнениям. В случае с тромбофлебитом, поражающим сосуды нижних конечностей происходит не только закупорка, но и развивается воспаление. Преимущественно данное заболевание поражает вены нижних конечностей, и часто является следствием варикозной болезни.
Что такое тромбофлебит
Тромбофлебит представляет собой воспалительный процесс внутренней поверхности вены из-за отложений на ней тромботических масс. Они могут частично или полностью перекрыть кровоток. Стоит отметить, что такой диагноз будет поставлен, если поражению подверглись поверхностные вены нижних конечностей. Если же патология обнаружена в глубоких венах, то диагнозом будет флеботромбоз.
Тромбофлебит является тяжелым патологическим состоянием, которому подвергается около 15% населения, вызывающее поражение поверхностных и глубоких вен. Отрыв части кровяного сгустка грозит немедленным летальным исходом, субмассивной ТЭЛА. В 70% случаев это заболевание провоцирует инвалидизацию. В Международный медицинский реестр данную болезнь внесли под кодом 10, с обозначением I80.2 , назвав ее «Флебитом и тромбофлебитом нижних конечностей».
Тромбофлебит: от острого к хроническому
Тромбофлебит, локализованный в нижних конечностях, бывает:
- поверхностным — распространен почти в 70% случаев, поражает подкожные сосуды, особенностью данной патологии можно назвать ее яркое проявление в виде разнообразных симптомов, патогенный процесс сопровождается вовлечением мягких тканей и подкожной клетчатки;
- глубоким — встречается вполовину реже, характеризуется развитием воспаления в глубоких венах, в отличие от предыдущего вида, эта разновидность тромбофлебита часто протекает бессимптомно, лечить можно без скорого оперативного вмешательства.
Также это заболевание классифицируют по силе течения: оно может быть острым или хроническим. При развитии острого тромбофлебита глубоких вен возникает небольшая отечность и сильная боль по длине пораженной вены. Патология может развиться в голени, бедре, стопе или затронуть всю вену. Ухудшение состояния сопровождается повышением температуры до 39-40С, лихорадкой. Различают острый тромбофлебит гнойного, негнойного типа, с абсцессами или некрозом мягких тканей.
В случае острого флеботромбоза боль возникает внезапно, усиливаясь во время движения. Дальше может появиться распирание или тяжесть в левой, правой ноге, повыситься температура тела и пораженного участка. Пульсация периферических артерий не нарушается, ослабевает или отсутствует. Спустя 3-4 дня на поверхности икр проявляется сетка расширенных сосудов.
При остром тромбозе глубоких вен нижних конечностей врачи могут наблюдать стертую клиническую картину в том случае, если в патологическом процессе участвуют вены в икрах. Распознать это заболевание можно по несущественной отечности лодыжки или боли в икрах.
Хроническое течение заболевания длится от 3-4 месяцев до нескольких лет. Выраженность воспалительных явлений и болевого синдрома невысокая в таком случае. Общая клиника выражается болью в левой, правой ноге преимущественно после активной физической нагрузки, после длительной ходьбы, стояния, подъема больших грузов. В покое болевые ощущения отступают.
Также выделяют тромбофлебит во время беременности — в начале II триместра. Клинические проявления патологического процесса сводятся к образованию сосудистых звездочек. По мере увеличения венозных каналов развиваются болезненные ощущения. Вечернее время — период появления отеков, периодических судорог.
Постинъекционный тромбофлебит является результатом нарушения методики выполнения процедуры, которую проводят, чтобы лечить варикоз.
Почему возникает заболевание
Часто патологический процесс запускается при наличии нескольких факторов, которые получили название «Триада Вирхова»:
- повышенное свертывание крови (показатель значительно превышает норму) — результат избытка/недостатка ингибиторов свертываемости крови, протеина с антикоагуляционными свойствами;
- плохое состояние стенок сосудистой системы (нарушается структура на клеточном уровне);
- явления застойного характера, сопровождающиеся замедлением кровотока.
Этиология тромбофлебита также часто подразумевает:
- сужение/расширение кровеносных сосудов в зоне варикозных узлов;
- замедление обменных процессов;
- нарушение функции кроветворения.
Перечисленные патологические изменения в организме, которые становятся причиной тромбофлебита сосудов, возникают не на пустом месте. Этиология флебитов может быть связана с:
- лишней массой тела;
- генетической предрасположенностью к варикозному расширению вен, флеботромбозам;
- малоподвижным образом жизни;
- обезвоженностью организма и недостаточным употреблением жидкости;
- лечением медикаментами, негативно влияющими на свертываемость крови;
- беременностью, родами;
- никотиновой зависимостью;
- травмами нижних конечностей;
- сердечно-сосудистыми заболеваниями;
- хирургическим вмешательством не только на нижних конечностях, но и в зоне брюшины, органов малого таза;
- возрастными изменениями в стенках сосудов (снижается эластичность, повышается вязкость крови);
- инфекционными и гнойно-септическими инфекционными процессами;
- переохлаждением;
- аллергией;
- приобретенными проблемами со свертываемостью крови;
- злокачественными опухолями.
Также риск развития флебитов повышается при наличии в медицинской карте данных об инфаркте, инсульте, больших кровопотерях и осложнениях послеродового периода. В группу риска входят люди, ведущие сидячий образ жизни, страдающие артериальной гипертензией или со сниженным иммунитетом.
Патогенез заболевания
Тромбофлебиты и флеботромбозы развиваются по простой схеме. Сначала происходит резкое снижение кровотока, затем поврежденный эндотелий сосудов провоцирует выделение интерлейкинов (они отвечают за агрегацию тромбоцитов), параллельно повышая свою адгезивность. В результате образуются тромбы — патологические сгустки крови, закрепляющиеся на стенках вен, артерий и даже в полости сердца.
В зависимости от вида тромбов выделяют тромбоз:
- Пристеночный — кровяной сгусток крепится к стенке сосуда, но сохраняется большая часть просвета. Такое явление характерно не только для тромбофлебита, но также для некоторых других заболеваний (аневризма сердца, сосудов, хроническая сердечная недостаточность и др). В случае пристеночного тромбоза одна часть тромба прикрепляется к стенке вены, а другая свободно свисает в просвет. При усилении скорости кровотока, небольших колебательных движениях, неловком вставании с кровати такой сгусток способен оторваться и спровоцировать эмболию легочной артерии.
- Обтурирующий (окклюзирующий) — отмечается полное закрытие просвета тромбом, в результате чего кровь перестает циркулировать по пораженном участку вены, артерии. В таком случае больного необходимо срочно лечить, поскольку есть риск развития гангрены или летального исхода.
Тромбообразующий процесс способен прогрессировать и приводить к увеличению вен до внушительных размеров. Расположение тромба происходит по длине кровотока. В первые несколько дней сгусток слабо зафиксирован на поверхности сосуда. На 5-6 день он надежнее прикрепляется к внутренней стенке, из-за чего она начинает воспаляться.
В течение 6 месяцев у 70 % больных отмечается улучшение проходимости венозного русла. В остальных случаях происходит поражение сосудов, питающих стенку вены. Этот процесс сопровождается грубыми фибринозными изменениями стенок и нарушением работы венозных клапанов. Вследствие патологического процесса происходит значительное повышение давления в венах голени, общая клиника сопровождается развитием хронической венозной недостаточности.
Симптомы
Для того, чтобы не пропустить заболевание, которое может обернуться серьезными проблемами и даже летальным исходом, следует обратиться к опытному специалисту уже при первых признаках. Только так можно своевременно и точно поставить диагноз, назначить эффективное лечение. Как минимум, это поможет избежать многих проблем, а может и вернуть прежнее качество жизни. Самодиагностика, как и самолечение в таких случаях чревато осложнениями.
Первые признаки тромбофлебита
Заболевание развивается постепенно и первые признаки часто бывают незаметными. В ногах чувствуется дискомфорт при положении стоя или ходьбе, быстро устают. Кожа приобретает розовый оттенок и теплеет — пятнами, в области пораженных вен. При ухудшении состояния вен эти признаки становятся явно выражены и доставляют массу проблем.
Признаки острого тромбофлебита
Острый тромбофлебит проявляется болезненными ощущениями в ноге, где поражены вены. Боль чувствуется на коже по ходу воспаленного участка вены. Этот участок прощупывается,как болезненный тяж, возможно с узлами. Вокруг него наблюдается отек кожи с покраснением. Припухлость становится заметнее днем при нагрузках, а за ночь спадает.
Наблюдается гипертермия — воспаленный участок кожи становится ощутимо теплее. Температура тела может доходить до 37,5-38°С, а в случае присоединения инфекции — до 39°С. Возможен озноб. Через некоторое время температура тела спадает до нормы или остается лишь немного повышенной. Однако бывает, что тромбофлебиты развиваются и без температуры.
Общее состояние отмечается упадком сил, быстрым утомлением даже при незначительной двигательной активности. При ходьбе боль в ноге усиливается.
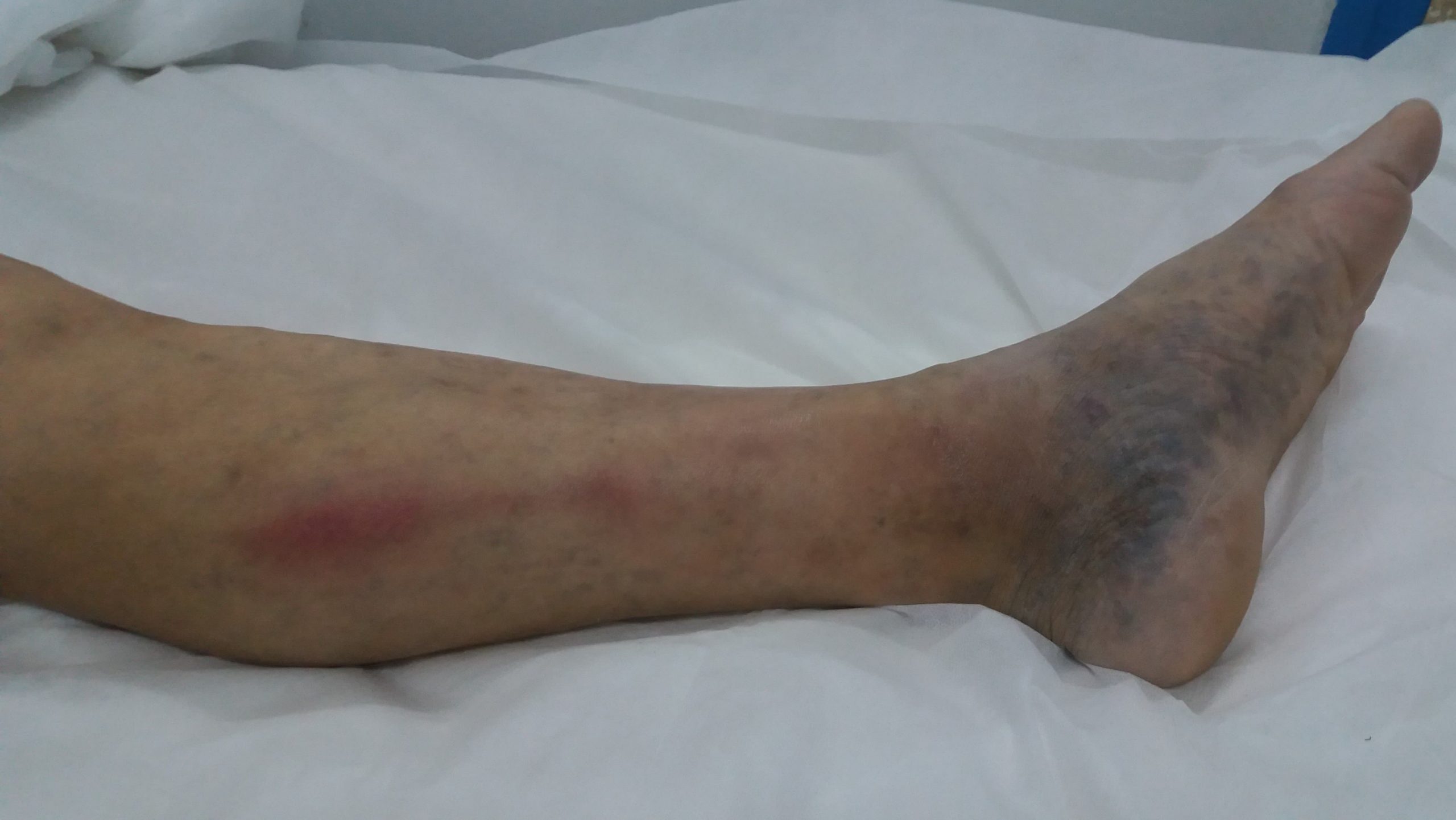
Как диагностируют тромбофлебит
Определить и назначить адекватное лечение венозных тромбозов нижних конечностей способен врач-флеболог. В особо тяжелых случаях требуется консультация сосудистого хирурга. Для диагностирования данного заболевания, помимо визуального осмотра и внесения данных в медицинскую карту пациента, могут пользоваться:
- Дуплексным ультразвуковым ангиосканированием с применением цветного допплеровского картирования — позволяет определить тромбоз, локализованный ниже уровня паховой связки. Показывает состояние сосудов, особенности движения кровотока, благодаря чему удается определить места закупорки, пристеночные утолщения.
- Рентгеноконтрастной флебографией — в венозную систему вводят контрастное вещество. Часто данный метод используют при недостоверности предыдущего исследования. Особенно хорошо флебография определяет сгустки в паховой зоне.
- Магнитно-резонансной томографией (МРТ) и магнитнорезонансной ангиографией (МРА) — позволяют исследовать периферические, центральные вены. С помощью МРТ достигают визуализации тромбов, МРА — сосудов.
- Радионуклидной сцинтиграфии — заполнение вены радиоактивным препаратом, за движением которого по глубоким венам наблюдают с помощью гамма-камеры. Метод позволяет определить скорость и характер кровотока. К применению данной технологии прибегают в исключительно сложных случаях.
- Плетизмографии — исследование, получившее наибольшее распространение в западных странах. С его помощью измеряют степень кровенаполнения венозного ствола во время физической нагрузки и покоя. В результате удается выяснить разницу электрического сопротивления конечности.
Применение лабораторных исследований носит дополнительный характер. Они не способны дать полного представления о границах распространения флебита и тромбоза.
Большое значение отводится дифференциальной диагностике, которая позволяет исключить другие заболевания и патологические состояния, имеющие схожую клинику с тромбофлебитом:
- целлюлит — поражается подкожно-жировая клетчатка, преимущественно нижних конечностей, сопровождается частыми судорогами, изменением цвета кожи, ее сухостью;
- лимфедема — в зависимости от того, первичное или вторичное заболевание имеет место поражение одной или двух конечностей, характеризуется отечностью голени, болью, утомляемостью;
- сдавливание сосуда новообразованиями или воспаленными лимфоузлами;
- растяжение, разрыв мышечной ткани — межмышечная гематома давит на венозные стволы, вызывая их сужение;
- разрыв кисты Бейкера — диагностику проводят с помощью УЗИ.
Лечение заболевания
При лечении тромбоза нижних конечностей учитывают симптомы, стадии заболевания и тяжести его течения. Выбирая консервативную терапию, врачи ставят перед собой цель:
- улучшить микроциркуляцию крови;
- ослабить адгезивно-агрегационную функцию кровяных клеток;
- скорректировать кровоток, снизить воспаление и оказать десенсибилизирующий эффект;
- медикаментозно зафиксировать тромб на месте.
Медикаментозное лечение
Заключается в назначении антикоагулянтов, ангиопротекторов, нестероидных противовоспалительных, определенных ферментных препаратов. И антибиотиков в случае острого гнойного тромбофлебита.
Также применяются специальные мази: Гепариновая, Эссавен-гель, крем Кетонал5%, Лиотон-гель и некоторые другие. Мази типа Левомеколь, Левосин и прочие, предназначенные для лечения поверхностных повреждений кожи и язв, только ухудшают проблему.
Оперативное вмешательство назначают, когда подозревают возможное развитие ТЭЛА после проведения дифференциальной диагностики. Также хирургическим методом избавляются от тромбов, скопившихся при остром тромбофлебите в русле большой подкожной вены. Основное показание к оперативному лечению — признаки движения части сгустка, замеченные во время УЗИ.
Народные средства
Одновременно с медикаментозным лечением, народные способы могут дать хороший результат. Однако слепо верить и бездумно пробовать на себе все подряд не стоит. Контролировать схему лечения, допустимость и эффективность народных средств должен врач.
- Белокачанная капуста. Листья капусты нужно размягчить, одну сторону смазать маслом и закрепить повязкой на болезненном участке. Компресс оставляем на всю ночь.
- Каланхое перистое. Листья перемолоть и заполнить ими банку наполовину. Остальной объем банки заполнить водкой. Далее настаивать 7 дней в темном месте, периодически встряхивая содержимое. Готовую настойку процедить. Натирать больную ногу от ступни до паха по направлению вены. Так в течение месяца 2р/день.
- Яблочный уксус. В стакане воды размешать по 2 ч.ложки уксуса и меда. Пить по полстакана перед едой 2р/день.
- Мумие. Можно сделать настойку для внутреннего употребления и мазь:
- для настойки нужно 10г мумие смешать с 0.5л воды — пить по 1ст.ложке/1р в день, 10 дней
- для мази необходимо смешать мумие с вазелином (либо персиковым маслом) в пропорции 1 к 5 — мазать 3р/день, оставлять на 1 час, 10 дней.
Лечение пиявками
При остром течении тромбофлебита нижних конечностей практикуют терапию пиявками. Их рассредотачивают по направлению пораженной вены,максимум — до 10шт. за 1 раз. Причем не на саму вену, а на расстоянии минимум 1см от нее, шахматно. в шахматном порядке в коли пиявки ставят в количестве до 10 шт по ходу болезненной вены в шахматном порядке на расстоянии не менее 1 см от вены. За курс может быть поставлено до 60 пиявок.
Применение пиявок подходит не всем и не всегда. Также возможны незначительные реакции — покраснения, отек кожи, зуд. Это аллергия на укусы, но несерьезная и достаточно быстро пройдет самостоятельно. Редко бывает гиперпигментация. А вот при индивидуальной непереносимости возможен отек Квинке.
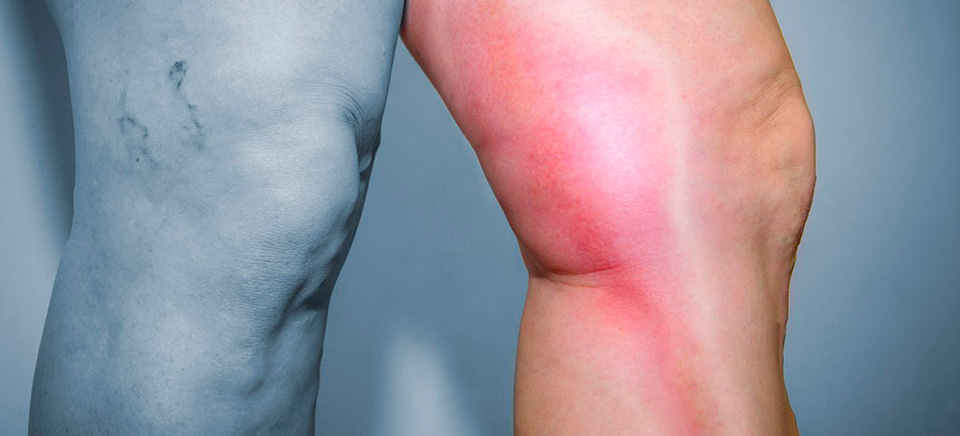
Профилактика тромбофлебита
Профилактика тромбофлебита нижних конечностей помогает предупредить рецидивы. Поэтому пациентам после острого тромбофлебита рекомендуется четко выполнять предписания врача.
- Диета. Нормализовать поступление питательных веществ, жиров, углеводов, соли. В рационе стоит увеличить долю фруктов, овощей, ягод. Дополнительно принимать аскорбиновую кислоту, ввести биофлавоноиды. Стоит сократить или вообще исключить пшеничную и перловую крупу, картошку, свеклу, бананы, виноград, жирные мясные и молочные продукты, кондитерские изделия, молочный шоколад и конфеты, фаст-фуд, копчености алкоголь. Пить до 2,5л/день чистой воды.
- Стараться равномерно распределять нагрузку в течение дня, чаще отдыхать. Но вместе с тем поддерживать разумно активный образ жизни. На свежем воздухе проводить больше времени.
- Одежда должна быть комфортной. Узкие джинсы, тугие пояса, корсеты, неудобная обувь, тесное белье, которое может слишком давить в области паха, и прочее — будут только во вред. А вот специальные чулки или гольфы пойдут на пользу.
- От вредных привычек лучше отказаться насовсем.
- Температурный режим. Переохлаждения, как и перегрева, лучше избегать. Стоит исключить долгое пребывание на улице в холод и жару, купание в холодных водоемах, бани, горячие ванны.
- Принимать медикаменты, назначенные лечащим врачом.
Остались вопросы по тромбофлебиту глубоких вен?
Бесплатная консультация специалистов AngioClinic
Автор
Врач генетик. Окончила Челябинскую Государственную медицинскую академию. Прошла интернатуру в Северо-Западном Государственном медицинском университете имени И.И. Мечникова.
Добавить комментарий Отменить ответ
Блог МЦ Аист
Мединиский центр «Аист» представляет вам статьи, в которых вы можете найти необходимую вам информацию о историях болезней или информацию о способах лечения, а так же свежие новости в медицинской среде
Тромбофлебит причины, симптомы, методы лечения и профилактики
Тромбофлебит — заболевание воспалительного характера, поражающее венозные каналы человека. Развивается при образовании тромба в сосуде. На первоначальных этапах имеет название флеботромбоз, отличается отсутствием признаков воспалительного процесса. Тромбофлебит глубоких вен нижних конечностей сопровождается перепадами давления тромбов. Возможна закупорка сосудов и развитие эмболии.
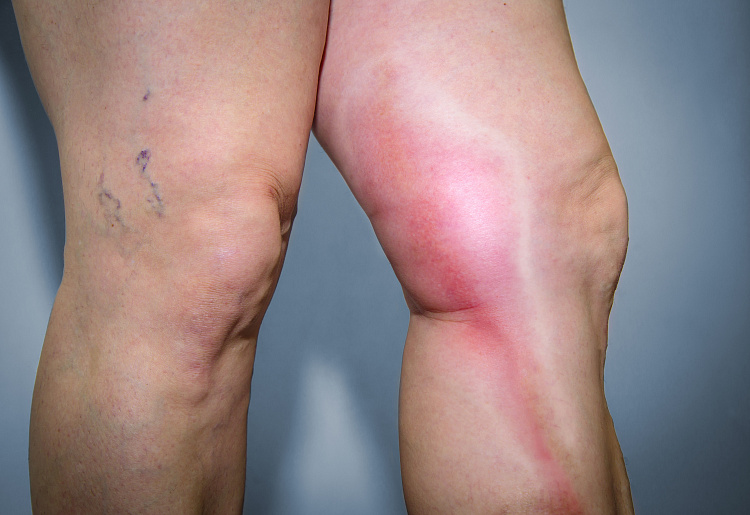
Симптомы тромбофлебита
При поражении поверхностных вен воспалительный процесс развивается после варикоза, чаще локализуется в области голени. Характеризуется следующей симптоматикой:
- контур расширенного сосуда, проявляется в виде узлов круглой формы, по мере развития болезни венозные шарики увеличиваются по длине;
- острые болезненные ощущения, покраснение кожных покровов, отёки;
- боли усиливаются во время пальпации;
- движения пораженной конечностью сопровождается болезненными ощущениями;
- кожный зуд;
- при возвышенном положении ноги болезненные ощущения уменьшаются;
- кожные покровы в поражённой области становятся плотнее;
- развивается воспаление окружающей ткани;
- повышенная температура тела.
При расположении рядом инфекционного очага развиваются следующие симптомы:
- болезненные ощущения по ходу артерии;
- визуальное проявление контура канала;
- расширение сетки поражённых вен.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Тромбофлебит развивается вследствие повреждения сосудистых стенок. Частая причина прогрессирования болезни — варикозное расширение венозных каналов. Выделяют несколько факторов, провоцирующих тромбофлебит глубоких вен:
- сидячий образ жизни, при отсутствии физических нагрузок тромб увеличивается в размерах, провоцирует нарушения кровообмена;
- повреждение стенки сосудистого канала иглой;
- инфекционное заболевание;
- проникновение в сосуд токсичных веществ;
- врожденные заболевания, связанные со свертываемостью крови.
Выделяют факторы, увеличивающие риск возникновения тромбофлебита:
- избыточная масса тела;
- длительное пребывание в одной позе, например при постельном режиме после оперативного вмешательства;
- злоупотребление алкогольными напитками, курение, прием наркотических препаратов;
- нарушения гормонального фона;
- процесс вынашивания ребенка, объясняется сдавливанием крупных венозных каналов в области малого таза увеличенной маткой;
- заболевания злокачественного характера;
- физические повреждения верхних или нижних конечностей;
- аллергические реакции;
- паралич верхних или нижних конечностей вследствие инсультов или болезней центральной нервной системы;
- изменения качества кровеносных телец;
- нарушение оттока крови;
- переливания крови.
Стадии развития тромбофлебита
Выделяют несколько стадий:
- третья стадия характеризуется образованием тромба, который чаще исчезает самостоятельно;
- вторая стадия отличается отделением сформировавшегося тромба от стенки сосудистого канала, уплотнение может проникнуть через кровь в систему любого органа;
- первая стадия характеризуется перекрыванием доступа крови,увеличением в размерах венозного канала, развитием дискомфорта.
Разновидности
Выделяют несколько видов заболевания:
Острый тромбофлебит
Характеризуется быстрым развитием заболевания. Первый признак — острые болезненные ощущения вдоль кровотока пораженной области. Повышается общая температура тела. Требует постельного режима и вызова врача на дом. Острая разновидность тромбоза характеризуется высоким риском осложнений.
Постинъекционный тромбофлебит
В процессе лечения варикоза при помощи склеротизации нарушение методики выполнения процедуры провоцирует воспалительный процесс.
Хронический тромбофлебит
Характеризуется отсутствием ярко выраженной симптоматики. Болезненные ощущения возникают периодически, чаще после физической нагрузки на нижние конечности. Отёчность незначительна.
Тромбофлебит во время беременности
Первые симптомы развиваются в начале второго триместра — образование сосудистых звездочек на кожных покровах, увеличение венозных каналов, развитие болезненных ощущений. В вечернее время появляются отёки, периодически возникают судороги. Важно вовремя обратиться к врачу и соблюдать все рекомендации.
Диагностика
Доктор уточняет симптоматику, назначает прохождение инструментальных процедур для определения протяженности тромба, оценки вероятности отрыва уплотнения от стенки. Пациента направляют на исследование крови для определения свёртываемости. Проводят исследование сосудистых каналов при помощи ультразвуковых методик, назначают рентгенографию, компьютерную томографию. В сети клиник ЦМРТ для диагностики тромбофлебита используют:
Тромбофлебит
Тромбофлебит – воспалительное заболевание со стороны венозной стенки, которое сопровождается образованием тромбов в просвете вены.
Содержание статьи:
Что такое тромбофлебит
Тромбофлебит (острый тромбофлебит, тромбоз поверхностных вен, ТПВ) – это воспаление венозных стенок с дальнейшим образованием сгустков крови. Тромб плотно прикрепляется к воспаленному сосуду. Если вовремя приступить к лечению, то тромб рассасывается, воспаление проходит, а венозный просвет восстанавливается и не влияет на кровоток.
Частота развития тромбофлебита определяется многими факторами, одним из которых является возраст. Так, тромбоз поверхностных вен ежегодно дебютирует в 0,3-0,6 на 1000 лиц до 30 лет и у 0,7-1,8 на 1000 пожилых пациентов. Существуют и гендерные различия. У мужчин в возрасте до 30 лет острый тромбофлебит возникает в 0,05 случаях на 1000 пациентов ежегодно. У женщин эти показатели значимо выше. Так, в первые 30 лет жизни дебют ТПВ выявляют у 0,31 на 1000 женщин, но с возрастом частота выявления увеличивается до 2,2 на 1000 пациенток i Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев [и др.] // Амбулаторная хирургия. – 2016. – № 3-4 (63-64). – С. 16-23. .
У 3-11% пациентов тромбофлебит локализуется на нижних конечностях. Система большой подкожной вены поражается в 60-80% случаев, малой подкожной вены – в 10-20%, а билатеральный ТПВ встречается в 5-10% наблюдений i Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев [и др.] // Амбулаторная хирургия. – 2016. – № 3-4 (63-64). – С. 16-23. .
На фоне варикозной болезни тромбофлебит возникает у 4-62% пациентов i Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев [и др.] // Амбулаторная хирургия. – 2016. – № 3-4 (63-64). – С. 16-23. .
Виды (классификация) заболевания
Тромбофлебит делится на несколько видов с учетом происхождения и зарождения болезни, локализации очага, обширности поражения.
Тромбофлебит вен делится по зоне поражения на:
- Мигрирующий. Тромб появляется в одном месте. Со временем он исчезает и появляется на другом участке. Состояние опасное и требует оперативной медицинской помощи.
- Локальный. Тромб образуется на определенном участке. Это необязательно голени. Например, диагностируется тромбофлебит руки.
В зависимости от наличия или отсутствия патогенов подкожный тромбофлебит бывает:
- Септическим. Инфекция быстро распространяется с током крови, поэтому есть риск развития сепсиса. Диагностируется после родов, операции и рожистого воспаления. Лечится антибиотиками.
- Асептическим. Инфекция отсутствует, болезнь возникает после травмы. Чаще всего диагностируется варикозный тромбофлебит из-за неправильного или отсутствующего лечения.
По размеру тромба заболевание бывает:
- Окклюзивным. Просвет вены полностью перекрыт, поэтому отток крови нарушен. Есть риск некроза (отмирания тканей), поэтому требуется немедленная операция.
- Неокклюзивным. Кровяной сгусток прикреплен частично перекрывает венозный просвет. Кровь циркулирует.
По обширности патологического процесса выявляется:
- Тромбофлебит поверхностных вен. Симптоматика проявляется сразу. Больной жалуется на боль по ходу вены. Кожа вокруг краснеет и уплотняется. Спустя время образуется отек, который плохо поддается устранению. Держится температура в пределах 39 °С. Лечится медикаментозно.
- Тромбоз глубоких вен. Данная форма выявляется реже, протекает тяжелее. Симптомы такие же, но их выраженность сильнее. Конечности сильно опухают и синеют. При высоком риске развития тромбоэмболии легочной артерии проводится операция.
Сначала развивается тромбофлебит поверхностных вен нижних конечностей. При отсутствии лечения заболевание перерастает в тромбоз глубоких вен, тромбофлебит большой подкожной вены.
Стадии
Последовательность развития заболевания следующая:
- Острая стадия. Клинические признаки тромбофлебита яркие и появляются неожиданно. Повышается температура, кожа вокруг зоны поражения краснеет, больного знобит. Если начать лечение в двухнедельный срок, развитие болезни удается избежать. Кровяной сгусток рассосется. Длительность обострения – до одного месяца.
- Подострая стадия. Длится до двух месяцев. Признаки болезни стихают, но не угасают. Кожа остается красной, а вздувшиеся вены синеют. Отек проходит, но уплотнения сохраняются.
- Хроническая стадия. Диагностируется через два-три месяца после выявления болезни. Симптомы то отсутствуют, то обостряются. Во время ремиссии конечности остаются отекшими, быстро устают и зудят, при этом боль отсутствует. Возникает дискомфорт в нижних конечностях при длительной ходьбе.
Чем тромбофлебит отличается от варикоза
Варикоз – это повышенное давление в истонченных и неэластичных венах, а тромбофлебит – это воспаление венозных стенок с последующим образованием сгустков крови. Чаще всего диагноз тромбофлебит становится следствием варикоза.
Тромбофлебит подкожных вен

Тромбофлебит — воспаление венозной стенки с образованием в просвете вены тромба. Тромбофлебитом обычно называют воспаление и тромбоз поверхностных, подкожных вен. Наиболее частой причиной тромбофлебита является варикозное расширение вен и хроническая венозная недостаточность.
Чем отличается варикоз от тромбофлебита?
Многие пациенты, обнаруживая у себя узелки варикоза считают, что это тромбы. На самом деле легко определить в чём разница между варикозом и тромбофлебитом. Варикозные узлы мягкие, безболезненные, а кожа над ними не уплотнена, обычного цвета. При тромбофлебите имеется резкое затвердение варикозного узла, покраснение и болезненность кожи. Поверхностные тромбофлебиты при варикозе могут повторяться, а также способны прогрессировать и вызывать тяжёлые осложнения. Иногда повышается температура тела. Тромб обычно распространятся вверх и вниз по сосуду. Тромбофлебит опасное заболевание и без правильного лечения иногда приводит к осложнениям: тромбоэмболии лёгочной артерии и заражению крови (сепсис).
Основные причины тромбофлебита
- Варикозная болезнь.
Крупные варикозные узлы содержат густую, медленно двигающуюся кровь. При наличии варикоза может наступить тромбоз и воспаление стенки сосуда. Тромбофлебит сопровождается уплотнением венозной стенки, болью и повышением температуры. Опасность для жизни может представлять при росте тромба по ходу основных венозных стволов.
- Внутривенные инъекции.
Третьей по частоте причиной развития тромбофлебита следует признать различные медицинские манипуляции, связанные с внутривенным введением препаратов. В большинстве случаев, это бывает на верхних конечностях. Следует признать, что эти тромбофлебиты протекают очень доброкачественно и в большинстве случаев не требуют какого-либо лечения. Введение некоторых лекарственных препаратов и наркотиков сильно раздражает стенку вены и вызывает её воспаление и отёк. Кровоток по вене замедляется, наступает её тромбоз. По ходу вены образуется болезненный тяж. Опасности для жизни обычно не представляет. Лечится амбулаторно.
Системные воспалительные заболевания – системная красная волчанка, эндартериит и многие другие болезни иммунитета повреждают сосудистую стенку. Вырабатываются антитела к собственным сосудам, которые атакуют внутреннюю оболочку сосудов и вызывают воспаление и образование тромбов. Лечение основного заболевания способствует лечению тромбофлебита.
- Наследственность
Наследственная склонность к образованию тромбов (тромбофилия) может быть причиной тромбофлебитов, особенно при варикозе. У ряда людей встречаются врождённые дефициты различных факторов противосвертывающей системы крови. Для этих пациентов характерны частые тромбофлебиты и глубокие венозные тромбозы. Им нередко приходится пожизненно применять препараты, снижающие свёртываемость крови.
Онкологическая патология тоже приводит к значительному нарушению свёртывания крови. Часто тромбофлебит бывает одним из первых признаков онкологической болезни. Тщательное обследование пациента (онкопоиск) позволяет выявить опухоль на ранней стадии и радикально вылечить её. Если тромбофлебит развивается в незатронутом варикозом сосуде – это может быть первым признаком так называемого паранеопластического синдрома – тромботического процесса, развившегося на фоне онкологического заболевания. Очень часто тромбофлебиты возникают при поражении поджелудочной железы. И это одна из причин, по которой не следует относиться к тромбофлебиту как к лёгкому заболеванию, при первых признаках тромбофлебита следует незамедлительно показаться врачу флебологу.
- Локальные факторы
К условиям, при которых часто развивается тромбофлебит относятся травмы, операции, иммобилизация, длительный постельный режим. Нередко тромбофлебит без варикоза может быть после посещения парилок, саун и других им подобных “тепловых” процедур. В медицинской литературе неоднократно поднимался вопрос о развитии варикотромбофлебита у женщин, принимающих гормональные контрацептивы. Вообще у женщин гормональный фон сильно влияет на сосуды, именно поэтому беременность, роды, аборты часто осложняются тромбофлебитами нижних конечностей.
Помимо всего прочего, расположение вен непосредственно под кожей предрасполагает к возможности их травматизации в общественном транспорте, или во время занятий спортом. Чем более запущена у человека варикозная болезнь, тем больше вероятности возникновения у него тромбофлебита.
Течение
Наиболее часто поверхностный тромбофлебит развивается на фоне существующей варикозной болезни нижних конечностей. Для обозначения этого заболевания существует специальный термин – варикотромбофлебит. В отличие от варикоза тромбофлебит в 10 раз реже возникает на фоне посттромботической болезни нижних конечностей . Тромбофлебит при варикозе тоже имеет очень яркую симптоматику, чем отличается от постинъекционного и других форм флебита.
Осложнения
Чаще всего тромбофлебит осложняется распространением тромбов на глубокие вены с развитием тромбоза глубоких вен и тромбоэмболии. Частота этого осложнения составляет около 10% от всех заболевших.
Гнойный тромбофлебит развивается при присоединении инфекции к воспалительному процессу. Для нагноения характерно резкое повышение температуры, озноб, изменение количества лейкоцитов в крови. Гнойный тромбофлебит может приводить к развитию сепсиса – общего заражения крови и поэтому требует неотложной хирургической помощи.
Тромбофлебит
Тромбофлебитом называется воспаление венозной стенки с образованием в просвете вены тромба. Чаще всего тромбофлебит возникает в венах нижних конечностей, но в отдельных случаях может локализоваться в венах: верхних конечностей, грудной клетки, шеи.
Тромбофлебитом специалисты обычно называют воспаление и тромбоз поверхностных подкожных вен. В случае тромбоза глубоких вен чаще применяют другой термин — «флеботромбоз».
В случае воспаления сосудистой стенки, при отсутствие тромба в просвете вены, применяется термин «флебит».
Причины тромбофлебита
Основные причины появления тромбоза вен:
- воспалительный процесс (местный и/или общий),
- замедление тока крови по венозным сосудам, приводящее к венозному застою (например, вследствие варикозной болезни),
- наследственная или приобретенная склонность крови к образованию тромбов (коагулопатии или тромбофилические состояния),
- повреждение венозной стенки (иногда даже незначительная травматизация сосуда, например катетеризация вены).
Симптомы тромбофлебита
- болезненность,
- появление местного отека конечности,
- подъем температуры,
- уплотнение и покраснение по ходу пораженной вены.
В случае тромбофлебита поверхностных вен пациент может отмечать постепенное нарастание интенсивности описанных выше изменений в течение нескольких дней.
При наличии этих симптомов необходимо обязательно проконсультироваться со специалистом.
Однако при тромбозе глубоких вен (флеботромбозе) основным симптомом чаще всего является отек пораженной конечности, хотя следует помнить, что многие пациенты при этой форме заболевания, могут в течение длительного времени не иметь никаких симптомов.
Если отек и болевой синдром носят выраженный характер, а такжке сопровождаются высокой лихорадкой или одышкой с приступами кашля или болями в груди, необходимо осуществить вызов бригады скорой медицинской помощи.
Эти симптомы могут означать развитие тромбоза глубоких вен, что значимо увеличивает вероятность отрыва тромба и его миграцию в сосуды легких.
Факторы риска развития тромбофлебита
- беременность, роды, гинекологические операции (в т.ч. аборты). ;
- длительный постельный режим (например, после хирургических и ортопедических операций);
- инфекционные заболевания;
- инсульт приводящий к параличу конечностей;
- неподвижное положение тела во время длительного путешествия на автомобиле или самолете;
- ожирение;
- онкологические заболевания (в т.ч. оперативное лечение злокачественных новообразований, лучевая терапия и химиотерапия);
- обезвоживание;
- применение гормональных контрацептивов и других препаратов половых гормонов в целях заместительной терапии;
- повышенная свертываемость крови (гипергомоцистеинемия, антифосфолипидный синдром и пр.);
- пункция и/или катетеризация вен.
Чем больше факторов риска имеется у пациента, тем выше риск развития тромбофлебита.
Если у вас есть один и более факторов из выше перечисленного списка, проконсультируйтесь у специалиста о методах профилактики венозного тромбоза.
Чем опасен тромбофлебит
Распространение поверхностного тромбофлебита на систему глубоких вен сопровождается риском развития жизнеугрожающих осложнений, наиболее опасным является отрыв и миграция фрагментов тромба в сосуды легких (эмболия лёгочной артерии).
Поражение магистральных вен конечностей тромботическим процессом (закупорка крупных вен) приводит к развитию посттромбофлебитического синдрома (ПТФС) и хронической венозной недостаточности (ХВН).
Подтверждение диагноза «тромбофлебит»
Во время проведения осмотра, специалист индивидуально подбирает необходимый минимум исследований для каждого конкретного случая. Для подтверждения или исключения тромбофлебита нижних конечностей, ваш доктор может выбрать один из ниже перечисленных методов диагностики:
- Анализы крови (клинический анализ крови, коагулограмма, Д-димер);
- Венография (рентген-исследование венозного русла с помощью введения контрастного препарата, прокрашивающего сосуды изнутри). В настоящее время, в связи с развитием малотравматичных и высокоинформативных методов исследований (прежде всего дуплексного ангиосканирования) применяется крайне редко; и магнитно-резонансная томография в сосудистом режиме — выполняется в ситуациях, когда ультразвуковые методы диагностики малоинформативны;
- Ультразвуковые методы диагностики (доплерография и дуплексное ангиосканирование) — на текущий день являются «золотым стандартом» диагностики тромбофлебита.
После установления диагноза вам могут потребоваться дополнительная диагностика для выявления причин появления тромбофлебита, а также проведение контрольных исследований для уточнения характера динамики патологического процесса.
Методы лечения тромбофлебита
Лечение тромбофлебита поверхностных вен
В этом случае специалист может рекомендовать лечение в амбулаторных условиях. В список рекомендаций могут входить препараты:
- оказывающие противовоспалительное действие (нестероидные противовоспалительные средства например: Нимесил, Ибупрофен, Диклофенак, Найз и пр.); ;
- методы компрессионного воздействия (эластичные бинты или компрессионный трикотаж и пр.);
- флеботонические средства (Детралекс, Флебодия, Антистакс, Вазокет и пр.).
При тромбофлебите поверхностных вен пациент редко нуждается в госпитализации и, при правильном лечении, а также тщательном соблюдении врачебных рекомендаций обычно быстро наступает облегчение.
При прогрессировании поверхностного тромбофлебита (роста границы тромба) может потребоваться хирургическая профилактика тромбоэмболии (отрыва и миграции тромботических масс в сосуды легких) и распространения тромбоза на систему глубоких вен. Оперативное вмешательство в таком случае выполняется по срочным показаниям и чаще всего заключается в перевязке тромбированной поверхностной вены (большой или малой подкожной вены) в месте её впадения в систему глубоких вен и, при такой возможности, удалении варикозных (тромбированных и нетромбированных) вен.
Лечение тромбоза глубоких вен
1. Лекарственная терапия
Инъекции разжижающих кровь препаратов — антикоагулянтов (гепарин или его современные аналоги: клексан, фраксипарин, фрагмин). После терапии гепарином может быть назначен длительный прием таблетированной формы другого разжижающего кровь препарата — варфарина. Лечение антикоагулянтами проводится с целью предотвращения роста тромба и профилактики рецидива венозного тромбоза.
Если доктор назначил вам варфарин, строго следуйте рекомендациям по приему препарата и контролю за свертыванием крови.
Варфарин — сильное лекарственное средство, которое может вызвать ряд опасных побочных эффектов в случае несоблюдения врачебных рекомендаций.
2. Компрессионная терапия
Применение эластичных бинтов и подобора индивидуально компрессионного трикотажа — один из основных инструментов лечебного воздействия, а также профилактики при тромбозе глубоких вен. Проконсультируйтесь у специалиста о возможных, в вашем случае, методах компрессионной терапии.
3. Имплантация кава-фильтра
В некоторых случаях, особенно при наличии противопоказаний к разжижающим кровь препаратам или их неэффективности, приспособление кава-фильтр может быть установлено в главной вене тела пациента (нижней полой) для предотвращения миграции оторвавшихся фрагментов тромбов из вен нижних конечностей в сосуды легких. Кава-фильтр действует как ловушка для оторвавшихся тромбов. Фильтр может быть установлен на определенный период времени или постоянно. Эта процедура чаще всего выполняется под местной анестезией и не требует длительного пребывания пациента в стационаре.
4. Хирургическое лечение
Тромбэктомия, венозная ангиопластика и венозное шунтирование.
В некоторых случаях может потребоваться выполнение хирургического вмешательства направленного на удаление тромботических масс крупных венозных стволов (тромбэктомия) в области нижних конечностей, таза или живота. Для лечения длительно существующей закупорки иногда выполняется шунтирование или малотравматичное вмешательство (стентирование) пораженного сегмента магистральной вены.
Объем и характер оперативного вмешательства при тромбозе глубоких вен определяется сосудистым хирургом индивидуально.
5. Тромболизис
Растворение тромботических масс с помощью особых препаратов —тромболитиков (урокиназа, актилизе и пр.). Эта процедура может быть выполнена только на ранних стадиях заболевания и имеет ряд особых противопоказаний.
Рецидив тромбофлебита
Повторное возникновение тромбоза глубоких или поверхностных вен говорит о том, что причина его появления не устранена, либо проводимые профилактические меры недостаточны для коррекции имеющихся изменений. Обязательно проконсультируйтесь со специалистом для определения дальнейшей лечебной тактики лечения тромбофлебита.
Диета при тромбофлебите
Большое количество свежих овощей, фруктов, клетчатки, орехов, злаков, цельнозерновых сортов хлеба. Из продуктов растительного происхождения благотворным действием при венозных заболеваниях также обладают:
- гинкго билоба,
- имбирь,
- красный стручковый перец,
- корень валерианы,
- чеснок,
- ягоды боярышника.
Пищевые добавки и витамины:
- витамины С, А, Е и В6,
- льняное масло,
- магний и кальций (в комплексе),
- пикногенол.
Рекомендации по изменению образа жизни пациентов с тромбофлебитом
- Возвышенное положение нижних конечностей во время отдыха и сна;
- Избегать длительных статических нагрузок;
- Исключение тяжелой физической нагрузки (поднятие тяжестей);
- Избегать перегревания и обезвоживания (длительное пребывание в бане);
- Носить компрессионный трикотаж необходимого класса компрессии (определяется специалистом);
- Ограничение статических нагрузок (избегать длительного нахождения сидя, стоя без движения);
- Постоянная физическая активность — прогулки пешком, плавание, велосипед;
- Подбор удобной обуви и ортопедических стелек.
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Для того, чтобы попасть на прием к сосудистому хирургу или пройти обследование просто позвоните по телефону +7 (812) 962-92-91 и согласуйте удобное для вас время.
Как подготовиться к операции
Вам предстоит оперативное лечение в нашем Центре. Подготовка к хирургическому вмешательству заключается в выполнении комплекса предоперационного обследования. По указанным ниже ссылкам Вы можете ознакомиться с перечнем необходимых исследований.
Тромбофлебит вен нижних конечностей

Тромбофлебит – это воспаление венозной стенки с образованием сгустков крови (тромбов) различной плотности, закрывающих просвет вены и приводящих впоследствии к частичной или полной закупорке кровеносных сосудов. Тромбофлебит может протекать в острой и хронической формах. Различают тромбофлебиты поверхностных и глубоких вен. Заболеванию подвержены любые венозные сосуды, но наиболее часто диагностируется тромбофлебит нижних конечностей. Отсутствие своевременного и правильного лечения может привести к серьезным последствиям: отрыву тромба, заражению крови (сепсис), гнойному абсцессу и т.д.
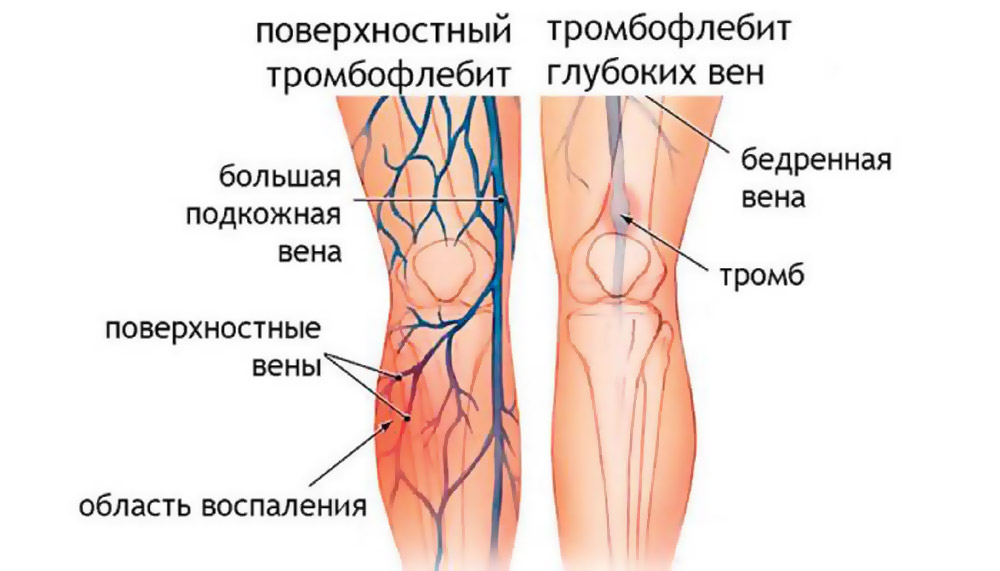
Основные причины возникновения тромбофлебита
К основным причинам появления тромбофлебита можно отнести:
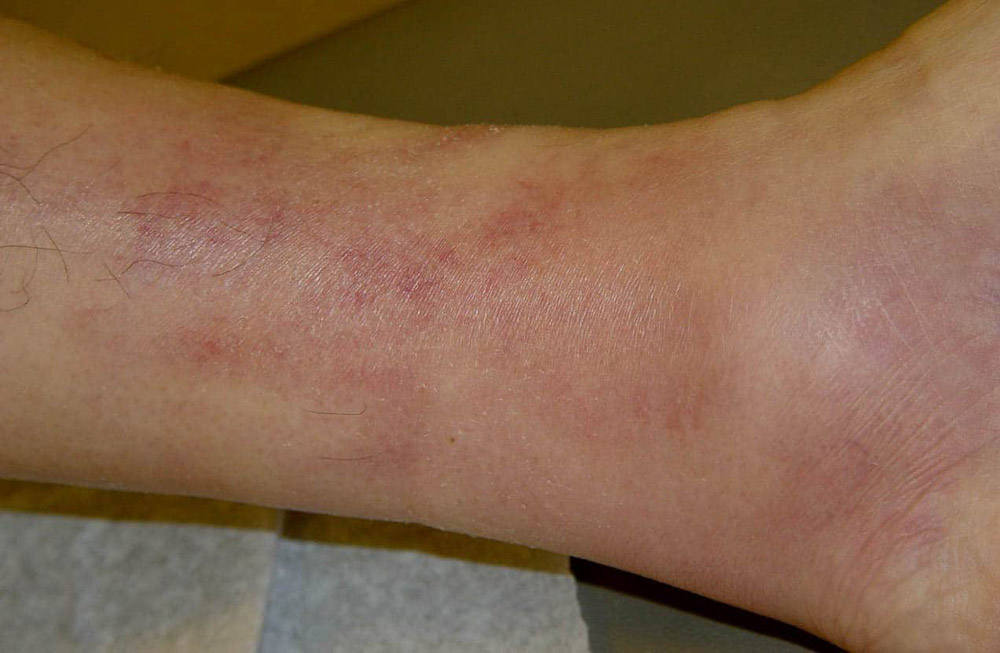
Симптомы тромбофлебита
Для тромбофлебита присуща боль различной степени интенсивности, которая всегда усиливается при движении. К характерным признакам данного заболевания также относятся:
- Болезненность кожи при прикосновении по ходу вен
- Первоначально кожа над воспаленными венами краснеет, затем приобретает синюшный оттенок и становится горячей
- На данных участках кожи появляются уплотнения (тромбы), вены разбухают и твердеют
- Отек больного участка тела
- Возможно повышение температуры тела до 37-38 C
Диагностика заболевания
Диагностировать тромбофлебит помогут следующие методы:
- Исследование крови на свёртываемость
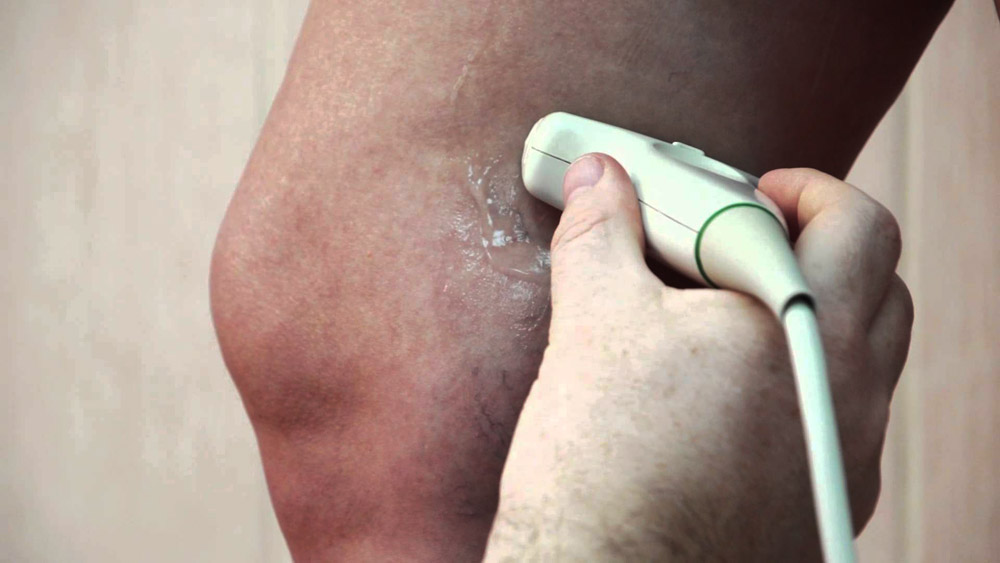
- Исследование сосудов с помощью ультразвуковой доплерографии и дуплексного ангиосканирования сосудов
- Ультразвуковое сканирование вен
- Возможно рентгеновское исследование вены с введением контрастных растворов
Для постановки точного диагноза пациенту необходимо обратиться за квалифицированной помощью к врачам-специалистам:
Записаться на прием в Москве к этим специалистам Вы можете в ЦКБ РАН по телефонам.
Лечение
Лечение может быть консервативным и хирургическим. Операция показана пациентам, у которых наблюдается угроза перехода процесса воспаления и образования тромбов на глубокие вены. Хирургическое лечение удаление тромбов, перевязку или удаление измененных болезнью вен. Консервативное лечение подразумевает снятие воспалительного процесса в венах и окружающих тканях, устранить продвижение тромбов в глубокие вены и избежать тромбоэмболии легочной артерии.
- Прием противовоспалительных средств, антибиотиков, обезболивающих, антикоагулянтов
- Перевязка больного места эластичным бинтом, в дальнейшем ношение компрессионного белья
- Больному показана умеренная активность (чтобы избежать застоя крови в венах)
- УВЧ-терапия
- Гирудотерапия
- Физиотерапия.
Профилактика заболевания
Тромбофлебит очень серьезное заболевание, которому подвержены люди разных возрастов и любого пола. Поэтому важно выявить заболевание как можно раньше и быстрее приступить к его лечению. В качестве профилактических мер предотвращения тромбофлебита необходимо своевременно лечить хронически заболевания вен, соблюдать диету (ограничить количество животных жиров в рационе, есть больше ягод, фруктов и овощей с высоким содержанием аскорбиновой кислоты и витамина Р), вести активный образ жизни и отказаться от вредных привычек.