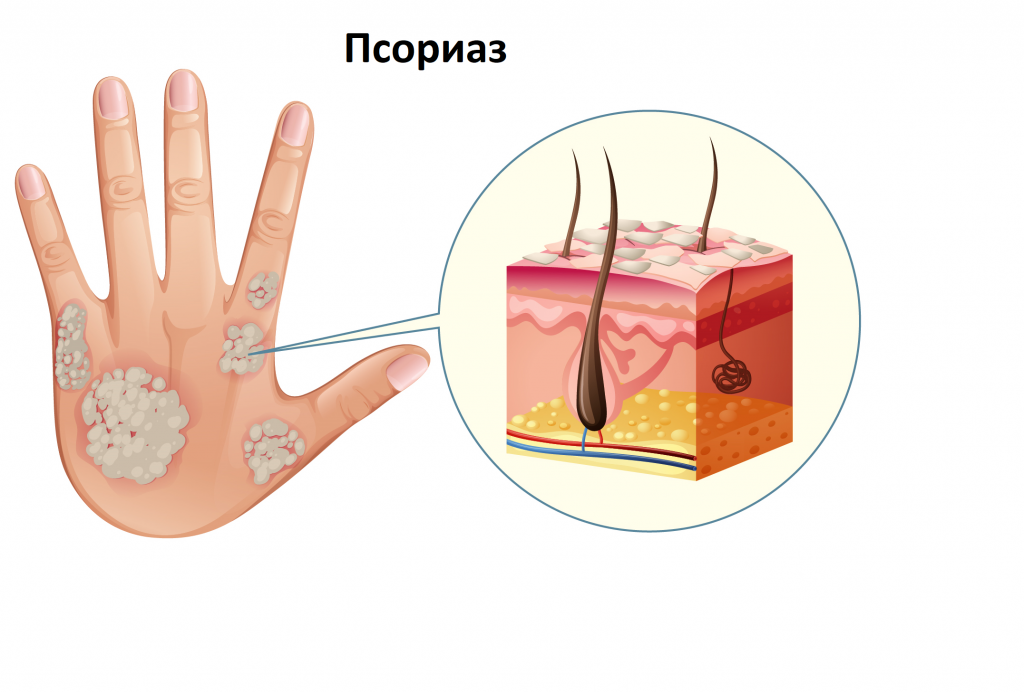
Псориаз: школа для пациентов и их родственников: Течение и клинические проявления псориаза
Когда пациент приходит на консультацию к дерматологу с жалобами на появившиеся изменения на коже и врач впервые выставляет диагноз псориаз, обычно возникает большое количество вопросов о проявлениях этого заболевания. Часто наши пациенты интересуются по каким признакам доктор определил наличие у них псориаза? И почему у родственников, знакомых, друзей, которые также страдают этим заболеванием, высыпания выглядят иначе. Мы всегда объясняем нашим пациентам, что псориаз может проявляться очень разнообразно у разных людей, но есть определенные признаки на основании которых врач может судить о наличии у пациента данного заболевания.
Как же проявляется псориаз?
Как и любое заболевание, псориаз имеет свои признаки, которые можно разделить на главные и второстепенные.
К главным относятся:
Высыпания на коже, с типичной локализацией на разгибательных поверхностях конечностей, особенно в области локтевых и коленных суставов, волосистой части головы (“псориатическая корона”), область крестца. Но следует отметить, что псориаз может поражать любые участки кожного покрова. Псориатические высыпания чаще бывают распространенными и симметричными. Реже элементы сыпи локализуются на отдельном участке кожи, на одной половине тела, полосовидно. Иногда развивается сплошное поражение кожи значительных участков тела. Более подробно о видах поражения кожи, мы будем говорить при описании клинических проявлений псориаза.
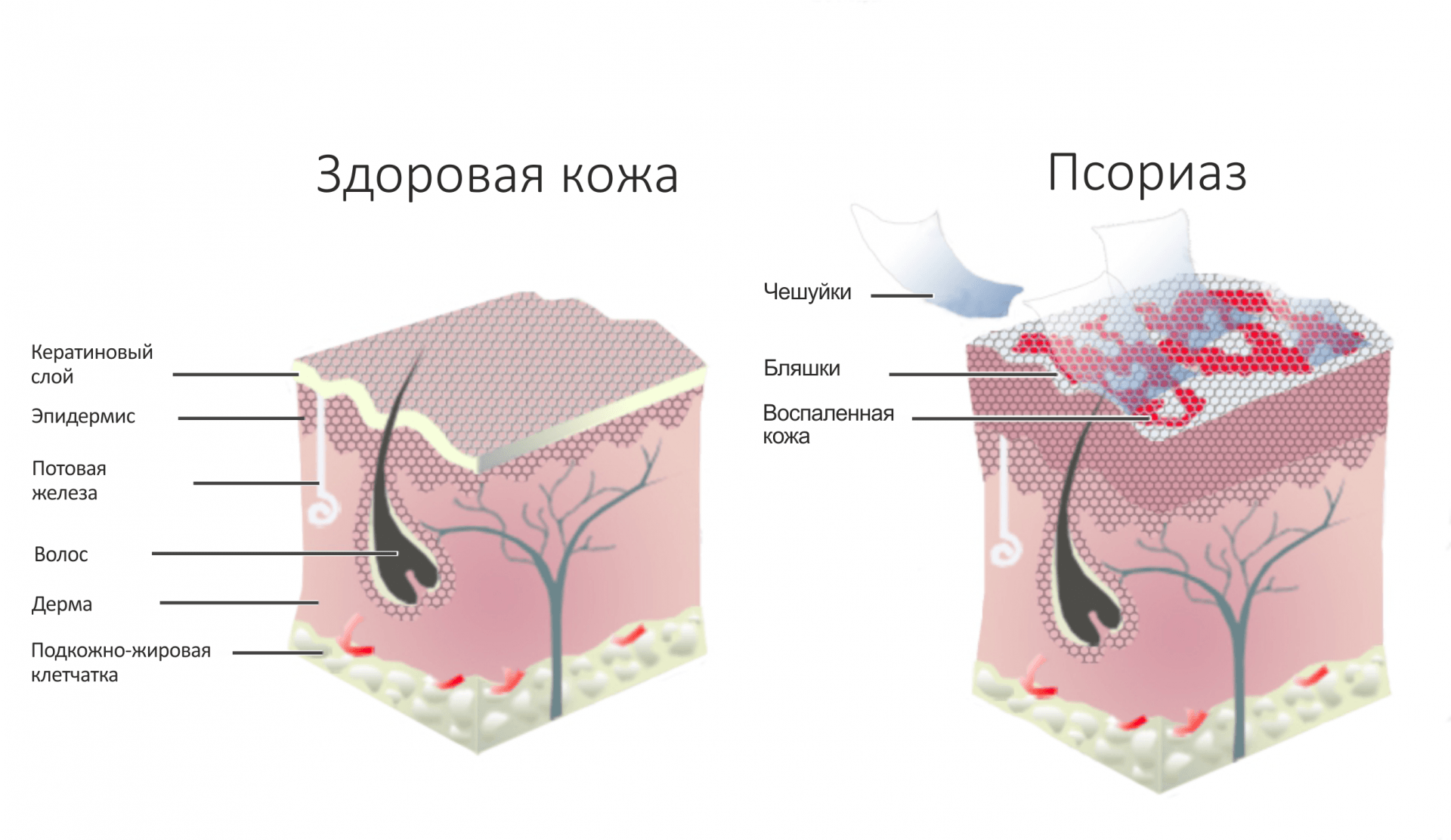
Мы уже говорили о том, что высыпания при псориазе могут выглядеть очень разнообразно, но они являются лишь этапами в эволюции основного элемента сыпи – псориатической папулы. Она представляет собой воспалительный узелок, слегка возвышающийся над уровнем нормальной кожи, с четкими границами, розового, “лососевого” или насыщенно-красного цвета, который быстро покрывается рыхлыми, серебристо-белыми чешуйками. Из-за наличия этих чешуек, раньше это заболевание и получило название “чешуйчатый лишай”, о котором упоминалось в предыдущей главе. Поскабливание папул (деревянным шпателем, ногтем) позволяет выявить псориатическую триаду, очень характерную для псориаза:
очень важно для правильного подбора терапии. В зависимости от стадии заболевания врач назначает определенные средства как для наружной терапии, так и для системного лечения. Об этом более подробно мы будем говорить на уроке, посвященном лечению псориаза.
Какие еще формы псориаза существуют? Мы говорили о наиболее часто встречающейся форме заболевания, но бывают случаи когда псориатические высыпания выглядят несколько иначе. В зависимости от расположения и вида имеющихся высыпаний, выделяют некоторые другие формы псориаза:
-себорейный
-экссудативный
-интертригинозный
-псориаз ладоней и подошв
-каплевидный
Себорейный псориаз
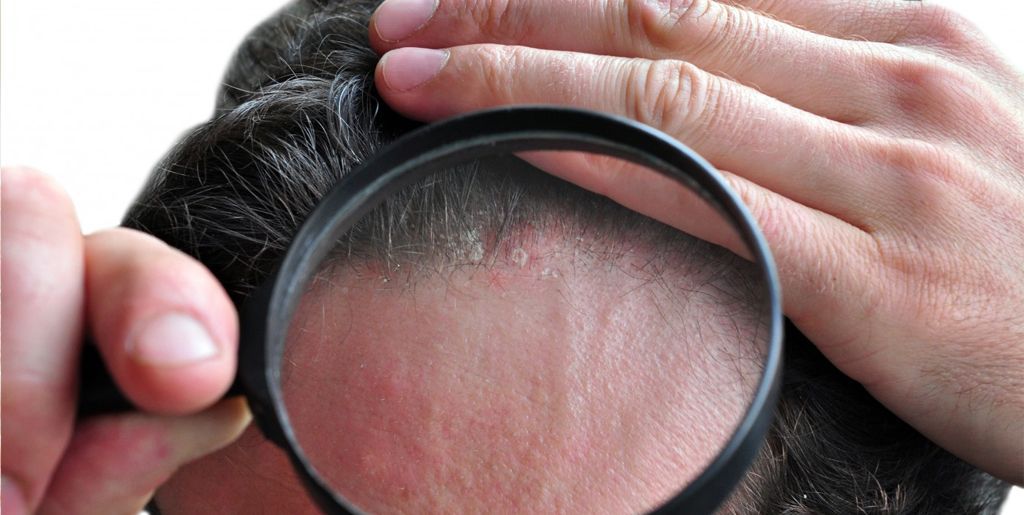
При этой форме высыпания располагаются преимущественно на коже волосистой части головы. Часто также поражаются соседние участки кожи, особенно лба и заушных областей (“псориатическая корона”). Высыпания могут также располагаться в носогубных складках, на коже груди. В этом случае псориатические высыпания образуют то более, то менее крупные бляшки, покрытые жирными, желтоватыми наслоениями чешуек. Поражение волосистой части головы отмечают у 80% больных псориазом. Для того, чтобы подтвердить диагноз псориатического поражения кожи головы дерматологи используют прием Картамышева А.И. Это исследование Вы можете воспроизвести самостоятельно. Для этого нужно с закрытыми глазами пропальпировать имеющиеся высыпания на коже волосистой части головы, при псориазе появляется ощущение четких границ псориатических бляшек, в отличие от другого часто встречающегося заболевания – себорейного дерматита. Часто пациенты задают вопрос: приводит ли псориаз кожи головы к выпадению волос? Мы объясняем нашим пациентам, что волосы на пораженных участках большей частью сохраняются. Даже если происходит выпадение волос, то после исчезновения высыпаний рост волос полностью восстанавливается.
Экссудативный псориаз
Эта форма псориза отличается от других тем, что вследствие проникновения на поверхность папул экссудата, теряется характерный серебристо-белый цвет чешуек; они превращаются в серовато-желтые, рыхлые, влажные корко-чешуйки, плотнее чем обычно, прилегающие к поверхности кожи. В складках (под молочными железами, в складках живота и др.) поверхность резко отграниченных от здоровой кожи псориатических бляшек характеризуется ярко-розовым цветом (цвет семги), иногда мокнутием. Могут быть жжение и зуд. Часто такая форма псориаза развивается у лиц с избыточной массой тела.
Интертригинозный псориаз (псориаз крупных складок) обычно развивается у детей и пожилых пациентов, особенно у страдающих сахарным диабетом. При этой форме шелушения практически нет, очаги поражения имеют насыщенно-красный цвет и четкие границы, часто их путают с опрелостями.
Псориаз ладоней и подошв
Развивается у больных псориазом, чаще у тех, кто занят физическим трудом и при обострении распространенного псориаза. Проявляется либо обычными псориатическими папулами и бляшками, как изолированными так и сливными. Либо высыпания принимают вид обширных шелушащихся неровных мозолистых поверхностей (псориатические мозоли) с многочисленными трещинами. Встречается сплошное поражение кожи ладоней и подошв в виде ее утолщения и повышенного ороговения. Характерны четкие границы очагов поражения. Псориатическая триада вызывается с трудом. Наличие псориатических высыпаний на других участках помогает установить диагноз.
Каплевидный псориаз
Отличается наличием обильных мелких псориатических папул по всему кожному покрову. Эта форма псориаза часто развивается остро, у молодых людей, после перенесенных инфекций (ангина, тонзиллит, ОРВИ и др.)
Поражение ногтей
Примерно у 25% всех больных псориазом отмечается поражение ногтей. Ногтевая пластинка при этом покрыта точечными углублениями, что чрезвычайно напоминает поверхность наперстка, или ногтевая пластинка утолщается, становится неровной, приобретает грязноватый цвет. Реже наблюдается наличие желтовато-бурого пятна под ногтем (симптом “масляного пятна”) и другие виды поражения ногтей.
Как проявляется псориаз у детей?
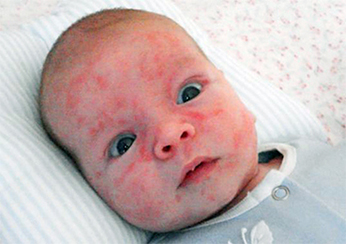
У детей псориатические высыпания чаще располагаются в складках, и склонны к экссудации (мокнутию), что связано с большим содержанием влаги в коже детей. Очень редко детский псориаз сопровождается поражением суставов, и распространением высыпаний по всему кожному покрову. Особыми формами псориаза у детей является так называемый “пеленочный” и фолликулярный псориаз. При “пеленочном” псориазе, развивающемся в периоде новорожденности, высыпания обычно возникают на коже промежности, в редких случаях в подмышечных впадинах или на затылке в виде красных, отечных, слегка плотных бляшек, резко отграниченных от нормальной кожи. Это поражение кожи нужно отличать от более часто встречающихся в этом возрасте опрелостей, с присоединением кандидозного поражения.
Тяжелые формы псориаза.
К сожалению, достаточно часто продолжают встречаться случаи тяжелых форм псориаза, нередко приводящих к инвалидизации.
К таким формам относятся:
– псориатическая эритродермия
– артропатический псориаз
– пустулезный псориаз
Псориатическая эритродермия
Представляет собой остро развивающееся поражение кожи, распространяющееся практически на весь кожный покров. Часто возникает у больных распространенным псориазом в прогрессирующей стадии при воздействии на нее раздражающими факторами (инсоляция, наружное лечение раздражающими средствами и прочие). Наряду с покраснением всей кожи, ее обильным шелушением, отечностью, резко ухудшается общее состояние больного: повышается температура, появляется бессонница, возникают диспепсические явления, сильная слабость, увеличиваются лимфоузлы. Больные жалуются на зуд, жжение, стянутость кожи, болезненность в конечностях при движении. Подобное состояние требует срочной госпитализации и проведения активной терапии в условиях стационара.
Артропатический псориаз
У 3-5 % всех больных псориазом отмечается поражение суставов. Механизмы этого поражения до конца не известны, но иммунная их природа не вызывает сомнений. Средний возраст таких больных, как правило, 30-55 лет. Эта форма псориаза является наиболее тяжелой и часто приводит к инвалидизации пациента. У большинства больных симптомы поражения кожи предшествуют поражению суставов (около 70 %). Иногда псориатические высыпания появляются одновременно с поражением суставов или появляются позднее. Чаще процесс начинается с поражения суставов кистей и стоп с последующим поражением других суставов, но строгой закономерности в развитии артрита нет. Диапазон проявлений псориатического артрита варьирует от появления незначительных болей в суставах, возникающих при движении и усиливающихся после значительных физических нагрузок, до значительных изменений в суставном аппарате, приводящих к инвалидизации. При подозрении этой формы заболевания пациент проходит целый комплекс обследований: клинических, лабораторных, рентгенологических для правильной постановки диагноза.
Рисунок 5. Области поражения кожи и суставов при артропатическом псориазе.
Пустулезный псориаз
Отмечается у 1% больных. Он проявляется распространенными высыпаниями в виде пустул (“гнойничков”). Важно, что при псориазе эти “гнойнички” стерильны, то есть не содержат микробов. Различают две формы пустулезного псориаза: генерализованный пустулезный псориаз (пустулезный псориаз Цумбуша) и Пустулезный псориаз ладоней и подошв (пустулезный псориаз Барбера, ладонно-подошвенный пустулезный псориаз)
Генерализованный пустулезный псориаз (Пустулезный псориаз Цумбуша) – это тяжелая угрожающая жизни пациента форма заболевания, сопровождающаяся тяжелым общим состоянием больного. Чаще развивается на фоне обычного псориаза. Начинается внезапно. Когда в течение нескольких часов на коже появляются яркие, огненно- красные пятна, которые охватывают обширные участки кожи. На этом фоне появляются мелкие поверхностные пустулы (“гнойнички” – содержимое которых стерильно) расположенные как в зоне бляшек, так и на раннее не измененной коже. Эти очаги быстро увеличиваются в размерах, сливаются, захватывают обширные участки кожного покрова, так, что псориатические бляшки перестают быть различимыми. Пациенты жалуются на зуд и болезненность кожи. Часто поражаются ногти, суставы, иногда почки. Нарушается общее состояние больного: отмечается повышение температуры, недомогание, общая слабость. После прекращения появления высыпаний состояние больных улучшается, температура снижается. Иногда процесс принимает затяжной характер с периодическими повторениями обострений с интервалами от нескольких дней до месяцев.
Пустулезный псориаз ладоней и подошв. (Пустулезный псориаз Барбера, ладонно-подошвенный пустулезный псориаз)
Встречается чаще, чем генерализованная форма. Заболевание носит хронический рецидивирующий характер. Провоцирующие факторы не установлены. Чаще возникает в возрасте 40-50 лет. На ладонях и подошвах возникает одна или несколько резко очерченных бляшек, в пределах которых имеются многочисленные пустулы 2-5 мм в диаметре. Свежие пустулы желтого цвета со стерильным содержимым, некоторые из них сливаются, образуя “гнойные озера”. Не вскрываясь они постепенно подсыхают с образованием коричневых корок, другие появляются им на смену. В дальнейшем на их месте образуются красно-бурые пятна. Характерна симметричность поражения.
Течение псориаза.
Течение любой из вышеперечисленных форм псориаза носит волнообразный характер: периоды обострения сменяются периодами ремиссии, то есть стихания кожных проявлений. Ремиссия может быть полной (когда проявления псориаза отсутствуют) и неполной (когда воспалительные проявления заболевания минимальны). С ремиссиями в несколько месяцев или лет заболевание тянется до конца жизни. У ряда больных полной ремиссии не наступает. У некоторых пациентов десятилетиями имеются незначительные высыпания, преимущественно на излюбленных местах. В других случаях псориаз протекает остро, когда под воздействием стресса, инфекций в течение нескольких месяцев кожный процесс распространяется по всему кожному покрову, захватывая ногти и поражая суставы. Иногда заболевание ограничивается едва заметными изменениями ногтевых пластинок. Нужно отметить, что нередко именно при легком течении кожного процесса возникает поражение суставов, чаще межфаланговых; наиболее тяжелое течение бывает при сочетании артропатического и пустулезного псориаза, которые могут сочетаться у одного больного.
Ладонно-подошвенный псориаз: симптомы, диагностика и лечение
Ладонно-подошвенный псориаз представляет собой хроническое рецидивирующее заболевание, которое доставляет пациентам физический и психологический дискомфорт, а в некоторых случаях даже может сказаться на работоспособности человека.
Ладонно-подошвенный псориаз: причины патологии
Несмотря на то, что данное заболевание имеет многовековую историю, причины его возникновения до сих пор неясны. Считается, что предпосылками к его развитию могут быть такие факторы:
- Наследственная предрасположенность. Вероятность того, что склонность к заболеванию передастся по наследству, зависит от генных нарушений, имеющихся в семейном анамнезе.
- Стресс. Первые признаки псориаза на ладонях и стопах часто появляются после серьезных психоэмоциональных потрясений.
- Нарушения обменных процессов. Обменная теория развития псориаза строится на проблемах с липидным обменом, снижении уровня мелатонина, изменении соотношения белковых фракций и некоторых других метаболических отклонений от нормы, которые наблюдаются у больных псориазом.
- Инфекционные заболевания. Дебют подошвенного и ладонного псориаза часто наступает на этапе выздоровления после перенесенных стрептококковых инфекций.
- Проживание в северных регионах. По статистике, псориаз на ладонях рук, кистях, пятках и стопах чаще развивается у жителей Северной Европы и северных областей Канады, чем у обитателей стран с более теплым климатом.
Псориаз ладоней и подошв: симптомы
Признаки заболевания зависят от его разновидности. Выделяют следующие виды ладонно-подошвенного псориаза:
- Вульгарная форма. Этот тип заболевания встречается чаще других. Его можно узнать по возникновению на коже ладоней и стоп плоских бляшек круглой или овальной формы, покрытых сухими серо-белыми чешуйками. Кожные покровы вокруг них воспаляются, краснеют и чешутся. Бляшки немного возвышаются над здоровыми участками кожи и имеют тенденцию к разрастанию и слиянию.
- Псориаз ладоней и подошв Барбера. Проявляется возникновением на коже пустул – полостных элементов, заполненных жидкостью. Так как появление сыпи сопровождается выраженным кожным зудом, больной расчесывает высыпания, в результате чего в них может проникнуть инфекция. В таком случае начинается воспалительный процесс, появляется нагноение, возможно местное повышение температуры тела.
- Роговая (мозолистая) разновидность болезни представлена утолщением кожи, появлением на ней глубоких трещин, сухостью и зудом пораженных участков. В отличие от описанных выше разновидностей заболевания, воспалительный процесс при роговом псориазе обычно отсутствует. Однако если в трещину попадет инфекция, покраснение и нагноение все-таки возможно. Чаще всего такая форма псориаза развивается на ступнях ног, реже – на ладонях.
Помимо названных симптомов, все описанные выше разновидности заболевания могут сопровождаться поражением ногтей. Ногтевые пластины при этом утолщаются, приобретают желтоватый оттенок, покрываются бороздками и ямками.
Так как руки почти всегда находятся на виду у окружающих, скрыть признаки ладонного псориаза почти невозможно. В связи с этим у пациентов могут наблюдаться проблемы с социальной адаптацией, появление комплексов, развитие депрессивных состояний.

Лечение ладонно-подошвенного псориаза
Терапия может быть назначена только после проведения дифференциальной диагностики. Она позволяет отграничить псориаз от других дерматологических заболеваний, имеющих похожие симптомы – экземы, красного плоского лишая, бактерида Эндрюса и пр. Диагностика проводится путем гистологического исследования образцов биоматериала.
Лечение псориаза ладоней и стоп включает в себя применение ретиноидов, цитостатиков, седативных и антигистаминных препаратов, витаминных комплексов, коррекцию питания, ограничение контакта с водой, проведение сеансов физиотерапии.
Не занимайтесь самолечением! Псориаз – серьезная патология, имеющая склонность к рецидивам, поэтому его лечением должен заниматься исключительно профессионал.
Вы можете обратиться в медцентры «ЭкспрессМедСервис» для проведения диагностики и назначения препаратов для лечения псориаза ладоней и подошв.
Потекаев Н.Н., Круглова Л.С. Псориатическая болезнь. М.: МДФ; 2014.
Мурашкин Н.Н., Глузмин М.И. Редкие формы псориаза у детей. Кубанский научный медицинский вестник. 2011; (2): С. 107–11.
Турбовская С.Н., Понич Е.С., Круглова Л.С., Левшин Р.Н., Корчажкина Н.Б., Елфимов М.А. и др. Подходы к фототерапии у детей с хроническими дерматозами. Медицина труда и промышленная экология. 2016; (2): С. 24–9.
Griffiths C.E., Barker J.N. The Pathogenesis and clinical features of psoriasis. Lancet. 2007; 370(9583): С. 263–71.
Potekaev N.N., Kruglova L.S. Psoriatic Disease [Psoriaticheskaya bolezn’]. Moscow: MDF; 2014. (in Russian).
Murashkin N.N., Gluzmen M.I. Rare form of psoriasis in children. Kubanskiy nauchnyi medictsinskiy vestnik. 2011; (2): Р. 107–11. (in Russian).
Ладонно-подошвенный псориаз

Псориаз, поражающий кисти и стопы, принято считать одним из самых распространенных видов данного процесса.
Псориаз является патологическим иммуноассоциированным неинфекционным дерматологическим заболеванием. В наше время, в связи с частыми стрессами, контактами с вредными химическими соединениями, сложностями с соблюдением режима дня и правильного питания, эта болезнь встречается чуть ли не у каждого двадцать пятого человека. Этот недуг представляет собой хронический воспалительный процесс, который характеризуется периодами ремиссий и рецидивов.
Главной опасностью этой болезни является то, что подверженные заболеванию люди игнорируют первые легкие симптомы и не обращаются за помощью к специалистам, мешая своевременной диагностике на ее ранних этапах и началу терапии. Но псориаз разнообразен и может не только поразить любой участок кожи пациента, а также ногти и суставы, приводя в последствии к возникновению серьезных осложнений.
Причины ладонно-подошвенного псориаза
Именно данная форма болезни составляет около 14% всех зарегистрированных случаев заболевания.
Наиболее вероятными причинами его возникновения медики называют:
- инфекции, например, стрептококк;
- травмы кожи;
- интоксикация организма;
- проблемы с обменом веществ;
- термические ожоги кожи;
- химические ожоги кожи;
- эндокринные нарушения;
- генетическая предрасположенность (имеется у одного или обоих биологических родителей);
- повышенная сухость кожи;
- авитаминоз;
- сильный стресс;
- серьезное регулярное психоэмоциональное напряжение;
- нарушение функций иммунной системы;
- несоблюдение правил личной гигиены, ухода за кожей;
- неправильное питание;
- вредные привычки;
- воздействие ультрафиолетового излучения в летний период;
- гельминтозы;
- резкая отмена глюкокортикостероидов;
- воздействие низких температур зимой;
- длительное употребление сильнодействующих лекарственных препаратов;
- регулярный контакт с вредными химическими соединениями;
- ВИЧ и СПИД;
- нарушение режима дня;
- воспалительные состояния организма пациента;
- ожирение;
- сахарный диабет.
Симптомы ладонно-подошвенного псориаза
Псориаз имеет ряд проявлений и, как правило, возникает внезапно. Чаще всего все начинается с незначительных высыпаний на коже пациента, но постепенно процесс распространяется на все новые участки.
Сыпь могут сопровождать:
- зуд, болезненность кожи;
- бороздки и трещины на пораженном участке кожи;
- отечность пораженной области;
- точки на ногтевой пластине;
- четко очерченные округлые «лососевые» розовые участки кожи;
- псориатические бляшки – ярко-розовые и сухие элементы, возвышающиеся над поверхностью кожи;
- обильное шелушение псориатических бляшек;
- кровоточивость поврежденных участков.
Стадии течения ладонно-подошвенного псориаза
Кожный покров на ступнях и ладонях гораздо толще, чем на других участках тела, из-за чего этот вид псориаза проходит не так, как другие формы болезни.
- На первой стадии появляются маленькие желтые прыщики, визуально похожие на гнойники, и сильный зуд.
- На следующей стадии эти образования становятся красными и покрываются коркой. Появляется болезненность.
- На поздних стадиях характерно наличие крупных бляшек, соединенных между собой. Кожные покровы вокруг поврежденной области становятся грубыми и сухими.
Формы ладонного-подошвенного псориаза
Для роговой формы ладонно-подошвенного псориаза характерно появление округлых бляшек. Кожа приобретает желтый оттенок, а повреждения становятся все более плотными. На поверхности высыпают мелкие папулы и большие бляшки.
Для пустулезной формы болезни характерны:
- пустулы, не содержащие гной;
- покраснение кожи;
- сильный зуд в области гнойничковых высыпаний;
- слияние нескольких рядом находящихся пустул;
- симметричное расположение высыпаний;
- частые рецидивы и стремительное развитие.
Симптомы типичной формы псориаза – это:
- плоские папулы, возвышающиеся над поверхностью кожи;
- наличие папул и бляшек, покрытых серебристыми чешуйками;
- плотное расположение чешуек на поверхности кожи;
- частое проявление бляшек на разгибательных поверхностях кистей и стоп.
Опасность самолечения
Зачастую пациентам кажется, что раз препараты для лечения псориаза не являются рецептурными, то и обращением к специалисту за квалифицированной помощью можно пренебречь, однако чаще всего попытки самолечения этого недуга могут закончиться необратимыми последствиями, если терапия была подобрана наугад.
Перед применением любого средства всегда стоит проконсультироваться у врача, который сможет не только подобрать правильный вид терапии, но и выверить дозировки.
Осложнениями при неправильном лечении ладонно-подошвенного псориаза могут стать:
- синдром отмены и привыкания;
- гиперкальцимия;
- аллергические и воспалительные реакции организма;
- ожоги кожного покрова от средств местного действия и фитотерапии;
- усугубление течения болезни и учащение ее рецидивов;
- атрофия кожи;
- окрашивание здоровой кожи, которая окружает поврежденные участки, в коричневый цвет;
- нарушения работы эндокринной и сердечно-сосудистой систем при использовании гормональных препаратов.
При обнаружении у себя характерных симптомов заболевания нужно немедленно записаться на прием к дерматологу, который после тщательного осмотра составит для вас максимально эффективный план лечения.
Если псориаз поразил суставы, то стоит обратиться к врачу ревматологу.
Способы лечения ладонно-подошвенного псориаза
Ладонно-подошвенный псориаз относится к недугам, которые нужно лечить комплексно для достижения максимального эффекта. Терапия чаще всего состоит из препаратов для приема вовнутрь и средств местного действия. Иногда больным также назначаются инъекции и физиотерапия.
Медикаментозное лечение псориаза включает:
- прием витаминов А и D;
- использование кремов и мазей с цинком
- использование комбинированных средств;
- применение дегтевых размягчающих средств;
- ванны с лечебными травами;
- кератолитики, например, салициловая кислота;
- капельницы с лекарственными растворами для понижения интоксикации;
- антигистаминные препараты;
- глюкокотикоиды, для снятия зуда и воспаления;
- цитостатики для приостановки активного деления клеток эпителия;
иммуносупрессанты и многое другое.
Свою эффективность при лечении псориаза доказало и физиотерапевтическое лечение. При ладонно-подошвенном псориазе пациенту могут назначить:
- электросон;
- ПУВА терапию;
- ультразвуковое лечение;
- магнитотерапию;
- плазмоферез;
- дарсонвализацию;
- ультрафиолетовое облучение;
- успокаивающие.
Терапия данного заболевания проходит самостоятельно между эпизодическими приемами у специалиста, однако не стоит забывать, что при переходе болезни в тяжелую форму, пациента могут перевести в стационар.
Общие рекомендации по лечению ладонно-подошвенного псориаза
При лечении ладонно-подошвенного псориаза потребуется исключить излишние нагрузки на поврежденные участки ладоней и стоп, а также придерживаться специальной диеты, исключающей любые возможные аллергены и вредные вещества из рациона пациента. Лучше всего, если диета для больного будет составлена лечащим врачом так, как только специалист сможет учесть все требуемые нюансы и составить максимально эффективное меню. Человеку, страдающему недугом, придется также отказаться от вредных привычек и сладкого.
Пациентам важно знать, что при лечении псориаза нужно отказаться от вредных привычек, и придерживаться здорового образа жизни, по возможности избегая стрессов.

Помощником в борьбе с внешними проявлениями ладонно-подошвенного псориаза является комбинированная мазь «Редерм» с комбинацией бетаметазона и салициловой кислоты. Эта мазь оказывает противовоспалительное, противозудное, противоаллергическое и кератолитическое действия и способна быстро устранить проявления псориаза.
Мнение специалистов
Мазь «Редерм» отлично зарекомендовала себя среди потребителей самых разных возрастов. Мазь разрешена даже детям старше 2 лет. Средство производится в соответствии с требованиями стандарта GMP, подтвержденном заключениями Минпромторга РФ. Средство оказывает противовоспалительное, противозудное, противоаллергическое и кератолитическое действие.
Ладонно-подошвенный псориаз: типы и стратегии лечения

Ладонно-подошвенный псориаз — воспалительное заболевание, которое проявляется в виде сыпи на кожных покровах стоп и ладоней. Одна из наиболее распространенных псориатических форм.
Ладонно-подошвенный псориаз на фото 11 штук с описанием











Ладонно-подошвенный псориаз. Причины
Считается, что пуском к началу заболевания являются нарушения в работе иммунитета. Однако досконально механизм не известен.
Помимо проблем с иммунитетом патологию могут спровоцировать следующие факторы:
- наследственная предрасположенность;
- постоянное механического раздражение кожи на стопах и ладонях;
- частое контактирование кожи с агрессивными химическими элементами;
- некачественная и неудобная обувь;
- эндокринные и гормональные нарушения;
- проблемы метаболического характера;
- запущенные или перенесенные когда-то инфекционные заболевания;
- продолжительный контакт кожи с водой;
- наличие аллергии;
- патологии ЖКТ;
- сильный или продолжительный стресс;
- курс лекарств с мышьяком в составе;
- длительные прием оральных контрацептивов;
- пристрастие к сигаретам и спиртному.
Чаще всего данным типом псориаза страдают лица от 20 до 60 лет. Ладонный псориаз более распространен у пациентов до 35 лет. Подошвенный — после.
Стадии ладонно-подошвенного псориаза
Заболевание имеет три основные стадии:
- Прогрессирующая или начальная. Высыпания только начинают появляться и. Сначала — в небольшом количестве, которое постепенно возрастает. Иногда могут объединяться в более крупные образования. Пациента беспокоит интенсивный зуд. Можно посмотреть фото начальной стадии псориаза на ладонях.
- Стадия стабилизации. Сыпь перестает развиваться, однако не исчезает. Зуд становится менее интенсивным. Яркий оттенок образований сменяется более бледным.
- Заключительная стадия. Зуд полностью исчезает. Объем высыпаний уменьшается. Терапия приобретает поддерживающий характер или вовсе прекращается.
Псориаз ладоней имеет те же этапы развития, что и подошв. При каждом рецидиве все три стадии повторяются.
Виды ладонно-подошвенного псориаза
Обычно выделяют четыре разновидности данной формы псориаза:
- Круговая форма. Образования имеют округлую форму и шелушащуюся поверхность. Выходит данный псориаз на ладонях и изредка — на тыльной стороне кисти. И стопы, и ладони одновременно страдают очень редко. На первых этапах заболевания пациента беспокоя сильный зуд, воспаление, отечность и стянутость кожи. Позже эпидермис начинает шелушиться и отслаиваться крупными участками.
- Мозолистая форма. По мере развития болезни кожа грубеет, становится толще и покрывается мозолями. Этот процесс называют гиперкератотическим огрубением. Мозоли располагаются беспорядочного и могут сливаться в более крупные образования. Если заболевание игнорировать, образования распространяются на близлежащие участки — на тыльную сторону кистей или стоп. Чаще проявляется как подошвенный псориаз, фото которого наглядно демонстрируют ситуацию.
- Бляшечно-веерообразный тип. Наиболее распространенная разновидность. Симптомы как у классического псориаза: красноватые папулы с серебристыми чешуйками. Высыпания имеют веерообразную форму расположения. При отсутствии терапии сыпь покрывается трещинками и начинает кровоточить.
- Пустулезный тип. Сначала кожа краснеет, а затем на ней появляются гнойничковые образования. Через какое-то время они приобретают коричневый или желтоватый оттенок и покрываются корочкой. Образования могут увеличиваться в размере и сливаться друг с другом. Нередко их расположение симметрично. Чаще проявляется как псориаз на ладонях рук, фото которого можно найти в сети.
Во всех четырех случаях возможны осложнения.
Симптомы Ладонно-подошвенного псориаза
Вне зависимости от формы у данного типа псориаза есть общая симптоматика:
- мелкая сыпь с образованиями диаметром в 1,5 мм, которые позже трансформируются в бляшки;
- сливание бляшек в более плотные образования с четкими границами (особенно при отсутствии лечения);
- красный оттенок высыпаний;
- отечность участков с сыпью;
- образование на коже трещин;
- интенсивный зуд и ощущение жжения.
При пустулезном типе или псориазе Барбера вместо бляшек формируются пустулы с гнойным содержимым. По мере развития болезни они покрываются корками. Можно посмотреть фото псориаза на ладонях.
Подобная сыпь чаще образуется на своде стопы и на больших пальцах ноги.
Лечение ладонно-подошвенного псориаза
Приступить к лечению нужно как можно раньше. Тогда заболевание будет протекать легче, а вероятность рецидивов снизится. Стоит иметь в виду, что псориаз развивается стремительно.
При ладонно-подошвенном псориазе лечение имеет целью не допустить роста патогенных клеток, как подчеркивают отзывы, это достигается путем комплексных мер:
- Местные лекарства. Нанесение на пораженные участки гелей, кремов и мазей. Они ослабляют симптомы, останавливают воспалительный процесс и обладают антибактериальным действием. Нередко приписывают увлажняющие средства.
- Системные препараты. Их ключевое назначение — ослабить воспалительные процессы и снизить степень иммунной реакции. Чаще бывают в форме таблеток. В запущенных случаях могу назначить инъекции. Запущенные случаи ладонно-подошвенного псориаза фото очень хорошо демонстрируют.
- Физиопроцедуры. Пациентам назначают фототерапию, лечение лазером, фотохимиотерапию. Процедуры могут проводиться в рамках лечения в санатории.
- Диета. Рацион носит гипоаллергенный характер. Из меню исключают потенциальные продукты-провокаторы и вредную пищу: жареное и копченое, консервированное, сладкое, сдобу, спиртное. От курения также стоит отказаться. Лучше, чтобы врач составил индивидуальную диету.
Обычно лечением псориаза занимается врач-дерматолог. Реже — простой терапевт. Если заболевание будет осложнено поражениями суставов, к терапии подключается специалист-ревматолог.
Лечение Ладонно-подошвенного псориаза народными средствами
При сыпи на ладонях или подошвенном псориазе основное лечение можно дополнить народными средствами.
Вот некоторые из рецептов:
- Берут белок одного яйца и смешивают с 15 мл березового дегтя. В смесь добавляют 1 грамм борной кислоты, 1 ч. л. натурального меда, а также по 5 мл вазелина и рыбьего жира. Полученной массой покрывают области с сыпью. Повторять каждые 12 часов.
- Берут цветки клевера и наполняют ими мешочек из марки. Опускают мешочек в кипящую воду и держат там 1 минуту. Достают и дают остыть. Прикладывают к пораженным областям.
- Берут в равных долях и смешивают ромашковые цветки, репейник, календулу, хвощ полевой и тысячелистник. 3 столовые ложки смеси этих трав заливают литром кипятка и дают настояться в течение 30-40 минут. Из настоя делают 20-минутные ванночки.
- В идентичных долях берут валериановый корень, зверобой, ромашку, череду и чистотел. Все заливают кипятком и настаивают от 3 до 4 часов. Настой принимают внутрь дважды в день перед едой — по 90 мл за раз. Курсовая продолжительность — 14 дней.
Прежде чем прибегнуть к любому из народных рецептов, обязательно проконсультироваться с лечащим врачом. В противном случае возможны побочные эффекты.
Лечение ладонно-подошвенного псориаза медикаментами
Среди медикаментозных средств назначают следующие типы:
- Успокаивающие и увлажняющие мази. А также кремы и гели. Призваны облегчить симптомы и снять воспаление. Являются основным направлением терапии, особенно на первых стадиях. При псориазе на ладонях рук лечение может ограничиться только этими средствами.
- Антибактериальные мази. Применяются в качестве дополнения. Предотвращают инфицирование организма через кожные повреждения.
- Антигистамины. Могут иметь форму таблеток, инъекций или наружных средств. Ослабляют иммунный ответ организма на раздражители и останавливают воспалительный процесс.
- Кортикостероиды. В форме мазей или таблеток. Назначают в запущенных случаях — из-за обилия побочных эффектов. Чаще — при лечении подошвенного псориаза, форумы по теме являются тому подтверждением.
- Витаминные комплексы. Особенно на основе витаминов А и D. Нужны для поддержки организма.
Некоторые наружные средства могут вызвать раздражение и истончение кожи. Это нормальная реакция.
Все конкретные препараты должен назначать доктор.
Профилактика
Основные профилактические меры:
- Ежедневные ванны. Или через день. Продолжительность — до 20 минут. В воду добавляют эфирные масла, морскую соль или немного детского мыла без добавок и ароматизаторов.
- Увлажнение кожи. С помощью специальных кремов. Один или два раза в день, особенно после принятия ванны.
- Бережное отношение к коже. Нельзя использовать жесткие губки и полотенца. После водных процедур кожу не трут, а «промакивают». Любые механические раздражения также следует исключить.
- Достаточный объем солнца. Для определения оптимально необходимого количества солнечного света нужна консультация с врачом. Его недостаток не даст должного результата, а избыток повысит риск рака кожи.
- Правильный образ жизни. В первую очередь стоит отказаться от курения и спиртного. Важно следить за рационом, основу которого должны составлять овощи. Желательно получать из пищи не меньше 3 граммов омега-3 жирных кислот. Рекомендуется чаще потреблять морскую рыбу, грецкие орехи или масло льна. Это ослабит степень воспаления.
- Отсутствие стрессов. Или максимальное их ограничение.
Соблюдение мер предосторожности и своевременное лечение — гарантия лучшего самочувствия.
Псориаз пустулёзный ладоней и подошв

Пустулёзный псориаз ладоней и подошв – это хронический воспалительный иммунозависимый генодерматоз, передающийся по доминантному типу с неполной пенетрантностью генов, характеризующийся усилением пролиферативной активности кератиноцитов с нарушением процессов кератинизации и развитием патологических процессов в коже, ногтях и суставах, который проявляется высыпаниями шелушащихся плоских воспалительных папул на теле, а на ладонях и подошвах – стерильных пустул.
Синонимы
psoriasis pustulosa Barber, пустулёзный псориаз Барбера, ладонно-подошвенный пустулёзный псориаз
Эпидемиология
Анамнез
Ладонно-подошвенный пустулёзный псориаз характеризуется появлением на гиперемированной коже ладоней и подошв симметрично расположенных стерильных пустул (гнойничков) величиной с булавочную головку. При этом типичные проявления псориаза могут присутствовать на момент высыпаний или появиться несколько позднее. Пустулы слегка увеличиваются в размерах и нередко сливаются друг с другом, а впоследствии ссыхаются с образованием бурых корок или чешуйко-корок. Типичные проявления псориаза представлены высыпаниями на коже красных или розовых плоских папул, покрытых серебристо-белыми рыхлыми чешуйками. Папулы склонны к периферическому росту и слиянию с образованием бляшек. Серебристо-белое шелушение при поскабливании псориатических папул (бляшек) напоминает изменения, возникающие при растирании застывшей капли стеарина и потому называется «симптомом стеаринового пятна». Если поскабливание продолжить, то можно обнаружить, что роговые чешуйки снимаются целиком, обнажая розовую блестящую поверхность папулы – это симптом «терминальной плёнки». При нарушении целостности этой плёночки путём её нежного поскабливания возникает точечное кровотечение в виде отдельных капелек крови – симптом «кровяной росы» (симптом Ауспитца). Папулёзные псориатические высыпания локализуются преимущественно симметрично на разгибательных поверхностях локтевых и коленных суставов. В прогрессирующем периоде псориаза возможно появление новых папул на месте механической или другой травмы кожи (симптом Кёбнера). Достигнув определённой величины, папулы и бляшки останавливаются в своём росте и в таком виде могут существовать длительное время (несколько недель, месяцев или даже лет), а затем постепенно исчезают, оставляя вторичные гипо- или гипер-пигментные пятна.
Течение
острое начало с последующим хроническим рецидивирующим (пожизненным) течением. При этом заболевание проходит ряд последовательных периодов:
1) прогрессирующий период, характеризующийся появлением свежих высыпаний и периферическим ростом уже имеющихся;
2) стационарный период, для которого характерно отсутствие свежих высыпаний и остановка в росте уже имеющихся элементов сыпи;
3) период регресса, когда происходит постепенное самостоятельное разрешение высыпаний.
Период ремиссии может иметь различную продолжительность – от нескольких месяцев до нескольких десятков лет. В ряде случаев заболевание может закончиться летально (при трансформации в генерализованный пустулёзный псориаз или эритродермию).
Этиология
Предрасполагающие факторы
- наследственность – наличие HLA-Cw6, HLA – В13 и Вw57;
- стресс (эмоциональный и физический);
- приём лекарственных препаратов (β-адреноблокаторов, ингибиторов АПФ, нестероидных противовоспалительных препаратов, препаратов лития, противомалярийных препаратов, интерферонов);
- время года (чаще обострения псориаза возникают осенью-зимой – зимняя форма заболевания, реже весной-летом – летняя форма псориаза);
- перенесённая стрептококковая инфекция (ангины, обострения хронического тонзиллита, очаги хронической инфекции в организме);
- механическая травматизация кожи;
- злоупотребление алкоголем;
- курение;
- УФО;
- течение псориаза утяжеляют ВИЧ-инфекция, ожирение;
Жалобы
На наличие болезненных (зудящих) высыпаний гнойничков (пустул) на коже ладоней и подошв, а также на папулёзную шелушащуюся сыпь на коже (чаще на разгибательной поверхности локтевых и коленных суставов), пациенты могут отмечать повышенную ранимость кожи к действию механических факторов (в месте их воздействия появляются свежие высыпания), на сопутствующие изменение ногтей, нередко на боли и скованность в суставах.
Дерматологический статус
процесс поражения кожи носит распространённый и, как правило, симметричный характер, элементы сыпи склонны к слиянию.
Элементы сыпи на коже
- стерильные полушаровидные пустулы от 0,2 до 0,5 см в диаметре, располагающиеся на фоне неизменённой или гиперемированной кожи, подсыхающие с образованием бурых корок (чешуйко-корок);
- плоские папулы с гладкой или шероховатой поверхностью, равномерно окрашенные − розового или красного цвета, расположенные на фоне неизменённой кожи. Элементы имеют округлые очертания, размеры их могут колебаться от 0,3 до 20 см и более в диаметре, поверхность папул пластинчато шелушится, при поскабливании определяются симптомы «стеаринового пятна», «терминальной плёнки» и «кровяной росы». При диаскопии папулы полностью обесцвечиваются. Возможно появление свежих папул на месте механического раздражения кожи − феномен Кёбнера. Элементы увеличиваются в размерах, сливаясь друг с другом с формированием бляшек, могут, разрешаясь в центре и увеличиваясь по периферии, образовывать кольцевидные фигуры. Достигнув определённой величины, папулы (бляшки) существуют длительное время в неизменном виде, а затем постепенно исчезают, оставляя на месте себя вторичные гипопигментные пятна или реже – гиперпигментные пятна;
- среднепластинчатое шелушение, возникающее на поверхности папул (бляшек). Чешуйки имеют серебристо-белый цвет. При их поскабливании определяются симптомы «стеаринового пятна», «терминальной плёнки» и «кровяной росы»;
- корки бурого цвета, до 0,5 см в диаметре, образующиеся на месте подсохших пустул, которые могут отторгаться с образованием эрозий;
- болезненные эрозии на месте корок, от 0,2 до 0,5 см в диаметре, располагающиеся на фоне воспалённой или неизмененной кожи, которые в дальнейшем бесследно разрешаются;
- на фоне эрозий и корок могут формироваться болезненные трещины, которые впоследствии разрешаются, не оставляя следов;
- вторичные гипопигментные, реже гиперпигментные пятна на месте разрешившихся высыпаний, округлых очертаний, от 0,3 до 20 см и более в диаметре. Пятна, как правило, не шелушатся, и впоследствии бесследно исчезают;
Элементы сыпи на слизистых
- воспалительные пятна красного цвета округлых очертаний до 2 см и более в диаметре, имеющие чёткие границы. При локализации сыпи на языке пятна окружены серовато-белым венчиком набухшего эпителия и имеют тенденцию к периферическому росту с неравномерным разрешением и последующим бесследным исчезновением;
- плоские воспалительные папулы различных оттенков красного или серовато-белого цвета от 0,2 до 2 см в диаметре и более, имеющие округлые или неправильные очертания, которые могут увеличиваться по периферии, сливаться друг с другом и в дальнейшем бесследно разрешаться.
Придатки кожи
как правило, поражаются несколько ногтевых пластинок, цвет их или не изменён или меняется на жёлто-серый с воспалительной каймой красного цвета по периферии пораженного участка ногтя (симптом масляного пятна), поверхность ногтевых пластинок содержит точечные вдавления (симптом напёрстка), нередко имеет поперечные борозды (линии Бо) или может быть неровной (холмистой). Возможен дистальный или тотальный онихолизис (истончение ногтя с его отслойкой) или тотальный подногтевой гиперкератоз (утолщение ногтевой пластинки). Ногтевое ложе часто содержит папулу(-ы), просвечивающие сквозь ногтевую пластинку в виде «симптома масляного пятна», иногда на ногтевом ложе располагаются полосовидные кровоизлияния и пустулы.
Локализация
пустулёзные высыпания − ладони и подошвы, папулёзные − разгибательная поверхность локтевых и коленных суставов, крестец, передняя поверхность голеней, волосистая часть головы, кожа головы по краю роста волос, ногтевые пластинки, передне-боковые поверхности груди и живота, спина, крупные складки тела, слизистая оболочка наружных половых органов, слизистая оболочка полости рта (язык).
Дифференциальный диагноз
С пустулёзом ладоней и подошв (пустулёзным бактеридом Эндрюса);
дисгидротической формой микоза стоп, осложнённой вторичной инфекцией;
хроническим акродерматитом Аллопо;
пустулёзной токсикодермией, вирусной пузырчаткой полости рта и конечностей.
Сопутствующие заболевания
псориатический артрит (встречается у 2-30% больных псориазом), очаги хронической инфекции в организме (хронический синуит, хронический отит, аднексит, тонзиллит, зубные гранулёмы, хронические пиодермии), невротические расстройства, сахарный диабет, ожирение, тиреоидит, ишемическая болезнь сердца, нарушение сердечного ритма и проводимости, ВИЧ-инфекция.
Диагноз
Наличие пустулёзных высыпаний на ладонях и подошвах в сочетании с типичной клинической картиной псориаза, включая выявление симптомов «псориатической триады», наличие «феномена Кёбнера» в прогрессирующем периоде, а также отрицательный результат посева содержимого пустул. В сомнительных случаях для подтверждения диагноза проводят гистологическое исследование биоптата пораженной кожи.
Патогенез
Ключевым моментом в развитии псориаза является способность (по всей видимости, генетически детерминированная) базальных кератиноцитов под воздействием провоцирующих факторов трансформироваться в популяцию пролиферирующих клеток. В процессе деления стволовых клеток эпидермиса образуются транзитные клетки, которые в дальнейшем обязаны приступить к дифференцировке или вернуться в пул покоящихся стволовых клеток. В норме только незначительная их часть может оставаться пролиферирующей. У больных псориазом имеется врожденная предрасположенность к нарушению этого процесса, которая, при соответствующих условиях, проявляется переходом основной массы транзитных клеток в популяцию делящихся клеток. Время созревания нормального эпидермального кератиноцита в среднем составляет 14 дней, а при псориазе оно укорачивается до 2-х дней; при этом время обновления эпидермиса уменьшается с 28 дней до 5-6 дней. Ускоренная пролиферация этих клеток приводит к тому, что процесс дифференцировки кератиноцитов не успевает пройти полный цикл, вследствие чего на поверхности эпидермиса образуются не полностью ороговевшие клетки, содержащие остатки ядра (паракератотичные клетки), которые не способны в полной мере выполнять возложенные на них функции. Эти незрелые клетки не имеют нормального сцепления друг с другом и потому легко отшелушиваются с поверхности кожи и, в то же время, обладают иммуногенностью. Они способны продуцировать провоспалительные цитокины (интерлейкин 8 (ИЛ-8); фактор некроза опухоли-α (TNF-a); тимидин фосфорилазу; фактор, стимулирующий ангиогенез эндотелиальных клеток; фактор роста эндотелия сосудов(VEGF), молекулы-1 межклеточной адгезии (ICAM-1), обеспечивающие хемотаксис Т-лимфоцитов в эпидермис и дерму). Цитокины привлекают в эпидермис и дерму Т-лимфоциты, нейтрофильные лейкоциты, образующие скопления в эпидермисе, и вызывают развитие воспалительной реакции с образованием эпидермо-дермальных папул, а при пустулёзном псориазе – пустул. С этих позиций псориаз рассматривается как Т-клеточно-опосредованный воспалительный процесс, в котором превалируют Т-хелперы первого типа.
Псориаз на ступнях: особенности, виды, методы лечения
Псориаз на ступнях – распространенное заболевание, которое не опасно для жизни, но приносит массу неудобств. Его особенность заключается в цикличности протекания. Если не заниматься лечением недуга, он будет постоянно переходить из одной стадии (острой) в другую (ремиссия). В итоге болезнь приобретет форму хронической, что практически полностью исключает возможность ее полного излечения. Поэтому не стоит игнорировать проблему. При первых же признаках заболевания начинайте лечение одним из предложенных ниже методов. Чтобы вам было проще распознать недуг, мы подробно разберем его основные симптомы.
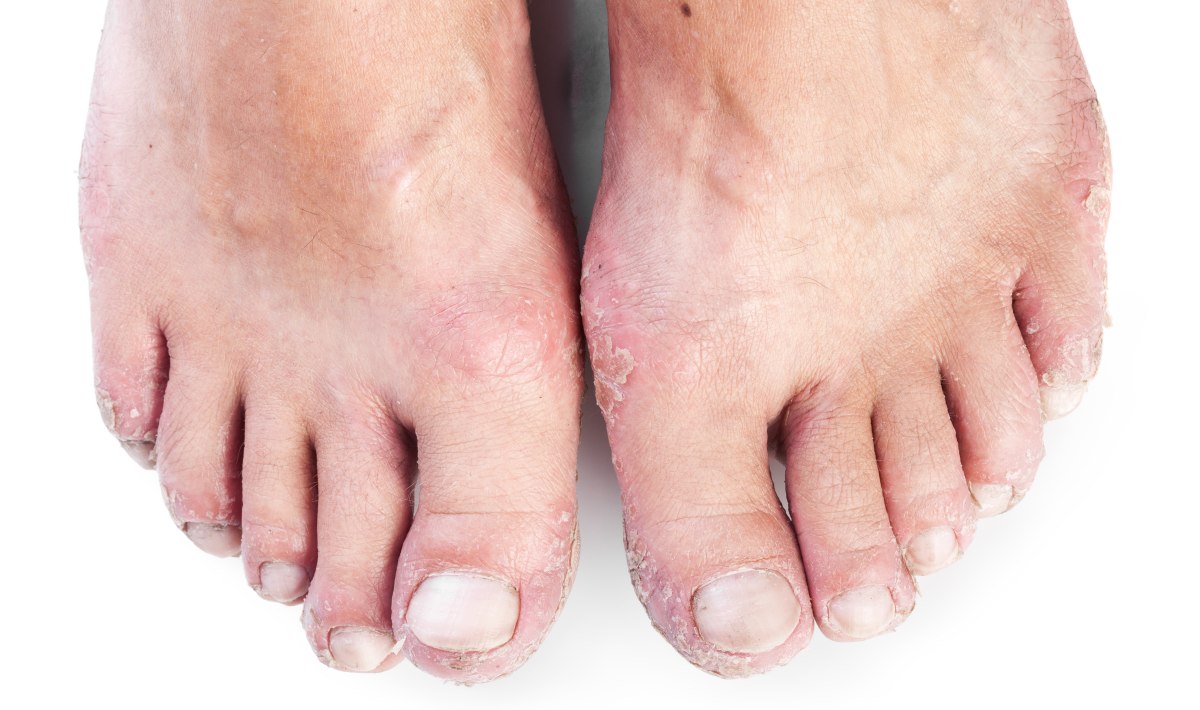
Ладонно-подошвенный псориаз
Причем тут ладонный псориаз, если речь идет о поражении ступней? Дело в том, что кожные заболевания стоп часто сопровождаются аналогичными повреждениями на ладонях. Причина одна – ладонно-подошвенный псориаз. Это один из самых распространенных типов заболевания. Поражает он сразу две зоны: ладони и ступни. Подверженность данных участков поражению объясняется постоянной физической нагрузкой на них (ходьба, работа руками).
Особенности проявления
Независимо от участка, проявляется заболевание в несколько этапов:
- небольшие папулы розоватого оттенка;
- появление на поверхности папул чешуек (шелушение кожи);
- постепенное слияние отдельных папул в крупные бляшки.
Процесс развития заболевания может сопровождаться сильным зудом, болью, ощущением стянутости кожи. Если говорить о ступнях, то здесь болезнь может проявляться в виде плотных сухих мозолей, которые покрывают весь участок поражения (как вторая кожа). В большинстве случаев заболевание обладает сезонным характером и появляется в определенное время года.
Основные этапы протекания недуга
Сезонный и хронический ладонно-подошвенный псориаз протекает волнами. При этом каждое обострение заболевания обладает тремя стадиями протекания:
- Начальная. Болезнь только начинает развиваться. На данном этапе проявляются вышеописанные симптомы (папулы, шелушение, зуд). Постепенно участок поражения увеличивается. Происходит этот из-за слияния небольших бляшек.
- Стационарная. Этот период характеризуется полным бездействием заболевания. Сыпь прекращает распространяться. Но при этом она не исчезает.
- Регрессирующая. Восстановительный этап. Через какое-то время сыпь постепенно уменьшается, ранки заживают. На месте шелушения остаются небольшие пигментные пятна.
Интересно, что регрессия наступит (рано или поздно) даже в том случае, если никак не лечить заболевание. Однако, в такой ситуации рассчитывать на длительное оздоровление не стоит. Уже через несколько недель может вновь прийти начальная стадия развития болезни.
Опасность ладонно-подошвенного псориаза
Многими образующиеся на ладонях и ступнях папулы воспринимаются несерьезно. Между тем, данное заболевание довольно опасно. Оно не только усложняет жизнедеятельность (из-за приносимого дискомфорта, ухудшения внешнего вида), но и способно повлечь за собой серьезные осложнения:
- поражения по всему телу;
- ухудшение работы внутренних органов;
- псориатических артрит;
- псориатическая эритродермия.
Последнее заболевание является самым опасным. При псориатической эритродермии все тело покрывается сыпью, характерной для псориаза. Сопровождается данный процесс сильно выраженным ощущением сжатия кожи, отеками и даже лихорадкой.
Возникают осложнения, чаще всего, при проникновении в организм инфекции (через пораженные участки кожи). Поэтому при лечении ладонно-подошвенного псориаза следует внимательно следить за защитой дермы от внешних негативных воздействий.
От чего бывает ладонно-подошвенный псориаз?
Псориаз – не до конца изученное заболевание. Его исследования проводятся уже несколько десятилетий. Но однозначно установить причины возникновения недуга не удалось до сих пор.
Большинство современных исследователей склоняются к теории, что корнем образования псориаза являются аутоиммунный «сбой». При нормальном функционировании иммунитета в организм не проникают опасные микроорганизмы. При псориазе же происходит некий сбой: иммунная система принимает собственные клетки за «врага» и начинает активно вырабатывать вещества против них. Из-за этого и появляются необычные высыпания, происходит утолщение наружного слоя дермы.
Основные причины недуга
Ладонно-подошвенный псориаз незаразен. Почему же он возникает? В некоторых случаях причиной является наследственная предрасположенность. Примерно 10% населения планеты наследует от своих родителей предрасположенность к данному типу заболевания. Развивается же болезнь лишь у небольшого процента из них.
В остальных случаях заболевание носит приобретенных характер. Возникнуть оно может из-за:
- нарушения целостности дермы (порезы, травмы);
- слабого иммунитета;
- частых стрессов;
- низкой стрессоустойчивости;
- нарушения щитовидной железы;
- плохого обмена веществ;
- наличия большого количества токсинов в организме.
Факторами, которые запускают сам процесс развития патологии, (или триггерами) могут быть простудные заболевания, солнечные ожоги, вирусные заболевания, алкогольная интоксикация, лишний вес.
Кто в зоне риска?
Недостаточная изученность заболевания не позволяет исследователям точно назвать все группы людей, находящихся в зоне риске возникновения псориаза. Известно лишь, что наибольшая вероятность проявления болезни характерна для молодых людей (до 25 лет), а также женщин в период после климакса. Повышает риск возникновения недуга ожирение, а также нарушения работы сердечно-сосудистой системы.
Чем лечить псориаз на ступне?
Лечение псориаза – длительный процесс, требующий комплексного подхода. Как бы привлекательно не звучала реклама различных средств от данного заболевания, справиться с ним всего за 5-7 дней невозможно. Чтобы добиться длительной ремиссии и надолго забыть о проблеме нарушения состояния кожного подхода, необходимо:
- Соблюдать диету. В большинстве случаев причиной возникновения псориаза на ступнях и ладонях являются нарушения пищеварительной системы и плохой обмен веществ. Чтобы привести их в норму, необходимо соблюдать особый рацион. Также крайне важно отказаться от алкоголя. По статистике, лишь в 3,3% случаев спиртные напитки не оказывали никакого влияния на развитие заболевания (в остальных случаях – усложняли его).
- Использовать традиционную медицину. Что касается медикаментов, то в случае с ладонно-подошвенным псориазом, использовать их необходимо как снаружи, так и внутрь. При этом сопровождать прием медикаментом следует витаминным комплексом. Необходимо это для повышения иммунитета и поддержки организма в целом.
- Применять метод лечения ультрафиолетом. Ультрафиолетовые волны показывают достойный эффект при лечении кожных заболеваний. Они позволяют полностью избавиться от недуга за несколько месяцев. При этом использовать метод можно самостоятельно – в домашних условиях.
Если с мазями, таблетками и диетой все более-менее понятно, то как использовать аппарат ультрафиолетового воздействия и можно ли это делать дома? Можно – если речь идет о модели Дермалайт.

Дермалайт 311 UVB от псориаза
Дермалайт 311UVB – это современный аппарат, работающий по методике фототерапии узкого спектра. Устройство предназначено для лечения большого числа болезней: псориаз, витилиго, алопеция гнездная и т.д. Использовать его можно даже для восстановления кожного покрова детей от 3 лет. Оздоровление дермы происходит за счет воздействия на нее ультрафиолетовых волн средней длины.
Особенностью аппарата является то, что его можно использовать как в медицинских учреждениях, так и в домашних условиях. Компактное оборудование не занимает много места. Его можно брать в дорогу. В комплекте с аппаратом представлены защитные очки, которые оберегают зрение от ультрафиолета.
Сама процедура лечения кожи Дермалайтом 311UVB крайне проста. Необходимо лишь регулярно обрабатывать пораженный участок на протяжение нескольких недель (месяцев). Перед началом терапии ультрафиолетом следует проконсультироваться с лечащим врачом. Использование аппарата противопоказано людям, страдающим заболеваниями глаз (катаракта), опухолями, гипертоническими болезнями.
Преимущества Дермалайта 311 UVB
Аппарат ультрафиолетового излучения Дермалайт 311UVB широко используется в косметологических клиниках, больницах, частных кабинетах и дома. Высокая популярность устройства объясняется следующими его преимуществами:
- удобство (аппарат легкий, удобно сидит в руке);
- безопасность (при верном использовании устройство не способно навредить организму);
- наличие насадки-расчески (позволяет обрабатывать участки кожи с волосяным покровом).
В комплексе с использованием медикаментов, а также соблюдением диеты аппарат Дермалайт 311UVB позволит добиться заметного результата в минимальные сроки. При этом речь идет не о временной регрессии, а об устранении заболевания навсегда.