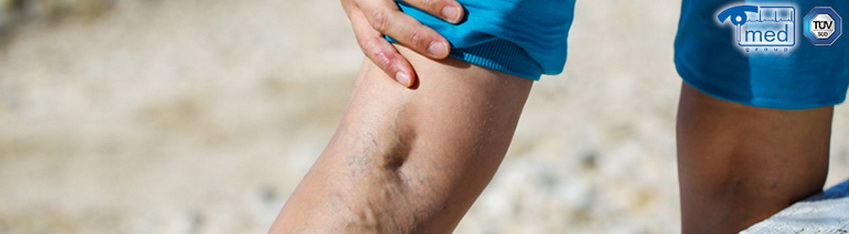
Прием антибиотиков при варикозе и тромбофлебите
Больному следует помнить о том, что во время лечения категорически запрещено употреблять алкогольные напитки, так как антибиотики перестают действовать. Во время лечения рекомендованы умеренные физические нагрузки. Полезны занятия в бассейне, гимнастика и пешие прогулки. Однако их следует начинать только после консультации с врачом. Нужно постоянно носить специальное компрессионное белье, а во время сна ноги должны находиться в приподнятом положении. После того как устранена инфекция, вызвавшая тромбоз, врач может назначить терапию с помощью пиявок. Пациентом обязательно должна соблюдаться диета. Следует употреблять продукты, богатые клетчаткой. Полезны также орехи, льняное масло и боярышник.
Антибиотики на начальной стадии тромбофлебита
При тромбофлебите нижних конечностей на начальной стадии, если он сопровождается инфекцией, врач назначает терапию с приемом антибактериальных лекарственных препаратов. Чаще всего тромбофлебит наблюдается при варикозном расширении вен. Кровь может сворачиваться после оперативного вмешательства и после родов или же вследствие травмирования и переохлаждения. Тромбы могут возникнуть после инсульта или инфаркта, большой кровопотери или перенесенного инфекционного заболевания. При назначении антибактериальных лекарственных средств врач должен учитывать, что в сосуде с тромбами нет патогенных бактерий. Поэтому антибиотики не всегда приносят облегчение пациенту.

Многие антибиотики не только не дают ожидаемого результата, но и могут стать опасными, вызывая повышение свертываемости крови. Это со временем приведет к образованию новых тромбов. Чаще всего на начальной стадии тромбофлебита используются следующие лекарственные препараты:
- компрессы с Троксевазином и Гепариновой мазью, возможно нанесение данных препаратов на места поражения тромбами;
- для предотвращения дальнейшего тромбообразования используются препараты, разжижающие кровь — антикоагулянты;
- Диклофенак и Кетопрофен назначаются как препараты, уменьшающие болезненность и отечность;
- Троксерутин или Троксевазин назначают для укрепления стенок сосудов;
- полиэнзимные препараты применяются для укрепления иммунитета и ускорения разрушения уже имеющихся тромбов;
- физиотерапия и постоянное ношение специального компрессионного белья;
- антибиотики назначаются в отдельных случаях, когда воспалительный процесс происходит в не варикозных поверхностных венах, например, прописывается мазь с эритромицином.
Любое лечение должно начинаться только после того, как хирург поставит точный диагноз и назначит терапию.
Лечение при инфекционном тромбофлебите
Обязательно назначаются антибактериальные препараты, если поставлен диагноз инфекционный тромбофлебит. Такой диагноз обычно ставится при запущенном варикозе. У пациента образуются трофические язвы и через них вглубь тканей проникают патогенные бактерии. Обычное лечение, которое назначается при тромбофлебите, в таких случаях становится бесполезным.
Инфекционный тромбофлебит протекает значительно тяжелее обычного, так как могут возникать осложнения, такие как метастазы в мозг, почки и печень. У пациента наблюдаются сильное повышение температуры, озноб, боли и повышенное потоотделение. На пораженной ноге явно заметен сильный воспалительный процесс. При данном заболевании должно быть безотлагательно назначено лечение, так как по истечении пары месяцев сосуды перестанут выполнять свои функции, потребуется срочное оперативное вмешательство.
При инфекционном тромбофлебите врачи обычно назначаются антибактериальные лекарственные препараты широкого спектра действия, так как они способны уничтожить большинство видов патогенных бактерий. Назначаются следующие антибиотики:
- Доксицилин;
- Амоксицилин;
- Пенициллин;
- Тетрациклин;
- Аугментин.
При инфекционном гнойном тромбофлебите антибиотики назначаются независимо от их влияния на свертываемость крови, так как последствия будут значительно тяжелее, вплоть до летального исхода.
Антибиотики вводятся непосредственно в места поражения в виде инфильтрации или уколов в клетчатку вокруг вен.
Делается это для того, чтобы лекарство действовало в определенных местах и быстро. Также назначаются внутримышечные инъекции.
В большинстве случаев инфекционного тромбофлебита даже терапия антибактериальными лекарственными препаратами оказывается недостаточно эффективной. Поэтому используется оперативное вмешательство, при котором вскрывается образовавшийся гнойник, а поврежденный сосуд иссекается. После операции назначаются препараты, разжижающие кровь, и антибиотики.
Отличается ли современное лечение антибиотиками
В некоторых больницах антибиотики назначаются всем, кому поставлен диагноз тромбофлебит, независимо от того, есть ли патогенные бактерии. В западной медицине антибиотики не являются обязательными при лечении тромбофлебита. Их применяют, если есть подозрение на наличие инфекционного заболевания. Обязательно назначается анализ крови, который подтвердит или опровергнет наличие инфекции в организме. В таком случае пациентам назначается Ванкомицин, который вводится внутривенно в виде капельницы. Пациенту внутривенно вводятся антибактериальные препараты широкого спектра действия, такие как Цефтриаксон или Цефалексин.
Отечественные специалисты в последние годы тоже стали реже назначать антибиотики при тромбофлебите. Применяют их, если у пациентов наблюдаются выраженные очаги сильного воспаления на нижних конечностях, имеются открытые травмы, ревматические заболевания, диабет или вирус иммунодефицита человека.
Важно при тромбофлебите сразу обращаться к врачу, так как при запущенных формах могут образовываться трофические язвы, через которые в сосуды могут попасть патогенные бактерии. При данном заболевании нельзя самостоятельно назначать препараты. Лечение назначает только врач после прохождения пациентом необходимого обследования.
Антибиотики от тромбофлебита
Тромбофлебит является заболеванием сосудов кровеносной системы, при котором воспаляются их стенки и возникают сгустки крови — тромбы. Антибиотики при тромбофлебите используются если болезнь осложняется сопутствующей инфекцией. Антибиотикотерапия устраняет симптомы и купирует механизм развития патологического процесса. Лечение нужно начинать при появлении первых признаков.
Тактика лечения
Консервативная терапия при тромбофлебите нижних конечностей включает прием таких групп препаратов:
- нестероидные и гормональные противовоспалительные средства;
- обезболивающие;
- дезагреганты;
- флеботоники.
Дополнительные меры лечения и профилактики венозной недостаточности включают:
- использование компрессионного белья;
- постельный режим при обострении;
- приподнятое положение ног во время сна;
- применение средств народной медицины по согласованию с врачом;
- оперативное вмешательство в сложных случаях.
Вернуться к оглавлению
Показания к применению антибиотиков для лечения тромбофлебита
Антибиотики назначаются при развитии нагноений, поражения артерии легких или при появлении сопутствующих заболеваний. К признакам воспаления и поводам для старта антибиотикотерапии при тромбофлебите относятся:
- повышенная температура тела;
- потливость;
- зябкость;
- состояние слабости.
При тяжелых септических тромбофлебитах, при которых резко ухудшается самочувствие человека, требуется обязательное назначение противомикробных препаратов, иначе могут возникнуть гнойные очаги в почках, головном мозге и легких.
Антибиотики при варикозе и тромбофлебите помогают справиться с осложнениями, снять воспалительный процесс, снизить болевые ощущения. С этой целью введение препаратов происходит инъекционным способом и непосредственно в место образования тромба. Антимикробные препараты при тромбофлебите нижних конечностей выполняют такие функции:
- предупреждение возникновения тромбов в глубоких венах;
- купирование воспалительного процесса в окружающих тканях;
- устранение причин болезни;
- профилактика рецидивов воспаления.
Вернуться к оглавлению
Диета во время приема антибиотиков
Пациенты, у которых выявлен тромбофлебит, могут лечиться у себя дома и в стационаре. После консультации врача рекомендуется умеренная двигательная активность и в редких случаях — покой. Во время лечения нужно соблюдать диету, которая включает употребление:
- злаков и цельнозернового хлеба, овощей и фруктов, которые содержат клетчатку;
- орехов, боярышника, льняного масла;
- орехов и молочных продуктов, в состав которых входит магний, кальций для укрепления стенок вен.
Вернуться к оглавлению
Виды фармсредств и способы введения
При диагностировании гнойного тромбофлебита врачом назначаются антибиотики разных групп, которые в комплексе оказывают воздействие на уничтожение микробов. Антибиотикотерапия проводится с осторожностью, так как в результате лечения может повыситься вязкость крови. Примеры наиболее часто назначаемых антимикробных лекарств:
| Группа | Представители |
|---|---|
| Пенициллины | «Аугментин» |
| «Амоксициллин» | |
| Полусинтетические тетрациклины | «Доксициклин» |
| Цефалоспорины | «Цефалексин» |
Антибиотики назначаются в таблетках и инъекциях. Уколы вводятся внутривенно и внутримышечно. Для подавления инфекции при тромбофлебите нижних конечностей назначают большие дозы препаратов. В этом случае лекарство прямо воздействует на очаг инфекции. Зачастую медикаментозного лечения не хватает. Проводится госпитализация, открытие гнойника и иссечение пораженной вены выше воспаленного участка. В дальнейшем продолжается терапия антикоагулянтами и антибиотиками.
Противопоказания и меры предосторожности
Лечение тромбофлебита антибиотиками нельзя сочетать с курением и алкоголем. Противомикробное средство нейтрализуется под воздействие этилового спирта и терапию нужно начинать заново. Противопоказаниями к антибиотикам являются:
- врожденные патологии сердечно-сосудистой системы;
- обостренные формы заболевания печени и почек.
 Терапия антибиотиками тромбофлебита не проводится при врождённых патологиях кардиосистемы, болезнях почек или печени.
Терапия антибиотиками тромбофлебита не проводится при врождённых патологиях кардиосистемы, болезнях почек или печени.
Так как антибиотики увеличивают количество тромбоцитов и оказывают влияние на образование тромбов, их применение должно проводится по назначению врача. При этом следует учитывать сопутствующие заболевания. При правильной организации режима дня, соблюдении лечебной диеты, умеренных физических нагрузках, регулярном посещении флеболога и выполнения всех его рекомендаций, гарантировано достижение положительных результатов.
Лекарства при тромбофлебите нижних конечностей
Тромбофлебит это заболевание, что возникает из-за воспаления венозного эндотелия нижних конечностей. На фоне альтерации и высвобождения противовоспалительных агентов усиливаются процессы сворачивания крови. Лечение тромбофлебита – длительный и сложный процесс. Данная патология является очень серьёзным состоянием, которое может привести к смерти. Препараты при тромбофлебите нижних конечностей должны назначаться только врачом, с учетом стадии заболевания и осложнений, возникших на фоне болезни.
Ирина, 32 года: “Как я избавилась от сосудистых звездочек за 2 недели + ФОТО”
Как проявляется болезнь?
Тромбофлебитом принято называть патологическое состояние, которое характеризуется воспалительными изменениями во внутренней оболочке вен. При воспалении и повреждении венозного эндотелия активизируются процессы сворачивания крови с последующими массивными тромбозами подкожных и глубоких вен.
 Тромбофлебитом принято называть патологическое состояние, которое характеризуется воспалительными изменениями во внутренней оболочке вен
Тромбофлебитом принято называть патологическое состояние, которое характеризуется воспалительными изменениями во внутренней оболочке вен
В результате этого может произойти отрыв и миграция тромба в малый круг кровообращения. Каждый человек, страдающий тромбофлебитом или варикозом, должен знать, какие лекарства от тромбофлебита могут спасти его жизнь.
Тромбофлебит обычно проявляется дискомфортом и болевыми ощущениями по ходу воспаленных вен.
При тромбофлебите, поражающем подкожные вены, возникают такие локальные симптомы:
- болезненность при ходьбе и пальпации;
- отёк мягких тканей;
- покраснение;
- повышение температуры;
- набухание вен, поражённых болезнью.
Тромбофлебит – полиэтиологическое заболевание, но наиболее часто воспаление вен возникает на фоне варикозной болезни нижних конечностей. Также к причинам и факторам риска относят:
- генетическая недостаточность венозных клапанов;
- метаболические и гормональные заболевания;
 Атеросклероз сосудов может привести к недугу
Атеросклероз сосудов может привести к недугу
- атеросклероз;
- сердечная недостаточность;
- малоактивный образ жизни;
- приём алкоголя и табака;
- травмы и попадание инфекции в полость вен;
- осложнения после операций.
Помимо локальной симптоматики, у пациента могут возникать и общие симптомы подъёма температуры и интоксикации.
Группы средств
Перед лечащим врачом всегда стоит выбор, какие лекарства от тромбофлебита назначить больному. Для повышения эффективности лечения воспаления вен, препараты комбинируют с ЛФК, режимом и диетой.
 Разновидности препаратов при тромбофлебите
Разновидности препаратов при тромбофлебите
Согласно протоколам, при возникновении тромбофлебита небактериальной и бактериальной этиологии применяют следующие группы препаратов для лечения:
- дезагреганты и антикоагулянты;
- флеботоники (венотоники);
- антибактериальные средства;
- противовоспалительные;
- ангиопротекторы.
Лечение всегда проводится несколькими препаратами из разных фармакологических групп. Перед пациентом стоит огромный выбор: какие таблетки от тромбофлебита ему принимать.
Выбор препарата должен основываться на клинической картине болезни, возрасте пациента, стадии заболевания и причинах, из-за которых возник тромбофлебит.
Показаниями к началу медикаментозной терапии являются:
- воспаление внутренней стенки вен;
- тромбоэмболия сосудов любого калибра;
 Антибактериальные средства при тромбофлебите
Антибактериальные средства при тромбофлебите
- варикозное расширение вен на ногах;
- язвенные и эрозивные поражения кожи на ногах;
- миграция тромба и закупорка сосудов в других отделах организма;
- невозможность проведения оперативного вмешательства.
Лекарства для лечения тромбофлебита нижних конечностей стоит назначать с осторожностью. Описаны случаи, когда при начале терапии тромб уменьшался и начинал мигрировать в более мелкие сосуды.
Лечение должно проходить под контролем флеболога или хирурга, который проанализирует ваше состояние и правильно определит, какие таблетки от тромбофлебита вам необходимо принимать в данный период болезни.
Дезагреганты и антикоагулянты
Препараты, входящие в эти фармакологические группы, чаще остальных применяют для лечения тромбофлебитов с массивными тромбозами. Дезагреганты выпускаются в таблетках от тромбофлебита, антикоагулянты – в инъекционных формах и мазях.
 Использование дезагрегантов при тромбофлебите
Использование дезагрегантов при тромбофлебите
Механизм действия дезагрегантов и антикоагулянтов существенно отличается, но влияние на свертывающие системы крови одинаковые.
Выделяют две группы антикоагулянтов:
- Прямого действия. Препараты влияют непосредственно на факторы свертывания крови, которые циркулируют в плазме и уже синтезированы в печени. Препараты прямого действия: ингибируют каскад ферментных реакций превращения тромбина и тем самым снижают риск возникновения тромба.
- Препараты непрямого действия. Лекарства от тромбофлебита из этой группы связываются с рецепторами в печени и блокируют выработку факторов свертывания крови.
Средства, которые принимают при тромбофлебите:
- Фенилин. Лекарство при тромбофлебите нижних конечностей назначают по специальной схеме, с постепенным снижением дозы. В основу действия препарата положено ингибирование витамина К, вырабатываемого в печени, в результате чего через 3 дня от начала приёма снижается риск сгущения крови в просвете воспаленных вен.
 Таблетки Фенилин при тромбофлебите
Таблетки Фенилин при тромбофлебите
- Неодикумарин. Препарат относится к непрямым коагулянтам. Имеет хорошие результаты при назначении на ранних стадиях заболевания. Максимальная суточная доза составляет 1 г, разовая – не больше 0,3 г.
- Варфарин. При приёме варфарина наступает разжижение крови и рассасывание уже имеющихся ранних тромбов. Варфарин имеет мало побочных действий, которые, как правило, исчезают при резкой отмене препарата.
- Гепарин. Наиболее популярный препарат, используемый как для лечения острых состояний, так и для коррекции состояния при длительных болезнях с высоким риском образования тромбов.
Все антикоагулянтные и дезагригантные лекарства, что назначаются при тромбофлебите нижних конечностей и влияют на систему сворачивания крови, должны приниматься под контролем лабораторных показателей протромбинового времени и количества тромбоцитов.
Вышеописанные средства могут применяться в мазях и таблетках от тромбофлебита нижних конечностей.
Основным дезагрегантом является ацетилсалициловая кислота. При приеме 75 -150 мг на день, можно вызывать разжижение крови практически без побочных эффектов в других системах и органах.
 Гепарин очень эффективен в лечении тромбофлебита
Гепарин очень эффективен в лечении тромбофлебита
Флеботоники
Флеботоники ещё называют венотониками, они оказывают мощный сосудоукрепляющей эффект на вены ног. Прием венотоников ведет к укреплению клапанной системы глубоких и подкожных вен на ногах, а также усиливается их эластичность.
Препараты из группы венотоников:
- Детралекс. В состав препарата входят биофлавоноиды и различные сосудотонизирующие вещества. Принимать препарат нужно 3 раза в день по 1 таблетке. Курс лечения должен длиться 8-12 недель.
- Флебоида. Выпускается в форме таблеток и оказывает антиоксидантный и антигипоксический эффект, снимает отечность с нижних конечностей и улучшает тонус вен. Принимают препарат по одной таблетке в день. Курс лечения должен быть не меньше 2 месяцев.
Венотоники, так же как и антикоагулянты, выпускаются в мазях и таблетках.
 Использование венотоников при тромбофлебите
Использование венотоников при тромбофлебите
Мази с флеботоническим эффектом:
- Венорутон. Наносится на кожу ног по 1 разу на день, эффект наступает после 10 недель непрерывного использования.
- Венитан форте. Это комплексный препарат, в состав которого входят венотоники и антикоагулянты.
- Троксевазин. Ещё один препарат с комплексным составом. Действие Троксевазина направлено на укрепление вен и их клапанов. Из-за того, что в состав препарата входят разжижающие кровь веществ , мазь можно использовать для профилактики тромбозов.
Антибактериальные средства
Антибиотики применяют только при присоединении бактериальной микрофлоры, которая усложняет течение болезни и увеличивает риск эмболий магистральных сосудов.
Наиболее распространёнными являются такие группы антибиотиков:
- Полусинтетические и защищенные пенициллины: Амоксиклав, Аугументин. Применяют в случае присоединения гемолитического стрептококка.
 Амоксиклав порошок для приготовления суспензии
Амоксиклав порошок для приготовления суспензии
- Цефалоспорины Цефикс, Цефидокс, Цефтриаксон. Цефалоспорины являются одними из лучших антибактериальных препаратов для лечения тромбофлебита, вызванного микроорганизмами. Обладают широким спектром действия и убивают грамположительные и грамотрицательные бактерии.
- Карбопенемы. Меропенем относится к антибиотикам резерва и используется при неэффективности других видов антибактериальных препаратов.
Все бактериальные тромбофлебиты тяжело переносятся больными. В некоторых случаях если нет возможности воспользоваться антибиотиками, назначаются местные антисептики.
Противовоспалительные
Для симптоматической терапии используют нестероидные противовоспалительные средства (НПВС) от тромбофлебитов нижних конечностей. Представители группы НПВС имеют следующие положительные эффекты:
- снимают воспаление;
- снижают проявления болевого синдрома;
- понижают температуру тела до нормальных цифр;
- некоторые препараты разжижают кровь.
НПВС выпускаются в форме капсул, мазей и таблеток.
Наиболее эффективными препаратами из группы НПВС являются:
При приёме НПВС могут возникать побочные эффекты в виде язв желудка и кишечника.
Некоторые виды очень токсичны для печени, людям с печеночной недостаточностью перед приёмом следует проконсультироваться с доктором.
Ангиопротекторы
Ангиопротекторы. Дополнительная линия препаратов для лечения тромбофлебита с ослаблением сосудистой стенки. Наилучшим природным ангиопротектором является аскорбиновая кислота, или витамин С. Получить его можно со свежими фруктами и ягодами, либо при помощи синтезированных таблеток.
 Ангиопротекторы для лечения тромбофлебита с ослаблением сосудистой стенки
Ангиопротекторы для лечения тромбофлебита с ослаблением сосудистой стенки
Также в список ангипротекторов относят такие препараты:
Существует большое разнообразие ангиопротекторов, в доказательной медицине используют только некоторые из них. Лучше всего принимать ангиопротекторы для профилактики заболевания.
Ангиопротекторные таблетки и лекарства от тромбофлебита нижних конечностей должны обладать выраженным сосудоукрепляющим и антиоксидантным эффектом.
![]()
ВУЗ: НМУ им.акад.А.А.Богомольца.
Год выпуска: 1999.
Специализация: хирургия, проктология.
Опыт работы:
Киевская область, Вышгородская ЦРБ. Май 2010 – август 2013.
ЦКГ, Киев. Сентябрь 2013 – настоящее время. Курация пациентов сердечно-сосудистого профиля. Оперативное лечение.
Применение антибиотиков при тромбофлебите
У специалистов нет единого мнения о том, следует ли применять антибиотики при лечении тромбофлебита.
Некоторые врачи считают не только, что без них можно обойтись, но и что они могут осложнить состояние пациента.
Другие, напротив, считают их назначение обязательным и прописывают антибактериальные препараты сразу же после постановки диагноза.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Рекомендации
В период, который сопровождается лечением антибиотиками, категорически запрещено употребление спиртных напитков. При употреблении алкоголя все лечебное действие антибиотиков нивелируется под воздействием этилового спирта, и лечение становится бесполезным.
Необходимо умеренно заниматься спортом. Сидячего образа жизни, как и чрезмерных нагрузок, следует избегать. Занятия можно начинать только после консультации с врачом, при этом к разрешенным видам нагрузок относятся плавание в бассейне, прогулки, гимнастические упражнения.
Компрессионное белье рекомендуется носить постоянно. Место для сна следует организовать таким образом, чтобы конечности находились в приподнятом положении.
После того, как инфекция устранена, в дополнение к основному лечению может проводиться лечение пиявками.
В период лечения пациент должен строго придерживаться диеты. Рацион должен быть максимально насыщен клетчаткой: злаки и цельнозерновой хлеб, овощи и фрукты. Таким пациентам полезно употреблять орехи, боярышник, льняное масло.

Чтобы способствовать укреплению венозной стенки рекомендуется принимать поливитаминные комплексы и продукты, насыщенные магнием и кальцием
Лечение антибиотиками при тромбофлебите
| Начальная стадия | Если тромбофлебит осложняется сопутствующей инфекцией, хирург может назначить прием антибиотиков. Наиболее часто встречается тромбоз варикозно расширенных вен. |
Свертывание крови может происходить в послеродовом периоде либо после проведенной операции. Также это состояние может развиться вследствие переохлаждения или полученной травмы.
В некоторых случаях тромбофлебит может возникать как осложнение после инфаркта или инсульта, инфекции, большой потери крови.
Независимо от причины развития заболевания, необходимо учитывать, что в тромбированном сосуде отсутствуют патогенные бактерии. Следовательно, применение любых противомикробных средств не принесет облегчения.
Некоторые антибактериальные препараты не только неэффективны, но и несут потенциальную опасность, так как приводят к коагуляции (сгущению) крови, что только усугубит процесс тромбообразования.
Лечение заболевания на начальном этапе может происходить при помощи следующих препаратов:
- Для местного нанесения используются Гепариновая мазь или Троксевазин. Также могут использоваться компрессы с этими препаратами.
- Антикоагулянты – средства, действие которых направлено на разжижение крови. Применяются для предупреждения дальнейшего роста тромботического образования.
- Для уменьшения отечности и болезненности применяют нестероидные противовоспалительные препараты. Например, Кетопрофен, Диклофенак.
- Для укрепления сосудистой стенки назначают производные рутинов – Троксевазин, Троксерутин.
- Для устранения отечности и воспалительного процесса, повышения иммунитета и ускорения разрушения тромба используются полиэнзимные препараты (Вобэнзим).
- Флеботоники.
- Дезагреганты (Аспирин).
- Ношение компрессионного белья и посещение физиотерапии.
- В некоторых случаях при воспалении поверхностных не варикозных вен могут быть назначены антибиотики. Таким вариантом может стать, например, мазь с эритромицином. Также высокой эффективностью характеризуются новокаиново-пенициллиновые блокады.
Септическая форма протекает на фоне осложненного варикоза, при этом патогенные микробы попадают вглубь тканей через трофические язвы и другие повреждения кожного покрова. В таких случаях обычные таблетки от тромбофлебита не решат проблему.
Инфекционная форма заболевания протекает очень тяжело. Возможно развитие множества осложнений: флегмоны конечности, гнойные метастазы в почках, легких, мозге. Клиническая картина представлена сильными болями, жаром, гипергидрозом, ознобом. На пораженной конечности сильно выражены признаки воспаления.
Если проводится неадекватное лечение (или вовсе отсутствует), то через 1,5-2 месяца сосуды уже не могут выполнять свои функции. Хирургическое вмешательство становится необходимостью.
Лечение гнойного тромбофлебита подразумевает назначение антибиотиков широкого спектра действия, которые уничтожают большинство микробов.
Могу назначаться:
- пенициллин;
- аугментин;
- доксицилин;
- тетрациклин;
- амоксицилин.
В случаях с гнойным тромбофлебитом возможная реакция свертываемости крови уже не имеет такого значения.
Антибактериальные препараты вводят в виде инфильтрации или инъекции в значительных дозах в околовенозную клетчатку, чтобы лекарство действовало местно. Также препараты могут вводиться внутримышечно.
Однако в большинстве случаев применения лекарственных средств недостаточно для выздоровления. Чаще всего проводится вскрытие гнойника и иссечение вены. После этого уже применяют лечение антибиотиками и антикоагулянтами.
Нижних конечностей
Общепризнанной классикой лечения тромбофлебита является терапия, основанная на приеме антикоагулирующих средств. В то же время лучшая схема лечения тромбофлебита так и не определена.
Антикоагулянты – основная группа лекарств, используемая при данном диагнозе. Они способны предупредить тромбообразование, однако не оказывают воздействия на сформировавшийся в сосуде сгусток крови. Эти препараты назначаются при острой форме тромбофлебита и заболевании глубоких вен.
При подкожных поражениях лекарство вводят инъекционно. В вену вводится Гепарин, однако он характеризуется непродолжительным действием.
О симптомах и лечении тромбофлебита верхних конечностей мы расскажем по ссылке.
Помимо этого, побочным эффектом от его применения является вероятность развития тромбоцитопении. Поэтому при использовании Гепарина в обязательном порядке требуется отслеживать состав крови, а также не применять нестероидные противовоспалительные препараты.
При острой форме заболевания наиболее целесообразно применять низкомолекулярные гепарины: Эноксапарин натрия, Дальтепарин, Тинзапарин. Это обусловлено оптимальным соотношением эффективностью и вероятностью развития побочных эффектов. Препараты вводятся подкожно 1-2 раза в день. Также подкожно может вводиться Фондапаринукс.
После прекращения введения Гепарина, не ранее чем через 72 часа, разрешается прием непрямых коагулянтов, которые также характеризуются противотромботическим действием. Препараты Варфарин и Аценокумарол предупреждают процесс свертываемости крови.
Продолжительность лечения составляет 3 месяца, дозировку препарата устанавливает врач по результатам исследований крови. Для разжижения крови может применяться Аспирин, а из новых препаратов – Ривороксабан.
Если препараты не дают необходимого эффекта, требуется более серьезная терапия тромболитическими препаратами: Стрептокиназой, Урокиназой, Альтеплазой. Препараты вводят через капельницу в вену либо непосредственно в сгусток крови, растворяя его. Этот метод достаточно опасен, существует вероятность развития кровотечения, поэтому применяется он только в отделениях интенсивной терапии.
Лечение проводится также с использованием нестероидных противовоспалительных препаратов, которые не только устраняют боль, но и уменьшают риск распространения тромбофлебита. Наиболее часто используются Диклофенак и Кетопрофен.
Западная медицина не считает обязательным использование антибактериальных препаратов при поверхностном поражении вен. Антибиотики назначаются только в случаях, когда выявлена инфекция. Могут использоваться Ванкомицин, Цефалексин или Цефтриаксон.
В последнее время этого стандарта придерживается и отечественная медицина: антибиотики назначаются только в случаях, когда есть открытая травма, ВИЧ, диабет, ревматические заболевания или очаг воспаления.
При поражении подкожных вен используются мази, которые следует наносить 2 раза в день.
Это могут быть следующие препараты:
- Мази и гели, содержащие гепарин: Гепариновая мазь, Лиогель, Лиотон и другие. Продолжительность непрерывного использования не должна превышать 7 дней. По прошествии этого периода необходима консультация флеболога. При патологии глубоких вен эти мази не используются.
- С целью обезболивания и снятия воспаления применяют 5% бутадионовую мазь.
- С этой же целью может быть назначен Диклофенак.
- Аналогичным действием обладают гели: Кетонад и Феброфид.
- Препараты, содержащие рутин, снижают показатели свертываемости крови, уменьшают боль и отечность. В их число входят гели Венорутон и Троксевазин. Эти средства не применяются в первом триместре беременности.

Ношение компрессионного белья является обязательным при тромбофлебите, а врач подбирает класс компрессии в зависимости от степени поражения
Лечение язв при тромбофлебите проводится по нескольким направлениям. Сначала необходимо устранить инфекцию, поэтому используются антибактериальные препараты.
Для удаления омертвевших клеток промывают пораженные участки перекисью водорода, Хлоргексидином и т.д., а после просушивания накладывают марлевую повязку с Левомеколем или Банеоцином. Для устранения гноя может быть использована мазь Вишневского.
Если процесс заживления язв протекает очень медленно, то его можно ускорить, прикладывая к пораженной зоне тканевые повязки с нанесенным средством Колоцил. Также скорейшему заживлению будет способствовать прием витаминов B, А. Если площадь поражения большая, то может потребоваться ее закрытие лоскутом кожи.
Хирургическое вмешательство при тромбофлебите нижних конечностей применяется в следующих случаях:
- при восходящем тромбофлебите;
- при вероятности отрыва тромба и его попадания в легочную артерию с ее дальнейшим перекрытием;
- при гнойном поражении тромба и развитии абсцесса;
- при обнаружении в глубоких венах нескольких тромбов;
- при отсутствии эффективности консервативного лечения;
- в случаях, когда тромбофлебит развивается на фоне онкологии.
Основные причины мигрирующего тромбофлебита и его последствия описаны вот тут.
Способы лечения хронического тромбофлебита вы можете узнать отсюда.
Во время восстановительного процесса могут применяться следующие физиотерапевтические методы:
- УВЧ;
- электрофорез/ионофорез;
- магнитотерапия и т.д.
Будет способствовать рассасыванию тромбов проведение сеансов гирудотерапии.
Препараты для вен и сосудов: средства и механизмы действия венотонизирующих лекарств

Наиболее часто варикоз начинает проявляться после 30 лет, а иногда и раньше — при наличии наследственных и провоцирующих факторов.
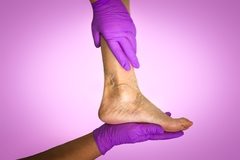
Лечение варикоза требует ответственного подхода. Для снижения рисков появления тромбов необходимо восстановить кровообращение в венах и капиллярах, а также проводить терапию, направленную на снижение вязкости крови. Для нормализации работы венозных клапанов необходимо укреплять стенки вен и восстанавливать венозный тонус.

Флавоноиды — природные вещества-ангиопротекторы. Максимальное количество флавоноидов содержится в плодах, окрашенных в красные, бордовые и фиолетовые цвета, в особенности в ягодах шиповника, боярышника, винограда, черники, вишни, малины, голубики, клубники.
Варикозное расширение вен может проявляться по-разному в зависимости от образа жизни человека и его индивидуальных физических особенностей. У кого-то просто отекают ноги, а у кого-то налицо целый комплекс симптомов.
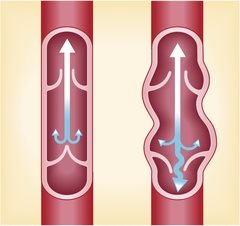
Варикоз — патология глубоких и поверхностных вен, которые по мере прогрессирования заболевания теряют свою эластичность и меняют форму, становясь извитыми и узловатыми.
АНГИОНОРМ ® — лекарственное средство для лечения варикозного расширения вен и симптомов хронической венозной недостаточности.
Узнать больше о препарате.

Если раньше хроническая венозная недостаточность (ХВН) и варикозное расширение вен относились к болезням пожилого возраста, то в наши дни они все больше «молодеют». Вызвано это малоподвижным «офисным» образом жизни современных горожан. Сидячая работа, неправильное питание, отсутствие физических нагрузок — только малая часть факторов, провоцирующих развитие этих неприятных заболеваний.
Какое лекарство для вен лучше?
Можно ли эффективно бороться с варикозной болезнью, называемой в народе просто «варикоз»? Особенно эта тема актуальна для молодых женщин, которые красоте и здоровью своих ног придают огромное значение. Варикозная болезнь и ХВН провоцируют частые судороги и отечность ног, ежевечернюю усталость и боли нижних конечностей. Вовремя начатое лечение позволяет предупредить развитие варикоза и возникновение осложнений — таких, например, как венозный тромбоз — справиться с которыми значительно сложнее, чем с начальной симптоматикой варикоза. Не менее важно не только начать лечение своевременно, при появлении даже незначительных симптомов, но и выбрать правильный подход к нему, позволяющий воздействовать на все нарушения системы венозного кровообращения, которые вызывает варикоз.
Неумолимая статистика утверждает: в нашей стране от патологий ХВН страдает примерно 30 миллионов человек [1] , при этом от 35 до 60% больных относятся к людям трудоспособного возраста [2] .
Часто потенциальные больные не придают значения первым симптомам-предвестникам болезни, поскольку на начальных стадиях они могут быть выражены незначительно. Какие это симптомы?
- Отеки лодыжек, стоп, нижней части голеней свидетельствуют о застойных явлениях в сосудах, из-за которых плазма крови попадает в ткани через стенки мелких капилляров. Отеки нередко сопровождаются чувством распирания и тяжести в голенях. Симптом чаще всего проявляется к вечеру.
- Сосудистые «сеточки» или «звездочки» — телеангиоэктазии.
- Парестезии. Больной периодически ощущает онемение, жжение и покалывания в ногах — так называемые мурашки. Обычно это происходит после долгой и значительной статической нагрузки на нижние конечности.
- Ночные судороги — еще один предвестник заболевания. Они также могут возникать из-за застоя крови в венах ног. Такое непроизвольное и весьма болезненное сокращение мышц организму необходимо для того, чтобы протолкнуть кровь снизу-вверх по сосудам.
Кроме того, о развитии варикоза свидетельствует постоянное чувство усталости ног. Если к лечению варикоза не приступить на начальных стадиях, то позднее у пациента начинают выступать крупные вены, формируя узлы и извитые тяжи под поверхностью кожи. Трофические нарушения, сопровождающие варикоз и ХВН, приводят к сухости и гиперпигментации кожи ног, ее истончению и постоянному зуду. Осложнениями заболеваний могут стать трофические язвы, трофический дерматит, экземы, острый тромбофлебит и тромбоэмболия легочной артерии.
Терапия заболеваний вен направлена на устранение причин появления болезни, облегчение симптоматики и коррекцию осложнений на поздних стадиях развития заболевания.
Компрессионная терапия основана на действии специального лечебного трикотажа или бинтования эластичными бинтами. Они плотно и равномерно облегают бедро и голень пациента, сужая просветы поверхностных вен ноги, что облегчает нагрузку на стенки вен, снижает вероятность их растягивания и истончения, устраняет риск возникновения тромбов. Кроме того, компрессионные изделия облегчают физическое состояние больного, купируя распирающие боли и постоянное чувство тяжести в ногах.
Хирургические методы применяются на поздних стадиях заболевания. Так, флебэктомия подразумевает удаление расширенных поверхностных вен в тех ситуациях, когда все прочие способы терапии оказались неэффективными. Склеротерапия схожа с флебэктомией, но вена в этом случае удаляется не с помощью хирургических инструментов, а путем введения специальных препаратов. После того, как такой препарат вводится в вену, он склеивает ее стенки и останавливает кровоток в вене.
Однако основой лечения и профилактики варикоза является все-таки медикаментозная терапия. Сочетание медикаментозной терапии с немедикаментозными методами (коррекция образа жизни, гимнастика, диета) и сопутствующей терапией (компрессионный трикотаж) позволяет обеспечить максимальное воздействие как на причину развития варикоза, так и на уменьшение его симптоматических проявлений (боли, тяжести, отеков, судорог в ногах).
Ведущую роль в современном медикаментозном лечении и профилактике варикоза играют системные венотонизирующие средства (венотоники), принимаемые перорально. Механизм их действия направлен на коррекцию нарушений в работе системы венозного кровообращения, которые являются причиной развития варикоза, а именно:
- нарушения венозного тонуса (работы сосудистых клапанов, которые в норме препятствуют обратному току крови в ногах);
- истончения и ослабевания стенок сосудов (под давлением крови в венах);
- сгущения крови (повышения ее вязкости и склонности к образованию тромбов).
Лечебный эффект от применения венотоников в таблетках имеет системный характер — то есть способствует оздоровлению сосудов по всему организму, воздействуя на венозную систему в целом. Благодаря этому системные венотоники, как правило, обладают более выраженным и продолжительным действием на симптомы варикоза — в отличие, к примеру, от наружных венотоников в форме гелей, мазей, которые действуют непродолжительное время и исключительно в месте нанесения.
Системные венотоники — довольно большая группа препаратов. Как правило, большинство из них получено путем переработки лекарственного растительного сырья, ведь наиболее активными ангиопротекторами являются именно компоненты растительного происхождения: флавоноиды (диосмин, гесперидин, авикулярин, кверцетин, рутин и другие), экстракт конского каштана (содержащий эсцин), экстракт шиповника (содержащий витамин С) и другие. Исходя из количества активных ангиопротекторов в составе, все системные венотоники можно разделить на монопрепараты (например, содержащие только флавоноиды, только эсцин или только рутин) и комбинированные, состоящие из нескольких активных ангиопротекторов — например, флавоноиды, усиленные эсцином и витамином С. Преимуществом комбинированных венотоников является то, что они способны оказывать весь комплекс необходимых для лечения варикоза действий «в одной таблетке»: венотонизирующее, ангиопротекторное (укрепление стенок вен и капилляров) и антиагрегантное (снижение вязкости крови).
Активное изучение биофлавоноидов началось в конце 90-х годов прошлого века. Толчком к этому послужил «французский парадокс». Дело в том, что масштабное международное исследование показало, что среди французов смертность от атеросклероза значительно ниже, чем среди представителей других европейских наций. Это было связано с употреблением ими красного вина, в немалом количестве содержащего различные виды флавоноидов. Ученые доказали, что флавоноиды не только препятствуют развитию тромбов, но и оказывают венотонизирующее действие, а значит, способны эффективно применяться в терапии варикоза [3] .
В качестве вспомогательной (сопутствующей) терапии варикоза также могут использоваться и некоторые другие средства.
Нестероидные противовоспалительные препараты: на основе ацетилсалициловой кислоты, диклофенака, а также растения Гинкго Билоба. Их назначают для терапии сопутствующих воспалительных процессов или для симптоматического лечения, направленного на устранение болевых симптомов в ногах при варикозе.
Наружные венотонизирующие средства. К ним относятся мази, гели, кремы для наружного применения, которые помогают облегчить выраженность симптомов варикоза: усталости, тяжести, отечности ног. Самые популярные наружные венотоники — это обычные гели и мази на основе гепарина, троксерутина и др.
Далее в статье мы будем рассматривать системные венотонизирующие средства для лечения варикоза в виде таблеток.
Препараты для лечения сосудов: какие выбрать?
Разнообразие средств для лечения и профилактики варикозной болезни нередко приводит к тому, что человек теряется и не знает, какой именно препарат лучше выбрать. Без сомнения, любое лекарство должно быть назначено врачом, а в случае с варикозом консультация со специалистом просто необходима. При этом врача следует обязательно проинформировать обо всех принимаемых на момент обращения лекарственных средствах, чтобы он мог назначить адекватное лечение с учетом сохранения терапевтического эффекта всех одновременно принимаемых пациентом лекарств.
Согласно российским и европейским флебологическим стандартам, для системной терапии варикоза обязательно необходим комплексный подход, о котором уже говорилось выше в статье.
- Венотонизирующее действие. Дает возможность бороться с несостоятельностью клапанного аппарата сосудов. В норме кровь движется по сосудам ног снизу-вверх — против действия силы земного притяжения. Это происходит благодаря сокращению икроножных мышц в процессе движения и физических нагрузок, а также благодаря наличию специальных клапанов на внутренней поверхности стенки вены, которые препятствуют обратному току крови. Однако под влиянием разного рода провоцирующих факторов клапаны ослабевают и начинают пропускать кровь в обратном направлении. В результате в поверхностных венах скапливается избыточный объем крови, что приводит к постепенному растяжению их стенок.
- Ангиопротекторное действие. Направлено на укрепление растянувшихся стенок сосудов — восстановление их упругости и эластичности. Под давлением венозного рефлюкса (патологического сброса крови сверху-вниз) кровь застаивается в венах, стенки сосудов истончаются и жидкость получает возможность проникать в соседние ткани. Возникают отеки, которые, в свою очередь, приводят к нарушению трофики.
- Антиагрегантное действие. Направлено на борьбу с трофическими нарушениями и на восстановление реологических показателей крови (снижение ее вязкости и риска образования тромбов). Так называемая густая кровь — это очень частый спутник заболевания, ведь не столько опасен сам варикоз, сколько венозный тромбоз, появляющийся на его фоне. Нарушение тока крови способствует накоплению в мелких кровеносных сосудах продуктов метаболизма, это вызывает сгущение крови и провоцирует появление свободных радикалов и медиаторов воспалительной реакции. Все эти факторы в комплексе ухудшают текучесть крови и приводят к ее сгущению.
В идеале системный венотонизирующий препарат должен работать одновременно во всех направлениях, чтобы достичь наилучшего эффекта без приема дополнительных препаратов. Как правило, это преимущество также обеспечивает более компактный курс лечения (поскольку действует сразу на все аспекты проблемы варикоза) и хорошую экономию средств.
Топ-5 препаратов для лечения варикоза (для внутреннего применения)
В наш список вошли только наиболее известные среди потребителей безрецептурные венотонизирующие препараты, тогда как фактически их, конечно, намного больше.
Монопрепараты, содержащие в своем составе только один вид активных ангиопротекторов:
- «Детралекс». Препарат на основе флавоноидов диосмина и гесперидина, которые являются производными из плодов цитрусовых [4] . «Детралекс» обладает венотонизирующим действием. Производится в форме таблеток по 500 мг или 1000 мг, а также в виде суспензии 1000 мг/10 мл. При венозно-лимфатической недостаточности препарат принимают во время еды: 2 таблетки по 500 мг в сутки (1 таблетка днем и 1 таблетка вечером) или 1 таблетка/саше по 1000 мг в сутки (утром). Длительность курса определяет врач, но обычно терапия длится от 2 до 12 месяцев, а, значит, лечение «Детралексом» будет стоить от 2200 рублей за курс. Среди противопоказаний — повышенная чувствительность к активным компонентам препарата и грудное вскармливание. К побочным действиям относятся: часто — диарея, тошнота, рвота, диспепсия; редко — колиты, головокружение, головная боль, общее недомогание, сыпь, крапивница, зуд; неуточненной частоты — изолированный отек лица, губ, век, боль в животе; очень редко — ангионевротический отек.
(Регистрационное удостоверение препарата: № ЛП-003635 от 17.05.2016 г. в Государственном реестре лекарственных средств) [5] . - «Венарус» — основными действующими веществами являются диосмин и гесперидин [6] . Препарат выпускается в форме таблеток по 500 мг или 1000 мг, в одной упаковке их может содержаться 30 или 60 штук. Принимают «Венарус» по 1 таблетке 1000 мг или 2 таблетки по 500 мг в сутки во время еды, курс длится от 2 до 12 месяцев. Стоимость упаковки на 30 таблеток по 500 мг — около 500 рублей. Стоимость курса обойдется примерно от 2000 до 12 000 рублей. Противопоказания: повышенная чувствительность к активным компонентам или вспомогательным веществам, входящим в состав препарата, а также не рекомендуется применение в период грудного вскармливания. Побочные явления: редко — головокружение, головная боль, общее недомогание, сыпь, крапивница, зуд, колит; часто — возможно появление диареи, тошноты, рвоты, диспепсии; частота неизвестна — боль в животе, изолированный отек лица, губ, век; очень редко — ангионевротический отек.
(Регистрационное удостоверение № ЛП-003561 от 21.11.2016 г. в Государственном реестре лекарственных средств) [7] . - «Флебодиа 600». Выпускается в форме таблеток. В его составе тот же флавоноид диосмин [8] . Спектр действия аналогичен «Детралексу». Преимуществом препарата «Флебодиа 600» является компактный прием: один раз в день по одной таблетке утром натощак, но при более низкой суточной дозировке флавоноидов (600 мг). Курс приема обычно длится 2 месяца. В одной упаковке препарата находится от 15 до 90 таблеток [9] , стоимость — примерно 500 рублей за упаковку 15 штук. На один двухмесячный курс, следовательно, потребуется потратить около 2000 рублей.
(Регистрационное удостоверение № П N016081/01 от 10.04.2017 г. в Государственном реестре лекарственных средств) [10] . - «Троксевазин» — лекарственный препарат из группы ангиопротекторов. Основное действующее вещество — троксерутин [11] . Выпускается в форме капсул по 300 мг. «Троксевазин» принимают внутрь во время еды по одной капсуле 3 раза в день. Курс лечения 3-4 недели. Стоимость упаковки на 50 капсул — приблизительно 300 рублей. Стоимость курса в среднем колеблется от 500 до 800 рублей. Противопоказан при язвенной болезни желудка и двенадцатиперстной кишки, хроническом гастрите в фазе обострения, при непереносимости компонентов препарата, в первом триместре беременности. С осторожностью следует применять (длительное применение) при почечной недостаточности, а также детям до 15 лет. Препарат не рекомендуется применять во втором и третьем триместре беременности и при грудном вскармливании; исключение — случаи, когда ожидаемая польза для матери преобладает над возможным риском для плода и ребенка. Побочные действия — аллергические реакции, головная боль, эрозивно-язвенные поражения ЖКТ, тошнота, изжога, диарея, а также «приливы» крови к лицу.
(Регистрационное удостоверение № П N012713/02 от 01.08.2017 г. в Государственном реестре лекарственных средств) [12] .
Комбинированные венотоники, содержащие в составе сразу несколько активных ангиопротекторов и благодаря этому обладающие комплексом действий на все звенья проблемы варикоза:
- «АНГИОНОРМ» — в настоящий момент единственный лекарственный комплекс, сочетающий венотонизирующую, ангиопротекторную и антиагрегантную активность для лечения варикоза. «АНГИОНОРМ» — это разработка отечественных ученых (НИИ «ФармВИЛАР») с уникальным запатентованным составом: флавоноиды, усиленные экстрактом шиповника (который содержит витамин С и уменьшает проницаемость и хрупкость кровеносных сосудов), боярышника, солодки, конского каштана (который содержит эсцин) [13] . «АНГИОНОРМ» также проявляет стресс-протективную активность, способствует повышению физической работоспособности и проявляет умеренный противоболевой эффект. Из противопоказаний — индивидуальная непереносимость веществ, входящих в состав препарата, тяжелые хронические заболевания почек, печени и ЖКТ с нарушением их функций, не рекомендуется при беременности и в период грудного вскармливания, детям до 18 лет. Удобной упаковки «АНГИОНОРМ» на 100 таблеток хватит на рекомендуемый курс лечения до трех недель, а ее стоимость — всего около 450 рублей. Розничная стоимость курса лечения препаратом «АНГИОНОРМ» — одна из самых низких на отечественном рынке венотоников в таблетках.
(Регистрационное удостоверение № ЛС-001137 от 15.03.2017 г. в Государственном реестре лекарственных средств).
Если вы уже в группе риска по развитию варикозной болезни, по возможности откажитесь от длительного пребывания на солнце, не сидите по несколько часов в одном положении — даже в офисе постарайтесь найти пару минут на разминку. Обязательно почаще ходите пешком, а если живете на верхнем этаже, откажитесь от лифта и пользуйтесь лестницей — при подъеме кровь хорошо прокачивается по сосудам. Помните, что снизить опасность развития варикозной болезни можно, только изменив образ жизни.
Флебит: симптомы и лечение
Флебитом называется воспалительный процесс, затрагивающий сосуды вен и провоцирующий их последующее разрушение. Такая патология наиболее часто локализуется в венах ног, но может наблюдаться и в сосудах рук, а также прочих частей тела. Прогрессирование заболевания вызывает тромбоз сосудов, плавно перетекая в тромбофлебит. Поэтому игнорировать его течение категорически нельзя.
Общие сведения и причины возникновения
Воспаление вен является довольно распространенным заболеванием, которое встречается не реже, чем проблемы с сердцем. В запущенной форме такие патологии способны представлять существенную опасность не только для здоровья, но и для жизни человека. Перерастая в тромбофлебит, данное заболевание способно провоцировать отрыв тромбов, которые разносятся кровотоком и могут попасть в легочные артерии, провоцируя ее тромбофлебию. В подобных случаях смертность пациентов составляет около 30%.
Вопреки устоявшемуся мнению, воспаление вен не зависит от возраста пациента. Наиболее тяжелое течение болезни отмечается у стариков и детей, ввиду ослабленной иммунной системы.
Флебит поверхностных вен способен развиваться по различным причинам. Наиболее частые причины данной патологии – это инфицирование сосудистых стенок или варикозное расширение вен. Рассмотрим механизмы возникновения патологии более подробно:
 Деятельность инфекционных агентов. Чаще всего болезнь провоцируют стрептококки. Проникая в венозную сеть вследствие острых инфекционных заболеваний, таких как туберкулез, брюшной тиф, пневмония и т. д., данные микроорганизмы способны вызвать серьезные воспалительные процессы в венах.
Деятельность инфекционных агентов. Чаще всего болезнь провоцируют стрептококки. Проникая в венозную сеть вследствие острых инфекционных заболеваний, таких как туберкулез, брюшной тиф, пневмония и т. д., данные микроорганизмы способны вызвать серьезные воспалительные процессы в венах.
Помимо микробов, попадающих в организм извне, провокаторами заболевания могут стать бактерии, живущие в недолеченных хронических очагах. Речь идет о гайморите, кариозных зубах, аденоидах, колитах и т. д. При ослаблении защитных сил организма такие бактерии активируются и наносят удар.
 Ожоги вен, которые могут быть химического или термического происхождения. Нередко такое случается вследствие лечения варикоза современными методиками. Если у пациента возникает повышенная чувствительность к методу лечения или же процедура проводится неверно, то результат может быть весьма неприятен.
Ожоги вен, которые могут быть химического или термического происхождения. Нередко такое случается вследствие лечения варикоза современными методиками. Если у пациента возникает повышенная чувствительность к методу лечения или же процедура проводится неверно, то результат может быть весьма неприятен.Помимо этого, флебиты могут возникать ввиду следующих факторов:
- ожирение;
- низкая подвижность, связанная с сидячей работой;
- частые и чрезмерные физические нагрузки;
- всевозможные травмы;
- беременность;
- долгий постельный режим и т. д.
к оглавлению ↑
Локализация, формы болезни и классификация
Учитывая характер течения, различают такие виды флебитов:
 острый флебит. На фоне которого у пациента могут возникать симптомы в виде слабости, повышенной температуры, а также болезненных ощущениях в венах;
острый флебит. На фоне которого у пациента могут возникать симптомы в виде слабости, повышенной температуры, а также болезненных ощущениях в венах;- хронический. Данная форма способна не иметь никаких симптомов в течение длительного времени. Проявление симптоматики происходит лишь при обострении течения болезни.
Относительно места локализации бывают такие виды недуга:
- флебит поверхностных вен;
- глубоких вен.
Поскольку патология может локализоваться различных областях сосудов, данное заболевание может быть таких видов:
- эндофлебит — если патологический процесс затрагивает внешнюю оболочку сосуда;
- перифлебит – заболевание, вследствие которого воспаляется лишь наружная венозная оболочка;
- панфлебит — охватывает весь сосуд.

Зависимо от того, в каком органе расположены воспаленные вены, а также от самого характера воспаления, выделяют следующие виды болезни:
- Постинъекционный. Возникает при механическом травмировании вены вследствие укола или ввиду химического раздражения стенки сосуда введенным медикаментом.
- Болевой. Развитие данной формы заболевания чаще всего наблюдается в послеродовой период. Для болевого флебита характерно острое течение и боли высокой интенсивности.
- Аллергический флебит. Является следствием аллергической реакции.
- Церебральный. В данном случае флегмоны и абсцессы провоцируют воспаление головного мозга.
 Пилефлебит, называемый также флебитом воротной вены. Наблюдается на фоне осложнений воспалений, возникающих в области живота. Это могут быть печеночные абсцессы, геморроидальные узлы и т. д. Прогноз такого заболевания очень часто неутешительный.
Пилефлебит, называемый также флебитом воротной вены. Наблюдается на фоне осложнений воспалений, возникающих в области живота. Это могут быть печеночные абсцессы, геморроидальные узлы и т. д. Прогноз такого заболевания очень часто неутешительный.- Мигрирующий флебит. Характеризуется воспалением вен в нижних конечностях, которое имеет длительное течение и характеризуется рецидивами. Возможные осложнения предполагают переход болезни на артериальные стенки. Чаще всего мигрирующий флебит возникает у мужчин, находящихся в молодом возрасте.
к оглавлению ↑
Симптоматика
Флебиты могут характеризоваться различными симптомами, зависящими от течения заболевания, его формы, вида и т. д.
Острый и хронический флебиты
Болезнь данного вида по большей части является следствием инъекций. Для острого воспаления являются характерными следующие признаки:
Недавно я прочитала статью, в которой рассказывается о натуральном креме «Пчелиный Спас Каштан» для лечения варикоза и чистки сосудов от тромбов. При помощи данного крема можно НАВСЕГДА вылечить ВАРИКОЗ, устранить боль, улучшить кровообращение, повысить тонус вен, быстро восстановить стенки сосудов, очистить и восстановить варикозные вены в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала одну упаковку. Изменения я заметила уже через неделю: ушла боль, ноги перестали “гудеть” и отекать, а через 2 недели стали уменьшаться венозные шишки. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
 покраснение кожных покровов;
покраснение кожных покровов;- вдоль сосуда наблюдаются красные полосы;
- кожные уплотнения;
- болевые ощущения в области пораженного сосуда;
- напряжение.
Острую форму флебита можно спутать с простудой, поскольку данный недуг вызывает повышение температуры на фоне общей слабости. Возможны также головокружения. Симптоматика хронического процесса выражается лишь в моменты обострений заболевания. При ремиссии болезнь может проявлять себя в виде незначительного повышения температуры при общем недомогании.
Флебит глубоких вен
Острая форма данной патологии имеет следующие особенности проявления:
 отек конечностей;
отек конечностей;- болевые ощущения;
- молочно-белый оттенок кожи;
- сильная слабость;
- высокая температура.
Локальных покраснений, а также уплотнений при флебите глубоких вен не наблюдается. Осложнением острого флебита глубоких вен является тромбофлебит.
Хроническая форма данного заболевания проявляет себя лишь в периоды обострений. При этом присутствуют вышеописанные симптомы.
Пилефлебит и церебральный
Воспаление воротной вены сопровождается явными признаками интоксикации:
- растущая слабость;
 резко ухудшающееся стояние больного;
резко ухудшающееся стояние больного;- сильный озноб и обильное потоотделение;
- желтуха;
- головная боль и приступы рвоты;
- гектическая лихорадка;
- болезненные ощущения в области печени.
При несвоевременном лечении пилефлебит может вызвать летальный исход пациента. Если же заболевание перейдет в хроническую форму, то у больного может развиться печеночная и почечная недостаточность.

Для лечения ВАРИКОЗА и чистки сосудов от ТРОМБОВ, Елена Малышева рекомендует новый метод на основании крема Cream of Varicose Veins. В его состав входит 8 полезных лекарственных растений, которые обладают крайне высокой эффективностью в лечении ВАРИКОЗА. При этом используются только натуральные компоненты, никакой химии и гормонов!
При воспалении сосудов головного мозга возникают следующие симптомы:
- высокое артериальное давление;
- нарушения сознания;
- проблемы с речью;
- плохой сон и обмороки;
- сильная слабость;
- сильные головные боли.
к оглавлению ↑
Осложнения и методы диагностики флебита
Если не последует своевременного лечения флебита, то возможно развитие целого ряда осложнений:
Многие наши читательницы для лечения ВАРИКОЗА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
 Хроническая венозная недостаточность.
Хроническая венозная недостаточность.- Тромбофлебит.
- Абсцессы и флегмоны.
- ТЭЛА.
- Тромбоз.
Диагностика флебита вены чаще всего не вызывает затруднений. Выслушав жалобы пациента, врач производит осмотр пораженных вен и может распознать заболевание уже при первичном осмотре. Однако для точной постановки диагноза больному необходимо провести комплексное обследование.
Чтобы правильно выявить симптомы и провести лечение флебита грамотно, современные специалисты прибегают к инструментальным и лабораторным видам исследований:
- УЗИ сосудов органов.
- Анализ крови.
- Флебография.
- Ультразвуковое ангиосканирование и т. д.
Если врач подозревает развитие тромбофлебита, то для больного необходимы более точные исследования:
- КТ-флебография с контрастом.
- Флебоманометрия.
- Флебосцинтиграфия и прочее.
Особенности терапии и профилактики
Теперь разберемся с тем, как лечить флебит. Амбулаторный вариант лечения может предполагать только воспаление в поверхностных венах. Во всех остальных случаях требуется госпитализация пациента. В первую очередь больному требуется покой.
Чаще всего лечение является комплексным и предусматривает методики консервативной терапии с приемом медикаментов и рядом физиотерапевтических процедур. Если же воспалительный процесс возник в результате прокола сосуда и является негнойным, то использовать следует лишь обезболивающие препараты.
Лечение медикаментами предполагает следующие лекарства:
 при инфекционных воспалениях широко применяются антибиотики;
при инфекционных воспалениях широко применяются антибиотики;- местное лечение может предполагать такое средство, как Троксевазин, Вольтарен и т. д.;
- противовоспалительные средства нестероидного типа, такие как Ибупрофен;
- препараты, способствующие снижению кровяной вязкости (Аспирин, Кардиомагнил);
- средства, способствующие микроциркуляции (врач может выписать пациенту такой лекарственный препарат, как Солкосерил или Курантил);
- антигистаминные препараты: Супрастин или Цетрин;
- медикаменты, направленные на снижение уровня протромбина. К ним относится Фенилан и Дикумарин.
В каждом конкретном случае курс лечения подбирается индивидуально. Кроме медикаментозных средств для борьбы с флебитами применяются также следующие физиотерапевтические процедуры:
 лазеротерапия;
лазеротерапия;- магнитотерапия;
- инфракрасное облучение;
- грязевые ванны;
- соллюкс и т. д.
Для ускорения выздоровления пациент должен следовать таким советам:
- Больше двигаться, в особенности, если пациент предрасположен к развитию тромбофлебита.
- Курение следует исключить.
- Осуществлять ношение компрессионного трикотажа в случае, если воспаление приобретает острый характер.
Для предотвращения рецидивов флебитов больному необходимо соблюдать следующие правила:
- вести здоровый образ жизни;
- много двигаться;
- не курить;
- для профилактики можно использовать Гепариновую мазь;
- своевременно лечить болезни, имеющие инфекционный или гнойный характер;
 наблюдаться у флеболога;
наблюдаться у флеболога;- укреплять иммунитет;
- если у пациента может развиться тромбофлебит, то для него необходим систематический прием антиагрегантов в целях профилактики и контролирования показателей крови.
Флебит представляет собой очень опасную болезнь, способную вызывать тяжелые осложнения. Данное заболевание способно развиваться у пациентов всех возрастов, имея различные причины возникновения. Заподозрив у себя первые симптомы недуга, следует без промедления обратиться к специалисту. Болезнь требует комплексного лечения, одна таблетка здесь ничего не сделает – пациенту придется пройти ряд процедур и следовать рекомендациям специалиста.