Туннельный синдром
Если человек длительное время занимается одной и той же работой, к примеру, долго сидит за компьютером, у него в руках может появиться боль. Это и будет туннельный синдром. С такой проблемой могут встретиться не только те люди, которые работают за компьютером, но и водители, так как их руки длительное время находятся в одном положении.
Синдром туннельного канала связан с тем, что ткани, расположенные вокруг сухожилия, отекают, в результате чего оказывается давление на нерв. Это приводит к тому, что пациент начинает ощущать покалывание в кистях, онемение пальцев рук. Мышцы стают слабыми, на пальцах может появиться припухлость.
Карпальный туннельный синдром связан с туннелем, проходящим между поперечной связкой и костями запястья. В середине карпального канала есть срединный нерв. Любые заболевания, травмы, патологии приводят к сужению канала, а это воздействует на нерв, что и вызывает синдром.
Причины
Синдром туннельного нерва – это как врожденная аномалия, так и заболевание, связанное с деятельностью, образом жизни человека.
Среди основных причин синдрома туннельного сустава нужно выделить:
- сохранение неудобной позиции рук длительное время (это может быть связано с профессиональной деятельностью, к примеру, работа за станком);
- генетическая предрасположенность;
- гормональные сбои, вызванные беременностью, климаксом;
- воспалительные процессы;
- доброкачественная, злокачественная опухоль в районе канала.
К причинам туннельного синдрома нужно отнести и такие заболевания, как артроз, диабет, артрит, заболевания щитовидной железы. Столкнуться с проблемой пациенты могут при нарушениях обмена веществ, после переломов, частых травм, ушибов.
Выделяют более 30-ти видов туннельного синдрома, среди основных и часто встречаемых нужно выделить:
- запястный туннельный синдром;
- кубитальный туннельный синдром;
- локтевой;
- малоберцовый туннельный синдром;
- тарзальный.
Чаще всего пациенты сталкиваются с туннельным синдромом запястья (1,5% населения земли). Руки от невропатии страдают больше, чем нижние конечности. Еще реже к врачам обращаются с туннельной невропатией туловища.
Симптомы и признаки

От заболевания чаще страдает рабочая рука, болевые ощущения особенно беспокоят в утреннее и ночное время суток. К основным симптомам туннельного синдрома нужно отнести:
- колики, колющую боль;
- слабость в руках;
- уменьшение чувствительности;
- конечности стают менее активными, подвижными.
У пациентов возникает такое ощущение, как будто по ладоням бегают мурашки, возникает чувство стреляющей боли, онемения. Человеку сложно станет контролировать руку, управлять ею, при сжатии ладони в кулак будут возникать неприятные, а при поздних стадиях и болевые ощущения.
Примите во внимание! Заболевание поражает все пальцы, кроме мизинцев.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Когда следует обратиться к врачу
Не ждите, что все пройдет самостоятельно, при несвоевременном обращении к врачу может начать развиваться атрофия конечностей. Если профессия связана с работой за компьютером, долгое время стоите у станка или работает водителем – вы в группе повышенного риска. При проявлении первых симптомов (ночных, вегетативных, болевых) нужно обратиться к специалисту.
Врачи-неврологи АО «Медицина» (клиника академика Ройтберга) имеют большой опыт в лечении подобных проблем. Наша клиника находится в центре Москвы, в пешей доступности расположены станции метро Маяковская, Белорусская, Новослободская, Тверская, Чеховская.
Диагностика
Для правильного диагностирования заболевания доктор общается с пациентом, принимает во внимание его жалобы. После проводится осмотр конечностей, назначаются тесты, инструментальное обследование.
К основным тестам относят:
Также пациенту назначается ультразвуковое исследование, компьютерная томография, МРТ, благодаря чему удается определить (или опровергнуть) наличие новообразований. Перед тем как назначить лечение, перед специалистом стоит задача – определить, насколько поражен нерв. Для этого назначается электронейромиография.
Лечение

Как лечить туннельный синдром подскажет доктор. Не занимайтесь самолечением, обезболивающие препараты временно устранят боль, но причина останется, что порождает новую симптоматику.
Лечение зависит от симптомов, причин. При легкой форме заболевания назначается массаж, также специалист может назначить ношение ортеза – он уменьшит боль ночью и упростит рабочий процесс днем. Массаж может делать как специалист клиники, так и пациент дома, доктор ознакомит с методикой, движениями. Также могут быть назначены медицинские препараты, помогающие восстановить кровообращение. При сильных болях прописываются обезболивающие лекарства. На первоначальной стадии поможет консервативное лечение, к примеру, лечебная физкультура. На поздних стадиях нужно рассекать удерживающую связку, устранять ущемление нерва.
Профилактика
Если работа пациента связана с компьютером, можно использовать специальную мышку, клавиатуру, систему крепления клавиатуры или специальные подставки. Если беспокоят незначительные боли, рекомендуется носить шину, поддерживающую запястье. Во время работы делайте упражнения, меняйте положение рук, дайте конечностям отдохнуть. Можно периодически менять вид деятельности, перепланировать рабочее место, снизить уровень нагрузки.
Как записаться на прием к врачу-неврологу
Записаться на прием к врачу-неврологу, врачу лечебной физкультуры можно по телефону +7 (495) 775-73-60. Линия работает круглосуточно. Также записаться на прием к специалисту можно с помощью специальной формы на сайте.
АО «Медицина» (клиника академика Ройтберга) расположена в центре Москвы, по адресу 2-й Тверской-Ямской переулок 10.
Как лечить туннельный синдром?
При первых признаках ущемления нерва обращайтесь в клинику МЕДИКОМ. Наши опытные неврологи проведут осмотр, назначат лабораторные исследования и расскажут, как лечить туннельный синдром. В нашей клинике есть все необходимые условия для проведения точной диагностики и эффективной терапии любых неврологических заболеваний.
Туннельный синдром — это неврологическое заболевание, при котором передавливается (защемляется) нерв. Мышцы, кости и сухожилия сдавливают нервные волокна, что приводит к различным неприятным ощущениям. В медицинских статьях применяется термин «хроническая травма от повторяющегося напряжения», «туннельная невропатия» или «компрессионно-ишемическая невропатия».
Сегодня этой профпатологией страдают водители, программисты, писатели, некоторые служащие, музыканты и представители профессий, где при монотонной работе задействуется мелкая моторика кисти. Это актуальная проблема для 2–3 % граждан трудоспособного возраста.
Туннельный синдром: виды и локализация
Большинство случаев туннельного синдрома относятся к патологии запястья. Нижние конечности поражаются намного реже. Меньше всего случаев заболевания связано с невропатией туловища и шеи. Описано более тридцати видов этой патологии. Это треть от всех заболеваний периферической нервной системы.
К невропатии нижних конечностей относятся:
- парестетическая мералгия (туннельный синдром бедренного нерва) — защемление латерального кожного нерва бедра паховой связкой (преимущественно);
- тарзальный синдром — передавливание большеберцового нерва в туннеле медиальной лодыжки;
- туннельный синдром малоберцового нерва (фибулярный синдром) — сдавливание нерва в колене;
- неврома Мортона — сдавливание подошвенных пальцевых нервов.
Туннельные синдромы, поражающие руки, разделяют на патологии срединного, локтевого и лучевого нерва. Невропатии срединного нерва включают синдромы:
- запястного канала (карпальный);
- пронаторный, известный как паралич медового месяца (новобрачных) или синдром Сейфарта;
- супракондилярный, известный как любовный паралич, который возникает от давления лежащей головы партнера на согнутую в локте руку или при переломе.
Туннельный синдром локтевого нерва имеет два вида патологии:
- синдром Гюйона — проявляется на ладони;
- кубитальный туннельный синдром — локтевой нерв.
Туннельный синдром лучевого нерва диагностируется как:
- “костыльный паралич” – подмышечная впадина;
- “локоть теннисиста” – защемление в подлоктевой области;
- радиальный туннельный синдром – проявляется при разгибании пальцев и запястья;
- синдром спирального канала – средняя треть плеча.
Чаще всего развивается компрессионно-ишемическая патология верхних конечностей, в частности — сдавливание срединного нерва.
Причины возникновения туннельного синдрома и факторы риска
Что такое туннельный синдром? Это патологическое состояние, вызванное ущемлением нерва в канале. Передавить нерв и этим нарушить его функции можно в различных ситуациях. Основные причины туннельного синдрома верхних конечностей — это:
- травмы;
- амилоидоз;
- воспаления сухожилий;
- отечность;
- новообразования;
- диабетический статус;
- акромегалия;
- врожденные аномалии (квадратное запястье);
- патологии, затрагивающие суставы (артрит, артроз);
- деятельность, требующая усилий от кистей рук.
Синдром развивается от повторяющихся действий в сочетании с вибрацией. Генетика тоже может быть причиной, когда наследуются такие характеристики, как толщина поперечной связки, форма запястья, комплекция.
Воспалительные процессы (артрозы, артриты) приводят к дистрофии и изнашиванию суставов, вследствие чего они деформируются и сдавливают нерв. Воспаление, провоцирующее туннельный синдром, может быть связано с инфекцией, температурной травмой, хроническими травмирующими нагрузками.
Патологии, сопровождающиеся удержанием воды в тканях, вызывают отечность, что также может привести к сдавливанию нервных волокон.
Редко, но все же встречается туннельный синдром, возникший от повреждения нерва доброкачественными и злокачественными новообразованиями (опухолями нервной ткани).
- люди, страдающие ожирением;
- диабетики;
- женщины после менопаузы, принимающие препараты для лечения рака груди (ингибиторы ароматазы);
- представители профессий, где трудовая деятельность предполагает статическую нагрузку в неудобной позиции;
- пациенты, страдающие дисфункцией щитовидной железы (гипотиреоз);
- беременные и женщины, переживающие климакс.
Риск заболевания возникает при нехватке витамина В6. Доказана устойчивая связь между появлением заболевания и лишним весом. Причем невысокие люди страдают туннельным синдромом чаще. Патологию может спровоцировать дисфункция щитовидки, почечная недостаточность, туберкулез, удаление яичников.
Считается, что на проявление патологии влияет и холод, так как чаще всего синдром диагностируется в холодное время года.
Туннельный синдром: анатомия патологии, течение
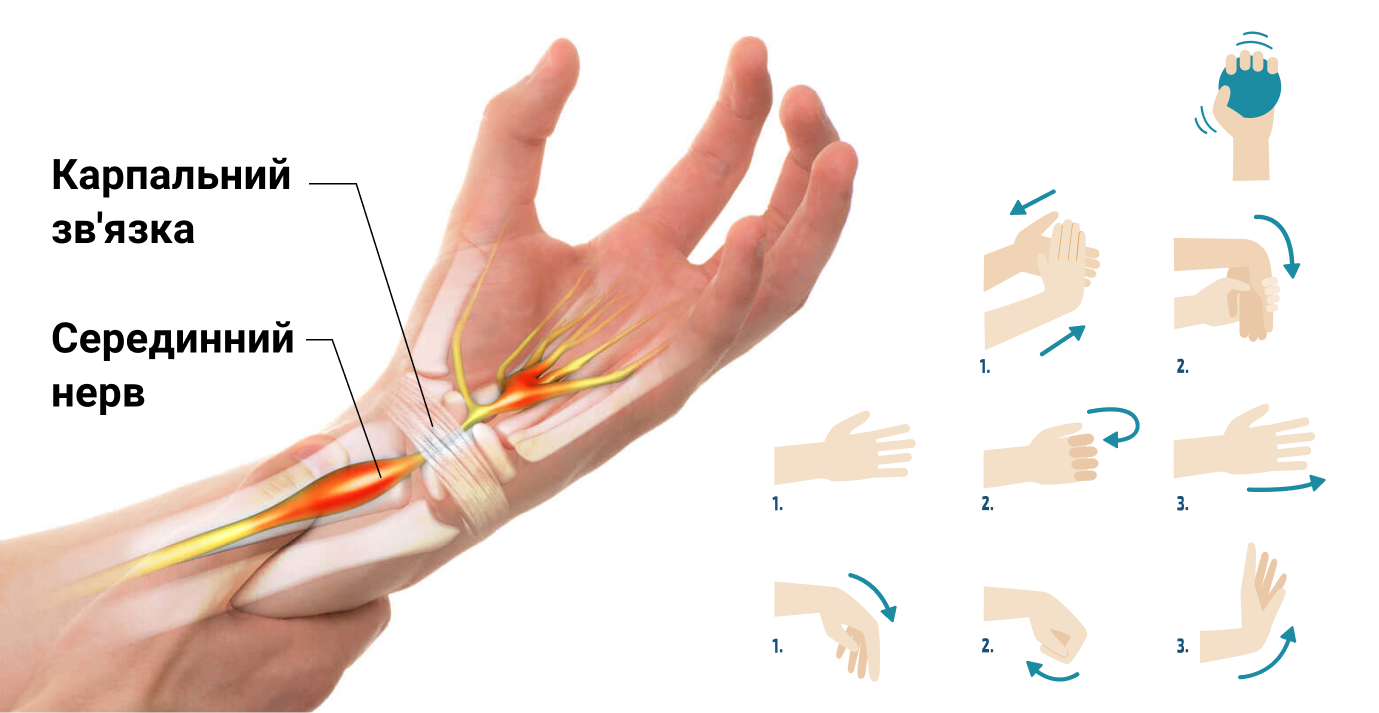
Узкие анатомические пространства с проходящими внутри нервными волокнами и сухожилиями подвержены различным процессам, приводящим к ущемлению нерва. Патология затрагивает представителей разных профессий и отраслей, где необходимо производить быстрые мелкие однообразные операции. Заболевание провоцируется хроническим перенапряжением, приводящим к микротравматизации. Чаще всего диагностируется запястная (карпальная) туннельная невропатия.
Запястный канал находится у основания кисти, где нерв окружен костями с 3-х сторон. Переднюю стенку перекрывает поперечная связка. Вместе со срединным нервом в канале находятся сухожилия, отвечающие за сгибательные функции кисти и пальцев. Срединный нерв идет от плечевого сплетения до четырех пальцев руки и некоторым мышцам кисти, благодаря чему возможна координация движений и чувствительность руки. Кроме этого, нерв проводит вегетативные волокна к местным сосудам, которые влияют на их сужение и расширение.
Появление туннельного синдрома руки связано со сдавливанием срединного нерва в запястье из-за отека или утолщения. В результате постоянных повторяющихся движений под нагрузкой развивается хронический воспалительный процесс соединительной ткани. Вследствие этого она становится более грубой и утолщается. Появляется отечность, повышающая давление в канале, провоцирующая венозный застой и нарушающая кровоснабжение срединного нерва. Первыми повреждаются чувствительные волокна, затем — двигательные. Не исключены травмы волокон вегетативной нервной системы.
Патология имеет много факторов риска, тем не менее, большинство случаев заболевания есть идиопатическими. Прогноз при должном лечении благоприятный.
Туннельный синдром: последствия и осложнения
Синдром карпального канала снижает работоспособность и ухудшает качество жизни. Патология сопровождается болевыми ощущениями, ограниченной подвижностью, слабостью мышц. Становится сложнее справляться не только с профессиональной деятельностью, но и застегивать пуговицы, завязывать шнурки, удерживать предметы.
В итоге заболевание нерва может привести к различным осложнениям, вплоть до некроза тканей. Боль (особенно в ночное время) приводит к раздражительности, бессоннице, расположенности к неврозам.
Если вовремя не оказать медицинскую помощь, то возникшая деформация, контрактура связок и мышц могут стать необратимыми. Повреждение срединного нерва приведет к тяжелым функциональным нарушениям кисти.
Симптомы и признаки туннельного синдрома кисти
Туннельный синдром прогрессирует медленно и проявляется, как правило, односторонним поражением ведущей руки. Но в некоторых случаях (беременность, эндокринный сбой) патология поражает обе стороны. Среди явных симптомов туннельного синдрома:
- ослабление чувствительности и парестезия (покалывание) в пальцах;
- эпизоды жжения и “мурашек” на руках в ночное время;
- боли, иногда “электрические” прострелы в пальцы;
- бледность кожных покровов;
- ощущение онемения пальцев;
- неспособность сжать кулак;
- недостаток силы и потеря сноровки движений, невозможность противопоставить большой палец, неточность движений;
- утрата тактильной чувствительности (прикосновения, температура предметов, мелкие повреждения).
Патологический процесс затрагивает кисть с четырьмя пальцами, кроме мизинца.
При запущенном заболевании происходят дегенеративные изменения мышечно-связочной системы, уменьшение размеров мышц кисти и ее деформация (обезьянья лапа). Изменение в кожных покровах связано с недостаточным снабжением клеток питательными веществами и нарушением иннервации (сгибательно-разгибательных движений) кисти. В результате этого кожа приобретает более светлый тон с неравномерной пигментацией. При компрессии сосудов наблюдается синюшность и отечность, возможно локальное снижение температуры.
Особенности течения туннельного синдрома у беременных
Компрессионно-ишемические невропатии у беременных чаще всего возникают на поздних сроках. Заболевание при беременности возникает на фоне ОПГ-гестоза по причине отека мягких тканей и повышенного давления в мышечно-фасциальном канале. При этом беременная ощущает онемение и боль из-за ущемления нерва. Симптомы туннельного синдрома также могут проявить себя во время лактации, сопровождать весь период и исчезнуть вместе с ее угасанием. Причины — накопление жидкости организмом и кормление (укачивание) малыша на руках.
Если неприятные и болезненные ощущения мешают полноценной жизни, необходимо обратиться к специалисту. Для лечения используется иммобилизация (обездвиживание) конечности, локальное обезболивание и введение глюкокортикоидов.
Особенности туннельного синдрома у детей
У детей также может развиться туннельный синдром. Основная причина — длительное использование неэргономичной клавиатуры и компьютерной мышки. Симптомы аналогичны тем, что и у взрослых пациентов. Если ребенок жалуется на боли и онемение, нужно срочно отвести его на прием к детскому неврологу.
Туннельный синдром: диагностика, тесты
Точно диагностировать патологию может невролог. На приеме проводится осмотр и специальное тестирование, назначаются анализы.
При синдроме запястного канала используют несколько несложных тестов, которые можно провести самостоятельно в домашних условиях:
- Экспресс-тест по Тинелю.
Постукивание по карпальному каналу в наиболее тонком месте под ладонью (положительный ответ — болезненное покалывание). - Проверка по Фалену.
При полностью согнутой кисти через некоторое время (полминуты), в запястье отмечаются болевые ощущения и парестезия. - Проверка при помощи тонометра.
Предельно накаченная манжета на предплечье, в случае наличия невропатии, вызывает онемение конечности и «мурашки». - Тест поднятых рук.
При поднятых вертикально руках примерно через минуту ощущается дискомфорт.
Позитивная проба хотя бы на один тест на туннельный синдром — это серьезная причина для обращения к врачу.
Для уточнения диагноза используют инструментальные методы:
- электронейромиографию (ЭНМГ);
- МРТ.
Выявить фактор, спровоцировавший невропатию, помогают лабораторные исследования:
Если диагноз все еще остается неясным, а симптоматика ярко выражена, стоит прибегнуть к электрофизиологическим исследованиям.
Лечение туннельного синдрома: консервативная и хирургическая помощь
Основным направлением в лечении невропатии есть предотвращение дальнейшего прогресса патологии. При туннельном синдроме запястья лечение будет малоэффективным без применения предупреждающих мер. Поэтому при первых симптомах синдрома необходимо зафиксировать кисть, чтобы не произошло травмирование нерва. Следует также 2–3 недели воздержаться от деятельности, усугубляющей состояние. Для снятия отечности рекомендовано кратковременное прикладывание холода.
Лечение назначается с учетом степени тяжести заболевания и выраженности патологического процесса. Схема лечения обусловлена наличием основного заболевания, приведшего к туннельной невропатии.
Перед тем как лечить туннельный синдром оперативным методом, применяют консервативную терапию:
- компрессы, инъекции в канал лекарственных препаратов — снимает болезненность и локальное воспаление;
- медикаментозное лечение туннельного синдрома — назначается индивидуально на основании причин и сопутствующих заболеваний;
- физиотерапия — показана как во время лечения, так и в реабилитационный период (иглоукалывание, мануальная терапия, массаж, электрофорез и другие приемы с учетом противопоказаний).
Если медикаментозная терапия не приносит результата, решается вопрос о хирургическом вмешательстве. Цель оперативного лечения туннельного синдрома — механическое устранение причины сдавливания нерва. Это реализовывается с помощью расширения канала.
Как правило, операция при туннельном синдроме проходит с местным обезболиванием:
- открытым способом — рассечение связки через разрез;
- с введением эндоскопа.
Далее надевается фиксирующая повязка (гипс) для обездвиживания руки. После снятия гипса назначают курс ЛФК и физиотерапевтическое лечение. Восстановительный процесс занимает полгода. Далее можно возвращаться к прежней работе при условии дозирования нагрузки, чтобы избежать рецидива.
Профилактика туннельной невропатии запястья
Всем людям, имеющим дело с монотонной мелкой моторикой, стоит позаботиться о мерах профилактики туннельного синдрома. В частности — использовать специальные крепления или подставки при работе с компьютерной мышкой и клавиатурой. Предотвратить патологию помогут рекомендации:
- практиковать регулярную смену деятельности, переоборудовать место работы;
- делать перерывы в рабочем процессе, изменять положение рук;
- делать упражнения, укрепляющие запястье;
- снизить нагрузку;
- при незначительных некомфортных ощущениях носить специальную шину для поддержки запястья.
Профилактика туннельного синдрома запястья и квалифицированная помощь позволит «остаться в строю».
Вопрос-Ответ
Как лечить локтевой туннельный синдром?
Пациенты с локтевым туннельным синдромом лечение проходят при помощи курса физиотерапии и иммобилизации в ночное время. Локтевой сустав должен быть согнут под углом 45°, а днем нужно носить ортез. Если эффект при такой терапии не виден, то необходима операция по декомпрессии нерва.
Правда ли что людей с запястным синдромом становится все больше?
Риску заболеть синдромом запястного канала подвержены люди, профессиональная деятельность которых связана с вынужденной фиксацией руки в одном положении длительное время и однообразными движениями. По статистике, болезнью страдают 1–3 человека из тысячи. Чтобы предупредить заболевание, следует регулярно проходить профилактические осмотры сотрудников.
Сколько по времени восстанавливается лучевой нерв?
Для восстановления лучевого нерва применяют физиотерапевтические процедуры, массаж, иглорефлексотерапию. Длительность восстановления при поражении нерва зависит от тяжести повреждения, реабилитация составляет от 2–3 недель до полугода (при тяжелых повреждениях).
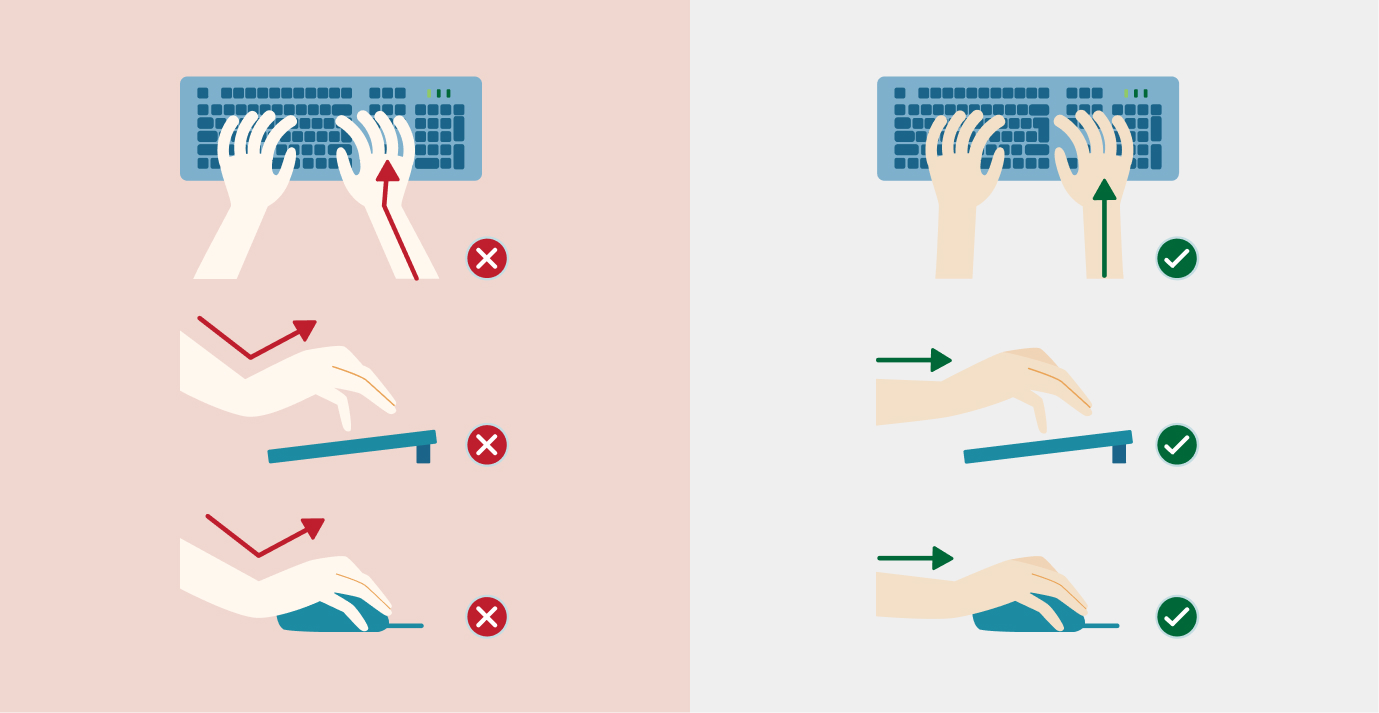
Как правильно держать мышку чтобы не болела рука?
Туннельный синдром чаще всего диагностируется у тех, кто работает весь день за компьютером. Если после рабочего дня болит рука от компьютерной мышки, следует немедленно обратиться за консультацией невролога. Для профилактики следует придерживаться основных правил работы с компьютерной мышью. Нужно держать ровную осанку, а кисти не должны висеть или быть поднятыми под углом вверх.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Туннельный синдром запястья
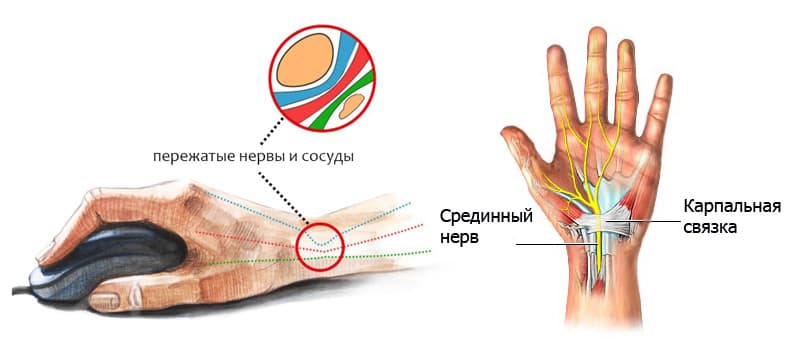
Туннельным синдромом запястья называют такое состояние, когда происходит сдавление в карпальном (запястном) канале срединного нерва. Спровоцировать его может компрессия или травма.
Понятие туннельного синдрома не универсально для области запястья, это состояние может проявляться и в других анатомических областях, где нервы пролегают достаточно поверхностно и близко к костным структурам одновременно. Рассматриваемый синдром проявляется в виде снижения или отсутствия чувствительности в большом, указательном, среднем и половине безымянного пальца, а также нарушении двигательной функции в них.
Туннельный синдром запястья нередкая патология и встречается у 1-3 % населения, причем преимущественно у людей, род деятельности, которых связан с мелкой, монотонной моторикой кисти. Половина от всех страдающих данным синдромом это люди, вид занятости, которых связан с использованием компьютера. Также данное заболевание можно считать профпатологией у музыкантов, портных, офисных служащих и пр. Синдром встречается у активного трудоспособного населения в уже зрелом возрасте (40-60 лет), а в 105 случаев и в более молодом возрасте. Ученые пришли к выводу, что у активных пользователей ПК риск развития синдрома на 15 % выше, особенно у женщин.
Причины туннельного синдрома запястья
Срединный нерв в области кисти проходит через туннель образованный поперечной связкой и запястными костями кисти. Спровоцировать сдавление нерва в канале могут:
Травматические повреждения кисти. Ушибы, вывихи, растяжения, переломы могут спровоцировать отек связок и мышц или даже смещение костей запястья. Всё это может сдавить нерв в канале и вызвать нарушение его функции. При правильном лечении все эти процессы обратимы, но если вовремя и правильно не оказать помощь, то контрактуры мышц и связок, а так же деформация костей могут быть уже необратимыми.
Артрозы, артриты и прочие патологические суставные процессы различной этиологии и генеза. Вызываемые при данных патологиях отеки и воспалительные реакции, вплоть до некроза тканей так же могут вызвать компрессию нерва. При перманентном протекании воспаления и прогрессировании дегенеративно-дистрофических процессов, суставные поверхности запястья теряют свои свойства и изнашиваются, в результате чего происходит деформация и сдавление нерва в канале уже костными структурами.
Воспаление сухожилий или тендовагинит. Воспаление может быть септическим, (вызванное микроорганизмами) и асептическим, (вызванное нагрузкой, переохлаждением и пр.). Спровоцировать септическое воспаление могут такие заболевания, как гнойные раны кисти, в том числе панариции, неправильная техника взятия крови из пальца и др. Неинфекционное воспаление может быть вызвано хроническим травмирующим напряжением, например частой монотонной моторикой кисти, статической нагрузкой на нее, температурной травмой.
Заболевания, которые приводят к задержке воды в организме, могут вызвать отеки конечностей и, как следствие привести к увеличению объемов мягких тканей и сдавлению срединного нерва. Нарушение водно-электролитного состава может вызвать: беременность, прием гормональных противозачаточных препаратов, климакс, заболевания почек и пр.
Редко, но встречаются опухоли нервной ткани и срединного нерва в частности. В большинстве своем это доброкачественные новообразования (шванномы, нейрофибромы, перинейромы), но встречаются и злокачественные, проистекающие из оболочек нерва. Своим ростом опухоль сдавливает нерв, что приводит к его повреждению.
Сахарный диабет. Под воздействием фермента протеинкиназой С в нервных тканях начинают разрушаться аккумулированные в процессе болезни сорбитол и фруктоза. Из-за этого, а также из-за нарушения трофики нейронов и их отростков возникает асептическое воспаление нервов и окружающих их тканей. Нарастает отек, который в свою очередь приводит к компрессии нервов, в том числе и срединного.
Акромегалия. В результате продолжительного и интенсивного роста человека, страдающего акромегалией, происходят процессы непропорционального разрастания костной и мягких тканей. Срединный нерв может ущемиться в суженом запястном канале из-за увеличенного объема костей и сужения его просвета.
Врожденные аномалии развития. Поперечная связка запястья может быть утолщена от рождения, так же встречается скудная продукция сухожильной смазки. Одним из факторов предрасположенности к туннельному синдрому запястья может послужить анатомическая особенность строения, так называемое «квадратное запястье».
Симптомы туннельного синдрома
Чувство онемения пальцев. Рассматриваемый синдром, как правило, развивается постепенно и в основном поражение проявляется односторонне. В основном патологический процесс возникает в той конечности, которая является ведущей, у правшей- правая рука, а у левшей-левая. Развитие синдрома запястного канала происходит постепенно. Однако может наблюдаться и двухсторонний процесс, при заболеваниях эндокринной системы, беременности и пр.
Парестезии. Проявляются в виде ощущений покалывания и потери чувствительности в пальцах. Появляются в утренние часы, после пробуждения и в течение нескольких часов проходят. Но со временем эти проявления становятся стабильнее и интенсивнее и уже могут стать постоянными. Это может привести к нарушению нормальной функции конечности: силы, ловкости и т.д., пациенту приходится производить смену рук при выполнении действий, давать отдых поражённой конечности. Особые неудобства доставляют манипуляции требующие статического напряжения конечности.
Боль. При манифестации заболевания может появиться чувство жжения и покалывания в руке, что довольно-таки быстро устраняется опусканием конечности вниз и встряхиванием. Кровоток в руке возобновляется, и болезненные ощущения проходят. Как правило, это происходит во время сна из-за статичного положения руки, либо при монотонной работе выполняемой конечностью. Боли не характерны для каких-то определенных суставов и носят распространенный характер. С прогрессированием болезни боль может охватывать не только пальцы, но и всю кисть и руку вплоть до локтевого сустава, что зачастую затрудняет постановку диагноза. Пациент не может выполнять свои обязанности, потому что боли могут возникать в дневное время.
Утрата ловкости и силы. С течением времени, если заболевание не лечить, конечность начинает терять силу и ловкость в движениях. Пациенту трудно удерживать предметы в руках, особенно мелкие, они как бы самопроизвольно выпадают. Пропадает возможность выполнять мелкую моторику (захватывать мелкие вещи, противопоставлять большой палец и т.д.).
Снижение чувствительности. Пациент со временем может начать замечать, что он плохо различает температуру предметов, перестает чувствовать прикосновения или даже уколы. Появляется болезненное жжение в руке, онемение.
Атрофия мышц. При запущенных формах синдрома может развиться атрофия мышечно-связочного аппарата руки, мышцы и связки не только теряют силу, но и уменьшаются в размерах. Со временем кисть деформируется и обретает форму напоминающую лапу обезьяны.
Изменение цвета кожи. В связи с тем, что при нарушении иннервации кисти происходит и нарушение питания клеток кожи, происходит изменение цвета кожных покровов, они становятся более светлыми и неравномерно окрашенными.
Диагностика туннельного синдрома
Для точной постановки диагноза необходима консультация врача-невролога. При этом врач проводит ряд специфических тестов, а так же могут быть использованы лабораторные и инструментальные методы исследования.
Тесты при синдроме запястного канала:
- Тест Тинеля. В наиболее узком месте запястного канала, со стороны ладони при постукивании возникают неприятные ощущения покалывания.
- Тест Фалена. При максимально согнутой кисти в области запястья в течение минуты или менее появляется боль и парестезия.
- Манжеточный тест. На предплечье располагают манжету от аппарата для измерения артериального давления и максимально накачивают. В течение одной минуты при положительной пробе и наличии синдрома появляется чувство онемения и покалывания.
- Тест поднятых рук. Верхние конечности поднимают вертикально вверх и держат в таком положении в течение минуты. При положительном результате неприятные ощущения появляются уже через 30-40 секунд.
Все вышеперечисленные пробы можно производить дома, и при наличии хотя бы одного положительного теста обязательно обратитесь к врачу.
Из инструментальных методов исследования применяют такие как:
- электронейромиография;
- рентгенологические исследования;
- МРТ;
- УЗИ.
Для выявления причин возникновения заболевания пациенту назначают исследование крови и мочи:
- биохимия крови;
- анализ крови и мочи на сахар;
- анализ на тиреотропные гормоны;
- клинический анализ мочи и крови;
- анализ крови на ревматоидный фактор, С-реактивный белок, антистрептолизин-О;
- анализ крови на циркулирующие иммунные комплексы;
- анализ крови на антистрептокиназу.
Лечение туннельного синдрома
Самым главным в лечение синдрома запястного канала является соблюдение мер профилактики развития заболевания. Даже при самом лучшем и качественном лечении без предупреждающих мер не обойтись, потому что эффект может быть просто не достигнут.
-
Профилактические меры при синдроме запястного канала. При возникновении первых признаков заболевания необходимо жестко зафиксировать кисть, чтобы не было возможности движений в суставе и как следствие травмирования нерва. Фиксатор может наложить доктор или для временного использования приобрести эластичный бинт в аптеке. В течение двух-трех недель необходимо избегать той деятельности, которая усугубляет симптомы заболевания. Так же для уменьшения отека рекомендуют прикладывать холод в области запястья на 2-3 минуты 2-3 раза в день. В последующем периоде назначают лечение в зависимости от тяжести течения патологического процесса и его выраженности. Если это необходимо, то лечение основывается на терапии основного заболевания (травматического повреждения, гипотиреоза, заболеваний мочевыделительной системы, сахарного диабета и пр.), вызывающего сдавление нерва в канале.
Местное лечение. Включает в себя применение компрессов, введение в полость канала лекарственных средств. Эти процедуры позволяют быстро ослабить болезненные проявления и снять местное воспаление.
Хирургическое лечение туннельного синдрома
Если на протяжении 6 месяцев и более консервативная терапия не дает должного эффекта, то имеет смысл задуматься о хирургическом разрешении заболевания. Основная задача оперативного вмешательства состоит в том, чтобы давление на срединный нерв было устранено посредством расширения карпального канала.
Большинство операций проводят под местным обезболиванием. Применяют следующие способы:
Открытым доступом: через разрез (5мм) в области карального канала рассекают запястную связку.
Эндоскопическая операция. Есть две разновидности эндоскопического вмешательства, через два разреза и через один. В первом случае в один разрез вводят эндоскоп, а во второй инструмент ля рассечения связки. Во втором случае оба инструмента вводятся черед одно отверстие.
По окончании оперативного вмешательства на руку накладывают гипсовую повязку, для иммобилизации конечности. После снятия гипса проводится курс лечебной физкультуры и физиолечения. Как правило, полное восстановление функции кисти происходит в течение полугода. После выздоровления больному можно вернуться к работе, при условии соблюдения охранительного режима, чтобы не спровоцировать рецидив заболевания.В современном мире, где компьютерные технологии внедрены уже повсеместно, рассматриваемая нами патология становится всё более часто встречаемой. Своевременная и квалифицированная помощь, и профилактика при возникновении туннельного синдрома запястного канала позволяет полностью и с достаточной стойкостью добиться ремиссии.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Туннельный синдром: Что вам нужно знать
Синдром запястного канала или Туннельный синдром (карпальный туннельный синдром) является болезненным, прогрессирующим состоянием, которое возникает, когда срединный нерв в запястье сжимают окружающие ткани.
Также известен как защемление срединного нерва или компрессия срединного нерва, он может произойти, когда нерв отекает, сухожилия воспаляются, или что-то вызывает отек в запястном канале.
Симптомы включают покалывание, жжение, зуд и онемение на ладони и пальцах, особенно большого и указательного пальца.

Национальный институт неврологических расстройств и инсульта (США) описывает синдром запястного канала (СЗК) как «наиболее распространенную и широко известную невропатию с защемлением нерва, при которой периферические нервы тела защемляются или травмируются».
Туннельный синдром затрагивает, согласно статистике от 3 до 6 процентов взрослых. Обычно он развивается между 45 и 64 годами, а распространенность увеличивается с возрастом. Он может появляться в одном или обоих запястьях. СЗК чаще встречается у женщин, чем у мужчин.
Без лечения туннельный синдром может отрицательно повлиять на качество жизни человека. В конце концов, срединный нерв может стать сильно поврежденным, и может возникнуть постоянное онемение в пальцах и постоянная слабость в мышцах, которые иннервируются срединным нервом.
Это состояние часто связывают с использованием компьютера, но первые сведения относятся к 1800-м годам. Оно было известно ортопедическим хирургам, еще задолго до широкого использования компьютеров.
Симптомы туннельного синдрома

Туннельный синдром вызывает дискомфорт в руке и вверх по предплечью.
Симптомы постепенно развиваются со временем.
Первые симптомы часто появляются ночью, или когда просыпаются утром. Пациенты могут почувствовать необходимость «встряхнуть» руки, когда просыпаются. Дискомфорт может будить их неоднократно в течение ночи.
Три основных симптома, связанных с туннельным синдромом:
Эти симптомы возникают в большом пальце и двух пальцах рядом с ним, а также на половине безымянного пальца. Они могут простираться до остальной части руки и в предплечье.
По мере прогрессирования заболевания симптомы могут сохраняться в течение дня. Человек может потерять силу в руке и возникают проблемы со сжатием кулака или захватом мелких предметов. Открытие бутылки соды, застегивание пуговиц или ввод текста на клавиатуре может стать проблемой.
Если его не лечить, мышцы у основания большого пальца могут атрофироваться, и человек больше не сможет различать горячее от холодного большим и указательным пальцем.
Симптомы имеют тенденцию появляться или ухудшаться после использования пострадавшей руки. Ощущение покалывания, жжения и боли может ухудшиться, если рука или кисть находятся в одном и том же положении в течение длительного времени.
Лечение туннельного синдрома
Лечение направлено на облегчение симптомов и замедление прогрессирования туннельного синдрома за счет снижения давления на срединный нерв.
Люди с умеренными симптомами могут обнаружить, что их состояние улучшается без лечения в течение нескольких месяцев, особенно если они находятся в возрасте 30 лет или моложе, или если туннельный синдром возник во время беременности.
Советы по самопомощи
Следующие советы могут помочь уменьшить дискомфорт:
- Дайте руке и запястью отдохнуть: чем больше рука и запястье находятся в покое, тем больше шансов облегчить симптомы.
- Холодный компресс: размещение льда на запястье может помочь, когда боль усилилась, но лед не должен наноситься прямо на кожу.
- Управление триггерами: если СЗК проистекает из повторяющихся движений рук, человек должен часто прерываться, чтобы руки и запястье успевали отдохнуть и восстановиться.
- Профессиональная терапия: терапевт может научить человека, как исполнять повторяющиеся задачи по-разному.
- Шины для запястий: они удерживают запястье в том же положении и предотвращают его изгибы. Их можно носить во время сна, но также в течение дня, если они не мешают повседневной деятельности. В аптеках доступны запястные шины. Врач или фармацевт может посоветовать в выборе лучшей.
Большинство пациентов с мягкими симптомами, которые следуют этим стратегиям, заметят улучшение в течение 4 недель.
Лекарственные препараты
Врач может рекомендовать инъекции кортикостероидов для уменьшения воспаления. Они обычно применяются путем инъекции непосредственно в канал запястья. Таблетки доступны, но они, как правило, менее эффективны. Сначала боль может увеличиться, но она должна начать уменьшаться через 2 дня.
Если ответ хороший, но симптомы возвращаются через несколько месяцев, может быть рекомендована другая доза. Однако дальнейшее использование кортикостероидов нецелесообразно, так как могут быть долгосрочные побочные эффекты.
Нестероидные противовоспалительные препараты (НПВП), такие как аспирин или ибупрофен, могут помочь уменьшить кратковременную боль. Это может помочь только в том случае, если туннельный синдром вызван основным воспалительным заболеванием, а не чрезмерным использованием кисти.
Другие методы лечения, могут включать упражнения и инъекции ботокса.
Исследование, опубликованное в журнале Clinical Rehabilitation, обнаружило «убедительные доказательства эффективности местных и пероральных стероидов, умеренные доказательства того, что витамин B6 неэффективен, а шины являются эффективными и ограниченные или противоречивые доказательства того, что НПВП, диуретики, йога, лазер и ультразвук эффективны, тогда как лечебная физкультура и инъекция ботулинического токсина В неэффективны ».
Операция
В тяжелых случаях, когда лечение не было эффективным, а симптомы продолжались как минимум 6 месяцев, операция может быть уместной.
Операция по раскрытию запястного туннеля, также называемая декомпрессией запястного туннеля, является амбулаторной процедурой. Она не требует ночевки в больнице.
Хирургия включает в себя разрезание запястной связки, которая является крышей запястного туннеля, для уменьшения давления на срединный нерв.
Кливлендская клиника оценивает, что операция для лечения туннельного синдрома имеет показатель успеха более 90 процентов, и редко встречается возвращение проблемы.
Как и при любой операции, всегда есть риск осложнений, включая инфекцию, послеоперационное кровотечение, повреждение нервов и рубцевание.
Диагностика туннельного синдрома
Самотестирование для туннельного синдрома включает легкое нажатие на запястье, чтобы увидеть, вызывает ли это ощущение покалывания или онемение пальцев.
Еще один тест – сгибать запястье или удерживать его над головой в течении минуту. Если есть боль, онемение или покалывание, это может означать, что у вас туннельный синдром.
Однако эти тесты не являются окончательными.
Врач первичной медико-санитарной помощи может обычно диагностировать синдром запястного канала, спрашивая о симптомах и проверяя руку и запястье на наличие признаков слабости в мышцах вокруг большого пальца. Он также оценит, насколько хорошо человек может использовать руку и запястье.
Ряд тестов может указывать, может ли человек иметь СЗК.
- Тест Тинеля или признак Тинеля: врач слегка смещает срединный нерв на запястье, чтобы увидеть, чувствует ли пациент онемение или покалывание на одном или нескольких пальцах.
- Тест Фалена на сгибание запястья: пациент прижимает задние поверхности рук друг другу, так чтобы запястье оказалось согнуто. Если покалывание или онемение происходят в течение одной минуты, может быть повреждение срединного нерва.
- Исследование проводимости нерва: электроды размещены на руке и запястье. Применяются небольшие электрические импульсы. Тест измеряет, как быстро нервы передают импульсы мышцам.
- Электромиография: тонкая игла вводится в мышцу. Электрическая активность на экране может выявить, есть ли какое-либо повреждение срединного нерва, и если да, то насколько оно серьёзно.
- Анализы крови: анализы крови могут обнаружить основное заболевание, которое может быть связано с синдромом запястного канала, включая гипотиреоз, ревматоидный артрит или диабет.
- Методы визуализации: рентген может показать, есть ли перелом или какое-либо другое расстройство, такое как ревматоидный артрит. Ультразвуковое сканирование может проверить структуру срединного нерва. Исследования показали, что МРТ сканирование не является полезным при диагностике туннельного синдрома.
Упражнения для туннельного синдрома
Вот два упражнения, которые могут помочь облегчить дискомфорт при туннельном синдроме:
1. Сожмите кулак, обратив его стороной вниз. Сдвиньте пальцы вверх, пока они не направятся прямо к потолку. Повторите пять-десять раз.
2. Сожмите кулак. Откройте свою руку и разложите пальцы, растягивая их, насколько это возможно. Повторите пять-десять раз.
Однако неясно, действительно ли упражнения имеют какую-либо пользу.
Причины туннельного синдрома
Запястный туннель, также известный как канал запястья, представляет собой узкий, жесткий канал костей и связок у основания руки. Срединный нерв и сухожилия также находятся в запястном туннеле.
Запястный канал иногда может быть сужен, потому что сухожилия становятся раздраженными и воспаленными, или потому, что некоторые другие опухлости оказывают давление на срединный нерв.
Ощущения на ладони, большом пальце и трех других пальцах контролируются срединным нервом. Срединный нерв также контролирует мышцу, которая приводит большой палец вдоль ладони, чтобы коснуться мизинца. Он не контролирует мизинец.
Давление на этот нерв может привести к боли, онемению и слабости в руке и запястье, и это может вызвать то, что боль отдаёт в руку и даже плечо.
Туннельный синдром может развиваться по разным причинам. Однако он более вероятен, если человек часто использует экстремальные движения запястья, если он подвержен вибрации, и если он многократно использует свои пальцы, например, при наборе текста.
Иногда нет ясной причины.
Наиболее распространенными причинами считаются:
- повторяющиеся маневры
- повторное использование вибрирующих ручных инструментов
- беременность, например, из-за отека или задержки жидкости
- воспалительный, дегенеративный и ревматоидный артрит
- гипотиреоз или недостаточность щитовидной железы
- диабет
- травмы, такие как вывих или перелом запястья
- структурные проблемы в запястье
- раны в запястье
- киста или опухоль в запястном канале
- сверхактивная гипофизарная железа
- любой вид набухания или воспаления вокруг сухожилий
Исследования и возможные факторы риска
Исследователи обнаружили, что предыдущий перелом запястья и использование инсулина, метформина и сульфонилмочевины связаны с более высокой вероятностью СЗК. Курение, гормонозаместительная терапия, комбинированные оральные противозачаточные препараты и пероральные кортикостероиды, по-видимому, не были связаны с более высоким риском туннельного синдрома.
В одном из исследований было высказано предположение, что ожирение в сочетании с квадратной формой запястья может увеличить вероятность развития синдрома запястного канала. Тем не менее, команда учёных пришла к выводу, что ожирение, вероятно, не является причиной, потому что, когда участники с ожирением потеряли вес, они продолжали страдать туннельным синдромом.
Эта же команда заключила в других исследованиях, что возраст женщин в период менопаузы может быть фактором, и что связанные с беременностью гормоны могут увеличить риск синдрома запястного канала у женщин во время менопаузы.
Женщины в постменопаузе, которые используют препараты ингибитора ароматазы для рака молочной железы, часто испытывают туннельный синдром.
Согласно факторам, связанным с работой, основным риском для туннельного синдрома является воспалительный артрит, но, по данным исследования, опубликованного в журнале General Internal Medicine, гипотиреоз и диабет также увеличивают вероятность его развития.
Национальный институт неврологических расстройств и инсульта (США) говорит, что туннельный синдром в три раза чаще встречается среди людей, работающих на сборочных линиях, чем у персонала, занимающегося вводом данных.
Канадский центр по охране труда и технике безопасности (CCOHS) перечисляет следующие профессии в качестве факторов риска туннельного синдрома:
- фермеры и, в частности, доярки
- рабочие, использующие ручные инструменты
- монтажники, работающие с объектами на конвейерной ленте
- кассиры с использованием лазерных сканеров
- работники фабрик, ферм или механизмов
- работники, которые надевают плотные перчатки
- садоводы пропалывающие вручную
- работающие с замками
- механики, используя отвертки
- музыканты, использующие смычок для струнного инструмента
- служащие использующие мыши и клавиатуры
- художники, которые неоднократно используют пистолет-распылитель
- работники птицеводства или мясопереработки
- конюхи, художники и плотники, которые прижимают инструменты к ладони
Повторяющиеся движения от таких видов деятельности, как вязание, также могут увеличить риск.
Профилактика туннельного синдрома
Меры по снижению риска развития туннельного синдрома включают:
- не слишком сильно сжимать руки при выполнении ручных задач
- не перегибать запястье, например, весь путь вниз или вверх
- спать и работать с запястьями в прямом положении
- избегать повторного сгибания и растяжения запястий
- поддержание правильной осанки, чтобы предотвратить чрезмерное напряжение на запястье и руки
- переделать рабочую станцию, чтобы уменьшить неестественные и неудобные позиции запястья
- отдых и частые перерывы при выполнении обычных задач для защиты от долгосрочных эффектов
- сохранение рук теплыми, надев перчатки в холодной среде, так как холодные руки могут увеличить риск развития туннельного синдрома
- лечение любых основных состояний здоровья, например, установление хорошего контроля глюкозы, чтобы помочь предотвратить осложнения диабета
Согласно Национальной библиотеке медицины, нет никаких доказательств того, что использование компьютера увеличивает риск туннельного синдрома, но эргономичные клавиатуры с повышенной и изогнутой клавиатурой могут снизить нагрузку, помогая держать руки в нейтральном положении.
Некоторые люди рекомендуют упражнения для рук и кистей, включая йогу и массаж, но исследования не подтвердили, что они эффективны.
Туннельный синдром запястья

Туннельный синдром запястья (синдром карпального канала) – это комплекс симптомов вызванных сдавливанием срединного нерва в запястном канале. Сопровождается онемением пальцев и слабостью кисти.
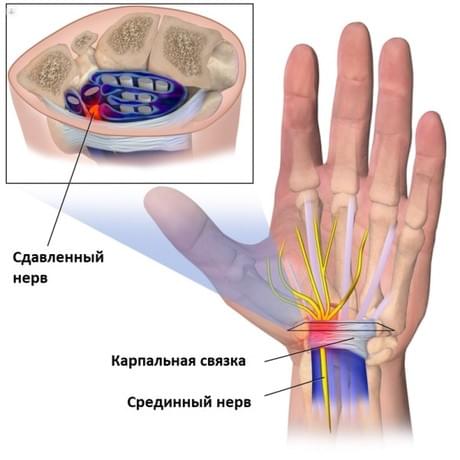
Запястный туннель довольно узкий. Нижнюю и две боковые стенки образуют кости запястья. Верхняя часть туннеля покрыта плотной карпальной связкой (поперечной связкой запястья).
В карпальном канале проходит срединный нерв, сухожилия сгибатели пальцев. Срединный нерв несет в себе чувствительные ветви к трем первым пальцам и к половине четвертого, а так же двигательные ветви к коротким мышцам первого пальца.
Причины туннельного синдрома кисти руки
Туннельный синдром возникает по причинам, когда ткани, окружающие сухожилия сгибателей в запястье отекают и оказывают давление на срединный нерв. Эти ткани называются синовиальные оболочки. В синовиальных оболочках вырабатывается жидкость, которая смазывает сухожилия, облегчая их перемещение в сухожильных влагалищах.
Многие вещи способствуют развитию синдрома запястного канала:
- Наследственность является наиболее частым фактором туннельного синдрома.
- Гормональные изменения, связанные с беременностью или климаксом могут стать причиной задержки воды в синовиальных оболочках.
- Возраст – заболевание чаще встречается у женщин после 50-55 лет.
- Некоторые системные заболевания могут стать причиной. Такие как сахарный диабет, ревматоидный артрит, дисфункция щитовидной железы.
Фрагмент передачи «Здоровье».Туннельный синдром (с сайта Youtube.com)
Другие факторы, которые могут привести к туннельному синдрому кисти включают в себя:
Фрагмент передачи «Чудо техники» (с сайта Youtube.com)
- Ревматоидный артрит
- Переломы костей и артроз суставов запястья
- Кисты или опухоли, которые растут в области карпального канала
- Инфекции
Признаки и симптомы синдрома кармального канала:
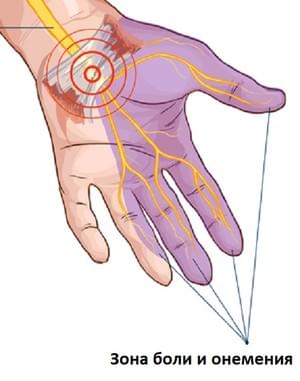
- Ночные болезненные покалывания в одной или обеих кистях, часто вызывая нарушение сна;
- Чувство онемения в пальцах;
- Ощущение, что пальцы отекли (опухли);
- Потеря силы в мышцах тенара, их атрофия;
- Периодические прострелы в пальцы (как током).
Симптомы запястного туннельного синдрома могут появиться в любое время. Часто онемение пальцев происходит во сне. В течение дня, симптомы часто возникают, когда пациент что-то держит в руке: телефон, или при чтении книги, или за рулем. Смена положения рук или встряхиванием помогает уменьшить симптомы.
Симптомы изначально приходят и уходят, но с течением времени они могут стать постоянными. Чувство неловкости или слабость может ограничить выполнение тонких движений пальцами, например будет трудно застегнуть рубашку, завязать шнурки и т.д. Это состояние может отразиться на профессиональной деятельности пациента.
Во время осмотра, врач может определить:
- Онемение в ладони, в большом пальце, указательном, среднем пальце и в половине безымянного.
- Поколачивание над областью запястного канала, как правило, приводит к «прострелам» в пальцы (это называется симптомом Тинеля)
- Максимальное сгибание кисти в лучезапястном суставе на 60 секунд, как правило, приводит к онемению, покалыванию или слабости (так называемый тест Phalen)
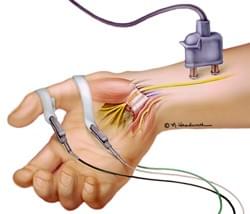
Дополнительные методы диагностики:
- ЭлектроНейроМиоГрафия (ЭНМГ)
- Скорость нервной проводимости
- Рентгенография лучезапястного сустава выполняется для того чтобы, чтобы исключить другие заболевания (например, артроз, последствия травм)
Лечение туннельного синдрома запястья
Существуют следующие методы лечения туннельного синдрома (синдрома карпального канала):
1. Консервативное лечение
Если заболевание диагностировать и начать лечить на ранних стадиях, туннельный синдром может быть купирован без хирургического вмешательства.
- Фиксация лучезапястного сустава: надевать на ночь ортез для фиксации кисти в физиологическом (нейтральном) положении. Это предотвращает ночное сдавление срединного нерва, что происходит, когда кисть согнута в запястье во время сна. Шины можно также носить во время работы, которая усугубляют симптомы.
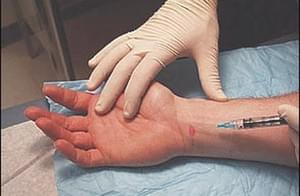
- Медикаментозное лечение: Простые препараты могут помочь уменьшить боль, противовоспалительные препараты (НПВП), такие как нимесил, нурофен.
- Смена проф условий: Чтобы избежать положения кисти и действий, которые усугубляют симптомы в вашей профессиональной деятельности, врач может предложить сменить работу. Это может замедлить или даже остановить прогрессирование заболевания.
- Стероидные инъекции: кортикостероидные препараты часто дают облегчение, но симптомы могут вернуться. Препарат вводят непосредственно в карпальный канал.
Если консервативные методы не эффективны в течении 6 месяцев, рекомендуется хирургическое лечение туннельного синдрома запястья.
2. Хирургическое вмешательство
Решение о проведении операции основывается главным образом на выраженности симптомов. В более тяжелых случаях, хирургическое вмешательство проводят сразу, потому что консервативные методы лечения туннельного синдрома вряд ли помогут.
Существует традиционный метод операции – «открытая», когда кожа рассекается непосредственно над карпальной связкой. И существует миниинвазивная методика эндоскопического рассечения карпальной связки, которая выполняется через мини доступ с использованием камеры и специальных инмтрументов.
- Хирургическая техника. В большинстве случаев, операция выполняется в амбулаторных условиях под местной анестезией.
Во время операции рассекается карпальная связка (поперечная связка запястья) тем самым осуществляется декомпрессия срединного нерва.
- Восстановление. Незначительную боль, отек, скованность в кисти можно ожидать после операции. Для уменьшения возможных послеоперационных последствий, вам будет разработаны индивидуальные реабилитационные программы, включающие в себя целый комплекс мероприятий для качественного восстановления функции кисти.
Незначительные боли в ладони сохраняются обычно в течение нескольких месяцев после операции. Это время нужно нервным волокнам для восстановления.
Вождение автомобиля, ваши повседневные дела могут быть разрешены доктором уже через несколько дней после операции. Так же врач определит, когда вы можете вернуться к работе.
- Долгосрочные результаты. Симптомы карпального туннельного синдрома большинства пациентов уменьшились сразу после операции, но полное восстановление может быть постепенным.
Полное восстановление может занять от 1 месяца до года, в случае если заболевание имеет давние сроки и выраженную симптоматику.
Читайте так же статью про заболевание: контрактура Дюпюитрена .
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Туннельный синдром: где узко, там и больно
«Локоть теннисиста», «паралич влюбленных», синдром «парковой скамейки» — метафоры вносят в названия туннельных невропатий романтический шарм. Но тем, кто испытывает их симптомы, не до лирических ассоциаций: боль при туннельном синдроме не только существенно ухудшает качество жизни, но может даже приводить к инвалидности.
Какие туннельные невропатии встречаются чаще всего, как они проявляются и, главное, что с этим делать?
Сгусток нервов
Чтобы передавать сигналы от мозга, они «опутывают» весь организм. Проходят нервные волокна и в так называемых анатомических туннелях — узких пространствах, стенками которых становятся различные кости, сухожилия и мышцы.
В норме нервам в таких условиях места вполне достаточно. Но при определенных обстоятельствах неширокий канал может сужаться, и тогда нерв сдавливается. Так возникает туннельный синдром, или туннельная невропатия.
Обстоятельства, которые предрасполагают к развитию «конфликта», могут быть различными. Прежде всего, это врожденные аномалии, например, дополнительные мышцы, сухожилия, фиброзные тяжи в области туннелей.
Способствовать туннельному синдрому может ряд заболеваний и состояний, например, сахарный диабет, остеоартроз, подагра, злокачественные образования, отеки, беременность.
Возникает туннельная невропатия и у совершенно здоровых людей, профессиональная деятельность которых связана с постоянными микротравмами.
Программисты, днями напролет не выпускающие мышку, резчики по дереву, чья рука привыкла держать инструмент в одном и том же положении, а еще доярки, обмотчики, стенографистки — у представителей этих и некоторых других специальностей однажды могут возникнуть «странные» симптомы.
Если в туннеле конфликт…
Первым признаком ущемления проходящих по туннелю нервов обычно становится боль. Она появляется на фоне воспалительных изменений, происходящих в зоне «конфликта», а также в результате повреждения самого нерва.
На начальных стадиях болевой синдром тревожит только после нагрузок. По мере прогрессирования он начинает возникать в покое, в том числе и ночью.
При этом боль часто появляется в ответ на раздражители, которые обычно не влияют на болевые рецепторы: легкое поглаживание, воздействие умеренных температур могут вызывать новый приступ.

Часто боль носит характер электрического прострела, молниеносно и резко пронизывая область «конфликта».
Классическими признаками туннельного синдрома также являются онемение, покалывание (парестезия) в зоне поражения.
Позже могут появиться сложности при совершении «тонких» движений, например, при застегивании пуговиц, а также повышенная утомляемость мышц в области поражения. Кстати, область эта может находиться в самых разных местах.
Слабые места
Известно около 30 видов туннельных синдромов. Они могут возникать в шее, надплечевой области, руках, ногах, тазовом поясе. К наиболее распространенным туннельным невропатиям относятся:
• Синдром запястного канала, самая частая форма невропатии, возникает из-за сдавливания срединного нерва под поперечной связкой запястья и сопровождается поражением кисти. Работа за компьютером, рисование, вождение — ведущие факторы риска.
• Синдром компрессии лучевого нерва, может возникать на различных уровнях. Если сдавливание произошло в средней трети плеча, развивается синдром «парковой скамейки». Название произошло оттого, что сдавление возникает во время сна на твердых поверхностях. При компрессии глубокой задней ветви лучевого нерва возникает «локоть теннисиста». Сдавливание характерно для спортсменов, испытывающих регулярные мышечные перегрузки в области прохождения нерва, — теннисистов, бадминтонистов и др.
• Синдром круглого пронатора («паралич влюбленных») появляется в результате компрессии срединного нерва в предплечье. Может возникать при длительном сдавлении ткани в области предплечья, например, если голова возлюбленной всю ночь покоится на предплечье счастливого жениха.
• Синдром вырезки лопатки развивается в результате сдавления нерва в щели, образованной вырезкой лопатки, характеризуется болью в глубине плечевого сустава.
• Синдром грушевидной мышцы, возникает при сдавлении седалищного нерва и проявляется болью по задней поверхности ноги.
Нервам – здоровье!
Несмотря на широкую «географию» туннельных синдромов, их диагностика и лечение имеют общие принципы. Диагноз чаще всего устанавливается на основании «говорящих» клинических проявлений. Кроме того, есть ряд тестов, которые позволяют отличить один туннельный синдром от другого.
Для их проведения не нужны ни лаборатории, ни аппаратура: достаточно самого больного и квалифицированного невролога, который знает, как и куда нажать.
Основной принцип лечения всех туннельных синдромов — прекратить воздействие фактора, вызывающего сужение туннеля.
Программистам придется оставить в покое компьютерную мышь, дояркам отдохнуть от буренок, а пианистам отложить игру на любимом инструменте до лучших времен.

Впрочем, доить коров или играть на фортепиано с бандажом, шиной или ортезом вряд ли получится: еще одно необходимое лечебное мероприятие — фиксация зоны поражения. И, конечно, чтобы облегчить течение невропатии, назначается противоболевая терапия.

Читайте также:
Нестероидные противовоспалительные препараты
Для купирования боли применяют компрессы со льдом или, напротив, тепловые процедуры, а также лекарственные препараты.
Фундамент обезболивающего лечения — нестероидные противовоспалительные средства. Иногда в комбинации с ними применяют антиконвульсанты, антидепрессанты, витамины группы В. Комплексная и грамотная схема лечения позволяет облегчить течение болезни и купировать симптомы.
Главное – не оттягивать обращение к врачу, а, смело глядя в лицо обстоятельствам, вступить в борьбу за свои периферические нервы.