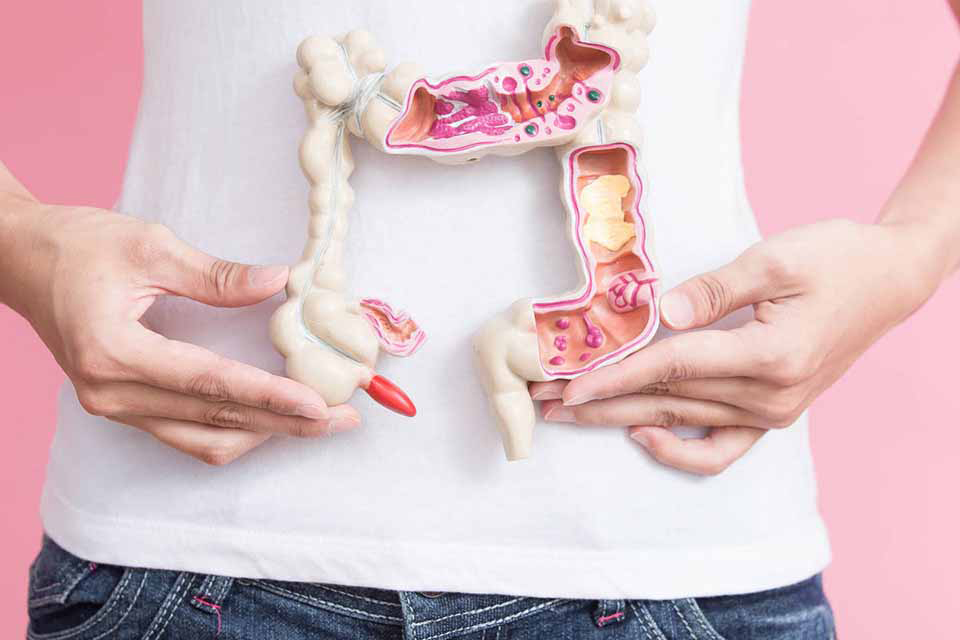
Асцит — причины, симптомы и лечение
Врачи «Евроонко» специализируются на работе с пациентами, имеющими асцит. У нас следующие особенности лечения данного заболевания:
- Мы проводим комплексное лечение. При лапароцентезе (проколе брюшной стенки для удаления жидкости из живота) мы устанавливаем временные или постоянные перитонеальные катетеры, а также порт-системы. Это позволяет не ограничивать пациента в движении.
- Если это показано, пациенту назначают специальное питание с ограничением водно-солевой нагрузки.
- Если данное состояние возникло на фоне онкологического заболевания, может быть проведена химиотерапия. Благодаря этому мы достигаем улучшения состояния таких пациентов при прогрессирующем раке яичников и толстой кишки.
- Эффективна внутриполостная химиотерапия. После удаления жидкости в брюшную полость вводится химиопрепарат. Примерно в половине случаев повторная эвакуация жидкости не требуется, как минимум 2 месяца.
Когда пациент с онкологическим заболеванием и асцитом переходит на комплексную терапию, лапароцентез требуется в 2–3 раза реже, чем обычно.
Как проявляется?
Наличие в брюшной полости небольшого количества жидкости никак не проявляет себя клинически. Кроме того, в норме в сутки организм человека производит и поглощает в брюшной полости примерно 1,5 л жидкости. При начальной стадии данного состояния особых жалоб у пациентов нет, и обнаружить жидкость можно только во время ультразвукового исследования.
Когда заболевание прогрессирует, жидкости в брюшной полости становится больше, человек чувствует тяжесть в области живота, а в нижней его части — тупые ноющие боли. Впоследствии возникает затруднение дыхания, расстройство пищеварения (тошнота, отрыжка, нарушения стула) и нарушение мочеиспускания. В наиболее тяжёлых формах значительно ухудшается самочувствие, в животе появляются неприятные ощущения, возникает одышка, происходит раннее насыщение, формируется пупочная грыжа, появляются отеки нижних конечностей.
В брюшной полости может скопиться 5–10 л жидкости, а иногда и 20 л. Из-за этого сильно сдавливаются внутренние органы, повышается внутрибрюшное давление, и диафрагма оттесняется в грудную полость. Это влечёт за собой сильное затруднение дыхания. Из-за того, что в органах брюшной полости увеличивается сопротивление кровотоку, возникает сердечная недостаточность. Следствием длительно существующего асцита становится нарушение дренирования лимфатической системы. Из-за этого также возникает нарушение лимфооттока в нижних конечностях и, как следствие, их отёк. Также может произойти обратный ход лимфы во внутренние органы. В результате раковые клетки попадают в здоровые органы из поражённых лимфоузлов. Это может спровоцировать развитие метастазов в печени, желудке, поджелудочной железе и других органах. [4,8]
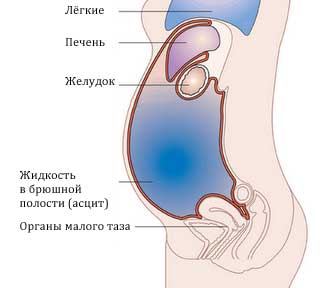
Когда в брюшной полости находится более одного литра жидкости, это можно заметить при обычном осмотре: живот увеличен или деформирован, в вертикальном положении выглядит отвисшим, в лежачем положении живот распластан, боковые отделы выглядят набухшими (так называемый «лягушачий живот»). У худых пациентов нередко выпирает пупок. У человека может также возникнуть гидроторакс — присутствие жидкости в плевральной полости. Обычно это состояние развивается у пациентов с застойной сердечной недостаточностью при длительно существующем асците.
Небольшой или умеренный асцит развивается у 15–50 процентов пациентов на ранних стадиях рака. Тяжелый встречается на поздних стадиях у 7–15 процентов пациентов. [1]
У пациентов с распространенным раком на поздней стадии чаще всего встречается экссудативный плеврит.
Из-за чего скапливается жидкость?
Патологическое скопление жидкости в брюшной полости происходит при некоторых заболеваниях, при которых нарушается регуляция водно-солевого обмена и нормальная циркуляция. Причиной могут быть:
- Онкологические заболевания: вторичный канцероматоз брюшины, лимфома и лейкоз, метастазы в области ворот печени, первичная мезотелиома.
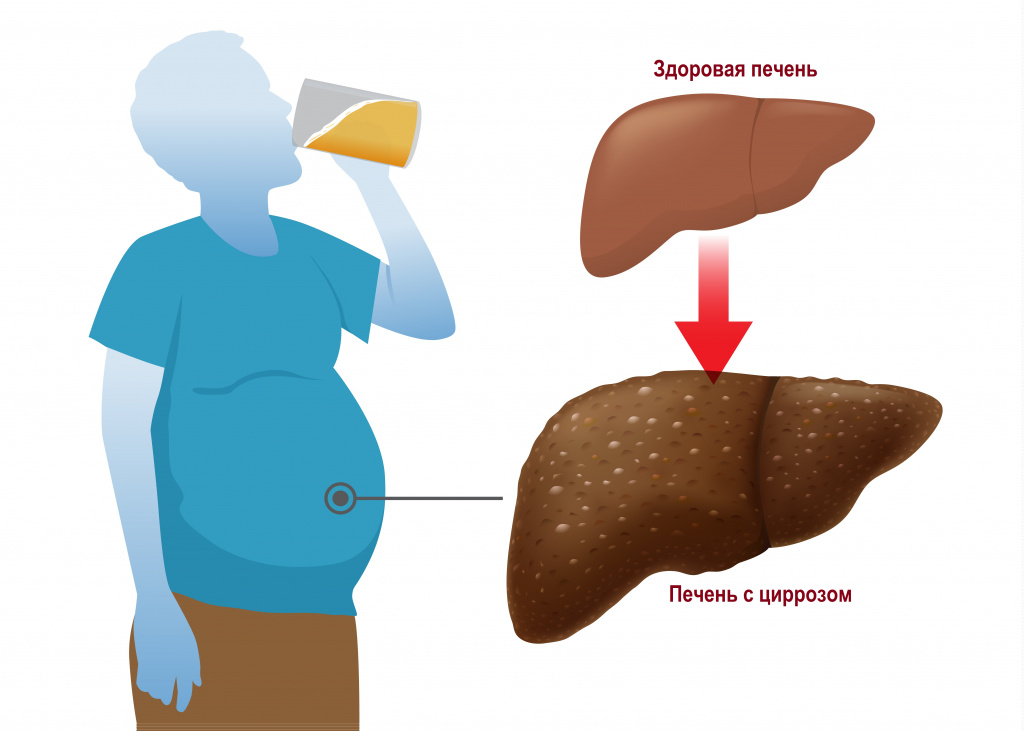
- Болезни печени и её сосудов: рак печени, портальная гипертензия, цирроз печени, вено-окклюзионная болезнь, болезнь Бадда — Киари.
- Перитонит (воспаление брюшины) различного происхождения: панкреатический, грибковый, паразитарный, туберкулёзный.
- Застойная сердечная недостаточность, констриктивный перикардит.
- Другие болезни: опухоли и кисты яичников (синдром Мейгса), киста поджелудочной железы, болезнь Уиппла, саркоидоз, системная красная волчанка, микседема.
В «Евроонко» проводится лечение асцита различного происхождения. Но так как основная наша работа связана с лечением злокачественных новообразований, значительную часть наших пациентов составляют онкобольные. [4,5]
Факторы риска
Среди факторов риска развития асцита наибольшее значение имеют патологии, способные приводить к циррозу печени. В первую очередь, это вирусные гепатиты B и C, алкогольный гепатит. Другие наиболее распространенные факторы риска:
- застойная сердечная недостаточность;
- почечная недостаточность;
- ожирение;
- сахарный диабет II типа;
- повышенный уровень «плохого» холестерина в крови. [11]

Классификация и виды
- При SAAG более 1,1 причиной асцита, как правило, являются такие патологии, как цирроз, застойная сердечная недостаточность, болезнь Бадда — Киари. Они связаны с повышением давления в воротной вене.
- При SAAG менее 1,1 можно предположить, что скопление жидкости в животе вызвано панкреатитом или онкологическим заболеванием.
По клиническому течению выделяют следующие разновидности асцитов:
В зависимости от тяжести течения:
- 1 степень. Клинические проявления отсутствуют, диагноз устанавливают по данным УЗИ (определение уровня свободной жидкости в брюшной полости).
- 2 степень. Небольшое визуальное увеличение живота.
- 3 степень. Значительное визуальное увеличение живота.
- Резистентный к диуретикам: неэффективно лечение мочегонными препаратами в сочетании с диетой, при которой потребление хлорида натрия ограничено до менее 2 г в сутки (отсутствие результата после 1 недели терапии).
- Неконтролируемый диуретиками: невозможно применять мочегонные средства, потому что они вызывают выраженные побочные эффекты. [6,7]
Как лечить?
Есть несколько основных методов лечения асцита у пациентов с онкологическими заболеваниями:
- консервативная терапия (антагонисты альдостерона, мочегонные препараты) — направлена на нормализацию водно-солевого обмена и уменьшение образования жидкости в брюшной полости;
- лапароцентез — прокол брюшной стенки под контролем ультразвука; используется не только для выведения жидкости, но и для установки дренажа, который будет служить для продолжительного вывода жидкости;
- паллиативные хирургические операции — перитонеовенозный шунт, оментогепатофренопексия, деперитонизация стенок брюшной полости и другие. [1,9]
Народные методы лечения асцита, возникшего на фоне онкологического заболевания, не имеют доказанной эффективности и безопасности, поэтому в «Евроонко» не применяются.
Если вы обратились в нашу клинику по поводу асцита на фоне рака, мы рекомендуем получить «второе мнение» касательно лечения основного заболевания у наших клинических онкологов и химиотерапевтов.

Клинический случай
В клинику «Евроонко» обратилась за помощью женщина Ш. 59 лет с диагнозом рак (аденокарцинома) яичников IV стадия, асцит, хронический болевой синдром 2 б по ШВО. Пациентка обратила внимание на увеличение живота в объеме до 120 см в окружности, затруднение дыхания, потерю веса. В специфическом лечении по месту жительства было отказано. Со слов пациентки её «отправили домой умирать». Читать далее…
В клинику «Евроонко» обратилась за помощью женщина Ш. 59 лет с диагнозом рак (аденокарцинома) яичников IV стадия, асцит, хронический болевой синдром 2 б по ШВО.
Пациентка обратила внимание на увеличение живота в объеме до 120 см в окружности, затруднение дыхания, потерю веса. В специфическом лечении по месту жительства было отказано. Со слов пациентки её «отправили домой умирать». Больная Ш. была экстренно госпитализирована в специализированное отделение «Евроонко», после проведения активной симптоматической терапии, направленной на нормализацию показателей крови и восстановление водно-электролитного баланса, был установлен перитонеальный порт. Под контролем уровня белка плазмы проведено разрешение асцита. Использование перитонеальных портов позволяет осуществить удаление асцитической жидкости дробно, дозированно, что в конечном итоге исключает возникновение серьезных осложнений в виде геморрагического синдрома, связанных с гемодилюцией и коагулопатией в результате массивного поступления асцитического содержимого в венозное русло.
После стабилизации общего состояния, на фоне нутритивной поддержки, противорвотной и антисекреторной терапии пациентка Ш. получила специфическое химиотерапевтическое лечение с хорошим эффектом. По факту разрешения асцита при наличии перитонеального порта стало возможным проведение внутрибрюшной химиотерапии.
Спустя шесть месяцев после описанной госпитализации пациентка вернулась к привычному для нее образу жизни, продолжает получать системное лечение в амбулаторном режиме под контролем команды специалистов «Евроонко». Ответ на лечение расценивается как положительный, при отсутствии асцита и суммарным уменьшением размеров очагов более чем на 70%. Комбинированное лечение в формате системной и локальной (внутрибрюшной) терапии с имплантацией порт-системы является оптимальным режимом ведения данной группы пациентов. В практике врачей «Евроонко» подобные случаи встречаются на регулярной основе. Скрыть
Из-за чего при раке развивается асцит?
Чаще всего к накоплению жидкости приводят следующие онкологические заболевания:
- рак яичников (у 25–30 процентов пациентов),
- рак молочной железы,
- рак матки,
- рак желудка,
- рак толстой кишки. [2]
Накопление жидкости в брюшной полости при раке происходит из-за того, что поражается брюшина (оболочка, выстилающая изнутри стенки брюшной полости и покрывающая расположенные в ней органы). На её париетальном и висцеральном листках поселяются опухолевые клетки, в результате чего происходит нарушение лимфатического дренажа. Это и вызывает ухудшение всасывания жидкости. Обычно причиной становятся опухоли желудочно-кишечного тракта и асцит при раке яичников.
Когда в печени образуется опухоль или метастазы, причина скопления жидкости в брюшной полости в другом: сжимается венозная система печени и нарушается естественный венозный отток от кишечника. Такое состояние развивается быстро, и обычно течёт дольше и тяжелее. 15 процентов случаев при онкологических заболеваниях приходится именно на эту его форму.
Лимфома брюшной полости вызывает асцит через закупорку и выпот (просачивание) лимфы из внутрибрюшных лимфатических протоков. [2,6]
Особенности лечения асцита у онкобольных
В лечебных учреждениях, которые не специализируются на лечении онкологических заболеваний, подход к пациентам с асцитом может быть неэффективным из-за особенностей этого состояния. Например, основное лечение может заключаться в применении мочегонных препаратов, антагонистов альдостерона, изменении диеты для ограничения водной и солевой нагрузки. Эффективность этого подхода для уменьшения портальной гипертензии относительна, у онкобольных скопление жидкости в брюшной полости вызвано канцероматозом брюшины. Поэтому консервативная терапия не может быть основным методом лечения у таких пациентов.
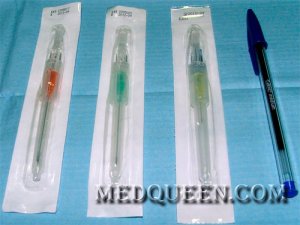
Обычно жидкость удаляется из брюшной полости с помощью лапароцентеза (абдоминального парацентеза). Это хирургическая процедура, которая проводится хирургом и анестезиологом-реаниматологом. [3,10]
Консервативная терапия
Консервативная терапия применяется в лечении небольших асцитов и средней степени выраженности. Другими словами, если не возникают утомляющие и истощающие симптомы: боль, частое дыхание (тахипноэ) и др. До 65% пациентов имеют улучшение состояния при терапии мочегонными препаратами – так можно выводить до 1 литра жидкости в день. [5]
На поздних стадиях онкологического заболевания уменьшение потребления соли и воды может снизить качество жизни. Поэтому в «Евроонко» такая коррекция диеты назначается редко.
Хирургическое лечение
Асцит при онкологическом заболевании необходимо лечить хирургическим путём, когда это:
- Рефрактерный, то есть не поддающийся консервативному лечению.
- Большой, то есть если необходимо вывести до 6–10 л жидкости за один раз (эта тяжёлая процедура проводится по строгим медицинским показаниям).
- Гигантский. В этом случае нужна комбинированная операция, которая включает выведение большого объёма жидкости (до 5–7 л) в первые сутки и выведение остального объёма со скоростью не больше, чем 1 л в сутки в течение 7–10 дней.
В классическом варианте лапароцентез проводится на пустой мочевой пузырь, пациент садится, тяжелобольного человека укладывают на бок. [4]
Без соблюдения правил асептики и антисептики проводить лапароцентез опасно. Поэтому выпуск жидкости проводится только в специализированном лечебном учреждении с лицензией на выполнение хирургических вмешательств и имеющим стационар. Если пациент находится в тяжелом состоянии, ему сложно передвигаться, для него вызывают бригаду скорой медицинской помощи.
Сначала выполняется местная анестезия, затем под контролем ультразвука делается прокол троакаром (инструментом в виде тонкой трубки с острым концом) по средней линии живота или по линии, соединяющей пупок с гребнем подвздошной кости. Обычно за один раз выводится не более 5–6 л жидкости. Чтобы артериальное давление резко не упало и не случился коллапс сосудов, жидкость выпускается медленно.
В соответствии с классической методикой пациенту необходимо лежать в течение нескольких часов на свободном от пункции боку. Если в это время незначительное количество жидкости продолжает выделяться, то накладывают резервуар, который убирают через сутки или двое.
Если требуется удалить большое количество жидкости, то происходит потеря белка и солей, что становится причиной белковой недостаточности. Для предотвращения такого осложнения больному вводят альбумин. При повторной пункции может возникнуть ещё одно осложнение — сращение сальника (части брюшины) или кишки с передней стенкой живота. Из-за этого работа кишечника значительно ухудшается, а при последующих пункциях могут развиться тяжёлые осложнения. [4,6]

При современном подходе к проведению лапароцентеза отвод жидкости происходит преимущественно через постоянный перитонеальный катетер. Одновременно дефицит объёма циркулирующей крови замещается плазмаэкспандерами (от англ. plasma expander — увеличивающий объём плазмы). Обычно для этого используются 10–20-процентные растворы альбумина.В некоторых случаях вместо альбумина можно использовать аминостерил, полиглюкин, реополиглюкин (декстран-40), гемацелл и новые препараты на основе крахмала (рефортан, стабизол, ХАЕС-стерил). Такая альтернатива помогает лишь возместить дефицит жидкости в крови, но на дефицит белка эти препараты не влияют.
Некоторым больным с асцитом проводят оментогепатофренопексию. Это лапароскопическая операция, при которой сальник подшивается к участкам поверхности печени и диафрагмы. Благодаря тому, что между сальником и печенью возникает контакт, появляются условия для всасывания асцитической жидкости находящимися рядом тканями. Если у пациента есть канцероматоз брюшины, операция выполняется ограниченно. Обычно у таких больных оментогепатофренопексия становится частью паллиативного лечения. [6,7]
Методы диагностики
Если жидкости в животе скопилось более 500 мл, симптомы может выявить врач во время осмотра. Для подтверждения диагноза применяют УЗИ. Иногда асцит обнаруживают случайно во время ультразвукового исследования или компьютерной томографии живота, которые проводят по другому поводу.
В «Евроонко» действует комплексная скрининговая программа «ЖКТ», которая помогает оценить состояние органов пищеварительной системы. В неё, в частности, входит УЗИ брюшной полости с определением уровня свободной жидкости. Это помогает диагностировать асцит на ранней стадии.
Важно не только выявить жидкость в брюшной полости, но и разобраться в причинах её скопления — это помогает оценить прогноз и назначить эффективное лечение. В большинстве случаев обследование включает следующие лабораторные исследования:
- Биохимический анализ крови — полная биохимическая панель. Она помогает оценить состояние и функции печени, почек, уровни электролитов.
- Исследование свертываемости крови.
- Исследование асцитической жидкости, полученной во время лапароцентеза. Для анализа ее нужно немного — обычно 20 см³, меньше столовой ложки. В ней изучают уровень эритроцитов и лейкоцитов, общего белка, альбумина, амилазы, глюкозы, исследуют на патогенные микроорганизмы. Проводят цитологическое исследование, которое помогает выявить раковые клетки. [6]
Возможные осложнения
Если в брюшной полости скапливается много жидкости, то нарушается работа внутренних органов, возникают затруднения во время дыхания, так как ограничивается подвижность диафрагмы, образуется выпот в плевральной полости.
При повышенном давлении в воротной вене бактерии из кишечника могут самопроизвольно проникать в асцитическую жидкость и вызывать спонтанный бактериальный перитонит.
В редких случаях развивается очень тяжелое осложнение — гепаторенальный синдром. Под этим термином понимают нарушение функции почек при серьезном поражении печени, вплоть до тяжелой почечной недостаточности. Точный механизм развития этого состояния неизвестен, считается, что оно возникает из-за нарушения почечного кровотока, чрезмерного применения мочегонных средств и внутривенного введения контрастных препаратов. [4]
Прогноз
Асцит при онкологических заболеваниях значительно ухудшает прогноз. С момента диагностики в течение 1–4 месяцев остается в живых только половина больных. Средняя продолжительность жизни составляет от 20 до 58 недель. Улучшить выживаемость помогает своевременное лечение в клинике, которая специализируется на работе с такими пациентами. Если скопление жидкости в брюшной полости вызвано циррозом печени, когда нет онкологического заболевания, прогноз лучше, а если хронической сердечной недостаточностью, при соответствующем лечении, может прожить еще годы. [6]
Профилактика
Профилактические меры должны быть направлены на предотвращение заболеваний, которые приводят к развитию асцита. Также важна ранняя диагностика и своевременное лечение, если болезнь уже развилась. [6]
В «Евроонко» действует специальное предложение на дренирование асцита в условиях дневного стационара – 63 300 руб.
Асцит
Асцит – патологическое скопление жидкости в брюшной полости.
Асцит может развиваться стремительно (в течение нескольких дней) либо на протяжении длительного периода (недель или месяцев). Клинически наличие свободной жидкости в брюшной полости проявляется при достижении довольно большого объема – от 1,5 л.
Количество жидкости в брюшной полости иногда достигает значительных цифр – 20 л и более. По происхождению асцитическая жидкость может быть воспалительного характера (экссудат) и невоспалительного, являясь следствием нарушения гидростатического либо коллоидно-осмотического давления при патологиях кровеносной или лимфатической системы (транссудат).

Более чем в 80% случаев асцит вызывается декомпенсацией хронического заболевания или острым воспалительным процессом в печени
Причины
Выделяют несколько групп заболеваний, при которых развивается асцит:
- патологии, сопровождающиеся повышением давления в воротной вене печени, то есть портальной гипертензией (цирроз печени, болезнь Бадда – Киари, тромбоз в системе портальной вены, синдром Стюарта – Браса);
- злокачественные новообразования (карциноматоз брюшины, первичный рак печени, синдром Мейгса, мезотелиома брюшины, саркома большого сальника, псевдомиксома брюшины);
- застойные явления в системе нижней полой вены (хронический констриктивный перикардит, правожелудочковая сердечная недостаточность);
- воспалительные процессы в брюшной полости (туберкулезный перитонит, бактериальный перитонит, полисерозит при системной красной волчанке, альвеококкоз брюшины);
- прочие состояния (нефротический синдром, болезнь Уиппла, кишечная лимфангиэктазия, болезнь Менетрие, микседема, хронический панкреатит, белковые отеки при голодании).

Основные причины асцита
Более чем в 80% случаев асцит вызывается декомпенсацией хронического заболевания или острым воспалительным процессом в печени. Вторая по частоте причина асцита – неопластические процессы в брюшной полости (около 10%). Заболевания сердечно-сосудистой системы влекут развитие асцита приблизительно в 5% случаев, прочие причины встречаются достаточно редко.
Риск повторного развития асцита в течение 6 месяцев – 43%, в течение 1 года – 69%, в течение 2 лет – 74%.
В зависимости от количества жидкости в брюшной полости говорят о нескольких степенях патологического процесса:
- Небольшой асцит (не более 3 л).
- Умеренный (3–10 л).
- Значительный (массивный) (10–20 л, в редких случаях – 30 л и более).
По инфицированности асцитического содержимого выделяют:
- стерильный (неинфицированный) асцит;
- инфицированный асцит;
- спонтанный бактериальный перитонит.
По ответу на проводимую терапию асцит бывает:
- транзиторным. Исчезает на фоне проводимого консервативного лечения параллельно с улучшением состояния пациента навсегда либо до периода очередного обострения патологического процесса;
- стационарным. Появление жидкости в брюшной полости не является случайным эпизодом, в незначительном объеме сохраняется даже несмотря на адекватную терапию;
- резистентным (торпидным, или рефрактерным). Большой асцит, который не удается не только купировать, но и даже уменьшить большими дозами диуретиков.
Если скопление жидкости продолжает неуклонно увеличиваться и достигает огромных размеров, вопреки проводимому лечению, такой асцит называют напряженным.
Признаки
Основные признаки асцита – равномерное увеличение объема живота и нарастание массы тела. Нередко увеличение объема живота при асците пациенты ошибочно принимают за проявление ожирения, беременности или заболеваний кишечника, сопровождающихся повышенным газообразованием.
Асцит может развиваться стремительно (в течение нескольких дней) либо на протяжении длительного периода (недель или месяцев).
В положении стоя живот выглядит непропорционально большим, отвисшим, в положении пациента лежа на спине распластываются боковые фланки живота (наблюдается «лягушачий живот»). Кожа передней брюшной стенки натянутая, блестящая, напряженная. Возможны расширение и выпячивание пупочного кольца из-за повышения внутрибрюшного давления.

Симптомы асцита
Если асцит спровоцирован повышением давления в портальной вене, отмечаются расширение и извитость вен передней брюшной стенки («голова Медузы»). Для цирроза характерны кожные «печеночные знаки»: ладонная эритема, сосудистые звездочки на груди и плечах, коричневатая пигментация лба и щек, белый цвет ногтевых пластин, пурпура.
Диагностика
Для достоверного подтверждения асцита необходим комплексный подход к диагностике:
- сбор анамнеза (информация о перенесенных инфекционных заболеваниях, возможном злоупотреблении алкоголем, хронической патологии, предыдущих эпизодах асцита);
- объективное обследование пациента (осмотр, пальпация органов брюшной полости, перкуссия живота в горизонтальном, вертикальном положении и на боку, а также определение флюктуации жидкости);
- УЗ-исследование;
- компьютерная томография;
- диагностический лапароцентез (прокол передней брюшной стенки с последующим исследованием асцитической жидкости).
Лечение
Для устранения асцита в первую очередь необходимо купировать основное заболевание.
- диета с ограничением жидкости и соли;
- мочегонные средства (диуретики);
- гемодинамически активные нейрогормональные модуляторы – бета-блокаторы, ингибиторы ангиотензинпревращающего фермента (иАПФ), антагонисты рецепторов ангиотензина (АРА II);
- средства, повышающие в крови онкотическое (препараты плазмы крови и альбумина) и осмотическое (антагонисты альдостерона) давление;
- препараты для улучшения почечной фильтрации;
- гепатопротекторы;
- антибиотикотерапия (в случае необходимости);
- лечебный лапароцентез для уменьшения объема асцитической жидкости;
- хирургическое лечение, в тяжелых случаях – трансплантация печени.
Более чем в 80% случаев асцит вызывается декомпенсацией хронического заболевания или острым воспалительным процессом в печени.
Профилактика
Асцит является осложнением общих заболеваний, поэтому основная мера его профилактики – своевременное и адекватное лечение основного заболевания. Кроме того, способствуют предупреждению асцита:
- строгое следование рекомендациям лечащего врача;
- отказ от злоупотребления алкоголем;
- соблюдение диеты.

Лечебный лапароцентез для уменьшения объема жидкости при асците
Двухлетняя выживаемость у пациентов с асцитом – 50%. При появлении рефрактерного асцита половина пациентов умирают в течение года.
Последствия и осложнения
Асцит может приводить к следующим тяжелым последствиям:
- дыхательная недостаточность (из-за увеличения объема брюшной полости и ограничения экскурсии диафрагмы);
- спонтанный бактериальный перитонит;
- рефрактерный асцит;
- печеночная энцефалопатия;
- гепаторенальный синдром.
Возникновение спонтанного бактериального перитонита у пациентов с циррозом печени приводит к повторным кровотечениям из варикозно расширенных вен пищевода. Смертность после первого эпизода кровотечения составляет 30–50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, кровотечения возникают повторно. Риск повторного развития асцита в течение 6 месяцев – 43%, в течение 1 года – 69%, в течение 2 лет – 74%.
Прогноз
Двухлетняя выживаемость у пациентов с асцитом – 50%. При появлении рефрактерного асцита половина пациентов умирают в течение года.
Неблагоприятные прогностические факторы для больных с асцитом:
- пожилой возраст (старше 60 лет);
- низкое АД (систолическое давление менее 80 мм рт. ст.);
- снижение скорости клубочковой фильтрации (менее 500 мл/мин);
- уменьшение содержания сывороточного альбумина (менее 28 г/л);
- гепатоцеллюлярная карцинома;
- сахарный диабет.
Видео с YouTube по теме статьи:
Об авторе

Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Наши почки способны очистить за одну минуту три литра крови.

«Закисление организма» – миф или правда? Взгляд со стороны науки.
Термин «кислотно-щелочное равновесие» нам знаком еще из школьного курса химии. И конечно, многие вспомнят, что его количественной характеристикой является водор.
Асцит: лечение асцита легкой, умеренной, высокой степени (I, II, III) – часть 2

Акушер-гинеколог, эндовидеохирург, пластический хирург (интимная пластика), оперирующий хирург-гинеколог. Высшая категория. Член Европейского общества косметической и реконструктивной гинекологии и Российского общества акушеров-гинекологов. Выполнено более 2000 оперативных вмешательств. Принимает в Университетской клинике. Стоимость приема 1500 руб.
- Запись опубликована: 04.09.2020
- Время чтения: 1 mins read
Основные методы лечения неосложненного асцита — умеренное ограничение соли в пище и диуретики (Таблица 4). Соль не следует строго ограничивать, но следует избегать ее избытка. Ограничение соли важно, потому что 1 г избытка соли в пище удерживает около 200 мл жидкости. Чрезмерное ограничение соли также опасно, так как оно ухудшает пищевой статус и может привести к побочным эффектам, вызванным диуретиками — почечной недостаточности, гипонатриемии, мышечным спазмам.

Ограничение содержания соли
Ограничение соли в рационе помогает в 10% случаев скорректировать накопление асцита, особенно во время первого эпизода асцита. Профилактическое ограничение соли пациентам без асцита не рекомендуется.
Препарат первой линии для лечения асцита I-II степени — спиронолактон (50-100 мг/день). Его назначают с фуросемидом или без него.
- Монотерапия спиронолактоном рекомендуется при первом эпизоде асцита. Эффект спиронолактона наступает через 72 часа, поэтому дозу нельзя увеличивать до этого времени.
- Комбинация с фуросемидом показана при повторяющемся скоплении жидкости в брюшной полости, развитии гиперкалиемии с недостаточной потерей веса. В этом случае требуется частый контроль биохимических показателей (электролитов, функции почек) в течение первых недель терапии диуретиками.
Диуретики рекомендуется назначать в самых низких эффективных дозах. Диуретики не рекомендуются или должны применяться с осторожностью у пациентов с тяжелой печеночной энцефалопатией.

Прием диуретиков в самых низких эффективных дозах
Диуретики противопоказаны при развитии ИА (повышение сывороточного креатинина на 50% в течение 7 дней или абсолютное повышение креатинина >26,5 мкмоль/л за 48 часов), прогрессировании печеночной энцефалопатии и мышечных спазмах, ограничивающих движения.
При назначении диуретиков сильно ухудшают качество жизни мышечные судороги. Исследования показали, что симптомы облегчают инфузии альбумина и баклофена (10 мг/день с шагом от 10 мг/день до 30 мг/день).
Таблица 4. Основные меры лечения неосложненного асцита в соответствии с рекомендациями EASL
| Общие меры | Медикаментозное лечение |
| Среднее ограничение содержания соли в пище до 4,6-6,9 г / сут. (80–12 ммоль / сутки). |
Адекватная белковая диета и витаминная терапия: общая суточная калорийность – 2000 ккал; белок – 40-50 г, достаточное количество витаминов.
Электролитный баланс (правильная гипокалиемия, гипомагниемия).
Достаточное потребление жидкости: неограниченно при отсутствии электролитного дисбаланса.
Ежедневное взвешивание (или контроль потребления жидкости и диуреза). Максимальная потеря веса:
- до 0,5 кг / сут. при отсутствии отеков;
- до 1 кг / сут. при наличии отеков.
Антагонисты альдостерона: спиронолактон 50–100 мг/день. (максимальная доза до 400 мг) ± петлевые диуретики: фуросемид 20-40 мг (максимальная доза 160 мг).
Тораземид (10-40 мг) при отсутствии ответа на фуросемид.
Дистальные диуретики: амилорид 5-20 мг/сут.; триамтерен 100 мг 2 р./сут. (только при непереносимости антагонистов альдостерона).
Диуретики комбинируют по следующему принципу: спиронолактон 50-100-200-3-3-4 мг/сут. (с шагом 100 мг) + фуросемид 20-40-80-120-160 мг/сут. (увеличение на 40 мг) (или адекватные дозы других диуретиков).
Тяжелый асцит (степень III)
- Лечебный парацентез.
- Внутривенное вливание альбумина (8 г на литр асцита).
- Диуретики в самых низких эффективных дозах.
Лечение асцита высокой степени (III)
Лечение первой линии при асците высокой (3 степени) – терапевтический абдоминальный парацентез. Процедура проводится в стерильных условиях под контролем УЗИ при отсутствии выраженных нарушений коагуляции.
Парацентез — безопасная процедура, риск постоперационных осложнений невелик. Даже при плохих параметрах коагуляции (МНО >1,5; количество тромбоцитов ≤50 x 109/л) незначительное кровотечение из места пункции происходит только в 2 из 142 случаев.

Парацентез
Чтобы предотвратить постпарацентезный синдром дисфункции кровообращения (ГИСО, гипонатриемия, печеночная энцефалопатия), который приводит к снижению выживаемости, следует использовать внутривенное введение альбумина (8 г на 1 л асцита) в течение первых 6 часов после парацентеза.
При асците менее 5 л риск постпарацентеза низкий, но инфузия альбумина рекомендуется во всех случаях. Альбумин увеличивает объем плазмы и защищает от осложнений (гиповолемический шок, гипотензия, олигурия, уремия, печеночная энцефалопатия). При необходимости парацентез повторяют каждые 2–3 недели.
После парацентеза пациентам следует назначать минимально возможную дозу диуретиков, чтобы предотвратить рецидив асцита.
Противопоказания к парацентезу:
- Пациент, не сотрудничающий с врачом;
- Инфекция кожи брюшной полости в предполагаемом месте пункции;
- Беременность;
- Тяжелая коагулопатия (ускоренный фибринолиз, диссеминированное внутрисосудистое свертывание);
- Сильный отек кишечника.
Препараты противопоказанные при асците
Пациентам с асцитом не следует назначать нестероидные противовоспалительные препараты, поскольку они увеличивают риски задержки натрия, гипонатриемии и др.осложнений.
Также следует избегать применения ингибиторов ангиотензинпревращающего фермента (ИАПФ), антагонистов рецепторов ангиотензина II и α1-блокаторов, поскольку эти препараты снижают артериальное кровяное давление и повышают риск почечной недостаточности.
Больным противопоказаны аминогликозиды, потому что они нефротоксичны. Они используются в качестве дополнительных антибиотиков, если развивается тяжелая бактериальная инфекция, которую нельзя лечить другими антибиотиками.
Введение контрастного вещества в рентгенологических исследованиях у пациентов с асцитом и почечной недостаточностью не связано с повышенным риском поражения почек, но при введении контрастного вещества после исследования рекомендуется инфузионная терапия.
Лечение рефрактерного асцита
Рефрактерный асцит встречается в 4–15% случаев. Годовая летальность от развития рефрактерного асцита составляет более 40%, поэтому рефрактерный асцит является показанием для включения пациента в список реципиентов трансплантата печени.
Наиболее частые причины рефрактерности:
- слишком много натрия в пище;
- прием некоторых лекарств (антибиотиков, антацидов, нестероидных противовоспалительных средств) или нарушение выведения натрия;
- нарушение функции печени;
- почечная недостаточность;
- кровотечение из желудочно-кишечного тракта.
Лечение первой линии рефрактерного асцита — это парацентез большого объема. Он может быть полным (удаление ≥6 л асцита за один раз) или частичным (удаление 4-6 л асцита). Внутривенная заместительная альбуминовая терапия назначается после >5 л асцита.
При развитии рефрактерного асцита прием диуретиков следует прекратить. Возобновление рассматривается, если экскреция натрия превышает 30 ммоль/сут и препарат хорошо переносится.
Методы лечения рефрактерного асцита согласно рекомендациям EASL
- Частичный парацентез и парацентез большого объема + внутривенная заместительная терапия альбумином. Прекращение приема диуретиков.
- Трансъюгулярный внутрипеченочный портосистемный шунт.
- Лекарства (мало доказательств):
- агонисты α1-адренорецепторов – мидодрин 7,5 мг 3 м.т./день;
- аналог вазопрессина терлипрессин 1-2 мг в/в;
- агонисты α2-адренорецепторов – система клонидина Alfapump® (насос для асцитной жидкости).
Данные об использовании неселективных бета-адреноблокаторов (NBAB) противоречивы. Следует избегать высоких доз NBAB (> 80 мг пропранолола). Карведилол не рекомендуется.
Перспективные препараты помимо диуретиков: клонидин и мидодрин, но они пока не могут быть рекомендованы из-за отсутствия исследований.
Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS)
Это лечение второй линии при рефрактерном асците. TIPS рекомендуется, когда функция печени все еще сохраняется (общий билирубин >50 мкмоль/л, Na +> 130 ммоль/л, ДЕТЯМ > 12 баллов, MELD> 18 баллов), пациентам в возрасте до 70 лет, без печеночной энцефалопатии, гепатоцеллюлярной карциномы или сердечно-легочных заболеваний.
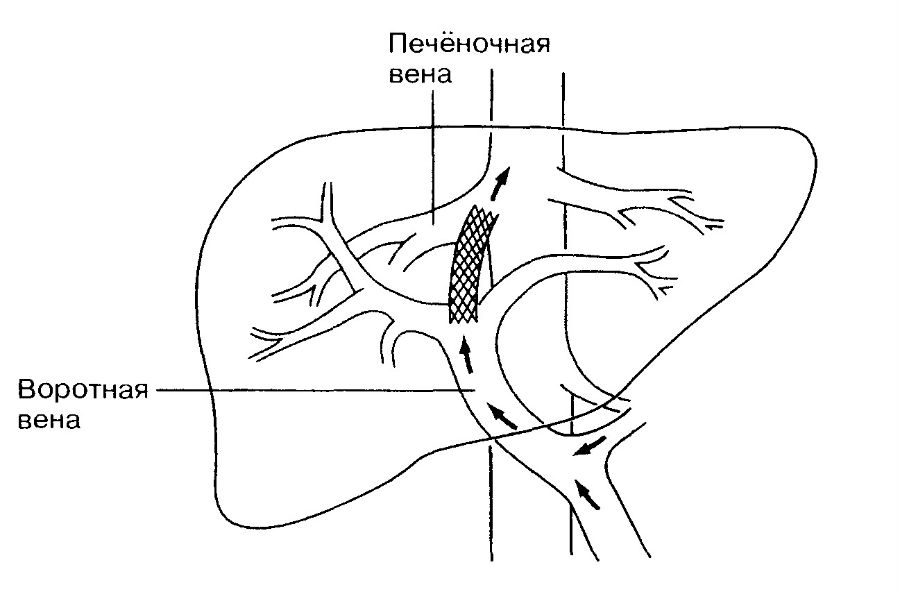
Внутрипеченочный портосистемный шунт
TIPS разгружает портальную систему, соединяя внутрипеченочную портальную ветвь с печеночной веной. Эффект наступает через 4-6 недель. TIPS помогает контролировать накопление асцита более эффективно, чем парацентез, снижает количество рецидивов, улучшает состояние питания и выживаемость, но способствует развитию печеночной энцефалопатии в 30-50% случаев. Хороший эффект достигается примерно у 70% пациентов.
Для предотвращения дисфункции TIPS (в основном из-за тромбоза) и снижения риска печеночной энцефалопатии рекомендуется использование стентов с покрытием из политетрафторэтилена (ПТФЭ) небольшого диаметра (8 мм). После TIPS можно продолжать диуретики и ограничение соли. TIPS выполняется только очень тщательно отобранным пациентам.
Критерии исключения для TIPS:
- Возраст старше 70 лет, печеночная энцефалопатия II-III степени.
- Гипербилирубинемия >51,3-85,5 микромоль/литр (3-5 мг/дл).
- Тяжелое внепеченочное заболевание.
- Гепатоцеллюлярная карцинома.
- Тромбоцитопения.
- Кровотечение из варикозно расширенных вен в течение последних 15 дней.
- Легочная гипертензия.
- Бактериальная инфекция.
- Тяжелая алкогольная инфекция гепатит.
- Тромбоз воротной или печеночной вены.
- ADR (креатинин> 150,8 мкмоль / л).
- Обструкция желчных путей.
- Асцит, сохраняющийся после парацентеза в большом объеме, необходимость в парацентезе> 1 мт / нед.
- Тяжелая печеночная недостаточность.
- Сердечная недостаточность (тяжелая систолическая или диастолическая дисфункция).
- Тяжелые сопутствующие заболевания, неизлечимая онкология, выживаемость менее 1 года.
Насос для асцитной жидкости
Это хирургически имплантированное подкожное устройство для постоянного удаления асцита, который накапливается из-за цирроза печени. Устройство передает жидкость, скопившуюся в брюшной полости, в мочевой пузырь, и асцит устраняется с помощью мочеиспускания. Это альтернативный, новый и эффективный метод лечения рефрактерного асцита, на долю которого приходится 85% случаев.
Такое лечение снижает потребность в парацентезе и количестве повторных госпитализаций, улучшает качество жизни и статус питания, но не влияет на выживаемость пациентов. Возможные нежелательные явления возникают в 30-50% случаев. Наиболее частыми инфекционными осложнениями являются имплантация системы (требуется антибиотикопрофилактика), окклюзия катетера, отслойка, ФАД, гипонатриемия. Процедура проводится только в специализированных центрах.
Жидкость в брюшной полости
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Жидкость в брюшной полости: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Состояние, при котором накапливается жидкость в брюшной полости, называется асцитом. Очень небольшое количество жидкости присутствует в полости брюшины всегда. Эта жидкость – следствие естественного процесса фильтрации крови через кровеносные сосуды.Однако при некоторых заболеваниях жидкость либо начинает вырабатываться в избыточном количестве, либо перестает всасываться. В результате она постепенно накапливается в брюшине и давит на внутренние органы, серьезно нарушая их работу.
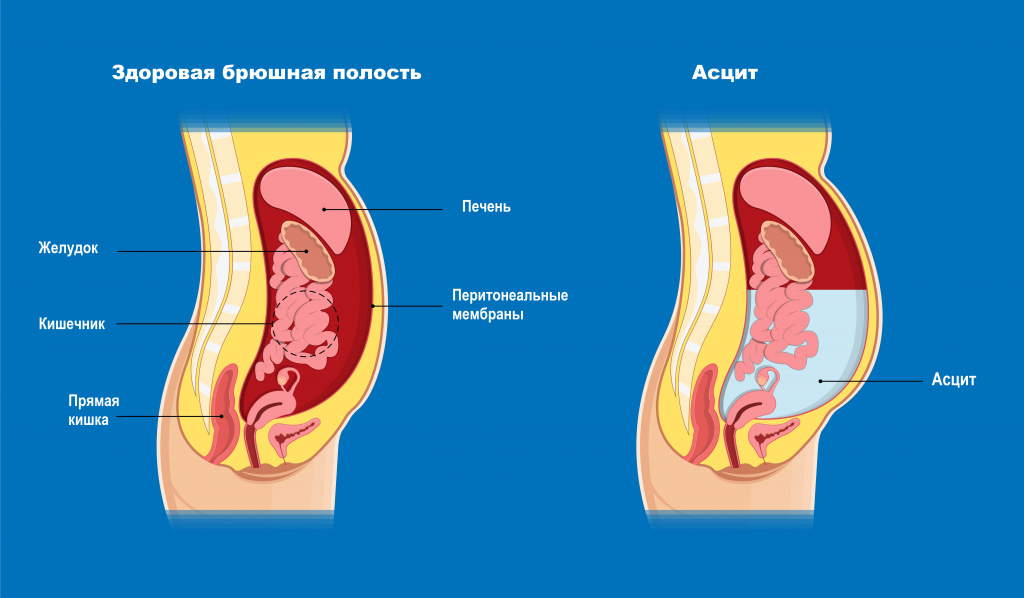
Разновидности асцита
По объему жидкости:- небольшое количество;
- умеренное количество;
- значительное количество.
- стерильное содержимое (отсутствие бактериальной составляющей);
- инфицированное содержимое (может быть связано с прободением кишечника или желудка, а также с травмой живота и проникающим ранением);
- спонтанный бактериальный перитонит.
- асцит, поддающийся медикаментозной терапии;
- рефрактерный асцит – то есть не поддающийся лекарственной терапии или возвращающийся вновь спустя короткое время после лечения.
Онкологические процессы в организме также способны стать причиной асцита. Однако, как и в случае с заболеваниями печени, жидкость в брюшной полости появляется лишь по мере прогрессирования болезни. В первую очередь, следует обращать внимание на такие симптомы, как снижение массы тела, аппетита, повышенную утомляемость, болевой синдром, нарушение работы кишечника.
Хронические заболевания сердечно-сосудистой системы приводят к застою крови в левом круге кровообращения, вследствие чего внутрибрюшная жидкость начинает вырабатываться интенсивнее. Появлению асцита всегда предшествует длительная история сердечно-сосудистого заболевания.
Ухудшение состояния происходит постепенно и не очень заметно для больного, поэтому важно не нарушать врачебные предписания и обращаться за врачебной помощью своевременно.
Больного должна насторожить нарастающая слабость, появление или усиление одышки, ночного кашля, изменение привычных цифр артериального давления, появление или увеличение отеков на ногах, которые сначала становятся более выраженными к вечеру, а затем не проходят совсем.
Механизм данного процесса объясняется массивной потерей белка из-за неправильной работы почек и, соответственно, ухудшением всасывания жидкости. Кроме того, отечность присутствует на лице, шее, нижних конечностях, жидкость может скапливаться в грудной полости и полости сердца.
Асцит сопровождает ряд инфекционно-воспалительных заболеваний. По-прежнему довольно часто во врачебной практике встречается туберкулез, течение которого связано с поражением лимфатических узлов брюшной полости, что приводит к сдавливанию внутренних органов, в результате чего наблюдается скопление внутрибрюшной жидкости. Туберкулез обычно начинается с жалоб пациента на повышенную утомляемость, чрезмерную потливость, особенно в ночное время, снижение аппетита и похудение, длительное повышение температуры тела в пределах 37,3–38,3°С. У части больных наблюдаются несильные боли в животе без четкой локализации. Появление таких симптомов требует скорейшего обращения к врачу.
Хронический панкреатит иногда сопровождается асцитом. Такое состояние особенно характерно для людей, злоупотребляющих алкоголем. Накоплению жидкости в брюшной полости предшествуют интенсивные боли в животе.
Длительное голодание может приводить к появлению жидкости в брюшной полости за счет снижения уровня белка и нарушения процесса всасывания жидкости.
В этом случае объем жидкости будет небольшим, однако появление подобного симптома говорит о серьезных нарушениях в работе всего организма. Данное состояние потребует в дальнейшем проведения серьезного и длительного лечения под тщательным контролем множества лабораторных показателей.
Заболевания, приводящие к асциту
Некоторые онкологические заболевания.
Болезни поджелудочной железы.
Недоедание и истощение.
Заболевания эндокринной системы.
Гинекологические заболевания (эндометриоз, кисты и опухоли яичников).
К каким врачам обращаться при асците
Появление жидкости в брюшной полости является симптомом заболеваний, как правило, требующих госпитализации и длительного лечения. Постановкой диагноза и назначением терапии занимаются следующие специалисты: врач-гастроэнтеролог , онколог, кардиолог, эндокринолог, нефролог, пульмонолог, хирург, гинеколог.
Диагностика и обследования при асците
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительной диагностики помогают установить правильный и своевременный диагноз.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (для выявления воспалительных изменений при различных инфекционно-воспалительных заболеваниях.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Асцит брюшной полости
Асцит – это вторичное состояние, при котором происходит скопление транссудата или экссудата в брюшной полости. Симптомы патологии проявляются увеличением размеров живота, болями, одышкой, ощущением тяжести и иными признаками.
Еще асцит в медицине называют брюшной водянкой, которая может сопутствовать множеству болезней из области гинекологии, гастроэнтерологии, урологии, кардиологии, лимфологии, онкологии и пр. Асцит не является самостоятельным заболеванием, а выступает как симптом того или иного тяжелого нарушения в организме. Асцит брюшной полости не возникает при легких патологиях, он всегда сопутствует болезням, угрожающим жизни человека.
Статистика асцита указывает на то, что он более чем у 70% взрослых людей развивается в результате болезней печени. Опухоли внутренних органов приводят к развитию асцита в 10% случаев, еще по 5% приходится на сердечную недостаточность и иные заболевания. В то время как у детей развитие асцита чаще всего сигнализирует о болезни почек.
Установлено, что максимальное количество жидкости, скапливающейся в брюшной полости при асците у пациента, может достигать 25 литров.
Причины асцита
Причины асцита брюшной полости разнообразны и всегда связаны с каким-то серьезным нарушением в организме человека. Брюшная полость является замкнутым пространством, в котором не должно образовываться лишней жидкости. Это место предназначено для внутренних органов – там находится желудок, печень, желчный пузырь, часть кишечника, селезенка, поджелудочная железа.
Брюшина выстлана двумя слоями: наружным, который крепится к стенке живота, и внутренним, который прилегает к органам и окружает их. В норме между этими листами всегда есть незначительное количество жидкости, которая является результатом работы кровеносных и лимфатических сосудов, находящихся в полости брюшины. Но эта жидкость не накапливается, так как практически сразу после выделения она всасывается лимфатическими капиллярами. Остающаяся незначительная часть необходима для того, чтобы петли кишечника и внутренние органы могли свободно передвигаться в брюшной полости и не склеивались друг с другом.
Когда происходит нарушение барьерной, выделительной и резорбтивной функции, экссудат перестает нормально всасываться и скапливается в животе, в результате чего и развивается асцит.
Причины асцита следующие:
Болезни печени. В первую очередь, это цирроз, а также рак органа и синдром Бадда-Киари. Цирроз может развиваться на фоне гепатита, стеатоза, приема токсичных лекарственных средств, алкоголизма и иных факторов, но всегда сопровождается гибелью гепатоцитов. В итоге нормальные клетки печени замещаются рубцовой тканью, орган увеличивается в размерах, пережимает воротную вену и поэтому развивается асцит. Также способствует выходу лишней жидкости снижение онкотического давления, потому что сама печень уже не в состоянии синтезировать белки плазмы и альбумины. Усугубляет патологический процесс целый ряд рефлекторных реакций, запускаемых организмом в ответ на печеночную недостаточность;
Болезни сердца. Асцит может развиваться из-за сердечной недостаточности, либо по причине констриктивного перикардита. Сердечная недостаточность может явиться следствием практически всех кардиологических заболеваний. Механизм развития асцита в данном случае будет связан с тем, что гипертрофированная сердечная мышца не в состоянии перекачивать необходимые объемы крови, которая начинает скапливаться в кровеносных сосудах, в том числе и в системе нижней полой вены. В результате высокого давления жидкость будет выходить из сосудистого русла, формируя асцит. Механизм развития асцита при перикардите примерно такой же, но в данном случае воспаляется наружная оболочка сердца, что приводит к невозможности его нормального наполнения кровью. В дальнейшем это сказывается на работе венозной системы;
Болезни почек. Обуславливается асцит хронической почечной недостаточностью, которая возникает в результате самых разнообразных болезней (пиелонефрит, гломерулонефрит, мочекаменная болезнь и т. д.). Болезни почек приводят к тому, что повышается артериальное давление, натрий вместе с жидкостью задерживается в организме, в итоге формируется асцит. Снижение онкотического давления плазмы, приводящее к асциту, также может происходить на фоне нефротического синдрома;
Асцит может развиваться при повреждении лимфатических сосудов. Это случается из-за травмы, из-за наличия в организме опухоли, дающей метастазы, из-за заражения филяриями (глистами, откладывающими яйца в крупных лимфатических сосудах);
Различные поражения брюшины способны спровоцировать асцит, среди них разлитой, туберкулезный и грибковый перитонит, перитонеальный карциноз, рак толстого кишечника, желудка, молочной железы, яичников, эндометрия. Сюда же относится псевдомиксома и мезотелиома брюшины;
Полисерозит является заболеванием, при котором асцит выступает в комплексе с иными симптомами, среди которых плеврит и перикардит;
Системные заболевания способны приводить к накоплению жидкости в брюшине. Это ревматизм, ревматоидный артрит, красная волчанка и пр.;
Асцит у новорожденных детей тоже встречается и чаще всего является результатом гемолитической болезни плода. Она, в свою очередь, развивается при внутриутробном иммунологическом конфликте, когда кровь плода и матери не сочетаются по ряду антигенов;
Белковая недостаточность – один из факторов, предрасполагающих к формированию асцита;
Болезни органов пищеварения способны спровоцировать избыточное скопление жидкости в брюшной полости. Это может быть панкреатит, хроническая диарея, болезнь Крона. Сюда же можно отнести любые процессы, происходящие в брюшине и препятствующие лимфатическому оттоку;
Привести к асциту способна микседема. Это заболевание сопровождается отечностью мягких тканей и слизистых оболочек, манифестирует при нарушении синтеза тироксина и трийодтиронина (гормонов щитовидной железы);
Серьезные погрешности в питании способны вызвать асцит брюшной полости. Особенно опасны в этом плане голодание и строгие диеты. Они приводят к тому, что в организме иссякают белковые запасы, падает концентрация белка в крови, что влечет выраженное снижение онкотического давления. В итоге жидкая часть крови выходит из сосудистого русла и формируется асцит;
В раннем возрасте асцит сопровождает экссудативные энтеропатии, гипотрофии и врожденный нефротический синдром.
Итак, в основе асцита могут находиться самые различные воспалительные, гидростатические, метаболические, гемодинамические и иные нарушения. Они влекут за собой ряд патологических реакций организма, в результате которых интерстициальная жидкость пропотевает сквозь вены и скапливается в брюшине.
Симптомы асцита
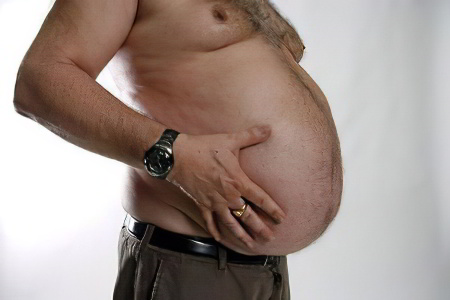
Первым симптомом асцита является небывалое увеличение живота, а точнее, его вздутие. Главная причина этого в том, что там скапливается огромное количество жидкости, и она практически не выходит. Человек обнаруживает у себя асцит обычно тогда, когда не может влезть в привычную одежду, которая еще недавно подходила ему по размеру.
Если у вас возник асцит брюшной полости, то в организме наверняка имеются хотя бы два серьезных функциональных нарушения, которые нужно вылечить. Чаще всего это неправильная работа кишечника, расстройство желудка или патология печени.
Скорость нарастания симптомов напрямую связана с тем, что именно стало причиной асцита. Процесс может развиваться быстро, а может занять несколько месяцев.
Симптомами асцита брюшной полости выступают следующие клинические признаки:
Чувство распирания в брюшной полости;
Возникновение болей в области живота и таза (абдоминальные боли);
Проблемы с пищеварением и мочеиспусканием;
Тяжесть в животе;
Увеличение живота в объеме. Если больной находится в горизонтальном положении, то живот выбухает по сторонам и напоминает внешним видом брюшко лягушки. Когда человек стоит, живот свисает;
Симптом колебания живота или флюктуация. Всегда возникает при наполнении брюшной полости жидкостью;
Чем больше жидкости скапливается в брюшной полости, тем сильнее становится одышка, усиливаются отеки нижних конечностей, движения становятся замедленными. Особенно трудно больному наклоняться вперед;
Из-за увеличения внутрибрюшного давления возможно выпячивание бедренной, либо пупочной грыжи. На этом же фоне может развиться геморрой и варикоцеле. Не исключено выпадение прямой кишки.
Симптомы асцита будут несколько отличаться в зависимости от этиологического фактора, который его спровоцировал:
Симптомы асцита при туберкулезном перитоните. В этом случае асцит является следствием туберкулезного поражения половой системы, либо кишечника. Больной начинает стремительно терять вес, у него повышается температура тела, нарастают симптомы интоксикации организма. Увеличиваются лимфатические узлы, которые проходят вдоль брыжейки кишечника. В осадке взятого с помощью пункции экссудата кроме лимфоцитов и эритроцитов будут выделены микобактерии туберкулеза;
Симптомы асцита при перитонеальном карцинозе. Если асцит формируется по причине наличия в брюшине опухоли, то симптомы заболевания будут в первую очередь зависеть от того, какой орган она поразила. Тем не менее, всегда при асците онкологической этиологии происходит увеличение лимфатических узлов, которые можно прощупать через брюшную стенку. В осадке выпота будут присутствовать атипичные клетки;
Симптомы асцита на фоне сердечной недостаточности. У больного наблюдается синюшная окраска кожных покровов. Нижние конечности, особенно стопы и голени, будут очень сильно отекать. При этом печень увеличивается в размерах, возникают боли, локализующиеся в правом подреберье. Не исключено скопление транссудата в плевральных полостях;
Симптомы асцита на фоне тромбоза воротной вены. Пациент будет предъявлять жалобы на сильные боли, печень увеличивается в размерах, но не сильно. Имеется высокий риск развития массивного кровотечения из геморроидальных узлов, либо из вен пищевода, которые подверглись варикозному расширению. Кроме увеличения печени наблюдается увеличение размеров селезенки.
Другие симптомы асцита:
Если причиной патологии является портальная гипертензия, то больной сильно теряет в весе, его тошнит и рвет. Кожные покровы желтеют, на животе появляется венозный рисунок по типу «головы медузы»;
На белковую недостаточность, как на причину асцита, указывают сильные отеки конечностей, скопление жидкости в плевральной полости;
При хилезном асците (на терминальной стадии цирроза печени) жидкость очень быстро прибывает, что сказывается на размерах живота;
Кожные симптомы выходят на первый план при асците, развивающемся на фоне ревматических патологий.
Стадии асцита
Существует три стадии асцита, которые определяются количеством жидкости в полости брюшины:
Первая стадия – асцит транзиторный. При этом объемы жидкости не превышают 400 мл. Заметить симптомы асцита самостоятельно практически невозможно. Лишнюю жидкость можно увидеть во время проведения инструментальных обследований (во время МРТ или ультразвукового исследования). Работа органов брюшной полости по причине скопления таких объемов жидкости не нарушается. Если человек и замечает у себя какие-то патологические симптомы, то они будут связаны с основной болезнью, провоцирующей асцит.
Вторая стадия – асцит умеренный. Объемы жидкости, одномоментно находящейся в брюшной полости, может достигать 4 литров. В этом случае больной уже замечает у себя тревожные симптомы, живот увеличивается и во время стояния начинает свисать. Усиливается одышка, особенно в лежачем положении. Врач способен определить асцит на основе осмотра пациента и пальпации его брюшной полости.
Третья стадия – асцит напряженный. Объемы жидкости будут превышать 10 литров. При этом в брюшной полости сильно повышается давление, что приводит к проблемам с функционированием внутренних органов. Состояние человека ухудшается и требует незамедлительной врачебной помощи.
Отдельно выделяют рефрактерный асцит. В этом случае патология чаще всего не поддается лечению, и жидкость, несмотря на проводимую терапию, продолжает прибывать в брюшную полость. Прогноз развития болезни неблагоприятный для жизни пациента.
Методы лечения
Методы лечения асцита будут эффективны лишь в том случае, если они начали реализовываться своевременно. Для начала врач должен оценить стадию патологии и выяснить, что стало причиной ее развития.
Терапия ведется по следующим направлениям:
Медикаментозная коррекция асцита
Основными препаратами, помогающими выводить лишнюю жидкость из организма, являются диуретики. Благодаря их приему удается добиться перехода лишней жидкости из брюшной полости в кровяное русло, что способствует уменьшению симптомов асцита. Для начала пациентам назначают самую маленькую дозу диуретиков, чтобы минимизировать риск развития побочных эффектов. Важный принцип лечения мочегонными препаратами – это медленное нарастание диуреза, который не будет приводить к значительным потерям калия и иных важнейших метаболитов. Чаще всего рекомендуют прием препаратов Альдактон, Верошпирон, Триамтерен, Амилорид. Параллельно назначают препараты калия. Одновременно в схему лечения вводят гепатопротекторы.
При этом врачи осуществляют ежесуточный контроль диуреза больного и при неэффективности лечения дозу препаратов увеличивают, либо заменяют их более сильными средствами, например, Триампуром или на Дихлотиазидом.
Кроме мочегонных пациентам назначают лекарства, направленные на укрепление стенок сосудов (витамин С, витамин Р, Диосмин), а также препараты, препятствующие выходу жидкости за пределы сосудистого русла (Реополиглюкин).
Улучшает обмен печеночных клеток введение белковых субстратов. Чаще всего для этой цели применяют концентрированную плазму, либо раствор Альбумина в 20%-ой концентрации.
Антибактериальные препараты назначают в том случае, если заболевание, вызвавшее асцит, имеет бактериальную природу.
Диета
Питание больного должно быть сбалансированным и высококалорийным, что позволит обеспечить потребности организма во всех необходимых ему микроэлементах. Важно ограничить потребление соли, а в чистом виде включать ее в меню запрещено вовсе.
Объемы потребляемой жидкости также должны быть скорректированы в меньшую сторону. Больным не рекомендуется за сутки выпивать более 1 литра жидкости без учета супов.
Важно, чтобы ежедневный рацион пациента был обогащен белковой пищей, но ее количество не должно быть избыточным. Потребление жиров следует сократить, особенно это касается больных, у которых асцит был спровоцирован панкреатитом.
Хирургическое вмешательство
Лапароцентез при асците брюшной полости выполняют в том случае, если пациент остается устойчив к медикаментозной коррекции. Для оттока жидкости возможна постановка перитонеовенозного шунта с частичной деперитонизацией стенок брюшной полости.
Операции, направленные на снижение давления в портальной системе, являются косвенными вмешательствами. К ним можно отнести протокавеальное шунтирование, редукцию селезеночного кровотока, внуртипеченочное портосистемное шунтирование.
Что касается трансплантации печени, то это очень сложная операция, которая может быть выполнена при устойчивом асците. Но, как правило, найти донора для пересадки органа является тяжелой задачей.
Лапароцентез брюшной полости при асците
Лапароцентез брюшной полости при асците является хирургической манипуляцией, при которой жидкость из брюшной полости удаляют пункционно. За один раз не следует откачивать более 4 литров экссудата, так как это грозит развитием коллапса.
Чем чаще осуществляют пункцию при асците, тем выше риск развития воспаления брюшины. Кроме того, повышается вероятность формирования спаек и осложнений от проводимой процедуры. Поэтому при массивных асцитах предпочтительнее установка катетера.
Показаниями к проведению лапароцентеза является напряженный и рефрактерный асцит. Жидкость может быть откачана с помощью катетера, либо она просто свободно вытекает в заранее подготовленную посуду после установки в брюшную полость троакара.
[Видео] Процедура лапароцентез (удаление жидкости с брюшной полости):
Ответы на популярные вопросы:
Как быстро набирается жидкость при асците? Скорость набора жидкости в брюшной полости напрямую зависит от того, какое заболевание является причиной асцита. Медленнее всего этот процесс происходит при сердечных патологиях, а быстрее всего – при злокачественных опухолях и хилезном асците.
Сколько живут с асцитом брюшной полости при онкологии? Сам асцит напрямую не оказывает влияния на продолжительность жизни больного. Однако его развитие по причине онкологических болезней ухудшает прогноз на выживаемость. Срок жизни пациента зависит от эффективности проводимого лечения. Установлено, что при частых рецидивах асцита, устойчивого к терапии, больше 50% больных погибают в течение года.
Можно ли при асците делать клизму? Как правило, клизму при асците выполняют только в условиях медицинского учреждения в качестве подготовительного мероприятия перед хирургическим вмешательством.
Можно ли есть арбуз при асците? Арбуз при асците можно включать в меню, так как его мякоть обладает мочегонным эффектом и способствует выведению лишней жидкости из организма.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторыАсцит при онкологической патологии
Асцит (скопление жидкости в брюшной полости) определяют у 50% больных на ранних стадиях онкологических заболеваний и почти у всех пациентов, у которых раковый процесс находится на последней стадии.
Клиника онкологии Юсуповской больницы оснащена новейшей диагностической аппаратурой ведущих мировых производителей, с помощью которой онкологи выявляют ранние стадии онкологической патологии. Химиотерапевты, радиологи, онкологи проводят лечение пациентов с асцитом в соответствии с международными стандартами оказания медицинской помощи. В то же время врачи индивидуально подходят к выбору метода лечения каждого пациента.
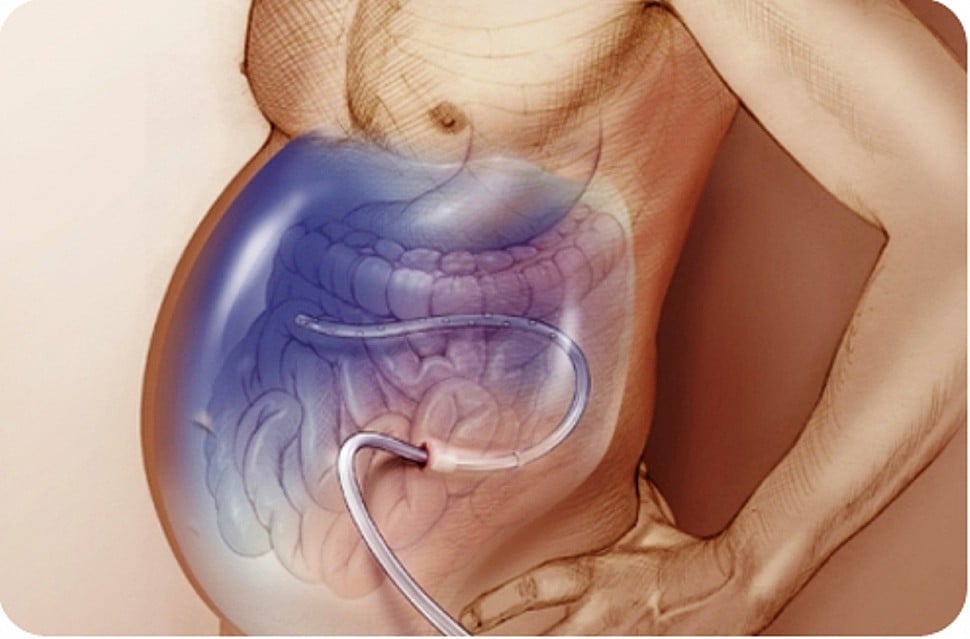
Причины развития
Асцит является грозным осложнением рака желудка и толстой кишки, колоректального рака, злокачественных опухолей поджелудочной железы, онкологической патологии молочных желез, яичников и матки. При накоплении в брюшной полости большого объёма жидкости повышается внутрибрюшное давление, диафрагма смещается в грудную полость. Это приводит к нарушению работы сердца, лёгких. Происходит нарушение кровообращения по сосудам.
При наличии асцита организм пациента теряет большое количество белка. Нарушается обмен веществ, развивается сердечная недостаточность и другие расстройства равновесия внутренней среды организма, которые ухудшают течение основного заболевания.
В брюшной полости здорового человека всегда есть небольшое количество жидкости. Она предотвращает склеивание между собой листков брюшины. Выработанная внутрибрюшная жидкость обратно всасывается брюшиной.
При развитии онкологических заболеваний происходит нарушение нормального функционирования организма. Происходит сбой секреторной, резорбтивной и барьерной функции листков брюшины. При этом может наблюдаться либо избыточная продукция жидкости, либо нарушение процессов ее всасывания. В результате в брюшной полости накапливается большой объём экссудата. Он может достигать двадцати литров.
Основная причина поражения брюшины злокачественными клетками – её тесное соприкосновение с органами, которые поражены раковой опухолью. Асцит при наличии онкологической патологии развивается под воздействием следующих факторов:
- Большого скопления в брюшине кровеносных и лимфатических сосудов, по которым распространяются раковые клетки;
- Плотного прилегания складок брюшины друг к другу, которое способствует стремительному распространению злокачественных клеток на прилегающие ткани;
- Прорастания раковой опухоли сквозь ткани брюшины;
- Переноса атипичных клеток на ткани брюшины в ходе выполнения оперативного вмешательства.
Причиной асцита может быть химиотерапия. Скопление жидкости в брюшине происходит вследствие раковой интоксикации. Если печень поражается первичной раковой опухолью, метастазами злокачественных клеток из новообразований иной локализации, нарушается отток крови по её венозной системе, развивается портальная гипертензия – повышение давления внутри воротной вены. Просвет венозных сосудов увеличивается, из них пропотевает плазма и накапливается в брюшной полости.
Причиной асцита может быть канцероматоз брюшины. При наличии раковой опухоли органов брюшной полости на париетальном и висцеральном листах брюшины оседают атипичные клетки. Они блокируют резорбтивную функцию, в результате чего лимфатические сосуды плохо справляются с предназначенной нагрузкой, происходит нарушение оттока лимфы. Свободная жидкость постепенно накапливается в брюшной полости. Таков механизм развития канцероматозного асцита.
Стадии тяжести
Выделяют три стадии водянки брюшной полости в зависимости от количества скопившейся жидкости:
- Начальная стадия – в брюшной полости скапливается до полутора литров жидкости;
- Умеренный асцит – проявляется увеличением размеров живота, отёками нижних конечностей. Пациента беспокоит выраженная одышка, тяжесть в животе, изжога, запоры;
- Тяжёлая водянка – в брюшной полости скапливается от 5 до 20 литров жидкости. Кожа на животе натягивается, становится гладкой. У пациентов возникают перебои в работе сердца, развивается дыхательная недостаточность. При инфицировании жидкости развивается асцит-перитонит (воспаление листков брюшины).
Симптомы
Основное проявление асцита – значительное увеличение размеров и патологическое вздутие живота. Признаки водянки брюшной полости могут нарастать стремительно или в течение нескольких месяцев. Асцит проявляется следующими клиническими симптомами:
- Чувством распирания в брюшной полости;
- Болевыми ощущениями в области живота и таза;
- Повышенным газообразованием (метеоризмом);
- Отрыжкой;
- Изжогой;
- Нарушением пищеварения.
Визуально у больного увеличивается живот, в горизонтальном положении он свисает и начинает «расплываться» по бокам. Пупок постепенно все более выпячивается, а на растянутых кожных покровах просматриваются кровеносные сосуды. По мере развития асцита пациенту становится тяжело наклоняться, появляется одышка.
Врачи клиники онкологии проводят оценку клинических проявлений заболевания и проводят дифференциальную диагностику рака с другими болезнями, проявлением которых является асцит.
Диагностика
Асцит врачи выявляют во время осмотра пациента. Онкологи Юсуповской больницы проводят комплексное обследование пациентов, которое позволяет выявить причину скопления жидкости в брюшной полости. Один из наиболее достоверных методов диагностики – ультразвуковое исследование. Во время процедуры врач не только чётко видит жидкость, но и высчитывает её объем.
При асците онкологи обязательно выполняют лапароцентез. После прокола передней брюшной стенки врач аспирирует жидкость из брюшной полости и отправляет в лабораторию для исследования. С помощью компьютерной томографии рентгенологии определяют наличие злокачественных новообразований в печени, которые вызывают портальную гипертензию.
Магнитно-резонансная томография дает возможность определить количество скопившейся жидкости и ее локализацию.
Лечение
Медикаментозная терапия асцита не проводится из-за низкой эффективности. Антагонисты альдостерона и диуретики нормализуют водно-солевой обмен и предотвращают избыточную секрецию перитонеальной жидкости. Онкологи Юсуповской больницы на поздних стадиях онкологического заболевания пациентам с асцитом предлагают выполнить паллиативную операцию:
- Оментогепатофренопексию;
- Деперитонизацию;
- Установку перитонеовенозного шунта.
Врачи клиники онкологии при асците проводят традиционную или внутриполостную химиотерапию – после удаления жидкости в брюшную полость вводят химиопрепарат. Для удаления жидкости выполняют лапароцентез. Процедуру не проводят при наличии следующих противопоказаний:
- Спаечного процесса внутри брюшной полости;
- Выраженного метеоризма;
- Перфорации стенок кишечника;
- Гнойных инфекционных процессов.
Лапароцентез назначают в случаях, когда прием диуретиков не приводит к положительному результату. Также процедура показана при резистентном асците.
Лапароцентез проводится в несколько этапов с применением местной анестезии:
- пациент находится в положении сидя, доктор обрабатывает место последующего прокола антисептиком и вводит обезболивающие препараты;
- по белой линии живота выполняют разрез брюшной стенки на расстоянии 2-3 сантиметра ниже пупка;
- сам прокол производят при помощи троакара вращательными движениями. К троакару присоединяют специальную гибкую трубку, по которой избыточная жидкость выводится из организма. Откачивание жидкости проводится достаточно медленно, врач постоянно наблюдает за состоянием пациента. По мере выведения экссудата медсестра стягивает живот больного при помощи простыни с целью медленного снижения давления в брюшной полости;
- после завершения откачивания жидкости на рану накладывают стерильную повязку.
Методом лапароцентеза можно вывести из организма больного до 10-ти литров жидкости. При этом может потребоваться введение альбуминов и других препаратов, чтобы предотвратить развитие почечной недостаточности.
При необходимости в брюшной полости могут быть установлены временные катетеры, по которым постепенно будет выводиться избыточная жидкость. Следует учесть, что применение катетеров может привести к снижению артериального давления и образованию спаек.
Выделяют также противопоказания к проведению лапароцентеза. Среди них:
- выраженный метеоризм;
- спаечная болезнь органов брюшной полости;
- этап восстановления после проведения операции на вентральной грыже.
Мочегонные средства назначают пациентам с развивающимся асцитом при раковых заболеваниях длительным курсом. Эффективность оказывают такие препараты, как «Фуросемид», «Диакарб» и «Верошпирон».
При приеме мочегонных средств в обязательном порядке назначают также препараты, содержащие калий. В противном случае высока вероятность развития нарушений водно-электролитного обмена.
Диетическое питание прежде всего подразумевает уменьшение количества потребляемой соли, задерживающей жидкость в организме. Также важно ограничить количество употребляемой жидкости. Рекомендуется включать в рацион больше продуктов, содержащих калий.
Пациентам после удаления жидкости из брюшной полости обеспечивают сбалансированное и калорийное питание. Это позволяет обеспечить потребность организма в белках, углеводах, витаминах и минералах. Потребление жиров сокращают.

Асцит неракового происхождения
Асцит – следствие различных нарушений, которые происходят в организме. Тактика лечения зависит от патологического процесса, который вызвал скопление жидкости в брюшной полости:
- Для лечения острой сердечной недостаточности кардиологи Юсуповской больницы назначают пациентам метаболики, бета-блокаторы, ингибиторы АПФ;
- При инфекционных и токсических поражениях печени проводят терапию гепатопротекторами;
- Если асцит развился по причине низкого уровня белка в крови, проводят инфузии альбумина;
- Асцит, развившийся вследствие туберкулёза брюшины, лечат противотуберкулёзными препаратами.
Для выведения жидкости из организма пациентам с асцитом назначают мочегонные препараты. Основной метод устранения асцита – удаление скопившейся жидкости посредством прокола брюшной стенки с последующей установкой дренажа. При устойчивом асците проводят реинфузию перитонеальной жидкости после её фильтрации. Перитонеовенозный шунт при асците брюшной полости обеспечивает поступление жидкости в общий кровоток. Для этого хирурги формируют конструкцию с клапаном, при помощи которой жидкость из брюшной полости во время вдоха поступает в систему верхней полой вены.
Оментогепатофренопексию при асците брюшной полости выполняют с целью снижения давления в венозной системе. Хирург подшивает сальник к диафрагме и печени. После чего во время дыхательных движений вены разгружаются от крови. В итоге уменьшается выход жидкости через стенку сосудов в брюшную полость. В результате деперитонизации (иссечения участков брюшины) создаются дополнительные пути оттока для перитонеальной жидкости.
Прогноз
Асцит при онкологическом заболевании в разы ухудшает общее самочувствие больного. Как правило, такое осложнение возникает на поздних стадиях онкологии, при которых прогноз выживаемости зависит от характера самой опухоли и ее распространенности по организму.
Продолжительность жизни при асците зависит от следующих факторов:
- Функционирования почек и печени;
- Деятельности сердечно-сосудистой системы;
- Эффективности проводимой терапии основного заболевания.
Развитие асцита может предотвратить опытный врач, наблюдающий пациента. Врачи Юсуповской больницы имеют огромный опыт борьбы с различного рода онкологическими заболеваниями. Квалификация медицинского персонала и новейшее оборудование позволяют провести точную диагностику и качественное, эффективное лечение согласно европейским стандартам.
Преимущества лечения асцита в Юсуповской больнице
Часто лечение асцита, вызванного раком, проводится в неспециализированных клиниках, где нет соответствующих условий и оборудования, не учитываются особенности онкологических больных.
Цель Юсуповской больницы — предоставить каждому пациенту максимально квалифицированную, эффективную помощь:
- Мы используем современные схемы лечения, применяем передовые наработки зарубежных коллег.
- В клинике имеется все необходимое оборудование для проведения сложных вмешательств.
- Лапароцентез и другие вмешательства проводятся в условиях стационара. Строго соблюдаются правила асептики и антисептики. После процедуры больной находится под наблюдением врача.
- В Юсуповской больнице онкологический пациент с асцитом может получить консультацию онколога, рекомендации по коррекции лечения основного заболевания.
Наши усилия постоянно направлены на повышение эффективности лечения, улучшение качества жизни и прогнозов для каждого пациента.
Для того чтобы увеличить продолжительность и улучшить качество жизни пациента с асцитом, который развился вследствие онкологической патологии, обращайтесь к онкологам Юсуповской больницы. Врачи клиники онкологии проводят терапию, направленную на устранение причины накопления избыточного количества жидкости в брюшной полости, проводят симптоматическое лечение.