Что значат язвочки на половом члене и как от них избавиться
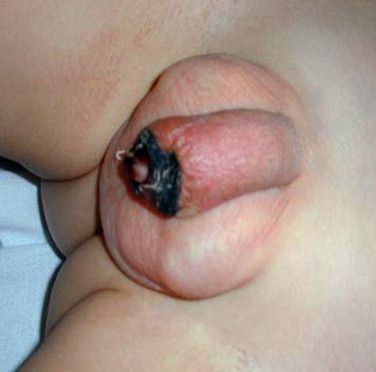
Язвы на члене – это дефекты кожи, представляющие собой повреждение эпителия и глубоких слоев пениса. Образуются на крайней плоти, в области головки, тела члена, у отверстия мочеиспускательного канала. Если это инфекция, локализация язвочек обусловлена местом внедрения возбудителя. Встречаются в 80% случаев у мужчин, ведущих активную половую жизнь с частой сменой сексуальных партнеров.
Причины язвы на пенисе
Основная причина появления язвочек на члене – это заболевания, передающиеся половым путём. Для них характерна высокая заразность, быстрое распространение и вовлечение в процесс других органов и систем. Реже встречаются язвы, возникшие из-за механических повреждений, опухолей, аллергических реакций.
Генитальный герпес
Урогенитальный герпес имеет вирусную природу. Возбудитель – вирус простого герпеса первого и второго типов. Заражение происходит при незащищенном половом контакте с больным генитальным герпесом или носителем, у которого клинические проявления отсутствуют.
У мужчин герпес локализуется:
- на головке члена, крайней плоти, мошонке, в уретре;
- на внутренней поверхности бедра, на лобке;
- иногда – в области ануса.
Период образования первичных пузырьков на члене сопровождается ухудшением общего состояния. Повышается температура до 37-38°C, появляется головная боль, слабость, нервозность. Отмечается отечность, покраснение и формирование мелких пузырьков. После их вскрытия образуются болезненные красные язвочки на головке и крайней плоти члена. Язвы покрываются тонкой корочкой, не кровоточат. После заживления остаются участки пигментации.
Образование язвочек в уретре вызывает герпетический уретрит. Поэтому присоединяются жжение, выделения, болезненные ощущения при мочеиспускании.

Папилломавирус поражает мочеполовую систему при заражении от больного человека контактным или бытовым путём. Наличие инфекции в организме на фоне сниженного иммунитета способствует разрастанию клеток эпителия с образованием бородавок, папиллом, кондилом в месте внедрения вируса. Изъязвление папиллом приводит к образованию маленьких язвочек округлой формы на головке и крайней плоти члена. При наличии мелких бородавок возможно случайное травмирование с последующим образованием на их месте шероховатых язв с разрастаниями на дне.
Сифилис
Это инфекционное заболевание, передающееся половым путём. Инфицирование также происходит при бытовом контакте с зараженными предметами, при проведении медицинских манипуляций. Возбудитель – бактерия бледная трепонема. Проникая в организм, вызывает поражение половых органов, костно-суставного аппарата и нервной системы.
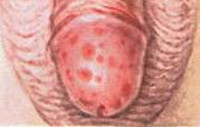
Первые клинические проявления возникают через 2 недели – 2-3 месяца с момента заражения. У мужчин образуется язвочка на половом члене в области головки или препуциального мешка. Этот элемент называется твёрдый шанкр. Язвочки округлой формы с чётко выраженными границами и приподнятыми краями. Размер от 2-3 мм до 3 см. У основания язвы можно нащупать инфильтрат (уплотнение). Цвет блестящий, за счет скудных светлых выделений. При контакте ощущается незначительная болезненность. После заживления на члене остаётся рубец.

Донованоз
Относится к категории редко встречающихся венерических заболеваний. Передача инфекции происходит во время интимной близости с больным человеком, реже – в бытовых условиях. Характерной особенностью донованоза считается поражение полости рта и глотки, кожи половых органов в виде язвочек, склонных к стремительному увеличению в размерах.
Болезнь до трёх месяцев протекает бессимптомно. На члене в месте проникновения бактерии появляются узелки размером до 10 мм, которые изъязвляются с образованием единичных язв. Язвочки на головке полового члена и крайней плоти имеют приподнятые края, четко отграничены от окружающих тканей. Дно выстлано соединительной зернистой тканью красного цвета. На ощупь безболезненные, мягкие. При отсутствии лечения язвы увеличиваются в размерах, захватывая здоровые ткани.
При проникновении вторичной инфекции дно язвы становится грязного цвета за счет некроза, серозные выделения заменяются гнойными.
Гонорея
У мужчин гонорея занимает первое место среди венерических болезней, передача которых происходит при половом акте. Заражение возможно при любом виде сексуального контакта. Патологический процесс локализуется преимущественно в мочеполовой системе.
От инфицирования до появления первых клинических симптомов проходит 3-7 дней. Наблюдается отёчность головки члена, при надавливании из уретры выделяются капельки гноя. Развивается гонорейный уретрит, при котором мужчины испытывают выраженные боли, жжение во время мочеиспускании.
Вовлечение в воспалительный процесс крайней плоти и головки члена приводит к баланопоститу. Появляются красные пятна вокруг уретры и плоские язвочки на головке члена. Язвы множественные, при переходе на тело пениса количество элементов достигает 7-10. Размер язв от 2 до 5 мм, они покрыты белым или серым налётом.

Мягкий шанкр
Наиболее распространён в странах США, Азии, Африки. Наравне с сифилисом встречаются у лиц, ведущих беспорядочную половую жизнь. Проникновение возбудителя заболевания – стрептобациллы Дюкрея – происходит через микроскопические травмы кожи и слизистых оболочек.
Продолжительность инкубационного периода – до одной недели. В месте проникновения стрептобацилл появляется красное безболезненное пятно с четкими контурами. Через сутки в центре пятна образуется полость, заполненная гноем. Вскрытие гнойника происходит на третий день, с образованием глубокой язвочки неправильной формы. По периферии дефекта выражена воспалительная реакция в виде покраснения и отечности.
Локализуются язвочки на головке члена, в области уздечки и крайней плоти. Размеры от 2 мм до 5 см. Края язвы неровные, дно покрыто гноем и частичками разложившихся тканей. Консистенция мягкая. При контакте наблюдается выраженная боль и кровоточивость. Попадание содержимого язвы на окружающие ткани вызывает появление дочерних язв.
Заживление дефектов с образованием рубцов длится в течение 6-8 недель.
Болезнь Бехчета
Характеризуется хронической воспалительной реакцией в сосудах мелкого и крупного калибра. Причина заболевания до сих пор не выявлена. Нарушение кровоснабжения кожи и слизистых оболочек приводит к образованию на их поверхности эрозий и язвочек. Поражаются гениталии, ротовая полость, глаза, слизистая кишечника.
Образование язвочек происходит на половом члене и на коже мошонки. Они представляют собой дефект неправильной формы, размером от 2 мм до 1 см. Дно покрыто бело-желтым налётом, с некротическими массами в центре. Различают поверхностные (плоские) язвочки и углубленные, которые склонны к слиянию с образованием больших дефектов.
Язвочки болезненные, вызывают дискомфорт при половом акте, контакте с бельём.

Баланит
Под баланитом понимают воспаление головки члена, возникшее из-за бактериальной, грибковой инфекции или нарушения обмена веществ. Из предрасполагающих факторов выделяют:
- неадекватную гигиену половых органов;
- ношение тесной одежды;
- фимоз.
В острый период повышается температура тела до 37-38°С, увеличиваются регионарные лимфоузлы. При мочеиспускании появляются боли, дискомфорт. На головке члена на фоне отека и покраснения возникает шелушение, мелкие трещины и уплотнения (папулы), гнойное расплавление которых приводит к образованию эрозий и язвенных дефектов. Язвочки множественные, с налётом грязного цвета и неприятным запахом. Быстро заживают на фоне адекватно подобранного лечения.
Причиной возникновения язвочек на члене также могут быть венерические заболевания. Требуется обследование и лечение не только мужчины, но и его половых партнеров.
Грибок
Грибы рода Кандида вызывают поражение половых органов у мужчин в виде баланита и баланопостита. Заражение возможно во время сексуального контакта, путём заноса инфекции через грязные руки и белье, обсеменённое спорами грибка.
Первые симптомы могут проявиться сразу после заражения. На коже головки и крайней плоти полового члена появляются трещины, уплотнения, которые трансформируются в полости. После вскрытия полостей образуются язвочки, окруженные отслаивающимся роговым слоем. Основание язв отечное, дно покрыто белым творожистым налётом. При удалении этого налета обнажается воспаленная поверхность красного цвета. Длительное течение баланопостита приводит к стойкому фимозу.

Аллергия
Аллергические реакции на половых органах возникают при контакте с веществами, на которые иммунитет отвечает повышенной чувствительностью. В качестве аллергена выступают:
- латексные презервативы;
- некоторые лекарственные препараты, антисептики;
- спермициды;
- средства для гигиены;
- белье из синтетических тканей.
После контакта с аллергеном происходит отёк, покраснение пениса. На головке и теле члена образуются точечные высыпания и пузырьки размером 2-3 мм. После вскрытия на месте пузырьков остаются плоские дефекты. Язвочки на члене имеют четкие контуры, чистое дно. Быстро покрываются эпителием (поверхностный слой кожи), не оставляют следов.
Прекращение взаимодействия с аллергеном способствует самостоятельному заживлению язвочек и устранению всех симптомов.
Стрептодермия
Возникает при инфицировании стрептококками в контакте с больным человеком. Характеризуется острым течением, поражением кожных покровов в виде гнойничков и язв.
Первые симптомы болезни проявляются через неделю после заражения. На члене появляется гнойник, после вскрытия которого образуется глубокая язвочка, окруженная воспалительным валом. Язвы на головке и крайней плоти имеют высокие края, дно покрыто гнойной коркой бурого цвета. Через месяц язвочки наполняются молодой соединительной тканью и заживают с образованием рубца на члене.
Если первичным элементом выступает пузырь, то после их вскрытия образуются белые язвочки круглой формы, размером 1-2 см. Дно ровное, края приподняты. Позднее поверхность язвочек подсыхает и приобретает красный оттенок. После отпадания корочки появляются ранки с плоскими краями и чистым дном, с тенденцией к быстрому заживлению.

Злокачественные образования полового члена относятся к редким заболеваниям, частота встречаемости которых составляет не более одного случая на сто тысяч мужчин в год. Предрасполагающие факторы:
- вирус папилломы человека;
- ультрафиолетовое облучение;
- хронические заболевания (баланит);
- фимоз.
Опухоль локализуется на головке, реже на крайней плоти, венечной борозде, теле члена. В начале заболевания появляются трещины, безболезненные узелки, уплотнения бледного или красного цвета. После изъязвления папул образуются язвочки, покрытые серым налётом с мутным отделяемым. Язвы на головке могут быть окружены множеством сливающихся между собой бородавок, травмирование которых вызывает кровоточивость. Размер язвочек бывает от 5 мм до 10 см, они захватывают не только головку, но и тело пениса.
При инфицировании опухоли со дна язвочки обильно выделяется гнойное содержимое, появляется зловонный запах.
Травма, ожог
Травматические язвочки на половом члене возникают при воздействии механических факторов. Форма язв линейная, они имеют под собой мягкое основание. По краям выражены воспалительные явления в виде покраснения и отёка. При контакте ощущается выраженная болезненность.
Фактором ожогов половых органов могут выступить горячие жидкости, солнце, химические вещества. В месте контакта с термическим агентом появляется покраснение и отёк. На их месте образуется пузырь, после вскрытия которого остаются поверхностные язвочки. Они имеют розовое дно, тонкую покрышку. Заживают без рубцов и деформаций.

К кому обратиться, если появились язвы на половом органе
Появление гнойных выделений из уретры, эрозий, язвочек в паху является абсолютным показанием для осмотра и консультации врачом. Специалисты, занимающиеся диагностикой и лечением данных состояний – венеролог, уролог. Мужчин с подозрением на опухолевую природу язвочек дополнительно обследует онколог.
После консультации необходимо сдать назначенные анализы и подождать получения результатов, от которых зависит дальнейшая тактика лечения.
Схема лечения
Проведение терапии направлено на уничтожении возбудителя заболевания, восстановление целостности кожных покровов и предупреждение осложнений:
- При язвочках вирусного происхождения (ВПЧ, генитальный герпес) используют противовирусные препараты (интерферон) и иммуномодуляторы.
- Для борьбы с бактериальными инфекциями на члене применяют антибиотики пенициллинового ряда, цефалоспорины широкого спектра действия.
- При болезни Бехчета назначают глюкокортикостероиды, иммуносупрессивные и нестероидные противовоспалительные препараты.
- Грибковые поражения члена лечатся фунгицидными лекарственными средствами.
- Аллергические высыпания требуют назначения антигистаминных и десенсибилизирующих препаратов.
- При травмах и ожогах члена применяют препараты, способствующие быстрому заживлению (Метилурацил, гиалуроновая кислота, анилиновые красители).
- При злокачественных новообразованиях члена показаны лучевая и химиотерапия, хирургические методы лечения.
Для достижения стабильных результатов лечение инфекционных болезней назначается и половому партнеру мужчины.
Что будет, если не лечить язвочки на пенисе
Отсутствие лечения язвочек при присоединении вторичной инфекции может привести к гнойным осложнениям вплоть до сепсиса (заражение крови) и аутоампутации члена (самопроизвольное отделение органа из-за разрушения его структуры).
Несоблюдение рекомендаций и назначений в период лечения приводит к рецидивам заболевания, нарушению половой функции, бесплодию.
Профилактика
Профилактические мероприятия включают в себя:
- использование презервативов во время сексуальных контактов с непостоянными партнерами;
- избегание случайных половых связей;
- соблюдение индивидуальной гигиены.
Также необходимо периодическое посещение уролога и проведение комплексного обследования при наличии показаний.
Язвочки на члене: возможные заболевания и лечение
Язвы на головке у мужчин: причины, диагностика и методы лечения
Язвы на головке у мужчин: причины, диагностика и методы лечения
Многие патологии, передающиеся во время интимной близости либо контактным путем, проявляются кожными признаками. Язвочки на головке у мужчин — это не только неприятное зрелище, но и достаточно опасное явление для мужского здоровья. Причиной могут быть серьезные заболевания как сифилис, генитальный вид герпеса, онкология, баланит, мягкий шанкр, грибковая инфекция и пр. Чаще всего помимо язв на пенисе присутствуют и другие симптомы, которые негативно сказываются на общем самочувствии. Рассмотрим, почему появляются ранки на половом члене, как осуществляется лечение?
Причины возникновения язвочек на головке члена

В действительности причин, которые приводят к появлению язв на члене, немного. Их относят к венерическим, воспалительным и онкологическим патологиям. Несмотря на относительно небольшой список причин, все они характеризуются серьезной опасностью для здоровья.
Язве на головке члена у мужчин появляются вследствие таких заболеваний:
- Генитальная форма герпеса. Патология носит вирусный характер, провоцируется вирусом герпеса второго либо первого типа. Отличительная особенность болезни – протекает с ремиссиями и рецидивами, полностью избавиться от вируса не представляется возможным. Первоначально на пенисе появляются небольшие пузырьки, которые со временем лопаются, плоть мокнет, формируется язва;
- Сифилис – венерическое заболевание, которое передается при половом контакте. При сифилисе язвочки образуются не сразу. Изначально на органе появляется шарик, которые немного напоминает большую язву. Спустя неделю появляются язвочки, которые имеют небольшой размер, боль отсутствует. Когда они формируются, это свидетельствует о вторичной болезни, что существенно затрудняет лечение;
- Баланит – патология воспалительной природы. Чаще всего развивается вследствие несоблюдения элементарных правил гигиены. Характерная особенность – небольшие ранки на головке, очень редко на стволе репродуктивного органа. Дополнительные симптомы: отечность полового органа, боль во время интимной близости, трудности с мочеиспусканием, сужение мочеиспускательного канала, высокая температура;
- Мягкий шанкр – редкое заболевание. В большинстве клинических картин диагностируется одновременно с сифилисом и герпесом. Изначально появляется небольшая ранка, которая с течением времени увеличивается в размере. Язвочка может самостоятельно нивелироваться, но это не означает выздоровление. Спустя какой-то период появится много новых новообразований;
- Рак детородного органа – редкая болезнь, но исключать ее нельзя. Патологический процесс вялотекущий, начинается с появления незначительного уплотнения. Болевой синдром отсутствует. Мужчина ощущает только зуд, жжение. Пораженное место сильно шелушится. Со временем наблюдается изъязвление, вследствие чего формируются язвочки. Они могут быть на головке и крайней плоти;
- Донованоз – венерологическая патология. Сначала на головке члена появляется прыщик, после он лопается, выявляется ранка. Она стремительно увеличивается в размере, болит, из нее выделяется экссудат неприятного запаха.
Стоит знать: нередко этиология ранок на члена кроется в травме. Чаще всего они локализуются на головке, непосредственной причиной выступает чрезмерно интенсивный секс с малым количеством смазки. Со временем ранки преобразуются в язвочки, которые могут кровоточить либо выделять гнойное содержимое.
Язвы на головке у мужчин – это повод для беспокойства. Самостоятельно поставить себе правильный диагноз, невозможно. Необходимо обратиться за помощью к медицинскому специалисту. На основе диагностики врач пропишет адекватное лечение.
Виды язвочек и характерные признаки

Язвы на члене не всегда одинаковы по внешнему виду. Они отличаются глубиной, размерами, локализацией. Если говорить в целом, то они бывают глубокие и неглубокие. В соответствии с размером классифицируются на средние, маленькие и крупные.
В зависимости от конкретного заболевания патологический процесс начинается по-разному. Как правило, изначально появляется небольшой прыщик, уплотнение или нарыв, они имеют жидкое содержимое, которое прорывается с течением времени наружу. Иногда сразу формируется гнойник, который трансформируется в незаживающую язву.
Рекомендуем к прочтению:
Язвочки на головке члена небольшого размера болят редко, чаще всего они доставляют незначительный дискомфорт, могут зудеть и чесаться. Когда они разрастаются, присоединяется болевой синдром различной выраженности.
Если причиной выступает гонорея, то язвочки локализуются вплотную к мочеиспускательному каналу. Они имеют свойство долго не заживать, поскольку из уретры выделяется слизь, раздражающая кожу. К дополнительным симптомам относят сильную слабость, апатию, повышение температурного режима тела.
Нельзя точно описать симптомы, которые выявляются в той или иной ситуации. Но, поскольку ранки на члене – это признак, развивающийся вследствие какого-либо заболевания, проявляется системная симптоматика:
- Ухудшение аппетита.
- Субфебрильная температура длительный период времени.
- Лихорадочное состояние.
- Общее недомогание.
- Боль в мышцах и суставах.
- Увеличение лимфатических узлов.
- Эмоциональная подавленность.
Болячки на головке члена не пройдут самостоятельно. Если же они исчезли, это свидетельствует о том, что заболевание вскоре вспыхнет вновь, но уже с новой силой. Игнорирование признаков способно привести к бесплодию и эректильной дисфункции, нагноению, вследствие которого придется ампутировать пенис.
Диагностика

При обнаружении язвенного поражения пениса необходимо обратиться за помощью к медицинскому специалисту, в частности, урологу, андрологу, венерологу либо дерматологу. Врач проведет опрос, выслушает все жалобы пациента.
Доктор обязательно уточняет такие моменты:
Рекомендуем к прочтению:
- Время первых высыпаний;
- Симптомы, беспокоящие мужчину;
- Время последнего полового акта без презерватива;
- Какие венерические заболевания имеются в анамнезе.
После врач проводит визуальный осмотр. Он оценивает размер, глубину язвенных поражений, форму, цвет, количество и пр. Так как язвы в большинстве картин – это вторичное проявление патологий, доктору вследствие визуального осмотра поставить диагноз трудно, поэтому назначается обследование, включающее в себя следующие мероприятия:
- Общий и биохимический анализ крови.
- Исследование урины.
- Серологическое исследование, позволяющее выявить наличие/отсутствие антител к предполагаемым патогенным микроорганизмам.
- Соскоб с пораженной области.
- Гистологическое исследование.
- Мазок из уретрального канала.
- Анализ на ВИЧ.
К сведению, своевременное обращение к доктору позволяет максимально сократить терапевтический курс лечения, снизить его стоимость, предупредить осложнения и добиться полного выздоровления.
Способы и методы лечения

Как лечить, если крайняя плоть сохнет? Как лечатся язвочки на пенисе? На эти и другие вопросы ответит доктор, когда установит точную причину патологического новообразования. Поскольку язвочки могут возникать по разным причинам, схема терапии всегда отличается.
Лечение заключается в следующем:
- Если причиной выступает герпес, то осуществляется исключительно симптоматическая терапия, поскольку вирус уничтожить нельзя. Назначаются таблетки для усиления иммунного статуса, противовирусные лекарства. Могут рекомендовать мазь/крем, способствующий ускоренной регенерации тканей;
- Для лечения сифилиса используются антибиотики, которые относятся к пенициллиновому ряду. Терапия занимает продолжительный период времени. Аналогичным образом лечится мягкий шанкр, доноватоз, баланит;
- Если этиология обусловлена новообразованием злокачественного характера, то осуществляется оперативное вмешательство. Дополнительно назначается химиотерапия, лучевое лечение;
- Когда причина – это травма, то проводится операция, посредством которой закрывается дефект. Применяются лекарственные препараты, чтобы предупредить инфицирование поврежденных тканей.
Во время терапевтического курса могут использоваться обезболивающие лекарства – Кетанов, Кетанол и др. медикаменты, чтобы снизить выраженность болевого синдрома. При выраженном воспалении назначают противовоспалительные препараты – Ибупрофен.
Если язвочки на репродуктивном органе загноились, покрываются струпьями, то проводится ежедневная обработка антисептическими препаратами. С их помощью снимают верхний крепкий слой новообразований, чтобы раны самостоятельно очищались. В запущенных случаях обрабатывают ранки в амбулаторных условиях под местной анестезией. Когда головка пениса сильно сохнет, используют жирные кремы.
Профилактика заболевания
Любое заболевание легче предотвратить, чем продолжительный период времени лечить. Для предупреждения появления язвочек рекомендуется тщательно соблюдать правила интимной гигиены – мыть половой орган два раза в сутки. Частое посещение ванной комнаты также не советуется.
Во время интимной близости необходимо пользоваться презервативом. Барьерный контрацептив защитит от заражения венерическими болезнями. Также необходимо периодически посещать уролога для прохождения профилактического осмотра.
Вне зависимости от причины возникновения ранок на пенисе, в период терапии следует воздержаться от половой жизни, отказаться от ношения тесного белья и брюк, тщательно следить за гигиеной. Если доктор прописал антибиотики, исключают потребление алкогольной продукции на период лечения.
Почему появляются язвы на члене и как их лечить
Много заболеваний, передающихся половым или контактным путем, проявляются яркими симптоматическими признаками. Часто в ходе таких болезней на члене у мужчины образовываются язвы.
Они могут быть одиночными, или возникать группами. Иногда такие образования очень болезненны, а в других случаях совсем не доставляют дискомфорта. Однозначно одно: оставлять без внимания такой признак не стоит.
Как появляются язвы на члене
Появление язв сопровождает очень многие венерические болезни. Чаще всего они возникают как вторичные элементы на тех местах, где располагались первичные образования. В первичных образованиях обычно содержится жидкость, гной, бактерии-возбудители болезни и пр.

После полного созревания или механического повреждения первичные элементы вскрываются, а на их месте остаются язвенные поражения покровной ткани пениса. Этот симптом указывает на то, что патология успела прочно обосноваться в организме и давно вошла в активную стадию.
В каждом случае размер, форма и глубина ранок отличаются. Во многом эти показатели зависят от болезни, вызвавшей их образование, и от состояния здоровья и уровня интимной гигиены мужчины.
Некоторые заболевания, вызывающие изъязвление пениса, при отсутствии лечения могут стать причиной бесплодия, а иногда — и смерти человека.
Распространенные причины
Причинами возникновения ран чаще всего становятся заболевания бактериальной или вирусной природы. Активность этих патогенных микроорганизмов вызывает появление больших или мелких поражений на поверхности детородного органа мужчины, которые часто бывают влажными и мокнущими.
Большинство таких заболеваний до появления явных признаков находится в организме в скрытом состоянии и способны нанести значительный ущерб не только репродуктивной функции, но и общему состоянию здоровья человека.
Иногда изъязвления являются следствием анатомических проблем, которые усугубились из-за болезни или других факторов.
Причиной изъязвлений на члене часто являются такие патологии:
- сифилис;
- генитальный герпес;
- фимоз;
- микозы;
- баланит;
- гонорея;
- мягкий шанкр и пр.
Частым спутником язв на члене становятся следующие признаки, которые присущи многим заболеваниям, вызывающим поражение пениса:
- повышенная утомляемость;
- высокая температура;
- опухания и чувство тяжести в паху;
- ухудшение аппетита и снижение веса;
- опухание лимфоузлов в паховой области;
- мышечные и суставные боли;
- раздражительность и ухудшение эмоционального состояния.
Мнение специалиста о язвах на половом члене и причинах их появления на данном видео.
Сифилис
Опасная инфекция, передающаяся во время незащищенного секса, относится к наиболее распространенным венерическим болезням.
Возбудитель — бактерия бледная трепонема. При сифилисе помимо слизистой пениса поражаются нервная система и многие внутренние органы.
Во время первичного сифилиса появляются специфические язвы — твердые шанкры, которые начинают вскрываться через месяц-полтора после заражения. Характерным признаком твердого шанкра является его безболезненность. По размеру шанкр обычно не больше ореха, а чаще всего — меньше, его дно достаточно плотное, а цвет — от ярко-розового до красно-коричневого. Располагаться он может как на головке, так и на стволе полового члена
После самопроизвольного вскрытия место поражения постепенно заживает, иногда на слизистой надолго остаются рубцы.

При вторичном и позднем сифилисе тоже могут образовываться язвенные раны — сифилиды. Они становятся глубокими при вторичном присоединении бактериальных инфекций, повреждении и расчесывании. Такие раны располагаются на разных частях тела, и нередко поражают пенис. Периодически они самостоятельно проходят, а после ремиссии могут возобновляться.
Герпес
Еще одна возможная причина появления язв на пенисе — вирус простого герпеса. Заражение происходит от больного партнера, шансы на внедрение вируса возрастают при наличии трещин или микроповреждений слизистых оболочек полового органа.
Начало болезни протекает так же, как большинство вирусных простудных заболеваний: с незначительным повышением температуры, ухудшением общего состояния и снижением аппетита.
Появление герпетической сыпи начинается с того, что в паху ощущается сильный зуд и жжение, затем место поражения краснеет и отекает, а иногда наблюдается припухлость. Очень быстро в этом месте появляются небольшие везикулы — пузырьки с прозрачной жидкостью, которые часто группируются на определенных участках.
Места расположения везикул:
- крайняя плоть и головка пениса;
- венечная борозда;
- внешний просвет уретры;
- мошонка.
Пузырьки созревают, а через 1-5 дней их содержимое вскрывается, оставляя после себя гнойные язвочки грязно-желтого цвета. Неделю-полторы их верхушка подсыхает и покрывается струпом. Болезненные ощущения, которые сопровождали появление и присутствие везикул, к этому времени проходят почти полностью.
Раны под струпом затягиваются новой тканью, и после того, как струпья отпадают, на месте ранок не остается внешних следов.
Если на язвы попал патогенный микроб, то заживление продолжается гораздо дольше, очаги поражения увеличиваются, а после заживления могут остаться рубцы или шрамы.

Поскольку вирус герпеса нельзя полностью изгнать из организма при помощи современных методик, то симптомы возобновляются каждый раз при ослаблении иммунитета.
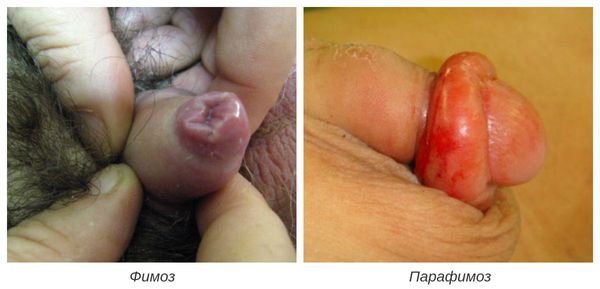
Фимоз
Это заболевание может быть, как врожденным, так и приобретенным по ряду физиологических или других причин. При фимозе наблюдается сужение кожи в верхней части члена, которое мешает нормальному выведению головки из крайней плоти. Усиленные попытки выведения приводят к трещинам и травмам, на которые легко подселяются микробы, вызывая воспаление.
При возбуждении у мужчин тоже может произойти травма крайней плоти, что сказывается на сексуальной активности, так как половой акт в таком случае становится болезненным.
Плотная фиксация головки в складке крайней плоти мешает полноценно проводить гигиенические процедуры. Смегма, выделяющаяся из пениса для смазки, остается под складкой, а бактерии, которые в ней содержатся, могут вызвать поражения и возникновение ран.
Для решения этой проблемы применяют хирургические методы, позволяющие освободить головку члена.
Микозы
В норме споры грибков не внедряются в слизистую полового члена. Это возможно в том случае, если в иммунной системе есть нарушения, отвечающие за защитные свойства кожных и слизистых покровов.
Подобные образования быстро разрастаются и поражают не только верхние, но и глубокие слоя дермы. Такие раны очень тяжело поддаются лечению, они требуют длительного применения противогрибковых препаратов и часто рецидивируют по прошествии определенного периода. Кроме того, грибок может выходить далеко за пределы паховой зоны и поражать другие части тела.
Гонорея
При данной болезни степень поражений зависит от того, как давно началось заболевание. Крайняя плоть воспаляется, при остром гонококковом уретрите становится больно мочиться, так как процесс мочеиспускания сопровождается сильными резями.
Небольшие язвочки могут появиться на головке близко ко входу в уретру, потому что из нее постоянно выделяется желтовато-грязная слизь, раздражающая нежную поверхность. Как правило, при гонорее повышается температура и мужчина чувствует слабость и усталость.
Изъязвления нередко содержат гной и постоянно мокнут, что препятствует их заживлению. Болезнь может поражать не только половой член, но и распространяться по другим системам органов.
Баланит
Попадание патогенных микробов в мочеполовую систему мужчины, ношение тесного белья, пренебрежение интимной гигиеной способно вызвать болезнь, именуемую баланитом.
Одними из первых симптомов, наблюдающихся при баланите, являются язвенные образования на головке полового члена. Такие поражения сверху покрывает гнойная пленка, а вглубь они простираются не очень глубоко.
Болезни присуща сильная постоянная жажда, которая не утоляется даже после того, как выпито достаточное количество воды.
Ранки часто подвергаются вторичному инфицированию, после чего развивается опасное осложнение, вследствие которого иногда начинается процесс отмирания покровных тканей пениса.
Мягкий шанкр
Одно из заболеваний, вызывающих развитие язвенных поражений на члене — мягкий шанкр или шанкроид.
Первые язвы появляются через 5-9 дней после заражения. Сначала происходит покраснение кожи, внутри которой развивается узелок. За несколько суток этот узелок превращается в папулу, наполненную гноем. После вскрытия этой папулы остается язва с гнойным налетом и включениями крови на дне. После дозревания первого шанкроида рядом образовываются новые, которые сливаются со старым.
Мягкий шанкр размещается на:
- венечной борозде;
- крайней плоти;
- уздечке.
Шанкроид внешне напоминает твердый шанкр, образующийся при сифилисе, но если сифилитический абсолютно безболезненный, то мягкий шанкр вызывает сильную боль при ощупывании.
Если рана не была инфицирована вторичной инфекцией, то шанкроид полностью заживает за пару месяцев.
Диагностика
После обнаружения на члене язвы мужчина должен обратиться за помощью к урологу, андрологу, дерматологу или венерологу.

Специалист должен выслушать жалобы пациента и квалифицированно провести опрос, в ходе которого выяснит такие моменты:
- когда были замечены первые симптомы;
- как протекало развитие ран;
- когда у пациента был последний половой контакт без использования презерватива;
- переносил ли мужчина ранее любое венерическое заболевание (так как имеющиеся повреждения могут быть проявлением хронической формы недолеченной болезни).
Потом врач должен провести осмотр для того, чтобы определить место размещения, глубину и интенсивность, размер, форму, цвет и состояние поражений. Поскольку при большинстве патологий язвы на члене являются вторичными проявлениями, при которых первичные формы уже отсутствуют, то сделать вывод только на основе увиденного врачу сложно. По этой причине большое значение имеет лабораторно-клиническое обследование:
- общеклинические анализы крови и мочи;
- серологические анализы для выявления антител к предполагаемым возбудителям;
- анализы соскобов с очагов поражения;
- бактериологический посев;
- гистологические и цитологические исследования образцов;
- мазки из мочеиспускательного канала.
Иногда в ходе постановки диагноза нужны консультации иммунолога или онколога.
Раннее обращение к специалисту позволяет максимально сократить курс лечения, снизить стоимость терапии и добиться полного выздоровления пациента.
Лечение
Терапия зависит от конкретного заболевания и масштабов поражения. Комплекс подбирает лечащий врач.
Все меры подразделяются на такие категории:
- Оперативные методы. Без них не обойтись в том случае, если проблема нуждается в срочном решении и грозит более тяжелыми последствиями. Нередко приходится использовать оперативные методы при гангренозном баланите, позднем сифилисе или гонорее. Но хирургический путь выбирают в том случае, если надежды на консервативное лечение очень малы.
- Местная обработка. Часто требуется очищение и обработка язв при помощи значительных по размеру или покрытых толстыми струпьями ран, которые перекрывают выход серозного или гнойного содержимого наружу.
- Медикаментозные методы. Как правило, направлены на подавление заболевания, вызвавшего появление ран на пенисе. Часто назначают антибиотические препараты, к которым чувствителен возбудитель. Кроме того, могут применяться обезболивающие и антигистаминные препараты для снижения дискомфортных ощущений.
При любом диагнозе пациент должен воздерживаться от половых контактов на время лечения, не носить тесное белье из ненатуральных материалов и ежедневно тщательно проводить гигиенические процедуры. В таком случае лечение даст быстрые результаты и обеспечит избавление от язв на члене.
Кожные заболевания полового члена нераковой и неинфекционной этиологии

Член EAU (Европейская Ассоциация Урологов). Стаж работы +17 лет. Принимает в Университетской клинике. Цена приема — 1700 руб.
- Запись опубликована: 12.06.2020
- Время чтения: 1 mins read
Кожные заболевания мужских половых органов можно разделить по этиологии на три группы: онкологические (онкологические), инфекционные и воспалительные. В статье описаны наиболее часто наблюдаемые воспалительные дерматозы, которые могут локализоваться на коже полового члена. Это псориаз, красный плоский лишай, склероз лишайник, хронический лишайник, экзема – например, контактная аллергия, атопия, себорея, от раздражения, плазменный зоонит, постоянная эритема.
Считается, что основную роль в патогенезе этих заболеваний играют Т-клетки, но механизм их активации до конца не изучен.
Псориаз обыкновенный (psoriasis vulgaris)
Псориаз – наиболее распространенное воспалительное заболевание, поражающее половые органы. Болезнь встречается у 1-3% населения. Наследуется доминантно с переменным проникновением. Патология характеризуется хроническим рецидивирующим течением с периодами обострения и ремиссии. В редких случаях кожа полового члена является единственным местом заболевания.
Клиническая картина псориаза полового члена:
- Отек в виде ярких, хорошо разграниченных, слегка приподнятых папул и псориатических бляшек с деликатным отслоением на поверхности (меньше, чем в других частях тела). Изменения могут появиться после травмы (симптом Кбнера). Это может сопровождаться зудом.
- Поражения на коже полового члена могут сопровождаться яркими красными бляшками без характерного отслоения, расположенными в паху и в межжелудочковой щели, называемыми «инвертированным псориазом». Подобные изменения могут быть обнаружены под мышками и в других местах.
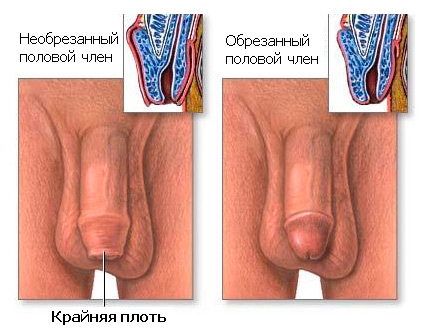
У необрезанных мужчин под крайней плотью и в проксимальной части головки можно найти хорошо отграниченные, отслаивающиеся бляшки, в то время как у обрезанных мужчин чаще обнаруживаются красные отшелушивающие бляшки на головке и в канавке.
Иногда псориатические поражения могут инфицироваться грибком.
Единственный надлежащий диагностический тест, подтверждающий диагноз – биопсия, которая часто не является необходимой из-за наличия типичных патогномоничных псориатических бляшек на других частях тела.
Лечение псориаза полового члена:
- Средние или сильные препараты кортикостероидов, например, триамцинолона ацетонид 0,1% или бетаметазона дипропионат 0,1% мазь. Используются для прерывистого лечения, например, 4 дня применения препарата и 3 дня без применения.
- Производные витамина D3 (кальцитриол) 2 раза в день.
- В случае грибковой суперинфекции используются местные противогрибковые средства, например кетоконазол.
В случае резистентности к лечению, следует рассмотреть диагноз плоскоклеточного рака (SCC).
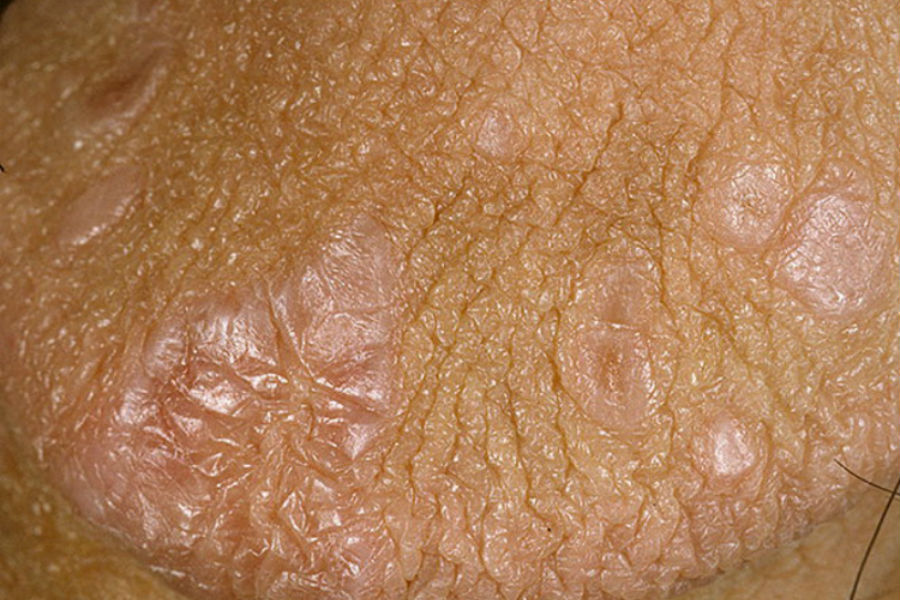
Красный плоский лишай полового члена
Красный плоский лишай – это хроническое неинфекционное воспалительное заболевание кожи и слизистых оболочек, характеризующееся значительным зудом.
Основное поражение исчезает в течение года у 68% пациентов, но повторяется у половины пациентов. У 25% пациентов поражается область половых органов – чаще всего основание полового члена, который может быть вовлечен в общую начальную стадию заболевания или быть его единственным местоположением.
Красный плоский лишай
Существует несколько форм плоского лишая, в том числе эрозивная форма, которая также может поражать кожу и слизистые оболочки половых органов.
Клиническая картина красного плоского лишая полового члена:
- Появление небольших, многообразных, плоских комочков фиолетового цвета с гладкой поверхностью с тенденцией к размягчению. Изменения могут распространяться периферически и исчезать в центральной области. Эти типичные папулы могут быть расположены на мошоночном шве, в то время как высыпания стригущего лишая часто наблюдаются на головке.
- Патогномоничный симптом – наличие так называемых Ретикул Уикхема – тонких белых линий, которые представляют собой локальные утолщения зернистого слоя эпидермиса. Чтобы сделать видимой сетку Уикхема, достаточно смазать поражения небольшим количеством масла.
- Характерный симптом заболевания – сильный зуд, который может сопровождаться жжением.
- Как и при псориазе, наблюдается положительный симптом Кебнера. Поствоспалительная гиперпигментация является часто наблюдаемым симптомом после разрешения поражений.
Диагностика заболевания облегчается при наличии высыпаний в типичных местах – на запястьях, лодыжках и слизистой оболочке полости рта (белые, древовидные участки). Диагноз подтверждается только гистопатологическим исследованием.
Лечение красного плоского лишая полового члена:
- Средние или сильнодействующие препараты кортикостероидов, например, триамцинолона ацетонид 0,1% (местно).
- В случае тяжелого гиперкератоза могут быть использованы стероидные препараты при окклюзии.
Лишайниковая склеродермия
Это редкое хроническое заболевание кожи и слизистых оболочек неизвестной этиологии. В гениталиях это происходит в 10 раз чаще у женщин, чем у мужчин. Склеродермия чаще всего встречается у необрезанных мужчин среднего возраста. Поражения чаще всего появляются на головке полового члена, часто распространяются на внутреннюю часть крайней плоти.

Лишайниковая склеродермия
- Первичные высыпания представляют собой белые, многообразные, плоские папулы, которые в конечном итоге превращаются в кремовые, атрофические и склеротические бляшки.
- Часто наблюдаются трещины, геморрагические волдыри, эрозии и язвы.
- Заболевание может протекать бессимптомно, но часто проявляется как зуд, жжение, кровотечение, сужение потока мочи и дискомфорт при мочеиспускании.
Характерен прогрессирующий процесс склеродермии, приводящий к белым атрофическим поражениям головки или крайней плоти. Часто наблюдается вторичный фимоз, требующий обрезания. В течение болезни могут возникнуть боль, сужение наружного отверстия мочеиспускательного канала и задержка мочи.
Диагноз устанавливается на основании гистопатологического исследования. Следует помнить, что лишайниковая склеродермия полового члена может перерасти в раковые изменения, поэтому необходимо длительное наблюдение за пациентом.
- Препараты кортикостероидов сильного действия (например, 0,05% клобетазола пропионата).
- Обрезание (часто необходимо).
- В тяжелых случаях иммуносупрессивная терапия – циклоспорин 5 мг / кг в течение 2 мес.
Экзема полового члена
- Атопический дерматит . Хронический зудящий дерматоз обычно начинается в детстве, и длится с периодами ремиссии и обострения. Иногда появляется в пожилом возрасте (поздний атопический дерматит). Хотя AD является наиболее распространенной формой эндогенной экземы, половых поражений, как правило, нет, но есть вторичные изменения в виде выделений, вызванные зудом. Наиболее важными диагностические критерии: зуд, типичная морфология и расположение поражений и атопический анамнез. У большинства пациентов повышен уровень сывороточного IgE.
- Контактный дерматит (контактная аллергическая экзема). Клинические симптомы: ограниченные отеки, эритема и шелушение. Есть много факторов, которые вызывают аллергическую контактную экзему в этом месте, например, лекарства, презервативы. Диагноз может быть поставлен на основе эпидермальных тестов.
- Экзема от раздражения (ортогенная контактная экзема) . Причинными факторами являются, например, чрезмерно частые ванны с использованием раздражающих моющих средств, механические факторы, косметика, консерванты, антисептики. Клиническая картина: эритема, иногда сочится, струпья. При длительном или периодическом воздействии возбудителя наблюдаются лихенизация и гиперкератоз. В анамнезе атопические изменения представляют повышенный риск развития экземы от раздражения мошонки, которое проявляется эритемой и лихенификацией.
- Снятие раздражителей.
- Актуальные препараты со средним потенциалом кортикостероидов (например, триамцинолона ацетонид 0,1%) в течение нескольких дней.
- В тяжелых случаях – непродолжительное лечение системными стероидами.
- В случае слизистых поражений – стероидные препараты с добавлением цинка.
- В случае зуда – антигистаминные препараты.
- Астеотическая экзема. Причина экземы – обезвоживание кожи. Поражения чаще всего встречаются у пожилых людей, в хорошо изолированной и невлажной среде. Клиническая картина: персистирующий зуд, усиливающий расчесы, приводящий к вторичной лизизации (импетигинизации).
- Хронический лишай. Это заболевание очень распространено в области половых органов. У мужчин чаще поражается кожа мошонки, чем половой член. Клиническая картина: заболевание часто возникает в виде ограниченного нейродермита и экзематозных поражений, возникающих в результате царапин. Часто наблюдается сосуществование половых расстройств.
- Ограничение расчесов.
- Актуальные кортикостероиды.
- Себорейный дерматит(себорейная экзема). Хроническая рецидивирующая воспалительная болезнь. Большое этиологическое значение имеют липофильная грибковая инфекция Pityrosporum ovale, а также генетические факторы и факторы окружающей среды. Клиническая картина: красные чешуйчатые пятна на головке полового члена.
Лечение: актуальные: противогрибковые препараты, например, кетоконазол.
Воспаление полового члена – баланит
Легкое хроническое воспаление половой железы неизвестной этиологии, распространенное у необрезанных мужчин среднего возраста. В этиопатогенезе заболевания учитывается воздействие влаги и растирание кожи полового члена. Более 50% пациентов имеют инфильтрацию из плазматических клеток.

Баланит
Клиническая картина: одиночное красно-коричневое пятно с влажной поверхностью, расположенное на головке полового члена или крайней плоти. Характерный образ кайенского перца – с крошечными красными точками. Важно отличить от эритроплазии (плоскоклеточный рак in situ). Возможно, необходима биопсия.
- Обрезание.
- В случае менее серьезных локальных изменений, препараты кортикостероидов со средней активностью, например, 0,1% триамцинолона ацетонида.
- Устойчивые поражения можно лечить с помощью лазера CO2.
Стойкая эритема (фиксированная лекарственная сыпь)
Относится к лекарственным реакциям.

Стойкая эритема
- Внезапное появление единичных или множественных, хорошо отграниченных, круглых эритематозных бляшек и отека на коже ствола полового члена и головки.
- Рецидив поражений в одном и том же месте характерен при использовании конкретного препарата (чаще всего из группы барбитуратов, салицилатов, тетрациклинов).
- Изменения кожи могут сопровождаться болями, зудом. Иногда они превращаются в буллезные поражения.
- Повторные рецидивы могут оставлять поствоспалительное изменение цвета.
Важно отличать патологию от генитального герпеса. Диагностическое обследование требует гистопатологического исследования. Заболевание трудно распознать из-за сходства с экземой Зуна и воспалением.
Лечение: Запрещение использования препарата, вызывающего изменения.
Альбинизм (витилиго)

Витилиго
Встречается у 2% населения. Характеризуется потерей функции меланоцитов (гипотеза об аутоиммунной этиологии).
Клиническая картина: обесцвеченные областей кожи, включая половые органы. Атрофии кожи и других симптомов не наблюдается.
Лечение: часто не очень эффективно. В последнее время большие надежды возлагаются на местное применение такролимуса 0,1%.
Папулы полового члена (перламутровые папулы)

Перламутровые папулы
Жемчужные папулы представляют собой очень распространенный дерматоз – мягкий физиологический феномен.
Клиническая картина: скопления мелких жемчужно-белых папул на проксимальной части головки и в желобке, иногда имитирующие бородавки. Патология не требует лечения.
Мягкий шанкр
Мягкий шанкр (шанкроид) — половая инфекция с острым течением. При этой болезни на коже и слизистых оболочках половых органов появляются язвы. Этим мягкий шанкр похож на сифилитический, но по другим признакам есть существенные различия. Подробно о шанкроиде, его особенностях, о том, как его диагностируют и лечат — в нашем материале.
Что такое мягкий шанкр?
Мягкий шанкр или шанкроид — болезнь, которая почти всегда передаётся половым путём. На половых органах и других участках тела образуются многочисленные язвы, воспаляются регионарные лимфатические узлы. Возбудитель шанкроида — стрептобацилла Петерсена — Дюкрея. Эти бактерии имеют палочкообразную форму, быстро формируют колонии, до нескольких часов остаются жизнеспособными в слизистых и гнойных выделениях, в крови.
Заболевание наиболее распространено в регионах с жарким климатом, но также встречается на территории Европы и России.
Мягкий шанкр отличается от сифилитического. Язвы при шанкроиде болезненные, а при сифилисе обычно болезненности нет. Края мягких шанкров — неуплотнённые (за что болезнь и получила свое название — мягкий шанкр), язвы образуют гнойный выпот. У сифилитических шанкров края твёрдые, а выделения отсутствуют.
Пути передачи
Чаще всего заражение происходит при половых контактах, когда выделения, содержащие стрептобациллы, попадают на кожу или слизистые. Заразиться можно во время вагинального, орального или анального секса. Использование презерватива уменьшает риск заражения, но не исключает его полностью. Если на коже или слизистой есть микротравмы, вероятность заражения намного возрастает.

Фото: yanalya / freepik.com
Хоть это и маловероятно, но заразиться шанкроидом можно и контактно-бытовым путём — при использовании общего белья, полотенец, предметов гигиены, при тактильных контактах. Заражение может быть вторичным, если больной переносит возбудителей болезни на здоровые участки после того, как трогал поражённые области. Дети могут заражаться в случае контакта с больными, бытовым путём, но вероятность этого мала. При беременности шанкроид опасен преждевременными или осложнёнными родами.
Риск заражения увеличивается под влиянием следующих факторов:
- случайные половые связи;
- отказ от использования презервативов;
- воспаления или травмы кожи;
- наличие других венерических болезней.
При заражении стрептобациллы проникают в подкожный или подслизистый слой. Они быстро формируют микроколонии. Иммунный ответ оказывается неэффективным: лимфоциты и макрофаги окружают стрептобациллы, но не могут уничтожить их. На поражённом участке сначала начинается воспаление, потом образуется гранулематозный инфильтрат (в тканях скапливается жидкость, которая содержит частицы крови, лимфы, патогенов) и формируется пустула. Позже она превращается в язву.
Рисунок 1. Возбудитель шанкроида — стрептобацилла Петерсена — Дюкрея. Источник: cdn.std.uw.edu
Для женщин и мужчин опасность заразиться при контактах с носителями инфекции одинакова, но у женщин болезнь встречается реже. У мужчин, с обрезанием, риск заболеть ниже, так как крайняя плоть отсутствует, и возбудитель не задерживается под ней.
Симптомы
Сразу после заражения начинается инкубационный период, в течение которого симптомы отсутствуют. У мужчин он может продолжаться до 9 суток, у женщин — до 3 недель. Если на поражённом участке есть травмы, болезнь прогрессирует быстрее, и инкубационный период короче. Когда он заканчивается, образуется мягкий шанкр:
- на поражённом участке кожа или поверхность слизистой становится розовой, отекает;
- внутри покраснения формируется уплотнение, узелок;
- узелок за несколько суток превращается в пустулу, заполненную гноем;
- когда пустула вскрывается, на её месте остаётся язва.
Формирование мягкого шанкра длится от двух до четырёх недель. Размер язвы — до двух сантиметров. Она имеет неровные, приподнятые края, внутри язвы виден гнойный налёт. При его попадании на кожу рядом с язвой начинается образование новых, более мелких шанкров. Мелкие и крупные язвы формируют группы или сливаются.
Язвы чаще всего образуются в области половых органов. У мужчин они могут формироваться на коже мошонки, слизистой крайней плоти, на уздечке полового члена. У женщин язвы образуются на стенках влагалища и шейке матки, на половых губах, слизистой клитора. При заражении шанкроидом после анального секса возможно появление язв в области заднего прохода. При вторичном заражении или заражении после орального секса может поражаться внутренняя поверхность щёк, губ. Также мягкий шанкр может появляться на эпителии уретры, коже лобка, ладоней, внутренней поверхности бёдер.
Рисунок 2. Локализация и вид язв. Источник: СС0 Public Domain
При ощупывании язвы могут выделять немного сукровицы, содержащей гной. Они очень болезненны — ещё одно отличие шанкроида от сифилитического шанкра. Боли могут возникать при мочеиспускании, дефекации, сексе. В области паха может появляться отёчность. Ближайшие к месту поражения лимфоузлы увеличиваются, воспаляются.
Важно! Шанкроид может протекать в скрытой форме, при которой у заболевания не будет никаких клинических проявлений. Чаще скрытыми носителями инфекции являются женщины. Скрытые носители заразны так же, как и те, у кого симптомы проявляются.
Есть несколько видов шанкроида по типу течения, клинической картине и локализации:
- воронкообразный — язва выглядит как конусовидное углубление в тканях, уходит до подкожного слоя, локализуется на половых губах или шейке полового члена;
- возвышающийся — внутри язвы образуется большое количество гранулята, из-за чего она приподнимается над окружающей её кожей;
- серпигинозный — язва рубцуется в центре и неравномерно разрастается по краям, может находиться в области внутренней поверхности бедра, лобка, анального отверстия. Такой мягкий шанкр может оставаться в активной стадии до полугода;
- гангренозный — сложная форма, при которой вокруг первичной язвы происходит некротизация тканей из-за присоединения сопутствующей инфекции. Сопровождается повышением температуры, лихорадкой. Гангренозный мягкий шанкр опасен значительным разрушением тканей и требует немедленного лечения;
- импетигинозный — основная язва при такой форме окружена мелкими «пузырьками», высыхающими со временем. На их месте образуются корочки, оставляющие глубокие раны. Такие пузырьки и раны могут распространяться на большую площадь;
- дифтероидный — озникает при присоединении псевдодифтерийной инфекции. Язва формируется долго, её дно покрывается тёмно-зелёным или грязно-жёлтым налётом.
К атипичным формам мягкого шанкра относят:
- смешанную: развивается, если происходит одновременное заражение сифилисом и шанкроидом. При этом твёрдые шанкры начинают формироваться на 1-2 недели позже мягких шанкров (из-за разницы в инкубационном периоде);
- фолликулярную: развивается, если возбудитель попадает в волосяные фолликулы или сальные протоки кожи. При такой форме образуется большое количество пустул, которые вскрываются после созревания. На их месте остаются глубокие ранки;
- прогрессирующую, при которой мягкий шанкр быстро разрастается сразу во всех направлениях так, что поражённая область постоянно увеличивается. Требует срочного лечения.
Стадии развития болезни
Выделяют пять стадий болезни.
- Инкубационный период. Его средняя продолжительность у мужчин до полутора недель, у женщин до трёх недель. Он проходит быстрее при ослабленном иммунитете, при наличии травм, повреждений слизистых или кожных покровов в месте проникновения возбудителя.
- Формирование эритематозного пятна. Это — локальное покраснение и отёк кожи или слизистой оболочки. Через сутки на его месте образуется папула — небольшой плотный узелок.
- Образование пустулы. Формируется на месте папулы в результате образования внутри неё полости и её заполнения гноем. В течение 3 суток пустула вскрывается, образуется язва.
- Язвенная стадия. Продолжается до 3-4 недель. На коже сохраняется болезненная, плохо заживающая язва.
- Заживление и рубцевание. Начинается спустя 4 недели после появления первых симптомов, может продолжаться до нескольких недель. На коже остаётся плоский рубец.
Диагностика
При появлении симптомов шанкроида нужно обращаться к врачу как можно быстрее. Признаки заболевания — появление язв на коже и слизистых гениталий после незащищённого секса, увеличение ближайших к поражённой области лимфатических узлов. Диагностику и лечение проводит венеролог или дерматовенеролог. Врач опрашивает пациента, осматривает поражённые области. В некоторых случаях осмотра достаточно для постановки диагноза, но иногда нужно дополнительное обследование. Врач может назначить:
- бактериоскопическое исследование соскоба с границы язвы;
- бактериологический посев;
- ПЦР-диагностику.
Дополнительно может выполняться биопсия тканей для последующего исследования. Для дифференциации с сифилисом назначают серологический анализ, для дифференциации с половым герпесом выполняют посев на вирус простого герпеса. При подозрении на шанкроид рекомендована сдача анализов на сифилис, генитальный герпес и ВИЧ.
При постановке диагноза шанкроид отличают от первичного сифилиса, генитального герпеса, кожного туберкулёза и ряда других заболеваний.
Лечение мягкого шанкра
Для лечения мягкого шанкра применяют несколько методов: медикаментозную терапию, хирургию, местные препараты, иммунотерапию. В период лечения необходимо полностью отказаться от половых контактов, чаще менять постельное и нательное бельё, исключить употребление алкоголя (несовместим с назначаемыми препаратами). Желательна максимальная изоляция, отсутствие контактов с другими людьми, чтобы снизить риск распространения инфекции. По этой причине пациентам с шанкроидом рекомендована госпитализация в венерологический стационар.Локализация и тяжесть заболевания определяют выбор методов лечения.
Медикаментозная терапия
При лечении шанкроида назначают антибактериальную терапию. Препараты подбирает лечащий врач. Обычно применяют антибиотики широкого спектра действия, которые эффективны против стрептобацилл, а также бледной трепонемы (вызывающей сифилис). Это нужно потому, что у больных шанкроидом пациентов часто есть и сифилис тоже.
Важно! Применять антибиотики можно только по назначению врача, с соблюдением установленной дозировки и длительности курса лечения. Препараты антибактериальной терапии несовместимы с алкоголем, поэтому на период лечения необходимо исключить употребление спиртного.
При лечении шанкроида у беременных женщин назначают антибактериальные препараты, не вызывающие нарушений развития плода и не провоцирующие осложнений беременности.
Антибактериальную терапию назначают во всех случаях заражения шанкроидом для борьбы с возбудителем заболевания.
Фото: freepik.com
Хирургическое лечение
Применяют при образовании глубоких язв. Хирургическое вмешательство проводится в следующих случаях:
- при фагеденическом или гангренозном шанкроиде для вычищения воронок язв и удаления некрозов;
- при лимфадените для удаления гнойного содержимого из области воспаления лимфатических узлов;
- при фимозном, парафимозном отёке выполняют иссечение тканей для его разрешения.
При своевременном обращении к венерологу хирургическое лечение обычно не требуется.
Местное лечение
Применяют, чтобы уменьшить болезненность язв и ускорить их заживление. При использовании местных препаратов раны обеззараживают перекисью водорода, вымывая кровь и гной. После очистки рану высушивают салфеткой, обрабатывают антисептиком и делают аппликацию с мазью, содержащих антибиотики. Местные препараты для лечения мягкого шанкра должен назначать венеролог.
Даже завершив курс лечения, пациент должен продолжать наблюдаться у венеролога и периодически проходить обследование. Это важно, чтобы исключить рецидивы заболевания. Шанкроидом можно заразиться повторно, поэтому лечение должны пройти оба половых партнёра. Второй партнёр проходит обследование и профилактическую терапию даже в случае, если у него нет симптомов заражения. Обследование обязательно для всех, кто имел половые контакты с заболевшим человеком в течение двух недель до появления первых симптомов мягкого шанкра.
Что будет, если не лечить мягкий шанкр?
Без лечения шанкроид провоцирует целый ряд осложнений:
- лимфангит. Болезненное воспаление лимфатического сосуда. Вдоль воспалённого сосуда могут появляться шанкры Нисбета (уплотнения, из которых выделяется гной);
- лимфаденит. Воспаление лимфоузлов, кожа на участках над ними становится синевато-красной. При лимфадените появляется лихорадка, ухудшается общее самочувствие, держится высокая температура. Воспалённые лимфатические узлы могут вскрываться с образованием гнойных свищей;
- фимоз и парафимоз. Возникает у мужчин. Фимоз — отёк крайней плоти со скоплением гноя под ней. При парафимозе из-за отёка крайней плоти возникает сильное давление на головку пениса, её кровоснабжение нарушается. Без срочного лечения это может приводить к гангрене.
Шанкроид намного повышает риск заражения ВИЧ-инфекцией. При иммунном ответе на заражение стрептобациллой Петерсена — Дюкрея увеличивается количество CD4-клеток (лимфоцитов). Они содержатся в образующихся язвах. При заражении ВИЧ CD-4 клетки инфицируются первыми. Образующиеся при шанкроиде на коже и слизистых язвы становятся входными воротами для ВИЧ.
Шанкроид у беременных женщин может спровоцировать осложнения в течении беременности, преждевременные роды. Передача заболевания от матери к ребёнку возможна контактным путём.
Профилактика
Основные меры профилактики мягкого шанкра — это ограничение количества половых контактов и обязательное использование презервативов. Риск заражения снижается при соблюдении правил личной гигиены, при использовании только личных полотенец, нательного белья, банных принадлежностей. Также будет полезно поддерживать здоровый образ жизни и уровень иммунитета.
Заключение
Мягкий шанкр — опасная половая инфекция, которая требует своевременного лечения. Чтобы снизить риск заражения, важно не допускать случайные половые связи и обязательно пользоваться презервативами. Если заболевание уже появилось, нужно как можно быстрее обратиться к венерологу.
Баланопостит – симптомы и лечение
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
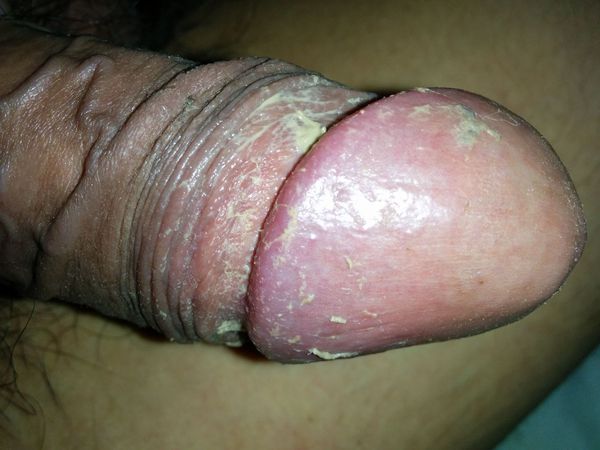
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
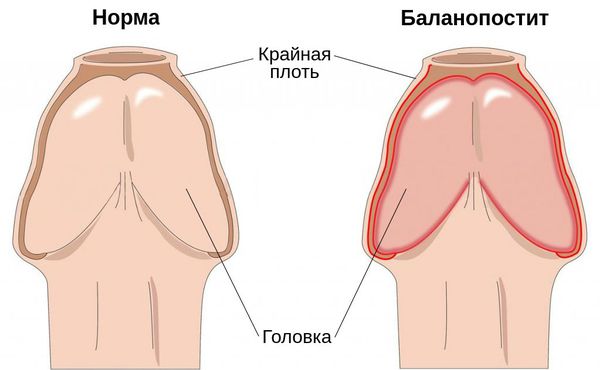
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
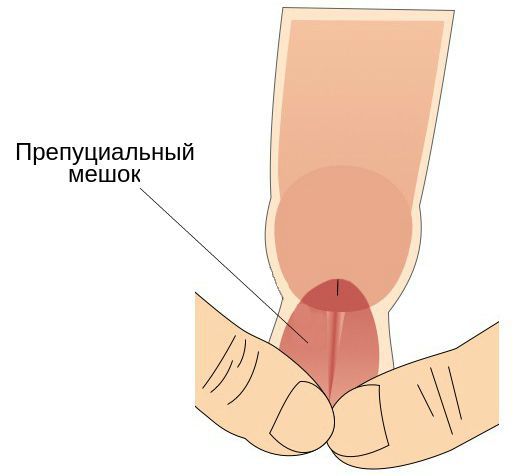
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
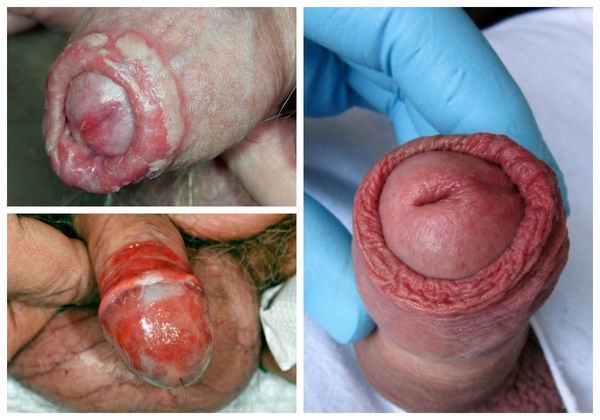
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
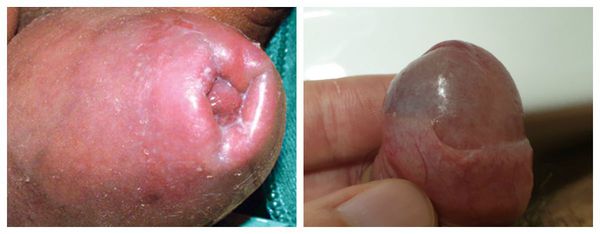
Парафимоз — кольцевидное ущемление головки суженной крайней плотью в процессе её раскрытия. При этом вправить обратно головку не удаётся [7] . Это состояние требует незамедлительного обращения к врачу, так как из-за сдавления сосудов головки может развиться некроз (гангрена) головки полового члена.
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
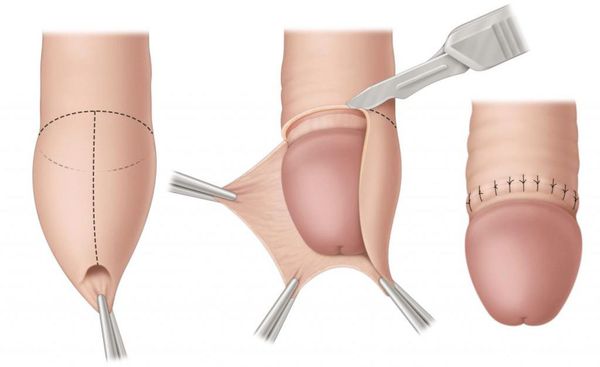
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая “болезнь грязных рук” возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.