Что такое бронхоспазм?
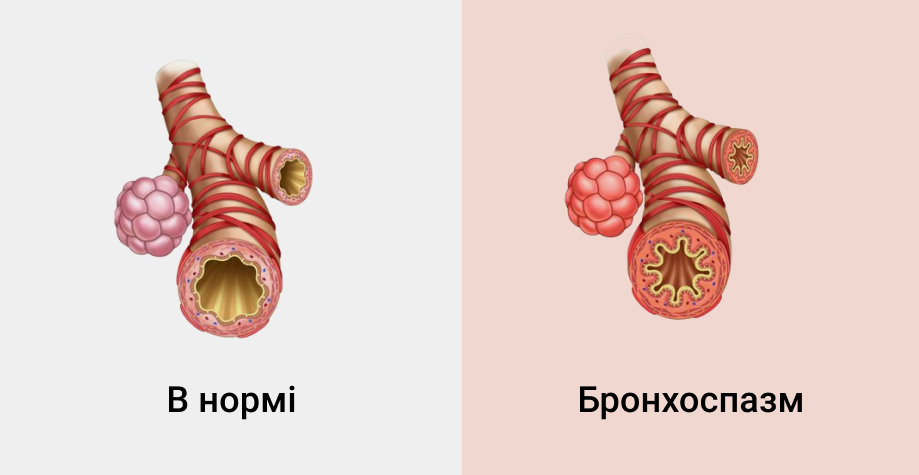
Бронхиальный спазм (бронхоспазм) — это неконтролируемое сокращение гладких мышц бронхов, которое угрожает жизни человека. Во время спазма происходит сужение просвета мелких бронхов и бронхиол, из-за которого затруднен приток кислорода и выведение углекислого газа из организма. Человек испытывает сложности при дыхании. Ему приходится прилагать значительнее усилия, чтобы вдохнуть. А при выдохе можно услышать характерные шумы.
Если приступ продолжается довольно долго, то ткани органов начинают испытывать серьезное кислородное голодание. Это опасное состояние. Пациенту необходимо оказать незамедлительную врачебную помощь, чтобы нормализовать дыхание. Стоит понимать, что спазм бронхов не является отдельной нозологической единицей. Это признак, который указывает на наличие других патологий.
Формы и виды бронхоспазма
Бронхиальный спазм может быть в двух формах. Первый — когда с помощью медпрепаратов можно восстановить дыхание, и с необратимой закупоркой дыхательных путей. Примером второго случая может служить хронический бронхит.
Также различают два вида спазмов бронхов:
- парциальный — когда в легких сохранены участки, нормально выполняющие свои функции;
- тотальный — когда спазм распространен на всю мускулатуру бронхов.
Термин «локальный» применяют к спазму бронхов, спровоцированному инородным телом или новообразованием. В этом случае процесс затрагивает небольшой участок легких.
Патологическое состояние принято разделять на два типа: скрытый и парадоксальный бронхоспазм. Бронхиальный спазм скрытой формы обычно развивается на фоне заболеваний дыхательных путей. Спазм бронхов парадоксального вида развивается внезапно и, как правило, в результате аллергической реакции организма. Выделяют также аллергический бронхоспазм, который бывает атопическим или инфекционно-аллергическим.
Причины и риски возникновения бронхоспазма
Что такое бронхоспазм? Это острое состояние, которое характеризуется нетипичным (рефлекторным) сжиманием гладкомышечных волокон. Наступает как отклик на тот или иной раздражитель. На проявление реакции влияют такие факторы:
- пищевое отравление;
- анафилактический шок;
- истерические состояния, психические расстройства, бронхоспазм на нервной почве;
- аллергический ответ на табак, пыль, химические вещества, смог;
- раздражение простагландиновых рецепторов;
- попадание в бронхи инородного тела, опухоль;
- побочные действия некоторых лекарств;
- муковисцидоз;
- обострение заболеваний легких, обструктивный бронхит, ХОБЛ и бронхиальная астма;
- обострения заболеваний хронического течения у представителей вредных профессий и курящих;
- стрессовые ситуации, физическое напряжение.
Причиной спазма может стать ларингит, ринит, аденоиды и другие заболевания органов дыхания. Иногда синдром бронхоспазма вызван резким запахом, неблагоприятной погодой (холодовый) или сильной эмоцией, интенсивным смехом. Приступ может развиться как осложнение при хирургических вмешательствах. У пациентов с сердечно-сосудистыми заболеваниями нередки случаи спазмов, вызванных застоем кровообращения в легочном круге, когда сдавливаются чувствительные окончания нервных клеток в стенках бронхов.
Приступ могут спровоцировать воспаление и отек, вызванные попаданием частичек пищи при рвоте. Кроме того, спазм бронхов может быть ожидаемым ответом на метахолиновый тест, который проводят для диагностики бронхиальной астмы в экспертных случаях.
К факторам, повышающим риск, относят:
- наследственность;
- склонность к аллергиям;
- частые респираторные заболевания в детстве;
- неблагоприятная экологическая обстановка;
- ОРВИ;
- прием некоторых лекарств;
- курение, в том числе пассивное;
- чрезмерные физнагрузки;
- неблагоприятное течение беременности, повлиявшее на внутриутробное развитие плода;
- индивидуальные особенности дыхательных путей.
Бронхиальный спазм чаще всего появляется на фоне бронхиальной астмы. Спровоцировать приступ может также травма (термоожог дыхательных путей) или непосредственное раздражение блуждающего нерва.
Бронхоспазм: возникновение, течение, исход
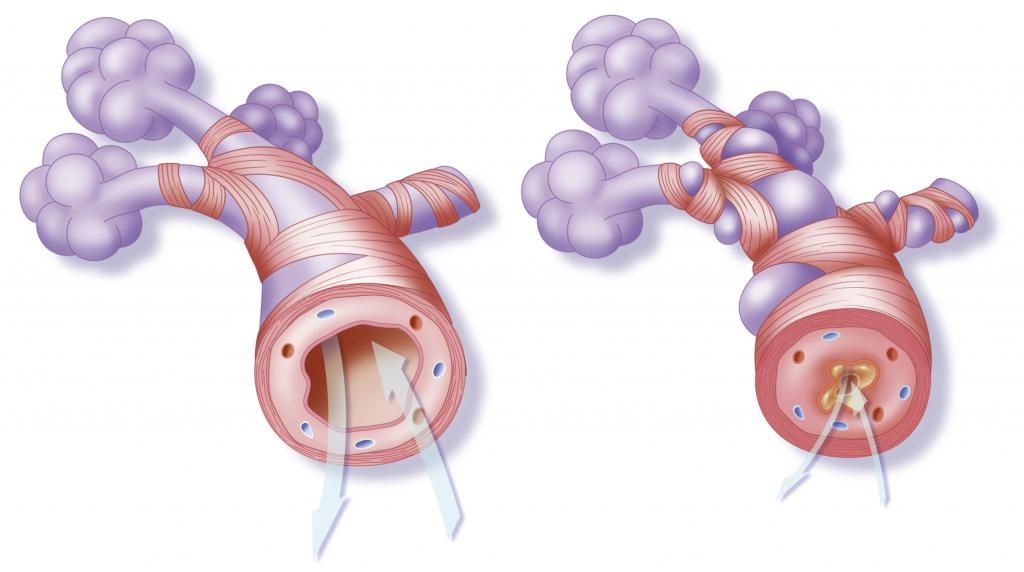
Негативное влияние раздражителя провоцирует сокращение мускулатуры бронхов. Во время бронхоспазма мышцы долгое время не расслабляются, что вызывает усиленный приток крови. В ходе этого слизистая отекает и сужается просвет бронхов. Это влечет за собой развитие дыхательной недостаточности.
В постоянном внимании со стороны родственников и близких нуждаются люди, предрасположенные к бронхоспазмам. Особенно это касается пожилых и детей. Приступы также представляют большую опасность для тех, кто:
- ранее перенес инсульт или инфаркт;
- страдает сердечно–сосудистыми заболеваниями;
- уже знаком с бронхоспазмами или имеет в анамнезе астматический статус.
Бронхиальный спазм может продолжаться от считанных минут до несколько дней.
Люди часто испытывают панику, которая усугубляет ситуацию. Особенно, если бронхоспазм возникает ночью.
Клинические проявления, симптомы, признаки бронхоспазма
Спазм бронхов несложно опознать по наличию основных симптомов:
- одышка и затрудненное дыхание с удлиненным выдохом, сопровождающимся шумами;
- приступы сухого или малопродуктивного кашля (с небольшим количеством вязкой мокроты);
- тахикардия, ощущения тяжести в груди;
- ощущение нехватки воздуха;
- бледность кожных покровов, усиление потоотделения;
- напряженная вынужденная поза.
Предвестниками надвигающегося приступа являются тяжесть в груди и трудности при попытке выдохнуть. О приближении патологического состояния может предупредить покраснение глаз, интенсивный кашель и чихание с активным выделением слизи из носа, цефалгия, общая слабость, иногда участившиеся позывы в туалет и беспричинное беспокойство, бессонница.
Признаками надвигающегося приступа можно также считать:
- человек вдыхает много, а выдыхает только малую часть воздуха;
- боль в груди, ощущения сдавленности за несколько минут до бронхоспазма;
- частое применение ингаляторов или прописанных лекарств без особого облегчения;
- усиление одышки, перерастающей в удушье.
Далее на шее расширяются вены, возникает чувство нехватки воздуха. Человек быстро делает вдох, а потом следует медленный и мучительный выдох, при котором можно услышать свистящий звук.
Слизь в бронхах затрудняет дыхание, перекрывает просветы, провоцирует кашель и вызывает сухие и влажные хрипы в легких. При вдохе становятся заметным сплющивание крыльев носа, сердцебиение учащается. Наблюдается бледность, цианоз слизистых оболочек, посинение носогубного треугольника и кожи вокруг глаз. Грудная клетка расширяется. Человек старается принять позу, которая облегчает процесс дыхания. Как правило, это наклоненное вперед туловище в положении сидя, с упором на руки. Плечи приподнимаются, а голова втянута.
Нередки случаи приступов частого кашля без характерного свиста и бронхоспазма без кашля.
Бронхоспазм при беременности
Предрасположенность к бронхиальному спазму может сказываться на течении беременности или на развитии плода. Главный риск связан с плохим контролем патологии: при возникновении удушья у матери, от гипоксии страдает и будущий ребенок. Это может стать причиной нарушения развития плода.
Беременной нужно избегать провоцирующих факторов. Женщина должна находиться под тщательным наблюдением и посещать врача для оценки дыхательной функции (метод пикфлоуметрии). Это позволит заранее выявить признаки надвигающегося обострения и вовремя принять меры.
Особенности и причины бронхоспазма у детей
Очень часто спазм бронхов возникает у детей до семи лет, страдающих острым бронхитом. Нередко причиной патологии становится инородное тело. У маленьких детей повышенная реактивность легких может быть как врожденной особенностью, так и сформированной в процессе болезней. Распознать и вовремя снять бронхоспазм у ребенка бывает нелегко, так как вначале симптоматика размыта. Но в процессе развития состояния, признаки бронхоспазма становятся более выражены.
Последствия более тяжелые, состояние может быстро перейти в тотальное, привести к потере сознания.
Латентный (скрытый) бронхоспазм у малышей проявляется вялостью, бессонницей. Носогубный треугольник приобретает синюшный оттенок, появляется поверхностное свистящее дыхание, кашель и одышка.
Бронхоспазм у грудничка чаще всего вызывают пищевые и лекарственные аллергены. У малышей старше двух лет — бытовые и грибковые, а у детей 3–4 лет проявляются аллергические реакции, бронхиты.
Симптомы бронхоспазма связаны с суточными биоритмами. Они усиливаются в ночные и утренние часы, так как активность участвующих в дыхании мышц у детей во сне существенно снижается.
Возможные осложнения при бронхиальном спазме
Продолжительный бронхиальный спазм приводит к интоксикации тканей организма углекислым газом. Нарушение функций дыхания вызывают серьезные осложнения:
- кислородная недостаточность;
- расширение легких;
- острая остановка легких, прекращение сердечной деятельности и кровообращения;
- застой крови в системах нижней и верхней вен.
Самым худшим развитием заболевания считают переход парциального типа патологии в тотальный. Особенно для астматиков. В тяжелых случаях, когда неотложная помощь при бронхоспазме отсутствует, наступает смерть.
Даже если удается снять бронхоспазм, он не проходит бесследно. В сердечно-сосудистой и дыхательной системе происходят грубые нарушения, которые могут спровоцировать эмфизему легких и «легочное сердце».
Своевременное врачебное вмешательство и грамотная первая помощь при бронхоспазме упростит течение заболевания и позволят избежать осложнений.

Первая помощь при бронхоспазме
Человека, столкнувшегося с бронхиальным спазмом, охватывает страх. Если приступ случается у ребенка или впервые у взрослого, который никогда не страдал астмой, нужно срочно вызвать врача. Главное, постараться унять панику, успокоить больного. Если причина психологическая, то этого может быть достаточно, чтобы снять бронхоспазм. Первая помощь включает несколько несложных действий, которые могут спасти человеку жизнь:
- снять или расстегнуть стесняющую одежду;
- дать щелочное питье;
- проветрить хорошо комнату или вывести больного на улицу;
- принять препарат для расширения бронхов, если такой был прописан ранее;
- прервать контакт, если спазм вызван аллергеном.
Категорически запрещено принимать медпрепараты от кашля, отеков, аллергии и другие лекарственные средства. К печальным последствиям могут также привести:
- ароматерапия, растирания душистыми бальзамами и кремами;
- лечение бронхоспазма средствами народной медицины;
- препараты, тормозящие отхаркивание;
- успокоительные лекарства;
- горчичники.
Если больной не первый раз переживает приступ бронхоспазма, и принятые в течение часа меры не принесли результата, нужно вызвать неотложную помощь.
Диагностика бронхоспазма
Чтобы выявить причины, вызвавшие опасное состояние, необходима тщательная диагностика бронхоспазма, которая включает:
- осмотр пациента;
- сбор анамнеза;
- аппаратные исследования.
При обследовании больного выявляется наличие отечности, артериальной гипертензии, полноценность вдоха и выдоха, прочих признаков бронхоспазма. Методом аускультации определяются патологические шумы при дыхании, признаки тахипноэ, учащение сердцебиения. Методом перкуссии можно определить изменения легочного звука.
Анамнез позволит точнее определить причины бронхоспазма. Для выявления обструкции легких применяется аппаратный метод — спирометрия. Степень сужения бронхов определяют с помощью пикфлоуметрии, а для получения информации о полноценности дыхательной и газообменной функции легких используют метод бодиплетизмографии. Пульсоксиметрия дает возможность точно определить насыщенность крови кислородом и степень кислородной недостаточности.
Для диагностики скрытого бронхиального спазма используют бронхомоторный тест, которым определяют обратимость обструкции дыхательных путей.
Иногда для визуализации клинической картины необходимы вспомогательные методы: рентген и КТ. Бронхоспазм у детей раннего возраста диагностируется рентгенографией, к интубированным пациентам применяют капнографию.
Симптомы бронхоспазма похожи на признаки некоторых других заболеваний. Поэтому точный диагноз может поставить только специалист в клинических условиях. Компетентные врачи клиники МЕДИКОМ обладают достаточными знаниями по каждому конкретному случаю, поэтому всегда готовы принять такого пациента и эффективно устранить это состояние.
Лечение бронхоспазма
Лечение патологии начинается после определения причины, его вызвавшей. Если это аллерген, то достаточно просто предотвратить дальнейшие контакты с ним. Наличие инородного тела предполагает извлечение раздражителя. Врачи назначают также комплексно действующие препараты от бронхоспазма, в результате действия которых происходит расширение мускулатуры бронхов, купируются воспаления, устраняются предпосылки возникновения самого бронхиального спазма. Чтобы снять симптомы и предотвратить последствия бронхоспазма, применяют такие препараты:
- бронхолитические средства, бронхорасширяющие препараты (адреномиметики, м-холиноблокаторы) — купируют приступ;
- гормональные ингаляторы — снимают спазмы;
- глюкокортикостероиды — снижают гиперреактивность бронхов.
Рекомендуется также частое теплое питье и прием отхаркивающих лекарств: муколитические препараты. Если спазм вызван вирусными заболеваниями, дополнительно прописывают противовирусные средства, а при патологиях инфекционной природы, например, грибок, бактерия, назначают антибиотики.
Если принятые меры не дают желаемого результата, дальнейшее лечение бронхоспазма проводится в стационаре.
Профилактические меры: советы и рекомендации
Профилактика бронхоспазма очень важна. Приступ проще предупредить, чем проводить купирование бронхоспазма. Людям, находящимся в группе риска, стоит прислушаться к советам врачей и по возможности устранить фактор, провоцирующий возникновение патологического состояния:
- обострение болезней (своевременно пролечивать);
- стрессы, бронхоспазм при физических нагрузках;
- интоксикация организма;
- курение;
- лекарства, раздражающие определенные рецепторы;
- дым, химические вещества, аллергены.
Для этого необходимо определить причины бронхоспазма. В первую очередь, нужно пройти обследование у пульмонолога, аллерголога, отоларинголога, кардиолога. Детям и взрослым с различными нарушениями работы дыхательной системы показана спирография для оценки функционального состояния легких.
Вопрос-Ответ
Чем отличается бронхоспазм от ларингоспазма?
Бронхоспазм отличается от ларингоспазма тем, что в первом случае у больного проблемы с выдохом, а во втором — невозможно, очень сложно вдохнуть. При ларингоспазме происходит непроизвольное сокращение мускулатуры гортани, а при спазме бронхов — сужение просвета мелких бронхов и бронхиол. В обоих случаях нужно обратиться к отоларингологу или терапевту, а детям понадобиться консультация детского отоларинголога или педиатру.
Как можно проверить бронхи?
Для диагностики бронхов используется УЗИ и бронхоскопия. Второй способ — эффективный при работе со слизистой оболочкой трахеи и бронхов. Можно не только проверить бронхи, но и взять биопсию, сделать снимок, извлечь инородное тело и провести лечебные процедуры.
Можно ли умереть от бронхоспазма?
При бронхоспазме происходит сжатие мышц бронхов, которое нужно ослабить. Если мышцы долго не расслабляются, усиливается приток крови и отекает слизистая. В результате развивается дыхательная недостаточность — удушье. Если не оказать своевременную неотложную помощь при этом опасном состоянии, начинается кислородное голодание, последствия которого могут быть фатальными.
Как лечить бронхоспазм народными средствами?
Частые причины бронхоспазма — заболевания органов дыхания, аллергические реакции, отравление токсинами. Народные средства не заменяют медикаментозную терапию, поэтому лечение бронхоспазма народными средствами возможно лишь после консультации аллерголога. Больным с бронхоспазмом также нужны наблюдения терапевта, пульмонолога, иногда — кардиолога.
Почему аспирин вызывает бронхоспазм?
К причинам бронхоспазма также относятся аллергические реакции в дыхательных путях. Спровоцировать его может аспирин — активный аллерген. Препарат может спровоцировать аспириновую бронхиальную астму. Бронхиальная астма этого подтипа характеризуется риносинуситом, бронхоспазмом, непереносимостью НПВП.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Бронхоспазм: что это такое
Бронхоспазм возникает в результате сокращения околобронховых мышц, что приводит к уменьшению просвета бронхов. В результате острого состояния прекращается вывод углекислого газа и снижается объем поступления кислорода. Человеку трудно дышать, для каждого вдоха необходимо прилагать усилия. При обследовании с помощью стетоскопа слышен шумный выдох. Бронхоспазм – это острое состояние, при котором требуется медицинская помощь. Пациентам, склонным к подобным проявлениям, рекомендовано иметь под рукой препараты, блокирующие приступы.
Что такое бронхоспазм?
Это реакция организма на респираторные заболевания, аллергические реакции, интоксикацию и другие состояния. Чаще всего подвержены состоянию люди, страдающие бронхиальной астмой. Реже встречаются аллергический бронхоспазм. У профессиональных спортсменов при интенсивных нагрузках может развиваться обструкция дыхательных путей. Угрозу для жизни представляет тотальное сужение просвета бронхов.
Причины спазма бронхов
Бронхоспастический синдром – это патология полиэтиологического происхождения. Первичный бронхоспазм возникает как признак бронхиальной астмы и появляется в результате гиперреактивности бронхов. Вызван чаще всего наследственной предрасположенностью, воздействием аллергенов (пыльца, пыль) и раздражителей.
Вторичный бронхоспазм возникает в результате:
Аллергической реакции. Сужение просвета воздухоносных путей появляется при внедрении аллергена, введения лекарственных препаратов, вакцин, сыворотки. Реже может быть вызван укусами насекомых, приемом продуктов питания, вызывающих аллергию.
Инфекций и воспалительных процессов. Развивается при острых, хронических заболеваниях бронхов и легких преимущественно вирусной этиологии. Состояние может осложнять такие заболевания как хронический бронхит, бронхоэктатическая болезнь, ХОБЛ (хроническая обструктивная болезнь легких), респираторные патологии, вызванные бактериями.
Нарушений гемодинамики. При нарушениях кровообращения в малом круге, при синдроме Аэрса, тромбоэмболии артерий легких, стенозе митрального клапана.
Обтурации бронхов. При данной патологии бронхоспазм часто выступает первым симптомом. При муковисцидозе возникает в результате закупорки просвета вязкой мокротой. Развивается в результате эндобронхиального увеличения опухоли, роста лимфатических узлов.
Воздействия токсинов. Бронхоспазм наступает вследствие вдыхания ядохимикатов, щелочных и кислотных соединений, после термических ожогов дыхательных путей.
Существуют неврогенные причины развития бронхоспастического синдрома – при раздражении блуждающего нерва у людей, страдающих психическими расстройствами, в результате поражений головного мозга. Диагностируется у пациентов с эндокринными заболеваниями, с легочными формами аутоиммунных процессов.
Патогенез
Бронхоспазм является итоговым результатом процесса, который регулируется вегетативной нервной системой. При воздействии аллергенов раздражается вагусный нерв. Это вызывает высвобождение ацетилхолина, который в свою очередь воздействует на парасимпатическую нервную систему.
В результате утолщаются стенки бронхов, формируется отек. Вследствие гипертрофии бронхиальных желез растет количество слизи. Нарушается дренаж и вентиляция дыхательных путей, скорость выдыхаемого воздуха снижается. Альвеолярная перфузия вызывает гипоксию, что способствует интенсивной работе гладких мышц. При работе вспомогательных мышц увеличивается потребность организма в кислороде. Если вовремя не оказать медицинскую помощь, наступает утомление мышц, снижается вентиляция и увеличивается концентрация углекислого газа в крови.
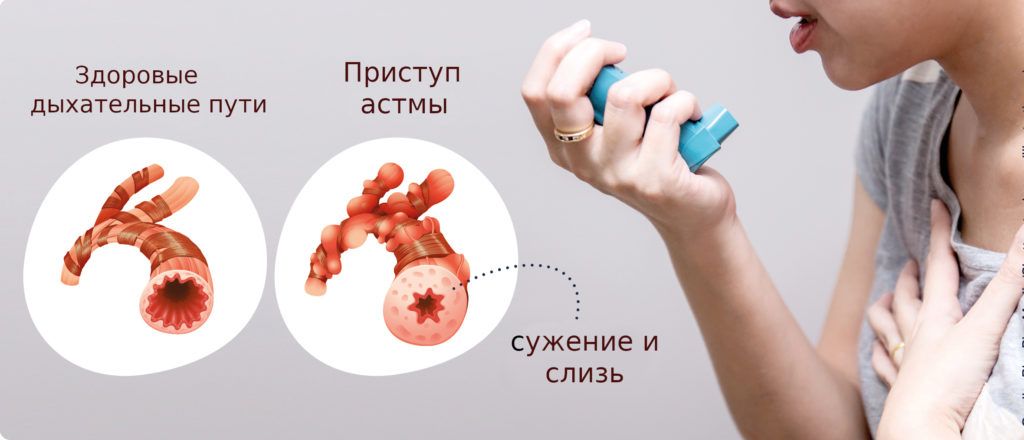
Симптомы бронхоспазма
Проявления бронхоспазма зависят от того, насколько поражены бронхи. Чаще всего состояние сопровождается непродуктивным приступообразным кашлем. После окончания приступа отходит небольшое количество мокроты. Человек испытывает сдавливание в груди, ощущение нехватки воздуха, затрудняется выдох. Возникает чувство страха, что негативно влияет на качество сна. Наблюдаются хрипы со свистом.
Дыхание усложняется в лежачем положении. При тяжелой степени поражения человеку сложно дышать, для облегчения состояния он занимает сидячее положение с наклоном вперед и опорой на руки либо лежачее положение со свешенной вниз головой.
При бронхоспазме аллергической этиологии возникает ринорея, слезотечение, появляется сыпь на кожных покровах. Если аллергия вызвана инъекцией препарата или укусом насекомого, в этом месте образуется отек. При бронхоспазме, вызванном инфекционным заболеванием, повышена температура тела, присутствуют признаки общего недомогания.
При нарушениях гемодинамики бронхоспазм сопровождается кашлем с кровью, болью в грудной клетке, сбоями ритма сердца. При аспирации инородным предметом кашель меняет характер при перемене положения тела больного. В тяжелом состоянии кожные покровы обретают синюшный оттенок, возможна потеря сознания. Снижается артериальное давление, присутствует тахикардия.
Осложнения бронхоспазматического синдрома
Если медицинская помощь оказана своевременно, бронхоспазм купируется без последствий. При легком течении проходимость бронхов самовосстанавливается. Опасным осложнением является трансформация в тотальную бронхоконстрикцию. Это состояние чревато летальным исходом.
Диагностика
Первичная диагностика осуществляется при поступлении в терапевтическое отделение или бригадой скорой помощи. Дальнейшие обследования проводятся пульмонологами, аллергологами либо другими профильными специалистами. Диагностические мероприятия включают:
Осмотр. Оценивается цвет кожи, в тяжелом состоянии она обретает синюшный оттенок в области пальцев и губ. Отдельного внимания заслуживает положение тела больного.
Перкуссия, аускультация. Прослушивается дыхание, у больного присутствуют хрипы в момент выдоха, хрипы на вдохе. В тяжелых состояниях наблюдается эффект «немого легкого».
Пульсоксиметрия. Проверяется степень насыщения крови кислородом, ЧСС, определяется дыхательная недостаточность. При оксигенации менее 95% диагностируется гипоксия, менее 90% состояние пациента считается критическим.
Рентген и КТ легких. Это – вспомогательные методы диагностики, необходимые для определения причин вторичного бронхоспазма. С помощью исследований удается выявить опухоли, увеличенные лимфатические узлы, патологии.
Если бронхоспазм развивается у детей, требуется бронхофонография. Для оценки концентрации углекислого газа назначается капнография.
Лечение бронхоспазма
Терапия бронхоспазна проводится консервативными методами. До госпитализации больного проводятся ингаляции с бета-адреномиметиками с использованием аэрозоля или небулайзера. Дополнительно назначаются холинолитики или ингаляционные кортикостероиды. В тяжелом состоянии необходима подача увлажненного воздуха.
Если возникают приступы удушья на фоне анафилаксии, пациенту вводят эпинефрин, антигистаминные препараты, бронхолитики, кортикостероидные гормоны. Немедленная интубация и искусственная вентиляция легких необходима при тотальном бронхоспатическом состоянии. Пациенты с бронхиальной астмой проходят лечение в ОИТР.
Действия при бронхоспазме у ребенка
Если у ребенка присутствуют признаки бронхоспазма, необходимо:
Переместить ребенка в безопасное место, если спазм вызван аллергией на пыльцу, шерсть животного, пыль;
Усадить ребенка в положение полусидя и расстегнуть на нем одежду, открыть окно и обеспечить приток свежего воздуха (за исключением случаев аллергии на пыльцу);
Дать теплое питье;
Чего делать нельзя:
Использовать растирающие средства с сильным ароматом;
Давать травяные отвары и мед;
Применять препараты, подавляющие кашель;
Давать антигистаминные средства 1 поколения (при бронхоспазме они препятствуют отхождению мокроты);
Применять успокаивающие препараты.
Если ребенок страдает бронхиальной астмой, необходимо понимать, что препараты базисной терапии не купируют спазм, а лишь выступают профилактикой.
Прогноз и профилактика
Исход бронхоспазма зависит от этиологии состояния. Лечению с помощью медикаментозных препаратов хорошо поддаются обратимые приступы удушья. Непосредственно бронхоспазм редко является причиной смерти больного. Чаще всего летальный исход наступает при вторичном бронхоспазме от основного заболевания. В целях профилактики рекомендовано избегать контакта с аллергенами и выполнять врачебные рекомендации по лечению основной патологии.
Бронхоспазм

Бронхоспазм возникает, когда мышцы, расположенные вдоль дыхательных путей легких, сжимаются или стягиваются, уменьшая поток воздуха на 15% и более. У людей с астмой, аллергией и заболеваниями легких чаще развиваются бронхоспазмы, чем у людей без этих заболеваний, как и у маленьких детей, так и у людей старше 65 лет.
Бронхоспазмы сами по себе не считаются инфекционными, но некоторые вирусы и бактерии, вызывающие бронхоспазм, могут передаваться другим людям.
Что вызывает бронхоспазмы?
Некоторые медицинские условия, аллергены и лекарства могут вызвать бронхоспазм.
Общие причины бронхоспазмов включают в себя:
- астма
- хроническая обструктивная болезнь легких (ХОБЛ)
- эмфизема
- хронический бронхит
- вирусные, бактериальные и грибковые инфекции легких
- курение
- загрязнение воздуха или дым
- экологические аллергены, такие как перхоть, шерсть домашних животных, пыльца, плесень и пыль
- некоторые пищевые добавки и химикаты
- испарения от химических веществ, используемых в чистящих средствах и производстве
- холодная погода
- общая анестезия, в основном вызывающая раздражение дыхательных путей
- препараты для разжижения крови, такие как препараты для повышения артериального давления и нестероидные противовоспалительные средства (НПВП)
- антибиотики
Ученые до сих пор не уверены, почему, но у некоторых людей физические упражнения, по-видимому, вызывают бронхоспазмы. Традиционно бронхоспазмы, вызванные физической нагрузкой, считались симптомом астмы, но новые исследования показали, что это может быть не так.
Исследование 2014 года, проведенное почти у 8000 французских школьников, показало, что вызванные физическими упражнениями бронхоспазмы кажутся отдельным, независимым состоянием от астмы.
Это же исследование показало, что бронхоспазмы были связаны с несколькими типами атопического ринита, хроническим состоянием, вызывающим образование сухих корок в носовых полостях и постепенную потерю слизистой оболочки.

Исследователи также до сих пор пытаются определить, вызывают ли новые варианты курения , такие как электронные сигареты, бронхоспазмы. Было показано, что никотин стимулирует основной нерв легких, вызывая сокращение мышц и бронхоспазмы.
Исследование 2017 года показало, что одной затяжки от электронной сигареты, содержащей 12 мг/мл никотина, было достаточно, чтобы вызвать бронхоспазм у морских свинок. Некоторые химические вещества, обнаруженные в лекарствах, используемых для открытия дыхательных путей (бронходилататоры), также, как было показано, вызывают бронхоспазмы, хотя это и редко.
Симптомы бронхоспазмов
Признаки бронхоспазма довольно очевидны, в то время как тяжесть симптомов напрямую связана с тем, насколько сужены дыхательные пути или насколько ограничен воздушный поток.
Общие симптомы бронхоспазма включают в себя:
- боль, стеснение и ощущение стеснения в груди и спине
- трудности с получением достаточного количества воздуха
- хрипящий или свистящий звук при вдохе
- кашель
- чувство усталости или истощения без видимой причины
- ощущение легкости или головокружения
Диагностика бронхоспазмов
Врач должен будет поставить диагноз и назначить лечение бронхоспазмов. В сложных или тяжелых случаях подтвердить диагноз может пульмонолог.
Как правило, врач будет задавать вопросы об истории болезни легких и аллергии человека, прежде чем слушать легкие со стетоскопом.
В зависимости от тяжести симптомов, а также при подозрении на бронхоспазм, врач может провести серию тестов, чтобы оценить, насколько сужен или уменьшен воздушный поток и дыхание человека.
Общие тесты, используемые для диагностики бронхоспазмов включают в себя:
- Спирометрия, диффузия легких и тесты объема легких: человек вдыхает и выдыхает несколько раз с умеренной и максимальной силой через трубку, подключенную к компьютеру.
- Пульсоксиметрические тесты: прибор, который измеряет количество кислорода в крови, прикрепляется к пальцу или уху.
- Газовые тесты артериальной крови: Анализ крови проводится для определения уровня кислорода и углерода.
- Рентгенография грудной клетки и компьютерная томография (КТ) сканирование : изображения грудной клетки и легких могут помочь в исключении инфекции или легочных состояний.
Чтобы определить, вызван ли бронхоспазм физическими упражнениями, врач может рекомендовать эукапнический добровольный тест на гипервентиляцию. Во время этого теста человек вдыхает смесь кислорода и углекислого газа, чтобы увидеть, как это изменяет их функцию легких.
Когда люди должны обратиться к врачу?
Человек должен немедленно обратиться за медицинской помощью, когда он испытывает серьезные, продолжающиеся или тревожные бронхоспазмы.
Дополнительные причины, чтобы поговорить с врачом включают в себя:
- очень болезненные бронхоспазмы
- спазмы, которые мешают повседневной деятельности
- спазмы, которые вызывают головокружение
- спазмы, возникающие после вдыхания аллергена
- спазмы, возникающие без видимой причины
- спазмы, которые усиливаются или возникают только во время физических упражнений
- кашель со слизью, особенно если слизь темная или обесцвеченная
- лихорадка и температура
- значительное затруднение дыхания
Наиболее эффективные методы лечения бронхоспазмов
В большинстве случаев бронхоспазма врач назначит бронхолитики. Эти препараты вызывают расширение дыхательных путей, увеличивая поток воздуха. Три наиболее распространенных типа бронходилататоров-это бета-агонисты, антихолинергические средства и теофиллин.
Хотя лекарственные препараты, используемые для лечения бронхоспазмов, выпускаются в таблетированной, инъекционной и жидкой формах, многие из них считаются наиболее эффективными при вдыхании. Оптимальный план лечения зависит от индивидуальных факторов, таких как выраженность спазмов, частота их возникновения и их причина.
В тяжелых или хронических случаях врачи могут рекомендовать стероиды, чтобы уменьшить воспаление в дыхательных путях и увеличить поток воздуха. При бронхоспазмах, вызванных бактериальными инфекциями, врачи также могут назначать антибиотики.
Общие лекарства используемые для того чтобы обработать бронхоспазмы включают:
Бронходилататоры короткого действия
Этот тип бронходилататора начинает работать в течение нескольких минут, и его эффекты длятся в течение нескольких часов.
Врачи назначают бронходилататоры короткого действия для быстрого купирования внезапных сильных спазмов и лечения вызванных физической нагрузкой спазмов. Как правило, человек должен принимать эти препараты только один или два раза в неделю.
Люди могут принимать бронходилататоры короткого действия в “спасательных ингаляторах» или в жидкой форме, которая становится ингаляционным туманом после прохождения через устройство, называемое небулайзером.
Общие бронходилататоры включают:
- AccuNeb, Proair, Ventolin
- Метапротеренол
- Xopenex
- Maxair
Бронходилататоры длительного действия в комбинации со стероидами
При хронических случаях бронхоспазма могут назначаться препараты длительного действия в сочетании с ингаляционными стероидами для предотвращения спазмов.
В большинстве случаев люди принимают бронходилататоры длительного действия два-три раза в день и по расписанию. Эти препараты не очень полезны для быстрого облегчения симптомов спазма.
Общие длинно-действующие бронходилататоры включают:
- Advair
- Симбикорт
- Serevent
- Форадил
- Flovent
- Преднизолон
- Пульмикорт
Прогноз
Если бронхоспазмы человека вызваны физическими упражнениями, прием бронходилататоров длительного действия и ингаляционных кортикостероидных препаратов за 15-20 минут до тренировки может помочь уменьшить вероятность возникновения спазмов.
Если воздействие аллергена, раздражителя или лекарственного средства вызывает бронхоспазм, предотвращение или прекращение воздействия этого вещества также поможет уменьшить или предотвратить спам.
При бронхоспазмах, вызванных общим наркозом, врачи обычно назначают дополнительное обезболивающее средство. Если это не устраняет спазмы, могут быть использованы бронходилататоры короткого действия и внутривенные кортикостероиды.
Бронхоспазм
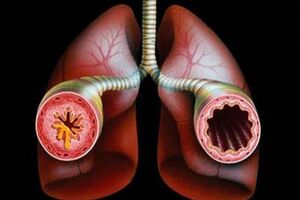
Бронхоспазм (бронхоспастический синдром) – это патологическое состояние, которое возникает при сокращении гладких мышц бронхов и уменьшении их просвета. При бронхоспазме наблюдается затруднение поступления в организм кислорода, углекислый газ при этом практически не выводится. Пациенту с бронхоспазмом тяжелее выдохнуть воздух, чем его вдохнуть, хотя по субъективным ощущениям больного вдох у него также затруднен.

Сокращение гладких мышц бронхов при бронхоспазме
Причины бронхоспазма и факторы риска
Основными причинами бронхоспазма являются:
-
; (особенно у детей до семи лет);
- обострение хронического обструктивного заболевания легких (особенно у активных курильщиков и при наличии производственных вредностей);
- ярко выраженная аллергическая реакция на вдыхание раздражающего вещества (пыль, сигаретный дым, испарения химических соединений, промышленное загрязнение окружающей среды и пр.), анафилактический шок; на фоне вирусного или бактериального заболевания респираторного тракта;
- побочные эффекты ряда лекарственных препаратов (в том числе реакция на проводимую анестезию);
- чрезмерные физические нагрузки (особенно у пациентов с бронхиальной астмой);
- попадание инородного тела в дыхательные пути (особенно у детей в возрасте до трех лет); ;
- неблагоприятные погодные факторы.

Бронхиальная астма – распространенная причина бронхоспазма
Определенную роль в развитии бронхоспазма играет и генетическая предрасположенность.
Формы бронхоспазма
Выделяют следующие формы патологического состояния:
- бронхоспазм с обратимой закупоркой дыхательных путей (может быть купирован бронхолитическими препаратами);
- бронхоспазм с необратимой закупоркой дыхательных путей (бронхолитиками не купируется).
В случае возникновения бронхоспазма в ходе оперативного вмешательства или в послеоперационном периоде при отсутствии экстренных реанимационных мероприятий возможен летальный исход.
В зависимости от распространенности патологического процесса и степени сужения бронхов различают бронхоспазм:
- парциальный – сохранены участки нормально функционирующей легочной ткани;
- тотальный – полный спазм бронхиол и мелких бронхов.
Симптомы бронхоспазма
Спазм бронхов является рефлекторной защитной реакцией бронхов, резкое сужение которых происходит в ответ на действие раздражителя, что создает препятствие для проникновения раздражителя в легкие пациента. При развитии патологического бронхоспазма данный процесс приобретает затяжной характер – сократившиеся бронхиальные мышцы продолжают сдавливать бронхи, а не расслабляются. По причине нарастающего давления снаружи, а также из-за увеличившегося притока крови внутренние стенки бронхов отекают, просвет сужается, что мешает воздуху нормально проходить по дыхательным путям. При дальнейшем развитии патологического процесса может начаться кислородное голодание организма. Чтобы компенсировать острую нехватку воздуха пациент с бронхоспазмом начинает делать судорожные вдохи, однако по причине сужения просвета бронхов выдох затруднен, в нижних дыхательных путях накапливается воздух, и это создает препятствие для поступления кислорода в организм.

Первый симптом бронхоспазма – ощущение острой нехватки воздуха
Основными симптомами бронхоспазма являются:
- ощущение острой нехватки воздуха, а также тяжести в груди, что вызывает у пациента приступ страха, панику;
- нарастающая одышка (короткий вдох и продолжительный затрудненный выдох), шумное свистящее дыхание;
- мучительный кашель, который в некоторых случаях может сопровождаться незначительным отхождением вязкой мокроты, но чаще бывает непродуктивным;
- бледность кожных покровов, цианотичный оттенок кожи вокруг рта; , приглушенные тоны сердца; (холодный пот);
- вынужденная напряженная поза с наклоненным вперед корпусом и опорой на руки, приподнятыми плечами, втянутой головой.
Пациенту с бронхоспазмом тяжелее выдохнуть воздух, чем его вдохнуть, хотя по субъективным ощущениям больного вдох у него также затруднен.
Существует ряд признаков, которые могут свидетельствовать о приближающемся бронхоспазме. К ним относятся:
- чихание, сопровождающееся появлением обильных прозрачных выделений из носа; , раздражение глаз;
- сильный приступообразный кашель;
- одышка; ;
- учащение мочеиспускания и увеличение объема выделяемой мочи;
- слабость, подавленность или раздражительность.

Чихание может сигнализировать о приближающемся бронхоспазме
Визуально у пациента с бронхоспазмом заметна натужность дыхания, а также движения дыхательной мускулатуры (западают межреберные промежутки, набухают кровеносные сосуды на шее, втягиваются крылья носа).
При тотальном бронхоспазме дыхание у пациента полностью отсутствует, что сопровождается выраженными нарушениями газообмена.
Диагностика
Диагностика тотального бронхоспазма не представляет трудности, в отличие от парциального бронхоспазма, который может иметь скудную симптоматику. Помимо цианотичного оттенка кожных покровов, а также умеренной артериальной гипертензии при визуальном контроле в условиях торакотомии у пациентов отмечается недостаточное спадение легких на выдохе, а также повышенное сопротивление искусственному вдоху. Стабильный респираторный ацидоз при энергичной искусственной вентиляции легких свидетельствует о наличии латентной формы парциального бронхоспазма.
Изучение функции внешнего дыхания имеет большое значение для диагностики бронхоспазма. При проведении аппаратных методов диагностики определяется минимальная концентрация или полное отсутствие углекислого газа в выдыхаемом воздухе, при этом его концентрация в крови пациента возрастает.

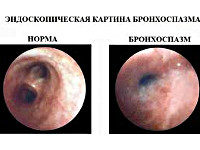
Эндоскопическая картина бронхоспазма, слева – до, справа – после приступа
Дифференциальная диагностика проводится с механической обтурацией бронхов инородным телом, перегибом интубационной трубки, остро развившимся во время наркоза ателектазом. Часто требуется дифференцировать данный патологический процесс с отеком легких, последний может оказаться и терминальной стадией бронхоспазма. На начальном этапе развития бронхоспазма у пациента отмечаются брадикардия, артериальная гипертензия и малое пульсовое давление, обусловленное увеличением диастолического артериального давления, отделяется небольшое количество вязкой стекловидной мокроты. При отеке легких на фоне повышенного артериального давления развивается тахикардия, пульсовое давление увеличивается по причине повышения систолического артериального давления, затем возникает гипоксия миокарда с последующей фибрилляцией желудочков и остановкой сердца. У пациентов с отеком легких отделяется пенистая мокрота с примесью крови.
Визуально у пациента с бронхоспазмом заметна натужность дыхания, а также движения дыхательной мускулатуры (западают межреберные промежутки, набухают кровеносные сосуды на шее, втягиваются крылья носа).
Лечение бронхоспазма
Особую опасность представляет развитие бронхоспазма у детей, поэтому данное состояние следует купировать как можно скорее.
При возникновении бронхоспазма на фоне полного здоровья, в отсутствие у пациента бронхиальной астмы, а также в том случае, когда не удается купировать патологическое состояние на протяжении часа у пациентов, в анамнезе которых уже имеется бронхоспазм, необходимо вызвать скорую помощь.
Если известно, что причиной развития патологического процесса является воздействие аллергена, его необходимо устранить, обеспечить приток свежего воздуха, промыть нос водой и прополоскать горло.
При возникновении бронхоспазма у пациентов с бронхиальной астмой необходимо применить один из препаратов, которые снимают спазм бронхов и расширяют их просвет. Спустя 15-20 минут после использования бронхолитика допускается прием отхаркивающих препаратов. В случае самостоятельного устранения бронхоспазма, этиология которого неизвестна, следует пройти обследование для определения причины возникновения патологического состояния.
Медикаментозное лечение бронхоспазма зависит от основного патологического процесса, на фоне которого развилось данное состояние, и подбирается каждому пациенту индивидуально. Для купирования приступа прибегают к бронхорасширяющим и расслабляющим мускулатуру бронхов препаратам, пациенты, страдающие заболеваниями дыхательных путей, при которых повышен риск развития бронхоспазма (например, бронхиальной астмой), рекомендуется держать в зоне быстрого доступа дозированные аэрозольные карманные респираторы. Эффективны и ультразвуковые ингаляции с растворами спазмолитических препаратов, противовоспалительных гормональных средств.

Если приступ бронхоспазма не удается купировать в течение часа, нужно вызвать скорую помощь
К препаратам, способствующим устранению спазма гладкой мускулатуры бронхов, относятся:
- глюкокортикоиды (обладают противовоспалительным эффектом, уменьшают продуцирование биологически активных веществ в мышцы бронхов);
- адреномиметики (воздействуют непосредственно на гладкую мускулатуру бронхов, расширяя их);
- М-холиноблокаторы (схожи с адреномиметиками, однако несколько менее эффективны).
Основное лечение рекомендуется дополнять обильным питьем.
В ряде случаев пациентам с бронхоспазмом необходимо проведение оксигенотерапии в условиях стационара.
Возможные осложнения и последствия
На фоне длительного бронхоспазма может развиться гипоксемия с дальнейшим развитием гиперкапнии, увеличением объема легких, застоем в верхней и нижней полой вене, а также остановкой сердца и кровообращения.
Прогноз
При своевременном купировании патологического состояния прогноз обычно благоприятный. При частых рецидивах бронхоспазма у детей (особенно до шести лет) прогноз ухудшается.
В случае возникновения бронхоспазма в ходе оперативного вмешательства или в послеоперационном периоде при отсутствии экстренных реанимационных мероприятий возможен летальный исход.
Профилактика
В целях предотвращения возникновения бронхоспазма рекомендуется:
- своевременное лечение заболеваний, способных послужить фоном для развития бронхоспазма;
- избегание чрезмерных физических нагрузок;
- избегание стрессовых ситуаций и психического перенапряжения;
- отказ от вредных привычек;
- избегание воздействия на организм неблагоприятных факторов окружающей среды.
Для предотвращения развития бронхоспазма в процессе оперативного вмешательства в периоперационном периоде рекомендуется курс десенсибилизирующей терапии антигистаминами и кортикостероидами, а также аэрозольтерапия бронходилататорами. Необходим общий наркоз достаточной глубины с адекватной вентиляцией легких, за счет чего обеспечивается нормальный газообмен.
Источники
- Орлов Б.Н., Крылов В.Н., Ошевенский Л.В., Корнева Н.В. Способ моделирования бронхоспазма. Авторское свидетельство SU 1273370 A1, 30.11.1986. Заявка № 3876350 от 28.03.1985;
- Ященко Л.В., Гах Л.М., Курч Т.К., Остапяк З.Н., Семенов В.Л. Способ диагностики бронхоспазма. Авторское свидетельство SU 1456896 A1, 07.02.1989. Заявка № 4222604 от 06.04.1987;
- Маринич В.В., Мизерницкий Ю.Л. Бронхоспазм на физическую нагрузку у спортсменов-подростков. Российский вестник перинатологии и педиатрии. 2015. Т. 60. № 4. С. 233;
- Адо А.Д., Червинская Т.А., Бекенова З.И., Завьялова Э.Н. Диагностика и лечение постнагрузочного бронхоспазма у больных бронхиальной астмой и предастмой. В книге: Практическое пособие по клинической иммунологии и аллергологии. Маркова Т.П., Лусс Л.В., Хорошилова Н.В. ТОРУС ПРЕСС, 2005. Москва, 2005. С. 146-154;
- Савушкина О.И., Черняк А.В. Диагностика бронхиальной гиперреактивности (бронхоспазма) с помощью теста с физической нагрузкой. Практическая пульмонология. 2016. № 1. С. 50-55.
Видео с YouTube по теме статьи:
Об авторе

Диплом по специальности «Педиатрия», Санкт-Петербургский государственный педиатрический медицинский университет
Интернатура по специальности «Эндокринология», Кировская государственная медицинская академия
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Бронхоспазм ( Бронхиолоспазм , Бронхоспастический синдром )
Бронхоспазм – это патологическое состояние, возникающее в результате сужения просвета бронхов среднего и малого калибра, обусловленного спазмом гладкомышечных волокон, отёком слизистой оболочки и нарушением дренажной функции дыхательных путей. Проявляется чувством нехватки воздуха, экспираторной одышкой, непродуктивным или малопродуктивным приступообразным кашлем. Диагностика синдрома основывается на клинических данных, физикальных и функциональных исследованиях. Осуществляется патогенетическая консервативная терапия бронхолитиками, антигистаминными препаратами и кортикостероидами.
МКБ-10
Общие сведения
Бронхоспазм (бронхоспастический синдром, бронхиолоспазм) является симптомокомплексом, характеризующим течение ряда заболеваний респираторного тракта, возникающим при аллергических реакциях, некоторых интоксикациях и иных состояниях. Медицинские работники чаще всего сталкиваются с этим синдромом у больных бронхиальной астмой, составляющих 5-10% населения. Аллергический бронхоспазм встречается в 2% случаев всех форм лекарственной непереносимости. Обструкция дыхательных путей возникает у 5% людей при значительных физических нагрузках, среди спортсменов этот показатель достигает 25%. Большую опасность для жизни пациента представляет тотальное сужение просвета бронхов во время наркоза.

Причины бронхоспазма
Бронхоспастический синдром является полиэтиологической патологией. Первичный бронхоспазм как основное проявление бронхиальной астмы формируется на фоне гиперреактивности бронхов, появляющейся при наличии генетической предрасположенности (или без таковой) под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов или раздражителей. Вторичный спазм гладкой мускулатуры дыхательных путей может быть обусловлен следующими патологическими состояниями:
- Аллергические реакции. На повторное внедрение аллергена организм иногда отвечает резким сужением просвета воздухоносных путей. К появлению такой реакции часто приводит пероральный приём или парентеральное введение лекарственных средств, вакцин и сывороток. Реже бронхоспазм возникает из-за непереносимости определённых продуктов питания, при укусах насекомых.
- Инфекционно-воспалительные процессы. Включают острые и хронические бронхолёгочные заболевания бактериальной (в том числе туберкулёз) и вирусной природы. Синдром бронхиальной обструкции осложняет течение ХОБЛ, хронического бронхита и бронхоэктатической болезни, выявляется при микозах и гельминтозах лёгких, заболеваниях респираторного тракта, вызванных простейшими.
- Гемодинамические нарушения. Вторичное сужение бронхиального просвета часто сопровождает нарушения кровообращения в малом круге. Симптомы бронхоспастического состояния присутствуют при тромбоэмболии лёгочных артерий, синдроме Аэрса, стенозе митрального клапана и некоторых других пороках.
- Обтурация бронхов. Бронхоспазм нередко становится первым признаком обтурации участка воздухоносного пути. Может провоцироваться эндобронхиальным ростом опухоли, аспирацией инородного тела, закупоркой просвета органа вязкой мокротой при муковисцидозе, компрессией бронха извне увеличенными лимфоузлами и образованиями.
- Действие ирритантов и токсинов. Ирритативное действие на бронхи оказывает вдыхание кислотных и щелочных соединений, инсектицидов и ядохимикатов, термические ожоги дыхательных путей. Периоперационная бронхоконстрикция развивается в результате механического раздражения слизистой оболочки трахеобронхиального дерева во время интубации трахеи. Токсический бронхоспазм вызывается холиномиметиками, бета-адреноблокаторами и некоторыми другими препаратами.
У ряда пациентов наблюдается бронхоспастическое состояние неврогенного генеза, формирующееся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга. Вторичный бронхоспазм обнаруживается у больных, страдающих лёгочной формой различных аутоимунных процессов, при эндокринной патологии и некоторых редких заболеваниях дыхательной системы.
Патогенез
Бронхоспазм является конечным результатом сложного процесса, регулируемого вегетативной нервной системой. Он возникает при преобладании влияния парасимпатического отдела, отвечающего за сокращение гладкомышечных волокон бронхиальной стенки. Под действием аллергенов, биологически активных веществ, токсинов и ирритантов, при механическом раздражении вагусного нерва происходит высвобождение большого количества ацетилхолина – медиатора, возбуждающего парасиматическую нервную систему. Одновременно угнетается синтез ацетилхолинэстеразы – разрушающего ацетилхолин фермента, блокируются рецепторы расслабляющей бронхи симпатоадреналовой системы.
Развивается обратимое утолщение стенки бронха, выявляется отёк подслизистого слоя. Гипертрофируются бронхиальные железы, увеличивается продукция слизи. Нарушаются дренажная и вентиляционная функции воздухоносных путей. Уменьшается скорость потока выдыхаемого воздуха. Из-за нарушения альвеолярной перфузии формируется гипоксия, приводящая к усилению работы дыхательной мускулатуры. Участие вспомогательных мышц в акте дыхания увеличивает потребление организмом кислорода, что усугубляет гипоксию. При отсутствии лечения может наступить утомление дыхательной мускулатуры, при котором еще больше снижается эффективность вентиляции, повышается содержание углекислого газа в крови.
Классификация
По этиологии бронхоспазм делится на первичный, обусловленный гиперреактивностью бронхов при бронхиальной астме, и вторичный, появляющийся при других патологиях. Вторичный бронхоспастический синдром классифицируется по непосредственной причине возникновения и механизму развития, может быть обратимым и необратимым, лёгким, среднетяжёлым и тяжёлым. В зависимости от распространённости процесса различают следующие виды бронхоспазма:
- Локальный. Гладкие мышцы бронхиальных стенок спазмированы на небольшом участке дыхательных путей. Состояние развивается при попадании в бронх инородного предмета, эндобронхиальном росте новообразования.
- Парциальный. Процесс является распространённым, поражает мелкие, а иногда и средние бронхи. Сохраняются зоны нормально вентилируемой альвеолярной ткани. Нарушение чаще обнаруживается при патологии органов дыхания и реакциях гиперчувствительности. Приводит к дыхательной недостаточности.
- Тотальный. Проявляется резким одномоментным спазмом гладкой мускулатуры всех крупных, средних и мелких бронхов. Характерен для астматического статуса. Иногда выявляется во время оперативного вмешательства при введении пациента в наркоз.
Симптомы бронхоспазма
Клиническая картина патологического состояния во многом зависит от этиопатогенеза и распространённости процесса. В большинстве случаев присутствует непродуктивный приступообразный кашель. Иногда в конце приступа отделяется скудное количество светлой слизистой мокроты. Пациент жалуется на внезапно появившееся стеснение в груди, ощущение нехватки воздуха и затруднение выдоха. Больной испытывает чувство страха, не может спать. Иногда одышка носит смешанный характер, редко – инспираторный. Пациент, а нередко – и окружающие его люди слышат свистящие хрипы.
Затруднение дыхания усиливается в горизонтальном положении. В тяжёлых случаях больной вынужден сидеть с опущенными вниз ногами, чуть наклонившись вперёд и опираясь на руки, или лежать на животе со свешенной вниз головой. Аллергический бронхоспазм часто сопровождается ринореей, слезотечением, кожными высыпаниями по типу крапивницы, отёками в месте инъекции или укуса насекомого. Обструкции, развивающейся на фоне инфекционного заболевания, сопутствуют лихорадка, общее недомогание, признаки основной патологии.
Гемодинамический бронхоспазм сочетается с болями в груди, кровохарканьем и нарушением сердечного ритма. Характер кашлевого приступа, вызванного аспирацией инородного предмета, изменяется при перемене положения тела. При тотальной бронхоконстрикции состояние пациента крайне тяжёлое. Наблюдается утрата сознания, кожные покровы становятся синюшными. Несмотря на выраженное тахипноэ (частота дыхательных движений достигает 60 за минуту), дыхательные шумы не выслушиваются. Выявляется резкое снижение артериального давления, тахикардия.
Осложнения
Своевременно начатое адекватное лечение позволяет полностью и без последствий купировать бронхоспазм. В лёгких случаях проходимость бронхов восстанавливается самостоятельно. Самым грозным осложнением является трансформация парциальной бронхоконстрикции в тотальную, наблюдающаяся при утяжелении астматического статуса. Это состояние ежегодно приводит к гибели более 200 тысяч человек, страдающих бронхиальной астмой. От 3 до 20% случаев смерти в состоянии наркоза при хирургических вмешательствах происходит из-за бронхоспазма.
Диагностика
Первичные диагностические мероприятия обычно осуществляются врачами скорой медицинской помощи и терапевтами приёмных отделений стационаров. В дальнейшем пациент обследуется у пульмонолога, при необходимости к диагностическому поиску могут привлекаться аллергологи-иммунологи и другие специалисты. Основными методами исследования, позволяющими выявить бронхоспазм, считаются:
- Осмотр. При осмотре оценивается цвет кожных покровов. При тяжёлой бронхоконстрикции кожа бледнеет, появляется синюшность губ и концевых фаланг пальцев. Обращает на себя внимание вынужденное положение тела больного, участие в дыхании вспомогательной мускулатуры. У пациентов с бронхообструкцией на фоне хронической лёгочной патологии нередко наблюдается дистальная гипертрофическая остеоартропатия.
- Перкуссия, аускультация. Перкуторно определяется коробочный звук над всей поверхностью лёгких. При аускультации выслушивается жёсткое дыхание, сухие свистящие хрипы на выдохе, реже хрипы слышны на высоте вдоха. Присутствует тахипноэ, учащение сердцебиения. Тяжёлый жизнеугрожающий бронхоспазм характеризуется появлением участков «немого лёгкого», в проекции которых не проводятся дыхательные шумы.
- Пульсоксиметрия. В ходе исследования пульсоксиметром измеряется насыщение артериальной крови кислородом и частота сердечных сокращений, уточняется степень дыхательной недостаточности. Оксигенация крови менее 95% наряду с тахикардией является признаком кислородного голодания. Гипоксия считается критической при сатурации от 90% и ниже.
- Спирография.Исследование функции внешнего дыхания помогает отдифференцировать обструктивные нарушения от рестриктивных. О наличии сужения просвета респираторных путей свидетельствует снижение показателей ОФВ1 и теста Тиффно. Применение бронходилатационной пробы позволяет выявить обратимость бронхоконстрикции.
- Рентгенография, КТ лёгких. Являются вспомогательными методами диагностики. Применяются для установления причины вторичной обструкции дыхательных путей. На рентгенограммах и компьютерных томограммах визуализируется эмфизема лёгких, обнаруживаются рентгенконтрастные инородные тела, опухоли, увеличенные лимфоузлы, признаки другой патологии респираторного тракта.
В целях диагностики бронхоспастических состояний у детей раннего возраста применяется бронхофонография. Повышение содержания в выдыхаемом воздухе углекислого газа, определяемого с помощью капнографии, помогает выявить бронхоспазм у интубированных больных. Наиболее полно исследовать функцию внешнего дыхания можно с помощью бодиплетизмографии.
Лечение бронхоспазма
Лечение бронхоспастического состояния осуществляется консервативными методами. На догоспитальном этапе используются ингаляции бета-адреномиметиков короткого действия в виде дозированного аэрозоля или через небулайзер. Можно применять комбинации этих препаратов с холинолитиками или ингаляционными кортикостероидами. При недостаточной эффективности терапии пациенту обеспечивается подача увлажнённого кислорода через носовой катетер, выполняется парентеральное введение метилксантинов и системных кортикостероидов.
Для купирования приступа удушья на фоне анафилаксии препаратом выбора является эпинефрин, дополнительно используются бронхолитики, кортикостероидные гормоны и антигистаминные препараты. При тотальном бронхоспазме показана экстренная интубация и искусственная вентиляция лёгких. Пациенты с затяжными приступами удушья госпитализируются в отделение терапии или пульмонологии. Лечение больных с астматическим статусом осуществляется в ОИТР. На госпитальном этапе продолжается введение бронхолитиков и кортикостероидов, кислородотерапия. При необходимости осуществляется бронхоальвеолярный лаваж, респираторная поддержка.
Прогноз и профилактика
Прогноз заболевания зависит от приведшего к бронхоконстрикции этиологического фактора. Обратимые приступы удушья хорошо поддаются медикаментозному лечению. Бронхоспазм очень редко является непосредственной причиной летального исхода. В случае вторичной бронхоконстрикции смерть чаще наступает от основного заболевания. В профилактических целях следует избегать контакта с известными аллергенами, тщательно выполнять рекомендации по лечению основной патологии.
1. Бронхиальная астма, обострение тяжелой степени – протокол оказания помощи на этапе СМП/ Минздрав РФ – 2002.
2. Диагностический справочник терапевта: Клинические симптомы, программы обследования больных, интерпретация данных/ Чиркин А.А., Окороков А.Н., Гончарик И.И. – 1993.
Бронхоспазм: причины возникновения и основные симптомы, способы лечения заболевания
Патологическое состояние, характеризующееся сужением просвета бронхов среднего и малого калибра, развивающееся на фоне спазма гладкомышечных волокон и характеризующееся отеком слизистой оболочки и нарушением дренажной функции дыхательных путей.
Причины
Бронхоспастический синдром – это полиэтиологическая патология. Первичный бронхоспазм как симптом бронхиальной астмы, обусловлен гиперреактивностью бронхов и возникает при генетической предрасположенности под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов либо раздражителей.
Развитие вторичного спазма гладкой мускулатуры дыхательной системы может быть следствием различных патологических состояний.
Аллергические реакции возникают на повторное внедрение аллергенов в организм, могут сопровождаться резким сужением просвета воздухоносных путей. Возникновение такой часто повторяющейся реакции является следствием приема или парентерального введения медикаментозных средств, вакцин и сывороток. Довольно редко бронхоспазм является следствием непереносимости определенных продуктов питания или укусов насекомых.
Инфекционно-воспалительные процессы могут выступать основным триггером острых и хронических бронхолегочных заболеваний бактериальной и вирусной этиологии. Синдром бронхиальной обструкции может осложнять течение хронической обструктивной болезни легких, хронического бронхита и бронхоэктатической болезни и может выявляться при микозах и гельминтозах легких, а также патологиях дыхательной системы, вызванных простейшими.
Гемодинамические нарушения способны провоцировать развитие вторичного сужения бронхиального просвета, что часто вызывает расстройства кровообращения в малом круге. Симптомы бронхоспастического состояния выявляются при тромбоэмболии легочных артерий, синдроме Аэрса, стенозе митрального клапана и некоторых других пороках.
Обтурация бронхов, возникшая на фоне бронхоспазма, зачастую является главным признаком сужения участка воздухоносной системы. В этом случае патологический процесс может быть вызван эндобронхиальным ростом опухоли, аспирацией воздухоносных путец инородным телом или закупоркой просвета органа вязкой мокротой при муковисцидозе, внешним сдавлением бронха увеличенными лимфоузлами и новообразованиями.
Раздражающие вещества и токсины также могут стать причиной развития патологии. Раздражающее действие на бронхи может оказывать вдыхание кислотных и щелочных соединений, инсектицидов и ядохимикатов, подобными симптомами могут сопровождаться термические ожоги дыхательных путей. Периоперационная бронхоконстрикция возникает на фоне механического раздражения слизистой оболочки трахеобронхиального дерева во время интубации трахеи. Токсический бронхоспазм вызывается холиномиметиками, бета-адреноблокаторами и некоторыми другими лекарственными средствами.
У некоторых больных бронхоспазм может возникать на фоне неврогенных процессов, формирующихся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга.
Симптомы
Клиническая симптомы заболевания зависят от этиопатогенеза и распространенности процесса. У большинства больных во время приступа присутствует непродуктивный приступообразный кашель. В конце приступа у больного отделяется скудное количество светлой слизистой мокроты. Такие больные жалуются на внезапно появившееся стеснение в груди, ощущение нехватки воздуха и затруднение выдоха. Пациент испытывает чувство страха и повышенное беспокойство. Одышка носит преимущественно смешанный характер. У больного могут выявляться дистанционные хрипы.
Затруднение дыхания отмечается в горизонтальном положении. При тяжелом течении недуга больной вынужден принимать характерную позу: он сидит на краю кровати наклонившись вперед и опираясь на руки либо лежа на животе со свешенной вниз головой. При аллергическом бронхоспазме у больного может возникать ринорея, слезотечением, кожные высыпания по типу крапивницы, отеки в области инъекции или укуса насекомого. Обструкция, возникшая на фоне инфекционного заболевания, сочетается с лихорадкой, общим недомоганием и симптомами основного заболевания.
Диагностика
Основными методами исследования, которые позволяют диагностировать бронхоспазм, считаются физикальный осмотр, перкуссия, аускультация, пульсоксиметрия, спирография, рентгенография, компьютерная томография легких.
Лечение
Лечение патологического состояния осуществляется консервативными методами. На догоспитальном этапе больному назначают ингаляции бета-адреномиметиками, иногда их используют в комбинации с холинолитиками или ингаляционными кортикостероидами. При неэффективности терапии пациенту обеспечивается подача увлажненного кислорода через носовой катетер, выполняется парентеральное введение метилксантинов и системных кортикостероидов.
Для купирования приступа удушья показано применение эпинефрина, дополнительно могут использоваться бронхолитики, кортикостероидные гормоны и антигистаминные препараты. При тотальном бронхоспазме рекомендована экстренная интубация и искусственная вентиляция легких.
Профилактика
В профилактических целях больному рекомендуют избегать контакта с известными аллергенами и тщательно выполнять рекомендации по лечению основной патологии.
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.
Анализы
Все лаборатории – в одном месте. Удобное расположение и подходящий график работы, все это позволит вам не тратить лишнее время на поиски.