Вакцина АКДС – Микроген – инструкция по применению
Вспомогательные вещества: Алюминия гидроксид (Аl 3+ ) – не более 0,55 мг; Формальдегид – не более 50 мкг; Консервант – тиомерсал – от 42,5 до 57,5 мкг.
Препарат без консерванта
Анатоксин дифтерийный – 15 флокулирующих единиц (Lf);
Анатоксин столбнячный – 5 единиц связывания (ЕС);
Коклюшные микробные клетки -10 млрд.
Алюминия гидроксид (Аl 3+ ) – не более 0,55 мг;
Формальдегид – не более 50 мкг.
Описание
Гомогенная суспензия желтовато-белого цвета без посторонних включений, разделяющаяся при стоянии на бесцветную прозрачную жидкость и рыхлый осадок, полностью разбивающийся при встряхивании.
Препарат представляет собой смесь убитых формальдегидом коклюшных микробов 1 фазы и сорбированных на алюминия гидроксиде дифтерийного и столбнячного анатоксинов.
Фармакотерапевтическая группа
Фармакодинамика:
Иммунобиологические свойства. Введение препарата в соответствии с утвержденной схемой вызывает формирование специфического иммунитета против коклюша дифтерии и столбняка.
Показания:
Противопоказания:
Противопоказаниями к вакцинации являются прогрессирующие заболевания нервной системы афебрильные судороги в анамнезе развитие на предшествующее введение АКДС-вакцины сильной общей реакции (повышение температуры в первые двое суток до 40 °С и выше появление в месте введения отека и гиперемии свыше 8 см в диаметре) или осложнения.
Примечание 1. Дети с противопоказаниями к применению вакцины могут быть привиты АДС-анатоксином в соответствии с инструкцией по его применению.
Примечание 2. Если ребенок привит двукратно курс вакцинации против дифтерии и столбняка считают законченным; если ребенок получил одну прививку вакцинация может быть продолжена АДС-М-анатоксином который вводят однократно не ранее чем через три месяца. В обоих случаях первую ревакцинацию проводят АДС-М-анатоксином через 9-12 месяцев после последней прививки. Если осложнение развилось после третьей вакцинации АКДС-вакциной первую ревакцинацию проводят АДС-М-анатоксином через 12-18 месяцев. Последующие ревакцинации проводят в 7 в 14 и каждые последующие 10 лет АДС-М анатоксином.
При повышении температуры выше 385 °С более чем у 1 % привитых или возникновении выраженных местных реакций (отек мягких тканей диаметром более 5 см; инфильтраты диаметром более 2 см) более чем у 4 % привитых а также развитии тяжелых поствакцинальных осложнений прививки препаратом данной серии прекращают.
Стабильные проявления аллергического заболевания (локализованные кожные проявления скрытый бронхоспазм и т.п.) не являются противопоказанием к вакцинации которая может быть проведена на фоне соответствующей терапии.
Детей родившихся с весом менее 2 кг прививают при нормальном физическом и психомоторном развитии; отставание в весе не является основанием к отсрочке вакцинации.
С целью выявления противопоказаний врач (фельдшер на ФАП) в день прививки проводит опрос родителей и осмотр ребенка с обязательной термометрией. Дети временно освобожденные от прививки должны быть взяты под наблюдение и учет и своевременно привиты.
Беременность и лактация:
Способ применения и дозы:
Прививки АКДС-вакциной проводят в возрасте от 3 месяцев до достижения возраста 3 года 11 мес 29 дней (прививки детям переболевшим коклюшем проводят АДС-анатоксином).
Препарат вводят внутримышечно в передне-наружную область бедра в дозе 05 мл (разовая доза). Перед прививкой ампулу необходимо тщательно встряхнуть до получения гомогенной взвеси.
Курс вакцинации состоит из 3-х прививок с интервалом 15 месяца (3 мес 45 мес и 6 мес).
Сокращение интервалов не допускается.
При необходимости увеличения интервалов очередную прививку следует проводить в возможно ближайший срок определяемый состоянием здоровья ребенка.
Ревакцинацию проводят однократно в возрасте 18 мес (при нарушении сроков прививок – через 12-13 мес после последней вакцинации АКДС-вакциной).
Примечание. Если ребенок до достижения 3 лет 11 мес 29 дней не получил ревакцинацию АКДС-вакциной то ее проводят АДС-анатоксином (для возрастов 4 года – 5 лет 11 мес 29 дней) или АДС-М-анатоксином (6 лет и старше).
Не пригоден к применению препарат в ампулах с нарушенной целостностью отсутствием маркировки при изменении физических свойств (изменение цвета наличие неразбивающихся хлопьев) при истекшем сроке годности неправильном хранении.
Вскрытие ампул и процедуру вакцинации осуществляют при строгом соблюдении правил асептики и антисептики. Препарат во вскрытой ампуле хранению не подлежит.
Введение препарата регистрируют в установленных учетных формах с указанием номера серии срока годности предприятия-изготовителя даты введения характера реакции на введение препарата.
Меры предосторожности при применении.
Детей перенесших острые заболевания прививают не ранее чем через 4 недели после выздоровления; при легких формах респираторных заболеваний (ринит легкая гиперемия зева и т.д.) прививка допускается через 2 недели после выздоровления. Больных хроническими заболеваниями прививают по достижении стойкой ремиссии (не менее 4 недель).
Побочные эффекты:
У части привитых в первые двое суток могут развиваться кратковременные общие (повышение температуры недомогание) и местные (болезненность гиперемия отечность) реакции. В редких случаях могут развиться осложнения: судороги (обычно связанные с повышением температуры эпизоды пронзительного крика аллергические реакции крапивница полиморфная сыпь отек Квинке).
Учитывая возможность развития аллергических реакций немедленного типа у особо чувствительных детей за привитыми необходимо обеспечить медицинское наблюдение в течение 30 мин. Места проведения прививок должны быть обеспечены средствами противошоковой терапии.
Передозировка:
Случаи передозировки не установлены.
Взаимодействие:
АКДС-вакцину можно вводить одновременно (в один день) с полиомиелитной вакциной и другими препаратами национального календаря профилактических прививок (за исключением БЦЖ) а также с инактивированными вакцинами календаря профилактических прививок по эпидемическим показаниям.
Влияние на способность управлять трансп. ср. и мех.:
Форма выпуска/дозировка:
Упаковка:
Суспензия для внутримышечного введения (с консервантом) по 05 мл (одна прививочная доза) или 1 мл (две прививочные дозы) в ампуле.
Суспензия для внутримышечного введения (без консерванта) по 05 мл (одна прививочная доза) в ампуле.
По 10 ампул с инструкцией по применению и скарификатором ампульным в коробке (пачке) из картона.
По 5 ампул в контурной ячейковой упаковке из пленки поливинилхлоридной или аналогичной. По 2 контурные ячейковые упаковки в пачке из картона с инструкцией по применению и скарификатором ампульным.
При упаковке ампул имеющих кольцо излома или точку для вскрытия скарификатор ампульный не вкладывают.
Условия хранения:
При температуре от 2 до 8 °С в соответствии с СП 3.3.2.3332-16.
Замораживание не допускается.
Хранить в недоступном для детей месте.
Условия транспортирования.
При температуре от 2 до 8 °С в соответствии с СП 3.3.2.3332-16.
Замораживание не допускается.
Срок годности:
Условия отпуска
Производитель
Федеральное государственное унитарное предприятие “Научно-производственное объединение по медицинским иммунобиологическим препаратам “Микроген” Министерства здравоохранения и социального развития Российской Федерации (ФГУП “НПО “Микроген” Минздравсоцразвития России), 450014, Республика Башкортостан, г. Уфа, ул. Новороссийская, д. 105, Россия
Владелец регистрационного удостоверения/организация, принимающая претензии потребителей:
ФГУП “НПО “Микроген” Минздравсоцразвития России
Вакцина АКДС – Микроген – цена, наличие в аптеках
Указана цена, по которой можно купить Вакцина АКДС – Микроген в Москве. Точную цену в Вашем городе Вы получите после перехода в службу онлайн заказа лекарств:
Когда делают прививку АКДС?
Вакцина АКДС от коклюша, дифтерии и столбняка. Введение адсорбированной коклюшно-дифтерийно-столбнячной вакцины (АКДС) позволяет сформировать иммунитет к возбудителям перечисленных инфекционных болезней и является единственным методом их профилактики. Прививка бывает двух видов, в зависимости от типа компонента против коклюша:
- цельноклеточная (АКДС). Содержит взвесь убитых целых бактерий коклюша, а также ослабленные токсины, вырабатываемые бактериями столбняка и дифтерии (анатоксины);
- ацеллюлярная (аАКДС) состоит из такой же комбинации анатоксинов столбняка и дифтерии, но в отличие от предыдущей, в этой вакцине вместо целой бактерии коклюша содержится несколько ее антигенов (частиц).
Цельноклеточная вакцина от коклюша, которая сейчас применяется в Украине, считается лучшим средством защиты от болезни. Побочные реакции, которые могут возникнуть после прививки (лихорадка, боль или отек в месте укола) не несут негативных последствий для здоровья. Реакция организма на ацеллюлярную вакцину возникает реже, но ее эффективности для обеспечения долговременной защиты от коклюша в условиях низкого уровня вакцинации населения недостаточно.
Прививка АКДС
Делается в три приема новорожденным в возрасте трёх, четырёх с половиной и шести месяцев. Вакцина АКДС относится к инактивированным вакцинам. То есть она не содержит живых возбудителей. Прививка АКДС обеспечивает ребенку иммунитет от коклюша, дифтерии и столбняка.
Зачем нужна прививка АДС-М?
Адсорбированная дифтерийно-столбнячная вакцина с уменьшенным содержанием анатоксинов (АДС-М) нужна для защиты от дифтерии и столбняка. Других способов обезопасить себя от этих инфекций нет, а иммунитет после перенесенного заболевания очень непродолжительный. Хотя вакцинация от дифтерии спустя год-полтора уже не гарантирует стопроцентной защиты от заболевания, у привитых оно будет протекать в более легкой форме в отличие от тех, кто не был вовремя вакцинирован. Согласно национальному календарю профилактических прививок, первую вакцинацию АДС-М делают в 16 лет, а затем — через каждые 10 лет в рамках ревакцинации.
Дифтерия и столбняк характеризуются высоким уровнем смертности. Согласно данным статистики ВОЗ, от 50 до 100 человек из 1000 инфицированных дифтерией, умирают. Это острое инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheria, которая поражает, в первую очередь, горло и верхние дыхательные пути, а также производит токсин, повреждающий сердечно-сосудистую и нервную системы. Возбудитель дифтерии передается воздушно-капельным путем (кашель, чихание), а также через предметы, которыми пользовался больной. Проявления инфекции на ранней стадии можно спутать с симптомами ангины, поэтому многие обращаются за медицинской помощью слишком поздно. Чем раньше будет установлен точный диагноз — тем больше шансов на выздоровление.
Столбняк — тяжелая инфекционная болезнь, вызываемая спорами бактерий Clostridium tetani, живущими в почве, пыли, навозе и кишечном тракте животных. Она попадает в организм через глубокие порезы, укусы животных, травмы острыми предметами. От человека к человеку болезнь не передается. Возбудитель столбняка вырабатывает токсины, вызывающие тяжелое поражение нервной системы. Инфекция провоцирует сильные мышечные спазмы всего тела и может стать причиной смерти.
Выделяют такие признаки столбняка:
- раздражительность;
- боли в голове и в мышцах;
- сильные судороги (спустя несколько дней с момента заражения);
- затруднения при открытии рта;
- смещение тянущей боли с мышц шеи в затылок, спину, поясницу.
Прививка от столбняка и дифтерии — делать или нет взрослым?
В отличие от иммунизации против ветряной оспы, прививка от дифтерии и столбняка является одной из обязательных вакцин для взрослых. Каждые десять лет необходимо проводить ревакцинацию АДС-М, чтобы обезопасить себя от заражения этими опасными инфекциями. Со временем выработанный после прививки иммунитет к возбудителям этих болезней существенно снижается. Это происходит потому, что в вакцине содержатся не сами бактерии или их фрагменты, а ослабленные токсины, которые они выделяют. С годами к ним производится все меньше антител, поэтому ревакцинация необходима, чтобы снизить риск инфицирования.
При этом заразиться этими опасными болезнями очень легко. Дифтерийная палочка на игрушках, белье, одежде и книгах может жить до нескольких недель, а возбудитель столбняка присутствует в почве, с которой иногда контактирует даже городской житель во время прогулки в парке или дачных работ. Если взрослый раньше никогда не прививался от дифтерии и столбняка, ему нужно получить как минимум три дозы вакцины АДС-М: сначала первая, через месяц — вторая, через шесть месяцев — третья. Очень важно придерживаться рекомендованного временного интервала между прививками.
Противопоказания к вакцинации АКДС
Абсолютными противопоказаниями к проведению вакцинации АКДС являются: повышенная чувствительность к компонентам препарата, иммунодефицитные состояния, обострение хронического заболевания (в том числе аллергии), а также энцефалопатия (невоспалительное поражение тканей головного мозга), причина возникновения которой не известна. К временным противопоказаниям у детей относят наличие воспалений на коже, вызванных аллергией. Прививку необходимо отложить до тех пор, пока не будет устранена причина высыпаний и ребенок полностью не выздоровеет.
При наличии неврологических симптомов у детей (неусидчивость, нарушения походки, режима сна и бодрствования, проблемы с речью) или повышенной температуре может назначаться вакцина без противококлюшного компонента (АДС). Это позволяет не отступать от графика прививок и свести к минимуму риск возникновения побочных эффектов. В следующих случаях перед вакцинацией ребенка необходима дополнительная консультация у невролога:
- недоношенность;
- дефицит кислорода в крови или ухудшение мозгового кровообращения у новорожденных (перинатальная энцефалопатия);
- наличие судорог, аллергии, а также тяжелых реакций на введение АКДС у близких родственников.
При наличии перечисленных факторов риска прививку можно делать, но сначала необходимо обследовать ребенка, получить разрешение у невролога и применять очищенные вакцины с минимальной реактогенностью (например, Инфанрикс).
Куда делают прививку АКДС?
Вакцина АКДС вводится внутримышечно: взрослым прививку делают в дельтовидную мышцу плеча, а маленьким детям — в область средней трети бедра. Это очень важно, потому что если вакцина попадет в жировую ткань, то иммунитет не выработается. Именно поэтому прививку АКДС никогда не делают в ягодицу. Из-за толстого слоя подкожной жировой клетчатки игла не достанет до мышцы, а риск повреждения седалищного нерва или кровеносного сосуда при таком способе введения препарата повышен.
В каком возрасте ребенку делают прививку АКДС?
Прививку АКДС детям делают в 2, 4, 6 и 18 месяцев, согласно национальному календарю профилактических прививок. Первую ревакцинацию против дифтерии и столбняка проводят детям в возрасте шести лет. Для этого используется адсорбированная дифтерийно-столбнячная вакцина без содержания противококлюшного компонента (АДС). Вторая ревакцинация проводится в 16 лет вакциной АДС-М со сниженным содержанием антигенов.
Как подготовиться к прививке АКДС?
Основная подготовка ребенка к прививке АКДС заключается в прохождении медицинского обследования перед процедурой. Посетить педиатра нужно для того, чтобы исключить скрытые заболевания. Прививка комбинированной вакциной АКДС оказывает нагрузку на иммунитет ребенка, а при наличии не выявленных патологий это может привести к развитию тяжелых осложнений.
Остальные рекомендации по подготовке ребенка к вакцинации просты: перед процедурой он должен покакать и максимум за два часа до нее немного поесть. Также не стоит кутать его в слишком теплую одежду. Рекомендуется заранее запастись жаропонижающими препаратами, которые помогут снизить выраженность реакций организма после прививки.
Как облегчить состояние ребенка после прививки АКДС?
Чтобы ребенок легче перенес проявления иммунной реакции, возникающей в ответ на введение вакцины, желательно запастись обезболивающими и жаропонижающими препаратами. Дозировку и виды лекарств необходимо заранее обсудить с педиатром. Если ребенок плохо переносит повышение температуры, сразу по возвращении из больницы можно дать ему жаропонижающее средство в форме сиропа или поставить свечу. Это поможет предотвратить лихорадку и немного облегчит дискомфортные ощущения.
Покраснение кожи и небольшой отек в месте укола — нормальная реакция организма на введение вакцины, поэтому не стоит прикладывать к нему компрессы, капустный лист или делать йодную сетку. Это только усилит приток крови и может привести к увеличению размера покраснения, образованию уплотнений или ожогу кожи.
Температура после прививки АКДС — что делать?
Если после вакцинации у ребенка повысилась температура тела до 38 °С и выше, то можно дать ему детское жаропонижающее средство на основе парацетамола или ибупрофена (сироп, свечи). Оно обладает также умеренным обезболивающим эффектом и хорошо снимает неприятные ощущения в области инъекции. Жаропонижающее нужно давать днем и обязательно на ночь, так как к вечеру температура обычно повышается. При это важно убедиться, что ребенок не одет слишком тепло и пьет достаточно воды. Если температура появилась на второй день после прививки или не спадает на протяжении трех дней после вакцинации, необходимо обратиться за медицинской помощью.
Можно ли гулять после прививки АКДС?
Прогулки на свежем воздухе после вакцинации допускаются, если ребенок чувствует себя хорошо. Это поможет ему отвлечься и снизить стресс после неприятной процедуры. Гулять лучше в немноголюдных местах, чтобы ребенок не подхватил инфекцию. По этой причине лучше избегать детских площадок и ограничить контакты с другими людьми в первые дни после вакцинации.
В каком возрасте делается прививка от дифтерии?
Первую прививку комбинированной вакциной от дифтерии и столбняка делают детям в двухмесячном возрасте. Если взрослый или ребенок старше семи лет раньше не вакцинировались от этих болезней, то они должны получить минимум три дозы вакцины АДС-М. Сначала первую, через месяц — вторую, через полгода после второй — третью. Взрослым нужно проходить повторную вакцинацию каждые 10 лет.
Что нельзя делать после прививки от дифтерии взрослым?
Вакцинация от дифтерии и столбняка может временно ослаблять иммунитет, поэтому не рекомендуется в течение первых трех дней после прививки посещать людные места, чтобы не заразиться какой-либо инфекцией. Нельзя также купаться в природных водоемах. Можно принимать душ, но место инъекции при этом не стоит тереть губкой.
Когда нужно делать прививку от столбняка?
Прививку от столбняка делают при:
- травмах с повреждением кожи и слизистых оболочек;
- тяжелых ожогах (химических, термических) и обморожениях;
- укусах животных;
- проникающих ранениях внутренних органов, в особенности желудочно-кишечного тракта;
- внебольничных родах или абортах;
- гангрене, абсцессах и других нагноениях глубоких слоев кожи и жировой клетчатки.
Первую плановую прививку от столбняка, согласно национальному календарю профилактических прививок, делают детям в двухмесячном возрасте. Затем комбинированную вакцину от столбняка и коклюша (АКДС) ребенок получает в 4, 6 и 18 месяцев. В 6 лет делается ревакцинация (АДС), которую затем нужно проводить каждые 10 лет: в 16, 26, 36 лет и так далее (используется вакцина АДС-М). Если ребенок старше 7 лет или взрослый никогда раньше не прививались от столбняка, то сначала они должны получить три дозы вакцины АДС-М: сначала первую, минимум через 30 дней — вторую, а через полгода после второй — третью.
Прививка АКДС — единственный способ существенно снизить риск заражения такими опасными инфекционными болезнями, как дифтерия, коклюш и столбняк. Взрослым важно проходить иммунизацию вакциной АДС-М каждые десять лет, так как иммунитет к столбняку и дифтерии не является пожизненным, а риск инфицирования в условиях низкого уровня вакцинации населения высок.
Можно ли делать прививку АКДС и АДС? Побочные эффекты у детей после вакцинации

Вакцина АКДС – это прививка, включающая в себя компоненты для создания иммунитета от трех инфекций: коклюша, дифтерии и столбняка. Введение всех доз вакцины АКДС и АДС, предусмотренных календарем прививок помогает создать пожизненную защиту от столбняка и дифтерии. Особенно важно защитить от коклюша маленьких детей. Они болеют гораздо тяжелее взрослых.
Для начала рассмотрим заболевания, против которых направлена вакцина АКДС. Это даст возможность адекватно оценить необходимость вакцинации и поможет каждому родителю в принятии правильного решения.
Дифтерия
Дифтерия – это бактериальная инфекция, для которой характерны специфические изменения в ротоглотке и выраженный токсический синдром. Дифтерия передается воздушно-капельным путем (от больного или носителя при дыхании), реже контактным (с загрязненных предметов). Заражение наступает примерно на 2-10 день от момента контакта.
Для дифтерии характерны выраженные изменения в ротоглотке. Горло краснеет, затем покрывается плотной фибриновой пленкой, которая тяжело отделяется со слизистых оболочек, и иногда затрудняет дыхание. Дифтерия гортани сопровождается осиплостью и потерей голоса, затруднением дыхания, в некоторых случаях кровотечением.
Дифтерийная палочка – возбудитель инфекции, способна продуцировать токсин. Под его влиянием в организме развивается токсический синдром – отек верхних дыхательных путей, подкожно-жировой клетчатки. При этом у больных выраженно плохое самочувствие: высокая температура, затрудненное дыхание, головные боли. Кроме того, заболевание часто осложняется миокардитами и патологией нервной системы (энцефалит). Для лечения дифтерии применяют антибиотики, а также антитоксическую сыворотку или иммуноглобулин.
Дифтерия сейчас встречается редко. Она не очень «заразна». Но, заболевание это тяжелое, и в допрививочную эпоху именно оно стояло на первых местах, как причина детской смертности.
Коклюш
Коклюш – инфекционное заболевание, передающееся воздушно-капельным путем. Оно проявляется длительным, интенсивным, навязчивым кашлем. Инкубационный период у коклюша длится от 1-й до 2-х недель. После развития заболевания больной может являться источником инфекции до месяца. Кроме того, возможно бессимптомное носительство.
У детей до года инфекция коклюша часто приводит к приступам остановки дыхания. А на этом фоне развиваются осложнения со стороны нервной и сердечно-сосудистой системы. У детей старшего возраста, заболевание начинается с симптомов обычной простуды: повышения температуры, насморка, кашля, покраснения горла. Затем развивается длительный мучительный приступообразный кашель. Приступы иногда сопровождаются рвотой, кровоизлияниями в кожу лица и конъюнктиву, слюно и слезотечением, вздутием вен шеи. Длится такой кашель может до полугода.
Для лечения коклюша используют антибактериальные препараты. Однако, они могут быть эффективны только в начальный период, когда коклюш практически невозможно отличить от других ОРВИ. В период приступообразного кашля антибиотикотерапия не эффективна. Лечение проводится симптоматически и практически не может повлиять на длительность кашля.
Коклюш чрезвычайно заразен. Им заболевают до 95% контактировавших не привитых. Даже сейчас, на фоне всеобщей вакцинации, случаи коклюша нередки. Особенно опасно заболевание у малышей, еще не успевших получить прививку по какой-то причине.
Столбняк
Столбняк – тяжелая бактериальная инфекция с контактным механизмом передачи, для которой характерно поражение нервной системы с развитием судорог и тонического напряжения мышц. Инфекция передается контактным путем. Микроб широко распространён в природе, особенно в сельскохозяйственных районах. Его находят в почве, воде, домашней пыли. Часто он является обитателем кишечника животных, иногда человека. Столбнячная палочка может образовывать споры, которые устойчивы к воздействию высоких и низких температур, растворов антисептиков.
Свои патогенные свойства столбнячная палочка приобретает в отсутствии кислорода (анаэробной среде). Попадая в рану с загрязненных поверхностей, микроб начинает размножаться и выделять токсин. Токсин через кровь попадает в нервную систему. Развивается клиническая картина. От заражения до первых симптомов проходит примерно от 1-й до 3-х недель. Вначале поражаются мышцы лица и головы – происходит резкий спазм мускулатуры. Затем изменения переходят на туловище и конечности, появляются судороги. Мышечные сокращения могут быть настолько интенсивными, что травмируют суставы и связки. Нередки поражения мышц сердца и дыхательных путей.
В современных условиях пациент погибает от столбняка примерно в 20% случаев. Особенно опасна инфекция у детей первого года жизни. Летальность достигает 90-95%. Своевременное лечение позволяет снизить летальность и уменьшит проявления болезни. Однако, даже при его применении выздоровление наступает только после 2-4 месяцев, некоторые последствия остаются необратимые для нервной системы.
Столбняк очень опасная инфекция. До сих пор встретить споры столбнячной палочки в природе не редкость.
Какие бывают прививки от коклюша, дифтерии и столбняка?
- АКДС – в нашей стране применяется наиболее широко писпользуемая вакцина. В нее входит анатоксин (нейтрализованный токсин) столбняка и дифтерии, а также убитые коклюшные бактерии. Помимо основных компонентов в состав вакцины входят адъюванты, антисептики и консерванты, а также основная среда – разбавитель.
- АДС и АДС-М – вакцина без коклюшного компонента. В вакцине АДС-М снижено количество дифтерийного анатоксина. Эти вакцины применяют для ревакцинации у детей после 7-ми лет и у взрослых, когда вакцинация от коклюша уже не показана.
- «Бубо-Кок» – в эту вакцину помимо компонентов АКДС входит часть белка вирусного гепатита В. Это сделано для того, чтобы не делать одновременно малышу два укола, т.к. прививки по календарю делаются вместе.
- «Бубо-М» – вакцина без коклюшного компонента.
- «Пентаксим» – в состав входит столбнячный, дифтерийный и коклюшный анатоксины, частички коклюшного микроба. Дополнительно, для удобства использования в эту вакцину ввели полиомиелит. По календарю прививок графики вакцинации АКДС и полиомиелитом совпадают. В эту вакцину из отдельного флакона можно добавить компонент против гемофильной инфекции. Решение о необходимости его введения принимает врач. Вакцина отличается отсутствием целых коклюшных клеток – это вызывает меньше побочных эффектов.
- «Инфанрикс» – по составу идентичен «Пентаксиму», за исключением полиомиелитного компонента – в нем он отсутствует.
- «Инфанрикс гекса» – помимо компонентов «Инфанрикса» включает инактивированные вирусы полиомиелита и часть белка вируса гепатита В.
- «Адасель» – включает в себя: дифтерийный, столбнячный, коклюшный анатоксины и фрагменты коклюшной бактерии.
Когда делают прививку АКДС?
Согласно национальному календарю прививка АКДС делается в 3 месяца, 4,5 месяца и 6 месяцев. Ревакцинацию делают в 18 месяцев. Вторая ревакцинация в 6-7 лет проводится без коклюшного компонента. Третья – в 14 лет, а затем каждые 10 лет – также без добавления коклюшного компонента.
Как быть, если прививка АКДС не была сделана вовремя?
Если прививки не доделаны, календарь продолжают с теми же промежутками, которые указаны в календаре. Вторую вакцину делают не менее чем, через 1,5 месяца от первой. Третью не менее чем через 1,5 месяца от второй. Ревакцинация не менее, чем через 12 месяцев от последней прививки.
Прививку АКДС делают до 4-х лет. После 4-х делают АаКДС (в этом случае интервал между третьей прививкой и ревакцинацией может быть сокращен до 6 месяцев).
«Инфанрикс гекса», согласно инструкции, делается только до 36 месяцев.
«Инфанрикс» и «Пентаксим» можно делать до 6 лет.
«Адасель» используют только для ревакцинации в 6-7 лет и для прививки взрослым каждые 10 лет.
Дети старше 6 лет прививаются только безкоклюшными вакцинами (АДС, АДС-М, Бубо-М) или вакциной «Адасель». Им делается две прививки с разницей в 1,5 – 2 месяца. Ревакцинация через 9-12 месяцев. И вторая ревакцинация через 2 года.
Какие осложнения могут быть после прививки АКДС?
АКДС одна из наиболее реактогенных прививок в календаре. Стоит ли ее бояться и отказываться от нее?
Действительно, после введения АКДС часто встречаются побочные реакции:
- Повышение температуры тела до 38,5*С встречается примерно в половине случаев после инъекции прививки АКДС. При применении бесклеточных вакцин («Превенар», «Инфанрикс» или «Адасель») встречается примерно в 2-3 раза реже. Реже встречается повышение температуры до 39*С (примерно в 10% случаев). Крайне редко – до 40*С (менее 0,5% всех привитых). Такое повышение температуры проходит через 1-3 дня после прививки самостоятельно и требует только применения жаропонижающего препарата в возрастной дозе для улучшения самочувствия ребенка.
- Раздражительность и продолжительный плач. Тоже довольно частое явление. Для АКДС примерно 40% от всех вакцинаций. Для бесклеточных вакцин этот процент падает примерно до 15%. Проходит самостоятельно за 1-2 дня. Требует только наблюдения и ухода за малышом.
- Местные реакции в виде отека, покраснения и боли в месте инъекции встречаются с разной интенсивностью примерно у половины привитых. В разы реже местные реакции наблюдаются у привитых бесклеточной вакциной. Болезненность в первые дни после прививки можно уменьшит с помощью тех же лекарств, которыми сбивают высокую температуру. В случае, если краснота, отек и болезненность нарастают, а препараты оказываются малоэффективными малыша имеет смысл показать врачу, чтобы не упустить осложнения связанные с инфицированием места введения, либо нарушением техники введения препарата.
- Иногда несколько дней после прививки малыша беспокоит нарушение аппетита и как следствие потеря веса. Это явление временное, не требующее коррекции.
- Рвота встречается примерно у 15 % привитых детей. Никогда не бывает мучительной, многократной и длительной. Не требует лечения. Но вашего лечащего врача о такой реакции стоит оповестить.
- Редко (примерно 0,02% для АКДС и еще ниже для бесклеточных вакцин) у детей после прививки встречаются фебрильные судороги. Такие судороги происходят на высоте подъема температуры. Чаще дети имеют врожденную предрасположенность к развитию таких судорог. Прививка в таких ситуациях служит лишь провоцирующим фактором. В большинстве случаев фебрильные судороги не опасны для малыша, несмотря на то что они очень пугают родителей. Ребенка после судорожного приступа нужно обязательно показать врачу. И предупредить лечащего врача о предыдущих случаях такой побочной реакции.
К тяжелым и редко встречающимся осложнениям после прививки можно отнести:
- Острые аллергические реакции. Сразу после прививки маме с малышом рекомендуют провести около получаса в стенах медицинского учреждения.
- Гипотензивно-гипореспонсивный синдром. Его риск имеется примерно первые 12 часов после прививки. Ребенок резко бледнеет, становится вялый, заторможенный. Это осложнение не требует лечения, проходит само, но при нем необходимо наблюдение врача. Гипотензивно-гипореспонсивный синдром после прививки АКДС ставит вопрос о дальнейшей вакцинации.
Чтобы уменьшить риск тяжелых побочных реакций рекомендуют осмотр перед вакцинацией. Ребенок перед прививкой не должен быть болен острой респираторной инфекцией. Хронические заболевания должны быть в стадии ремиссии. При необходимости лечащий врач может назначить ребенку с хроническим заболеванием лечение на время вакцинации.
Надо сказать, что последующая прививка переносится тяжелее предыдущей. У детей с выраженными реакциями вакцину целесообразно заменить на бесклеточную или не содержащую коклюшный компонент.
Когда прививку АКДС делать нельзя?
- Если у ребенка обострение хронического заболевания прививки откладываются до разрешения лечащего врача.
- Если у ребенка есть аллергическая реакция на компоненты препарата, или была острая аллергическая реакция на предыдущее введение.
- Если у ребенка есть тяжелое прогрессирующее заболевание нервной системы.
С осторожностью делают прививки малышу, если после предыдущего введения у него:
- поднялась температура выше 40,5*С;
- были судороги после предыдущего введения препарата;
- возникновение гипотензивно-гипореспонсивный синдрома после предыдущей вакцины.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Прививка от дифтерии
Вакцины против дифтерии производятся на основе дифтерийного анатоксина, являющегося модифицированным бактериальным токсином, который индуцирует защитный антитоксин.Прививка для профилактики дифтерии представляет собой анатоксин, адсорбированный на алюминия гидроксиде. Дифтерийный анатоксин выпускается также в комбинации со столбнячным анатоксином (прививки АДС, АДС-м) и коклюшной вакциной (цельноклеточной – АКДС, Бубо-М, Бубо-Кок; и бесклеточной, или ацеллюлярной – Инфанрикс, Пентаксим, Тетраксим, Инфанрикс Пента, ИнфанриксГекса). Профилактические прививки позволяют создать длительный и напряжённый антитоксический иммунитет от дифтерии.
Прививка АКДС состоит из смеси корпускулярной коклюшной вакцины, дифтерийного и столбнячного анатоксинов. АДС-анатоксин представляет собой очищенные и адсорбированные дифтерийный и столбнячный анатоксины. АДС-М-анатоксин отличается от АДС уменьшенным содержанием антигенов — в одной прививочной дозе (0,5 мл) содержится 5 ЛФ (единица измерения активности компонентов) дифтерийного анатоксина и 5 ЕС (единица измерения активности компонентов) столбнячного анатоксина (для сравнения, в 0,5 мл прививки АДС содержится 30 ЛФ дифтерийного анатоксина и 20 ЕС столбнячного анатоксина).
Все вакцины для профилактики дифтерии, столбняка и коклюша являются инактивированными (убитыми), то есть они не содержат ничего живого. Известно, что отдельные антигены в чистом виде и инактивированные вакцины уступают по эффективности живым вакцинам. В этой связи в качестве усилителя (т.н. адъюванта) прививки против дифтерии, столбняка, коклюша (и ряда других инфекций) используется гидроокись алюминия. Смысл использования этого вещества заключается в усилении воспалительной реакции в месте введения вакцин и, как следствие, интенсификации иммунных реакций и увеличении эффективности прививки в целом.
Принципы и цели вакцинации
Дифтерия – крайне опасное своими осложнениями заболевание, для ее профилактики необходима вакцинация. Производство вакцин – сложный многоступенчатый процесс. Дифтерийный анатоксин получают из токсина, продуцируемого дифтерийным микробом. Микроорганизмы культивируют в жидкой питательной среде, в которую они выделяют токсин. Полученную среду тщательно освобождают от микробных клеток, а затем обрабатывают, чтобы полностью обезвредить токсин, сохранив только его иммунизирующую активность. Дифтерийный анатоксин контролируется по нескольким показателям (приняты ВОЗ в 1965 г.): прежде всего, на безопасность, то есть полноту обезвреживания токсина. Этот показатель проверяют на чувствительных животных, вводя им дозу, в 50-100 раз превышающую дозу для человека, что позволяет выявить следовые количества недообезвреженного токсина. После теста на безопасность его проверяют на возможность возврата токсических свойств. С этой целью очищенный анатоксин инкубируют в течение шести недель при разных температурных режимах, а затем опять проводят контрольный тест на животных.
Дозировка — у детей с 3-х месяцев до 4 лет – три прививки от дифтерии по 0,5 мл с интервалом 6 недель, с последующей ревакцинацией через 12 месяцев после третьей прививки; у детей старше 4 лет и взрослых – две прививки от дифтерии по 0,5 мл с интервалом 4-6 недель с последующей ревакцинацией через 9-12 месяцев.
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Эффективность вакцин
Введение в 1994 г. массовой иммунизации населения страны против дифтерии с повторной ревакцинацией взрослых в 2003-2004 гг. позволило обеспечить достаточную специфическую защиту населения от этой инфекции. В совокупности с многолетним надзором это привело к снижению заболеваемости дифтерией в России с 26,8 в 1994 г. до 0,01 на 100 тыс. населения в 2009-2011 гг. В течение периода 1980-2000 гг. общее число зарегистрированных случаев дифтерии было снижено более чем на 90%.
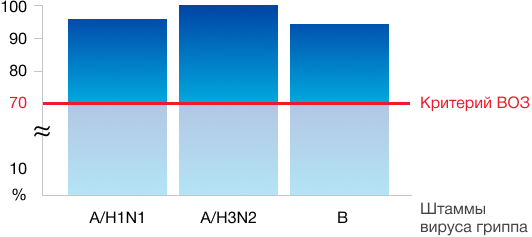
Все компоненты АКДС-вакцин способны формировать иммунитет практически у 100% привитых.
Побочные реакции
После введения адсорбированных препаратов (внутримышечно или подкожно) на месте инъекции может некоторое время сохраняться небольшое уплотнение, которое не опасно для организма.
Прививки АКДС являются наиболее реактогенными, «тяжелыми» вакцинами детского возраста. В среднем побочные реакции встречаются у трети привитых, причем не на каждую прививку. Пик частоты реакций отмечается, как правило, на третье и четвертое введения вакцины, что совпадает с пиковыми показателями выработки иммунитета. Они проявляются умеренным повышением температуры тела, легким недомоганием в течение суток после вакцинации. Возможны также покраснение, припухание, болезненность в месте инъекции, редко бывают быстропроходящие эфемерные высыпания. Реакции в месте введения прививки от дифтерии в целом отмечаются у 15-25% привитых: покраснение (1-2%) и отечность (1-2%), вызванные иммунным воспалением в месте введения вакцины и действием адъюванта. Боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) также является следствием воспалительной реакции.
Общие реакции на прививку от дифтерии в среднем отмечаются у 20% привитых: повышение температуры тела (до 30%), прочие (беспокойство или, наоборот, заторможенность, рвота, понос, нарушения аппетита). Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 (72) часов после прививки, длятся не более 24 (48) часов и не требуют лечения.
Риск поствакцинальных осложнений
Как и на введение любой другой вакцины, в редких случаях возможны аллергические реакции на компоненты АКДС-вакцины. Эти осложнения связаны не со свойствами прививки, а с количеством вспомогательных веществ в конкретных препаратах, наличием у ребенка аллергии к ним и, в части случаев, несоблюдением правил вакцинации. Показателен тот факт, что, согласно статистике поствакцинальных осложнений в США, даже тяжелые аллергические реакции на АКДС-вакцины не привели к тяжелым последствиям ни в одном случае с 1978 года, с учетом того, что за этот период было сделано около 80 млн прививок против дифтерии. К вероятным специфическим осложнениям на прививки АКДС можно отнести неврологические осложнения, которые крайне редки. Как предполагается, они могут быть вызваны тем, что токсины коклюшной палочки (даже инактивированной) в комбинированных вакцинах имеют свойство раздражать, у крайне небольшой части восприимчивых детей, мозговые оболочки.
Редкими проявлениями неврологических осложнений на прививку от дифтерии могут быть: судороги без повышения температуры – 0,3-90 на 100 тыс. прививок, осложнения в виде энцефалопатии – менее 1 случая на 300 тысяч привитых. В настоящее время в мире судороги без повышения температуры не считают осложнением на прививку. Исследования, проведённые в Великобритании в 1960-1970 гг. свидетельствуют об одинаковой частоте развития судорог у привитых и непривитых детей. При этом первые проявления таких заболеваний как эпилепсия, органическое поражение головного мозга могут проявляться в виде судорог в возрасте 3-4 месяцев, когда начинают проводить вакцинацию, и связаны с прививкой только временным фактором.
Противопоказания
Помимо общих противопоказаний к вакцинации против дифтерии, таких как острое заболевание, аллергия к компонентам прививок и тяжелый иммунодефицит (при котором формирование иммунитета невозможно), АКДС-вакцины временно или абсолютно противопоказаны в случае, если у ребенка имеется прогрессирующая патология нервной системы, либо отмечались судороги без повышения температуры (афебрильные). В этом случае дети прививаются вакциной от дифтерии без коклюшного компонента (прививка АДС). Временными и относительными противопоказаниями являются обострение хронических заболеваний (прививки можно проводить вне обострений), недавно перенесенная острая респираторная инфекция (ОРИ) (прививки против дифтерии можно проводить сразу после выздоровления). Следует заметить, что в США легкая ОРИ не является противопоказанием, и прививки могут быть проведены, в том числе, на фоне незначительного повышения температуры, кашля, насморка. Также противопоказанием является развитие сильных общих и местных реакций на предшествующее введение АКДС прививки (повышение температуры выше 40 С, отек и гиперемия в месте введения вакцины свыше 8 см в диаметре).
Когда прививать?
Курс первичной вакцинации против дифтерии проводят детям с 3-месячного возраста троекратно, с интервалом 45 дней. Первая ревакцинация проводится прививкой АКДС через 12 месяцев после 3-й вакцинации, вторая ревакцинация — с 7 лет АДС-М-анатоксином, третья — в 14 лет, и далее взрослым– каждые 10 лет АДС-М-анатоксином.
Прививка АКДС
Профилактическая прививка АКСД (адсорбированная коклюшно-дифтерийно-столбнячная прививка) – это цельноклеточная вакцина, содержащая инактивированные клетки возбудителей коклюша (4 МЕ), столбняка (40 или 60 МЕ), дифтерии (30 МЕ). Все три перечисленных заболевания очень опасны для человека и вызывают высокий процент смертельных исходов, нарушений развития и инвалидизации даже при использовании современных и высокоэффективных антибактериальных препаратов. Прививка АКДС детям является одной из ключевых во всем плане вакцинаций.
Родители могут выбрать одну из нескольких вакцин – наиболее популярны отечественный препарат АКСД или импортный Инфанрикс. При наличии противопоказаний к коклюшному компоненту или при отсутствии необходимости его применения используются следующие варианты:
- АДС – столбняк + дифтерия (отечественная АДС и импортная Д.Т.Вакс);
- АДС-м – столбняк + дифтерия для детей от 6 лет и взрослых (АДС–м и Имовакс Д.Т.Адюльт);
- АС – только столбняк;
- АД-м – только дифтерия.
Препараты вакцины могут комбинироваться с другими прививками – от полиомиелита, гемофильной инфекции, гепатита В.
Когда и как делать прививку?
Всего ребенку требуется 4 этапа вакцинации:
- в 3 месяца;
- 4-4,5 месяцев;
- в 6 месяцев;
- в 1,5 года.
Все эти этапы необходимы для формирования иммунитета, далее следует проводить ревакцинации – в 6 и 14 лет. С последней детской ревакцинации новые проводятся каждые 10 лет – в 24, 34 и т.д. Если пришло время делать вакцинацию, а ребенок заболел, ее можно отложить на довольно долгий срок, но необходимо сделать сразу же, как появится такая возможность. Первые три делаются с интервалом в 30-45 дней, последняя через год после предпоследней. Например, если была отложена вторая ступень, то она выполняется при первой же возможности, третья – через 30-45 дней после нее, четвертая – через год после последней. Далее 7 и 14 лет по графику.
Если по каким-то причинам АКСД не поставили в 3 месяца, можно начать процедуру в любом возрасте до 4 лет. Для детей старше 4 лет, которые не сталкивались с этой прививкой, используются только АДС-препараты.
Выполнять вакцинацию рекомендуется одним и тем же препаратом (АКДС, Инфантикс и другие), однако при отсутствии такой возможности можно подобрать другой препарат – все вакцины взаимозаменяемы. При наличии сильных послепрививочных реакций также можно сменить препарат.
Куда делается укол?
Препарат обязательно вводится внутримышечно – именно при таком способе применения он высвобождается с нужной скоростью. Для грудного ребенка рекомендовано введение в бедро, поскольку мышцы там хорошо развиты (рекомендовано ВОЗ на основании международных исследований), для взрослого – в плечо.
Введение в ягодицу не производится, поскольку может привести к повреждению седалищного нерва или кровеносного сосуда, а из-за большого слоя подкожной клетчатки игла может не достать до мышцы.
Как работает вакцина?
Все три заболевания – коклюш, столбняк и дифтерия очень опасны и вызывают серьезные осложнения. Коклюш может привести к пневмонии и энцефалопатии, а вызываемый им судорожный кашель – к остановке дыхания. Иммунная система человека на введение вакцины реагирует выработкой клеток памяти. При последующем попадании в организм коклюшной палочки иммунная система активно включает защитные реакции благодаря этим клеткам и побеждает вирус.
В случае с дифтерией и столбняком организм негативно реагирует не на сами вирусы, а на их токсины, поэтому для исключения заболевания необходимо выработать иммунитет к токсинам, а не вирусам в целом (противотоксический иммунитет).
Реакции на вакцинацию
Практически у 30% детей наблюдаются побочные эффекты (не путать с осложнениями), особенно после третьего и четвертого сеанса. Они не приводят ни к каким нарушениям здоровья и не сравнятся с проблемами, которые могут возникнуть при заболевании ребенка.
Для удобства разделим все реакции на две группы – нормальные и ненормальные, при которых необходимо обратиться к врачу.
Нормальные реакции (необходимо просто переждать их)
Местные проявления (покраснение и уплотнение вокруг места укола) при нормальной реакции могут достигать диаметра до 8см. Рыхлые водянистые ткани ребенка так реагируют на проникновение иглы, сдавливание жидкостью из шприца и активизацию лимфоцитов, которые сталкиваются с чужеродными телами. Покраснение сопровождается болезненностью. Краснота может сохраняться около 1 недели, а уплотнение (шишка) рассасываться до 2 недель.
Повышенная температура (до 40 градусов) держится не более 3 дней, при высокой температуре необходимо тщательно и регулярно ее отслеживать. Из-за температуры и боли ребенок может быть капризным, а также наоборот, вялым и сонливым, со слабым аппетитом.
Еще два нормальных признака – насморк и кашель, являющиеся реакцией на коклюшный компонент. При их появлении можно ввести соответствующие препараты, чтобы не допустить заболевания на фоне сниженного иммунитета.
При температуре выше 38,5 градусов рекомендуется давать жаропонижающие препараты. Припухлости не требуют внимания к себе, не следует мазать их кремами во избежание развития инфекций. Не следует хотя бы 1 день гулять на улице, вводить новые продукты питания или приглашать гостей. При температуре не рекомендуется купать ребенка.
Ненормальные реакции (следует принять меры и обратиться к врачу)
В редких случаях могут проявиться следующие реакции:
- судороги на фоне высокой температуры и при нарушениях работы нервной системы (врач должен убедиться в отсутствии заболеваний нервной системы);
- резкое значительное ухудшение состояния ребенка – может быть вызвано заболеванием, которое начало развиваться на фоне пониженного иммунитета;
- упорный плач более 3 часов;
- аллергии – понос, сыпь, рвота и другие проявления могут быть замечены при наличии аллергии на компоненты препарата.
Обязательно обратитесь к врачу при возникновении подобных симптомов.
Осложнения
Прививки АКДС детям в 1-3 случаях из 100 000 вызывают осложнения у ребенка:
- тяжелая аллергия (крапивница, отек Квинке, анафилактический шок);
- судороги при нормальной температуре;
- энцефалит;
- энцефалопатия;
- шок.
Связь энцефалопатии и других неврологических нарушений с АКДС не доказана, в том числе в ходе опытов, поставленных на животных. Скорее всего причина подобных явлений заключается в проявлении доселе скрытых нарушений на фоне повышенной температуры.
Вакцинация против коклюша: позаботиться своевременно
Прививки против коклюша (АКДС): актуальность, уровень безопасности, побочные эффекты

Известно, что защита от инфекций, наработанная матерью в течение жизни, передаётся ребёнку через плаценту. Но, к сожалению, против коклюша такую защиту мать передать не может. Поэтому ребёнок практически сразу после рождения оказывается беззащитным перед грозной инфекцией. О заболеваемости коклюшем и способах профилактики рассказывает Татьяна Ивлева, врач городского кабинета вакцинопрофилактики.

Почему вакцинация против коклюша остается актуальной?
К сожалению, сегодня нельзя сказать, что коклюш мы можем полностью контролировать. Это связано с тем, что детей вакцинируют лишь в возрасте до 4-х лет. Дети более старшего возраста, подростки и взрослые со временем утрачивают тот иммунитет, который их организм наработал в результате вакцинации. Поэтому заболеваемость коклюшем остаётся высокой среди школьников и взрослых, которые хоть и болеют значительно более лёгкими формами коклюша, но всё же остаются переносчиками коклюшной инфекции. Если в довакцинальную эру дети заражались, в основном, от своих сверстников, то сегодня маленькие дети часто заражаются от взрослых, то есть источником коклюша служат, чаще всего, старшие братья и сёстры, посещающие школу, либо родители.
Вакцинация против коклюша проводится с 60-х годов прошлого века, поэтому современные родители практически не видят тяжёлого течения коклюша. С одной стороны, это говорит о высокой эффективности программ вакцинации, а с другой — не даёт некоторым родителям достаточно оснований считать коклюш серьёзным заболеванием, требующим обязательной вакцинации против него. Однако, коклюш — опасное заболевание, и того, кто слышал коклюшный кашель, не нужно убеждать в необходимости вакцинировать своих детей.

Как сегодня оценивается безопасность вакцины АКДС, известной своей реактогенностью?
Вакцина АКДС (Адсорбированная коклюшно-дифтерийно-столбнячная вакцина) была создана более 50 лет назад. К сожалению, эта вакцина, как и другие цельноклеточные вакцины, вызывает больше всего опасений и нареканий в плане возникающих на неё реакций. Однако именно данная цельноклеточная вакцина, относящаяся к первому поколению коклюшных вакцин, весьма эффективна и даёт надёжный продолжительный иммунитет. Учитывая эти факторы, и согласно рекомендации ВОЗ, цельноклеточная коклюшная вакцина до сегодняшнего дня остаётся основным инструментом борьбы с коклюшем.
Что касается реакций, вызываемых вакциной АКДС, то частота и тяжесть их сильно преувеличена. Родители часто путают вероятные осложнения, вызываемые коклюшем, с возможными реакциями на прививку. К осложнениям относятся тяжёлые, стойкие нарушения в состоянии здоровья вследствие профилактических прививок (обычно параличи, судорожный синдром, другие виды неврологических нарушений). Эти ситуации возникают очень редко.
Реакции на вакцинацию – это нетяжёлые внешние проявления вакцинального процесса (подъём температуры, местные реакции). Важно понимать, что наличие реакции у ребёнка не является патологией, это – вариант нормы.
Наиболее частой реакцией на вакцину АКДС является подъём температуры (в 30–50 % случаев) и местная реакция в виде уплотнения (инфильтрата) в месте введения вакцины.
Возникновение инфильтратов связано с тем, что действующие вещества вакцины (антигены) «насаживаются» на носитель, о чём говорит слово «адсорбированный» в названии вакцины, и поэтому не сразу попадают в кровь, а сходят с носителя постепенно. Медленное поступление антигенов позволяет организму выработать максимальную защиту от инфекции. Кроме того, такой механизм действия делает вакцину более безопасной и эффективной. Но именно из-за того, что антигены не сразу уходят из этого «депо», и образуются данные местные реакции. Они характерны для всех адсорбированных вакцин (АКДС, АДС, АДС-М, АС, зарубежные аналоги АКДС).
Однако, как правило, и температурная, и местная реакции являются нормой. Такой ответ на введение вакцины развивается не позднее одних суток после прививки и длится не более трёх суток. Реакции, появляющиеся позже и длящиеся дольше, вызваны не прививкой, а, например, ОРЗ, кишечной инфекцией и так далее. Причину в этом случае нужно искать вместе с врачом, чтобы исключить тяжёлое заболевание.
Самой неприятной возможной реакцией на введение цельноклеточной АКДС-вакцины являются неврологические проявления, которые возникают у очень небольшого числа детей (1-2 %).
Например, если у ребёнка были проблемы с мышечным тонусом или наблюдалось повышенное внутричерепное давление, после вакцинации эти проблемы могут усугубляться на какой-то период времени. Иногда может наблюдаться задержка в развитии, но, к счастью, благодаря усилиям неврологов и родителей все функции в скором времени восстанавливаются. Однако, безусловно, неприятный осадок от самого существования данных реакций остаётся не только у родителей, но и у докторов. Судорожные реакции очень редки, могут встречаться на первое поколение АКДС-вакцины. Отмечу, что, например, в Новосибирске такие реакции уже очень давно не регистрировались.

Какова эффективность бесклеточной вакцины АКДС и её принципиальные отличия от цельноклеточной АКДС-вакцины первого поколения?
В мире было много дискуссий по поводу соотношения пользы и риска использования АКДС-вакцин первого поколения. Некоторые страны, такие, например, как Швеция и Япония, отказались от вакцинации детей от коклюша и вернулись к государственным вакцинальным программам только после создания коклюшных вакцин нового поколения.
На сегодняшний день существуют научные доказательства, что причины возникавших энцефалопатий, которые считались следствием введения АКДС-вакцины, были совершенно другими (инфекционные, генетические заболевания). Было также доказано, что АКДС-вакцина не может вызвать тяжёлые повреждения мозга.
В ходе работы над вакциной АКДС нового поколения был модифицирован коклюшный компонент вакцины, в результате чего она стала ацеллюлярной, или бесклеточной. Таким образом, вакцина нового поколения обеспечивает стойкую, надёжную защиту от инфекции, при ее применении риски неврологических реакций практически сведены к нулю, а также значительно снижены риски вообще каких-либо реакций.
Для производства всех АКДС вакцин используются инактивированные («убитые») коклюшные микробы. Для цельноклеточных используется весь микроб (целой клеткой). Для бесклеточных (ацеллюлярных) – только его фрагменты.
Современное поколение вакцин против коклюша (бесклеточные) содержат от 2 до 5 антигенов. Для сравнения: вакцина первого поколения (цельноклеточная) содержит 3 000 антигенов. Понятно, что вакцины нового поколения более комфортно переносятся детьми. Вакцины нового поколения очень быстро вошли в программы вакцинации всех развитых стран. Но стоимость их, безусловно, гораздо более высокая, чем стоимость вакцины прежнего поколения. Поэтому сегодня по программе государственного обеспечения мы имеем на вооружении только цельноклеточную вакцину.
Вакцины нового поколения разрешены к применению на территории Российской Федерации и находятся в свободном доступе. Это 4 вакцины (семейства французских и бельгийских вакцин), которые можно сделать в условиях коммерческих медицинских центров. В зависимости от входящих в них компонентов они имеют разные коммерческие названия. Среди них, помимо простой вакцины АКДС, есть вакцины, которые в одном шприце содержат вакцину АКДС и неживую вакцину против полиомиелита или АКДС и вакцину против гемофильной инфекции.
Также существует шестикомпонентная вакцина, в состав которой входит АКДС, инактивированная полиомиелитная вакцина, гемофильная вакцина и вакцина против гепатита В. Причём вакцины, содержащие три компонента, по переносимости идентичны вакцинам, содержащим шесть компонентов.
Сегодня комбинированные вакцины на основе АКДС — это более перспективный и правильный путь, поскольку представляют более щадящий способ защиты от инфекции. Таким образом, с появлением вакцин нового поколения педиатры обрели возможность без риска серьёзных реакций защитить детей с различными тяжёлыми заболеваниями от многих опасных инфекций, в частности от коклюша.

С какого возраста можно защитить детей? По какой схеме проводится вакцинация против коклюша?
Новорождённые не имеют иммунитета от коклюша, поскольку не получают антител против этой инфекции в период внутриутробного развития. Это серьёзная проблема, и поэтому все вакцинальные программы, которые существуют в мире, предусматривают достаточно раннее начало вакцинации против коклюша — с 2-3-месячного возраста. В России детей от коклюша начинают прививать с 3-х месяцев.
Схема применения АКДС-вакцины состоит из 4 доз. Первые три дозы вводятся с интервалом 1,5 месяца (обычно в 3, 4, 5 и 6 месяцев), четвёртая доза (ревакцинация) — в 18 месяцев. Данный комплекс прививок защищает детей в течение 5–7 лет, поэтому, к сожалению, к школьному возрасту они утрачивают этот иммунитет. Родители должны помнить о том, что достойная защита от коклюша вырабатывается лишь через месяц после третьей прививки, поэтому очень важно сделать её вовремя.
Вообще в мире против коклюша прививают не только детей грудного возраста, но и дошкольников, подростков и взрослых. В развитых странах сегодня очень популярна так называемая кокон-иммунизация, когда вакцинируются все члены семьи, где есть беременная женщина, создавая тем самым некую «подушку безопасности» вокруг неё и будущего ребёнка, у которого ещё нет иммунитета против этой болезни. В нашей стране, к сожалению, это сделать пока невозможно.

Что делать, если календарные сроки введения АКДС не соблюдались?
Просто продолжить вакцинацию. При любом интервале между дозами АКДС курс прививок продолжается, ничего начинать заново не требуется. Необходимо помнить, что при значительном увеличении интервалов может снижаться эффективность вакцинации. Поэтому без веских причин откладывать проведение прививки не стоит.
Требуется ли какая-нибудь подготовка перед прививкой АКДС?
Для здорового ребёнка никаких подготовительных мероприятий не требуется. Если у малыша есть какое-нибудь хроническое заболевание, необходимо обсудить необходимость и объём обследования и медикаментозного «прикрытия». Хотелось бы предостеречь родителей от самостоятельного назначения препаратов. Необходимо знать, что приём противоаллергических препаратов значительно снижает эффективность прививки.
Существуют ли противопоказания для введения ребенку вакцины АКДС?
Противопоказания, конечно, есть. Именно для этого необходим осмотр педиатра, который определится с наличием противопоказаний к вакцинации. У современного поколения вакцин (ацеллюлярных) противопоказаний существенно меньше, чем у цельноклеточных.

Справка «Сибмеда»
Ещё в 1940-х годах коклюш уносил ежегодно жизни сотен тысяч человек. После того, как была введена вакцинация, число погибших от этой инфекции сократилось до 5 тыс. человек в год.
Самая крупная вспышка коклюша за последние 60 лет произошла 2 года назад, в 2013 г., в США. По информации властей, заболевание охватило более 48 тыс. человек, из них 18 погибли.
Напомним, в России прививка от коклюша входит в Национальный календарь профилактических прививок. В 2014 г. было зарегистрировано 3427 случаев заболевания, в том числе у детей до 17 лет — 3290 случаев.