Лечебная диета при сахарном диабете
В качестве лечения больному назначаются лекарственные препараты, которые имеют свойство снижать повышенный уровень сахара в крови. Но диета при сахарном диабете назначается в любом случае, как средство, способствующее нормализации и улучшению качества работы всех жизненно важных органов во время течения болезни. Кроме того, многими докторами исследовано, использование лечебной диеты является панацеей от сахарного диабета легкой и средней тяжести.
Основы лечебной диеты при сахарном диабете
Питание при сахарном диабете должно основываться на следующих правилах:
- питаться необходимо часто, но малыми порциями. Рекомендуется организовывать по 6 приемов пищи ежедневно, причем пища употребляется каждый раз в одинаковое время;
- калорийность продуктов в каждом приеме пищи должна быть примерно равной по содержанию углеводов;
- большое разнообразие продуктов — обязательное условие лечебного питания;
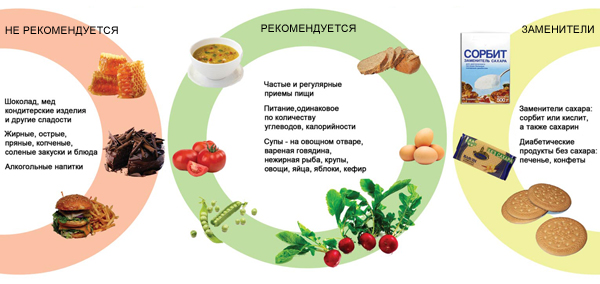
- строго запрещено употребление сахара, его заменяют сорбитом, фруктозой, ксилитом или сахарином.
В случае, если сахарный диабет у человека сопровождается излишним весом, то в рацион больного важно включать капусту в любом виде, зеленый горошек, шпинат, помидоры, зеленый салат, огурцы. Чтобы печень справлялась со своими функциями в течение болезни, есть рекомендуется творог, овсянку и сою. Категорически запрещены все виды жареных блюд. Мясные и рыбные продукты необходимо ограничить в потреблении.
Диета № 9 при сахарном диабете
Во время сахарного диабета больному назначается лечебная диета № 9. Она является лечебной и включает в себя употребление следующих блюд и продуктов:
- хлеб черный — не более 300 г в день;
- овощные супы — ежедневно;
- мясные или рыбные бульоны — дважды за неделю;
- мясные блюда из свинины нежирной, телятины, куры, говядины, кролика — ежедневно;
- рыбные нежирные блюда в отварном или тушеном варианте — через день;
- салаты из овощей — дважды в день;
- крупяные, бобовые, макаронные продукты — через день;
- омлет или отварные яйца — по 1 шт. в день;
- кислые фрукты, а также ягоды в свежем виде и в виде витаминизированных напитков — ежедневно;
- сливочное или растительное масло — ежедневно не более 40 г в день.
Диета при сахарном диабете разных типов запрещает кушать:
- шоколад;
- конфеты;
- сдобные изделия;
- мороженое;
- сахар;
- натуральные жиры из свинины и баранины;
- перец;
- горчицу;
- сладкие фрукты — бананы.
Примерное меню диеты
Лечебная диета при сахарном диабете на неделю должна соответствовать следующим основам:
- завтрак — каша из гречи со сливочным маслом плюс салат из разрешенных свежих овощей (картофель запрещен);
- второй завтрак — 1 вариант: отварное яйцо и кусочек сыра; 2 вариант: тушеные овощи; 3 вариант: салат из овощей;
- обед — овощной суп плюс мясные котлеты с рагу из овощей; рыбный суп, а на второе — отварное мясо курицы с тушеной капустой;
- полдник — творожная запеканка с яблоками; отварная рыба; салат из отварных овощей;
- ужин — овощной салат с мясными фрикадельками; тушеная рыба с макаронами; омлет и творог;
- перед сном — кефир.
Вариантов ежедневного меню множество, больному совместно с доктором рекомендуется создать свое личное меню на каждый день.
При малейшем чувстве голода больной сахарным диабетом должен что-то перекусить. В качестве перекуса подойдут фрукты кислых сортов.
Важно учитывать, что среднесуточная калорийность продуктов должна примерно равняться 1800 килокалорий, но большую половину калорийности должны составлять углеводы.
Соблюдение лечебной диеты во время сахарного диабета поможет больному настроить работу обменных процессов на правильный лад, уменьшит активность основного заболевания.
Диета стол №9
В некоторых странах диета стол номер 9 традиционно используется для лечения и профилактики диабета. Ее могут назначить при сахарном диабете легкой и средней тяжести при отсутствии сопутствующих болезней внутренних органов и ацидоза. При этой системе питания содержание белков превышает физиологическую норму, а вот количество углеводов и жиров (преимущественно животных) умеренно ограничено. Исключаются легкоусвояемые углеводы. В диете присутствуют оказывающие липотропное действие вещества.
В рационе должно содержаться много овощей. Богатые холестерином продукты и соль при соблюдении диеты стол номер девять ограничиваются. Практически исключаются сладости и сахар – точная норма регулируется лечащим врачом. Вместо сахара применяются искусственные и натуральные заменители. В основном пищу потребляют в запеченном или отварном виде. Допускается присутствие на столе жареных или тушеных блюд. Температура еды обычная.
Режим питания подразумевает 5-6 приемов пищи в сутки. Углеводы в равных порциях распределяются на весь день. Такая система питания предупреждает нарушения жирового обмена, содействует нормализации углеводного обмена, помогает определить выносливость к углеводам.
Диета №9 для диабетиков: что можно, что нельзя?
Во время соблюдения диеты разрешаются такие продукты:
Несладкие компоты с применением заменителей сахара, соки из несладких фруктов, овощей и ягод, кофе с молоком, отвар шиповника.
Мучные несдобные изделия, пшеничный, белково-пшеничный, ржаной хлеб, приготовленный из муки второго сорта. Дневная норма – около 300 г.
Несоленое топленое и сливочное масло.
Нежирный и полужирный творог, сыр несоленый, кисломолочные продукты и молоко, сметана в небольших количествах.
Мясо постных сортов.
Консервы рыбные в томате или собственном соку, рыба нежирных видов.
Яйца в виде омлетов или всмятку (одно-два яйца в день).
Нежирные соусы на слабых грибных, рыбных и мясных бульонах.
Каши из перловой, овсяной, ячневой, пшенной, гречневой крупы.
Приготовленные и сырые овощи – бобовые, баклажаны, капуста, салат, томаты, огурцы. В ограниченном количестве морковь, свекла, зеленый горошек, картофель.
Запрещается к употреблению:
Торты, изделия из слоеного и сдобного теста.
Сырки творожные сладкие, сливки, соленые сыры.
Жирные, крепкие бульоны.
Супы молочные с лапшой, рисом, манной крупой.
Сосиски, колбасы, копчености.
Кулинарные и животные жиры, маринованные и соленые овощи.
Мороженое, конфеты, варенье.
Сладкие соки, лимонады и газированные воды на сахаре.
Меню диеты №9 на неделю
Примерный суточный рацион диеты стол номер девять может выглядеть следующим образом:
Первый завтрак – чай, гречневая каша рассыпчатая, нежирный творог с молоком.
Второй завтрак – отвар из пшеничных отрубей.
Обед – вегетарианские щи из свежей капусты с добавлением растительного масла, морковь в тушеном виде, отварное мясо с молочным соусом.
Полдник – свежие яблоки.
Ужин – запеченная в молочном соусе отварная рыба, чай, капустный шницель.
Кефир перед сном.
Примерный вариант недельной диеты:
Время приема пищи
Творог с ягодами (обезжиренный)
Тушеные овощи, запеченная баранина, овощной суп
Салат из огурца и капусты с оливковым маслом
Овощи на пару, рыба на гриле
Гречневая каша с молоком
Пара яблок (зеленых)
Компот из сухофруктов без добавления сахара, говядина отварная, борщ без мяса
Свежие овощи, отварная рыба
Отвар шиповника (плодов)
Свежие овощи, котлеты рыбные, щи (без добавления мяса) из свежей капусты
Капуста тушеная, котлеты мясные на пару
Фаршированный перец, крем-суп из брокколи
Запеканка морковная с творогом
Овощи на гриле, куриный шашлык
Яблоко, пшенная каша
Перловая каша, мясной гуляш, уха рыбная
Отруби, стакан кефира
Запеченная спаржа, каша гречневая, котлеты мясные
Приготовленное всмятку яйцо
Рагу овощное с кусочками мяса
Салат из стеблей сельдерея и помидоров
Баранина тушеная с овощами
Йогурт и творог (обезжиренный)
Грудка куриная на гриле
Салат из яблок и стеблей сельдерея, мясной гуляш, суп овощной
Фасоль стручковая на пару, креветки вареные
Из рациона необходимо исключить все жареное, острое, соленое и копченое. Диета стол №9 назначается и регулируется врачом.
Рецепты блюд диеты №9

Судак по-татарски. Ингредиенты: 5 г зелени петрушки, пол-лимона, 10 г оливок, 5 г каперсов, 30 г сметаны, 50 г репчатого лука, 30 мл оливкового масла, 150 г судака. Влить оливковое масло на дно кастрюли, выложить кусочки рыбы. Полить судака соком лука, накрыть крышкой кастрюлю и поместить в духовку. После того, как рыба согреется, ее надо залить сметаной и готовить на слабом огне. Добавить лимон, оливки, каперсы, размешать, некоторое время потушить и подать с измельченной зеленью петрушки на стол.
Треска с соком лимона. Ингредиенты: 20 г зеленого лука, 10 г зелени петрушки, 1/3 лимона, 30 мл оливкового масла, 150 г трески. Треску в течение суток вымочить в воде, почистить, сварить. Слить воду, положить треску в кастрюлю, добавить соль, лук, петрушку, оливковое масло. После того, как рыба пропитается маслом, полить ее небольшим количеством лимонного сока и готовить на слабом огне 20-25 минут.
Диета №9 для детей
Для детей, больных сахарным диабетом, предусмотрено почасовое шестиразовое питание. Отклонения от режима приема пищи не должны составлять более 10-20 минут. В рацион вводятся продукты, содержащие медленно и трудно усвояемые углеводы. В процессе приготовления муссов, компотов и желе можно использовать заменители сахара. Дети довольно тяжело воспринимают полное отсутствие сладкого, поэтому рекомендуется применение фруктозы. По согласованию с врачом ребенок может быть переведен на взрослый рацион, соответствующий диете стола номер девять.

Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование: Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Лечебная диета №9

Основой для качественной жизни с диабетом для пациентов является диетотерапия. При преддиабете, сахарном диабете 2 типа легкого течения диету применяют как первую линию лечения вместе с физическими нагрузками. Для поддержания нормального обмена углеводов у больных с повышенным сахаром в крови используется девятая диета по Певзнеру. Советский профессор-диетолог составил лечебный рацион, который используется диабетологами и эндокринологами по сегодняшний день. Тем, у кого диагностирован (или есть подозрения) диабет средней или легкой тяжести, обязательно нужно ознакомиться с правилами лечебного питания.
Назначение диеты
Стол №9 назначают пациентам с сахарным диабетом при дополнительном введении инсулина (до 30 ЕД) или без него. Диета №9 назначается людям как с 1-м, так со 2-м типом диабета. С помощью подобранного питания у пациента в ходе лечения нормализуется углеводный обмен и поддерживается нормальный уровень глюкозы.
Стол №9 диетологи часто используют в терапии такого состояния, как нарушение усвояемости углеводов, а также во время употребления такого рациона легко понять чувствительность пациента к назначаемой инсулинотерапии.
Питание по Певзнеру может применяться для детей с диабетом, больных в преклонном возрасте, для кормящих мам и беременных с гестационным диабетом. В каждом случае рацион корректируется вместе с лечащим врачом, поскольку при составлении меню должны учитываться физиологические потребности пациента.
В результате комплексной терапии (медикаменты и стол №9) у больного стабилизируется обмен веществ: жировой, водно-электролитный, углеводный. Нередко, пациенты с преддиабетом, диабетом 2 типа имеют еще и лишний вес, а при соблюдении диеты №9 индекс массы тела может значительно снизиться или даже стать нормальным. Этот показатель очень важен для оценки эффективности проводимой терапии у таких пациентов. Однако прибегать к ней здоровым людям только для похудения не рекомендуется.
Питание во время диеты
Успешный контроль за сахаром в крови и снижение до минимума риска специфических осложнений диабета возможно только с помощью медикаментозной и диетотерапии. Советский ученый разработал необходимый перечень ингредиентов, которые можно употреблять при диабете и те, которые нельзя.
В первую очередь Певзнер отметил, что при диабете очень важно исключить быстрые углеводы. Это необходимо, поскольку такие компоненты моментально расщепляются, насыщают организм глюкозой и сопровождаются резким подъемом уровня сахара в крови. Современные диетологи и эндокринологи согласны с этим утверждением, но вносят некоторые поправки.

Например, раньше считалось, что для диабетика опасны только сладкие продукты. В наше время ученые установили, что для больного имеет значение лишь то, способны ли компоненты повышать сахар. Белый хлеб и картофель, к примеру, могут быть опаснее обычного сахара. Сладкое, конечно, тоже исключается, но к нему добавляются еще некоторые категории.
Необходимо значительно сократить количество животных жиров, растительные – можно оставить в умеренном количестве. Норма белка остается в пределах физиологической потребности, в сутки положено до 110 г, половина из которых должны быть животными.
Основу питания для диабетиков должна составлять растительная пища, особенно овощи и зелень. Клетчатка, которая в них содержится, замедляет процесс расщепления углеводов, а значит снижает их гликемический индекс. Кроме этого, грубые волокна растительных компонентов практически не перевариваются, благодаря чему происходит очищение кишечника и улучшение его перистальтики. Ограничить нужно крахмалистые и сладкие сорта овощей и фруктов: инжир, картофель, свекла, бананы, морковь.
Для приготовления блюд должна использоваться щадящая термическая обработка. Запрещается есть жареное, зато все остальные виды приготовления доступны: на пару, на гриле, в духовке, на воде. Для придания вкуса блюдам запрещается добавлять в них много соли (до 5г), яркие по вкусу специи (карри, острый перец, куркуму), сахар, мед. Чтобы скрасить диетическое питание, можно приправлять еду огородной зеленью, базиликом, прованскими травами.
Значительно снизить при диабете рекомендовано:
- кондитерские изделия и домашние десерты с сахаром;
- жирное мясо, сало, колбасные изделия (кроме докторской колбасы);
- жирные виды рыбы, соленую рыбу, икру;
- сдобную, сладкую выпечку, слоеное тесто;
- жирную молочную продукцию, соленое сливочное масло, сливки;
- любые консервы, копчености; , белый шлифованный рис;
- маринованные и соленые овощи;
- магазинные соусы, острые приправы, ненатуральные пищевые добавки;
- сахар;
- алкоголь, газированные сладкие напитки, пакетированные соки.
При покупке продуктов в магазине (сыров, напитков, докторской колбасы и др.) важно читать состав. Среди ингредиентов не должно быть вредных добавок, сахарозы, чистого сахара.

Можно использовать ограниченно:
- картофель – рекомендуется отваривать раз в три-четыре дня, по возможности полностью исключить;
- мед – очень редко можно добавить в напитки или для приготовления блюд, домашней полезной выпечки;
- цельнозерновые макаронные изделия – можно есть редко, только с учетом отказа от дневной нормы хлеба;
- мясные субпродукты: сердце, печень, почки (можно иногда вносить в меню строго по разрешению врача);
- свекла, зеленый горошек и морковь – могут входить в салаты в отварном виде, разрешается использовать не более одного раза в день.
Перечисленные продукты можно использовать периодически, желательно посоветоваться с врачом, так как для каждого пациента диета может индивидуально корректироваться.
Продукты, которые рекомендуется вносить в рацион:
- Кисло-сладкие фрукты и ягоды. Желательно использовать их в первой половине дня. Подходят: груши, грейпфруты, апельсины, зеленые яблоки и др.
- Овощи и зелень. Рекомендуется есть в течение дня и приготовленные овощи, и сырые. Лучше всего подойдут: огурцы, кабачки, баклажаны, салатный перец, тыква, патиссоны, сельдерей.
- Отрубной хлеб, белковый, ржаной. Допускается съесть в день не более 300 г хлеба. Если болезнь сопровождается ожирением, норму мучного нужно сократить еще больше (150-200 г).
- Постные виды рыбы и морепродукты, рекомендуется отваривать, запекать или готовить на пару. С разрешения доктора иногда допускаются качественные консервы в томате.
- Мясо нежирное: телятина, филе свинины без прослоек, курицу и индейку, вареный язык (можно заливное), говядину. По разрешению врача вносят жареную курицу (после отваривания), докторскую колбасу, субпродукты.
- Отварные яйца. Нужно ограничить желток, белки разрешается есть до 2 шт. в сутки в вареном виде или на пару.
- Молочная продукция низкой жирности: творог, кисломолочные напитки, твердые сыры (несоленые и нежирные).
- Крупы и бобовые (кроме манки и шлифованного риса).
- Овощные соки, несладкие фреши, компоты и морсы без сахара, чай, слабый кофе с добавлением молока.
Суточная калорийность должна устанавливаться доктором. Она будет зависеть от образа жизни больного, наличия ожирения или сопутствующих болезней. В пределах нормы нужно потреблять от 1200 ккал до 2300 ккал. Важно следить за питьевым режимом, в день полагается примерно 1,5 литра чистой жидкости.
Диета №9 при диабете имеет одинаковые правила для детей, беременных, с ожирением или без него. Для пациентов с диабетом 1 типа и больных со 2 типом, которые находятся на инсулинотерапии важно учитывать и уметь считать хлебные единицы. Научить этому пациента должен врач-эндокринолог. В остальном же, для каждой категории пациентов немного меняется только химический состав питания. Например, в питание детей вводят больше овощей и кисло-сладких фруктов, а беременным положено больше низкожировой молочной продукции и зелени.
Диетическое меню

Режим питания должен состоять из 5-6 приемов пищи, желательно разделить их на 3 основных трапезы и пару перекусов. Количество углеводов рекомендуют принимать каждый раз в одинаковом количестве. В сутки положено 300 г медленных углеводов.
По возможности лучше составить первое меню на неделю совместно с диетологом или лечащим врачом. Если такой возможности нет, можно просто руководствоваться списком продуктов и правилами. Уровень сахара, холестерина и давление нужно постоянно измерять. Желательно вести пищевой дневник, хотя бы первое время, чтобы точно для себя определить, какие продукты нежелательны.
Диетическое меню в случае диабета 1 типа и 2 типа практически не отличается. Лечебная методика предусматривает полную сбалансированность рациона. Рассмотрим меню на неделю при диагнозе легкой или средней тяжести заболевания.
День №1
Завтрак: отвар из ромашки, порция перловой рассыпчатой каши.
Перекус: одна запеченная груша или свежее яблоко.
Обед: густой суп из кабачков, лука и цветной капусты, хлеб отрубной.
Перекус: салат из свежих овощей, стакан томатного сока.
Ужин: кусочек запеченной телятины, отварная брокколи с заправкой из лимонного сока.
День №2
Завтрак: диабетические галеты, слабый кофе с молоком.
Перекус: творог пониженной жирности, стакан натурального цитрусового сока.
Обед: отварное пшено, паровые котлеты из постного мяса, свежая зелень.
Перекус: зеленые яблоки, ромашковый чай.
Ужин: карп на пару, стручковая отварная фасоль.
День №3

Завтрак: омлет на пару из 2 белков, салат из сельдерея.
Для салата из сельдерея нужно смешать половинку очищенного яблока, сельдерейный стебель с зеленью и несколько свежих редисов. Дополнить все растительным маслом и льняными семечками, лимонным соком.
Перекус: печеное яблоко, чай с заменителем сахара.
Обед: суп из капусты белокочанной и говядины, ржаной хлеб.
Перекус: кабачковая икра.
Ужин: кукурузная каша, морская капуста, сок из зеленых яблок.
День №4
Завтрак: хлопья из микса злаков, кусочки кураги, кофе.
Перекус: стакан молока, овсяное печенье (на заменителе сахара).
Обед: легкий рыбный бульон с перловкой, тосты из отрубного хлеба.
Перекус: сливы или пара киви.
Ужин: гречневая каша, морская капуста с кусочками лимона, яблочный сок.
День №5
Завтрак: гранола с натуральным йогуртом.
Перекус: салат из фруктов и орехов.
Обед: куриный суп с овощами и булгуром.
Перекус: творог с зеленью, ромашковый отвар.
Ужин: тушеный баклажан с томатами, кусочек ржаного хлеба.
День №6
Завтрак: диетический омлет с твердым сыром, отвар шиповника.
Омлет можно приготовить и без проварки. Для этого взбитые белки и натертый сыр нужно поместить в обычный пакет, выпустить лишний воздух и поместить его в кипящую воду. Варить омлет нужно 15-20 минут.
Перекус: галеты с яблочным соком.
Обед: гречневая каша с морепродуктами, помидоры.
Перекус: стакан молока, груша.
Ужин: отварная рыба, свежий сельдерей с огурцом, отвар ромашки.
День №7

Завтрак: овсянка на воде, кусочки свежего или сушеного абрикоса.
Обед: печеная индейка или курица с салатом из свежих овощей.
Перекус: йогурт без добавок с низким содержанием жира.
Ужин: пшенная каша с морепродуктами или отдельно кусочек вареной рыбы, огурцы.
Если болезнь не сопровождается лишним весом, как правило, это 1 тип, можно увеличить калорийность за счет овощей, каш, молочной продукции. Второй тип диабета часто вызван неправильным питанием и сопровождается ожирением, меню в этом случае должно быть более низкокалорийным (до 1300 ккал в день).
Важно разделять трапезы, чтобы постепенно расходовать полученную энергию. Несмотря на ограниченность списка продуктов, в наше время легко можно найти интересные рецепты и рекомендации, чтобы разнообразить питание.
Диета №9 для беременных
При диабете у беременных (гестационный диабет) низкоуглеводная диета является основным методом лечения. Повышенная потребность в полезных компонентах требует особого внимания к еде. Меню при беременности нужно обязательно согласовывать с врачом.
Точный режим питания и список продуктов зависят от триместра, начального веса мамы, наличия осложнений. Если у женщины нет ожирения и осложнений, диета и перечень мало чем отличаются от обычного стола №9.
Утро нужно начинать с полноценного и плотного завтрака, в котором в достаточном количестве содержатся белки и «медленные» углеводы (растительная пища и цельнозерновые крупы). На перекусы рекомендуется употреблять молоко, орехи, кисломолочные продукты, свежие фрукты. Углеводистую пищу нужно делить на два приема в день, подходят те же каши (кроме манки), бобовые, постное мясо и рыба, творог.
Молоко и его производные следует выбирать с низкой жирностью. При выборе продукта важно обращать внимание на срок хранения. Если молоко «способно прожить» больше 2 недель – это не молоко. Среди молочных продуктов с низким содержанием жира большую часть занимают порошковые виды, которые не несут никакой пользы для малыша и мамы.
За один раз не рекомендуется выпивать больше одной чашки молока. Важно не переусердствовать с молочной продукцией, так как это может дополнительно вызвать аллергию на лактозу у ребенка. Индивидуальную норму молока лучше согласовать с врачом.
Жиры также важны для нормального формирования ребенка. Животный жир не повышает уровень сахара, но богат калориями. Врачи рекомендуют черпать необходимый запас полезных жиров из орехов, семян, растительных масел, авокадо.
Сладкое максимально исключается. Под запретом будут: мед, сухофрукты, выпечка, сладкие сырки, шоколад и др. Кроме этого, нужно ограничить даже кисло-сладкие фрукты, рекомендуется употреблять их не больше 3 раз в день маленькими порциями. Из напитков нужно дополнительно убрать натуральный кофе и зеленый чай.
Сбалансированность в питании очень важна для беременных. Каждый день в рацион должны входить: постное мясо (или рыба), свежие и приготовленные овощи (тушение – лучший способ приготовить овощи), немного крупы, молочная продукция и хлеб (кроме белого).
Дополнительно к диете можно пить специальные комплексы витаминов для беременных.
Итоги диеты
Стол номер 9 применяется для поддержания нормального уровня глюкозы крови пациентов с первым и вторым типом диабета. Отзывы о диете со стороны пациентов и врачей расходятся. Больные отмечают, что соблюдать диету достаточно неудобно: нужно часто следить за уровнем холестерина и сахара, приготовление диетических блюд занимает время, а многие продукты не подходят для такого питания. Однако, диета – это ключевой момент в лечении диабета, и избежать ее не удастся.
Полностью вылечить этот недуг девятый стол не сможет, но обеспечит пациентам нормальное самочувствие и убережет от прогрессирования болезни. Меню организовано так, чтобы больной получал максимум полезных компонентов и питательных веществ. Современные медики не полностью согласны с методикой Певзнера и вносят коррективы в рацион своих пациентов. Несмотря на изменения, внесенные новым поколением докторов, большинство современных диет при диабете практически не отличаются от девятого стола.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: диетолог, психотерапевт, эндокринолог .
Общий стаж: 10 лет .
Место работы: частная практика, онлайн консультирование .
Меню питания для диабетиков

Для больных сахарным диабетом питание играет ключевую роль. Очень важно употреблять белки, жиры и углеводы в правильном соотношении. В меню для диабетиков должно присутствовать необходимое количество витаминов и клетчатки для здорового функционирования организма. Основным правилом питания для диабетиков является то, что энергия из еды должна быть полностью израсходована организмом, без каких-либо отложений. Правильное питание способно привести в норму обмен веществ в организме и снизить концентрацию сахара в крови.
Главная цель в лечении диабета обоих типов – снизить риск получения инсульта, инфаркта, других острых и непрестанных заболеваний, а также для поддержания отличного самочувствия и стойкости к простуде и болезнетворной флоре. Чтобы добиться этого, как правило, человек должен учитывать дробный метод питания (5–6 раз в сутки небольшими порциями).
Принципы составления меню
Меню диабетика рассчитывается из следующих критериев:
- возраст;
- вес;
- образ жизни;
- физические нагрузки.
Производить расчеты рекомендуется с помощью врача-эндокринолога или диетолога, он должен знать историю вашей болезни. Специалист корректирует рацион пациента, основываясь на его состоянии, массе тела и индивидуальных особенностях организма. Для диабетиков с излишним весом необходимо заменить углеводы и жиры на овощную продукцию, диабетикам с нехваткой веса – повысить калорийность потребляемой пищи. Летом и весной рекомендуется увеличение в рационе фруктов и овощей.
Не рекомендуется употреблять диабетикам 1 и 2 типа следующие продукты:
- выпечку, сдобные изделия;
- десерты с большим содержанием калорий (сливки, мороженое и т.д.);
- сало, свинину (жирное мясо);
- спиртные и табачные изделия;
- сахар (следует использовать сахарозаменитель);
- консервированные продукты, колбасу;
- маринованные и соленые овощи;
- жирную рыбу;
- сладости.
ВАЖНО! Иногда врачи запрещают использовать диабетикам диабетические продукты, т. к. те же сахарозаменители иногда мешают пациенту похудеть.
Чем отличается питание при сахарном диабете 1 и 2 типа?
Главное отличие сахарного диабета 1 типа – прием инсулина. Однако правильное и сбалансированное питание является обязательным. Употребление в пищу белого хлеба, фруктов с высоким гликемическим индексом, сладких соков, шоколада допускается в небольших количествах, в то время, как при диабете 2 типа эти продукты лучше всего исключить. Если у пациента нет ожирения, допускается прием сахара до 50 г в сутки.
При диабете 2 типа диета напрямую является источником здорового образа жизни. Ключевую роль играет нормализация веса пациента. Необходимо урезать калорийность продуктов, а не их количество, иными словами, придерживаться низкоуглеводной диеты. Если перегрузить пищеварительную систему углеводами, уровень глюкозы в крови увеличивается, и инсулин самостоятельно не справляется.
Стол №9
9 стол – это специально разработанная диета для людей, страдающих сахарным диабетом. Эта диета богата полезными и вкусными блюдами для диабетиков. Суть ее заключается в исключении продуктов с быстрыми углеводами и умеренном употреблении углеводов в целом. Из-за медленного повышения уровня глюкозы в крови человек на протяжении длительного времени чувствуется себя сытым. Это также положительно сказывается на поджелудочной железе.

Каждый диабетик обязан ознакомиться с принципами и разрешенными продуктами питания диеты стола №9
Блюда, которые могут входить в рацион
Завтрак:
- Жареные яйца со свиной грудкой.
- Омлет с овощами, омлет с мясными продуктами (без содержания полуфабрикатов), по желанию можно потереть сыр в омлет.
- Вареные яйца, обезжиренный йогурт, печень трески.
- Овощной гарнир, фундук или миндаль, черный или зеленый чай (не сладкий).
- Свинина (тушеная) с зеленью или капустой.
- Запеченная курица с овощным гарниром.
- Отваренное мясо с салатиком из свежих овощей.
- Вареная или запеченная рыба.
- Стейк из свиного бедра, свежие овощи или салатик.
- Домашняя колбаса с ржаным хлебом.

Разнообразие в питании полностью зависит от вашей фантазии и вкусовых предпочтений
Продукты для перекусов:
- Миндаль, фундук или бразильские орехи.
- Вареные яйца.
- Запеченная буженина.
- Сыр твердых сортов.
- Авокадо (довольно дорогой, но полезный продукт).
Если пришло время перекусить, а у вас нет ничего под рукой, допускается прием сырых яиц, которые можно приобрести в магазине.
Принципы данной диеты:
- дробность и регулярность приема пищи;
- каждая порция еды должна быть одинакова по объему и калорийности;
- допускаемое соотношение жиров и углеводов;
- достаточное получение организмом витаминов и микроэлементов;
- преимущественно отваренная, тушеная или запеченная пища.
Продукты и блюда, исключенные из рациона:
- копчености, острая и жареная пища;
- сахар и сахаросодержащие продукты;
- густые бульоны и супы;
- кисломолочные продукты (жирные);
- спиртные напитки.

Соблюдая предписанную диету, вы существенно упрощаете и продлеваете свою жизнь
Диетическое питание при СД 1 типа
При сахарном диабете 1 типа ячейки поджелудочной железы разрушаются, нехватка инсулина восполняется инъекциями инсулиносодержащих препаратов. Важно контролировать дозу и срок действия инсулина, а также объем потребляемой пищи. Предельное внимание необходимо уделить хлебным единицам (ХЕ), 1 единица ХЕ = 10–12 г углеводов. Суточная норма не должна быть более 25 ХЕ, из чего следует, что за один прием пищи нельзя потреблять более 4–5 ХЕ. Количество потребляемых хлебных единиц нужно рассчитывать для того, чтобы верно подобрать дозу инсулина, нужного для переваривания продуктов.
Питание должно быть четко сбалансировано по химическому составу, включать в себя все необходимые витамины и микроэлементы. Примерный химический состав выглядит так: 100 г белков, 80 г жиров, 450 г углеводов. Энергетическая ценность составит приблизительно 2500 ккал.
Температура горячих блюд не должна превышать 60° С, а для салатов и закусок – 15° С.

Дробное, сбалансированное и своевременное питание – залог успеха на пути к лечению сахарного диабета
Примерный рацион на сутки с учетом приема инсулина:
- 8:00 – преимущественно белковая пища (яйца, творог, мясо);
- 8:15 – прием инсулинового препарата;
- 9:00 – прием углеводной пищи (каша, хлеб из ржаной муки, картофель);
- 12:00 – углеводсодержащая пища (хлеб разрешен);
- 14:00 – обед (без употребления хлеба);
- 17:00 – прием инсулинового препарата;
- 18:00 – углеводосодержащая пища (хлеб разрешен);
- 20:00 – углеводосодержащая пища.
Диетическое питание при СД 2 типа
Сахарный диабет второго типа возникает из-за избыточного веса. Организм продолжает вырабатывать инсулин, но он не является активным. С данным диагнозом больные могут прожить десятки лет. Очень важно следить за рационом, нагружать организм физическими нагрузками и привести вес к необходимой норме. Питание строго дробное, промежутки не должны превышать 2–3 часа.
Примерное меню на сутки при СД 2 типа:
- 7:00 – завтрак: овсяная каша на молоке 200 г;
- 9:30 – ланч: отваренное яйцо 1–2 шт.;
- 13:00 – обед: овощной борщ – 200 г, жаркое из разрешенного мяса – 70 г, 100 г свежих овощей, компот или натуральный сок из сухофруктов – 200 мл, цельнозерновой хлеб – 50 г;
- 16:00 – полдник: 150 г творожной запеканки;
- 18:00 – ужин: запеченная или тушеная рыба с овощами – 200 г;
- 21:00 – при чувстве голода разрешается выпить 250 мл кефира.
Диета при гестационном сахарном диабете
Диета при гестационном сахарном диабете у беременной женщины является почти единственным методом для поддержания концентрации сахара в крови в норме, т. к. применение медикаментозных препаратов негативно повлияет на плод. Суть диеты состоит в исключении быстрых углеводов.

При гестационном сахарном диабете применение медикаментозных средств не приветствуется, поэтому очень важно следить за рационом и не допускать критических ситуаций
Рацион должен быть разнообразным, но сбалансированным, чтобы плод получал как можно больше различных витаминов и микроэлементов, необходимых для его нормального развития. Ни в коем случае нельзя переходить на «голодные диеты». Переедать тоже нельзя из-за риска получения гипергликемии. Питание также должно быть дробным и четко определенным по химическому составу. Основу должна составить белковая пища – не менее 30–60%, жиры допускаются до 20–40%, исключительны сложные углеводы. Питание стоит разделить на основные приемы пищи и на перекусы.
Во время грудного вскармливания нельзя переходить на низкоуглеводную диету. При отсутствии отеков и высокого давления необходимо употреблять чистую воду не менее 1,5–2 л в сутки.
ВАЖНО! Необходимо измерять уровень глюкозы в крови при помощи глюкометра не позднее 1–2 часов после приема пищи.

Всегда имейте под рукой что-нибудь из разрешенных продуктов. Это позволит вовремя утолить голод и не допустить срыва диеты, соответственно, ваше состояние будет в норме
- магазинные соки;
- газированные напитки;
- печеные сладости;
- сахар и любые сахарозаменители;
- вся пища быстрого питания (консервы, фастфуд);
- манная и рисовая каши;
- сдобные булочки, белый хлеб;
- алкогольные напитки;
- содержащие какао продукты;
- мясо и рыба повышенной жирности.
Примерное меню на сутки:
- 8:00 – завтрак: каша из допустимых круп, черный или зеленый чай без сахара;
- 10:00 – ланч: хлеб из ржаной или цельнозерновой муки с сыром, зеленое яблоко;
- 13:00 – обед: борщ или постный суп, овощные котлеты на пару;
- 16:00 – полдник: пирог или запеканка из творога, стакан ягод с низким гликемическим индексом;
- 18:00 – ужин: запеченная рыба со свежими овощами.
Баклажаны при сахарном диабете
Одно из главных достоинств баклажанов – низкий ГИ (гликемический индекс), они на 90% состоят из воды. Плод богат полезными витаминами, микроэлементами и пищевыми волокнами, способствует выработке инсулина, что позитивно сказывается на поджелудочной железе больного. Снижает концентрацию глюкозы в организме, улучшает водно-солевой баланс, укрепляет стенки сосудов. Положительно влияет на психологическое и физическое состояние диабетика, человек становится менее раздражительным.

Баклажаны очень полезны в борьбе с сахарным диабетом, кроме того, их можно очень вкусно приготовить
Существует масса рецептов вкусного приготовления баклажанов. Для оздоровления организма не является обязательным употреблять их каждый день, 2 раза в неделю – вполне достаточно. Выбирать баклажаны стоит с тонкой шкуркой и меньшим количеством семечек. Жарить их не рекомендуется, гораздо полезнее будут вареные, тушеные или запеченные баклажаны.
Читайте также:
Капуста при сахарном диабете 2 типа
Выпечка без сахара для диабетиков
Какие фрукты можно есть при диабете
Рецепты для диабетиков
Салат «нарядный»
Очень вкусное, полезное, питательное, а главное, праздничное блюдо.
Для приготовления нам понадобятся:
- мороженая стручковая фасоль и зеленый горошек по 200 г;
- свежая цветная капуста – 300 г;
- 100 г яблок;
- 2 свежих помидора;
- зеленый салат, укроп и петрушка;
- лимонный сок – примерно полторы столовых ложки;
- 3 столовых ложки растительного масла;
- немного соли.
Принцип приготовления:
Фасоль, зеленый горох, цветная капуста варятся по отдельности в подсоленной воде. Чтобы избавиться от запаха, можно добавить пару горошин перца душистого. После остывания перец обязательно вынуть. Помидоры следует нарезать тонкими колечками, а яблоки – кубиками, после чего сразу залить их лимонным соком, чтобы яблоки не потемнели.
Для красоты укладываем компоненты следующим образом:
- На дно тарелки раскладываем листья салата.
- Помидоры одним слоем распределяем по краю тарелки.
- Фасоль и цветную капусту укладываем кольцом поочередно.
- На середину тарелки засыпаем горошек.
- Яблоки выкладываем поверх зеленого горошка.
- Посыпаем приготовленный салатик укропом и петрушкой, заправляем его растительным маслом и лимонным соком.
Сахарный диабет – это не значит, что нельзя есть сладкую и вкусную пищу. Существует множество первых и вторых блюд, десертов, которые полезны и очень вкусны, а главное, разрешены. Сбалансированную диету на каждый день вам поможет составить квалифицированный специалист или диетолог. Рецепты блюд вы с легкостью сможете найти в интернете, главное, следить за тем, чтобы были использованы продукты, подходящие для вашего типа сахарного диабета.
Диета 9-й стол

Что такое сахарный диабет и какая диета показана при данном заболевании? Сахарный диабет — это заболевание, возникающее при недостаточной выработке инсулина поджелудочной железой. Чаще развивается при наследственной предрасположенности, а одним из факторов, способствующих его развитию, является переедание, избыточное потребление жиров и простых углеводов. В основе заболевания лежат расстройства углеводного обмена: плохая усвояемость глюкозы тканями, усиленное образование ее из жиров, белков и гликогена печени.
В результате отмечается повышение содержание сахара в крови и определение его в моче. Для диабетиков характерны также нарушения жирового обмена и накопление в крови продуктов окисления жиров — кетоновых тел.
Сахарный диабет осложняется атеросклерозом, жировой дистрофией печени, поражением почек. Питание является лечебным фактором при легкой форме заболевания, основным моментом при диабете средней тяжести и необходимым — для лечения тяжелой формы на фоне приема инсулина и пероральных сахароснижающих препаратов.
Больным назначается Диета №9, Стол №9 по Певзнеру или его разновидности. Данная медицинская диета предусматривает нормализацию углеводного обмена, а рациональное питание предупреждает нарушения жирового обмена. Диетический Стол №9 отличатся умеренно сниженной энергоценностью за счет значительного снижения углеводов (легкоусвояемых, простых) и жиров. Исключаются сахар, кондитерские изделия, ограничивается содержание соли и холестерина. Количество белков — в пределах физиологической нормы. Лечебное питания назначается врачом в зависимости от степени гипергликемии, веса пациента и сопутствующих заболеваний.
При нормальном весе суточная калорийность питания — 2300-2500 ккал, белков 90-100 г, жиров 75-80 г и 300-350 г углеводов, которое по усмотрению врача распределяется между поступлением с хлебом или крупами и овощами.
Особое значение имеет питание при сочетании с ожирением. Снижение веса благоприятно сказывается на течении диабета — исчезает пониженная чувствительность к инсулину. При избыточном весе калорийность снижается до 1700 ккал за счет значительного ограничения углеводов до 120 г в сутки. При этом больной получает 110 г белка и 80 г жира. Больному показаны также разгрузочные диеты и дни.
Стол-диета №9 при сахарном диабете легкой степени подразумевает исключение легкоусвояемых (простых) углеводов:
- сахар;
- варенье, джемы;
- кондитерские изделия;
- мороженое;
- сиропы;
- сладкие фрукты и овощи;
- макаронные изделия;
- белый хлеб.
Рекомендуется ограничить или исключить:
- картофель, как высоко крахмальный продукт;
- морковь (по тем же причинам);
- томаты в виду высокого содержания глюкозы;
- свекла (имеет высокий гликемический индекс, после ее употребления отмечается скачок уровня сахара в крови).
Поскольку питание при сахарном диабете основано на ограничении углеводов, то даже фрукты желательно выбирать с гликемическим индексом (ГИ) до 55: грейпфруты, брусника, абрикосы, алыча, яблоки, клюква, персики, сливы, вишня, облепиха, красная смородина, крыжовник. Но даже и эти фрукты должны употребляться в ограниченном количестве (порция до 200 г).
При употреблении продуктов с высоким ГИ очень повышается уровень сахара в крови, что вызывает повышенную выработку инсулина. Нужно учитывать также то, что термическая обработка овощей повышает ГИ, поэтому на уровень сахара неблагоприятно могут влиять тушеные кабачки, баклажаны, капуста.
Нужно помнить, что сахар и его продукты исключают при легкой степени заболевания, а на фоне инсулинотерапии сахарного диабета средней и тяжелой степени разрешается 20-30 г сахара. Таким образом, лечебный стол видоизменяется врачом в зависимости от тяжести заболевания, интенсивности труда пациента, веса, возраста и инсулинотерапии. Это производится регулированием содержания углеводов.
Во всех случаях обязательно ввести в рацион:
- баклажаны;
- красный салатный перец в виду высокого содержания витаминов;
- тыкву (способствует снижению глюкозы);
- кабачки и патиссоны, нормализующие углеводный обмен;
- липотропные продукты (творог, овсяная каша, соя).
Поскольку углеводы должны присутствовать в рационе и обеспечивать 55% суточной энергоценности, нужно включать источники медленно всасывающихся углеводов с пищевыми волокнами: хлеб грубого помола, бобовые, цельнозерновые крупы, овощи, плоды.
Желательно придерживаться следующего распределения энергоценности рациона:
- 20% — должно приходиться на завтрак;
- 10% — на второй завтрак;
- 30% — на обед;
- 10% — полдник;
- 20% — ужин;
- 10% на прием пищи на ночь.
Диета включает ксилит, фруктозу или сорбит за счет общего количества углеводов. Для вкуса в десертные блюда разрешается добавлять сахарин.
Ксилит по сладости он равнозначен обычному сахару и суточная доза его не более 30 г.
Фруктоза имеет низкую калорийность и низкий ГИ, при этом в два раза слаще сахара, поэтому достаточно добавления 1 ч. л. в чай. При данном диетическом питании ограничивается количество соли (12 г в сутки), а по показаниям (при нефропатии и гипертонической болезни) еще больше уменьшается (2,8 г в сутки).
Разновидности
Основной Стол №9 назначают на короткий срок для определения толерантности к углеводам и для подбора доз пероральных препаратов, в случае, когда диетой не удается нормализовать уровень сахара. На фоне пробной диеты проверяют сахар натощак 1 раз в 3-5 дней. При нормализации показателей анализов через 2-3 недели питание постепенно расширяют, добавляя по 1 ХЕ (хлебной единице) каждую неделю.
Одна хлебная единица соответствует 12-15 г углеводов и содержится в 25-30 г хлеба, 0,5 стакане гречневой каши, 1 яблоке, в 2 шт. чернослива. Расширив ее на 12 ХЕ, назначают на 2 месяца, после чего прибавляют еще 4 ХЕ. Дальнейшее расширение диеты проводят через 1 год. Также стол показан для постоянного применения при диабете 2 типа легкой и средней тяжести у пациентов с нормальным весом.
Диета 9А рекомендуется при легкой и средней форме не инсулинозависимого диабета, но с наличием ожирения у пациентов.
Стол №9Б показан больным с тяжелой формой инсулинозависимого диабета, и отличается он от предыдущих увеличенным содержанием углеводов (400-450 г) за счет употребления хлеба, картофеля, круп, овощей и фруктов. Несколько увеличено количество белков и жиров. Можно сказать, что диета близка по составу к рациональному столу. Энергетическая ценность ее 2700-3100 ккал. Вместо сахара используют сахарозаменители и сахар 20-30 г.
Если больной вводит инсулин утром и днем, то 65-70% углеводов должно приходиться на эти приемы пищи. После введения инсулина, пищу нужно принимать два раза — через 15-20 мин и через 2,5-3 ч, когда отмечается максимальное действие инсулина. Это обеспечивается дробным питанием с приемом углеводной пищи (каши, картофель, фрукты, фруктовые соки, хлеб) на 2-й завтрак и полдник.
Показания
- установление толерантности к углеводам с целью подбора доз препаратов;
- наличие сахарного диабета (легкой и средней тяжести) при нормальном весе у больных, не получающих инсулин.
Разрешенные продукты
Предусмотрено употребление хлеба ржаного, пшеничного (из муки 2-го сорта), с отрубями до 300 г в день.
Первые блюда могут быть на некрепком мясном бульоне или овощном. Предпочтение стоит отдать овощным супам (борщ, щи), окрошке, грибному супу, разрешены также супы с фрикадельками и крупой. Картофель в супах может присутствовать в ограниченном количестве.
Правильное питание при сахарном диабете
Диетическое питание включает все овощи, которые используются в сыром или тушеном виде (как гарниры). Упор делается на овощи с низким содержанием углеводов (тыква, кабачки, баклажаны, огурцы, салат, капуста, патиссоны). Картофель разрешен с ограничением с учетом нормы углеводов для каждого больного индивидуально (чаще всего не более 200 г во все блюда). Высокое содержание углеводов в моркови и свекле. По разрешению врача эти овощи также включаются в рацион.
Разрешаются нежирные сорта мяса и курица. Мясные блюда лучше готовить вареными или запеченными для уменьшения калорийности пищи. Из рыбы стоит выбрать диетические виды: судак, треска, хек, минтай, щука, навага. Количество крупы ограничено пределами норм для каждого больного (обычно в день 8-10 столовых ложек) — гречневая, ячневая, перловая, пшенная и овсяная крупы, разрешаются бобовые (лучше чечевица). Если вы съели макаронные изделия (можно в ограниченном количестве и изредка), то в этот день нужно уменьшить количество хлеба.
Кисломолочные напитки (нежирный кефир, простокваша) должны быть в рационе ежедневно. Молоко и полужирный творог употребляют в натуральном виде и готовят из них блюда: молочные каши, запеканки, суфле. Неострый сыр жирностью не более 30 % разрешен в небольшом количестве, сметана добавляется только в блюда. Масло сливочное и разнообразные растительные масла нужно добавлять в готовые блюда. Яйца — одно в день всмятку или в виде омлета. Из напитков разрешаются: кофе с молоком, чай с сахарозаменителем, овощные соки, отвар шиповника.
Разрешаются кисло-сладкие ягоды в любом виде (свежие, компоты, желе, муссы, варенье на ксилите). Если вы используете ксилит, то не более 30 г в сутки, фруктоза разрешена по 1 ч. л. трижды в день (добавлять в напитки). Мед по 1 ч. л. 2 раза в день. Можно употреблять кондитерские изделия (конфеты, вафли, печенье) с заменителями сахара. Но и в этом случае существует норма — 1-2 конфеты два раза в неделю.
Диета «Стол №9»

Для приготовления блюд используется щадящая термическая обработка. Нельзя есть жаренные продукты, лучше приготовить блюда на пару, на гриле, в духовке, на воде. Необходимо ограничить употребление соли и пряных специй. Допустимо приправлять еду огородной зеленью, базиликом, прованскими травами.
Рекомендуемый рацион
Хлебные изделия: хлеб лучше всего из пшеничных отрубей, не более 300 г в день.
Крупы и макаронные изделия: гречневая, ячневая, пшеничная, перловая, овсяная крупа.
Молоко и молочные продукты: полужирный несолёный творог, нежирный сыр, ограниченно допускается сметана.
Супы: овощные или нежирные мясные супы, грибные бульоны с овощами.
Мясо и мясные блюда: мясо нежирное: телятина, филе свинины без прослоек, курицу и индейку, вареный язык (можно заливное), говядину. По разрешению врача вносят жареную курицу (после отваривания), докторскую колбасу, субпродукты.
Рыба и рыбные блюда: нежирные сорта рыбы, отварная, запечённая, иногда жареная. Также ограниченно допустимы рыбные консервы в собственном соку и томате.
Овощи: капуста, кабачки, тыква, салат, огурцы, томаты, баклажаны.
Яйца и блюда из яиц: белковые омлеты или яйца всмятку, желток не больше 1 шт. в день.
Ягоды и фрукты: свежие фрукты и ягоды кисло-сладких сортов в любом виде: груши, грейпфруты, апельсины, зеленые яблоки и др.
Сладости: мёд.
Напитки: чай, кофе с молоком, овощные соки, несладкие фреши, отвар шиповника, минеральные воды.
Продукты и блюда, которые необходимо исключить
Хлебные изделия: изделия из сдобного и слоёного теста.
Крупы и макаронные изделия: рис, манная крупа и макаронные изделия.
Молоко и молочные продукты: солёные сыры, сладкие творожные сырки, сливки, жирная молочная продукция.
Супы: крепкие жирные бульоны, молочные супы с лапшой, с манной крупой и рисом.
Мясо и мясные блюда: жирные сорта мяса – утка, гусь, а также копчёности, большинство колбас, мясные консервы. В очень ограниченном количестве допускается печень.
Рыба и рыбные блюда: жирные сорта рыбы, солёная рыбы, рыбные консервы в масле, икра.
Овощи: солёные и маринованные овощи.
Яйца и блюда из яиц: при употреблении яиц необходимо ограничивать желтки.
Закуски: консервы, копчёности, жирные, острые и солёные соусы, в том числе майонез.
Ягоды и фрукты: виноград, изюм, бананы, инжир, финики.
Сладости: сахар, варенье, конфеты, мороженое.
Напитки: виноградный и другие сладкие соки, лимонады на сахаре.
Примерное меню диеты №9 на неделю
Понедельник
- 1 завтрак: отвар из ромашки, порция перловой рассыпчатой каши.
- 2 завтрак: одна запеченная груша или свежее яблоко.
- Обед: густой суп из кабачков, лука и цветной капусты, хлеб отрубной.
- Полдник: салат из свежих овощей, стакан томатного сока.
- Ужин: кусочек запеченной телятины, отварная брокколи с заправкой из лимонного сока.
- 1 завтрак: диабетические галеты, некрепкий кофе с молоком.
- 2 завтрак: творог пониженной жирности, стакан натурального цитрусового сока.
- Обед: отварное пшено, паровые котлеты из постного мяса, свежая зелень.
- Полдник: зеленые яблоки, ромашковый чай.
- Ужин: карп, приготовленный на пару, стручковая отварная фасоль.
- 1 завтрак: омлет на пару из 2 белков, салат из сельдерея.
- 2 завтрак: печеное яблоко, чай с заменителем сахара.
- Обед: суп из капусты белокочанной и говядины, ржаной хлеб.
- Полдник: домашняя кабачковая икра.
- Ужин: кукурузная каша, морская капуста, сок из зеленых яблок.
- 1 завтрак: хлопья из микса злаков, кусочки кураги, кофе.
- 2 завтрак: стакан молока, овсяное печенье (на заменителе сахара).
- Обед: легкий рыбный бульон с перловкой, тосты из отрубного хлеба.
- Полдник: сливы или пара киви.
- Ужин: гречневая каша, морская капуста с кусочками лимона, яблочный сок.
- 1 завтрак: гранола с натуральным йогуртом.
- 2 завтрак: салат из фруктов и орехов.
- Обед: куриный суп с овощами и крупой булгур.
- Полдник: творог с зеленью, ромашковый отвар.
- Ужин: тушеный баклажан с томатами, кусочек ржаного хлеба.
- 1 завтрак: диетический омлет с твердым сыром, отвар шиповника.
- 2 завтрак: галеты с яблочным соком.
- Обед: гречневая каша с морепродуктами, помидоры.
- Полдник: стакан молока, груша.
- Ужин: отварная рыба, свежий сельдерей с огурцом, отвар ромашки.
Воскресенье
- 1 завтрак: овсянка на воде, кусочки свежего абрикоса или кураги.
- 2 завтрак: отварное яйцо, сок из апельсина.
- Обед: печеная индейка или курица с салатом из свежих овощей.
- Полдник: йогурт без добавок с низким содержанием жира.
- Ужин: пшенная каша с морепродуктами или отдельно кусочек вареной рыбы, огурцы.
Важно! Медицинская диета «Стол №9» назначается исключительно лечащим врачом, на основании истории заболевания и проведенных исследований.
