Современные методы реабилитации после эндопротезирования суставов
Эндопротезирование — это реконструктивная хирургическая операция по замене поврежденного сустава искусственным эндопротезом. Сегодня разработаны и широко применяются эндопротезы тазобедренного, коленного, плечевого, локтевого и голеностопного суставов.
Такое вмешательство для многих пациентов — единственный возможный выход. Только благодаря ему они могут забыть о боли, вернуть нормальную подвижность сустава, возможность ходить и жить полноценной жизнью.
Но все это возможно только при условии правильной реабилитации. Иначе после эндопротезирования могут возникнуть серьезные осложнения.
В этой статье специалисты клиники «Качество жизни» расскажут, когда показана операция по замене сустава, об особенностях реабилитации после нее, а также о современных методах, которые позволят пройти ее быстро и максимально эффективно.
В чем суть операции
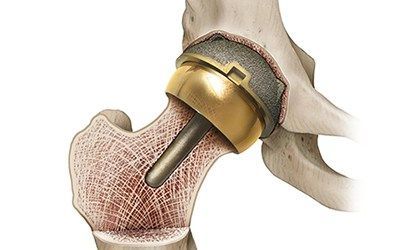
Во время операции пациенту весь пораженный сустав или его часть заменяют имплантом или эндопротезом.
Первую попытку заменить больной сустав искусственным предпринял в 1890 г. немецкий хирург Фемистокл Глюк — он заменил больной коленный сустав слоновой костью.
Сегодня накоплен большой опыт по установке эндопротезов. Чаще всего меняют тазобедренный сустав — в мире ежегодно проводится более 500 тысяч таких операций. На втором месте находится коленный сустав, на третьем — плечевой.

Современные эндопротезы изготавливаются из высокопрочных материалов, которые хорошо совмещаются с тканями организма человека и не вызывают аллергию. Крепятся они к кости с помощью специального медицинского цемента или винта.
Эта операция довольно травматичная для пациента — она может длиться от 40 минут до 3,5 часов и проводится под общим наркозом. Но несмотря на это в ряде случаев она остается единственным способом лечения.
Показания и противопоказания к эндопротезированию
Замену суставов производят тогда, когда их функция и структура нарушены настолько, что пациент не может нормально двигаться или у него выраженный болевой синдром. Часто она показана при таких заболеваниях и состояниях:
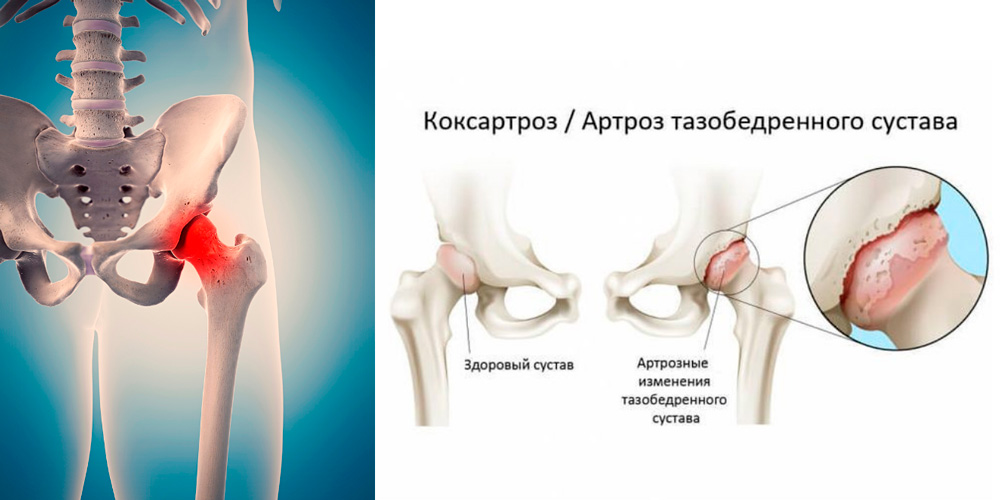
— Коксартроз;
— Гонартроз;
— Болезнь Бехтерева;
— Ревматоидный артрит;
— Остеопороз;
— Подагра;
— Врожденные аномалии развития (дисплазия тазобедренных суставов);
— Деформация суставов в результате травмы;
— Ложные суставы;
— Опухоли;
— Асептический некроз;
— Перелом шейки бедренной кости.
При решении вопроса о необходимости эндопротезирования учитывают стадию заболевания, интенсивность боли, степень ограничения функции сустава, эффективность консервативного лечения, необходимость для пациента дополнительных средств опоры, степень снижения физической активности и отсутствие возможности лечения другими хирургическими методами.
Несмотря на достижения лекарственной терапии, число пациентов с показаниями для эндопротезирования растет. Способствуют этому предрасполагающие факторы, которые усугубляют течение основного заболевания и ускоряют изнашивание суставов.
Вот основные из них:
– ожирение;
– чрезмерные физические нагрузки;
– травмы и микротравмы;
– малоподвижный образ жизни;
– плоскостопие;
– неправильная осанка;
– патология обмена веществ;
– остеохондроз;
– спаечная болезнь;
– заболевания внутренних органов;
– частые инфекции;
– питание с недостаточным содержанием витаминов и микроэлементов.
При наличии у пациентов заболеваний суставов и под влиянием этих факторов риск необходимости операции для них возрастает в разы. Но даже она может гарантировать полное восстановление функций сустава, избавление от боли, возвращение трудоспособности и бытовую независимость только при условии адекватной реабилитации.
Также есть абсолютные и относительные противопоказания к проведению операции.
Абсолютные противопоказания:
– невозможность пациента самостоятельно двигаться (это будет препятствовать его восстановлению после операции);
– хронические заболевания сердечно–сосудистой системы в стадии декомпенсации (пороки, сердечная недостаточность, нарушения ритма и проводимости и т.д.);
– дыхательная недостаточность 2–3 степени;
– анемия 2–3 степени, плохая свертываемость крови;
– неконтролируемый сахарный диабет;
– перенесенный сепсис;
– наличие хронического очага воспаления;
– ограничение движений мышц правой или левой половины тела (гемипарез) на стороне, где планируется операция;
– низкая плотность костей (остеопения);
– тяжелые расстройства психики;
– туберкулез костей;
– тромбоз.
Относительные противопоказания:
– обострение хронических заболеваний, которые находятся в стадии компенсации;
– печеночная недостаточность;
– ожирение 3 степени.
Ожирение — это отягчающий фактор для тех пациентов, кому требуется замена суставов нижних конечностей.
Лишний вес может сильно перегружать эндопротез и сократить срок его службы. Но в то же время уменьшение боли после замены сустава и повышение активности пациента будут способствовать его похудению.
Возможные риски операции
Благодаря профессионализму врачей, современным техникам и оборудованию большинство пациентов с эндопротезами не чувствуют боли, живут полноценной жизнью и не отличаются от других людей.
Но все же у 2–8% прооперированных пациентов возникают осложнения.
К ним относятся:
— Чувство онемения, боль и отек;
— Попадание инфекции и развитие воспаления;
— Расшатывание, смещение, вывих эндопротеза;
— Послеоперационная контрактура;
— Разная длина конечностей;
— Перекос таза;
— Боль в пояснице;
— Нарушение походки;
— Перелом в области эндопротеза;
— Повреждения нервов (седалищного, бедренного);
— Массивная кровопотеря;
— Аллергическая реакция на искусственный сустав.
Многие осложнения связаны со слабостью мышц, отсутствием адекватной двигательной нагрузки на сустав, ухудшением кровоснабжения и лимфооттока в окружающих тканях. Избежать их пациент может с помощью специально подобранных упражнений и других методов.
Есть факторы, которые сокращают срок службы эндопротеза:
– лишний вес пациента;
– сахарный диабет;
– прием глюкокортикоидов;
– курение;
– злоупотребление алкоголем;
– системный остеопороз;
– чрезмерные физические нагрузки.
Пациент должен скорректировать свой образ жизни, чтобы операция была действительно оправданной — отказаться от вредных привычек и следить за состоянием здоровья. Иначе может потребоваться операция ревизионного (повторного) эндопротезирования.
Также пациент должен быть в хорошей физической форме. Например, после замены тазобедренного или коленного суставов, ему некоторое время придется ходить на костылях, затем с тростью. Для этого нужны крепкие мышцы рук, умение хорошо держать равновесие и ловкость.

Слабые мышцы не способны нормально поддерживать эндопротез. В результате при нагрузке и движении он может расшатываться и смещаться. Поэтому начать тренироваться пациент должен до операции:
– делать специальные упражнения для укрепления мышц той конечности, в которой будет замена сустава;
– учиться ходить с использованием дополнительных средств опоры, если будет замена сустава нижней конечности;
– подготовить свое жилье (сделать поручни и ступени в ванной для безопасности, установить насадку на унитаз).
Не всегда жалобы на боль в суставе — повод менять его. Часто хорошего лечебного эффекта можно добиться консервативными методами.
В клинике «Качество жизни» мы используем комплексный подход лечения суставов. Он помог многим пациентам вернуть радость движения без операции. А если избежать операции нельзя, реабилитация в клинике поможет восстановиться после нее.
Особенности реабилитации после замены сустава
Реабилитация после операции по замене сустава направлена на скорейшее выздоровление пациента. Ее главные цели:
– вернуть способность самостоятельно двигаться;
– восстановить способность к самообслуживанию;
– помочь вернуться к трудовой деятельности;
– предотвратить развитие осложнений.
Путь восстановления пациента после замены сустава довольно длительный — в нем выделяют этапы:
— Ранний послеоперационный (первый стационарный) — он начинается уже в течение первых суток после операции и продолжается 1–2 недели после нее.
В это время заживает послеоперационная рана и здесь важно не допустить развитие осложнений со стороны сердечно–сосудистой, дыхательной, пищеварительной систем, предупредить развитие пролежней и создать оптимальные условия для заживления.
— Поздний послеоперационный (второй стационарный)— начинается с 1–2 и продолжается до 4–8 недели.
На первый план выходят восстановление опорной функции, передвижения, навыков самообслуживания и социальной активности.
— Амбулаторный — он может длиться от 3 до 6 месяцев.
Этот этап пациент проходит в условиях амбулаторно–поликлинического, санаторно–курортного или другого медицинского учреждения, которое специализируется на оказании помощи людям после замены сустава.
Задача этот этапа — полностью восстановить функцию сустава и помочь человеку вернуться к обычной жизни. Помогают в этом лечебная физкультура и другие современные методы.
«Качество жизни» — это клиника восстановительной медицины, куда можно обратиться после операции по замене сустава. Наши специалисты подходят индивидуально к каждому пациенту и составляют для каждого комплексную реабилитационную программу.

Наши врачи–реабилитологи используют специальные комплексы упражнений, массаж, физиотерапию, занятия на тренажерах и другие методы восстановительного лечения. Но чтобы они были действительно эффективны, важно следовать определенным принципам.
Принципы реабилитации
Несоблюдение этих принципов приводит к неправильному, неэффективному восстановлению человека после замены сустава. Особенно если он решает проходить реабилитацию без помощи врачей.
Раннее начало. Реабилитацию нужно начинать уже в первые сутки после операции. Даже если пациенту нельзя вставать с постели, это не значит, что он не может делать простейшие упражнения — двигать стопой, напрягать и расслаблять мышцы, шевелить пальцами и т.п.
Обоснованность. Все реабилитационные мероприятия должны быть направлены на выздоровление пациента и помогать ему скорее вернуться к обычной жизни.
Индивидуальный характер. Программа должна быть составлена с учетом индивидуальных особенностей пациента — его возраста, пола, состояния здоровья, физических возможностей и т.д.
Этапность. Важен планомерный переход с одного этапа на другой, без резких скачков физических нагрузок. Перенапряжение может сорвать адаптационные возможности организма и привести к непоправимым последствиям.
Мультидисциплинарный характер. Т.к. для полного выздоровления требуется несколько месяцев, важно чтобы восстановительные мероприятия не наскучили пациенту. Поэтому программа должна быть разнообразной и интересной, сочетать в себе разные методы и средства: физические упражнения, занятия в бассейне, трудотерапию, массаж и др.
Достижение стойкого положительного результата. Этот принцип отражает главную цель реабилитационных мероприятий.
Восстанавливаясь самостоятельно, без помощи врачей, пациент не может следовать всем этим принципам. Многие начинают слишком усердствовать, т.к. думают, что сверхнагрузки помогут быстрее восстановиться, другие наоборот — сдаются раньше времени.
Результат в первом и втором случаях один — функция сустава не восстановлена, боль осталась, ожидаемого эффекта от операции нет. Также возможно развитие осложнений, которые еще больше усугубляют состояние пациента.
Поэтому в вопросах выздоровления можно полагаться только на специалистов, а не заниматься самолечением.
Методы реабилитации после эндопротезирования
Среди методов, которые помогают восстановиться после замены сустава, ключевую роль играет лечебная физкультура. Дополнить и усилить эффект от ЛФК помогает остеопатическое лечение. Рассмотрим подробнее эти методы.
ЛФК — основной метод восстановления пациентов с эндопротезами
Лечение движением играет ключевую роль в выздоровлении пациентов после замены сустава. Преимущество этого метода в том, что можно составить комплекс, включающий разнообразные упражнения. Он будет учитывать возможности пациента на любом реабилитационном этапе.
Именно поэтому физическим упражнениям после эндопротезирования отводится такая важная роль. ЛФК после замены сустава включает:
– динамические упражнения с самопомощью;
– комплекс упражнений на расслабление;
– комплекс активно–пассивных упражнений;
– дозированные изометрические сокращения мышц.
Очень важно, чтобы упражнения подбирал специалист, оценив возможности пациента. Нельзя составлять комплекс физических упражнений, ориентируясь на общие рекомендации или видео в интернете.
Первое время занятия обязательно должны проходить под контролем специалиста. И только потом, когда врач убедится, что пациент все делает правильно, разрешаются самостоятельные тренировки.
Физические упражнения — это основа правильной реабилитационной программы пациентов после замены сустава. Они ускоряют процессы заживления тканей, способствуют улучшению их питания и восстанавливают функцию сустава.
Специалисты клиники «Качество жизни», помимо упражнений, используют подвесную установку Redcord. Занятия на ней помогают уменьшить осевую нагрузку на сустав и укрепить глубокие мышцы, что как раз важно после установки эндопротеза.
Еще один современный метод, который отлично дополняет реабилитационные мероприятия — это кинезиотейпирование. Наложение тейпов на область прооперированного сустава снимает отек, уменьшает послеоперационную боль, улучшает подвижность сустава и защищает его от чрезмерной нагрузки.
Остеопатия в составе комплексной реабилитации
Остеопатия в реабилитации таких пациентов эффективна за счет того, что она воздействует на причину развития патологического процесса. При этом врач–остеопат не использует никаких лекарств — результат достигается за счет активации собственных сил организма.
Если пациента беспокоят послеоперационная боль, отек или контрактура, то врач своими техниками устранит их первопричину:
— Восстановит нормальное кровообращение и лимфоотток;
— Устранит мышечный спазм и нормализует тонус;
— Восстановит нормальную чувствительность;
— Снимет чрезмерную нагрузку и улучшит подвижность сустава;
— Восстановит симметрию костей таза и баланс во всем теле.
Врач работает со всем телом пациента, а не только там, где болит. Если есть сопутствующие заболевания, которые могут осложнить восстановление, остеопат их обязательно проработает.

Например, плоскостопие, нарушение осанки или боль в спине могут помешать пациенту выработать правильные движения — нарушить его походку и т.п. Если ему заменили тазобедренный или коленный сустав, то неправильный двигательный паттерн может вызвать смещение протеза и тем самым снизить срок его службы.
Таким образом, посещение остеопата в рамках программы реабилитации позволяет прооперированным пациентам без лекарств уменьшить болевой синдром, отечность, скованность движений, а также предотвратить развитие долгосрочных осложнений.
Заключение
Установка эндопротеза — это «золотой стандарт» лечения пациентов с выраженным суставным синдромом. При отсутствии эффекта от консервативного лечения эта операция позволяет существенно уменьшить боль, улучшить подвижность сустава и его опорную функцию.
Но чтобы в полной мере восстановиться и вернуть нормальное качество жизни им нужна эффективная реабилитация. Ее основу составляют методы ЛФК. А чтобы восстановление проходило максимально быстро и без осложнений, наши специалисты сочетают лечебную физкультуру с остеопатией.
Выздоровление пациентов после замены суставов в клинике «Качество жизни» достигается благодаря сочетанию остеопатического лечения и физических упражнений. Такой комплексный подход позволяет нашим пациентам быстро восстановить функцию сустава и предотвратить развитие осложнений.
Как помочь хрящу восстановиться при артрозе
Артроз – это повреждения хрящевой ткани, которые приводят к боли во время движения. Что из себя представляет хрящ, какие процессы в нем происходят и что можно сделать, чтобы предупредить дегенеративно-деформационный сценарий?
Строение хряща
Хрящевая ткань одинакова во всем организме, поэтому рассмотрим ее строение, например, в коленном суставе. Хрящ, состоящий из коллагеновых и эластиновых волокон, покрывает конец кости. Он представляет собой разновидность соединительной ткани, в которой отсутствуют нервы и кровеносные сосуды. Питание и восстановление живых клеток происходят через синовиальную жидкость.
Между двумя костями расположены мениски – разновидность хряща, пронизанная волокнами. Мениски тверже и плотнее, чем гиалиновые хрящи, поэтому лучше противостоят давлению и имеют более высокую прочность на разрыв.
Хрящи, покрывающие собой кости, имеют толщину 5-6 мм и состоят из нескольких слоев. В идеале они имеют плотную и гладкую консистенцию, выполняют роль своеобразного амортизатора, поэтому кости скользят при сгибании и разгибании сустава относительно друг друга.

Величина щели в разных суставах составляет от 1,5 до 8 мм
Основные составляющие хряща
Хрящи состоят из волокон двух типов:
- Коллагеновые – крупные молекулы, переплетенные в тройные спирали. Они занимают около половины межклеточного пространства и благодаря такой структуре успешно противостоят деформациям.Коллаген делает хрящи упругими.
- Эластиновые – позволяют хрящу возвращаться в начальное положение, делают его эластичным.
Большую часть межклеточного пространства занимает вода. Чем ее больше, тем лучше функционирует синовиальная жидкость, которая поставляет хрящам питательные элементы из мяса, рыбы, овощей и других продуктов питания, показанных при артрозе. Если воды недостаточно, суставная жидкость теряет вязкость, становится менее текучей, и хрящевые ткани недополучают все необходимое для нормальной работы.

Если в организме дефицит воды, хрящи страдают
Какой объем воды в день необходимо выпивать, чтобы суставы были здоровыми? Рекомендации от известного доктора:
Какова роль гликозаминов
В составе синовиальной жидкости есть гликозамины, которые вырабатываются хрящевой тканью. Именно этот компонент рекомендуют принимать для восстановления, поскольку он связывает клетки, делая ткани более устойчивыми к растяжению и более прочными. Если концентрация гликозаминов в суставе снижается, хрящевая ткань теряет сопротивляемость к нагрузкам и становится более чувствительной к повреждениям.

Прием глюкозаминов – один из важных этапов в лечении артроза
Возможно ли самостоятельное восстановление поврежденного хряща
Хондроциты – это клетки в составе хряща, которые вырабатывают необходимые вещества для его восстановления. Они отличаются высокой скоростью метаболизма, регенерируются быстро, но есть одна проблема. В составе хряща хондроцитов всего 2-3 %, поэтому хрящевая ткань самостоятельно полностью не восстанавливается.
Поврежденные хрящи трутся друг о друга, если синовиальной жидкости недостаточно, причиняя человеку боль. Для лечения артроза или остеоартроза приема хондропротекторов недостаточно, поскольку процесс разрушения происходит быстрее, чем восстановление. Опытные ортопеды рекомендуют внутрисуставные инъекции заменителя синовиальной жидкости «Нолтрекс». Препарат разводит трущиеся поверхности и выполняет функцию амортизатора.

Noltrex не восстанавливает хрящ, но прекращает его разрушение и избавляет от боли
Как еще помочь хрящу
Скорость восстановления поврежденной хрящевой ткани зависит от численности и активности хондроцитов. Поэтому их необходимо обеспечить полноценным питанием через синовиальную жидкость, а также ускорить метаболизм. Этому как нельзя лучше способствуют активные движения.

Чем больше вы двигаетесь, тем быстрее восстанавливается хрящевая ткань
Длительное обездвижение приводит к атрофии мышц и уменьшению хрящевой ткани, поскольку она недополучает питательные вещества. Поэтому самое малое, что вы можете сделать при артрозе, – обеспечить поступление в организм достаточного количества жидкости и двигаться – разумеется, без фанатизма, по мере сил и возможностей!
Восстановление хрящевой ткани
Хрящевая ткань присутствует во многих органах, но наибольшим нагрузкам она подвергается в суставах. Хрящ покрывает уязвимые участки костей в суставах и обеспечивает амортизацию, а также устойчивость к нагрузкам, благодаря чему мы даже не задумываемся, какие испытания выпадают на долю суставов в жизни обычного человека, не говоря уже о категориях людей, подвергающих свой организм чрезмерным нагрузкам. К сожалению, хрящ со временем может разрушаться в силу различных причин, что приводит к ограничению движений в суставах, болям и дискомфорту. Поэтому так важно вовремя предпринимать необходимые меры для восстановления хрящевой ткани суставов.
Структура хрящевой ткани
Хрящ — это разновидность соединительной ткани, и в организме существует три его вида:
- Гиалиновый (стекловидный) — имеет голубоватый цвет, с высоким содержанием тонких волокон коллагена, покрывает суставные поверхности костей;
- Эластический (сетчатый) — отличается повышенной упругостью и гибкостью, в нем преобладают волокна эластина, он формирует мелкие бронхи, ушные раковины;
- Волокнистый — соединяет сухожилия и связки с гиалиновым хрящом суставной поверхности.
Как и любая ткань, хрящевая состоит из клеток и межклеточного вещества (матрикса), доля последнего в ней значительно преобладает. Матрикс содержит много воды, которая не сжимается, не растягивается, при этом свободно циркулирует в межклеточном пространстве. Именно вода обеспечивает высокую упругость хрящевой ткани, распределяя нагрузки и амортизируя. Еще один важный компонент матрикса — белковые волокна: коллагеновые и эластические. В гиалиновом хряще суставных поверхностей преобладает коллаген, обеспечивающий высокую прочность. Его крупные молекулы, закрученные в тройную спираль, устойчивы к любым деформациям и быстро возвращаются в исходное состояние. Также матрикс содержит глюкозаминогликаны, протеогликаны, гиалуроновую кислоту, которые удерживают воду и участвуют в обменных процессах.
Клетки хряща — хондроциты и их молодые формы хондробласты — играют не менее важную роль: синтезируют все компоненты матрикса и суставной жидкости. Хондроцитов очень мало, всего 1-5%, но именно на них лежит задача по обновлению и восстановлению хряща.
Одно из главных отличий хрящевой ткани – отсутствие сосудов. Как следствие, хрящи должны получать питание альтернативным способом. Синовиальная, или суставная, жидкость снижает трение между суставными поверхностями и обеспечивает питание хрящевой ткани. Поэтому доставку питательных веществ и выведение продуктов распада обеспечивает синовиальная жидкость.
Функции хрящевой ткани
Какие функции выполняет хрящевая ткань в суставах:
- Амортизация: перераспределение всех видов нагрузок (сжатие, растяжение) с преобразованием их в максимально физиологичные;
- Защита: хрящ устойчив к механическим повреждениям, синовиальная жидкость и гладкая поверхность препятствуют износу суставов даже при постоянных движениях и больших нагрузках;
- Соединение сухожилий и связок с суставной поверхностью.
Причины разрушения хрящевой ткани
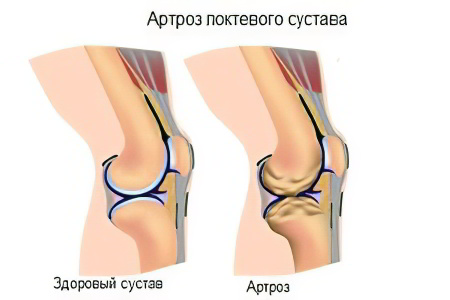
Хрящ в суставах подвергается значительным нагрузкам, и в определенных обстоятельствах он не выдерживает: начинает разрушаться. Особенно, если в организме происходят изменения, снижающие его регенеративные способности. В этом случае развивается остеоартрит — заболевание, вызванное дистрофическими изменениями или разрушением хрящевой и костной тканей суставов. Раньше использовалось еще одно название данного состояния — остеоартроз, подчеркивающее возрастной характер изменений. Но, так как на фоне разрушения костно-хрящевых структур неизбежно развиваются воспалительные процессы, и именно они вызывают характерные симптомы, сейчас преимущественно используется термин «остеоартрит», а согласно международной классификации болезней (МКБ-10) оба эти диагноза считаются синонимами. В отношении дистрофических изменений, связанных с разрушением хрящевой и костной тканей позвоночника, принято использовать термин «остеохондроз».
Причины разрушения хрящевой ткани разнообразны:

- Возраст — самая частая причина проблем с суставами. Постепенно процессы обновления в организме замедляются, это касается и хряща: снижается число хондроцитов и вырабатываемых ими компонентов матрикса. В суставах уменьшается количество синовиальной жидкости, что приводит к нарушениям метаболизма, повышению трения. В результате хрящ постепенно разрушается, а резервов на его восстановление не хватает.
- Подъем тяжестей, интенсивные физические нагрузки, особенно ежедневные — слишком серьезное испытание для хрящевой ткани. Она не успевает восстанавливаться и постепенно изнашивается.
- Низкая физическая активность тоже вызывает разрушение хряща — замедляются циркуляция синовиальной жидкости и, соответственно, обменные процессы, что приводит к дистрофии.
- Травмы — после значительного повреждения сустав редко восстанавливается полностью.
- Генетическая предрасположенность: слабые регенеративные способности, особенности структуры.
- Лишний вес увеличивает нагрузку на суставы ног.
- Заболевания суставов инфекционной, аутоиммунной природы (ревматоидный, хламидийный артриты): хрящ хоть и не является главной мишенью токсинов и антител, неизбежно вовлекается в процесс.
Симптомы проблем с хрящевой тканью
Нервных волокон в хряще нет, поэтому при его разрушении боль появляется не сразу. Первым признаком его повреждения и дефицита синовиальной жидкости может стать хруст, пощелкивание при движениях. Выраженные симптомы обычно возникают, когда начинают страдать окружающие ткани. Например, при разрушении межпозвонковых дисков сдавливаются нервные корешки, что вызывает онемение и боли в областях, куда ведет зажатый нерв. В суставах конечностей из-за дегенерации хрящей снижается объем движений, появляются болевые ощущения. Следующий этап — отеки, увеличение в объеме, деформация костей, нарастание болей и еще большее ограничение движений в суставах. Чаще всего страдают хрящи коленных и тазобедренных суставов — на них приходится самая большая нагрузка, а также межпозвонковые диски: остеохондроз — одно из самых распространенных заболеваний в мире.
Методы лечения
Остановить процесс разрушения хряща и способствовать его восстановлению возможно — современная медицина предлагает ряд эффективных способов, среди которых рекомендации в отношении питания, физической активности, медикаментозная терапия, а в случае отсутствия эффекта — хирургическое лечение. Восстановление хрящевой ткани позвоночника и суставов происходит постепенно, поэтому важно настроиться на долгий и кропотливый процесс лечения.

Лекарственные препараты
Медикаментозная терапия остеоартрита обычно включает хондропротекторы и нестероидные противовоспалительные средства (НПВС). Последние нужны для купирования воспалительного процесса, снятия боли и отеков. Хондропротекторы способствуют восстановлению хряща их назначают длительными курсами, а эффект развивается постепенно. Сегодня прием хондропротекторов — главный пункт профилактики и лечения заболеваний суставов, связанных с разрушением хряща.
Действующие вещества большинства хондропротекторов — глюкозамин и хондроитин. Это естественные компоненты межклеточного вещества хрящевой ткани, костей, связок и синовиальной жидкости, синтез которых обычно уменьшается с возрастом или в силу других причин. Они не только восполняют дефицит, но и стимулируют выработку других важных компонентов хондроцитами, например, протеогликанов, что также ускоряет регенерацию. Хондроитин дополнительно оказывает обезболивающее действие, что позволяет снизить дозу противовоспалительных препаратов или даже полностью отказаться от их приема.
Оптимально использовать для восстановления хрящевой ткани препараты, содержащие одновременно глюкозамин и хондроитин, например, «Терафлекс». Это современный хондропротектор с минимальными побочными эффектами 1 . Его назначают для лечения остеоартроза, дегенеративных заболеваний суставов и позвоночника. При усилении боли, когда требуется активная противовоспалительная терапия, используют «Терафлекс Адванс», в состав которого, помимо упомянутых компонентов, входит ибупрофен (противовоспалительное средство). Курс лечения не превышает 3 недель, дальнейшее применение препарата следует согласовывать с врачом. В линейке есть средство для наружного использования — «Терафлекс Хондокрем Форте», содержащий хондроитин и мелоксикам (противовоспалительное средство). Он способен подавлять воспаление, уменьшать отек, повышать подвижность сустава, купировать боль, при этом способствует восстановлению сустава.
Реабилитация после операции на коленном суставе

Реабилитация после операции на коленном суставе
Операцию коленного сустава проводят для избавления от болей, вызванных такими болезнями, как ревматоидный или посттравматический артрит, остеоартрит, при повреждении хряща, разрыве связок. Вне зависимости от сложности проведенного хирургического вмешательства, для полного восстановления больные нуждаются в послеоперационной реабилитации.
Ошибки в реабилитационном периоде
Время, которое потребуется пациенту для возвращения подвижности ноги, зависит от того, какую операцию проводили, и может занимать от нескольких недель после артроскопии до полугода при эндопротезировании.
Некоторые пациенты после операции жалуются на недостаточную подвижность в коленном суставе, обвиняя врачей в плохо проведенном вмешательстве. В ряде случаев проблему вызывают индивидуальные особенности оперируемых, когда даже тщательно спланированная реабилитация затягивается и осложняется отрицательным патогенезом.
Но чаще всего причиной становится несоблюдение сроков и условий восстановительной терапии, пренебрежение рекомендациями специалистов, проводивших операцию. Точное следование назначениям реабилитологов в течение всего времени, когда надо придерживаться особого режима, назначенных упражнений и процедур, повышает шансы на успешное восстановление.
Общие рекомендации
Чтобы процесс реабилитации прошел успешно, необходимо следовать следующим правилам:
- выполнять все указания ортопеда или реабилитолога;
- соблюдать показанную продолжительность и частоту проведения всех процедур;
- регулярно проходить назначенные специалистом осмотры и диагностику;
- стараться чаще придавать коленному суставу приподнятое положение;
- обязательно носить ортез, наколенник, повязку или другое вспомогательное приспособление, рекомендованное ортопедом;
- принимать назначенные препараты;
- при необходимости проходить лимфодренажный массаж.
В первые дни после возвращения домой важно ограничить двигательную активность, пользоваться костылями для перемещения. Реабилитация проходит в домашних условиях, но может потребовать обращения к специалистам для уточнения назначений.
Рекомендации по восстановлению после операции
Процедуры и упражнения, входящие в реабилитацию после хирургического вмешательства, отличаются в зависимости от вида проведенной операции.
Артроскопия
Малоинвазивная процедура, в ходе которой через небольшой разрез хирург вводит в коленную область специальный инструмент. Операцию назначают для удаления или восстановления участков хрящевых тканей, восстановления разорванных крестообразных связок, зачистки поврежденных частей суставного хряща.

Уже через несколько часов после проведения пациент может отправиться домой. В некоторых случаях нахождение в амбулатории продляется до 15–30 часов. В это время больной проходит следующие процедуры:
- введение антибактериальных препаратов;
- прием антикоагулянтов;
- иммобилизация прооперированного коленного сустава;
- аппаратный или ручной лимфодренаж;
- изометрический комплекс упражнений для бедренных мышц и движения голеностопным суставом.
В течение первых двух-трех дней может потребоваться прием обезболивающих. В этом периоде врачи рекомендуют чаще поддерживать колено в приподнятом состоянии.
С целью уменьшения отечности, купирования воспаления, снятия болевого синдрома во время реабилитации после операции пациентам назначаются нестероидные противовоспалительные составы. Для восстановления структуры хрящевой, костной ткани для длительного приема выписываются препараты – хондропротекторы.
Ежедневное меню в период восстановления коленного сустава должно быть насыщено продуктами, богатыми белком, серой, селеном, полиненасыщенными жирными кислотами омега-3. Рекомендовано большое потребление постного мяса, рыбы, морепродуктов, фруктов, сухофруктов, овощей, яиц. Важно следить за потребляемыми калориями, чтобы в условиях пониженной физической активности не набрать лишний вес. Очень полезно включить в рацион холодец, желе и другие продукты, содержащие коллаген.
Лечебная гимнастика в первые недели после операции коленного сустава включает только упражнения в положении лежа:
- маятник;
- подъем ноги с натянутым на себя носком;
- ягодичный мостик (подъем таза с прижатыми к полу ступнями).
Далее при разрешении врача можно начинать курс тренировок на велотренажере.
После того, как состояние пациента нормализуется, можно включать занятия из положения сидя или стоя. Их основная задача – разработка сустава, параллельно укрепить мышцы ног и ягодиц.
В программу реабилитации может входить физиотерапия: магнитная, лазерная, электростимуляция, электрофорез, иглорефлексотерапия. Эти процедуры помогают нормализовать обменные процессы, восстановить кровоток в прооперированной конечности.
После того, как исчезнет болевой синдром, полезно посещать баню. Для укрепления мышечно-связочного аппарата и улучшения кровотока может быть назначен мануальный массаж.
Остеотомия
В процессе вмешательства хирург меняет форму костей или их местоположение. Операцию назначают, например, при неправильно срастающемся переломе, врожденных или приобретенных патологиях костей. После операции больной остается в медучреждении в течение нескольких дней, получая обезболивающие. Первые упражнения начинаются еще в этот период, чтобы не допустить образования тромбов. Если самостоятельно разрабатывать сустав не получается, можно воспользоваться специальными тренажерами.
Первые несколько недель рекомендовано ношение гипсовой повязки, чтобы обеспечить покой суставу. Для перемещения надо использовать костыли либо инвалидную коляску, так как переносить вес на прооперированную ногу запрещено. После снятия гипса подвижность возвращается медленно, но это служит одним из признаков удачной реабилитации.
Комплекс упражнений, способных вернуть суставу подвижность, обычно включает:
- сгибания ног из положения лежа;
- подъем прямой ноги с натянутым на себя носком из положения лежа или сидя;
- подъем ягодиц из положения лежа с согнутыми в коленях ногами;
- приподнимание на носках у опоры.

Помимо упражнений суставу будут полезны плавание, занятие на велотренажере, физиопроцедуры.
Период реабилитации обычно длится один-три месяца, но может продлиться в силу индивидуальных особенностей человека.
Полная замена коленного сустава
Проведение эндопротезирования считается крайней мерой, назначаемой при невозможности восстановления коленного сустава другими способами. Операцию выполняют чаще всего при артрите, артрозе, серьезных травмах.
После замены пациент остается в больнице под наблюдением врачей в течение нескольких дней. В это время вводятся препараты, предотвращающие образование тромбов, обезболивающие. Чтобы снизить отечность и улучшить циркуляцию крови, может быть назначено использование аппаратов для продолжительной пассивной разработки суставов. Они поддерживают сустав и помогают медленно перемещать ногу, не вставая с кровати.
Послеоперационная реабилитация преследует следующие цели:
- ощутимое увеличение силы мышц;
- усиление активности прооперированного коленного сустава;
- максимальная защита протеза;
- возвращение к полноценной жизни.
В первые два дня пациенту разрешается сидеть, но опускать ноги с кровати и вставать нельзя. Далее подъем с кровати должен осуществляться только на здоровую ногу, при этом прооперированную надо держать выпрямленной. Все перевязки после операции проводит только медперсонал. Мочить колено без разрешения врача запрещено. Для перемещения в последующем периоде необходимо использовать костыли.
Программа восстановления после операции эндопротезирования включает:
- восстановление навыков ходьбы, сначала в пределах квартиры, потом – на улице;
- разработка дополнительных навыков, таких как подъем и присаживание, перемещение по лестнице;
- выполнение упражнений, назначенных врачом.
Для первых дней рекомендованы следующие упражнения:

- сгибание и разгибание пальцев от 12–15 в день с постепенным увеличением их числа;
- подтягивание пальцев ног на себя по четыре-пять раз без болевых ощущений;
- подъем ноги с подложенным под колено валиком по четыре-пять раз.

Сначала все манипуляции проводятся в лежачем положении, затем – сидя.
Дома можно расширить круг упражнений:
- сгибающие и разгибающие движения из положения полусидя;
- вращения ступнями по и против часовой стрелки;
- подъем прямой ноги под углом 45 градусов;
- покачивания ногой в воздухе;
- планка на спине с опорой на лопатки и здоровую ногу;
- «сползание» по стене;
- перекат с ноги на ногу.
В число рекомендаций входит выполнение «ножниц», ходьба на согнутых ногах, «велосипед». Заканчивать занятия надо при появлении болевых ощущений. Можно заниматься греблей, плаванием, велоспортом, ходьбой.
В среднем срок восстановления занимает от шести недель, но сказать, что сустав полностью восстановлен, можно только через год. Примерно с четвертой-седьмой недели допустимо вождение автомобиля при условии, что нахождение за рулем не вызывает боли, а мышечный контроль восстановлен настолько, что позволяет свободно пользоваться педалями. Но в течение следующих нескольких лет рекомендовано наблюдение у врача, который будет уделять особое внимание коленному суставу, подвергшемуся замене.
Особенности реабилитации пожилых людей
В пожилом возрасте любые хирургические вмешательства связаны с большими рисками, чем в молодости. Период восстановления после операции артроскопии или замены коленного сустава в преклонном возрасте существенно затягивается, зачастую осложняясь сопутствующими заболеваниями, психологическими блоками.
В этом случае, чтобы восстановление проходило максимально эффективно, пациенту требуется не только помощь в проведении восстановительных манипуляций, массажей, физиопроцедур. Важно оказать психологическую поддержку, правильно разъяснить необходимость следовать предписаниям врача, чтобы не навредить суставу.
Подобные условия невозможно обеспечить дома. А в пансионате «Тульский дедушка» вашему пожилому родственнику будет предоставлен полноценный уход за пациентом, нуждающимся в разработке коленного сустава, с учетом всех назначенных лекарств, процедур, особенностей психологического и общего физического состояния больного.
Комплекс упражнений для коленного сустава и бедра

Далее представлены упражнения для укрепления коленного сустава и бедра после травмы или хирургической операции, которые можно выполнять самостоятельно в домашних условиях при наличии соответствующих медицинских показаний и необходимого инвентаря. Перед тем как приступить к выполнению упражнений настоятельно рекомендуем проконсультироваться у реабилитолога или специалиста по ЛФК, чтобы застраховать себя от недопустимых нагрузок, избежать возможных осложнений и снизить риск получения повторной травмы.
Упражнения рекомендуется выполнять:
- после травмы коленного сустава или бедра;
- после хирургической операции (эндопротезирования, артроскопии, резекции мениска, пластики связок и др.);
- при хронических болях и отеках;
- при спазмах, судорогах и контрактурах;
- при повреждении мышц, сухожилий или связок;
- при тендинитах, тендинозах и теносиновитах;
- при синовитах и бурситах;
- при артритах и артрозах;
- при остеохондропатиях (болезни Осгуд-Шляттера и Синдинга-Ларсена-Йохансона);
- при хондромаляции надколенника;
- при пателлофеморальной нестабильности;
- при болезни Гоффа;
- при кисте Бейкера;
- при синдроме медиопателлярной складки;
- при вальгусной и варусной деформациях;
- при ушибах и разрывах мягких тканей;
- при переломах надколенника, большеберцовой, малоберцовой или бедренной кости.
Упражнения для восстановления подвижности и разработки коленного сустава
Комплекс упражнений для восстановления подвижности поможет разработать коленный сустав после травмы или операции. К выполнению этих упражнений следует приступать как можно раньше, насколько это позволяет боль. Основная цель — восстановить диапазон движений в суставе, не подвергая травмированные ткани тяжелым нагрузкам. При этом сроки восстановления подвижности колена зависят от типа и от серьезности травмы.
1. Скольжение пяткой в положении лежа на спине
Упражнение предназначено для восстановления подвижности и увеличения диапазона движений в коленном суставе. Оно подходит для ранней стадии реабилитации после перенесенной травмы или хирургического вмешательства, когда диапазон движений в суставе ограничен. Спортсмен лежит на спине на твердой поверхности. Пятка медленно перемещается к ягодицам, не отрываясь от поверхности (можно надеть носки, чтобы улучшить скольжение), затем возвращается в исходное положение. Через 10-15 секунд можно повторить движение. Выполнять упражнение следует до возникновения дискомфорта, но не более 25 повторов. Чтобы упростить упражнение можно использовать ремешок, обернутый вокруг голеностопа.
2. Сгибание колена при помощи здоровой ноги
Это упражнение помогает увеличить диапазон сгибания в коленном суставе. Оно предназначено для ранней стадии реабилитации после травмы или после хирургической операции на колене. Спортсмен использует здоровую ногу, чтобы осторожно согнуть больную ногу в коленном суставе, насколько это возможно.
3. Сгибание колена с задержкой
Спортсмен в положении сидя на стуле с упором на здоровую ногу. Вокруг травмированной ноги на голеностопе закрепляется ремень или подобный предмет, который также обернут вокруг спинки или ножки стула, конец ремня — в руках. Спортсмен тянет ремень, сгибая коленный сустав, до появления боли в области колена или бедра. Это положение необходимо удерживать в течение нескольких минут, прежде чем попытаться увеличить натяжение.
4. Разгибание колена с задержкой
Это упражнение выполняют с целью восстановить возможность полностью разгибать ногу в коленном суставе. Часто после травмы или после хирургической операции невозможно полностью выпрямить колено. При этом очень важно как можно скорее восстановить полный диапазон разгибания в коленном суставе. Спортсмен в положении сидя, стопа опирается на поставленную вперед тумбу или стул, колено остается на весу. Разгибанию ноги в коленном суставе может способствовать сила тяжести или дополнительный вес в виде утяжелителей, прикрепленных несколько выше колена. Положение необходимо удерживать в течение нескольких минут или до тех пор, пока не возникнет дискомфорт.
Упражнения для укрепления коленного сустава на начальном этапе
К выполнению этих упражнений приступают, как правило, по истечении 24-48 часов после травмы, как только позволят болевые ощущения.
5. Изометрическое упражнение для четырехглавой мышцы бедра №1 (на спине)
Основная цель упражнения — укрепление четырехглавой мышцы бедра при помощи статического сокращения, которое происходит без движения или с небольшим движением в суставе. В зависимости от степени травмы спортсмен может находиться в положении сидя или горизонтально лежа на спине. Положение сидя повышает сложность выполнения упражнения. Удерживая здоровое колено на месте, спортсмен разгибает травмированное колено, упираясь его задней поверхностью в стол. Для придания колену частично согнутого положения под него подкладывают свернутое полотенце или валик. Колено выпрямляется и удерживается в выпрямленном положении.
6. Изометрическое упражнение для четырехглавой мышцы бедра №2 (на животе)
Это упражнение предназначено для выполнения на ранних стадиях восстановления после повреждения колена или четырехглавой мышцы (квадрицепса) бедра. Спортсмен занимает положение лежа на животе, подложив свернутое полотенце под голеностоп, чтобы слегка согнуть коленный сустав. Затем он сдавливает полотенце, чтобы попытаться выпрямить ногу в колене и вызвать сокращение четырехглавой мышцы.
7. Изометрические упражнения для мышц задней поверхности бедра
Статические или изометрические упражнения для мышц задней поверхности бедра (двуглавая, полусухожильная и полуперепончатая мышцы) можно выполнять на ранних стадиях реабилитации травмированного коленного сустава или бедра, чтобы предотвратить атрофию мышечной ткани. Спортсмен лежит на животе, слегка согнув колено, а ассистент (врач или тренер) удерживает рукой заднюю часть голеностопа. Спортсмен пытается согнуть ногу в коленном суставе, преодолевая сопротивление ассистента. Бедро при этом должно оставаться обездвиженным. Начните с легкого сокращения мышц и постепенно увеличивайте силу, насколько это позволяет боль. Если рядом нет ассистента, упражнение можно выполнять в положении сидя. Сидя на стуле с согнутым коленом, уприте пятку в стул, в ножку стола или в стену.
Восстанавливаем колено после операции или травмы
Среди всех суставов коленный больше всего подвержен травмам: он распределяет нагрузку, выполняет амортизирующую и опорную функцию. Иногда люди не замечают незначительные травмы колена, но это может привести к болям, и потребуется лечение.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети

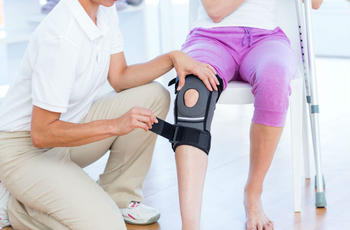
Операция на коленный сустав, травма или ушиб сустава всегда вызывают смещение кости, срастание тканей и уменьшение амплитуды движения. Для снижения негативных последствий больному необходим курс реабилитации для восстановления привычного состояния.
Реабилитация после травмы или операции
При травмах или операциях главным является правильно подобранный двигательный режим. Движение больного сустава, сгибание и разгибание колена необходимо делать регулярно, в противном случае мышцы и связки запомнят длительное пребывание в положении покоя, могут образоваться спайки мягких тканей, проявиться инвалидизирующая контрактура. Последующие реабилитационные процедуры могут не дать положительного результата, и амплитуда сгибания колена будет намного меньше, чем в посттравматический период.
Для укрепления мышц, связок и суставов врачи назначают лекарственные препараты. При травмах и операциях, чтобы снизить болевой синдром и отечность, назначают противовоспалительные и обезболивающие мази, крема, гели. Для снятия болевого синдрома необходимые нестероидные противовоспалительные препараты и лекарства, нормализующие ток крови.
Разрабатывать сустав можно с помощью массаж. Процедуры должен выполнять опытный специалист. Если колено находится в гипсе, то следует начинать массаж после его снятия. Если это ношения ортеза, то на период выполнения массажа его снимают. Массаж сокращает болевой синдром, отечность, спазмы мышц. Массируется не только само колено, но и участки рядом с ним. Уже после нескольких процедур больной увидит, как амплитуда движения колена возросла. Техники массажа, которые используют в процессе восстановления: лифодренаж и мануальные процедуры.
Способы восстановления после травм и операций коленного сустава
Для восстановления используются следующие методы:
- медикаментозное лечение;
- лечебная физкультура;
- кинезотерапия;
- прессотерапия;
- мануальная терапия;
- императивно-корригирующая гимнастика;
- кинезиотейпирование.
Физиотерапия ускоряет процесс воздействия лекарственных средств. Такие процедуры, как электрофорез, парафинотерапия, фонофорез, магнитотерапия, УВЧ-терапия, помогут быстро снять отек и болевой синдром, спазмы мышц. Разрабатывая суставы с помощью физиопроцедур, сустав быстрее придет в норму и будет готов к нагрузкам и физической активности.
Упражнения после операции или травмы
Восстановление после операции или травмы коленного сустава должно проходить под наблюдением врача. Следуя рекомендациям, можно быстро привести в норму функциональность колена. Качественные и регулярные упражнения способствуют этому, и вот некоторые из них:
- Сидя на полу с вытянутыми ногами, следует напрягать и расслаблять колено, не выполняя движения ногами. Держать его в напряжении в течение 2 секунд. Повторять упражнение следует не менее 20 раз каждые 60 минут.
- В положение лежа на спине с вытянутыми ногами, колени ровные, лежат на твердой поверхности. Медленно поднимайте вытянутую ногу и также медленно опускайте. Повторять следует 10-15 раз, три раза в день.
- Лежа на спине с вытянутыми ногами поднимайте ногу вверх. Обхватите ногу за бедро двумя руками и расслабляйте мышцы, под весом ноги колено будет сгибаться. Верните ногу в исходное положение. Повторяйте 10-15 раз по три раза в день.
- Сидя на стуле или кровати, положите под колено мягкий валик так, чтобы нога свисала с кровати. Травмированную ногу выпрямите, а потом под силой ступни здоровой ноги согните колено. Если при сгибании возникает сильная боль, помочь можно здоровой ногой, придерживая ее за щиколотку ступней.
- Лежа на животе сгибайте колено, помогая ему эластичной лентой или бинтом. Подтягивать нужно до тех пор, пока не почувствуете давление в коленном суставе. Удерживать в таком положении 3-4 секунды. Повторять упражнение в течение дня несколько раз.
- Лежа на спине, выполнять упражнение велосипед с максимально возможным градусом выпрямления травмированного колена.
Увеличивая частоту выполнения упражнений, мышцы и суставы быстрее крепнут.
Если после операции или травмы колено может сгибаться больше, чем на 100 градусов, можно заниматься на тренажере велосипед. Седло при этом нужно установить на максимально высокое положение. Когда человек сможет выполнять упражнение по 10-15 минут, время и уровень седла можно будет увеличить. Эффективны упражнения в бассейне, когда это будет возможно: после снятия швов после операции или гипса при травме.
Все упражнения следует выполнять после согласования с врачом, чтобы избежать негативных последствий. При первоначальном восстановлении колена лучше воспользоваться терапией на аппаратах Артромот, Кинетек, Оксицикл.
Восстановление в домашних условиях
В домашних условиях после операции или травмы следует также придерживаться рекомендаций ортопеда, в этом случае восстановление будет проходить намного быстрее и эффективнее. Постепенно нужно увеличивать ходьбу, сначала по квартире, затем понемногу выходить на улицу. Умеренная ходьба по лестнице, постоянное вставание и посадка на стул. Продолжение выполнения регулярных упражнений по несколько минут в день на разработку движения и укрепления коленного сустава. Соблюдение диеты тоже немаловажно. В рацион должны быть включены продукты с содержанием железа, это поможет быстро восстановить мышцы и ускорить заживление тканей.
Современные методы реабилитации после операции или травмы колена помогают быстро восстановиться и вернуться к полноценной жизни: вернуть прежнюю функцию сустава, улучшишь тонус мышц, предотвратить дальнейшие травмы или появление болей.