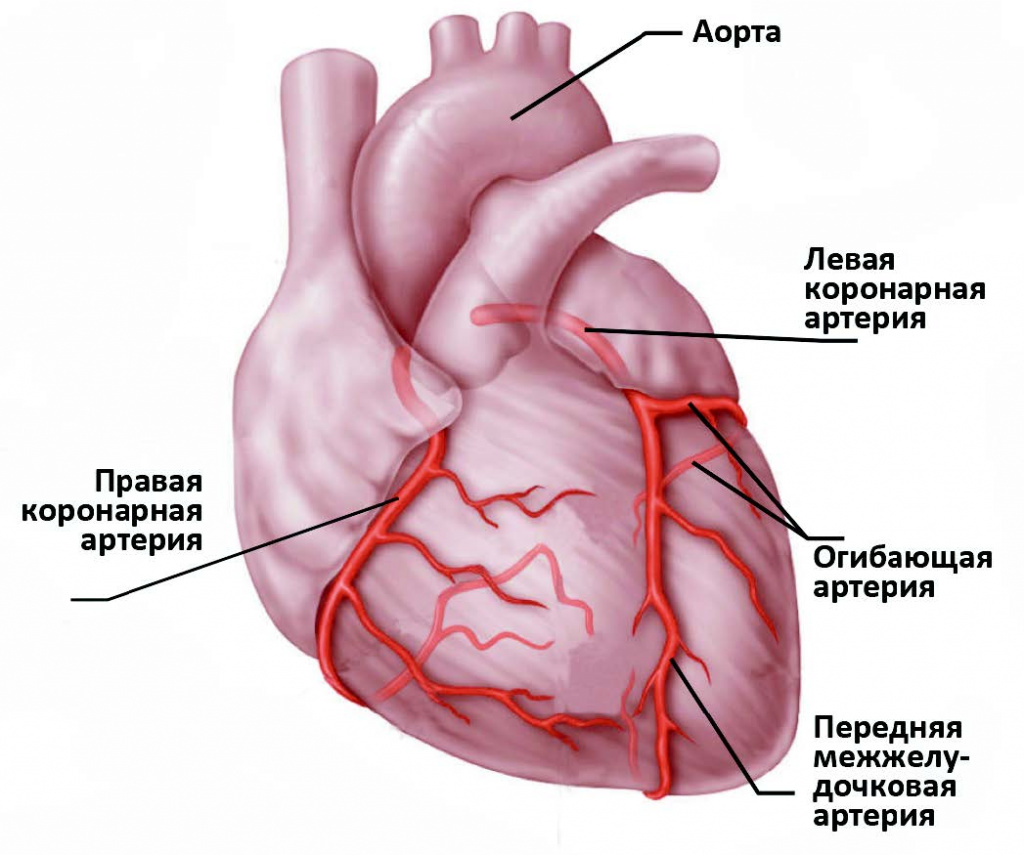
Коронарный тромбоз (эмболия)
ОН КЛИНИК оказывает комплексную медицинскую помощь пациентам, которые столкнулись с коронарным тромбозом и эмболией. Наши опытные кардиологи предлагают эффективную терапию с использованием самых современных препаратов.
Почти в 98% случаев коронарный (coronary – сердечный) тромбоз развивается на фоне атеросклероза и во многих случаях приводит к развитию ишемической болезни сердца и инфаркта миокарда. Чтобы не допустить развития осложнений, необходимо внимательно относиться к своему здоровью, своевременно посещать врача-кардиолога и следовать его рекомендациям.
Если у Вас есть подозрения на коронарный тромбоз, или Вы нуждаетесь в лечении любого другого заболевания сердечно-сосудистой системы – обращайтесь в ОН КЛИНИК, где проведут максимально быструю и качественную диагностику и тут же приступят к лечению. При необходимости лечения в стационаре полноценная терапия проводится сразу же, даже если он поступает в выходные или праздничные дни.
Что такое коронарный тромбоз?
Коронарный тромбоз является заболеванием, которое обусловлено формированием сгустка крови (тромба) внутри вен и артерий. В результате этого происходит закупорка сосудов и нарушение циркуляции крови по организму, от чего страдают мягкие ткани и внутренние органы. В состав тромба входят белок фибрин и тромбоциты, которые у здоровых людей предотвращают кровопотерю и отвечают за сворачивание крови при порезах и ранах.
Если не провести оперативное лечение и не избавиться от тромба при помощи медицинских препаратов или хирургического вмешательства, начинается некроз тканей, который может привести к самым тяжелым последствиям, вплоть до летального исхода. Одно из самых опасных последствий тромбоза – тромбоэмболия легочной артерии (ТЭЛА), при которой происходит закупорка легочной артерии.
Медленное развитие тромбоза и постепенная закупорка сосудов приводит к стенокардии. Коронарный тромбоз встречается у пациентов обоих полов и всех возрастов.
Симптомы коронарного тромбоза
Среди самых распространенных симптомов тромбоза:
- острые боли в области сердца;
- иррадиация болей в челюсть, ухо, горло, руку, брюшную полость;
- затрудненное дыхание, нехватка воздуха;
- сильная головная боль;
- головокружение, обмороки;
- бледность кожи;
- повышенное потоотделение.
Иногда коронарный тромбоз протекает практически бессимптомно. Во всех случаях пациенту с подозрением на тромбоз требуется помощь врача.
Причины развития коронарного тромбоза
Коронарный тромбоз чаще всего образуется при наличии атеросклеротических изменений сосудов сердца. Но это заболевание также может развиться по причине влияния следующих причин:
- сахарный диабет;
- избыточный вес и ожирение;
- васкулит;
- заболевания почек;
- гормональный дисбаланс;
- курение;
- частые стрессы;
- травмы, операции;
- онкологические заболевания;
- неправильное питание с преобладанием животных жиров;
- наследственность.
Гиподинамия, сидячий образ жизни, частые поездки и авиаперелеты, во время которых человек подолгу находится без движения, также могут стать причиной появления проблем с кровообращением и привести к тромбозу.
Чтобы наши пациенты восстанавливались и возвращались к привычному образу жизни в минимальные сроки, наши врачи-кардиологи предлагают не только лечение, но и реабилитацию с использованием последних разработок мировой медицины. Вам подскажут, какие виды физической активности Вам подойдут, а наши диетологи помогут разработать меню, которое Вам понравится и вместе с тем будет способствовать оздоровлению сердечно-сосудистой системы.

Соколова С.В., терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
Диагностика и лечение коронарного тромбоза в ОН КЛИНИК
Для диагностики коронарного тромбоза применяют следующие виды исследований:
- ЭКГ, при помощи которой врач-кардиолог оценивает способность сердца выполнять свои функции;
- эхокардиограмма позволяет провести оценку состояния клапанов сердца, его сокращение и плотность тканей миокарда на различных участках;
- анализы крови, в том числе на содержание холестерина;
- рентгенографические виды диагностики (КТ-ангиография), в процессе проведения которых применяется контрастное вещество для выявления сужения коронарных сосудов.
В ОН КЛИНИК ежедневно работает собственная клинико-диагностическая лаборатория, поэтому результаты большинства лабораторных исследований пациент получает в течение получаса. При записи в клинику можно выбрать наиболее удобное время посещения врача, что позволяет избежать ожидания в очереди. Диагностика в нашей клинике проводится максимально быстро и при этом качественно!
Если пациент нуждается в госпитализации – мы предложим лечение в условиях комфортабельных стационаров, расположенных на Новом Арбате и на Таганской. Там Вам гарантируется постоянный контроль лечащего врача и круглосуточное дежурство медицинского персонала.
Лечение коронарного тромбоза направлено на восстановление питания сердечной мышцы путем приема антиагрегантов, которые препятствуют образованию тромбов на стенках сосудов, бета-адреноблокаторов, нормализующих частоту сокращений миокарда, и препаратов, снижающих образование атеросклеротических бляшек. При правильно подобранной медикаментозной терапии прекращается образование новых тромбов и не растут уже имеющиеся. Если же необходима операция – в ОН КЛИНИК Вам предложат высокотехнологичные малоинвазивные методы, которые позволят быстро восстановиться.
Тромб в сердце: симптомы и лечение
Тромб в сердце – это частое осложнение сердечно-сосудистых патлогий. Статистика указывает, что у 43% людей, погибших от инфаркта миокарда, был обнаружен тромб в полости сердца. Внутрисердечный тромбоз является опасным состоянием, которое способно привести к летальному исходу или инвалидности человека.
В зависимости от составляющих элементов, тромб в сердце может быть следующих видов:
Белый (серый) тромб. Он состоит из тромбоцитов, которые формируют разрастания, по своей форме напоминающие кораллы. Такой тромб сухой и крошащийся. Его излюбленным местом локализации являются створки клапанов сердца и пространство между трабекулярными мышцами.
Красный тромб представлен большим количеством эритроцитов, в чистом виде в сердце встречается редко, преимущественно он формируется в венах.
Смешанный тромб состоит из эритроцитов и тромбоцитов. Такой сгусток имеет головку, шейку и хвост. Этот вид тромба часто встречается в полостях сердца.
Опухолевый тромб, который развивается на фоне распространения метастаз злокачественными новообразованиями. Опухолевый тромб растет по направлению тока крови и в ряде случаев достигает правого предсердия.
Септический тромб может формироваться на створках сердечных клапанов при остром язвенном эндокардите. Такой тромб является носителем инфекции.
Сам по себе тромб представлен кровяным сгустком, который крепится к стенкам сердечной мышцы. Принято считать, что тромб в сердце – это патология, которая развивается преимущественно у пожилых людей. На самом деле, в 38,8% случаев заболевание действительно диагностируется у женщин и мужчин в возрасте старше 70 лет. Однако ВОЗ указывает, что с каждым годом увеличивается количество пациентов в возрасте 35-50 лет с диагностированными внутрисердечными тромбами. Поэтому так важно понимать, какие именно механизмы способствуют процессу формирования тромба в сердце, как проявляется данная патология и как ее избежать.
Причины тромба в сердце
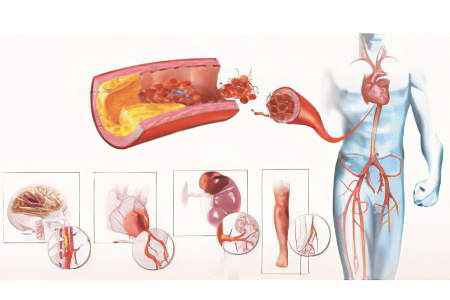
Современная медицина рассматривает тромб в сердце как многофакторное состояние. Это означает, что спровоцировать его появление могут сразу несколько причин.
К таковым относят:
Постановка венозного катетера.
Врожденные пороки сердца, ишемическая болезнь сердца. В этом случае тромбы чаще всего формируются на ушке левого предсердия, либо на стенках сердечной мышцы.
Перенесенный инфаркт миокарда в 60-65% случаев приводит к формированию тромба в сердце.
В 5-10% случаев причиной формирования внутрисердечного тромба становится ревмокардит.
Опасность представляют аритмии с фибрилляцией левого предсердия.
Перенесенный септический эндокардит, ревматический эндокардит. В этом случае тромбы формируются на заслонках аортального клапана или на створках митрального клапана.
Наличие клапанного протеза в сердце.
Кардиомиопатии являются причиной формирования сердечного тромба в 5% случаев.
Атеросклеротические изменения в сосудах. Эта патология становится причиной формирования пристеночного тромба в аорте, в крупных артериальных стволах, которые отходят от аорты.
Патологические изменения в стенках сердечной мышцы.
Нарушения тока крови.
Повышенная вязкость крови.
Носительство дефектных генов, которые определяют склонность к тромбофилии.
В 4,7% случаев тромбы в сердце могут формироваться по причине наличия в организме опухоли.
В группе риска по повышенному формированию тромба в сердце, находятся следующие категории граждан:
Беременные женщины и женщины в раннем послеродовом периоде.
Женщины, принимающие гормональные контрацептивы.
Люди, ведущие малоподвижный образ жизни.
Люди, злоупотребляющие спиртными напитками и кофе.
Больные, перенесшие операцию на органах брюшной полости.
Симптомы тромба в сердце

Симптомы неподвижного тромба в сердце на протяжении длительного отрезка времени могут отсутствовать. В ряде случаев это проявляется тахикардией и появлением одышки. При этом одышка возникает даже тогда, когда человек находится в состоянии покоя. Все это время тромб будет находиться в сердце в неподвижном состоянии.
Если тромб в сердце подвижный и свободно перемещается в его полости, то это будет сопровождаться следующими симптомами:
Учащенное сердцебиение. Пациенты сравнивают это чувство с движением инородного тела, которое располагается внутри грудной клетки.
Посинение кожных покровов.
Потеря сознания, либо предобморочное состояние.
Ослабление пульсации лучевой артерии.
Тромбоз левого предсердия сочетается с развитием гангрены пальцев рук и с резким падением артериального давления. При этом сам больной начинает задыхаться.
Если тромб лопается в правом предсердии, то такая ситуация приводит к легочной тромбоэмболии. В результате, человек погибает.
На наличие тромба в сердце могут указывать следующие признаки:
Лечение антиаритмическими препаратами не приносит желаемого эффекта.
У пациента наблюдается развитие легочной гипертензии.
Лекарственные средства не позволяют уменьшить болезненные ощущения в сердце.
Однако поставить точный диагноз может только врач, на основании ряда проведенных исследований.
Опасность тромба в сердце
Тромб в сердце, при условии его отрыва, может приводить к развитию инфаркта почки, головного мозга, самого сердца. Также имеется риск формирования гангрены кишечника и конечностей. Частота развития данных осложнений варьируется. Так, чаще всего наблюдается гангрена ног, что случается в 70-75% случаев. Инфаркт головного мозга при отрыве сердечного тромба происходит в 10% случаев.
Если оторвавшийся тромб дополнительно является переносчиком бактериальной флоры, то это привет к септическому инфаркту тех органов, куда он попадает. В дальнейшем это всегда влечет за собой быстрое гнойное расплавление тканей и развитие абсцесса. В этом плане опасность представляет инфекционный эндокардит, как этиологический фактор, влияющий на формирование сердечного тромба
Дальнейший прогноз развивающихся осложнений зависит от того, насколько крупный был тромб, а также от зоны некроза и места его локализации. Если перекрыта бедренная артерия, сопровождающаяся гангреной ноги, то летального исхода можно избежать. Хороший прогноз на выживаемость можно составить при тромбоэмболии сердечным тромбом ответвления почечной или селезеночной артерии.
Большую опасность в плане гибели пациента представляет даже мельчайший тромб, попавший в среднемозговую артерию.
Диагностика тромба в сердце
Диагностика внутрисердечного тромбоза базируется на тщательном анамнезе клинического течения болезни. Однако без инструментального обследования подтвердить наличие кровяного сгустка в сердце невозможно.
В этом плане наиболее информативными являются следующие методики:
Эхокардиодопплеографическое обследование (трансэзофагальная ЭХО-КГ и трансторакальная ЭХО-КГ).
Чреспищеводная ЭХО-КГ, которая имеет практически 100%-ую диагностическую ценность.
Вспомогательными методиками, которые позволяют навести на мысль о наличии тромба в сердце, выступают: сцинтиграфия, позволяющая определить степень наполнения миокарда кровью, допплерография, которая измеряет скорость кровотока и сердечное давление. Также возможно проведение МРТ, которая дает возможность определить наличие опухоли сердца, состояние его тканей, качество его функционирования. Чем раньше будут выявлены сопутствующие сердечно-сосудистые заболевания, тем выше вероятность того, что жизнь больному удастся сохранить.
Лечение тромба в сердце
Медикаментозная терапия с назначением лекарственных препаратов является ведущим методом лечения неосложненного тромба в сердце. Больному назначают средства, способствующие растворению кровянистых сгустков. Однако в ряде случаев обойтись без хирургического вмешательства не удается.
Выбор метода лечения остается за специалистом. Во многом это зависит от места расположения тромба, от степени выраженности клинической картины, от результатов анализов. Если в ходе проведения обследования было установлено, что у пациента имеется один или несколько небольших пристеночных тромбов, то разумно прибегнуть к консервативной терапии.
Она сводится к выполнению следующих мероприятий:
Назначение препаратов, которые препятствуют повышенной свертываемости крови. Это может быть Варфарин, Фрагмин, Клексан, Гепарин.
Внутривенное введение тромболитических препаратов, призванных растворить фибриновые волокна, из которых состоит тромб. Это могут быть такие препараты, как: Стрептокиназа, Урокиназа, Альтеплаза и пр.
Назначение препаратов-антиагрегантов, которые препятствуют процессу формирования тромбов. Это могут быть такие лекарственные средства, как: Ламифибан, Ацетилсалициловая кислота, Тиклопидин и пр.
Операция всегда сопряжена с рядом рисков и осложнений. Поэтому ее назначают пациентам в ситуациях, несущих угрозу жизни. Показано хирургическое вмешательство больным, у которых диагностирован шаровидный тромб или тромб на ножке, способный приводить к внезапной смерти.
Тромб в сердце может быть удален следующими способами:
Проведение эндоскопической тромбэктомии. Все манипуляции на сердце осуществляются с применением эндоскопа, который вводят в ушки предсердий.
Шунтирование сердца с применением аппаратуры, замещающей его работу на время оперативного вмешательства.
Стентирование. При этом для извлечения тромба требуется расширение коронарных сосудов с помощью специальной металлической трубки.
В послеоперационном периоде пациентам на длительный срок назначают антиагреганты, что позволяет снизить риски повторного формирования тромбов.
Профилактика тромба в сердце

Если человек находится в группе риска по формированию внутрисердечного тромба, то ему необходимо соблюдать следующие рекомендации:
Придерживаться диеты, исключив из своего рациона продукты – источники холестерина. В первую очередь, таковыми являются жаренные и жирные блюда.
Пить не менее 2 л воды в сутки, чтобы не допускать повышения вязкости крови.
Вести здоровый образ жизни.
Отказаться от курения и злоупотребления спиртными напитками.
Заниматься спортом (выполнять утреннюю гимнастику, больше проводить времени на свежем воздухе, совершать пешие прогулки и пр.).
Так как к формированию внутрисердечного тромба чаще всего приводят различные заболевания сердечно-сосудистой системы, то в первую очередь, необходимо направить усилия на недопущение их развития. Если патологии системы кровообращения уже имеются, то пациенту требуется регулярное наблюдение у врача и постановка на учет к кардиологу.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Тромб в сердце: причины, следствия, лечение и прогноз
Тромбоз камер сердца – широко распространенная патология, обусловленная нарушениями в комплексе систем и реакций. Чаще всего в основе возникновения находится кардиальные заболевания, а главную роль в формировании тромба играет патологическая активация плазменных факторов свертывания крови. Морфологический субстрат патологии заключается в образовании кровяных сгустков в полости сердца. Этот процесс грозит не только возникновением серьезных осложнений, но и возможностью летального исхода.
Что такое тромб и как он образовывается?

Для запуска процесса тромбообразования необходимы несколько условий:
- поврежденная стенка сосуда;
- снижение скорости кровотока;
- расстройства реологических свойств крови.
Эти факторы являются пусковым механизмом для целого ряда биохимических реакций, принимающих участие в образовании тромба.
Выделяют три основные стадии процесса:
- Высвобождение из разрушенных тромбоцитов фермента тромбопластина.
- Тромбопластин с помощью ионов Са 2+ ускоряет превращение неактивного белка плазмы протромбина в тромбин.
- Под влиянием тромбина из фибриногена образуется нерастворимый фибрин. Из нитей последнего формируется сетка, в которой задерживаются клетки крови. Образовавшееся конструкция плотно закрывает повреждённое место, останавливая кровотечение. В норме этот процесс занимает 5-10 минут.
После заживления пораженного участка рассасывание образовавшегося тромба обеспечивает система фибринолиза. Нарушение баланса между взаимодействием этих двух систем определяет риск возникновение и развития тромбоза.
Почему происходит формирование згустка?
В норме тромбообразование – физиологический процесс, который не ведет к развитию патологий. И только под воздействием некоторых факторов, образовавшиеся сгустки не рассасываются, а прикрепляются к сосудам, закупоривая их просвет и нарушая кровоток.
К факторам риска относятся такие заболевания сердечно-сосудистой системы:
- аневризма сердца;
- мерцательная аритмия;
- инфаркт миокарда;
- ишемическая болезнь сердца;
- врождённые и приобретённые пороки клапанов;
- дилатационная кардиомиопатия;
- хроническая сердечная недостаточность (ХСН).
Риск развития тромбоза значительно увеличивается при наличии у больного нескольких из вышеперечисленных болезней.
Образовавшийся тромб в сердце классифицируют на право- или левосторонний, предсердный и желудочковый (пристеночные). Особая разновидность сгустков (шаровидные) встречаются при митральном стенозе.
Осложнения и их последствия

Наиболее опасным осложнением тромбоза сердца является отрыв флотирующей части и закупорка сосудов. При расположении кровяного сгустка в венах большого круга кровообращения, правом предсердии или желудочке наибольшей опасностью обладает тромбоэмболия легочной артерии. Тяжесть состояния зависит от калибра закупоренного сосуда.
При обтурации больших — наступает легочной инфаркт. В таком случае пациенты могут чувствовать боль за грудиной, нарушение дыхания, повышение температуры и выраженную слабость. Возможно падение артериального давления и нарастание частоты сердцебиений. Прогноз неблагоприятный — в большинстве случаев наступает мгновенная смерть.
В большой круг кровообращения тромбы попадают из левых отделов, откуда могут перемещаться в двух направлениях — вверх и вниз. Если отрывается тромб в сердце и двигается вверх, он в конечном итоге попадает в сосуды головного мозга (ГМ). Как результат — развиваются симптомы ишемического инсульта.
Тромбоэмболии артерий нижних конечностей, поражение почечных и мезентериальных сосудов возникает при движении тромба вниз. Наиболее сложно протекает тромбоз брыжеечных артерий – развивается клиника перитонита с последующим некрозом брыжейки. Обтурация в нижних конечностях имеет более благоприятный исход из-за развитого в них коллатерального кровотока.
Отрыв тромба из левой половины сердца может привести к таким последствиям:
- тромбоз артерий ГМ с клиникой ишемического инсульта;
- обтурация яремной вены, для которой характерно выраженная головная боль, головокружение, сильное сердцебиение и нарушения зрения;
- клиника острого инфаркта миокарда (ИМ) при попадании эмбола в коронарные артерии;
- тромбоз почечных артерий сопровождается сильной болью в поясничной области, нарушением мочеиспускания;
- закупорка мезентериальных сосудов проявляется перитонитом с последующим некрозом кишечника;
- наличие тромба в артериях конечностей сопровождается побледнением и посинением кожи, исчезновением в них пульсации, при отсутствии своевременной помощи может образоваться гангрена.
Каждое из этих осложнений требует специально подобранной терапии, основная цель которой — удаление оторвавшегося сгустка и избежание появления новых. Кроме того, важно помнить, что отслоение тромба в независимости от его первичной локализации является самой распространенной причиной сердечных приступов.
Профилактика внутрисердечного тромбоза
Профилактика возникновения и прогрессирования данного заболевания заключается в правильном питании, регулярных физических нагрузках и поддержании нормальной вязкости крови. Также важное место в предотвращении развития тромбоза занимает своевременное и адекватное лечение способствующих ему заболеваний.
Существуют специальные шкалы, по которым можно классифицировать степень риска развития венозного или артериального тромбоэмболизма. Последние включают:

- возраст пациента старше 65 лет;
- наличие злокачественных ноовобразований;
- повышенная свертываемость крови;
- беременность;
- длительный постельный режим после травмы;
- ожирение;
- прием гормональных препаратов (пероральных контрацептивов, стероидная терапия ревматологических патологий);
- большие полостные операции;
- наличие сопутствующих патологий сосудов (атеросклероз, тромбофлебит, варикозное расширение вен).
Кроме того, оценивается общее состояние пациента, наличие признаков сердечной недостаточности (тотальной или для отдельного желудочка) и симптомов со стороны других органов и систем.
Трудности в постановке диагноза внутрисердечного тромбоза возникают из-за того, что неподвижные тромбы никак себя не проявляют, которые только усиливают характерные признаки основного заболевания.
Диагностика и лечение пациента
После выявления пациента из группы высокого риска необходимо проведение комплекса исследований. Стандартная процедура электрокардиографии (ЭКГ) в данном случае не информативна. Лабораторные маркеры повышенной свертываемости крови и угнетение фибринолиза не являются специфическими, так как характерны для многих заболеваний сердечно-сосудистой системы.
Для верификации диагноза потребуются:

- УЗИ с допплерографией – отображает скорость и направление тока крови в сердце;
- сцинтиграфия — определяет локализацию нарушений в коронарных сосудах и степень кровоснабжения миокарда;
- МРТ – отображает состояние сердечных тканей;
- рентген сердца — позволяет диагностировать аневризму, гипертрофию миокарда, дилатационную кардиомиопатию, а также наличие тромботических бляшек;
- рентгенокимограмма – позволяет диагностировать место локализации тромба.
Постановка диагноза тромбоза требует начала лечения. Препараты выбора для длительной медикаментозной терапии:
- антиагреганты, которые снижает степень агрегации и адгезии тромбоцитов. К ним относятся Ацетилсалициловая кислота, Дипиридамол, Клопидогрель;
- антикоагулянты, механизм действия которых направлен на угнетение процессов активации факторов свёртывания крови. Наиболее часто используются Дабигатран, Ривароксабан, Гепарин.
Больным с тромбоэмболией легочной артерии, инфарктом миокарда и ишемическим инсультом показана тромболитическая терапия (Альтеплаза, Урокиназа, Тенектоплаза), в последующем добавляются антиагрегантные и антикоагулятные средства.
Процедура тромболизиса противопоказана при наличии аневризмы аорты, кишечных кровотечений, инсультов и тяжелых травм черепа в анамнезе. Заболевания сетчатки, состояние беременности и лактации, повышенное или пониженное артериальное давление являются относительными противопоказаниями.
Кроме побочных эффектов, тромболитическая терапия может сопровождаться следующими осложнениями:
- реперфузионные аритмии;
- феномен «оглушенного миокарда»;
- повторная окклюзия;
- кровотечения;
- артериальная гипотония;
- аллергические реакции.
Терапию тромболитиками рекомендовано прекратить, если её применение несёт большую угрозу для жизни пациента, чем само заболевание.

Удаление внутрисердечных сгустков хирургическим методом возможно только в специализированных отделениях. Суть операции лежит в извлечении тромботических масс с помощью эндоскопа, проведенного в сердечную полость.
Также эффективными в случае тромбоза венечных артерий будут аортокоронарное шунтирование и стентирование под контролем рентгена (на экран постоянно поступают фото в режиме реального времени). Суть первой операции лежит в обходе пораженного участка с помощью сосудистых протезов, а второй – в установлении в просвете сосуда специального каркаса для его расширения.
Важно помнить, что оперативное вмешательство не ликвидирует сам патологический процесс, а проводится для возобновления кровотока или же во избежание возможных осложнений в случае отрыва сгустка.
Выбор метода лечения и рекомендации по реабилитации индивидуален в каждой конкретной ситуации. Необходимо учитывать все возможные риски и противопоказания для получения максимально позитивного результата.
Выводы
На сегодняшний день профилактика и лечение тромбоза полости сердца является передовым направлением кардиологии. Сам процесс тромбообразования имеет две стороны: с одной – защита организма от больших кровопотерь, с другой – возникновение тяжелых заболеваний с риском смерти. Поэтому необходимо знать какие болезни приводят к патологическому формированию кровяных сгустков, симптомы и возможные осложнения тромбоза сердца, чтобы успеть вовремя получить медицинскую помощь и шанс на полное выздоровление.
Для подготовки материала использовались следующие источники информации.
Внутрисердечные тромбы
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Рудько Гали Николаевна
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, Член Российского кардиологического общества
“Men’s Health”, медицинский блог (июль 2014г.)
“Доброе утро”, ТВ-программа, Первый канал (июнь 2014г.)
Тромбы могут образовываться не только в венах, но и в полостях сердца, артериях.
Образование тромбов – естественная реакция организма. Они способствуют восстановлению поврежденных сосудов. Тромб – это сгусток крови, содержащий фибрин (белок, необходимый для свертывания крови). А вот тромбы в полостях сердца – совсем другое дело.
Самое опасное – нет никаких симптомов, по которым можно заподозрить наличие внутрисердечных тромбов. Обнаружить тромб в полостях сердца можно только при диагностике (эхокардиографии и др.). А какие-либо симптомы (одышку или удушье) человек может ощущать разве что при тромбоэмболии легочной артерии.
Тромбы могут быть в левых или в правых полостях сердца, находиться в предсердиях либо желудочках (чаще это пристеночные тромбы).
Какими бывают тромбы:
- Флотирующими. Это частично прикрепленные тромбы. Опасность в том, что флотирующая часть тромба может оторваться;
- Пристеночными, когда сгусток полностью прикрепляется к стенке камеры сердца;
- Закупоривающими (окклюзирующими). Самые опасные! Эти тромбы перекрывают кровоток.
Тромбы в левых отделах сердца
Чаще всего тромбы в левых полостях сердца встречаются на фоне трех заболеваний.
В зоне риска находятся люди:
- со стенозом митрального клапана;
- с мерцательной аритмией (фибрилляцией предсердий):
- с постинфарктной аневризмой левого желудочка.
Тромбы в левых отделах сердца – риск возникновения артериальных тромбоэмболий, ишемических атак или инфарктов мозга! При локализации тромбов в левых полостях сердца также могут поражаться артерии почек, верхних и нижних конечностей, артерии кишечника.
Инфаркты и инсульты
При атеросклерозе артерий и разрыве бляшки тромб образуется в артерии. В результате может произойти инфаркт миокарда (некроз ткани органа). Если тромб, расположенный в полости левого желудочка, отрывается, то, распространяясь по току крови, он может закупорить артерии мозга (в результате наступает инфаркт мозга – ишемический инсульт), почки (инфаркт почки), кишечника (инфаркт кишечника, мезентериальный тромбоз), конечности (гангрена).
Если тромб отрывается, он может распространиться с током крови и закрыть просвет сосуда! При перекрытии сосуда нарушается кровообращение, что приводит к кислородному голоданию и некрозу тканей. Это может вызвать такие осложнения, как инфаркт миокарда, ТЭЛА и даже смерть.
При наличии открытого овального окна в межсердечной перегородке тромбы из вен нижних конечностей, таза могут переместиться из правого предсердия в левое и далее с током крови попасть в мозг. В результате также наступает инсульт.
Тромбы, образующиеся при аневризме сердца
После перенесенного инфаркта в левом желудочке могут образоваться пристеночные тромбы. Их видят специалисты с помощью эхокардиографии. Это основной вид диагностики для обнаружения тромбов в полостях сердца. В случае их обнаружения специалист может назначить антикоагулянты (при отсутствии противопоказаний).
Тромбы, образующиеся при стенозе митрального клапана
Бывает особая разновидность — шаровидный тромб в левом предсердии. Такой тромб образуется при стенозе митрального клапана, при котором нарушается отток из левого предсердия в левый желудочек.
Тромбы, образующиеся при мерцательной аритмии (фибрилляции предсердий)
При мерцательной аритмии тромбы обычно локализуются в ушках левых предсердий. Ушко представляет собой выпячивание предсердия (оно похоже на мешочек). Тромбы ушка левого предсердия можно выявить чаще всего только при чреспищеводной Эхо-КГ. С помощью эхокардиографии их обнаружить очень трудно.
Тромбы в правых отделах сердца
Наличие тромба в правых отделах сердца чревато осложнениями в виде тромбоэмболии ветвей легочной артерии (заболевание, при котором поражаются артерии легких). ТЭЛА – одно из самых опасных осложнений.
Тромб может сначала образоваться в глубоких венах нижних конечностей. Если флотирующий тромб отрывается, то с током крови попадает сначала в правые отделы сердца, а потом в легочную артерию. Это может привести к внезапной смерти!
Диагностика
Основной способ диагностики внутрисердечных тромбов в «МедикСити» – эхокардиография.
Если нужно диагностировать тромбы в венах, проводится дуплексное сканирование вен нижних конечностей и др.
Лечение
Для предупреждения тромбообразования специалист может назначить вам антикоагулянты или антиагреганты (при отсутствии противопоказаний).
Пациентам со стенозом митрального клапана, мерцательной аритмией или постинфарктной аневризмой необходим регулярный эхокардиографический контроль! Особенно при наличии протезированных клапанов. В этом случае ЭХО-КГ нужно делать каждый год.
После инфаркта миокарда нужно проверять, не образовался ли тромб в полости сердца.
В зоне риска также находятся те, кто принимает гормональную контрацепцию. Они повышают риск возникновения тромбоза, а также инфаркта миокарда. Вы можете найти предупреждение в инструкции среди побочных эффектов.
Внутрисердечные тромбы могут привести к серьезным осложнениям! В случае необходимости обращайтесь к врачу и соблюдайте все рекомендации.
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Тромбоэмболия: симптомы и признаки
Тромбоэмболия – опасное для жизни состояние, вызванное острым нарушением кровотока в тканях вследствие закупоривания сосуда сгустком тромбоцитов с волокнами фибрина. Не является самостоятельным заболеванием, однако несет высокие риски инвалидности или смерти.
Механизм развития
Состояние тромбоэмболии развивается стремительно, однако моменту закупоривания сосуда предшествует довольно длительный период формирования тромба. Сама эмболия начинается в момент отделения тромба от места формирования и его попадания в кровоток.
Начальная фаза
К формированию тромба приводит целый ряд факторов:
- снижение реологических свойств крови – уменьшается ее текучесть, из-за застоя повышается свертываемость. Возникает гиперкоагуляция – когда тромбы образуются даже не на стенках сосудов, а прямо в кровяном русле. Встречается у пациентов с гематологическими заболеваниями, эндокринными нарушениями, при сильном обезвоживании, нарушении солевого баланса.
- снижение скорости кровотока – из-за густоты жидкость двигается медленнее, что приводит к артериальной гиперэкстензии, инсульту, ишемии внутренних органов.
- повышение ломкости стенок сосудов.
Сочетание факторов приводит к образованию множества тромбов разного размера, сужающих просвет сосудов. На начальной стадии угрожающие здоровью тромбы прикреплены к стенке сосуда.
Главная фаза
К началу эмболии приводит отрыв тромба от стенки сосуда и его попадание в кровоток. Перемещаясь по крупным сосудам, сгусток тромбоцитов. скрепленных фибриновыми нитями, доходит до точки сужения – и закупоривает более узкие артерии, вены или капилляры. Тяжесть последствий зависит как от размера тромба, так и от локализации поражения. Наибольшую опасность представляет закупоривание крупных сосудов, питающих главные органы: сердце, легкие, почки, печень и головной мозг.
Локализация и симптомы тромбоэмболии
Симптоматика тромбоэмболии значительно различается в зависимости от локализации тромба. С медицинской точки зрения происходит одинаковый процесс – нарушение кровообращения в тканях, гипоксия и некроз, однако ощущения пациента и внешние признаки эмболии помогают определить, какие именно органы пострадали.
Сосуды головного мозга
Тромбоэмболия сосудов головного мозга может считаться возрастной патологией, связанной с атеросклерозом и гипертонией. Факторами риска выступают также:
- хроническая сердечная недостаточность;
- варикозное расширение вен;
- развитие злокачественных новообразований;
- инсульты в прошлом.
Как правило, отрыв тромба происходит во сне или сразу по пробуждении, и в первые часы симптомы или отсутствуют, или настолько слабо выражены, что заметит их только врач. Нарастание неврологических нарушений происходит в течение нескольких часов или даже дней и настораживают не сразу. Механизм развития одинаков для всех:
Сначала нарастает менингеальный синдром, с характерной плаксивостью, снижением эластичности мышц шеи, проблемами с чувствительностью, звуко- и светобоязнью, небольшими областями паралича. Дополнительно могут возникать:
- ощущение оглушенности, “ватности”;
- боль при движении глазных яблок;
- тошнота и рвота;
- головная боль;
- нарушения координации, дезориентация;
- сонливость.
Легочная артерия
Одна из самых опасных вариаций состояния – тромбоэмболия легочной артерии, или ТЭЛА, характеризуется высочайшим уровнем летальности. Встречается чаще других видов тромбоэмболии, может быть связана с перегрузками в спорте, кашлем, травмами. Попадание тромба в легкие возможно из сердца, верхней или нижней полых вен.
ТЭЛА развивается стремительно, что часто приводит к летальному исходу до приезда скорой помощи. Опознать патологию крупных артерий легкого можно по следующим симптомам:
- гипертензия;
- гипоксия и дыхательная недостаточность;
- нарушение сознания;
- учащенный пульс, бледность кожи, холодный пот
- кровохарканье;
- боль в груди по типу стенокардии;
- аритмия;
- повышение температуры;
- сбитое дыхание.
Поражение мелких артерий при ТЭЛА имеет меньший риск смерти пациента, но и симптоматика будет более смазанной. Характерны:
- тахикардия и тахиапноэ – остановка дыхания;
- одышка;
- падение артериального давления с характерными симптомами – головокружением, предобморочным состоянием;
- кровавая мокрота при кашле.
Технически тромбоэмболический симптом проходит несколько этапов и есть шанс спасти пациента, если врачи окажутся рядом.
Мезентеральные артерии и вены
Поражение сосудов, отвечающих за кровоснабжение брюшины и всех органов брюшной полости представляет серьезную угрозу жизни пациента. Обычно тромбоэмболия затрагивает мезентеральную артерию в верхней части брюшины. Причиной тромбоэмболии в данной области выступают мерцательная аритмия, инфаркт миокарда или сепсис.
Опознать патологию можно по характерным симптомам:
- вздутию живота и сильным болям;
- учащенному пульсу;
- кровянистому поносу;
- рвоте желчью, часто с кровью;
- посинению губ и ногтей;
- развитию острого перитонита.
Вены брюшины страдают от тромбоэмболии в основном у возрастных пациентов. Состояние отличается меньшей выраженностью и скоротечностью, приводя к инфакрту кишечника. Характерная черта патологии – острый живот без напряжения в брюшной стенке.
Почечные артерии
Почки страдают от тромбоэмболии довольно часто – второе место по частоте случаев после ТЭЛА. К поражению почечной артерии ведут:
- системный васкулит;
- панартериит;
- гиперплазия артерий;
- инфаркт миокарда;
- атеросклероз.
Характерные симптомы тромбоэмболии почечных артерий:
- Гипертонический синдром с внезапным повышением артериального давления.
- Болевой синдром, локализованный в пояснице и похожий на почечную колику. Сопровождается тошнотой, рвотой, запорами и повышением температуры.
- Мочевой. В моче резко появляются белок и эритроциты, через 1-2 дня могут появиться сгустки крови или цвет изменится на темно-розовый. красный.
Сосуды нижних конечностей
Вены и артерии ног могут страдать от тромбоэмболии, вызванной застоем крови. К патологии приводит передавливание сосудов тесной обувью и одеждой, тромбоангинит и хроническая венозная недостаточность, атеросклероз и эндокардит.
Заболевание занимает 4 место по распространенности, причем тромбы закупоривают в основном просветы периферических сосудов. Характерные симптомы:
- отсутствие пульса на поверхности ноги до места закупоривания;
- боли в пораженной ноге;
- бледность кожи;
- при отсутствии лечения появляются некроз тканей, гангрена. цианоз.
Ноги пронизаны сосудами, потому возможно явление компенсации, когда соседние сосуды максимально заменяют функционал пораженных – восстанавливается подвижность, снижается болезненность.
Опасности тромбоэмболии
Самое опасное осложнение патологии – внезапная остановка сердца и летальный исход. В остальных случаях у пациента есть шансы выжить, однако не стоит исключать:
- гипоксию;
- абсцесс легкого;
- наружное воспаление легкого;
- пневмонию инфарктного типа;
- инсульт;
- ишемию кишечника или почки;
- гангрену.
Факторы риска тромбоэмболии
Вероятность развития тромбоэмболии выше в следующих случаях:
- при тромбозах сосудов в возрасте до 30 лет;
- при наличии инсульта или инфаркта миокарда в анамнезе;
- при ранее случавшейся тромбоэмболии легочной артерии;
- при рецидивах тромбообразования;
- при посттравматических и послеоперационных осложнения, связанных с закупоркой сосудов;
- при наличии наследственной склонности;
- при беременности и во время приема гормональных контрацептивов;
- при отсутствии эффекта от стандартной терапии тромбоза;
- при курении и злоупотребление алкоголем;
- артериальной гипертензии;
- при избыточном потреблении соли;
Наличие одного или нескольких факторов риска требует более тщательного контроля за здоровьем пациента.
Диагностика
Постановка диагноза требует тщательного осмотра пациента. Врач выявляет выраженные симптомы и примерную локализацию тромба, и для уточнения назначает:
- УЗИ вен;
- Допплерографию для оценки интенсивности кровотока;
- Флебографию для исследования глубоких вен;
- МРТ для установки точного расположения тромба;
- Ангиографию(при ТЭЛА);
- Перфузионную сцинтиграфию легких для определения участков легкого, куда поступает воздух, но нарушен приток крови;
Для дифференциальной диагностики применяются также:
- Рентгенография, исключающая травмы, пневматораксы, плевриты, новообразования.
- Анализ уровня d-димеров, уровень которых повышается при ТЭЛА в 90% случаев.
- УЗИ сердца для дифференциации тромбоэмболии от инфаркта, перикардита, острой сердечной недостаточности.
Лечение
Тромбоэмболия сопровождается множеством рисков, потому лечение проводится строго в условиях стационара. Госпитализированного в отделение реанимации пациента наблюдает врач, который определяет и корректирует адекватную схему лечения.
- Соблюдать строго постельный режим.
- Принимать антикоагулянты для разжижения крови, фибринолитики для растворения тромбов и спазмолитики.
- Выполнять все рекомендации.
Если состояние больного критическое, либо на консервативную терапию нет ответа, возможно хирургическое вмешательство с целью восстановления кровоснабжения и удаления тромба.
После восстановления кровоснабжения начинается второй этап лечения, который связан с определением и лечением причины, вызвавшей состояние тромбоэмболии. Пациент получает назначение для пожизненного приема противотромбических препаратов на основе ацетилсалициловой кислоты. Часто назначают Фазостабил, который не раздражает слизистую желудочно-кишечного тракта и почти не имеет противопоказаний, но замечательно снижает вязкость крови.
Пациенту может потребоваться снизить вес, нормализовать стул и решить проблемы с нарушением процесса дефекации, а также укрепить стенки сосудов.
Профилактика тромбоэмболии
Среди наиболее популярных противоэмболических мер самым известным методом выступает ношение противоэмболического компрессионного трикотажа в послеоперационный период. Стабилизация давления в сосудах снижает риск отрыва тромба и действительно уменьшает вероятность эмболии.
К менее популярным, но гораздо более эффективным мерам относятся:
- питание с минимизацией в рационе соли и животных жиров;
- избегание стрессов и освоение успокаивающих методик;
- качественный 7-9 часовой сон;
- умеренная физическая активность без перегрузок;
- регулярная диспансеризация, сдача анализов. осмотр терапевта, кардиолога и других специалистов;
- своевременное лечение всех обнаруженных заболеваний;
- потребление нормального объема жидкости в виде травяных чаев, морсов, чистой воды;
- отказ от курения и алкоголя;
- подбор удобной обуви и одежды;
- организация комфортного рабочего места.
И конечно, имея в анамнезе предрасположенность к образованию тромбов, стоит более тщательно следить за самочувствием и здоровьем, регулярно наблюдаться у лечащего врача, принимать антикоагулянты по предписанию специалиста.
Тромб в сердце: симптомы и лечение
Материалы для сайта подготовлены сотрудниками лаборатории клинических проблем атеротромбоза Института Кардиологии им. А.Л.Мясникова
Информация для пациентов с тромбозом глубокий вен и тромбоэмболией легочной артерии об антитромботической и тромболитической терапии
(Американский Колледж врачей-пульмонологов и торакальных хирургов с правками переводчика от 2019г.)
Что такое кровяной тромб?
– Тромб представляет собой плотную массу, состоящую из клеток крови и прочих структур, которая формируется внутри вены и блокирует ток крови. Медицинский термин, описывающий формирование кровяного тромба – «тромбоз глубоких вен». Медицинский термин, описывающий отрыв фрагмента тромба и перемещение его в легкие – «тромбоэмболия легочной артерии». Примерно 1 человек из 20 в течение всей жизни страдает от венозного тромбоза.
– Большая часть тромбозов происходит в ногах, но часть тромбов может формироваться в других частях тела, таких как руки или живот.
– Кровяные тромбы, которые образуются в поверхностных венах (не глубоких венах) не так опасны и относятся к категории «поверхностного тромбоза» или «флебита». Такие тромбы не фрагментируются, не перемещаются в легкие и не становятся причиной «тромбоэмболии легочной артерии».
– Приблизительно половина случаев тромбоза происходит у пациентов, которые страдают другими заболеваниями, такими как рак, либо недавно перенесли хирургическое вмешательство или серьезную травму. Другие тромбы формируются без явного провоцирующего фактора. Большая часть венозных тромбов не опасна, однако часть из них может опасной и даже становиться причиной смерти. К счастью, используя относительно несложные профилактические меры у пациентов с повышенным риском тромбообразования (например, у тех, кому проводится хирургическое вмешательство) или распознавая самые начальные признаки тромбоза вен нижних конечностей или сосудов легких и незамедлительно начиная их лечить, обычно можно избежать серьезных осложнений.
Как лечат тромбоз?
– Кровяные тромбы лечат с помощью разжижающих кровь препаратов (антикоагулянтов) как минимум 3 месяца, в некоторых ситуациях – в течение более долгого периода времени. В случае очень тяжелого тромбоза может понадобиться использование более сильных разрушающих тромб препаратов (тромболитическая терапия).
– Лечение тромбоза состоит из 2 этапов: 1) неотложное лечение в остром периоде и 2) длительное последующее лечение. Задачами неотложного лечения является предотвращение увеличения в размерах уже имеющегося тромба, предотвращение отрыва тромба и возникновения тромбоэмболии легочных артерий, предотвращение смерти от тромбоэмболии легочной артерии, и, конечно, облегчение симптомов заболевания. Целями длительного лечения является профилактика повторного венозного тромбоза и тромбоэмболии легочной артерии, а также коррекция симптомов, таких как боль в ноге, отек, которые являются следствием поражения вен. Собственно повреждение вены и ее последствия составляют так называемый посттромбофлебитический синдром.
– Лечение поверхностного тромбоза или флебита могут и не потребовать применения разжижающих кровь препаратов, поскольку это состояние менее тяжелое. Могут быть использованы противовоспалительные препараты.
Последующая информация подробно разъясняет, как формируется кровяной тромб, а также каковы пути его профилактики и лечения.
Как кровь циркулирует по телу?
– Сердце как насос прокачивает кровь через кровеносные сосуды организма.
– Обедненная кислородом кровь собирается в крупные вены, которые доставляют ее в сердце, а затем в легкие.
– После обогащения кислородом в легких кровь возвращается в сердце, откуда выталкивается в аорту, самую крупную артерию в организме.
– Аорта делится на более мелкие ветви, которые распределяют кровь, богатую кислородом и питательными веществами, по всем органам и тканям организма.
– Артерии распадаются на мельчайшие капилляры, где и осуществляется обмен кислородом и питательными веществами с тканями. После этого капилляры объединяются в венозную сеть, которая транспортирует кровь обратно к правым отделам сердца.
– Обогащенная кислородом кровь поступает в левые отделы сердца из легких по легочным венам, и цикл кровообращения повторяется.
Что такое нормальный (полезный) кровяной тромб?
– Если сосуд поврежден, кровь вытекает из него и приходит в соприкосновение с субстанциями, которые являются мощными стимуляторами свертывания крови. Таким образом происходит предотвращение потери крови.
– Тромб трансформируется в нечто, напоминающее струп на ране, в это время сосуд заживает.
Что такое не нормальный (вредный) тромб?
-Свертывание крови вредно в том случае, если оно происходит внутри сосуда и нарушает ток крови.
– Свертывание крови может происходить в венах, приводя к венозным тромбозам и тромбоэмболии легочной артерии, или в артериях, являясь причиной инфаркта миокарда или инсульта.
Что является основными («большими») факторами риска формирования тромбов в венах («венозного тромбоза»)?
– хирургические операции большого объема
– тяжелая травма ног или таза
– длительный постельный режим или неподвижность
– онкологические заболевания
– наследственная предрасположенность
– предшествующие венозные тромбозы
Какие еще состояния являются факторами риска венозного тромбоза?
– прием эстрогенов (оральные контрацептивы или гормон-заместительная терапия)
– беременность и послеродовый период
– хронические заболевания
– варикозная болезнь вен нижних конечностей или флебиты
– тяжелое ожирение
Какова связь с авиа-перелетами?
– Авиа-перелеты являются очень слабым фактором риска венозного тромбоза, поскольку множество людей путешествуют на самолетах, и лишь у очень немногих из них развивается венозный тромбоз (менее чем у 1 на 5000). Риск развития венозных тромбозов повышается у тех лиц, которые имеет иные факторы риска, либо в случае длительных перелетов (более 6 часов).
– Доказано, что риск венозных тромбозов в связи с авиа-перелетом повышают следующие факторы:
- Предшествующий тромбоз
- Врожденные состояния, предрасполагающие к формированию тромба (тромбофилии)
- Онкология, недавняя хирургическая операция или травма
- Пожилой возраст
- Прием эстрогенов (оральных контрацептивов)
- Беременность
- Ожирение
Как можно предотвратить венозный тромбоз, ассоциированный с авиа-перелетом?
– Необходимо делать упражнения, затрагивающие икроножные мышцы, и часто прогуливаться в течение полета.
– Пациентам высокого риска следует надевать эластические гольфы.
Каковы наиболее частые симптомы тромбоза глубоких вен («венозного тромбоза»)?
– Боль, напряженность и/или отек голени или бедра.
– Покраснение или синюшность кожи голени или бедра.
– Симптомы тромбоэмболии легочной артерии (тромб в сосудах легких) (смотри нижеследующий раздел о симптомах тромбоэмболии легочной артерии).
– Длительный отек и дискомфорт в ногах.
Что такое тромбоэмболия легочной артерии?
– Это ситуация, когда венозный тромб отрывается и с током крови попадает в легочную артерию. Если эмбол велик, он может заблокировать кровоток в легочных артериях.
– Это состояние может быть причиной серьезных проблем с дыханием, и может стать причиной смерти.
– Со временем тромбы чаще всего разрушаются и исчезают.
Каковы наиболее частые симптомы тромбоэмболии легочной артерии?
– Затрудненное дыхание
– Острая боль в груди, которая усиливается после глубокого вдоха
– Кровохарканье
– В случае очень больших эмболов – головокружение, обморок или отсутствие сознания
Какие основные обследования проводят для подтверждения диагноза тромбоэмболии легочной артерии?
– Сцинтиграфия легких (также известная как вентилляционно-перфузионная сцинтиграфия легких).
– Компьютерная томография (КТ) легких (также известная как КТ – ангиопульмонография).
– Исследование в крови уровня Д-димера.
– Компрессионное ультразвуковое исследование вен нижних конечностей.
Каковы длительные осложнения венозного тромбоза?
– У основной массы пациентов не развивается длительных осложнений после венозного тромбоза, происходит полное выздоровление в случае применения адекватной разжижающей кровь терапии. Тем не менее, в ряде случаев могут развиться следующие осложнения:
- Постоянная боль и отечность ноги
- Повторные эпизоды тромбоза вен нижних конечностей и тромбоэмболии легочной артерии
Могут ли тромбы формироваться в других частях тела?
– Да, но чаще все же формируются в венах нижних конечностей.
– Значительно реже тромбы формируются в венах руки, тонкой кишки, мозга и других локализаций.
Какие мероприятия направлены на профилактику венозного тромбоза?
– Прием разжижающих кровь препаратов (антикоагулянтов) для замедления тромбообразования
– Физические методы, включающие компрессионный трикотаж, который уменьшает боль и отечность, причиной которых является нарушение тока крови тромбом.
Что такое компрессионный трикотаж, и каков механизм его действия?
– Эластические чулки выписываются врачом и подбираются индивидуально по ноге пациента. Чаще это бывают гольфы или чулки до бедра.
– Чулки обеспечивают разную компрессию на разные части ноги – большую на стопы и лодыжки, меньшую на икры и самую малую на колени и бедра. Это способствует возвращению крови в венозное русло и предупреждает отеки.
– Если вам порекомендовали носить компрессионный трикотаж, его следует надевать утром после пробуждения, носить в течение всего дня и снимать на время купания и перед сном.
Все ли пациенты с тромбозом вен ног нуждаются в компрессионном трикотаже?
– Компрессионный трикотаж наиболее полезен пациентам с большими тромбами (распространяющимися на бедро) и пациентам с выраженным отеком ног.
В каком случае проводят профилактические мероприятия?
– Профилактическое лечение, включающее разжижающие кровь препараты или механические средства, воздействующие на ноги (компрессионный трикотаж или компрессионные устройства) показано лицам с высоким риском развития венозного тромбоза.
– Преимущества такого лечения у лиц низкого риска дискутабельны, особенно если такое лечение связано с определенным риском (например, несколько повышенным риском кровотечений на фоне приема разжижающих кровь препаратов).
В каких ситуациях назначают профилактическое лечение?
– обширные хирургические операции
– тяжелая травма грудной клетки, ног и/или таза
– длительное неподвижное состояние
– тяжелые заболевания, требующие госпитализации
Каковы основные типы разжижающих кровь препаратов?
– Гепарин
– Низкомолекулярные гепарины
– Фондапаринокс
– Варфарин
– Дабигатран (Прадакса)
– Ривароксабан (Ксарелто)
– Апиксабан (“Эликвис”)
Каковы основные характеристики этих препаратов, разжижающих кровь?
– Гепарин и варфарин используются более 50 лет, однако применение этих препаратов требует проведения анализов крови с определением степени разжижения крови и проведения коррекции дозы этих препаратов (увеличения или уменьшения) для достижения желаемого эффекта.
– Гепарин применяется в форме инъекций, поэтому он практически всегда назначается пациентам в стационаре.
– Варфарин назначают в качестве таблеток через рот, поэтому чаще всего его назначают при амбулаторном лечении.
– Низкомолекулярные гепарины являются производными гепарина и применяются в течение последних 15 лет. Они назначаются в форме инъекций 1 или 2 раза в сутки, и могут быть использованы без анализов крови, что упрощает их применение.
– Фондапаринокс близок к низкомолекулярным гепаринам по механизму действия, но является синтетическим веществом, назначается в форме инъекции 1 раз в сутки.
– Дабигатран – новый пероральный антикоагулянт (таблетки), который может быть назначен вместо варфарина, в отличие от варфарина не требует лабораторного контроля. Это вещество также было одобрено для профилактики инсульта у пациентов с мерцательной аритмией.
– Ривароксабан и апиксабан – новые антикоагулянты, назначаемые в виде таблеток, схожие по своему механизму действия и, как дабигатран, не требующие лабораторного контроля.
В случае необходимости, могу ли я выбрать, какой из этих препаратов принимать?
– Вы и ваш врач можете обсудить, какой из препаратов для вас предпочтительнее.
Каковы побочные эффекты препаратов, разжижающих кровь?
– Побочным эффектом, свойственным всем разжижающим кровь препаратам, является кровотечение. В большинстве случаев кровотечения не серьезные (синяки или носовые кровотечения, останавливающиеся простым прижатием). Примерно у 1-2% пациентов, принимающих разжижающие кровь препараты, могут развиться более серьезные кровотечения, которые могут потребовать переливания крови и прекращения приема разжижающих кровь препаратов.
– Более редкими побочными эффектами (случающимися менее, чем у 1% пациентов) являются аллергические реакции (гепарин-индуцированная тромбоцитопения) и остеопороз (снижение плотности костной ткани). Большинство этих реакций отмечают у пациентов, получающих гепарин.
– Кожная сыпь на фоне приема разжижающих кровь препаратов возникает крайне редко; в месте инъекций гепарина могут возникнуть небольшие синяки.
– Прочие проблемы, которые характерны для других лекарственных препаратов (такие как головная боль, тошнота, «расстройство желудка»), крайне редко возникают на фоне приема разжижающих кровь препаратов. В случае их возникновения стоит обратиться к врачу для выявления других возможных причин этих состояний.
Как может быть поставлен диагноз венозного тромбоза и тромбоэмболии легочной артерии?
– Наиболее распространенным методом является компрессионная ультрасонография, безболезненный тест, при проведении которого проводят датчиком вдоль ноги, слегка надавливая на кожу.
– У пациентов с подозрением на наличие тромба может быть выполнен анализ уровня Д-димера. В случае отрицательного результата анализа (уровень Д-димера нормальный) вероятность наличия тромба очень мала. Положительный результат теста (уровень Д-димера повышен) не всегда означает, что имеет место тромбоз. Это означает, что необходимо дополнительное обследование для его выявления (такое, как ультразвук).
Как осуществляется лечение венозного тромбоза и тромбоэмболии легочной артерии?
– Неотложное лечение: предотвратить увеличение тромба, предотвратить эмболию в легочные артерии, облегчить симптомы. Обычно лечение проводится с использованием антикоагулянтов (разжижающих кровь препаратов), в экстремальных случаях (очень большой венозный тромб или тромбоэмболия легочной артерии) – с использованием тромболитиков (препаратов, разрушающих тромб).
– Последующее лечение: предотвратить повторные эпизоды венозного тромбоза и тромбоэмболии легочной артерии, облегчить симптомы венозного тромбоза (отек ноги или боль) и тромбоэмболии легочной артерии (затрудненное дыхание, боль в грудной клетке). Чаще применяются пероральные антикоагулянты (варфарин, дабигатран, ривароксабан, апиксабан).
Перевод – н.с. отдела клинических проблем атеротромбоза НМИЦ Кардиологии Шахматова О.О.
Информация, представленная на данном сайте, не должна использоваться для самостоятельной диагностики и лечения и не может служить заменой очной консультации врача
Уважаемый посетитель NOAT.RU!
Настоящий раздел предназначен исключительно для лиц, имеющих среднее и высшее медицинское образование, а также студентов медицинских ВУЗов.
Никакие из опубликованных материалов не могут служить заменой медицинскому осмотру и не должны быть использованы как руководство к лечению. Только врач, который имеет личный контакт с пациентом, знаком с его историей болезни и наблюдает за состоянием его здоровья, может рекомендовать тот или иной метод лечения. Информация на данном сайте или другие предоставляемые им услуги не могут служить основанием для диагностики или лечения без соответствующего участия врача.
Ни при каких обстоятельствах администрация, составители, консультанты и правообладатели сайта не могут быть ответственны за любой непрямой, случайный или косвенный вред, причиненный здоровью и жизни, а также материальный ущерб или утерю прибыли, наступившую в результате любого использования или доступа или невозможности использования или получения доступа к ресурсу NOAT.RU или его содержимому.
Администрация NOAT.RU не несет ответственности за содержание баннеров и информационных материалов третьих лиц.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом, фельдшером или студентом медицинского ВУЗа.