Палочка в мазке у женщин
ГлавнаяHelixbook Микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора), 3 локализации
Это исследование, называемое также "мазок на флору", позволяет определить состав микрофлоры мочеполовых органов женщины (уретры, влагалища и цервикального канала), количество лейкоцитов, эпителия и их соотношение, количество слизи и морфологический тип бактерий, а также выявить ряд специфических возбудителей, таких как грибы рода Candida, трихомонады и гонококки.
Синонимы русские
Исследование на микробиоценоз влагалища с микроскопией, урогенитальный мазок на микрофлору.
Синонимы английские
Gram's Stain. Bacterioscopic examination of smears (vaginal, cervical, urethral).
Метод исследования
Какой биоматериал можно использовать для исследования?
Мазок из половых путей женщины.
Как правильно подготовиться к исследованию?
Женщинам рекомендуется сдавать анализ до менструации или через 2-3 дня после ее окончания.
Общая информация об исследовании
В состав нормальной микрофлоры мочеполовых органов женщины входит около 40 видов бактерий. Доминирующими микроорганизмами у женщин репродуктивного возраста являются молочнокислые бактерии (лактобактерии), которые составляют 95-98 % всей микрофлоры влагалища. За счет продукции перекиси водорода и молочной кислоты лактобактерии подавляют размножение патогенных микроорганизмов и создают кислую реакцию среды (pH = 3,8-4,5). Остальная часть нормальной микрофлоры представлена стафилококками, коринебактериями, клебсиеллами, кишечной палочкой, гарднереллами и анаэробами (бактероидами, превотеллами, микрококками, вибрионами рода Mobilincus, энтерококками, пептококками, пептострептококками, вейлонеллами, клостридиями, эубактериями, кампилобактером, фузобактериями и др.). В небольшом количестве могут встречаться дрожжеподобные грибы рода Candida. Если лактобацилл становится меньше, нарушается баланс микрофлоры и увеличивается количество условно-патогенных микроорганизмов (стрептококков, стафилококков, кишечной палочки и т. д.), что может приводить к дисбиозу. Дисбиоз влагалища грозит воспалением матки и ее придатков, бесплодием, внематочной беременностью, выкидышем, рождением недоношенного ребенка. К его развитию приводит несоблюдение правил личной гигиены, гормональные нарушения (недостаток эстрогенов), нарушение обмена веществ, прием антибиотиков широкого спектра действия.
Микроскопическое исследование мазка у женщин позволяет полуколичественно оценить общую микробную обсемененность, состояние эпителия влагалища, наличие и выраженность воспаления (по лейкоцитарной реакции), состав микрофлоры, а также выявить молочницу, трихомониаз и гонорею. Этот метод является "золотым стандартом" для диагностики бактериального вагиноза (чувствительность – 100 %). Норма мазка на флору определяется следующими показателями:
- должен присутствовать плоский эпителий, его отсутствие может быть связано с атрофией эпителиальных клеток, с недостатком эстрогенов или избытком мужских половых гормонов,
- количество лейкоцитов не должно превышать 15 в поле зрения, его увеличение указывает на воспалительный процесс,
- слизь,
- палочки (бациллы) в мазке составляют нормальную микрофлору влагалища,
- кокки и диплококки – выявление грамотрицательных диплококков в мазке свидетельствует о гонорее,
- "ключевые", или атипичные, клетки характерны для дисбактериоза влагалища,
- споры или мицелий грибов свидетельствует о кандидозе (молочнице),
- наличие подвижных бактерий в нативном мазке (трихомонад) характерно для трихомониаза, выявляются при кровотечениях из матки, эрозиях или новообразованиях.
Для чего используется исследование?
- Чтобы оценить состав микрофлоры мочеполовой системы.
- Для диагностики бактериального вагиноза.
- Для выявления некоторых специфических инфекций, передающихся половым путем (кандидоза, трихомониаза, гонореи).
Когда назначается исследование?
- При симптомах дисбиоза или воспалительных заболеваний органов мочеполовой системы.
- При профилактических осмотрах.
Что означают результаты?
Референсные значения для различных видов микроорганизмов зависят от их локализации (точки взятия биологического материала).
На основании микроскопической картины выделяют 4 типа микробиоценоза влагалища.
Тип микробиоценоза
Общая информация об исследовании
Доминирование лактобацилл, отсутствие грамотрицательной микрофлоры, спор, мицелия и псевдогифов, наличие единичных лейкоцитов и "чистых" эпителиальных клеток. Такой тип мазка у женщин является вариантом нормы.
Умеренное или сниженное количество лактобацилл, наличие грамположительных кокков и грамотрицательных палочек, лейкоцитов, моноцитов, макрофагов, эпителиальных клеток. Этот тип мазка на флору часто наблюдается у здоровых женщин и редко сопровождается явными симптомами.
Незначительное количество или полное отсутствие лактобацилл, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая микрофлора, наличие "ключевых" клеток, вариабельное количество лейкоцитов, отсутствие или незавершенность фагоцитоза. Вместе с этим часто обнаруживаются гарднереллы, микоплазмы, уреаплазмы, вибрионы рода Mobiluncus, анаэробные кокки.
Полимикробная картина мазка с большим количеством лейкоцитов, макрофагов, эпителиальных клеток, с выраженным фагоцитозом и практически полным отсутствием лактобацилл. При обнаружении возбудителей специфических инфекций (гонококков, трихомонад, псевдогифов споры) можно предполагать наличие гонореи, трихомониаза или кандидозного вагинита.
Что может влиять на результат?
Местное применение антисептиков, антибактериальных, противогрибковых и противозачаточных препаратов.
Вагинальная микрофлора
Вагинальная микрофлора (вагинальная флора) – микроорганизмы, которые населяют влагалище. Они являются частью общей человеческой микрофлоры. Количество и тип этой флоры определяет состояние здоровья женщины.
В норме в мазке на микрофлору должны преобладать бактерии рода Лактобациллы (лактобактерии), защищающие от патогенных микроорганизмов. Лактобактерии производят молочную кислоту, которая, как предполагается, препятствует развитию патогенных бактерий (золотистого стафилококка, кишечной палочки и др.). Также они вырабатывают перекись водорода, обладающую широким противомикробным спектром действия, и различные бактериоцины, которые также убивают других бактерий, но имеют более узкое направленное действие.
Правила забора материала для определения бактериальной микрофлоры

Биологический материал берется во время профилактического осмотра, а также при жалобах, таких как боль выше лобка, зуд и жжение в наружных половых органах, а также выделения, указывающие на воспалительный процесс.
Процедура забора биологического образца проходит безболезненно. Доктор вводит гинекологическое зеркало с центральным фиксатором, позволяющее расширить влагалище для осмотра поверхности шейки матки. Материал со стенки половых органов берется специальной щеточкой или ватным тампоном.
- за 2-3 дня не вступать в интимные отношения;
- запрещаются спринцевания;
- принимать ванную накануне визита к врачу не рекомендуется;
- при проведении гигиенических интимных процедур пользоваться специальным невысушивающим мылом;
- в период менструации посещение гинеколога не рекомендуется, лучше всего сдавать этот анализ сразу после ее прекращения;
- минимум 2-3 часа не опорожнять мочевой пузырь.
В норме, кроме лактобактерий, в мазке допускается присутствие гарднерелл и кандид в малом количестве. При снижении иммунитета патогенные микроорганизмы начинают быстро размножаться, подавляя «молочные» бактерии. Это приводит к нарушению кислотности, что чревато развитием дисбактериоза влагалища, а также гарденелезом и кандидозом.
В мазке на флору оцениваются следующие показатели:
- Клетки плоского эпителия, выстилающего стенки влагалища. В норме они единичные. Большое количество может указывать на воспаление. Отсутствие клеток плоского эпителия может говорить об атрофии слизистой при дефиците женских половых гормонов.
- Лейкоциты, функция которых обезвреживать возбудителей инфекции. Превышение их нормы (свыше 10 в поле зрения) также говорит о возможном воспалительном процессе;
- Грамположительные палочки – лактобактерии (лактобациллы) или палочки Додерлейна. Эти микроорганизмы являются основой влагалищной флоры здоровой женщины. Снижение количества лактобацилл указывает на дисбактериоз влагалища и сопровождает большинство инфекционных заболеваний половых органов;
- Слизь – секрет, выделяемый железами канала шейки матки. В стенках влагалища нет желез, вырабатывающих слизь. В норме количество слизи, выделяемое и впитываемое во влагалище, примерно равно, поэтому слизь обнаруживается лишь в небольших количествах. Увеличение количества слизи (более 5 мл в сутки) может говорить о воспалении в канале шейки матки;
- «Ключевые» клетки – это клетки плоского эпителия, которые отделились от слизистой и со всех сторон окружены бактериями. Преимущественно гарднереллами. Наличие этих клеток свидетельствует о влагалищном дисбактериозе;
- Различная флора, которая присутствует во влагалище. Указываются виды бактерий, которые были обнаружены при осмотре мазка под микроскопом. Палочковая флора считается нормой, поскольку лактобактерии имеют форму палочек. Коковая флора является тревожным признаком. Смешанная флора означает, что в мазке большое количество и палочковидных и кокковых микроорганизмов, что бывает при бактериальном вагинозе.
В СЕМЕЙНОЙ КЛИНИКЕ Вы можете сдать мазок на определение микрофлоры влагалища, а также на онкоцитологию. Наши врачи клинической лабораторной диагностики квалифицированно выполнят анализы, а врачи-гинекологи
Кишечная палочка в мазке
У некоторых женщин и мужчин определяется кишечная палочка в мазке.
Поговорим о том, насколько опасен этот микроорганизм, и что делать при его обнаружении.
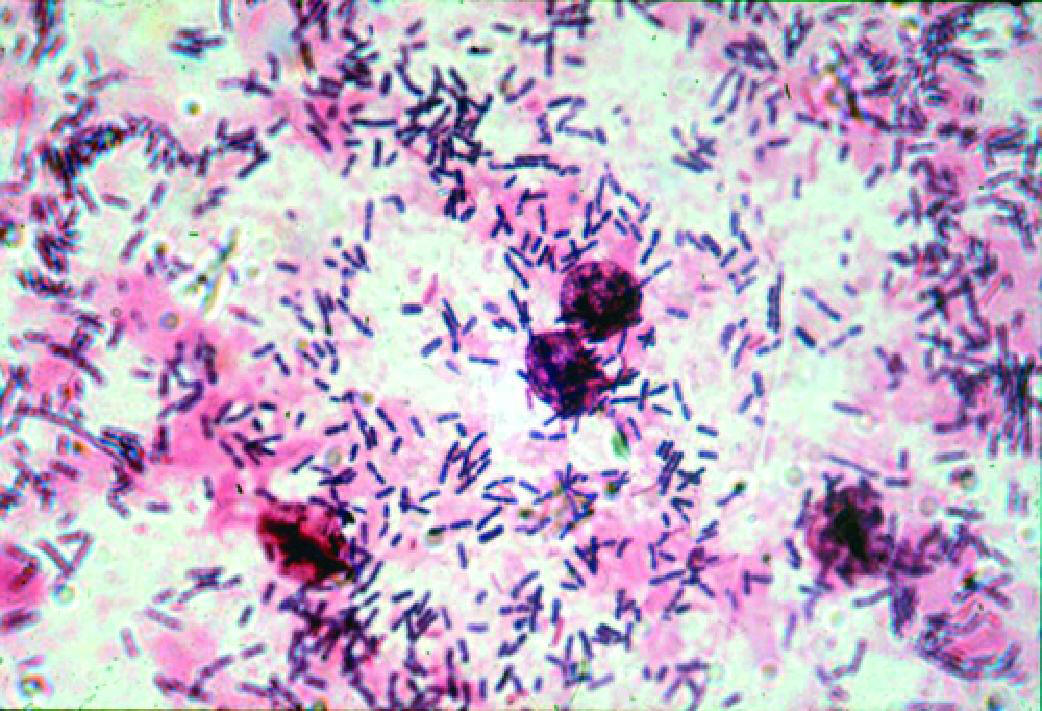
Что такое эшерихия коли?
Эшерихия коли (кишечная палочка) – это бактерия из семейства энтеробактерий.
Она в норме обитает в организме человека, в основном в кишечнике.
Так как выход из него (анальное отверстие) находится совсем рядом с мочеполовыми органами, бактерии могут колонизировать их.
Обычно это не сопровождается симптомами.
Но иногда эшерихия коли способна вызывать воспалительные процессы:
- уретры;
- влагалища;
- внутренних половых органов;
- мочевого пузыря;
- почек.
При наличии эшерихий во влагалище или уретре они могут определяться в мазке.
Кишечная палочка в мазке: причины
Причиной обнаружения кишечной палочки в мазке является чрезмерное увеличение количества этого микроорганизма в структурах мочеполовой системы.
В норме их должно быть очень мало.
В малых концентрациях они в мазке не обнаруживаются.
Причины, по которой может определяться кишечная палочка в мазке у женщин:
- несоблюдение гигиены;
- ношение обтягивающего нижнего белья или стрингов;
- анальный секс (половой член мужчины заносит бактерий из кишечника во влагалище);
- неправильное подмывание (сзади наперед).

Причины, по которой может определяться кишечная палочка в мазке у мужчин:
- пренебрежение правилами гигиены;
- не слишком частая смена белья;
- анальный секс (кишечная палочка попадает в уретру из прямой кишки женщины);
- частая смена половых партнеров.

Кишечная палочка в мазке у женщин: симптомы
В большинстве случаев кишечная палочка в мазке симптомы не вызывает.
Она становится случайной находкой при плановом обследовании женщины.
Но при избыточном росте кишечной палочки могут воспаляться органы мочевыделительной или половой системы.
Эта бактерия – самый частый возбудитель цистита у женщин.
В таком случае она определяется в моче и уретре.
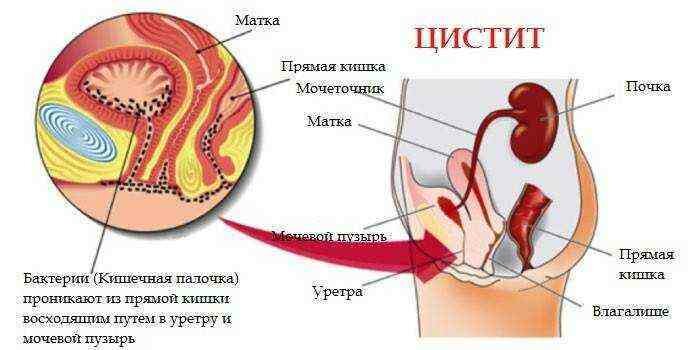
Симптомы острого цистита:
- частые походы в туалет;
- сильные позывы к мочеиспусканию при небольшом количестве мочи в мочевом пузыре;
- слабость, высокая температура тела, ломота в мышцах и другие общие симптомы.
Во влагалище кишечная палочка может вызывать вагинит.
Он проявляется такими симптомами:
-
;
- зуд, боль, раздражение, жжение во влагалище;
- болезненность полового акта;
- отечность половых органов.
Может наблюдаться выделение крови из влагалища после полового акта.
Вследствие воспалительного процесса слизистая оболочка разрыхляется и легко травмируется.
Кишечная палочка может стать возбудителем неспецифических воспалительных процессов в малом тазу.
- сальпингоофорит;
- эндометрит;
- цервицит.
Эти заболевания проявляются:
- болью в животе;
- повышением температуры тела;
- выделениями;
- межменструальными кровотечениями;
- нарушением менструального цикла;
- бесплодием.

В самых тяжелых случаях такие патологии сопровождаются гнойным процессом и требуют хирургического лечения.
Кроме того, кишечная палочка – это самый частый возбудитель пиелонефрита.
Пиелонефрит – это воспаление канальцевой системы почки.
Он несет угрозу для жизни женщины и иногда требует хирургического лечения.

Кишечная палочка в мазке у мужчин: симптомы
У мужчин кишечная палочка чаще всего вызывает уретрит.
- выделения из уретры;
- боль при мочеиспускании;
- боль при половом акте;
- покраснение в области меатуса (наружного отверстия уретры).
У мужчин уретра имеют большую длину, чем у женщин.
Поэтому на мочевой пузырь инфекция обычно не распространяется.
Но в редких случаях это возможно.
Симптомы цистита у мужчин такие же, как у женщин.

Кишечная палочка в мазке рассказывает подполковник медицинской службы, врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием уролога | 900.00 руб. | |
| Посев на флору с определением чувствительности к основному спектру антибиотиков | 7 д. | 940.00 руб. |
Что делать, если нашли кишечную палочку в мазке?
Если обнаружена кишечная палочка в мазке, врач может назначить дополнительные исследования.
Это может быть ПЦР или бак посев мазка на кишечную палочку.
Данные методы диагностики позволяют определить концентрацию возбудителя в клиническом материале.
Если высеялась кишечная палочка в мазке, норма её составляет до 10 4 КОЕ/мл.

В зависимости от клинической ситуации, врач может назначить и другие исследования:
- I. посев на бак вагиноз;
- II. анализы на половые инфекции (кишечная палочка часто осложняет течение других воспалительных заболеваний);
- III. УЗИ органов малого таза.
Кишечная палочка в мазке у женщин: лечение
При большой концентрации бактерий в мазке лечить кишечную палочку приходится антибактериальными препаратами.
Они также требуются в случае наличия клинической симптоматики воспалительного процесса, даже если концентрация микроорганизмов в пределах нормы.
Женщинам могут назначаться:
- препараты для приема внутрь;
- свечи от кишечной палочки в мазке;
- редко – антибиотики в инъекциях (при поражении внутренних половых органов или почек).
Антибиотики могут назначаться разные.
Препарат врач выбирает на основании антибиотикограммы.
Она составляется в процессе культуральной диагностики инфекции.
После бак посева определяется чувствительность кишечной палочки к разным антибиотикам.
Женщине назначаются препараты, к которым эшерихия наиболее чувствительна.
Обычно это цефалоспорины третьего поколения или защищенные полусинтетические пенициллины.
Могут применяться и фторхинолоны.
Они наиболее предпочтительны при поражении мочевыделительной системы (цистит, пиелонефрит).
Прием таблеток внутрь может дополняться использованием препаратов локального действия.
Им отдают предпочтение при вагините.
Часто воспалительный процесс в половых органах вызывают одновременно несколько возбудителей.
Поэтому весьма популярными лекарствами среди врачей и пациентов остаются свечи или вагинальные таблетки, которые содержат в составе одновременно:
- антибиотик;
- противогрибковое средство;
- антипротозойный препарат;
- противовоспалительное средство.
Кроме антибактериальной терапии, лечение кишечной палочки в мазке может включать:
- иммуномодуляторы;
- противогрибковые препараты;
- лактобактерии (для восстановления состава нормальной микрофлоры влагалища).
Кишечная палочка в мазке при беременности
Выявление кишечной палочке в мазке при беременности не всегда требует лечения.
Необходимость и целесообразность проведения терапии определяется врачом-гинекологом.

- концентрации возбудителя;
- наличия и тяжести симптоматики;
- срока беременности;
- особенностей её течения.
- Оцениваются риски для матери и плода.
Если риск, который несет в себе кишечная палочка, превышает риск назначения антибиотиков, то лечение проводится.
Оно позволяет предотвратить осложнения (распространение инфекции) и инфицирование плода во время родов.
Выраженный воспалительный процесс непосредственно перед родоразрешением может стать показанием к проведению кесарева сечения.
Если у вас обнаружена кишечная палочка в мазке, обращайтесь в нашу клинику.
Опытный врач проведет расшифровку анализов и назначит лечение.
При выявлении кишечной палочки в мазке обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Расшифровка мазка
Результат анализа мазка на флору подразумевает обычно формулировку - "хороший" или "плохой". Сдача его не представляет трудностей для пациентки, но чтобы провести забор и получить достоверный результат, гинекологу и врачу-лаборанту потребуется высокая квалификация. В противном случае расшифровка будет ошибочной, данные будут искажены. На качество влияет также предварительная подготовка женщины и правильность взятия материала. Далее расскажем, что отличает между собой плохой мазок и хороший, и что нужно делать для уточнения причин отклонений.
Результаты мазка
Врачом лаборантом при проведении мазка на флору у женщин в анализе выделения могут быть обнаружены следующие образования:
1. Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В норме эпителий должен присутствовать. Отсутствие его в результате мазка свидетельствует об атрофии эпителиальных клеток.
2. Лейкоциты в анализе на флору у женщин - норма до 15 единиц в поле зрения (в мочеиспускательном канале до 5, во влагалище до 10 и в шейке матки до 15 единиц в поле зрения). Количество лейкоцитов в мазке у женщин резко возрастает при воспалении влагалища (кольпит, вагинит). Чем больше лейкоцитов, тем острее протекает заболевание. При остром воспалении значение этого показателя результата мазка на флору будет "до 100 в поле зрения" или "покрывают все поле зрения".
3. Палочки в анализе мазка на флору составляют нормальную микрофлору влагалища. Кроме палочек гинекологический мазок на флору не должен содержать других микроорганизмов.
4. «Ключевые» клетки в мазке - это гарднереллы - возбудители гарднереллеза. Дрожжевые грибы - признак кандидоза (молочницы). В скрытых (бессимптомных) стадиях молочницы грибок в мазке может обнаруживаться в виде спор.
5. Лептотрикс (Leptothrix) - анаэробная грамотрицательная бактерия. Чаще всего лептотрикс встречается при смешанных половых инфекциях - трихомониазе и хламидиозе, при кандидозе и бактериальном вагинозе. Определение его в мазках из влагалища должно настораживать врача и предусматривать дальнейшее более углубленное обследование женщины, чем просто анализ на флору.
6. Мобилункус - анаэробный микроорганизм, один из представителей транзиторной микрофлоры мочеполовых органов. Часто встречается у женщин с бактериальным вагинозом и кандидозом.
7. Трихомонада - простейший микроорганизм, представляет собой подвижный одноклеточный организм со жгутиком, вызывающий воспалительные заболевания мочеполовой сферы.
8. Гонококки (диплококки) - возбудители гонореи - в анализе мазка у здоровых пациенток не определяются.
«Хороший мазок»
Расшифровка хорошего мазка в на флору характеризуется наличием следующих показателей:
- Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же эпителия не содержится, то у гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов, атрофию эпителиальных клеток.
- Лейкоциты - норма до 15 - 20 единиц, они препятствуют инфекции в гениталиях. Повышенные лейкоциты в мазке наблюдаются при воспалении (кольпит, вагинит). Чем их больше, тем острее протекает воспаление.
- Золотистый стафилококк в небольших количествах - норма. Значительное повышение может быть симптомом воспалительного процесса во влагалище, слизистой оболочки матки (эндометрит).
- Палочки составляют нормальную микрофлору влагалища. Кроме палочек, в хорошем мазке не должно быть других микроорганизмов.
«Плохой мазок»
Результаты мазка на флору может содержать патологические микроорганизмы, указывающие на наличие той или иной половой инфекции. В расшифровке врач-лаборант может указать следующие бактерии, характерные для "плохого" анализа мазка у женщин:
- Кокки - в отличие от палочек это шаровидные бактерии. Кроме них, могут содержаться диплококки - двойные палочки или гонококки.
- Мелкие палочки - это чаще всего гарднереллы - возбудители гарднереллеза или дисбактериоза влагалища.
- «Ключевые» клетки в мазке (нетипичные, плохие клетки для флоры влагалища) - это фрагменты плоского эпителия, склеенные с мелкой палочкой. Такие мазки мазки - плохие, т.к. содержат ключевые клетки, и гинеколог может поставить диагноз - дисбиоз/гарднереллез.
- Грибок - признак кандидоза (молочницы). В скрытых стадиях грибок может обнаруживаться в виде спор.
- Если в наличии вагинальные трихомонады, есть все основания предположить трихомониаз.
Количество той или иной флоры обозначают знаком «+».
Всего их выделяют 4 категории:
• «+» - величина показателя незначительная;
• «++» - количество показателя умеренное;
• «+++» - увеличенное количество показателя;
• «++++» - завышенное (обильное) количество;
• «abs» - отсутствие того или иного элемента.
Причины плохого мазка на флору и что делать дальше?
Даже если результаты мазка у женщины ;"плохие" - они показывают наличие кокков, мелкой палочки, «ключевых» клеток и т.п, свидетельствующих о неблагополучии флоры, одних только этих данных недостаточно для установления причины и постановки правильного диагноза. Это значит, что женщине потребуется провериться на инфекции стандартными способами - сдать бактериологический посев и анализы ПЦР.
Если Вы хотите в кратчайшие сроки узнать, почему мазок плохой и как его сделать хорошим, можете записаться к врачам нашей клиники. Все виды исследований, быстрое и эффективное лечение! Записаться можно по телефону +7(495)790-0779
Кишечная палочка в мазке у женщин – норма или патология?
Довольно часто при бактериальном исследовании выявляется кишечная палочка в мазке у женщин. Ее наличие в половых путях в небольших количествах допустимо, потому что совсем рядом расположена ее привычная среда обитания – прямая кишка. Иная ситуация, когда палочек очень много, обнаруживаются патогенные мутировавшие формы. В этих случаях возникает воспалительный процесс, при котором показано лечение.
Кишечная палочка – полезный или опасный микроб?
В организме здорового человека обитают миллионы различных микроорганизмов, которые являются сапрофитами. Они мирно сосуществуют с человеком, не причиняя вреда. Более того, многие из них приносят пользу, создавая защиту от болезнетворных микробов. К их числу относится и кишечная палочка - на латыни Escherichia coli.
Кишечная палочка в мазке у женщин является полезным обитателем кишечника
Являясь обитателем кишечника, она составляет 1% от всей полезной микрофлоры. Эшерихии принимают участие в важных биологических процессах:
- образовании билирубина;
- утилизации «плохого» холестерина из кишечника;
- синтезе витаминов группы В и К;
- всасывании микроэлементов;
- поддержании существования полезной микрофлоры – бифидобактерий и лактобактерий.
Среди сотен различных форм палочки в кишечнике встречаются и ее опасные «сородичи» с энтеропатогенными свойствами, то есть способные вызвать воспаление кишечника, диарею. Именно они, попадая в половые пути, ведут себя агрессивно, вызывая воспалительный процесс – вагинит, кольпит, эндоцервицит.
Следует знать и о других причинах, по которым даже полезные эшерихии приобретают патогенные свойства. В организме существует иммунная регуляция бактериального равновесия, когда хороший иммунитет поддерживает его на оптимальном уровне, сдерживает развитие микроорганизмов.
Снижение иммунитета приводит к избыточному размножению кишечных палочек, они мутируют и превращаются из полезных бактерий во вредные. Концентрация их в половых путях увеличивается, возникает воспаление. Выходит, что эшерихии могут быть полезными для организма, а могут вести себя как энтеропатогенные микробы.
Воспалительный процесс возникает у тех, кто входит в группу риска, когда создаются благоприятные условия для развития кишечных палочек.
Это бывает у женщин, ослабленных различными заболеваниями, при диабете, аллергии, в период беременности, после длительного приема отдельных медикаментов, лучевой терапии, химиотерапии.
Откуда появляется кишечная палочка в мазке у женщин
Вероятность попадания микрофлоры прямой кишки в половые пути женщины очень высока. Это может произойти при несоблюдении правил личной гигиены, а также во время принятия ванны, купания в водоеме, бассейне, где в воде всегда присутствует кишечная палочка. Инфицированию способствует ношение женщиной неправильного нижнего белья – из не пропускающих воздух синтетических тканей, плохо закрывающих промежность стрингов.

Душ следует предпочесть ванне, она является одной из причин инфицирования энтеропатогенной палочкой.
Другой путь заражения – во время полового контакта, если микроб присутствует на половом органе партнера. Особенно если практикуется незащищенный секс с сочетанием анального и вагинального способов. Большую роль играет частая смена половых партнеров.
Занесение патогенной кишечной палочки во влагалище опасно при нарушении его нормальной микрофлоры. На 95% она состоит из лактобактерий, которые тормозят развитие болезнетворных микробов. Причинами дисбактериоза могут стать гормональные нарушения, недостаток питания, витаминов, частые инфекционные заболевания, длительный прием антибиотиков.
Гинекологические заболевания, вызываемые кишечной палочкой, и их симптомы
Попадая в просвет влагалища, эшерихия вызывает вульвит, вагинит. Если не проводится лечение, воспаление распространяется на канал шейки и в полость матки, развиваются эндоцервицит, эндометрит. Далее при попадании в трубы и яичники возникает оофорит, сальпингоофорит – воспаление придатков.
При распространении в уретру возникает цистит, который может осложниться восходящей инфекцией и пиелонефритом. Тяжелым последствием является попадание кишечной палочки по фаллопиевым трубам в брюшную полость и развитие воспаления брюшины – перитонита.
Особую опасность представляет кишечная палочка для беременных. Она может попасть в организм плода, спровоцировать выкидыш.
Чтобы избежать осложнений, следует насторожиться уже при первых симптомах инфицирования. Обычно они ограничиваются лишь желтоватого цвета выделениями с неприятным запахом и чувством легкого жжения, зуда во влагалище. С прогрессированием заболевания и развитием осложнений появляются такие признаки:
- гнойные выделения;
- боли внизу живота, в паховой и поясничной областях;
- учащенные болезненные мочеиспускания;
- отхождение мутной мочи с хлопьями;
- повышение температуры тела;
- ухудшение общего состояния.
Перечисленные проявления говорят о выраженном воспалении и требуют немедленного обращения к врачу.
Диагностика патологии
Главным критерием в диагностике является бактериологическое исследование мазков. В идеале кишечной палочки в них не должно быть. Общепринятыми являются три варианта нормы:
- не обнаружена;
- выявлена в единичном количестве;
- обнаружена в небольшом количестве при содержании лейкоцитов не более 15 в поле зрения.
Второй и третий варианты анализа говорят о том, что палочка присутствует как условно-патогенный микроб, не вызывая воспаления. При этом учитывается и отсутствие клинических проявлений у женщины.
Методы лечения и профилактики
Медикаментозная терапия при положительных результатах мазка всегда назначается комплексно. В нее входят антибактериальные, иммунные препараты, витамины и минералы, средства местного действия.
Антибиотики показаны широкого спектра действия, к которым определена хорошая чувствительность кишечной палочки из взятого конкретного мазка. Подбор вида антибиотика делает врач, он же определяет дозу и длительность приема.
Обязателен прием комплексов витаминов с минералами, повышающих защитные свойства организма – Алфавит, Мультитабс, Центрум и аналоги.

Значительную роль в лечении от кишечной палочки играет прием витаминов
Большая роль отводится средствам местного лечения – спринцеваниям, суппозиториям. Назначают вагинальные свечи антибактериального действия и содержащие пробиотики для «заселения» полезной микрофлоры. Такое сочетание приводит к быстрому исчезновению симптомов заболевания.
Предупредить поражение кишечной палочкой мочеполовой сферы можно путем соблюдения правил личной гигиены, применения средств барьерной защиты при сексе, регулярных визитов к врачу с обследованием и своевременным лечением.
Другие виды микрофлоры, которые могут быть выявлены в мазках
При контакте с внешней средой в половые пути женщины может быть занесена самая разнообразная флора. Необходимо знать, насколько опасны различные ее виды при обнаружении в мазках.
Цианобактерии
Являются представителями одноклеточных сине-зеленых водорослей, обитают в теплых водоемах. Опасность состоит в выработке ими токсинов, которые вызывают повреждение и воспаление слизистых оболочек, в том числе и половых органов. Поэтому купание в «цветущей воде» опасно.
Хламидомонада
Также относится к одноклеточным водорослям, обитает в реках, озерах, аквариумах, содержится в почве. Для человека безобидна, не вызывает заболеваний. Не следует путать с хламидией – возбудителем половых инфекций.
Золотистый стафилококк
Очень распространенная патогенная бактерия округлой формы, которая может вызвать гнойно-некротическое воспаление любой ткани организма. Во влагалище развивается при его дисбактериозе, образуя изъязвления, некротические корки, гнойные выделения. Выявление в мазке требует санации.
Синегнойная палочка
Опасный гноеродный микроб, поражающий любой орган. В мочеполовой системе развивается часто на фоне дисбактериоза и хронических заболеваний. Характерно выделение гноя серо-голубого цвета с неприятным запахом. При обнаружении в мазке необходима санация.
Дифтерийная палочка
Является возбудителем дифтерии, в том числе половых органов. Заражение происходит при бытовом контакте от больного или носителя бактерии, заболевают люди, не привитые против дифтерии. Палочка выделяет сильный токсин, вызывающий некроз слизистых оболочек, повреждение их сосудов, отек, рубцовые сужения. Выявление в мазке требует комплексной терапии.
При обнаружении кишечной палочки в мазке у женщин необходимо выяснить источник ее появления, пройти дополнительное обследование и необходимую медикаментозную терапию. При отсутствии признаков заболевания достаточно устранить причины попадания микроба, следуя советам врача.
Подробно о мазках на флору информирует специалист в видео:
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Гинекологические мазки на флору: как берут, что показывают, как расшифровываются

Процедура взятия мазка на флору известна каждой женщине, посетившей смотровой кабинет. Так как анализ позволяет определить микробиологический состав, выявить гормональные нарушения и воспалительные процессы, мазок берётся независимо от того, имеет ли женщина жалобы на здоровье или нет.
СТОИМОСТЬ МАЗКА НА ФЛОРУ В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ

Звоните бесплатно: 8-800-707-1560
*Клиника имеет лицензию на оказание этих услуг
Виды мазков
В зависимости от места взятия, мазки бывают:
- вагинальные (V-vagina);
- с поверхности шейки матки (C-cervix);
- из мочеиспускательного канала (U- uretra).
Как берут мазок из половых органов
С половых губ мазок берётся редко, если только для этого имеются особые показания, например, наличие воспалённых участков. В этом случае мазок заменяют соскобом. Чаще гинекологу нужен влагалищный мазок. Он берётся шпателем из заднего свода влагалища, при воспалении — с видимого участка.
Полученный материал наносится на стекло, подсушивается, сверху наносится несколько капель этанола. Образец маркируется и отправляется в закрытой ёмкости в лабораторию.
При выявлении ИППП (ЗППП) мазок берётся с помощью тампона, который помещается в стерильную пробирку и передаётся на исследование.
Во многих медицинских учреждениях практикуется приём пациенток с одноразовыми диагностическими наборами. Например, часто используется набор «Юнона», предназначенный специально для взятия проб различного характера (венерологические, гинекологические). Все предметы асептично упакованы, и имеют разный состав в зависимости от характера осмотра.
- Набор «Юнона-0» состоит из смотровых перчаток, пелёнки и ложки Фолькмана, которой берётся образец слизистой поверхности влагалища, уретры или шейки матки.
- «Юнона-1» включает вместо ложки Фолькмана зеркало Куско. С его помощью область осмотра увеличивается в 2 раза, можно увидеть отёки, окраску тканей, рубцы. Руки доктора свободны, и он может проводить любую манипуляцию.
- «Юнона №3» имеет как зеркало Куско, так и ложку Фолькмана. Это нужно для того, чтобы была возможность взять мазки как из влагалища, так и из шейки матки или уретры без боязни случайного переноса микрофлоры.
- Набор «Юнона» №4 имеет дополнительно цитощётку, с помощью которой безболезненно берётся мазок из цервикального канала.
- «Юнона-5» дополнена шпателем Эйра с микропорами на конце, с его помощью берётся мазок с любой поверхности. Предметные стёкла нужны для переноса на них материала мазка, но обычно стёкла имеются в каждом смотровом кабинете.
В клинике Диана все одноразовые расходные материалы уже включены в стоимость приема или анализов, поэтому с собой ничего нести не нужно.
Как берут мазок из уретры
Забор мазка из уретры проводится двумя способами:
- Ложка Фолькмана вводится в уретру на несколько сантиметров, делается соскоб эпителиальных клеток путём прижимания аппликатора к стенкам уретры и вращая его в разные стороны. Это довольно болезненная процедура, если имеется травма или воспаление мочеиспускательного канала.
- При сильных выделениях размещать ложку Фолькмана внутрь уретры не нужно. Достаточно надавить а переднюю стенку влагалища, чтобы содержимое мочеиспускательного канала вышло наружу. Затем оно собирается аппликатором и помещается в пробирку.
Как берут мазок из шейки матки
Существует 4 вида мазков из шейки матки:
- исследование на флору;
- обследование на стерильность;
- исследование на скрытые инфекции методом полимеразной цепной реакции;
- ПАП-тест на цитологию.
Мазок на флору из шейки матки выявляет не только болезнетворные бактерии, но и патогенные эпителиальные клетки.
Процедура проводится с помощью зеркала Куско. Это зеркало не в привычном понимании этого слова. Оно больше похоже на прозрачные щипцы, которые раздвигают стенки влагалища, освобождая доступ к шейке матки. Затем шпателем или цитощёткой делается соскоб, по которому оценивается состояние эпителиальных клеток.
Расшифровка результатов анализов гинекологического мазка. Норма
| Показатель | Из влагалища | Их уретры | Из шейки матки |
| Лактобактерии | Палочки Дедерлейна | Нет | Нет |
| Количество палочковой флоры | от + до ++++ | от + до ++++ | от + до ++++ |
| Кандида | до 104 КОЕ/мл | отсутствует | отсутствует |
| Плоский эпителий | 5-10 | 5-10 | 5-10 |
| Лейкоциты | 0-10 | 0-5 | 0-30 |
| Эритроциты | 0-2 | 0-2 | 0-2 |
| Слизь | умеренное количество | отсутствует | умеренное количество |
| Гонококки Gn | отсутствует | отсутствует | отсутствует |
| Трихомонада Trich | отсутствует | отсутствует | отсутствует |
| Ключевые клетки | отсутствуют | отсутствуют | отсутствуют |
Что означают отклонения в мазке из влагалища
Отклонения от нормы в мазке из влагалища говорят о следующем:
Низкое содержание палочек Дедерлейна указывает на плохой микробиоценоз с преобладанием болезнетворной микрофлоры. Палочки Дедерлейна — это вытянутые по форме лактобактерии, которые в качестве продукта жизнедеятельности образуют молочную кислоту. Благодаря им поддерживается кислая среда во влагалище, защищающая от проникновения патогенных микроорганизмов. Молочная кислота активизирует иммунные клетки, ведущие борьбу с микробами.
При снижении числа палочек Дедерлейна у женщины развивается влагалищный дисбактериоз. Это случается во время болезни, гормональной терапии, приёме антибиотиков и гормонов, сильном или затяжном стрессе, заражении ЗППП.
При обнаружении малого количества лактобактерий женщине дополнительно назначают ПАП-тест на скрытые инфекции. Если он не даст положительного ответа, то пациентки прописывают вагинальные свечи, которые подавляют патогенную микрофлору, помогая палочкам Дедерлейна.
Высокое содержание кокковой флоры и снижение палочковый флоры указывает на ослабление иммунитета или активизацию условно-патогенной микрофлоры. Степень чистоты влагалища определяется от нормоциноза до вагинита.
- При 1 степени (нормоценоз) кислотность влагалища составляет рН 3,8 ̶ 4,2, много палочек Дедерлейна, нет лейкоцитов, имеются единичные клетки эпителия.
- При 2 степени чистоты количество лейкоцитов увеличивается до 10, а клеток эпителия имеется довольно много. Кислотность увеличивается до рН 4,0 ̶ 4,5.
- При 3 степени чистоты кислотная среда сменяется слабощелочной (рН 5,0 ̶ 5,5), кокковая микрофлора доминирует над лактобактериями, лейкоциты в пределах норма. 4 степень чистоты лактобактерий нет вообще, среда во влагалище щелочная (рН 6,0 ̶ 6,5). Помимо различных кокков, встречаются единичные трихомонады и ключевые клетки.
Нормальный мазок соответствует 1 и 2-й степеням чистоты. В этом случае «население» слизистой поверхности влагалища должно соответствовать параметрам:
- лактобактерии в количестве 10 7 — 10 9 КОЕ/мл (КОЕ — это одна микробная клетка (колониеобразующая единица), которая в питательной среде активно размножается и образует колонию);
- стрептококки до 10 5 КОЕ/МЛ;
- кандида, клостридии, стафилококки, превотеллы — до 10 4 КОЕ/мл;
- уреаплазма, микоплазма — до 10 3 КОЕ/мл;
При 3 степени чистоты у женщины диагностируется бактериальный вагиноз — нарушение естественного баланса при снижении количества лактобактерий и увеличении содержания грамотрицательных палочек.
Также при 3 и 4 степени чистоты влагалища характерен вагинит (кольпит) — увеличение количества условно-патогенной микрофлоры, сопровождающееся воспалением поверхности влагалища.
Какие патогены и отклонения обнаруживаются в плохих мазках
- Кандида — это грибковое поражение влагалища, уретры или шейки матки, вызванное снижением иммунитета, дисбактериозом влагалища. С заболеванием сталкивалась хотя бы раз каждая женщина. Оно достаточно легко и быстро лечится, но иногда свидетельствует о более серьёзной патологии — сахарном диабете.
- Повышение числа эпителиальный клеток свидетельствует о воспалительном процессе, а полное отсутствие — об атрофии стенок влагалища или дефиците эстрогена. Плоский эпителий -— это отмершие, слущенные с поверхности стенок влагалища слизистые клетки. Они постоянно отпадают, и на их месте зарождаются новые клетки. В норме в мазке не должно быть более 10 эпителиальных клеток.
- Лейкоциты . Это иммунные клетки, которые ведут борьбу с патогенной микрофлорой. В мазке у небеременной женщины их не более 10, у беременной — до 30 штук. Увеличение лейкоцитов выше нормы свидетельствует как о неспецифическом воспалении (при кольпите, вагинозе), так и специфическом (при ИППП). Обязательно нужно найти источник воспаления. Это может быть аднексит (воспаление придатков), эндометрит (воспаление эндометрия), дисбактериоз влагалища, острая форма кандидоза.
- Повышение эритроцитов свидетельствует о сильном воспалении. Эритроциты — это красные кровяные тельца, в норме их количество не должно превышать 2 штуки. Если их больше, это означает, что при соприкосновении цитощётки со стенкой влагалища были повреждены мелкие сосуды. Также число эритроцитов повышается сразу после менструации.
- Большое количество слизи в мазке указывает на воспаление шейки матки, потому что слизь выделяется именно там (влагалище не имеет желез). В норме в сутки у женщины истекает 4 мл слизи. Если она розоватого цвета, и при анализе в ней обнаруживаются лейкоциты, это свидетельствует о воспалении цервикального канала. Также количество слизи увеличивается у беременных женщин.
- Гонококки . Это микроорганизмы, передающиеся половым путём. Этой бактерии в мазке быть не должно. Если к тому же лейкоциты и эритроциты также высоки, то пациентке требуется сдать ПАП-тест и пройти ПРЦ-диагностику на выявление ДНК микроба.
- Трихомонада . Это ИППП, свидетельствующая о заражении трихомониазом. Даже один микроб требует срочного лечения.
- Ключевые клетки указывают на воспалительный процесс, вызванный попаданием внутрь организма ИППП, а также развитием заболеваний детородной системы — эрозии шейки матки, эктопии, полипов эндометрия. Они появляются при изменении кислотной среды влагалища на щелочную. Ключевые клетки (это обычный плоский эпителий, окружённый патогенными микроорганизмами) имеют свойство перерождаться, поэтому при выявлении хотя бы одной из них женщине следует регулярно проходить обследование.
Нормальные показатели мазков из уретры
При взятии мазка из уретры норма мазка является таковой:
- В норме 95% микрофлору уретры должны составлять лактобактерии. Если условно-патогенная микрофлора доминирует, это говорит об ослаблении иммунитета или о болезнях органов малого таза.
- Большое количество плоского эпителия указывает на перенесённые ранее заболевания воспалительного характера (цистит, болезни почек).
- Эритроциты свидетельствуют о сильном отёке, вызванном воспалительном процессе, а также о повреждении мочеиспускательного канала.
- Лейкоциты выше нормы бывают при воспалении, вызванным переохлаждением, падением иммунитета или инфекцией.
- Дрожжи, в частности, кандида, является следствием переноса инфекции из влагалища, когда заболевание достигает серьёзной формы. В норме никаких дрожжей в уретре быть не должно. Как и слизи, появление которой в мочеиспускательном канале указывает на инфицирование.
Чтобы узнать возбудителя инфекции, у пациентки берётся бактериальный посев — лабораторный анализ, позволяющий найти грамотный антибиотик, к которому имеется хорошая чувствительность.
Нормы мазка из цервикального канала
Мазок из цервикального канала и соскоб с шейки матки имеют разное значение.
Соскоб относится к области цитологии — выявление патологического размножения клеток, способных перерождаться или уже переродившихся в рак. Процедуру проводят девушкам старше 18 лет.
Мазок проводится из самого цервикального канала. Для этого с помощью зеркала раздвигаются стенки влагалища, и из канала берётся биоматериал. Процедура довольно неприятная, но очень информативна.
Результаты мазка должны быть такими:
- Эпителий (отмершие клетки слизистой оболочки) возможен, но не более 10 единиц. Если его больше, это говорит о прогрессивном воспалительном процессе, причём не только на шейке матки, но и в фаллопиевых трубах или самой матке.
- Если во влагалище количество лейкоцитов не должно превышать 10 штук, то в цервикальном канале их число увеличивается до 30. Фагоцитоз (повышенная активность лейкоцитов) указывает на активную деятельность болезнетворных бактерий.
- Палочки Дедерлейна в цервикальном канале отсутствуют.
- Слизь вырабатывается желёзками шейки матки, поэтому содержится в небольшом количестве в цервикальном канале
Что делать, если результаты мазка плохие?
Результаты анализов выдаются на руки или приходят лечащему гинекологу. При наличии отклонений от норм, доктор назначает лечение или дополнительную диагностику.
После прохождения курса лечения, нужно ещё раз сдать анализы, чтобы убедиться, что болезнь полностью ушла. Недолеченные заболевания заканчиваются осложнениями и хроническими формами. Хронические заболевания можно только гасить, а вот полностью избавиться от них нельзя.
