Ингаляции небулайзером при насморке
Одним из самых действенных и безопасных способов преодоления сезонной простуды и гриппа еще с давних времен была ингаляция, которая традиционно состояла из вдыхания горячих паров травяных отваров.
Сегодня медики во всем мире высоко оценивают действие небулайзерной терапии — ингаляции с помощью специальных приборов — ингаляторов или небулайзеров, это обусловлено в первую очередь эффективностью и безопасностью данного метода лечения. Лечебный эффект при данной процедуре достигается посредством транспортировки лекарственного средства в виде аэрозоля непосредственно в очаг воспаления, минуя желудочно-кишечный тракт, печень, почки и другие органы и системы.
Ингаляцию применяют при лечении острых респираторных вирусных инфекций (ОРВИ), хронического бронхита, астмы и других заболеваний дыхательных путей.
В аптеках Украины представлен довольно широкий выбор ингаляторов. Принцип действия таких устройств — преобразование лекарственного средства в аэрозоль с помощью компрессора или ультразвуковых колебаний.
Следует отметить, что возможность достижения очагов воспаления глубина проникновения лекарственного вещества, в верхние или нижние дыхательные пути, напрямую зависит от размера частиц аэрозоля. Уникальная особенность некоторых ингаляторов в том, что прибор преобразует аэрозоль в очень мелкие (до 5 микрон) частицы. Это позволяет лекарству проникать одновременно в верхние и, что немаловажно, достигать нижних дыхательных путей бронхиолы, альвеолы в нужной для лечебного эффекта концентрации.
Чем отличаются компрессорный и ультразвуковой ингалятор небулайзер?
- Компрессорные ингаляторы небулайзер
Электрический компрессор подаёт мощный поток воздуха в распылительную камеру, где при контакте с лекарством происходит образование полидисперсного аэрозоля, содержащего частицы менее 5 микрон, оптимального для поступления лекарства в легкие.
Положительными свойствами компрессорного ингалятора является универсальность в использовании лекарств. Недостатками такого прибора является фактор шума, компрессорный небулайзер считают шумнее ультразвуковых устройств.
- Ультразвуковые ингаляторы небулайзеры
Образуют аэрозоль воздействием на жидкость ультразвуковыми вибрациями, генерируемыми пьезоэлементом. Около 90% аэрозольных частиц имеют размер 2-3 микрона, благодаря чему они достигают мелких бронхов и бронхиол. Недостатки — ограничение в использовании некоторых видов лекарств. Преимущества – бесшумность.
Что определяет уровень проникновения препарата в дыхательные пути?
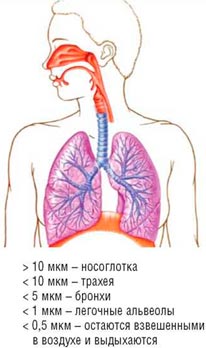
Глубина, на которую частицы аэрозоля проникают в дыхательные пути, зависит от размера частиц этого аэрозоля. Установлено, что частицы размером 5-10 мкм осаждаются в ротоглотке, гортани и трахее, 2-5 мкм – в нижних дыхательных путях (средних и мелких бронхах), 0,5-2 мкм – в альвеолах, меньше 0,5 мкм не задерживаются в легких и выдыхаются. Все эти сведения учитываются при разработке современных ингаляторов и создании препаратов для ингаляционного лечения.
В чем преимущества ингаляционной терапии?
- Возможность непосредственного и быстрого воздействия на зону воспаления
- Ингалируемое вещество практически не всасывается в кровь. Отсутствие побочных эффектов на другие органы
- Высокая проникающая способность (вплоть до альвеол)
- Использование лекарственных препаратов, получение аэрозоля которых возможно только этим способом (антибиотики, средства разжижения мокроты)
- Возможность использования ингаляционной терапии у пациентов всех возрастов, а также в период обострения
Лекарственные средства для использования в ингаляторах небулайзерах
Натуральные и эфирные масла
Вдыхание эфирных масел — эффективный метод ароматерапии. Следует с осторожностью использовать различные масла, подбор масел должен быть индивидуален. Перед применением эфирных масел следует обязательно проконсультироваться с врачом. При использовании эфирных масел их концентрация не должна превышать 5%.
Щелочные-растворы
Применяется раствор для разжижения слизи и создания щелочной среды в очаге воспаления. Десятиминутная ингаляция увеличивает эффективность удаления слизисто-гнойного отделяемого из полости носа более чем в 2 раза.
Солевые растворы
Раствор не оказывает раздражающего воздействия на слизистые оболочки, применяется для их смягчения, для очищения и промывания полости носа при попадании едких веществ. 2% гипертонический раствор способствует очищению полости носа от слизисто-гнойного содержимого.
Бронходилятаторы
Оказывают как непосредственно бронходилятирующее действие, так и аналогичный профилактический эффект, вызывает уменьшение секреции бронхиальных желез и предупреждает развитие бронхоспазма. В растворе для ингаляций через небулайзер применяется по 1 мл от 3 до 5 раз в день для взрослых.
Сальбутамол — купирует спазм бронхов, уменьшает бронхиальное сопротивление и увеличивает жизненную емкость легких.
Беротек (фенотерол) — для ингаляции через небулайзер применяют в виде 0,1 % раствора по 2 мл 3-4 раза в день с целью получения быстрого бронхорасширяющего действия.
Беродуал — препарат быстрого действия с продолжительностью действия до 5-6 часов, что позволяет использовать его для купирования бронхоспазма.
Муколитики
Ацетилцистеин — применяется для ингаляций через небулайзер в виде 20% раствора по 2-4 мл 3-4 раза в день.
Мукомист — для ингаляций применяется ампулированный раствор, содержащий в 1 мл 0,2 г активного вещества.
Лазолван — для ингаляционной терапии можетлрименяіься_при обструктивном хроническом бронхите в стадии обострения. Поэтому, ингаляции при обструктивном бронхите могут проходить с применением лазолвана.
Пульмикорт — применяется суспензия по 0,25 мг 2-3 раза в день.
Антибиотики
Диоксидин — противомикробный препарат, действующий также на штаммы бактерий, устойчивых к различным антибиотикам, в виде 1 % раствора.
Фурацилин (1:5000) воздействует на грамположительные и грамотрицательные микробы; эффективны ингаляции в острых фазах заболеваний верхних дыхательных путей. Рекомендуются ингаляции 2 раза в день в количестве 2-5 мл.
Малавит — мощное антисептическое и антибактериальное средство, обладающее антивирусным и противогрибковым, а также обезболивающим свойством.
Тубазид — используется в виде 6% раствора по 21 мл дважды в день.
Стрептомицин — для ингаляционной терапии используют свежеприготовленный раствор стрептомицина в изотоническом растворе хлорида натрия из расчета 0,2 — 0,25 г стрептомицина в 3-5 мл раствора хлорида натрия ежедневно.
Какие препараты используются для ингаляций?
В настоящее время в Украине зарегистрирован ряд лекарственных препаратов для небулизации (информация ниже для ознакомления и не является основанием для рекомендации пациентам без назначения врача). Некоторые из них представлены ниже.
Противомикробные и антибактериальные препараты (Антибиотики и Антисептики)
Флуимуцил-антибиотик, действующее вещество: ацетилцистеин и тиамфеникол (порошок для инъекций и ингаляций в комплекте с растворителем) – Необходимость одновременного введения антибиотика и препарата разжижающего и выводящего мокроту и слизь из нижних и верхних дыхательных путей
Для приготовления препарата следует добавить 5 мл растворителя (1 ампулу) во флакон с порошком. Полученный препарат следует хранить в холодильнике не более суток, перед использованием подогреть до комнатной температуры
— Взрослым и детям старше 12 лет – Vz флакона (250 мг) на 1 ингаляцию 1-2 раза в день
— Детям до 12 лет – % флакона (125 мг) на 1 ингаляцию 1-2 раза в день
Для приготовления ингаляционного раствора следует к рекомендуемой дозе препарата добавить 2 мл физраствора
Фурацилин. действующее вещество: нитрофурал (0,024%-ный водный раствор, 1:5000) -Обладает дезинфицирующими свойствами. Лечение ОРВИ, предупреждение проникновения инфекции в более глубокие отделы бронхиального дерева
Для ингаляции используют готовый раствор фурацилина (в чистом виде, без разведения в физрастворе) по 4 мл на 1 ингаляцию 2 раза в день. Данный раствор необходимо заказывать в производственном отделе аптеки
Можно приготовить раствор самостоятельно, растворив 1 таблетку фурацилина в 100 мл физраствора до полного растворения без осадка. Ингалировать по 4 мл полученного раствора 2 раза в день.
Диоксидин, (0,5%-ный или 1%-ный раствор для инъекций) – Обладает дезинфицирующими свойствами широкого спектра действия.
Для приготовления ингаляционного раствора препарат следует развести физраствором в соотношении 1:4 для 1%-ного препарата или в отношении 1:2 для 0,5%-ного препарата.
На 1 ингаляцию используют 3-4 мл полученного раствора, 2 раза в день.
Хлорофиллинт. фитопрепарат (1%-ный спиртовой настой на основе хлорофилла листьев эвкалипта) – Стафилококковая инфекция дыхательных путей
Раствор для ингаляции готовят путем разведения препарата в физрастворе в отношении 1:10 (1 мл препарата на 10 мл физраствора)
На 1 ингаляцию используют 3 мл полученного раствора, 3 раза в день. Препарат очень сильно окрашивается и не отмывается!
Гентамицин, (4%-ный раствор сульфата гентамицина для инъекций, 40 мг/мл) -Инфекции дыхательных путей
— Взрослым и детям старше 12 лет – 0,5 мл (20 мг) препарата на 1 ингаляцию, 1-2 раза в день
— Детям от 2 до 12 лет – 0,25 мл (10 мг) препарата на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора к рекомендуемой дозе препарата следует добавить 3 мл физраствора. Также можно ампулы с препаратом предварительно развести в физрастворе:
Для взрослых и детей старше 12 лет – в соотношении 1:6 (на 1 мл препарата 6 мл физраствора) и ингалировать по 3-4 мл полученного раствора на 1 ингаляцию.
Для детей от 2 до 12 лет – в соотношении 1:12 (на 1 мл препарата 12 мл физраствора) и ингалировать по 3 мл полученного раствора на 1 ингаляцию.
Мирамистин. (0,01%-ный раствор) – Антисептик широкого спектра действия. Лечение инфекций дыхательных путей, в том числе сопровождающиеся гнойными выделениями
Взрослым и детям старше 12 лет для ингаляции используют готовый 0,01%-ный раствор мирамистина (в чистом виде, без разведения в физрастворе) по 4 мл на 1 ингаляцию 3 раза в день.
Детям до 12 лет для приготовления ингаляционного раствора препарат следует развести физраствором в соотношении 1:2 (на 1 мл препарата 2 мл физраствора) и ингалировать по 3-4 мл на 1 ингаляцию 3 раза в день.
Декасан для ингаляций
Декасан — активен против большинства грамотрицательных, грамположительных микроорганизмов – возбудителя дифтерии, синегнойной палочки, стрептококков, стафилококков.
Детям старше 12 лет и взрослым, для ингаляции небулайзером, Декасан можно не разводить физраствором, и использовать раствор 0,2 мг/мл по 5-10 мл на одну ингаляцию 1-2 раза в день.
Для ингаляции детям декасан применяют в разведенном виде. Детям до 12 лет Декасан разводят с физраствором в пропорции 1:1. Для одной ингаляции необходимо купить Декасан 0,2 мг/мл. и при каждой ингаляции смешивать 2 мл декасана и 2 мл. физраствора. ^Проводят ингаляции 1-2 раза в день.
Правила проведения ингаляций
- Ингаляции следует принимать не ранее чем через 1-1,5 часа после еды, при этом не следует отвлекаться разговором. После ингаляций в течение 1 часа не рекомендуется разговаривать, принимать пищу, выходить на улицу (в прохладную погоду).
- При заболеваниях верхних дыхательных путей (носа, околоносовых пазух и носоглотки) вдох и выдох необходимо делать через нос, используя маску. Дышать спокойно, без напряжения.
- При заболеваниях средних дыхательных путей (горло, гортань) вдох и выдох следует делать через рот, используя маску. Дышать следует спокойно в обычном режиме
- При заболеваниях трахеи, бронхов, легких рекомендуется вдыхать аэрозоль через рот, используя мундштук. Дышать глубоко и ровно.
- Большинство растворов для ингаляций приготовляются на основе физиологического раствора 0,9% хлорида натрия (NaCl) в качестве растворителя и увлажнителя. Исходный лекарственный препарат разводят с физраствором в определенных соотношениях.
- Хранить приготовленный раствор нужно в холодильнике не более суток. Перед употреблением обязательно подогреть до комнатной температуры
- При одновременном назначении нескольких препаратов следует соблюдать очередность. Первым ингалируется бронхорасширяющее средство, спустя 15-20 минут -средство разжижающее и выводящее мокроту, затем, после отхождения мокроты, антибиотик или противовоспалительное средство
- Курс лечения зависит от сложности заболевания и применяемого препарата (от 5 до 10 дней)
- Хотя небулайзерная терапия не относится к тепловым физиотерапевтическим процедурам, тем не менее, не рекомендуется проводить ингаляции при повышенной температуре тела
- В небулайзерах запрещено использовать масляные препараты. Различные масла используются для лечения заболеваний только верхних дыхательных путей, для которых достаточно воздействие крупнодисперсных частиц, поэтому для ингаляций маслами используются паровые ингаляторы. Небулайзер производит мелкодисперсные частицы. При использовании масляных растворов, происходит попадание мелкодисперсных частиц масла в легкие, а это существенно повышает риск развития так называемых масляных пневмоний. Так же применение эфирных масел в небулайзерах повышает риск возникновения аллергии по причине высокой концентрации активных веществ в легких.
- В большинстве небулайзеров не разрешено использование самостоятельно приготовленных отваров и настоев трав, поскольку они имеют взвесь, которая
значительно крупнее частиц аэрозоли и небулайзер не может их пропустить, что в свою очередь может привести к поломке прибора. По той же причине в небулайзерах не используют суспензии и сиропы (за исключением специальных суспензий для ингаляций). Хотя существуют небулайзеры, которые способны работать с отварами трав.
- Такие лекарственные препараты как Эуфиллин, Папаверин, Димедрол и им подобные средства, так же не могут быть использованы в небулайзерах, поскольку они не имеют «точек приложения» на слизистой оболочке.
НЕ ЗАБУДЬТЕ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ!
И.о.заведующей отоларингологической службой поликлиники №1 КУ «Херсонская городская клиническая больница им. Е.Е. Карабелеша» Мусат Ю.О.
Современная небулайзерная терапия респираторных инфекции у детей
«ПРАКТИКА ПЕДИАТРА»; сентябрь; 2013; стр. 46-51.
Н.Г. Колосова, к. м. н., доцент кафедры детских болезней Первого МГМУ им. И.М. Сеченова
Ингаляционная терапия является предпочтительной как у детей, так и у взрослых для лечения большей части хронических и рецидивирующих заболеваний респираторного тракта, таких как обструктивный бронхит, бронхиальная астма, ларинготрахеит, муковисцидоз и др.
Для доставки препаратов используют различные ингаляционные устройства, такие как дозированные аэрозольные ингаляторы, порошковые ингаляторы, небулайзеры. У многих детей и взрослых бывают трудности с выполнением рекомендаций по использованию ингаляторов. Ошибки в выполнении ингаляции ведут к неправильному распределению лекарственного вещества в дыхательных путях, необоснованному увеличению объема лечения, росту числа побочных эффектов и общей стоимости терапии.
Небулайзеры являются наиболее эффективными средствами доставки в педиатрической практике. Небулайзер (от лат. nebula - туман) - устройство для распыления лекарственных препаратов и их доставки в дыхательные пути - состоит из двух основных частей: компрессорного или ультразвукового прибора, подающего распыляющую лечебный раствор струю воздуха или кислорода, и распылителя особенной конструкции (именно эта часть небулайзера определяет его основные характеристики) и генерирующего частицы раствора различного диаметра (2-8 мкм). Количество препарата, поступающего в дыхательные пути, зависит в первую очередь от размера образующихся частиц и от скорости поступления препарата (рис. 1).
Рисунок 1
Распределение частиц аэрозоля в респираторном тракте
Применение небулайзеров предпочтительнее у детей (независимо от возраста), которые не могут совершить адекватный ингаляционный маневр, что, естественно, затрудняет использование ими других средств доставки. Небулайзерная терапия может использоваться как в стационаре, так и в домашних условиях, обученными родителями и особенно эффективна у детей раннего возраста. Кроме того, преимуществами небулайзерной терапии являются возможность доставки большей дозы препарата и получение эффекта за более короткий промежуток времени, простая техника проведения ингаляций, в том числе в домашних условиях. С помощью небулайзеров можно использовать широкий спектр лекарственных средств (могут быть использованы все стандартные растворы для ингаляций) и их комбинаций (возможность одновременного применения двух и более лекарственных препаратов). Небулайзеры - единственные средства доставки лекарственного препарата в альвеолы. При необходимости возможно подключение в контур подачи кислорода или включения в контур ИВЛ.
В настоящее время широко используются компрессорные, ультразвуковые и Mesh-небулайзеры.
Ультразвуковой небулайзер генерирует аэрозоль путем вибрации пьезоэлектрического кристалла, в результате чего ультразвуковые волны продуцируют гетеродисперсный первичный аэрозоль над поверхностью жидкости. После отделения более крупных частиц только респирабельные частицы вдыхаются пациентом через загубник. Дробление аэрозольных частиц происходит путем возрастания частоты вибраций пьезоэлектрического кристалла. Ингалируемый раствор нагревается в ходе небулизации, что может привести к изменению свойств или разрушению лекарственного препарата. Также к недостаткам ультразвуковых небулайзеров можно отнести неэффективность производства аэрозоля из суспензий и вязких растворов.
В компрессорном небулайзере поток сжатого воздуха, проходящий через узкое отверстие, создает отрицательное давление (принцип Вентури), что в свою очередь приводит к абсорбированию жидкости через специальные каналы в системе небулайзера. Высокая скорость воздушного потока прерывает поток жидкости и формирует частицы так называемого «первично генерированного аэрозоля». В дальнейшем эти частицы сталкиваются с «заслонкой» (пластинка, шарик и т. д.), в результате чего образуется «вторичный» аэрозоль - ультрамелкие частицы размерами 0,5-10 мкм (около 0,5% от первичного аэрозоля). Вторичный аэрозоль далее ингалируется, а большая доля частиц первичного аэрозоля (99,5%) осаждается на внутренних стенках камеры небулайзера и вновь вовлекается в процесс образования аэрозоля.
В мембранных небулайзерах (mesh-эффект) скомбинированы преимущества ультразвуковых и струйных небулайзеров. Вибрация электронно инициируемого пьезокольца передается на тонкую металлическую мембрану, и сформированные периодические флюктуации проталкивают ингаляционный раствор через микроотверстия четко определенного размера и формы. Они, как и обычные ультразвуковые небулайзеры компактны и бесшумны при работе, но, в отличие от последних обладают пониженной частотой ультразвука, что позволяет использовать в меш- небулайзерах даже те препараты, которые противопоказаны к использованию в ультразвуковых. Также мэш-небулайзеры характеризуются наименьшим остаточным объемом, следовательно, позволяют наиболее экономно расходовать лекарственные средства.
Объем жидкости, рекомендуемый для распыления, в большинстве небулайзеров составляет 3-5 мл, при необходимости для его достижения к лекарственному препарату нужно добавить физиологический раствор. Не следует использовать для этих целей другие растворы (питьевую и минеральную воду). Для небулайзерной терапии могут применяться различные лекарственные препараты: растворы бронхолитиков (сальбутамол, ипратропиума бромид и др.), растворы противовоспалительных лекрственных средств (глюкокортикостероиды, кромоны), муколитики (ацетилцистеин, амброксол), антибиотиков (тобрамицин, гентамицин, тиамфеникол и др.) и другие лекарственные средства. Совместимость лекарственных препаратов позволяет при необходимости одновременно назначить несколько лекарственных средств, что уменьшает время подготовки и продолжительность ингаляции, в отличие от раздельного назначения препаратов (табл.)
Таблица
Совместимость медикаментов для небулайзерной терапии
| Препарат | Сальбутамол | ||||||||
| Натрия хлорид | + | + | + | + | + | + | - | + | + |
| Сальбутамол | + | - | + | + | + | - | + | + | + |
| Фенотерол | + | - | + | + | + | - | + | + | + |
| Ипратропиума бромид | + | + | + | + | - | - | + | + | + |
| Будесонид | + | + | + | + | - | - | + | - | - |
| Кромогликат натрия | + | + | + | - | - | - | - | - | - |
| Тобрамицин | + | - | - | - | - | - | - | - | - |
| Амброксол | - | + | + | + | + | - | - | - | - |
| Ацетилцистеин | + | + | + | + | - | - | - | - | - |
| Флуимуцил-антибиотик | + | + | + | + | - | - | - | - | - |
Следует подчеркнуть, что нельзя использовать для ингаляций препараты, не предназначенные для небулайзерной терапии: все растворы, содержащие масла, суспензии, и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав, растворы эуфиллина, папаверина, платифиллина, димедрола и им подобные средства, как не имеющие точек приложения на слизистой оболочке дыхательных путей. Скорость подачи воздуха составляет 6-10 л/мин, продолжительность ингаляции - 5-10 мин.
В настоящее время ингаляционная терапия используется не только при бронхолегочной патологии, но также для лечения стенозирующих ларинготрахеитов и различных лор-заболеваний.
Острые респираторные заболевания (ОРЗ) являются наиболее частой патологией детского возраста, в связи с чем остаются актуальными вопросы рациональной и успешной терапии данной патологии. ОРЗ представляют собой разно родную по этиологии, но сходную по клиническим проявлениям группу заболеваний, вызываемых вирусами, бактериями, грибами, внутриклеточными микроорганизмами, смешанной микрофлорой. Нерациональная терапия ОРЗ может приводить к затяжному течению заболевания и развитию осложнений, а также к быстрому увеличению количества штаммов возбудителей, устойчивых к традиционно используемым антибактериальным препаратам. Наиболее высокий уровень заболеваемости отмечается у детей от 3 до 14 лет в холодное время года и может носить характер эпидемий, особенно в детских коллективах. У детей дошкольного возраста заболеваемость ОРЗ может отмечаться в течение всего года, с повышением частоты в осенне-зимние и весенние месяцы.
Кроме того, повторные респираторные заболевания могут способствовать формированию хронической патологии дыхательных путей, изменять реактивность организма, сенсибилизировать его, снижать и изменять местный и общий иммунитет. Развитию хронических респираторных заболеваний наряду с частыми ОРЗ способствует их позднее и нерациональное лечение, наличие хронических очагов инфекции, аллергические заболевания дыхательных путей, а также воздействие неблагоприятных факторов окружающей среды.
Одним из самых распространенных проявлений респираторной инфекции является острый риносинусит - воспаление слизистой оболочки носа и придаточных пазух (чаще - верхнечелюстных). Выпот в синусах или утолщение их слизистой оболочки обнаруживаются при исследовании придаточных пазух на 1-й неделе ОРВИ в 70% случаев и через 10-15 дней самопроизвольно исчезают, причем антибиотики и физиотерапевтические процедуры не влияют на их длительность. В развитии острого синусита основную роль играют S.pneumoniae и H.influenzae, а у больных, получавших антибиотики, можно выявить устойчивые формы этих возбудителей, а также M.catarrhalis. Гнойный синусит обычно вызывают стафилококки, реже - пневмококки.
Антибактериальная терапия показана при нарушении носового дыхания со слизистогнойным отделяемым в течение 10-14 дней от начала заболевания, сохранении рентгенологических (или ультразвуковых) изменений в пазухах, изменении общего анализа крови (лейкоцитоз с нейтрофилезом, ускоренное СОЭ).
Несмотря на огромный арсенал лекарственных средств, терапия респираторных инфекций не всегда проходит успешно. Как правило, причинами этого является несвоевременное и неадекватное этиотропное лечение. В подавляющем большинстве случаев врачам приходится назначать лечение детей «интуитивно», так как предположение об этиологии ОРЗ ввиду схожести клинических проявлений вирусных и бактериальных инфекций на ранних этапах заболевания во многом субъективно и зависит от личного опыта врача. Для каждой локализации бактериального процесса существует относительно немного вероятных возбудителей, что позволяет сделать рациональный выбор антибиотика для стартовой терапии и предусмотреть замену в случае ее неэффективности.
Необоснованное назначение системных антибиотиков приводит к повышению риска побочных явлений, нарушению микробного биоценоза и способствует распространению лекарственной устойчивости. Кроме того, при остром течении респираторных заболеваний верхних дыхательных путей системные антибиотики не предотвращают бактериальную суперинфекцию и даже могут способствовать ее развитию из-за подавления нормальной флоры дыхательных путей. Современная ингаляционная антибактериальная терапия способна сократить длительность заболевания и снизить выраженность симптоматики, не прибегая к системным антибиотикам. Большое значение в педиатрии имеет также отсутствие системных побочных реакций при ингаляционном приема антибиотиков.
Основными факторами рациональной антибиотикотерапии вне зависимости от тяжести и локализации воспалительного процесса являются:
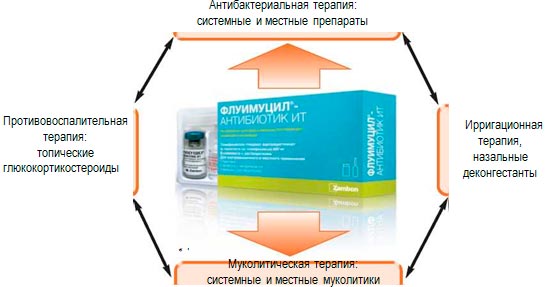
Антибактериальные препараты местного действия входят в новые стандарты и рекомендации терапии риносинуситов, которая помимо антибактериальной терапии включает применение муколитических препаратов. На сегодняшний день есть только один препарат, который входит в стандарты терапии риносинуситов и представляет собой комбинацию антибиотика тиамфеникола и муколитика прямого действия N-ацетилцистеина, - это препарат Флуимуцил- антибиотик ИТ. (рис. 2). Тиамфеникол менее активный, чем некоторые защищенные пенициллины, по воздействию на Streptococcus pneumoniae, но активен в отношении многих штаммов, устойчивых к бета-лактамным антибиотикам, внутриклеточных возбудителей (Legionella, Chlamidia Mycoplasma), штаммов Staphylococcus aureus, благодаря чему он может использоваться в качестве антибиотика первого выбора в терапии респираторных инфекций. N-ацетилцистеин оказывает прямое муколитическое действие на патологический секрет за счет расщепления дисульфидных связей гликопротеидов слизи, значительно снижая вязкость секрета; а также протективное действие на клетки циллиарного эпителия, противовоспалительное и антиоксидантное действие. Кроме того, благодаря антиадгезивному эффекту N-ацетилцистеина усиливается антибактериальная активность тиамфеникола. Препарат Флуимуцил-антибиотик ИТ применяется местно и позволяет воздержаться от применения системного антибактериального препарата.
Рисунок 2
Терапия бактериального риносинусита согласно стандартам терапии включает:
При лечении ринитов, синуситов и риносинуситов (как бактериальных, так и аллергических) ингаляционная терапия является очень важной и эффективной, поскольку позволяет доставлять лекарственное вещество непосредственно в очаг воспаления, использовать комбинацию препаратов с различными свойствами, снижает риск развития системных побочных действий. Для лечения заболеваний верхних дыхательных путей с использованием лекарственных препаратов в аэрозольной форме могут применяться компрессорные небулайзеры с пульсирующей и непрерывной подачей аэрозолей (с генерацией аэрозольных частиц от 8 до 10 мкм). Ингаляции длятся обычно не более 10 минут и могут повторяться до 3 раз в день.
Показано, что препарат Флуимуцил-антибиотик ИТ при аэрозольном пути введения (500 мг) достигает в плазме максимальных концентраций, ненамного уступающих концентрациям препаратов, вводимых перорально, обладает низкой сывороточно-протеиновой связью, а следовательно, высокой биологической доступностью и коэффициентом проникновения в слизистую оболочку респираторного тракта. В настоящее время препарат Флуимуцил-антибиотик ИТ является единственным комбинированным препаратом, имеющимся в распоряжении для аэрозольного пути введения. Проведенные исследования показали, что лечение риносинуситов с помощью ингаляционного введения препаратов позволяет быстро восстановить адекватное носовое дыхание, а также сократить или полностью избежать инвазивных методов лечения, таких как пункции придаточных пазух носа. Помимо точной доставки лекарственного препарата в место воспаления ингаляционная терапия позволяет добиться увлажнения слизистой оболочки носа и околоносовых пазух, ускорить регенерацию реснитчатого эпителия, улучшить мукоциллиарный клиренс.
Флуимуцил-антибиотик ИТ разрешен для введения в придаточные пазухи носа, барабанную или послеоперационную полость (после хирургических вмешательств на сосцевидном отростке) без возрастных ограничений. В зарубежной литературе имеются данные о возможности применения и эффективности препарата при экссудативном среднем отите и фаринготонзиллите у детей (Serra, A еЬ. al., 2007).
При ингаляционном лечении острого риносинусита у детей с помощью Флуимуцила-антибиотика ИТ используется доза 250 мг дважды в день, достаточная, в том числе, и для создания депо препарата в пазухе. Прием препарата сокращает необходимость приема системных антибиотиков и проведения пункций верхнечелюстных пазух (в т. ч. и повторных) и уже к 3-му (а тем более к 7-му) дню от начала лечения эффективно снижает выраженность основных симптомов заболевания. Проведенные исследования также продемонстрировали безопасность и низкую частоту побочных эффектов при использовании данного препарата (рис. 3).
Рисунок 3
Эффективность и безопасность ТГА
Мультицентровое исследование: 475 взрослых и 112 детей с респираторными инфекциями, сопровождающимися мукостазом

Таким образом, отсутствие возрастных ограничений, местное введение препарата, показания к применению - лечение риносинуситов, гнойных отитов и низкая частота побочных эффектов позволяют использовать препарат Флуимуцил-антибиотик ИТ в качестве альтернативы системным антибактериальным препаратам при лечении различных бактериальных респираторных инфекций у детей.
Флуимуцил-антибиотик ИТ - единственный комплексный препарат для ингаляционного применения, сочетающий прямой мутсолитик N-ацетилцистеин и антибиотик широкого спектра тиамфеникол.
Небулайзер при насморке
Приобретение такового пригодится в семье с маленькими детьми или стариками, людям с ослабленным иммунитетом или подверженностью хроническим респираторным инфекциям. В чем преимущества? Как выбрать правильный прибор и как его использовать с максимальной пользой? Какие растворы можно заливать в небулайзер?
Что представляет собой небулайзер и какие виды бывают?
Загадочным словом «небулайзер» или попросту ингалятором называют специализированный прибор для выполнения ингаляций посредством дозированного дисперсного распыления загруженного в устройство лекарственного препарата. Применяется небулайзер при насморке, но и не только. Умелое использование небулайзера приводит к максимально скорому выздоровлению при ОРВИ, предупреждает развитие ринита, синусита, гайморита, фронтита. Безусловно, этот прибор удобен для лечения насморка и у детей, и у взрослых, но кроме того небулайзер может применяться при лечении муковисцидоза и бронхиальной астмы, заболеваний дыхательной системы, а также всего спектра респираторных болезней.
Изначально небулайзеры разрабатывались для лечебных учреждений, но с развитием технологий стали выпускаться портативные устройства. Такой прогресс обусловлен потребностью, например, астматиков в регулярном использовании распылений лекарств. Чем-то средним между стационарным агрегатом и портативным, буквально карманным, устройством стали переносные небулайзеры, активно использующиеся в домашнем лечении взрослых и детей.
Принцип действия небулайзера при насморке заключается в том, что устройство превращает лечебные средства, введенные в одно отделение, в аэрозоль, распыляющийся из другого отсека. Таким образом, мельчайшие частицы лекарства распыляются и тотчас достигают своей цели, равномерно распределяясь по всей поверхности слизистой ткани, в носовой полости. Распыленное небулайзером лекарство способно проникнуть в самые отдаленные участки - бронхи, придаточные пазухи, носовые ходы. Вследствие этого действие медикамента на порядок шире и выздоровление наступает быстрее.
Использование небулайзера при насморке одновременно выполняет несколько действий:
- способствует более быстрому очищению носа от слизи,
- уменьшает отек слизистой, а значит, снимает заложенность носа,
- выполняет противовоспалительный эффект,
- выполняет антисептическое и противоаллергическое действие - за счет используемых в небулайзере медикаментов можно преодолеть заболевания вирусной, бактериальной, аллергической природы,
- предупреждает развитие осложнений - очень часто насморк удается «залечить», после чего он напоминает о себе при первом же случае.
Для ингаляций могут применяться как фармацевтические средства, так и растворы домашнего приготовления - антисептики, противовирусные и антибактериальные, противоаллергические препараты.
На сегодняшний день в быту используются небулайзеры двух видов:
- компрессорные - возникновение аэрозоля обусловлено воздействием на лекарственное средство сжатого воздуха или кислорода;
- ультразвуковые - производство лечебного аэрозоля осуществляется за счет вибрации пьезокристалла.
Хоть две разновидности имеют кардинальные отличия в производстве аэрозоля, но в конечном итоге аэрозоль распыляет и тот, и другой. При затяжном и тем более хроническом насморке специалисты рекомендуют обратить внимание на ультразвуковые приборы, к тому же они практически бесшумны. Вместе с тем следует отметить, что большее значение будет иметь раствор для небулайзера при насморке, чем вид устройства и механизм образования аэрозоля
Форма ингалятора создает ощущение легкого массажа, который уместен в лечении не только насморка, но и фарингита, кашля, ларинотрахеита, бронхита. Именно эти диагнозы нередко сочетаются с докучливым насморком.
Как выбрать небулайзер?
Как уже отмечалось, различают два вида небулайзеров по механизму создания аэрозоля - компрессорный и ультразвуковой. Какой из них лучше выбрать для домашнего использования?
Компрессорный небулайзер - более практичный, использовать его можно даже маленьким детям и лежачим больным. Ощутимым преимуществом считается допустимость использования для производства аэрозоля исключительно готовых медикаментов, а не домашних растворов. Примечательно, что ни одна модель небулайзера не позволяет выполнять ингаляции с растворами эфирных масел или отварами лекарственных трав.
Лучше, если небулайзер при насморке у детей, будет компрессорным. Такой выделит струю с лечебным раствором непременно под давлением. Небулайзеры часто оснащены специальной маской, позволяющей проникать аэрозолю непосредственно в дыхательные органы самых маленьких пациентов, не разлетаясь при этом в воздухе. Для ингаляций новорожденных, а также лиц во время сна необходимо использовать электронно-сетчатый (или меш-) небулайзер. Дети старше трех лет могут для ингаляции использовать мундштук.
Ультразвуковой небулайзер на порядок дороже компрессорного, зато не производит шума, эффективен и безопасен в использовании, даже если заливать в резервуар самостоятельно приготовленные смеси, а не препараты из аптечного флакончика.
Еще одна деталь, на которую нужно обратить внимание при покупке небулайзера в дом, это размер частиц производимого им аэрозоля. Их размер должен оцениваться в 2-5 микрометров. Во внимание можно принять и скорость потока воздействующего газа. Хорошо если этот показатель будет составлять 6-10 л/мин.
Преимущества небулайзера при насморке
Итак, небулайзер - это, по сути, ингалятор. Ингаляциями нам с детства лечили заболевания бронхолегочной системы, но и воспаления слизистой носовой полости и носоглотки, ингалятор способен устранить. Распыляемое им лекарство равномерно обволакивает полость, достигает самых отдаленных участков, правильная концентрация средства отлично усваивается поврежденной слизистой. Чего-то похожего ожидают от капель или спреев из флакончиков, но дисперсное распыление они обеспечить не способны.

Среди преимуществ ингаляций небулайзером при насморке следующие:
- увлажнение слизистой оболочки носовых проходов;
- размягчение корочек в носу, которые образуются при высыхании слизи;
- устранение жжения, зуда и сухости в носу;
- разжижение слизи, что способствуют ее более легкому выведению из носа;
- мягкое и длительное воздействие, не травмирующее слизистую оболочку;
- обеспечение проникновения лекарственного средства во все части носовой полости;
- равномерное распределение лекарственного препарата на слизистой оболочке;
- проникновение в верхние отделы бронхов, что способствуют профилактике, а при необходимости и лечению кашля;
- отсутствие побочных действий;
- легко переносятся психологически (в частности, детьми) и удобны в использовании.
Небулайзеры при насморке существенно выигрывают в сравнении с традиционными каплями или ингаляцией старым-добрым способом с использованием кастрюльки. При насморке капли, например, стекают из полости носа в рот, где разрушаются слюной. Мази не способны проникнуть в отдаленные участки носовых проходов. Использование капель и спреев маленькими детьми может сопровождаться их проглатыванием, из-за чего в кровь они поступают через пищеварительный тракт, а это негативно сказывает на обмене веществ. Несмотря на то, что подача лекарственного препарата из них очень схожа с аэрозольной смесью из небулайзера, она воздействует на полость носа достаточно кратковременно и не может заменить полноценной ингаляции. Если используется небулайзер при насморке, подобная побочка исключается, воздействие лекарственных препаратов будет исключительно местным.
Правила использования небулайзера
К каждой упаковке с устройством прилагается инструкция, сообщающая технические характеристики препарата и уведомляющая о правилах эксплуатации аппарата. Могут быть некоторые детали, но в основном все инструкции об использовании небулайзера при насморке сводятся к следующему:
- лекарства для ингаляции необходимо заливать в специальную камеру;
- включать аппарат нужно только, когда он заправлен лекарством;
- процедуру показано проводить не раньше, чем через час после еды;
- длительность одной процедуры не должна быть короче 10 минут, но и дольше 15 минут лучше небулайзером не пользоваться;
- курс всего лечения может включать 5-10 процедур, в зависимости от тяжести и течения заболевания, скорости излечения;
- использование небулайзера противопоказано при повышенной температуре;
- рецептуру или наименования растворов для небулайзера при насморке, длительность курса и дозировку препаратов определяет лечащий врач.
В инструкции к небулайзеру может быть указан и перечень медикаментов, применять которые конкретным аппаратом запрещено. Пренебрегать этой информацией нельзя, поскольку вы имеете дело с фармацевтическими препаратами, способными вступать в самые разные химические реакции.
Выполнение процедуры ингаляции заключается в следующем:
- больной занимает удобное положение - в большинстве случаев сидячее;
- маску небулайзера плотно прижимают к лицу, чтобы она полностью заслонила рот и нос;
- вдох и выдох при назальной ингаляции выполняется исключительно носом;
- дыхание должно быть спокойным и медленным;
- возникновение кашля - повод временно прекратить процедуру, хорошо откашляться и затем продолжить ее.
Домашнего небулайзера после ингаляции необходимо промыть теплой водой с неагрессивным моющим средством емкость - моется резервуар для раствора, воздушная трубку и маска. Вымытые комплектующие нужно хорошенько просушить на воздухе.
Растворы в небулайзер при насморке
Небулайзер - отчасти универсальный аппарат. Он может использоваться как для лечения, так и для профилактики, как заболеваний носа и горла, так и бронхолегочной системы.
Средств, заливаемых в резервуар небулайзера великое множество и всех их можно разделить на ниже приведенные группы:
- бронхолитики,
- муколитики,
- гипертонический раствор,
- гормональные препараты,
- противоаллергические средства,
- физрастворы,
- противогрибковые препараты,
- противовирусные препараты,
- антибиотики,
- антисептики,
- щелочная минеральная вода (а также морская вода для промывания носовых пазух).
Среди допустимых к использованию небулайзером рецептов нет народных средств - разных растворов эфирных масел или отваров трав. В то же время указывается несколько рецептов как развести фармацевтический препарат водой для инъекций, а лучше физиологическим раствором. Любой рецепт для ингаляции должен стать предметом для обсуждения с лечащим врачом – он указывает название лекарства, его дозировку, длительность курса и т.д.
Примером растворов для небулайзера при насморке могут быть:
- интерферон - при вирусных инфекциях; ампулу интерферона разбавляют 2 мл физиологического раствора до однородного состояния, добавляют еще 1 мл физиологического раствора и помещают в емкость для ингаляций;
- тонзилонг - при острых и хронических заболеваниях носоглотки; раствор препарата разбавляют физиологическим раствором в соотношении 1:1 (для взрослых и детей старше 7 лет), 1:2 (для детей от 1 итогового раствора;
- фурацилин - при ОРВИ и для профилактики осложнений; это ни в коем случае не должен быть раствор из таблетки или порошка, применяется 4 мл аптечного раствора фурацилина;
- хлорофиллипт - при стафилококковых инфекциях носоглотки; раствор хлорофиллипта разбавляют физиологическим раствором в пропорции 1:10; для одной ингаляции понадобится 3 мл полученного раствора;
- спиртовой раствор календулы - при остром воспалении носоглотки или пазух носа; опять же не годятся никакие отвары календулы, а только лишь аптечная спиртовая настойка, ее разбавляют физиологическим раствором в соотношении 1:40; для одной ингаляции необходимо 4 мл полученного раствора;
- спиртовая аптечная настойка прополиса - при ранах в полости носа или острых воспалительных заболеваниях носоглотки, но не рекомендуется при склонности к аллергическим реакциям; аптечную спиртовую настойку разбавляют физиологическим раствором в соотношении 1:20; для одной ингаляции потребуется 3 мл полученного раствора.
Крайне важно в приготовлении растворов для ингаляций с использованием небулайзера применять только лишь воду для инъекций или физиологические растворы, но ни в коем случае не простую (даже дистиллированную) воду.
Рецепты ингаляций для небулайзера при рините для детей
Дети очень восприимчивы к переохлаждению. Не успеешь оглянуться, как у ребенка потекли сопли. Для их появления иногда достаточно выпить холодный напиток. Лечебная тактика основывается на причинах ринита и симптомах болезни. Небулайзер при насморке у детей используется в комплексе с другими методами лечения, что позволяет усилить действие препаратов и снизить риск побочных реакций.
Содержание статьи

Подбор лекарственных средств, дозировки и длительности приема осуществляется с учетом возраста ребенка и наличия сопутствующей патологии. Регулярно оценивая динамику лечения, врач может проводить коррекцию терапии, что необходимо для достижения максимального результата.
Ринит может развиваться вследствие:
- частой простуды. Когда организм ребенка ослаблен тяжелой инфекцией или соматическими болезнями, даже небольшой сквозняк может стать причиной насморка;
- инфицирования (бактериального, вирусного). Сопли могут появиться в результате первичного заражения или активации условно-патогенных микробов;
- воздействия аллергена (пыльцы, пыли, шерсти, резких запахов духов, косметических средств);
- длительного вдыхания сухого загрязненного воздуха, что раздражает слизистую носа и стимулирует выработку слизи. В данном случае слизь является защитной реакцией, благодаря которой с поверхности слизистой смывается пыль, микробы и аллергены;
- нарушения регуляции сосудистого тонуса на фоне заболеваний эндокринной, нервной системы.
Чтобы вовремя оказать помощь ребенку, нужно знать первые симптомы болезни:
- заложенность носовых ходов (одно-, двусторонняя);
- слизистая ринорея;
- чихание;
- затрудненное дыхание;
У детей даже небольшая отечность слизистой может привести к полному прекращению носового дыхания, что обусловлено узкими проходами носа.
- храп, который усугубляет гипоксию;
- беспокойный сон, отчего ребенок становится капризным и невнимательным;
- диспепсические расстройства (диарея, рвота) - характерны для грудничков;
- субфебрилитет.
При аллергическом рините также наблюдается слезотечение, зуд глаз, носа, гиперемия конъюнктивы и отечность тканей.
Виды небулайзеров
Ингаляции от насморка используются для:
- увлажнения слизистой носа;
- восстановления работы ресничек эпителия;
- очищения слизистой;
- нормализации секреции слизи и дренажной функции;
- уменьшения раздражения слизистой;
- снижения выраженности отека.
Лечение насморка с помощью ингаляционных препаратов позволяет добиться хороших результатов, не воздействуя на весь организм. Провести ребенку ингаляцию от насморка небулайзером значительно легче, чем обычным способом. Перед началом процедуры необходимо поговорить с детьми, объяснить правила ее проведения. Для маленьких детей специально разработаны ингаляционные устройства в виде игрушки, чтобы они не боялись ингаляции.

Небулайзеры - современные аппараты для введения лекарства в респираторные пути в расщепленном виде. Различают;
- ультразвуковые устройства. Характеризуется компактностью, бесшумной работой, однако спектр разрешенных препаратов значительно ограничен;
- компрессорные (наиболее распространенные). С помощью данного вида аппарата можно ингалировать многие лекарственные средства. Он отличается крупными размерами, шумной работой, что может напугать детей.
На сегодняшний день лечить насморк небулайзером можно не только в медицинском учреждении (поликлинике, стационаре), но домашних условиях.
Преимущества терапии небулайзером
Почему для детей рекомендуется применение небулайзера? Аппаратное введение лекарственного средства имеет некоторые преимущества:

- подача пара определенной температуры, что предупреждает ожог слизистой;
- отсутствие необходимости синхронизации дыхания с работой устройства;
- лекарство расщепляется на частички установленного размера, что позволяет контролировать глубину их проникновения в дыхательные органы;
- мягкое лечебное действие;
- возможность проведения ингаляции грудничкам с помощью маски;
- лекарственное средство остается на слизистой носовых полостей, в отличие от назальных препаратов, которые могут проникать в ротоглотку и желудок, негативно воздействуя на слизистую;
- более продолжительное терапевтическое действие в сравнении с назальными спреями;
- быстрый лечебный эффект (за счет доставки препарата непосредственно к воспалительному очагу);
- простое проведение ингаляции.
Рекомендации по проведению процедуры
С чем делать ингаляции небулайзером при насморке ребенку? С целью достижения максимального лечебного эффекта необходимо соблюдать некоторые правила:
- вначале нужно увлечь ребенка игрой с участием устройства, чтобы он не испугался;
- не стоит надевать плотную одежду с тугим воротником и сдавлением грудной клетки. Дыхание должно быть свободным;
- температура пара не должна превышать 40 градусов;
- нужно правильно приготовить лекарство путем его разбавления физраствором;
- в контейнер необходимо налить определенный объем препарата и включить аппарат;
- на лицо ребенка следует надеть маску;
- дышать нужно через нос, благодаря чему растворы оседают на слизистой носа. Если носовое дыхание отсутствует, рекомендуется предварительно очистить проходы, закапать сосудосуживающие растворы (Виброцил, Назик);
- длительность процедуры составляет приблизительно 8 минут. Ее рекомендуется сделать 2-3 раза в день;
- после окончания ингаляции необходимо умыть лицо, чтобы очистить кожу от лекарственных частичек;
- маску следует промыть проточной водой.
Перед началом ингаляционного лечения нужно обязательно проконсультироваться с врачом.
Для небулайзера при насморке запрещены масляные, травяные растворы. После процедуры не рекомендуется бегать, выходить на холод, пить воду в течение получаса.
Если гипертермия превышает 37,4 градусов, ингаляция не проводится.
Лекарства для небулайзера

Теперь разберем, с чем делать ингаляции при насморке. Наиболее безопасными считаются ингаляции физраствором, а также минеральной щелочной водой. Следует обратить внимание, что используется только негазированная вода (Боржоми, Лужанская, Ессентуки). Такие процедуры дают возможность уменьшить вязкость слизи и предупредить ее накопление. Кроме того, сухие корки становятся более мягкими, что облегчает их удаление из носа.
Ингаляции физраствором от насморка можно проводить 4 раза в день, не только для лечения, но профилактики (при низкой влажности воздуха в детской комнате). Процедура дает возможность предупредить пересыхание слизистой, ее травматизацию и инфицирование через поврежденные ткани.
С помощью компрессорного аппарата можно ингалировать масло шиповника, эвкалипта, однако только после разрешения врача. Подобные процедуры назначаются при атрофическом насморке, но в детском возрасте проводятся крайне редко. Это обусловлено высоким риском слипания альвеол при несоблюдении правил проведения процедуры.
Какие лекарства можно ингалировать с помощью аппарата? Рецепты при насморке у детей, используемые для ингаляций небулайзером.
| Препараты | Показание | Особенности применения |
|---|---|---|
| Гормональные средства (Пульмикорт) | Назначаются для неотложной помощи при развитии аллергического ринита. Они рекомендуются при приступе удушья или бронхиальной астме. Для ингаляции необходимо компрессорное устройство, ведь в ультразвуковом - гормональный препарат разрушается. | Лекарство разводится физраствором. Оно выпускается в контейнере по 2 миллилитра (0,5 мг). В сутки детям разрешено максимально 0,5 мг, однако под врачебным контролем можно увеличить дозу до 1 мг. |
| Растительные средства (Тонзилгон Н, Ротокан, Синупрет) | Для уменьшения воспаления, санации полости от микробов, укрепления иммунитета | Тонзилгон Н разводится 1:3 (младенцам), 1:2 – до семилетнего возраста. Ротокан разбавляется 1:40. Синупрет используется с двухлетнего возраста, разбавляется в 4 раза (до шести лет), в три раза – до 16 лет |
| Дезинфицирующие растворы (Мирамистин, Диоксидин, Фурацилин) | Для гибели патогенных микроорганизмов, уменьшения воспаления | Диоксидин ингалируется в форме 0,25% раствора, разводится в три или пять раз (в зависимости от концентрации купленного препарата). Фурацилин не требует разбавления, так как в аптеке можно приобрести готовый препарат |
| Муколитические медикаменты (Флуимуцил) | Для снижения вязкости слизи | Разбавляется в четыре (для 6-12 лет) или пять раз (для 2-6 лет) |
| Иммуностимулирующие средства (Интерферон) | Для повышения иммунной защиты | Разбавляется в два раза. Назначается с двух лет. |
Чтобы узнать, как лечить ринит у ребенка, необходимо проконсультироваться со специалистом. Врач подбирает наиболее эффективные рецепты для детей при насморке, которые могут использоваться для ингаляций небулайзером. Заметим, что лекарства могут вызывать аллергические реакции, поэтому лечение в детском возрасте нужно проводить под врачебным контролем.
Не следует легкомысленно относиться к насморку, ведь дети более склонны к развитию осложнений, чем взрослые. Самостоятельное лечение ребенка чревато серьезными последствиями вплоть до летального исхода на фоне выраженной интоксикации и тяжелой гипоксии.
Профилактика и лечение сезонных заболеваний (ОРВИ)
Вот и пришел период холодов, который ассоциируется не только с Новым годом и Рождественскими праздниками, но и, к сожалению, с повышенной сезонной заболеваемостью. Наиболее часто в это время случаются так называемые острые респираторные заболевания.
Наиболее часто в это время случаются так называемые острые респираторные заболевания.
Острые респираторные заболевания (ОРЗ), или, как говорят в народе, простуда, - это большая группа острых инфекционных заболеваний, возбудители которых (вирусы и бактерии) проникают в организм через дыхательные пути. Затем микроорганизмы проникают в клетки слизистых оболочек дыхательной сиcтемы и размножаются в них, определяя тем самым основные симптомы.
Основными возбудителями ОРЗ являются вирусы. Обнаружено более 200 вирусов, способных вызывать простуду.
Наиболее известные это вирусы гриппа, парагриппа А и В, аденовирус, риновирус, РС-вирус и др.
Ежегодно в мире (по данным ВОЗ) гриппом и ОРЗ болеют до 40 миллионов человек, из них большинство - дети. Основные проявления ОРВИ: лихорадка, головная боль, ломота в костях и суставах, слабость, вялость, заложенность носа, кашель, сонливость, боль в горле.
Степень выраженности данных симптомов может быть различной в зависимости от конкретного возбудителя. Так, например, при гриппе первыми признаками заболевания являются высокая температура, выраженная головная боль, ломота в костях, суставах, то есть симптомы интоксикации.
При аденовирусе – сначала слезятся глаза и беспокоит насморк. И примеров можно приводить много, т.к. и вирусов - возбудителей заболеваний - огромное количество. Но болеющему человеку, а также находящемуся с ним рядом, более насущными становятся вопросы профилактики и лечения.
В голове сразу выстраивается стройная картина групп лекарственных препаратов, используемых при ОРВИ! Это и жаропонижающие препараты, и иммуномодуляторы, и противокашлевые, и витамины с адаптогенами и т.д. и т.п.
И как в данной ситуации не поговорить о способах введения лекарственных средств?
Традиционным является пероральный (через рот) способ. С помощью него в организм человека могут поступать различные формы (таблетки, сиропы, отвары, настои и т.д.) практически всех необходимых средств. Но, время начала действия препарата при таком варианте лечения наступает медленно, а мы хотим (порой это желание диктует состояние пациента) быстрого эффекта от проводимого лечения. Кроме того, учитывая факт «прохождения» препарата через печень, при таком способе приёма, концентрация лекарственного средства должна быть достаточно высокой для оказания терапевтического действия в очаге инфекционного поражения
Не стоит забывать о возможных побочных и неблагоприятных системных действиях любого препарата при его приеме таким способом. Стоит отметить (и многие мамы этот факт могут подтвердить), что у некоторых детей при приеме лекарств внутрь возникает рвота, таким образом, сложно понять – сколько препарата всё же «попало» в организм ребенка.
Следующий способ – парентеральный. Это способ, который включает в себя несколько путей введения лекарственных средств, минуя пищеварительный тракт.
А именно: нанесение на кожу и слизистые мазей и растворов, закапывание лекарств в нос и т.д. К парентеральному методу введения лекарств также относятся ингаляционный (посредством вдыхания) и инъекционный (внутривенный, внутримышечный, подкожный) способы введения препаратов. Стоит вспомнить и о физическом способе снижения температуры – можно раздеть температурящего малыша, обтереть его водкой либо столовым 9 % уксусом, обязательно разведенным пополам с водой. Помните, данная процедура возможно у детей при так называемой «открытой периферии», когда ручки ножки у малыша не холодные! Закапывание в нос при ОРВИ оправдано лишь в виде введение раствора интерферона, но делать это надо каждые 2 часа. Согласитесь - довольно неудобно (особенно это понятно родителям, которые уже пытались закапать капли в нос своему малолетнему чаду).
Инъекционный способ введения требует, как минимум, участия специалиста, который сделает инъекцию, но не все препараты можно вводить инъекционно. А ещё – это всё-таки больно, особенно, если мы говорим о ребенке!
Ингаляционный же способ введения лекарственного препарата является наиболее физиологичным, безболезненным и быстрым. Именно в дыхательных путях (где «гнездится» и проявляет себя вирус) при введении ингаляционным путём создаётся высокая концентрация лекарственного средства, при этом системное действие на организм, а, следовательно, и количество побочных эффектов резко снижается.
Стоит обратить внимание на современный аппарат, созданный специально для достижения максимального лечебного эффекта при проведении ингаляций – компрессорный небулайзер.
Именно с помощью небулайзера можно быстро локализовать инфекцию и не дать вирусу «прижиться в организме».
Итак, чем же будем спасаться при ОРВИ?
Наиболее универсальными противовирусными препаратами являются препараты интерферона.
Для профилактики будет достаточно одной ингаляции (посредством небулайзера) интерферона в день, а для лечения – оптимальным будет двукратное ежедневное введение препарата тем же способом в течение 3-7 дней. Помимо снижения кратности приема, при помощи небулайзера повышается клиническая эффективность интерферона.
Лечение ОРВИ предполагает борьбу с симптомами – кашлем, насморком, воспалением слизистых и прочими проявлениями инфекции. Здесь небулайзер тоже пригодится.
Кашель – один из самых частых симптомов простуды. При ларингите кашель чаще сухой, лающий, при трахеите, бронхите – с мокротой. Лекарственных средств от кашля в любой аптеке могут предложить десятки наименований, но нужно помнить, что не каждое из них подойдет Вашему ребенку. В зависимости от характера мокроты и её количества, а также от наличия бронхообструкции противокашлевые препараты могут отличаться по своему действию: противокашлевые, отхаркивающие или бронхолитики. При кашле очень удобно применять ингаляционную форму амброксола (Лазолван, Амброгексал), при этом кратность его приема (по сравнению с таблетированной формой) также снижается - два раза в день вместо трех. При вязкой трудноотделяемой мокроте можно использовать ингаляционную форму ацетилцистеина (Флуимуцил).
Если этих препаратов нет, хорошим подспорьем окажется физиологический раствор или минеральная вода «Боржоми», «Нарзан» после дегазации.
Одним из тяжелых осложнений ОРЗ является стенозирующий ларинготрахеит (ложный круп), и в таком случае небулайзер может оказаться просто «волшебной палочкой». Достаточно нескольких капель адреналина и суспензии гидрокортизона на физиологическом растворе ввести посредством компрессорного небулайзера, и уже через минуту ребенок перестанет задыхаться.
Еще одним осложнением гриппа и ОРЗ является бронхоспазм на фоне бронхитов и бронхиолитов. В педиатрии оптимальным выбором является комбинация фенотерола и ипратропиума (Беродуал). При невозможности полосканий полости рта растворами антисептиков (а у детей до 5 лет данная процедура не проводится) – ингаляции становятся спасением. Это могут быть растворы фурацилина, мирамистина.
Стоит напомнить и об ингаляции противовоспалительных препаратов растительного происхождения – Ротокан, Диаротокан. При присоединении бактериальной инфекции следует ингалировать растворы лекарственных средств, обладающих антибактериальными свойствами.
Ингаляции антибиотиков резко снижают риск развития побочных эффектов от них (например, дисбактериоза) по сравнению с приемом этих препаратов внутрь. Выбор схемы лечения и препарата обязательно осуществляется лечащим врачом.
Ингаляции при насморке у детей и грудничков

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Насморк – это проблема, избежать которой подчас непросто даже взрослому человеку, а что уж говорить про наших деток, которые могут всю осень и зиму пробегать с мокрым носом. И как бы родители ни старались одевать ребенка соответственно погоде, в холодное время избежать насморка у малыша удается далеко не всегда.
Удивляться тут нечему, ведь после рождения ребенка пройдет еще 3 и более лет, прежде чем его иммунная система станет функционировать на высоком уровне, защищая организм от проникновения патогенов. Получается, что защита у малыша слаба, поэтому и процент заболеваемости респираторными патологиями выше, чем у взрослых.
Болеют детки чаще, но лечить их труднее, ведь не каждый препарат, которым лечат взрослого человека, подходит для лечения ребенка. Да и побочные эффекты препаратов более опасны для детей, особенно когда речь идет о перроральном приеме или внутривенном их введении.
В связи с этим местное лечение болезни можно считать наиболее безопасным способом от нее избавиться. Вот только лечение носа наружными каплями, мазями и спреями не позволяет решить проблему инфекции и воспаления глубоко в носовых ходах, а тем более справиться с теми вредителями, которые проникли немного глубже (в глотку и бронхи). Зато с этой задачей при насморке прекрасно справляются ингаляции.
Ингаляционная терапия редко вызывает у ребенка протест, ведь при этом малыш не испытывает неприятных ощущений. Рекомендуемая длительность процедур у детей всего 5-10 минут, поэтому они просто не успевают надоесть малышу.
Особенно удобно и безопасно проводить ингаляции при насморке детям при помощи небулайзера. Паровые ингаляции, особенно эффективные вначале болезни, несут в себе риск ожога слизистой, поэтому педиатры к ним относятся скептически. Правда при отсутствии ингаляторов, от столь эффективной процедуры, позволяющей одновременно пролечить нос, горло и начальные отделы бронхов, не стоит. Просто при подготовке к ингаляции нужно проконтролировать, чтобы температура лечебного состава не превышала 35-40 градусов. Перед тем, как садить перед кастрюлькой малыша, нужно предварительно проверить температуру пара на себе.
Во время проведения паровых ингаляций родители должны постоянно находиться возле ребенка и следить за его состоянием. Начинать такие процедуры можно с 2-3 летнего возраста, объясняя ребенку, как правильно наклоняться и дышать над паром. Лучше если ребенок во время процедуры будет сидеть.
Если малыш начинает капризничать, плакать, жаловаться на то, что у него кружиться голова или ему сильно жарко, это сигнал, что сеанс лечения нужно прервать.
Сегодня в аптеках и магазинах медтехники можно приобрести ингаляторы на любой вкус и кошелек. Такой прибор может заметно облегчить задачу родителей. Особенно когда речь идет о наиболее безопасных и эффективных приборах, называемых небулайзерами. Именно они обеспечивают глубокое проникновение лекарств в дыхательные пути больного и не несут в себе опасности ожога слизистых.
При помощи небулайзера можно спокойно проводить ингаляции при насморке даже грудничкам, насморк у которых явление привычное. Правда, ингаляции маленьким деткам можно делать лишь по назначению врача, который сначала должен определить причину насморка. Возможно, речь идет не о респираторной патологии, а о нарушении проходимости носослезных каналов.
Многие модели небулайзеров имеют назальные насадки для самых маленьких. Но если такой насадки нет, расстраиваться не стоит. Для ингаляций можно использовать маску, подходящую по размеру головы ребеночка. Маска удобно крепится на голове и не мешает малышу отдыхать, поэтому ее можно спокойно надевать во время сна ребенка, контролируя, чтобы резервуар находился в вертикальном положении.
Во время ингаляций врачи советуют не разговаривать, что не так просто сделать любопытным по натуре деткам младшего возраста. Чтобы отвлечь ребенка и сделать процедуру более приятной, ему можно предложить послушать сказку или посмотреть мультфильм.
Что касается ингаляционных составов, то предпочтение нужно отдавать более безопасным настоям гипоаллергенных трав с небольшим количеством эфирных масел, растворам соли и соды, картофельному отвару (в случае паровых ингаляций), физраствору. Антисептики, антибиотики и тем более гормональные противовоспалительные препараты использовать для ингаляций деткам можно лишь по назначению лечащего врача и в назначенных дозировках. Местное применение вышеуказанных средств, конечно, исключает всасывание больших доз лекарства, но все же рисковать здоровьем ребенка не стоит.
Говоря о длительности процедуры ингаляции у ребенка, нужно отметить, что педиатры советуют сеанс лечения у малышей грудного возраста проводить не более 5 минут, детям старше 1 года длительность ингаляции постепенно можно увеличивать до 10 минут. Это касается и паровых ингаляций, и процедур, проводимых с использованием специальных медицинских приборов.
Выбор небулайзера должен быть обусловлен не только удобством использования, но и видом растворов, которые нужно будет заливать в резервуар. Например, бесшумные и компактные ультразвуковые приборы хотя и удобны в использовании (многие ценят их за то, что они не пугают ребенка громким звуком, как компрессорные), выбор используемых в не растворов ограничен. А мембранные приборы хотя и предоставляют возможность лечения различными растворами, имеют самую высокую стоимость.

[1], [2], [3]
