Если болит лоб. Говорим о фронтите
Вирусы, переохлаждение, табачный дым, летние купания с ныряниями в прудах, морях и реках… Эти факторы могут способствовать развитию острого и обострению хронического риносинусита, в частности фронтита. Что это такое? Как он проявляется? Как его выявляют и лечат? Можно ли вылечить фронтит без антибиотиков?
На эти и другие вопросы отвечает кандидат медицинских наук, доцент кафедры хирургии медицинского института ТулГУ, врач-отоларинголог «Клиники Эксперт» Тула Людмила Владимировна Вандышева.
— Людмила Владимировна, расскажите, что это за болезнь – фронтит? Насколько часто она встречается?
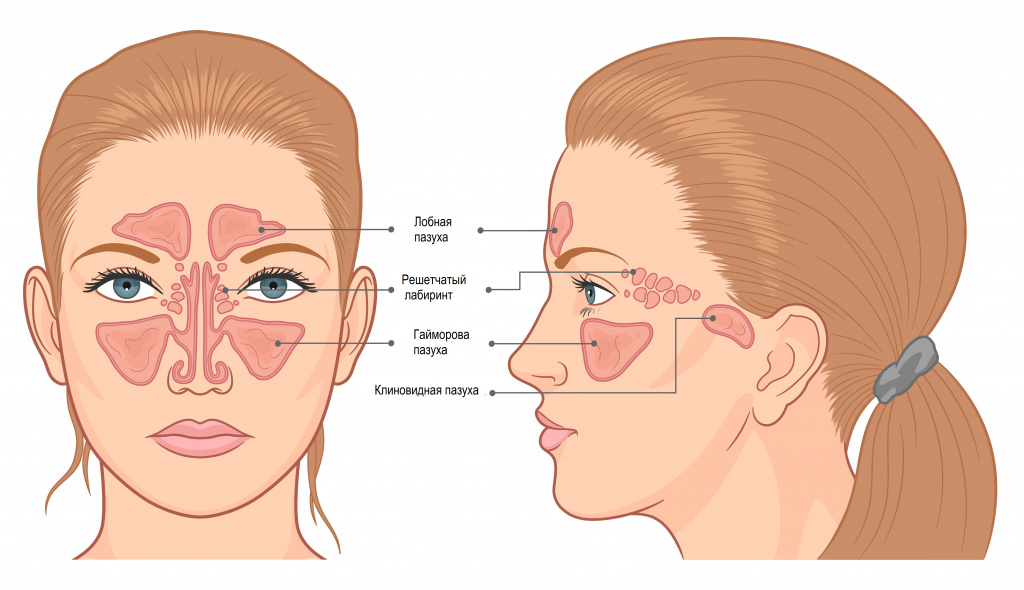
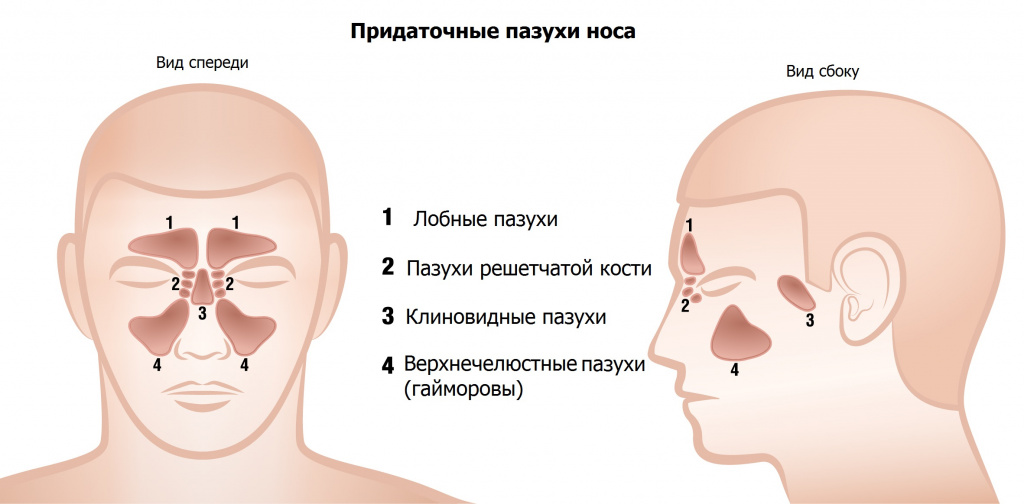
— Фронтит – это воспаление слизистой оболочки лобных (фронтальных) пазух. Всего у человека восемь околоносовых (придаточных) пазух носа (по четыре с каждой стороны). Все они имеют соустья с полостью носа, через которые происходит вентиляция пазух, удаление слизи в полость носа и глотку. Лобных пазух, в основном, две. Они находятся в лобной кости, за надбровными дугами.
Насколько часто встречается фронтит? Острый фронтит – нечастое заболевание. В моей практике встречается примерно 5–10 случаев фронтита на 100 случаев воспаления придаточных пазух носа. Но по частоте внутричерепных осложнений фронтит занимает второе место (после воспаления решетчатых пазух).
Фронтит бывает и у взрослых, и у детей.
— Когда говорят о носовых пазухах, часто можно услышать слово «синусит». Скажите, пожалуйста, что это такое и в чём разница между синуситом и фронтитом?
— Правильнее говорить «риносинусит», так как доказано, что воспаление слизистой оболочки полости носа (рино-) и воспаление придаточных пазух носа – синусов (синусит) неотделимы друг от друга. Но это общее понятие.
В зависимости от локализации воспалительного процесса выделяют:
- гайморит (воспаление верхнечелюстных пазух);
- этмоидит (воспаление решетчатых пазух);
- сфеноидит (воспаление клиновидных пазух);
- фронтит (воспаление лобных пазух).
То есть фронтит – это частный случай риносинусита.
— С какого возраста у ребёнка может развиться фронтит?
— В литературе указано, что к 12 – 14 годам лобные пазухи полностью формируются. Но на практике мы видим, что даже в пазухах, которые ещё не до конца сформировались, может быть воспалительный процесс. Т. е. развитие фронтита возможно у детей в возрасте 7, 8, 9, 10, 12 лет и т. д.
— Каковы причины развития фронтита?
— Основная причина развития воспаления – вирусная и бактериальная инфекция. Доказано, что 98 % заболевших ОРВИ имеют отёк в придаточных пазухах носа. К моменту выздоровления этот отёк благополучно проходит. Но тем не менее у 2 % больных этот отёк сохраняется и приводит к развитию риносинусита. Поэтому если более 10 дней после начала ОРВИ сохраняются или усиливаются жалобы больного, то следует немедленно его обследовать на предмет риносинусита. К этим жалобам относятся:
- затруднённое носовое дыхание;
- выделения из носа или стекание слизи по задней стенке глотки;
- боли в проекции пазух носа;
- потеря обоняния;
- кашель у детей.
Вирусная инфекция, переохлаждение, токсические воздействия, курение табака и т. д. могут провоцировать снижение иммунологической активности слизистой оболочки, т. е. защиты. И тогда активизируется своя бактериальная инфекция, которая постоянно живёт у нас в носоглотке (носоглотка – место нестерильное), и начинается воспалительный процесс.
К сожалению, после недостаточно проведённого лечения, а также самолечения в придаточных пазухах носа сохраняется отёк слизистой оболочки, объём воздушной полости пазухи уменьшается, и через естественные соустья в пазухи может попадать инфекция, вода при купании, особенно нырянии в различных водоёмах, которые, естественно, стерильными не являются. Такое «оздоровление» часто заканчивается в кабинете у врача.
Кроме того, у взрослых провоцирующим фактором могут быть прогулки на мотоцикле, велосипеде в холодное время года, когда ветер бьёт в лицо и лобная область не защищена.
— Как проявляется фронтит?
— Ранее я перечисляла симптомы риносинусита. Это затруднение носового дыхания, выделения из носа либо стекание слизи по задней стенке глотки, боли в проекции пазух носа, потеря обоняния, кашель у детей. Так же проявляется и фронтит. Только боль в проекции лобных пазух (в дополнение к вышеизложенным жалобам) является уточняющим фактором именно фронтита. Но часто фронтит диагностируется только после дополнительных методов обследования и является «находкой», так как больной может жаловаться лишь на заложенность носа, выделения из носа, потерю или снижение обоняния (особенно если воспалительный процесс негнойный, т. е. в фазе отёка).
— Людмила Владимировна, а какие методы диагностики используются для постановки диагноза «фронтит»?
— Первое – осмотр полости носа, или риноскопия. При осмотре в среднем носовом ходе можно увидеть полоску гноя или инфицированной слизи, отёчность слизистой оболочки. Далее рекомендуется сделать рентгенограмму придаточных пазух носа. Но на сегодня, по различным данным, процент достоверности рентгенологического исследования составляет от 37 до 45 %. Поэтому золотым стандартом являются магнитно-резонансная или компьютерная томография придаточных пазух носа. Лучше, конечно, МРТ. Здесь видно всё: отёчность это или уровень жидкости в лобной пазухе, и даже какая это жидкость (слизь или гной).
Нередко острый или хронический фронтит протекает скрыто, маскируясь другими симптомами: головная боль, «мигрень», кашель, слабость и т. д.
Случай из практики
МРТ-снимки лобной пазухи ребёнка 8 лет, с навязчивым подкашливанием в течение 2 лет, который лечился у психоневролога с синдромом навязчивых состояний
МРТ лобных пазух (до и после лечения)
Кроме того, чтобы правильно поставить диагноз и назначить качественное лечение, берутся мазки из зева и носа на микрофлору, определяется её чувствительность к антибиотикам. А чтобы выяснить интенсивность воспаления, проводится анализ крови.
Записаться на МРТ околоносовых пазух можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
— Как лечат фронтит?
— Лечение фронтита может быть консервативным или оперативным. Пациента либо отправляют в стационар, либо лечат в кабинете поликлиники. Если в пазухе есть уровень гноя, необходимо сделать пункцию лобной пазухи. Это травматичная процедура. Проводится через переднюю стенку лобной пазухи, т. е. практически через лобную кость. Переднюю стенку пазухи прокалывают, удаляют гной путём промывания пазухи через пункционное отверстие.
Как проводится консервативная терапия? Чтобы удалить содержимое лобной пазухи, нужно создать условия для её дренирования через естественное соустье, открывающееся в полость носа. В нашей клинике проводится лечение фронтита методом перемещения. Для этого мы вводим в нос турунду (небольшой узкий марлевый тампон) с сосудосуживающим препаратом. Так снимается отёк слизистой и открывается ход в лобную пазуху. При необходимости проводим местное обезболивание и начинаем промывать придаточные пазухи методом перемещения жидкости.
Существует несколько модификаций этого метода. В своей практике я промываю пазухи в положении больного сидя, запрокинув ему голову назад. В одну половину носа медленно при помощи шприца без иглы вводится физиологический раствор или раствор антисептика, из другой половины носа при помощи электроотсоса эвакуируется слизь и гной вместе с раствором. При этом больной то закрывает, то открывает рот, изменяя тем самым давление в носоглотке.
Обязательно назначаются антибиотики широкого спектра действия, препарат из трав и муколитическое (отхаркивающее) средство, чтобы лучше отходила слизь. И не забываем вместе с антибиотиком давать пациенту препарат для нормализации кишечной микрофлоры.
Когда мы полностью очистили пазухи, назначаем противоотёчную терапию, магнитотерапию, реабилитационные мероприятия.
И я бы хотела немного остановиться на фронтитах у беременных. Здесь хорошо помогает метод промывания носа путём перемещения жидкости в сидячем положении больного. С его помощью очень хорошо промывается нос и придаточные пазухи.
— А можно ли вылечить фронтит без антибиотиков?
— В моей практике такие случаи были. Это возможно, если фронтит не запущенный, если в лобной пазухе слизь, а не гной. Метод перемещения вполне приемлем и достаточен для лечения негнойного фронтита.
Читайте материалы по теме:
— Расскажите, можно ли лечить фронтит в домашних условиях, и если да, то как?
— Я не рекомендую этого делать. Из рассказа одного пациента: «Я засунул кусочек каштана в нос и у меня выходил гной. Я выздоровел». Всё равно этот больной к нам придёт, рано или поздно. Инфекция каштанов не боится. Возможно, иммунитет каким-то образом справился с небольшим количеством гноя, но бактериальная инфекция жива. И силы этой инфекции зависят от её количества. Как только появятся провоцирующие факторы – ОРВИ, ноги промочил, на мотоцикле покатался, нырял (вода под давлением попадала в нос и пазухи) – то, о чём я говорила в начале нашей беседы, инфекция сразу же активизируется. И тогда начнётся хронический воспалительный процесс. Поэтому дома такие заболевания не лечатся ни у детей, ни у взрослых.
— Можно ли греть лоб при фронтите?
— Конечно же нельзя. Сила инфекции, повторяю, зависит от её количества, а количество бактерий растёт, идёт активное размножение на тёплой, влажной слизистой оболочке придаточной пазухи. На определённом этапе лечения может применяться магнитотерапия, лазеротерапия на лобную область, на область придаточных пазух носа. А вот что касается того, чтобы греть лоб солью, гречкой, песочком – этого делать нельзя ни в коем случае.
— Какие могут быть осложнения, если не лечить фронтит?
— Во-первых, рядом с лобной пазухой находится глазница. И гной может разрушить её стенку и выйти в полость глазницы. Т. е. возможна даже полная потеря зрения.
Во-вторых, может развиться риногенный менингит. Т. е. менингит, который является следствием гнойного или даже негнойного воспаления пазух носа. Сначала болит лоб, потом начинается тошнота, рвота, не связанные с приёмом пищи, возникает ригидность затылочных мышц, то есть они становятся твёрдыми, больной не может подбородком коснуться грудины. Могут быть головная боль, головокружение. Если диагноз «менингит» подтверждается, то проводится оперативное вмешательство.
При осложнениях фронтита ни о каких консервативных методах терапии речи быть не может.
Подробнее о менингите читайте в наших статьях:
— Заразен ли фронтит для окружающих?
— Да, фронтит заразен. Это тяжёлая бактериальная инфекция. Часто с риносинуситами приходит вся семья: у папы фронтит, у маленького этмоидит, у мамы гайморит. Поэтому больному нужна не только отдельная посуда, но и отдельное полотенце, отдельная подушка и проч. Запрещается близкий контакт больной мамы, папы, бабушки и т. д. с ребёнком (нельзя целовать ребёнка). Ложка и соска – личное имущество только малыша, важно всегда помнить об этом.
Беседовала Марина Воловик
Редакция рекомендует:
Для справки:
Вандышева Людмила Владимировна
В 1982 г. окончила педиатрический факультет Воронежского медицинского института.
1989 г. – специализация по отоларингологии.
2007 – 2009 гг. – аспирантура в медицинском институте ТулГУ.
В настоящее время – врач высшей категории, кандидат медицинских наук, доцент кафедры хирургии медицинского института ТулГУ, врач-отоларинголог в «Клинике Эксперт» Тула.
Принимает по адресу: ул. Болдина, 74.
- Поделиться:
- ВСТУПАЙТЕ В НАШИ ГРУППЫ:
Другие статьи по теме
Недавние исследования, проведенные специалистами лабораторной службы «Хеликс» и военно-медицинской академией им. С. Последние исследования показали, что пожилые люди являются рекордсменами по выработке антител
Насморк у взрослого. Из-за чего он возникает? Как от него избавиться? Насморк у взрослых: почему появляется и как его лечить?
Что такое вазомоторный ринит и как от него избавиться? К каким последствиям. Особый насморк. Что такое вазомоторный ринит и как от него избавиться?
Можно ли прогревать нос при гайморите?
Гайморит имеет обширную клиническую картину и симптоматику. Его лечение подразумевает комплексный подход, включающий в себя ряд мер, таких как антибиотикотерапия, использование лекарственных препаратов для купирования болевого синдрома и других симптомов болезни. В острых случаях применяется пункция придаточных синусов для удаления гноя. Однако часто люди хотят вылечить верхнечелюстной синусит простыми методами, поэтому интересуются, можно ли греть нос при гайморите.
Содержание статьи
Эффективно ли прогревание и когда можно его применять

Среди специалистов-отоларингологов использование такого физиотерапевтического метода, как прогревание носа при гайморите, остается спорным вопросом. По мнению одних врачей, нагревать пораженную пазуху нежелательно, поскольку бактерии при температуре меньше 90 градусов не гибнут, а только активнее размножаются. Другие утверждают, что прогревание при гайморите может быть очень полезным при определенных условиях, а именно на начальной стадии заболевания и на этапе выздоровления.
В современной медицинской практике прогревания сухим теплом назначаются в таких случаях:
- при хроническом синусите в период ремиссии;
- на начальном (катаральном) этапе вирусного гайморита в 1-3 дни;
- на этапе выздоровления при остром верхнечелюстном синусите, после того, как симптомы стихнут, и прекратится накопление гноя.
Определять, можно ли греть гайморит, и прописывать физиопроцедуру обязательно должен лечащий врач на основании анализа общего состояния пациента и динамики развития недуга. Оптимальная температура для нагревания составляет 40-43 градуса. При этом будут быстрее восстанавливаться слизистые оболочки и клеточные мембраны, регенерироваться поврежденные сосуды.
Противопоказания для прогрева и возможные осложнения
Прогревать нос при гайморите нужно с осторожностью, поскольку существует целый ряд состояний, которые делают эту процедуру не только нежелательной, но и опасной для здоровья.
- Острая стадия синусита, при которой патогенная микрофлора активно размножается в пазухе. Повышение температуры тканей ускорит этот процесс и приведет к быстрому распространению патогена в соседние органы. Особенно опасно это, если возбудителями болезни являются гемофильная палочка, менингококки или грибы.
- Хронический синусит в период обострения.
- Полипозный или аллергический виды гайморита. Присутствие тепла в этих случаях может усилить отечность и полностью заблокировать соустье.
- Наличие крови в выделениях из носа.
Делать прогревание при наличии противопоказаний очень опасно.
Итогом такого неразумного поведения могут стать тяжелые последствия:
- увеличение объема гнойных выделений, переход заболевания на здоровые полости, расплавление близлежащих тканей;
- формирование гнойных флегмон;
- риногенный сепсис;
- менингит;
- абсцесс мозга;
- острый отит;
- периостит челюсти;
- отек клеток глазницы;
- поражение кровеносных сосудов головы.
Кроме того, состояние больного ухудшается. Он ощущает усиление проявления симптомов, таких как заложенность, головная боль, гипертермия, чувство распирания придаточной камеры.
Существующие средства для прогревания носа
При правильном подходе к делу и по рекомендации отоларинголога можно прогревать нос различными методами. Наиболее распространенными и действенными являются такие:
- рефлектор Минина (синяя лампа);
- мешочек с солью;
- вареное вкрутую яйцо;
- горячие припарки и компрессы;
- паровые ингаляции;
- парафин.

Нередко к числу приспособлений для прогрева воздухоносных полостей относят аппараты типа Дэнас или Биоптрон. Они действительно запускают те же механизмы восстановления, что и тепловые процедуры, однако механизм их действия принципиально другой. Приток крови к пораженным органам при использовании этих устройств происходит не под воздействием температуры, а благодаря стимуляции клеток током и светом.
Можно сделать вывод, что Биоптрон и Дэнас с прогреванием ничего общего не имеют, поэтому про особенности их использования нужно консультироваться с доктором.
Также в интернете часто спрашивают, можно греть ноги при гайморите или нет. Сразу нужно заметить, что в остром состоянии или при повышенной температуре тела этого делать не следует. Хотя вообще при синусите такая процедура практически бесполезна, так как не происходит воздействия непосредственно на камеры носа. Греть ноги можно после переохлаждения для предотвращения респираторного заболевания, а также для улучшения общего состояния при обычных простудах.
Лечение синей лампой
Наряду с другими физиопроцедурами, при синусите врачами часто разрешается пользоваться синей лампой (рефлектором Минина), который можно применять в домашних условиях. Действие рефлектора основывается на воздействии на ткани инфракрасного излучения, которое находится между средневолновым и коротковолновым диапазоном. Благодаря этому прогревающий эффект (сухое тепло) проявляется на глубине около 3 сантиметров, что очень хорошо при синусите. Не следует ожидать от рефлектора бактерицидного эффекта, он свойственен лишь кварцевым лампам.
Применять аппарат можно только после окончания острого периода болезни. Синяя лампа при гайморите способна лечить, воздействуя на тканевом и клеточном уровне, что дает такие положительные результаты:
- восстановление клеточных мембран;
- регенерация эпителия в придаточных камерах;
- ускоренное заживление мелких сосудов, которые были повреждены в результате воспаления и отека;
- активизация вывода остатков экссудата;
- улучшение местного кровообращения путем расширения сосудов;
- легкое обезболивание за счет уменьшения отечности тканей и снятия спазма.
Все это дает возможность ускорить местный обмен веществ и скорость выведения из тканей организма токсинов, накопившихся при воспалительном процессе.
Рефлектор подключается к бытовой электросети напряжением 220 Вольт. Больной удобно садится и закрывает глаза, контактные линзы при этом необходимо снять, чтобы не допустить их пересыхания. Синий цвет не проникает через закрытые веки и не раздражает глаза. Лампа устанавливается в 20 см от облучаемой зоны, световой поток должен быть направлен перпендикулярно поверхности. Проводится манипуляция трижды в день по 20 минут, весь курс может длиться до 2 недель.
Не следует пользоваться рефлектором Минина беременным женщинам, онкологическим больным и людям, которые принимают цитостатики, иммуномодуляторы или гормональные препараты.
Народные методы лечения теплом при гайморите
Если синей лампы нет, то можно применить методы народной медицины. При этом крайне важно не заниматься самолечением. Часто в больницу поступают люди, которые пытались прогреть пазухи при синусите, что привело к взрывному развитию заболевания и тяжелому состоянию пациента. При гайморите прогревание допустимо как дополнение к традиционной терапии в течение первых 2-3 дней после появления недуга или на стадии выздоровления, когда основная часть гнойного содержимого уже удалена из воздухоносных карманов, а симптомы ослабли.
Распространенным способом лечения в домашних условиях является прогрев носа с помощью обычной поваренной соли. Это сделать просто, однако нужно соблюдать определенные правила, чтобы не допустить ожога кожи лица. Следует нагреть сухую сковородку и высыпать на нее 100 г соли, которую накаляют, регулярно помешивая, около 3 минут. Лучше подходит крупная соль, которая дольше сохраняет температуру. Горячую соль насыпают в тонкую хлопчатобумажную ткань (например, носовой платок) и завязывают в узелок. Иногда вместо соли используют песок или мелкую крупу.
Для комфорта желательно положить еще одно тонкое полотенце на лицо, а затем приложить горячий узелок. Чувства жжения при этом быть не должно, в противном случае нужно подождать, пока соль немножко остынет. Держать компресс лучше до полного остывания, но не меньше 15 минут, после чего полчаса полежать в постели под одеялом.
Гайморит
С наступлением осенней слякоти и холодов простуда и насморк становятся постоянными спутниками многих людей. Кажущиеся несерьезными болезни могут приводить к осложнениям при недостаточном или некорректном лечении. И запущенный ринит (или попросту насморк) грозит перейти в более острую форму – гайморит. При заболевании носовые придаточные пазухи отекают, и все это сопровождается постоянной заложенностью носа, гнусавостью, плохим самочувствием и сильными головными болями.
В зависимости от причины появления и особенностей протекания болезни гайморит можно разделить на следующие разновидности.
Инфекционный (вирусный, бактериальный, грибковый) гайморит
При нарушении работы иммунной системы через кровь или дыхательные пути в организм человека попадают бактерии или инфекции. Воспаление возбуждается гемофильной палочкой, хламидиями, стафилококком, стрептококком, а также разными видами грибков. Именно при данном виде гайморита наиболее быстро обычная форма переходит в гнойную. Заразен ли гайморит такого типа? Только при прямом и тесном контакте с больным человеком.
Аллергический гайморит
Главной причиной является аллергический насморк, который чаще всего проявляется весной или осенью. При гайморите этого типа появляется отечность носа и раздражение слизистой оболочки. Болезнь имеет приступообразный характер, отличается постоянной заложенностью носа, постоянным чиханием и выделениями, а также зудом.
Вазомоторный гайморит
За этим необычным названием скрывается нарушение носового дыхания, вызванное сужением в носовом проходе. Основная причина вазомоторного типа – это изменение возбудимости вегетативной нервной системы, в результате чего она неадекватно реагирует на физические раздражители извне.
Вазомоторный гайморит в свою очередь разделяется на два типа:
- Аллергический.
- Нейровегетативный, т.е. вызванный либо эндокринными нарушениями, либо аномалиями носовой перегородки, а также длительным применением сосудосуживающих препаратов (ксилометазолин, нафтизин и т.д.).
Оба этих вида характеризуются нарушением дыхания и сна, плохим аппетитом, слабостью, болями в голове и быстрой утомляемостью.
Экссудативный гайморит
Название происходит от слова «экссудат» — жидкость, которая скапливается в пазухе при остром воспалении. При такой форме из носа идут серозные и гнойные выделения. Они задерживаются в носу, подсыхают и покрываются корками. При более тяжелой форме экссудат более водянист, а слизь отходит порциями, стекая в носовую полость при определенном положении головы.
Продуктивный гайморит
Этот вид подразделяется на:
- казеозный;
- пристеночно-гиперпластический;
- атрофический;
- полипозный;
- некротический;
- холестеатомный.
Во время продуктивного гайморита образуются полипы, слизистая оболочка внутри пазухи разрастается и деформируется. При утолщении слизистой жидкость внутри нее не образуется.
Некротический гайморит
Такой вид гайморита является самой осложненной стадией. Этот вид провоцирует некроз, т.е. отмирание тканей в пазухе. Его нельзя вылечить чисто медикаментозным путем, требуется хирургическое вмешательство. При отмирании задней стенки пазухи развивается экстадуральный абсцесс, менингит, а также абсцесс головного мозга.
Атрофический гайморит
Это форма, которая сопровождается атрофией (т.е. частичным отмиранием) слизистой оболочки. При атрофическом гайморите выделяемое из носа неприятно пахнет, а пациент может испытывать боли в пазухах.
Причины
Заболевание может быть вызвано разными факторами:
- Основная причина – это простуда и ОРЗ, ведь они сопровождаются насморком, а при отеке тканей и скоплении слизи образуется благоприятная среда для размножения бактерий и грибков.
- Переохлаждение и постоянное нахождение на холодном воздухе и сквозняках также приводят к простуде и насморку, что грозит обернуться гайморитом и привести к обострению хронической формы болезни.
- Аллергические реакции.
- Врожденные аномалии: искривление перегородки и т.д.
- Травма носовой перегородки и близлежащих костей и хрящевых тканей.
- Заражение инфекциями, бактериями или грибками.
- Аденоиды и полипы, образующиеся в носовой полости.
- Такие серьезные заболевания, как туберкулез, лучевая болезнь, грибок и т.д.
Необходимо помнить: многие из этих причин взаимосвязаны, и все они приводят к печальным последствиям, если человек занимается лечением самостоятельно или вовсе затягивает с ним.
Симптомы гайморита
Отличить заболевание можно по нескольким признакам:
- Заложенность носа и выделения. В результате отека слизистой и застоя жидкости человека мучает чувство давления в области пазух.
- При осложнении болезни начинаются сильные и длительные головные боли. Также появляется боль в переносице и висках.
- Температура повышается до 37-38 градусов.
- Может возникнуть слабость, ухудшиться память и концентрация.
- Снижение работоспособности и быстрая утомляемость.
Обратите внимание, что необязательно все эти симптомы проявляются вместе – болезнь может сопровождаться лишь парой этих признаков.
Симптомы гайморита у взрослых
Гайморит протекает одинаково неприятно у людей любого возраста вне зависимости от пола. Болезнь у взрослых характеризуется:
- Болезненными ощущениями в области носа, которые нарастают со временем. Обычно их почти нет утром, зато к вечеру они усиливаются. Иногда болеть начинает уже не конкретное место, а целая голова.
- Закладывается нос, а голос становится гнусавым.
- Наблюдаются прозрачные или зеленоватые (гнойные) выделения из носа.
- Если нос очень сильно заложен, то возможен гайморит без насморка, т.е. без выделений.
- В острой стадии заболевания температура достигает 38 градусов, а иногда и больше. Но если гайморит перешел в хронический, то скачков температуры не наблюдается.
- Нарушается сон.
- Снижается аппетит.
- Может возникнуть тонзиллит или фарингит, в результате чего появится боль в горле и кашель.
При более запущенной форме болезни также могут наблюдаться потеря обоняния, слезоточивость, потливость, неприятный запах изо рта и носа, странный привкус при принятии пищи.
Симптомы гайморита у детей
У маленьких детей в возрасте до 3-4 лет гайморита в принципе быть не может – пазухи еще не развиты. Чуть позже он может возникнуть при насморке и легко пройти. Но все равно не стоит игнорировать его симптомы:
- высокая температура тела;
- плохое обоняние, т.е. неспособность различать запахи;
- боль в гайморовых пазухах, особенно при наклоне вниз;
- заложенность носа.
Если вы наблюдаете у малыша какие-либо из этих симптомов, стоит показать его врачу, чтобы назначить правильное и своевременное лечение.
Диагностика гайморита
Прежде чем приступить к лечению, необходимо выявить форму гайморита. Чтобы сделать это как можно точнее, необходимо подобрать корректную методику диагностики:
Диагностика позволит выявить следующие типы заболевания.
Катаральный гайморит
Это самая легкая форма гайморита, которая вызывается ОРВИ и гриппом, тяжелым насморком, аллергией, искривлением носовой перегородки и травмами в районе носа.
Определить такой тип заболевания можно без специального медицинского оборудования на основе жалоб и сборе анамнеза пациента. Если у человека наблюдается отечность пазух, прозрачные выделения и слабость, но температура в норме, это и есть начальная стадия болезни. Но если болезнь приобрела хронический характер, здесь не обойтись без рентгена. Также медики используют КТ и МРТ для более точной постановки диагноза.
Двусторонний гайморит
Он является чуть более запущенной стадией, а его особенность – отечность пазух с обеих сторон. Здесь помимо вышеперечисленных методов могут понадобиться дополнительные методы исследования. Они нужны, чтобы определить двусторонний характер воспаления. Также пациент должен сдать анализы, чтобы выяснить, как инфекция явилась возбудителем болезни. Обычно собирают патологический секрет, содержащийся в выделениях из носа.
Полипозный гайморит
Точно определить наличие полипов в носовой полости помогут рентген и МРТ. Такой вид гайморита лечится только оперативным хирургическим вмешательством.
Хронический гайморит
Когда болезнь идет на самотек, она непременно превращается в хроническую форму, и гайморит – не исключение. Если больной страдает от этого недуга несколько месяцев, а то и лет, простым осмотром отоларинголога не обойтись. Необходимо сделать рентген, КТ, МРТ и другие проверки, чтобы выявить реальную картину происходящего. Большинство людей с хроническим гайморитом и не подозревают, что в носовой перегородке у них могут быть аденоиды и полипы, а в пазухах образовываются кисты.
Гнойный гайморит
Такой тип болезни проявляет себя периодическими обострениями и желто-зелеными обильными выделениями из носа с примесью гноя. В первую очередь при таком типе сдаются анализы на патогенную микрофлору: врач выясняет, что именно послужило причиной воспаления. Дополнительные исследования с помощью аппаратов назначаются при необходимости.
Острый гайморит
При обострении гайморита провести диагностику своего состояния может и сам больной. По таким признакам, как высокая температура, слабость, вялость, заложенность носа и наличие слизи, можно почти со стопроцентной вероятностью сказать, что вы больны гайморитом.
Одонтогенный гайморит
Обычно этот тип возникает после визита к стоматологу. Без рентгеновского снимка здесь не обойтись – воспаление зубов является причиной такого воспаления в 99% случаев.
Лечение гайморита
Такую серьезную болезнь нельзя лечить самостоятельно. Доверьте свое здоровье профессионалам. Специалисты медицинского центра «Клиника К+31» проведут полный цикл лечения гайморита, начиная от диагностики, и заканчивая выпиской пациента и конечным осмотром. В центре есть уникальные методики лечения:
- Прокол при гайморите – избавление от жидкости, застоявшейся в носовой полости.
- Ямик процедура при гайморите – откачивание гноя сразу из нескольких пазух.
- Процедура «Кукушка» при гайморите – промывание без проколов.
Эти и другие методы позволят эффективно и безопасно вылечить даже гайморит при беременности, у детей и пожилых людей.
Осложнения и последствия
Если вовремя не вылечить болезнь, она может привести к другим серьезным недугам:
- переход заболевания в хроническую форму;
- сепсис;
- воспаление глотки и миндалин;
- отит;
- ревматизм;
- бронхит;
- миокардит;
- пневмония;
- нефриты;
- менингит,
- энцефалит;
- артрит.
Профилактика гайморита
Обезопасить себя от этого неприятного заболевания можно простыми путями:
- Одевайтесь по погоде и старайтесь не болеть лишний раз простудой и насморком.
- Вовремя лечите возникающие аллергические реакции.
- Следите за комфортной температурой и влажностью дома и на работе.
- Не контактируйте с больными инфекциями людьми без крайней необходимости.
- И главное – не затягивайте лечение гриппа, ОРВИ и простого насморка.
Вопрос-ответ
Вопрос: Можно ли греть нос при гайморите?
Ответ: Нет, это только усилит отечность.
Вопрос: Какого цвета сопли при гайморите?
Ответ: Без инфекции не имеют цвета вообще. В легкой форме бело-желтого или просто белого цвета, а при гнойном гайморите и заражении приобретают зеленый и зелено-желтый оттенки.
Вопрос: Можно ли при гайморите ходить в баню?
Ответ: Можно, но либо на начальном этапе, либо при хроническом гайморите. Во время обострения болезни делать это категорически нельзя.
Теперь вы предупреждены, а значит, вооружены против гайморита. Это заболевание несложно распознать и вылечить, но лучше не стоит затягивать с лечением и приводить к его возникновению.
Лечим гайморит без ошибок. Почему промывание носа может быть опасно


Стоит ли применять капли от насморка при гайморите? Можно ли прогревать нос? Не опасно ли делать прокол носовой пазухи? Попробуем найти ответы на эти вопросы.
Наш эксперт — отоларинголог, доктор медицинских наук, профессор кафедры оториноларингологии РУДН Ирина Кириченко.
Времена застоя
Гайморит, или, как его называют врачи, верхнечелюстной синусит, — это воспаление верхнечелюстной пазухи. Именно эта пазуха наиболее уязвима перед вирусами и бактериями, так как расположена очень близко к полости носа и связана с ней особым отверстием (соустьем), через которое болезнетворные микробы могут легко проникнуть в пазуху.
Все пазухи носа покрыты особенным эпителием. Он имеет на своей поверхности микроворсинки, так называемые реснички, которые продвигают вырабатываемый пазухой секрет, или, проще говоря, слизь, в направлении соустья. Если этот механизм нарушается, то происходит накопление секрета, присоединение инфекции и воспаление. Такое состояние чаще всего возникает на фоне простуды, вызванной вирусной инфекцией, но возможно и развитие бактериального синусита.
Разумеется, не всегда и не у всех банальный насморк заканчивается гайморитом. Больше других рискуют люди с искривлённой носовой перегородкой, полипами в носу, те, кто страдает вазомоторным (нейровегетативным), аллергическим или каким-то другим видом ринита, а также дети с увеличенными аденоидами. Спровоцировать гайморит может и инородное тело в пазухе носа (например, при лечении верхних зубов в пазуху нередко попадает стоматологический материал).

Срочно к врачу!
Если оставить гайморит без внимания, он может привести к весьма серьёзным осложнениям: менингиту, абсцессу мозга, тромбозу расположенного в мозге кавернозного синуса, воспалению в области глазницы. Поэтому при первых симптомах гайморита необходимо обратиться к врачу.
Для лечения гайморита применяют различные местные спреи с антибиотиками, секретолитики (препараты, улучшающие отток слизи). Если гайморит сопровождается высокой температурой (38 градусов и выше), сильными болями, ломотой в теле, назначают системные антибиотики внутрь.
Пункцию верхнечелюстной пазухи (или, как её называют в народе, «прокол») делают только по строгим показаниям: если выход отделяемого пазухи наружу сильно затруднён. Иногда прокол делают в диагностических целях, например, если необходимо выявить возбудителя болезни. В этом случае врач берёт отделяемое непосредственно из пазухи носа и отправляет его в лабораторию, чтобы сделать посев.
Прокол необходимо проводить после рентгена пазух носа. Ведь если не учитывать особенности строения гайморовых пазух, можно повредить глаз, попасть в щёку или носо-слёзный канал; также можно задеть сосуды в полости носа и вызвать кровотечение.

В некоторых клиниках в пазухи после пункции вставляют катетер, чтобы улучшить отток слизи и избежать повторных проколов, однако это не всегда оправданно. Часто такие катетеры вызывают постоянный дискомфорт или выпадают. При этом бытует мнение, что если один раз сделать пункцию, то обойтись без прокола в случае повторного гайморита будет невозможно. Но это не так. Если правильно лечить воспалительный процесс, в дальнейшем пункция не потребуется.
Не навреди!
Некоторые средства, которые применяются при гайморите, могут не столько помочь, сколько навредить, особенно если использовать их без рекомендации врача. Расскажем о некоторых из них.
Физиотерапия. Физиолечение при гаймотрите не является основным, его назначают по показаниям как дополнительный метод. Часто используют лазеротерапию, магнитотерапию, ингаляции, высокочастотные токи, УФО. Но если у вас дома есть какой-либо физиотерапевтический прибор, перед его применением необходимо посоветоваться с врачом. Дело в том, что в некоторых случаях, особенно если в пазухах скапливается гной, который не выходит наружу, прогревания и другие физиопроцедуры могут усилить воспаление и вызвать осложнения. По той же причине не стоит делать прогревание пазух при помощи горячих яиц или прибегать к паровым ингаляциям.
Сосудосуживающие капли. Их практически всегда применяют при гайморите, но лишь короткими курсами — не дольше 5 дней. Длительное использование сосудосуживающих капель вредит слизистой носа и может привести к зависимости, когда капли приносят облегчение лишь на считаные минуты, после чего нос снова плотно закладывает. В итоге человек попадает в порочный круг — чем чаще он пользуется каплями, тем хуже дышит нос, а значит, требуется всё большая доза лекарства.

Промывание носа раствором морской соли. Эта процедура улучшает отток слизи из пазух, поэтому её нередко назначают при гайморите. Солевой раствор можно изготовить самостоятельно из компонентов, купленных в аптеке (морской соли и капли йода), или приобрести готовые формы. Для орошения полости носа лучше использовать специальные пульверизаторы с мелкодисперсным распылением или более мощной струёй, которую направляют в каждую половину носа на 10 секунд. Но учтите, промывание носа не должно проводиться под давлением, при помощи клизмы или спринцовки. А самое главное, промывания, как и другое лечение, должен назначить врач. Он же определит длительность применения процедуры. Ведь если пользоваться солевым раствором слишком долго, это приведёт к обратному эффекту — раздражению слизистой, нарастанию отёка и заложенности носа.
Как отличить гайморит от насморка
В отличие от обычного насморка гайморит часто сопровождается температурой (иногда довольно высокой), кроме того, пациента мучают ноющие головные и лицевые боли в области пазух, появляется ощущение тяжести в районе переносицы и зубов верхней челюсти.

Обычно все эти неприятности сопровождаются затруднением дыхания и выделением слизи из носа. Но если при обычном насморке выделения, как правило, прозрачные, водянистые и без запаха, то при гайморите слизь становится густой, приобретает жёлто-зелёный оттенок и специфический запах. Это уже гнойные выделения, что указывает на присоединение бактериальной инфекции и развитие гайморита.
Как определить гайморит

Гайморит – воспаление слизистой оболочки гайморовых (верхнечелюстных) пазух носа. В них образуется избыточная слизь, отток которой ухудшается. Заболевание может быть вызвано бактериальной, вирусной или грибковой инфекцией, аллергеном. Патология может развиться на фоне ринита, скарлатины, воспаления аденоидов, полипов, недолеченной простуды, деформированной носовой перегородки. При отсутствии лечения патологический процесс затрагивает соединительную, костную и сосудистую ткань, вызывает осложнения.
Симптоматика
Болезнь проявляет себя симптомами, среди которых:
- головные боли;
- болезненность в области щек, лба;
- чувство тяжести и распирания в районе переносицы, верхних зубов;
- неприятный запах изо рта;
- ухудшение общего самочувствия;
- гнусавость голоса;
- снижение обоняния;
- затруднение носового дыхания.
Основной симптом – обильные слизистые и гнойные выделения из носовых проходов. При обострении заболевания происходит повышение температуры.
Как отличить вирусный гайморит от бактериального?
Для правильного подбора лечения необходимо определить возбудитель заболевания. Это могут быть патогенные микробы или вирусная инфекция. Самый эффективный способ диагностики – обратиться к оториноларингологу. Врач соберет анамнез, проведет необходимые обследования.
Для выявления бактериального гайморита производится бакпосев из носа. Этот анализ на состав микрофлоры позволит выявить, что стало причиной воспаления. При подозрении на вирус пациенту назначается общий анализ крови. Компьютерная томография или рентгеновский снимок придаточных пазух носа помогут определить очаг патологии, сопутствующие заболевания. Для оценки состояния носовых проходов назначается риноскопия.
По статистике, основное количество случаев заболевания вызваны вирусной инфекцией. Бактериальная микрофлора присоединяется позднее, на 4-5 день болезни. Вирусный гайморит по симптомам похож на обычную простуду и длится в среднем неделю. Чаще всего заболевание протекает в легкой форме. Если подключается бактериальный фактор, меняется симптоматика:
- Выделения приобретают желтовато-зеленый оттенок, становятся более обильными.
- В носовых пазухах появляется чувство распирания.
- Вокруг носа и глаз возникает болезненность.
Как понять самостоятельно?
У гайморита – обширная симптоматика, которая по многим признакам схожа с другими респираторными заболеваниями. Поставить окончательный диагноз может только врач по результатам обследования.
Если признаки воспаления гайморовых пазух не исчезают через 10 дней и более, скорее всего, у пациента бактериальная инфекция. Чаще всего заболевание возникает как осложнение после простуды.
При вирусном гайморите симптоматика нарастает в течение нескольких дней. К концу первой недели, как правило, состояние улучшается. Болезнь в легкой форме может пройти сама по себе, если человек регулярно очищает носовую полость от слизи, принимает теплое питье, поддерживает иммунитет витаминами.
Иногда гайморит имеет вирусную природу, но длится дольше десяти дней, проявляет себя многочисленными рецидивами. Симптомы воспаления то появляются, то исчезают.
Формы заболевания
По характеру течения различают острый и хронический гайморит. В острой форме воспаление проявляется ярко выраженными признаками, доставляет серьезный дискомфорт из-за температуры, ухудшения самочувствия, снижения работоспособности.
Если пациент игнорирует тревожные симптомы и не принимает никаких мер, болезнь может перейти в хроническую форму. Признаки воспаления в гайморовых пазухах сохраняются постоянно и выявляются при помощи аппаратной диагностики. В патологический процесс вовлекаются костные и подслизистые ткани, происходит их утолщение, которое вызвано фиброзом. Очаг хронического воспаления может приводить к образованию полипов или кисты. Эти новообразования лечатся хирургически.
При хроническом гайморите ухудшается качество жизни. Пациенты жалуются на головные боли, ухудшение обоняния, выделения из носа. Из-за сложности с носовым дыханием у человека меняется голос, появляется характерная гнусавость. В холодное время года, с наступлением сезона простуд, болезнь проявляет себя обострениями, при которых симптомы становятся более выраженными.
При обострениях заболевания могут возникать различные осложнения. Воспаление распространяется на близлежащие органы и ткани. У пациентов с обострением хронического гайморита может диагностироваться отит, фарингит, тонзиллит. Сильные болевые ощущения свидетельствуют о поражении тройничного нерва. В тяжелых случаях возникают внутричерепные осложнения: менингит, абсцесс головного мозга.
Лечение
Заболевание при отсутствии осложнений лечится амбулаторно. При бактериальной инфекции пациенту назначаются антибиотики, при вирусном гайморите – противовирусные препараты. Если гайморит вызван аллергеном, необходимы антигистаминные средства. В некоторых случаях виновником воспалительного процесса становится грибок. Грибковый гайморит является разновидностью аллергического и возникает при попадании грибковых спор на слизистые оболочки носа. Для лечения патологии используются антигрибковые препараты.
Следует знать, что антибиотиками можно вылечить только бактериальный гайморит, который вызван стрептококками, стафилококками. На вирусы, грибки и аллергены антибиотики не действуют.
Таким образом, успех терапии возможен только при четком понимании причины воспаления.
Для облегчения состояния при гайморите назначаются препараты для разжижения слизи, которые улучшают ее отток из носа. Для снятия заложенности используются спреи и капли, которые сужают сосуды.
В домашних условиях нос промывают антисептическими и солевыми растворами, проводят ингаляции. Для промывания пазух в условиях медицинского учреждения используют ЯМИК-катетеры и процедуру «кукушка». В сложных случаях для удаления гнойного содержимого назначается прокол.
Меры предосторожности
Самолечение при гайморите способно навредить и даже создать угрозу для жизни. В первую очередь это касается злоупотребления лекарственными препаратами. Бесконтрольный прием антибиотиков может вызвать серьезные нарушения со стороны органов ЖКТ, сердца, почек и печени, привести к аллергии. В сложных случаях возникает сильная интоксикация, требующая госпитализации.
Беременным, детям, пациентам пожилого возраста, аллергикам стоит с осторожностью относиться к приему любых лекарств.
Злоупотребление каплями для сужения сосудов приводит к лекарственной зависимости. Человек вынужден постоянно закапывать в нос, иначе невозможно дышать. Это провоцирует воспаление слизистой – медикаментозный ринит.
Использовать паровые ингаляции и греть нос при гнойном гайморите чревато осложнениями. Нагревание ускорит размножение бактерий и распространение гнойного содержимого. Нагревание также противопоказано при высокой температуре, склонности к носовым кровотечениям, болезнях сердца. В этом случае стоит ограничиться промыванием носовых пазух солевыми и антисептическими растворами, холодными ингаляциями.
Когда нельзя лечиться дома?
Большинство случаев гайморита лечатся в домашних условиях. Исключения составляют ситуации, когда болезнь привела к осложнениям, которые чреваты ухудшением здоровья и создают угрозу для жизни. Речь идет о ситуациях, когда инфекция распространяется на костную ткань, область головного мозга. При нарастании симптомов, резком ухудшении самочувствия, повышении температуры потребуется срочная медицинская помощь и госпитализация.
Острый гайморит у детей чаще всего лечится в больнице. Для снятия воспаления назначаются инъекции антибиотиков, физиотерапевтические процедуры. Это необходимо, чтобы предотвратить переход заболевания в хроническую форму.
Если у пациента обнаружена киста носовой пазухи или полипы, необходимо хирургическое лечение. Это же касается запущенных случаев хронического гайморита, при которых для откачки гноя из гайморовых пазух назначается пункция. Ее также называют проколом. Пациенту придется провести в больнице около недели, после чего его направляют на домашнюю реабилитацию.
Госпитализация может потребоваться и при одонтогенном гайморите, когда инфекция от больного зуба проникает в носовую пазуху. В ряде случаев показано хирургическое лечение.
Меры профилактики
Гайморитом болеют люди любого пола и возраста. Для минимизации рисков следует следить за своим здоровьем, укреплять иммунитет, избегать переохлаждений. Болезнь чаще всего возникает как осложнение после простуды и гриппа, поэтому их лечению нужно уделить должное внимание. На здоровье дыхательной системы положительно влияют прогулки по хвойному лесу, морской воздух, профилактические промывания носа морской водой.
В группе повышенного риска – люди с деформированной носовой перегородкой, воспалением аденоидов, болезнями зубов и десен, аллергики, курильщики, работники вредных производств. Для профилактики заболевания стоит по возможности устранить те причины, которые способны спровоцировать воспалительный процесс.
Рекомендации
Гайморит – распространенное заболевание, для которого разработаны эффективные схемы лечения. При любой форме и причине болезни врач подберет подходящую терапию. Учитывая высокую вероятность осложнений, пациенту с подозрением на воспаление верхнечелюстных пазух следует своевременно пройти диагностику.
Можно ли греть нос и околоносовые пазухи в домашних условиях при гайморите?
Заболев, люди часто задаются вопросом: можно ли греть заболевший орган? Врачи все чаще информируют о том, что прогревать можно и нужно далеко не все и не всегда. Иногда прогревание может оказаться совершенно бесполезным, а иногда — даже принести настоящий вред. Например, на вопрос, можно ли греть нос при гайморите, однозначного ответа дать нельзя. Во-первых, это достаточно серьезное заболевание, которое вылечить в домашних условиях народными методами нельзя. Во-вторых, можно ли греть гайморит, врач решает в индивидуальном порядке. Это решение принимается с учетом степени тяжести, фазы болезни и общего состояния пациента. К тому же прогревание носа при насморке может иметь массу противопоказаний в связи с сопутствующими заболеваниями.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>

Кто-то может возразить, что раньше лечились в основном дома, на печке, и грели практически все. И греть нос ребенку при насморке можно, даже не задумываясь. То есть все народные методы лечения, в том числе и прогревание при гайморите, годами проверены опытом. Однако если посмотреть на уровень смертности, в том числе и от ЛОР-заболеваний, то этот аргумент можно считать несостоятельным.
Кто-то может возразить, что раньше лечились в основном дома, на печке, и грели практически все. И греть нос ребенку при насморке можно, даже не задумываясь. То есть все народные методы лечения, в том числе и прогревание при гайморите, годами проверены опытом. Однако если посмотреть на уровень смертности, в том числе и от ЛОР-заболеваний, то этот аргумент можно считать несостоятельным.
Гайморит, синусит, простой насморк
Необходимо понимать, что гайморит является разновидностью синусита. Это заболевание представляет собой воспаление слизистых оболочек одной или нескольких придаточных пазух носа. Как правило, болезнь является осложнением простудных и инфекционных заболеваний вирусной и инфекционной природы. Лечение вирусных заболеваний не требует применения антибиотиков. В этом случае и может быть назначено прогревание носа при гайморите, который представляет собой воспаление придаточной (гайморовой) пазухи носа. Но это будет лишь вспомогательная мера в общем курсе лечения.
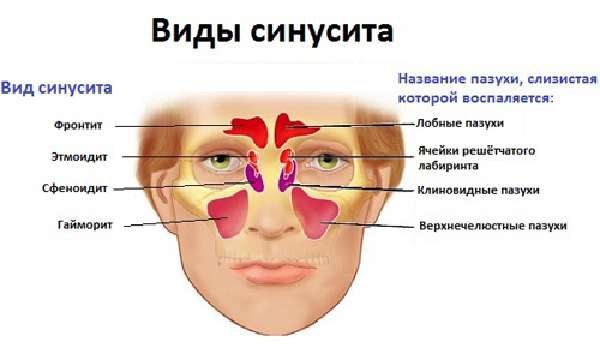
При этом стоит понимать, что подтвердить наличие гайморита могут только рентгеновский снимок и заключение врача. К тому же различается несколько видов гайморитов — инфекционный, аллергический, вазомоторный. Различны и способы проникновения инфекции. Синусит и его разновидности могут привести к серьезным осложнениям, поэтому даже синяя лампа при гайморите может применяться только после того, как этот метод лечения одобрен врачом.
А вот главную причину, вызывающую это заболевание, — насморк — можно и нужно лечить прогреванием. В этом случае проверенные способы прогревания помогут вылечить насморк, предотвратить возникновение осложнения и значительно облегчить общее состояние. Стоит подчеркнуть, что способы прогревания нужно подбирать индивидуально. Некоторые люди, например, плохо переносят синюю лампу и предпочитают даже не загорать на солнце. Другие совершенно обоснованно считают бесполезным прогревание мешочками с песком или сваренными вкрутую яйцами.
Часть пациентов вообще жалуются на то, что прогревание не только не улучшает, но даже ухудшает и течение болезни, и общее самочувствие. Поэтому решить, нужно ли и можно прогревать нос, необходимо после консультации с доктором в индивидуальном порядке. Особенно серьезно к этому вопросу нужно подходить при лечении детей и людей пожилого возраста. Греть нос при беременности также нужно с большой осторожностью, предварительно посетив врача и исключив серьезные ЛОР-заболевания.

При этом стоит понимать, что подтвердить наличие гайморита могут только рентгеновский снимок и заключение врача. К тому же различается несколько видов гайморитов — инфекционный, аллергический, вазомоторный. Различны и способы проникновения инфекции. Синусит и его разновидности могут привести к серьезным осложнениям, поэтому даже синяя лампа при гайморите может применяться только после того, как этот метод лечения одобрен врачом.
А вот главную причину, вызывающую это заболевание, — насморк — можно и нужно лечить прогреванием. В этом случае проверенные способы прогревания помогут вылечить насморк, предотвратить возникновение осложнения и значительно облегчить общее состояние. Стоит подчеркнуть, что способы прогревания нужно подбирать индивидуально. Некоторые люди, например, плохо переносят синюю лампу и предпочитают даже не загорать на солнце. Другие совершенно обоснованно считают бесполезным прогревание мешочками с песком или сваренными вкрутую яйцами.
Часть пациентов вообще жалуются на то, что прогревание не только не улучшает, но даже ухудшает и течение болезни, и общее самочувствие. Поэтому решить, нужно ли и можно прогревать нос, необходимо после консультации с доктором в индивидуальном порядке. Особенно серьезно к этому вопросу нужно подходить при лечении детей и людей пожилого возраста. Греть нос при беременности также нужно с большой осторожностью, предварительно посетив врача и исключив серьезные ЛОР-заболевания.
Прогревание при лечении простуды и ОРВИ
Итак, человек начинает чувствовать первые признаки начинающейся простуды — першение в горле, пощипывание в носу, слезящиеся глаза, общее недомогание. Почти все понимают, что чем раньше будет начато лечение, тем легче будет протекать заболевание и тем быстрее удастся выздороветь.
Первые рекомендации в этом случае заключаются в следующем:
- нельзя курить и употреблять спиртные напитки (вопреки общепринятому мнению);
- необходимо начать промывание носа и полоскание глотки как можно скорее;
- нельзя есть острую и раздражающую слизистые оболочки пищу;
- необходимо сразу же измерить температуру.
Если температура не поднимается, то можно приступать к процедурам и греть гайморовы пазухи. При этом чем раньше будет начато лечение и соблюден постельный режим, тем действеннее будут принятые меры. Тем больше шансов победить простуду (и даже грипп) на начальной стадии и избавиться от осложнений. Если же продолжать курить, остаться на ногах и продолжать привычный образ жизни, то, скорее всего, болезнь будет протекать намного тяжелее. Возрастет и опасность возникновения осложнений.

Очень часто пациенты на приеме у врача сетуют, что грели нос яйцом при насморке, ели лимоны и полоскали горло. Но ничего не помогло. При этом на вопрос, был ли соблюден постельный режим, отвечали отрицательно.
Стоит помнить, что мыть голову, принимать душ, ходить на работу, выполнять домашние обязанности, посещать гостей, заниматься спортом и остановить начинающее заболевание просто невозможно. Болезнь обязательно возьмет свое, даже невзирая на ранний прием лекарственных препаратов.
А вот своевременное соблюдение постельного режима в комплексе с согревающими процедурами может принести быстрое выздоровление и предотвратить возникновение осложнений.
Большинство пациентов отмечают, что если греть нос яйцом, то состояние значительно облегчается. Эта несложная процедура очень часто применяется, как вспомогательный способ лечения. Также можно греть солью или использовать специально сделанные мешочки с песком. Но и в этом случае лучше всего это делать по рекомендации врача. Особенно, если приходится греть нос ребенку при насморке в первый раз.

Очень часто пациенты на приеме у врача сетуют, что грели нос яйцом при насморке, ели лимоны и полоскали горло. Но ничего не помогло. При этом на вопрос, был ли соблюден постельный режим, отвечали отрицательно.
Стоит помнить, что мыть голову, принимать душ, ходить на работу, выполнять домашние обязанности, посещать гостей, заниматься спортом и остановить начинающее заболевание просто невозможно. Болезнь обязательно возьмет свое, даже невзирая на ранний прием лекарственных препаратов.
А вот своевременное соблюдение постельного режима в комплексе с согревающими процедурами может принести быстрое выздоровление и предотвратить возникновение осложнений.
Большинство пациентов отмечают, что если греть нос яйцом, то состояние значительно облегчается. Эта несложная процедура очень часто применяется, как вспомогательный способ лечения. Также можно греть солью или использовать специально сделанные мешочки с песком. Но и в этом случае лучше всего это делать по рекомендации врача. Особенно, если приходится греть нос ребенку при насморке в первый раз.
Как правильно выполнять процедуру?
Тем, кто ни разу не применял этот метод лечения, прогревания носа кажутся сложным и непонятным делом. Но ничего сложного в этой процедуре нет. Все прогревания делаются в течение 10-15 минут. После окончания процедуры необходимо как минимум полчаса находится в постели в теплом помещении, лишенном сквозняков. Прогревания можно делать несколько раз в день. Нельзя греть при высокой температуре и наличии гнойных воспалительных процессов!
Для прогревания яйцом его необходимо сварить в течение 10 минут, завернуть в мягкую салфетку и приложить к носу в месте расположения гайморовых пазух (как раз в середине носа). Стоит соблюдать осторожность, чтобы не обжечь кожу. Важно приложить яйцо так, чтобы происходил обогрев гайморовых пазух, а не глаз или щек. Народная медицина советует яйца, использованные при прогревании, в пищу не употреблять, однако научного доказательства этому нет.
Нос маленькому ребенку при насморке легче греть солью или прокаленным песком. Для этого заранее шьют специальные мешочки. Крупная соль прокаливается на сковороде и пересыпается в мешочки. Температура мешочка должна быть комфортной, при прикладывании к коже неприятных ощущений возникать не должно. Поэтому мешочки лучше всего «протестировать» на себе.

Яйца и соль можно назвать народными средствами. А вот популярная синяя лампа — достижение технического прогресса. Это эффективная физиотерапевтическая процедура, которую можно делать в домашних условиях. Рефлектор Минина — лампа синего стекла в зеркальном плафоне-полусфере. Строение лампы позволяет глубоко прогревать ткани определенных участков, избегая перегрева кожных покровов. При этом стимулируется кровообращение, уничтожаются бактерии некоторых видов, происходит регенерация тканей, улучшается проводимость нервных импульсов. Все это и позволяет достичь эффекта улучшения дыхательных функций носа. Главное условие эффективного применения синей лампы при прогревании носа — правильное расположение и нужный угол наклона. Не надо греть лоб, важно захватить область гайморовых пазух. Держать лампу нужно на расстоянии 20-60 см. Для достижения нужного эффекта лучше всего проводить 2-3 процедуры в день, курс лечения обычно составляет 4-5 дней.
Противопоказания, имеющиеся для применения синей лампы, можно назвать общими для всех видов прогреваний.
Ответ на вопрос, можно ли прогревать пазухи носа в следующих случаях, — нет.

Яйца и соль можно назвать народными средствами. А вот популярная синяя лампа — достижение технического прогресса. Это эффективная физиотерапевтическая процедура, которую можно делать в домашних условиях. Рефлектор Минина — лампа синего стекла в зеркальном плафоне-полусфере. Строение лампы позволяет глубоко прогревать ткани определенных участков, избегая перегрева кожных покровов. При этом стимулируется кровообращение, уничтожаются бактерии некоторых видов, происходит регенерация тканей, улучшается проводимость нервных импульсов. Все это и позволяет достичь эффекта улучшения дыхательных функций носа. Главное условие эффективного применения синей лампы при прогревании носа — правильное расположение и нужный угол наклона. Не надо греть лоб, важно захватить область гайморовых пазух. Держать лампу нужно на расстоянии 20-60 см. Для достижения нужного эффекта лучше всего проводить 2-3 процедуры в день, курс лечения обычно составляет 4-5 дней.
Противопоказания, имеющиеся для применения синей лампы, можно назвать общими для всех видов прогреваний.
Ответ на вопрос, можно ли прогревать пазухи носа в следующих случаях, — нет.
Противопоказаниями для теплового воздействия
- Высокая температура тела (выше 38º).
- Гнойные процессы на поверхности кожи и в пазухах носа.
- Наличие онкозаболеваний в области прогревания. В этом случае от синей лампы лучше всего вообще отказаться.
- Активная стадия туберкулеза.
Не рекомендуют применение синей лампы и при беременности. В этом случае лучше отдать предпочтение яйцам или соли.
Прогревания нужно продолжать до наступления улучшения или отменить в случае ухудшения состояния.
В период проведения процедур, даже если развитие болезни замедлилось и ухудшения не наступает, лучше перестраховаться и несколько дней провести дома, запретив ребенку посещать образовательные учреждения. Особенно если существует угроза эпидемии гриппа и ОРВИ. Также необходимо объяснить ему, что проводимые процедуры помогут его выздоровлению, после которого можно бегать на улице и вести привычный образ жизни.
В заключение еще раз необходимо подчеркнуть, что, хотя прогревание является народным методом лечения, отнестись к нему необходимо со всей серьезностью. Лучше всего приступать к процедуре только после консультации с лечащим врачом.