Синусит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синусит: причины появления, симптомы, диагностика и способы лечения.
Определение
Синусит – это воспаление слизистой оболочки околоносовых пазух и полости носа. Синусит относится к числу наиболее часто встречающихся заболеваний и, хотя не существует точной статистики его распространенности, по разным данным до 15% взрослого населения во всем мире страдает от этой патологии, а у детей она встречается еще чаще.
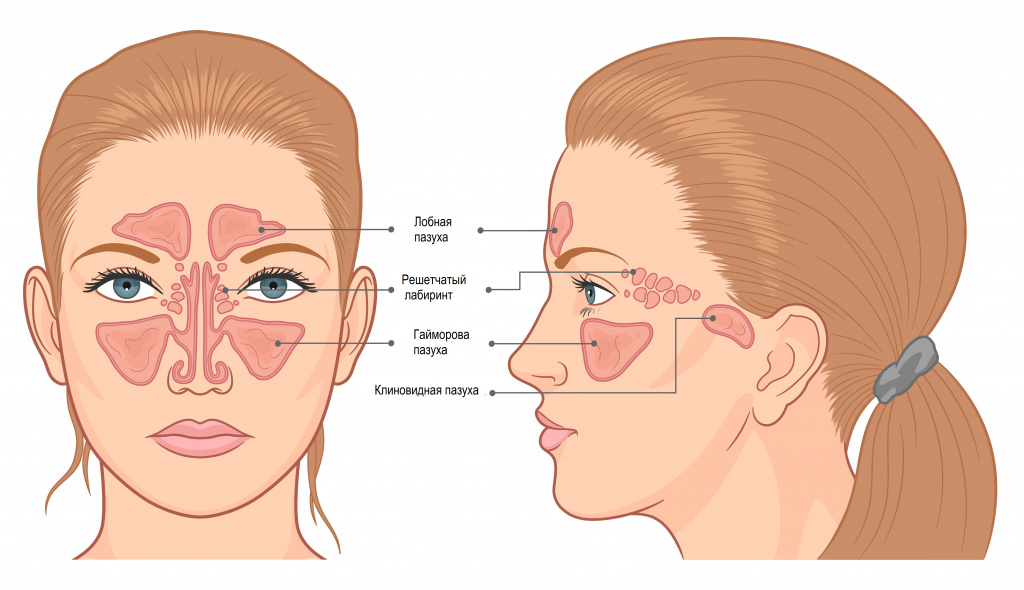
Нос – это начальная часть верхних дыхательных путей. Он делится на три отдела: наружный нос, полость носа и околоносовые пазухи (ОПН). ОПН – это воздухоносные полости, которые располагаются вокруг полости носа и сообщаются с ней выводными отверстиями, или протоками. Выделяют четыре пары пазух: верхнечелюстные, лобные, решетчатый лабиринт и клиновидные пазухи. Самая большая пазуха – верхнечелюстная, или гайморова – располагается в теле верхней челюсти, лобная пазуха – в толще лобной кости, решетчатый лабиринт – это многочисленные ячейки в решетчатой кости, а клиновидная пазуха расположена в теле одноименной кости.
Причины возникновения синусита
Основная причина возникновения острого синусита – инфекция. В 90-98% случаев синусит вызывают вирусы, в 2-10% случаев – бактерии. Кроме того, синусит может иметь грибковую природу, а также быть результатом воздействия аллергенов или ирритантов (веществ с раздражающим действием).
Вторичная бактериальная инфекция ОПН после перенесенного вирусного заболевания с поражением верхних дыхательных путей развивается у 0,5–2% взрослых и у 5% детей.
Обычно острый синусит наблюдается на фоне острой респираторной вирусной инфекции (ОРВИ), чаще всего вызванной риновирусами. По данным исследований, почти у 90% больных ОРВИ выявлялись изменения в виде отека слизистой оболочки ОПН по данным магнитно-резонансной томографии, что служит подтверждением того, что синусит является одним из типичных проявлений ОРВИ.
Среди бактерий острое воспаление слизистой ОПН чаще всего вызывают пневмококк и гемофильная палочка. Кроме того, все чаще обнаруживаются так называемые атипичные возбудители – хламидии и микоплазмы (около 10%) – как у взрослых, так и у детей.
Единой теории, почему развивается хронический синусит, нет. К предрасполагающим факторам относят большое число состояний и заболеваний, среди которых анатомические аномалии строения полости носа и ОПН (например, искривление носовой перегородки), хронический ринит, атопия (наследственная предрасположенность иммунной системы к неадекватной реакции на распространенные в окружающей среде аллергены), непереносимость нестероидных противовоспалительных препаратов, иммунодефицитные состояния и др.
Синуситы могут также возникать в результате аэро- и баротравм, огнестрельных и механических повреждений (травматические синуситы) или при наличии в полости рта очага острого или хронического воспаления (одонтогенные синуситы). При одонтогенном верхнечелюстном синусите основную роль играет наличие сообщения ОПН с полостью рта после удаления зубов верхней челюсти и попадание в пазуху фрагментов инородного материала во время пломбировки каналов этих зубов, а также хроническое воспаление структур верхних зубов (пульпит) и болезни периодонта.
Классификация заболевания
Синуситы классифицируют в зависимости от причинного фактора (травматические, вирусные, бактериальные, грибковые, смешанные, аллергические) и в зависимости от остроты процесса (острые и хронические).
Кроме того, синуситы делят на экссудативные (серозные, катаральные, гнойные) и продуктивные (пристеночно-гиперпластические и полипозные).
В зависимости от того, какие пазухи поражены, выделяют:
- гайморит (синусит верхнечелюстной пазухи) — воспаление слизистой оболочки верхнечелюстной пазухи;
- фронтит (синусит лобной пазухи) — воспаление слизистой оболочки лобной пазухи;
- этмоидит — воспаление слизистой оболочки ячеек решетчатого лабиринта;
- сфеноидит — воспаление слизистой оболочки клиновидной пазухи.
В случае вовлечения в воспалительный процесс всех пазух одной половины полости носа заболевание имеет название — гемисинусит, а обеих половин — пансинусит.
Симптомы синусита
Основные симптомы синусита – стойкие выделения из носа, затрудненное носовое дыхание, головная боль или боль в проекции ОПН, снижение обоняния, заложенность ушей, общее недомогание и кашель, повышение температуры.
Головная боль – один из ведущих симптомов острого синусита, она возникает вследствие воздействия воспалительного процесса на оболочки мозга. Боль локализуется в области переносицы и надбровья, может отдавать в верхнюю челюсть. Для сфеноидита характерна боль макушки и затылка («каскообразная» боль), она обычно носит разлитой характер, но при более выраженном воспалении в одной из пазух может быть локальной.
Нарушение носового дыхания может быть периодическим или постоянным, односторонним и двусторонним. При односторонних синуситах затруднение носового дыхания обычно соответствует стороне поражения.
Отделяемое из полости носа может быть слизистым, слизисто-гнойным, гнойным и отходить при сморкании, либо стекать по задней стенке глотки. При выраженном остром процессе интенсивность указанных симптомов обычно возрастает – присоединяются признаки общей интоксикации. В ряде случаев развивается реактивный отек век и осложнения на глазницу (особенно у детей), отечность мягких тканей лица.
У детей острый синусит часто сочетается с гипертрофией и хроническим воспалением глоточной миндалины и может проявляться неспецифическими симптомами – упорным кашлем и увеличением шейных лимфатических узлов.
По тяжести течения острые синуситы делят на легкие, средней степени и тяжелые.
При легкой степени температура не повышается, а заложенность носа, выделения из носа и кашель выражены умеренно. Симптомы не влияют на качество жизни пациента (сон, дневную активность) или влияют незначительно.
При легкой степени отсутствует головная боль в проекции околоносовых пазух, и заболевание проходит без осложнений.
Для средней степени тяжести синусита характерна повышенная температура, однако она не превышает 38оС. Заложенность носа, выделения из носа и кашель выражены и влияют на качество жизни пациента. В проекции околоносовых пазух при движении головы и при наклоне головы возникает ощущение тяжести. Может развиться осложнение со стороны среднего уха – острый средний отит.
Для тяжелого синусита характерна температура тела выше 38оС. Заложенность носа, выделения из носа и кашель выражены сильно, могут быть мучительными, умеренно или значительно влияют на качество жизни. Возникает периодическая или постоянная болезненность в проекции околоносовых пазух, усиливающаяся при движении или наклоне головы, при перкуссии (постукивании) в проекции околоносовой пазухи. Могут наблюдаться внутричерепные и орбитальные осложнения (осложнения на глазницу).
Диагностика синусита
Для постановки диагноза «синусит» у пациента должны присутствовать два и более симптома: затрудненное носовое дыхание или выделения из носа, давление или боль в области ОПН, снижение или потеря обоняния, а также риноскопические или эндоскопические признаки (слизисто-гнойное отделяемое преимущественно в среднем носовом ходе и/или отек или слизистая обструкция преимущественно в среднем носовом ходе). Если эти симптомы наблюдаются менее 12 недель, то синусит определяется как острый, если более – как хронический.
Всем пациентам с подозрением на синусит может быть рекомендовано общеклиническое обследование, включающее:
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Синусит: симптомы и лечение у взрослых

Синусит — это воспалительное заболевание слизистой оболочки околоносовых пазух. В подавляющем большинстве случаев имеет вирусную природу, значительно реже — бактериальную или аллергическую. Иногда может развиваться на фоне травм. Симптомы и лечение синусита у взрослых варьируются в зависимости от конкретной формы и типа воспаления.
Что такое синусит
Воспалительный процесс протекает в одной или нескольких придаточных пазухах носа. Синуситы часто развиваются на фоне ОРЗ. В лор-практике к синуситам относят воспаления верхнечелюстной, лобной и клиновидной пазух, лабиринта решетчатой кости.
Типы синуситов
Выделяют острые вирусные, острые поствирусные, рецидивирующие, бактериальные и хронические синуситы. Острые могут длиться не более 12 недель и провоцируются в основном ОРВИ. Острый поствирусный синусит зачастую является результатом неправильного, недостаточного лечения острой формы. В этом случае симптомы могут сохраняться до 12 недель. По истечении этого времени при сохранении симптомов говорят о хроническом синусите, который может быть следствием как повторяющихся острых синуситов, так и аллергического ринита.
Классификация
Локализация определяет вид синусита:
- Гайморит: лечение синусита этого типа требуется чаще всего взрослым. Воспаление охватывает гайморову (верхнечелюстную) пазуху.
- Этмоидит: воспалительный процесс распространяется в тканях решетчатого лабиринта.
- Фронтит: воспаление развивается в лобной пазухе.
- Сфеноидит: болезнь распространяется на клиновидную пазуху.
Выделяют также односторонний и двухсторонний синусит. Иногда в клинической практике встречаются сочетания разных видов. А когда воспалены все придаточные пазухи, речь идет о пансинусите.
По происхождению выделяют следующие виды синуситов:
- риногенные — проникновение инфекции из носовой полости;
- одонтогенные — проникновение патогенных (болезнетворных) микроорганизмов из больного зуба, обычно в верхнечелюстную пазуху в связи с периоститом (воспаление надкостницы), периодонтитом – острым или хроническим воспалением тканей, примыкающих к корню зуба;
- гематогенные — занесение микробов с током крови при других воспалительных заболеваниях (например, при тонзиллите);
- лимфогенные — распространение инфекции с током лимфы;
- травматические — развиваются на фоне перенесенной травмы (например, при неудачной имплантации зуба).
Также инфекция может распространяться от синуса к синусу.
Причины и общие симптомы синусита
Полость носа связана со всеми придаточными пазухами. Они соединены с ней узкими ходами. При развитии отека и наличии препятствия опорожнение пазух затрудняется, что приводит к застаиванию слизи и развитию воспалительного процесса. Соустья пазух могут блокироваться под влиянием следующих факторов:
- риниты;
- искривление перегородки носа;
- аномалии строения носа;
- вирусные инфекции.
Последние являются у взрослых наиболее частым поводом обращения к врачу для лечения синусита. При ОРВИ слизистая оболочка отекает, а железы начинают вырабатывать много слизи. Соустья пазух сужаются, полость быстро заполняется секретом. Нарушение поступления воздуха, застой содержимого — условия для размножения бактерий. Это приводит к присоединению бактериальной инфекции.
Симптомы во многом определяются степенью патогенности микробов, которые стали причиной воспаления. Так, применение антибиотиков, назначенных врачом в случае установления бактериальной природы возбудителя, спасает не всегда: есть бактериальная флора, устойчивая к большинству препаратов.
Сегодня довольно часто встречаются синуситы грибковой природы, что может быть связано с неоправданным применением антибиотиков и ухудшением местных защитных сил.
Аллергический механизм развития синуситов состоит в первоначальном формировании вазомоторного ринита, сопровождающегося отеком. Поскольку аллергия представляет собой хроническое заболевание, а риниты время от времени повторяются, в большинстве случаев развивается хронический синусит.
Общие симптомы синусита у взрослых состоят в повышении температуры тела при острой форме, также наблюдаются головные боли и боли разной локализации в области лица, затрудненное носовое дыхание, признаки общей интоксикации.
Этмоидит возникает на фоне фронтита или гайморита. Заболевание проявляется головными болями, давящими болями в области переносицы. У детей могут наблюдаться симптомы в виде красноты слизистой оболочки глаза, отека век. Сначала появляется серозное, затем — гнойное отделяемое из носовых ходов. Обоняние снижается, а носовое дыхание затруднено или отсутствует.
Фронтит протекает тяжелее других видов синуситов. Для этого заболевания характерны высокая температура тела, нарушение носового дыхания, отделяемое из носа. Многие отмечают сильные боли в области лба, которые усиливаются в утренние часы. Иногда болезнь сопровождается снижением обоняния, светобоязнью, болью в глазах.
Боль становится менее выраженной после опорожнения пазухи и нарастает, когда отток снова затрудняется. В отдельных случаях изменяется оттенок кожи в области лба, отекают надбровная область и верхнее веко. При хроническом фронтите разрастается слизистая оболочка среднего носового хода, могут формироваться полипы. В случае распространения на костную ткань возможно ее отмирание, формирование свищевых (сквозных) ходов.
Сфеноидит — это заболевание, которое редко протекает как самостоятельное. Как правило, оно развивается на фоне воспаления решетчатой пазухи. Болезнь сопровождается головной болью, болью в глазнице, темени, затылке или внутри головы. Хроническое воспаление, затрагивающее перекрест зрительных нервов, чревато снижением зрения.
Диагностика
Признаки синусита являются поводом для визита к врачу — терапевту или отоларингологу. Специалист проведет осмотр, выслушает жалобы пациента и назначит комплекс исследований. В основном достаточно проведения рентгенографии околоносовых пазух в двух проекциях, однако иногда для диагностики используются и другие методы:
- УЗИ;
- компьютерная томография (КТ).
Обязательно проводятся лабораторные исследования крови и мочи для оценки общей картины. Кроме того, в некоторых случаях выполняется пункция (прокол) пазухи с дальнейшим изучением содержимого в лаборатории: проводятся бактериологические исследования и определение чувствительности к антибиотикам.
По результатам исследований врач ставит диагноз и разрабатывает подходящую схему терапии.
Лечение синусита
Есть несколько основных задач при лечении синусита:
- восстановление нормального дренирования и воздухообмена пазух;
- устранение причины воспаления;
- устранение болевого синдрома.
Нормализация оттока секрета достигается сосудосуживающими препаратами. Они устраняют отечность слизистой и способствуют восстановлению нормального носового дыхания. Важно: эти препараты нельзя принимать дольше указанного в инструкции срока, в противном случае возможно иссушение слизистой и формирование зависимости — медикаментозного ринита.
Довольно часто в лор-практике применяется так называемый метод синус-эвакуации. Процедура предполагает введение двух катетеров в носовые ходы. В один катетер вводится антисептический раствор, а через другой катетер производится аспирация. Это позволяет промыть пазуху, удалить из нее гнойные выделения и избыточную слизь.
Лечение синусита у взрослых пациентов антибактериальными препаратами целесообразно при подтвержденной бактериальной инфекции. Зачастую при синусите врач назначает антибиотики широкого спектра действия. Если выполнялся бактериологический посев содержимого пазухи, препараты подбираются индивидуально с учетом выявленного возбудителя и его устойчивости к антибиотикам.
Важно понимать, что вирусные синуситы не предусматривают применение антибиотиков, поскольку последние неэффективны против вирусов. При этом безосновательное применение антибактериальных препаратов может даже ухудшить состояние вплоть до нарушений работы иммунной системы и состава микрофлоры, усугубить воспаление.
Специалисты нередко назначают препараты комплексного действия, такие как лекарственный растительный препарат Синупрет®. Он способствует устранению заложенности носа, обладает противовирусным действием и предупреждает развитие осложнений.
Неосложненный синусит при удовлетворительном состоянии больного не требует системной антибиотикотерапии. В любом случае антибиотики должен назначать только врач. Без назначения можно использовать сосудосуживающие средства для восстановления проходимости ходов, однако курс не должен превышать 5 дней во избежание привыкания и формирования медикаментозного ринита и других осложнений.
Во всех случаях врач может назначить дополнительно к основному курсу лечения синусита промывание носа солевыми растворами. Эта мера позволяет механически удалить вирусы из полости носа, увлажнить слизистые, улучшить местные защитные функции и снять отек.
Если опорожнение пазухи затруднено, высокая температура сохраняется в течение нескольких дней, пациент страдает от сильной боли, может проводиться вскрытие пазухи — гайморотомия и др.
В некоторых случаях к лекарствам от синусита хронической природы назначают антигистаминные (противоаллергические) препараты. Противоаллергическая терапия необходима для снятия отека, а при аллергических синуситах такие средства являются основой лечения.
Местные глюкокортикоиды (стероидные противовоспалительные) тоже актуальны. Эти препараты помогают снять отек и воспаление, подавить аллергическую реакцию, уменьшить выработку секрета. Но использовать их нужно с осторожностью из-за внушительного списка противопоказаний.
После снятия острых симптомов по показаниям проводятся физиотерапевтические мероприятия, такие как УВЧ, диадинамические токи.
Хирургическое вмешательство
В случае неэффективности консервативной терапии хронических синуситов проводится хирургическое вмешательство. Как правило, операции направлены на устранение препятствий в виде полипов, искривленной перегородки и пр. Операции могут проводиться как традиционным способом, так и с применением менее травматичных эндоскопических технологий.
Гайморотомия — самое распространенное вмешательство при синуситах, а точнее, при гайморите. Вскрытие верхнечелюстного синуса выполняется под местным обезболиванием с доступом через полость рта или носовые ходы. В результате удается удалить патологическое содержимое пазухи, а также измененные ткани. При хроническом гайморите гайморотомия проводится в том числе с целью формирования широкого соустья.
Другие хирургические методы:
- Эндоскопическая хирургия — предполагает восстановление нормального носового дыхания и оттока секрета.
- Баллонная синусопластика — процедура предусматривает введение в устье пазухи специального баллона, который наполняют воздухом. Это позволяет восстановить нормальный дренаж пазухи.
- Вскрытие пазухи при остром этмоидите и прорыве гноя в глазницу, грибковом воспалении, опухолях носоглотки.
Показаний к оперативному лечению немного, и они довольно строгие. Как правило, удается справиться с заболеванием консервативными методами.
Методы профилактики
Несмотря на многообразие лекарств от синусита, предупредить заболевание проще, чем бороться с последствиями. Важно исключить контакты с простуженными людьми, своевременно лечить ОРВИ, держать под контролем аллергические риниты и заниматься укреплением здоровья: чаще бывать на свежем воздухе, поддерживать физическую активность.
При наличии хронических заболеваний лор-органов, а также заболеваний полости рта, в частности зубов верхней челюсти, необходимо получить услуги профильных специалистов.
Для лечения и профилактики синусита важно обратиться к медицинский центр. Только опытный специалист подберет подходящую схему лечения и окажет квалифицированную помощь.
Синусит: лечение, препараты
Данное патологическое состояние характеризуется воспалением околоносовых пазух и сопровождается достаточно неприятными ощущениями. При этом затрудняется выделение слизи из носовых ходов , и она накапливается в пазухах. В зависимости от воспаленной пазухи выделяют различные отделы воспаления. Если поражено несколько пазух, то такое заболевание называют острым полисинуситом . А также в некоторых случаях возможен гнойный синусит, для которого характерна гипертермия тела и выделения гнойного характера, с зеленоватым оттенком и неприятным запахом. Такое состояние протекает тяжелее.
Хронический синусит вызывает затруднение дыхания, при этом возникает отечность на лице . Возможно и появление болезненности пульсирующего характера в области лица и головы.

синусит симптомы
Зачастую такую патологию провоцирует инфекционный процесс, носовые полипы или искривление перегородки носа . Чаще всего встречается именно острый синусит, то есть кратковременное, переходящее состояние. Если же острый полисинусит протекает более двух месяцев, то это уже хроническая форма.
Клинические проявления синуситов
Среди характерных проявлений острого гнойного синусита можно выделить :
- Прозрачные густые выделения.
- Затруднение носового дыхания.
- Боль, отечность и ощущения распирания в лице. и вкуса.
Есть и реже встречаемые симптомы:
- Шум в голове.
- Болезненные ощущения в верхней челюсти.
- Першение и боль в горле.
- Ночной кашель.
- Посторонний запах изо рта.
- Общее недомогание и слабость.
Основное отличие хронического синусита от острого заключается в его продолжительности и сильной усталости, недомогания. Хронический длится два и более месяца. Периодически повторяется. Также может давать гипертермию тела.
Эффективное лечение синусита характеризуется :
Синусит: симптомы и лечение у взрослых. Антибиотики
При синусите лекарство назначает врач в зависимости от симптомов и вида синусита. Препараты от синусита используют следующие:
- Спреи солевые для носа.
- Кортикостероиды для носа.
- Противоотечные препараты.
- Нестероидные противовоспалительные препараты, опускаемые без рецепта. (Важно! Детям нельзя давать аспирин).
- Антибактериальные препараты . Только в случае выявления бактериальной флоры в выделениях из носа. В зависимости от бактериального возбудителя врач подбирает препарат.
- Иммунотерапия. Назначение противоаллергических препаратов, если выяснена аллергическая этиология синусита) .
Также применяют пункцию гайморовых пазух.
Хирургические методы лечения
При неэффективности консервативных методов лечения приходится прибегнуть к хирургическому. На сегодняшний день особенной актуальностью пользуются эндоскопические методы в хирургии. Таким образом, благодаря эндоскопу, который врач вводит в носовой ход, он может увидеть и устранить препятствие, которое мешает нормальному дыханию, отхождению секрета из околоносовых пазух и провоцирует воспалительный процесс в носу.

лечение синусита
Как предупредить развитие хронического синусита?
- В первую очередь следует избегать острых вирусных инфекций. Необходимо свести к минимуму общение с людьми, у которых симптомы ОРВИ. В холодное время года избегайте переохлаждения. Мойте руки после улицы, посещения общественных мест. Используйте антисептик для обработки рук.
- Если в анамнезе есть аллергические реакции, то не следует их запускать. Систематически принимайте препараты от аллергии, предварительно проконсультируйтесь с врачом.
- Постарайтесь минимизировать нахождения в местах с загрязненным воздухом, а также постарайтесь находиться подальше от табачного дыма. Поскольку любые загрязнения способны вызвать воспалительный процесс.
- Не забывайте о применении увлажнителей для воздуха. Дома при сухом воздухе, особенно в период отопления, используйте увлажнители. Они помогут предотвратить появление синуситов. Также не забывайте следить и ухаживать за самим увлажнителем.
Теперь вы знаете, чем лечить сунусит, препараты и хирургические вмешательства какие используются.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Руководство по лечению хронического синусита
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
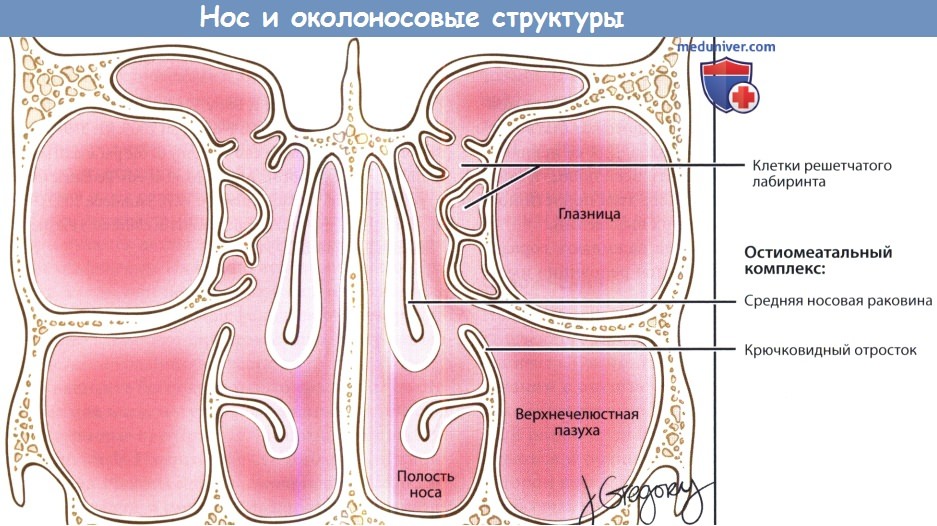
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
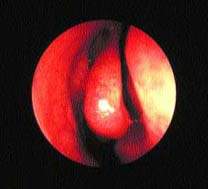 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
- гнойные выделения из носа;
- заложенность носа;
- боли и болезненность при обследовании;
- лихорадка и озноб.
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
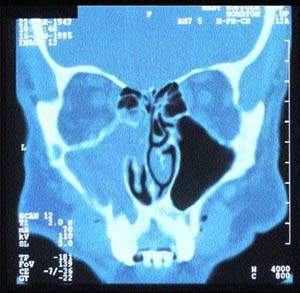 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
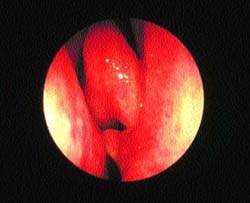 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Обзор плоскостных снимков показывает, что целесообразно назначить полный курс местных стероидов без рентгенографии ППН пациентам с хроническим неспецифическим синуситом; если такое лечение оказалось неэффективным или имеется подозрение на неоплазию, пациента следует направить на лечение к специалисту.
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Острый синусит. При остром синусите единого мнения о выборе антибиотика и продолжительности курса лечения не существует. С одной стороны, согласно рекомендации североамериканских ринологов, антибиотики следует принимать по крайней мере 14 дней или еще 7 дней после исчезновения симптомов. Согласно данным некоторых исследований, антибиотики не имеют преимуществ по сравнению с плацебо, когда речь идет о лечении синуситоподобных симптомов в общей практике .
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.
Синусит: что это за болезнь
Наиболее частым осложнением ОРВИ как у детей, так и у взрослых является синусит – воспаление слизистой оболочки одной или нескольких носовых придаточных пазух.
- Пациенты жалуются на заложенность носа, выделения, тяжесть и неприятные ощущения в лобной или околоносовой зонах лица, нередко повышается температура тела.
- Боли при синусите часто имеют пульсирующий характер, они усиливаются при резких движениях и наклонах головы. Заболевание ошибочно не считают опасным, однако оно существенно ухудшает качество жизни. Без адекватного лечения синусит легко переходит в хроническую форму, а в отдельных случаях возможно развитие осложнений, чреватых серьезными последствиями.
Симптомы и признаки синусита
Синусит – одно из наиболее распространенных заболеваний. Своевременная диагностика и терапия позволяют быстро избавиться от болей и других неприятных ощущений, но запущенные случаи поддаются лечению с трудом. Он может протекать в острой форме с повышением температуры и характерными признаками, а также вялотекущей.
При синусите наблюдаются следующие симптомы:
- продолжительный насморк, заложенность обеих или одной ноздри, прозрачные или зеленовато-желтоватые выделения, иногда со сгустками крови, усиливающиеся в утреннее время;
- ощущение сухости, сохраняющееся в течение дня;
- раздражение в зоне гортани вечером и ночью, вызывающее сухой кашель;
- отечность, болевые ощущения, повышенная чувствительность в околоносовой и лобной зонах;
- снижение обоняния;
- высокая температура при острой форме, субфебрильная (37–37,5°) при хронической;
- повышенная утомляемость и раздражительность, снижение аппетита.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Частным случаем синусита является гайморит, и путать их не стоит. Для понимания сути терминов следует обратиться к анатомии. Синусы – воздушные полости в носовой зоне, необходимые в первую очередь для согревания и увлажнения вдыхаемого воздуха.
У человека есть парные пазухи:
- верхнечелюстные (гайморовы);
- лобные;
- решетчатые, а также одиночная клиновидная.
Все они связаны между собой каналами и покрыты слизистой оболочкой. Когда развивается воспалительный процесс, слизистая отекает и блокирует каналы, из-за чего жидкость застаивается и вызывает неприятные ощущения. В зависимости от локализации воспаления различают гайморит – воспаление в верхнечелюстных пазухах, фронтит – в лобных, этмоидит – в решетчатых, сфеноидит – в клиновидной.
Синусит может быть лево- или правосторонним, а также двухсторонним.
Причины развития
Чаще всего синусит у взрослых возникает из-за вирусной инфекции, реже – из-за бактериальной или грибковой. Слизистая пазух покрыта мерцательным эпителием, который задерживает бактерии, вирусы и пыль, поступающие вместе с вдыхаемым воздухом. В норме слизь быстро удаляется, не позволяя болезнетворным микроорганизмам начать свою деятельность. Но при сбоях этого механизма слизистая оперативно не обновляется, и вирусы успевают проникнуть в эпителиальные клетки. Начинается воспаление, сосуды увеличиваются, что приводит к усилению их проницаемости, появляются выделения из носа. Нарушается дренаж пазух, а это создает идеальные условия для бактериальной инфекции, присоединяющейся к вирусной при отсутствии адекватного лечения. При бактериальном синусите выделения из носа приобретают желтоватый оттенок, при гнойном – зеленоватый.
Кроме того, болезнь может возникнуть по ряду других причин. Среди них:
- аденоидные вегетации (патологическое увеличение миндалин, затрудняющее носовое дыхание);
- аллергия, выраженная ринитом;
- аномалии носовой перегородки, полипы, травмы;
- кариес зубов, осложнения после хирургических стоматологических операций;
- стрессы (психосоматический фактор).
Синусит бывает острым (длится менее 12 недель, отмечается высокая температура и общая интоксикация организма), рецидивирующим (до 4 случаев в год) и хроническим (длится более 12 недель). Без надлежащего лечения острый синусит может легко переходить в хроническую форму со слабо выраженной симптоматикой, при которой наблюдаются периоды ремиссии и рецидивов.
Факторы риска и осложнения
Острый синусит с высокой температурой развивается у людей с ослабленной иммунной системой и хроническими заболеваниями. Тяжелее он протекает у лиц, не придерживающихся принципов здорового питания, имеющих вредные привычки, в частности, курящих, не занимающихся спортом и не закаленных. Развитию болезни способствуют такие анатомические особенности, как увеличенная раковина носа и суженные носовые проходы, из-за которых отхождение слизи затрудняется.
На фоне сниженного иммунитета в носовой полости также может поселиться грибок, особенно если им уже поражены ногти или кожа на руках или ногах.
Неправильное лечение синусита приводит к осложнениям. Среди них:
- попадание инфекции в общий кровоток;
- поражение других тканей и органов, расположенных в черепе (особенно опасно для глаз и внутреннего уха);
- ухудшение обоняния, вплоть до полного его исчезновения.
Для предотвращения развития осложнений следует отказаться от самолечения и строго следовать рекомендациям врача. Особенную тревогу вызывают гнойные выделения.
Диагностика синусита
Лечением синуситов занимается врач-оториноларинголог, но в случае наличия психопатических факторов необходимо привлечение психотерапевта. Доктор выслушивает жалобы больного и исследует его нос (выполняет риноскопию) с помощью специальных зеркал. Помогает ему в этом источник локального света – налобный рефлектор-зеркало. Кроме того, осматриваются гортань и глотка, а также уши с помощью ушных воронок.
Для точной оценки состояния носовых пазух и диагностики заболевания применяются следующие виды исследования:
- риноскопия – проводится с помощью риноскопа для осмотра носовой перегородки, установления степени отечности и раздражения слизистой;
- эндоскопическое исследование с помощью оптики – показывает наличие воспалительного процесса в пазухах, полипов и других патологий, состояние слизистой и носовой перегородки;
- рентгенография – фиксирует очаги воспаления; – помимо зон воспаления выявляет осложнения;
- пункция – забор проб из носовых пазух для исследования на присутствие бактериальной инфекции.
Как вылечить синусит у взрослых
Данное заболевание бывает катарального, гнойного, смешанного типа.
При катаральном течении наблюдаются обильные выделения и отек пазух носа. При правильном лечении выздоровление наступает сравнительно быстро.
При гнойном синусите в придатках развиваются бактерии и другие патогенные микроорганизмы. Повышается температура, наблюдается общая интоксикация, выделения становятся зеленоватыми. Без адекватного лечения воспаление может перейти на костную ткань.
Если возбудителем стали вирусы, симптоматика напоминает простуду: неприятные ощущения в горле, насморк, заложенный нос, кашель. В этом случае антибиотики не назначаются. Главная терапия – постельный режим, много теплого питья, солевые назальные спреи для промывания. При высокой температуре назначаются жаропонижающие препараты. В норме выздоровление происходит через 7–10 дней, при затяжном процессе следует бить тревогу.
Если выделения из носа стали густыми, с зеленовато-желтым оттенком, отек не проходит, после дополнительного исследования могут быть назначены антибиотики. В этом случае человек выздоравливает через 10–14 дней.
Синусит может быть аллергическим – болезнь приобретает хронический характер и проявляется в течение всего года. Лечение предполагает выявление аллергена и прием антигистаминных препаратов. Не исключено назначение иммунотерапии.
Ранее при лечении синусита широко применялись сосудосуживающие капли, на какое-то время уменьшающие отек слизистой. Но оказалось, что их длительное применение (свыше 5 дней) ухудшает состояние мерцательного эпителия и приводит к развитию медикаментозного насморка. А у детей даже могут возникнуть симптомы отравления. Немалые проблемы появляются также из-за бесконтрольного употребления антибиотиков и противовирусных препаратов.
Когда медикаментозная терапия не дает ожидаемых результатов, выполняется хирургическая процедура – пункция. Для удаления скопившейся жидкости делается прокол, а потом пазухи носа промывают антисептическими растворами. Устранение кривизны перегородки, удаление полипов и опухолей также не обходится без хирургического вмешательства. При лечении дополнительно могут назначаться физиотерапевтические процедуры: прогревание, лазерная и магнитная терапия.
Подобрать правильное средство от синусита с учетом результатов исследований может только врач. Универсальной таблетки от этой болезни нет, подход к каждому пациенту индивидуальный.

Одонтогенный синусит
Особое место занимает одонтогенный верхнечелюстной синусит, возникающий из-за проблем с зубами. Он бывает перфоративным, а также хроническим, нередко – гнойным.
Главные причины развития:
- кариес и периодонтит;
- остеомиелит, нагноившиеся кисты верхней челюсти;
- перфорации верхнечелюстной полости, наличие остатков корней вследствие удаления сильно запущенных зубов;
- непрорезавшиеся зубы;
- неаккуратная работа стоматолога при пломбировании зубных каналов.
Также случается, что корни зуба прорастают в верхнечелюстную пазуху, у их верхушек возникают гранулемы, субпериостальные абсцессы.
Заболевание диагностируется при помощи рентгенографического или томографического исследования.
Его отличительными особенностями являются:
- одностороннее поражение верхнечелюстной пазухи (при инфекции преимущественно развивается двухсторонний синусит);
- отсутствие анатомических предрасположенностей к развитию – искривления носовой перегородки и других аномалий.
Лечение проводится только хирургическим методом.
Домашние средства лечения синусита
В острый период болезни в домашних условиях рекомендуется делать только промывание носа изотоническим (0,9%-м) солевым раствором или отваром лекарственных трав и пить побольше теплых чаев.
- Отвары можно приготовить из зверобоя, эвкалипта, шалфея, календулы, имеющих антибактериальные свойства, а также ромашки, мяты, липы, обладающих спазмолитическим действием. Отвар должен быть свежеприготовленным.
- Флаконы со стерильным солевым раствором нужной концентрации продаются в аптеке. Дома 9 граммов поваренной или морской соли растворяются в 1 литре кипяченой воды.
- Когда острый период позади, можно делать паровые ингаляции с маслами эвкалипта, ментола. С этой целью используется ингалятор или ароматическая лампа. Рекомендуется отказаться от приема кофе и алкогольных напитков, выводящих из организма жидкость. Полезен чай с медом, шиповником и/или имбирем. Хороший эффект дает массаж околоносовых пазух и дыхательная гимнастика. Можно прогревать нос, однако это противопоказано при температуре и гнойном синусите.
Мифы и опасные заблуждения о лечении синусита
Бытует мнение, что синусит – несерьезная болезнь, которая через неделю закончится и без лечения. Однако стоит помнить: носовые пазухи размещаются близко к головному мозгу и глазам, на которые может перекинуться воспалительный процесс при неблагоприятных обстоятельствах. Следует также иметь в виду, что иногда естественное отверстие, соединяющее полости пазух и носа, блокируется, тогда выделений нет вообще. В этом случае для диагностики применяют пункцию и рентген.
Еще один миф связан с проколами. Говорят, что после одного прокола придется делать эту процедуру постоянно. Но сегодня это осуществляется быстро и безболезненно, под местной анестезией. Место прокола заживает, не меняя анатомии пазухи.
Синусит при беременности
Из-за гормональных изменений при беременности почти у 30 % женщин отмечается отечность слизистой носа и его заложенность. Это усложняет выход слизи наружу и создает идеальные условия для размножения в пазухах бактерий. Повышенная нагрузка на иммунную систему приводит к ослаблению защитного механизма, вследствие чего может появиться инфекционный риносинусит. Нарушения носового дыхания вплоть до его полной блокировки приводят к недостаточному насыщению крови матери кислородом, что чревато гипоксией плода. Это особенно опасно в первом триместре беременности, когда формируются жизненно важные органы. Если синусит имеет инфекционную природу, начинается интоксикация всего организма. Чаще всего поражаются гайморовы и лобные пазухи.
Провести полноценное лечение синусита при беременности невозможно, поскольку многие препараты негативно воздействуют на плод. Поэтому во избежание присоединения бактериальной инфекции и развития осложнений при первых признаках ОРВИ и аллергического насморка следует сразу обращаться к врачу.
Основной метод лечения синусита при беременности – промывание носа водно-солевым раствором и отварами лекарственных трав для удаления слизи, снижения отека, восстановления дренажной функции. Рекомендуются также сухое тепло, ингаляции, но все терапевтические приемы следует обсуждать с врачом.
При беременности нельзя делать рентген, поэтому диагностика выполняется на основе пальпации и риноскопии. Исключаются аллергический синусит и вазомоторный насморк, а в случае инфекционного синусита определяется вид возбудителя. Беременным можно делать прокол под местной анестезией. Образец берут на бактериологический посев, а потом пазухи промывают антисептическими растворами. В случаях сильного бактериального синусита возможно назначение антибиотиков, имеющих минимальный риск для плода.
Синусит у детей
Верхнечелюстные пазухи полностью формируются к 7 годам, поэтому у детей чаще всего бывает фронтит и этмоидальный синусит. Их симптоматика такая же, как у взрослых, но проявляется она ярче. Заболевание начинается с заложенности носа и сухого кашля в вечернее (ночное) время. Потом появляется головная боль, снижается аппетит.
У детей до года этмоидит протекает особенно тяжело. Наблюдается сильная интоксикация, отечность и обильные выделения. Не исключена опасность инфицирования бронхолегочной системы и даже развития сепсиса.
У детей от 1 года до 3 лет возможно еще и инфицирование глаз, 4–7 лет – поражение гайморовых пазух, более старших – воспаление лобной части.
Профилактика
Для профилактики синуситов следует поддерживать свой иммунный статус на должном уровне. Для этого рекомендуется вести здоровый образ жизни, обогащать меню овощами и фруктами, закаляться, заниматься спортом. Синуситы часто возникают после ОРВИ и гриппа, потому перед началом эпидемического периода целесообразно пройти вакцинацию. При появлении первых признаков воспаления носовых пазух следует обращаться к врачу для адекватного лечения, не позволяющего болезни перейти в хроническую форму. Кроме того, важно своевременно выявлять и исправлять дефекты носовой перегородки (искривления), из-за которых отхождение слизи может затрудняться, а также регулярно проводить санацию ротовой полости.
Синусит

Синусит – это воспаление придаточных (или околоносовых) пазух носа. Заболевание встречается как среди взрослых, так и среди детей, однако взрослые пациенты болеют им чаще.
Строение околоносовых пазух

Синусы (или пазухи носа) представляют собой полости в костях черепа, заполненные воздухом и соединенные с носом проходами. Пазухи носа покрыты слизистой оболочкой, которая имеет реснички (или так называемый мерцательный эпителий). Эти реснички находятся в постоянном содружественном движении и способствуют выведению слизи из пазух сначала носовую полость, а потом наружу.
Название пазух определяется их анатомическим расположением и у взрослого человека их выделяют шесть:
две фронтальные (лобные)
две гайморовы (верхнечелюстные)
одна этмоидальная (решетчатая)
одна сфеноидальная (клиновидная)
У детей пазухи окончательно формируются только после рождения, у новорожденного ребенка они находятся в зачаточном состоянии. Полное формирование лобных пазух завершается к 20 годам, гайморовые полностью формируются к 12 годам, решетчатая (появляется раньше всех пазух) – к 7 годам, сфеноидальная появляется на 6 году жизни и формируется к 15 годам.
Учитывая столь постепенное формирование пазух у детей, наиболее часто синусит развивается у взрослых пациентов. Воспалительный процесс в пазухах носа иногда называют общим словом синусит, либо иногда указывают конкретную локализацию воспаления, и тогда эти названия формируются исходя из названия пазухи.
фронтальные пазухи (лобные)→ воспаление→ фронтит
гайморовы пазухи (верхнечелюстные) → воспаление→ гайморит
этмоидальная (решетчатая) → воспаление→ этмоидит
сфеноидальная (клиновидная) → воспаление→ сфеноидит
Во избежание путаницы понятий следует подчеркнуть, что когда, например, говорят о гайморите, то имеется ввиду, что это и есть синусит (воспаление пазухи), только конкретно названа локализация воспалительного процесса, а именно гайморова пазуха.
Нередко синусит протекает сразу в нескольких пазухах, в таком случае он называется полисинуситом. Если в воспалительный процесс вовлечены пазухи с одной стороны – это гемисинусит, а вовлечение всех пазух с двух сторон называется пансинуситом.
Синусит – это воспаление придаточных (или околоносовых) пазух носа. Заболевание встречается как среди взрослых, так и среди детей, однако взрослые пациенты болеют им чаще.
Строение
околоносовых пазух
Синусы (или пазухи носа) представляют собой полости в костях черепа, заполненные воздухом и соединенные с носом проходами. Пазухи носа покрыты слизистой оболочкой, которая имеет реснички (или так называемый мерцательный эпителий). Эти реснички находятся в постоянном содружественном движении и способствуют выведению слизи из пазух сначала носовую полость, а потом наружу.
Название пазух определяется их анатомическим расположением и у взрослого человека их выделяют шесть:
две фронтальные (лобные)
две гайморовы (верхнечелюстные)
одна этмоидальная (решетчатая)
одна сфеноидальная (клиновидная)
У детей пазухи окончательно формируются только после рождения, у новорожденного ребенка они находятся в зачаточном состоянии. Полное формирование лобных пазух завершается к 20 годам, гайморовые полностью формируются к 12 годам, решетчатая (появляется раньше всех пазух) – к 7 годам, сфеноидальная появляется на 6 году жизни и формируется к 15 годам.
Учитывая столь постепенное формирование пазух у детей, наиболее часто синусит развивается у взрослых пациентов. Воспалительный процесс в пазухах носа иногда называют общим словом синусит, либо иногда указывают конкретную локализацию воспаления, и тогда эти названия формируются исходя из названия пазухи.
фронтальные пазухи (лобные)→ воспаление→ фронтит
гайморовы пазухи (верхнечелюстные) → воспаление→ гайморит
этмоидальная (решетчатая) → воспаление→ этмоидит
сфеноидальная (клиновидная) → воспаление→ сфеноидит
Во избежание путаницы понятий следует подчеркнуть, что когда, например, говорят о гайморите, то имеется ввиду, что это и есть синусит (воспаление пазухи), только конкретно названа локализация воспалительного процесса, а именно гайморова пазуха.
Нередко синусит протекает сразу в нескольких пазухах, в таком случае он называется полисинуситом. Если в воспалительный процесс вовлечены пазухи с одной стороны – это гемисинусит, а вовлечение всех пазух с двух сторон называется пансинуситом.

Функции околоносовых пазух
Пазухи носа выполняют несколько важных функций:
Защитная функция. Благодаря тому, что в пазухах всегда есть воздух, они служат как бы амортизатором, то есть при ударе воздух в пазухах гасит силу ударной волны на череп.
Термоизоляция. Пазухи способствуют согреванию воздуха, что защищает человека от поступления в легкие слишком холодного воздуха.
Увлажнение и очищение воздуха. По мере циркуляции воздуха по пазухам он увлажняется и очищается от пыли, аллергенов и других мельчайших частиц.
Звукообразование. Благодаря пазухам звуки произносимые человеком становятся более объемными.
Заболеваемость синуситом возрастает в осенне-зимний период и ранней весной, и снижается в теплое время года. Это связано с тем, что практически любая ОРВИ приводит в той или иной степени к воспалению в пазухах носа. Кроме того, синусит является одним из заболеваний, при которых в случае присоединения бактериальной инфекции, очень часто приходится назначать антибактериальную терапию.
Почему развивается синусит?
Слизистая оболочка дыхательных путей, в том числе и пазух носа, имеет особенности. Она состоит из клеток с так называемыми ресничками, которые постоянно находятся в движении и тем самым очищают дыхательные пути от лишней слизи, пыли, аллергенов. Такой процесс движения ресничек называется мукоцилирный клиренс.
В большинстве случаев первичной причиной синусита являются вирусы (ОРИ). Вирусы при попадании на слизистую носа повреждают ее, в результате чего запускается процесс воспаления.
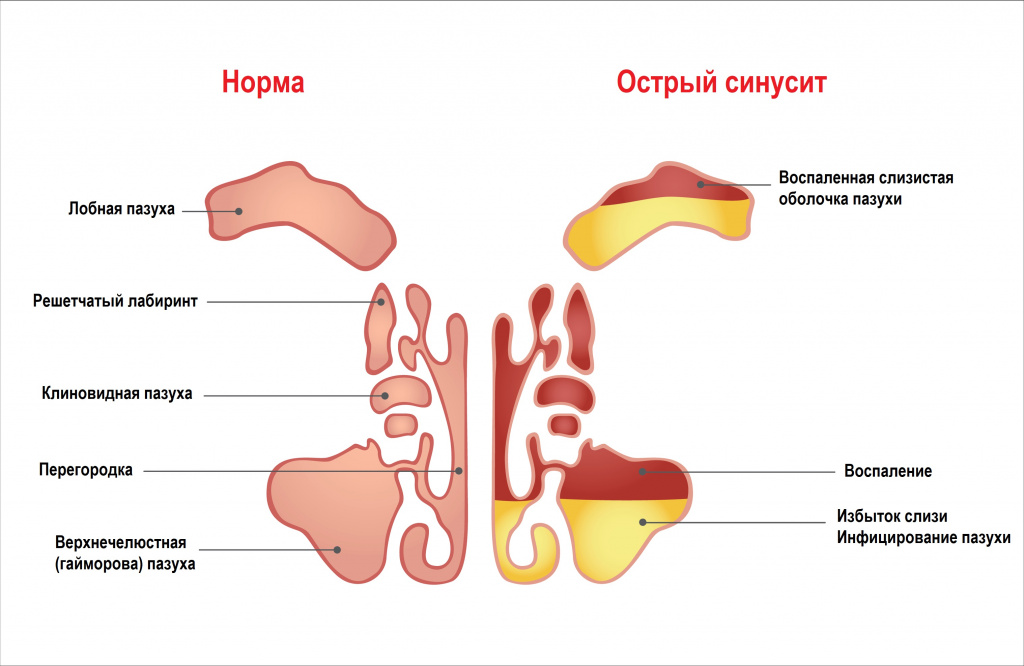
Слизистая оболочка носа и придаточных пазух в ответ на воспаление утолщается (отек) и начинает вырабатывать избыточное количество слизи для выведения вируса из организма. На данном этапе появляется заложенность носа, гнусавость голоса и обильные прозрачные выделения из носа. В этот период синусит еще называют катаральным (не гнойным). Однако из-за выраженного отека слизистой оболочки носа и носовых пазух нарушается работа мукоцилиарного клиренса, то есть реснички не могут выполнять свою функцию выведения избыточного количества слизи из дыхательных путей.
Кроме того, проходы, которыми пазухи соединены с носом из-за отечности, становятся узкими, вследствие чего нарушается воздухообмен в пазухах, слизь застаивается, постепенно густеет и становится благоприятной средой для развития бактерий. Присоединение бактериальной инфекции вызывает развитие более серьезного гнойного процесса. В таких случаях, выделения из носа становятся густыми, приобретают «зеленоватый» оттенок и плохо отсмаркиваются, в этот период синусит называют гнойным.

Симптомы синусита
В клинической картине синусита различают общие симптомы, которые характерны для любой ОРИ, например, повышение температуры до 38◦С и выше, слабость, мышечные боли. Также выделяют местные симптомы, заложенность носа и затруднение дыхания, отсутствие обоняния, головные боли, выделения из носа обычно отсутствуют, так как они стекают в носоглотку. Кроме того, выделяют специфические местные симптомы в зависимости от локализации воспаления:
при фронтите – припухлость кожи в области лба и верхнего века, болезненность при прикосновении или легком постукивании в лобной области;
при гайморите – припухлость кожи в области щек, нижнего века, коньюнктивит (покраснение слизистой оболочки глаза), слезотечение, боль в области гайоморовой пазухи, висков и лба, зубная боль;
при сфеноидите – сильная головная боль в затылочной области иногда боль возникает в области глазных яблок.
Симптомы синусита
В клинической картине синусита различают общие симптомы, которые характерны для любой ОРИ, например, повышение температуры до 38◦С и выше, слабость, мышечные боли. Также выделяют местные симптомы, заложенность носа и затруднение дыхания, отсутствие обоняния, головные боли, выделения из носа обычно отсутствуют, так как они стекают в носоглотку. Кроме того, выделяют специфические местные симптомы в зависимости от локализации воспаления:
при фронтите – припухлость кожи в области лба и верхнего века, болезненность при прикосновении или легком постукивании в лобной области;
при гайморите – припухлость кожи в области щек, нижнего века, коньюнктивит (покраснение слизистой оболочки глаза), слезотечение, боль в области гайоморовой пазухи, висков и лба, зубная боль;
при сфеноидите – сильная головная боль в затылочной области иногда боль возникает в области глазных яблок.
Классификация синусита
По длительности течения выделяют острый и хронический синуситы, также отдельно выделяют острый рецидивирующий синусит.
Острый синусит продолжается не более 4 недель, симптомы полностью проходят после выздоровления. Острый рецидивирующий синусит диагностируется в случае, если пациент переносит за год 4 и более эпизодов острого синусита, при этом перерыв между обострениями длиться не менее 8 недель.
Хронический синусит – постоянное присутствие симптомов разной выраженности таких, как затруднение носового дыхания и отделяемое из носа, температура тела, как правило, нормальная, либо повышается незначительно, часто отсутствует обоняние, отмечаются головные боли и слабость. Рецидивы (повторения) острого синусита и усугубление симптомов хронического синусита, как правило всегда происходит на фоне ОРВИ.
По тяжести течения острого синусита выделяют неосложненную форму (легкую, среднетяжелую) и осложненную форму (тяжелая и очень тяжелая).
Легкое течение острого синусита не имеет специфических симптомов и его проявления схожи с симптомами ОРВИ или симптомами острого аденоидита.
Однако, если заложенность носа сохраняется более 10 дней, выделения из носа приобретают зеленоватый оттенок, головные боли усиливаются, появляется локализованная боль в области пазух носа, которая усиливается при наклоне головы, повышение температуры до 38◦С и выше, то это говорит о прогрессировании острого синусита и переходе его тяжелую форму.
Осложнения синусита
При несвоевременной диагностике, неправильном лечении возможно ухудшение течения синусита. При присоединении бактериальной инфекции и развитии гнойного синусита воспаление может достигать костных стенок пазух, что приводит к распространению гнойного процесса за пределы пазухи.
В результате могут развиваться такие гнойные осложнения, как флегмона глаза (гнойное воспаление жировой ткани в области структур глаза), остиомиелит (гнойное воспаление костной ткани) верхней челюсти и лобной кости, а тяжелых случаях даже сепсис (бактериальное заражение крови).
Диагностика синусита
Диагноз синусита выставляется на основании:
характерных местных и общих симптомов
данных осмотра врачом полости носа, где выявляется отечность слизистой и стекание отделяемого из носовых пазух по задней стенке глотки
Профилактика и лечение синусита
К основным методам лечения синусита относятся:
антибактериальная терапия (как местная в виде назальных спреев, так и принимаемая внутрь в виде таблеток), которая назначается всегда в случае гнойного синусита
сосудосуживающие капли для носа и комбинированные назальные спреи, оказывающие противовоспалительное действие на слизистую носа и способствующие снятию отека
промывание полости носа большими объемами солевых растворов
муколитики (препараты, способствующие разжижению и выведению слизи из околоносовых пазух)
Кроме того, в определенных ситуациях, когда в пазухах скапливается слишком много гноя, применяются такие методы, как пункция (зондирование) пазух носа. Иногда, при угрозе развития осложнений применяют хирургическое лечение. В период после перенесенного синусита применяют физиотерапию (ультразвук, микроволновые токи).

Учитывая, что одним из важных этапов развития синусита является воспалительная реакция и отек слизистой околоносовых пазух, крайне важно использовать в комплексной терапии синусита средства, оказывающие выраженное противовоспалительное действие. К таким средствам относится негормональный противовоспалительный препарат Реглисам. Препарат Реглисам способствует уменьшению воспалительного отека слизистой оболочки околоносовых пазух и облегчению выведения инфицированной слизи из придаточных пазух носа. В этой ситуации Реглисам назначается в комплексной терапии синусита на 10-14 дней.
Своевременное назначение противовоспалительной терапии поможет справиться с заболеванием в более короткие сроки и предотвратить его хроническое течение и развитие осложнений. Кроме того, в случае рецидивирующего и хронического течения синусита, с целью снижения количества обострений заболевания и уменьшения интенсивности его симптомов на фоне ОРВИ, также возможно применять противовоспалительный препарат Реглисам. В этой ситуации препарат Реглисам назначается либо длительным курсом на 3-4 месяца в период высокой заболеваемости ОРВИ, либо коротким курсом с первого дня ОРВИ на 10-14 дней.