Симптомы и лечение гайморита у детей
Гайморит — самое распространённое заболевание, с которым обращаются к лор-врачу. Гайморит проявляется воспалением верхнечелюстных пазух. Эта болезнь тяжело переносится пациентами, виной тому неприятные симптомы, которые мешают привычному образу жизни. Может ли быть гайморит у ребенка? Да, может! И к лечению ребенка нужно отнестись с максимальной ответственностью. Как проявляется гайморит у детей? С какого возраста диагностируется гайморит у детей? Как распознать первые симптомы воспаления и как его правильно лечить? Обо всём этом читайте в нашей новой статье.
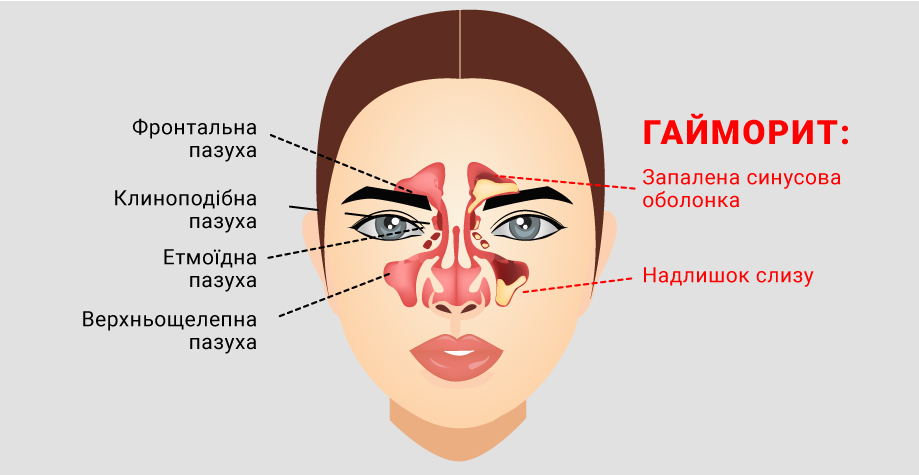
Современная медицинская статистика приводит следующие цифры: более десяти миллионов человек ежегодно болеют гайморитом. Сразу виден масштаб этой разновидности синусита. Синусит — это собирательное название воспаления всех типов придаточных пазух человека. Гайморит проявляется воспалением верхнечелюстных пазух. Также употребляется второе название этих пазух — гайморовы — отсюда и название заболевания.
Кто хотя бы раз переболел, навсегда запомнит неприятные симптомы гайморита и те болевые ощущения в области переносицы, которые мешают вести привычный образ жизни. Болезнь протекает тяжело независимо от возраста пациента: отсидеться дома или перенести болезнь на ногах не получится — больному требуется грамотное своевременное лечение.
В силу распространённости заболевания у многих родителей возникает вопрос: «Может ли быть гайморит у ребенка»? Отвечаем: «Может!» Маленькие дети также подвержены воспалению гайморовых пазух, и симптомы детского гайморита протекают ничуть не легче, чем у пациентов старшего возраста.
Диагностика осложняется тем, что ребёнок не всегда может объяснить, где и как у него болит. Поэтому родители должны уметь распознавать первые признаки гайморита у ребёнка, чтобы вовремя обратиться к лор-врачу за лечением.
Как проявляется гайморит у детей? С какого возраста гайморит у детей может быть диагностирован? На какие признаки болезни нужно обратить внимание? Причины, симптомы и лечение гайморита у детей — тема нашей новой статьи.
Как возникает гайморит у маленьких детей?
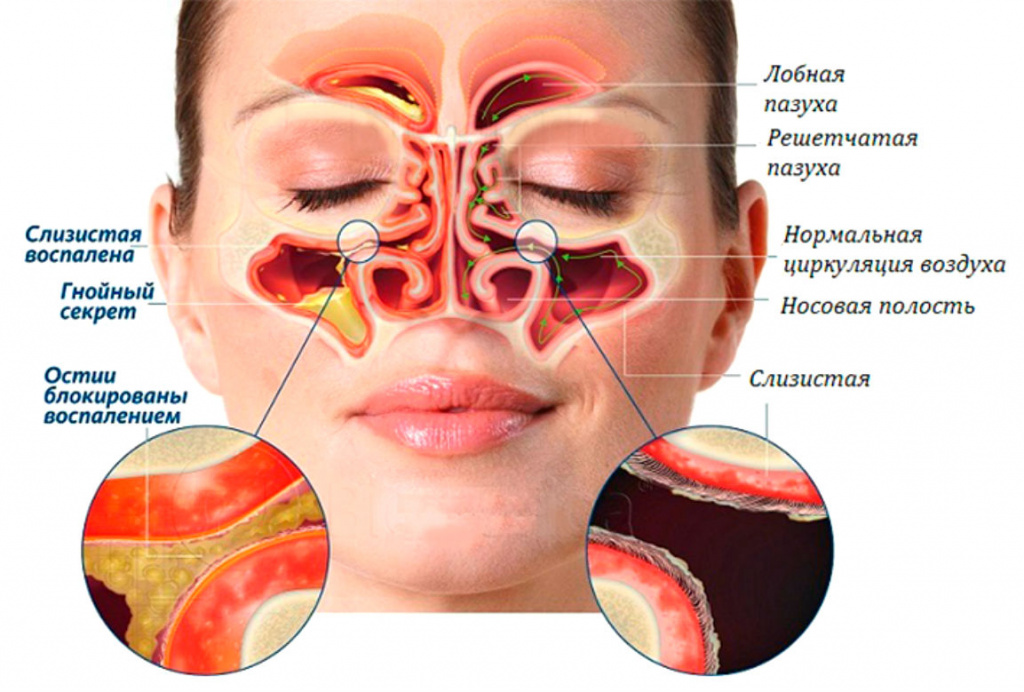
Механизм развития заболевания одинаков для людей любого возраста: маленького ребёнка или взрослого человека коснулось воспаление — не важно. Верхнечелюстные пазухи — это полости в черепе, расположенные на уровне щёк справа и слева от носа. Здоровые пазухи заполнены воздухом и ничем больше. Производимая слизистой оболочкой пазух слизь выходит из них в носовую полость через маленькое отверстие. Это отверстие называется соустьем.
Когда в силу определённых причин, соустье отекает, слизь блокируется внутри пазухи, и не может выйти наружу. Проходит время – слизистые массы скапливаются, застаиваются… А ведь это благоприятная среда для болезнетворных микроорганизмов! Патогенная микрофлора активно размножается, запуская в пазухе воспалительный процесс. Воспаление начинает проявляться первыми неприятными симптомами.
Строение носовой полости и пазух в детском возрасте немного отличается от взрослого. Пазухи растут вместе с ребёнком. При рождении малыша гайморовы пазухи имеют размер всего пару миллиметров, поэтому слизь в такой пазухе чисто физически не может задержаться. Полноценно формироваться пазухи начинают, когда ребёнку исполняется три года, а к шестнадцати годам они формируются окончательно.
То есть до трёхлетнего возраста гайморит проявиться не может. А начиная с трёх лет и старше малыш уже может испытывать на себе все симптомы воспаления.
Причины гайморита у детей
Любой воспалительный процесс (и детский гайморит не исключение) запускается болезнетворными микроорганизмами — вирусами и бактериями. Воспаление в самой гайморовой пазухе, как правило, возникает из-за активизации бактериальной флоры. А вот создать благоприятные условия в организме для проникновения бактерий в пазуху могут и вирусные агенты, которые провоцируют воспаление в носовой полости и глотке. Но нужно понимать, что не каждый случай вирусного инфицирования закончится гайморитом. Воспалению пазух способствуют определённые факторы:
- простудные заболевания (ОРЗ, грипп, ОРВИ) — простуда обычно проявляется такими симптомами, как насморк и отёчность. Отёкшие ткани затрудняют выход слизи из носовой полости, слизистые массы застаиваются, возникает воспаление. Это даёт возможность бактериям попасть в пазухи и начать в них активную жизнедеятельность;
- разрастание аденоидных вегетаций — воспалённые аденоиды являются постоянным источником инфекции в детском организме;
- предрасположенность к аллергии — аллергический насморк часто становится причиной гайморита;
- особенности строения полости носа — например, искривлённая носовая перегородка препятствует нормальному выходу слизи, она застаивается — запускается процесс воспаления;
- стоматологические заболевания — гайморит может проявиться, если у ребёнка кариозные зубы или воспалённые дёсны;
- механические травмы носа, которые могу спровоцировать искривление носовой перегородки;
- слабый иммунитет, который позволяет патогенной микрофлоре беспрепятственно проникать в детский организм.
Симптомы воспаления
Первые признаки гайморита у детей можно легко спутать с симптомами простуды. Как правило, из-за этого правильное лечение заболевания не проводится. Если у ребёнка после нескольких дней такой простуды поднялась температура — это верный признак того, что началось воспаление, и малыша необходимо показать лор-врачу для установления диагноза и назначения эффективного лечения.
Протекание болезни у детей маленького возраста осложняется ещё тем, что ребёнку трудно объяснить родителям, что именно и как у него болит. Поэтому каждый родитель должен знать и уметь распознавать характерные симптомы верхнечелюстного синусита:
- головные боли в лобной части головы, которые становятся интенсивнее при её повороте или наклоне, а также в момент чихания; болевые ощущения могут «отдавать» в зубы, виски, глазницу;
- заложенность носа — малыш жалуется, что носик не дышит (обычно такой симптом, как заложенность проявляется со стороны воспалённой пазухи);
- высокая температура тела (до 38?);
- выделения из носа (могут быть гнойными);
- припухлость щеки со стороны воспалённой пазухи;
- ухудшается общее самочувствие малыша: он становится капризным, отказывается от еды, игрушки перестают его интересовать, нарушается сон.
Если вы обнаружили несколько из этих признаков, обязательно покажите малыша оториноларингологу.
Даже если до синусита дело не дошло, лучше перестраховаться, чем пропустить воспаление пазух и своевременно не провести лечение болезни.
Диагностика и лечение детского гайморита
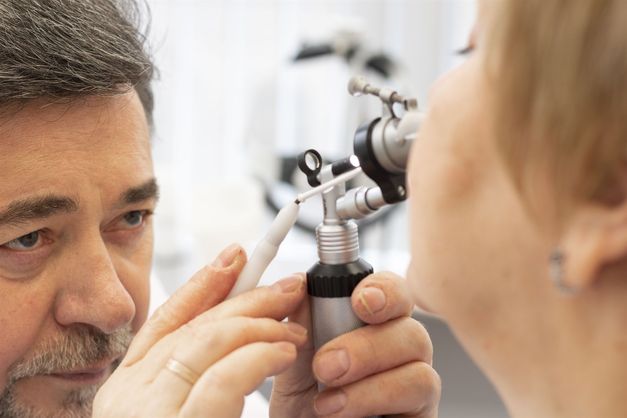
Для опытного оториноларинголога диагностика синусита не составляет труда. После беседы с родителями на предмет выяснения жалоб больного и сбора анамнеза, доктор проводит непосредственный осмотр носовой полости. Самым информативным методом диагностики считается эндоскопическое исследование, которое помогает рассмотреть все отдалённые уголки полости носа. При необходимости проводится рентгенологическое исследование. Общий анализ крови указывает на наличие воспалительного процесса в организме, а мазок, взятый из носовой полости, позволяет определить характер возбудителя и его чувствительность к антибиотикам.
Схема лечения заболевания может включать:
- приём антибактериальных препаратов;
- сосудосуживающие капли;
- гормональные спреи для носа;
- растворы для промывания носа на основе морской воды;
- жаропонижающие препараты;
- промывания пазух способом «кукушка»;
- физиотерапевтические процедуры.
Профилактика гайморита
- Одевайте ребёнка по погоде: не кутайте, но и избегайте переохлаждения. Не забывайте про шапку.
- Приучайте малыша к гигиене: мыть руки после посещения общественных мест, регулярно чистить зубы и т.д.
- Укрепляйте иммунитет ребёнка: закаливание, физическая нагрузка, занятия спортом, прогулки на свежем воздухе, приём витаминных комплексов важны для поддержания здоровья ребёнка.
- Поддерживайте в комнате ребёнка оптимальный уровень влажности и температурный режим. Регулярно проветривайте помещение и проводите влажную уборку.
- Следите за питанием ребёнка: еда должна быть сбалансированной и богатой витаминами.
- Вовремя пролечивайте инфекционные заболевания носоглотки и полости рта.
- Не практикуйте самолечение, и своевременно обращайтесь к лор-врачу.
Лечение в «Лор клинике доктора Зайцева»
Почему нас выбирают?
Мы принимаем детей с 3-летнего возраста.
Предлагаем широкий выбор методик лечения заболеваний уха, горла и носа у детей, включая авторские.
Используем самое современное диагностическое оборудование и оборудование для проведения лечебных процедур: всё в одном месте.
Диагностику и лечение мы проводим в игровой форме – услуга «Адаптация ребёнка к лор-кабинету»
Вам помогают высококвалифицированные лор-врачи с многолетним опытом работы – выпускники лучших медицинских вузов России.
Наши цены не менялись уже несколько лет. Ценовая политика прозрачна – стоимость всех оказываемых услуг указана на нашем сайте.
Лечиться дети не любят — это не секрет. В «Лор Клинике Доктора Зайцева» помимо качественного лечения, каждый маленький пациент получает индивидуальный подход. Благодаря услуге «Адаптация к лор-кабинету» малыша в игровой форме знакомят с кабинетом лор-врача и его работой. Доктор показывает ему свои инструменты, рассказывает, как их использовать, а особо любопытным даёт их самостоятельно протестировать на маме или папе. После установления такого доверительного контакта малыш гораздо легче воспринимает все проводимые процедуры и манипуляции.
Чтобы записаться в «Лор Клинику Доктора Зайцева», звоните, пожалуйста, по телефонам: +7(495)642-45-25; +7(926)384-40-04.
Гайморит у детей: симптомы и особенности лечения
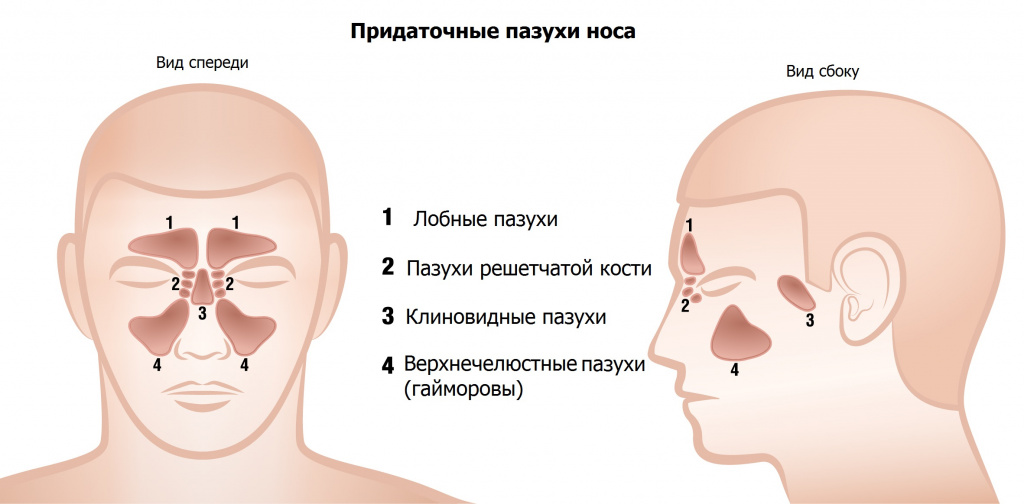
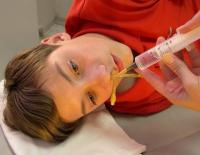
Наш нос устроен достаточно сложно. Вокруг носовой полости расположено несколько пазух (синусов). Они заполнены воздухом и связаны с полостью носа через специальные отверстия. Поверхность пазух выстлана слизистой оболочкой, которая может воспаляться.
Инфекционное воспаление в одном или обоих синусах бывает острым и хроническим и называется гайморитом. Однако подобное заболевание может развиваться не у всех детей. До 4-5 лет гайморовы пазухи у ребёнка еще не сформированы. С этого возраста и до 11-12 лет начинается активное формирование синусов над верхней челюстью, их увеличение в размерах. Гайморит может возникнуть как уже в сформированных пазухах у детей старше 11 лет, так и в период их формирования, то есть после 5 лет. На фоне перенесенной ОРВИ болезнь развивается у 6-9% детей до 18 лет 3 .
Почему развивается гайморит у ребёнка?
Причиной гайморита чаще всего является бактериальный возбудитель стрептококковой или стафилококковой природы 1 . В большинстве случаев болезнь возникает как осложнение ОРВИ, ринита, отита и других проблем в ближайших ЛОР-органах.
Факторы риска для развития инфекции в детском возрасте:
- снижение иммунитета, частые простуды;
- хронические заболевания, ослабляющие организм;
- разрастание аденоидных вегетаций и их воспаление;
- склонность к аллергическим процессам в носоглотке;
- полипы в носовой полости и окружающих пазухах;
- врождённые и приобретённые искривления носовой перегородки;
- отсутствие своевременного и правильного лечения болезней дыхательной системы, кариеса, инфекций уха и гланд 2 .
Лечение гайморита должно начинаться немедленно, в противном случае высок риск развития осложнений.
Проявления заболевания и формы
Опасность гайморита в детском возрасте заключается в том, что на фоне ОРВИ с симптомами ринита болезнь 1-2 недели протекает без классических признаков 3 . За это время острый гайморит может перерасти в хронический, который тяжело лечить. Заподозрить болезнь позволят следующие признаки:
- длительность ОРВИ более недели с повторным повышением температуры через 5-7 дней;
- сильная заложенность носа, затруднение носового дыхания;
- обильные выделения из носа зеленоватого цвета с неприятным запахом;
- боли при надавливании на переносицу и в области расположения пазух (область под глазами ближе к носу);
- постоянные головные боли, больше в области лба;
- снижение или полная потеря обоняния.
Среди симптомов гайморита могут преобладать те или иные признаки в зависимости от формы болезни. Различают следующие виды гайморита:
- Экссудативный. Чаще вызывается вирусами, для него характерны обильные выделения из носа, но без гноя.
- Гнойный. Характеризуется обильными гнойными выделениями, которые имеют склонность быстро засыхать, образовывать корочки, которые могут блокировать носовые ходы и препятствовать полноценному дыханию.
- Продуктивный. Слизистая может истончаться или чрезмерно разрастаться в зависимости от формы заболевания. Также возникают полипы, некрозы (отмирание участков слизистой). Чаще встречается при хронической инфекции 2 .
Также гайморит может быть односторонним или двусторонним, острым или хроническим.
Осложнения гайморита у детей
Отсутствие своевременной лекарственной терапии может привести к развитию серьёзных осложнений. К ним относятся:
- воспаление уха;
- конъюнктивит и гнойные поражения глаза;
- поражение соседних пазух носа;
- воспаление костной оболочки в пазухе с формированием флюса (воспаления покрывающей кость оболочки – надкостницы);
- менингит (воспаление мозговых оболочек);
- возникновение аутоиммунных реакций с поражением почек, сердца, суставов;
- общее ослабление иммунитета с высоким риском развития частых простуд, ангин, ринитов 4 .
Самым распространенным осложнением является формирование хронического воспаления в гайморовой пазухе. При этом дети постоянно страдают от насморка и головных болей.
- сосудосуживающие капли в нос строго по инструкции;
- противовоспалительные препараты;
- местные активаторы иммунитета для защиты слизистой оболочки носа и предотвращения увеличения количества возбудителей 3 .
При неэффективности консервативного лечения ребёнку нужно проводить хирургическое вмешательство (прокалывание пазух). Гайморит – серьезная проблема, до возникновения которой лучше не доводить. Для этого нужно своевременно лечить ОРВИ и грипп у ребёнка, уделять внимание местной защите дыхательных путей.
С целью активации иммунитета слизистой носа применяется ИРС®19. Препарат помогает снизить риск развития осложнений при ОРВИ и гриппе, в том числе и вероятность воспаления гайморовых пазух 5 .
ИРС ® 19 в профилактике гайморита
Профилактика гайморита у детей в домашних условиях заключается в правильном и своевременном лечении ОРВИ и других инфекций дыхательных путей. При этом важна именно местная иммунная защита в носу, которая сразу при попадании вирусов и бактерий на слизистую будет их нейтрализовать. Активировать ее помогает препарат ИРС®19. Этот назальный спрей содержит 18 лизатов бактерий (фрагментов разрушенных бактерий), которые начинают действовать немедленно, запуская каскад защитных факторов, и тем самым формируют местный иммунитет 5 . Распылитель позволяет равномерно наносить лекарство на слизистую, что способствует одинаково сильной защите по всей поверхности. ИРС®19 разрешён детям с трех месяцев 6 .
Гайморит у детей ( Верхнечелюстной синусит )
Гайморит у детей — это одна из форм синусита, характеризующаяся воспалительным процессом в полости верхнечелюстной пазухи (ВЧП). Заболевание может протекать в острой и хронической форме. Проявляется затруднением носового дыхания, патологическим назальным или носоглоточным отделяемым, болью в проекции пазух, интоксикационным синдромом. Диагностика основана на клиническом осмотре, данных риноскопии, типичной рентгенологической картине. Лечение включает противомикробные препараты, местную и симптоматическую терапию. По показаниям проводится лечебно-диагностическая пункция ВЧП.
МКБ-10
Общие сведения
Гайморит в специальной литературе также носит название «верхнечелюстной синусит». У детей грудного возраста гайморит не встречается из-за анатомо-физиологических особенностей гайморовых пазух. Возможно развитие гайморита на втором-третьем году жизни, пик заболеваемости приходится на 6-тилетний возраст. Актуальность проблемы у детей связана с тем, что синуситы входят в пятерку причин назначения антибактериальной терапии в современной педиатрии. Воспалением околоносовых пазух осложняются 13% случаев ОРВИ. Согласно статистическим данным, около трети госпитализаций в ЛОР-стационары занимают больные с синуситами, в том числе гайморитом.

Причины
Гайморит у детей имеет инфекционную этиологию. Около 10% в структуре причин занимают бактериальные агенты, 90% ‒ вирусные. Из вирусов решающую роль играет риновирус. Наиболее значимые представители среди бактериальных патогенов:
- стрептококк pneumoniae (около 40 %);
- гемофильная палочка (25-47%);
- микст-инфекция данных возбудителей (около 7%);
- реже встречаются β-гемолитические стрептококки группы А (до 10%) и других групп, золотистый стафилококк (2%), моракселла (1%).
В последние десятилетия отмечается увеличение доли гайморитов, вызванных атипичной флорой: 10% случаев заболевания связаны с микоплазменной, хламидийной инфекцией. Хронические синуситы могут быть ассоциированы с фузобактерией, псевдомонадой. У детей с иммуносупрессией возможна грибковая природа заболевания, чаще в составе суперинфекций.
Факторы риска
Из сопутствующих факторов для манифестации заболевания наибольшее значение имеют:
- аллергены;
- муковисцидоз;
- гастроэзофагеальный рефлюкс;
- травмы лицевого черепа;
- стоматологические проблемы.
Патогенез
Первичное звено патогенеза — воспаление слизистой оболочки носа, возникшее при течении ОРВИ. За счет отека сужается и обтурируется просвет носового хода, нарушается отток экссудата. Контакт патогенной флоры со слизистой оболочкой верхних дыхательных путей удлиняется, что приводит к изменению функций ресничного эпителия: микроорганизмы не «смываются» с поверхности слизистой.
В условиях блокады нормального воздухообмена в околоносовых пазухах создаются оптимальные условия для размножения болезнетворных микроорганизмов. Происходит наслоение вторичной инфекции, нарастает интенсивность воспалительной реакции.
Классификация
Гайморит у детей классифицируется по нескольким критериям. По форме выделяется:
- катаральный;
- одонтогенный;
- гнойный;
- аллергический.
По локализации гайморит у детей может быть одно-, двухсторонним. По тяжести течения гаймориты делятся на легкие, среднетяжелые и тяжелые. С практической точки зрения наиболее актуальной является классификация по типу течения:
- Острый гайморит. Характеризуется исчезновением симптомов в течение 30 дней на фоне медикаментозной терапии.
- Хронический гайморит. Длится не менее 90 дней, плохо поддается консервативной терапии. У пациента во время ремиссии сохраняются респираторные симптомы (кашель, заложенность носовых ходов).
Симптомы гайморита у детей
Острый гайморит
На фоне персистирующего течения ОРВИ (неделя и более) наступает ухудшение состояния. У ребенка нарастает слабость, общее недомогание, возобновляется или появляется лихорадка с повышением температуры до 38-39 ° С. Типичные симптомы: разлитая головная боль, болезненность и дискомфорт в проекции верхнечелюстных пазух, которая усиливается при наклоне головы вниз. У детей раннего возраста эквивалентами боли могут служит капризность, чесание головы.
Отмечается постоянная заложенность носа и ринорея — патологическое отделяемое. Выделения могут быть из одного или обоих носовых ходов, иметь слизистый, гнойный или слизисто-гнойный характер, неприятный запах. Отделяемое отходит наружу при сморкании или самотеком, либо стекает по задней стенке глотки, провоцируя кашель. В пользу гайморита свидетельствуют назальные симптомы на протяжении не менее 3-х дней подряд. При тяжелом гайморите у детей возникает отечность мягких тканей в области скул.
Хронический гайморит
Клиника хронической формы во время рецидива сходна с острой, но явления интоксикации менее выражены, лихорадка умеренная. Постоянные симптомы вне обострения — слизистая ринорея, отечность носа. Кашель более типичен в ночное время или при горизонтальном положении ребенка. Дети старшего возраста отмечают снижение обоняния и ощущение сладковатого «гнойного» запаха в носу.
Осложнения
Нелеченный гайморит грозит присоединением тяжелых местных или системных бактериальных инфекций. Со стороны ЦНС возникают внутричерепные осложнения: менингит, абсцесс мозга, арахноидит. При проникновении гноя в полость глазницы формируется абсцесс век или орбиты, флегмона, остеопериостит. Дальнейшее неконтролируемое распространение инфекции опасно развитием тяжелой пневмонии, евстахиита, сепсиса.
Диагностика
У большинства детей (60-75%) диагноз может быть выставлен на основании клинических критериев, без использования вспомогательных методов. Первичной диагностикой занимаются педиатр и детский оториноларинголог. Выясняется анамнез заболевания и жалобы: типично длительное течение ОРВИ, жалобы на «стойкий» насморк, головную, лицевую боль. Алгоритм дальнейшего обследования:
- Физикальный осмотр. При пальпации области ВЧП определяется болезненность. При осмотре зева визуализируется стекающий по глотке гнойный/слизисто-гнойный секрет. Возможно увеличение шейных лимфоузлов.
- Лабораторное обследование. В общеклиническом анализе крови выявляется повышение уровня лейкоцитов, воспалительный сдвиг формулы влево, ускоренная СОЭ. В обязательном порядке производится забор отделяемого из носоглотки для посева на микрофлору и чувствительность к антибиотикам.
- Риноскопия. При передней риноскопии в среднем носовом ходу определяется отечность, гиперемия слизистой, наличие экссудата. Отсутствие патологического секрета не исключает наличие гайморита.
- Рентгенография околоносовых пазух. Проведение исследования не должно быть рутинным, рекомендовано только при невозможности верификации гайморита по клиническим признакам. У детей до 6 лет данный метод неинформативный и нецелесообразный. На снимке при гайморите определяется нарушение воздушности синусов, горизонтальный уровень жидкости.
- КТ добавочных пазух. КТ показана при подозрении на осложнения, в случае затяжного течения, планировании хирургического лечения. Визуализируется нарушение пневматизации, наличие инфильтративных теней.
При необходимости ребенка осматривают «узкие» специалисты: нейрохирург при общемозговой симптоматике, детский офтальмолог — при симптомах вовлечения орбиты глаза, пульмонолог — при данных за пневмонию.
Лечение гайморита у детей
Консервативные методы
Госпитализации подлежат дети с тяжелым синдромом интоксикации, наличием данных за осложненное течение гайморита или местный гнойно-воспалительный процесс в носу, при неэффективности амбулаторной терапии. В остальных случаях возможно лечение дома с соблюдением полупостельного/постельного режима во время лихорадки. Обязательно ежедневное проведение туалета носа с использованием солевых растворов. Фармакотерапия включает:
- антибактериальные препараты из группы полусинтетических пенициллинов, цефалоспоринов 2-3 поколения, макролидов сроком на 5 — 14 дней;
- жаропонижающие средства на основе парацетамола, ибупрофена в возрастной дозировке при температуре выше 38-38,5 ° С;
- деконгестанты для купирования назального отека. Рекомендованы капли и спеи, содержащие фенилэфрин, оксиметазолин, ксилометазолин;
- местная терапия глюкокортикостероидами. Из разрешенных в педиатрической практике используют мометазона фуроат, будесонид, беклометазон;
- муколитики с ацетилцистеином или карбоцистеином в качестве активного вещества;
- антигистаминные препараты при аллергическом компоненте.
Хирургические манипуляции
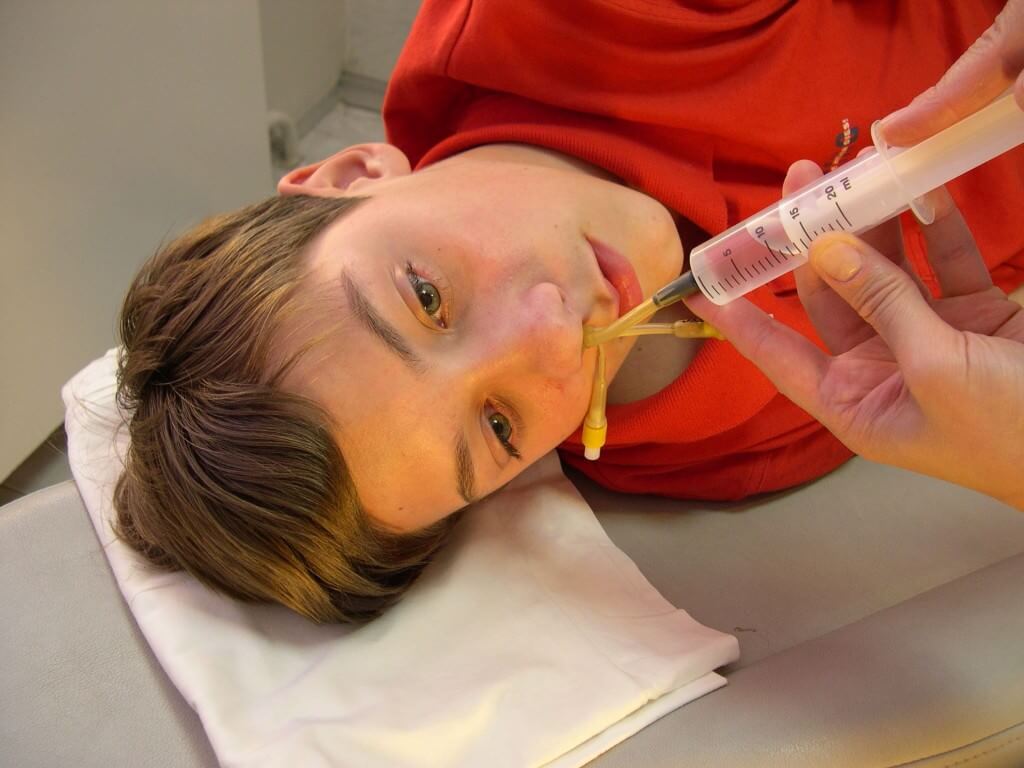
При наличии подтвержденного гнойного процесса в ВЧП показана лечебная пункция. После местной анестезии проводится прокол гайморовой пазухи, из полости эвакуируется содержимое. ЛОР-врач промывает пазуху антисептическим раствором до чистых вод, в конце процедуры вводит антибиотик.
В ряде случаев, при необходимости повторного промывания возможна постановка дренажного ЯМИК-катетера. Такая техника при гайморите способствует улучшению аэрации, стимулирует активное опорожнение пазухи от патологической жидкости, но проводится по строгим показаниям, так как имеет риски осложнений.
Физиотерапия
Физиолечение гайморита противопоказано в острый период. Проведение физиопроцедур у детей возможно при адекватном оттоке патологического экссудата, отсутствии лихорадки. На сегодня эффективными методиками являются волновые методики со сверхвысокочастотным током. Назначаются УВЧ, микроволновая терапия, магнитотерапия. При выраженном болевом синдроме рекомендованы техники с анестезирующим действием — амплипульс, диадинамотерапия.
Прогноз и профилактика
При своевременной диагностике и терапии прогноз при гайморите у детей благоприятен. При тяжелых системных осложнениях возможен летальный исход. Нелеченные внутриглазничные осложнения приводят к слепоте. Специфической профилактики гайморита не существует. Важна вакцинация детей от гемофильной, пневмококковой инфекции по возрасту. Неспецифическая профилактика включает лечение основного заболевания (ОРВИ, грипп, детские инфекции), общее оздоровление организма.
1. Острый верхнечелюстной синусит у детей. Клинический протокол/ Алданьярова Б.Ж.,Чекмезова О.Б., Умарова Р.А. – 2007.
2. Клиническое руководство: диагностика и лечение синусита (по материалам Американской академии педиатрии)// Педиатрическая фармакология — 2006.
4. Острый и хронический синусит: этиопатогенез и принципы лечения/ Кочетков П.А., Лопатин А.С.// Практическая пульмонология — 2005.
Гайморит у детей — симптомы, лечение гайморита у ребенка
Гайморит или верхнечелюстной синусит — воспаление верхнечелюстной пазухи носа. Заболевание часто диагностируют не только у взрослых, но и у детей. Без своевременного лечения болезнь переходит в хроническую форму, сопровождается различными осложнениями.

Причины гайморита у детей
Гайморит — чаще всего вторичное заболевание, возникает как осложнение других заболеваний.
У детей воспаление гайморовых пазух может быть следствием:
- неправильного лечения ОРВИ, ОРЗ, гриппа;
- инфекционных патологий — кори, скарлатины, кариеса;
- муковисцидоз;
- гастроэзофагеальный рефлюкс;
- затрудненного носового дыхания при хроническом рините, аденоидите, полипах в носу;
- аллергических реакций;
- частых переохлаждений;
- ослабленного иммунитета;
- врожденных особенностей строения носоглотки, деформации носовой перегородки;
- пассивного курения.
Виды и степени тяжести гайморита
Воспаление гайморовых пазух протекает в острой и хронической форме. Острая стадия длится 15-20 дней, хроническая — более двух месяцев. При хроническом гайморите спровоцировать обострение может незначительное переохлаждение, ОРВИ. При этом воспалительный процесс часто переходит на соседние органы, что приводит к развитию отита, сепсиса, астмы.
- Аллергический. Заболевание сопровождается полной потерей обоняния, чиханием, заложенностью носа. Насморк незначительный, часто проходит самостоятельно.
- Бактериальный. Патология развивается у детей с ослабленным иммунитетом. Характерные симптомы — гнусавость, обильное выделение гнойной слизи из носа. Возбудители — стрептококк, гемофильная палочка, золотистый стафилококк, в 7% случаев выявляют смешанную инфекцию.
- Грибковый. В пазухах размножаются патогенные грибки и споры. Слизистая носа сильно отекает, выделяется темная слизь.
- Атипичный. Заболевание связано с микоплазменной, хламидийной инфекцией.
По локализации гайморит может быть односторонним, двусторонним. По степени тяжести — легкий, среднетяжелый, тяжелый.
Основные проявления болезни
Гайморит выявляют у детей разного возраста. Но у грудничков не встречается из-за анатомических, физиологических особенностей. Чаще всего заболевание развивается на втором-третьем году жизни, пик приходится на 6 лет.
Самостоятельно выявить заболевание у ребенка трех лет сложно, поскольку ребенок еще не может рассказать, что его беспокоит. Косвенно о воспалении гайморовых пазух может свидетельствовать повышенная капризность, сонливость, вялость, отсутствие аппетита. Ребенок дышит ртом, из носа выделяется гнойная слизь, окрашенная в желто-зеленый цвет, наблюдается отечность в области переносицы.
Дети в 5-7 лет уже могут сформулировать жалобы. Чаще всего дети указывают, что болит голова при наклоне головы, отдает в зубы. При этом наблюдается заложенность носа, насморк, слабость, кожа бледная, беспокоит мышечная боль.
Характерные признаки болезни:
- давление и напряжение в области носовых пазух;
- головная, зубная боль;
- обильное выделение слизи из носа;
- ухудшение обоняния;
- затрудненное носовое дыхание.
При хроническом течении наблюдается постоянная заложенность носа, длительный насморк, боль в глазницах при моргании. Периодические головные боли, которые исчезают в положении лежа на спине. У детей может наблюдаться припухлость век после пробуждения, конъюнктивит.
Гайморит — инфекционная патология, но даже при остром течении заболевания температура у детей повышается не всегда. Из-за несовершенной работы иммунной системы болезнь часто протекает без выраженных симптомов. Поэтому при любых изменениях в поведении, ухудшении самочувствия необходимо проконсультироваться с педиатром.
Гайморит у ребенка, что делать
При появлении признаков гайморита необходимо посетить педиатра, семейного врача или ЛОРа. Своевременная диагностика и правильное лечение поможет избежать длительного течения болезни, осложнений, перехода заболевания в хроническую форму.
В 60-70% случаев диагноз устанавливают на основании клинических проявлений. Врач собирает анамнез, жалобы. Проводит пальпацию области гайморовых пазух для выявления болезненности. Осматривает зев — при гайморите по глотке стекает гнойный, гнойно-слизистый, секрет. Проводит пальпацию шейных лимфатических узлов.
Дополнительные методы диагностики:
- общий анализ крови — повышена СОЭ, уровень лейкоцитов, лейкоцитарная формула сдвинута влево;
- бакпосев отделяемого из носа, для выявления типа возбудителя, его чувствительности к антибиотикам;
- риноскопия — исследование состояния слизистой носовой полости;
- рентген околоносовых пазух — детям назначают редко, если невозможно определить гайморит по клиническим проявлениям;
- КТ — назначают при подозрении на наличие осложнений, перед оперативным вмешательством.
Самолечение при гайморите у ребенка опасно, выбрать правильную тактику терапии может только врач. Задачи лечения — уничтожить возбудителей воспалительного процесса, восстановить носовое дыхание, купировать признаки болезни.
Госпитализация необходима при тяжелой интоксикации, наличии признаков осложнений, при неэффективности амбулаторного лечения.
- антибиотики местного и общего действия;
- жаропонижающие средства;
- сосудосуживающие капли;
- антигистаминные препараты для наружного и внутреннего применения;
- муколитики;
- местные кортикостероиды;
- витаминные комплексы, препараты для укрепления иммунитета.
Помимо медикаментозного лечения, делают промывание носа по Проетцу, устанавливают катетер для выведения слизи и гноя. Физиотерапию назначают после устранения острой стадии болезни. Эффективные методики — УВЧ, микроволновая терапия, магнитотерапия.
При выявлении гнойного процесса в пазухах проводят лечебную пункцию под местной анестезией. Через небольшой прокол удаляют содержимое, затем пазухи промывают антисептическим раствором, вводят антибиотик.
При гайморите необходимо пить больше теплой жидкости. Из рациона на время лучше исключить молочные продукты, уменьшить количество белковой пищи. Последний прием пищи — за 2-4 часа до сна. Полезные продукты — натуральные овощные и фруктовые соки, свежие, отварные, запеченные овощи.
Можно ли избежать гайморита
Гайморит доставляет множество неприятных ощущений ребенку, поэтому родителям необходимо уделять внимание профилактическим мерам.
- укрепление защитных функций организма;
- соблюдение режима дня;
- часто проветривание комнаты, увлажнение воздуха;
- длительные прогулки на свежем воздухе;
- регулярные умеренные физические нагрузки;
- закаливание;
- здоровое сбалансированное питание;
- своевременное устранение очагов инфекции в организме;
- ребенка следует оградить от пассивного курения.
Если не лечить гайморит, присоединяются тяжелые системные, местные бактериальные инфекции. Это менингит, абсцесс головного мозга или век, глазной орбиты, арахноидит, пневмония, евстахеит, сепсис.
Гайморит у детей

Гайморит – это воспалительное заболевание верхнечелюстных (гайморовых) пазух носа, характеризующееся их заполнением патологическим содержимым. Диагностика и лечение данного заболевания проводится отоларингологом (ЛОР-врачом).
Описание заболевания
Под гайморитом понимается распространенная в детском возрасте болезнь, при которой происходит воспаление (зачастую гнойное) слизистой оболочки гайморовых носовых пазух. Основная причина развития патологии заключается в закупоривании проходов, соединяющих пазухи с носом, в результате чего происходит ухудшение вентиляции каналов, и создается благоприятная среда для размножения патогенной микрофлоры. Подобная ситуация может возникнуть после перенесенных инфекционно-воспалительных заболеваний ЛОР-органов, искривлении носовой перегородки, гипертрофии аденоидов и др.
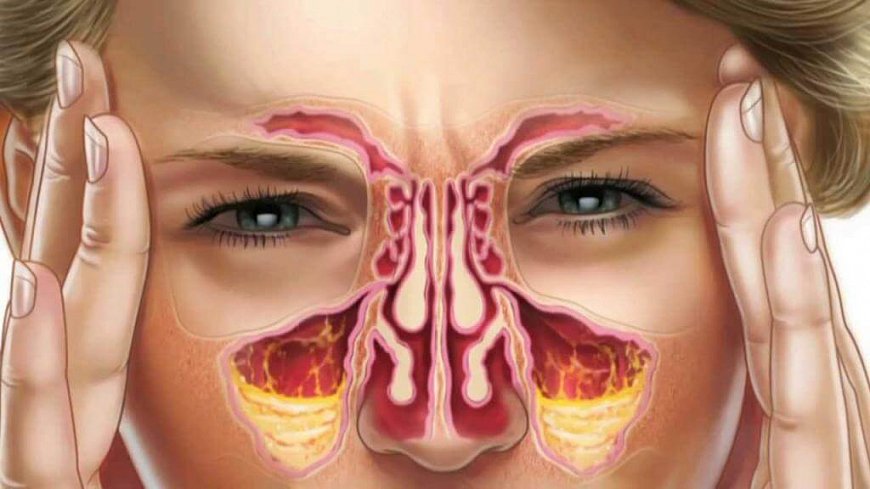
Гайморит приносит ребенку значительный дискомфорт и сильно нарушает привычный образ жизни. Возникают такие симптомы, как заложенность носа, боль в области переносицы, гнойные выделения из носовых ходов. Несвоевременное лечение патологии может привести к серьезным осложнениям – менингиту, абсцессу мозга, воспалению тройничного нерва и т.д. Именно поэтому родители должны проконсультировать ребенка с квалифицированным ЛОР-врачом еще при первых проявлениях гайморита.
Симптомы гайморита

Отличительный симптом гайморита – чувство давления и тяжести в области переносицы. При этом болезненность чаще возникает после сна, может локализоваться как с одной, так и с двух сторон носа. Кроме этого у больного отмечаются периодические головные боли разной интенсивности.
Другим характерным для гайморита проявлением является нарушение носового дыхания. Заложенность носа может сменяться временным облегчением дыхания, иногда заложенность одной ноздри сменяется заложенностью другой, например, при смене положения головы.
Насморк при гайморите представляет собой выделение из носовых ходов слизи и/или гноя желто-зеленого цвета. При сильной отечности слизистой носа гнойные выделения не имеют возможности оттока, от чего насморк становится маловыраженным. Такая особенность течения может усложнить процесс диагностики заболевания.
Другие проявления гайморита:
- повышение температуры тела;
- озноб;
- слабость;
- быстрая утомляемость.
Причины гайморита
Гайморит развивается вследствие попадания в пазухи носа болезнетворных микроорганизмов (бактерий, вирусов, грибков или их сочетания). Наиболее частыми возбудителями болезни являются: стрептококк, стафилококк, пневмококк, гемофильная палочка, риновирус, коронавирус, вирус парагриппа и др.
В норме здоровый детский организм способен самостоятельно побороть инфекцию, развивающуюся в пазухах носа. Однако при определенных факторах силы иммунной защиты ребенка снижаются, и организм становится неспособен противостоять возбудителям.
Факторы, провоцирующие снижение иммунитета и проникновение микроорганизмов в гайморовы пазухи носа:
- Наличие заболеваний верхних дыхательных путей – ОРВИ, тонзиллит, фарингит, ринит хронического или острого течения.
- Воспалительные заболевания ротовой полости – кариес, стоматит.
- Гипертрофия (увеличение) аденоидов.
- Анатомически узкие носовые ходы.
- Наличие полипов и других образований в полости носа.
- Искривление носовой перегородки.
Диагностика гайморита

При подозрении на наличие гайморита ребенка следует привести на осмотр врачу-отоларингологу. Грамотный специалист без труда поставит верный диагноз и подберет необходимое лечение.
На первичном приеме врач внимательно выслушивает жалобы пациента и его родителей, уточняет особенности течения заболевания – длительность неприятных симптомов, степень выраженности, наличие сопутствующих воспалительных процессов в организме. Врач также уточняет, не болеет ли в близком окружении ребенка никто заболеваниями верхних дыхательных путей.
После беседы специалист переходит к осмотру пациента: визуально определяет наличие припухлости в области щек, проводит пальпацию гайморовых пазух и выявляет факт болевого синдрома при надавливании. Для обнаружения симптомов воспаления (отека, гнойных выделений) врач проводит риноскопию – инструментальное исследование полостей носа при помощи специального инструмента – риноскопа. После постановки предварительного диагноза ребенок направляется на рентгенологическое исследование с целью подтверждения первичного заключения.
Раньше для диагностики и лечения широко применялась пункция гайморовой пазухи. В настоящее этот инвазивный метод, который вызывает страх у ребенка, применяется крайне редко.
Лечение гайморита
При лечении гайморита специалисты ставят перед собой сразу несколько задач: устранить причину воспалительного процесса, купировать проявления заболевания, улучшить отток гноя из пазух, а также восстановить нормальное функционирование детского организма. Для этого ребенку могут назначаться следующие группы препаратов:
- антибиотики;
- противовоспалительные средства;
- противогрибковые препараты;
- сосудосуживающе капли;
- солевые растворы для промывания носа;
- антигистаминные препараты;
- жаропонижающие;
- иммуномодулирующие средства;
- витаминные комплексы.
- ингаляции;
- УВЧ; ;
- лазеротерапия и др.
В сложных случаях, не поддающихся консервативному лечению, может понадобиться проведение хирургического вмешательства – гайморотомии. В ходе операции хирург аккуратно прокалывает гайморовы пазухи с последующим удалением гноя и введением антисептических средств.
Профилактика гайморита

Для того, чтобы не допустить развития гайморита у ребенка, следует соблюдать определенные профилактические меры:
- Избегать переохлаждений организма.
- Укреплять иммунную систему – регулярно гулять на свежем воздухе, грамотно составлять рацион (питание должно включать все необходимые для роста и развития ребенка питательные вещества), закалять детский организм.
- При возникновении ринита любой этиологии промывать нос солевыми растворами.
- Своевременно устранять заболевания верхних дыхательных путей и ротовой полости.
- Не заниматься самолечением.
Врачи-отоларингологи:

Детская клиника м.Войковская (Клары Цеткин)









Детская клиника м.Марьина Роща







Детский отоларинголог, оперирующий специалист. Заместитель главного врача по медицинской части в «СМ-Клиника» в 3-м проезде Марьиной Рощи

Детская клиника м.Новые Черемушки






Детская клиника м.Текстильщики








Детская клиника м.Молодежная










Детская клиника м.Чертановская






Детская клиника в г.Солнечногорск, ул. Красная
Гайморит у детей. Симптомы и лечение
Острый гайморит у детей очень распространен. Речь идет о воспалительном процессе, локализующемся в придаточных пазухах носа.
В большинстве случаев гайморит развивается на фоне вирусных заболеваний и усугубляется бактериальной инфекцией. Часто появлению такого заболевания предшествует недолеченный ринит (насморк). Перед началом терапии очень важно установить причину заболевания и точно определить симптомы.
1. Симптомы
В детском возрасте гайморит может иметь две формы – катаральную и гнойную. Катаральный проявляется воспалением придаточных пазух носа, хорошо заметным отеком слизистой оболочки носовой полости. При этом образования и отхождения слизи не бывает. Что касается гнойных форм заболевания, то в этом случае в области придаточных пазух носа скапливается большое количество гноя. Организм отравляется, общее состояние ухудшается, ребенок жалуется на сильные головные боли.

Первые симптомы риносинусита обычно появляются через 7 дней после начала простуды. Следовательно, симптомы такого заболевания тесно связаны с симптомами основного заболевания. Заложенность носа не позволяет нормально дышать, что доставляет значительный дискомфорт. Кроме того, голос становится гнусным, что связано с нарушением вентиляции придаточных пазух носа.
Из носа начинает сочиться слизь (секрет). Она может быть прозрачной, иметь желтоватый или зеленоватый оттенок. Периодически возникают сильные головные боли, с которыми не справляются даже эффективные обезболивающие (это один из самых характерных симптомов). Когда человек чувствует болезненность в области над бровями и вокруг носа, появляется чувство тяжести в щеках.
В некоторых случаях температура тела ребенка может повышаться до незначительных значений (не выше 38-39 градусов). Слизь течет по горлу. За счет этого во рту появляется неприятный привкус, резко снижается острота запаха.
2. Виды риносинусита
Воспаление придаточных пазух носа у детей, лечение которого следует начинать только после точного диагноза, представлено многими видами. Каждый вид болезни требует своего лечения. Исходя из классификации ринита, можно выделить основные причины заболевания:
• Аллергическая разновидность ринита – сочетание аллергической и традиционной простуды. Обычно обнаруживается у маленьких детей от 2 до 4 лет. Характерные симптомы заболевания – сонливость, головные боли, заложенность носа, повышение температуры тела. Кроме того, наблюдаются обильные выделения из носа.
• При заразном рините воспалительный процесс носовой полости вызывают бактерии и вирусы разного типа. Он формируется на фоне ослабленного иммунитета. Любая патогенная микрофлора проникает в полость носа и начинает активно размножаться, создавая обширные инфекционные вспышки. Что касается основных симптомов, то они будут полностью зависеть от типа возбудителя, попавшего в организм.
• Вазомоторный синусит – из-за низкого напряжения сосудов в носу (обычно диагностируется у детей в возрасте от 5 до 7 лет). Характерными чертами этого заболевания являются повторяющиеся головные боли, нарушения сна, повышенная утомляемость и общая слабость. Этот вид болезни имеет цикличность по своему возникновению. Характер его симптомов может варьироваться в зависимости от некоторых факторов, таких как холод, стресс и др.
• Воспаление придаточных пазух носа характеризуется постоянным чувством заложенности носа, а также снижением резкости обоняния. Утолщение слизистой оболочки носа приводит к появлению новообразований. Избавиться от полипов лекарствами сложно, поэтому их часто приходится удалять хирургическим путем. Высока вероятность рецидива заболевания. В домашних условиях удалить невозможно, нужна профессиональная медицинская помощь.
Какие существуют факторы риска? Гайморит у детей может возникать на фоне скарлатины, ветряной оспы или кори. Инородные предметы в области носовых пазух также могут вызвать гайморит. Ему часто предшествуют хронические заболевания, значительно снижающие иммунные силы организма.
В некоторых случаях появление жалоб связано с анатомическими (врожденными или приобретенными) особенностями строения носа. Это может быть, например, изогнутая перегородка. Дефекты мешают нормальной вентиляции придаточных пазух носа и могут привести к нарушению оттока гнойных выделений.
3. Направления и методы лечения
После осмотра врач подбирает оптимальную комплексную программу реабилитации, позволяющую добиться стойкого эффекта.
Лечение направлено на:
• устранение причины заболевания;
• возобновление отхождения слизи из организма;
• восстановление полноценного носового дыхания;
• укрепление иммунитета.
Что касается лечения, то в этом случае используются фармакологические препараты нескольких групп. В первую очередь, это средства для сужения сосудов носа (спреи и капли). Они устраняют отек слизистой и ускоряют отток секрета. Но пользоваться такими препаратами нужно осторожно. Их длительное употребление делает слизистые оболочки слишком сухими, а кровяные сосуды – ломкими.
Антибактериальные средства – обязательная мера при среднем и тяжелом риносинусите. Для устранения частой кахексии сердца используются муколитики. Кроме того, востребованы нестероидные противовоспалительные препараты.
В некоторых случаях без прокола продолговатой стенки пазухи не обойтись. Врач протыкает её там, где слизистая более тонкая, потом откачивает гной (конечно, если он есть). Далее полость обрабатывается специальным антисептическим препаратом. Как показывает практика, лунка после прокола очень быстро зарастает (в течение нескольких дней).
Операция обычно не вызывает осложнений и последствий.
Физиотерапия – дополнительные методы воздействия. Физиотерапия находится в завершающей стадии болезни. Ускоряет выздоровление и быстро снимает отеки.
Время от времени пациентам предлагаются сложные хирургические операции – радикальный, но в некоторых случаях единственный способ устранить внутричерепные и глазные осложнения.
4. Лечение дома
Хорошо справляются с риносинуситом у детей растворы для ингаляции на основе следующих лекарственных растений:
• мудрец;
• ромашка;
• капуста лавандовая;
• листья эвкалипта;
• зверобой.
Чтобы подготовить основу для ингаляций, нужно взять по 2,5 столовых ложек каждого ингредиента и добавить 1 столовую ложку череды. Заварить в кастрюле (2 литра) и проводить процедуру до 6 раз в день.
Также можно использовать ингаляции на основе прополиса. Возьмите пару столовых ложек аптечной настойки прополиса и залейте одним литром теплой воды. При необходимости ингаляции заменяют компрессами. Налейте ребенку в нос смесь оливкового масла и прополиса. Она хорошо снимает отеки и помогает снизить интенсивность воспалительных процессов.
Кроме того, не забывайте о таких полезных советах:
1. Чем раньше вы обратитесь к врачу, тем эффективнее будет лечение.
2. Берегите ребенка от контакта с аллергенами (аллергический ринит).
3. Поощряйте детей вести активный образ жизни.
4. Регулярно посещайте стоматологический кабинет и следите за состоянием зубов.
5. Попробуйте промыть носовую полость слабым раствором минералов, отварами листьев смородины и цветков календулы.
6. Капайте в нос больному сок алоэ. Альтернативой может быть разбавленный экстракт лимона или разбавленный сок лука и чеснока.
7. Не забывайте следить за состоянием слизистой оболочки носа. Чтобы предотвратить пересыхание, используйте гелевые мази.
5. Профилактика
Воспаление придаточных пазух носа – заболевание, которое очень часто диагностируется у детей любого возраста. Обычно возникает на фоне пониженного иммунитета. Учитывая это, следует уделить максимум внимания мерам, которые позволят восстановить и укрепить защитные силы организма. Врачи советуют начинать заботиться об этом с детства. Очень важно обеспечить сбалансированный рацион, богатый витаминами и минералами.
Очень хорошо зарекомендовали себя детские поливитаминные комплексы «Витрум» и «Азбука». Если у ребенка нет аллергии на компоненты препаратов, используйте иммуномодуляторы – аптекарские и натуральные (женьшень, эхинацея, лимонник и др.).
Всегда старайтесь до полного выздоровления правильно лечить сезонные заразные болезни – простуду, грипп и другие болезни. Одна из возможных причин риносинуита – заболевание зубов. Особое внимание следует уделить лечению зубов верхней челюсти. Полноценная жизнь, ежедневная физическая активность и правильное питание помогут вашему ребенку оставаться в форме и реже болеть.
Гайморит опасен тяжелыми осложнениями. Постоянные головные боли и продолжительный насморк – такие симптомы должны вызывать бдительность у родителей. Не стоит заниматься самолечением. Оптимальный вариант – немедленно обратиться к врачу. Только он сможет определить причину недугов и подобрать терапию с учетом индивидуальных и возрастных особенностей ребенка.