Истинная пузырчатка
Истинная (акантолитическая) пузырчатка – это хроническое рецидивирующее, гормональнозависимое заболевание, в процессе которого происходит генерализованное распространение пузырей, в результате чего страдает общее состояние организма. Заболевание имеет прогрессирующее течение. Иногда могут случаться периоды ремиссии разной степени выраженности и продолжительности. Болеют обычно лица 40-60 лет.
Что провоцирует / Причины Истинной пузырчатки:
Причины возникновения и механизмы развития пузырчатки неизвестны, хотя имеется большое количество теорий. К ним относятся: инфекционная, иммунологическая, обменная, неврогенная, эндокринная, ферментативная, токсическая. Наиболее признанной большинством исследователей причиной являются иммунопатологические аутоагрессивные процессы в организме. Это подтверждается обнаружением антител против межклеточной субстанции в пораженной коже, пузырной жидкости и сыворотке крови больных.
Применение иммунофлюоресцентного метода обследования подтверждает наличие характерного только для больных пузырчаткой свечения в области межклеточного пространства в шиповидном слое эпидермиса. Наиболее вероятно, что аутоиммунные механизмы при пузырчатке имеют патогенетическое, а не этиологическое значение.
Патогенез (что происходит?) во время Истинной пузырчатки:
Некоторыми исследователями все формы пузырчатки рассматриваются как виды одного заболевания, которое вызывается фильтрирующимся вирусом или группой биологически близких вирусов. Авторы этой теории приводят свои доказательства, такие как:
- заражение белых мышей и кроликов содержимым пузырей;
- заражение куриных эмбрионов материалом от больных пузырчаткой с образованием у эмбрионов пузырей;
- положительная реакция связывания комплемента, приготовленного из содержимого пузырей и сывороток больных пузырчаткой и дерматозом Дюринга;
- обнаружение вирусоподобных образований в клетках пузырчатки при электронном микроскопировании, выявление цитопатогенного действия сыворотки крови и содержимого пузырей больных пузырчаткой и дерматозом Дюринга при использовании метода культуры тканей и прочих. Но все эти данные не являются абсолютными доказательствами вирусной природы заболевания.
Существует также неврогенная концепция возникновения пузырчатки, являющаяся одной из первых, которую поддерживал и развивал П. В. Никольский. Он считал пузырчатку нервно-трофическим заболеванием, которое вызывается перерождением нервных клеток. В пользу этой теории приводятся случаи развития дерматоза после нервно-психических травм, сильных эмоциональных потрясений. В некоторых случаях у больных, умерших от пузырчатки, обнаруживались дегенеративные изменения в клетках спинного и продолговатого мозга и спинномозговых ганглиях. Эти изменения скорее всего имеют патогенетический характер.
Обменная теория базируется на фиксируемых у больных пузырчаткой значительных изменениях водного, минерального и белкового обмена. Хлоридно-натриевый обмен регулируется функцией коры надпочечников. Эта функция называется минералокортикоидной. Данная теория имеет клинические доказательства: эффективность при лечении пузырчатки стероидных гормонов, повышенная экскреция глюкокортикоидов у таких больных, что подтверждает угнетение, вплоть до истощения у них глюкокортикоидной функции коры надпочечников. За эндокринную концепцию этиологии пузырчатки говорят известные случаи возникновения этого заболевания у беременных и исчезновения его после родов. Но наиболее вероятно, что обменные и эндокринные нарушения не являются первичными при пузырчатке, а возникают вторично в ответ на воздействие какого-либо другого фактора. Кроме всего прочего, существуют единичные наблюдения наследственной передачи пузырчатки.
Симптомы Истинной пузырчатки:
Существующая классификация выделяет 4 формы истинной пузырчатки:
- вульгарная (обычная);
- вегетирующая;
- листовидная (эксфолиативная);
- себорейная.
Истинной пузырчаткой чаще болеют женщины. Преимущественный возраст для возникновения пузырчатки колеблется между 40 и 60 годами. В детском и юношеском возрасте встречается редко и характеризуется тяжелым, нередко злокачественным течением, вплоть до летального исхода.
Вульгарная (обычная) пузырчатка
Вульгарная пузырчатка является наиболее часто встречающейся формой из всех форм истинной пузырчатки (приблизительно в 75% случаев). При этом виде дерматоза сначала поражаются слизистые оболочки полости рта и зева, в дальнейшем происходит вовлечение в процесс кожи туловища, конечностей, лица, наружных половых органов, паховых складок и подмышечных впадин. Заболевание имеет тяжелое хроническое течение. Характерно внезапное начало, когда без видимых причин на фоне неизмененной кожи возникают вначале напряженные, а затем быстро становящиеся вялыми пузыри небольших размеров. На начальных стадиях болезни они заполнены прозрачной серозной жидкостью, которая в дальнейшем становится мутной. Под пузырями быстро образуются мокнущие эрозии различных очертаний. Заживление эрозированных поверхностей заканчивается образованием слоистых корок коричневого цвета, после отпадения которых сохраняется буроватая пигментация.
Встречаются случаи спонтанного улучшения (без лечения), которые сменяются обострениями заболевания. Если течение пузырчатки доброкачественное, то общее состояние больного практически не изменяется. Общее тяжелое состояние и истощение организма, септическая лихорадка, которая особенно выражена при присоединении вторичной инфекции, наблюдается при злокачественном течении болезни. В этих случаях в крови больных выражена эозинофилия, уменьшено содержание белка, изменены белковые фракции, содержащие иммуноглобулины А, J, M. Довольно часты поражения печени, почек, сердца и легких. При пузырчатке зуда почти не бывает. Многочисленные эрозии болезненны и усиливаются при изменении положения тела, перевязках. Поражения вызывают особенно мучительные боли при их локализации на слизистых оболочках полости рта, гениталий и др.
Важным клинико-диагностическим признаком пузырчатки является симптом, или феномен, Никольского. Он вызван дегенерацией в мальпигиевом слое кожи, так называемым “акантолизом”, и заключается в том, что при потягивании за обрывок покрышек пузыря происходит отслойка эпидермиса на видимо здоровой коже. Также при трении кожи, которая кажется здоровой и расположена между пузырями, происходит легкое отторжение верхних слоев эпидермиса.
При пузырчатке существует диагностический тест, называемый симптомом Асбо-Ганзена. Он заключается в том, что при надавливании на еще не вскрывшийся пузырь пальцем видно, как жидкость, находящаяся в пузыре, отслаивает прилегающие участки эпидермиса и сам пузырь на глазах увеличивается в размерах по периферии. Но симптом Никольского для истинной пузырчатки не является строго обязательным признаком только этого заболевания, хотя и представляет большую ценность для диагностики. Этот симптом встречается и при других дерматозах: врожденный буллезный эпидермолизис, болезнь Риттера, синдром Лайелла. Почти у всех больных пузырчаткой этот симптом бывает положительным только в фазе обострения. В другие периоды болезни он отрицательный.
Хорошо подобранное лечение больных истинной пузырчаткой значительно удлиняет периоды ремиссии (улучшений) и отдаляет сроки наступления рецидива, а поддерживающая терапия с помощью применения стероидных гормонов сохраняет жизнь в течение многих лет.
Вегетирующая пузырчатка
Эта форма пузырчатки на начальных этапах развития по клиническим признакам сходна с вульгарной пузырчаткой и часто начинается с возникновения пузырей на слизистых оболочках полости рта. Но при вегетирующей пузырчатке наблюдается склонность пузырей располагаться вокруг естественных отверстий, пупка, а также в области крупных складок кожи (подмышечных, пахово-бедренных, межъягодичных, под молочными железами, за ушными раковинами). Когда пузыри вскрываются, то на их месте образуются эрозии, покрытые грязным налетом и папилломатозными разрастаниями. При этом выделяется большое количество экссудата. Имеется наклонность к слиянию поражений и образованию обширных вегетирирующих поверхностей, в некоторых местах с гнойно-некротическим распадом. Симптом Никольского часто положительный. Больные ощущают боль и жжение, которые затрудняют активные движения.
При успешном лечении вегетации уплотняются, подсушиваются, происходит эпителизация эрозий с выраженной остаточной пигментацией. Но у части больных может быстро развиваться истощение, и некоторые из них погибают.
Листовидная (эксфолиативная) пузырчатка
Для этой разновидности пузырчатки характерен резкий акантолиз, который приводит к оформлению поверхностных щелей, превращающихся в дальнейшем в пузыри. У взрослых листовидная пузырчатка встречается чаще, чем вегетирирующая, а у детей она преобладает над другими видами вульгарной пузырчатки.
Заболевание начинается на видимо неизмененной коже с появления дряблых, с тонкой покрышкой пузырей, которые немного выступают над поверхностью. Вскрытие пузырей проходит довольно быстро, а на их месте образуются обширные эрозии. Но чаще всего покрышки пузырей ссыхаются, образуя тонкие пластинчатые чешуйко-корки. Под корками эрозии эпителизируются медленно. Слоистые корки формируются вследствие образования новых порций экссудата (отделяемого) и напоминают слоеное тесто, поэтому эта разновидность пузырчатки носит название “листовидная” – эксфолиативная.
Симптом П. В. Никольского, описанный в 1896 г., именно при листовидной пузырчатке всегда резко положительный. Болезнь имеет многолетнее хроническое течение с периодами спонтанного улучшения. В результате прогрессирования процесс постепенно занимает обширные участки кожи, вплоть до волосистой части головы, и часто протекает по типу эритродермии. Крайне редко поражаются слизистые оболочки полости рта. От обширности поражений кожи зависит тяжесть общего состояние больного. Если очаги малочисленны, то состояние нарушается мало, а при генерализованных поражениях отмечаются повышение температуры, нарушения водного и солевого обмена, прогрессирование анемии, эозинофилии. Больные в таких тяжелых случаях слабеют, худеют, вплоть до развития кахексии.
Себорейная (эритематозная) пузырчатка – синдром Сенира-Ашера
Это заболевание является истинной пузырчаткой, так как оно может переходить в листовидную или вульгарную формы.
Течение себорейной пузырчатки длительное, но в большинстве случаев доброкачественное. Чаще всего вначале поражается кожа лица, груди и спины. Иногда процесс затрагивает волосистую часть головы. Близко расположенные друг к другу жирные корки образуются на покрасневшей коже, т. е. на эритематозном фоне. Процесс на лице сходен по внешнему виду с картиной рубцующегося эритематоза.
Под корками обнаруживаются влажные эрозии. Если с этих эрозированных поверхностей сделать мазок-отпечаток, то в нем можно выявить анатомические клетки. Довольно часто пузыри незаметны, и вследствие этого создается ложное представление о первичности корочек. На слизистых оболочках себорейная пузырчатка проявляется редко, но если патологический процесс на них развивается, то это является плохим прогностическим признаком.
Для этого вида пузырчатки характерны внутриэпидермальные абсцессы (внутрикожные гнойники), которые состоят из эозинофилов (лейкоцитов).
Диагностика Истинной пузырчатки:
Если болезнь протекает классически, то диагностика не представляет трудностей. Необходимо дифференцировать пузырчатку от многоформной экссудативной эритемы, буллезных токсикодермий, герпетиформного дерматоза Дюринга, врожденного буллезного эпидермолиза, буллезной формы красной волчанки.
Лечение Истинной пузырчатки:
Назначаются стероидные гормоны по схеме. Сначала лечение проводится ударными дозами. Преднизолон или метилпреднизолон – по 40-60 мг, триампцинолон – по 32-48 мг, дексаметазон – по 4-6 мг в сутки. В случае прекращения появления новых высыпаний, уменьшения явлений экссудации в очагах поражения дозу гормонов понижают, но делают это очень медленно, чтобы избежать обострения процесса и с целью профилактики “феномена отмены” стероидных гормонов.
Поддерживающая доза гормонов назначается строго индивидуально для конкретного больного, чтобы она была минимальна и не приводила к рецидиву заболевания. Такое лечение проводится в течение длительного времени. Для уменьшения дозы кортикостероидных гормонов и избежания тяжелых осложнений, вызываемых ими, гормоны комбинируют с одновременным назначением цитостатиков – иммунодепрессантов, к которым относятся: метотрексат, проспидин, азатиоприн. Применяют также анаболические гормоны – метиландростинолон, нероболил, метиландростендиол, препараты кальция, калия, средства для повышения фагоцитоза (пентоксил, метилурацил, аскорбиновая кислота, витамины, рутин, аскорутин, рибофлавин, кальция пантотенат, фолиевая кислота). В случае присоединения вторичной инфекции применяют антибиотики.
Большое значение имеет симптоматическая терапия, которая зависит от общего состояния больного – это переливания крови, вливания нативной плазмы, введение y-глобулина, препаратов печени (гепарин, витагепанкреатин, таблетки “Гепавит”), аутогемотерапия.
Больные должны соблюдать сбалансированную по содержанию белков, кальция и витаминов диету. При наличии у больного больших очагов поражения кожи и слизистых оболочек назначают частые теплые ванны с дезинфицирующими растворами, например, с калием перманганата, с последующим применением дезинфицирующих средств: жидкости Кастеллани, 1-2%-ного водного раствора пиоктанина, 5%-ной борно-нафталиновой мази и др. Пораженные участки кожи смазывают кортикостероидными мазями (“Локакортен”, “Флюцинар”, “Дермазолон”, “Оксикорт”, “Гиоксизон” и др.).
К каким докторам следует обращаться если у Вас Истинная пузырчатка:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Истинной пузырчатки, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Высыпания в виде пузырьков

Появление заполненных жидкостью пузырьков на кожном покрове может говорить как о простой проблеме, так и серьезном заболевании. Сыпь локализуется на разных участках тела, в том числе на слизистой оболочке. Бывает разной формы и размера. Далее рассмотрим, когда стоит пугаться пузырьковых высыпаний, а когда нет.
Симптомы и причины сыпи
При нарушениях в организме, он сигнализирует об этом через кожу, что проявляется сухостью изменением цвета или образованием сыпи. Высыпания бывают в виде пятен, гнойников, пузырьков и узелков. В медицине общее название таких симптомов – экзантема. Пузырьковую сыпь (везикулы) легко отличить: над поверхностью кожи появляется небольшой бугорок, в котором содержится прозрачная, или гнойно серозная жидкость, которая характерна для пустул.
Подобные образования могут быть следствием как механического поражения кожи, так и инфекций и аутоиммунных заболеваний. Пузырчатка – одна из опасных причин сыпи, которая требует лечения. Это редкое аутоиммунное заболевание, при котором сыпь занимает большие участки тела, в том числе на слизистой. Сыпь может шелушиться, отдельные везикулы разного размера сливаются в единую область. При таких симптомах больному срочно нужна госпитализация. Похожие симптомы могут проявляться при псориазе. Хотя в данном случае больному ничего не угрожает, нужно обратиться к дерматологу, чтобы убедиться в диагнозе.
Есть и более серьезные болезни, при которых также появляются пузырьки на коже. Другая аутоиммунная болезнь с пузырьковой сыпью – буллезный пемфигоид. Появляется только у людей преклонного возраста. Везикулы охватывают только кожный покров, между прыщиками появляются красные пятна, на ощупь экзантема уплотнена. Если сыпь сопровождается симптомами пищевого расстройства (вздутие, рвота, диарея и т. д.), это может быть герпетиформный дерматит. В таком случае высыпания начинаются с локтей и коленей, ягодиц, затылка.
Помимо основного признака пузырьковой экзантемы различают ряд сопутствующих симптомов. Это может быть температура, зуд, отсутствие аппетита. Такой набор симптомов определяется самой причиной, по которой появилась сыпь. Самые распространённые причины высыпаний в виде пузырьков на теле:
- Потница – болезненное состояние кожи, при котором появляется множество везикул в закрытых участках тела и кожных складках. Болезнь проявляется после перегревания, трения и потоотделения. При потнице сыпь локализуется под грудью, в ягодичной впадине, в паховых складках. У детей такое заболевание проявляется в разных частях тела. Без лечения и профилактики везикулы нагнаиваются.
- Инфекции. Везикулы часто появляются при ветряной оспе, краснухе, скарлатине, кори. Если вместе с сыпью повысилась температура, увеличились лимфоузлы, воспалились миндалины – причина, скорее всего, в инфекции. Следует избегать расчесывания везикул, так как после выздоровления они могут оставить рубцы.
- Герпес – вирусное заболевание, которое отличается от остальных местом высыпаний. Чаще всего при герпесе высыпания в виде пузырьков появляется на губах, в носогубных складках, реже – на половых органах. На теле формируется один или несколько везикул заполненных прозрачной жидкостью, вокруг бугорка появляется красный ободок. Сыпь на первых этапах зудит, на ощупь горячая. Такие симптомы заживают в течение недели, не оставляя следов. Пузырьки на слизистой и половых органах нужно лечить со специалистом.
- Стоматит – появление везикул во рту. Тоже может сопровождаться температурой, вялостью, воспалением и увеличением лимфоузлов.
- Чесотка – болезнь, вызванная клещом. Возбудитель передается при бытовых и половых контактах, в природных условиях. Мелкие пузырьки появляются между пальцами, на ладонях, половых органах. Появлению везикул предшествует сыпь в форме пятен, на месте которых постепенно формируются бугорки с жидкостью которые легко инфицируются при механическом раздражении. Лечение проходит только под наблюдением дерматолога.
- Аллергия и укусы насекомых – самая частая и менее опасная причина пузырьковой сыпи. При этом везикулы могут появляться в любом участке тела, иногда они объединяются и занимают большую поверхность кожи. Отличительная особенность таких везикул – сильный зуд, вызывающий дискомфорт и влияющий на общее самочувствие. У аллергиков симптомы проходят после приема антигистаминных препаратов. Укусы насекомых обязательно нужно обрабатывать антисептиками, спиртом или йодом.

Кроме этих причин везикулярная сыпь появляется от царапин и укусов кошек. Это называется фелинозом, когда при повреждении кожи человека животное инфицирует рану. Первые признаки появляются через 2 недели, на месте повреждения заметно уплотнение с красным оттенком. Затем на этом же участке формируется везикула, увеличиваются лимфоузлы, поднимается температура.
Что делать при высыпаниях
Если причина болезни точно прослеживается, например, при аллергии или потнице, пациент может самостоятельно избавится от симптомов. Аллергикам антигистаминные препараты должен прописать врач, после приема лекарства признаки заболевания исчезают. При потнице важна личная гигиена, пораженные участки кожи нужно обрабатывать мягкими антисептиками, тальком. Для профилактики нужно менять постельное белье раз в три дня, носить чистую одежду, которая не раздражает кожу.
Если высыпания на руках, ногах или других участках тела появились резко – не нужно самостоятельно лечиться. Прием у дерматолога займёт не больше часа, зато специалист точно установит причину и подберет безопасное лечение. На приёме нужно будет ответить на вопросы:
- когда появилась сыпь;
- прогрессирует она или нет;
- были ли другие симптомы;
- болел ли другой член семьи подобным;
- бывало ли такое раньше.
Если высыпания в виде пузырьков появляются на гениталиях, обязательно нужно посетить дерматовенеролога. Если сыпь проявляется периодически и самостоятельно проходит, нужна консультация аллерголога и дерматолога, в таком случае тоже важно установить причину этого явления.
Высыпания в виде пузырьков у ребенка чаще появляются из-за потницы. Но не нужно любую сыпь относить к потнице, если вы в этом не уверены. У детей такие симптомы тоже могут говорить об аллергии, аутоиммунных болезнях, инфекциях. Если везикулы не исчезают после обработки антисептиками и ранозаживляющими, нужно посетить педиатра. Если во время высыпаний появляется температура, диарея, ребенок становится беспокойным или, наоборот, постоянно спит, необходимо срочно обратиться за консультацией к специалисту.
Высыпания в виде пузырьков на теле появляются от внешних или внутренних факторов. Это может быть инфекция, аллергия или аутоиммунные заболевания. В лечении важно установить точную причину сыпи. От воздействия внешних факторов везикулы появляются одиночно или в ограниченном участке тела, быстро проходят и не оставляют следов. Если подобные симптомы появляются регулярно, проконсультируйтесь с дерматологом.
Волдыри на коже с жидкостью: причины и лечение недуга
а) Пример из истории болезни. 100-летняя темнокожая женщина, страдающая диабетом, обратилась к врачу по поводу обширного пузыря, появившегося у нее па голени утром того же дня. Внезапное возникновение пузыря не было спровоцировано какой-либо травмой, а эритема вокруг него отсутствовала. Содержимое пузыря – прозрачная светлая жидкость – свидетельствовало об отсутствии инфицирования. Пузырь был дренирован стерильной иглой, новые пузыри не возникли. Пациентке установлен диагноз диабетического пузырного доброкачественного самостоятельно разрешающегося дерматоза.
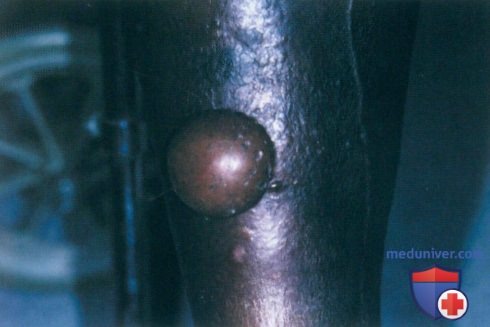
Диабетический пузырь на голени у пожилой темнокожей женщины, страдающей диабетом. Этот крупный пузырь появился внезапно без предшествующей травмы и содержал прозрачную неинфицированную жидкость, эритема вокруг него отсутствовала
б) Особенности диагностики. Обследование пациента с пузырными заболеваниями начинается со сбора анамнеза и физикального исследования. Для установления окончательного диагноза могут потребоваться лабораторные исследования или биопсия кожи.
Анамнез:
• Когда появились высыпания и как они выглядели?
• Изменялись ли их внешний вид или локализация?
• Реагировали ли они на какое-либо лечение?
• Отмечались ли какие нибудь сопутствующие симпто мы или провоцирующие факторы?
• Как заболевание повлияло на жизнь пациента?
• Какие сопутствующие хронические состояния наблюдаются у пациента?
• Принимает ли пациент какие-либо медикаменты?
• Имеются ли какие-либо особенности семейного анамнеза?
• Где локализуются высыпания?
• Пузыри вялые или напряженные?
• Наблюдаются ли другие высыпания (эрозии, экскориации, папулы, волдыри)?
• Симптом Никольского положительный или отрицательный (отслаивается ли непораженная кожа около пузыря при боковом трении)?
• Симптом Асбо-Хансена положительный или отрицательный (происходит ли отслойка окружающей кожи при вертикальном надавливании на пузырь сверху)? Иногда симптом Асбо-Хансена также называется симптомом Никольского.
• Признак Дарье положительный или отрицательный (формируется ли волдырь при трении кожи)?
• Каково общее состояние кожи (подвержена ли она воздействию солнца; наблюдается ли поствоспалительная гиперпигментация, лихенификация, рубцевание)?
• Отмечается ли у пациента лимфаденопатия или гепатоспленомегалия?
1. Аутоиммунные буллезные заболевания:
– При буллезном пемфигоиде у пациентов наблюдаются обширные напряженные пузыри, которые первично поражают туловище, паховую область, подмышечные впадины, проксимальные участки конечностей и сгибательпые поверхности.
– Вульгарная пузырчатка характеризуется эрозиями и вялыми пузырями, которые часто поражают слизистую полости рта. Фактически, поражение слизистых оболочек может быть начальным проявлением заболевания. Если поражается кожа, симптомы Никольского и Асбо-Хансена становятся положительными.
– Листовидная пузырчатка представлена кожными эрозиями и никогда не поражает слизистые оболочки. Симптомы Никольского и Асбо-Хансена положительные.
– Вегетирующая пузырчатка характеризуется бородавчатыми бляшками, поражающими складки тела, особенно подмышечные впадины и паховую область.
– Эритематозная волчанка клинически напоминает сыпь на щеках при волчанке, при этом очаги локализуются на носу, щеках и ушных раковинах.
– Пемфигоид беременных развивается во время беременности или в послеродовом периоде. Это состояние характеризуется буллезным компонентом. У больных обычно наблюдаются уртикарные папулы и бляшки с пузырями, локализующиеся вокруг пупка и на конечностях. Затем сыпь становится генерализованной, поражаются ладони и подошвы. Лицо, волосистая часть кожи головы и слизистые оболочки, как правило, свободны от высыпаний.
– Рубцующийся пемфигоид в 90% случаев поражает слизистые оболочки и в 66% – конъюнктивы. У пациентов нередко отмечается десквамативный гингивит. Кожные очаги наблюдаются у 25% пациентов.
– Буллезный приобретенный эпидермолиз отличается пузырями и эрозиями, вызванными травмой, возникающими обычно в дистальных отделах конечностей. У пациентов наблюдаются рубцевание, милиум и дистрофия ногтей. Повышен риск раз вития солидных опухолей, особенно аденокарциномы.
– Герпетиформный дерматит характеризуется классическими симметричными зудящими высыпаниями, поражающими разгибательные поверхности конечностей, волосистую часть кожи головы и ягодичную область. У пациентов отмечаются зудящие везикулы и крустозные папулы с поверхностными экскориациями.
– IgA линеарный буллезный дерматоз развивается у детей и часто имеет кольцевидную картину распределения высыпаний. В 50% случаев по ражаются слизистые оболочки.
Воспроизведение симптома Асбо-Хансена на спине у пациента с буллезным пемфигоидом. Пузырь не расширяется при надавливании сверху, таким образом, симптом отрицательный Вульгарная пузырчатка с нетронутым (невскрывшимся) пузырем Пемфигоид беременных с пузырем в области лодыжки Пузыри с кольцевидным рисунком у девочки с IgA буллезным дерматозом детского возраста Поздняя кожная порфирия с большим пузырем на пальце Парапсориаз лихеноидный и оспенновидный острый у молодого мужчины с эрозиями, которые образовались на месте везикул и пузырей
2. Травмы/физическая нагрузка как причина буллезных высыпаний:
– Пузыри формируются в результате трения в зонах, подверженных давлению и трению, какими чаще всего служат дистальпые отделы нижних конечно стей.
– Безболезненные диабетические пузыри развиваются после травмы у больных, страдающих сахарным диабетом, как правило, в акральных отделах.
– Послеожоговые пузыри, например, такие как наблюдаются в результате тяжелого солнечного ожога второй степени, появляются через несколько часов после воздействия повреждающего фактора.
– Потницу вызывает закупорка эккринных протоков кератином в жаркое время года. Маленькие поверхпостные везикулы могут возникать на лице, туловище или конечностях.
3. Метаболические причины буллезных высыпаний:
– При поздней кожной порфирии (ПКП) поражается открытая воздействию солнца кожа, особенно на тыльных поверхностях кистей, предплечьях, ушных раковинах и лице. У пациента нередко наблюдаются сопутствующие изменения, такие как милиум, рубцевание и нарушение пигментации. ПКП может ассоциироваться с инфекционным гепатитом С.
4. Иммунологические причины пузырей на коже:
– Парапсориаз лихеноидный и оспенновидный острый обычно проявляется папуло-некротическими высыпаниями, однако могут наблюдаться везикулы, напоминающие оспу. Обычно вовлечены передняя поверхность туловища, сгибательные поверхности верхних конечностей и подмышечные впадины. Общее состояние пациента не нарушено, хотя в большинстве случаев отмечается лимфаденопатия. CD8 Т-клетки являются преобладающим типом клеток в кожных очагах. Заболевание чаще всего встречается у молодых мужчин и может протекать хронически.
– Аллергический контактный и ирритантиый (раздражительный) контактный дерматиты при тяжелом течении могут проявляться пузырями. Особое внимание следует обратить на место расположения и рисунок поражения. Например, линейные вези кулы и пузыри предполагают дерматит, вызванный растениями, такими как ядовитый плющ, ядовитый дуб или ядовитый сумах. Пузыри в пупочной области обусловлены никелевым дерматитом. Очаги на боковой поверхности стоп часто отмечаются при «мокасиновом» (обувном) дерматите; аналогичным образом поражение боковых поверхностей ладоней связанно с «перчаточным» дерматитом.
5. Лекарственные препараты как причины булл на коже:
– При буллезпой токсидермии высыпания могут быть либо ограниченными двумя различными слизистыми поверхностями с минимальным вовлечением кожи, либо генерализованными с поражением всех слизистых оболочек и большей части поверхности кожи. Симтомы Никольского и Асбо-Хансена па пораженной коже положительные.
6. Инфекции и укусы насекомых как причины пузырей на коже:
– Буллезные артроподобные реакции могут отмечаться после укуса насекомого.
– При оценке локализованной пузырной сыпи должны учитываться бактериальные инфекции. Среди таких инфекций встречается буллезное импетиго. При осмотре конечностей следует помнить, что везикулезные высыпания на фоне целлюлита могут ассоциироваться с более тяжелой стафилококковой или стрептококковой инфекцией, поэтому необходима тщательная оценка состояния пациента для исключения некротизирующего фасциита. Как и при большинстве бактериальных инфекций, у пациентов обычно наблюдается лихорадка и повышенное число лейкоцитов.
– При пузырях на слизистых оболочках нельзя исключить инфицирование вирусом простого герпеса. Генерализованные пузыри у взрослых могут быть вызваны диссеминированным герпесом, что указывает на возможность иммуносупрессии. Многочисленные пузыри с дерматомным распределением являются характерным признаком опоясывающего лишая (герпеса зостера). – Чесотка, дерматофития и кандидоз могут также иметь буллезную или пустулезную картину высыпаний на классических участках поражения.
7. Гидростатические причины пузырей на коже:
– Отечные пузыри образуются при повышении осмотического давления, которое развивается во время выделения трансцеллюлярной жидкости. Такие пациенты, как правило, страдают сердечной недостаточностью, циррозом печени или почечной недостаточностью.
8. Врожденные причины пузырей на коже:
– Токсическая эритема новорожденных проявляется бессимптомными розовыми пятнами, папулами, пустулами или волдырями на лице, туловище, проксимальных отделах верхних конечностей или ягодичной области. Ладони и подошвы обычно остаются свободными от высыпаний. Заболевание отмечается с момента рождения и до двух недель жизни, а затем самопроизвольно разрешается. Встречается примерно у 10% всех новорожденных.
– Потница развивается вследствие закупорки эккринных протоков. Невоспалительные везикулы наблюдаются на лице, туловище пли конечностях. Заболевание возникает примерно у 15% новорожденных и наиболее часто встречается в странах с жарким климатом.
– Транзиторный неонатальный пустулезный меланоз проявляется пустулами или везикулами без сопутствующей эритемы, которые расположены группами на лбу, в заушной области, подбородке, шее, верхней части передней грудной стенки, спине, ягодичной области, животе и бедрах и спонтанно разрешаются, оставляя после себя пигментированные пятна. Заболевание развивается примерно у 4% доношенных младенцев и чаще всего наблюдается в популяции афроамериканцев.
– Акропустулез новорожденных развивается в первые недели или месяцы жизни и спонтанно разрешается к 2-3 годам. При этом состоянии гроздевидные скопления везикул или пустул поражают ладони и подошвы, вызывая зуд.
– Эозинофнльный пустулезный фолликулит является редким состоянием, при котором желтоватые пустулы поражают лицо, волосистую часть кожи головы, туловище и конечности, обычно вызывая зуд и раздражение. Исследования на бактериальную, вирусную и грибковую инфекции оказываются отрицательными. Может наблюдаться у ВИЧ-положительных пациентов.
– Неопатальный герпес беременных ассоциирован с материнским заболеванием. У новорожденных отмечаются эритематозные пятна, папулы, везикулы и пузыри, поражающие туловище, голову и конечности. Заболевание, как правило, спонтанно разрешается в течение первого года жизни, однако высыпания могут персистировать в течение двух первых лет.
– Неонатальная пузырчатка наблюдается у новорожденных, матери которых страдали активной вульгарной пузырчаткой (не листовидной пузырчаткой). Ребенок рождается с пузырями, которые спонтанно разрешаются в течение 1-2 недель.
– Буллезный эпидермолиз является врожденным заболеванием, при котором незначительное трение или травма вызывают появление везикул, пузырей и эрозий. Наиболее часто поражаются дистальные отделы конечностей.
– Врожденные инфекции, вызванные вирусом простого герпеса, обычно проявляются везикулами. Кроме того, везикулезные высыпания у новорожденных могут быть вызваны сифилисом новорожденных, который является единственной формой сифилиса с везикулезной картиной.
9. Гематологические причины пузырей на коже:
– Буллезный мастоцитоз обусловлен аккумуляцией тучных клеток в коже. Буллезная картина является очень редкой, однако высыпания обычно возникают в любой области тела. При обследовании симптом Дарье, как правило, положительный, отмечается дермографизм. Следует соблюдать осторожность, чтобы не вызвать реакцию раздражения, которая может спровоцировать генерализованную дегрануляцию тучных клеток. Необходимо тщательное обследование для выявления признаков системного поражения, включая тучноклеточный лейкоз. Для подтверждения лимфаденопатии и гепатосплепомегалии рекомендуются тщательная пальпация лимфатических узлов и исследование органов брюшной полости.
Пузыри и везикулы на конечности у пациента после контакта с ядовитым плющом: острый контактный дерматит иногда проявляется пузырями и везикулами Пузыри после укусов насекомых – огненных муравьев Буллезное импетиго на лице у ребенка. Обратите внимание на медовые корочки Опоясывающий лишай (герпес зостер) с крупными пузырями и дерматомным распределением высыпаний Буллезный мастоцитоз на волосистой части кожи головы у 9-месячного ребенка
г) Анализы и обследования при заболевании. При неясной клинической картине для постановки диагноза применяются различные лабораторные исследования. Некоторые состояния необходимо подтвердить данными биопсии даже при кажущейся однозначности диагноза. Например, биопсию необходимо выполнить в любом случае при подозрении на пузырчатку, поскольку лечение предусматривает продолжительное применение потенциально токсических лекарственных препаратов.
Лабораторная диагностика буллезных заболеваний:
• Если подозревается простой герпес или опоясывающий лишай, можно выполнить прямую флюоресценцию с определением антител в соскобе из очага. Результат исследования в большинстве случаев становится известен в течение суток.
• Соскоб с каплей минерального масла для выявления чесотки.
• Исследование с КОН для выявления возможной буллезной грибковой инфекции (например, буллезной грибковой инфекции стоп).
• При подозрении на генетические дефекты рекомендуется направить пациента на генетическое консультирование.
Биопсия буллезных болезней кожи:
• Для патоморфологической оценки проводится 4-мм трепанобиопсия, при этом достоверным считается исследование материала, включающего край пузыря. Тангенциальная биопсия является альтернативой при условии, что эпидермис пузыря остается в материале биоптата.
• На иммунофлюоресцентное исследование направляется образец кожи, полученный с помощью 4-мм трепана из перифокальной зоны очага и помещенный в специальную среду. Исключением являются случаи, подозрительные в отношении герпетиформного дерматита: биоптат для иммунофлюоресценции должен быть получен из непораженного участка кожи.
• Если подозревается наличие инфекции, рекомендует ся выполнение двух 4-мм трепанобиопсий для исследования бактериальной, грибковой и вирусной культур, а также микроскопии окрашенного препарата, В тех случаях, когда культуральный анализ и другие менее инвазивные исследования малоинформативны. Образец помещается в стерильную чашку на стерильную марлю, смоченную стерильным изотопическим раствором. Если биопсия выполняется с целью про ведения культурального анализа, необходимо использовать анестетик без консервантов и изотонический раствор.
Другие методы исследования. Пациенты с рубцующимся пемфигоидом и токсическим эиидермальиым иекролизом нуждаются в осмотре офтальмолога. Пациентам с тяжелыми формами бул лезного эпидермолиза и герпетиформного дерматита необходима консультация гастроэнтеролога. При паранеопластических состояниях, таких как приобретенный буллезный эпидермолиз и рубцующийся пемфигоид, показаны тщательный скрининг для выявления опухоли и целенаправленный анализ симптомов.
д) Список использованной литературы:
1. Bolognia JL, Jorizzo JL, Rapini RP. Dermatology. London: Elsevier Health Sciences, 2003.
2. James WD, Berger TG, Elston DM. Andrews’ Diseases of the Skin: Clinical Dermatology. 10th ed. Philadelphia: Elsevier Health Sciences, 2005.
3. Schachner I,A, Hansen RC. Pediatric Dermatology. 3rd ed. New York: Mosby, 2003.
4. Spitz JL. Genodermatoses: A Clinical Guide to Genetic Skin Disorders. Philadelphia: Lippincott Williams & Wilkins, 2004.
Буллезный дерматит

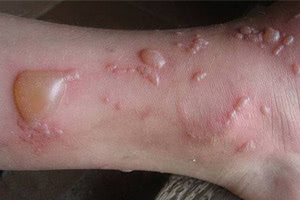
Первичными элементами сыпи при буллезном дерматите являются везикулы (пузырьки) — полостные образования на коже не более 0,5 см в диаметре, имеющие дно и покрышку, образованные выше- и нижележащими слоями кожи. Содержимое пузырька — серозный или геморрагический экссудат. Буллы (пузыри) — полостные образования со схожими характеристиками, но имеющие размер более 0,5 см. После вскрытия везикул и булл остаётся эрозия — вторичный элемент сыпи при буллезных дерматитах. Глубина залегания пузырей и пузырьков может достигать субэпидермальных слоёв кожи.
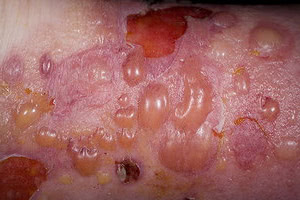
Образованием пузырей на коже (буллезным дерматитом) сопровождаются следующие заболевания:
- болезнь Хейли-Хейли;
- буллезный пемфигоид;
- пемфигус, или пузырчатка;
- наследственный буллезный эпидермолиз;
- токсический эпидермальный некролиз (синдром Лайелла и синдром Стивенса-Джонсона);
- герпетиформный дерматит Дюринга.
Причины буллезного дерматита
Современная дерматология рассматривает следующие причины буллезного дерматита:
- Наследственные мутации в генах, приводящие к слабости кожных покровов и структурным аномалиям в их микроструктуре. К этим заболеваниям относят болезнь Хейли-Хейли (аномалия в гене ATP2C1, приводящая к дефициту специфических белков, обеспечивающих прочный контакт клеток кожи с помощью десмосом), наследственный буллёзный эпидермолиз (дефект в генах, кодирующих белки, коллаген седьмого типа и ламинин, обеспечивающие прочность соединительной ткани в различных органах, включая кожу).
- Аутоиммунные патологии, приводящие к повреждению десмосом (структур клеток кожи, обеспечивающих межклеточную связь и прочность кожных покровов). Это такие патологии, как буллёзный пемфигоид, пемфигус, герпетиформный дерматит Дюринга и некоторые другие (линейный IgА дерматоз, гестационный пемфигоид и т.д.).
- Аллергические заболевания (реакция на лекарственные препараты, сопровождающаяся обширной гибелью клеток кожи), приводящие к образованию пузырей на коже (синдром Лайелла, синдром Стивенса-Джонсона или ССД).
Симптомы буллезного дерматита
Любой буллёзный дерматит сопровождается образованием на коже пузырей и/или пузырьков. Это основной признак, общий для всех заболеваний из этой группы. Буллы и везикулы являются основными первичными элементами сыпи при буллёзных дерматитах. При нарушении целостности покрышки образования на месте разрушенного пузыря или пузырька остаётся эрозия, дном которой может быть субкорнеальный, интраэпидермальный или субэпидермальный слои кожи.
Симптомы буллёзного эпидермолиза следующие:
- пузыри, заполненные жидкостью, появляющиеся на участках кожи, подвергающихся трению;
- деформация и последующая потеря ногтей пальцев рук и ног;
- возможное образование пузырей на слизистой оболочке ротовой полости, верхних дыхательных путей и пищеварительного тракта;
- тонкая, легко ранимая кожа;
- возможное образование пузырей на коже волосистой части головы с последующим рубцеванием и потерей волос на поражённых участках;
- нарушение глотания (дисфагия);
- определение первых признаков при рождении или в течение первого года жизни ребёнка.
Болезнь Хейли-Хейли сопровождается следующими симптомами:
- дебютом болезни, чаще всего происходящем во взрослом возрасте (20-40 лет);
- главным симптомом — сыпью, причиняющей боль и дискомфорт, состоящей из легко вскрывающихся пузырей и пузырьков с образованием эрозий;
- локализацией сыпи в области складок кожи (на шее, в паху, подмышках, под молочными железами и в области ягодичных складок), но также и на других областях туловища;
- сыпью, разрешаемой без образования рубцов, но причиняющей серьёзные дискомфорт и боли, усиливающиеся при вскрытии раневой поверхности. Пот и трение ухудшает состояние.
Симптомы буллёзного пемфигоида таковы:
- напряжённые пузыри, содержащие прозрачную жидкость, на коже рук, ног, бедёр, в паху, на животе, редко возникающие на слизистых оболочках;
- сыпь на начальном этапе может иметь вид волдырей или зудящих папул на фоне покрасневшей кожи;
- острое течение не характерно;
- после вскрытия пузырей образуются эрозии.
Симптомы пемфигуса (пузырчатки):
- вялые пузыри, локализующиеся на коже головы, туловища и на слизистых оболочках;
- при вскрытии пузырей образуются безболезненные эрозии;
- первыми симптомами болезни могут быть пузыри на слизистой ротовой полости;
- пузыри на слизистой гортани и голосовых связках могут приводить к охриплости голоса.
Симптомы герпетиформного дерматита:
- сыпь имеет вид сгруппированных везикулярных элементов, симметрично расположенных на разгибательных поверхностях рук и ног, в области крестца, на коже коленок и локтей, плеч;
- высыпания сопровождаются интенсивным зудом, жжением;
- характерны вторичные элементы в виде расчёсов, эрозий.
Симптомы синдрома Стивенса-Джонсона и синдрома Лайелла
Синдром Лайелла часто рассматривается как продолжение синдрома Стивенса-Джонсона (дальнейшее развитие патологии с более тяжёлым течением). Начало ССД сопровождается лихорадкой, слабостью, болевыми ощущениями в горле. Затем на слизистой оболочке конъюнктивы, рта и языка появляются пузыри и эрозии. Возможная локализация также включает в себя слизистую половых органов и прямой кишки. На коже возникает сыпь из округлых пятен 2-3 см в диаметре.
Синдром Лайелла начинается с признаков простудного заболевания, потому часто остаётся нераспознанным. Беспокоят кашель, насморк, слабость, лихорадка. От момента приёма препарата, на который возникает реакция, до начала симптомов может пройти несколько дней или недель. В развернутой фазе на коже тела пациента появляется быстро распространяющаяся красная пятнистая сыпь. Затем она трансформируется в огромные буллы из-за отслаивания кожи на поражённых участках вследствие тотального некроза. Такие же изменения наблюдаются на слизистых оболочках ротовой полости, дыхательных путей, пищевода, половых органов и роговице. Общее состояние тяжёлое, возможна кома, полиорганная недостаточность.
Диагностика и лечение буллёзного дерматита
Основой диагностики при буллёзных дерматитах является гистологический анализ кожи (биопсия) и иммуногистохимическое исследование биоптата. Микроскопия выявляет характерные признаки того или иного заболевания, а гистохимическое исследование позволяет выявлять отложения иммуноглобулинов (характерно для аутоиммунных заболеваний). Клиническая диагностика, основывающаяся на характерных признаках болезней, может ошибаться.
Тактика терапии зависит от причин, вызвавших буллёзный дерматит. Лечение проводится в основном патогенетически и направлено на ключевые моменты механизмов развития заболевания. Этиотропное лечение невозможно, так как наследственные и аутоиммунные болезни возникают на тонком молекулярном уровне и не поддаются коррекции существующими методами. При аутоиммунных и аллергических буллезных дерматитах основой терапии является местное и системное применение кортикостероидных препаратов (преднизолон, гидрокортизон и др.), иммуносупрессивная терапия (метотрексат, азатиоприн). Возможно назначение моноклональных антител (ритуксимаб). При герпетиформном дерматите эффективен дапзон, хотя механизм его действия при этой патологии точно неизвестен.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Пузырчатка

Пузырчатка — хроническое аутоиммунное заболевание, характеризующееся возникновением особого вида пузырей на поверхности ранее здоровой кожи и слизистой оболочки. Среди видов пузырчатки можно выделить: вульгарный, вегетирующий, эритематозный и листовидный.
Пузырчатку можно диагностировать в случае выявления акантолитических клеток, которые выявляют во взятом мазке или в составе пузырей в самом эпидермисе (при гистологическом исследовании). Для лечения пузырчатки первым делом применяют глюкокортикостероиды (назначают целый курс приема). Последнее всегда хорошо сочетается с экстракорпоральной гемокоррекцией (плазмофорез, криоафероз, гемосорбция).
Что это такое?
Пузырчатка – тяжёлая болезнь, поражающая кожный покров человека. В результате её прогрессирования на коже и слизистых оболочках формируются патологические пузыри, внутри наполненные экссудатом. Этот процесс начинается из-за расслоения эпителия. Патологические очаги могут сливаться и имеют тенденцию к стремительному росту.
Причины возникновения
Причины развития пузырчатки еще окончательно не изучены. Одной из основных причин возникновения пузырчатки является нарушение аутоиммунных процессов, тем самым для иммунной системы клетки становятся антителами.
Нарушение структуры клеток подпадает под воздействие внешних факторов, а также агрессивных условий окружающей среды. В итоге связь между клетками нарушается, что приводит к образованию пузырей. Процент заболеваемости у людей с наследственной предрасположенностью гораздо выше.
Механизм образования пузырей
Человеческую кожу образно можно описать как водно-пружинный «матрац», покрытый своеобразной «стенкой». В образовании пузырей «матрац» не участвует – страдает только верхний слой, эпидермис.
Состоит эпидермальный пласт из 10-20 клеточных слоев, выглядящих под микроскопом как кирпичики. «Кирпичики» второго слоя эпидермиса связаны друг с другом своеобразными «мостиками». Сверху на «стенке» находятся пластами клетки, уже не совсем похожие на клетки, напоминающие нанесенный крем. Это – чешуйки, корнеоциты, необходимые для защиты от механических, химических и физических повреждений.
Если под воздействием внутренних или внешних причин формируются антитела, от которых разрушаются «мостики»-десмосомы между клетками базального слоя (это называется акантолизом и видно под микроскопом), это – истинная пузырчатка. Если тканевая жидкость проникает между базальным и верхними слоями эпидермиса, не разрушая «мостики», это – пемфигоид. Без деструкции десмосом протекает и вирусная пузырчатка.
Классификация
Разновидности неакантолитической пузырчатки:
- Неакантолитическая пузырчатка доброкачественного характера. Патологические элементы формируются исключительно в ротовой полости человека. При осмотре можно выявить воспаление слизистой, а также её незначительное изъязвление.
- Буллезная форма неакантолитической пузырчатки. Это доброкачественный недуг, который развивается как у взрослых, так и у детей. На коже формируются пузыри, но при этом не наблюдается признаков акантолиза. Данные патологические элементы могут самопроизвольно исчезать без рубцевания.
- Рубцующаяся неакантолитическая пузырчатка. Данный пемфигоид именуют в медицинской литературе пузырчаткой глаз. Чаще всего она диагностируется у женщин, которые перешагнули 45-летний возрастной рубеж. Характерный симптом – поражение зрительного аппарата, кожного покрова и слизистой рта.
Классификация истинной пузырчатки:
- Эритематозная форма. Данный патологический процесс сочетает в себе несколько заболеваний. Его симптоматика схожа с себорейным дерматитом, эритематозным вариантом системной волчанки, а также истинной пузырчатки. Эритематозная пузырчатка у взрослых и детей очень тяжело поддаётся лечению. Стоит отметить, что недуг диагностируется не только у людей, но и у некоторых животных. Характерный симптом – проявление на кожном покрове тела и лица красных пятен, сверху покрытых корками. Одновременно с этим признаком на волосистой части головы возникают себорейные проявления.
- Пузырчатка обыкновенная. Этот типа патологии диагностируется у пациентов более часто. На коже формируются пузыри, но при этом признаков воспаления не наблюдается. Если не провести вовремя лечение пузырчатки, то патологические элементы могут распространиться по всему кожному покрову. Стоит отметить, что они могут сливаться и образовывать большие очаги поражения.
- Листовидная пузырчатка. Название данная форма получила из-за особенностей патологических элементов. На кожном покрове человека формируются пузыри, которые практически не возвышаются над эпидермисом (не напряжены). Сверху на них формируются корочки, имеющие свойство наслаиваться друг на друга. Создаётся эффект листового материала, сложенного в стопки.
- Бразильская пузырчатка. Не имеет ограничений касательно пола и возраста. Случаи её развития были зафиксированы и у детей раннего возраста, и у пожилых людей в возрасте от 70 до 80 лет. Также не исключено её прогрессирование у людей среднего возраста. Стоит отметить, что данная разновидность имеет эндемический характер, поэтому встречается только в Бразилии.

Симптомы
Учитывая, что специалисты выделили несколько различных типов данной патологии, то и симптомы у каждого из них будут весьма специфическими. Безусловно, существует и ряд общих тенденций и признаков, присущих всем типам заболевания. Сюда можно отнести, например, волнообразное течение патологического процесса.
Периоды обострения чередуются с переходом пузырчатки в более спокойную стадию, когда основные симптомы затихают или же совсем исчезают. Немаловажным фактором для пациента станет и то, что при отсутствии своевременной диагностики и назначения эффективного курса лечения, велик риск развития тяжелых состояний, отягощенных сопутствующими заболеваниями.
- Наличие корочек, начиная от бледно-розовых мягких и до красных плотных, напоминающих лишай;
- Происходит ухудшение общего состояния;
- Снижение иммунного ответа организма;
- Образование пузырей различной плотности;
- Также при тяжелом течении отмечается отделение слоев эпидермиса, причем протекать оно может как в очаге поражения, так и вдали от него.
- Повреждения и язвы слизистой оболочки рта, носоглотки или гениталий;
- Боли при совершении акта глотания или же при приеме пищи;
- Неприятный запах изо рта, свидетельствующий о поражении слизистых оболочек;
- Гиперсаливация или, иными словами, повышенное слюноотделение;
- При себорейной форме на волосистой коже головы проявляются характерные корочки желтоватого или же буро-коричневого цвета.
- Пузыри различного внешнего вида, начиная от плоских и заканчивая тонкостенными, которые лопаются при незначительном прикосновении. На их месте образуются эрозии и, в дальнейшем, корки.
- При тяжелом течении возможно образование эрозированной поверхности кожного покрова на месте пузырей. Их особенностью становится тенденция к периферическому росту. С течением времени такие эрозии занимают большую поверхность кожного покрова, причиняя пациенту боль и неудобства.
- У детей проявления пузырчатки локализуются по всей поверхности кожного покрова, включая конечности.
Специалисты утверждают, что при данном заболевании может отмечаться как чистая форма патологического процесса, так и смешанные, плавно переходящие одна в другую. Следовательно, симптомы и признаки пузырчатки у конкретного человека могут варьировать и свидетельствовать о наличии нескольких типов болезни.
Как выглядит пузырчатка: фото
На фото ниже показано, как проявляется заболевание у человека.

Диагностика
Специалисты говорят о том, что поставить верный диагноз можно на основании комплексного обследования пациента, включающего в себя несколько важных этапов:
- Осмотр пациента на наличие клинической картины. В этот момент врач устанавливает характер поражений, их локализацию, степень развития заболевания и т.д.
- Цитологического анализа, необходимого для установления присутствия акантолических клеток в мазках биоматериала.
- Проведение пробы Никольского, позволяющей дифференцировать пузырчатку от сходных с ней патологических процессов.
- Методику прямой иммунофлюоресценции. Данное исследование позволяет выявить наличие иммуноглобулина в межклеточной субстанции эпидермиса.
- Гистологического исследования, в основу которого положена методика обнаружения щелей и других повреждений внутри эпидермиса.
Только совокупность всех результатов позволяет поставить точный диагноз и назначить эффективный курс лечения, приводящий к выздоровлению пациента.
Лечение вирусной пузырчатки
Лечение вирусной пузырчатки предполагает назначение следующих системных препаратов:
- цитостатики останавливают деление иммунных клеток: Сандиммун, Азатиоприн, Метотрексат;
- противовирусные: Виферон, Лаферон, Циклоферон;
- глюкокортикостероиды: Дексаметазон, Преднизолон;
- жаропонижающие: Ибупрофен, Парацетамол, Нимесил, Мефенаминовая кислота;
- антигистамины снимают зуд: Цетрин, Диазолин, Фенистил.
Для наружной обработки поражённых участков кожи могут назначить:
- противомикробно-местноанестезирующие средства для орошения полости рта, если вирусная пузырчатка поразила слизистые ребёнка: Фортеза, Орасепт;
- антисептики: Хлоргексидин, Метиленовый синий, Мирамистин;
- комбинированные препараты из антисептиков и анестетиков: Офлокаин, аптечные болтушки;
- противозудные примочки из сока крапивы, алоэ, масла грецкого ореха.
Так как обычно детей с таким диагнозом лечат в стационарных условиях, для усиления терапевтического курса могут проводиться лечебные процедуры, направленные на очистку крови от антител:
- плазмаферез — замена жидкой части крови похожими растворами без микробов, иммунных комплексов и антител;
- гемосорбция с применением угольного фильтра.
Только врач может сказать, чем лечить вирусную пузырчатку, потому что в каждом отдельном случае она может приобретать какие-то особые черты. Что касается других форм пемфигуса, то терапевтический курс для них тоже определяется индивидуально.
Как лечить другие формы пузырчатки?
Процесс лечения пузырчатки довольно сложен. Поэтому самолечение данного вида заболевания ни в коем случае недопустимо. Болезнь быстро прогрессирует, поражая большие участки кожи, что приводит к нарушениям работы внутренних органов.
Лечение пузырчатки в обязательном порядке проводится в дерматологическом стационаре. В первую очередь назначаются кортикостероидные препараты, цитостатики и другие лекарства, предназначенные для облегчения течения болезни и продолжительности жизни больных.
Препараты нужно сначала принимать в больших дозах. При этом обращать внимание на уровень сахара в крови и моче, следить за артериальным давлением и соблюдать правила личной гигиены. При частой смене постельного, нательного белья предотвращается проявление вторичной инфекции.

Препараты для лечения пузырчатки
Больному показан прием глюкокортикоидов в высоких дозах. Для этого могут применяться следующие препараты:
- Метипред;
- Преднизолон;
- Дексаметазон;
- Полькортолон.
При начале регрессирования симптомов дозы этих препаратов постепенно снижают до минимально эффективных. Больным с патологиями органов желудочно-кишечного тракта назначают пролонгированные глюкокортикоиды:
- Метипред-депо;
- Дипроспан;
- Депо-медрол.
Лечение гормональными средствами может вызывать ряд осложнений, но они не являются причиной для отмены кортикостероидов. Это объясняется тем, то отказ от их приема может приводить к рецидивам и прогрессированию пузырчатки.
Возможные осложнения при лечении:
- острый психоз;
- артериальная гипертензия;
- депрессивные состояния;
- бессонница;
- повышенная возбудимость нервной системы;
- стероидный диабет;
- тромбоз;
- ожирение;
- ангиопатия;
- эрозии или язвы желудка и/или кишечника.
При резком ухудшении состояния больного на фоне приема кортикостероидов могут рекомендоваться следующие мероприятия:
- соблюдение диеты: ограничение жиров, углеводов и поваренной соли, введение в рацион большего количества белка и витаминов;
- препараты для защиты слизистой желудка: Альмагель и др.
Параллельно с глюкокортикоидами для увеличения эффективности терапии и возможности снижения доз гормональных средств назначаются цитостатики и иммуносупрессоры.
Для этого могут применяться такие лекарственные средства:
- Сандиммун;
- Метотрексат;
- Азатиоприн.
Для профилактики нарушений электролитного баланса больному рекомендуется прием препаратов кальция и калия. А при вторичном инфицировании эрозий – антибиотики или противогрибковые средства.
Окончательная цель медикаментозной терапии направлена на исчезновение высыпаний.
Профилактические меры
Специфических мер, позволяющих предупредить развитие патологии, не существует. Чем выше уровень иммунной защиты, тем меньше шансов для возникновения дерматологических заболеваний.
- контролировать характер хронических болезней;
- укреплять иммунитет;
- соблюдать личную гигиену;
- правильно питаться.
Меры профилактики пузырчатки новорождённых:
- чаще меняйте бельё;
- запрещён уход за новорождёнными лиц с гнойничковыми поражениями кожи;
- регулярно ухаживайте за кожей ребёнка;
- укрепляйте иммунную систему ослабленных детей;
- нужна ежедневная влажная уборка, проветривание помещения.
При обнаружении любых высыпаний на коже, образовании гнойничков и волдырей немедленно обращайтесь к дерматологу.
Прогноз
Прогноз при акантолитической пузырчатке условно неблагоприятный. С одной стороны в случае отсутствия эффективного лечения высока вероятность развития осложнений и смертельного исхода.
С другой стороны больные пузырчаткой вынуждены принимать глюкортикостероиды длительно, а иногда и пожизненно, что чревато развитием побочных эффектов. Но поспешный отказ от препаратов приводит к незамедлительному рецидиву болезни. Глюкортикостероиды не устраняют причину болезни, но угнетают патологический процесс и не допускают его прогрессирования.
Пузырчатка
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.Особенности клинического течения пузырчатки позволили клиницистам выделить следующие формы заболевания: вульгарную, эритематозную, вегетирующую и листовидную. Пузырчатка диагностируется при обнаружении акантолитических клеток в мазке-отпечатке и гистологическом выявлении расположенных внутри эпидермиса пузырей. В лечении пузырчатки основным является курсовое назначение глюкокортикостероидов, оно успешно сочетается с методами экстракорпоральной гемокоррекции: плазмофорезом, гемосорбцией, криоаферезом.




Общие сведения
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.
Причины пузырчатки
Наиболее вероятными причиной пузырчатки являются нарушения аутоиммунных процессов, в результате чего клетки организма становятся для иммунной системы антителами. Нарушение антигенной структуры клеток эпидермиса происходит под воздействием внешних факторов, в частности воздействие ретровирусов и агрессивных условий окружающей среды.
Повреждающее действие на клетки эпидермиса и выработка специфических антигенов приводит к нарушению связи между клетками в результате чего и образуются пузыри. Факторы риска при пузырчатке не установлены, но у лиц с наследственной предрасположенностью процент заболеваемости выше.
Клинические проявления пузырчатки

Пузырчатка имеет длительное волнообразное течение, и отсутствие адекватного лечения приводит к нарушению общего состояния пациента. При вульгарной форме пузырчатки пузыри локализуются по всему телу, имеют разный размер и наполнены серозным содержимым, при этом покрышка на пузырях вялая и тонкая.
Дебютирует вульгарная пузырчатка как правило на слизистой рта и носа, а потому пациенты длительно и безуспешно получают терапию у стоматологов и отоларингологов. На этой стадии пузырчатки пациенты предъявляют жалобы на боль во время приема пищи и при разговоре, гиперсаливацию и специфический неприятный запах изо рта. Продолжительность этого периода от трех месяцев до года, после чего пузырчатка принимает распространенный характер и в воспалительный процесс вовлекаются кожные покровы.
Иногда пациенты не замечают наличие пузырей из-за их небольшого размера и тонкой покрышки, пузыри вскрываются быстро, а потому основные жалобы больных пузырчаткой на данном периоде – это болезненные эрозии. Проводится длительная и безуспешная терапия стоматитов, прежде чем диагностируют пузырчатку. Пузыри, которые локализуются на коже, имеют тенденцию к самопроизвольному вскрытию с обнажением эрозированной поверхности и с остатками покрышки, которая ссыхается в корки.
Эрозии при пузырчатке ярко-розовые, с гладкой глянцевой поверхностью, отличаются от эрозий при других заболеваниях склонностью к периферическому росту и к генерализации с формированием обширных очагов поражения. Если пузырчатка принимает такое течение, то общее состояние пациента ухудшается, развивается интоксикация, присоединяется вторичная инфекция и без должного лечения такие пациенты умирают. При вульгарной пузырчатке синдром Никольского положительный в очаге поражения и порой на здоровой коже – при незначительном механическом воздействии происходит отслойка верхнего слоя эпителия.

Эритематозная пузырчатка отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины. Если эти корочки отделить, то обнажается эрозированная поверхность.
При эритематозной пузырчатке пузыри могут быть небольшими, их покрышка дряблая и вялая, они очень быстро самопроизвольно вскрываются, потому диагностировать пузырчатку крайне сложно. Симптом Никольского, как и при эритематозной пузырчатке, может несколько лет носить локализованный характер, затем при генерализации процесса приобретает черты вульгарной. Эритематозную пузырчатку следует дифференцировать с красной волчанкой и с себорейным дерматитом.
Листовидная пузырчатка клинически проявляется эритемо-сквамозными высыпаниями, тонкостенные пузыри имеют тенденцию появляться на ранее пораженных участках, после вскрытия пузырей обнажается ярко-красная эрозированная поверхность, при подсыхании которой образуются пластинчатые корки. Поскольку при такой форме пузырчатке пузыри возникают и на корочках, то пораженная кожа иногда покрыта массивной слоистой коркой за счет постоянного отделения экссудата. Листовая пузырчатка поражает кожу, но в очень редких случаях наблюдаются поражения слизистых, она быстро распространяется по всей здоровой коже и одновременно на коже имеются пузыри, корки и эрозии, которые сливаясь друг с другом, образуют обширную раневую поверхность. Симптом Никольского положительный даже на здоровой коже; с присоединением патогенной микрофлоры развивается сепсис, от чего обычно и наступает смерть больного.
Вегетирующая пузырчатка протекает доброкачественнее, порой пациенты долгие годы находятся в удовлетворительном состоянии. Пузыри локализуются вокруг естественных отверстий и в области кожных складок. Вскрываясь, пузыри обнажают эрозии, на дне которых формируются мягкие вегетации со зловонным запахом; вегетации сверху покрыты серозным или серозно-гнойным налетом. По периферии образований имеются пустулы, а потому вегетирующую пузырчатку требуется дифференцировать от вегетирующей хронической пиодермии. Синдром Никольского положительный только вблизи пораженной кожи, но в терминальных стадиях вегетирующая пузырчатка схожа с вульгарной по своим клиническим проявлениям.
Диагностика всех видов пузырчатки
Клинические проявления особенно на первоначальных этапах болезни малоинформативны, и поэтому опрос пациента позволяет избежать ошибочного диагноза. Лабораторные исследования позволяют заподозрить пузырчатку, так в мазках-отпечатках при цитологическом исследовании обнаруживаются акантолитические клетки. При гистологическом исследовании обнаруживается внутриэпидермальное расположение пузырей.
Принципы лечения пузырчатки

Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Все пациенты больные пузырчаткой должны находиться на диспансерном наблюдении у дерматолога, рекомендован щадящий режим работы, отсутствие физических нагрузок и избегание инсоляции. Частая смена нательного и постельного белья предотвращает присоединение вторичной инфекции.
Показано назначение глюкокортикостероидов сразу в высоких дозах, так как иначе терапевтического эффекта достигнуто не будет, после купирования острых проявлений пузырчатки дозировки гормональных препаратов постепенно снижают до минимально эффективных. В лечении пузырчатки применяют методы экстракорпоральной гемокоррекции: гемосорбцию, криоаферез и мембранный плазмаферез. В качестве местного лечения пузырчатки используют анилиновые красители и неагрессивные антисептические растворы.
Прогноз пузырчатки всегда неблагоприятный, так как в случае отсутствия адекватного лечения смерть пациентов наступает довольно быстро от присоединившихся осложнений. Длительная гормональная терапия в высоких дозах повышает риск возникновения побочных эффектов, но при отказе от глюкокортикостероидов пузырчатка начинает рецидивировать.
Пузырчатка новорожденных
Пузырчатка новорожденных – острое, высококонтагиозное инфекционное заболевание кожи, клинически проявляется в виде пустул, которые очень быстро распространяются по кожному покрову. В отличие от истинной пузырчатки, пузырчатка новорожденных имеет бактериальную природу и ее возбудителем является золотистый стафилококк.
В патогенезе пузырчатки новорожденных важное место занимает реактивность кожи только что родившихся детей, которая усиливается при родовых травмах, недоношенности и при неправильном образе жизни беременной. В ответ на действие бактериальных факторов на коже образуются пузыри и диагностируют пузырчатку новорожденных. В эпидемиологии пузырчатки новорожденных лежит нарушение гигиенических норм в родильных домах, наличие у персонала очагов хронической инфекции, возможно аутоинфицирование пузырчаткой, если у новорожденного развиваются гнойные заболевания пупка.
Пузырчатка новорожденных возникает в первые дни жизни ребенка, но заболевание возможно и 1-2 недели спустя. На клинически здоровой или слегка эритематозной коже появляются небольшие напряженные тонкостенные пузыри с серозным содержимым. Через несколько часов процесс генерализуется, пузыри увеличиваются в размерах и вскрываются. На месте пузырей остаются болезненные эрозии с остатками эпидермиса по краям, эрозии покрываются серозно-гнойными корочками. При пузырчатке новорожденных у детей наблюдаются симптомы интоксикации, повышенная температура, многие из них отказываются от пищи.
При отсутствии адекватного лечения пузырчатка новорожденных провоцирует воспалительные процессы внутренних органов: пневмонии, отиты, флегмоны. У слабых и глубоко недоношенных детей возможна септическая форма пузырчатки, летальность при которой достаточно высока.
Диагностируют пузырчатку новорожденных на основе визуального осмотра, дифференцировать ее необходимо с сифилитической пузырчаткой, являющейся проявлением врожденного сифилиса, при которой пузыри локализуются на ладонях.
Антибитотикотерапия позволила значительно снизить процент смертности от пузырчатки новорожденных, тогда как ранее более половины больных детей умирали, прогноз пузырчатки новорожденных благоприятный при своевременной и адекватной терапии. Местно применяют анилиновые красители и неагрессивные антисептики.
Профилактическими мерами являются смена постельного и нательного белья, отстранение от работы персонала с гнойничковыми высыпаниями, наблюдение беременных и своевременная местная терапия у матерей гнойничковой сыпи.