Горло просит о помощи. Как лечить хронический тонзиллит?
Об этом и многом другом мы говорим с кандидатом медицинских наук, врачом-отоларингологом «Клиника Эксперт Курск» Емельяновой Александрой Николаевной.
– Александра Николаевна, что такое тонзиллит? Это то же самое, что и ангина или нет?
Отчасти. «Тонзиллит» с латинского переводится как «воспаление миндалевидной железы». Он бывает острым и хроническим. Острый тонзиллит иначе называют ангиной.
– Что говорит статистика о тонзиллите? Как часто им страдают взрослые и дети?
Точной статистики на сегодняшний день нет. Хронический тонзиллит – достаточно распространённое заболевание. По данным 2008 года у взрослых людей он встречается с частотой 5-37%, у детей – 15-63%. Реальные показатели могут быть выше, поскольку часть больных к врачу просто не обращаются.
«Если мы говорим именно об остром тонзиллите, то он и ангина – это одно и то же». Цитата из материала «Ищем причины постоянной боли в горле»
– Какие симптомы указывают на наличие хронического тонзиллита?
Специфических признаков нет. Могут отмечаться:
– тупая боль при разговоре, глотании;
– неприятные ощущения, першение, чувство инородного тела в области миндалин;
– неприятный запах изо рта;
– продолжительное недомогание, ухудшение работоспособности, лихорадка.
При осмотре отоларингологом определяются местные признаки хронического тонзиллита.
– Почему появляется тонзиллит?
Предрасполагающими факторами являются:
– стойкое затруднение носового дыхания;
– воспаление в полости носа и его придаточных пазухах;
– иные хронические источники инфекции;
– пониженная сопротивляемость организма;
– влияние неблагоприятных бытовых и профессиональных факторов;
– склонность организма к аутоиммунным реакциям.
Хронический тонзиллит могут вызвать: стрептококки,
пневмококк, золотистый стафилококк, микоплазмы,
хламидия, а также вирусы и грибки
Микроорганизмами, являющимися причиной развития хронического тонзиллита, могут быть стрептококки, пневмококк, золотистый стафилококк, микоплазмы, хламидия, а также вирусы и грибки. Однако наличия инфекции недостаточно: для того, чтобы развивалось заболевание, необходимо также ослабление иммунитета.
– Какое обследование необходимо пройти пациентам с хроническим тонзиллитом?
Регламентированных клинических рекомендаций на сегодняшний день пока нет. На практике диагноз ставится на основании осмотра ЛОР-врачом глотки, миндалин.
Из анализов используются:
– общий анализ крови и мочи;
– тест на C-реактивный белок, ревматоидный фактор, антистрептолизин O;
– определение микрофлоры из миндалин (в том числе с помощью полимеразной цепной реакции – ПЦР).
«Кровь забирают утром, строго на голодный желудок. За день до проведения исследования следует избегать физических нагрузок, тренировок». Цитата из материала «Как правильно сдать общий анализ крови?»
Так как хронический тонзиллит может сочетаться с некоторыми патологиями внутренних органов, также выполняется ЭКГ, УЗИ почек и сердца, проводятся консультации узких специалистов (кардиолога, ревматолога, терапевта, нефролога).
– К каким последствиям может привести тонзиллит?
Говоря о том, чем он опасен, нужно сказать о его осложнениях. При остром тонзиллите около миндалины или в тканях глотки может образовываться абсцесс (гнойник), также возможно воспаление в тканях шеи.
Какая диагностика необходима пациенту, испытывающему боли в шее? Читайте в материале «Почему болит шейный отдел позвоночника? Собираем медицинский консилиум»
При срыве компенсации хронического тонзиллита может развиваться острая ревматическая лихорадка, хроническая ревматическая болезнь сердца. Осложнения могут развиваться и со стороны почек, суставов.
– Если у тонзиллита хроническое течение, означает ли это, что его невозможно вылечить?
При хроническом течении болезни орган перестраивается как структурно, так и функционально. Поэтому возврат к прежнему «идеальному» состоянию миндалин вряд ли возможен.
А вот перевести болезнь в стадию компенсации – задача выполнимая. При этом человека субъективно практически беспокоить ничего не будет.
– Александра Николаевна, расскажите об эффективных методах лечения хронического тонзиллита
Консервативное (нехирургическое) лечение подразделяется на общее и местное.
К общему относятся, например:
– средства, повышающие естественную сопротивляемость организма (рациональное питание, достаточное поступление в организм витаминов, адекватная физическая активность, соблюдение режима дня). Полезно регулярное лечение в условиях курортов;
– препараты кальция, витамина C, противоаллергические средства;
и некоторые другие.
Перевести болезнь в стадию компенсации – задача
выполнимая. При этом человека субъективно
практически беспокоить ничего не будет
К местному относятся:
– промывание тканей миндалины и области их расположения с введением в них медикаментов;
– смазывание миндалин лекарственными средствами;
– Можно ли справиться с хроническим тонзиллитом без применения антибиотиков?
Да, лечение без них возможно. Обычно антибиотики используются при бактериальных ангинах. Решение о том, нужны ли антибиотики в конкретном случае хронического тонзиллита, принимает только лечащий врач.
– В каких случаях при хроническом тонзиллите необходимо удаление миндалин?
Основные показания для выполнения этой операции у взрослых и детей:
– нет эффекта после 2-3 курсов консервативного лечения простой или токсико-аллергической формы I степени;
– токсико-аллергическая форма II степени;
– наличие некоторых связанных с тонзиллитом патологий.
– Говорят, что тонзиллэктомия – это очень болезненная и кровавая операция. Это так?
Нет по обоим пунктам. Во время хирургического вмешательства место операции хорошо обезболивают. Единственный момент, причиняющий дискомфорт – это послеоперационный период: 2-3 дня может болеть место операции, иногда человек отказывается от еды.
Как проходит тонзиллэктомия? Больной сидит. Ему проводится местное обезболивание миндалины, затем небольшой надрез в одном месте и после этого миндалина постепенно вылущивается из миндаликовой ниши, и в нижнем своём полюсе отсекается петлёй. Обильных кровотечений при этом нет. Если какие-то небольшие выделения крови отмечаются, могут накладываться рассасывающиеся швы.
Есть методы удаления миндалин с помощью лазера, радиоволновой техники. Послеоперационный период после этих операций может протекать сложнее.
– Правда, что после проведения операции по удалению миндалин дают мороженое?
Некоторые доктора раньше использовали такую методику. На сегодняшний день мне такие случаи неизвестны, я также её не применяю.
Записаться на прием к врачу-отоларингологу в вашем городе можно здесь
внимание: услуга доступна не во всех городах
Другие материалы по темам:
Емельянова Александра Николаевна
Выпускница Курского государственного медицинского университета. Прошла первичную специализацию в ординатуре по специальности «Оториноларингология».
Закончила очную аспирантуру, является кандидатом медицинских наук. Член национальной медицинской ассоциации оториноларингологов.
В настоящее время работает врачом-отоларингологом в «Клиника Эксперт Курск». Принимает по адресу: ул. Карла Либкнехта, д. 7.
- Поделиться:
- ВСТУПАЙТЕ В НАШИ ГРУППЫ:
Другие статьи по теме
Недавние исследования, проведенные специалистами лабораторной службы «Хеликс» и военно-медицинской академией им. С. Последние исследования показали, что пожилые люди являются рекордсменами по выработке антител
Насморк у взрослого. Из-за чего он возникает? Как от него избавиться? Насморк у взрослых: почему появляется и как его лечить?
Вирусы, переохлаждение, табачный дым, летние купания с ныряниями в прудах, морях и. Если болит лоб. Говорим о фронтите
Воспаление миндалин: тонзиллит или ангина?
Острое воспаление миндалин (тонзиллит) может быть вызвано самыми разнообразными причинами, но чаще всего острый тонзиллит является инфекционным заболеванием. Предрасполагающими моментами служат: простуда, дыхание через рот, анатомические недочеты лимфатического кольца глотки и индивидуальное предрасположение. В зависимости от характера наблюдаемых изменений слизистой оболочки и лимфатической ткани глотки и носоглотки, различают следующие формы ангин: катаральная, фолликулярная или паренхиматозная и лакунарная. Такая классификация является абсолютно условной, так как трудно себе представить возможность строго изолированного поражения отдельных элементов миндалин.
Тем не менее такое деление имеет определенное практическое значение. Попытки положить в основу классификации острых тонзиллитов бактериологический принцип не увенчались успехом, так как специфических возбудителей различных форм ангин не существует. Кроме того до сих пор остается открытым вопрос, следует ли рассматривать ангину как местное заболевание миндалин, или как общее заболевание, сопровождающееся воспалением аденоидной ткани глотки.
Для острого тонзиллита характерны местные изменения в зеве в виде гиперемии и отечности слизистой и набухания небных миндалин.
Если процесс локализуется в носоглотке и вызывает изменение 3-й миндалины, то говорят об angina retronasalis. Это заболевание довольно часто встречается в детском возрасте, вляясь причиной лихорадочного состояния ребенка.
При катаральной форме ангины дело ограничивается гиперемией слизистой зева.
Фолликулярная ангина, где воспалительный процесс проникает в более глубокие отделы паренхимы, характеризуется поражением лимфатических фолликул, которые выделяются на поверхности набухших миндалин в виде желтоватых выпуклых зернышек.
Лакунарная ангина получила свое название от беловатых налетов, которые в виде отдельных островков выполняют ее крипты. Наряду с этим имеется обычно и резко выраженная гиперемия зева.
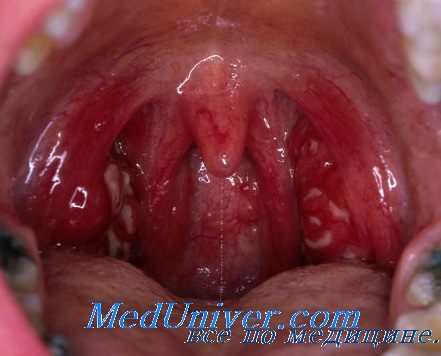
При всяком заболевании острой ангиной имеют место реактивные явления со стороны лимфатических узлов подчелюстной области.
Симптомы острой ангины слагаются из ощущения боли при глотании, повышения температуры и общего недомогания. Клиническое проявление острой ангины находится в известной зависимости от характера и интенсивности воспалительного процесса зева.
Наряду с легкими клиническими формами встречаются ангины, протекающие как серьезное септическое заболевание.
Во многих случаях в начале ангины имеет место озноб, а у детей одновременно с повышением температуры и болями в горле нередко наблюдается рвота.
Для острой ангины характерна высокая температура, которая обычно продолжается, с незначительными ремиссиями по утрам, несколько дней и чаще падает критически, чем логически. Наряду с болью в горле, как правило, наблюдается значительная болезненность шеи и подчелюстной области, в связи с воспалением соответствующих регионарных лимфатических узлов.
В некоторых случаях острая ангина может давать осложнение со стороны среднего уха. Однако болевое ощущение в ухе не всегда говорит о наличии острого отита, ибо при ангине часто имеется отраженная ушная боль.
При благоприятном течении ангины, как правило, заканчиваются выздоровлением через 3—6 дней. Однако в некоторых случаях ангины могут давать самые разнообразные осложнения как местного, так и общего характера. Сюда относятся: образование гнойника в самой миндалине, нагноение перитонзиллярной клетчатки, воспаление почек, суставов, поражение эндокардия и даже развитие тяжелой картины пиэмии и септицемии.
Лечение острых ангин является чисто симптоматическим. Для понижения температуры назначают внутрь небольшие дозы аспирина или других жаропонижающих средств. С успехом применяется также стрептоцид по 0,3 три раза в день. С целью уменьшения болей рекомендуются согревающие компрессы на шею и теплые антисептические полоскания.
Как при всяком остром заболевании, и при ангинах необходимо постельное содержание.
Наряду с этим больной должен избегать раздражающей горло пищи. В виду того, что ангина является инфекционным заболеванием и может передаваться окружающим больного здоровым лицам, следует избегать близкого контакта с больным.
Болит горло. Тонзиллит, ангина или…?
А что, это разные вещи? Какая разница? Тонзиллит и ангина — острое воспаление нёбных (чаще всего) миндалин. Я не говорю о пересічних, но спросите студента медвуза, врача GP (общей практики, семейного), узкого специалиста — ЛОРа, да даже неискушённого инфекциониста, и в ответ можете получить недоуменное пожимание плечами: без разницы, не занимайтесь схоластикой.
Я люблю эту тему в своей педагогической деятельности, часто задаю этот вопрос студентам. И «мои» знают разницу, но узнают её потом, после дискуссии. С ходу же ответы такие:
— Тонзиллит — заболевание хроническое, а ангина — острое.
На это отвечаю, что имею в виду как раз острый тонзиллит. Задумываются.
— Тонзиллит — это не гнойное воспаление, а ангина — гнойное.
— Нет, — говорю. — И тонзиллит может быть гнойным, и ангина — катаральной, без гнойных наложений.
И редко когда кто-то в группе скажет, что ангина — стрептококковой этиологии, а тонзиллит. не только. И даже если скажет, всё равно дальше мысль стопорится, не развивается, нет обобщения, понимания важности нюанса. А суть именно в этиологии, т.е. в причине, вызвавшей воспаление. Но и опять не только в этом. Заморочил? Потерпите. И всё равно читающий сейчас возмутится: ну и что? Какая разница? Всё равно воспаление, всё равно лечение одинаковое — антибиотики. Чё ты, доктор, тень на плетень наводишь! И я действительно открыл наугад медицинский сайт (не википедию!) и прочитал: «Ангина (в обиходе) — острое инфекционное заболевание с преимущественным поражением миндалин, вызванное бактериями, вирусами и грибками. Синоним — острый тонзиллит». То есть и правда для них всё равно.
Не согласен, извините. И я постараюсь мысль свою донести.
Ангина — самостоятельное заболевание, отдельная нозологическая форма. Её обособили, потому что часто встречается и поражает только миндалины. Ключевое слово — ТОЛЬКО. Боль в горле, затруднённое глотание, гнойный налёт на миндалинах, как следствие — общие симптомы: температура, интоксикация (слабость, боли в суставах, мышцах). всё!
Всё остальное, когда кроме поражения миндалин есть другие жалобы и симптомы — тонзиллит. Не важно? Ок. Начнём.
Дифтерия. На первый взгляд, всё одинаково: боль в горле, налёт на миндалинах, температура, интоксикация. Но! Совершенно другой патогенез, ключевая роль экзотоксина, фатальные поражения сердца, почек и нервной системы, кроме миндалин, поражение которых относительно не значимо (специалисты, не возмущайтесь! — я сейчас акцентирую на различиях) — они играют в данном случае лишь роль локализации возбудителя — дифтерийной палочки, которая сидит себе в них и вырабатывает яд (тот самый экзотоксин). И именно он, переносимый кровью, — причина всех бедствий и смертей. И главное — вот оно! — лечение разное! Антибиотик — да, но без противодифтерийной сыворотки больной, скорее всего, умрёт или останется инвалидом. А ангину сывороткой лечить не надо.
Мононуклеоз. На первый взгляд, всё одинаково: . не буду перечислять – см. абзац по дифтерии, как и в дальнейшем. Кроме миндалин поражаются система крови, печень, селезёнка, вся лимфатическая система — множественное увеличение лимфоузлов (а не только тех, которые рядом с миндалинами), затяжное течение, чреватое отдалёнными неприятными последствиями, если заболевание вовремя не диагностировано и правильно не пролечено, — вплоть до онкологии и параличей. Часто «пропускается», лечат, как ангину. А заболевание вирусное. То есть антибиотики не нужны, лечение абсолютно другое — противовирусные препараты и даже гормоны в тяжёлых случаях.
Аденовирусная инфекция. Единственная инфекция из ОРВИ, которая может сопровождаться налётами на миндалинах, а значит, диагноз с лёту какой? Правильно, ангина. Причина — вирус, как видно из названия. Кроме миндалин — поражение глаз и лимфоузлов, печени, дыхательных путей. Часто сыпи, как и при мононуклеозе. И сыпи эти абсолютно не настораживают клиницистов: ангина с сыпью — аллергия! На том диагностический поиск заканчивается. Могут быть пневмонии, чего никогда не будет при ангине, как и кашля, насморка. Кашель, насморк — это уже не ангина!
Ещё про «аллергические ангины», т.е. сыпи. Скарлатина, корь и остальные многочисленные детские экзантемы (это те же сыпи по-умному), если сопровождаются поражением миндалин. Острозаразные заболевания, при которых, в отличие от ангин, обязательно надо учитывать эпидокружение и возможность развития эпидемий, опасность «прозевать» их, особенно в начале, при первых единичных случаях. Тут уж речь идёт о здоровье не одного человека, а многих — ответственность поболе. И не советую коллегам ошибаться. Штрафы санстанции — наименьшее зло (хотя не знаю, есть кому сейчас штрафовать, или в стране полный порядок: нет СЭС — нет проблем). Кроме того, осложнения этих инфекций достаточно грозны и специфичны: от поражения сердца и почек при скарлатине до менингоэнцефалитов при кори. А если вы лечите ангину, разве вы думаете о возможном энцефалите? И пропускаете. А уж если вспомню о восходящем параличе Ландри-Гийена-Барре. Бррр!
Кстати, интересно, что и ангина, и скарлатина — стрептококковой этиологии. Казалось бы, надо отнести скарлатину к ангинам — один же возбудитель. Но мы договорились, что главный критерий этой классификации — поражение, кроме миндалин, других органов и систем. Да и клиника у скарлатины очень уж специфична: осложнения чаще, быстрее и тяжелее. Отчего же так, если один возбудитель? Или рожа — тоже стрептококковая инфекция, а поражается кожа. И скарлатина не повторяется, а рожа и ангина — сколько угодно. Это уже тема отдельного разговора, очень захватывающего и интересного. Как-нибудь в другой раз.
Грибковое поражение миндалин. Тоже имеет свои нюансы для спеца: характерный налёт в виде рассыпанной манной крупы, сочетанное поражение других слизистых — полости рта и не только. Если «не только» (пищевод, гинекология — молочница, онихомикоз — поражение ногтей), а ещё если и рецидивирует, то вспоминаем об иммунодефиците. Иногда такими «ангинами» дебютирует ВИЧ-инфекция. Важно? Рискните прозевать — сами же потом профилактический курс АРТ кушать будете. Терапия антибиотиками в данном случае усугубляет процесс, а не излечивает. Мало того, эти тонзиллиты и развиваются часто после предшествующей антибиотикотерапии.
А кто слышал об «ангине Дюге»? Ну понятно, инфекционисты знают. У остальных специалистов этот эпоним напрочь стёрся ежедневной текучкой, хотя в институтском курсе инфекционных болезней вам говорили о специфическом тонзиллите при брюшном тифе, вызываемом брюшнотифозной бациллой, потому что она вообще лимфоидную ткань поражает, к которой относятся и миндалины. Ну и как вам перспектива не узнать брюшной тиф? Ладно, что заразное и тоже эпидемическое. Антибиотики для S. typhi специфичные — такими обычную ангину не лечат, а без них — осложнения. Кишечные кровотечения и перфорация (дырка, проще говоря) — перитонит и смерть.
Ещё эпоним, но уже более узнаваемый. Ангина Симановского-Плаут-Венсана. Тут, если не диагностируете, ничего особо страшного не будет. По большому счёту, можно отнести к ангинам, а не к тонзиллитам — поражаются только миндалины, специфическим возбудителем — спирохетой. Но! Очень часто это односторонний язвенный процесс (поражается только одна миндалина), а это уже интересно, можно спутать. В начале диффдиагностического списка паратонзиллит и паратонзиллярный абсцесс. Тут ЛОРики на высоте, а врачу GP надо не прозевать и вовремя направить к ним — вскрывать надо гнойник, иначе. Ну а в конце списка. ну, например, сифилис. Односторонний красивый такой, аккуратненький первичный шанкр на миндалинке, похожий на венсановскую язвочку. Есть ещё отсталые, которые куннилингус считают извращением? Та проза жизни! И лечим, лечим. Шо, не проходит? И сыпь какая-то бледная появилась — аки звёздное небо. А-а-а, так уже ж третий курс антибиотиков! Аллергия! Щас, L-цет добавим — всего одна таблетка в день. . А чё это нос ввалился.
Тут же можно вспомнить и о туберкулёзе — тоже чаще односторонний процесс. Да, поражение миндалин при нём эксклюзивно. Но мы входим в эру мультирезистентного tbc, т.е. фактически таких его форм, которые обильно встречались в доантибиотическую эру и о которых мы основательно успели подзабыть. А раньше эту форму туберкулёза описывали, и достаточно часто, обычно уже на фоне развившегося процесса в лёгких.
Говоря об односторонних поражениях, надо вспомнить о раке миндалины. Редко, да. Но метко — поздняя диагностика, метастазы и. «Какой дурак вас лечил? Это же элементарно!» Да, последний доктор — самый умный. А умнее всех патологоанатом. На моей памяти было три случая, и скажу, что на первый взгляд. правильно, ангина. Есть, конечно, нюансы: давно уже, не шибко болит (поэтому и не идут долго к доктору), температуры нет, кровь нехарактерная. Но вы знаете, этот чёртов симптом — налёты на миндалине! — перевешивает всё. Не раздевают, не осматривают. Налёт — ангина! Всё!
Поражения миндалин при других неинфекционных процессах. Это уж совсем не ангина, а на вид не отличишь. Разве что обычно пишут «язвенно-некротическая». Вот когда «язвенная», тоже надо с ангиной Венсана дифференцировать. О чём может идти речь?
Агранулоцитоз. Часто проявляется ангиной. Заболевание скорее гематологическое. Состояние резкого, иногда критического, несовместимого с жизнью снижения в крови количества нейтрофилов — ядерных лейкоцитов. По разным, не всегда понятным причинам, чаще из-за токсического действия медикаментов. В основном опасна группа нестероидных противовоспалительных средств (осторожнее с глотанием по любому чиху парацетамола, ибупрофена и аспирина!), но не редки и антибиотики. Важно? Ведь видим-то ангину и. правильно, добавим ещё антибиотиков, усилим токсическое действие. Причём ангина тяжёлая, некротическая, соответственно и антибиотики назначаем мощные, резервные, в/м, а лучше в/в. У меня такая бабушка лет 20 назад умерла в течение двух часов нахождения в стационаре, на всю жизнь запомнил.
Кстати, бабушки и дедушки очень редко болеют ангинами. Почему? Интересный вопрос, тема следующего разговора. Видите ангину у пожилого человека — усомнитесь и тут-то и вспомните про неинфекционные варианты: рак, агранулоцитоз, лейкоз, системные заболевания, а также про грибок, иммунодефицит на фоне каких-то других патологических процессов, в том числе онкологии иной локализации.
Острые лейкозы также нередко дебютируют ангинами. Диагноз, как и агранулоцитоза, — по простому клиническому анализу крови. Но надо же его назначить! Можно даже «троечку», но у нас в клинике правило — только развёрнутый. Заодно и атипичные мононуклеары посмотрим (АТМ), характерные для мононуклеоза, тогда его не прозеваем. И никогда не откладывать до утра этот анализ (помните бабушку? Мы ей сразу анализ сделали, диагноз поставили правильный, гормоны ввели, но. ).
Лейкоз — это лейкоциты 30 и выше, не путать с лейкоцитозом при ангинах (практически такой высокий никогда не бывает, ну 12–15) и лейкемоидными реакциями (специфическая формула). Агранулоцитоз — противоположно: лейкоциты ноль-один целых фиг десятых, и те все за счёт лимфоцитов, палочек-сегментов нет. Срочно — гидрокортизон в сочетании с дексаметазоном в вену (первый — быстрее, второй — мощнее) и никаких антибиотиков! И срочно гематолога. Может, и успеете. Были у нас и удачи, не только смерти.
Ещё скажу о термических, химических и механических повреждениях миндалин. Чаще бывают у детей, которым не повезло с чересчур любвеобильными и активными мамулями и бабулями — они агрессивно заставляют их дышать открытым ртом над чаном с кипящей картошкой, накрывая сверху одеялом (ожог паром), поят кипятком с волшебной зелёной аптекой (официальная медицина — происки фармацевтической мафии, травки — вот спасение!) или немилосердно трут миндалины пальцем (шпателем, ложкой), обмотанным марлей, обмокнутой в раствор Люголя (спирта, соды, соли, антибиотика, настойки каланхоэ, алоэ, ещё какого-то “Э” – нужное подчеркнуть) — сочетанная химико-механическая травма. Среди взрослых встречается у крепких «мужыков», от всех болезней пользующих одно средство — цэдваашпятьоаш в разных видах. Чаще всего в моей практике встречался самогон, причём предпочитают ядрёный, не менее 70 градусов — шоб наверняка помогло. Бывал и чистый спирт — отличная дезинфекция!
Что происходит? Нарушается целостность слизистой и в частности капилляров. Через дырочки в них вместе с плазмой крови выходит фибриноген, за пределами сосуда мгновенно превращающийся в фибрин и формирующий те самые фибринозные налёты, что и при дифтерии, — механизм идентичен, за исключением того, что поражение капилляров при дифтерии вызывает экзотоксин, а не травма. Налёты эти плохо снимаются, при снятии кровоточат и появляются вновь, часто распространяются за пределы миндалин (ведь ожогу-травме подвергаются не изолированно миндалины, а и окружающие слизистые), что заставляет не на шутку тревожиться о дифтерии (сколько таких случаев было в 1990-х!). Так что простой вопрос «чем лечили?» с дополнительной детализацией (про самогонку редко кто по доброй воле вспоминает, как и про экзекуции над малышами — неудобно как-то) очень даже не лишний — красивейший дифдиагноз получается, студентки «просто у захваті».
Если напрячься, можно вспомнить ещё с десяток нозологий, но думаю, что основная мысль ясна. Слыша жалобы пациента на боли в горле и видя налёты на миндалинах, рано ставить диагноз ангина. Как часто именно это и происходит в условиях толпы под поликлиническим кабинетом, 12 минут на одного больного, плотного графика оперативной активности (я про ЛОРов), жалоб и нервотрёпки, бумажной писанины, параллельного решения хозяйственных проблем, навешанных главврачом, «немыслимого быта».
Но есть и другие причины, менее извинительные. Это леность ума, забывчивость, нежелание или неумение задуматься, игнорирование симптомов, не укладывающихся в удобную и быструю схему, кажущаяся простота диагноза и довление одного-единственного симптома — налёта на миндалинах.
Пациента надо раздеть, осмотреть кожу в поисках сыпи (она может быть необильная и незаметная, в труднодоступных местах пациент её может не заметить и, соответственно, не жалуется), пропальпировать печень, селезёнку, лимфоузлы других групп, выслушать лёгкие, а главное — задать умные, целенаправленные вопросы. Не для галочки, а логически вытекающие из вашей живой врачебной пульсирующей мысли и один из другого, нанизывающиеся, как колечки детской пирамидки, на стержень законченного диагноза. Изящного и правильного. И тогда не будет врачебной ошибки, досадной оплошности, за которую в первую очередь перед собой стыдно. Поверьте, я не поучаю, я далёк от занудного назидательства. Просто я через это прошёл. Мне было стыдно и больно. И мне хочется, чтобы и у вас, и у меня таких случаев было меньше.
А для этого предлагаю пользоваться предложенной мной схемой, или, если хотите, классификацией, очень практической и помогающей понять разницу между тонзиллитом и ангиной.
Ангина — обособленный законченный диагноз, тонзиллит — всего лишь один из симптомов, требующий домысливания. И утверждать, что у больного ангина, можно, только исключив все болезни, при которых это может быть тонзиллит (см. выше + ещё десяток). Ничёсе! Так это ж долго и трудно! А вы думали, врачом быть легко? Легко. Это, ребята, только «кажущаяся видимость».
Вероятно, можно обозвать их как-то по-другому, но, по-моему, это рациональный вариант. На том же сайте обозвали так: «ангины делятся на первичные (обычная, простая) и вторичные — ангины при дифтерии, мононуклеозе, скарлатине. ».
Какая такая вторичная ангина при дифтерии?!
Я надеюсь, вы согласны теперь, что это вопрос не схоластический, а очень практический, вплотную влияющий на выбор лечебной тактики, позволяющий избежать лишних ошибок, осложнений и даже смертей. Включающий мысль и настороженность.
Просьба к коллегам — откликнитесь, давайте обсудим. Может, я в чём-то не прав, готов выслушать ваши точки зрения.
И просьба к пересічним громадянам. Затронутая тема достаточно трудна, специфична. Возможно, понятна только врачам, хотя я пытался заменять и интерпретировать сложные медицинские термины. Мне кажется, главное, что вы должны вынести из этого рассказа: ангина не такая уж простая болезнь, с которой нет смысла идти к врачу. Всё якобы легко: болит горло, фармацевт в аптеке посоветует антибиотик, попьём, и всё пройдёт. А посмотрите, сколько под её маской встречается диагнозов с труднопроизносимыми названиями, иногда даже смертельными при нераспознавании и неправильном лечении. Антибиотики далеко не всегда помогают, хорошо, если просто бесполезны, а иногда они критически вредны.
В этих болячках надо уметь разбираться. Я всё это написал не для того, чтобы вы прошли краткий курс инфекционных болезней и не тревожили нас. Как раз наоборот — для того, чтобы вы поняли, как это сложно, и не взваливали тяжкий груз ответственности за себя и своих близких. Предоставьте это нам, мы на это учились. Не занимайтесь самодиагностикой и самолечением, не обращайтесь за помощью к соседям, друзьям и шарлатанам от медицины.
Лечение миндалин
Нёбные миндалины — это орган нашей иммунной системы. Они предназначены для защиты от болезнетворных микроорганизмов. В здоровом состоянии миндалины справляются с этой функцией, но если миндалины воспаляются, они сами становятся очагом инфекции. Воспаление миндалин называют тонзиллитом. Болезнь может протекать в острой и хронической формах. Лечение миндалин должно проводиться под контролем лор-врача. Какое лечение нужно проводить, когда болит горло и болят гланды, читайте в новой статье.
Нёбные миндалины (или гланды) — это орган иммунной системы человека, который защищает организм от воздействия болезнетворных микроорганизмов. Они расположены в горле у самого входа в дыхательные пути и, подобно стражникам, первыми встречают врага. Как гланды борются с патогенной флорой? Очень просто — миндалины вырабатывают клетки иммунной системы — лейкоциты, которые при обнаружении «захватчика», окружают врага и уничтожают его.
Основная функция гланд — защитная. Их задача — пропустить бактерии и вирусы дальше в трахею и лёгкие. Здоровые миндалины успешно с этим справляются. Но если по каким-то причинам иммунитет человека слишком слаб, собственных сил гланд не хватает, чтобы справиться с врагом — возникает воспаление миндалин. Это состояние сопровождается острой болью в горле и прочими неприятными симптомами, о которых мы подробно расскажем далее.
Если в этот период не провести качественное лечение миндалин горла, больному могут грозить серьёзные осложнения со здоровьем: патологические изменения коснутся не только горла и миндалин, но и других органов и систем человека, например, сердца и почек.
О том, что делать если болят миндалины в горле, и пойдёт речь в нашей новой статье.
Почему воспаляются миндалины
Гланды сами по себе не гладкие, как это может показаться внешне. Они имеют пористую структуру и состоят из извилистых каналов (криптов) и углублений (лакун). Именно сюда попадают патогенные микроорганизмы, с которыми борются гланды. В здоровом состоянии миндалины могут самоочищаться, выводя из своей толщи погибшие бактерии и лейкоциты. Но если иммунитет человека слаб, частые воспаления утрачивают функцию самоочищения — всё это накапливается в миндалине, образуя гнойные пробки.
Некоторые пациенты ошибочно принимают эти белые пробки на поверхности гланд за остатки пищи, и не проводят качественное лечение гланд. А ведь это ни что иное, как спрессованная инфекция, которая продолжает поддерживать воспаление. Именно поэтому у пациента в моменты обострения болит горло, повышается температура, из-за пробок появляется неприятный запах изо рта. Лечение миндалин должно проводиться качественно и под контролем оториноларинголога!
Воспаление миндалин называется острым тонзиллитом, или ангиной. Длительное воспаление, сменяющееся стадиями обострения и ремиссии, называется хроническим тонзиллитом.
Спровоцировать воспалительный процесс в гландах могут стрептококки, стафилококки, пневмококки, анаэробные бактерии, грибы. Чтобы вовремя диагностировать и начать лечить заболевание, нужно уметь распознавать симптомы (и лечение при этом должно проводиться качественно грамотным лор-врачом).
Признаки воспаления гланд
Заболеть можно достаточно легко — стоит просто попить из чашки больного или воспользоваться его полотенцем. Бывает, что инфекция проникает в гланды из других органов — например, при хроническом гайморите или при наличии кариозных зубов.
Как понять, что началась ангина?
- Болит горло — неприятные ощущения возникают при каждом глотке.
- Появляется першение в горле.
- Повышается температура тела до 39℃.
- Болят суставы — как говорят пациенты, «всё тело ломит».
- Увеличиваются лимфатические узлы.
- Гланды увеличиваются в размерах, на них заметен белый гнойный налёт.
Хронический тонзиллит возникает, если лечению заболевания на ранней стадии не уделялось должного внимания: лечение было запоздалым либо лечение осуществлялось неправильно. Также спровоцировать хроническое воспаление могут имеющиеся в организме хронические заболевания, стоматологические проблемы, стресс, ослабленный иммунитет.
Медицинская статистика сообщает неутешительные цифры — около 15% населения страдает от хронического тонзиллита, и к сожалению, далеко не все обращаются к лор-врачу, когда у них болят гланды.
Симптомы хронического тонзиллита не так интенсивны, как при остром тонзиллите, но и они доставляют больному немало беспокойства:
- гнойные пробки в миндалинах;
- боль в горле;
- неприятный запах изо рта, заметный окружающим;
- повышенная температура тела — держится на уровне 37,5℃;
- быстрая утомляемость.
Обострения хронического воспаления случаются до нескольких раз в год. Воспалённые гланды из защитников сами превращаются в постоянный источник инфекции в организме. Такое состояние терпеть нельзя — лечение горла должно проводиться обязательно и только под контролем лор-врача.
Острый тонзиллит: лечение
Лечение тонзиллита острой формы длится семь — десять дней и проходит в домашних условиях согласно терапии, назначенной оториноларингологом.
Больному необходим строгий постельный режим и корректировка питания. Поскольку во время ангины нестерпимо болит горло, еда не должна травмировать глотку: она не должна быть сильно горячей или холодной, слишком острой или твёрдой. Идеально употреблять пюреобразную пищу, и не забывать про обильное питьё.
В комнате больного необходимо поддерживать способствующие быстрому выздоровлению условия: чаще проветривать помещение и проводить влажную уборку.
Также нужно помнить, что ангиной легко заразиться через личные предметы больного, поэтому если в семье кто-то болеет ангиной, нельзя пользоваться с больным одной посудой, полотенцем и т.д.
Медикаментозная терапия включает приём антибиотиков. Антибактериальный препарат может назначить только лор-врач. Необходимо пропить полный курс лекарства, даже если стало легче, и кажется, что уже горло не болит. Незаконченное лечение может стать причиной хронизации воспалительного процесса и других осложнений.
Температуру при ангине нужно сбивать жаропонижающими средствами. Когда болит горло при ангине, следует запастись противовоспалительными спреями, антисептическими средствами для полоскания горла, леденцами и пастилками с эффектом обезболивания. Если соблюдать все предписания лор-врача, боль в горле уходит достаточно быстро, и наступает выздоровление.
Хронический тонзиллит: лечение
Когда гланды болят постоянно, в них заметны пробки, и обострения случаются до нескольких раз в год, мы говорим о хроническом воспалении гланд, лечение которого отличается от терапии ангины.
Терапия хронического заболевания эффективна только тогда, когда лечение проводится комплексное. Комплексное лечение включает медикаментозную терапию, промывания нёбных миндалин и физиотерапевтические процедуры.
Промывания гланд — отличный способ снять воспаление и удалить пробки. Есть несколько способов промывания, наиболее эффективный — вакуумный метод на аппарате «Тонзиллор».
В «Лор Клинике Доктор Зайцева» для промывания лакун мы используем модифицированную насадку «Тонзиллор», аналогов которой нет ни в одной из клиник Москвы. Это уникальная разработка нашей клиники, позволяющая проводить процедуру гораздо эффективнее, нежели обычной насадкой.
Закрепить эффект от терапии позволяют физиопроцедуры, включающие лазеротерапию, ультрафиолетовое облучение, сеансы виброаккустического воздействия и фотодинамической терапии.
Только такое комплексное лечение приводит к стойкой ремиссии.
Если у вас проблемы с миндалинами, и требуется эффективное качественное лечение, приходите в «Лор Клинику Доктора Зайцева». Телефоны для записи: +7 (495) 642-45-25 и +7 (926) 384-40-04.
Лечение тонзиллита

С болью в горле рано или поздно сталкивается каждый человек. Но этот, казалось бы, безобидный симптом может стать причиной серьёзных проблем.
Острый тонзиллит (ангина) — это инфекционное заболевание, вызывающее воспаление миндалин. Статистика показывает, что острой формой болезни страдают около 15% детей. У взрослого населения эта цифра ниже — 5-10%. А вот хроническим тонзиллитом в крупных мегаполисах болеет чуть ли не каждый первый. Почему? Давайте разбираться!
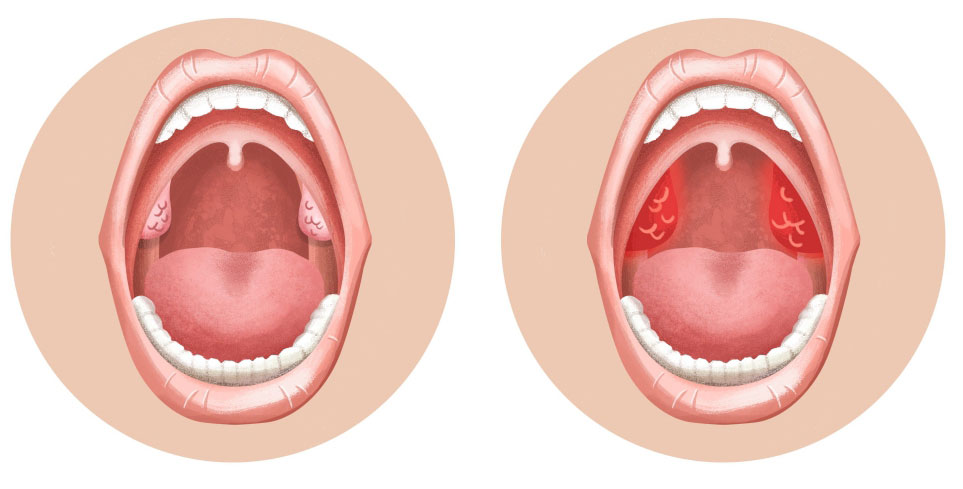
Заболевание тонзиллитом в острой форме, проходящее с повышением температуры тела и сильнейшей болью в горле, более знакомо нам как ангина. При хронической форме больной может долгое время даже не догадываться о наличии у себя этого недуга. Человеку может казаться, что периодически возникающие боли в горле и частые простуды — просто результат ослабленного иммунитета. Такое беспечное отношение к своему здоровью может стать причиной серьезных осложнений и патологий. Чтобы их избежать, необходимо вовремя диагностировать проблему: знать первые признаки, симптомы и лечение.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Зачем нужны миндалины?
Нёбные миндалины — это составная часть нашей иммунной системы. И главное их предназначение — ограждать организм от проникновения в него болезнетворных бактерий и вирусов. Всего у человека их шесть: нёбные и трубные (парные), глоточная и язычная. По их названиям можно примерно понять, в какой части глотки они расположены. Их общее расположение напоминает кольцо. Это кольцо и выступает как своеобразный барьер для бактерий. Говоря о воспалении миндалин, мы имеем ввиду только нёбные миндалины (они же гланды). На них и остановимся подробнее.
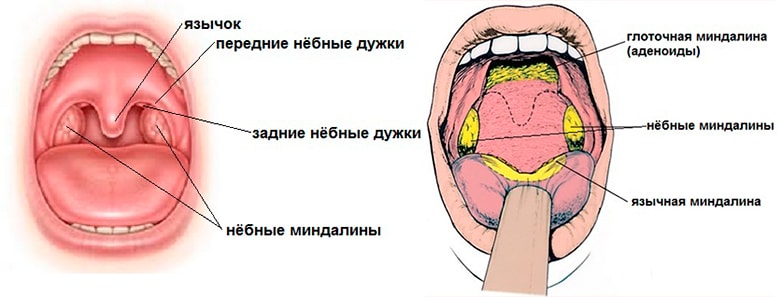
Если широко открыть рот, то в зеркале легко увидеть два образования, похожие на орешки миндаля — миндалины, это и есть гланды. Каждая миндалина состоит из небольших отверстий (лакун) и извилистых каналов (криптов).
Попавшие с воздухом бактерии, контактируя с миндалинами, получают отпор и тут же утилизируются, не успев вызвать вспышку того или иного заболевания. В норме здоровый человек даже не подозревает, что внутри него ведутся настоящие боевые действия. Теперь вы понимаете всю важность миссии нёбных миндалин. Поэтому хороший оториноларинголог никогда не будет спешить с рекомендациями по их удалению. Хотя услышать от врача, говоря о миндалинах: «Нужно удалять!» – явления в наше время нередкое. К сожалению, на сегодняшний день далеко не все клиники могут предложить качественное лечение тонзиллита, да и обращаемость порой зашкаливает. Именно поэтому врачу, порой, проще отмахнуться и направить больного на операцию.
Разновидности тонзиллита.
Заболевание проходит в двух формах – острой и хронической. Острый тонзиллит — это недуг, имеющий инфекционную природу и проявляющийся в остром воспалении миндалины. Причина обострения – стафилококки и стрептококки. Острая ангина у ребёнка и взрослых также подразделяется на катаральную, фолликулярную, лакунарную, язвенно-пленчатую и некротическую.
Хронический тонзиллит — это длительный, непроходящий воспалительный процесс в гландах. Проявляется как следствие перенесённых воспалений, ОРВИ, заболеваний зубов, сниженного иммунитета. Хроническое обострение заболевания у взрослых и детей проходит в трёх формах: компенсированной, субкомпенсированной и декомпенсированной. При компенсированной форме болезнь «дремлет», обострение симптомов тонзиллита случается нечасто. В случае субкомпенсированной формы заболевания обострения случаются часто, болезнь проходит тяжело, нередки осложнения. Декомпенсированная форма характеризуется длительным вялым течением.
Симптомы тонзиллита.
Признак, объединяющий оба типа – это болевые ощущения в горле. Боль бывает как сильно выраженной, так и терпимой. Больной испытывает сильный дискомфорт во время еды при глотании.

Ангина протекает гораздо тяжелее, нежели хроническое заболевание, и сопровождается следующими симптомами:
- повышение температуры тела (до 40°С);
- очень сильная боль в горле;
- увеличенные лимфоузлы;
- скопления гноя на гландах (налёт, гнойнички);
- увеличенные гланды;
- головные боли;
- слабость.
Симптомы и лечение хронического тонзиллита несколько отличаются от проявлений ангины. При хроническом заболевании температура держится на уровне 37°С. Добавляются першение в горле, кашель, неприятный запах изо рта. На гландах присутствует белый налёт. Симптомы менее выражены, так как само течение болезни характеризуется ремиссиями и обострениями. Больной, страдающий хронической формой недуга, теряет работоспособность, быстро устаёт, теряет аппетит. Часто человека мучают бессонницы.
Возможные осложнения.
Обе формы заболевания: и хроническая, и острая, – могут спровоцировать серьёзные осложнения. Одним из наиболее тяжелых последствий заболевания является ревматизм. Практика показывает, что половине пациентов, страдающих ревматизмом, пришлось месяцем раньше лечить тонзиллиты в хронической форме или проводить лечение острых состояний. Сам недуг начинается с невыносимой боли в суставах и повышения температуры тела.
Нередки случаи развития болезней сердца, вызванные тонзиллитом. У пациентов наблюдается одышка, перебои в работе сердечной мышцы, тахикардия. Может развиться миокардит.
Если воспаление переходит на близлежащие от миндалины ткани, проявляется паратонзиллит. Больного при этом мучает боль в горле, поднимается температура. Если инфекция из миндалин распространяется на лимфатические узлы, появляется лимфаденит.
Не долеченный тонзиллит приводит также к заболеваниям почек.
Беременность и хронический тонзиллит.
Здоровье будущей мамы и малыша требует пристального внимания. Осложнения, вызванные заболеванием, могут привести к опасным последствиям вплоть до выкидыша или спровоцировать преждевременные роды. Самолечение в данном случае опасно: необходимо пройти лечение у ЛОРа в клинике. Врач назначит промывания миндалин, обработку их ультразвуком и полоскания горла антисептиками, безопасными для будущей мамы. Физиопроцедуры беременным противопоказаны.

Если вы только планируете беременность, стоит для профилактики провести плановую терапию, чтобы снизить негативное влияние патогенов на гланды. На стадии планирования беременности рекомендуется пройти осмотр обоим родителям, чтобы снизить риск появления этого недуга у ребёнка.
Острый тонзиллит. Лечение.
Самолечение при этом заболевании недопустимо! Чтобы выбрать эффективный метод лечения при обострении, лечить тонзиллит у детей и взрослых необходимо под контролем ЛОР-врача. Следует помнить, что острая форма недуга крайне заразна. При появлении первых признаков заболевания нужно выполнить ряд мероприятий, способствующих скорейшему выздоровлению больного:
- заболевшего необходимо изолировать, поместив в другую комнату. У него должно быть собственное полотенце, бельё и посуда, поскольку болезнь очень заразна;
- в течение периода терапии больному показан строгий постельный режим;
- позаботьтесь о питании больного: пища должна быть не твёрдой, чтобы не причинять излишнее беспокойство больному горлу;
- не забываем про обильное питьё;
- назначается курс антибактериальной терапии («Амоксиклав», «Азитромицин» и др.). Необходимо полностью пропить весь курс антибиотиков, даже если больной почувствовал заметное улучшение;
- для местного лечения применяют препараты с антибактериальным эффектом;
- при лечении горла при тонзиллите показаны препараты «Тантум-верде», «Ингалипт»,
- полоскания антисептиками («Хлоргекидин», «Фурацилин»);
- смазывание миндалин раствором Люголя;
- чтобы снять отёчность с гланд надо принимать препараты от аллергии;
- при температуре тела выше 38°С принимайте жаропонижающие средства на основе ибупрофена или парацетамола.
Лечение хронического тонзиллита.
При терапии этого недуга действует правило: лечить обострение хронического тонзиллита нужно в комплексе с лечением сопутствующих болезней носа и носоглотки. Можно пролечить воспаление гланд, но, например, постоянно стекающая по стенке глотки слизь из-за постоянного воспаления нижних носовых раковин, будет провоцировать новое воспаление.
Клиники лечения тонзиллита предлагают два способа лечения: консервативный и хирургический. При компенсированной и субкомпенсированной формах назначают консервативную терапию. При декомпенсированной форме, когда попробованы все консервативные способы терапии и они не принесли результата, прибегают к удалению гланд. Но лишаясь их, человек теряет естественный защитный барьер, поэтому про хирургический метод нужно говорить в самом крайнем случае.
Медикаментозная терапия хронической формы болезни включает:
- лечение антибиотиками, которые назначает оториноларинголог;
- применение антисептических средств («Мирамистин», «Октенисепт»);
- антигистаминные препараты для снятия отёка гланд;
- иммуномодуляторы для стимуляции ослабленного иммунитета (например, «Имудон»);
- гомеопатические средства («Тонзилгон», «Тонзиллотрен»)
- отвары трав: ромашки, шалфея, череды;
- при необходимости назначают обезболивающие препараты;
- соблюдение диеты (никакой твёрдой пищи, сильно холодной или горячей, исключается алкоголь, кофе и газированные напитки).
Промывание гланд.
Большой положительный эффект оказывает процедура промывания гланд, в результате которой из лакун высвобождается гной и вводится лекарство. Есть несколько способов проведения процедуры.
Самый старый, так сказать, дедовский способ — санация с помощью шприца. Его используют довольно редко ввиду его низкой эффективности и травматичности, по сравнению с появлением более современных методов. Шприц используют когда у пациента имеется сильный рвотный рефлекс или очень рыхлые миндалины.

В остальных случаях применяют более действенный метод — вакуумное промывание специальной насадкой аппарата «Тонзиллор».

Но и он не лишен недостатков:
- ёмкость, куда «откачивается» гнойное содержимое гланд непрозрачна, и врачу не видно, до конца ли выполнено промывание;
- особенность строения насадки такова, что при достижении необходимого для полноценного промывания давления, насадка может травмировать гланды.
Наша клиника по лечению тонзиллита предлагает своим пациентам альтернативный безболезненный вариант промывания гланд с использованием улучшенной насадки «Тонзиллор» – это «ноу-хау» нашей клиники. Аналогов нашей насадки нет в других медучреждениях Москвы. В ней устранены недостатки обычной насадки: ёмкость для промывания, которая присасывается к миндалине, имеет прозрачные стенки, и оториноларинголог может видеть, что «выходит» из гланд. Это избавляет от проведения лишних манипуляций. Сама насадка нетравматична, и её можно использовать даже детям со школьного возраста.
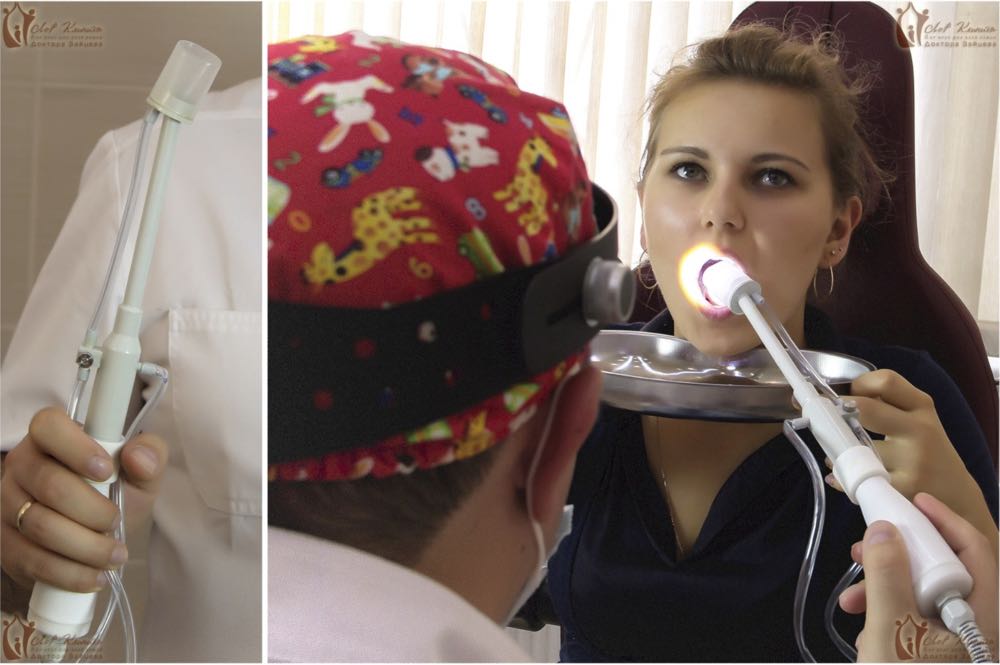
Комплексная терапия хронического тонзиллита в «Лор Клинике Доктора Зайцева».
Методика комплексного лечения недуга появилась не сразу. Нашими специалистами на практике были испробованы различные методы лечения тонзиллита. В результате многолетнего опыта по изучению и лечению хронического тонзиллита данная методика прижилась и является наиболее эффективной. Она включает несколько этапов.
Первый этап — анестезия гланд. Миндалина смазывается лидокаином. Второй этап — вакуумное промывание гланд от казеозных масс. Третий этап — лекарственная обработка гланд с помощью ультразвука. Четвёртый этап — орошение гланд антисептиком.
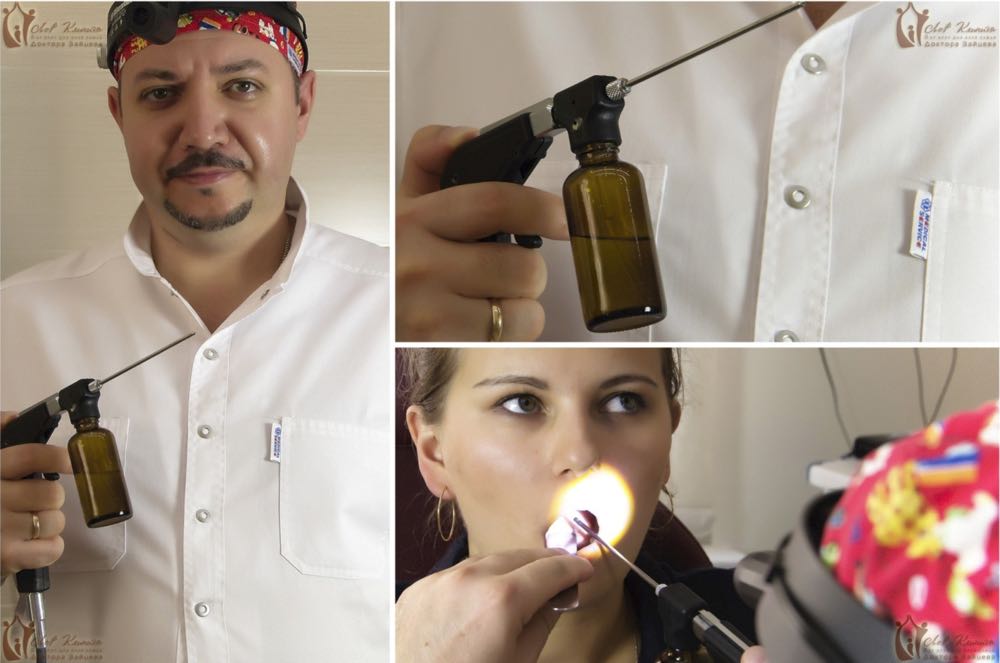
Этап пятый — смазывание поверхности миндалин антисептическим раствором Люголя. Шестой этап — физиотерапия с помощью лазера — эта процедура снимает отёк и воспаление гланд. Следующий этап — виброакустическое воздействие на гланды, благодаря чему кровоток устремляется непосредственно к миндалинам, и с ним выводятся патогенные вещества. Заключительный этап комплексного лечения — сеанс УФО, оздоравливающий гланды и борющийся с патогенами.
Весь сеанс занимает в районе двадцати минут. Для достижения положительного результата пациенту обычно хватает пяти комплексных процедур.
Лечение тонзиллита в Москве
Лечить хронический тонзиллит в Москве, собственно, как и острую форму заболевания нужно только у оториноларинголога. Главное выбрать правильное медицинское учреждение, где вам будет оказана квалифицированная помощь. Лечить тонзиллит в клинике «Доктора Зайцева» значит доверить своё здоровье профессионалам. Современное оборудование и запатентованные методики лечения позволяют оказать максимально эффективную помощь пациентам. Наши цены остаются одними из лучших в Москве, поскольку наш прайс остался на уровне 2013 года. Записаться в клинику можно по телефонам регистратуры ежедневно с 9 до 21 часа либо через онлайн-форму записи на сайте. Приходите, будем рады вам помочь!
Острый тонзиллит – симптомы и лечение
Что такое острый тонзиллит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркушин Д. Е., онколога со стажем в 12 лет.
Над статьей доктора Меркушин Д. Е. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
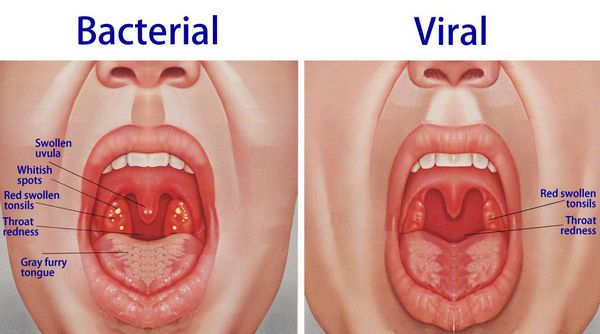
Острый тонзиллит (Acute tonsillitis) — заболевание инфекционной природы с воздушно-капельным путем передачи, сопровождающееся выраженным синдромом общей интоксикации, местным проявлением которого служит воспаление одной или нескольких лимфатических фолликул глоточного кольца.
Острый тонзиллит вызывают бактериальные, вирусные и грибковые возбудители, а также бактериальные, вирусно-бактериальные, грибково-бактериальные ассоциации. Источником инфекции является больной или бактерионоситель.
Streptococcus pyogenes, Streptococcus группы A (GAS), является наиболее распространенной причиной бактериального фарингита у детей и взрослых. [1]
Прочие возбудители острого тонзиллита: [2]
- стафилококк (Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheriae);
- анаэробы (синегнойная палочка);
- микоплазмы (m. Pneumoniae);
- хламидии;
- аденовирусы 1–9 типа;
- энтеровирус Коксаки;
- вирус простого герпеса;
- вирус гриппа;
- вирус Эпштейн-Барра и др.
Среди микозов наиболее часто развитие острого тонзиллита вызывают грибы рода Candida в симбиозе с патогенными и условно патогенными кокками.
Язвенно-некротическая тонзиллит вызывается спирохетой Плаута-Венсана в симбиозе с веретенообразной палочкой Венсана.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы острого тонзиллита
Данное заболевание развивается остро, в среднем за двое суток, с ярко выраженной интоксикацией (общее недомогание, озноб, высокая температура до 38-40 градусов, головная боль, мышечные и суставные боли). На фоне повышенной температуры появляется боль в горле, может отдавать при жевании и глотании в висок и ухо. Регионарные лимфоузлы реагируют увеличением и повышением чувствительности, болезненностью при пальпации.
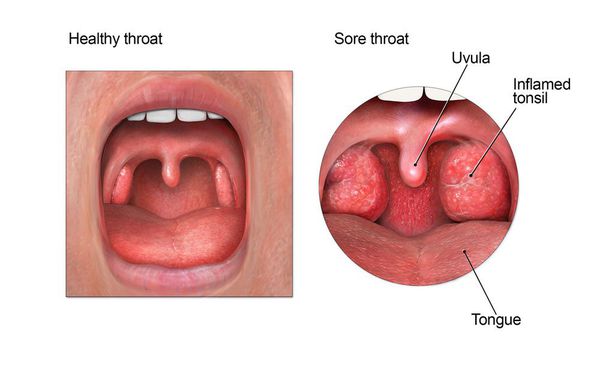
Осмотр глотки позволяет выявить характерные для заболевания изменения.
При катаральной форме заболевания миндалины увеличены, гиперемированы, наблюдается отек и гиперемия мягкого нёба и нёбных дужек. Налета на поверхности миндалин при этом не выявляется. При фолликулярном тонзиллите воспалительный процесс запускается в мелких лимфаденоидных фолликулах, происходит их нагноение, а потом вскрытие. Осмотр глотки в разгар заболевания выявляет на поверхности миндалин нечётко оформленные желтовато-белые точки.
Лакунарный тонзиллит характеризуется появлением в устьях лакун налётов или экссудата, выступающего на поверхность и покрывающего миндалину в виде островков, трудно удаляемого и оставляющего после себя кровоточащую изъязвленную поверхность.
Следствием фолликулярного и лакунарного тонзиллита может быть фибринозная форма заболевания, когда поверхность миндалин сплошь покрывается налетом.
Если возбудитель проникает в паратонзиллярную клетчатку и формируется инфекция мягких тканей, это может привести к флегмонозному тонзиллиту. Данная форма заболевания сопровождается нарастанием интоксикации, усилением боли в горле, появлением асимметричного отека и увеличением шеи, затруднением в наклоне и поворотах головы, появлением характерного неприятного запаха изо рта. По межфасциальным пространствам шеи гнойный процесс может опуститься до уровня клетчатки средостения и вызвать развитие медиастинита.
Для тонзиллита вирусного происхождения (вирус Коксаки типа А) характерны герпетические высыпания на миндалинах, мягком нёбе и нёбных дужках.
При аденовирусном тонзиллите воспалительный процесс в ротоглотке помимо миндалин распространяется на поверхность нёба, задней стенки глотки.
Такая форма острого тонзиллита, как ангина Симановского–Венсана чаще поражает одну миндалину в виде некротических изъязвлений, которые покрыты серым налетом. Признаки интоксикации при этом выражены слабо.
Для острого тонзиллита при системных заболеваниях кровеносной системы характерен некроз слизистой оболочки миндалин, распространение которого может привести к разрушению не только самой миндалины, но и мягкого нёба и стенок глотки с последующим рубцеванием дефекта. Тяжелое общее состояние больного обычно обусловлено течением основного заболевания. [3]
У маленьких детей (особенно у мальчиков) острый тонзиллит, вызванный стрептококками группы А, помимо прочего, может проявляться в виде желудочно-кишечных симптомов (боль в животе, тошнота и рвота). [8]
Патогенез острого тонзиллита
Врожденные и адаптивные иммунные ответы организма являются основополагающими для защиты от стрептококкового фарингита. Иммунные реакции организма также способствуют тяжелым постстрептококковым иммунным заболеваниям. Однако до недавнего времени о них было мало известно.
Клеточные медиаторы врожденного иммунитета, используемые при защите организма от стрептококка группы А, включают эпителиальные клетки, нейтрофилы, макрофаги и дендритные клетки (ДК), которые выделяют ряд растворимых воспалительных медиаторов, таких как антимикробные пептиды (AMP), эйкозаноиды, включая PGE2 и лейкотриен B4 (LTB4), хемокины и провоспалительные цитокины. Ответы Th1 и Th17 играют значительную роль в адаптивном иммунитете в тканях миндалин человека. [9]
Классификация и стадии развития острого тонзиллита
Выделяют три типа заболевания:
- первичные;
- вторичные;
- специфические тонзиллиты.
Возникновение вторичных связано с общими острыми инфекционными заболеваниями (скарлатина, дифтерия и т. д) и системными заболеваниями кровеносной системы (агранулоцитоз, лейкоз).
Специфические тонзиллиты возникают на фоне специфической инфекции (язвенно-пленчатый тонзиллит — ангина Симановского — Плаута — Венсана, вызываемая находящимися в симбиозе веретенообразной палочкой Плаута — Венсана и спирохетой Венсана, герпетический тонзиллит, вызываемый вирусом Коксаки А).
По форме выделяют:
- катаральный;
- фолликулярный;
- лакунарный;
- фибринозный;
- герпетический;
- флегмонозный (интратонзиллярный абсцесс);
- язвенно-некротический (гангренозный);
- смешанные формы тонзиллита.
Осложнения острого тонзиллита
Осложнения заболевания подразделяются на ранние и поздние.
Ранние осложнения возникают из-за распространения инфекции за пределы лимфоидной ткани и нарастания симптомов интоксикации (паратонзиллярный абсцесс, медиастинит, септические состояния, инфекционно-токсический шок, менингит и менингоэнцефалит).
В поздние сроки (через 2-4 недели) возможно развитие острой ревматической лихорадки и поражения почек в виде гломерулонефрита, реактивного артрита, провокация дебюта или обострение уже имеющихся системных аутоимунных заболеваний (красная волчанка, системный васкулит). [10]
Диагностика острого тонзиллита
Помимо общеклинического минимума, в который входят ОАК, ОАМ, ежегодное флюорографическое исследование, обязательным является:
- определение антистрептолизина-O в сыворотке крови;
- взятие мазка из зева и носовых ходов на корнебактерию дифтерии;
- взятие мазка на определение чувствительности микроорганизмов к антибиотикам.
Другие методы диагностики:
- в большинстве случаев показано проведение ЭКГ;
- в некоторых случаях обоснованным будет назначение серологического исследования на вирусы респираторных инфекций;
- молекулярно-биологическое исследование крови на вирус Эпштейна — Барр;
- микроскопическое исследование мазков с миндалин на гонококк;
- бактериологическое исследование слизи с миндалин и задней стенки глотки на анэробные микроорганизмы;
- микологическое исследование носоглоточных смывов на грибы рода кандида;
- определение С-реактивного белка.
Хотя фарингит группы A Streptococcus (GAS) является наиболее распространенной причиной бактериального фарингита у детей и подростков, многие вирусные и бактериальные инфекции имитируют симптомы фарингита. Экстренные клиницисты должны признать симптоматику фарингита GAS и использовать соответствующие средства диагностики и лечения для эффективного лечения антибиотиками.
У людей с острым фарингитом проводится дифференциальная диагностика между фарингитом, вызванным гемолитическим стрептококком А, инфекционным мононуклеозом и другими причинами вирусного фарингита. [11]
Лечение острого тонзиллита
При наличии показаний к госпитализации пациенту выдается направление на госпитализацию в круглосуточный стационар инфекционной больницы. При лечении в амбулаторных условиях на следующий день участковому терапевту в поликлинику по месту прикрепления пациента передается заявка на активное посещение на дому.
Необходима изоляция пациента, частое проветривание помещения, влажная уборка, производится ультрафиолетовое облучение воздуха в помещении с пациентом. Пациенту выдается отдельный набор посуды, недопустимо пользоваться общими полотенцами, зубными щетками.
В период повышения температуры пациенту показан полупостельный режим, по мере стихания синдрома интоксикации и лихорадки — палатный (до 7-го дня нормальной температуры тела). Пациенту показано обильное теплое питье не менее 1,5-2,0 л жидкости в сутки. При терапии в условиях стационара показано введение физиологического раствора с аскорбиновой кислотой для уменьшения симптомов интоксикации. При повышении t тела выше 38 градусов необходимо ее снижение приемом 500 мг парацетомола, 200-400 мг ибупрофена или 500 мг парацетомола в сочетании с 200 мг ибупрофена (препараты ибуклин, брустан). При неэффективности оказанных мер возможно внутримышечное введение литической смеси (анальгин 50% 1 мл + димедрол 1% 1 мл), преднизолона в дозе 30-60 мг (1-2 мл).
Пациенту назначается полоскание горла растворами антисептиков. На фармацевтическом рынке существуют распространенные, доступные по стоимости и в то же время эффективные антисептики с широким спектром активности и низкой резистентностью микроорганизмов к ним. К таким препаратам относят хлоргексидин, мирамистин, Йокс.
Антибактериальное (бактерицидное) действие раствора Йокс реализуется за счет йода в его составе. Раствор разводится из расчета 5 мл (1 чайная ложка) на 100 мл воды. Ополаскивать горло не менее 4 раз в сутки. Перед нанесением спрея прополоскать горло обычной водой для удаления слизи. Наносить спрей не менее 4 раз в сутки.
Обязательным является назначение этиотропного препарата для борьбы с возбудителем тонзиллита. В амбулаторно-поликлинических условиях наиболее удобным является пероральное назначение препаратов, в стационаре рационально парентеральное введение. [4]
При подтверждении роли корнебактерии дифтерии в развитии заболевания основное значение имеет введение лошадиной противодифтерийной сыворотки. Перед введением основной терапевтической дозы двукратно проводится биологическая проба. На первом этапе вводят 0,1 мл разведённой сыворотки из ампулы, маркированной красным цветом, внутрикожно в сгибательную поверхность предплечье руки. При правильном введении на коже образуется небольшой, плотный на ощупь узелок. В предплечье второй руки вводят в/к 0,1 мл физиологического раствора в качестве контроля. Время наблюдения за пациентом составляет 20 минут. Проба считается отрицательной, если диаметр папулы или гиперемии в месте введения не более 10 мм. На втором этапе 0,1 мл неразведенной сыворотки, маркированной синим цветом, вводят подкожно в наружную поверхность плеча. При отсутствии неблагоприятной реакции через 30 минут внутримышечно вводится основная доза препарата.
Разовая доза сыворотки составляет:
- при локализованных формах 10 000 – 20 000 МЕ;
- дифтерии гортани 40 000 – 50 000 МЕ;
- при субтоксической форме 40 000 – 50 000 МЕ;
- токсической 50 000 – 80 000 МЕ;
- геморрагической 100 000 – 120 000 МЕ.
При отсутствии терапевтического эффекта введение сыворотки можно повторить через 12-24 часа с использованием тех же доз. [5]
Из антибактериальных препаратов рекомендуется назначение макролидов — кларитромицина, мидекамицина или джозамицина:
- Кларитромицин рекомендован в дозировке 500 мг однократно в сутки внутрь длительностью не менее 7-10 дней.
- Мидекамицин в дозировке 400 мг 3 раза в сутки внутрь не менее 7-10 дней.
- Джозамицин применяется в дозировке 500-1000 мг двукратно в сутки внутрь. Длительность терапии не менее 7-10 дней.
Терапия гонококкового тонзиллита проводится в условиях кожно-венерологического диспансера. Назначается 0,5 мг цефтриаксона внутримышечно или 0,5 мг внутрь левофлоксацина однократно внутрь. В связи с высоким риском сопутствующей хламидийной инфекции совместно с цефалоспоринами назначают доксициклин, 600 мг. препарата назначается в 2 приема с интервалом 1 час (по 3 таблетки 100 мг 2 раза).
При общих вирусных инфекциях (инфекционный мононуклеоз, генерализованная герпетическая инфекция, тяжелое течение гриппа) развитие острого тонзиллита, как правило, связано с активацией условно патогенной флоры ротоглотки. Помимо противовирусной терапии назначаются антибиотики, как и в случае с обычным первичным бактериальным тонзиллитом.
Препаратами первой линии являются клавулированные пенициллины. Применение неклавулированного пенициллина для терапии инфекции верхних дыхательных путей не рекомендовано в связи с высокой резистентностью микрофлоры к данному антибактериальному препарату. [7]
Амоксициллина клавулонат принимается в дозировке 875+125 мг 3-4 раза в сутки внутрь не менее 7 дней.
Цефалоспорины 2-3 поколения и макролиды
Цефалоспорины II поколения:
Цефуроксим в таблетках по 250 мг назначается из расчета по 1 таблетке 2 раза в сутки внутрь;
Цефалоспорины III поколения:
- Цефиксим в таблетках по 400 мг назначается из расчета по 1 таблетке 1 раз в день внутрь;
- Цефотаксим во флаконах по 1 гр в/м на 2 мл 2% лидокаина, добавив для лучшего растворения 1 мл NaCI 0,9% 2 раза в сутки; возможно в/в капельное введение в течение по крайней мере 30 мин;
- Цефтриаксон флаконы по 1,0 гр в/м на 2 мл 2% лидокаина, добавив для лучшего растворения 1 мл NaCI 0,9% 2 раза в сутки; возможно в/в капельное введение в течение по крайней мере 30 мин.
В качестве препаратов резерва в большинстве случаев применяются фторхинолоны, карбапенемы и линкозамины. Антибиотики тетрациклинового ряда ушли из практики в связи с высокой устойчивостью флоры к ним и невозможностью применения у беременных и в педиатрической практике.
Для предупреждения развития кандидоза в индивидуальном порядке решается вопрос о назначении противогрибкового препарата.
Для терапии же грибкового тонзиллита назначение системных антимикотиков является обязательным. Она включает пероральное применение противогрибковых антибиотиков в течение 10–14 дней (леворин, нистатин, амфотерицин В, кетоконазол, флуконазол). Местно назначаются полоскания антисептиками и ингаляции с мирамистином.
При необходимости пациенту выдается листок нетрудоспособности или справка учащегося с освобождением от труда и посещения занятий соответственно. [6]
Ориентировочные сроки нетрудоспособности:
- катаральный тонзиллит — 5-6 дней;
- фолликулярный — 6-8 дней;
- лакунарный — 8-9 дней;
- фибринозный — 11-12 дней;
- флегмонозный — 13-14 дней.
Средние сроки временной нетрудоспособности составляют 10-12 дней.
Критерии выздоровления:
- нормализация температуры тела в течение 5 суток;
- отсутствие боли в горле и болезненности при пальпации поднижнечелюстных лимфатических узлов;
- отсутствие патологических отклонений в общем анализе крови, общем анализе мочи и на пленке ЭКГ.
Возможно предоставление записки от лечащего врача работодателю в произвольной форме о переводе на облегченный труд и освобождении от ночных смен на 2 недели при возможности. Студентам и школьникам предоставляется освобождение от занятий физкультурой на 2 недели. [6]
Прогноз. Профилактика
При своевременно начатой терапии прогноз благоприятный. При применении современных методов диагностики и качественных антибактериальных препаратов ранние и поздние осложнения заболевания встречаются спорадически (при позднем обращении и самолечении пациента).
Рекомендуется избегать переохлаждений и контакта с больными ОРЗ, вакцинация против гриппа и пневмонии, общеукрепляющие мероприятия. В качестве средства профилактики обострений фарингита и рецидивирующего тонзиллита оказались эффективными препараты бактериального происхождения, в частности, комплексы антигенов — лизатов, наиболее частых возбудителей воспалительных заболеваний верхних дыхательных путей, полости рта и глотки.
К таким препаратам относится ИРС-19 по 1 дозе препарата в каждый носовой ход 2 раза в день в течение 2 недель в периоды межсезонья и перед ожидаемыми вспышками эпидемий ОРЗ.
Имудон по 6 таблеток в день. Таблетки рассасывают (не разжевывая) каждые два часа. Курс терапии составляет 20 дней.
За реконвалесцентами устанавливают патронажное медицинское наблюдение в течение месяца. На первой и третьей неделе проводится исследование анализов крови и мочи, при необходимости — ЭКГ-исследование.
Все пациенты с хроническим тонзиллитом, которые перенесли более двух ангин за последние три года, подлежат обязательному диспансерному наблюдению по группе Д3 (2 раза в год).






