Тонзиллит у ребенка: симптомы, виды и лечение
Лечение тонзиллита у ребенка должно быть комплексным!
Для лечения тонзиллита у ребенка используются следующие группы медикаментозных препаратов:
- Антисептические средства. К ним относятся специальные растворы для полоскания и обработки воспалительного очага, а также различные аэрозоли для орошения ротоглотки: Гексаспрей, Мирамистин, Тантум Верде, Гексорал, Каметон.
- Антигистамины. Эти препараты используются для того, чтобы снять отек миндалин и слизистой глотки. Лучшими средствами этой группы считаются лекарства последнего поколения, которые не имеют седативных свойств: Цетрин, Супрастин, Телфаст.
- Анальгетики. Применяются при острой боли при глотании и болезненности горла.
- Иммуномодулирующие препараты. Детям из этой группы лекарств желательно применять иммуномодуляторы на натуральной основе.
- Жаропонижающие средства. Их используют в случае высокой температуры у ребенка – более 38 градусов. Детям назначают обычно Парацетамол или Нурофен.
Кроме того, отоларинголог может назначить при тонзиллите физиотерапевтические процедуры. Например, при хронической форме рекомендуется дважды в год проходить лечение с помощью лазера. Часто назначают специалисты ультрафиолетовое облучение, климатотерапию, ароматерапию.
Одним из часто задаваемых родителями вопросов является: «нужно ли при тонзиллите принимать антибиотики?». Отоларингологи обязательно выписывают антибактериальные препараты при обострении хронической формы болезни, а также при остром тонзиллите, возбудителем которого являются болезнетворные бактерии.
Полезное видео — Как и когда удалять миндалины:
Лучший сироп от сухого и влажного кашля детям до года
Детям обычно выписывают препараты пенициллиновой, макролидной и цефалоспориновой группы. К таким антибиотикам для лечения тонзиллита принадлежат Сумамед, Аугментин, Флемоклав Солютаб, Кларитромицин, Азитромицин, Цефадроксил.
Для предотвращения развития дисбактериоза при лечении антибиотиками применяются пробиотики, например Линекс, Лактовит, Хилак Форте.
Важно помнить, что назначает такие препараты опытный отоларинголог. Родителям, чтобы избежать усугублений проблемы, а также не навредить своему ребенку, не разрешается самостоятельно подбирать лекарство и лечить им больного. Выбор антибиотика осуществляется с учетом индивидуальных особенностей детского организма, формы и тяжести протекания заболевания, также он зависит от возбудителя, который спровоцировал развитие болезни.
Полоскание горла и ингаляции
При повышенной температуре тела делать ингаляции запрещено!
В комплексное лечение тонзиллита у детей входит также процедура полоскания. Ее делают с помощью таких медикаментозных растворов, как Фурацилин, Мирамистин, Йодинол. Маленьким деткам рекомендуется обрабатывать миндалины тампоном из марли, поскольку они еще не умеют правильно полоскать горло.
Процедуру полоскания можно делать солевым раствором. Готовый препарат можно приобрести в аптеках. В домашних условиях можно приготовить его, растворив чайную ложку соли, желательно морской, с кипящей, охлажденной водой. Полоскать ротоглотку можно раствором с добавлением эфирных масел или настоями лекарственных трав, например, календулой, ромашкой, алтеем, шалфеем, зверобоем. Можно лечить заболевание полосканием горла соком свеклы.
Эффективным методом лечения при тонзиллите считаются ингаляции.
Детям их лучше делать, используя специальный аппарат, который можно приобрести в фармацевтических учреждениях. Такое приспособление называется небулайзером.
Ингаляции проводят с помощью различных медикаментозных растворов. Также безопасными и действенными для детей считается процедура с использованием фитоотваров. Для этих ингаляций можно использовать следующие растения, которые обладают бактерицидными, противовоспалительными и обезболивающими свойствами:
- Шалфей
- Эвкалипт
- Календула
- Сосновая хвоя
- Кора дуба
- Мать-и-мачеха
- Ромашка
Полезно выполнять ингаляции с применением ароматических масел. При тонзиллите эффективными считаются мятное, персиковое, эвкалиптовое, розовое и шалфейное масла.
Симптомы
Для хронического тонзиллита характерны такие симптомы:
- Гнойные пробки в лакунах миндалин. Они состоят из слизи, слущившихся эпителиальных клеток, микробов и вызывают воспалительный процесс в миндалине. На месте отторгнутых клеток эпителия образуются постоянные входные ворота для бактерий, находящихся в лакунах. Пробки вызывают раздражение нервных окончаний, что проявляется ощущением щекотания и болей в горле, позывами к кашлю, одышкой, учащением сердцебиения и болью в ушах.
- Выделение из лакун гноевидного содержимого при надавливании на миндалины.
- Неприятный запах изо рта, связанный с наличием гнойных пробок.
- Образование сращений (спаек) миндалин с небными дужками.
- Увеличение подчелюстных лимфоузлов, плотных и чувствительных при прощупывании, не спаянных между собой.
- Покраснение передних небных дужек.
- При обострении тонзиллита ребенок быстро устает, становится капризным и раздражительным, беспокоит головная боль.
Лечение тонзиллита у ребенка
Лечение тонзиллита у детей сопровождается постельным режимом и диетой, щадящей раздраженное горло. Обязательно проводится промывание и обработка нёба антисептиками (хлоргексидином, йодинолом или люголем) и отварами из ромашки, можжевельника, шалфея или календулы. С учетом характера обнаруженной микрофлоры назначается курс антибиотиков. Хорошо помогают в восстановлении сил организма физиотерапевтические процедуры — ультрафонофорез, облучение ультрафиолетом, УВЧ, терапия пучком лазерного света.
При острых воспалениях гланд, абсцессе, проводят вскрытие гнойников, а при хронической форме заболевания назначают тонзилоэктомию — операцию по удалению гланд.
Страницы истории. В настоящее время к тонзолоэктомии прибегают в крайнем случае. В 70-80-ые годы в СССР назначения на иссечение небных миндалин носили массовый характер, считалось, что гланды человеческому организму не нужны. Часто операция была профилактической мерой: нет органа, в котором развивается ангина, значит, не будет в будущем и самой болезни.
Для улучшения защитных функций детского организма назначают прием витаминов, иммуномодуляторов и санаторное лечение на море. К профилактическим мерам по предотвращению повторов болезни относят закаливание, антибактериальную обработку полости рта и исключение контактов с инфицированными больными.
При консервативном лечении тонзиллита врач может рекомендовать:
- Санацию очагов с гноем с помощью различных антисептиков (полоскание, вакуумную аспирацию, промывание, орошение);
- Общеукрепляющую терапию, включая приём поливитаминных комплексов. Укрепление иммунитета необходимо, чтобы противостоять бактериальному воздействию;
- Физиотерапевтические процедуры и фитотерапию;
- Ультразвуковую терапию;
- Гомеопатическое лечение;
- Медикаментозную терапию дважды в год (курсами).

Курсы консервативного лечения обычно рекомендуется чередовать, чтобы подобрать наиболее эффективные методы, которые дают длительную стадию ремиссии. Лечение хронического тонзиллита подразумевает перевод обострения в ремиссию, однако следует помнить, что признаки болезни сохранятся. Применение антибиотиков для полоскания в лечении хронического тонзиллита нецелесообразно, поскольку их локальное использование приводит к росту флоры, которая будет антибиотикорезистентной.
Оперативное лечение необходимо при декомпенсированной форме болезни, если консервативные его формы оказались неэффективными. Удаление миндалин проводят при обнаружении симптомов ревматизма, ревмокардита, которые могут стать причиной возникновения пороков сердечных клапанов, паратонзиллярных абсцессов, частых ангин.
Если обнаруживается гипертрофия нёбных миндалин (2-3-ая степень), а их функция не нарушена, ткань миндалин удаляют лишь частично.
Увеличенные гланды у ребенка: причины, как лечить
а) Анатомия и физиология миндалин у детей. Небные миндалины, аденоиды (глоточная миндалина) и язычная миндалина составляют лимфоаденоидное глоточное кольцо. Лимфоидная ткань преимущественно представлена В- и Т-лимфоцитами, а также небольшим количеством плазмоцитов. Миндалины участвуют в секреторном иммунитете (продуцируют иммуноглобулины), они расположены на перекресте дыхательного и пищеварительного тракта, участвуют в распознавании вдыхаемых и проглатываемых аллергенов.
Их размер и функциональная активность увеличиваются в детском возрасте. С достижением полового созревания они постепенно инволюционируют.
Небные миндалины расположены в миндаликовых нишах на боковой стенке глотки, между передней и задней небными дужками. Небно-язычная мышца формирует переднюю дужку, небно-глоточная — заднюю. Лимфоидная ткань миндалин тесно связана с подлежащей фиброзной капсулой, расположенной вдоль небных дужек и констриктора глотки.
На поверхности миндалин расположены множественные инвагинации, или лакуны, выстланные многослойным плоским эпителием. Основные кровеносные сосуды входят в миндалину у ее нижнего полюса, кровоснабжение осуществляется за счет ветвей лицевой и язычной артерий (миндаликовая ветвь восходящей небной артерии и миндаликовая ветвь дорсальной язычной артерии). Восходящая глоточная и малая небные артерии входят в верхний полюс миндалины.
Венозный отток осуществляется в систему внутренней яремной вены по язычной и глоточной венам. Лимфоотток происходит в двубрюшно-яремные и глубокие шейные лимфоузлы.
Глоточная миндалина располагается на верхней и задней стенках носоглотки. Лимфоидная ткань выстлана псевдомногослойным мерцательным цилиндрическим эпителием. Кровоснабжается глоточная миндалина восходящими глоточными ветвями внутренней верхнечелюстной и лицевой артерий. Венозный отток также осуществляется в систему внутренней яремной вены.
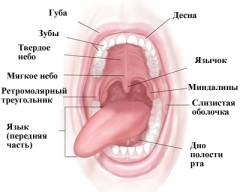
Анатомия полости рта и глотки:
1 – крыша носоглотки; 2 – устье слуховой трубы; 3 – мягкое нёбо;
4 – нёбная миндалина; 5 – ямка надгортанника; 6 – надгортанник;
7 – подъязычная кость; 8 – гортаноглотка; 9 – дно полости рта.
Видео анатомия глотки и состав глоточного лимфатического кольца – теоретический разбор
б) Инфекционные заболевания как причина увеличения миндалин у детей:
1. Анамнез. Чаще всего пациенты с воспалительными заболеваниями миндалин и глотки предъявляют жалобы на боль в горле, усиливающуюся при глотании. Увеличение миндалин вследствие воспалительного процесса может привести к дисфагии. Возможно наличие боли в ушах, которая обусловлена либо средним отитом, который развивается вследствие инфекции верхних дыхательных путей, либо «отраженной» оталгией, т.к. и глотка, и среднее ухо иннервируются языкоглоточным нервом. Лихорадка и другие симптомы интоксикации также встречаются достаточно часто.
Всегда необходимо оценивать возможность перорального приема. При выраженной дегидратации необходимо внутривенное введение жидкостей. Для решения вопроса о последующем оперативном лечении нужно выяснить частоту возникновения эпизодов острого тонзиллита. Наконец, всегда необходимо оценивать иммунный статус пациента, т.к. у больных с иммунодефицитом возбудителями заболевания часто становятся микроорганизмы, не встречающиеся у лиц с нормальным иммунным статусом.
2. Осмотр. Оценивается общий вид пациента, наличие признаков дегидратации, сепсиса, стеноза дыхательных путей. При осмотре ротоглотки определяются увеличенные, гиперемированные миндалины, часто покрытые гнойным налетом. Степень гипертрофии миндалин оценивается по шкале от 0 до +4. О соответствует состоянию после тонзиллэктомии. Миндалины 1+ степени находятся за небными дужками, занимают менее 25% расстояния до средней линии. Миндалины 2+ степени занимают 25-50% расстояния от боковой стенки глотки до средней линии, 3+ миндалины — вплоть до 75%.
Миндалины степени 4+ занимают более 75% расстояния от боковой стенки глотки до средней линии, часто они соприкасаются друг с другом, полностью закрывая просвет ротоглотки. В норме миндалины симметричны, асимметрия должна насторожить врача в отношении злокачественного процесса. Обычно присутствует шейный лимфаденит. При паратонзиллярном абсцессе наблюдается одностороннее выбухание мягкого неба и смещение одной из миндалин к средней линии. Выраженная боль при глотании, которая часто сопровождается отказом от питья и повышенным слюноотделением, высокая перемежающая лихорадка, ригидность мышц шеи свидетельствуют о развитии заглоточного абсцесса.
У пациентов с острым аденоидитом наблюдаются гнойные выделения из носа и стекание слизи по задней стенке глотки. При фиброскопии визуализируются увеличенные в размерах, гиперемированные аденоиды, покрытые гнойными налетами. Аналогично небным миндалинам, степень увеличения глоточной миндалины оценивается в зависимости от степени обструкции хоан. Степень +1 соответствует закрытию хоан на 25%, +2 на 50%, +3 на 75% и +4 полному закрытию хоан.
3. Диагностика. Обычно диагноз выставляется клинически. Также выполняются антигеновый тест на стрептококк и мазок из ротоглотки, на основании которых решается вопрос о выборе антибиотика. Исследование на гетерофильные антитела к вирусу Эпштейна-Барр позволяют дифференцировать бактериальный фарингит от инфекционного мононуклеоза. КТ выполняется при подозрении на паратонзиллярный или заглоточный абсцесс.
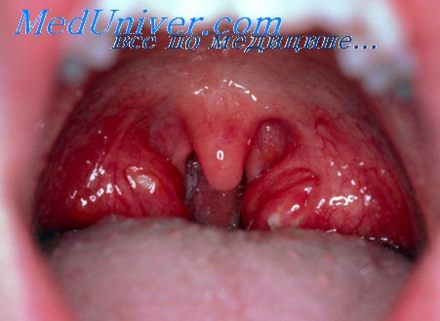
Небные миндалины при ангине у ребенка
4. Вирусные инфекции. Вирусный тонзиллит обычно сосуществует с другими симптомами вирусной инфекции верхних дыхательных путей (кашель, ринорея, чихание). Чаще всего возбудителями являются риновирус, аденовирус (часто также поражает конъюнктиву глаз), респираторно-синцитиальный вирус, вирусы гриппа и парагриппа. Везикулярные высыпания на слизистой полости рта и ротоглотки характерны для поражения вирусом простого герпеса или вирусом Коксаки (герпангина).
Фарингит, вызванный вирусом Эштейна-Барр, является частью симптомокомплекса инфекционного мононуклеоза. Миндалины резко увеличены в размерах, покрыты серым фибринозным налетом. Возможны петехиальные высыпания на небе. Также встречаются задняя шейная лимфоаденопатия, гепатоспленомега-лия, лихорадка, недомогание, сыпь. Диагноз ставится на основании наличия гетерофильных антител, титров вируса Эпштейна-Барр, лейкоцитоза с более чем 10% содержанием атипичных мононуклеаров.
Вирусный фарингит в большинстве случаев проходит самостоятельно, требуется лишь симптоматическое лечение. Отсутствие положительной динамики или ухудшение состояния свидетельствуют о присоединении бактериальной инфекции. Значительное увеличение миндалин при инфекционном мононуклеозе может потребовать внутривенного введения стероидов, установки воздуховода или, в экстренных случаях, эндо-трахеальной интубации.
5. Бактериальные инфекции. Наиболее часто бактериальный фарингит вызывает β-гемолитический стрептококк группы А. В отличие от вирусного фарингита, для бактериального фарингита характерно внезапное начало симптомов и высокая лихорадка. При мезофарингоскопии определяются красные, увеличенные в размерах миндалины, покрытые гнойными налетами, гиперемия слизистой ротоглотки, петехии на небе. Шейные лимфоузлы увеличенные, болезненные. β-гемолитический стрептококк группы А продуцирует эндотоксин, под действием которого может развиваться симптомокомплекс пурпурной лихорадки (скарлатины).
Для него характерны «клубничный» язык, сыпь, покраснение кожи вокруг глаз, шелушение кожи. Диагноз ставится после экспресс-теста на стрептококк и мазка из зева.
Лечение направлено на снижение риска возможных осложнений. Острый постстрептококковый гломерулонефрит развивается через 1-3 недели после появления фарингита, проявляется массивной гематурией, лихорадкой, генерализованными отеками и артериальной гипертензией. Предположительно, гломерулонефрит вызван отложением комплексов антиген-антитело, в большинстве случаев разрешается он самостоятельно. Более тяжелым осложнением, которое может иметь отдаленные последствия, является ревматическая лихорадка. Ревматическая лихорадка развивается вследствие перекрестной чувствительности антител к бактериальным М-белкам с соединительной тканью сердца, суставов и центральной нервной системы.
Диагноз ставится при наличии двух больших или одного большого и двух малых критериев Jones.

Антибиотиками выбора являются пенициллины и амоксициллин, курс лечения должен составлять 10 дней. У пациентов с непереносимостью пенициллинов может использоваться клиндамицин. При отсутствии положительной динамики в течение 48-72 часов после начала лечения необходимо переходить на прием амоксициллина с клавулановой кислотой.
Вызывать воспаление миндалин и глотки может целый ряд других микроорганизмов, в том числе Моraxella, Haemophilus influenzae, S. aureus, Escherichia coli. Дифтерия, вызываемая Corynebacterium diphtheriae, встречается все реже. Она характеризуется появлением на слизистой глотки серых налетов, плотно спаянных с подлежащими тканями. Поражение гортани может привести к стенозу дыхательных путей и экзотоксиновому шоку. Для лечения используются противодифтерийная сыворотка и пенициллины. Также фарингит может являться симптомом сифилиса и гонореи.
При первичном сифилисе на слизистой полости рта образуется твердый шанкр, вторичный сифилис характеризуется наличием налетов на миндалинах и слизистой оболочке глотки.
Как и при сифилисе генитальной локализации, для лечения используются пенициллины, тетрациклин, эритромицин. Инфекция, вызванная Neisseria gonorrhoeae, сопровождается образованием налетов на миндалинах. Проводится лечение доксициклином или цефтриаксоном, у пожилых пациентов используются хинолоны.
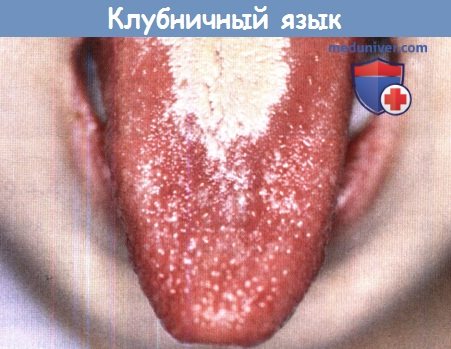
Клубничный язык при скарлатине
6. Грибковые инфекции. Чаше всего грибковый фарингит вызывает Candida albicans. Кандидоз ротоглотки часто развивается у лиц с иммунодефицитом или у пациентов, получающих антибиотики. При осмотре определяются белые творожистые налеты, спаянные с подлежащей слизистой, которые начинают кровоточить при попытке их удаления. В зависимости от тяжести состояния, лечение либо местное (таблетки для рассасывания с клотримазолом, растворы для полоскания с нистатином), либо системное (флуконазол).
7. Хроническая инфекция небных миндалин и аденоидов. В отличие от острого бактериального тонзиллита, хронический тонзиллит в большинстве случаев имеет полимикробную природу, включая как аэробную, так и анаэробную флору. При хроническом аденоидите и тонзиллите применяется пролонгированная терапия резистентными к беталактамазе пенициллинами, либо аденотонзиллэктомия. Хронический тонзиллит и аденоидит могут быть причиной неприятного запаха изо рта (галитоза), который при других заболеваниях у детей практически не встречается.
Иногда в лакунах обнаруживаются тонзиллолиты, гранулы бежевого цвета, которые представляют собой скопления актиномицетов. Тонзиллолиты крайне плохо поддаются консервативному лечению. Применяется либо пролонгированная антибактериальная терапия, либо тонзиллэктомия.
8. Осложнения инфекции небных миндалин и аденоидов у детей. При распространении инфекции за пределы капсулы миндалины развивается паратонзиллярный абсцесс. Гной проникает в потенциальное пространство между капсулой и окружающими тканями глотки. Симптомами паратонзиллярного абсцесса являются высокая лихорадка, выраженная боль в горле, тризм жевательной мускулатуры, изменения голоса («горячая картошка во рту»). Пациенты часто обезвожены, не могут пить из-за выраженной боли в горле. При осмотре определяется одностороннее выбухание мягкого неба и смещение миндалины к средней линии.
Наличие тризма затрудняет осмотр. Диагноз подтверждается при пункции абсцесса, за которой следует его вскрытие. Антибиотики назначаются на срок 10-14 дней. В некоторых случаях для предотвращения рецидива абсцесса применяется тонзиллэктомия. Также для предотвращения рецидива многие оториноларингологи рекомендуют отсроченную тонзиллэктомию.
В тяжелых случаях абсцесс может распространяться в окологлоточное пространство. При фиброскопии определяется выбухание боковой стенки глотки, распространяющееся вплоть до гортаноглотки. Возможно развитие стеноза дыхательных путей. Для определения размеров абсцесса выполняется КТ. Лечение начинается с обеспечения проходимости дыхательных путей. Абсцесс вскрывается, назначается внутривенная антибактериальная терапия. Возможно распространение инфекции в заглоточное пространство, лечение и диагностика аналогичны заглоточному абсцессу.
Выбор хирургического доступа зависит от размеров и локализации заглоточного и окологлоточного абсцессов, их взаимоотношения с внутренней сонной артерией и внутренней яремной веной, близости к глотке.
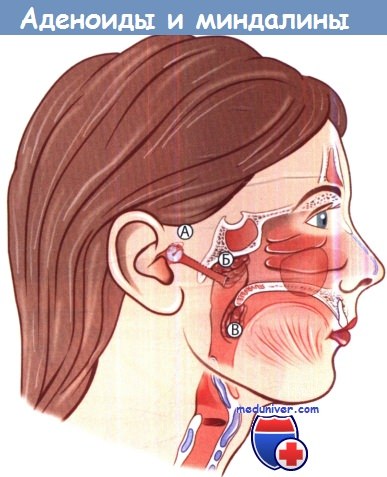
Клиническое значение аденоидов и миндалин у детей:
А Отоскопия. В зависимости от размеров и направления роста аденоиды (Б) могут блокировать носоглотку и глоточное отверстие слуховых труб.
Следует обратить внимание как на размеры миндалин (В), так и на их рост в направлении задней стенки глотки.
Лучше всего для этого использовать эндоскоп диаметром 4 мм с широким углом обзора.
к) Гипертрофия небных миндалин и аденоидов у детей. Небные миндалины и аденоиды представляют собой лимфоидную ткань, способную увеличиваться в ответ как на хроническое или рецидивирующее воспаление, так и в ответ на колонизацию нормальной флорой. При значительной гипертрофии может возникать обструкция дыхательных путей на уровне глотки, клинически проявляющаяся гнусавостью, затруднением носового дыхания, ринореей, храпом, хроническим ротовым дыханием, плохим аппетитом и даже синдромом обструктивного апноэ сна (СОАС).
Увеличенные, воспаленные аденоиды могут нарушать функцию слуховых труб, становясь причиной рецидивирующих средних отитов. У некоторых пациентов развивается характерное «аденоидное лицо»: лицо становится длинным и плоским, формируется «готическое» небо, укорачивается верхняя губа; пациенты постоянно ходят с открытым ртом. Гипертрофия аденоидов выявляется либо при фиброскопии, либо при выполнении боковой рентгенограммы глотки.
В качестве консервативного лечения используются топические кортикостероиды. При наличии обструктивных симптомов, не поддающихся консервативному лечению, применяется аденоидэктомия.
л) Опухоли небных миндалин и аденоидов. Двумя наиболее распространенными злокачественными заболеваниями, поражающими небные миндалины, являются лимфома и плоскоклеточный рак. Одностороннее увеличение миндалины всегда должно настораживать врача в отношении возможного злокачественного заболевания, с целью биопсии выполняется тонзиллэктомия. Вероятность злокачественной опухоли увеличивается при наличии сопутствующих факторов (потери веса, ночных потов), шейной лимфоаденопатии, быстрого прогрессирования заболевания.
Достаточно редким злокачественным заболеванием у детей является носоглоточная карцинома. Она проявляется безболезненным образованием на шее, иногда в сочетании с задней шейной лимфоаденопатией (V уровень). Классификация такая же, как у взрослых. Лечение проводится у онколога.
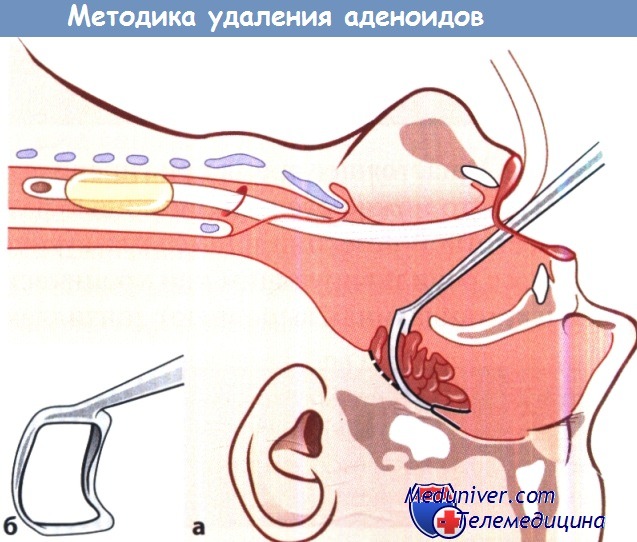
Аденоидэктомия со свешенной вниз головой больного (а);
окончатая кюретка (б).
м) Показания к тонзиллэктомии и аденоидэктомии. Тонзиллэктомия проводится по следующим показаниям: синдром обструктивного апноэ сна, подозрение на злокачественный рост, рецидивирующий тонзиллит (более пяти эпизодов в течение года, четыре эпизода за год на протяжении двух лет, три эпизода за год на протяжении трех лет), тонзиллит с фебрильными судорогами, хронический тонзиллит, не поддающийся консервативному лечению, паратонзиллярный абсцесс с частыми ангинами в анамнезе.
Также тонзиллэктомия может быть рассмотрена в качестве метода лечения при сочетании значительной гипертрофии миндалин с дисфагией, когда других причин для дисфагии не обнаружено, а также при изменениях голоса.
Показания для аденоидэктомии: синдром обструктивного апноэ сна, подозрение на злокачественный процесс (как часть биопсии), рецидивирующее воспаление, хронический или рецидивирующий синусит, рецидивирующий острый средний отит.
Пациент и его семья должны знать о наличии определенных рисков аденотонзиллэктомии. К возможным осложнениям относятся: послеоперационное кровотечение (1-2%, обычно на 5-7 день после операции), боль при глотании с нарушением приема твердой и жидкой пищи, развитие инфекции. Аденоидэктомия может стать причиной небно-глоточной недостаточности, которая проявляется гнусавостью и забросом в нос пищи и жидкостей, особенно при сочетании с подслизистым расщеплением неба.
Избежать небно-глоточной недостаточности можно внимательно осматривая каждого пациента на предмет удвоения язычка или диастаза небной мускулатуры. Особого внимания заслуживают пациенты с синдромом Дауна. У таких детей повышен риск подвывиха атланто-осевого сустава, поэтому перед операцией необходимо выполнять рентгенограммы шеи в положениях сгибания и разгибания. У пациентов с велокардиофациальным синдромом возможно аномальное медиальное расположение внутренних сонных артерий, что повышает риск их повреждения во время рутинной аденотонзиллэктомии. Предоперационная КТ-ангиография позволяет заранее подготовиться к таким ситуациям.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тонзиллит у детей
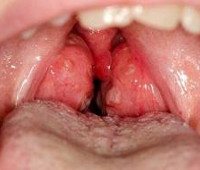
Тонзиллит у детей – инфекционно-аллергический процесс, протекающий с преимущественным поражением лимфоидной ткани миндалин и их стойкой воспалительной реакцией. В остром периоде отмечается боль при глотании и зевоте, фебрильная температура, интоксикация; вне обострения тонзиллита у детей симптоматика скудная, обращает внимание гипертрофия миндалин, гнойные пробки в лакунах, увеличение подчелюстных лимфоузлов. Диагностика тонзиллита у детей проводится отоларингологом с помощью фарингоскопии, взятия материала из зева на бакпосев. Лечение тонзиллита у детей включает в себя местную терапию (промывание миндалин, полоскание горла, ингаляции), антибиотикотерапию при обострениях; по показаниям – хирургическую тактику.
Общие сведения
Тонзиллит у детей – инфекция верхних дыхательных путей, сопровождающаяся воспалением лимфоидных образований глоточного кольца (чаще – небных, реже – язычной или глоточной миндалин). Для обозначения острого тонзиллита обычно используется термин «ангина»; часто повторяющиеся воспаления миндалин у детей приводят к развитию хронического тонзиллита. В дальнейшем, говоря о тонзиллите у детей, мы будем иметь в виду хроническую форму инфекции. Особенности течения ангины у детей изложены в соответствующей статье «Детских болезней».
Заболеваемость тонзиллитом среди детей в возрасте до 3-х лет составляет 2–3 %, а к 12 годам увеличивается до 12–15 %. Тонзиллитом страдает не менее половины часто болеющих детей. Вместе с тем, проблема тонзиллита у детей выходит далеко за рамки детской отоларингологии. Частые инфекционно-аллергические атаки на организм ребенка чреваты развитием целого ряда тяжелых осложнений: паратонзиллярных и заглоточных абсцессов, тонзилогенного сепсиса, артритов, ревматизма, приобретенных пороков сердца, васкулитов, гломерулонефрита и др. Поэтому проблема тонзиллита в педиатрии является междисциплинарной и требует привлечения специалистов из области детской ревматологии, кардиологии, урологии.

Причины тонзиллита у детей
Среди микробной флоры, участвующей в развитии тонзиллита у детей, первостепенное значение имеют стрептококки (бета-гемолитический стрептококк группы А, зеленящий стрептококк), стафилококки, гемофильная палочка, пневмококк, а также различные микробные ассоциации. Частота выделения гемолитического стрептококка из зева при тонзиллите составляет от 30% до 60-80% случаев, а повышенный титр антистрептококковых антител (антистрептолизина-0) обнаруживается в 4 раза чаще, чем у здоровых у детей. Среди других представителей патогенной флоры у детей с тонзиллитом встречаются возбудители аденовирусной и энтеровирусной инфекций; вирусы парагриппа, гриппа и герпеса, грибы, внутриклеточные и мембранные паразиты (хламидии, микоплазмы). На фоне морфологической перестройки лимфоидной ткани и дисбиоза верхних дыхательных путей нарушается процесс самоочищения лакун миндалин, что способствует размножению патогенов и развитию хронического воспаления.
В большинстве случаев началу хронического течения тонзиллита у детей предшествует однократно или неоднократно перенесенная ангина. Активизация условно-патогенной флоры и возрастание ее вирулентности в миндалинах происходит под влиянием переохлаждения, вирусных и других заболеваний. Проникая в паренхиму миндалин, кровеносные и лимфатические сосуды, возбудители начинают вырабатывать экзо- и зндотоксины, инициируя развитие токсико-аллергических реакций. На фоне нарушения локального кровообращения, повышения проницаемости сосудистой стенки, местной иммунодепрессии развивается очередное обострение тонзиллита у детей. Вследствие рецидивирующего воспаления паренхима миндалин подвергается гиперплазии, иногда – атрофии, склерозированию, рубцеванию.
В некоторых случаях у детей наблюдается безангинная форма тонзиллита, которая постепенно развивается под маской ОРВИ, аденоидитов, синуситов, стоматитов, кариеса, парадонтоза, т. е. вовлечение небных миндалин в инфекционно-воспалительный процесс происходит вторично.
Возникновению тонзиллита у детей способствуют анатомо-топографические особенности лимфоидного аппарата глотки: узкие и глубокие лакуны миндалин, множественные щелевидные ходы, спайки, затрудняющие опорожнение лакун. При тонзиллите у детей небные миндалины не выполняют свою барьерную функцию, а, напротив, становятся постоянным хроническим очагом инфекции и фактором общей сенсибилизации организма.
Тонзиллитом чаще страдают дети с отягощенным сопутствующим фоном: перинатальной патологией, пищевой аллергией, рахитом, лимфатико-гипопластическим диатезом, нарушением носового дыхания, гиповитаминозом, кишечными инфекциями и другими факторами, снижающими защитные силы организма.
Классификация тонзиллита у детей
По своему клиническому течению тонзиллит у детей может быть компенсированным и декомпенсированным. Для компенсированной формы характерно наличие местных признаков хронического воспаления (гиперемии, отечности, инфильтрации, гиперплазии дужек; сращения дужек с миндалинами; увеличения и болезненности регионарных лимфоузлов). При декомпенсированной форме тонзиллита у детей, кроме местных признаков, развиваются тонзиллокардиальные, тонзиллоренальные и другие осложнения.
В зависимости от локализации инфекции различают лакунарный, паренхиматозный (фолликулярный) и лакунарно-паренхиматозный (смешанный, тотальный) тонзиллит у детей.
- При лакунарном тонзиллите воспалительные изменения локализуются в криптах: они расширены, заполнены гноем и казеозными массами; эпителий лакун рыхлый, истонченный, местами изъязвлен.
- При фолликулярном тонзиллите у детей в паренхиме миндалин организуются мелкие подэпителиально расположенные гнойники, напоминающие просяные зерна.
- При тотальном поражении лимфоидной ткани миндалины приобретают вид губки, заполненной гноем, казеозом, детритом, микробными массами, выделяющими эндо- и экзотоксины.
С учетом патоморфологических изменений, происходящих в лимфоидной ткани, различают гипертрофический тонзиллит у детей, характеризующийся увеличением объема миндалин, и атрофический тонзиллит, при котором лимфаденоидная ткань замещается соединительной, фиброзной, что приводит к сморщиванию миндалин.
Симптомы тонзиллита у детей
Вне обострения тонзиллита ребенка беспокоят умеренные боли в горле, неприятный запах изо рта, навязчивый сухой кашель, субфебрилитет, потливость, слабость и быстрая утомляемость. У некоторых детей проявления тонзиллита ограничены покалыванием, жжением в области миндалин, сухостью и ощущением инородного тела в горле. При сильных приступах кашля из лакун в полость рта могут выделяться казеозные массы, имеющие гнилостный запах. При декомпенсированной форме тонзиллита у детей, наряду с перечисленными признаками, появляются артралгии в области лучезапястных и коленных суставов, одышка, боли в области сердца.
Обострения хронического тонзиллита у детей обычно случаются 2-3 раза в год и протекают в форме ярко выраженной ангины. При этом появляется сильная боль в горле (особенно при глотании, зевании), фебрильная температура тела, ознобы, головная боль, увеличение и болезненность лимфоузлов, отказ от еды. Нередко при тонзиллите у детей возникают боли в животе, тошнота, рвота, судороги.
С рецидивирующим течением тонзиллита у детей сопряжены такие грозные осложнения, как паратонзиллярный и заглоточный абсцесс, тонзилогенный сепсис, которые могут вызвать гибель ребенка. Тяжелыми системными осложнениями с инвалидизирующими последствиями выступают аутоиммунные процессы (ревматизм, полиартрит, геморрагический васкулит, гломерулонефрит), заболевания сердца (приобретенные пороки сердца, инфекционный эндокардит, миокардит, миокардиодистрофия), заболевания бронхолегочной системы (рецидивирующая пневмония, бронхоэктатическая болезнь), гипертиреоз и др. С тонзиллитом у детей может быть связан ряд кожных заболеваний: экзема, псориаз, полиморфная экссудативная эритема.
Диагностика тонзиллита у детей
Постановке диагноза хронического тонзиллита предшествует сбор анамнеза, осмотр ребенка педиатром и детским отоларингологом, инструментальное и лабораторное обследование. При проведении фарингоскопии обнаруживаются воспалительные изменения небных дужек; рыхлые увеличенные миндалины, заполненные гнойным содержимым (в виде пробок, жидким, казеозным). С помощью пуговчатого зонда определяются глубина лакун, наличие сращений и спаек. При пальпации шейных лимфоузлов выявляется регионарный лимфаденит.
На этапе лабораторного обследования выполняется клинический анализ крови и мочи, бакпосев материала из зева на флору, определение С-реактивного белка и АСЛ-О. При декомпенсированной форме хронического тонзиллита дети должны быть проконсультированы детским ревматологом, кардиологом, нефрологом.
Для исключения других очагов инфекции в полости рта необходим осмотр ребенка детским стоматологом. Тонзиллит у детей требует дифференциальной диагностики с хроническим фарингитом, туберкулезом миндалин. Из дополнительных исследований может потребоваться проведение ЭКГ, ЭхоКГ, УЗИ почек, рентгенографии придаточных пазух носа, посева крови на стерильность, туберкулиновых проб.
Лечение тонзиллита у детей
При обострении хронического тонзиллита ребенку назначается постельный режим, щадящая диета, медикаментозная терапия: антибиотики с учетом чувствительности микрофлоры (аминопенициллины, цефалоспорины, макролиды), десенсибилизирующие препараты, витамины, иммуномодуляторы.
Местная терапия включает промывание лакун небных миндалин антисептиками (р-рами йодинола, хлоргексидина, хлорофиллипта), обработку миндалин и задней стенки глотки р-рами Люголя, фукорцина; регулярные полоскания антисептическими растворами и отварами трав; ингаляции, распыление антисептических аэрозолей и рассасывание таблеток с противомикробным действием. Среди физических методов лечения тонзиллита у детей наибольшее распространение получили микроволновая терапия, ультрафонофорез, УФО, УВЧ, лазеротерапия. Лечение тонзиллита у детей может проводиться с участием врача-гомеопата.
При частых повторных ангинах, а также декомпенсированной форме тонзиллита у детей решается вопрос о проведении тонзилэктомии. Альтернативными (бескровными) методами лечения тонзиллита у детей служат лазерная лакунотомия, криотерапия. При организации паратонзиллярного абсцесса производится его вскрытие.
Для предупреждения обострений тонзиллита у детей необходимо проведение противорецидивного лечения, включающего витаминотерапию, прием иммуномодуляторов, гипосенсибилизирующих препаратов, санаторно-курортное лечение в условиях морского климата.
Прогноз и профилактика тонзиллита у детей
Критерием излеченности тонзиллита у детей служит отсутствие обострений в течение 5-ти лет после 2-х лет лечения. При проведении полного комплекса профилактических и противорецидивных мероприятий удается максимально снизить число обострений и избежать возникновения осложнений. При частых ангинах и развитии метатонзиллярных заболеваний прогноз менее благоприятный.
Мерами профилактики тонзиллита у детей служат закаливание, укрепление иммунитета, проведение санации полости рта, исключение переохлаждений и контактов с инфекционными больными. Дети с хроническим тонзиллитом должны находиться под наблюдением отоларинголога и получать противорецидивное лечение в межангинозный период.
Лечение тонзиллита у ребенка

Тонзиллитом называют инфекционное заболевание, при котором происходит воспаление миндалин (гланд). Данному заболеванию подвергаются как взрослые, так и малыши от 2-х лет и старше. Тонзиллит у ребенка, чаще всего, возникает в возрасте пяти-десяти лет, при этом воспаления могут повторяться несколько раз в год.
Острая форма заболевания — это не что иное, как известная всем ангина. Человек, хотя бы раз болеющий ангиной, при которой испытал сильнейшую боль в горле, не спутает её ни с каким другим диагнозом. Ангина — коварная болезнь, способная вызвать серьёзные осложнения сопряженных органов и даже привести к инвалидности. Какие же эффективные меры при лечении воспаления миндалин следует предпринять, чтобы избежать осложнений? Об этом мы подробно расскажем в нашей статье.
Миндалины на страже
Нёбные миндалины (или гланды) расположены по обеим сторонам горла. Все бактерии и вирусы, попадающие в организм через рот, в первую очередь встречаются именно с ними. Внешне гланды имеют пористую структуру, такое строение помогает им «исследовать» все поступившие в организм вещества и принимать решение, что с ними делать. В толще нёбных миндалин есть особые углубления — лакуны, а извитые каналы в толще миндалины называют криптами, их сложно увидеть на фото или невооруженным взглядом. Есть и клетки-мишени, которые выступают в роли «ловушек» для микроорганизмов. При попадании на них гланда решает, бороться с ними или нет, принесут они вред для человека или окажутся безвредными.
Когда человек здоров, а его миндалины крепки, при попадании в организм любой инфекции они начинают активно вырабатывать лейкоциты для борьбы инфекционным возбудителем. Но когда воспаление поражает сами гланды, они теряют свою защитную функцию и сами становятся очагом инфекции. Патогенные вирусы и бактерии прочно оседают в лакунах. А какую функцию могут выполнять воспалённые гланды? Никакую! В результате, миндалины выпадают из общей системы защиты организма и возникает большой шанс развития хронического тонзиллита у детей.
Причины появления заболевания тонзиллитом
Как правило, причиной заболевания выступают бактерии и вирусы (чаще стрептококк). Обычно заражение происходит воздушно-капельным путём, особенно когда малыши находятся в больших группах (детский сад, школа, различные кружки и спортивные секции). Если возбудитель болезни — бактерии, заразиться можно через посуду, рукопожатие, через личные предметы больного (полотенце, ложка). Ребёнку достаточно поиграть с игрушками другого заболевшего малыша, чтобы заразиться. Увы, острый тонзиллит — заболевание высокой степени контагиозности; и заразиться им очень легко.
Ещё одна причина болезни — микроорганизмы, постоянно живущие на слизистых оболочках. Это норма. Здоровый организм контролирует их количество и не допускает их превышения. Но стоит иммунитету ослабнуть, количество патогенных микроорганизмов начинает увеличиваться: и по сути получается, что организм заражает сам себя. То есть развитие воспаления может возникнуть при длительном воздействии на организм ребёнка неблагоприятных факторов, вызывающих снижение иммунитета: сухой воздух в помещении, дым от сигарет, загазованный воздух в больших городах и т. д.
Симптомы заболевания у детей
Первые симптомы у детей, страдающих острым тонзиллитом проявляются уже на первые — третьи сутки после заражения, среди них:
- высокая температура тела (при лихорадке возможно повышение температуры до 40°С);
- сильнейшая боль в горле, ребенку очень трудно и больно глотать;
- гланды увеличиваются в размере и краснеют; на них могут быть заметны гнойнички;
- головные боли;
- больные дети теряют аппетит;
- слабость, вялость;
- увеличенные лимфатические узлы;
- возможны нарушения ЖКТ;
- неприятный запах изо рта.
У детей с хроническим тонзиллитом симптомы не так ярко выражены. Температура тела длительное время держится на уровне субфебрильной (37—37,5°С). Гланды становятся рыхлыми — признак того, что они утратили свою защитную функцию.
Осложнения
Может показаться, что острый тонзиллит — вполне себе безобидное заболевание. «Боль в горле, повышенная температура — что тут такого? Обычное проявление инфекции», – скажете вы. Но вспомним природу заболевания. Его возбудитель, стрептококк, может вызвать серьёзные последствия.
Осложнения после тонзиллита можно условно разделить на местные (они локализуются и заметны в определённой области) и общие (когда изменения касаются всего организма).
К местным можно отнести:
- паратонзиллярный и парафарингеальный абсцесс;
- медиастенит (когда гнойная инфекция спускается в сердечную сумку);
- кровотечения из гланд, при условии что на их поверхности были язвочки;
- отит и евстахеит (ЛОР-органы непосредственно связаны между собой, поэтому инфекция из горла может легко перекочевать в полость среднего уха, слуховую трубу и вызвать там воспалительный процесс);
- отёки гортани (при таком состоянии развивается асфиксия. Это состояние очень опасно, вплоть до летального исхода. Характерный признак — синюшный оттенок кожи на фоне выраженного удушья);
- флегмоны и абсцессы (гнойные воспаления).
К общим осложнениям относят заболевания сердца, почек, суставов (ревматизм), тонзилогенную интоксикацию и сепсис. Во избежание опасных последствий для детского организма, очень важно своевременно начать борьбу с тонзиллитом под присмотром квалифицированного врача-отоларинголога.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Как вылечить тонзиллит у ребенка
Методы лечения ангины зависят от характера возбудителя: при бактериальной ангине врач выпишет эффективные антибиотики (чаще назначают препараты «Аугментин», «Амоксиклав», «Эритромицин»), при ангинах вирусной и грибковой природы – противовоспалительные и противогрибковые лекарственные препараты соответственно. Название препарата, его дозировку и длительность его приёма может подобрать только ЛОР-врач. Излишняя родительская самостоятельность может помешать эффективному лечению острого или хронического тонзиллита.
При повышении температуры у ребенка больше 38°С следует дать жаропонижающее на основе ибупрофена или парацетамола. Из-за разжижения крови и риска кровотечения аспирин детям категорически противопоказан.
Необходимо придерживаться строгого постельного режима и щадящей диеты. Еда и питьё не должны причинять дополнительную нагрузку на горло. Лучше первое время обходиться тёплыми супами, бульонами и пюре. Для снятия боли в горле отлично подойдут оральные антисептические спреи, специальные леденцы и таблетки (например, «Фарингосепт»).
Хронический тонзиллит у ребенка: методы лечения
Данное заболевание у детей диагностируют, если воспаление миндалин случается чаще двух раз в год. Гланды при хронической болезни сами становятся очагом инфекции. Иммунитет ослабевает, а ребёнок часто подвергается болезням.
Лечением хронического тонзиллита должен заниматься опытный врач-оториноларинголог. Некоторые ЛОР-врачи рекомендуют сразу удалять гланды. Но нужно помнить, удаляя нёбные миндалины, вы лишаетесь естественной защиты организма от бактерий и вирусов навсегда!
В «ЛОР Клинике Доктора Зайцева» мы занимаемся лечением хронической формы тонзиллита, а к удалению гланд прибегаем только в самом крайнем случае, когда консервативные методы лечения полностью исчерпаны.
Хорошим терапевтическим эффектом обладают процедуры ультразвукового лекарственного орошения миндалин на аппарате «Тонзиллор» (его можно увидеть на фото). В арсенале нашей клиники есть также уникальная вакуумная насадка для этого аппарата, аналогов которой нет в других медицинских учреждениях. Эта насадка безболезненна, безопасна и может использоваться при лечении детей, начиная со школьного возраста.
Профилактика тонзиллита
Чтобы снизить риск возникновения заболевания, нужно уделять время профилактике этого заболевания и укреплению иммунитета. Нужно приучать детей к закаливающим процедурам. Закаливание принесёт положительные результаты, если заниматься постепенно, и при этом последовательно и регулярно.
Важно правильно и разнообразно питаться, употреблять пищу, богатую витаминами и исключить приправы, раздражающие глотку. Также нужно помнить о взаимосвязи ЛОР-органов с окружающей клетчаткой. Поэтому крайне необходимо вовремя лечить болезни зубов и любые воспалительные процессы в носоглотке и гортани.
С ранних лет надо приучать детей к санитарным нормам: мытью рук, фруктов, прикрывать рот при кашле платком или салфеткой. В периоды эпидемий желательно воздержаться от мест большого скопления людей.
Соблюдение таких нехитрых мер поможет избежать возникновения воспалений и неприятных последствий этого заболевания.
«ЛОР Клиника Доктора Зайцева»
Лечение тонзиллита у детей в Москве предлагают многие медицинские учреждения: от районных поликлиник и многопрофильных центров до частных клиник. Главное сделать правильный выбор!
Наша клиника ведёт приём пациентов с трёхлетнего возраста. В арсенале ЛОР-клиники есть всё необходимое для успешного лечения ангины и хронического тонзиллита: самое современное оборудование и инструменты, собственные методики лечения, а главное, высококвалифицированные ЛОР-специалисты с большим практическим опытом работы. Посещение врача для маленького пациента — всегда стресс, и наша задача сделать приём максимально спокойным и лёгким для ребёнка. Осмотр проходит в игровой форме: малыш уже не воспринимает лечение как что-то страшное и неприятное, а сбережённые нервы мамы дорогого стоят. Наша клиника оборудована детским уголком, где ребёнок может поиграть, почитать или просто попить чай с печеньем, пока мама с врачом обсуждают схему лечения. Цены на наши услуги не менялись более трёх лет и остаются одними из лучших в Москве.
Если вы обнаружили у детей первые признаки ангины, или он уже несколько лет страдает от рецидивов хронического тонзиллита, пожалуйста, не тяните и записывайтесь на приём. Мы поможем вам справиться с этим недугом.
Увеличенные гланды у ребенка: в чем причина и как лечить
Увеличенные гланды у ребенка — признак тонзиллита. Патология протекает в острой или хронической форме, может иметь несколько морфологических разновидностей. Частота встречаемости в среднем составляет 82 случая на 1000 детей в возрасте 1-3 года. В старшем возрасте этот показатель — 32 случая/1000 человек.
Лечение тонзиллита может быть консервативным и хирургическим
Происхождение
Основной возбудитель ангины — вирус Эпштейна-Барр, аденовирус, энтеровирус. Тонзиллиты вирусного происхождения встречаются в 85% случаев. Бактериальным фактором воспаления небных миндалин является бета-гемолитический стрептококк. Он обнаруживается в воспаления у 15% заболевших. Случаи, когда причиной патологии становится грибковая флора, единичны. Они встречаются преимущественно у детей с выраженным иммунодефицитом.
Хронические формы заболевания — результат недолеченного острого процесса. Возникает персистирующая инфекция, которая периодически обостряется. С течение времени она приводит к развитию необратимых изменений в пораженном органе, образует депо, нарушает работу гланд. Причины обострения — переохлаждение, ослабление иммунной защиты, гиповитаминоз. Может развиваться без видимых провоцирующих факторов, на фоне относительного здоровья.
Классификация
Заболевание имеет несколько классификаций. Острые процессы протекают в следующих формах:
- Катаральная — разлитая гиперемия миндалин, отечность. Наиболее легкая разновидность болезни.
- Лакунарная — появление гноя в лакунах, более выраженная, чем в предыдущем случае, клиническая картина.
- Фолликулярная — формирование гнойных островков на фолликулах миндалин. Периодически они вскрываются самопроизвольно.
- Некротическая — выраженное гнойное поражение, образование изъязвлений и участков некроза.
Различают первичную разновидность тонзиллита, когда увеличенные гланды у маленького ребенка являются самостоятельным процессом, и вторичную. Она встречается, если основная причина тонзиллита — другой патологический процесс. Вторичная ангина может возникать на фоне дифтерии, кори, скарлатины, брюшного тифа, агранулоцитоза, лейкоза, инфекционного мононуклеоза. Поражение миндалин с одной стороны встречается при формировании паратонзиллярного абсцесса, при опухолевом поражении. Может иметь одонтогенную природу, если во рту имеются очаги хронической инфекции.
Симптомы и диагностика
У пациента возникают жалобы на боль в горле, которая усиливается при глотании. Температура тела поднимается не во всех случаях, однако может достигать показателя в 38-40°C. Отмечается общетоксическая симптоматика: слабость, плаксивость, боли в мышцах и голове, потливость. Сильно увеличенные миндалины затрудняют дыхание. При фарингоскопии обнаруживается отечность, островковый или сплошной гнойный налет грязно-белого или серого цвета. Присутствует неприятный запах. Миндалины красные, гипертрофированные.
На заметку: известны случаи, когда общая симптоматика у пациента отсутствует. При осмотре обнаруживаются характерные признаки ангины, но горло не болит и общетоксические явления не возникают.
При осмотре пациентов с хронической формой патологии выявляют застойную гиперемию на краях небных дужек, их валикообразное утолщение. Возможно формирование спаек с треугольной складкой, разрыхление поверхности органа. В анамнезе частые ангины, в том числе гнойные.
Пациенту показано проведение общего анализа крови. В результатах обнаруживаются неспецифические признаки воспаления: лейкоцитоз, увеличение СОЭ, сдвиг лейкоцитарной формулы влево. Назначается мазок из зева на дифтерию. В список рутинных анализов входит общеклиническое исследование мочи, электрокардиография. Проводится дифференциальная диагностика с фарингитом, скарлатиной, корью, дифтерией, лейкозом, агранулоцитозом, онкологическими процессами, фарингомикозом.
Лечение
Терапия проводится амбулаторно. Госпитализация необходима только при выраженных токсических явлениях, отказе ребенка от еды и питья, наличии осложнений или атипичном течении болезни. При отсутствии данных о бактериальной инфекции антибиотики не назначаются. Схема лечения острого тонзиллита включает в себя теплое щелочное питье 3-5 раз в сутки, полоскание горла антисептическими средствами.
При температуре тела выше 38°C показан прием жаропонижающих и противовоспалительных препаратов: парацетамол, ибупрофен, ацетилсалициловая кислота. Если гипертермия держится в рамках субфебрильных значений, прием НПВП не показан. Антибактериальная терапия используется после проведения посева и подтверждения соответствующей природы болезни. Препараты выбора: амоксиклав, ампициллин, азитромицин, цефазолин. В качестве вспомогательного способа лечения применяют ультразвуковую терапию, УВЧ, УФО, лазер, гелий-неоновое облучение. При подозрении на вторичное происхождение патологии требуется консультация инфекциониста, гематолога, кардиолога, ревматолога.
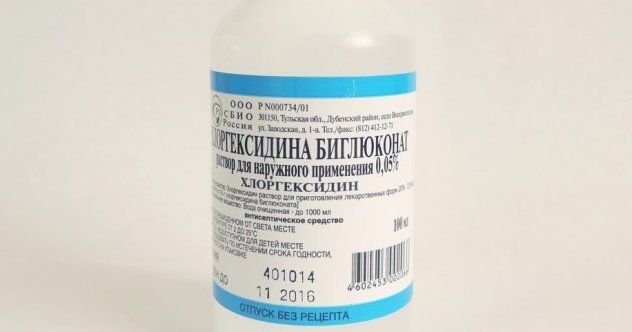
Увеличенные гланды у ребенка промывают водным раствором хлоргексидина биглюконата
Лечение хронического тонзиллита проводится с использованием препарата «Тонзилотрен». Профилактический курс занимает 15 дней, проводится каждые 3 месяца. Возможна превентивная госпитализация 1 раз в полгода. Требуется посещение бронхолегочных санаториев, лечебных курортов, климатотерапевтических организаций. Показана коррекция режима труда и отдыха, соблюдение диеты.
Пациенту запрещено есть жареную, горькую, острую, кислую и другую раздражающую пищу. Также не рекомендован прием крепкого алкоголя. Наличие сильно увеличенных гланд, их значимые морфологические изменения и частые обострения болезни требуют хирургической резекции пораженных структур. Удаленные ткани направляют на гистологическое исследование для исключения онкологического процесса.
Прогноз и профилактика
Неосложненные острые процессы вирусного происхождения имеют благоприятный прогноз. Бактериальное воспаление чаще приводит к формированию хронических форм патологии, если лечение не было начато вовремя. При отсутствии адекватной терапии возникают гнойные осложнения: лимфаденит, паратонзиллярный или ретрофаренгиальный абсцесс. В тяжелых случаях существует риск развития ревматической лихорадки, поражения сердца, стрептококкового токсического шока.
Выявление у ребенка красных миндалин, отека глоточного кольца, боли при глотании свидетельствует о развитии ангины. Лечить это заболевание самостоятельно не рекомендуется. Чтобы назначить правильные медикаменты, необходимо точно определить форму и причину патологии. Это может сделать только врач, диагноз которого основывается на результатах осмотра, лабораторных и инструментальных исследований. Поэтому ответ на вопрос о том, что делать, если у малыша тонзиллит, может быть только один — обратиться за помощью в ближайшую детскую поликлинику или стационар педиатрического профиля.
Гипертрофия миндалин у детей

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гипертрофия миндалин у детей – это увеличение в размерах миндалин.
К великому сожалению данное заболевание встречается у современных детей достаточно часто. Наиболее активный возраст – это малыши от пяти до десяти.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
Причины гипертрофии миндалин у детей
Прежде чем переходить к вопросу, каковы причины гипертрофии миндалин у детей, необходимо вспомнить анатомическое строение гортани. Трахеальный проход обрамляют, формируя Вальдейерово кольцо, лимфоидные образования такие как: две, симметрично расположенные, небные миндалины, между ними видна третья глоточная миндалина, далее размещается язычная с трубной миндалины и по бокам два отростки глотки. Этот лимфоидный комплекс является первым щитом в обороне организма на пути вирусных и инфекционных заболеваний.
Это глоточный комплекс в виде кольца формируется еще на первом году жизни малыша, а рассасывается в промежуток времени, когда у ребенка начинают появляться симптомы половой зрелости. Медики не считают изменение линейных параметров миндалин заболеванием, это говорит лишь о том, что идет всплеск активности в работе эндокринной системы и защитных силах организма.
- Многие медицинские работники считают основной причиной развития гипертрофии миндалин у детей – часто повторяющиеся заболевания простудного характера.
Врач-отоларинголог классифицирует данное изменение по степени заполнения пространства глоточного прохода миндалинами:
- I степень патологии – это когда миндалины занимают одну третью пространства глотки.
- II степень патологии – пространство глотки перекрыто на две третьи.
- III степень патологии – это уже достаточно серьезное осложнение, которое практически полностью перекрывает все проходное отверстие гортани.
- Если ребенок перенес инфекционную болезнь, такую как дифтерия, корь, скарлатина.
- Толчком к развитию гипертрофии миндалин у детей может послужить находящийся неподалеку воспалительный процесс: кариозный зуб, поражение слизистой носа и прилегающих тканей и пазух.
- Аденовирусная инфекция.
- Можно так же назвать загрязнение среды обитания и изменение климатических факторов в последние годы.
- Причиной гипертрофии миндалин у детей могут стать и разнообразные гормональные воздействия на организм, особенно изменение количественной составляющей гормонов в плазме гипофиза (передней его доле), а так же в верхней оболочке надпочечников.
Клинический мониторинг показал, что у деток, которые часто болели ангиной, в крови находят повышенное содержание кортизона, а моча малыша содержит следы его метаболитов. Этот параметр говорит о повышенной активности системы гипоталамус – гипофиз – надпочечник.

[10], [11], [12], [13], [14], [15], [16]
Симптомы гипертрофии миндалин у детей
Чаще всего увеличение размеров миндалин родители могут заметить после того как малыш начнет жаловаться на горлышко. Исходя из анатомического расположения миндалин и их физиологии, увидеть симптомы гипертрофии миндалин у детей не сложно. Это может сделать даже далекий от медицины человек.
Каковы же основные отклонения от нормы, которые указывают на различные стадии гипертрофии миндалин у детей:
- Малыш жалуется на дискомфорт в горле.
- Наблюдаются речевые изменения. Карапуз начинает говорить как бы» в нос».
- Дыхание становится затруднительным.
- При этом болевых симптомов практически не наблюдается.
- Визуально видно, что миндалины увеличены, и проходное отверстие глотки перекрыто значительно больше обычного.
- Затрудняется процесс глотания.
- Цвет миндалин становится бледно-желтого или бледно-розового оттенка.
- Фактура поверхности слизистой становится рыхлой.
- При всем при этом гнойных пробок и налета на них не видно.
- При пальпации чувствуется, что ткани мягкие.
- Нарушение проходимости носовых каналов.
- Малыш начинает дышать ртом, так как дыхание носом затруднено. Рот постоянно приоткрыт.
- Появление во время сна храпа.
- При более тяжелой стадии развития гипертрофии миндалин у детей (деформации глоточной миндалины в сочетании с носовой непроходимостью) у малыша может развиваться патологическое изменение и искажение лице – черепной области и прикуса.
- Может ухудшиться проходимость в евстахиевой трубе. Возникают проблемы со слухом и велика вероятность рецидивов отита среднего уха.
- Симптомами изменения размера миндалин могут стать и частые простудные заболевания, вызывающие воспаления гортани, верхних и нижних дыхательных путей.
- Неровное дыхание и неспокойный сон.
Гипертрофия нёбных миндалин у детей
Небные миндалины расположены симметрично, по обе стороны гортанной миндалины и представляют собой лимфатические образования овальной формы с десятью – двадцатью небольшими канальцами, уходящими внутрь миндалины. Гипертрофия нёбных миндалин у детей, в большинстве своем, развивается параллельно с изменением размеров глоточного отростка.
Увеличиваясь в размерах, миндалины начинают перекрывать глоточный проход, что и ведет к возникновению описанных выше симптомов.
Сужение глоточного прохода приводит не только к проблемам с дыханием и глотательными функциями. Если гипертрофию нёбных миндалин у детей не лечить, то это заболевание переходит в ранг хронических и его осложнения могут затронуть такие области человеческого организма как сердечнососудистая и нервная системы. Проблемы с дыханием могут вызвать патологию правого желудочка (гипертрофию правого желудочка). Может появиться и другая неприятность: ребенок, у которого до этого не было проблем с мочеиспусканием, начинает описываться. В комплексе все эти симптомы способны привести к снижению веса малыша и к задержке в его росте.
Но особенно родителей должен насторожить тот факт, когда изменение в размере имеет одна миндалина. Необходима детальная и тщательная диагностика, чтобы найти причину такого проявления. Так как толчком к этой картине могут стать более тяжелые заболевания: бактериальные и вирусные инфекции, сифилис и туберкулез, но самое неприятное, что колыбелью такого проявления может быть опухоль, в частности лимфома. Если состояние миндалины у отоларинголога вызывает сомнение, то он в обязательном порядке обращается за консультацией к врачу – онкологу.
Поэтому не стоит думать, что несколько увеличенные миндалины – это пустяки, все пройдет само. Казалось бы, незначительное отклонение от нормы способно привести к серьезным осложнениям.
Где болит?
Диагностика гипертрофии миндалин у детей
Прежде всего, необходимо дифференцировать гипертрофию миндалин у детей и хронический тонзиллит. Симптомы этих двух заболеваний достаточно сходны, но существенным отличием является то, что при гипертрофии в миндалинах не наблюдается воспалительного процесса, тогда как тонзиллит этот процесс предусматривает.
Достаточно часто у детей сопутствующим с гипертрофией заболеванием являются аденоиды. Но основные признаки настолько очевидны, что, зачастую, диагностика гипертрофии миндалин у детей сводится к опросу родителей и визуальному осмотру маленького пациента. В случаях, когда у ЛОР – врача появляются какие-то сомнения, доктор посылает родителей с малышом на боковую рентгенограмму носоглотки или УЗИ, назначает лабораторные исследования. Ведь нельзя исключать и другие заболевания с похожей симптоматикой, особенно важно захватить на ранней стадии развитие опухолевых процессов.
То есть маленький пациент проходит:
- Физикальное обследование. Отоларинголог внимательно осматривает малыша.
- Выясняет симптоматику заболевания у родителей.
- УЗИ глотки.
- Клинические лабораторные исследования. Определение кислотно-щелочного показателя плазмы, анализ мочи и крови на выявление патогенной микрофлоры, определение порога чувствительности к приписываемым лекарственным средствам.
- Рентгенография носоглотки.
- Если есть необходимость, проводится консультация с другими узконаправленными специалистами.

[17], [18], [19], [20], [21], [22]
Что нужно обследовать?
К кому обратиться?
Лечение гипертрофии миндалин у детей
При лечении любого заболевания основным направлением в мероприятиях, для достижения положительного результата, является устранение причин болезни и стимулирование работы иммунной системы.
Если рассматриваемое заболевание выявлено в легкой или средней форме тяжести, лечение гипертрофии миндалин у детей проводится в основном медикаментозное. Для обработки области деформации используются вяжущие и прижигающие медицинские составы.
Танин. Этим лекарственным раствором (в пропорциях 1:1000) проводят полоскания и смазывания глотки и миндалин. Противопоказаний данный препарат не имеет, кроме гиперчувствительности к составляющим медицинского средства.
Антиформин (Antiforminum) (антисептик). Данный препарат используют как полоскание для обеззараживания полости рта и области миндалин и глотки. Полоскание проводят 2 – 5% раствором медикаментозного средства.
Серебра нитрат (Argentnitras). Для устранения воспалительных процессов и используя вяжущее свойство, 0,25-2% раствором препарата смазывают слизистую миндалин, если необходимо провести прижигание, то процентное содержание серебра нитрата в растворе увеличивают до двух – десяти процентов. При этом нельзя превышать разовую дозировку для взрослых более 0,03 г и суточную более 0,1 г. Противопоказаний данного лечебного средства не выявлено.
Приписывают так же и лимфотропные препараты, лекарственные средства, обладающие противомикробным и противовирусным действием. Например, такие как:
Умкалор. Данный препарат необходимо употребить за полчаса до приема пищи с незначительным количеством воды.
Дозировка для малышей от года до шести лет составляет 10 капель. Прием проводится трижды в день.
Для детей возраста от шести до двенадцати лет дозировка одноразово не должна быть больше 20 капель. Прием трижды в сутки.
Детям в возрасте от 12 лет умкалор приписывают в дозировке 20 – 30 капель.
Чаще всего продолжительность курса составляет десять дней. Прием препарата продолжают еще в течение нескольких дней после того как симптомы заболевания исчезли. Если периодически возникают рецидивы болезни, лечебный курс продолжают, но уже с меньшей дозировкой.
Лимфомиозот. Это лекарственное средство приписывают ребенку в дозировке 10 капель с приемом три раза в сутки. Курс лечения назначает наблюдающий малыша врач исходя из клинической картины заболевания и тяжести ее проявлений. Побочных явлений и противопоказаний не выявлено, кроме повышенной чувствительности к компонентам препарата.
Тонзилгон. Это комбинированное лекарственное средство, основой которого являются растительные составляющие. Форма приема препарата: таблетки и водно-спиртовой экстракт мутноватого желто-коричневого цвета. Его используют для проведения ингаляций. Особых противопоказаний данный препарат не имеет, за исключением индивидуальной непереносимости составляющих компонентов препарата.
Тонзилотрен. Таблетки препарата рассасываются во рту. Если протекание заболевания обозначается острыми проявлениями, лечащий врач приписывает такой протокол приема: на протяжении двух – трех дней, по истечению каждых двух часов маленький пациент должен рассасывать по две таблетки. Продолжительность курса приема – до пяти дней.
Если заболевание проявляется не столь остро, то деткам в возрасте от десяти до 14 лет препарат приписывают по две таблетки с применением дважды на протяжении дня. Малышам до десяти лет данное лекарственное средство принимать не рекомендуется. Если симптомы болезни на протяжении трех дней пропадают – препарат отменяется, в противном случае лечение можно продлить до пяти дней. В случае рецидива, продолжительность лечения можно довести до двух – трех недель, при этом разбив на несколько курсов.
Не рекомендуется приписывать это лекарственное средство малышам до десяти лет, беременным и женщинам в период грудного кормления, а так же больным с печеночной и почечной недостаточностью. Достаточно осторожно принимать его следует пожилым людям и больным с тяжелой формой заболевания желудочно-кишечного тракта или щитовидной железы.
При данном заболевании часто используют в лечебных целях и немедикаментозные методы:
- Применение озонотерапии. Малыш дозированное время дышит озоном.
- Санаторно-курортное лечение. Таким больным приписывают климатические и бальнеогрязевые санатории.
- Ультразвуковая терапия проводит лечение путем воздействия ультразвука на миндалины.
- Вакуумгидротерапия. Полоскание и обработка миндалин минеральной и морской водой.
- Проведение ингаляций отварами и маслами растений, обладающих антисептическим действием (шалфей, ромашка…), минеральной водой и грязевыми растворами.
- Пелоидотерапия. Накладывание грязевых компрессов на подчелюстную область.
- Электрофорез с лечебной грязью.
- Кислородные коктейли.
- УВЧ и СВЧ. Облучение подчелюстной области с лимфатическими узлами.
Если медикаментозными и немедикаментозными методами восстановить первоначальный размер миндалин не удается и процесс грозит перейти в стадию хронического заболевания, врач-отоларинголог вынужден остановиться на тонзиллотомии. Это оперативное вмешательство, при котором удаляется часть измененной лимфоидной ткани. Проводится такая операция под общим наркозом. Малыша усыпляют, придерживая шпателем язык, резецируют часть миндалины, которая выступает за принятые размеры.
При необходимости проводят тонзилэктомию – резекция миндалин проводится полностью. Еще не так давно такое оперативное вмешательство было нормой. На сегодняшний день эту операцию назначают достаточно редко (при хронических перитонзиллярных абсцессах), так как при полном удалении миндалин происходит разрыв Вальдейерового кольца, разрушается оборонная линия на пути инфекции.
Народная медицина готова тоже предложить несколько рецептов, которые помогают при гипертрофии миндалин у детей.