Абсцесс носовой перегородки
Абсцесс носовой перегородки – ограниченная полость в подслизистом слое хрящевого отдела носовой перегородки, заполненная гнойными массами. Основные проявления заболевания – нарушение носового дыхания, локальная болезненность, головная боль, гипертермия и общая слабость. Диагностическая программа включает в себя переднюю риноскопию, рутинные лабораторные исследования крови, пункцию гнойника носа и бактериальный посев полученных гнойных масс. Лечение подразумевает хирургическое вскрытие, дренирование абсцесса и антибиотикотерапию, подобранную с учетом чувствительности высеянной микрофлоры.
МКБ-10
Общие сведения
Большинство случаев заболевания связано с кровоизлиянием в ткани перегородки на фоне травм носа и придаточных синусов с последующим инфицированием образовавшейся гематомы. Формирование абсцессов встречается у 1,1% пациентов с травматическими повреждениями лицевой части черепа. Значительно реже абсцессы носовой перегородки возникают в качестве самостоятельного заболевания или осложнения после операций, воспалительных или инфекционных патологий носа. Сезонных и географических особенностей распространения не прослеживается. У мужчин и женщин абсцесс данной локализации встречается с одинаковой частотой.

Причины
Абсцесс носовой перегородки может формироваться как самостоятельное первичное заболевание или выступать в роли осложнения других патологий. Типичными бактериальными возбудителями гнойного процесса являются β-гемолитический стрептококк группы А, золотистый и эпидермальный стафилококки. В развитии заболевания значимы следующие этиологические механизмы:
- Нагноение гематомы. Наиболее частая причина, которая связана с травмами носовой области и последующим инфицированием вовремя не опорожненной гематомы носовой перегородки.
- Повреждение слизистой оболочки носа. Характеризуется проникновением патогенной микрофлоры в местах нарушения целостности слизистой оболочки. Такие травмы могут быть вызваны неосторожными действиями самого пациента (при очищении носовых ходов с помощью пальцев или ватных палочек) или хирургическими вмешательствами.
- Осложнение других заболеваний. Абсцесс может быть последствием неадекватного лечения фурункула, рожистого воспаления, инфекционных заболеваний носовой полости. Также на носовую перегородку может распространяться патологический процесс при периодонтите, кариесе, остеомиелите верхней челюсти.
К факторам, которые способствуют формированию абсцесса, ухудшают его течение и эффективность лечения, относятся эндокринные патологии (сахарный диабет), иммунодефицитные состояния (ВИЧ-инфекция, онкогематологические заболевания), недостаточность питательных веществ и витаминов, вызванные нерациональным питанием или нарушениями функции пищеварительного тракта.
Патогенез
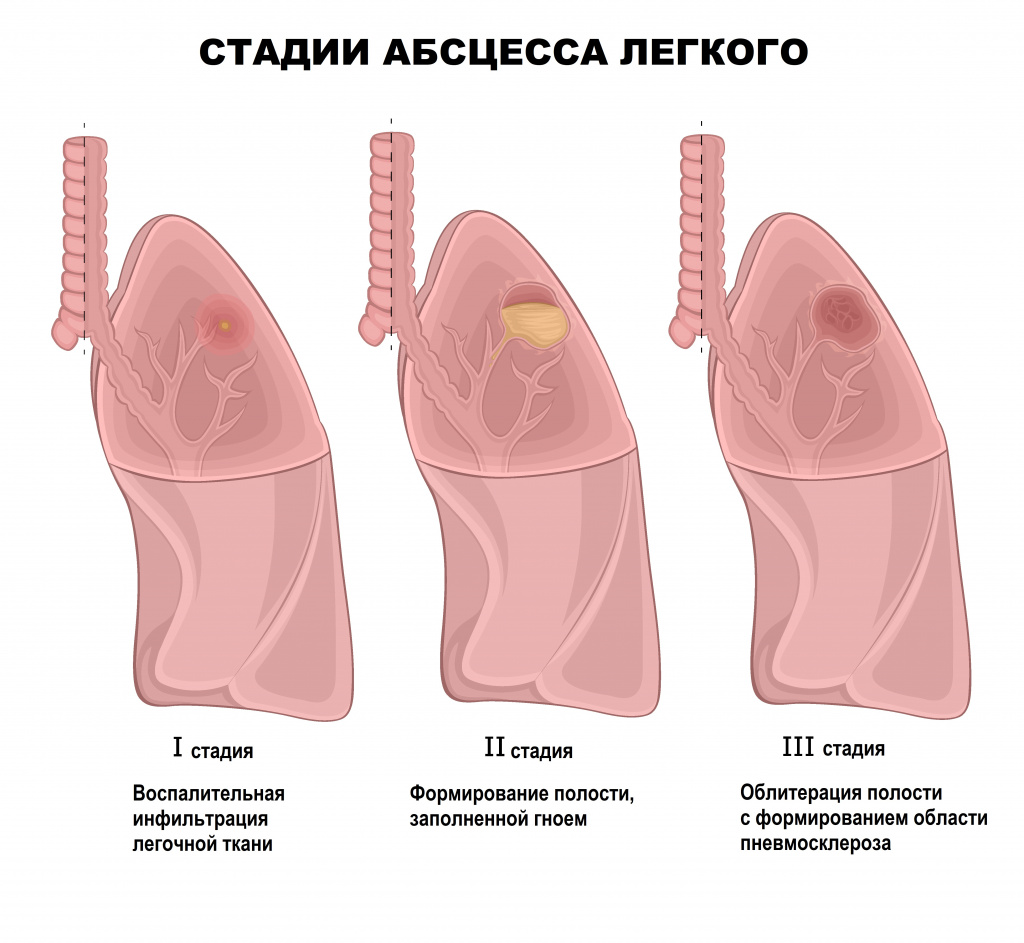
Механизмы развития абсцесса могут отличаться в зависимости от этиологического варианта. Гематома, являющая собой скопление крови между надхрящницей и хрящом или надхрящницей и слизистой оболочкой, способствует быстрому развитию воспаления. Как результат – выделяется большое количество биологически активных веществ и происходит вторичная альтерация. Все это приводит к местному снижению резистентности, инфицированию кровяной массы гноеродными бактериями, формированию гнойника и пиогенной мембраны.
При инфицировании микротравм слизистой оболочки носа гноеродными стафилококками и стрептококками происходит усиление воспалительных реакций, нарушение трофики тканей и выход большого количества жидкости из сосудистого русла. В дальнейшем, по мере накопление экссудата, происходит формирование полости абсцесса и пиогенной оболочки. При проникновении бактерий из других очагов инфекции (контактным, гематогенным или лимфогенным путем) и при неэффективном лечении уже имеющихся заболеваний носовой полости патогенез абсцесса примерно одинаков, а отличия заключаются только в пусковых механизмах и скорости развития.
Симптомы
Зачастую первыми клиническими проявлениями абсцесса носовой перегородки являются ухудшение носового дыхания, снижение или полная потеря обоняния. В некоторых случаях пациенты могут самостоятельно отмечать возникновение увеличивающегося образования внутри носового хода, ощущать его пальпаторно. При одно- или двухсторонней локализации патологического процесса возникает «заложенность» правой, левой или сразу двух ноздрей. В последнем случае пациент вынужден переходить на ротовое дыхание.
Появляется чувство дискомфорта и распирания в носу, головная боль постоянного или перемежающегося характера, отечность и гиперемия наружного носа и прилегающих тканей. Эти симптомы также характерны и для кровоизлияния в перегородку носа, поэтому на фоне травмы они не являются достоверными критериями абсцесса.
Признаком инфицирования гематомы или самостоятельного развития абсцесса является повышение температуры тела до 38,5-39,0 о С при наличии всех вышеупомянутых симптомов. Параллельно возникают другие проявления интоксикационного синдрома – общая слабость, недомогание, постоянная головная боль. Существенно усиливаются болевые ощущения в области носа, которые обостряются даже при минимальном тактильном воздействии.
Осложнения
Характерной особенностью абсцесса данной локализации является быстрое развитие осложнений – уже спустя несколько дней в процесс втягивается четырехугольный хрящ. В результате гнойного расплавления последнего происходит перфорация перегородки с дальнейшей деформацией спинки носа, ее западением и образованием выраженного косметического дефекта.
Также имеется высокий риск распространения патогенной микрофлоры с током крови в ткани головного мозга. Это связано с венозным оттоком из носовой перегородки через переднюю лицевую и глазничную вены в кавернозный синус. В результате гематогенной диссеминации могут формироваться флегмоны глазницы, гнойный тромбофлебит лицевых вен, септический тромбоз кавернозного синуса, менингит, энцефалит и другие опасные осложнения.
Диагностика
Основная диагностика включает сбор жалоб пациента и данных анамнеза, физикальный осмотр и лабораторные тесты. Аппаратные методы визуализации (УЗИ придаточных синусов, рентгенография, КТ и МРТ лицевого черепа) используются при наличии симптомов, указывающих на осложнения или сопутствующие повреждения лицевых костей.
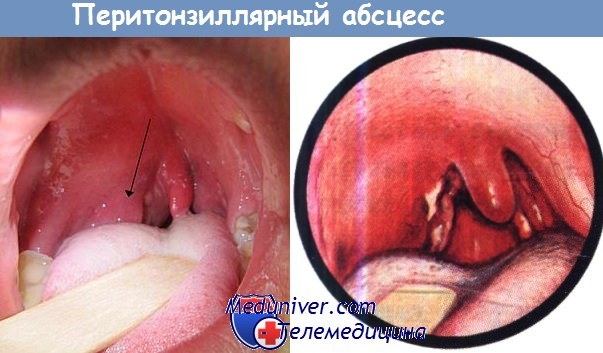
- Передняя риноскопия. Осмотр носовых ходов позволяет отоларингологу визуально определить общее утолщение носовой перегородки, ярко-красные или синюшные выпячивания слизистой оболочки с одной или двух сторон. При образовании абсцессов больших размеров дефект перегородки может быть виден сразу при поднятии кончика носа. При использовании зонда или ватной палочки определяется симптом флюктуации.
- Диагностическая пункция. С целью дифференциальной диагностики между гематомой и абсцессом проводится пункция выпячивания носовой перегородки и аспирация содержимого. Получение крови является признаком гематомы, а гноя – абсцесса.
- Бактериальный посев гнойных масс. Позволяет идентифицировать вид патогенной микрофлоры и определить ее чувствительность к различным группам антибактериальных препаратов.
- Лабораторные анализы. В ОАК отображаются неспецифические изменения, характерные для любого воспалительного заболевания – лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ.
Также проводится дифференциальная диагностика между абсцессом и новообразованиями хрящевой и костной ткани носовой перегородки. В пользу опухолей свидетельствует медленное, постепенное развитие симптомов, отсутствие флюктуации, воспалительных изменений в ОАК.
Лечение
В современной отоларингологии при лечении абсцесса носовой перегородки применяется комплексный подход. Он подразумевает одновременное использование фармакотерапевтических средств и прямое опорожнение гнойной полости хирургическим путем. Такой подход позволяет предотвратить развитие местных осложнений и препятствовать распространению бактерий по организму пациента.
- Вскрытие абсцесса перегородки. Заключается в рассечении слизистой, эвакуации всех гнойных масс, промывании полости растворами антисептиков и постановке дренажа. Все манипуляции выполняются под региональной анестезией. Далее проводится двухсторонняя тампонада носовых ходов на срок 24-48 часов или накладывается сквозной П-образный шов на перегородку. При травматической или септической деформации четырехугольного хряща или повреждении костных структур опорожнение абсцесса проводят одновременно с реконструктивными мероприятиями.
- Антибиотикотерапия. Фармакологическая группа и конкретное средство, доза и кратность приема определяются лечащим специалистом для каждого пациента персонально. Критериями выбора служат вид и чувствительность высеянной микрофлоры, тяжесть основной патологии, наличие осложнений, сопутствующие заболевания, индивидуальные особенности пациента (возраст, наличие аллергии и т. д.). Наиболее часто используются антибиотики из групп пенициллинов, цефалоспоринов, макролидов и их комбинации.
Прогноз и профилактика
Прогноз зависит от своевременности оказания медицинской помощи. На фоне раннего дренирования полости гнойника часто удается избежать деформации носа и развития других осложнений, а сроки госпитализации составляют не более 10 суток. В тяжелых случаях с развитием тромбоза кавернозного синуса или септическим поражением мозговых тканей исход напрямую зависит от тяжести состояния больного и эффективности терапевтических мероприятий.
Профилактические меры подразумевают предотвращение травм лицевой области и носа, раннюю пункцию и дренирование гематом носовой перегородки, современное лечение ЛОР-патологий, санацию других очагов инфекции, коррекцию системных патологий и факторов, способствующих снижению иммунитета, соблюдение правил гигиены носовой полости.
Острый гнойный гайморит: симптомы и лечение

Острый гнойный гайморит – это воспаление придаточных гайморовых пазух носа. Заболевание достаточно распространенное, чаще всего является осложнением острого респиратиорного вирусного заболевания или любой длительной заложенности носа (вазомоторный ринит, аллергический ринит и проч.). То есть любой длительно протекающий насморк и заложенность носа, независимо от причины его возникновения, если его не лечить может осложниться гнойным воспалением придаточных гайморовых пазух носа. (P.S.:Также причиной развития одностороннего гнойного гайморита может явиться воспалительные процессы в корнях зубов верхней челюсти или пломбный материал, как инородное тело, попадание которого в гайморову пазуху возможно в некоторых случаях при пломбировании корней 5-6-го зубов верхней челюсти.)
Механизм развития воспаления в гайморовых пазухах:
В связи с отеком слизистой оболочки носа блокируется выходное отверстие гайморовой пазухи (соустье), что затрудняет физиологический отток слизи из пазухи. Кроме того, само по себе отсутствие нормального воздухообмена в пазухе провоцирует увеличение слизеобразования, слизь накапливается, застаивается и становится идеальной средой для размножения бактерий и той условно-патогенной микрофлоры, которая заселяет слизистые оболочки, что и приводит к гнойному воспалению.
Кто особо угрожаем по развитию гнойного гайморита:
Риск развития острого гнойного гайморита многократно повышается у людей имеющих анатомические особенности носа и гайморовых пазух (искривление носовой перегородки, анатомические особенности в области расположения соустья гайморовой пазухи), затрудняющих нормальную аэрацию гайморовой пазухи и эвакуацию отделяемого из пазухи.
Когда можно заподозрить развитие острого гнойного гайморита:
Если на фоне насморка и заложенности носа:
- отделяемое из носа становится желто-зеленого цвета, иногда приобретает зловонный запах
- заложенность носа усиливается
- присоединяется чувство заложенности или тяжести в области гайморовых пазух (подглазничная область справа и слева от носа)
- головная боль
- боль в проекции гайморовой пазухи (лицевые боли), чувство давления и боли в гайморовых пазухах может усиливаться при наклоне головы вниз.
- часто появляется ощущение невозможности сосредоточения, ухудшение общего самочувствия
- возможно повышение температуры до субфебрильных цифр (37-37,8 град.)
Почему при появлении симптомов острого гнойного гайморита необходимо срочно обратиться к ЛОР врачу:
Не забывайте, что «нос растет на голове», а значит любые гнойные заболевания околоносовых пазух – это наличие гноя в черепе, в непосредственной близости к полости глазниц и к головному мозгу, следовательно и осложнения могут быть крайне серьезными, с самыми непредсказуемыми последствиями:
- Отиты
- Внутриглазничные осложнения (флегмона орбиты, абсцесс орбиты)
- Внутричерепные осложнения (менингит, энцефалит, абсцесс головного мозга)
Не надо пытаться справиться с гайморитом самостоятельно. Наличие гнойного процесса в пазухе говорит о том, что сама она опорожниться не может и если время будет упущено, большая вероятность, что гной сам проложит себе путь в один из близлежащих органов.
Современные возможности диагностики и лечения острого гнойного гайморита.
В современных специализированных ЛОР клиниках или ЛОР кабинетах есть все необходимые условия для выявления диагноза острого гнойного гайморита в день обращения. Врач оториноларинголог проведет эндоскопический осмотр носа и носоглотки, на котором с помощью видеокамеры, с освещением и увеличением будет осмотрено в том числе место соустья гайморовых пазух, на предмет наличия и характера отделяемого из соустья.
Ультразвуковое исследование придаточных пазух носа подтвердит наличие или отсутствие отека и отделяемого в гайморовых пазухах.
После постановки диагноза ЛОР врач назначит медикаментозную терапию, а также индивидуально подберет пациенту курс лечебных манипуляций и аппаратного лечения, облегчающий эвакуацию гнойного содержимого из пазух, что позволит уже с первых дней лечения облегчить состояние пациента, снизить болевой синдром, облегчить носовое дыхание, значительно улучшить прогноз выздоровления, избежать повторных курсов антибиотикотерапии.
При необходимости (при высоком риске развития внутричерепных осложнений) проводится пункция гайморовых пазух носа с промыванием и введением в пазуху лекарственных веществ. Современные методы обезболивания позволяют провести эту манипуляцию безболезненно, с минимальным дискомфортом для пациента. Альтернативой пункции является экстракция гнойного отделяемого с помощью Ямик-катетера (эффективный неинвазивный метод).
В части случаев возможно промывание пазух носа методом перемещения (с помощью электроотсоса).
Для того, чтобы ускорить процесс выздоровления, тщательно санировать носоглотку от патогенной микрофлоры, снять отек, облегчить самостоятельный отток отделяемого из пазухи, купировать воспаление и усилить местный иммунитет, применяется аппаратные методы лечения: УЗОЛ терапия, лазеротерапия, фотохромотерапия, магнитотерапия.
Врачами-оториноларингологами медицинского центра “ЛОР клиника номер 1” разработана комплексная программа для лечения острого гнойного гайморита.
Не затягивайте обращение к ЛОР врачу, помните, чем быстрее Вы обратитесь за помощью, тем легче будет специалисту справиться с симптомами заболевания, тем более щадящие методы лечения применимы, меньше вероятность хронизации и формирования осложнений!
Лечение гнойного гайморита
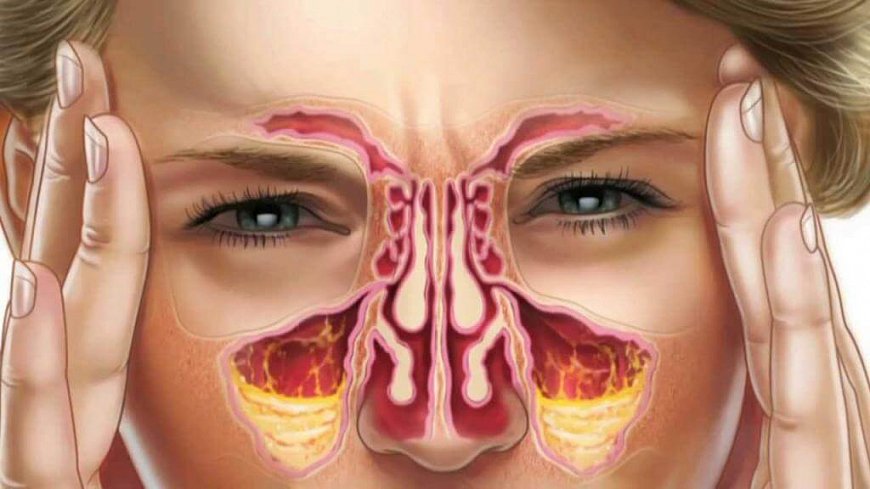
Если обратиться к школьному курсу анатомии человека, то можно вспомнить, что около носа в черепе есть особые пространства – полости, наполненные воздухом. Эти полости называются придаточными пазухами. Каждая пазуха выстлана слизистой оболочкой, которая выделяет определённое количество слизи, необходимое для поддержания работоспособности системы «пазуха – носовая полость».
Видов пазух четыре. Самые большие из них расположены по обеим сторонам от крыльев носа и называются верхнечелюстные, или гайморовы. Это парные полости.
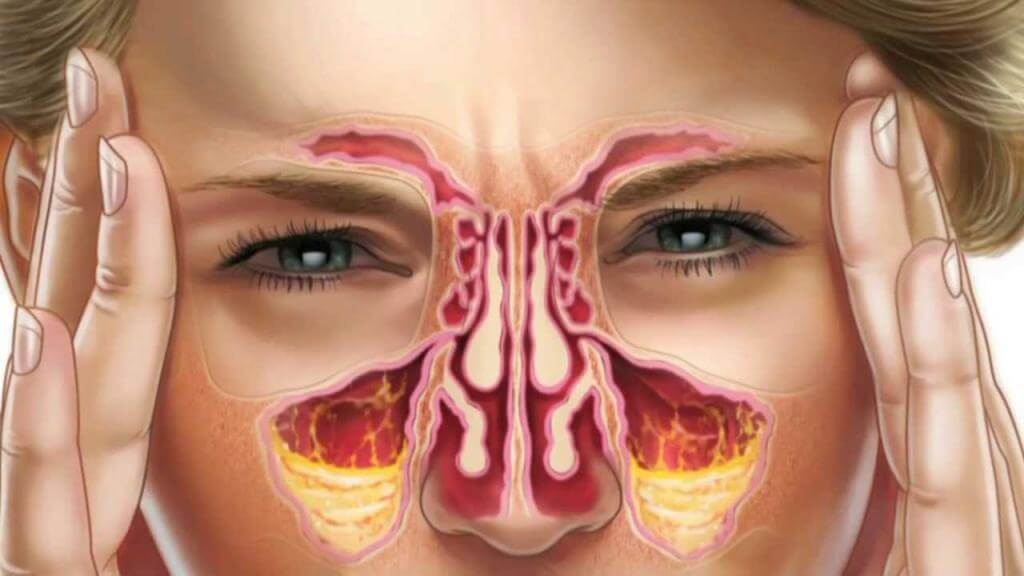
Пазухи, как и любой другой орган человека, подвержены воспалению. Воспалительный процесс в пазухах носит название «синусит». Так как разновидностей пазух четыре, то и синусит подразделяется на четыре вида. Сейчас нас интересует воспаление гайморовых пазух, которое называется «гайморит».
Возбудителями заболевания могут быть вирусы и бактерии. Вирусный гайморит развивается обычно на фоне простуды. Он протекает достаточно легко и заканчивается быстрым выздоровлением больного. Человек болеет ровно столько, сколько длится жизненный цикл вируса (обычно неделю или чуть больше). Сценарий развития бактериального гайморита иной. Если в пазухе начинается воспалительный процесс, у бактерий создаётся благоприятная среда для размножения и жизнедеятельности. При отсутствии лечения этот процесс может быть бесконечно долгим.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Воспаление, вызванное бактериями, вызывает отёчность соустий – маленьких выводных отверстий, через которые в норме выводятся в полость носа слизистые массы из пазух. Соустья сильно уменьшаются в размере или совсем перекрываются. Что происходит со слизью? Она копится в пазухе, пока не превращается в гной. Гной – это «смесь» из погибших в борьбе с бактериями лейкоцитов, самих бактерий и их продуктов жизнедеятельности. Если воспаление стало гнойным, гайморит такой формы называется гнойным гайморитом. Запущенная форма гнойного гайморита представляет большую угрозу для жизни и здоровья больного. Если у человека диагностирован гнойный гайморит, лечение должно быть незамедлительным.
Формы гнойного гайморита у взрослых и детей
Гнойный гайморит у взрослого и у ребёнка может протекать в двух формах: острой и хронической.
Острое воспаление начинается стремительно. При остром гнойном гайморите симптомы проявляются очень интенсивно. Игнорировать их невозможно: больной просто не сможет продолжать вести привычную деятельность. Обычно болезнь начинается после перенесённого простудного заболевания или ОРВИ как осложнение и длится до двух недель.
При хроническом гнойном гайморите симптомы менее выражены, но в отличие от острого гнойного гайморита болезнь протекает волнообразно: периоды обострения сменяются стадией ремиссии, когда симптомы стихают. Хроническое воспаление длится более месяца. Обострения могут быть достаточно частыми – до нескольких раз в год. Хроническим воспаление обычно становится в том случае, если при остром гнойном гайморите лечение не проводилось или проводилось неправильно.
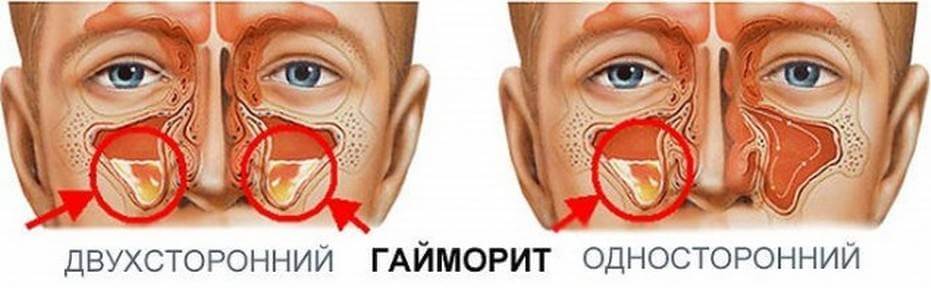
Если судить по месту локализации воспаления, гнойный гайморит бывает односторонним и двусторонним. При двустороннем гайморите воспалены обе пазухи, при одностороннем – либо правая, либо левая. Соответственно, и гайморит будет правосторонним или левосторонним.
Причины заболевания
Возбудителями гнойной формы заболевания являются бактерии (стрептококковая, стафилококковая инфекции, гемофильная палочка и др.). Для того чтобы в гайморовой пазухе запустился воспалительный процесс, нужно чтобы в организме сложились благоприятные условия для размножения и активизации бактериальной флоры. Такими провоцирующими факторами, способствующими развитию воспаления, являются:
- осложнённые простудные заболевания и острые респираторные вирусные инфекции;
- механические травмы носа (переломы, ушибы);
- хронические заболевания носоглотки (ринит, тонзиллит, аденоиды);
- аллергический насморк;
- кариозные зубы верхней челюсти;
- искривлённая носовая перегородка;
- наличие в носу кист, полипов и прочих образований;
- переохлаждение;
- плохие условия труда (работа на «вредных» производствах, когда человек постоянно контактирует с пылью и токсичными веществами);
- плохая гигиена носовой полости при начале инфекционного заболевания.
Если правильно определить и устранить причину гнойного гайморита, лечение воспаления будет более эффективным.
Гнойный гайморит: симптомы
В зависимости от разновидности гайморита симптоматика заболеваний будет отличаться.
Острая форма начинается и развивается стремительно и характеризуется яркими симптомами. Самый узнаваемый признак воспаления гайморовых пазух – сильная боль в переносице и месте локализации пазух – под глазами в области щёк. Гной, находящийся в пазухах, давит на их стенки, что вызывает болевые ощущения. Боль становится сильнее в вечерние часы и при наклоне головы. Иногда она может отдаваться в висках или челюсти.

Другой явный признак заболевания – гнойные выделения из носа зелёного или жёлтого цвета, которые могут иметь неприятный запах. В некоторых случаях наблюдается стойкая заложенность носа, когда соустья пазух перекрыты, и насморк отсутствует, так как гнойные массы не могут выйти наружу. Заложенность носа приводит к появлению гнусавости в голосе и снижению обоняния.
Часто острая форма сопровождается повышением температуры тела, отёчностью век, припухлостью щеки в месте поражённой пазухи. Больной чувствует себя вялым, «разбитым», быстро устаёт.
Хроническое – это вялотекущее воспаление. В периоды обострения для него характеры симптомы острой формы заболевания. В стадии ремиссии больной жалуется на:
- постоянные головные боли (боли неинтенсивные);
- насморк;
- заложенность носа и трудности с носовым дыханием;
- отёчность век;
- конъюнктивит;
- постоянное недомогание.
Некоторые симптомы воспаления гайморовых пазух достаточно характерны, по ним и можно заподозрить у себя гайморит. Но верную диагностику гнойного гайморита и лечение может провести только оториноларинголог. Если пациент неверно трактует симптомы и проводит самостоятельно неправильную терапию, это грозит его здоровью и жизни серьёзными последствиями.
Осложнения
Наиболее частое осложнение заболевания – это хронизация воспалительного процесса. Если болезнь «запустить», начать лечить неправильно или бросить лечение н пол пути, острый воспалительный процесс быстро хронизуется. Болезнь, которую можно было вылечить за пару недель, принимает длительное, надоедливое течение.
Другие осложнения напрямую связаны с наличием гноя в пазухах. Если гнойные массы не могут выйти в полость носа из-за заблокированных соустий, они находят другой выход. Скопившийся гной может прорвать стенки своего «жилища» и попасть в глазницу или оболочки головного мозга, приведя к опасным последствиям для организма:
- флегмоне глазницы;
- периоститу орбиты глаза;
- остеомиелиту;
- менингиту;
- энцефлиту;
- сепсису;
- абсцессу мозга.
Некоторые из этих состояний могут привести к слепоте и летальному исходу. Смерть из-за насморка – вполне реальная ситуация, поэтому при гнойном гайморите лечение должно быть своевременным и правильным! Никакого самолечения! Устранение воспаления гайморовых пазух и его симптомов – профиль оториноларинголога.
Как лечить гнойный гайморит?
Первый шаг на пути к выздоровлению – быстрому и без осложнений – это посещение лор – врача. Без грамотной медицинской помощи болезнь приведёт к тяжёлым последствиям. Многие больные пытаются справиться с гайморитом народными методами, не зная, что усугубляют своё состояние.
Любимые многими народные рецепты (подышать над паром сваренной картошки, приложить к щекам тёплые отваренные яйца или мешочки с нагретой солью) не работают! Любое прогревание при гнойном воспалении провоцирует ещё большее образование гноя. Гнойным массам просто не хватит места в пазухе, и они прорвут её стенки. Какие последствия ждут больного в этом случае, описаны выше. Эффективно вылечить воспаление может только лор-врач!
Лечение должно проводиться в комплексе и сочетать медикаментозную терапию, промывания пазух и физиотерапевтические процедуры.
Профилактика гнойного гайморита
Гнойный гайморит может развиться у каждого человека, независимо от его возраста или пола. Поэтому важно следить за своим здоровьем и принимать профилактические меры, чтобы не дать возникнуть воспалению:
- своевременно лечите простудные заболевания и ОРВИ, чтобы болезнь не осложнилась гайморитом;
- если вы страдаете хроническими заболеваниями носоглотки, обязательно проходите курсовое лечение у лор-врача, чтобы инфекция не переходила в пазухи;
- раз в полгода посещайте стоматолога, чтобы вовремя обнаружить кариес и другие воспалительные заболевания полости рта;
- если искривлённая носовая перегородка провоцирует частые воспаления пазух, нужно принять решение о хирургическом решении проблемы;
- удаляйте полипы в носовой полости и другие образования, мешающие вентиляции пазух;
- если вы аллергик, старайтесь избегать контактов с аллергеном и посещайте аллерголога;
- избавьтесь от вредных привычек;
- работникам вредных производств нужно принимать все защитные меры, чтобы оберегать лор-органы от негативного воздействия химических веществ и сухого воздуха (носите маски, респираторы и т.п.);
- укрепляйте иммунитет: принимайте поливитамины, чаще гуляйте, ведите активный образ жизни, занимайтесь спортом, закаляйтесь.
Медикаментозное лечение включает:
- антибиотики («Аугментин», «Ампициллин», «Цефиксим» и др. – лекарство назначает исключительно оториноларинголог);
- местные антибактериальные препараты («Изофра», «Полидекса»);
- сосудосуживающие капли для носа – применяются для снятия отёчности носовых ходов и соустий («Отривин», «Ринофлуимуцил» и др.);
- антигистаминные препараты («Зиртек», «Супрастин» и др.);
- растворы для промывания носовых ходов («Аквамарис», «Долфин» и т.п.);
- жаропонижающие средства при высокой температуре у больного («Нурофен», «Парацетамол»).
Важный этап лечения – качественно промыть пазухи от гноя. Промывание выполняет лор-врач в клинике. Методов два: методом перемещения жидкости (промывание по Проетцу, или «кукушка») и промывание ЯМИК-катетером. Очищенные от гноя пазухи можно подвергать физиотерапевтическому воздействию. Хорошо зарекомендовали себя такие процедуры, как:
- инфракрасная лазерная терапия;
- виброакустическая терапия;
- ультрафиолетовое облучение;
- фотодинамическая терапия;
- магнитотерапия.
В особо тяжёлых случаях, когда пациенту не становится лучше, так как гнойные массы не промываются, лор-врач проводит пункцию гайморовой пазухи («прокол»). С помощью иглы Куликовского прокалывается стенка пазухи и с помощью шприца с антисептическим раствором гной вытягивается наружу. Уже после первой процедуры больному становится гораздо легче.
Лечение в «Лор клинике доктора Зайцева».
Гнойный гайморит – это опасное состояние, если его лечить неправильно. Можно один раз запустить болезнь, и потом всю жизнь страдать от последствий. Не доводите до этого! Только грамотная терапия, назначенная опытным лор-врачом позволит быстро снять воспаление и избавиться от его симптомов.
Пожалуйста, не затягивайте с лечением и не ждите, что болезнь пройдёт сама по себе. Это не простуда. Звоните и записывайтесь на осмотр по телефону +7 (495) 642-45-25. Лечение гайморита – это одно из ведущих направлений нашей деятельности. Первые лечебные процедуры мы проведём в день обращения, и, выходя из клиники, вы уже будете чувствовать себя лучше.
Гнойный ринит у взрослых и детей

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

При инфекционном поражении верхних дыхательных путей развивается целый ряд респираторных и лор-заболеваний, одним из симптомов которых является гнойный ринит – содержащие гной выделения из носа.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
По оценкам некоторых экспертов, около 5% населения Центральной Европы страдает хроническим синуситом.
А статистика американских служб здравоохранения, изучавших эпидемиологию хронического риносинусита и связанных с ним осложнений, приводит данные национального опроса, согласно которым, данная проблема беспокоит 12,5-15,5% общей численности населения США.
Однако учет диагностированных врачами случаев с использованием в качестве идентификатора кодов МКБ-10 показал, что распространенность гнойного синусита и ринита составляет 2%. Практически в восемь раз чаще данный диагноз ставится женщинам. На возрастную категорию 20-29 лет приходится 2,7% случаев; 50-59 лет – 6,6%; старше 60 лет – 4,8%.
Специалисты British Association of Otolaryngologist оценивают общую распространенность хронического риносинусита среди британцев от 15 до 75 лет в 11-13%.

[7], [8], [9], [10], [11], [12]
Причины гнойного ринита
В клинической отоларингологии ринитом называют не только имеющее различную этиологию воспаление слизистых оболочек носа (код J31.0 по МКБ-10), но и сами выделения из него – насморк. Он может быть аллергическим и вазомоторным, инфекционным и гормональным, профессиональным и медикаментозным. В зависимости от происхождения различается и характер выделений из носа.
Наиболее частая форма обычного простудного насморка (острого ринита или ринофарингита) вызывается риновирусами, вирусами гриппа или респираторно-синцитиальным вирусом (HRSV); при этом выделения из носа состоят из муцина, секретируемого бокаловидными клетками слизистой назальной полости.
Гнойные или пурулентные (от лат. purulen – гноящийся) выделения, которые дети называют «зелеными соплями», появляются при бактериальной инфекции. Острый и хронический гнойный ринит развиваются либо самостоятельно, либо как осложнение вирусного насморка или острого назофарингита.
Ключевые причины гнойного ринита – воспалительный процесс, индуцируемый вторичной бактериальной инфекцией: условно-патогенными оппортунистическими бактериями Streptococcus pneumoniae, Haemophilus influenza, Moraxella catarrhalis, Staphylococcus aureus, Streptococcus pyogenes, облигатно-патогенными вирулентными кокками Klebsiella pneumonia, Klebsiella ozaenae и Neisseria meningitidis, а также Peptostreptococcus anaerobius, Porphyromonas asaccharolytica и бактериоидами Prevotella и Fusobacterium.
По оценкам, только 0,5-2% вирусного насморка осложняются бактериальными лор-заболеваниями, однако точная частота неизвестна: без инвазивного исследования синусов (путем прокола) трудно отличить вирус от бактериальной инфекции.
Чаще всего гнойный ринит у взрослого отмечается при воспалении слизистых оболочек, выстилающих верхнечелюстные (гайморовы) околоносовые пазухи – хроническом гайморите (максиллярном синусите), околоносовые лобные пазухи – хроническом фронтите, пазухи клиновидной кости и решетчатого лабиринта – хроническом гнойном риноэтмоидите (который, в свою очередь, является осложнением хронической формы гайморита).
Все виды таких воспалений лор-врачи могут диагностируют как бактериальный гнойный синусит и ринит или инфекционный риносинусит, поскольку все придаточные пазухи носа называются параназальными синусами. При альтерации всех придаточных пазух диагностируют пансинусит, который тоже дает гнойные выделения из носа.
В тяжелых случаях хронического гнойного ринита у пациентов выделяются густые гнойные сопли с запахом, что указывает на максиллярный синусит, этиологически связанный с хроническим воспалением периодонта при корневой гранулеме зубов (первых моляров или вторых премоляров).
Назальная неоплазия взрослых – диагноз исключения; если пурулентный ринит (особенно односторонний, с примесью крови) продолжается месяцами, то это может быть риноспоридиоз с кровоточащими полипами в верхнечелюстной полости, инвертированная папиллома, саркома или лимфома. Также подобным насморком могут дополняться симптомы склеромы носа (риносклеромы) и гранулематоза Вегенера.
Персистирующий односторонний гнойный ринит у ребенка в 64% случаев связан с воспалением синусов и нарушением их дренажа. Также он возникает на начальном этапе кори и при попадании в полость носа инородного тела и механической обструкции носового хода. В случаях рецидивирующего выделения гнойных соплей из обоих носовых ходов наиболее частым диагнозом является аденоидит – хроническое воспаление аденоидов. Кроме того, не исключается ранний назальный полипоз на почве генетически обусловленного муковисцидоза, наличие доброкачественной ювенильной ангиофибромы носоглотки или функциональная недостаточность цилиарного эпителия и нарушение назального мукоцилиарного клиренса, связанных с врожденным синдромом Картагенера.
При наличии у младенца врожденного сифилиса носа или частичной атрезии внутренних назальных отверстий (хоан), а также если мать больна гонореей, возможен гнойный ринит у новорожденного. Читайте также – Насморк у новорожденного

[13], [14], [15], [16]
Факторы риска
Во многих случаях появление пурулентных назальных выделений происходит при ослаблении иммунитета. Так что гнойный ринит при беременности может возникать на фоне физиологически обусловленной гестационной иммуносупрессии. Кроме того, в отеках слизистой оболочки носа и его заложенности при беременности важную роль играют гормональные изменения.
Далее следуют такие факторы риска, как:
- попадание в полость носа и околоносовые синусы хлорированной воды при купании;
- сдвиг pH слизистых оболочек верхних дыхательных путей в строну повышенной кислотности;
- наличие очагов персистирующей инфекции;
- хронический аллергический ринит с набуханием слизистой носа, создающим предпосылки для блокирования выводных протоков параназальных синусов и присоединения вторичной бактериальной инфекции;
- отклонение носовой перегородки от нормального анатомического положения.
В педиатрической практике обращают внимание на распространенные иммунные дисфункции: транзиторную гипогаммаглобулинемию младенчества и дефицит иммуноглобулина класса А (антител IgA).

[17], [18], [19], [20], [21]
Патогенез
Воспалительный процесс могут вызвать многочисленные факторы, и на сегодняшний день патогенез хронического риносинусита и сопровождающего данное заболевание гнойного насморка остается спорным.
Появляется все больше доказательств, подтверждающих современную гипотезу этиологии и патогенеза хронических воспалительных заболеваний всех слизистых оболочек. Ее суть в том, что нарушается сбалансированное взаимодействие клеток слизистой полости носа с комменсальной флорой – потенциальными патогенами (бактериями, вирусами, грибами), а также усиливается воздействие аллергенов и/или токсичных веществ окружающей среды, причисляемых специалистами к экзогенным стрессовым факторам.
Названные выше бактерии могут бессимптомно колонизировать носоглотку, например, как показывают анализы на Staphylococus aureus (мазки из носа на золотистый стафилококк), бессимптомное носительство выявляется практически у трети взрослых и не менее, чем у половины детей.
В условиях иммунного дисбаланса колонизирующие микроорганизмы проникают через муциновый барьер и внедряются в верхний слой слизистого эпителия путем адгезии. Бокаловидные клетки слизистой оболочки начинают функционировать в усиленном режиме. А развивающееся воспаление – защитная реакция на инвазию бактериальной инфекции клеток врожденного иммунитета: С-реактивных белков плазмы крови, маннозосвязывающего лектина (MBL), эпителиальных рецепторных М-клеток, различных химических медиаторов (цитокинов), тучных клеток, макрофагов, нейтрофилов, эозинофилов, В-лимфоцитов подслизистой лимфоидной ткани (продуцирующих антитела).

[22], [23], [24], [25], [26], [27]
Симптомы гнойного ринита
Первые признаки трансформации обычных назальных выделений (не проходящих в течение двух недель и дольше) в гнойные проявляются тем, что они постепенно перестают быть бесцветными, превращаясь в желтую или зеленоватую густую слизистую массу (иногда с гнилостным запахом).
Показательными симптомами синуситов и хроническогориносинусита считают: заложенность носа с блокированием носового дыхания и ухудшением обоняния (гипосмией); головную боль и пульсирующую боль в лице, при этом последняя усиливается при наклонах (из-за повышения давления в пазухах).
При остром верхнечелюстном синусите боль намного сильнее, чем при хроническом (при котором боль может отсутствовать). При фронтите боль локализуется в области лба, при риноэтмоидите – в области глазниц ближе к переносице. Из общих симптомов наиболее распространенными являются лихорадка и слабость.
Гной может попадать в глотку, провоцируя кашель. У ребенка гнойный ринит может вызвать экзему в области ноздрей, а верхнечелюстной синусит (гайморит) часто сопровождается конъюнктивитом и оталгией.

[28], [29], [30]
Осложнения и последствия
Любой воспалительный процесс с образованием гнойного экссудата может иметь серьезные последствия и осложнения.
При хронической форме гнойного ринита с воспалением параназальных пазух в них может скапливаться гной, что чревато развитием абсцесса, который может привести к распространению гнойного воспаления на оболочки головного мозга – менингиту.
Не менее серьезную опасность представляет образование тромбов в венозных коллекторах (пещеристых синусах) твердой оболочки головного мозга.
Также существует риск стойкой потери обоняния (аносмии) и возникновения проблемы со зрением – из-за воспаления тканей периорбитальной области.
Диагностика гнойного ринита
Бактериальный острый и хронический синусит с отеком и воспалением выстилающих пазухи тканей бывает трудно отличить от вирусного ринита. Поэтому для выяснения конкретных возбудителей гнойного насморка необходимы не только общий и биохимический анализы крови, но и бакпосев – анализ слизи из носа. При синуситах делают анализ содержимого околоносовых пазух, которое берется при их пункции.
Инструментальная диагностика использует риноскопию, рентгенографию носа и околоносовых пазух, УЗ и КТ-исследования параназальных синусов.
По результатам анализов и с учетом данных, полученных при инструментальном обследовании, проводится дифференциальная диагностика. Больше информации по данному вопросу в статье – Заболевания придаточных пазух носа

[31]
К кому обратиться?
Лечение гнойного ринита
Назначая лечение гнойного ринита, лор-врачи ставят цель: прекратить воспалительный процесс и облегчить симптомы.
Дня снятия воспаления при гнойном риносинусите могут назначаться системные кортикостероиды (Преднизолон и Метилпреднизолон), но только короткими курсами (чтобы избежать развития побочных эффектов). Согласно Cochrane review 2013 года, эти лекарства достаточно быстро дают положительный результат – особенно при острых синуситах, отягченных назальными полипами. Однако для включения их в схему терапии гнойных выделений из носа пока недостаточно рандомизированных контролируемых исследований.
Существует множество препаратов данной фармакологической группы для интраназального применения, чаще всего используют будесонид (раствор и порошок для ингаляций Бенакорт, спрей Тафен назаль) – дважды в сутки.
Антибиотики при гнойном рините следует использовать в случаях доказанной бактериальной этиологии заболевания. В педиатрической практике, как считают эксперты European Academy of Paediatrics, антибиотикотерапия должна назначаться только если пурулентный ринит у ребенка длится более двух недель.
В перечне препаратов выбора, эффективных против большинства штаммов бактерий, значатся: Амоксиклав или Аугментин (амоксициллин+клавуланат), Азитромицин, Гентамицин, Тобрамицин, Ципрофлоксацин, Цефуроксим, Кларитромицин, Рокситромицин. Подробнее об их способе применения, побочных эффектах и противопоказаниях см. в публикации – Антибиотики при насморке
Раньше использовали стрептоцид при гнойном рините, но в настоящее время данное средство группы сульфаниламидов не применяется из-за выработанной бактериями устойчивости к его действию. Кроме того, гной снижает бактериостатические свойства стрептоцида.
От заложенности носа применяются системные антигистаминные средства, а также сосудосуживающие капли в нос с деконгестантами – нафазолином (капли Нафтизин), оксиметазолином (капли Називин, Санорин, аэрозоль Нокспрей и др.) или трамазолином (Лазарин, Риноспрей, Адрианол). Подробнее в материалах: Капли от насморка и Капли от гайморита, а также – Чем лечить выделения из носа
Лор-врачи рекомендуют очень хорошее средство от гнойных соплей – промывание носа солью, точнее изотоническим солевым или физиологическим раствором. Что еще можно использовать для проведения данной процедуры, более детально в статье – Средства для промывания носа
Как проводится физиотерапевтическое лечение, можно узнать из публикации – Физиотерапия при рините
Народное лечение предлагает использовать для закапывания в нос:
- «забытые» медиками антисептики Колларгол и Протаргол, в составе которых имеется коллоидное серебро;
- самодельные капли из столовой ложки сока алоэ и чайной ложки жидкого меда;
- сок каланхоэ пополам с кипяченой водой;
- разведенный в воде прополис (на полстакана – 0,3 г);
- смесь косточкового и эвкалиптового масла (4:1).
Достаточно эффективным может быть и лечение травами, если ежедневно промывать полость носа отваром аптечной ромашки или календулы, разведенным водой (3:1) соком из листьев щавеля; закапывать нос соком подорожника или настоем зверобоя.
Лечение гайморита современными методами
Ведущий врач клиники, Гаджиев Камран Рафикович, рассказывает об эффективных методиках лечения гайморита.

4.00 (Проголосовало: 12)
- Что представляет собой гайморит и как он образуется?
- Как понять, что у пациента развился гайморит?
- Местные симптомы гайморита
- Общие симптомы гайморита
Что представляет собой гайморит и как он образуется?
Гайморит – это воспаление слизистой оболочки гайморовой пазухи. В зависимости от клинических проявлений и длительности протекания этого воспалительного процесса, гаймориты делят на острые и хронические, но об этом мы с вами поговорим немного позже. Воспаление происходит на фоне попадания в гайморову пазуху патогенной микрофлоры. Это могут быть бактерии, вирусы, грибковая инфекция и т.д. Основной путь попадания инфекции – верхние дыхательные пути. Нередко инфекция попадает в пазуху через корни больных зубов, вызывая одонтогенный гайморит, лечение которого, в основном, хирургическое.
С инфекциями мы контактируем ежедневно. При этом не каждый мучается от гайморита. Необходимо понимать, что для развития воспалительного процесса в гайморовой пазухе, помимо внешних возбудителей, большое значение имеют и местные предрасполагающие факторы:
- Во-первых, это ослабление местного и общего иммунитета.
- Во-вторых, это анатомические изменения, например, искривленная перегородка носа.
- И в-третьих, это другие заболевания полости носа. Такие, как полипоз носа, хронический гипертрофический ринит, хронический аденоидит, больные, кариозно-измененные зубы.
Совокупность данных факторов приводит к развитию гайморита.
Как понять, что у пациента развился гайморит?
Для простоты понимания клинической картины при гайморите рассмотрим местные и общие симптомы заболевания.
Местные симптомы гайморита
В первую очередь появляются жалобы на затруднение носового дыхания и чувство заложенности в носу. Через некоторое время больной начинает замечать, что перестал ощущать запахи. Постепенно появляется отделяемый секрет из носа. На ранних стадиях это прозрачная слизистая жидкость, а затем она приобретает слизисто-гнойный, тягучий характер. Больной испытывает головную боль и боль в области пораженной пазухи. При наклонах головы или при резких движениях боль усиливается.
На фоне заложенности носа пациент вынужден постоянно дышать через рот, что вызывает сухость и дискомфорт в горле. Нередко появляются жалобы на чувство заложенности, простреливающие боли в ушах, что также связано с переходом воспалительного процесса в носоглотку, где расположены соустья внутренней слуховой трубы. Отделяемая жидкость из носа заставляет больного постоянно пользоваться носовыми платками. Тем самым появляется характерная мацерация кожи в области преддверия носа, заметная врачу.
Общие симптомы гайморита
Это повышение температуры тела до 37 или 38 градусов (фебрильная и субфебрильная температура), общая слабость, усталость, боль в мышцах, быстрая утомляемость, нарушение аппетита, нарушение вкусовых ощущений, раздражительность.
Какие виды гайморита существуют? Чем они различаются?
Существует много классификаций гайморитов. Как мы уже с вами говорили, основные виды – это острые и хронические гаймориты. Острый процесс проявляется воспалением гайморовой пазухи и продолжается до месяца. При этом, ранее пациент никогда не предъявлял жалобы, которые были описаны, не болел гайморитом, или болел очень давно. Обычно, если пациент больше месяца не лечился или не получал полноценное лечение, то можно говорить о переходе заболевания в хроническое состояние.
Если в остром периоде своевременно начать комплексное лечение, то можно достаточно эффективно вылечить гайморит на уровне амбулаторного лечения. Но если у пациента развился хронический процесс, то консервативное лечение будет давать только временный результат. Симптомы заболевания на фоне лечения будут сглажены, в меньшей степени беспокоить больного, но окончательно никуда не исчезнут. И кратковременные периоды улучшения будут заменяться обострением. К сожалению, лечение хронического гайморита возможно только путем хирургического вмешательства.
Имеются ли отличия симптомов и методик лечения заболевания у взрослых и детей?
Различия симптомов у детей и взрослых только в том, что ребенок просто не замечает первых симптомов заболевания и не понимает, что у него гайморит. Родителям стоит быть бдительными, обращать внимание на поведение ребенка, его жалобы. Если у ребенка понижена активность, он посапывает, дышит ртом, заложен нос, течет жидкость из носа и повышена температура тела, то можно заподозрить первые симптомы заболевания. Это повод обратиться к лор-врачу. Гайморит у детей бывает реже, чем у взрослых, и связано это с тем, что пазухи носа начинают развиваться только с возрастом. Гайморовы пазухи у детей, хоть и маленькие, но тоже могут воспаляться. Как правило, возраст, в котором может появиться гайморит у ребенка, составляет 4-5 лет.
Отличие лечения состоит в лекарственной терапии: в дозировке назначаемых препаратов и противопоказаниях к ним.
Какие последствия несвоевременного лечения гайморита?
О том, что несвоевременное и неправильное лечение гайморита может привести к хроническому гаймориту, мы уже говорили. Также несвоевременное лечение может вызвать осложнения со стороны других органов и систем, вплоть до летального исхода.
Гнойный нелеченый гайморит может привести к тому, что гной из гайморовой пазухи через тонкую орбитальную стенку переходит в глазную орбиту. Это может стать причиной таких осложнений, как:
- флегмона глазницы
- ретробульбраный абсцесс
- абсцесс вен глазницы и т.д.
Эти процессы могут привести к потере зрения.
Также выделяют такие осложнения гайморита, как:
- риногенный менингит
- риногенный абсцесс мозга
- риногенный тромбоз кавернозного синуса
- риногенный сепсис и т.д.
Все эти состояния – угроза здоровью, а иногда и жизни человека, и требуют длительного лечения в условиях хирургического стационара и реанимации.
Поэтому, еще раз повторюсь, своевременное обращение к лор-врачу и правильно подобранная терапия позволяют избежать нежелательных последствий и осложнений.
Какой наиболее эффективный метод диагностики заболевания Вы посоветовали бы своим пациентам?
Диагностика гайморита проводится в несколько этапов. Первый этап – это непосредственно обращение к врачу отоларингологу. Врач оценит жалобы, данные анамнеза и отличит гайморит от других похожих на него заболеваний со сходными симптомами. Например, заложенность носа встречается при аллергическом рините или при искривленной носовой перегородке. Лор-врач проводит общее обследование всех органов и систем, оториноларингологическое исследование, оценку показателей крови. При необходимости, врач может взять мазок из носа и горла для бактериологического исследования. В нашей клинике мы используем высокоинформативные методы исследования: эндоскопию, фиброскопию и микроскопию полости носа.
При эндоскопии можно детально посмотреть, есть ли в полости носа гной, как он распространен, из каких соустий он распространяется, оценить отек слизистой полости носа и исключить другие причины, которые могут вызвать гайморит.
Также больным показано рентгенологическое исследование околоносовых пазух. По показаниям доктор может назначить рентгенограмму околоносовых пазух или компьютерную томографию. Рентгенограмма околоносовых пазух – исторический метод исследования, но при этом он ничуть не потерял своей актуальности. Он достаточно информативен, и на этапе первичной диагностики помогает врачу понять, какие пазухи воспалены и какой объем патологического содержимого в пазухах. Однако, компьютерная томография, в отличие от рентгена, дает более информативный и детальный результат, помогает врачу понять причину появления болезни, ее распространение, и увидеть нарушение анатомических структур носа и пазух.
Оправдано ли лечение гайморита народными средствами?
Почему-то многие считают, что лечение народными средствами оправдано, что оно экологически чистое и наиболее эффективное, а лекарственные препараты в форме антибиотиков считают врагом организма. Это мнение в корне неправильное, ведь когда в организме протекает воспалительный процесс и появляется очаг инфекции, народные средства не в силах устранить саму причину. Нет такого народного средства, которое могло бы выпрямить искривленную перегородку носа, что часто оказывается причиной развития гайморита. Эффективность лекарственных препаратов доказана научным опытом, каждое средство проходит ряд исследований. У народных средств нет доказательной базы и часто они просто обладают «эффектом плацебо». Поэтому такое «бабушкино» лечение приводит к упущению момента, когда человека можно было вылечить и спасти от осложнений. В результате заболевание может перейти в хроническую стадию.
Большинство пациентов очень боятся пункции, так называемого прокола носа. Расскажите, как происходит процедура и есть ли возможность обойтись без нее?
Пункция – это маленькое хирургическое вмешательство. Еще со времен Гиппократа существует закон в хирургии – “где гной, там и вскрой”. Если в гайморовых пазухах есть гной, его нужно срочно эвакуировать. Сам он никуда не рассосется и не исчезнет. Обычно, сразу после первой пункции пациент чувствует облегчение, и большая часть симптомов уходит.
Это не болезненная процедура. Пациенты больше боятся, находясь в ожидании процедуры, страх от длинной иглы и прокалывание носа непосредственно перед глазами пациента – тут речь идет о психологической составляющей, о стрессе. Сама процедура безболезненна, в нос вводят обезболивающие препараты, которые блокируют нервные окончания и только после обезболивания проводится пункция. Единственный дискомфорт во время процедуры состоит в том, что пациент чувствует щелчок в момент входа иглы в пазуху.
Пункция показана не во всех случаях. Почти каждый пациент, которому необходима пункция, просит доктора избавить его от этой процедуры, так как его знакомые или родственники, прошедшие эту процедуру, приходят на нее снова и снова. Это миф о «привыкании» к пункции. Прежде всего, нужно понять причинно-следственную связь. Мнение, что из-за пункции развивается хронический гайморит – ложное. Наоборот, пункцию проводят только тем, кто болеет гайморитом, снова и снова, то есть заболевание перешло в хроническую стадию. Больные, промучившись длительное время от стекания гноя из носа, после пункции замечают, что улучшение наступает намного быстрее, и впоследствии сами требуют у врача, чтобы им провели «прокалывание» пазухи и промыли гной.
Лечение гайморита промыванием носа: насколько это эффективно и возможно ли делать эту процедуру дома?
При гайморите обязательно нужно промывать нос, как при процедурах в клинике, так и дома. Для этого существуют специальные препараты, которыми человек должен 3-4 раза в день промывать нос. Тут нужно понимать различия между промыванием носа дома или в лор-клинике. Дома мы просто льем воду в нос, при этом сами не можем определить, выливается она из другой ноздри или нет. Ведь возможно, что у пациента искривлена перегородка носа, или полипы в носу, поэтому при незнании анатомического строения носа больного, жидкость может начать стекать по глотке или затекать в уши.
Помимо этого, существует промывание носа методом Проетца или «кукушка». Для метода «кукушки» врач использует медицинский отсос, придает определенное положение пациенту, вливает раствор в одну ноздрю, а из другой отсосом извлекает содержимое пазухи, осуществляя циркуляцию жидкости. Поэтому промывания лучше всего делать под контролем врача.
Есть два самых распространенных вида хирургического вмешательства: гайморотомия и эндоскопия. Расскажите, как проходят операции и в чем их отличия?
Если врач пришел к выводу, что у пациента хроническая стадия заболевания, то для лечения необходима операция.
Гайморотомия (операция по Колдуэлл-Люку) – распространенный метод оперативного вмешательства. В ходе операции хирург делает разрез под губой, открывая гайморову пазуху. Обычно, при хроническом гайморите воспалена слизистая и закрыто естественное соустье гайморовой пазухи на фоне утолщенной слизистой. В норме слизистая носовой пазухи имеет толщину 0,01 мм, то есть кость покрыта тонкой пленкой, но в случае хронического процесса толщина слизистой может увеличиться до 2-3 см. Увеличенная слизистая может сама закрывать соустья пазухи. Врач полностью удаляет воспаленную слизистую и накладывает дополнительные соустья, то есть объединяет гайморову пазуху и полость носа своеобразным отверстием. Отрицательная сторона операции – это большая травматичность – разрез под губой долго заживает. Во время гайморотомии есть риск повредить тройничный нерв, и впоследствии у пациента могут возникать фантомные боли в области лица.
На нынешнем этапе, с внедрением компьютерных технологий, хронические гаймориты оперируют эндоскопически. Операция с использованием эндоскопа проводится полностью через нос. Эндоскопом проникают через нос, открывая естественные соустья пазухи, которые хирургически расширяются. Через это же естественное соустье хирург проникает в пазуху и удаляет измененную слизистую. Преимущество эндоскопии в том, что она не оставляет следов на лице, хирурги не открывают и не травмируют кость, нет опасности повредить тройничный нерв, операция проводится естественным путем.
Что представляет собой ЯМИК-метод при лечении гайморита?
ЯМИК-метод был изобретен в Ярославле доктором Козловым В.С. Суть метода в том, что полость носа имеет вход через преддверие носа и заканчивается в хоанах там, где начинается носоглотка. Синус-катетер ЯМИК имеет два баллона: один баллон раздувается в носоглотке, а другой баллон раздувается в преддверье носа – создается герметичная полость в носу. У катетера есть три «окошка»: первые два, чтобы надуть задний и передний баллоны, а последний для извлечения гноя из носа. Шприц, который вставляется в последнее «окошко», играет роль насоса. Он создает отрицательное давление в полости носа и выкачивает гной из пазух. При необходимости в конце процедуры доктор вводит специальный раствор в полость носа. ЯМИК-метод занимает около 10-15 минут.
В отличие от пункции («прокола») пазухи, ЯМИК-метод малотравматичный, неинвазивный метод лечения риносинусита. При пункции всегда существует опасность травмы пункционной иглой соседних областей – орбиты, мягких тканей щеки. ЯМИК-метод позволяет избежать таких осложнений.
В амбулаторных условиях обычно производится пункция только верхнечелюстных (гайморовых) пазух. Так как во время острого синусита могут быть воспалены практически все пазухи (верхнечелюстные, лобные, решетчатые, клиновидные), то целесообразно использовать ЯМИК-метод. В этом случае, в отличие от пункции, производится эвакуация гноя из всех пазух, лекарственные вещества вводятся также во все пазухи. ЯМИК-метод исключает травму слизистой оболочки и костной структуры полости носа, позволяет одновременно эвакуировать отделяемое из нескольких пазух и произвести доставку лекарственных растворов в полости околоносовых пазух. В связи с этим, в неосложненных случаях, пациент может избежать приема антибактериальных препаратов внутрь. Также ЯМИК-метод сокращает время санации околоносовых пазух и ускоряет процесс выздоровления. ЯМИК-метод легко переносится пациентами. Его можно применять для лечения детей с семи лет и беременных женщин.
Профилактика гайморита «до» заболевания и «после»
Для профилактики гайморита необходимо соблюдать основные правила здорового образа жизни. Внимательно следить за здоровьем и, при первом появлении симптомов заболевания, обратиться к лор-врачу. Для выбора метода профилактики после заболевания, прежде всего, нужно выявить начальную причину, которая привела к гаймориту.
Если причина в бактериальной инфекции (на фоне ослабленного иммунитета), то профилактикой будет активный образ жизни, занятия спортом, правильное питание, непереохлаждение организма. Если же причиной возникновения являются полипы в носу, гнойная киста в пазухе, искривленная перегородка носа, то в этом случае нужно устранить причину оперативным путем.
Нет причины – нет заболевания. Лечение причины – лучшая профилактика при гайморите.
В итоге, есть ли какое-то одно, самое эффективное лечение гайморита?
Сложно выделить какой-то один наиболее эффективный метод. В принципе, любое заболевание у каждого человека протекает индивидуально, гайморит не исключение. Поэтому и лечение требуется индивидуальное. Некоторым пациентам достаточно кратковременного приема лекарственных препаратов, а есть пациенты, которым поможет только хирургическое вмешательство. Поэтому самое эффективное лечение гайморита – это хороший врач, который подберет вам оптимальный метод.
Как проходит операция по удалению кисты в пазухе носа?

Это объемное образование, внутри которой скапливается слизь или гной. Киста не опасна, она не перерождается в рак, но со временем может увеличиваться и давить на стенки пазухи. Из-за этого появляются проблемы с дыханием, слизистая носа отекает, насморк почти не проходит, могут возникать рецидивирующие бронхиты и пневмонии. Киста порой располагается так, что никаких симптомов нет, и её обнаруживают случайно при другом обследовании – например, перед протезированием зубов.
Из-за чего в носовых пазухах образуются кисты?
Чтобы слизистая оболочка органов дыхания не пересыхала, не переохлаждалась и была защищена от пыли, в ней есть железы, которые постоянно выделяют увлажняющую слизь. Эта слизь вытекает на поверхность через протоки желёз. Если хотя бы один из них окажется закупоренным, слизь продолжает вырабатываться, но будет накапливаться внутри железы, заполняя её и растягивая стенки. В результате появляется киста.
Образование кист может происходить из-за:
- частых инфекций;
- тяжелой аллергии;
- особенностей строения носоглотки;
- травм и искривления перегородки носа;
- воспалительных процессов в верхней челюсти (обычно это болезни зубов).
Самые частые симптомы появления кисты – головные боли, затруднение носового дыхания вследствие отека слизистой, дискомфорт или боль над верхней челюстью.
Симптомы кисты пазухи носа
Сами по себе кисты и полипы мягкие и лишены чувствительности, поэтому если они небольшие, то многие люди их могут вообще не заметить. Однако множественные наросты или киста большого размера могут заблокировать носовые ходы и пазухи.
Общие признаки и симптомы наличия кист в носу включают в себя:
- насморк
- сниженное или отсутствующее обоняние
- потеря чувства вкуса
- лицевая или головная боль
- боль в верхних зубах
- ощущение давления на лоб и лицо
- храп
- частые носовые кровотечения
Показания к удалению кисты пазухи носа
Убрать кисту, просто сняв воспаление, не удастся – без хирургии тут не обойтись. Операция необходима, если:
- внутри кисты скапливается гной;
- она быстро растёт или её диаметр уже больше 6 см;
- возрастает давление на нижнюю стенку глазницы (из-за этого может ухудшиться зрение и появиться двоение в глазах);
- беспокоит частый или постоянный насморк и заложенность носа.
Важно! Операция по удалению кисты в носовой пазухе также рекомендована, если киста причиняет любые неприятные ощущения. При этом размеры кисты в данном случае не имеют значения.
Противопоказания
Операции удаления кисты пазухи носа достаточно просты. Пациенты быстро восстанавливаются после вмешательства, а осложнения бывают редко. Противопоказания – только общие для любых хирургических вмешательств:
- острая инфекция;
- сахарный диабет (тяжелое течение);
- повышенная кровоточивость (кровь плохо сворачивается);
- беременность;
- эпилепсия;
- онкология.
До операции по удалению кисты из носовой пазухи нужно сдать анализы (на ВИЧ, сифилис, гепатит B и C, общий анализ крови).
Диагностика
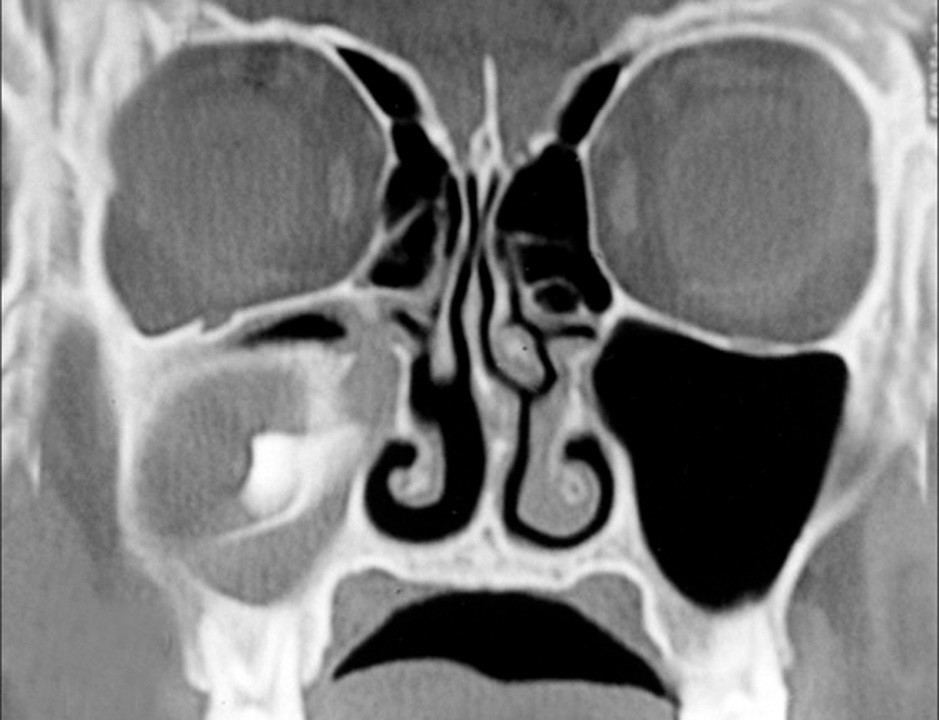
Рисунок 1. Киста в гайморовой пазухе. Источник: Contemporary clinical dentistry / Open-i (Attribution-NonCommercial-ShareAlike 3.0 Unported)
До операции по удалению кисты из носовой пазухи нужно сдать анализы (на ВИЧ, сифилис, гепатит B и C, общий анализ крови).
Обычно для установки диагноза врачу достаточно сбора анамнеза, общего физического осмотра, в том числе носа.
Среди других диагностических тестов:
Эндоскопия носа. Врач проводит детальное обследование носа и пазух, с помощью узкой трубки с освещенной увеличительной линзой или маленькой камерой.
Методы визуализации. Изображения, полученные с помощью компьютерной томографии (КТ), помогут помочь врачу точно определить размер и расположение кист в более глубоких областях пазух носа, и оценить степень отека и воспаления.
Тест на муковисцидоз. Если в диагностике нуждается ребенок, то врач может предложить тестирование на муковисцидоз. Это наследственное заболевание, поражающее железы, производящие носовую слизь, слезы, пот, слюну и пищеварительные соки. Обычно это неинвазивный тест пота, по которому можно определить, более или менее он соленый, чем у большинства людей.
Виды операций по удалению кисты гайморовой пазухи
Способ удаления кисты в носу выбирает врач. Он учитывает ее расположение и размер. Существует несколько видов операций.
Источник: Symbolbild/Pixabay
Радикальная операция
Это гайморотомия, при которой для доступа внутрь пазухи в полости рта выполняют разрез мягких тканей (за верхней губой). Их отслаивают, обнажая кость – переднюю стенку пазухи. Часть костного фрагмента стенки удаляют, чтобы получить доступ к полости пазухи. На основном этапе хирург вычищает полость пазухи от кист, полипов и скопившейся жидкости, промывает пазуху. Соустье с носовым ходом расширяют, ставят дренаж и выводят его наружу. Разрез на десне зашивают. Тампон оставляют на двое суток, а затем вынимают под обезболиванием.
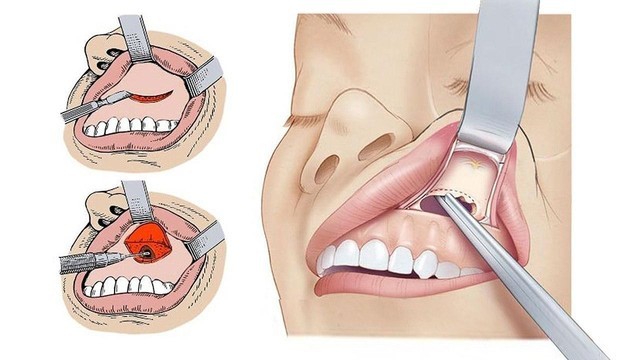
Рисунок 2. Этапы радикальной гайморотомии. Источник: СС0 Public Domain
Важно! Радикальная операция применяется сравнительно редко, только если необходимо удаление большой кисты или есть осложнения (отделение гноя, воспаление, разрастание полипов). Такое вмешательство позволяет полностью выскоблить и промыть пазуху, но оно опасно осложнениями (невритом, появлением свищевого хода, кровотечением). Оно сравнительно тяжело переносится, может требовать наркоза и госпитализации.
Такое вмешательство позволяет полностью очистить и промыть пазуху, но опасно осложнениями (невритом, появлением свищевого хода, кровотечением). Оно сравнительно тяжело переносится, для ее выполнения требуется госпитализация и наркоз.
Эндоскопическая операция
Это малоинвазивное вмешательство, при котором для удаления кисты используют эндоскоп. Вся процедура занимает около получаса и выполняется под местным обезболиванием.
Для удаления кисты через носовой ход в пазуху вводится эндоскоп. Иногда его вводят через бугор на верхней челюсти или альвеолярную лунку (через дополнительный канал диаметром 4–5 мм). Техника доступа в пазуху зависит от расположения, формы и размера кисты, а также индивидуальных особенностей носоглотки пациента. Путь в пазуху через нос менее травматичен, для него не нужен дополнительный прокол. Доступ через альвеолярную лунку применяют, если у пациента удалён хотя бы один моляр (у взрослых это шестые, седьмые и восьмые зубы с левой и правой стороны) на верхней челюсти.
После входа в пазуху под видеоконтролем врач прокалывает кистозную полость и иссекает её стенки, выполняет санацию верхнечелюстной пазухи, очищает её и промывает антисептическим раствором.
У эндоскопической операции несколько преимуществ:
- можно не выполнять разрез, ткани не травмируются;
- видеоэндоскоп позволяет совмещать диагностику с операцией (осматривать пазуху и тут же удалить новообразование);
- не повреждаются ткани слизистой оболочки и не происходит их рубцевания.
- редко возникают осложнения;
- пациенты переносят вмешательство легче и восстанавливаются после него быстрее.
Поэтому эндоскопическая методика используется чаще, чем радикальная.
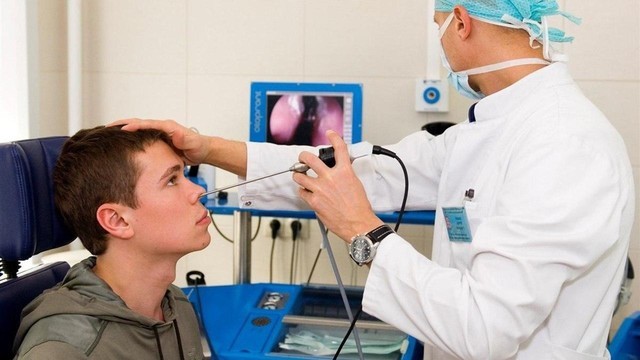
Рисунок 3. Эндоназальное удаление кист из носа. Источник: СС0 Public Domain
Важно! Эндоскопическое удаление применяют при некоторых анатомических особенностях строения носоглотки, которые может диагностировать врач. Методика безопасна, почти не травмирует носоглотку, после её применения не требуется длительная реабилитация.
Микрогайморотомия
В этом случае используют троакар (что-то вроде хирургического шила) и эндоскоп. Процедура также считается щадящей. Она проводится, если новообразование можно удалить через отверстие в передней стенке гайморовой пазухи.
На первом этапе операции обеспечивают доступ к пазухе. Для этого делают прокол диаметром 7 мм в верхней челюсти. Прокол выполняют троакаром и через него в полость пазухи вводят эндоскоп. Под видеоконтролем кисту прокалывюет, её стенки иссекают, а содержимое удаляют.
Почти в трети случаев после гайморотомии развивается нейропатия тройничного нерва, которая обычно регрессирует без специального лечения. Преимущества – быстрое восстановление, небольшой отёк. Здоровые ткани почти не повреждаются.
Лазерная терапия
Лазер используют редко и только в сочетании с другими хирургическими методами при условии, что киста невелика (иначе удалять ее будут слишком долго).
После операции по удалению кисты может появляться отёк слизистой оболочки, ощущение её сухости или обильные выделения из носа, боль в том участке, через который осуществляли доступ к пазухе. Эти симптомы не являются осложнениями хирургии и обычно проходят в течение нескольких дней. Если они сохраняются и усиливаются, нужно обратиться за консультацией к врачу.
Характер осложнений после операции зависит от используемой методики:
- если доступ к пазухе осуществляли через альвеолу зуба, разрез или прокол в верхней челюсти, может сформироваться свищевой ход;
- при микрогайморотомии и радикальной гайморотомии есть риск повреждения подглазничного или тройничного нерва с развитием нейропатии. В этом случае участки кожи, слизистой полости носа и рта немеют, что может потребовать лечения;
- воспаление и/или нагноение раны развивается, если она инфицируется (при некачественном уходе за полостью рта, в случаях, когда пациент не выполняет назначения врача).
Возможные осложнения
После операции по удалению кисты из верхнечелюстной пазухи может появляться отёк слизистой оболочки, ощущение её сухости или обильные выделения из носа, боль в том участке, через который осуществляли доступ к пазухе. Эти симптомы не являются осложнениями хирургического вмешательства и обычно проходят за несколько дней. Если они сохраняются и усиливаются, нужно обратиться за консультацией к врачу.
Характер осложнений после операции зависит от используемой методики:
- если доступ к пазухе осуществлялся через альвеолу зуба, разрез или прокол в верхней челюсти, может появиться свищевой ход;
- при микрогайморотомии и радикальной гайморотомии есть риск повреждения подглазничного или тройничного нерва с развитием неврита. В этом случае участки кожи, слизистой полости носа и рта немеют, что требует дополнительного лечения;
- воспаление и/или нагноение раны развивается, если она инфицируется (при некачественном уходе за полостью рта, в случаях, когда пациент не выполняет назначения врача).
Период реабилитации
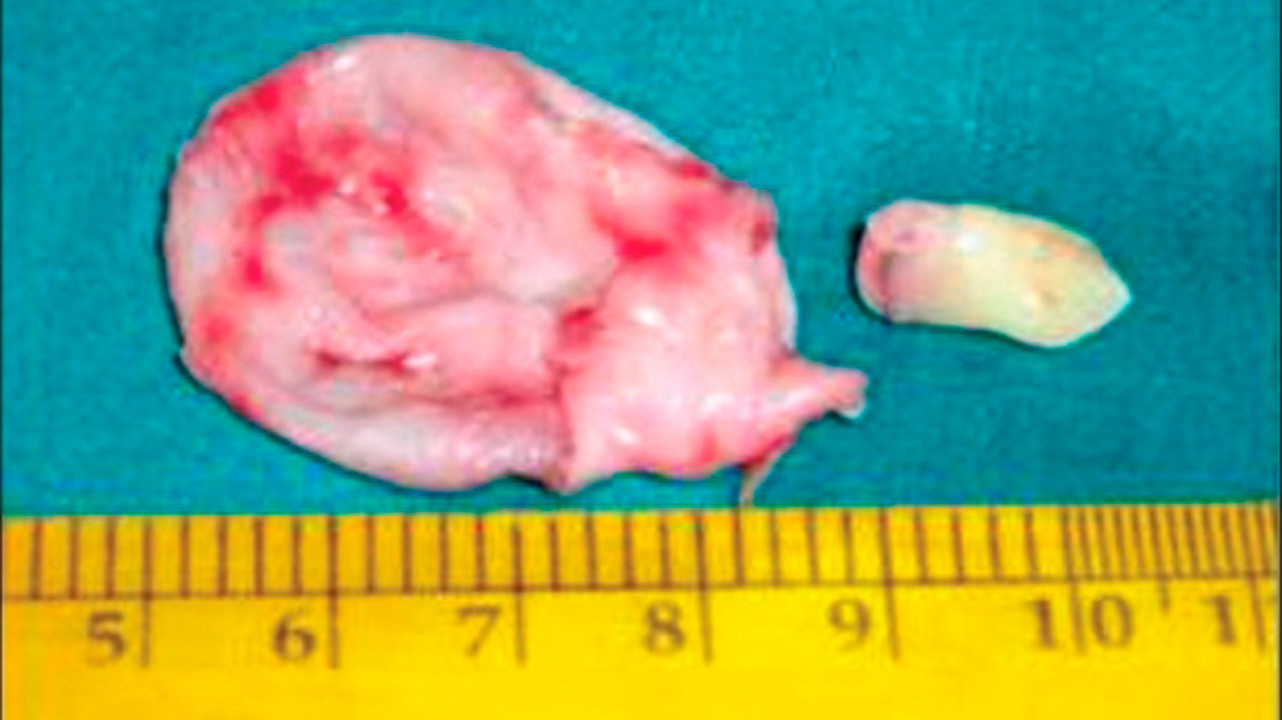
Рисунок 4. Удаленная из гайморовой пазухи киста с находившимся в ней зубом. Источник: Indian journal of ophthalmology / Open-i (Attribution 2.0 Generic)
После операции по удалению кисты из носовой пазухи специального восстановления или лечения обычно не требуется. Полное восстановление занимает всего несколько дней. При малом объёме вмешательства пациенты хорошо себя чувствуют уже через несколько часов после вмешательства.
В первое время после операции желательно исключить физические нагрузки. Нельзя посещать бассейн и сауну, нельзя допускать травмы. Во избежание воспаления и других осложнений нужно обеспечить качественную гигиену полости рта и соблюдать назначения врача.
Заключение
Длительный насморк и заложенность носа при отсутствии боли в горле, кашля, температуры и других признаков простуды могут быть симптомом кисты одной из придаточных пазух носа. Лечится она только хирургически, а восстановление после операции происходит очень быстро, в течение нескольких дней.