Публикации в СМИ
Абсцесс лёгкого — абсцесс, локализованный внутри лёгочной паренхимы. Делят на острый и хронический (продолжительность более 2 мес).
Локализация: чаще — задний сегмент верхней доли (S2), верхний сегмент нижней доли (S6).
Этиология • Аспирационная пневмония • Гнойные пневмонии с деструкцией лёгкого, вызванные Staphylococcus aureus или Streptococcus pyogenes • Инфаркт лёгкого • Cептикопиемия • Септические эмболы, попадающие гематогенным путём из первичного очага • Лимфогенное инфицирование при фурункулах верхней губы, флегмонах дна полости рта • Инородные тела дыхательных путей • Распад раковой опухоли в лёгком • Контактное распространение инфекции при эмпиеме плевры, поддиафрагмальном абсцессе.
Факторы риска • Состояния, сопровождающиеся потерей сознания, аспирацией желудочного содержимого (алкоголизм, наркомания, эпилепсия, ЧМТ).• Иммунодефицитные состояния • СД • Алкоголизм • Употребление наркотиков • Синусит • Лёгочные новообразования • Желудочно-пищеводный рефлюкс • Операции на желудке и пищеводе
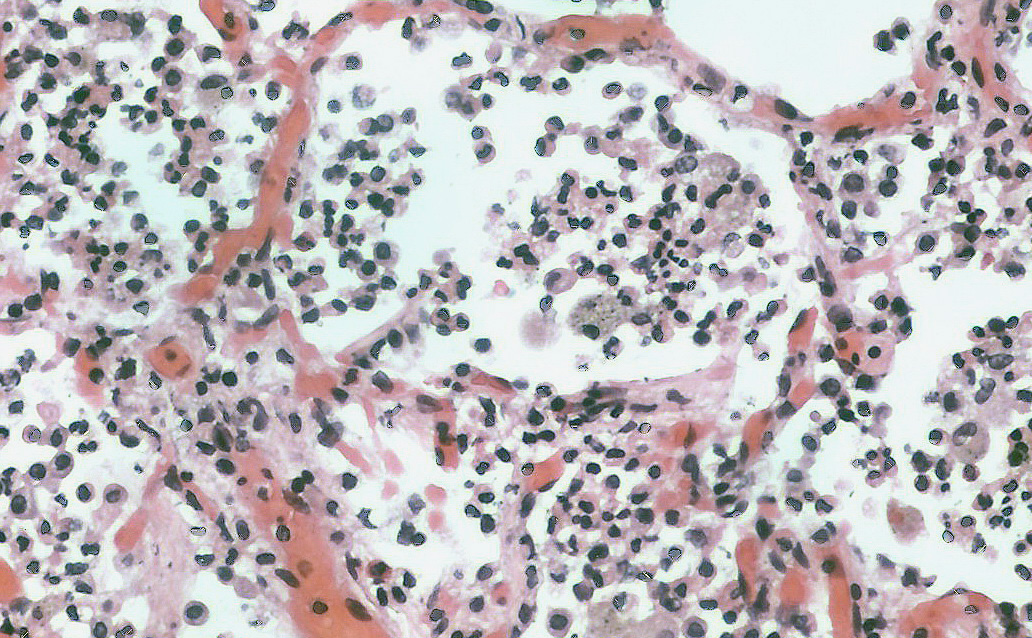
Патоморфология • Развитие в центральных отделах поражённого участка гнойного, гангренозного и некротического процессов • Отграничение от окружающей лёгочной ткани с формированием гнойной полости • Стенка абсцесса — клеточные элементы воспаления, фиброзная и грануляционная ткань с хорошей васкуляризацией • Острый абсцесс с перифокальной воспалительной инфильтрацией лёгочной ткани может перейти в хроническую форму с образованием плотной пиогенной оболочки (формирование капсулы абсцесса).
Клиническая картина
• Общие признаки острого и хронического абсцессов •• Тахипноэ •• Тахикардия •• Асимметричные дыхательные движения грудной клетки •• Притупление перкуторного звука над областью абсцесса •• Ослабление дыхательных шумов •• Разнокалиберные влажные хрипы •• Амфорическое дыхание при хорошем дренировании полости абсцесса •• Трёхслойная мокрота: ••• желтоватая слизь ••• водянистый слой ••• гной (на дне).
• Острый абсцесс лёгкого •• Боль в грудной клетке •• Одышка •• Диспноэ •• Кашель с гнойной (зловонной) мокротой •• Нередко кровохарканье •• Гектическая температурная кривая.• Внезапное выделение большого количества (полным ртом) зловонной мокроты — признак прорыва полости абсцесса в бронх. Характерно временное улучшение состояния больного.
• Хронический абсцесс лёгкого •• Периодическое обострение гнойного процесса •• В период ремиссии: ••• пароксизмы лающего кашля ••• увеличение количества гнойной мокроты при перемене положения тела •• Возможно кровохарканье •• Утомляемость •• Похудание •• Ночные поты •• Признаки правожелудочковой недостаточности: пальцы в виде «барабанных палочек» и др.
Лабораторные исследования • Кровь — нейтрофильный лейкоцитоз со сдвигом влево, анемия, гипоальбуминемия • Микроскопия мокроты — нейтрофилы, различные виды бактерий • Плевральная жидкость — нейтрофильный цитоз.
Специальные исследования • Рентгенологическое исследование органов грудной клетки в прямой и боковой проекциях •• Острый абсцесс ••• В периоде формирования абсцесса — затенение лёгочной ткани без уменьшения объёма, после прорыва через бронх — полость с чёткими внутренними стенками и уровнем жидкости •• Хронический абсцесс — полость с плотными стенками, окружённая зоной инфильтрации • КТ • Бронхоскопия с аспирацией гноя для определения микрофлоры и её чувствительности к антибиотикам.
Дифференциальная диагностика • Бронхогенный рак • Бронхоэктазы • Эмпиема плевры • Туберкулёз • Грибковые лёгочные инфекции • Гранулематоз Вегенера • Силикоз • Поддиафрагмальный или печёночный абсцесс с прорывом в бронх • Бронхогенные или паренхиматозные кисты (врождённые).
ЛЕЧЕНИЕ
Диета. Энергетическая ценность — до 3 000 ккал/сут, повышенное содержание белков (110–120 г/сут) и умеренное ограничение жиров (80–90 г/сут). Увеличивают количество продуктов, богатых витаминами А, С, группы В (отвары пшеничных отрубей, шиповника, печень, дрожжи, свежие фрукты и овощи, соки), солями Са, Р, Сu, Zn. Ограничивают поваренную соль до 6–8 г/сут, жидкость.
Консервативная терапия • Антибиотикотерапия до клинико-рентгенологического выздоровления •• Выбор препарата определяют результаты бактериологического исследования мокроты, крови и определения чувствительности микроорганизмов к антибиотикам До получения антибиотикограммы предпочтение отдаётся комбинации антибиотиков широкого спектра действия и метронидазола • Дезинтоксикационная и симптоматическая терапия • Трансбронхиальный дренаж во время бронхоскопии • Чрескожная пункция и дренирование полости абсцесса под контролем УЗИ или рентгеноскопии.
Хирургическое лечение
• Показания •• Неэффективность антибиотикотерапии •• Лёгочное кровотечение •• Невозможность исключить рак лёгкого •• Размер абсцесса более 6 см •• Прорыв абсцесса в плевральную полость с развитием эмпиемы •• Хронический абсцесс.
• Виды операции •• Одномоментная пневмотомия — при наличии сращений между висцеральным и париетальным листками плевры над полостью абсцесса •• Двухмоментная пневмотомия — при отсутствии сращений •• Дренирование абсцесса после пункции через грудную стенку или введение дренажа с помощью троакара •• При хронических абсцессах — удаление доли или всего лёгкого.
Осложнения • Диссеминация процесса • Абсцесс головного мозга • Менингит • Перфорация в плевральную полость с возникновением эмпиемы плевры • Пневмоторакс • Лёгочное кровотечение
Течение и прогноз • Переход в хроническую форму при неадекватном лечении острого абсцесса; необходим рентгенологический контроль через 3 мес после выздоровления • Прогноз благоприятный: в большинстве случаев отмечают облитерацию полости абсцесса и выздоровление.
МКБ-10• A06.5+J99.8* Амебный абсцесс лёгкого • J85.1 Абсцесс легкого с пневмонией • J85.2 Абсцесс легкого (гнойный) (милиарный) • J85.2 Абсцесс легкого без пневмонии.
Код вставки на сайт
Абсцесс лёгкого
Абсцесс лёгкого — абсцесс, локализованный внутри лёгочной паренхимы. Делят на острый и хронический (продолжительность более 2 мес).
Локализация: чаще — задний сегмент верхней доли (S2), верхний сегмент нижней доли (S6).
Этиология • Аспирационная пневмония • Гнойные пневмонии с деструкцией лёгкого, вызванные Staphylococcus aureus или Streptococcus pyogenes • Инфаркт лёгкого • Cептикопиемия • Септические эмболы, попадающие гематогенным путём из первичного очага • Лимфогенное инфицирование при фурункулах верхней губы, флегмонах дна полости рта • Инородные тела дыхательных путей • Распад раковой опухоли в лёгком • Контактное распространение инфекции при эмпиеме плевры, поддиафрагмальном абсцессе.
Факторы риска • Состояния, сопровождающиеся потерей сознания, аспирацией желудочного содержимого (алкоголизм, наркомания, эпилепсия, ЧМТ).• Иммунодефицитные состояния • СД • Алкоголизм • Употребление наркотиков • Синусит • Лёгочные новообразования • Желудочно-пищеводный рефлюкс • Операции на желудке и пищеводе
Патоморфология • Развитие в центральных отделах поражённого участка гнойного, гангренозного и некротического процессов • Отграничение от окружающей лёгочной ткани с формированием гнойной полости • Стенка абсцесса — клеточные элементы воспаления, фиброзная и грануляционная ткань с хорошей васкуляризацией • Острый абсцесс с перифокальной воспалительной инфильтрацией лёгочной ткани может перейти в хроническую форму с образованием плотной пиогенной оболочки (формирование капсулы абсцесса).
Клиническая картина
• Общие признаки острого и хронического абсцессов •• Тахипноэ •• Тахикардия •• Асимметричные дыхательные движения грудной клетки •• Притупление перкуторного звука над областью абсцесса •• Ослабление дыхательных шумов •• Разнокалиберные влажные хрипы •• Амфорическое дыхание при хорошем дренировании полости абсцесса •• Трёхслойная мокрота: ••• желтоватая слизь ••• водянистый слой ••• гной (на дне).
• Острый абсцесс лёгкого •• Боль в грудной клетке •• Одышка •• Диспноэ •• Кашель с гнойной (зловонной) мокротой •• Нередко кровохарканье •• Гектическая температурная кривая.• Внезапное выделение большого количества (полным ртом) зловонной мокроты — признак прорыва полости абсцесса в бронх. Характерно временное улучшение состояния больного.
• Хронический абсцесс лёгкого •• Периодическое обострение гнойного процесса •• В период ремиссии: ••• пароксизмы лающего кашля ••• увеличение количества гнойной мокроты при перемене положения тела •• Возможно кровохарканье •• Утомляемость •• Похудание •• Ночные поты •• Признаки правожелудочковой недостаточности: пальцы в виде «барабанных палочек» и др.
Лабораторные исследования • Кровь — нейтрофильный лейкоцитоз со сдвигом влево, анемия, гипоальбуминемия • Микроскопия мокроты — нейтрофилы, различные виды бактерий • Плевральная жидкость — нейтрофильный цитоз.
Специальные исследования • Рентгенологическое исследование органов грудной клетки в прямой и боковой проекциях •• Острый абсцесс ••• В периоде формирования абсцесса — затенение лёгочной ткани без уменьшения объёма, после прорыва через бронх — полость с чёткими внутренними стенками и уровнем жидкости •• Хронический абсцесс — полость с плотными стенками, окружённая зоной инфильтрации • КТ • Бронхоскопия с аспирацией гноя для определения микрофлоры и её чувствительности к антибиотикам.
Дифференциальная диагностика • Бронхогенный рак • Бронхоэктазы • Эмпиема плевры • Туберкулёз • Грибковые лёгочные инфекции • Гранулематоз Вегенера • Силикоз • Поддиафрагмальный или печёночный абсцесс с прорывом в бронх • Бронхогенные или паренхиматозные кисты (врождённые).
ЛЕЧЕНИЕ
Диета. Энергетическая ценность — до 3 000 ккал/сут, повышенное содержание белков (110–120 г/сут) и умеренное ограничение жиров (80–90 г/сут). Увеличивают количество продуктов, богатых витаминами А, С, группы В (отвары пшеничных отрубей, шиповника, печень, дрожжи, свежие фрукты и овощи, соки), солями Са, Р, Сu, Zn. Ограничивают поваренную соль до 6–8 г/сут, жидкость.
Консервативная терапия • Антибиотикотерапия до клинико-рентгенологического выздоровления •• Выбор препарата определяют результаты бактериологического исследования мокроты, крови и определения чувствительности микроорганизмов к антибиотикам До получения антибиотикограммы предпочтение отдаётся комбинации антибиотиков широкого спектра действия и метронидазола • Дезинтоксикационная и симптоматическая терапия • Трансбронхиальный дренаж во время бронхоскопии • Чрескожная пункция и дренирование полости абсцесса под контролем УЗИ или рентгеноскопии.
Хирургическое лечение
• Показания •• Неэффективность антибиотикотерапии •• Лёгочное кровотечение •• Невозможность исключить рак лёгкого •• Размер абсцесса более 6 см •• Прорыв абсцесса в плевральную полость с развитием эмпиемы •• Хронический абсцесс.
• Виды операции •• Одномоментная пневмотомия — при наличии сращений между висцеральным и париетальным листками плевры над полостью абсцесса •• Двухмоментная пневмотомия — при отсутствии сращений •• Дренирование абсцесса после пункции через грудную стенку или введение дренажа с помощью троакара •• При хронических абсцессах — удаление доли или всего лёгкого.
Осложнения • Диссеминация процесса • Абсцесс головного мозга • Менингит • Перфорация в плевральную полость с возникновением эмпиемы плевры • Пневмоторакс • Лёгочное кровотечение
Течение и прогноз • Переход в хроническую форму при неадекватном лечении острого абсцесса; необходим рентгенологический контроль через 3 мес после выздоровления • Прогноз благоприятный: в большинстве случаев отмечают облитерацию полости абсцесса и выздоровление.
МКБ-10• A06.5+J99.8* Амебный абсцесс лёгкого • J85.1 Абсцесс легкого с пневмонией • J85.2 Абсцесс легкого (гнойный) (милиарный) • J85.2 Абсцесс легкого без пневмонии.
Абсцесс легкого
Абсцесс лёгкого — это неспецифическое поражение дыхательной системы. По мере прогрессирования воспалительного процесса в лёгком формируется тонкостенная полость с гнойным содержимым внутри. Абсцесс лёгкого чаще всего является результатом неправильного лечения пневмонии, когда происходит гнойное расплавление участка лёгочной ткани с последующей некротизацией.
Абсцесс лёгкого может развиться в результате закупорки бронха эмболом небольшого диаметра. В поражённом участке перекрывается доступ кислорода, ткани спадаются, что обеспечивает лёгкий доступ и размножение инфекционных агентов, происходит формирование абсцесса.
Крайне редко гнойная полость образуется при заносе инфекции в лёгочные ткани гематогенным путём из уже имеющегося в организме очага воспаления. Гнойные заболевания лёгких также могут стать причиной развития абсцесса.
Гнойные заболевания лёгких и плевры
Абсцесс и гангрена лёгкого относятся к тяжёлым деструктивным инфекционным лёгочным процессам. На долю гангрены в структуре деструктурных неспецифических заболеваний лёгких приходится 10-15%. Чаще всего гангрена лёгкого диагностируется у лиц мужского пола. Опасность гангрены кроется в высоком риске развития таких осложнений, как перикардит, флегмона грудной клетки, эмпиема плевры, полиорганная недостаточность и т.д.
Патогенез
На начальном этапе воспалительный процесс поражает только один участок, постепенно происходит инфильтрация этой зоны. По мере распространения гнойного процесса от центра к периферии происходит формирование гнойника в виде полости. После прорыва гной с мокротой выводится через бронхи из организма. Поражённый участок лёгочной ткани постепенно заполняется грануляционной тканью, формируя зону пневмосклероза. Гной в лёгких может долго существовать самостоятельно в результате формирования ограничивающей его полости с фиброзными стенками.
Классификация
По течению процесса заболевание подразделяют на 2 формы:
- острый абсцесс;
- хронический абсцесс.
В зависимости от механизма развития выделяют:
- Обтурационный абсцесс. Формируется в результате закупорки просвета бронха инородным телом или новообразованием.
- Гематогенно-эмболический абсцесс. Развивается на фоне гнойного тромбофлебитавен таза и конечностей, септического эндокардита. Может сформироваться на фоне абсцесса других тканей в организме человека.
- Постравматический абсцесс. Образуется в результате ушиба, сдавления грудной клетки, а также после ножевых и огнестрельных ранений.
Абсцессы в зависимости от путей развития подразделяются на:
- Бронхогенные. Воспалительный процесс распространяется в ткани лёгкого в результате разрушения стенки бронхоэктаза, происходит нагноение, некроз и образование абсцесса в виде полости. Бронхогенные абсцессы формируются в основном в результате аспирации у лиц, страдающих эпилепсией, наркоманией, алкоголизмом, а также после травматического повреждения головного мозга с последующей продолжительной потерей сознания.
- Постпневмонические (пневмониогенные). Такие абсцессы являются осложнением бактериальной пневмонии.
По расположению абсцесса в тканях лёгкого выделяют:
- периферический абсцесс;
- центральный абсцесс.
По количеству патологических полостей:
- единичный абсцесс;
- множественный абсцесс.
Причины
Грамотрицательные аэробные микроорганизмы, золотистый стафилококк, неспорообразующие анаэробные микроорганизмы являются самыми частыми возбудителями инфекционного гнойного процесса в лёгких. Патогенные агенты попадают в лёгочную полость в основном бронхогенным путём.
- Аспирация. У пациента в бессознательном или алкогольном состоянии может произойти аспирация рвотными массами. Попадающие в лёгочную систему инородные тела также могут стать причиной воспалительного процесса в дыхательной системе.
- Заболевания ротовой полости, ЛОР-органов. Воспалительные заболевания носоглотки и полости рта (тонзиллит, пародонтоз, гингивит и т.д.) являются источником и причиной инфицирования лёгочной ткани. . Крайне редко при бактериемии происходит заброс инфекции в лёгочные капилляры гематогенным путём.
- Повреждение сосудов лёгких. Из-за эмболии одной ветви легочной артерии может произойти инфаркт лёгкого, в результате которого происходит вторичное бронхогенное инфицирование.
- Травмы грудной клетки. В результате травматического повреждения и ранения грудной клетки может сформироваться абсцесс лёгкого.
К группе риска относятся лица, страдающие сахарным диабетом, иммунодефицитными состояниями. Риск аспирации заражённой мокротой значительно возрастает при бронхоэктатической болезни.
Аспирация рвотными массами может произойти и при хроническом алкоголизме, в этом случае абсцесс лёгкого формируется в результате воздействия химически-агрессивной среды.
Симптомы абсцесса лёгкого
Клиническая картина абсцесса при прорыве отличается от симптоматики при образовании гнойника. Самочувствие пациента чаще всего значительно улучшается при прорыве абсцесса.
Симптомы при формировании абсцесса:
- выраженное потоотделение, озноб;
- резкое повышение температуры тела до 40°C;
- учащённое сердцебиение, тахикардия;
- сухой, непродуктивный кашель, выраженная одышка;
- болевой синдром в грудной клетке на стороне поражения;
- болезненные ощущения при надавливании на грудину;
- головные боли;
- выраженная слабость, апатия;
- отсутствие аппетита;
- влажные хрипы;
- ослабленное дыхание.
Симптомы абсцесса при прорыве гнойной полости:
- выделение большого количества гнойной мокроты при глубоком, обильном кашле (до 1 литра в сутки);
- снижение температуры тела;
- мокрота при абсцессе лёгкого имеет тёмный цвет и зловонный запах;
- выслушиваются влажные хрипы и бронхиальное дыхание;
- общее самочувствие пациента значительно улучшается.
Клиническая симптоматика абсцесса во многом зависит от формы патологии: острая или хроническая. Если на периферии лёгочной ткани формируется патологическая полость небольшого диаметра с гнойным содержимым, то специфические симптомы могут и не регистрироваться, значительно затрудняя диагностику. Несвоевременное выявление и лечение проводит к хронизации процесса.
Острый абсцесс лёгкого
Принято выделять 2 клинические стадии течения заболевания:
- период формирования гнойной полости с тонкими стенками;
- период самостоятельного вскрытия полости.
Во время формирования гнойника пациенты жалуются на:
- высокую температуру тела;
- признаки сильной интоксикации организма;
- полную потерю аппетита;
- головную боль;
- одышку;
- быстрое, стремительное ухудшение самочувствия;
- боли за грудиной различной интенсивности;
- кашель.
Выраженность симптоматики зависит от размеров и количества сформированных полостей, а также от инфекционного агента, который выступает возбудителем. Данный период длится до 10 дней. Иногда воспалительный процесс проходит стремительно за 2-3 дня, либо затягивается до 2-3 недель.
После этого происходит вскрытие полости. Острый абсцесс прорывается через свою оболочку, и гнойное содержимое попадает в бронхиальное дерево. В этот момент состояние пациента резко ухудшается, появляется внезапный, влажный кашель с выделением большого количества гнойной мокроты. Такое состояние клиницистами характеризуется как «отхаркивание мокроты полным ртом». Объём выделяемого гнойного содержимого может достигать 1 литр.
После прорыва гнойника состояние пациента постепенно улучшается. Выраженность симптомов интоксикации снижается, восстанавливается аппетит и нормализуется температура тела. Сохраняются только боль в грудине, слабость и одышка. Длительность процесса зависит от правильности подобранной терапии, состояния дренажа.
Хронический абсцесс лёгкого
Если острый период затянулся на 2 месяца, то говорят о хронизации процесса. Переходу острой формы в хроническую способствует плохое отхождение мокроты, большие размеры гнойника и его расположение в нижних отделах.
Хронический абсцесс лёгкого может развиться по разным причинам:
- неправильное и несвоевременное лечение острого процесса;
- наличие других хронических инфекций;
- снижение реактивности организма.
Симптомы хронического абсцесса:
- кашель с выделение зловонной мокроты;
- выраженная, но не прогрессирующая одышка;
- слабость;
- повышенная потливость;
- чередование периодов ухудшения самочувствия и стабилизации состояния;
- выраженное истощение.
Анализы и диагностика
Для диагностики абсцесса лёгкого используются следующие методы:
- Физикальный осмотр. При перкуссии и аускультации можно заподозрить абсцессы среднего и большого диаметра. Над дренированным абсцессом выслушивается амфорическое дыхание, а на недренированным – ослабленное бронхиальное. Перкуторно над опустошённым абсцессом выслушивается коробочный звук, а над абсцессом, заполненным гноем, определяется притупление звука. Полости маленького размера физикальными методами выявить невозможно.
- Лабораторные методы. По результатам общего анализа крови достоверно установить диагноз невозможно, однако изменение определённых показателей крови будет свидетельствовать о наличии очага воспаления в организме. При абсцессе лёгкого в крови регистрируется сдвиг лейкоцитарной формулы влево и повышение уровня нейтрофильных лейкоцитов. В запущенных случаях определяется анемия.
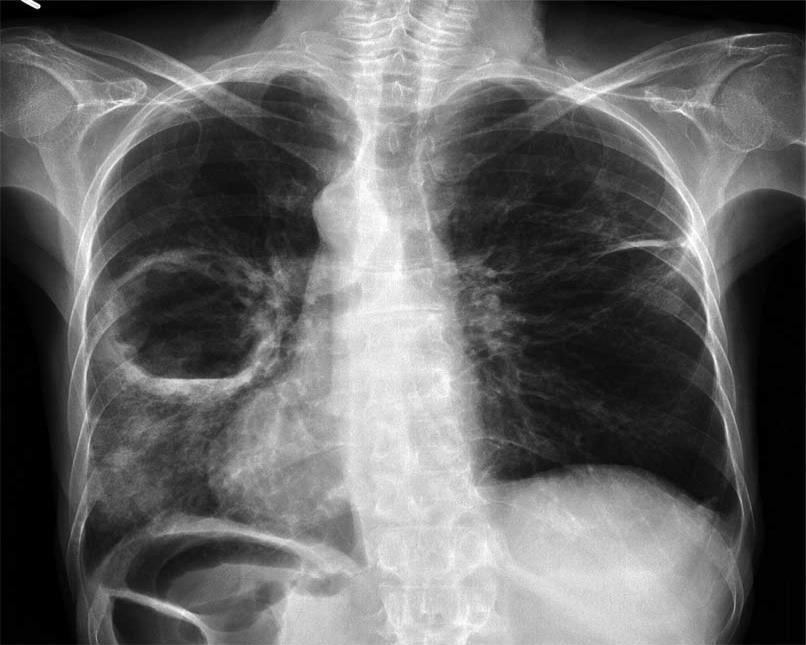
- Рентгенография органов грудной клетки. Картина обзорной R-графии зависит от стадии патологического процесса в лёгких. Дренированный абсцесс выглядит как округлая полость, в которой определяется горизонтальный уровень жидкости. Недренированный абсцесс представляется округлым затемнением с ровными чёткими контурами. Если стенки полости толстые, то процесс носит хронический характер, а если тонкие, то острый. Постепенно по мере прогрессирования заболевания вокруг полости появляются фиброзные изменения.
- Магнитно-резонансная томография или компьютерная томография. Данные методы исследования позволяют создать трёхмерную проекцию и послойно рассмотреть лёгочную ткань. МРТ и КТ дают чёткое представление о размерах полости и её локализации.
- Анализ мокроты. После сбора мокроты в стерильный контейнер производится специальное лабораторное исследование. По результатам микроскопии выявляется большое количество бактерий и нейтрофильных лейкоцитов. Бактериологическое исследование позволяет выявить возбудителя и определить его чувствительность к антибиотикам.
- Бронхоскопия. Проводится крайне редко и только в тех случаях, когда необходимо в кратчайшие сроки провести дифференциальную диагностику с заболеваниями бронхиального дерева, а также когда необходимо ускорить процесс дренирования полости.
Лечение абсцесса лёгкого
Терапия подбирается в зависимости от характера течения (острый/хронический), причины заболевания, инфекционного агента, ставшего причиной воспалительного процесса, чувствительности к антибиотикам и наличия сопутствующей патологии у пациента.
Абсцесс легкого
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса – кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
МКБ-10
Общие сведения
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента – мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.

Причины
Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. Возбудители чаще всего проникают в полость легкого бронхогенным путем. В качестве провоцирующего фактора выступают:
- Поражения рта и ЛОР-органов. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) существует вероятность инфицирования легочной ткани.
- Аспирация. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, попадание инородных тел тоже может стать причиной абсцесса легких.
- Поражение сосудов легких. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии.
- Сепсис. Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко.
- Травматические повреждения. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Патогенез
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
Классификация
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на:
- пневмококковые;
- стафилококковые;
- коллибациллярные;
- анаэробные;
- вызванные другими возбудителями.
Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонними. Некоторые авторы придерживаются мнения, что гангрена легкого – это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Симптомы абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной.
С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Осложнения
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
Диагностика
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Лечение абсцесса легкого
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям. Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж).
Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Прогноз и профилактика
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
1. Абсцесс легкого/ Миронов М.Б., Синопальников А.И., Зайцев А.А., Макаревич А.В.//Лечащий врач. – 2008.
3. Нагноительные заболевания легких. Национальные клинические рекомендации/ Корымасов Е.А., Яблонский П.К., Жестков К.Г., Соколович Е.Г. и др.
Абсцесс легкого

Абсцесс с латинского означает «нарыв». Современная медицина называет так воспаление тканей организма, когда в них появляется полость с гнойным содержимым. Организм защищается от воспалительного процесса, создаёт оболочку вокруг очага с гноем – так называемую пиогенную капсулу, которая препятствует распространению вредных микроорганизмов на соседние ткани.
В нашей клинике мы предлагаем современные методы лечения абсцесса лёгкого у опытных профессионалов и по доступным ценам.
Что такое абсцесс легкого
Согласно международной классификации болезней (мкб) деструктивный инфекционный некротизирующий процесс, когда в лёгком формируется гнойная полость, ограниченная пиогенной капсулой, называется абсцессом.
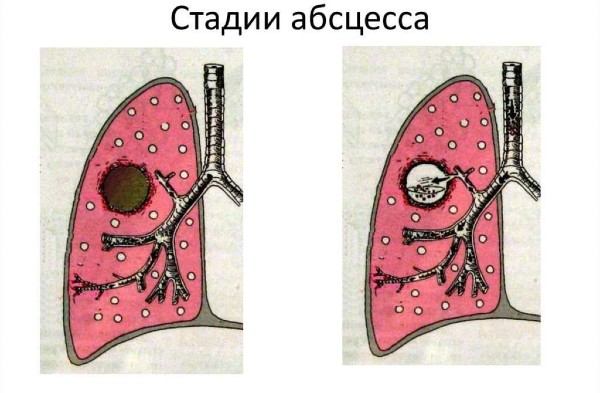
Существуют четыре степени тяжести заболевания:
- Лёгкая степень. Бронхи и лёгкие пациента в норме, затрудненного дыхания не наблюдается;
- Средняя тяжесть. У пациента появляется дыхательная недостаточность и сепсис – воспалительная реакция.
- Тяжелая. Дыхательная недостаточность и тяжёлый сепсис сочетаются с нарушениями работы органов, недостаточным кровоснабжением и критическим снижением артериального давления.
- Крайне тяжелая степень. Полиорганная недостаточность. Пациент находится в септическом шоке, который стабильно сохраняется даже при инфузионной терапии.
Также лёгочные абсцессы различают по следующим признакам:
- Тип возбудителя (патогенные бактерии и грибки: золотистый стафилококк, пневмококк, клебсиелла и другие);
- Вид заражения (первичный и вторичный);
- Происхождение, механизм инфицирования (бронхогенный, гематогенный, травматический);
- Расположение в лёгком (периферический и центральный абсцессы);
- Количество очагов;
- Характер (острый, хронический);
- Фаза (обострение или ремиссия).
Болезнь переходит в хроническую стадию в 5% случаев.
Причины возникновения
Инфекционное заболевание развивается на фоне ослабленного иммунитета. В лёгких процесс нагноения возникает после заражения тканей патогенными микроорганизмами через кровь от иных очагов инфекции. Иногда абсцесс образуется при пневмонии, при застое мокроты в бронхах или наличии в них чужеродных тел, при аспирации или после травмы.
Микроорганизмы, которые чаще всего выступают возбудителями заболевания – стафилококки, анаэробы, клостридии и грибы.
Они проникают в легкие человека двумя способами.
- Ингаляционно. Бактерии попадают к респираторным отделам с потоком воздуха.
- Аспирационно. Во время вдоха из носоглотки и полости рта в легкие попадают слизь, рвотные массы и т.п., что вызывает развитие абсцесса. Как правило, аспирации предшествует уже ослабленное состояние организма, когда нарушены рефлексы кашля и глотания. Это может быть передозировка наркотиками или алкоголем, черепно-мозговые травмы или расстройства кровообращения в мозге, припадки или кома.
Кто находится в группе риска?
Факторы, при которых риск возникновения гнойной капсулы в лёгком наиболее вероятен:
- Состояние иммунодефицита (ВИЧ);
- Хронические заболевания лёгких;
- Вредные привычки – курение, чрезмерное употребление алкогольных напитков;
- Наркомания;
- Старческий возраст;
- Труд на производстве, вредном для здоровья;
- Болезни щитовидки;
- Длительная терапия гормонами и иммунодепрессантами;
- Другие хронические заболевания – например, сахарный диабет.
Чаще всего в зоне риска возникновения абсцесса находятся люди с хроническими заболеваниями лёгких и, как следствие, нарушениями их очистительной функции. Резистентность организма в данной ситуации сильно снижена.
Симптомы абсцесса легких
Признаки во время ремиссии и обострения отличаются.
При ремиссии, в состоянии покоя:
- Наблюдается кашель и с отделением слизисто-гнойной мокроты;
- Снижение веса;
- Симптомы, характерные для общей интоксикации организма – отсутствие сил, быстрая утомляемость, повышенное потоотделение.
- Неприятный запах изо рта;
- Появление болей в области грудной клетки, в бронхах;
- Сильный кашель с большим количеством слизисто-гнойной мокроты;
- Затрудненное дыхание, одышка;
- Повышенная температура тела;
- В редких случаях – кашель с кровью.
Факторы, провоцирующие обострение – стрессовые ситуации, сезонные вирусные инфекции, длительное нахождение на холоде, переутомление.
При рентгеноскопии хронический абсцесс лёгкого выглядит как округлое образование с плотной оболочкой и жидкостью внутри. Рядом могут находиться участки пневмосклероза.
Обычно пациенты, у которых заболевание вызвано анаэробами, жалуются на ночную потливость, сильный кашель в течение нескольких недель или даже месяцев, худобу и боль в груди.
Мокрота в данной ситуации, как правило, содержит гной и кровяные вкрапления, имеет специфические, крайне неприятные запах и вкус.
Если же абсцесс вызвали аэробные микроорганизмы, то болезнь протекает в более острой форме, а жалобы в целом схожи с симптомами бактериальной пневмонии.
Абсцессы, которые вызваны иными бактериями, не содержат гноя и находятся в независимых частях лёгкого. Симптоматика напоминает пневмонию и переодонтит – слабое дыхание, высокая температура, общая слабость, угнетенное сознание, при прослушивании – влажный хрип, увеличенный резонанс и приглушенный перкуторный звук в том случае, когда имеются выпот или уплотнение.
Как правило, острая стадия заболевания «проходит» сама в той ситуации, когда воспалительный процесс продолжается больше двух месяцев, что означает переход абсцесса в хроническую стадию. У пациента наблюдаются такие симптомы, как одышка, кашель с неприятным гнилостным запахом, систематическое ухудшение общего состояния организма. Из очага инфекция может распространиться через кровь и лимфу по всему организму.
Когда вызывать врача?
Всегда. При появлении первых же симптомов абсцесса необходимо вызывать врача: это заболевание не лечат в амбулаторных условиях – только в стационаре. В случае пневмонии, осложненной небольшими очагами с концентрацией гноя, показана терапия в пульмонологическом или терапевтическом отделениях. Тяжелые хронические абсцессы лечатся в хирургии.
Стадии
Существуют три стадии развития абсцесса легкого:
- Формируется гнойная полость. На этом этапе организм самостоятельно борется с инфекцией. Повышается температура тела, появляются признаки интоксикации, кашель, одышка, ускоренное сердцебиение, пропадает аппетит. Начинают болеть голова и грудная клетка.
- Вскрытие полости. Кризисный момент, когда резко ухудшается состояние больного. С влажным кашлем выделяется большое количество (около 1 литра) гнойной мокроты с неприятным запахом.
- Стабилизация болезни: температура нормализуется, проходит состояние интоксикации и отсутствия аппетита. Большой чувствует общую слабость и боль в области грудной клетки. Одышка остаётся.
Скорость развития зависит от того, насколько активно патогенная бактерия выделяет вредные для организма ферменты, которые приводят в итоге к некрозу тканей.
Диагностика в клинике
Предположить, что у пациента абсцесс лёгкого, можно уже по данным анамнеза. В нашей клинике заболевание подтверждается следующими методами:
- Рентгенография в двух проекциях. Назначается всем пациентам при подозрении на абсцесс. На рентгене в лёгких будет видна капсула с содержимым.
- Компьютерная томография грудной клетки. Позволяет провести дифференциальный диагноз, лучше рассмотреть капсулу с гноем в случае, если рентген недостаточно эффективен или имеется подозрение на эндобронхиальную обструкцию.
- Забор анализов. У пациента берут образцы мокроты, чтобы определить возбудитель абсцесса – бактерия, микробактерия или грибы.
- Бронхоскопия. Позволяет исключить риск обнаружения раковой опухоли, выявить атипичные патогены. В обязательном порядке назначается пациентам, страдающим иммунодефицитом.
- Бакпосев плевральной жидкости.
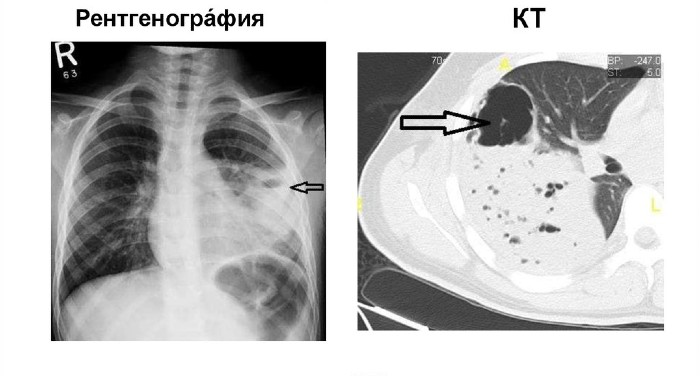
Однако полые капсулы, которые врач может обнаружить при исследовании лёгких, не всегда означают абсцесс. Это могут быть рак, кистозная болезнь, закапсулированные газ или жидкость, саркоидоз, ревматоидный узел и другие заболевания.
При подозрении на анаэробную инфекцию, которая возникла через аспирацию, рентгеноскопия показывает плотное образование в сединичной полости, в котором находятся жидкость или воздух. Проводится обследование в лежачем положении, чтобы детально рассмотреть сегменты верхних и нижних долей на предмет отсутствия иных поражений лёгких и подтвердить инфекционно-воспалительный процесс, вызванный анаэробами.
Если у пациента нет отклика на лечение антибиотиками, имеются аномалии в виде полостных образований, нет высокой температуры, то врач предполагает бронхиальную карциному и отправляет больного на дальнейшее обследование методом бронхоскопии.
Также диагностика включает в себя исследование путём общеклинического анализа крови и мочи, биохимического анализа крови. С их помощью выявляют признаки интоксикации, органную недостаточность, наличие воспалительных процессов.
Для абсцесса легкого, протекающего в острой форме, характерны лейкоцитоз и повышенный уровень СОЭ. При хронической стадии абсцесса количество лейкоцитов будет небольшим, но появится анемия. Также при отделении мокроты и из-за интоксикации теряется белок.
Более чем у 50% больных абсцессом снижен объем циркулирующей крови и появляются отёки.
Лечение абсцесса легкого
В нашей клинике успешно проходит лечение всех стадий.
Острый абсцесс лечится одновременно как консервативной, так и хирургической методикой.
Консервативное лечение при острой стадии необходимо, чтобы поддержать организм больного, подавить патогенные микроорганизмы, обеспечить дренирование очага инфекции и стимулировать восстановительный процесс. Больной находится в отдельной проветриваемой палате, разнообразно питается и получает витамины. Терапия антибиотиками проводится до того момента, пока рентгенография не покажет полное выздоровление. Обычно на это требуется от 3 до 6 недель. Чем тяжелее воспалительный процесс, тем дольше лечение.
Во время тяжелой стадией единственный возможный метод лечения – хирургическое удаление гнойной полости в легком. Однако, во время подготовки к процедуре пациенту также показано консервативное лечение. Оно обеспечивает отток гноя из очага воспаления (бронхоскопия, пункция, дренаж), при помощи антибиотиков снимается воспаление. Необходимо снизить интоксикацию организма, восстановить водно-кислотный баланс и ликвидировать анемию.
После того, как больной прошёл курс консервативной терапии, его отправляют на операцию под общей анестезией, где полость с гноем удаляется хирургическим методом.
Решение о том, как лечить человека с абсцессом легкого, может принять только лечащий врач. Самостоятельное лечение категорически противопоказано.
По клиническим рекомендациям для эффективного восстановления пациенту необходим щадящий постельный режим до момента выписки из больницы.
При выздоровлении рекомендуется полностью отказаться от вредных привычек (курения, употребления алкоголя) и придерживаться здорового образа жизни. Занятия лечебной физкультурой укрепят организм и помешают повторному возникновению заболевания.
В рацион питания необходимо включить как можно больше свежих овощей и фруктов, сухофруктов, продуктов, содержащих клетчатку и другие полезные микроэлементы, исключить вредную пищу. Из напитков стоит выбрать чистую воду или компоты.
Только при соблюдении всех рекомендаций врача можно говорить о полном выздоровлении после абсцесса, когда лёгкие начинают работать с прежней эффективностью.
К какому врачу обратиться
Как правило, при первых признаках заболевания пациент обращается к терапевту, который направляет его к пульмонологу. Самостоятельно диагностировать у себя абсцесс лёгкого сложно: это может быть грипп, ларингит, бронхит, пневмония и другие заболевания органов дыхания, не требующие обследования пульмонологом.
Пульмонолог специализируется на исследовании и лечении болезней всей дыхательной системы и общего состояния организма во взаимосвязи с ними. При необходимости врач направляет пациента на консультацию к онкологу и хирургу.
Возможные осложнения
В случае, когда антибиотик был неверно выбран, а организм ослаблен, или же больной не выполнял все рекомендованные врачом терапевтические меры, или же пытался вылечить абсцесс самостоятельно, возможны осложнения.
Чаще всего развивается хронический абсцесс, плеврит, прорыв гноя в плевральную плоскость, кашель с кровью.
Реже возникают тромбы в артериях лёгкого, пневмония, появление гнойных капсул в других органах – в печени или почках, мозге. Запущенное состояние может привести к кровотечению в легких, острой сердечной недостаточности, острой почечной, гепатиту, синдрому полиорганной недостаточности.
Если у вас есть подозрение, наши специалисты готовы проконсультировать вас по всем вопросам, провести обследование на современной аппаратуре и назначить лечение. Будьте здоровы!
Абсцесс легкого
Абсцесс легкого – опасное, в запущенных случаях – даже угрожающее жизни заболевание легких. Чаще всего оно связано с осложнениями пневмонии, а также попаданием в дыхательные пути инородных тел, пищи или содержимого желудка. Основную группу риска представляют люди, долгое время пребывающие в бессознательном состоянии, в первую очередь – лица, страдающие алкоголизмом.
Что такое абсцесс легкого?
Абсцесс легкого – заболевание, характеризующееся образованием ограниченной полости в тканях легких, наполненной гноем. Является результатом инфекционного заболевания или распада непосредственно легочной паренхимы.
Причины
Более чем в 90% наблюдений абсцесс легкого обусловлен инфицированием сразу несколькими видами патогенных бактерий. Наиболее часто это стафилококки (Staphylococcus aureus), стрептококки (Streptococcus pyogenes, S. pneumoniae), клебсиеллы (Klebsiella pneumoniae), синегнойная палочка (Pseudomonas aeruginosa). Реже заболевание вызывают простейшие (Entamoeba histolytica) и грибы (роды Aspergillus, Cryptococcus).
К прямым или опосредованным причинам развития абсцесса легкого относят:
- Острое или хроническое воспаление легких (пневмония) и его неправильное лечение.
- Аспирация – попадание в дыхательные пути содержимого носоглотки или пищеварительного тракта.
- Попадание инородного тела в бронхи.
- Операции и травмы в области грудной клетки.
- Распад опухолей в легких.
- Сепсис – патологическое состояние, при котором бактерии попадают в кровоток и распространяются по всему организму.
Факторы риска
Повышенный риск развития абсцесса легкого может быть обусловлен следующими заболеваниями и сопутствующими состояниями:
- Патологии верхних дыхательных путей и ротовой полости: хронические синуситы, риниты, фарингиты, кариес.
- Нарушения глотания (дисфагия), а также неспособность кашлять. Чаще всего они связаны с тяжелым алкогольным опьянением, заболеваниями нервной системы (например – миастения), длительным пребыванием в состоянии наркоза.
- Нарушения работы иммунной системы вследствие: ВИЧ-инфекции, СПИДа, сахарного диабета, сопутствующих аутоиммунных заболеваний и их длительного лечения с использованием глюкокортикостероидов, раковых заболеваний и их терапии.
- Сопутствующие поражения дыхательной системы, в том числе бронхоэктатическая болезнь, хроническая обструктивная болезнь легких, муковисцидоз и врожденные аномалии бронхов.
- Туберкулез, в особенности – без должного лечения в сочетании в другими факторами риска.
Классификация
В клинической практике используется несколько базовых классификаций абсцессов легких.
По длительности течения различают:
- Острые, при которых выздоровление наступает спустя менее чем 6 недель.
- Хронические, протекающие более 6 недель даже на фоне проводимого лечения.
- Первичные, вызванные внутренними и внешними воздействиями, которые напрямую повреждают ткани легких.
- Вторичные – абсцессы, возникающие как осложнение уже существующих заболеваний легких или других органов.
По механизму развития:
- Бронхогенные. Абсцессы, обусловленные попаданием патогенных бактерий в легкие через бронхи. Как правило, связаны с нарушением проходимости бронхов или кашлевого рефлекса.
- Гематогенные. Вариант патологии, при котором бактерии из первичного очага инфекции попадают в легочную ткань вместе с током крови.
- Травматические. Абсцессы, которые возникают в результате серьезных травм грудной клетки и легких.
- Контактные. Разновидность заболевания, при котором воспалительный процесс распространяется на легкие из рядом расположенных структур, например – при плеврите.
- Одиночные, представленные одной гнойной полостью.
- Множественные, характеризующиеся одновременным образованием 2 или более абсцессов.
Насколько это опасно?
Осложнения абсцесса легкого связаны с его способностью «прорывать» в окружающие ткани или просвет прилегающего бронха. При этом могут возникать следующие осложнения:
- Эмпиема плевры. Гнойное воспаление плевры, при котором в грудной полости развивается скопление большого количества гноя. При этом сдавливается легкое, из-за чего нарушается нормальный процесс дыхания.
- Бронхоплевральный свищ. Патологическое соединение между полостью абсцесса и бронхом. Становится причиной хронической пневмонии и бронхита.
- Легочное кровотечение. При формировании абсцесса может быть поврежден кровеносный сосуд. При массивном кровотечении высок риск летального исхода.
- Распространение бактерий и гноя в прилегающие здоровые участки легких и формирование новых абсцессов.
- Попадание патогенных микроорганизмов в кровоток и развитие отдаленных абсцессов, в том числе – в головном мозге. Также это становится причиной респираторного дистресс синдрома и полиорганной недостаточности, которые часто приводят к смерти.
На данный момент за счет использования современных антибиотиков и соответствующей гигиены ротовой полости вероятность смерти от абсцесса легкого составляет порядка 9%, что является сравнительно низким показателем. В то же время, согласно имеющемся статистическим данным, ранее абсцесс легких приводил к смерти в 3 из 4 случаев (75%).
Симптомы абсцесса легких
В зависимости от характерных симптомов заболевания, его течение можно разделить на два периода: до прорыва абсцесса (как правило – в бронх) и после.
Клинические проявления в период формирования гнойной полости и до прорыва включают в себя такие симптомы, как:
- Повышение температуры тела до 39-40°C, что часто сопровождается обильным потоотделением.
- Общая слабость, недомогание, утрата аппетита и головная боль.
- Колющие или тупые боли в грудной клетке, которые усиливаются при глубоком вдохе.
- Одышка и сухой кашель или кашель, сопровождающийся небольшим количеством слизистой мокроты, реже – с прожилками крови.
- Болезненность при нажатии на участок грудной клетки, непосредственно под которым находится абсцесс. Встречается редко, только при поражении наружных отделов легкого.
После прорыва гнойных масс в полость бронха происходят следующие изменения:
- Температура тела снижается до 37-38°C, иногда – до нормальных значений.
- Общее состояние больного незначительно улучшается.
- Сухой кашель сменяется влажным с отхаркиванием большого количества гнойной мокроты с неприятным запахом.
- Боль в груди становится менее ощутимой, иногда – полностью исчезает.
Важно! Несмотря на общее улучшение состояния, прорывание гнойной полости в бронх не является желательным результатом лечения, поскольку все еще остается высокий риск осложнений. Поэтому облегчение симптомов после опорожнения абсцесса легкого не должно расцениваться как положительная тенденция.
Когда обратиться к врачу?
Первые признаки развития абсцесса легкого и других поражений органов грудной клетки уже являются причиной обращения за медицинской помощью, поскольку это заболевание и другие патологии, которые могут вызывать схожие симптомы, довольно опасны и поддаются лечению только в условиях стационара.
Тревожными симптомами, при наличии которых обязательно необходима консультация специалиста, являются:
- Очень высокая температура тела (39-40°C и более).
- Боль в груди.
- Отхаркивание мокроты гнойного характера или наличие крови в ней.
- Выраженная одышка.
Диагностика
Программа обследования пациента с подозрением на абсцесс легкого подразумевает как лабораторные, так и инструментальные исследования.
Лабораторная диагностика включает рутинные анализы (общие анализы крови и мочи, ряд биохимических показателей крови), а также бактериоскопическое и бактериологическое исследование мокроты. Последние дают возможность выявить возбудителей заболевания, а также, при помощи антибиотикограммы, подобрать наиболее эффективные антибиотики для лечения.
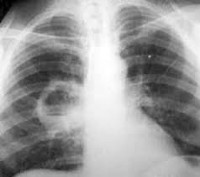
Наибольшей диагностической ценностью при абсцессе легкого обладают методы визуализации грудной клетки. Чаще всего используется рентгенография в трех проекциях, позволяющая выявить характерные признаки: полость (тень) с четкой и ровной границей и уровнем жидкости внутри (рис. 1). При необходимости рентгенография может дополняться компьютерной томографией (КТ).
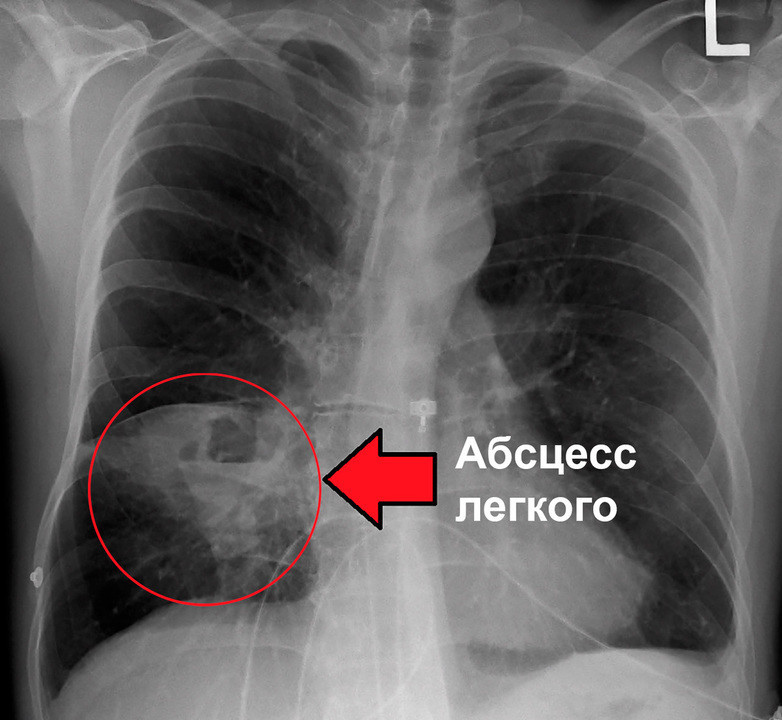
Рисунок 1. Абсцесс легкого, возникший на фоне пневмонии. Источник: James Heilman, MD / Wikipedia (Creative Commons Attribution-Share Alike 4.0 International)
Иногда, с целью получения материала для бактериологического исследования и выявления бронхиальных свищей выполняется фибробронхоскопия – инвазивный метод диагностики, при котором бронхиальное дерево осматривается при помощи гибкого бронхоскопа.
Лечение абсцесса легкого
Лечение этого заболевания подразумевает различные подходы. Цель терапии – подавление воспалительного процесса, дренирование гнойной полости и предотвращение осложнений.
Медикаментозное лечение
Важный аспект лечения абсцесса – полноценная антибактериальная терапия. После постановки диагноза, до получения результатов антибиотикограммы используются антибиотики широкого спектра действия. Далее, при необходимости, препарат сменяется на антибиотик, к которому выявленные ранее бактерии проявляют наибольшую чувствительность.
Также, в зависимости от имеющихся симптомов и сопутствующих заболеваний могут использоваться плазмозаменители для внутривенного капельного введения, жаропонижающие препараты, витаминные комплексы, иммуномодуляторы и т.д.
Дренирование абсцесса
При поверхностном расположении абсцесса отдается предпочтение наружному дренированию через кожу. При глубокой локализации, а также после прорыва в бронх отдается предпочтение трансбронхиальной катетеризации, которая выполняется во время бронхоскопии. В обоих случаях полость абсцесса промывается растворами антисептиков и антибиотиков.
Хирургическое лечение
При тяжелом общем состоянии пациента, неэффективности проводимого лечения, легочном кровотечении или формировании других осложнений показана открытая операция. Объем оперативного вмешательства, в зависимости от тяжести заболевания, может заключаться в иссечении пораженных тканей и установке дренажа или удалении целой части легкого.
Прогноз и профилактика
Правильно подобранное лечение зачастую позволяет добиться полного выздоровления. При наличии отягощающих факторов или при позднем начале терапии возможны серьезные последствия вплоть до утраты легкого и смерти.
Профилактика абсцессов легких включает в себя:
- Раннюю диагностику и лечение заболеваний легких и дыхательных путей.
- Отказ от злоупотребления алкоголем.
- Предупреждение аспирации после тяжелых травм или наркоза.
- Регулярные профилактические обследования при наличии факторов риска.
Заключение
Абсцесс легкого в большинстве случаев возникает на фоне уже имеющихся заболеваний легких или дыхательных путей. Поэтому своевременное обращение к врачу и надлежащее внимание к более простым в лечении заболеваниям может уберечь от развития этой довольно опасной патологии.
Абсцесс лёгких. Причины, симптомы и лечение абсцесса легких
Согласно определению, абсцесс – это местный острый инфекционно-воспалительный процесс с образованием герметичной инфильтрационной полости. Облигатной характерной особенностью абсцесса, – в отличие, скажем, от кисты, – является то, что окруженная грануляционной оболочкой капсула заполняется гноем, т.е. остатками распавшейся (как говорят в медицине, «расплавившейся») ткани и продуктами жизнедеятельности патогенного возбудителя. До вскрытия абсцесса в капсуле создается определенное давление, механически распирающее окружающие здоровые ткани, чем и обусловлен болевой синдром, выраженный в той или иной степени (в зависимости от локализации и иннервации участка нервными окончаниями).
Очевидно, что абсцесс, например, на предплечье и абсцесс в легких – это существенно разные клинические ситуации. Нагноение на открытом участке кожи также может быть достаточно болезненным и даже опасным, – в плане дальнейшего распространения инфекционного процесса, – однако к такому участку все же есть прямой доступ для лечебных манипуляций и, при необходимости, для безопасного антисептического вскрытия микрохирургическом путем. Абсцесс же в легочной паренхиме (основной функциональной ткани органов дыхания) обладает, конечно, собственной этиопатогенетической и клинической спецификой, представляя собой значительно более серьезную опасность.
2. Причины
Наиболее частой причиной абсцедирования легочной паренхимы является аспирация (вдыхание) содержимого полости рта и носоглотки. Так, достаточно типичным является попадание рвотных масс при сильном алкогольном или наркотическом опьянении, либо вдыхание слюны при генерализованном судорожном припадке. В некоторых случаях причиной становится случайное вдыхание мелких инородных тел или инфицированных частиц. Возможен гематогенный или, реже, лимфогенный занос (с током крови или лимфы, соотв.) инфекционного агента из других очагов острой или хронической инфекции, причем такие очаги могут быть достаточно удаленными от легких, – что встречается, например, при простатите. Иногда абсцедированием осложняется течение пневмонии или сепсиса, закупорка бронхов, некротический распад злокачественной опухоли или паренхиматозной ткани легкого вследствие локальной ишемии (выраженного дефицита или отсутствия кровоснабжения).
Непосредственным возбудителем гнойного абсцедирующего процесса в легких могут становиться аэробные и анаэробные бактерии (нередко в сочетании), чаще всего стафилококки и стрептококки, синегнойная палочка и т.д., а также грибковые и амебные культуры.
В зависимости от этиологии, легочные абсцессы могут быть единичными или множественными.
К факторам риска относятся курение, интенсивное переохлаждение, хронический алкоголизм или наркомания, ослабление иммунитета, хронические болезни органов дыхания.
3. Симптомы и диагностика
Клиническая картина абсцесса легкого развивается остро; как правило, отмечаются достаточно серьезные (иногда тяжелые) нарушения самочувствия и общего состояния больного. До фебрильного уровня повышается температура, имеет место лихорадочное недомогание с выраженной слабостью, головной болью, ознобом, гипергидрозом (обильной потливостью), нездоровым румянцем, часто цианозного оттенка, кашлем и одышкой. Боль в груди вынуждает некоторых пациентов лежать на пораженной стороне.
При спонтанном вскрытии абсцесса, особенно изначально единичного, больной ощущает значительное облегчение: описанная выше симптоматика быстро редуцируется вплоть до полного выздоровления. Однако возможны и осложнения в виде кровохарканья (при прорыве гнойника в бронх) или легочного кровотечения (при повреждении артериальных ветвей), отхождения зловонной темно-красной мокроты, пиопневмоторакса, инфекционно-токсического шока и т.п. Массивная кровопотеря при легочном кровотечении и/или тяжелая дыхательная недостаточность в некоторых случаях приводят к летальному исходу.
Следует отметить, что при неблагоприятных условиях легочный абсцесс принимает хроническую форму течения.
Способствуют хронификации, в частности, индивидуальные анатомические особенности (напр., узкие извитые бронхи, врожденные пороки развития легкого и т.д.), нижнедолевая локализация, недостаточная иммунная реакция, пожилой возраст, наличие сахарного диабета, а также, в отдельных случаях, неадекватная терапия.
В диагностике легочного абсцесса имеет значение анализ жалоб и анамнестических сведений, внешнего вида и соматического статуса больного, аускультация и перкуссия, обязательные лабораторные анализы (прежде всего, крови и мокроты), а также рентгенография и/или КТ грудной клетки, по показаниям – фибробронхоскопия.
4. Лечение
В зависимости от диагностических результатов и конкретной клинической картины, назначают те или иные антибиотики, антимикотики, противовоспалительные и отхаркивающие средства, оксигенотерапию, иммуномодуляторы, постуральный дренаж и вибрационный массаж, особые дыхательные упражнения, лечебную бронхоскопию. В наиболее тяжелых и сложных случаях оказывается хирургическая помощь (абсцесс пунктируется, дренируется и т.п.), вплоть до вынужденного удаления части или целого легкого.
Заболевания 
Жалобы и симптомы 
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика в пульмонологии 
Наши цены 
- Первичная консультация пульмонолога – 5000 р.
- Повторная консультация пульмонолога – 4000 р.
- ФВД (спирометрия) – 1500 р.
- ФВД (спирометрия + тест с бронхолитиком) – 2500 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.