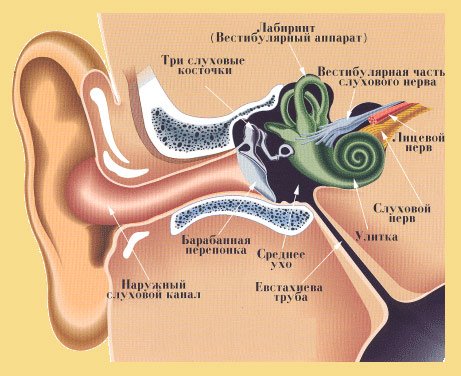
Что такое сердечно-сосудистые заболевания? Список заболеваний, статистика и рекомендации по профилактике ССЗ
Сердечно-сосудистые заболевания (ССЗ) – это группа органических и функциональных патологий кровеносной системы (сердца, артерий, вен). Нарушения со стороны сердца можно заподозрить по болям и ощущению тяжести за грудиной, одышке, неровному сердечному ритму, учащённому сердцебиению. При поражении сосудов головы и шеи могут наблюдаться головные боли, шум в ушах обмороки. Заболевания периферических сосудов сопровождаются болями в ногах, отёками, хромотой. Большинство ССЗ крайне опасны для жизни, при появлении их симптомов следует немедленно обратиться к кардиологу или терапевту – он направит к нужному специалисту.
Эпидемиология
Сердечно-сосудистые (кардиоваскулярные) заболевания – серьёзная проблема здравоохранения во всём мире по причине широкой распространённости и высокого уровня смертности. В мире около трети всех смертей происходит от болезней системы кровообращения (85% из них – по причине инфаркта или инсульта), более 75% приходится на страны с низким и средним уровнем экономического развития. В России заболеваемость ССЗ составляет более 19% в структуре всех болезней, смертность – 50%. Эксперты Всемирной организации здравоохранения (ВОЗ) прогнозируют дальнейший рост заболеваемости и смертности от ССЗ.
Болезням сосудов и сердца более подвержены лица пенсионного возраста, однако за последние десятилетия эти заболевания существенно «помолодели». Так, ишемическая болезнь сердца нередко впервые диагностируется у тридцатилетних, а с сорока лет становится причиной преждевременной смерти. Статистика заболеваемости свидетельствует, что у мужчин заболеваемость и смертность от кардиоваскулярных патологий в 1,5 раза выше, чем у женщин.
Классификация ССЗ
К наиболее распространённым, социально значимым ССЗ относятся:
Гипертоническая болезнь – стойкое повышение артериального давления.
Атеросклероз – перекрытие артериального просвета холестериновыми бляшками. Поражение коронарных сосудов приводит к ишемической болезни сердца, артерий головы и шеи – к ишемии (недостатку кровоснабжения) головного мозга, крупных артерий ног – к ишемии конечности.
Ишемическая болезнь сердца – нарушение кровоснабжения миокарда, обусловленное обструкцией (сужением просвета) коронарных артерий. Острая форма заболевания – инфаркт миокарда.
Сердечные аритмии – нарушения сердечного ритма и проводимости.
Воспалительные заболевания сердца – поражения аутоиммунного или инфекционного характера, затрагивающие околосердечную сумку, мышечный слой или внутреннюю соединительнотканную выстилку сердца – перикардиты, миокардиты, эндокардиты соответственно. Чаще всего регистрируется ревмокардит.
Цереброваскулярные патологии – болезни сосудов головного мозга. Острой формой нарушения кровообращения в магистральных сосудах головы и шеи является ишемический инсульт (инфаркт мозга). При нарушении целостности или несостоятельности сосудистой стенки развивается геморрагический инсульт (кровоизлияние в мозг).
Облитерирующий тромбангиит – прогрессирующее закрытие мелких артерий ног (сначала вследствие спазма, затем – присоединившегося тромбоза), сопровождающееся ишемией конечности.
Венозные тромбозы и тромбоэмболия лёгочной артерии (ТЭЛА) – полное или частичное закрытие кровяным сгустком просвета вен или магистральной артерии, отвечающей за кровоснабжение лёгких.
Существенно реже встречаются:
врождённые и приобретённые пороки сердца;
тромбоэмболии артерий большого круга кровообращения (периферических, брыжеечной и других).
Причины развития ССЗ
Поражения сердца и сосудов относятся к мультифакторным патологиям – возникают на фоне нескольких предрасполагающих условий. Основная причина подавляющего большинства сердечных и цереброваскулярных патологий – повышение в крови уровня липопротеинов низкой плотности (ЛПНП). Увеличение их концентрации приводит к избытку холестерина, формирующего бляшки на стенках сосудов, сужающего их просвет.
Немаловажную роль в развитии ССЗ играет наследственная предрасположенность – в группе риска лица, ближайшие родственники (братья, сёстры, родители) которых имеют соответствующее заболевание. Вероятность развития сердечно-сосудистых патологий повышает сахарный диабет, болезни почек и щитовидной железы, инфекции (чаще всего стрептококковые – ангина, скарлатина, рожистое воспаление, импетиго). У женщин пусковым фактором становятся состояния, сопровождающиеся гормональной перестройкой: чаще – климакс, реже – беременность.
К ведущим факторам риска относятся особенности образа жизни и их неблагоприятные последствия:
Гиподинамия. Малоподвижный образ жизни негативно влияет на состояние сосудистых стенок и миокарда, повышает риск тромбозов, способствует возникновению лишнего веса, сахарного диабета.
Погрешности диеты. Повышенное потребление соли повышает риск гипертонической болезни, избыток сладкого в рационе влечёт сахарный диабет, ожирение, повышает уровень ЛПНП. Злоупотребление животными жирами способствует развитию атеросклероза. Недостаток белков, микроэлементов (калия, магния, железа, меди, цинка, селена), большинства витаминов негативно влияет на состояние сосудов и сердца, функцию миокарда.
Психоэмоциональный стресс. Острый стресс сопровождается выбросом адреналина, повышающего нагрузку на сердце, что может привести к инфаркту миокарда. Хронический стресс сопровождается повышенным уровнем кортизола, замедляющего выработку гормона роста. Дефицит этого гормона у взрослых опосредованно провоцирует развитие ССЗ.
Избыточная масса тела – как правило, следствие воздействия перечисленных выше факторов. Ожирение является благоприятным условием возникновения тромбоэмболий, способствует повышению уровня ЛПНП, создаёт дополнительную нагрузку для сердца и сосудов.
Вредные привычки. Каждый эпизод злоупотребления спиртным влечёт снижение сократительной функции миокарда, нарушает кровообращение. Табакокурение приводит к повышению артериального давления, провоцирует тромбообразование, формирование атеросклеротических бляшек, увеличивает риск аритмии.
Часто одно первично возникшее ССЗ влечёт развитие другого. Так, атеросклероз и артериальная гипертония являются основными причинами ишемической болезни сердца, ревмокардит нередко приводит к приобретённым порокам, аритмии сердца, а нарушения сердечного ритма – к тромбоэмболии артерий, снабжающих кровью конечности и внутренние органы.
Симптомы сердечно-сосудистых заболеваний
Болезни сердца и сосудов на начальных стадиях зачастую протекают бессимптомно и могут манифестировать остро – проявлениями инфаркта или инсульта. Дебюту (или обострению хронической патологии) часто предшествует нервное потрясение, переутомление, физические нагрузки, переедание. Большинство сердечных патологий сопровождается сердечной недостаточностью.
Симптомы заболеваний сердца:
Острая сердечная недостаточность – холодный пот, резкий упадок сил, выраженное удушье, кашель с выделением пены (признак отёка лёгких), синюшность кожных покровов (цианоз)
Хроническая сердечная недостаточность – быстрая утомляемость, плохая переносимость физических нагрузок, одышка, удушье, сухой кашель (иногда кровохарканье), , скудное мочеиспускание, отёки, асцит.
Инфаркт миокарда – острая боль в груди, отдающая в левое плечо, верхнюю часть спины, шею, подбородок (иногда интенсивная боль в животе); одышка, сильная слабость, холодный пот; ощущение беспокойства, страха смерти.
Ревмокардит – повышенная потливость, лихорадка, признаки сердечной недостаточности.
Сердечная аритмия – сердцебиение, ощущение «замирания» сердца, головокружение, обморок, проявления сердечной недостаточности.
Признаки сосудистых патологий:
Артериальная гипертония – тяжесть, боль, пульсация в области затылка; вялость, головокружение, шум в ушах, тошнота; ощущение «мушек» перед глазами.
Инсульт – может начинаться постепенно, с ослабления мышечного тонуса, онемения отдельных зон лица, конечностей. Затем вялость и потеря чувствительности усиливаются до пареза, области поражения расширяются. Могут развиваться нарушения слуха, зрения, речи, координации движений. Общемозговые симптомы – тошнота, рвота, спутанность сознания, кома.
Хроническое нарушение мозгового кровообращения – приступы (транзиторные ишемические атаки) сопровождаются более выраженными признаками артериальной гипертензии, преходящими нарушениями речи, слуха, зрения, памяти, шаткостью походки, обмороками. Симптоматика исчезает в течение суток.
Патологии периферических артерий, сопровождающиеся ишемией (тромбоэмболия, облитерирующий тромбангиит и атеросклероз) – острая, нестерпимая боль, преходящая хромота, сухость кожи, изменение её оттенка (сначала бледный, по мере прогрессирования – багровый), появление плохо заживающих язв.
Тромбоз глубоких вен – ощущение распирающей боли в пораженной конечности, отёк, синюшность кожи, видимая сосудистая сетка.
ТЭЛА – может сочетать признаки сердечной недостаточности, инсульта. Другие симптомы – повышение температуры, боль в правом подреберье, кожные высыпания.
ССЗ в острой форме требуют экстренной медицинской помощи, интенсивной терапии. При подозрении на эти патологии следует немедленно вызвать скорую помощь.
Осложнения ССЗ
По данным ВОЗ, кардиоваскулярные патологии являются основной причиной смерти, часто приводят к инвалидности. Летальный исход нередок при обширных инфарктах и инсультах, массивной ТЭЛА, сердечной недостаточности, осложнённой отёком лёгких, кардиогенным шоком. Перенесённый инсульт может повлечь широкий спектр неврологических расстройств, хроническое нарушение мозгового кровообращения – к прогрессирующим когнитивным нарушениям. Периферические артериальные патологии опасны развитием гангрены с последующей ампутацией конечности (нередко в молодом возрасте). ССЗ пагубно влияют на состояние репродуктивной сферы: у мужчин нередко регистрируется импотенция, у женщин – бесплодие и бездетность.
Диагностика
Диагноз патологии сердца или сосудов устанавливается на основании результатов клинического осмотра, опроса пациента, ряда инструментальных и лабораторных исследований. Основные инструментальные методы, применяющиеся в диагностике ССЗ:
Электрокардиография (ЭКГ) – электрофизиологический метод, используется в диагностике аритмий, инфаркта миокарда. Разновидность – холтеровское мониторирование, позволяющее снимать показания в течение суток с помощью портативного прибора.
Эхокардиография (ЭхоКГ) – ультразвуковой метод исследования сердца, выявляет как функциональные расстройства, так и структурные нарушения (опухоли, вегетации, пороки, воспаления). Назначается и при подозрении на ТЭЛА.
МРТ, КТ (магнитно-резонансная, компьютерная томография) головного мозга – применяется в диагностике инсультов.
УЗДС и УЗДГ (ультразвуковое дуплексное сканирование и допплерография) сосудов – используется в диагностике хронического нарушения мозгового кровообращения, болезней периферических сосудов.
Лабораторные анализы включают:
В диагностике воспалительных заболеваний сердца – биохимическое исследование белкового спектра, общий анализ крови, бактериальный посев крови.
В диагностике атеросклероза – биохимический тест уровня холестерина, ЛПНП, триглицеридов.
При подозрении на любое ССЗ – коагулограмма.
Современное оборудование позволяет провести диагностику без инвазивных процедур.
Лечение
В зависимости от вида патологии лечение проводится под руководством кардиолога, невролога, сосудистого хирурга, нейрохирурга, кардиохирурга, флеболога, ревматолога. Неотложные состояния требуют помощи реаниматолога. Существуют консервативные и хирургические методы лечения ССЗ.
К консервативным методам относится:
медикаментозная терапия – лекарства назначают в зависимости от диагноза;
плазмаферез, аутогемотрансфузия – в терапии ревмокардита;
тромболизис – растворение тромба при артериальных эмболиях;
физиотерапия – в лечении хронических расстройств мозгового кровообращения, облитерирующего тромбангиита.
Хирургические методы лечения ССЗ:
тромбэмболэктомия – хирургическое удаление тромба при неэффективности или противопоказаниях к тромболизису;
тромбэктомия – при тромбозе глубоких вен;
стентирование периферических сосудов и коронарных артерий – при атеросклерозе,
протезирование сердечных клапанов – при эндокардите;
стереотаксическая аспирация гематомы – при геморрагическом инсульте.
Сегодня редко выполняются открытые хирургические вмешательства, предпочтение отдаётся сосудистой хирургии – это способствует скорейшему восстановлению больного, минимизации послеоперационных осложнений. Тем не менее после лечения тяжёлых ССЗ пациенты чаще всего нуждаются в длительной реабилитации.
Профилактика
Первичная профилактика болезни заключается в её предупреждении, вторичная направлена на предотвращение осложнений, обострений рецидивов при уже имеющейся патологии. Первичная профилактика кардиоваскулярных болезней в первую очередь зависит от пациента и заключается в пересмотре образа жизни – чтобы оставаться здоровым, нужно обеспечить сбалансированное питание, отказаться от вредных привычек, избавиться от лишнего веса, больше двигаться.
Рекомендации врачей при ССЗ в рамках вторичной профилактики:
здоровый образ жизни;
лечение сопутствующих заболеваний – контроль уровня глюкозы в крови при сахарном диабете, нормализация концентрации гормонов щитовидной железы при расстройствах её функции;
поддержание нормального артериального давления;
пожизненный приём аспирина (для снижения вязкости крови и предупреждения тромбоэмболических осложнений), статинов (для профилактики атеросклероза).
Болезни сердца
По данным статистики, смертность от заболеваний сердечно-сосудистой системы в мире все время растет. Изучение причин этих заболеваний показало, что одни из них связаны с инфекцией, другие имеют наследственный или врожденный характер. Однако самая большая группа заболеваний во многом является последствиями вредных привычек и неправильного образа жизни. Такие заболевания до некоторой степени можно предотвратить.
Учитывая природу и причину возникновения, болезни сердца можно разделить на пять различных групп:
-
,
- сифилитические,
- атеросклеротические и болезни повышенного артериального давления,
- врождённые,
- функциональные.
Кроме того, есть некоторые заболевания, которые не попадают ни в одну из вышеупомянутых групп и достойны отдельного упоминания. Это:
- острая дилатация сердца, возникающая в результате перегрузки слабой сердечной мышцы большим объемом крови, при этом оно растягивается, увеличивается в размерах и наполняется кровью,
- фибрилляция предсердий (ускоренное сокращение отдельных мышечных волокон предсердий, при этом полноценного сокращения предсердия не происходит), сопровождающее сердечную недостаточность,
- трепетание предсердий (регулярное, но ускоренное сокращение предсердий, за которым не успевают желудочки),
- пароксизмальная тахикардия (периоды очень частых сердечных сокращений)
- тромбоз коронарных сосудов, который обычно возникает в результате атеросклероза, (некроз участка сердечной мышцы вследствие недостаточного кровоснабжения), – конечный результат любого сердечного заболевания
Причины
Причиной ревматических заболеваний может быть как вирусная, так и бактериальная инфекция, или их сочетание. Проявления со стороны сердца могут включать эндокардит (воспаление внутренней оболочки сердца), перикардит (воспаление наружной оболочки сердца) или миокардит (воспаление сердечной мышцы). К сожалению, каждая из этих патологий может вести к невосстановимым повреждениям сердца.
При неправильном или неадекватном лечении инфекционные агенты (стрептококки, пневмококки, гонококки, вирус гриппа) могут мигрировать по кровеносному руслу и поражать сердечные клапаны, вызывая воспаление. После перенесенной ревматической атаки формируются пороки клапанов сердца, которые препятствуют правильному току крови. Теперь для того, чтобы прокачивать кровь, сердцу придется сокращаться с большей и большей силой.
Сам по себе сифилис не вызывает повреждений сердца. Он поражает стенку дуги аорты и аортальный клапан. При этом чаще всего формируется порок аортального клапана в виде его недостаточности (створки клапана становятся ослабленными, растягиваются и частично разрушаются). А значит, только что выброшенная из сердца в аорту кровь может свободно поступать обратно в левый желудочек в период диастолы сердца (время между сокращениями). В левом желудочке начинает накапливаться больший объем крови, сердечная мышца перестает справляться с нагрузкой, а желудочек сильно увеличивается.
Атеросклероз приводит к сужению артерий, что ведет к худшему кровоснабжению органов, в том числе и сердечной мышцы. Артериальная гипертензия создает дополнительную нагрузку на сердце. Сочетание повышенных нагрузок и ослабленной сердечной мышцы может в конечном итоге привести к повреждению органа.
Причины атеросклероза и артериальной гипертензии:
- естественный процесс старения,
- чувствительность к табачным и другим токсинам,
- длительные инфекции,
- беспокойство,стресс,напряжённая жизнь, .
Врождённые болезни сердца встречаются довольно часто. Во многих случаях они никак себя не проявляют и диагностируются при профилактических осмотрах.
Но существует несколько врождённых заболеваний, имеющих очень явные симптомы.
Врожденный стеноз аорты – слишком узкий просвет аорты, который приводит к сильному повышению кровяного давления в верхней части тела и пониженного в нижней. Осложнением может стать кровоизлияние в головной мозг.
Наличие каких-либо отверстий в перегородках, разделяющих сердце на камеры, не заращение овального окна (отверстие в перегородке между предсердиями, являющееся нормой у плода), боталлова протока (сосуд, соединяющий легочную артерию с аортой во внутриутробном периоде). При этих пороках артериальная и венозная кровь смешиваются, а значит, по организму разносится недостаточно богатая кислородом кровь. Появляется цианоз лица и конечностей, одышка, специфические расширения кончиков пальцев – они становятся похожими на барабанные палочки и аномальное увеличение количества эритроцитов в крови.
Гипоплазия или аплазия лёгочной артерии также препятствует хорошей аэрации крови в лёгких.
Функциональные заболевания – различные нарушения сердечной деятельности, не приводящие к каким-либо органическим изменениям или заболеваниям (например, тахикардия).
- токсины и яды, попавшие в организм или продуцируемые организмом, возможно кишечным трактом,
- сильное возбуждение или наоборот, депрессия,
- употребление кофе, чая, табака, спиртных напитков,
- нарушения пищеварения, запор.
Симптомы
- одышка при небольшой физической нагрузке или в покое,
- слабость, низкая выносливость,
- сердцебиение,
- сухой кашель,
- периоды учащённого и неровного дыхания,
- удушье, сжимающая боль в груди,
- тупая боль и дискомфорт в области печени или сердца,
- отеки ног (особенно к вечеру),
- ночью больные стараются приподнять верхнюю часть тела (подложив подушки), так им легче дышать,
- беспокойный сон, бессонница,
- чем слабее сердце, тем сильнее отекают ноги, появляется боль в груди и спине, дыхание становится крайне затруднённым, пока человек не ляжет.
Что можете сделать Вы
Если вы обнаружили у себя перечисленные симптомы, обязательно проконсультируйтесь с врачом. Пациенты с острой сердечной недостаточностью должны постоянно быть под наблюдением терапевта, а пациенты с хроническими сердечными заболеваниями должны периодически проходить осмотр. Никакой специальной схемы лечения на дому нет. Наоборот, пациентам настоятельно советуют не заниматься самолечением и обращаться к врачу.
Во время лечения, избегайте сильных психологических и физических нагрузок, не пейте холодную воду и не переохлаждайтесь.
Что может сделать ваш врач
Для постановки диагноза врач проверит основные параметры жизненных функций организма, такие как температура тела, пульс, ритм дыхания и сердечных сокращений, кровяное давление.
Если в основных показателях состояния организма есть какие-то отклонения, причины которых могут быть связаны с сердцем, доктор направит вас на электрокардиограмму. Это простое, абсолютно безболезненное исследование. Также у вас возьмут анализ крови, т.к. повреждённое сердце выделяет определённые белки, которые обнаруживаются в крови.
Вам могут назначить нагрузочные пробы. Вас подключат к прибору, снимающему ЭКГ, и вы будете идти по беговой дорожке или крутить педали на велотренажере. Такие испытания необходимы, потому что некоторые признаки сердечных заболеваний не проявляются, пока сердце не подвергнется какой-либо нагрузке.
Возможно, вам потребуется ангиография – рентгеновский снимок кровеносных сосудов для обнаружения тромбозов и недостаточного кровоснабжения органов.
На основании поставленного диагноза вам будет назначена соответствующая терапия. Лечение сердечных заболеваний обычно длится годы или даже всю жизнь. Именно поэтому вам необходимы регулярные осмотры доктора и коррекция лечения.
В более тяжелых или острых ситуациях могут понадобиться более радикальные процедуры, такие как имплантация электронного сердечного стимулятора или шунтирование.
При необходимости врач может направить вас на консультацию к психологу. После сердечного приступа часто наступает депрессия.
Также вам могут рекомендовать подходящую реабилитационную программу. В наши дни многие больницы предлагают такие программы для людей, переживших инфаркт миокарда и другие тяжелые заболевания. Они включают специальные упражнения, которые проводятся под надзором врача, а также постоянное наблюдение за состоянием сердца.
Профилактические меры
Профилактикой многих врождённых заболеваний является соблюдение будущей матерью режима дня, диеты, отказ от вредных привычек, регулярное посещение гинеколога во время беременности.
Для профилактики ревматических заболеваний необходимо полностью долечивать возникающие у вас инфекционные заболевания. Если вам прописан курс антибиотиков длительностью 7-10 дней, пройдите его полностью, даже если вы почувствуете себя лучше на третий-четвёртый день лечения. В противном случае оставшаяся в организме инфекция может вызвать развитие сердечного заболевания.
Следите за здоровьем детей, особенно когда дело касается инфекций верхних дыхательных путей и горла. Если эти инфекции не лечить или лечить неграмотно (например, неправильно принимать антибиотики), впоследствии они могут привести к болезням сердца.
Единственным способом не допустить сифилитических заболеваний сердца является предотвращение инфицирования. Не допускайте частой смены половых партнеров, пользуйтесь барьерными методами контрацепции.
Профилактикой атеросклероза и гипертонической болезни является диета, сдержанность в еде и регулярные физические нагрузки. Чем старше вы становитесь, тем важнее следовать данным советам.
Откажитесь от вредных привычек, нездорового образа жизни и беспорядочных половых связей так быстро, как это только возможно. Ощущение счастья, чувство удовлетворения и спокойствия – имеют существенное значение для сохранения сердца здоровым и сильным.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Болезни сердца
Сегодня болезни сердца — одни из лидеров среди болезней у людей среднего и старшего возраста. Но эти патологии также встречаются у детей и молодежи, хотя и не так часто. Какие патологии возможны и что делать, чтобы сохранить здоровье?




Сегодня в мире описано множество сердечных заболеваний, различных по своей природе и степени опасности. Каждое имеет свои симптомы, способы диагностики и методы лечения. Одни патологии лечат при помощи лекарств и изменения образа жизни. При других может потребоваться операция.
– Проблемы с сердцем возможны в любом возрасте, – говорит врач-кардиолог Наталья Гаврилюк. – Есть врожденные аномалии сердца, есть патология сердца у детей. Но, безусловно, чем старше популяция, тем больше болезней сердца и сосудов мы в ней найдем. Печальный момент состоит в том, что болезни сердечно-сосудистой системы «молодеют». Если еще 10 лет назад в ординатуре мне редко встречались больные в возрасте 30 лет с гипертонической болезнью, то сегодня это совсем не редкость.
Какие бывают болезни сердца
Болезнь сердца – это любое заболевание, которое влияет на структуру или функцию сердца. Большинство людей считают сердечную болезнь одним заболеванием. Но на самом деле болезни сердца – это очень большая группа патологических состояний с множеством различных первопричин.
Есть много разных видов сердечных заболеваний. Некоторые типы можно сгруппировать в зависимости от того, как они влияют на структуру или функцию сердца.
Ишемическая болезнь сердца. Сокращенно ее называют ИБС – это самая распространенная проблема с сердцем, особенно у людей старшего возраста. При ИБС у человека могут возникнуть закупорки коронарных артерий (венечных артерий) – сосудов, которые снабжают кровью ткани самого сердца. Обычно сосуды закупориваются тромбами (кровяными сгустками) или кусочком оторвавшейся атеросклерозной бляшки (жировое плотное вещество с налипшими на нее клетками крови). Это может привести к снижению притока крови к сердечной мышце, не позволяя ей получать необходимый кислород. Заболевание обычно начинается в результате атеросклероза, состояния, которое иногда называют затвердением, «ожирением» артерий. Сосуды перекрываются не полностью, остается небольшой просвет, через который проходит очень мало крови.
Ишемическая болезнь сердца может вызвать боль в груди, называемую стенокардией, или может привести к сердечному приступу (инфаркту), если сосуд закроется полностью.
Есть несколько факторов, которые могут повысить риск развития ишемической болезни сердца:
- возраст – для мужчин риск сердечных заболеваний повышается после 55 лет, для женщин – после менопаузы;
- малоподвижный образ жизни;
- диабет или метаболический синдром;
- семейный анамнез ишемической болезни сердца (проблемы с сердцем у близкой родни);
- генетика;
- повышенное артериальное давление;
- высокий уровень «плохого» холестерина (ЛПНП) или низкий уровень «хорошего» холестерина (ЛПВП);
- ожирение;
- курение;
- стресс.
Сердечная недостаточность. При сердечной недостаточности сердце не перекачивает кровь так, как должно, и не может удовлетворить потребности организма в кислороде и питательных веществах (именно кровь доставляет их в ткани). Обычно это состояние возникает как результат ишемической болезни сердца, но также может развиться при заболеваниях щитовидной железы, высокого кровяного давления, поражения сердечной мышцы (кардиомиопатии) или некоторых других состояний.
Поражения сердечного клапана. В нашем сердце есть четыре клапана, которые открываются и закрываются, чтобы правильно направлять кровоток между четырьмя камерами сердца, легкими и кровеносными сосудами. Дефект может затруднить правильное открытие и закрытие клапана.
Если клапан поврежден, кровоток может быть существенно затруднен (в случае, когда клапан резко сужается) или через него может протечь избыток крови (если клапан слишком широкий, растянутый). Также клапан может открываться и закрываться неправильно.
Причины проблем с сердечным клапаном включают инфекции, например, пост-стрептококковая ревматическая лихорадка, врожденные пороки сердца, высокое кровяное давление, ишемическая болезнь сердца или в как осложнение сердечного приступа (инфаркта).
Когда мы говорим про болезни вен, то чаще всего подразумеваем варикоз, но на самом деле список заболеваний гораздо шире. Расскажем, какие встречаются заболевания вен, как их лечат и можно ли обойтись без операции, а также перечислим лучшие способы профилактики, чтобы ваши ноги оставались здоровыми и красивыми
Заболевания сердечных клапанов включают:
-
Эндокардит. Это инфекция, которую обычно вызывают бактерии, попадающие в кровь и приживающиеся в сердце во время болезни, после операции или после внутривенного введения лекарств. Такое часто случается, если у человека уже есть проблемы с клапанами. Обычно болезнь можно купировать антибиотиками, но без лечения она опасна для жизни. Если сердечные клапаны серьезно повреждены в результате эндокардита, человеку может потребоваться операция по замене клапана.
Кардиомиопатия. Это заболевание самой сердечной мышцы (миокарда). Она может растягиваться, утолщаться или становиться слишком «жесткой», терять эластичность. В таких случаях сердце может стать слишком слабым для активного сокращения.
Существует множество возможных причин заболевания, включая генетические болезни сердца, реакции на определенные лекарства или токсины (например, алкоголь) и инфекции, вызванные вирусами. Иногда, химиотерапия при лечении рака тоже вызывает кардиомиопатию. Но часто врачи не могут найти точную причину, и тогда болезнь называют идиопатической кардиомиопатией.
Врожденный порок сердца. Врожденный порок сердца возникает, когда проблемы появляются в период формирования сердца у ребенка, который еще находится в утробе матери. Порок сердца иногда проявляются сразу после рождения, но в других случаях симптомы отсутствуют, пока человек не станет взрослым.
Дефекты перегородок являются одними из самых распространенных врожденных проблем с сердцем. Это отверстия в стенке, разделяющей левую и правую стороны сердца. Решить проблему можно с помощью операции.
Другой тип порока – стеноз легочной артерии. Слишком узкий клапан вызывает уменьшение притока крови к легким. Его также лечат хирургическим путем.
У некоторых младенцев небольшой кровеносный сосуд, известный как артериальный (Боталлов) проток, не закрывается при рождении в нужный срок. Если он остается открыт, часть крови просачивается обратно в легочную артерию, что создает нагрузку на сердце. Врачи могут лечить этот порок хирургическим вмешательством, а иногда и лекарствами.
Как лечат болезни сердца
Когда врач диагностирует болезнь сердца, он обязательно спросит о симптомах, которые испытывает пациент. Доктор также оценит историю болезни. Затем проведет физический осмотр, в ходе которого послушает сердце, проверит частоту сердечных сокращений и измерит кровяное давление.
Как только врач заподозрит, что у человека может быть сердечное заболевание, он проведет дополнительные анализы, например, ЭКГ. Этот тест может помочь определить любые аномалии сердечной мышцы. Затем выполняется рентгенография, эхокардиография, КТ, МРТ или ангиография, чтобы получить изображения сердца. В дополнение к этим тестам может проводиться стресс-тестирование.
Поскольку существуют различные типы сердечных заболеваний, лечение зависит от состояния. Лечение сердечных заболеваний включает прием лекарств (если они есть для этой патологии), обеспечение стабильности состояния и поиск способов контроля симптомов.
Лечение врожденных пороков сердца проводится с помощью определенных лекарств. Мелкие проблемы обычно не требуют лекарств. В более сложных случаях врач может порекомендовать процедуру катетеризации или операцию. В редких случаях врожденный порок сердца вообще не поддается лечению.
Лечение сердечной недостаточности зависит от причины. Обычно пациенту необходимо принимать определенные лекарства, чтобы контролировать свои симптомы. Врач может порекомендовать имплантировать устройства, такие как дефибрилляторы или кардиостимуляторы, которые используются для улучшения работы сердца. Пересадка сердца также при сердечной недостаточности может быть рекомендована только определенным категориям пациентов.
Заболевания сердечного клапана можно лечить с помощью лекарств. Но иногда единственным способом коррекции может быть только операция, особенно если это тяжелый случай поражения сердечного клапана. Операция на сердечном клапане подразумевает замену его на искусственный или восстановление собственного клапана, который ведет себя ненормально.
Ишемическая болезнь сердца лечится с помощью таких лекарств, как бета-адреноблокаторы, кроверазжижающие средства и ингибиторы АПФ. Врач может назначить вам лечение для снижения высокого уровня холестерина и высокого кровяного давления. Для лечения ишемической болезни сердца могут потребоваться такие операции, как шунтирование на открытом сердце или баллонная ангиопластика и стентирование.
Лечение кардиомиопатии зависит от ее причины. Врач может прописать лекарства. Некоторым пациентам он может порекомендовать пересадку сердца, но это зависит от тяжести состояния.
Лечение аритмий сердца зависит от типа патологии. Часто назначаются препараты, восстанавливающие частоту биения сердца. Также могут быть прописаны лекарства, например Варфарин, которые помогают предотвратить образование тромбов, либо рекомендуют кардиоверсию. Могут потребоваться электрофизиологические исследования и методы абляции.
Перикардит не всегда требует лечения, потому что он проходит сам по себе. Но врач может назначить противовоспалительные препараты. В случае хронической проблемы может быть проведен дренаж жидкости – удаление ее из полости перикарда). Если случай тяжелый, может быть рекомендована операцию на сердце или кортикостероидные гормоны.
Если нет других вариантов лечения, рекомендуется пересадка сердца. Обычно ее делают только в случае высокой вероятности сердечной недостаточности, при пороках сердца, тяжелой ишемической болезни сердца или дилатационной кардиомиопатии.
Самые распространенные заболевания сердечно-сосудистой системы

С 1 декабря возобновляется выезд на дом в Пятигорске!
НОВОЕ исследование на COVID
С 15 ноября 2021 года начинаем выполнять новое исследование!
Заболевания сердечно-сосудистой системы широко распространены среди взрослого населения многих стран мира и занимают лидирующее место в общей статистике смертности. Человеку, не имеющему медицинского образования, стоит хотя бы в общих чертах понимать, что представляет собой та или иная болезнь сердца или сосудов, чтобы при подозрении на ее развитие не терять драгоценное время, а сразу же обратиться за медицинской помощью. Именно поэтому мы предлагаем Вашему вниманию данную статью, в которой отражены признаки самых распространенных заболеваний сердечно-сосудистой системы.
Атеросклероз – это хроническое, неуклонно прогрессирующее заболевание артерий преимущественно крупного или среднего калибра, являющееся основной причиной развития различных болезней сердца и сосудов.
Данное заболевание в наши дни приняло характер эпидемии, являясь причиной около 50% всех летальных исходов. Берет свое начало атеросклероз еще в молодом возрасте и постоянно прогрессирует. У лиц старше 60 лет изменения в сосудистой стенке, характерные для той или иной стадии атеросклероза, присутствуют в 100% случаев.
Причиной атеросклероза является нарушение в организме липидного обмена.
Факторы риска развития данного заболевания следующие:
- Немодифицируемые (то есть те, на которые больной не может повлиять): возраст (женщины старше 55 лет или в более молодом при ранней менопаузе, мужчины старше 45 лет); мужской пол; наследственная предрасположенность (раннее развитие атеросклероза у ближайших родственников).
- Модифицируемые (те, которые больной может при желании устранить): курение – независимо от количества выкуриваемых в день сигарет; повышенное артериальное давление – выше 140/90 мм рт. ст.; сахарный диабет; индекс массы тела более 30 – ожирение; особенно – абдоминальный тип ожирения – окружность талии у женщин более 88 см, у мужчин – более 102 см.
- Частично обратимые: Изменения в биохимическом анализе крови (уровень общего холестерина в крови более 5.2 ммоль/л, липопротеидов низкой плотности (в бланке анализа – ЛПНП) более 4.1 ммоль/л или менее 0.9 ммоль/л.
- Другие факторы: злоупотребление алкоголем; гиподинамия (низкая физическая активность); прием пероральных контрацептивов; неблагоприятная психосоциальная обстановка – социальная изоляция, депрессия, стрессы; употребления мягкой воды.
Нарушение обмена липидов, выражаемое в повышенном содержании в крови холестерина и триглицеридов, запускает ряд патофизиологических механизмов, результатом которых является повреждение внутренней оболочки артерий, эндотелия. Это приводит к прилипанию в поврежденном участке тромбоцитов, образующих атеросклеротическую бляшку. Эта бляшка постепенно увеличивается в размерах, все больше и больше закупоривая просвет сосуда, и органы, которые данный сосуд снабжает кровью, испытывают недостаток кислорода. Бляшка может разорваться, приводя к тромбозу (закупорке тромбом) – этот механизм лежит в основе нестабильной стенокардии, инфаркта миокарда и внезапной смерти.
Ишемическая болезнь сердца (ИБС)
ИБС является чрезвычайно важной медицинской проблемой, поскольку характеризуется крайне высокой распространенностью и смертностью.
Более половины случаев смертности от болезней сердечно-сосудистой системы приходится именно на ИБС. Каждый пятый мужчина в возрасте 50-59 лет страдает данной патологией, причем уровни заболеваемости и смертности с каждым годом становятся все выше.
Ишемическая болезнь сердца – это заболевание, вызванное атеросклеротическим поражением сосудов сердца – коронарных артерий, приводящее к дисбалансу между доставкой и потребностью сердечной мышцы в кислороде – развитию ишемии миокарда.
Факторами, повышающими риск развития ИБС, являются:
- Основные факторы: нарушение баланса липидов в крови; повышенное артериальное давление; курение; сахарный диабет; отягощенная наследственность (внезапная смерть либо инфаркт миокарда у ближайших родственников в возрасте ранее 55 лет у мужчин и 65 лет у женщин).
- Второстепенные факторы: избыточная масса тела; гормональная заместительная терапия после ранней менопаузы; прием пероральных контрацептивов; психосоциальные факторы; инфекционные факторы (цитомегаловирус, хламидии, хеликобактер пилори); злоупотребление алкоголем; гипертрофия левого желудочка; изменения в биохимическом анализе крови (повышенный уровень триглицеридов, липопротеина, фибриногена, гомоцистеина, прокоагулянтов, наличие маркеров воспаления).
Существует 6 форм ишемической болезни сердца, отличающихся по механизму развития и особенностям клинического течения:
- Внезапная коронарная смерть. Данная форма определяется как смерть, наступившая в присутствии свидетелей, мгновенно либо в течение 60 минут от начала острой симптоматики, которой предшествует внезапная потеря сознания, у человека здорового или же больного, но находившегося в удовлетворительном состоянии. Основной фактор риска данной формы ИБС – нарушение функции левого желудочка сердца.
- Стенокардия. Форма ИБС, характеризующаяся приступами загрудинной боли в ответ на ишемию миокарда, возникающую по причине воздействия факторов, провоцирующих ее. Главным провоцирующим фактором является физическая нагрузка (как производственная работа, так и бытовые нагрузки – поднятие тяжестей, ходьба по улице, подъем по лестнице). Также спровоцировать приступ стенокардии может нагрузка психоэмоциональная, вызванная не только отрицательными, но и положительными эмоциями. Реже причинами развития приступа становятся половой акт, избыточный прием пищи, воздействие холода (как общее, так и локальное), перенапряжение во время акта дефекации – в случае, если у больного запор. При неоказании медицинской помощи стенокардия будет прогрессировать и приведет к нестабильной стенокардии.
- Нестабильная стенокардия. Данная форма ИБС включает в себя впервые возникшую, прогрессирующую и постинфарктную стенокардию. Это период обострения ишемической болезни сердца, характеризующийся усилением тяжести болевых приступов и являющийся ведущим фактором риска развития крупноочагового инфаркта миокарда.
- Острый инфаркт миокарда (ИМ). Одно из наиболее грозных сердечно-сосудистых заболеваний и заболеваний внутренних органов в целом. Характеризуется чрезвычайно высокой смертностью – частота острого ИМ среди мужчин старше 40 лет колеблется в пределах 2-6 случаев на 1000 человек. Ежегодно от данной патологии погибает порядка 500 000 человек. Инфаркт миокарда – это состояние, возникающее вследствие внезапного прекращения коронарного кровотока в связи с тромбозом коронарного сосуда и развитием очагов некроза (отмирания) в сердечной мышце. При несвоевременном оказании неотложной помощи, а в части случаев даже при ее оказании, заболевание завершается смертью больного.
- Кардиосклероз. Морфологически представляет собой небольших размеров участки замещения мышечной ткани сердца соединительной. По сути это рубцы. Кардиосклероз развивается после перенесенных острых заболеваний сердечной мышцы (например, после инфаркта) или на фоне хронической патологии сердца (например, при миокардиодистрофии). Участки, замещенные рубцовой тканью, не способны выполнять свою функцию и могут вызывать аритмии, пороки клапанов сердца, хроническую сердечную недостаточность.
- Безболевая форма ИБС. Временное нарушение кровоснабжения миокарда при отсутствии признаков стенокардии. В моменты ишемии в части случаев удается зарегистрировать изменения на ЭКГ, характерные для ИБС. Риск возникновения острого инфаркта миокарда или внезапной смерти у лиц, страдающих безболевой ишемией миокарда, очень высок, поскольку они не подозревают о своей болезни, а значит, не предпринимают попыток лечения ее.
Постоянно повышенное артериальное давление – одно из наиболее распространенных сердечно-сосудистых заболеваний, оно приобрело масштабы неинфекционной эпидемии.
Каждый третий взрослый в мире имеет повышенное артериальное давление, то есть страдает одной из форм артериальной гипертензии.
По определению ВОЗ (Всемирной организации здравоохранения), артериальная гипертензия – это постоянно повышенное артериальное давление: систолическое – выше 140 мм рт. ст, диастолическое – выше 90 мм рт. ст. Уровень артериального давления при постановке диагноза должен определяться как среднее двух и более измерений при не менее, чем двух осмотрах специалиста в разные дни. Эссенциальная гипертензия, или гипертоническая болезнь, — это повышенное артериальное давление при отсутствии очевидной причины повышения его. Составляет порядка 95% всех случаев артериальной гипертензии.
Основными факторами риска данного заболевания являются те же факторы, которые способствуют развитию ИБС и атеросклероза, усугубляют же течение гипертонической болезни следующая сопутствующая ей патология: сахарный диабет; болезни сосудов головного мозга – ишемический или геморрагический инсульты, транзиторная ишемическая атака (ТИА); заболевания сердца – инфаркт миокарда, стенокардия, сердечная недостаточность; заболевания почек – диабетическая нефропатия, хроническая почечная недостаточность; болезни периферических артерий; патология сетчатки – отек диска зрительного нерва, кровоизлияния, экссудаты.
Если больной, страдающий гипертонической болезнью, не получает терапию, способствующую понижению артериального давления, болезнь прогрессирует, все чаще возникают гипертензивные кризы, которые рано или поздно могут вызвать всевозможные осложнения: острую гипертензивную энцефалопатию; отек легких; инфаркт миокарда или нестабильную стенокардию; инсульт или транзиторную ишемическую атаку; аритмии; расслоение аорты; острую почечную недостаточность; эклампсию – у беременных.
Вторичная, или симптоматическая, артериальная гипертензия – это стойкое повышение артериального давления, причина которого может быть выяснена. На ее долю приходится лишь 5% случаев артериальной гипертензии.
Из болезней, приводящих к повышению давления, наиболее часто диагностируются: поражения ткани почек; опухоли надпочечников; заболевания почечных артерий и аорты (коарктация); патология центральной нервной системы (опухоли мозга, энцефалиты, полиневриты); заболевания крови (полицитемия); патология щитовидной железы (гипо-, гипер-, гиперпаратиреоз) и другие заболевания. Осложнения данного вида артериальных гипертензий такие же, как и при гипертонической болезни, плюс осложнения основного заболевания, которое спровоцировало гипертонию.
Часто встречающееся патологическое состояние, которое не является самостоятельным заболеванием, а есть следствие, исход других острых и хронических болезней сердца.
При данном состоянии вследствие изменений в сердце нарушается его насосная функция – сердце не в силах обеспечивать все органы и ткани кровью. Осложнениями сердечной недостаточности являются: аритмии; застойная пневмония; тромбоэмболии; цирроз печени и печеночная недостаточность; хроническая почечная недостаточность (так называемая «застойная почка»); сердечная кахексия (истощение); нарушения мозгового кровообращения.
Приобретенные пороки сердца
Приобретенные пороки сердца встречаются примерно у 1-10 человек на 1000 населения, в зависимости от региона проживания, и составляют порядка 20% всех поражений сердца органической природы.
Основная причина развития приобретенных пороков сердца – ревматическое поражение клапанов: 70-80% всех пороков составляет патология митрального клапана, второе место по частоте поражения принадлежит клапану аорты, относительно редко диагностируются стеноз и/или недостаточность трехстворчатого клапана и клапана легочной артерии. Данной патологией страдают лица разных возрастных групп. Каждый 2-й больной с пороком сердца нуждается в оперативном лечении.
Суть заболевания заключается в том, что под воздействием этиологических факторов клапаны сердца теряют способность нормально функционировать: стеноз представляет собой сужение клапана, вследствие чего он не пропускает достаточно крови, и органы испытывают недостаток кислорода, или гипоксию; недостаточность – створки клапана смыкаются не полностью, вследствие чего кровь забрасывается из части сердца, расположенной ниже, в часть, расположенную выше; результат тот же – органы и ткани организма недополучают жизненно необходимый им кислород, и нарушается их функция.
Осложнениями пороков сердца являются множество состояний, среди которых наиболее часто встречаются острый отек легких, инфекционные бронхо-легочные осложнения, хроническая недостаточность кровообращения, фибрилляция предсердий, тромбоэмболии и другие.
Миокардит – это воспалительное заболевание сердечной мышцы, обусловленное воздействием на нее инфекции, инвазии паразитов или простейших, физических или химических факторов, или возникающее при аутоиммунных, аллергических заболеваниях, а также после трансплантации сердца.
Распространенность миокардита составляет 4-11% болезней сердечно-сосудистой системы. Особенно часто диагностируют миокардит при проведении контрольной ЭКГ после перенесенной вирусной инфекции.
Клинически миокардит проявляется приступами загрудинных болей, признаками патологии клапанов, симптомами аритмий, нарушения кровообращения. Может протекать бессимптомно. Прогноз при данном заболевании зависит от тяжести его течения: легкие и среднетяжелые формы, как правило, завершаются полным выздоровлением больного в течение 12 месяцев после начала болезни, тяжелые же могут привести к внезапной смерти, рефрактерной недостаточности кровообращения и тромбоэмболическим осложнениям.
Кардиомиопатии – это самостоятельные, неуклонно прогрессирующие формы поражения сердечной мышцы неясной или спорной этиологии.
В течение 2-х лет от некоторых форм данного заболевания при отсутствии симптоматики погибает порядка 15% больных, при наличии соответствующих болезни симптомов – до 50%. Являются причиной смерти 2-4% взрослых лиц, а также основной причиной внезапной смерти молодых спортсменов.
Вероятными причинами кардиомиопатий являются: наследственность; инфекция; болезни обмена веществ, в частности, гликогенозы; недостаток некоторых веществ в рационе, в частности селена, тиамина; патология эндокринной системы (сахарный диабет, тиреотоксикоз, акромегалия); нейромышечная патология (мышечная дистрофия); воздействие токсических веществ – алкоголя, наркотиков (кокаина), некоторых медикаментов (циклофосфамид, доксорубицин); заболевания системы крови (некоторые виды анемий, тромбоцитопении).
Клинически кардиомиопатии проявляются всевозможными симптомами нарушения функции сердца: приступами стенокардии, обмороками, сердцебиением, одышкой, нарушениями ритма сердца. Особенно опасна кардиомиопатия повышенным риском внезапной смерти.
Перикардит – это воспаление листков оболочки сердца – перикарда – инфекционной или неинфекционной этиологии. Участки перикарда замещаются фиброзной тканью, в полости его скапливается экссудат. Перикардит делится на сухой и экссудативный, острый и хронический.
Факторами, вызывающими перикардит, являются: вирусная или бактериальная инфекция; грибы; паразиты; нарушения обмена веществ (почечная недостаточность, уремия); заболевания сердца – инфаркт миокарда, миокардиты; травмы – при поражении непосредственно перикарда; аутоиммунные заболевания – острая ревматическая лихорадка, ревматоидный артрит и другие.
Клинически проявляется болями в груди, одышкой, лихорадкой, болями в мышцах, сочетающимися с признаками основного заболевания. Наиболее грозным осложнением перикардита является тампонада сердца – скопление жидкости (воспалительной или крови) между листками перикарда, препятствующее нормальным сокращениям сердца.
Представляет собой воспалительное поражение структур клапанов с последующим распространением на другие органы и системы, возникающее в результате внедрения бактериальной инфекции в структуры сердца.
Данное заболевание является 4-й по значимости причиной смерти больных от инфекционной патологии. В последние годы частота заболеваемости инфекционным эндокардитом существенно возросла, что связано с более широким распространением оперативных вмешательств на сердце. Может возникнуть в любом возрасте, но наиболее часто страдают им лица возрастом от 20 до 50 лет. Соотношение заболеваемости мужчин и женщин равно примерно 2:1.
Инфекционный эндокардит является заболеванием, потенциально опасным для жизни, поэтому своевременная диагностика его, адекватное, эффективное лечение и быстрое выявление осложнений чрезвычайно важны для улучшения прогноза.
Нарушения ритма сердца не являются отдельными заболеваниями, а представляют собой проявления или осложнения каких-либо патологических состояний, связанных с заболеваниями сердца или внесердечной патологией.
Могут длительное время протекать бессимптомно, а могут представлять опасность для жизни пациента.
Существует много видов аритмий, но 80% их приходится на экстрасистолию и фибрилляцию предсердий.
Клинически аритмии проявляются ощущением перебоев в работе сердца, головокружением, одышкой, слабостью, чувством страха и другими неприятными симптомами. Тяжелые их формы могут спровоцировать развитие сердечной астмы, отека легких, аритмогенной кардиомиопатии или аритмического шока, а также стать причиной внезапной смерти больного.
К какому врачу обратиться в случае нездоровья?
При патологии сердечно-сосудистой системы Вам необходима консультация кардиолога.
Виды заболеваний сердечно-сосудистой системы

Заболевания сердечно-сосудистой системы — основная причина смерти среди взрослого населения. Смертность достигает 30 % от общего количества всех летальных исходов. Подавляющее большинство таких случаев (85 %) приходится на инсульты и инфаркты миокарда.
К факторам риска относят курение, лишний вес, семейную предрасположенность, высокое давление, диабет, заболевания почек. По этой причине уделяется особое внимание диспансеризации пациентов из группы риска, у которых еще нет клинических проявлений ССЗ. Мужчинам старше 40 лет и женщинам за 50 необходимо регулярно обследовать сердечно-сосудистую систему даже без явных показаний. Только в 40 % случаев болезни сердечно-сосудистой системы были обусловлены возрастом, т.е. в 60 % случаев умирали те, у кого сосуды и сердце не подавали признаков нарушений. Поговорим о том, какие бывают заболевания сердца и какие заболевания сердечно-сосудистой системы наиболее опасны.
Заболевания сердечно-сосудистой системы: список распространенных

Перед тем как перечислить заболевания сердечно-сосудистой системы, стоит отметить, что ССЗ бывают врожденными и приобретенными. С проблемами врожденных патологий люди сталкиваются сразу, медицина работает над возможностью улучшить качество жизни таких пациентов. Приобретенные сердечно-сосудистые заболевания чаще всего возникают практически незаметно для человека. Со временем состояние ухудшается, но к врачу обращаются пациенты с уже очевидными признаками запущенной патологии. Основные болезни сердечно-сосудистой системы необходимо знать хотя бы потому, что они могут коснуться каждого, а профилактика поможет спасти вашу жизнь. Ниже приводится общепринятая классификация заболеваний сердечно-сосудистой системы.
Артериальная гипертензия
При АГ у пациента наблюдается стойкое повышение АД выше показателей 140/90. Гипертоническая болезнь — основная причина мозгового инсульта и инфаркта. При этом ее этиология неизвестна. В исследованиях отмечается ведущая наследственная роль, повышается риск АГ при интоксикации, нерациональном питании, стрессе, профессиональной вредности, ночных апноэ. АГ может медленно или быстро прогрессировать. Также выделяют симптоматическую АГ, связанную с повреждением органов, участвующих в регуляции кровяного давления.
Особенно внимательным к своему здоровью следует быть пациентам с диагностированными болезнями почек, надпочечников, нервной системы, употребляющим много соли и некоторые лекарства — стероиды (ГКС), нестероидные противовоспалительные, гормональные контрацептивы. Без должного лечения может возникнуть угрожающее жизни состояние — гипертонический криз.
Болезни сердца
ИБС — это нарушение кровообращения в коронарных сосудах, снабжающих кислородом сердце. Характерный клинический симптом — стенокардия, при которой появляется давящая боль в грудине с отдачей в лопатку, руку, челюсть с левой стороны, шею. В возрасте 45 лет риск ИБС у женщин составляет 1 %, у мужчин—2-5 %, но уже к 65 годам возрастает до 10-20 % у обоих полов.
Крайне важно знать, какие есть заболевания сердца или предпосылки к их развитию, ведь ИБС приводит к сердечной недостаточности, нарушению сердечного ритма, инфаркту и внезапной коронарной смерти. Выделяют 4 функциональных класса стенокардии, 4-ый характеризуется возникновением приступов в покое. Некоторые эпизоды ИБС проходят без боли, выявить болезнь помогает ЭКГ и суточное мониторирование.
- Острый коронарный синдром (при нестабильной стенокардии или инфаркте миокарда)
Состояние, помогающее заподозрить стенокардию или инфаркт. При инфаркте сердце остается без необходимого для нормальной работы уровня кислорода, что ведет к некрозу (отмиранию) клеток. Следствием инфаркта миокарда становится увеличившаяся нагрузка на желудочек. Состояние, предшествующее ИМ, называется нестабильной стенокардией. Приступы могут возникать как в напряжении, так и в покое, достигая по длительности 10-15 минут. При ИМ характер и интенсивность боли могут быть различными, в том числе и нетипичными с локализацией только в левой руке. По причине атипичных проявлений затрудняется диагностика, а адекватное лечение запаздывает: смертность в таких группах выше всего.
- Некоронарогенные заболевания
Классификация болезней сердечно-сосудистой системы будет неполной без упоминания этой группы, куда относятся опухоли сердца, кардиомиопатии, миокардиты. На их долю приходится 7-9 % случаев. Поражение сердечной мышцы может возникать по причине химических, паразитарных, токсических, аутоиммунных, аллергических факторов.
Отдельно стоит отметить такие виды заболеваний сердечно-сосудистой системы как болезни оболочек — инфекционный эндокардит (воспаление внутренней оболочки) и перикардит (околосердечной сумки).
Бывает врожденным и приобретенным. При ПС нарушается работа клапанов и магистральных сосудов. В большинстве случаев наблюдается аномальное строение клана с рождения, в 10 % — возрастная дегенерация, в 15 % — патологии из-за ревматизма. Врожденный порок наблюдается в 1 случае из 120.
Нарушение сердечного ритма. В фатальных случаях приводит в эмболии. К причинам аритмии относят ИБС, травмы, прием некоторых препаратов, а также нездоровый образ жизни.
- Сердечная недостаточность
Нарушение насосной функции, как следствие – ухудшение метаболизма и кислородная недостаточность. Характерные симптомы — одышка, влажные хрипы в легких, набухание вен шеи, отек ног, утомляемость. При игнорировании лечения прогноз неблагоприятный.
Патологии артерий и вен

Относится к хроническим заболеваниям сердечно-сосудистой системы. Характеризуется отложением липопротеинов с последующим формированием бляшки. В дальнейшем приводит к разрастанию соединительной ткани и отложению солей кальция. Сосуд травмируется и может полностью перекрыться. Точная причина возникновения болезни науке неизвестна, выдвигаются аутоиммунная, вирусная, генетическая, гормональная и другие теории. Заболевание нередко отягощается ИБС.
При атеросклерозе могут поражаться мозговые, сонные, коронарные, почечные, бедренные, подвздошные, большеберцовые артерии, аорта. Среди осложнений: АГ, аневризма, инсульт, ишемия, поражение периферических артерий. У больного может быть поражено несколько артерий, а клиническая картина будет зависеть от места образования бляшки.
- Варикозное расширение вен и венозный тромбоз
В РФ 67% женщин и 50% мужчин болеют разными типами заболеваний вен. Варикоз развивается на фоне нарушений в работе венозных клапанов и проявляется в виде расширения подкожных вен. Основную опасность представляют такие последствия как развитие тромбофлебита – воспаления внутренних стенок вен, а также тромбоза.
Венозный тромбоз характеризуется формированием тромбов в венах – подкожных, глубоких. Отрыв тромба приводит к развитию легочной тромбоэмболии (перекрывается ток крови в легочной артерии).
Это основные заболевания сердечно-сосудистой системы, с которыми чаще всего сталкиваются жители России. Вылечить сердце и сосуды можно без операции с помощью коррекции питания, физических нагрузок, лекарственной терапии, но все меры необходимо принимать на начальной стадии заболевания и под контролем кардиолога. Лучшее лечение – это профилактика заболеваний. При этом, медицинская наука развивает и новаторские методики щадящего лечения, с помощью которых можно улучшить прогнозы и повысить качество жизни пациента без радикальных хирургических операций. Получить современную терапию вы можете в Чеховском сосудистом центре, где принимают ведущие специалисты – кардиологи, флебологи, сосудистые хирурги.
Какие бывают болезни сердца?

Сердечно сосудистые заболевания одна из наиболее распространенных причин, приводящих к летальному исходу. При наличии малейших недомоганий в области груди, лучше сразу обратиться за консультацией кардиолога Ростова-на-Дону, чтобы избежать серьезных последствий.
Болезни сердца: симптомы, лечение и виды
Установить точный диагноз и назначить соответствующее лечение может только врач кардиолог. Самостоятельная диагностика и самолечение в случае с болезнями сердца не должны осуществляться ни в коем случае.
Какие болезни опасны для сердца:
- Ишемия – распространенная болезнь сердца у мужчин и женщин, при которой поражается миокард. Стоит отметить, что у мужчин встречается чаще. Проявляется в нескольких формах: острая и хроническая.
- Причины, по которым может возникнуть ишемия:
- Тромбоэмболия;
- Атеросклероз коронарных артерий;
- Лишний вес (в том числе ожирение);
- Гипертония;
- Чрезмерное употребление алкоголя и курение.
Среди признаков болезни сердца учащенное сердцебиение, приступы боли в грудной клетке, тошнота и рвота, головокружения, обморочные состояния. Эту болезнь сердца лечат медикаментами, корректировкой режима (избавление от вредных привычек, сбалансированное питание), в некоторых случаях требуется оперативное вмешательство.
2. Хроническая сердечная недостаточность – еще одно частое заболевание, которое диагностируют не только лучшие кардиологи Ростова, но и определяют терапевты.
При таком нарушении наблюдается плохое кровоснабжение жизненно-важных органов, что приводит к потере сердцем способности заполняться и опорожняться. Сердечная недостаточность проявляется в появлении одышки, быстрой утомляемости, отечностей и сухого кашля.
Причины болезни сердца – наличие ишемии, перенесенный инфаркт, заболевания эндокринной системы, ожирение. При недостаточности важно начать своевременное лечение болезни сердца, иначе могут возникнуть серьезные осложнения.
3. Пороки сердечных клапанов – серьезное заболевание, с которым могут справиться только лучшие кардиологи Ростова-на-Дону. Оно приводит к нарушению циркуляции крови и герметизации камер – основных функций органа.
Опасность этой болезни сердца у женщин и мужчин в том, что на ранних стадиях могут отсутствовать симптомы. Первые признаки заключаются в появлении одышки, учащенного сердцебиения, общей слабости и потере сил.
Профилактикой сердечно сосудистых болезней является регулярное обследование у кардиолога, хотя бы 1 раз в год, а после 60 лет — 2 раза в год.
Запишитесь к врачу кардиологу, чтобы убедиться в том, что главный орган вашего организма в порядке.
Болезни сердца – бывают 3-х видов в зависимости от того, какая структура задействована: эндокардит, миокардит, перикардит.
Список болезней сердца можно продолжать и дальше, а лучше изучить отзывы врачей кардиологов о различных заболеваниях, их своевременной диагностике и лечении.
Врач медицинского центра на Стачках «Гераци» проведет обследование и назначит необходимые анализы и диагностические мероприятия для определения состояния сердечной мышцы и, при необходимости, назначения своевременного и грамотного лечения.
Гераци — современный медицинский центр. Цены на услуги формируются без учета наценок на классность оборудования и высокий профессиональный уровень врачей.
У нас можно пройти УЗИ сердца на оборудовании экспертного класса у специалиста с ученой степенью, получить консультацию у опытного врача, пройти необходимое лечение, в том числе инъекции, как внутривенные, так и внутримышечные в процедурном кабинете.
Для вас возможность записаться к врачу кардиологу через интернет на удобное время.