Тромбоз и тромбофлебит
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Пора к флебологу!
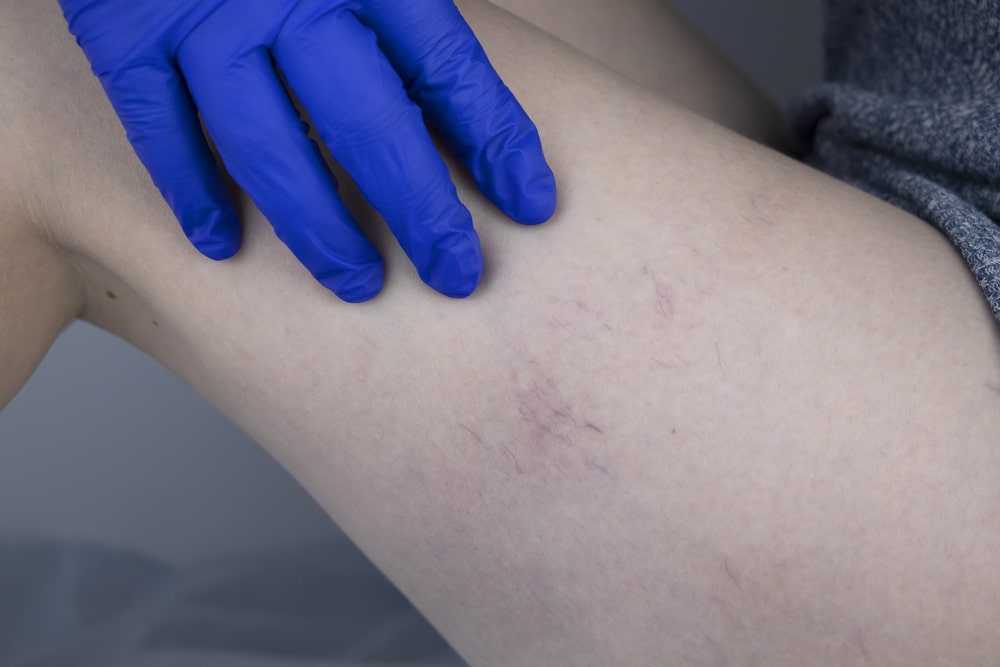
Болезни вен и сосудов могут проявляться такими симптомами, на которые обычный человек и внимания не обращает. Однако тяжесть в ногах, “гудение.
Второе мнение
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
Кунижев Анатолий Султанович
Главный врач, врач-хирург, пластический хирург, директор по развитию многопрофильной клиники
Кандидат медицинских наук
Поповцев Максим Александрович
Врач-хирург, флеболог, онколог, специалист по УЗ-диагностике и лазерному лечению заболеваний вен
Научный сотрудник кафедры хирургии МПФ Первого Московского государственного медицинского университета
Сычев Андрей Владимирович
Врач-хирург, флеболог, онколог, специалист по УЗ-диагностике
Врач высшей категории, кандидат медицинских наук, доцент кафедры хирургии Центральной государственной медицинской академии УД Президента РФ, член Российского общества хирургов, Российской ассоциации флебологов, Национальной коллегии флебологов
Методы лечения варикоза: лазерная коагуляция, склеротерапия и пр.
“Я стесняюсь своего тела”, ТВ-программа, телеканал “Ю” (март 2021г.)
“Доктор знает”, ТВ-программа, телеканал “Открытый мир” (октябрь 2019г.)
“MediaMetrics”, радиостанция, программа “Медицинские гаджеты” (ноябрь 2017г.)
Тромбофлебит – заболевание вен, при котором происходит образование в просвете вены тромба на фоне воспаления венозной стенки.
Собственно тромбофлебитом сосудистые хирурги называют воспаление и тромбоз поверхностных вен. Если процесс затронул глубокие вены, то применяется термин флеботромбоз или тромбоз сосудов. Воспаление сосудистой стенки без образования тромба называют – флебит.
Чаще всего тромбофлебит развивается в венах нижних конечностей, однако может возникнуть и в венах рук, шеи или грудной клетки.
Различаются острый и хронический тромбофлебиты.

Воспаление поверхностных вен
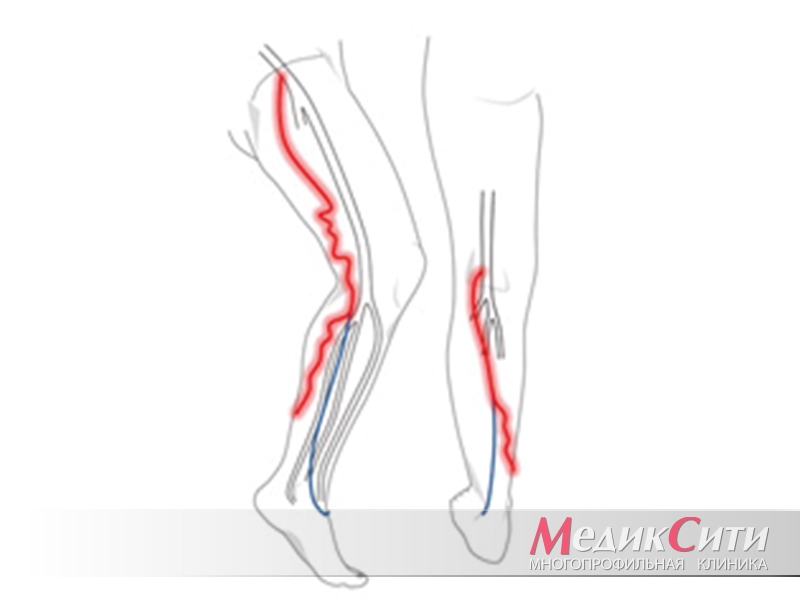
Только высококвалифицированный врач-флеболог способен назначить эффективную схему лечения и предотвратить, таким образом, грозные осложнения и рецидивы. В арсенале специалистов «МедикСити» имеются все известные методики диагностики и лечения сосудистых заболеваний.
Причины тромбофлебита
Среди основных причин заболевания выделяют следующие:
- травма венозной стенки (например, при катетеризации вены)
- наследственная и приобретенная склонность к образованию тромбов (коагулопатии или тромбофилические состояния)
- замедление тока крови по венозным сосудам, приводящее к венозному застою (например, вследствие варикозной болезни)
- воспалительный процесс (местный иили общий), ряд заболеваний и приём некоторых препаратов и др.
Основные симптомы тромбофлебита
Болезненность, уплотнение, покраснение кожи по ходу пораженной вены являются основными признаками заболевания.
Для острого тромбофлебита характерны местный отек конечности и повышение температуры. При тромбофлебите поверхностных вен вышеописанные признаки могут проявляться постепенно, нарастая в течение нескольких дней.
Тромбоз
Тромбоз вен нижних конечностей является более опасным состоянием, чем тромбофлебит. При тромбозе в глубоких венах появляются кровяные сгустки (тромбы), которые при создании определенных условий могут попасть в легочную артерию и перекрыть (тромбоэмболия легочной артерии).
Причины появления тромбоза:
- повышенная свертываемость крови;
- травма внутренней стенки кровеносных сосудов;
- замедленный кровоток в результате долгого сидения или лежания человека;
- беременность.
Симптомы тромбоза:
-
пораженной конечности в результате замедления кровотока;
- посинение кожи ноги;
- потемнение кожи на ноге, которое может даже при небольшой травме привести к образованию трофической язвы;
- неожиданная боль в ноге (при воспалении в кровотоке).
Но чаще всего, тромбоз вен нижних конечностей характеризуется отсутствием боли у пациента. В зависимости от того, какие вены повредил тромб, могут опухать лодыжка, стопа или бедро. За ночь, пока человек отдыхает в горизонтальном положении, отек может исчезнуть.
Основные факторы риска развития тромбофлебита
Среди факторов риска развития тромбофлебита можно выделить следующие:
Наличие одного и тем более нескольких факторов повышает риск развития тромбофлебита. Обратитесь к врачу-флебологу!
Лечение тромбоза
Если у Вас ярко выраженный болевой синдром и сильный отек, которые сопровождаются лихорадкой, одышкой с приступами кашля, болью в груди, необходимо вызвать «скорую помощь». Эти симптомы нередко сигнализируют о развитии тромбоза глубоких вен, что может привести к отрыву тромба и его миграции в сосуды легких – развитию тромбоэмболии лёгочных артерий (ТЭЛА). С тромбозом не шутят! Это очень опасное заболевание!
Осложнения, свойственные тромбофлебиту и тромбозу
Распространение поверхностного тромбофлебита на систему глубоких вен может привести к развитию жизнеугрожающих осложнений, самое опасное среди которых – отрыв тромба и миграция его фрагментов в сосуды легких (ТЭЛА – тромбоэмболия легочной артерии). Поражение магистральных вен конечностей грозит развитием посттромбофлебитического синдрома (ПТФС) и хронической венозной недостаточности (ХВН).
Диагностика и лечение тромбофлебита и тромбоза в «МедикСити»
В клинике «МедикСити» Вам помогут при любых имеющихся у Вас проблемах с сосудами-венами и артериями. Наши специалисты владеют всеми консервативными и хирургическими методиками для лечения сосудистых заболеваний, мы работаем на лучшем в своем классе оборудовании.
МРТ в МедикСити
УЗИ сосудов в МедикСити
Консультация флеболога в МедикСити
«Золотым стандартом» диагностики тромбофлебита являются ультразвуковые методы диагностики (допплерография и дуплексное ангиосканирование вен). При необходимости могут быть назначены МРТ или рентгенография сосудов, а также другие исследования. Программу обследования индивидуально подбирает врач-флеболог во время консультации.
Способ лечения тромбофлебита, в зависимости от состояния пациента, определяет врач-флеболог. Лечение может быть как консервативным (применяется в большинстве случаев), так и хирургическим.
Консервативное лечение включает в себя особый двигательный режим (с бинтованием пораженной конечности с помощью эластичных бинтов), прием антикоагулянтов, сосудистых препаратов, антибиотиков и др. Обязательный пункт в схеме лечения – компрессионная терапия (причем компрессионное белье должно быть качественным, подобранным индивидуально).
Хирургическое лечение (флебэктомия) позволяет сократить сроки лечения и, как правило, оказывается наиболее результативным. Назначают его не всем и только по данным комплексного обследования.
Поскольку в большинстве случаев тромбофлебит – это следствие запущенного варикоза, то после операции потребуется комплексное лечение варикозного расширения вен.
Наилучшие результаты даёт хирургическое лечение, выполненное не экстренно, а планово, с предварительной подготовкой. Поэтому рекомендуем Вам, если у Вас имеются симптомы сосудистых заболеваний, пройти обследование и наблюдаться у одного специалиста, вовремя проходить плановые осмотры и обследования, предпринимать меры профилактики развития заболевания.
Атеротромбоз
Атеротромбоз — это образование тромбов на атеросклеротически измененной сосудистой стенке, что сопровождается ишемией органов и тканей. Клинически атеротромбоз проявляется признаками поражения сердца (загрудинные боли, аритмии), головного мозга (головокружения, головные боли, обмороки) и нижних конечностей (отеки, перемежающаяся хромота). Диагностический поиск включает лабораторные методы (липидный профиль и коагулограмму), УЗИ сосудов, рентгеноконтрастную ангиографию. Для лечения атеротромбоза применяют антитромбоцитарные и гиполипидемические препараты, при острых тромбозах — тромболитики. Реже используют эндоваскулярные хирургические методики.
МКБ-10
Общие сведения
Атеротромбоз — собирательное название для патологических процессов, происходящих в сосудах головного мозга, сердца и других внутренних органов, конечностей. Симптомы и конкретные клинические диагнозы при данной сосудистой патологии определяются локализацией поражения. В структуре общей смертности различные проявления и осложнения атеротромбоза занимают около 28%. Его наличие сокращает среднюю ожидаемую продолжительность жизни на 5-7 лет. Обычно атеротромбоз развивается в возрасте после 50-55 лет, чаще болеют мужчины.

Причины атеротромбоза
Основная причина — атеросклероз, без которого не могут сформироваться характерные морфологические и клинические симптомы атеротромбоза. Состояние возникает при длительном существовании атеросклеротических изменений в сосудах, отсутствии адекватной гиполипидемической терапии. Важным этиологическим фактором является повышенная свертывающая активность крови.
Вероятность атеротромбоза повышается при наличии одного или нескольких факторов риска. В современной кардиологии провоцирующими считаются:
- Независимые факторы: пожилой возраст, мужской пол, неблагоприятный семейный анамнез по сердечно-сосудистым болезням;
- Корригируемые факторы: гиперлипидемия, избыточная масса тела, наличие вредных привычек.
Больные сахарным диабетом в 2 раза чаще страдают от атеротромбоза. У единожды перенесших тромбоз коронарных или мозговых артерий риск повторного эпизода возрастает в 5-9 раз.
Патогенез
Для развития атеротромбоза необходима комбинация 3-х патофизиологических механизмов:
- разрушение липидной бляшки;
- воспалительный процесс в стенке сосуда;
- активация первичного и вторичного звена гемостаза.
Атеросклеротические отложения зачастую возникают в местах разветвления сосудов. По мере прогрессирования атеротромбоза покрышка липидной бляшки разрушается, что активирует воспалительные цитокины и адгезивные молекулы.
В месте повреждения скапливаются тромбоциты, которые покрывают поврежденную интиму сосуда. Сначала формируется непрочный тромбоцитарный тромб, после чего активируется каскад коагуляции. В результате образуется прочный тромб, который полностью или частично перекрывает просвет сосуда. Основное патогенетическое звено при атеротромбозе — локальная ишемия в тканях, которые кровоснабжаются пораженной артерией.
Симптомы атеротромбоза
Признаки заболевания зависят от расположения, числа и протяженности внутрисосудистых тромбов. Наиболее часто поражаются сердце, мозговая ткань, нижние конечности. Для коронарной локализации атеротромбоза типичны приступы стенокардии напряжения — загрудинная боль при ходьбе или физических нагрузках. Болевые ощущения длятся до 10 минут, исчезают после отдыха и приема нитроглицерина.
На начальном этапе поражения церебральных артерий больные жалуются на периодические головокружения. Реже беспокоит потемнение в глазах, слабость и сонливость. Характерна сильная головная боль и боль в глазных яблоках, шум в ушах. При прогрессировании атеротромбоза наблюдаются парестезии в конечностях, снижается мышечная сила и двигательная активность. Иногда на фоне вышеперечисленных симптомов развивается обморок.
Атеротромбоз сосудов нижних конечностей проявляется быстрой утомляемостью, ощущениями покалывания или жжения. Кожа на ногах постоянно холодная, бледная, иногда с цианотичным оттенком. Вечером или ночью бывают судороги икроножных мышц. При ишемии мышц ног отмечается перемежающаяся хромота — резкие боли в области бедер или голеней во время ходьбы. Возможен сильный отек ступней, длительно незаживающие язвы.
Осложнения
Чаще всего при атеротромбозе страдает сердце: при отрыве тромба и закупорке одного из коронарных сосудов развивается крупноочаговый инфаркт миокарда. Болезнь в 6-10% случаев заканчивается смертью. У остальных пациентов формируется постинфарктный кардиосклероз, снижающий сократительную способность миокарда. При атеротромбозе есть риск внезапной сердечной смерти вследствие тяжелых аритмий.
Вторым по частоте осложнением является ишемический инсульт. Заболевание имеет высокий процент летальности — около 20% больных умирают в первые 3 месяца. У 25% людей инсульт заканчивается инвалидностью. Еще одно тяжелое осложнение атеротромбоза — некротические поражения тканей ног. В запущенных случаях наблюдается сухая или влажная гангрена пальцев, распространяющаяся на всю стопу.
Диагностика
Заподозрить атеротромбоз можно при выявлении характерных симптомов у больных с длительным анамнезом атеросклероза или ИБС. Пациенту требуется комплексное обследование у терапевта-кардиолога или ангиолога. При церебральной симптоматике требуется консультация невролога. Для подтверждения диагноза атеротромбоза применяются следующие лабораторные и инструментальные методы:
- Анализы. В липидном профиле крови определяют повышение уровня общего холестерина более 6-7 ммоль/л, преобладание атерогенной фракции липопротеидов (ЛПНП и ЛПОНП). Коагулограмма при атеротромбозе показывает усиление свертывающей способности крови.
- УЗИ сосудов. Для оценки кровотока в артериях выполняют УЗДС сосудов головного мозга и шеи, нижних конечностей. УЗИ позволяет визуализировать атеросклеротические бляшки и тромбы. Чтобы исследовать сократительную и функциональную активность сердца, рекомендована эхокардиограмма.
- Ангиография. Инвазивное исследование сосудов с контрастом необходимо при подозрении на инфаркт миокарда или инсульт, а также для визуализации сосудистой сети ног. При обнаружении изолированных симптомов атеротромбоза сердца проводится коронарография.
- Дополнительные методы. Диагностический комплекс подбирают исходя из локализации атеротромбоза. Для исследования сердца применяется ЭКГ, фонокардиография, рентгенография ОГК. При церебральных проявлениях показана КТ головного мозга, при необходимости делают ЭЭГ.
Лечение атеротромбоза
Консервативная терапия
Медикаментозное лечение является основным методом при атеротромбозе. Врачебные мероприятия направлены на замедление прогрессирования патологических изменений и снижение риска фатальных сердечно-сосудистых осложнений. Для успешной стабилизации применяют несколько групп препаратов, которые назначают на длительный срок или пожизненно. Основные направления лечения атеротромбоза:
- Антитромботическая терапия. Препараты из группы антиагрегантов (ацетилсалициловая кислота, тиенопиридиновые производные) принимаются в поддерживающих дозах для уменьшения адгезии и агрегации тромбоцитов. При их недостаточной эффективности к терапии атеротромбоза добавляют непрямые антикоагулянты и антагонисты витамина К.
- Тромболитическая терапия. Специфические ферментные препараты, которые разрушают тромб, вводятся в острых периодах инсульта и инфаркта миокарда. Тромболитики быстро восстанавливают кровоток в пораженной артерии, уменьшают зону ишемического повреждения. Схему лечения осложнений атеротромбоза дополняют селективными ингибиторами факторов свертывания крови.
- Гиполипидемическая терапия. Лекарства, нормализующие уровень липопротеидов и холестерина, показаны для замедления прогрессирования атеросклероза и профилактики образования нестабильных липидных бляшек. В основном используют статины и фибраты, реже — секвестранты желчных кислот и производные никотиновой кислоты.
- Терапия сопутствующих болезней. При артериальной гипертензии рекомендовано комбинированное лечение антагонистами кальция, диуретиками, ингибиторами АПФ. Для терапии ИБС назначаются антиангинальные средства и кардиопротекторы.
Хирургическое лечение
При полной окклюзии артериального сосуда эффективны оперативные методики реваскуляризации. Специалисты в сфере кардиохирургии при атеротромбозе предпочитают проводить эндоваскулярные вмешательства, которые имеют высокую эффективность и короткий восстановительный период. Назначают транслюминальную баллонную ангиопластику или чрескожное стентирование коронарных артерий.
При поражении сонной артерии, других сосудов, питающих головной мозг, нейрохирурги используют эндоваскулярную или открытую тромбоэкстракцию. Операция выполняется при флотирующем тромбе, снижении перфузии пораженного полушария, наличии вокруг очага зоны пенумбры (части клеток, которые могут восстановить свою функцию). При атеротромбозе проксимальных артерий конечностей показана ангиопластика и стентирование.
Прогноз и профилактика
При раннем начале медикаментозной терапии у большинства пациентов с атеротромбозом происходит компенсация состояния, риск осложнений со стороны сердечно-сосудистой системы снижается в несколько раз. Прогноз благоприятный при отсутствии в анамнезе пациента атеротромботических событий (инфаркта, инсульта). Первичная профилактика атеротромбоза предполагает устранение поведенческих факторов риска, нормализацию массы тела и контроль уровня холестерина в крови.
1. Концепция атеротромбоза — основа патогенеза сердечно-сосудистых заболеваний. Основные направления антитромботической терапии/ Панченко Е.П.// РМЖ №7. — 2005.
2. Атеротромбоз: механизмы развития и реально проводимая терапия/ Панченко Е.П.// Атеротромбоз №1. — 2008.
3. Роль антитромбоцитарной терапии в первичной и вторичной профилактике сердечно-сосудистых заболеваний/ Д.Х. Айнетдинова, А.Е. Удовиченко, В.А. Сулимов// Эффективная фармакотерапия. Кардиология и ангиология. — 2010.
Диагностика и лечение тромбоза (Сергиев Посад)
Тромбоз – симптомы, причины, профилактика, диагностика и лечение в клинике “Парацельс”, Сергиев Посад
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
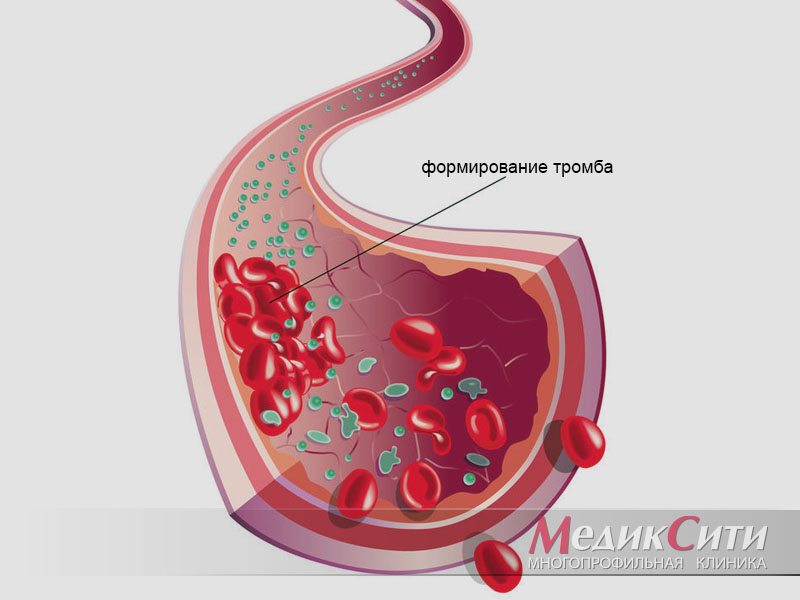
Процесс тромбообразования полезен для остановки кровотечений, но кровяные сгустки могут формироваться прямо в сосудах и закупоривать их. Тромбозом называется частичное или полное перекрытие просвета артерии или вены сгустком из белков плазмы крови и форменных элементов. Частичный блок приводит к кислородному и энергетическому голоданию тканей, а полный ー к их отмиранию.
Общие сведения о тромбозе
Тромбоз ー процесс прижизненного свертывания крови в полости сосудов и сердца. Этот процесс опасен еще и тем, что часть тромба может оторваться и занестись током крови в другие органы. Например, при тромбозе глубоких вен нижних конечностей часто развивается тромбоэмболия легочной артерии или сосудов головного мозга.

Классификация тромбозов
В зависимости от локализации патологического процесса:
Артериальный:
- артерий головного мозга;
- сердца;
- кишечника (мезентериальный тромбоз);
- печени;
- бедренной артерии и других.
Венозный (флеботромбоз):
- вен нижней конечности;
- геморроидального сплетения;
- бедренной и подвздошной вен;
- кавернозного синуса (внутричерепного коллектора венозной крови);
- вен сетчатки глаза.
По тяжести течения заболевания выделяют острый ー резкая блокада тока крови, и хронический ー тромб растет постепенно, ткани успевают приспособиться к этому и компенсировать патологические изменения.
Механизм развития и причины тромбоза
В процессе образования внутрисосудистого тромба есть три патологических звена:
- Нарушение целостности сосудистой стенки. При повреждении внутренней выстилки сосудов активируются ферментные системы, которые запускают процесс свертывания крови.
- Замедление тока крови. Это происходит при нарушении оттока (сдавливании вен, варикозном расширении), длительном отсутствии движения конечностей, сердечной недостаточности.
- Сгущение крови. Обусловлено обезвоживанием, аутоиммунными заболеваниями, химиотерапией, приемом оральных контрацептивов.
Тромб часто образуется на фоне таких болезней:
-
; ; сосудов и сердца; ; ;
- переломы костей;
- гормональные нарушения;
- онкологические заболевания.
Тромбозы у детей
Возможные причины образования тромба у детей:
- тромбофилия ー врожденный дефицит антикоагулянтных факторов крови;
- лейкозы, другие онкологические заболевания;
- кожная фульминантная пурпура, синдром диссеминированного внутрисосудистого свертывания (развивается при тяжелых интоксикациях, воспалительных заболеваниях: панкреатит, перитонит и др.);
- наличие антифосфолипидных антител, волчаночного антикоагулянта, других аутоантител (антител к собственным клеткам).
Эпизоды появления тромбов у ребенка должны стать поводом к серьезному обследованию для определения причины.
Факторы риска развития тромбоза
Вероятность развития заболевания повышают такие факторы:
- возраст старше 50 лет; ;
- курение, алкоголизм, наркомания;
- неправильное питание;
- малоподвижный образ жизни;
- травмы;
- потребность в частых внутривенных инъекциях и процедурах, связанных с нарушением целостности сосудов (забор крови, гемодиализ, установка венозного катетера) ー повышают риск развития флебита, воспаления венозной стенки.
Симптомы тромбоза
Клинические проявления этой патологии разнятся в зависимости от локализации.
Симптомы венозных тромбозов
Когда перекрывается вена, затрудняется отток крови, поэтому ткани дальше места закупорки отекают, синеют. Скапливаются продукты жизнедеятельности клеток, потому развивается интоксикация тканей, это сопровождается болью, нарушением чувствительности (ощущение “ползания мурашек”). Если вовремя не вмешаться ткани начинают отмирать.
Симптомы тромбоза вен нижних конечностей:
- отечность ноги, резкое увеличение в размерах, синюшность;
- судороги икроножных мышц;
- постоянная боль в ноге, которая усиливается при ходьбе;
- усиление венозного рисунка на бедре.
Тромбоз кавернозного синуса:
В твердой мозговой оболочке есть каналы, в которые стекается венозная кровь от головного мозга. Закупорка одного из этих синусов ー кавернозного несет опасность, поскольку через него проходит несколько черепно-мозговых нервов и внутренняя сонная артерия. Наиболее частые причины образования тромба кавернозного синуса ー воспалительные заболевания носа, приносовых пазух, кожи лица и головы. Признаки:
- головная боль;
- снижение остроты зрения, двоение в глазах;
- спутанность сознания;
- жар, лихорадка;
- отек век и окологлазной области;
- боль в шее при поворотах и наклонах головы;
- нарушение чувствительности кожи лица.
Среди последствия такого тромбоза: инсульт, потеря зрения, кома.
Геморроидальный тромбоз
Развивается на фоне геморроя. Ему способствуют хронические запоры, физическое перенапряжение, беременность и роды, злоупотребление алкоголем. Признаки:
- боль, жжение и зуд в области анального сфинктера;
- выделение крови с калом и независимо от акта дефекации;
- выпадение геморроидальных узлов.
Тромбоз сосудов сетчатки глаза
Патология является типичным осложнением сахарного диабета и гипертонической болезни, но может развиваться и по другим причинам. Симптомы:
- ухудшение зрения, вплоть до полной потери (чаще одностороннее);
- появление пятен, сетки, пелены перед глазами.
Симптомы артериальных тромбозов
Закупорка артерии приводит к кислородному и энергетическому голоданию тканей, что быстро приводит к их отмиранию. Артериальные формы заболевания чаще бывают острыми.
Тромбоз артерий головного мозга
Этот процесс ведет к некрозу участка мозга, который кровоснабжает пораженная артерия ー ишемическому инсульту. Признаки:
- гемипарез ー отсутствие движений в правой или левой половине тела (противоположной зоне поражения);
- асимметрия улыбки ー один угол рта опущен, не принимает участие в разговоре и улыбке;
- неясность речи;
- когда больной высовывает язык, он отклоняется в сторону.
Тромбоз коронарных артерий сердца
Частичная закупорка этих сосудов приводит к приступам стенокардических болей, полная ー к инфаркту миокарда. Симптомы:
- давящая, жгучая боль за грудиной, отдает в левую лопатку, руку, плечо, половину лица и шеи;
- одышка;
- при стенокардии помогает покой и нитроглицерин, при инфаркте улучшения не наступает, необходима срочная медицинская помощь.
Тромбоз легочной артерии
Является осложнением тромбоза вен нижних конечностей, эндокардита, инфаркта миокарда. Развивается стремительно, имеет высокую летальность. Признаки:
- острая колющая боль в груди;
- набухание вен шеи;
- одышка, ощущение нехватки воздуха;
- кровохарканье;
- учащение сердечных сокращений.
Тромбоз печеночной артерии
Отмирание (инфаркт) тканей печени является осложнением эндокардита, инфаркта миокарда или пересадки печени, проявляется так:
- сильная боль под правым ребром;
- тошнота, рвота, горечь во рту;
- желтушность кожных покровов и белков глаз.
Тромбоз бедренной артерии
Эта форма патологии проявляется болью при ходьбе, похолоданием, побледнением конечности. Пульс в подколенной ямке и на стопе прощупывается слабо или не определяется вовсе.
Диагностика тромбозов
Для постановки диагноза врач назначает такие исследования:
- общий анализ крови;
- коагулограмма;
- допплерография (ультразвуковое исследование тока крови в сосудах);
- ангиография ー рентгенологическое исследование с предварительным введением контрастного вещества в сосуды.
Профилактика тромбозов
Основные меры предотвращения образования тромбов:
- регулярная физическая активность;
- контроль массы тела;
- ношение компрессионного белья по показаниям врача;
- отказ от курения, алкоголя, наркотиков;
- контрастный душ;
- своевременная диагностика и лечение заболеваний сердца, эндокринной системы.
Диагностика и лечение тромбозов в Медицинском центре “Парацельс”
Специалисты медицинского центра “Парацельс” помогут в диагностике и устранении этой патологии, обеспечат поддержку в реабилитационном периоде, дадут рекомендации по дальнейшей профилактике.
В нашем центре для диагностики и лечения применяется оборудование экспертного класса ведущих мировых производителей. Приём ведут практикующие хирурги-флебологи.
На базе «Операционной №1» проводятся флебологические операции при заболевании вен. Ключевое преимущество сети Медицинских центров “Парацельс”— это высококвалифицированные профессионалы-хирурги с огромным практическим опытом.
Медикаментозное лечение
Основу лекарственной терапии составляют антикоагулянты (разжижают кровь, препятствуют увеличению тромба), фибринолитики и тромболитики (растворяют уже имеющиеся сгустки), антиатеросклеротические препараты (снижают уровень холестерина). При необходимости как симптоматическая терапия могут понадобиться анальгетики, противовоспалительные, кардиотонические средства, витамины, минералы и прочее.
Хирургическое лечение
Существуют такие способы оперативного лечения заболевания:
- тромбэктомия ー удаление тромба;
- стентирование (расширение при помощи каркаса) и шунтирование (создание обходного пути кровотока) при атеросклеротическом поражении артерий;
- артериовенозное шунтирование.
Прогноз жизни при диагнозе – тромбоз
Наиболее благоприятным вариантом является закупорка мелких сосудов, кровеносная система имеет коллатерали ー обходные пути кровоснабжения и оттока. Поэтому при микротромбозах выживаемость практически 100%.
При образовании тромба в сосудах сердца, головного мозга, легких, кишечника, печени прогноз неблагоприятен, шанс выжить и сохранить достаточное качество жизни зависит от скорости и качества оказания медицинской помощи.
В медицинском центре «Парацельс» работают терапевты, кардиологи, неврологи, хирурги и другие специалисты с большим опытом работы. Команда наши врачей обеспечивает комплексный подход к лечению осложнений тромбоза и реабилитации после основного лечения.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Причины тромбоза, лечение и профилактика
Тромбоз, как процесс свертывания крови внутри сосуда с образованием тромба – сгустка клеток, создает риск закупоривания сосудов с последующим нарушением кровоснабжения. Особенно опасны тромбы, закупоривающие сосуды, ведущие к жизненно-важным органам: сердцу, печени, почкам, легким и головному мозгу.
Описание
Тромбозом называют момент, когда сгусток крови закупоривает кровеносный сосуд, полностью или частично перекрывая ток крови.
Различают два типа тромбоза:
- Венозный, когда блокируется ток крови по венам в направлении сердца.
- Артериальный, когда тромб перекрывает артерию, несущую обогащенную кислородом кровь к другим органам.
Вид тромбоза во многом зависит от причины развития болезни.
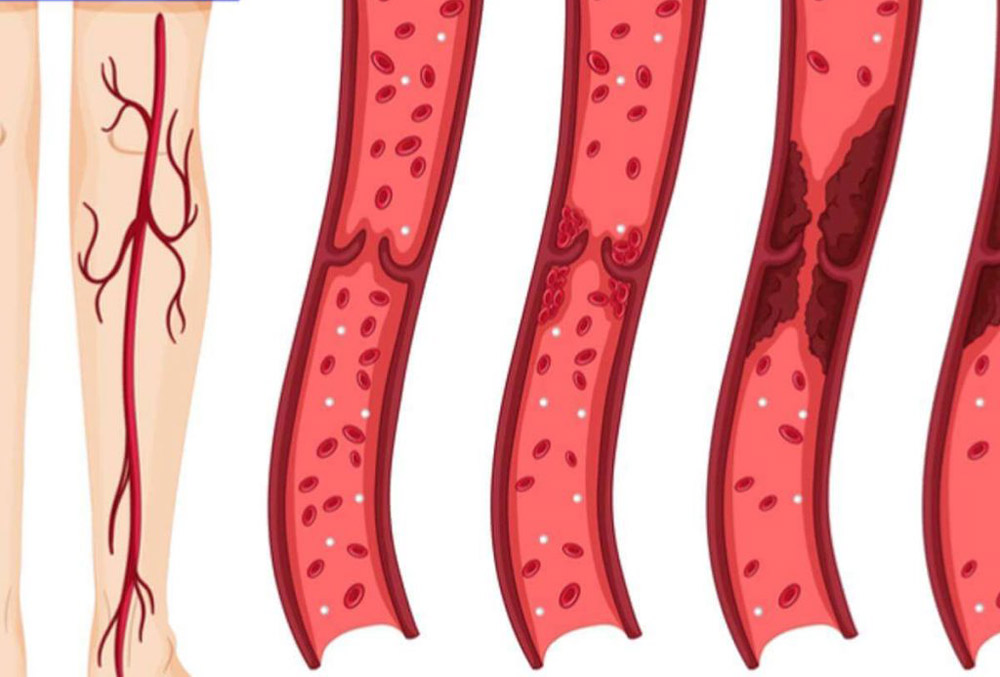
Причины тромбоза
Основная причина артериального тромбоза – атеросклероз, при котором на стенках артерий возникают сгустки из жиров или соединений кальция. Они сужают артерию, могут полностью перекрыть кровоток или оторваться, и перекрыть более мелкие сосуды.
Следствием развития артериального тромбоза в сосудах головного мозга становятся инсульты, а в коронарных артериях – инфаркт миокарда.
Для образования венозных тромбов причин намного больше:
- варикоз вен нижних конечностей;
- потеря подвижности, как полная, так и частичная;
- переломы костей;
- гиперкоагуляция и другие аутоимунные нарушения;
- наследственность.
Механизм образования тромба
Образование тромба всегда идет по одному сценарию: сначала возникает повреждение (травма стенки сосуда), к месту повреждения устремляются тромбоциты, которые слипаются в прочный сгусток и прилипают к ране. Далее образуются нити фибрина, и сосуд получает “заплатку”. Со временем ткани восстанавливаются, тромб рассасывается за ненадобностью.
Полезный механизм, который спасает людей от кровопотери при травмах, может стать опасным при избытке тромбоцитов – тромбофилии. Избыток этих кровяных телец приводит к появлению слишком больших тромбов при незначительных повреждениях. Второй важный фактор тромбообразования – само наличие повреждений. Патологией тромбообразование становится, если начинается в отсутствие травм сосудистой стенки.
Зона риска
Риски развития тромбоза вен повышаются при:
- гормональной терапии;
- наличии тромбоза глубоких вен у родственников;
- беременности;
- травмировании вен при операциях, переломах, порезах;
- гиподинамии;
- повышенной свертываемости крови;
- использовании венозных катетеров;
- ожирении;
- онкологии;
- болезнях сердца, легких.
Артериальный тромбоз с большей вероятностью развивается:
- при диабете;
- повышенном артериальном давлении;
- ожирении;
- низкой активности;
- плохой наследственности;
- неправильном питании;
- высоком уровне плохого холестерина;
Пожилой возраст повышает риски тромбозов обоих видов.
Виды тромбоза
Два основных вида заболевания – артериальный и венозный, однако есть две большие группы заболевших, которые требуют более детального рассмотрения. Многие врачи выделяют эти вариации в отдельные виды тромбоза.
- Тромбоз поверхностных вен, или ТПВ, когда тромб закупоривает поверхностные вены верхних или нижних конечностей. Сопровождается характерным рисунком потемневшей вены, ее явной рельефностью. Около 10% случаев ТПВ, при которых не было начато лечение, заканчиваются серьезными осложнениями, вплоть до некроза тканей.
- Тромбоз глубоких вен, или ТГВ, возникает, если сгусток крови закупоривает глубокие вены в нижних конечностях или в области малого таза. Вызывает застой крови в нижних конечностях, уменьшает поступление бескислородной венозной крови к сердцу, значительно повышает риск легочной эмболии.
Тромбоз глубоких вен: причины, клиническая картина, лечение
Механизм образования тромба позволяет быстро справляться с повреждениями сосудов, но иногда процесс свертывания крови нарушается, и тромбы возникают без внешнего воздействия, создавая риск для здоровья и жизни. Тромбоз глубоких вен чаще возникает:
- у пожилых людей;
- у пациентов после лапароскопии или операций на крупных суставах;
- при выраженной гиподинамии;
- после переломов и разрывов внутренних органов (аварии, драки и пр);
- при беременности и в родах – у беременных свертываемость крови повышена;
- при длительном приеме оральных контрацептивов;
- у курильщиков.
Основным симптомом ТГВ, возникающем при расположении тромба выше голени – возникают отеки и болезненные ощущения в пораженной конечности.
Общие симптомы тромбоза
Заболевание довольно сложно определить на ранних стадиях, однако существует ряд признаков, которые должны насторожить пациента:
- отечность конечностей к вечеру;
- появление сетки расширенных сосудов;
- быстрая утомляемость;
- внезапная хромота после нагрузок;
- холодные конечности;
- затруднения в дыхании;
- боль в груди и спине после стрессов и физических нагрузок;
- головокружения и шум в ушах;
- проблемы с координацией движений;
- вздутие живота, нарушения пищеварения. боли в животе без четкой локализации.
Поскольку первичные признаки тромбозов также могут быть следствием иных заболеваний, необходима полная диагностика организма. Локализация проблемных ощущений не всегда напрямую связана с областью образования тромба. Например, головокружения могут возникать и при поражении коронарных артерий – из-за гипоксии тканей.
Специфические признаки тромба
Если лечение болезни не начать на ранних стадиях, появляются более отчетливые признаки, позволяющие распознать тромб:
| Вид тромбоза | Симптоматика |
| Глубоких вен голени | похолодание рук или ног, быстрая утомляемость, низкая переносимость физической активности, перемежающаяся хромота после долгой ходьбы |
| Легочной артерии | Внезапное появление одышки, посинение кожи с серым оттенком, падение давления, боли в грудной клетке, нарушения ритма сердца, выбухание вен шеи, обморочное состояние, кашель, хрипы, розоватая мокрота, повышение температуры тела, боли в области правого подреберья. |
| Коронарных артерий сердца | Боль за грудиной, отдающая в спину, шею, возникает при стрессе, физической нагрузке, сопровождается одышкой, учащенным сердцебиением. |
| Артериальной сети ног | Зябкость, онемение стоп, жжение, боли при ходьбе, прекращающаяся при остановке, кожа становится бледной, а затем пальцы синеют. |
| Мозговых артерий | Головокружение, шаткость, различные нарушения зрения, нечеткая речь, уменьшение силы мышц и чувствительности в руке и ноге, утрата памяти. |
В целом, основные симптомы тромбоза вен конечностей:
- отеки;
- тяжесть в руках или ногах;
- утомляемость;
- краснота и припухлость кожи в области тромба;
- болезненность при пальпации по ходу вены;
- местное повышение температуры.
Тромбоз глубоких вен и внутренних сосудов определить значительно сложнее, как правило, пациент узнает о них уже у врача, и исходная жалоба может вообще не иметь связи с образованием тромба.
Когда стоит обращаться к врачу
Субъективные ощущения пациента крайне важны для своевременной диагностики болезни. Именно поэтому не стоит затягивать с обращением к врачу, если:
- появилось чувство распирания в ногах при ходьбе;
- конечности украшает сосудистая сеточка;
- часто болит сердце или немеет левая часть тела – стенокардия;
- возникли внезапные проблемы со зрением, слухом, дикцией, глотанием, координацией;
- появился кашель, одышка, боль в груди, слабость;
- заболели почки или одна почка. в моче обнаружилась кровь.
Стоит заметить, что своевременное посещение врача при таких признаках может уберечь пациентов от инфаркта, инсульта, легочной эмболии и прочих осложнений с высокой летальностью.
Что может сделать врач?
В зависимости от тяжести состояния, врач может:
- Назначить анализ на тромбофилию.
- Назначить допплерографическое исследование сосудов.
- Назначить УЗИ вен.
- Направить к более узкому специалисту – с ТГВ к флебологу, с тромбозом вен кишечника – к гастроэнтерологу, с угрозой тромбоза коронарных артерий – к кардиологу.
- В тяжелых случаях обеспечить срочную госпитализацию.
- При обнаружении еще не оторвавшегося тромба, полностью закрывающего крупные сосуды или при отрыве тромба – настоять на оперативном вмешательстве.
- При ранней диагностике тромба – назначить консервативное лечение. Например, препарат Фазостабил хорошо себя зарекомендовал, как средство, способствующее рассасыванию тромбов и препятствующее их повторному образованию.
Кроме того, специалист сможет определить и другие заболевания, способные давать похожую симптоматику, и назначит соответствующее лечение.
Если тромб оторвался
Тромб не всегда прочно крепится к стенке сосуда. При поверхностном прикреплении сгустка достаточно просто скачка давления, удара или неосторожного движения, чтобы тромб оторвался и отправился путешествовать по кровеносной системе. Продвигаясь по сосудам, оторвавшийся тромб рано или поздно достигает наиболее важных органов, и обычно – легочной вены, если тромб был венозный, или левого предсердия, если артериальный.
Легочный тромб
В самых опасных случаях происходит закупорка крупных сосудов легкого, после чего смерть наступает в течение нескольких минут. Менее тяжелый вариант – инфаркт-пневмония, когда закупоренный сосуд лопается и легкие начинают заполняться венозной кровью, что сопровождается острой болью и кровохарканьем. В таком случае у пациента есть все шансы выжить.
Самый легкий случай при попадании тромба в легочные вены сопровождается повышением давления крови в легких, болью, одышкой, удушьем. Если сразу вызвать скорую, пациент скорее всего выживет.
Коронарный тромб
Если отрывается тромб, находившийся в левом предсердии или коронарных артериях, пациенту угрожают: инфаркт миокарда, инсульт, если тромб попадает в головной мозг с током крови, инфаркт кишечника или почки при закупорке ведущих к ним артерий, а также застой крови и гангрена с последующей утратой конечности, если тромб попадет в крупные артерии руки или ноги.
Лечение тромбоза
Лечение тромбозов требует комплексного подхода. Существуют современные методики, позволяющие растворить тромб введением специальных препаратов непосредственно в сосуд. Данный способ оправдан при непосредственной угрозе жизни, поскольку надолго препятствует свертыванию крови и делает любую травму опасной.
Более консервативные методики подразумевают использование компрессионного трикотажа, установку в полой вене кава-фильтра для отлова тромбов, а также ряд препаратов на основе ацетилсалициловой кислоты – они способствуют возвращению нормальной свертываемости крови.
Срок терапии лекарственными средствами определяет врач.
Народные средства в лечении тромбоза
В лечении тромбоза параллельно с лекарственными препаратами могут использоваться народные средства, обеспечивающие рассасывание тромба или тромболизис. Как правило, врачи рекомендуют:
- Куркуму, в которой содержится куркумин, способствующий рассасыванию сгустков крови.
- Чеснок, содержащий соединения серы, которые эффективны в борьбе с образовавшимися сгустками.
- Перцы: красный, чили, острый – содержат салицилаты и защищают от образования новых тромбов.
- Льняное семя – кладезь Омега-3, улучшающих кровообращение. В сочетании с жирной красной рыбой не только снижают риск тромбозов, но и повышают эластичность стенок сосудов.
- Настой перечной мяты помогает понизить артериальное давление, понижает свертываемость крови и растворяет недавно образовавшиеся сгустки.
Применение народных средств необходимо согласовывать с лечащим врачом, поскольку слишком сильное разжижение крови может привести к внутренним кровотечениям и даже смерти!
Профилактика тромбоза и повторного образования тромбов
Ряд факторов, провоцирующих образование тромбов, не зависит от человека, однако даже в случае аутоиммунных нарушений и наследственной предрасположенности можно снизить риск тромбоза.
- Движение. Застой крови при сидячем образе жизни способствует поражению вен, потому нужно ходить, гулять, играть в активные игры.
- Питание. Развитию атеросклероза и артериального тромбоза способствует злоупотребление трансжирами, быстрыми углеводами, плохим холестерином, алкоголем и т.д. Переход к более здоровому питанию снизит риск развития многих заболеваний.
- Ношение компрессионного трикотажа. Рекомендуется беременным, людям с варикозным расширением вен, а также во время и после операций. Степень компрессии определяет врач.
- При длительной неподвижности, например, в самолете, необходимо надевать свободную одежду и принимать наиболее расслабленные позы. Не стоит скрещивать ноги, чтобы избежать застоя крови.
- Возрастным пациентам рекомендован профилактический прием препаратов, снижающих риск формирования тромбов.
Чтобы избежать повторного образования тромба, стоит соблюдать рекомендации врача и максимально внимательно реагировать на все ощущения в теле.
Тромбозы артерий и вен: симптомы, причины, лечение и профилактика

Тромбоз — опасное состояние, при котором в сосуде образуется кровяной сгусток. Такой тромб может расти, закупоривая сосуд вплоть до полного перекрытия последнего, но при определенных условиях может и «оторваться», становясь тромбоэмболом.
Лечение данной патологии всё ещё сложное, после него возможны рецидивы 1 . Поэтому важно знать причины тромбоза, чтобы, обнаружив их у себя, вовремя приступить к профилактике. Об этом, а также о проявлениях заболевания, мы и поговорим.
Причины образования тромбов
Сгустки крови в кровеносных сосудах возникают под воздействием комплекса факторов, которые смогли изменить:
- вязкость крови;
- скорость её движения;
- состояние стенки кровяных клеток, в особенности, тромбоцитов, что повлияло, в том числе, и на их электрический заряд.
К основным причинам возникновения тромбоза относятся:
A. Состояния, при которых свертывающая система крови становится чрезмерно активной, и её антагонист — белки и ферменты противосвёртывающей системы крови — не могут этому воспрепятствовать
Это могут быть наследственные или приобретённые заболевания, самые частые из которых:
- антифосфолипидный синдром;
- гемофилия;
- повышенный уровень в крови аминокислоты гомоцистеина;
- системная волчанка;
- снижение концентрации в крови протеинов C или S;
- недостаточность антитромбина;
- ДВС-синдром — острое состояние, которое развивается при многих тяжёлых заболеваниях (в том числе и инфекционных), после операций, при осложнениях беременности: преэклампсии и эклампсии, несовместимости матери и плода по группе крови и других.
Б. Травмы сосудов

Они происходят при постановке венозных катетеров (тогда наблюдаются симптомы венозного тромбоза верхних конечностей), операциях — в особенности, при установке протезов и консолидации переломов, хирургическом лечении органов таза.
В. Обеспечение условий для застоя крови
К этому приводят:
- длительное обездвиживание: при лечении переломов, а также других тяжёлых заболеваний;
- параличи;
- парезы;
- длительные переезды;
- авиаперелеты — в особенности, при наличии сопутствующих патологий, например, нарушений ритма или перенесенного инфаркта миокарда;
- наркоз, когда он длился более 60 минут и при нём использовались искусственная вентиляция и, соответственно, применялись препараты, расслабляющие мышцы.
Г. Отдельные заболевания
Ещё одними причинами развития тромбоза являются патологии, влияющие на свертываемость крови или ход сосудов. Это:
- опухоли: любые злокачественные, в том числе, лейкозы;
- острый инфаркт миокарда;
- воспаления толстой кишки;
- ожирение;
- инсульт;
- сердечная недостаточность;
- заболевания почек, при которых развивается нефротический синдром (отеки, потеря белков с мочой, повышение уровня холестерина);
- пароксизмальная гемоглобинурия;
- системные васкулиты, в том числе, сопровождающие заболевания суставов;
- перенесенные тромбоэмболии;
- снижение уровня тромбоцитов, связанное с необходимостью длительного употребления гепарина;
- атеросклероз сосудов.
Кроме того, довольно частой причиной тромбоза является беременность, особенно вторая её половина, а также послеродовый период. Это связано с повышением уровня прогестерона, повышающего вязкость крови. Увеличенная матка может сдавливать вены таза, в результате чего скорость кровотока в них снижается в 2–3 раза 1 . Тромбообразование может также начаться, когда в послеродовом периоде запускается физиологическое тромбирование вен того участка матки, который ранее сообщался с плацентой 1 .
Д. Прием препаратов
Повышают риск образования внутрисосудистых тромбов противозачаточные средства, гормональные препараты — в том числе, для лечения злокачественных новообразований, медикаменты для химиотерапии, в том числе, тамоксифен.
Отличие причин артериального и венозного тромбозов

В целом, выше перечислены причины развития тромбоза в венозном русле. Венозные сосуды отличаются тем, что в них слабо развита мышечная стенка, и движение крови в них происходит медленно. Это способствует застою и образованию тромбов.
В этом плане наиболее уязвимы сосуды системы нижней полой вены: кровь в них вынуждена подниматься против силы тяжести — только с помощью мышц голени, присасывающего давления лёгких и перикарда. Поэтому симптомы тромбоза нижних конечностей и вен таза — а именно они и входят в систему нижней полой вены — встречаются в 95% случаев венозного тромбоза (флеботромбоза) 2 .
Наиболее часто сгустки крови формируются в глубоких венах голени. Этому способствуют такие состояния, при которых отключается «второе сердце» организма — икроножные мускулы. Главное из них — это наркоз с применением миорелаксантов, препаратов для расслабления всех мышц, делающими многие полостные операции возможными. Миорелаксанты вызывают гораздо более глубокую мышечную релаксацию, чем это возможно во сне или даже при параличе мускулов. Именно поэтому перед операцией важно надевать компрессионное бельё: оно поддерживает «второе сердце» в искусственном тонусе.
Теперь о причинах тромбоза артерий. В артериальных сосудах крупного и среднего калибра скорость кровотока высокая 3 . Поэтому тромбы могут возникать:
- На атеросклеротических бляшках: данные отложения липидов возникают, в основном, в местах неравномерного кровотока, поэтому тромбу здесь удержаться легче.
- В артериях небольшого диаметра, где невысокая скорость кровотока.
- На стенках аневризмы — патологического расширения сосуда. Следовательно, при синдромах Марфана, Элерса-Данлоса, нейрофиброматозе, опухоли Эрдгейма и других патологиях, при которых аневризмы образуются очень часто — из-за нарушения строения сосудистых стенок.
- В области воспалённой или поражённой собственным иммунитетом стенки артерии.
- В месте, где артерия пережата: костью, опухолью, кистой.
- В месте, где стенка артерии (в основном, мелкого диаметра) состоит из «неправильных» белков, которые притягивают к себе тромбоциты, хотя должны их отталкивать ввиду разности электрических зарядов. Это происходит при коллагенозах.
- При генерализованном ДВС, когда свёртывающую систему крови уже практически не останавливает скорость кровотока.
Предрасполагающие к ангиотромбозу факторы

Не у всех, кто имеет вышеуказанные причины возникновения тромбоза, заболевание обязательно развивается. Зачастую нужны ещё внешние воздействия, которые запустят патологическое образование тромбов в сосудах.
Такими факторами становятся:
- Курение. В этом случае тромбоз, в основном, развивается в артериях — причем сосуды нижних конечностей от курения страдают в 2–3 раза чаще 4 , чем эта вредная привычка вызывает ишемию сердца. Причина — длительный спазм сосудов (vasa vasorum), мелких сосудов, питающих артерии и вены.
- Сахарный диабет. Данная патология приводит к нарушению свойств сосудистой стенки, в основном, артериальной. В результате, хоть диабет и не является непосредственной причиной развития тромбоза, но увеличивает риск его развития в 2–4 раза 1 . Кроме того, патология является и тем фактором, который будет ухудшать прогноз после хирургического лечения артериального тромбоза, поэтому, при его наличии, необходимо поддерживать глюкозу крови в пределах нормы.
- Нарушение жирового обмена. Каждое повышение концентрации общего холестерола на 10 мг/дл повышает риск облитерирующего атеросклероза, а с ним и тромбоза нижних конечностей, на 5–10% 1 .
- Воздействие местных факторов. При наличии причины развития тромбоза, его риск выше у тех людей, чьи конечности чаще травмируются (в счёт идут мелкие царапины и порезы), переохлаждаются или перегреваются.
- Стрессы. Психогенные стрессы приводят к выработке повышенного уровня кортизола, и он приводит к длительному спазму артерий с нарушением нормального кровотока по сосудам сосудов.
К факторам риска ангиотромбоза — венозного и артериального — относят также и те обстоятельства, которые нельзя изменить, но можно учесть, вовремя начав профилактику. Это:
- Возраст: чем человек старше, тем больше внимания он должен обращать на своё здоровье, в том числе и на состояние нижних конечностей. Описываемые ниже симптомы тромбоза не являются нормой ни в каком возрасте.
- Мужской пол: при этом увеличивается риск образования сгустков и в венах, и в артериях.
Как проявляется ангиотромбоз

В целом, симптомы тромбоза зависят от трёх факторов:
- где образовался сгусток крови — в артерии или в вене;
- в каком сосуде, и на каком его уровне появился тромб;
- перекрыл ли сгусток сосуд, насколько быстро это произошло.
Проявлениями флеботромбоза являются отёк и боль в конечности, усиливающаяся при ходьбе. При этом отёчная кожа становится синюшной, этот цвет становится более ярким в положении стоя. Пораженная конечность более тёплая, чем здоровая. Под отёчной кожей можно прощупать болезненный тяж — это пораженная вена. Активное прощупывание или сдавливание конечности опасно развитием ТЭЛА.
Уровень отёка зависит от места, где находится тромб: чем он ниже, тем меньшая поверхность ноги или руки будет отекать. В некоторых случаях болезнь протекает скрыто. Тогда тромбоз нижних конечностей выявляется после симптомов ТЭЛА: резкого чувства нехватки воздуха, одышки, обморока, сильного сердцебиения и кашля.
При артериальном тромбозе симптоматика отличается. Пока тромб растет и перекрывает артерию на 25% или меньше, в конечности будут появляться:
- онемение;
- покалывание;
- зябкость, которая накатывает «приливами» и локализуется ближе к пальцам;
- тяжесть в ногах — при нагрузке.
С увеличением тромба наблюдаются более заметные симптомы тромбоза: конечности начинают быстрее уставать, становятся более чувствительными к холоду, а «мурашки» и онемение возникают чаще и длятся дольше. Одна конечность становится более бледной, сухой и холодной, чем вторая. На ней часто возникают гнойнички и воспаления, которые долго не заживают.
При прогрессировании заболевания в пораженной ноге или руке возникает боль, при тромбозе артерий нижней конечности появляется хромота. А в далеко зашедшей стадии, если не развивается острый тромбоз, возникают трофические язвы — сначала как поверхностные раны, которые не заживают, а потом как глубокие «рытвины» с неровными краями. Финальными симптомами тромбоза, который развивается постепенно, становится развитие влажной гангрены, появление признаков общей интоксикации: тошноты, слабости, потери аппетита, головных болей. Вместе с этим зачастую также повышается температура тела. Если поражённую часть конечности не ампутировать, нарушается работа почек, сердечной и дыхательной системы.
Если же тромб в артерии растет быстро, появляются симптомы тромбоза конечности острого характера:
- кожный отёк;
- сильнейшая боль в ноге или руке;
- болезненность при прикосновении к конечности;
- быстрое развитие гангрены.
Изменения наблюдаются ниже перекрытой тромбом артерии. На ней же и пропадает пульс, что отмечается в самом начале заболевания.

Независимо от причины возникновения тромбоза, основными его осложнениями являются тромбоэмболические. Этот термин обозначает отрыв тромба от стенки сосуда и закупорка им подходящей по диаметру артерии, в результате чего участок органа, питавшегося от этой артерии, не получает питания и отмирает.
Наиболее часто тромбоэмбол попадает в артерии, отходящие от дуги аорты (это, в том числе, и питающие мозг артерии), на втором месте стоят крупные артерии таза и нижних конечностей, затем — артерии, идущие к внутренним органам. Очень редко развивается тромбоэмболия верхнеконечностных артерий 1 .
Одним из распространенных осложнений самого частого тромбоза — тромбоза глубоких вен нижних конечностей — является ТЭЛА (тромбоэмболия легочной артерии), когда перестает кровоснабжаться больший или меньший участок лёгких. Развивается ТЭЛА не в каждом случае флеботромбоза, но, к сожалению, выявить факторы риска этого опасного заболевания так и не смогли. Считается, что наибольшая опасность ТЭЛА существует в ранние сроки после возникновения симптомов тромбоза конечностей — пока тромб ещё неплотно фиксирован к стенке вены, и может оторваться. Тем не менее, тромбоэмболия может возникнуть и через длительный промежуток времени после флеботромбоза, особенно если не предпринимать никаких профилактических мер.
Кроме тромбоэмболии, флеботромбоз может осложниться ростом тромба и его распространением на близлежащие вены. Например, из глубоких вен голени сгусток может «дорасти» до подколенной вены, а из поверхностой бедренной — до общей бедренной вены. В этом случае ухудшается отток крови от конечности, а также увеличивается риск отрыва тромба.
Терапия должна быть начата как можно раньше. При острых тромбозах — как венозном, так и артериальном — она заключается во введении тех препаратов, которые могут растворить тромб. Если медикаментозный тромболизис оказался неэффективен, выполняется операция по удалению тромба из сосуда. После этого продолжается антикоагулянтная терапия под контролем показателей свёртывания.
Лечение зачастую выполняется в отделении реанимации, под контролем сосудистого хирурга.
При симптомах тромбоза верхних конечностей или ног, имеющих хронический характер, лечение также назначается сосудистым хирургом. На начальных стадиях оно консервативное, заключается в назначении сосудорасширяющих препаратов, ангиопротекторов, витаминов группы B, средств, снижающих холестерин; при флеботромбозе — венотоников.
Обязательным является назначение лекарственных средств, разжижающих кровь. Тромбо АСС — препарат ацетилсалициловой кислоты, который блокирует оседание тромбоцитов на стенках сосудов, в том числе и поражённого, тем самым, не давая тромбу разрастаться. Таблетки Тромбо АСС покрыты кишечнорастворимой плёночной оболочкой, что снижает вероятность развития местного раздражающего действия на желудок.
При далеко зашедших хронических тромбозах необходимо восстановить проходимость сосуда. Решение по оперативному лечению для восстановления проходимости сосуда принимает врач. Независимо от причины тромбоза после операции назначается прием антикоагулянтов и/или антиагригантных препаратов на длительный период.

Она заключается в улучшении кровотока в конечностях. Для этого нужно:
- поддерживать артериальное давление, холестерин и глюкозу крови в пределах нормы;
- проходить профилактические осмотры, вовремя реагировать на патологические изменения в сердце и сосудах;
- больше ходить пешком;
- избегать длительного стояния на ногах;
- сократить употребление соли;
- обогатить рацион продуктами, богатыми клетчаткой, а также полиненасыщенными жирными кислотами, витаминами E и P;
- беречь конечности от травм, переохлаждения и перегревания.
Если имеется один или несколько факторов его риска, необходимо получить рекомендации врача по профилактическому приёму Тромбо АСС. Препарат адаптирован для длительного приёма. Ацетилсалициловая кислота в кардиологических дозировках на протяжении многих лет активно используется специалистами для профилактики тромбозов и их тромбоэмболических осложнений.
* Имеются противопоказания, перед применением необходимо проконсультироваться со специалистом 1 Затевахин И.И. Тактика лечения при острых тромбозах артерий нижних конечностей // Материалы четвертого международного хирургического конгресса «Научные исследования в реализации программы Здоровье населения России» — М., 2012. 2 Артериальные тромбозы и эмболии конечностей / Под. ред. В.И. Лупальцова, С.С. Мирошниченко, И.А. Дехтярук / Харьков, ХНМУ, 2010 г. 3 Министерство здравоохранения Российской федерации. Клинические рекомендации. Заболевания артерий нижних конечностей. 2016 год (пересмотр каждые 3 года). 4 А. К. Лебедев, О. Ю. Кузнецова. Тромбоз глубоких вен нижних конечностей. Клинические рекомендации. / М, 2015.
Тромбозы

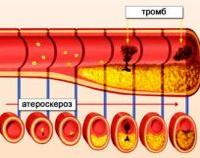
Тромбозы – это патологическое состояние, при котором в сосудах образуются плотные кровяные сгустки (тромбы), замедляющие или вовсе останавливающие нормальное течение крови. В результате чего может возникнуть недостаток питания органов (ишемия), что в свою очередь может привести к отмиранию тканей (некрозу, инфаркту) и летальному исходу. Выделяют два вида тромбозов: венозный и артериальный. Из названий видно, где происходит образование тромбов. В первом случае – в венах, во втором – в артериях. Болезнь может протекать в острой и хронической форме. Артериальный тромбоз наиболее опасен.
Основные причины возникновения
Существует три основных фактора тромбообразования.
- Повреждение стенки сосуда (в результате травмы, при хирургическом вмешательстве и неправильном питании (образуются холестериновые бляшки), инфекции, подъеме тяжестей, при родах и т.д.).
- Нарушение свертываемости крови (склонность к повышенной свертываемости). Изменение свертываемости крови может возникнуть из-за нарушения обмена веществ или гормонального дисбаланса.
- Застой крови. Возникает при длительном неподвижном нахождении человека в одной позе (например, перед компьютером, в самолетном кресле или прикованным к кровати).
К группе риска также можно отнести людей с варикозной болезнью вен, имеющих избыточный вес, вредные привычки, ведущих пассивный образ жизни, а также людей старше 60 лет.
Симптомы тромбоза
Для артериального тромбоза характерны следующие признаки:
- Резкая боль, которая возникает в одной месте и распространяется на прилежащие области в виде пульсирующего потока
- Чувство онемения конечностей в зависимости от расположения тромба, в результате чего они теряют чувствительность и холодеют
- Одышка, нарушение сердечного ритма, сдавленность в груди (при закупорке легочной артерии)
- Головокружение, расстройство речи (при перекрытии мозговых артерий)
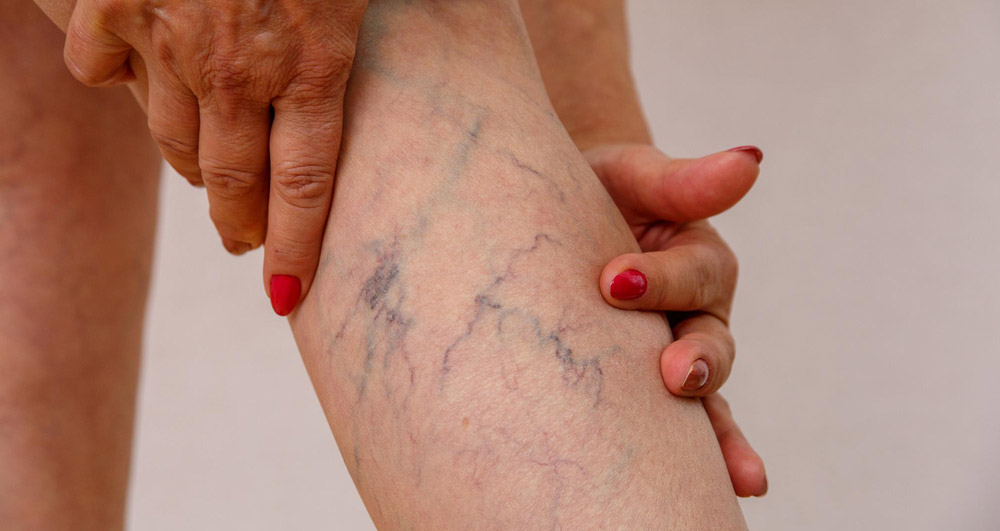
При венозном тромбозе наблюдается:
- Боль усиливающего характера в поражённой области
- Отечность и уплотнение вен в месте нахождения тромба
- Цвет кожи в данном месте приобретает синий оттенок
- Набухание и выпирание поверхностных вен.
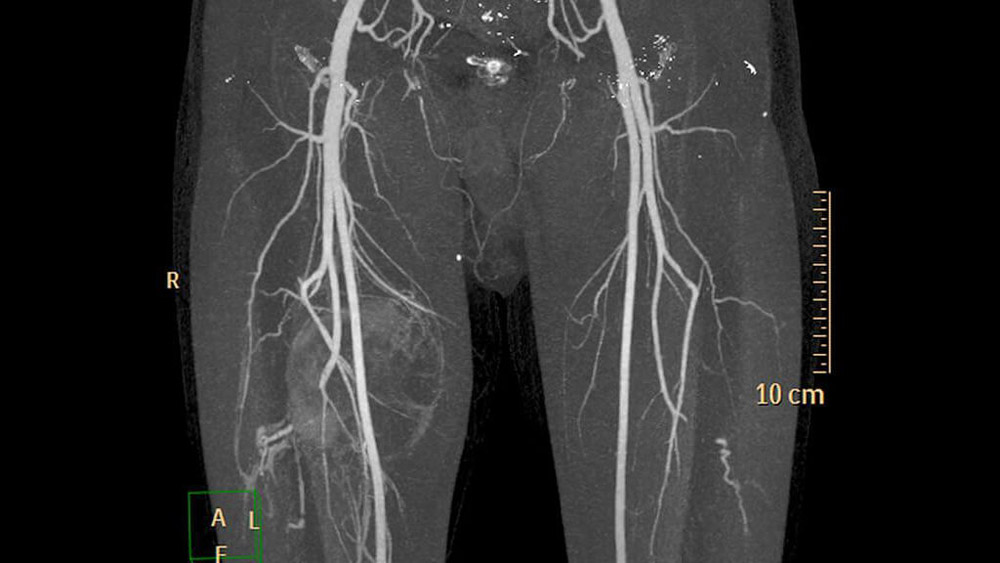
Диагностика заболевания
При обращении в медицинское учреждение врач проводит диагностику и назначает лечение. Основные диагностические методы:
- Анализы крови на свертываемость
- Магнитно-резонансная флебография
- Восходящая флебография с использованием контрастного вещества
- Радионуклидное сканирование местоположения тромба
- Тромбоэластография.
Специалисты, к которым следует обращаться:
Лечение
В зависимости от степени тяжести протекающего заболевания возможно консервативное и хирургическое лечение. При оперативном вмешательстве осуществляется: удаление тромбов, прошивание сосуда, перевязывание вен, артериовенозное шунтирование или другая необходимая операция.
Консервативное лечение включает:
- Медикаментозную терапию (антикоагулянты, введение средств, растворяющих тромб и т.д.)
- Диетотерапию
- УВЧ-терапию.
Профилактика
- Использование эластичных бинтов и компрессионного белья
- Отказ от курения
- Рациональное и правильное питание
- Витаминотерапия
- Двигательная активность
- Своевременное лечение сопутствующих заболеваний
- Следить за уровнем холестерина и глюкозы в крови
- Уменьшение массы тела.
В случае появления симптомов заболевания Вы можете обратиться за консультацией и обследованием в Москве к специалистам ЦКБ РАН. Запись производится по телефонам…