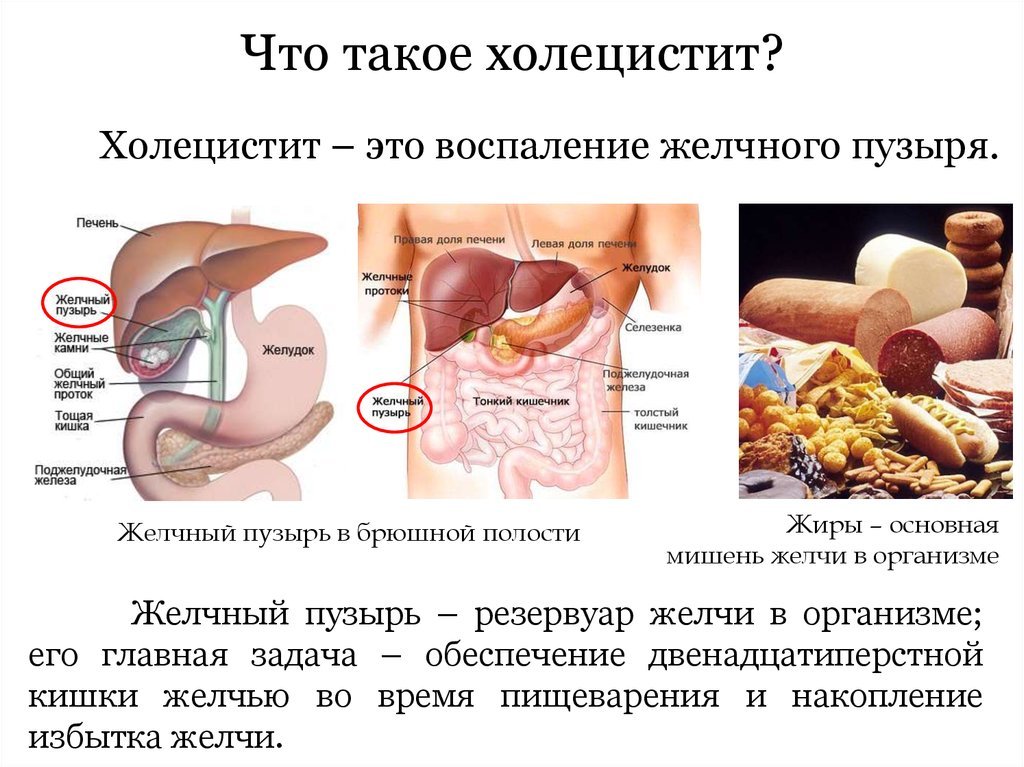
Холецистит острый
Наиболее распространенным симптомом острого холецистита является острая, внезапная боль в правой верхней части живота, которая может усиливаться при глубоком дыхании или при прикосновении к животу, а также отдавать в правое плечо. В отличие от боли в животе при других состояниях, боль при остром холецистите обычно не проходит в течение нескольких часов.
Вы должны как можно скорее обратиться к врачу, если почувствовали боль описанного характера и продолжительности, особенно если она сопровождается желтухой и повышением температуры тела. Если чувствуете себя очень плохо, вызовите скорую помощь, позвонив с мобильного 911 или 112, со стационарного телефона 03.
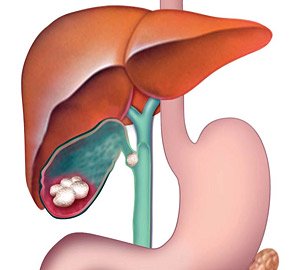
Желчный пузырь
Желчный пузырь представляет собой небольшой грушеобразный орган, расположенный под печенью. Основная задача желчного пузыря — накапливать желчь.
Желчь — это жидкость, вырабатываемая печенью, которая помогает переваривать жиры. По канальцам, которые называются протоками, она течёт из печени в желчный пузырь и там хранится. Постепенно желчь становится более концентрированной, что повышает эффективность переваривания жиров. Желчный пузырь выпускает желчь в пищеварительную систему, когда туда поступает пища.
Желчный пузырь — важный орган, но не жизненно необходимый. Его удаление не опасно для жизни и после этого человек сохраняет способность к пищеварению.
Острый холецистит лечат антибиотиками. Потом часто требуется удаление желчного пузыря. Такая операция называется холецистэктомией. Необходимость в срочной операции возникает обычно только при тяжёлых осложнениях.
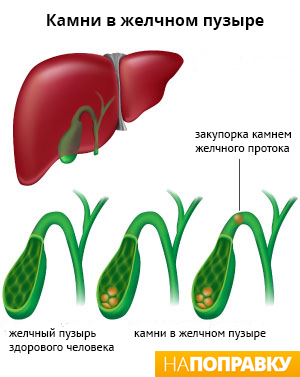
Острый холецистит — редкое осложнение желчнокаменной болезни. По статистике, камни в желчном пузыре обнаруживают у каждого десятого взрослого человека, а после 70 лет — у каждого третьего. Однако в большинстве случаев само наличие желчных камней не вызывает никаких симптомов.
Примерно 1 — 4% людей, у которых есть желчные камни, изредка испытывают эпизодические боли, так называемую желчную колику. Приблизительно у каждого пятого развивается острый холецистит, если желчный пузырь не был удален.
Симптомы острого холецистита
Проявления острого холецистита обычно начинаются с неожиданной резкой боли в верхней части живота, которая может распространяться в область правого плеча.
Вы можете ощутить подобную боль и при желчной колике, однако она обычно проходит в течение нескольких часов. Боль при остром холецистите длительная. Обычно болезненная часть живота становится напряженной, а глубокое дыхание усиливает боль.
Примерно в каждом четвёртом случае острого холецистита желчный пузырь распухает настолько, что вы сможете ощутить выпуклость на животе. Это происходит приблизительно через сутки после начала болей.
Другие симптомы острого холецистита включают:
- повышенную температуру тела (жар), обычно умеренную и не превышающую 38°C ;
- тошноту;
- рвоту;
- потерю аппетита;
- пожелтение кожи и белков глаз (желтуху).
Если острый холецистит не лечить, возрастает риск развития осложнений.
Причины острого холецистита
Риск заболеть холециститом повышают некоторые факторы:
- избыточный вес (ожирение);
- женский пол, так как шансы заболевания острым холециститом в три раза выше у женщин, чем у мужчин (хотя симптомы в общем проявляются у мужчин в более тяжёлой форме);
- средний возраст, так как чаще всего острый холецистит возникает в возрасте от 40 до 60 лет.
В зависимости от причин возникновения острого холецистита его можно отнести к одному из двух основных типов — калькулёзный холецистит и некалькулезный холецистит. Далее подробнее описываются оба типа.
Калькулёзный холецистит
Калькулёзный холецистит — самый распространённый и обычно менее тяжёлый тип острого холецистита. Он встречается примерно в 95% случаев заболевания.
При калькулёзном холецистите главное выходное отверстие желчного пузыря, называемое желчным протоком, блокируется желчным камнем или билиарным сладжем — это густая взвесь желчи и мелких кристалликов холестерина.
Закупорка желчного протока приводит к накоплению желчи в желчном пузыре, из-за которого давление в нём повышается, что становится причиной воспаления желчного пузыря. Примерно в 1 случае из пяти в развитии воспаления участвуют бактерии. Это может привести к более тяжёлым осложнениям острого холецистита, таким как гангренозный холецистит (отмирание ткани внутри желчного пузыря).
Некалькулезный холецистит
Бескаменный холецистит обычно является более тяжёлым случаем острого холецистита. Нередко он приводит к необходимости помещения больного в реанимационное отделение для лечения.
Бескаменный холецистит возникает обычно как осложнение тяжёлого заболевания, инфекции или травмы, затрагивающей желчный пузырь. Возможные причины бескаменного холецистита включают:
- случайное повреждение желчного пузыря при полостной операции;
- тяжёлую травму или ожог;
- заражение крови (сепсис);
- серьёзное недоедание; (синдром приобретённого иммунодефицита).
Диагностика острого холецистита
Чтобы диагностировать острый холецистит, врач проведёт осмотр вашего живота. Если возникнет подозрение на острый холецистит, вас положат в больницу для дальнейшего обследования.

Ваш врач, скорее всего, проведёт простую проверку на так называемый симптом Мерфи: плотно приложив руку к вашей грудной клетке, он попросит вас глубоко вдохнуть. При вдохе желчный пузырь опускается. Если у вас холецистит, вы вздрогнете от резкой боли при соприкосновении желчного пузыря с рукой врача.
Кроме того, ваш врач отправит вас на анализ крови, чтобы узнать, не повышено ли у вас содержание лейкоцитов в крови по сравнению с нормой. Повышенное содержание лейкоцитов обычно указывает на наличие воспалительного процесса в организме.
Если обе описанные проверки указывают на заболевание, вас, вероятно, направят на УЗИ. Это исследование, при котором звуковые волны высокой частоты используются для получения изображения ваших внутренних органов.
Дополнительные исследования могут потребоваться только в том случае, когда на основании УЗИ нельзя сделать окончательный вывод или когда существует подозрение, что возникли осложнения (например, разрыв желчного пузыря).
Дополнительные исследования, которые могут потребоваться, включают:
- рентген брюшной полости (абдоминальную рентгенографию) или компьютерную томографию, которые используют рентгеновские лучи и компьютер для получения детального изображения того, что происходит внутри вашего тела;
- магнитно-резонансную томографию, при которой изображение органов внутри тела получается посредством сильных магнитных полей и радиоволн;
- магнитно-резонансную холангиопанкреатографию (МРХПГ), которая проводится при подозрении, что желчный камень вышел из желчного пузыря и закупорил желчный проток.
Лечение острого холецистита
Если врач предполагает, что у вас острый холецистит, вас скорее всего положат для лечения в больницу. Сначала вам в вену введут антибиотики. Используются антибиотики широкого спектра действия, которые могут убивать большой спектр различных бактерий. Как только ваше состояние стабилизируется, вас могут выписать из больницы домой и назначить дату возвращения для проведения операции (см. ниже).
Однако если болезнь протекает особенно тяжело или присутствует высокий риск осложнений, операция вам может быть назначена через несколько дней после лечения антибиотиками. Наиболее распространённый тип операции при остром холецистите — холецистэктомия (удаление желчного пузыря).
Хирургическое лечение острого холецистита
Холецистэктомия — это удаление желчного пузыря хирургическим путём. Существуют два типа холецистэктомии:
- лапароскопическая холецистэктомия;
- полостная холецистэктомия.
Оба типа операции описаны ниже.
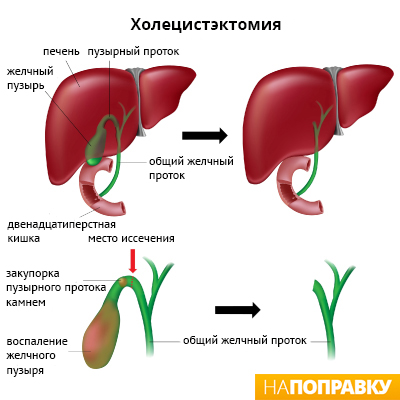
Лапароскопическая холецистэктомия — это современный метод операции, при котором вместо больших разрезов делаются только небольшие отверстия. Лапароскопическая холецистэктомия проводится под общей анестезией — это значит, что во время операции вы будете спать и не почувствуете никакой боли.
При лапароскопической холецистэктомии хирург делает четыре небольших разреза — каждый не длиннее 1 см в стенке живота. Один разрез делается рядом с пупком, а три других — в верхней части живота.
Затем через эти отверстия живот наполняется углекислым газом. Это делается для того, чтобы хирург мог лучше видеть внутренние органы и чтобы у него было больше места для работы.
В один из разрезов хирург вставляет инструмент, называемый лапароскоп. Лапароскоп — это тонкая жёсткая трубка, у которой на одном конце закреплены источник света и камера. Камера передаёт изображение брюшной полости на телевизионный экран.
Затем хирург вводит другие инструменты через остальные разрезы, чтобы удалить желчный пузырь и желчные камни, если они есть. После удаления желчного пузыря разрезы зашивают.
Так как при таком способе делаются только маленькие разрезы в стенке живота, после операции вы не будете испытывать сильных болей и быстро восстановитесь. Большинство пациентов возвращаются домой или сразу в день операции, или на следующий день.
Полостная холецистэктомия. В большинстве случаев лапароскопическая холецистэктомия лучше, чем полостная. Однако существует ситуации, в которых ее проведение не рекомендуется:
- беременным женщинам в третьем триместре;
- некоторым людям с циррозом печени (рубцевание печени).
В таком случае рекомендуется проведение полостной холецистэктомии. Полостная холецистэктомия может также проводиться, если плановая лапароскопическая холекцистэктомия не была успешна.
Как и лапароскопическая, полостная холецистэктомия проводится под общим наркозом, так что вы не будете чувствовать боль во время этой процедуры. Хирург сделает большой разрез на животе, чтобы удалить желчный пузырь.
Полостная холецистэктомия — эффективный способ лечения острого холецистита, однако восстановительный период после неё длиннее, чем после лапароскопической. Большинство пациентов после полостной холецистэктомии восстанавливаются примерно шесть недель.
Перкутанная холецистэктомия. Если у вас болезнь проявляется очень тяжело или общее состояние вашего здоровья неудовлетворительно, врачи могут решить, что немедленное проведение операции слишком рискованно.
В таком случае в качестве временных мер может проводиться перкутанная холецистэктомия. Она может проводиться под местной анестезией, которая лишает чувствительности живот пациента. Это означает, что во время операции вы будете бодрствовать.
При помощи УЗИ хирург сможет ввести иглу в ваш желчный пузырь. Затем по этой игле будет осуществляться отвод желчи из желчного пузыря, что приведёт к ослаблению воспаления (распухания). Когда острые симптомы пройдут, желчный пузырь можно будет удалить хирургическим путём.
Жизнь без желчного пузыря
Без желчного пузыря можно вести совершенно нормальный образ жизни. Это полезный орган, но не жизненно необходимый. Ваша печень по-прежнему будет производить желчь для переваривания пищи. Правда, у некоторых людей после удаления желчного пузыря наблюдается вздутие живота и понос после поглощения жирной или острой пищи. Если какая-то пища вызывает у вас такие симптомы, то возможно, вам стоит избегать её в будущем.
Осложнения острого холецистита
Гангренозный холецистит возникает тогда, когда сильное воспаление и отек тканей перекрывает доступ крови к желчному пузырю. Без постоянного притока крови ткань желчного пузыря начинает отмирать. Это может представлять серьёзную опасность, так как мёртвая ткань беззащитна перед серьёзной инфекцией, которая может быстро распространиться по всему телу.
В число известных факторов риска гангренозного холецистита входят:
- мужской пол;
- возраст более 45 лет;
- наличие диабета в истории болезни;
- заболевания сердца в истории болезни.
Неясно, почему эти факторы делают человека более подверженным гангренозному холециститу. За исключением учащенного сердцебиения (более 90 ударов в минуту), гангренозный холецистит обычно не проявляется заметными симптомами и чаще всего диагностируется на основании анализов.
Есть серьёзные основания подозревать наличие гангренозного холецистита, если:
- ваш пульс больше 90 ударов в минуту;
- у вас сильно повышено содержание лейкоцитов в крови;
- УЗИ показывает, что стенки желчного пузыря толще, чем 4,5 мм.
Если возникло подозрение на гангренозный холецистит, чаще всего производится холецистэктомия для скорейшего удаления желчного пузыря. Гангренозный холецистит развивается приблизительно в 30% случаев.
Разрыв (перфорация) желчного пузыря. В случае сильного воспаления стенка желчного пузыря может прорваться, и заражённая желчь выльется наружу. Это может привести к заражению брюшины, которое называется перитонитом.
Симптомы перитонита включают:
- внезапную очень сильную боль в животе;
- рвоту;
- озноб;
- повышенную температуру — 38ºC и выше; (тахикардию);
- жажду;
- отсутствие мочеиспускания или мочеиспускание менее обильное, чем в норме.
Перитонит лечится сочетанием инъекций антибиотиков и хирургического вмешательства. Прочитайте подробнее о перитоните.
Профилактика острого холецистита
Самый действенный способ предотвращения острого холецистита — снижение риска образования желчных камней. Для этого необходимо внести изменения в питание и снизить вес, если он избыточен.

Рекомендуется избегать употребления жирной пищи, содержащей много холестерина. Например:
- колбасные изделия и жирное мясо;
- масло и сало;
- мясные пироги;
- печенье и кондитерские изделия.
Рекомендуется питание с низким содержанием жиров и высоким содержанием клетчатки, которое предполагает употребление цельнозерновых продуктов и как минимум пяти порций свежих фруктов и овощей ежедневно.
Имеются также данные, указывающие на то, что регулярное потребление орехов (например, арахиса и кешью) помогает снизить риск возникновения желчных камней.
Избыточный вес или ожирение увеличивает содержание холестерина в желчи, что, в свою очередь, повышает риск возникновения желчных камней. Вы можете контролировать свой вес, придерживаясь здорового питание и регулярно занимаясь спортом.
Однако следует избегать жестких диет, приводящих к быстрой потере веса. Некоторые данные свидетельствуют о том, что такие диеты могут нарушить химический состав желчи и повысить риск образования желчных камней. Снижать вес рекомендуется постепенно.
К какому врачу обратиться при остром холецистите?
С помощь сервиса НаПоправку вы можете найти хорошего хирурга, который занимается диагностикой и лечением острого холецистита. Если вам требуется лечь в больницу, вы можете выбрать клинику абдоминальной хирургии у нас на сайте, ознакомившись с отзывами о ней.
Возможно, Вам также будет интересно прочитать


Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Острый холецистит
Острый холецистит — воспаление желчного пузыря, характеризующееся внезапно возникающим нарушением движения желчи в результате блокады ее оттока. Возможно развитие патологической деструкции стенок желчного пузыря. В подавляющем большинстве случаев (85-95%) развитие острого холецистита сочетано с конкрементами (камнями), более чем у половины (60%) пациентов определяется бактериальное заражение желчи (кишечные палочки, кокки, сальмонеллы и т п.). При остром холецистите симптоматика возникает единожды, развивается и, при адекватном лечении, стухает, не оставляя выраженных последствий. При многократном повторении острых приступов воспаления желчного пузыря говорят о хроническом холецистите.
МКБ-10




Общие сведения
Острый холецистит — воспаление желчного пузыря, характеризующееся внезапно возникающим нарушением движения желчи в результате блокады ее оттока. Возможно развитие патологической деструкции стенок желчного пузыря. В подавляющем большинстве случаев (85-95%) развитие острого холецистита сочетано с конкрементами (камнями), более чем у половины (60%) пациентов определяется бактериальное заражение желчи (кишечные палочки, кокки, сальмонеллы и т п.). При остром холецистите симптоматика возникает единожды, развивается и, при адекватном лечении, стухает, не оставляя выраженных последствий. При многократном повторении острых приступов воспаления желчного пузыря говорят о хроническом холецистите.
Острый холецистит чаще развивается у женщин, риск его возникновения увеличивается с возрастом. Есть предположения о влиянии гормонального фона на развитие холецистита.

Причины
- повреждение стенок пузыря твердыми образованиями (камни), закупорка камнями желчного протока (калькулезный холецистит);
- заражение желчи бактериальной флорой, развитие инфекции (бактериальный холецистит);
- заброс ферментов поджелудочной железы в желчный пузырь (ферментативный холецистит).
Во всех случаях развитие воспаления в стенках желчного пузыря вызывает сужение просвета желчного протока (или его обтурацию конкрементом) и застой желчи, которая постепенно загустевает.
Классификация
Острый холецистит подразделяется по форме на катаральную и деструктивные (гнойные). Среди деструктивных форм, в свою очередь, выделяют флегмонозную, флегмонозно-язвенную, гангренозную и перфоративную, в зависимости от стадии воспалительного процесса.
Симптомы острого холецистита
Основным симптомом является желчная колика – острая выраженная боль в правом подреберье, верхней части живота, возможно иррадиирующей в спину (под правую лопатку). Реже иррадиация происходит в левую половину тела. Предварять возникновение желчной колики может прием алкоголя, острой, жирной пищи, сильный стресс.
Помимо болевого синдрома, острый холецистит может сопровождаться тошнотой (вплоть до рвоты с желчью), субфебрильной температурой.
В легких случаях (без наличия камней в желчном пузыре) острый холецистит протекает быстро (5-10 дней) и завершается выздоровлением. При присоединении инфекции развивается гнойный холецистит, у лиц с ослабленными защитными силами организма способный перейти в гангрену и перфорацию (прорывание) стенки желчного пузыря. Эти состояния чреваты летальным исходом и требуют незамедлительного оперативного лечения.
Осложнения
Зачастую осложнения острого холецистита являются следствием развития инфекции: эмпиема желчного пузыря(гнойное воспаление) и эмфизема (газовое скопление) желчного пузыря, сепсис (генерализация инфекции).
Также острый холецистит может привести к прободению желчного пузыря, следствием чего станет воспаление брюшины (перитонит), может сформироваться пузырно-кишечный свищ. Зачастую холецистит осложняется воспалением поджелудочной железы.
Диагностика

Для диагностики имеет значение выявление нарушений в диете или стрессовых состояний при опросе, присутствие симптоматики желчной колики, пальпация брюшной стенки. Анализ крови показывает признаки воспаления (лейкоцитоз, высокую СОЭ), диспротеинемию и билирубинемию, повышение активности ферментов (амилазы, аминотрансфераз) при биохимическом исследовании крови и мочи.
При подозрении на острое воспаление желчного пузыря обязательно назначается УЗИ органов брюшной полости. Оно показывает увеличение органа, наличие или отсутствие в желчном пузыре и желчном протоке камней. При ультразвуковом обследовании воспаленный желчный пузырь имеет утолщенные (более 4 мм) стенки с двойным контуром, может отмечаться расширение желчных протоков, положительный симптом Мерфи (напряжение пузыря под ультразвуковым датчиком).
Детальную картину органов брюшной полости дает компьютерная томография. Для детального исследования желчных протоков применяют методику ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография).

КТ органов брюшной полости. Острый эмфизематозный холецистит – скопление газа по периферии в виде «ободка».
Дифференциальный диагноз
В случае подозрения острого холецистита проводят дифференциальную диагностику с острыми воспалительными заболеваниями органов брюшной полости: острым аппендицитом, панкреатитом, абсцессом печени, прободной язвой желудка или 12п. кишки. А также с приступом мочекаменной болезни, пиелонефритом, правосторонним плевритом. Важным критерием в дифференциальной диагностике острого холецистита является функциональная диагностика.
Лечение острого холецистита

В случае первичного диагностирования острого холецистита, если не выявлено наличие камней, течение не тяжелое, без гнойных осложнений – лечение осуществляют консервативно под наблюдением гастроэнтеролога. Применяют антибиотикотерапию для подавления бактериальной флоры и профилактики возможного инфицирования желчи, спазмолитики для снятия болевого синдрома и расширения желчных протоков, дезинтоксикационную терапию при выраженной интоксикации организма.
При развитии тяжелых форм деструктивного холецистита – хирургическое лечение (холецистотомия).
В случае выявления камней в желчном пузыре, чаще всего также предлагается удаление желчного пузыря. Операцией выбора является холецистэктомия из минидоступа. При противопоказаниях к проведению операции и отсутствии гнойных осложнений возможно использовать методы консервативной терапии, но стоит иметь в виду, что отказ от оперативного удаления желчного пузыря с крупными конкрементами чреват развитием повторных приступов, переходом процесса в хронический холецистит и развитием осложнений.
Всем больным острым холециститом показана диетотерапия: 1-2 дня вода (можно сладкий чай), после чего диета №5А. Больным рекоменована пища, свежеприготовленная на пару или вареная в теплом виде. Обязателен отказ от продуктов, содержащих большое количество жиров, от острых приправ, сдобы, жареного, копченого. Для профилактики запоров рекомендован отказ от пищи, богатой клетчаткой (свежие овощи и фрукты), орехи. Категорически запрещены спиртосодержащие и газированные напитки.
Варианты хирургических вмешательств при остром холецистите:
- лапароскопическая холецистотомия;
- открытая холецистотомия;
- чрезкожная холецистостомия (рекомендовано для пожилых и ослабленных пациентов).
Профилактика
Профилактика заключается в соблюдении норм здорового питания, ограничение употребления алкоголя, больших количеств острой, жирной пищи. Так же приветствуется физическая активность – гиподинамия является одним из факторов, способствующих застою желчи и формированию конкрементов.
Прием пищи лучше осуществлять согласно режиму, не реже, чем каждые 4 часа. Обязательно употреблять достаточное количество жидкости (от полутора литров), не переедать на ночь. Неблагоприятными для здоровья желчного пузыря также являются ожирение, кишечные паразиты (аскариды, лямблии), сильные стрессы.
Прогноз
Легкие формы острого холецистита без осложнений, как правило, заканчиваются скорым выздоровлением без заметных последствий. При недостаточно адекватном лечении острый холецистит может стать хроническим. В случае развития осложнений вероятность летального исхода весьма велика – смертность от осложненного острого холецистита достигает почти половины случаев. При отсутствии своевременной врачебной помощи развитие гангрены, перфораций, эмпиемы желчного пузыря происходит очень быстро и чревато летальным исходом.
Удаление желчного пузыря не ведет к заметному ухудшению качества жизни пациентов. Печень продолжает вырабатывать необходимое количество желчи, которая поступает прямо в двенадцатиперстную кишку. Однако после удаления желчного пузыря может развиться постхолецистэктомический синдром. Первое время у больных после холецистотомии может отмечаться более частый и мягкий стул, но, как правило, со временем эти явления исчезают.
Лишь в очень редких случаях (1%) прооперированные отмечают стойкую диарею. В таком случае рекомендовано исключить из рациона молочные продукты, а также ограничить себя в жирном и остром, увеличив количество употребляемых овощей и других, богатых клетчаткой, продуктов. Если диетическая коррекция не приносит желаемого результата, назначают медикаментозное лечение диареи.
Острый холецистит: симптомы, диагностика, лечение калькулезного холецистита
Острый холецистит представляет собой быстро прогрессирующий воспалительный процесс в желчном пузыре. Такое состояние обусловлено затруднением процесса оттока желчи. В большинстве случаев острый холецистит сопровождается образованием камней в желчных протоках. В отличие от хронической формы, острая возникает единожды и стремительно развивается. При своевременном оказании медицинской помощи симптоматика холецистита бесследно исчезает.

Причины острого холецистита
Острое воспаление желчного пузыря развивается очень быстро на фоне полного благополучия. Чаще всего холецистит является осложнением желчнокаменной болезни из-за длительного застоя желчи и образования конкрементов (в 90% случаев). Когда камень, образовавшийся из кристаллизовавшихся компонентов желчи, останавливается в пузырном протоке, препятствуя отходу желчи, возникает острое воспаление. В таком случае повышается риск присоединения бактериальной инфекции.
Если острое воспаление разрешается самостоятельно, а затем возникает вновь, происходят фиброзные изменения желчного пузыря. В результате развивается хроническая форма холецистита.
Холецистит может развиваться не только на фоне желчнокаменной болезни. К другим причинам возникновения воспалительного процесса относят:
- недавно перенесенное хирургическое вмешательство, получение серьезной травмы или ожога;
- врожденные деформации желчного пузыря и его протоков;
- неправильное питание (злоупотребление жирной, острой, жареной пищей) или длительное голодание;
- сопутствующие заболевания желудочно-кишечного тракта, в частности — гастрит с пониженной кислотностью;
- дисбактериоз кишечника;
- заражение паразитами (острицами, аскаридами) и простейшими (дизентерийная амеба);
- инфекции (стрептококк, кишечная палочка, сальмонелла).
У женщин холецистит возникает чаще, чем у мужчин. Это обусловлено уровнем эстрогена в крови, который повышается при беременности, гормональных сбоях, приеме оральных контрацептивов.
Симптомы
Острая форма воспаления желчного пузыря бывает неосложненной и осложненной. В первом случае речь идет как о калькулезном (с образованием камней в протоках), так и о некалькулезном холецистите. В этом случае осложнения не возникают.
Осложненное воспаление желчного пузыря сопровождается образованием околопузырного инфильтрата, развитием абсцесса, прободением пузыря, острым панкреатитом.
Начало приступа острого холецистита характеризуется печеночной коликой. У пациента возникают сильные боли в правом подреберье, которые отдают в поясницу и эпигастрий, а также распространяются на надключичную область.
Также при остром воспалении желчного пузыря возможны такие симптомы:
- повышение температуры;
- белый плотный налет на поверхности языка;
- лихорадка;
- пожелтение кожи и белков глаз;
- тошнота;
- рвота.
Если холецистит протекает без образования камней и не осложняется тяжелыми состояниями, выраженность симптомов снижается спустя 2-3 дня. У 85% пациентов симптоматика разрешается в течение недели даже без лечения.
Если холецистит осложняется перфорацией желчного пузыря или перитонитом, болевой синдром меняет характер: он не локализуется в конкретном отделе, а разливается по всему животу.
Формы острого холецистита
В зависимости от изменений, которые происходят в стенке желчного пузыря при воспалении, различают такие формы острого холецистита:
- Катаральная. В этом случае воспалительный процесс распространяется на слизистую оболочку органа.
- Флегмонозная. Воспаление распространяется на все слои стенки желчного пузыря.
- Гангренозная. Патологический процесс достигает области брюшины.
- Гангренозно-перфоративная. Происходит прободение желчного пузыря.
Без соответствующего лечения формы острого холецистита перетекают из одной в другую — от катаральной до гангренозно-перфоративной.
Осложнения
Если пациент своевременно не обращается к врачу при симптомах острого холецистита, возможно развитие осложнений. Это:
- Перивезикальный инфильтрат, охватывающий желчный пузырь. Если своевременно не начать лечение, он трансформируется в абсцесс.
- Перитонит. Очень опасное состояние, возникающее при прободении стенки желчного пузыря и проникновении желчи в брюшную полость.
- Пузырнотонкокишечный свищ.Это довольно редкое, но тяжелое осложнение. В данном случае камень крупных размеров разрушает стенки желчного пузыря, образуя свищ в тонкую кишку. Через него конкремент может беспрепятственно выйти и стать причиной непроходимости тонкой кишки.
Без адекватного лечения осложненный холецистит может привести к сепсису и шоку. Смертность в таких случаях достигает 65%.
Диагностика
При подозрении на острый холецистит нужно немедленно вызвать скорую помощь или доставить больного в медучреждение. При характерных симптомах запрещено до оказания помощи прикладывать к правому подреберью тепло, а также принимать слабительное.
При поступлении пациента ему назначают такие исследования:
- Клинический анализ крови.
- Биохимический анализ крови и мочи.
- УЗИ органов брюшной полости.
- КТ с введением контрастного вещества. Этот метод используют, если УЗИ оказалось малоинформативным. КТ качественно визуализирует панкреатическую область общего желчного протока.
Острый холецистит имеет признаки, сходные с некоторыми другими заболеваниями органов брюшной полости. Именно поэтому его важно дифференцировать с острым аппендицитом и панкреатитом, острой кишечной непроходимостью и почечной коликой.
Лечение
При неосложненном остром холецистите проводят консервативную терапию. Она включает:
- лечебное голодание под контролем врача;
- инфузионную терапию;
- применение антибиотиков, спазмолитиков и обезболивающих средств;
- установку назогастрального зонда (в случае неуемной рвоты или кишечной непроходимости).
Консервативная терапия является своеобразной предоперационной подготовкой. Специалисты рекомендуют всем пациентам, вне зависимости от того, осложнено ли воспаление наличием камней, операцию по удалению желчного пузыря — холецистэктомию. Операция не проводится только в том случае, если у пациента имеются серьезные противопоказания к ней.
Показаниями к проведению операции являются:
- отсутствие результатов от консервативной терапии;
- наличие камней в желчном пузыре или протоках;
- гнойная или гангренозная форма острого холецистита;
- наличие опухолей в области желчного пузыря.
Холецистэктомию проводят щадящим современным способом — лапароскопическим. Доступ к органу осуществляют через несколько небольших проколов в области брюшины.
Для пациентов с высоким хирургическим риском возможно выполнение чрескожной холецистэктомии.
Признаки острого холецистита: симптомы, первая помощь
Острый холецистит является воспалением желчного пузыря. По частоте встречаемости в хирургической практике, после аппендицита занимает второе место. Чаще всего возникает на фоне холелитиаза. Характерным для него является наличие камня в желчном пузыре. Около 95% пациентов имеет холецистит в сопровождении с холелитиазом.

острый холецистит
Этиология
Основные признаки острого холецистита:
- проникновение и распространение инфекции,
- обтурация проток камнем.
Если нет задержки желчи в пузыре, то при попадании инфекции в его полость воспалительный процесс не будет развиваться.
Причины острый холецистит:
- появление конкрементов в желчном пузыре,
- перегибы и загибы протоков.
Но, без камней холецистит возникает только в 5-10% случаях.
Почему развивается хронический холецистит:
- Ожоговая болезнь, объёмные операции, скепсис и травмы.
- Длительное голодание или парентеральное питание, которое приводит к застоя желчи.
Клиника
Первый симптом, это схваткообразные болевые ощущения, которые в дальнейшем только усиливаются по мере усугубление состояния. В дальнейшем процесс прогрессирует и сопровождается рвотой. Также присущ сухой обложенный белым налётом язык. При внешнем осмотре выявляется уменьшение подвижности брюшной стенки с правой стороны, это объясняется тем, что воспаление выходит далеко за контуры желчного пузыря. Наблюдается повышение температуры, как и при любом воспалительном процессе. При лёгких формах до 38 градусов, а при тяжёлых — 40°С.

симптомы острого холецистита
У пациента наблюдается постоянное ощущение озноба. В анализе крови значительный лейкоцитоз.
Патогноманичным симптомом холецистита является симптом Ортнера-Грекова. Он характеризуется покалыванием в подреберье. Следующий симптом Мерфи, суть в болезненности при пальпации желчевыводящих путей во время глубокого вдоха. Обструкция желчных путей приводит к вздутию живота, отрыжке, тошнота, рвоте, пожелтению кожных покровов. Усугубление этой симптоматики говорит о прогрессировании процесса. К нему присоединяется интоксикация, сухость в ротовой полости, а также рвота. Часто такие симптомы наблюдаются при панкреатите.
Диагностическая программа
Чтобы определить это заболевание, нужно тщательно собрать анамнез, из которого можно узнать об огрехах в диете. А также точно расспросить о симптомах желчной колики. Также необходимо тщательно пропальпировать брюшную стенку. Для этого сначала нужно провести поверхностную, а затем глубокую пальпацию. Ни в коем случае нельзя пальпировать в правом подреберье, ведь из-за болевых ощущений человек больше не сможет точно локализовать, где точно болит.
Для точной диагностики, а также чтобы узнать острый холецистит причины возникновения, необходимо немедленно провести УЗИ. Оно покажет, есть ли воспаление желчного и конкременты.
Отличным способом диагностики, который детализирует ещё более подробное состояние органов брюшной полости, является компьютерная томография. С помощью этого метода исследования можно узнать о состоянии всех смежных органов брюшной полости. Последнее время все чаще используется эндоскопическая ретроградная холангиопанкреатография.
Для того, чтобы выяснить острое воспаление желчного пузыря, стоит провести анализ крови. Который в случае воспалительного процесса будет иметь повышение количества лейкоцитов, СОЭ, а также количества билирубина и ферментов.
Лечение
Если диагностировали острый холецистит, чем лечить? Ни в коем случае нельзя заниматься самолечением. При появлении симптомов необходимо сразу обратиться за помощью к специалисту. Ведь неправильное купирование болевого синдрома может привести к дальнейшим диагностических ошибкам. Это притупит болевые ощущение и врач может пропустить развитие перитонита. Не редко воспалительный процесс задевает мышечную ткань, что в дальнейшем приводит к развитию гангренозного холецистита и перитонита. Перитонит достаточно часто приводит к смерти пациента.

лечение острого холецистита
Основным способом лечения является хирургическое вмешательство с удалением целого желчного пузыря.
Чтобы стать клиентом клиники «ЭЛ Клиника», нужно просто позвонить по нашему контактному номеру. Специалисты выявит причины острого холецистита и назначит эффективное лечение.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Острый холецистит – симптомы и лечение
Острый холецистит – самое частое осложнение желчекаменной болезни. Название cholecystitis происходит от древнегреческих слов – χολή «желчь» + κύστις «пузырь», а суффикс “-itis” в латыни означает «воспаление». Таким образом «холецистит» – воспаление желчного пузыря.
Причины
Риск острого холецистита, как и других осложнений желчекаменной болезни при бессимптомном течении довольно низок, в 99% случаев развитию холецистита предшествуют эпизоды так называемой желчной колики. Собственно, причина у этих двух состояний одна и та же – блокирование пузырного протока камнем и нарушение нормального оттока желчи из желчного пузыря.

Острое воспаление желчного пузыря
(Netter’s clinical anatomy, 4th edition)
Происходит это обычно после приема жирной пищи: в ответ на поступление жиров в 12-перстную кишку, желчный пузырь сокращается, чтобы выбросить желчь, и вместе с ней происходит перемещение камня, которые застревает в пузырном протоке. Это вызывает довольно интенсивную боль, но на этом этапе воспаления еще нет, это желчная колика. Если блок желчного пузыря продолжается более 6 часов – увеличивается внутрипузырное давление, нарушается микроциркуляция в стенке желчного пузыря – начинается и прогрессирует воспалительный процесс.
Примерно у 10% пациентов может возникнуть бескаменный холецистит, при этом заболевании патогенез другой: оно развивается вследствие первичного нарушения кровоснабжения, возможен ферментативный холецистит при остром панкреатите и т.д. Но это тема для отдельной статьи.
Классификация
Исходя из выраженности острого воспалительного процесса, острый холецистит может быть обструктивным (еще его называют катаральным) или деструктивным, когда в той или иной степени уже имеется разрушение стенки (флегмонозный, гангренозный, гангренозно-перфоративный). У 10-15% пациентов вследствие деструкции стенки развиваются осложнения в виде абсцесса и перитонита. Обычно до развития этих изменений проходит несколько дней.
В своей ежедневной клинической практике мы также используем Токийскую классификацию, принятую в 2013 и усовершенствованную в 2018 г. В соответствии с ней, любой пациент с острым холециститом может быть отнесен к одной из трех групп риска или тяжести течения заболевания:
- Легкое течение (Grade I): острое воспаление желчного пузыря у соматически здоровых пациентов без сопутствующих заболеваний с умеренными воспалительными изменениями стенки
- Среднетяжелое течение (Grade II): анамнез заболевания более 72 часов, пальпируемый желчный пузырь или инфильтрат в правом подреберье, лейкоцитоз более 18х109/л, верифицированные деструктивные формы острого холецистита с развитием перипузырных осложнений или желчного перитонита
- Тяжелое течение (Grade III): острый холецистит, сопровождающийся нарушением функций жизненно важных органов и систем (сердечно-сосудистой, дыхательной, мочевыделительной, ЦНС и пр.)
Чем тяжелее течение заболевания – тем выше риск осложнений и летального исхода. Использование всемирно признанной классификации позволяет нам разрабатывать различные тактические алгоритмы помощи пациентам в зависимости от тяжести состояния, а впоследствии – работать над оптимизацией лечения вместе с коллегами во всем мире, разговаривая с ними на одном языке.
Клиническая картина и диагностика острого холецистита
В большинстве случаев клиническая картина при остром воспалении желчного пузыря довольно яркая и диагностика не вызывает трудностей.
Диагностические критерии складываются из трех больших групп:
- A) Клинические симптомы: боль в правом подреберье или верхних отделах живота, часто возникающая после приема жирной пищи, сопровождающаяся тошнотой, рвотой, болезненность при пальпации в зоне желчного пузыря, специфичные для острого холецистита симптомы (Мерфи, Ортнера и др.
- B) Признаки системной воспалительной реакции: повышение температуры тела, увеличение количества лейкоцитов, С-реактивного белка
- C) Результаты дополнительных визуализационных диагностических методов: УЗИ, МРТ, холесцинтиграфия, КТ
Наличие хотя бы одного признака из каждой группы (A+B+C) позволяет с уверенностью диагностировать острый холецистит.
Наиболее информативно при остром холецистите, как и вообще при желчекаменной болезни – ультразвуковое исследование. Картина достаточно типичная: увеличение желчного пузыря, утолщение его стенки за счет отека, желчного пузыря, наличие жидкостных скоплений вокруг пузыря, признаков деструкции стенки

Ультразвуковая картина острого холецистита: увеличенный желчный пузырь, с отечной стенкой, блокирующий конкремент в шейке. При допплерографии определяется усиление кровотока в стенке желчного пузыря
Чаще всего УЗИ достаточно для определения тактики лечения, в редких случаях мы используем компьютерную томографию или МРТ – последнюю чаще для исключения патологии желчевыводящих протоков (холедохолитиаза и т.д.), что влияет на тактику лечения таких пациентов.
Лечение острого холецистита
В подавляющем большинстве случаев лечение острого холецистита – это операция удаления желчного пузыря.
Один из самых важных критериев – время от начала приступа. В первые 72 часа (по некоторым данным – 96) в зоне желчного пузыря ткани отечны, воспалены, но еще нет плотного воспалительного инфильтрата, который бы затруднял идентификацию анатомических структур. После этого периода развиваются выраженные воспалительные изменения окружающих тканей, что делает операцию существенно более сложной для хирурга, а значит – более рискованной для пациента, особенно учитывая множественные анатомические варианты в этой области.
Таким образом, оптимальным считаем раннюю лапароскопическую холецистэктомию – до 72 (96) ч после начала болей, мы называем этот период «золотые 72 часа». Если по каким-то причинам холецистэктомию в это время выполнить не удается (позднее обращение в клинику, трудности диагностики и т.д.), то в более поздние сроки или при выраженных воспалительных изменениях желчного пузыря и окружающих тканях (Grade 2 по Токийской классификации) лапароскопическая операция возможна лишь очень опытным хирургом при наличии соответствующего оборудования высокого уровня.
Лапароскопическая холецистэктомия. При остром холецистите крайне важно использование принципов безопасности для избежания травмы желчных протоков и крупных сосудов –>
В нашей клинике эти условия есть, и мы этих пациентов успешно оперируем. При их отсутствии – лучше прибегнуть к консервативному варианту лечения с применением антибиотиков под тщательным наблюдением хирурга, чтобы не пропустить развития перитонита и других осложнений.
Еще один вариант лечения острого холецистита – так называемая микрохолецистостомия, или дренирование желчного пузыря под ультразвуковым наведением. Обычно используем его у пациентов в тяжелом состоянии с выраженными сопутствующими заболеваниями. Это вмешательство позволяет снизить внутрипузырное давление (как мы помним, это – основной этап патогенеза) и выиграть время для подготовки пациента к операции.

Схема дренирования желчного пузыря при остром холецистите
Таким образом, острый калькулезный холецистит – осложнение желчекаменной болезни, которое требует очень взвешенного подхода к диагностике и лечению. Наилучшие результаты достижимы в клиниках с большим многолетним опытом лечения этих пациентов и экспертным уровнем выполнения операций при самых разнообразных формах этого заболевания.
В Университетской клинической больнице № 4 этот опыт есть, а ведущие эксперты клиники – постоянные участники рабочей группы, разрабатывающей национальные клинические рекомендации по острому холециститу для всех хирургов Российской Федерации.
Как снять приступ холецистита и симптомы острого воспаления
Часто в течение длительного времени воспаление желчного пузыря (холецистит) протекает в латентной форме и дает о себе знать только во время обострения⭐Приступ холецистита проявляется болью, диспепсией, желтухой, которые по выраженности могут быть от очень слабых до тяжелых с общей интоксикацией.
Более того, симптомы часто «маскируются» под болезни сердца и других внутренних органов, что становится причиной неправильной оценки своего состояния пациентами и указывает на необходимость срочного обращения к врачу.

Характеристика болезни
Воспаление желчного пузыря развивается у большой доли населения развитых стран. По статистике каждая пятая женщина и каждый пятнадцатый мужчина старше 20 лет страдает от холецистита, который обычно сопровождается функциональными расстройствами (дискинезией), желчнокаменной болезнью.
Причиной развития воспалительного процесса становится поражение клеток слизистой оболочки органа, которое провоцирует:
- появление камней в желчном пузыре, их перемещение;
- длительный застой желчи;
- билиарный сладж;
- патогенные микроорганизмы, попадающие в просвет желчного пузыря из кишечника или по кровеносным сосудам.
Различают несколько форм холецистита. Заболевание бывает калькулезным, если в желчном пузыре сформировались конкременты, и акалькулезным, когда желчнокаменной болезни у человека нет. Асептическое воспаление называют катаральным, при появлении гноя в полости пузыря – флегмонозным. При отсутствии своевременного лечения гнойная форма сменяется гангренозной, при которой происходит отмирание участка с дальнейшей перфорацией стенки органа.
По течению встречается острый и хронический холецистит. Последний длительное время может протекать без симптомов с периодическими приступами обострения холецистита. Заболевание в острой форме является частым осложнением желчнокаменной болезни и в большинстве случаев становится показанием для неотложной помощи. Обычно постановка диагноза не вызывает затруднений, но иногда приступ сопровождается атипичными симптомами.
Причины обострения холецистита
Острое течение хронического холецистита провоцирует:
- прием жирной вредной пищи, чаще всего в большом объеме;
- нарушение режима питания;
- употребление алкогольных напитков, независимо от их крепости;
- тяжелая физическая нагрузка;
- сильное стрессовое потрясение.
При появлении первых симптомов приступа важно не откладывать обращение к хирургу, чтобы вовремя получить получить помощь и не дать усилиться воспалению.

Движение желчных конкрементов вызывает:
- интенсивный бег, прыжки и другие спортивные тренировки, связанные с сотрясением тела;
- сильная тряска во время езды;
- поднятие тяжестей;
- длительная работа в наклонном положении;
- прием лекарственных препаратов, усиливающих выработку и ток желчи;
- очищение желчного при помощи тюбажа (слепого зондирования).
Способствуют обострению функциональные нарушения желчевыводящих протоков по гипермоторному и гипомоторному типу, нарушение моторики стенок желчного пузыря.
Узнайте, как проходит операция удаления желчного пузыря в нашем Центре в Москве, почему пациенты доверяют свое здоровье нашим врачам. Запишитесь к лучшему лапароскопическому хирургу, чтобы избавиться от болезни навсегда
Симптомы холецистита
Клиническая картина воспаления зависит от формы и течения болезни. Хронический холецистит в стадии ремиссии (вне приступа) протекает без симптомов. Иногда больные жалуются на болезненные ощущения в правом подреберье, подташнивание, горечь во рту при погрешностях в питании.
Серьезное нарушение диеты в совокупности с перееданием приводит к острой фазе болезни, что сопровождается появлением следующих признаков:
- схваткообразные боли в правом подреберье;
- слабость, беспричинная усталость;
- приступы тошноты, рвота с желчью;
- отрыжка с горьким привкусом;
- нарушение сна;
- усиление работы потовых желез;
- повышение температуры тела, озноб.

У некоторых больных холецистит хронической формы начинается с острого воспаления и постепенно переходит в затяжной патологический процесс.
Признаки обострения
Приступ может сопровождаться типичными и нехарактерными синдромами, поэтому пациентам с болями в животе обязательно проводят дифференциальную диагностику для исключения острого воспаления. Атипичное течение холецистита проявляется стертостью и необычностью симптоматики, а также сочетанием с симптомами, не связанными с данным заболеванием.
Болевой синдром
Обострение начинается с появления боли в области желудка и правом верхнем квадранте живота, затем распространяется в правое плечо и под лопатку. При свободном пузырном протоке с хорошей проходимостью боли возникают тупые боли умеренного характера. В большинстве случаев длительность болевого приступа от 3 до 6 часов. Иногда при острой форме холецистита болезненность может быть очень слабой. Такая реакция наблюдается у пациентов преклонного возраста, а также у больных, принимающих транквилизаторы.
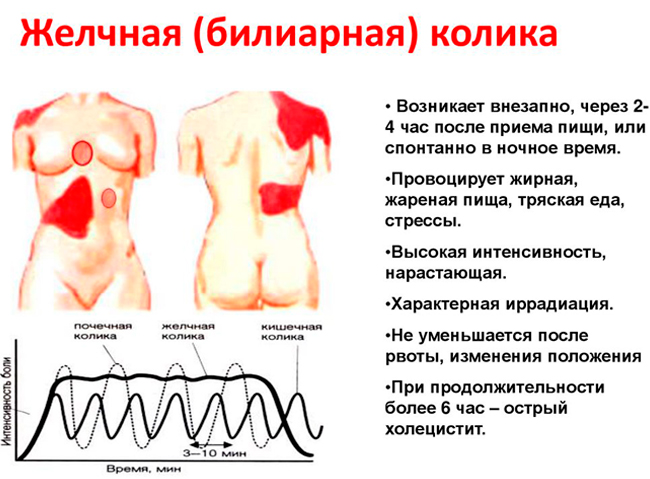
При закупорке желчевыводящих путей развивается приступ желчной колики:
- появляется внезапная резкая боль;
- характер синдрома – режущий, колющий, схваткообразный, раздирающий, в редких случаях – тупой, давящий;
- локализация – верхняя область живота и правое подреберье;
- иррадиация в поясницу, лопатку в правой половине спины и предплечье.
Узнайте, как проходит операция удаления желчного пузыря в нашем Центре в Москве, почему пациенты доверяют свое здоровье нашим врачам. Запишитесь к лучшему лапароскопическому хирургу, чтобы избавиться от болезни навсегда
Холецисто-кардиальный синдром
Один из нетипичных признаков приступа холецистита является кардиологическая боль. Симптомы сосредотачиваются в области сердца, часто наблюдаются при движении желчного камня по пузырному протоку. Больной жалуется на боли за грудиной, в области сердца, которые сопровождаются выраженной нехваткой воздуха, одышкой. Нарушается сердечный ритм, пульс учащается или становится реже.
Обострение холецистита «маскируется» под инфаркт миокарда или стенокардию. Продолжительность болевого синдрома доходит до 10 часов. После нескольких приступов пациент внезапно желтеет, что является характерным для обтурационной желтухи. Иногда боли в сердце являются единственным проявлением приступа острой формы холецистита, но в отличие от истинной стенокардии, болевой синдром при воспалении не купируется Нитроглицерином.

Диспепсические расстройства
Диспепсия является спутником всех заболеваний пищеварительной системы, в том числе и воспаления желчного пузыря. Ее появление спровоцировано различными сопутствующими расстройствами: нарушением функциональности желчевыводящих путей, дисфункцией сфинктера Одди, атонией желчного, дуоденогастральным рефлюксом.
Приступ острой формы холецистита сопровождается:
- тошнотой, рвотой, часто с желчью;
- сухостью и горечью во рту;
- металлическим привкусом во рту по утрам;
- вздутием живота, метеоризмом;
- упорная изжога, отрыжка;
- нарушением работы кишечника (запором или диареей).

Неврологические симптомы
Сильные боли при остром воспалительном процессе часто дополняют признаки расстройства нервной системы:
- головокружение, усиленное выделение слюны;
- дрожь в теле, шаткая походка;
- ощущение нехватки воздуха, холодные стопы и кисти рук;
- нарушение сна, потливость;
- обильная рвота с желчью;
- «печеночная мигрень» – сильные боли в голове с правой стороны.
Общая интоксикация
Обострение хронического холецистита сопровождается лихорадочным состоянием часто с ознобом. У человека появляется сильная слабость, усталость, апатия. Температура редко поднимается выше 39 градусов. Более выраженная гипертермия свидетельствует о развитии бактериемии (сепсиса крови) или о наличии абсцесса, чаще подпеченочного.

Как снять приступ в домашних условиях: первая помощь
Приступ острой боли с выраженной диспепсией на фоне высокой температуры требует особого внимания. Не нужно теряться в догадках и пытаться самостоятельно поставить себе диагноз. Состояние может оказаться жизнеугрожающим, поэтому необходимо незамедлительно вызвать карету «скорой помощи».
До приезда врача в домашних условиях при обострении холецистита можно:
- успокоить больного и уложить его в горизонтальное положение;
- расстегнуть стесняющую одежду;
- обеспечить приток свежего воздуха (открыть окно);
- чтобы приглушить тошноту, можно дать пару глотков мятного чая;
- поить теплой минеральной водой без газа после рвоты, чтобы восстановить водно-электролитный баланс.

При подозрении на развитие приступа острого холецистита нельзя кормить больного, давать обезболивающие препараты (анальгетики), слабительные, делать клизму. Под запретом желчегонные препараты, прогревание печени и желчного пузыря.
Устранить симптомы и снять боль при приступе холецистита можно, приложив к области правого подреберья холодный предмет – гипотермический пакет «Снежок», грелку со льдом или продукты из морозильной камеры. Холод предварительно нужно обернуть в тонкую ткань для профилактики обморожения. Длительность холодового компресса не должна превышать 10-15 минут, после чего нужно сделать небольшой перерыв.
Осложнения острого холецистита
Интоксикация организма билирубином, который попадает в кровь при тотальной закупорке желчного протока. Состояние проявляется окрашиванием кожи и склер в желтый цвет, потемнением мочи и осветлением кала.
При отсутствии своевременной помощи катаральный холецистит переходит в фазу гнойного воспаления. Пузырь наполняется желчью и гноем, возникает некроз стенки с последующей перфорацией (образованием сквозного отверстия). В результате содержимое желчного пузыря попадает в брюшную полость и вызывает развитие перитонита – воспаление брюшины.
Нагноение стенок и тканей желчного пузыря, которые находятся вокруг органа. Гнойный процесс сопровождается высокой температурой тела, значительным увеличением размеров органа и пронзительной болью.
Состояние характеризуется наполнением органа гноем. Состояние осложняется, если гнойный экссудат появляется при калькулезном холецистите, когда в полости пузыря есть конкременты. Осложнение приводит к тяжелой интоксикацией с сильной болью и напряжением передней брюшной стенки.
При вовлечении в патологический процесс поджелудочной железы. Воспалительная реакция сопровождается пронзительными опоясывающими болями, неукротимой рвотой с желчью.
При развитии любого из осложнений острого холецистита или приступа хронического воспаления пациент проходит неотложное лечение в хирургическом отделении. При отсутствии своевременного лечения состояние осложняется перитонитом, который является угрозой для жизни.
Диагностика обострения
При классической клинической картине приступа острого холецистита предварительный диагноз выставляет хирург уже на первой консультации. В большинстве случаев обследование проводится совместно с гастроэнтерологом. Диагностика начинается с выслушивания жалоб, сбора анамнеза с уточнением наследственных и хронических заболеваний, времени появления первых проявлений воспаления желчного пузыря, рода деятельности и образа жизни пациента.
Для уточнения диагноза врачу понадобятся результаты:
- фракционного дуоденального зондирования – данная процедура помогает оценить функциональные способности желчного пузыря и сфинктеров, а также получить забор желчи на разных этапах ее преобразования для дальнейшего исследования;
- ультразвукового скрининга желчного пузыря – благодаря уникальным свойствам ультразвука можно с высокой точностью определить размер органа, изменения его структуры, толщины стенок, наличие камней, аномалий развития;
- холецистохолангиографии – метод с применением рентгеновских лучей и контрастного вещества необходим для выявления степени проходимости протоков, наличия конкрементов, функциональность билиарного тракта в динамике;
- лабораторного исследования крови – позволяет оценить выраженность воспалительного процесса, изменение значений билирубина, печеночных ферментов и других показателей.

При противоречивых результатах обследования назначают:
- гепатобилисцинтиграфию ;
- гастроскопию;
- МРТ или КТ;
- диагностическую лапароскопию.
Лечение острого воспаления
Выбор лечебных мероприятий зависит от причины обострения, наличия осложнений, особенностей развития заболевания и сопутствующих патологий. Основные задачи лечения – это ликвидация воспалительного процесса, нормализация оттока желчного секрета, предупреждение рецидивов острого приступа.
При отсутствии камней в желчном пузыре применяют консервативное лечение, включающее диету, прием медикаментов, физиотерапию. Если воспаление возникло на фоне желчнокаменной болезни, показано устранение острого состояния с последующим удалением желчного пузыря. Наличие опасных осложнений является показанием для срочной холецистэктомии.
Осмотр анестезиолога перед операцией;1 950 р. Лекарственная терапия;4 000 р. Базовый комплекс сестринских манипуляций;7 800 р. Комбинированная эндотрахеальная анестезия;19 000 р. Анестезия второй и последующий часы;6 600 р. Пребывание в стационаре (4-местная палата, сутки);3 500 р. Лапароскопическая холецистэктомия при неосложненном холецистите;70 000 р. Примерная стоимость всей операции по удалению желчного пузыря;110 000 р.
Консервативная терапия
В большинстве случаев больного с острой формой холецистита лечат в стационарных условиях. При приступе назначают лечебное голодание и постельный режим. В первые дни пациенту необходимо отказаться от еды, употреблять только жидкости.
В дальнейшем постепенно вводят нежирные кисломолочные продукты, жидкие каши и протертые блюда. Конкретные рекомендации по питанию больной получает от лечащего врача с учетом течения болезни и общего состояния больного.
Чтобы снять приступ холецистита назначают:
- анальгезирующие препараты – для купирования болевого синдрома;
- противовоспалительные средства, помогающие ликвидировать воспаление;
- антибиотики, уничтожающие возбудителя воспалительной реакции;
- ферментные препараты – для улучшения пищеварения;
- инфузионная терапия – внутривенное введение физиологического раствора для снятия интоксикации;
- спазмолитики – для уменьшения интенсивности боли и улучшения оттока желчи (при наличии повышенного тонуса стенок желчного пузыря и сфинктеров).

Если наблюдается гипомоторное расстройство (при нарушении моторики билиарной системы), применяют лекарства, повышающие тонус желчевыводящей системы. Помогают справиться с холециститом поливитаминные комплексы, желчегонные препараты (при отсутствии конкрементов), но принимать их нужно только по назначению врача.
После того, как сняли приступ, хорошо восстанавливают желчевыводящую систему физиотерапевтические процедуры:
- электрофорез;
- индуктометрия;
- лечение ультразвуковыми волнами;
- грязелечение;
- минеральные ванны.
Хирургическое лечение
Что делать при приступе острой формы холецистита может определить только врач. При наличии осложнений операцию нельзя откладывать, а вот при позднем обращении с хирургическим вмешательством рекомендуется подождать. Сочетание воспаления с камнеобразованием лечится удалением пораженного желчного пузыря.
Операция называется холецистэктомией, может проводиться в плановом и экстренном порядке. Удаление по неотложным показаниям выполняют через разрез 15-30 см на передней брюшной стенке (под правым ребром). Полостная операция (лапаротомия) имеет несколько минусов: длительное восстановление (3-4 месяца), риск послеоперационных осложнений, поэтому применяется в исключительных случаях.
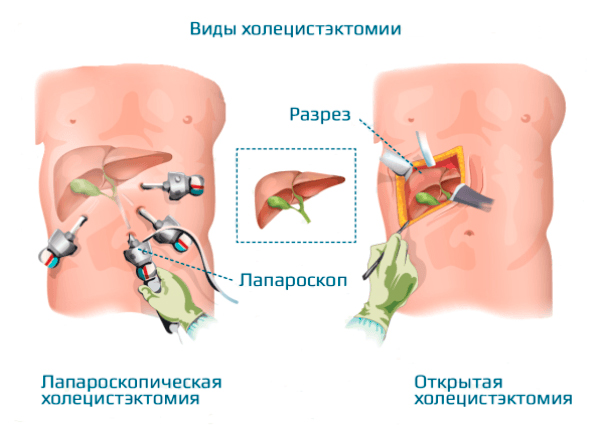
Если больной обратился быстро, приступ холецистита удалось снять безоперационными методами, пациенту предлагают удалить орган лапароскопическим методом. Малоинвазивная хирургия наиболее предпочитаемый способ лечения холецистита, но для ее успешного проведения нужна тщательная подготовка – сдача анализов, проведение УЗИ, соблюдение диеты в дооперационном периоде. Такой подход обеспечит отсутствие осложнений и хорошее самочувствие после операции.
Лапароскопическая холецистэктомия – это операция, которая проводится без разрезов через 3-4 прокола 0,5-1 см. Они нужны для введения хирургических инструментов и лапароскопа. Специальный прибор снабжен миниатюрной видеокамерой и системой подсветки. Он передает изображение внутренней поверхности брюшной стенки на экран монитора, что позволяет хирургу контролировать свои действия и выполнять необходимые манипуляции.
После лечения лапароскопической операцией пациенты быстро восстанавливаются. После 1-2 дней, проведенных в стационаре, их выписывают домой, а еще через 5-7 дней они могут вернуться к привычной жизни. Риск появления осложнений после лапароскопии ничтожно мал (0,4 %), а на животе вместо некрасивого шрама остаются малозаметные точки.