Лучшие методы лечения холецистита
Тяжесть и приступообразная боль в правом подреберье – повод обратиться к врачу. Такие симптомы могут свидетельствовать о холецистите. Специалист проведет обследование и назначит лучшие и проверенные методы лечения холецистита

Холецистит – воспаление желчного пузыря, сопровождающееся нарушением оттока желчи. Желчнокаменная болезнь, дискинезия желчного пузыря, патогенные бактерии и вирусы, лямблии и круглые черви могут спровоцировать подобное воспаление.
Лечение зависит от фазы заболевания и направлено на восстановление нормальной работы желчного пузыря и уменьшение воспаления. Если лечение не начать вовремя, то воспалительный процесс распространится и на прилегающие органы.
Наш эксперт расскажет подробнее о самых рекомендуемых и эффективных методах лечения холецистита: лечебном рациональном питании, фармакологических средствах, фитотерапии, физиотерапии, санаторно-курортном лечении и специальной физкультуре. Эти способы могут помочь предотвратить развитие желчнокаменной болезни.
Диетотерапия
Это первый и самый простой метод коррекции обострений холецистита. Основные правила питания при холецистите таковы:
- дробное питание 5-6 раз в день и неограниченный прием жидкости;
- обязательный завтрак и необильный ужин за 2-3 часа до сна.
Такой режим питания нормализует отток желчи и приводит к норме холестериновый обмен.
Основной рацион – диетический стол №5.

Эта группа лекарственных средств помогает расслабить спазмированную гладкую мускулатуру органов пищеварения.
Для устранения дискинезии желчных путей и спастических болей, уменьшения диспепсических проявлений назначаются: Дюспаталин, Необутин, Спарекс, Тримедат, Одестон.
Спазмолитики принимают за 30-40 минут до еды и пьют курсом 14-21 день.
Антибиотики

Основой медикаментозного лечения хронических холециститов является противовоспалительная терапия. Для достижения наилучшего эффекта прием антибиотиков сочетают с применением пре– и пробиотиков.
Какой именно антибиотик назначит доктор, зависит от причины возникновения болезни и клинических проявлений.
Чаще гастроэнтерологи назначают: Цефиксим, Цефтриаксон, Амоксициллин, Кларитромицин.
Курс антибиотикотерапии длится от 10 до 14 дней.

Желчегонные

Назначение желчегонных средств требует индивидуального подхода в зависимости от наличия воспаления и типа дисфункции. Эта группа препаратов показана только после стихания воспалительного процесса и при отсутствии камней в желчном пузыре.
Желчегонные препараты усиливают образование желчи и способствуют выделению ее в просвет кишечника, повышают ферментативную активность желудочного сока.
Аллохол, Холензим, Хофитол, Фламин, Карсил, Тыквеол, Одестон, Магния сульфат – помогают работе желчного пузыря и улучшают обезвреживающую функцию печени.
Ферментные

Терапия ферментами направлена на улучшение пищеварения и подбирается индивидуально. Ферментные препараты, в состав которых входят компоненты желчи, необходимы при гипомоторной дискинезии желчевыводящих путей.
Фестал, Энзистал, Нормоэнзим – прием этих препаратов нормализует процессы переваривания и всасывания белков и жиров. Желчные кислоты повышают сократительную функцию желчного пузыря при его гипотонии, улучшают процесс эмульгирования жиров, усиливают панкреатическую секрецию.
Гепатопротекторы

Лекарственные препараты, содержащие урсодезоксихолевую кислоту, самые часто назначаемые гастроэнтерологами при хронических заболеваниях печени и желчного пузыря у взрослых и детей.
В препаратах Урсосан, Урсофальк, Урсодез. Урдокса, Гринтерол – урсодеоксихолевая кислота благоприятно влияет на функцию печени, что позволяет успешно применять ее у пациентов с различными болезнями печени и застойными явлениями в желчном пузыре. Также урсодеоксихолевая кислота обладает значительным иммуномодулирующим действием.
Лечение осуществляется под наблюдением врача. Длительность терапии составляет от 1 месяца до 12 месяцев и более.
Санаторно-курортное лечение и бальнеотерапия
Санаторное лечение – важный этап оздоровления больных с заболеваниями органов пищеварения.
Эффект лечения вне стадии обострения на курорте выше, чем в стационаре. Природные лечебные факторы (климатотерапия, минеральные воды, ванны, грязелечение, лечебное питание и физкультура) благоприятно воздействуют на функциональное состояние нервной системы и механизмы желчеотделения, помогают восстановить иммунитет, нормализовать обмен веществ, оказывают противовоспалительное действие.
Бальнеотерапия – лечение минеральными водами – проверенный и эффективный метод, корректирующий нарушения работы органов пищеварения.
При назначении минеральных вод надо учитывать состояние секреторной функции желудка. Успешно используются и бутилированные минеральные воды – Ессентуки, Славяновская, Смирновская, Нагутская, Стэлмас, Псыж и другие.

Чашку ополаскивают горячей водой, после наливают 1/3 стакана минеральной воды и медленно принимают ее теплой за 25-40 минут до еды.
По рекомендации гастроэнтеролога может проводиться тюбаж с минеральной водой с добавлением 20– 25 г ксилита или 1/2 чайной ложки карловарской соли. Минеральную воду пьют курсами по 15-30 дней.
Фитотерапия
Фитотерапия хронических бескаменных холециститов позволяет усилить лечебный эффект медикаментозных препаратов.
Лекарственные растения применяют в виде настоев и отваров, которые мягко, безопасно, естественным образом улучшают желчеотделение, оказывают благотворное действие при воспалительных заболеваниях печени и желчного пузыря.
Ценным действием при холецистите обладают:
- цветки бессмертника песчаного,
- кукурузные рыльца,
- трава мяты перечной,
- цветки пижмы обыкновенной,
- корень девясила высокого,
- трава золототысячника,
- корень одуванчика лекарственного,
- трава тысячелистника обыкновенного,
- корень цикория дикого,
- плоды шиповника,
- семя тмина обыкновенного,
- семя укропа пахучего,
- трава мелиссы лекарственной.

Свежеприготовленные настои и отвары применяют по ½ стакана за 30-40 мин до еды. Курсы фитотерапии желательно повторять 3 раза в год, длительность одного курса от 30 дней.
На время проведения фитотерапии заболеваний желчного пузыря, для лучшего эффекта, рекомендуют отказаться от кофе и крепкого чая.
Специальная физкультура
В период начала ремиссии можно использовать лечебную физкультуру, способствующую опорожнению желчного пузыря.
Упражнения для желчного пузыря естественно разгружают орган и помогают желчи проходить в кишечник. Главный секрет успеха – регулярное выполнение упражнений. Важно обращать внимание на правильное дыхание, так как оно помогает расслабить тонус мышц и улучшить кровоснабжение тканей.
Физиотерапия
В период обострения хронического бескаменного холецистита показаны физиотерапевтические процедуры:
- диатермия,
- электрофорез со спазмолитиками, с сернокислой магнезией.
- индуктотермия,
- парафин + озокерит,
- УВЧ-терапия.
В последнее время появились работы, посвященные эффективности лазерной терапии хронического бескаменного холецистита.
Дистанционная литотрипсия
Путем дистанционной ударно-волновой литотрипсии можно измельчить мягкие и не большие (до 2,0 см) камни. Процедура практически безболезненна, не требует наркоза, не придётся ходить с дренажами и беспокоиться о заживлении эндоскопических или стандартных разрезов.

Для пациентов, прошедших эту процедуру, несколько месяцев должна сохраняться доступность хирургической помощи, так как фрагменты разбитого камня могут выходить длительное время. При больших размерах камней, при патологических изменениях в самом желчном пузыре врач рекомендует удалить желчный пузырь.
Операция при холецистите
Единственным показанием для выполнения экстренной операции в ближайшие часы с момента поступления больного в стационар является разлитой желчный перитонит.
Основная часть больных оперируется в плановом порядке после стихания острых воспалительных явлений. Потому что каждый последующий приступ может стать причиной развития острого холецистита с тяжелыми осложнениями со стороны печени и поджелудочной железы.
В настоящее время большинство операций выполняется эндоскопическим способом и значительно легче переносятся больными. Такая малоинвазивная методика позволила значительно снизить смертность, количество послеоперационных осложнений.
Популярные вопросы и ответы
Наш эксперт Елена Нилова, опираясь на более чем тридцатилетний опыт в медицине, ответила на самые распространенные вопросы.
Почему возникает холецистит?
Возникновению заболевания способствует:
● нарушение оттока желчи с повреждением слизистой оболочки пузыря,
● заворот желчного пузыря и перегиб его шейки,
● заброс ферментов поджелудочной железы,
● ущемление камня в шейке пузыря.
Острое воспаление желчного пузыря возникает при попадании в желчный пузырь инфекции (кишечной и синегнойной палочек, стафилококка, энтерококка и др.).
Как купировать приступ холецистита до приезда скорой помощи?
Если вы почувствовали приступообразную тупую ноющую боль в правой части живота прямо под ребрами, то нужно лечь в удобную позу, выпив предварительно хлоридно-натриевой минеральной воды без газа, и приложить на эту область холодный компресс.
Можно ли лечить холецистит народными средствами?
Лечить можно, но вылечить не получится. Длительное лечение только травами может перевести хронический воспалительный процесс к обострению и к активизации инфекции в желчном пузыре.
Народные рецепты возможно использовать как вспомогательную терапию и только по совету и под наблюдением врача.
Можно ли вылечить холецистит навсегда?
Учитывая многообразие факторов и сложные механизмы развития патологии желчевыводящих путей, можно точно сказать, если терпеливо, длительно и последовательно проходить лечение, возможно исключить только обострения холецистита.
А если есть генетическая предрасположенность, то придется быть внимательным к состоянию желудочно-кишечного тракта постоянно.
Как избежать воспаления желчного пузыря?
Первичная профилактика холецистита включает ведение здорового образа жизни, ограничение приема спиртных напитков и исключение таких вредных привычек, как курение и переедание.
Обязательно нужно вести активный образ жизни, регулярно проходить диспансеризацию, избегать стрессовых ситуаций.
Кажется, что эти правила соблюдать просто. Но во всем мире отмечается устойчивый рост числа заболеваний желудочно-кишечного тракта. И каждый год растет количество операций на желчном пузыре и число послеоперационных осложнений. Правильная оценка клинических симптомов, применение современной диагностики и назначение комплексного лечения, позволяет предотвратить развитие патологических процессов в органах пищеварения.
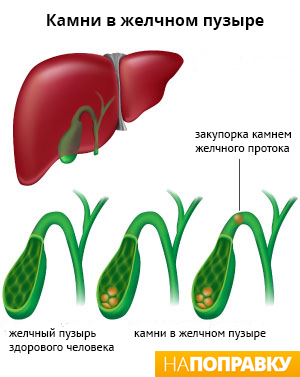
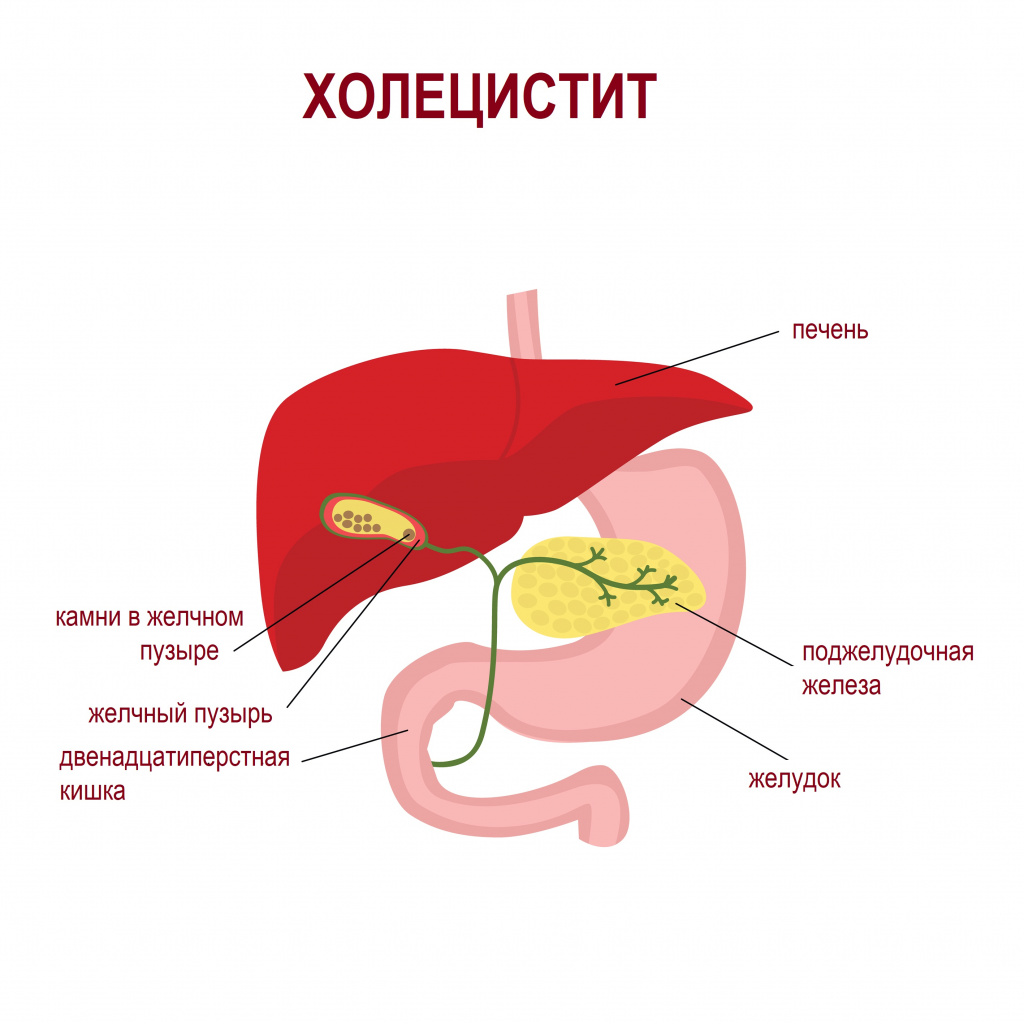
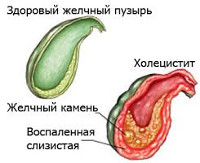
Холецистит
Холецистит – это различные по этиологии, течению и клиническим проявлениям формы воспалительного поражения желчного пузыря. Сопровождаются болью в правом подреберье, отдающей в правую руку и ключицу, тошнотой, рвотой, диареей, метеоризмом. Симптомы возникают на фоне эмоционального стресса, погрешностей в питании, злоупотребления алкоголем. Диагностика основывается на данных физикального осмотра, ультразвукового исследования желчного пузыря, холецистохолангиографии, дуоденального зондирования, биохимического и общего анализа крови. Лечение включает диетотерапию, физиотерапию, назначение анальгетиков, спазмолитиков, желчегонных средств. По показаниям выполняют холецистэктомию.
МКБ-10

Общие сведения
Холецистит — воспалительное заболевание желчного пузыря, которое сочетается с моторно-тонической дисфункцией желчевыводящей системы. У 60-95% пациентов болезнь сопряжена с наличием желчных конкрементов. Холецистит является наиболее распространенной патологией органов брюшной полости, составляет 10-12% от общего количества заболеваний этой группы.
Воспаление органа выявляется у людей всех возрастов, чаще страдают пациенты среднего возраста (40-60 лет). Болезнь в 3-5 раз чаще поражает лиц женского пола. Для детей и подростков характерна бескаменная форма патологии, тогда как среди взрослого населения преобладает калькулезный холецистит. Особенно часто заболевание диагностируется в цивилизованных странах, что обусловлено особенностями пищевого поведения и образа жизни.

Причины холецистита
Основное значение в развитии патологии имеет застой желчи и инфекция в желчном пузыре. Болезнетворные микроорганизмы могут проникать в орган гематогенно и лимфогенно из других очагов хронической инфекции (пародонтоз, отит и др.) или контактным путем из кишечника. Патогенная микрофлора чаще представлена бактериями (стафилококками, кишечной палочкой, стрептококками), реже вирусами (гепатотропными вирусами С, В), простейшими (лямблиями), паразитами (аскаридами). Нарушение утилизации желчи из желчного пузыря возникает при следующих состояниях:
- Желчнокаменная болезнь. Холецистит на фоне ЖКБ встречается в 85-90% случаев. Конкременты в желчном пузыре становятся причиной стаза желчи. Они закупоривают просвет выходного отверстия, травмируют слизистую оболочку, вызывают изъязвления и спайки, поддерживая процесс воспаления.
- Дискинезия желчевыводящих путей. Развитию патологии способствует функциональное нарушение моторики и тонуса билиарной системы. Моторно-тоническая дисфункция приводит к недостаточному опорожнению органа, камнеобразованию, возникновению воспаления в желчном пузыре и протоках, провоцирует холестаз.
- Врожденные аномалии. Риск холецистита повышается при врожденных искривлениях, рубцах и перетяжках органа, удвоении либо сужении пузыря и протоков. Вышеперечисленные состояния провоцируют нарушение дренажной функции желчного пузыря, застой желчи.
- Другие заболевания желчевыводящей системы. На возникновение холецистита оказывают влияние опухоли, кисты желчного пузыря и желчных протоков, дисфункция клапанной системы билиарного тракта (сфинктеров Одди, Люткенса), синдром Мириззи. Данные состояния могут вызывать деформацию пузыря, сдавление протоков и формирование стаза желчи.
Факторы риска
Помимо основных этиологических факторов существует ряд состояний, наличие которых увеличивает вероятность появления симптомов холецистита, влияя как на утилизацию желчи, так и на изменение ее качественного состава. К таким состояниям можно отнести:
- дисхолию (нарушение нормального состава и консистенции пузырной желчи);
- гормональную перестройку в период беременности, менопаузы;
- регулярный заброс ферментов поджелудочной железы в полость пузыря (панкреатобилиарный рефлюкс);
- неправильное питание;
- злоупотребление алкоголем, табакокурение;
- адинамию, сидячую работу;
- наследственную дислипидемию.
Патогенез
Основным патогенетическим звеном холецистита принято считать стаз пузырной желчи. Вследствие дискинезии билиарных путей, обтурации желчевыводящего протока снижается барьерная функция эпителия слизистой пузыря, устойчивость его стенки к воздействию патогенной флоры. Застойная желчь становится благоприятной средой для размножения микробов, которые образуют токсины и способствуют миграции в очаг воспаления гистаминоподобных веществ. При катаральном холецистите в слизистом слое возникает отек, утолщение стенки органа за счет инфильтрации ее макрофагами и лейкоцитами.
Прогрессирование патологического процесса приводит к распространению воспаления на подслизистый и мышечный слои. Снижается сократительная способность органа вплоть до пареза, еще больше ухудшается его дренажная функция. В инфицированной желчи появляется примесь гноя, фибрина, слизи.
Переход воспалительного процесса на соседние ткани способствует формированию перивезикального абсцесса, а образование гнойного экссудата приводит к развитию флегмонозного холецистита. Вследствие нарушения кровообращения возникают очаги кровоизлияния в стенке органа, появляются участки ишемии, а затем и некроза. Данные изменения свойственны гангренозному холециститу.
Классификация
В клинической гастроэнтерологии существует несколько классификаций заболевания, каждая из которых имеет большое значение, дает специалистам возможность отнести те или иные клинические проявления к определенному типу болезни и выбрать рациональную тактику лечения. С учетом этиологии различают два вида холецистита:
- Калькулезный. В полости органа обнаруживаются конкременты. На долю калькулезного холецистита приходится до 90% всех случаев болезни. Может сопровождаться интенсивной симптоматикой с приступами желчной колики или продолжительное время протекать бессимптомно.
- Некалькулезный (бескаменный). Составляет 10% от всех холециститов. Характеризуется отсутствием конкрементов в просвете органа, благоприятным течением и редкими обострениями, обычно связанными с алиментарными погрешностями.
В зависимости от выраженности симптомов и типа воспалительно-деструктивных изменений холецистит может быть:
- Острым. Сопровождается выраженными признаками воспаления с бурным началом, яркой симптоматикой и явлениями интоксикации. Боль, как правило, интенсивная, носит волнообразный характер.
- Хронический. Проявляется постепенным медленным течением без выраженных симптомов. Болевой синдром может отсутствовать или иметь ноющий, слабоинтенсивный характер.
По степени тяжести клинических проявлений выделяют следующие формы болезни:
- Легкая. Характеризуется слабоинтенсивным болевым синдромом продолжительностью 10-20 мин, который купируется самостоятельно. Нарушения пищеварения выявляются редко. Обострение возникает 1-2 раза в год, продолжается не более 2 недель. Функция других органов (печени, поджелудочной железы) не изменена.
- Средней тяжести. Болезненные ощущения стойкие с выраженными диспепсическими нарушениями. Обострения развиваются чаще 3 раз в год, длятся более 3-4 недель. Отмечаются изменения в работе печени (повышение АЛТ, АСТ, билирубина).
- Тяжелая. Сопровождается резко выраженным болевым и диспепсическим синдромами. Обострения частые (чаще 1 раза в месяц), продолжительные (более 4 недель). Консервативное лечение не обеспечивает существенного улучшения самочувствия. Функция соседних органов нарушена (гепатит, панкреатит).
По характеру течения воспалительно-деструктивного процесса различают:
- Рецидивирующее течение. Проявляется периодами обострения и полной ремиссией, во время которой проявления холецистита отсутствуют.
- Монотонное течение. Типичным признаком является отсутствие ремиссий. Пациенты жалуются на постоянные болезненные ощущения, дискомфорт в правых отделах живота, расстройство стула, тошноту.
- Перемежающееся течение. На фоне постоянных слабовыраженных проявлений холецистита периодически возникают обострения разной степени тяжести с явлениями интоксикации и желчной коликой.
Симптомы холецистита
Хронический холецистит
Клинические проявления зависят от характера воспаления, наличия или отсутствия конкрементов. Хронический холецистит встречается чаще острого и обычно имеет волнообразное течение. В период обострения при бескаменной и калькулезной форме появляется приступообразная боль разной интенсивности в правой части живота, иррадиирущая в правое плечо, лопатку, ключицу. Болезненные ощущения возникают в результате неправильного питания, тяжелых физических нагрузок, сильного стресса.
Болевой синдром часто сопровождается вегето-сосудистыми нарушениями: слабостью, потливостью, бессонницей, неврозоподобными состояниями. Помимо болей наблюдается тошнота, рвота с примесью желчи, нарушения стула, вздутие живота. Больные отмечают повышение температуры тела до фебрильных значений, озноб, чувство горечи во рту или отрыжку горьким. В тяжелых случаях обнаруживаются симптомы интоксикации: тахикардия, одышка, гипотония.
При калькулезной форме на фоне стойкого холестаза наблюдается желтушность кожи и склер, кожный зуд. В фазе ремиссии симптомы отсутствуют, иногда отмечается дискомфорт и тяжесть в районе правого подреберья, расстройства стула и тошнота. Периодически может возникать холецистокардиальный синдром, характеризующийся болями за грудиной, тахикардией, нарушением ритма.
Острый холецистит
Острый бескаменный холецистит диагностируется достаточно редко, проявляется эпизодическими тянущими болями в подреберье справа после переедания, употребления алкогольных напитков. Данная форма болезни чаще протекает без нарушения пищеварения и осложнений. При острой калькулезной форме преобладают симптомы холестаза (боль, кожный зуд, желтушность, горьковатый привкус во рту).
Осложнения
При продолжительном течении может наблюдаться переход воспаления на близлежащие органы и ткани с развитием холангита, плеврита, панкреатита, пневмонии. Отсутствие лечения или поздняя диагностика при флегмонозной форме болезни приводят к эмпиеме желчного пузыря. Переход гнойно-воспалительного процесса на близлежащие ткани сопровождается формированием околопузырного абсцесса. При перфорации стенки органа конкрементом или гнойном расплавлении тканей происходит излитие желчи в брюшную полость с развитием разлитого перитонита, который при отсутствии экстренных мероприятий может закончиться летальным исходом. При попадании бактерий в кровоток возникает сепсис.
Диагностика
Основной трудностью верификации диагноза принято считать определение типа и характера заболевания. Первым этапом диагностики является консультация гастроэнтеролога. Специалист на основании жалоб, изучения анамнеза болезни, проведения физикального обследования может установить предварительный диагноз. При осмотре выявляются положительные симптомы Мерфи, Кера, Мюсси, Ортнера-Грекова. Для определения вида и степени тяжести болезни проводятся следующие обследования:
- УЗИ желчного пузыря. Является основным диагностическим методом, позволяет установить размер и форму органа, толщину его стенки, сократительную функцию, наличие конкрементов. У пациентов с хроническим холециститом визуализируются утолщенные склерозированные стенки деформированного желчного пузыря.
- Фракционное дуоденальное зондирование. В ходе процедуры производят забор трех порций желчи (А,В,С) для микроскопического исследования. С помощью данного метода можно оценить моторику, цвет и консистенцию желчи. С целью обнаружения возбудителя, вызвавшего бактериальное воспаление, определяют чувствительность флоры к антибиотикам.
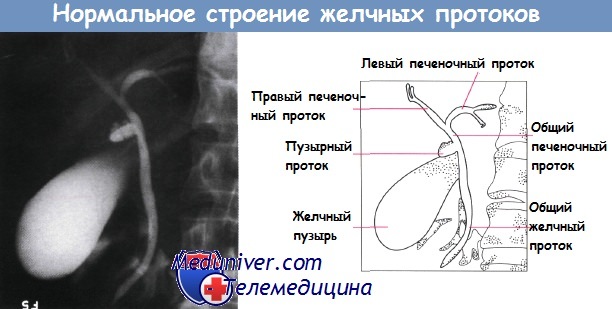
- Холецистохолангиография. Позволяет получить информацию о работе желчного пузыря, билиарного тракта в динамике. При помощи рентгеноконтрастного метода обнаруживают нарушение двигательной функции желчевыводящей системы, конкременты и деформацию органа.
- Лабораторное исследование крови. В острый период в ОАК выявляется нейтрофильный лейкоцитоз, ускорение СОЭ. В биохимическом анализе крови отмечается повышение уровня АЛТ, АСТ, холестеринемия, билирубинемия и др.
В сомнительных случаях для изучения работы билиарного тракта дополнительно выполняют гепатобилисцинтиграфию, ФГДС, МСКТ желчного пузыря, диагностическую лапароскопию. Дифференциальную диагностику холецистита проводят с острыми заболеваниями, сопровождающимися болевым синдромом (острым панкреатитом, аппендицитом, перфоративной язвой желудка и 12-перстной кишки). Клинику холецистита следует отличать от приступа почечной колики, острого пиелонефрита, правосторонней пневмонии.

КТ органов брюшной полости. Острый эмфизематозный холецистит – скопление газа по периферии в виде «ободка».
Лечение холецистита
Консервативное лечение
Основу лечения острого и хронического некалькулезного холецистита составляет комплексная медикаментозная и диетотерапия. При часто рецидивирующей калькулезной форме болезни или при угрозе развития осложнений прибегают к оперативному вмешательству на желчном пузыре. Основными направлениями в лечении холецистита признаны:
- Диетотерапия. Диета показана на всех стадиях болезни. Рекомендовано дробное питание 5-6 раз в день в вареном, тушеном и запечённом виде. Следует избегать больших перерывов между приемами пищи (более 4-6 часов). Пациентам рекомендуется исключить алкоголь, бобовые, грибы, жирное мясо, майонез, торты.
- Медикаментозная терапия. При остром холецистите назначают обезболивающие, спазмолитические препараты. При выявлении патогенных бактерий в желчи применяют антибактериальные средства, исходя из вида возбудителя. Во время ремиссии используют желчегонные препараты, стимулирующие желчеобразование (холеретики) и улучшающие отток желчи из органа (холекинетики).
- Физиотерапия. Рекомендована на всех этапах болезни с целью обезболивания, уменьшения признаков воспаления, восстановления тонуса желчного пузыря. При холецистите назначают индуктотермию, УВЧ, электрофорез.
Хирургическое лечение
Удаление желчного пузыря осуществляют при запущенных холециститах, неэффективности консервативных методов лечения, калькулезной форме заболевания. Широкое применение нашли две техники удаления органа: открытая и лапароскопическая холецистэктомия. Открытую операцию выполняют при осложненных формах, наличии механической желтухи и ожирении. Видеолапароскопическая холецистэктомия является современной малотравматичной методикой, использование которой позволяет снизить риск послеоперационных осложнений, сократить реабилитационный период. При наличии конкрементов возможно нехирургическое дробление камней с помощью экстракорпоральной ударно-волновой литотрипсии.
Прогноз и профилактика
Прогноз заболевания зависит от степени тяжести холецистита, своевременной диагностики и грамотного лечения. При регулярном приеме лекарственных препаратов, соблюдении режима питания и контроле обострений прогноз благоприятный. Развитие осложнений (флегмона, холангит) значительно ухудшает прогноз болезни, может вызывать серьезные последствия (перитонит, сепсис).
Для профилактики обострений следует придерживаться основ рационального питания, исключить алкогольные напитки, вести активный образ жизни, осуществлять санацию очагов воспаления (гайморит, тонзиллит). Больным хроническим холециститом рекомендовано ежегодно проходить УЗИ гепатобилиарной системы.
Признаки и симптомы холецистита: где болит, симптомы, причины болей, профилактика
Для начала разберем, что представляет собой источник болей. Холецистит — это болезнь, имеющая воспалительный процесс. Встречается это заболевание у женщин старше 40 лет. Итак, какие боли при холецистите, что нужно делать?
Симптомы хронического холецистита
Такая болезнь, как воспаление желчного пузыря, может беспокоить женщину очень долгое время периодическими обострениями. Эти обострения можно сделать еще чаще и сильнее, если нарушать диету, прописанную врачом, употреблять чрезмерное количество вредной еды: копчености, жирное и жареное.
Причина заболевания, о котором идет речь — неправильный отток желчи в организме. Хронический холецистит поражает обычно женщин в среднем возрасте, старше 40 лет. В этом случае идет воздействие на эстрогены — женские половые гормоны, и на их пути для оттока желчи.

болит при холецистите
- Вялость и слабость всего организма, повышенная температура, головная боль.
- Тошнота, возможна рвота. Вздутие живота и противный привкус во рту.
- Сильные боли в районе правого подреберье, которые расходятся во всех части тела, например в левое подреберье.
Какая боль при холецистите?
Во время приступов данного недуга женщина сталкивается с сильнейшей режущей болью в районе правого подреберья или в подложечной области. Боль расходится по всей правой половине тела, захватывая место от шеи до лопатки. Боль также может переместиться на весь живот и усиливаться при каждом вздохе. Во время обострения нередко проявляется тошнота и рвота с желчью. Кожа при обострении такой болезни желтая и бледная, язык в налете, в полости рта отмечается сухость. Брюшная стенка в верхней части неподвижна, болит при надавливании.
Здесь нужно сказать, что такие же симптомы, как у холецистита, могут быть и у другой болезни. Неприятные и режущие ощущения в груди и в правой лопатке отмечается при ишемической болезни сердца. Самое главное — выяснить причину, которая провоцирует те самые боли. Обострение холецистита происходит при употреблении в большом количестве неправильной, жирной пищи и других «запретных» продуктов. Рецидив обострения может появится из-за стресса, нервного выгорания и ситуаций, повлиявших на психику и психическое состояния в целом. Люди, страдающие желчнокаменной болезнью или перихолециститом могут столкнуться с приступом болезней из-за сильных физических нагрузок. Обострение может спровоцировать даже езда на машине по плохим дорогам с ямами, езда на велосипеде или на лошадях.

болит спина и в правом подреберье при холецистите
У желтухи, которая появляется после приступа, может быть несколько причин. Обычно она появляется при желчнокаменной болезни, но может проявиться и при гипермоторной дискинезии. В некоторых случаях при таких болезнях возможен кал бело-серого цвета. Такое явление будет в течение пары дней.
Есть у человека легкая форма желчнокаменной болезни, обострение появляется и уходит неожиданно. После некоторого времени после приступа, обычно на другие сутки, болеющий идет на поправку.
Какие боли при хроническом холецистите?
Все хронические заболевания, связанные с путями для оттока желчи, сопровождаются вялостью, тошнотой, рвотой, болью в животе и в области сердца. Люди, которые страдают от этих болезней, долго и муторно пытаются найти причину недомогания, проходя огромное количество врачей. Специалисты могут долго ставить не тот диагноз, путая холецистит или дискинезию с гастритом, язвой или ревматизмом. Такая ошибка может быть и в обратную сторону. Больной будет лечиться от заболеваний желчновыводящих путей, а причина всех болей крылась в язве или гастрите.
Пожилые люди, которые сталкиваются с такими болезнями, как холецистит, отмечают отсутствие болей и приступов. Такое явление появляется из-за того, что в старческом возрасте у людей уменьшается чувствительность, а вследствие и болевой полог.

болит спина и в правом подреберье при холецистите
Люди, страдающие от хронического холецистита, могут встречаться с такими неприятными симптомами, как изжога и тошнота, а также горький привкус в ротовой полости и отрыжка. Присутствует вероятность плохого стула, понос и запор. В это все вовлекается и центральная нервная система, которая не может нормально функционировать. Человек становится агрессивный и раздраженный, не может хорошо спать и высыпаться. Появляется нервозность и злость.
Профилактика
Для того, чтобы снизить риск появления обострений и приступов холецистита, нужно придерживаться правильного питания и диет. Необходимо отказаться от всех вредных привычек, вести активный образ жизни, заниматься спортом и поддерживать себя в тонусе. Нужно обращать внимание на всяческие инфекционные заболевания и не запускать их. Человеку, страдающему от такого недуга, нужно по максимуму исключить из своей жизни стресс и конфликтные ситуации.
Если человеку уже диагностировали какое-либо заболевание, то ему необходимо периодически обследоваться у гастроэнтеролога и заниматься профилактикой болезни. Нужно помнить, что все обострение хронических болезней обычно приходятся на осень и весну.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Как снять приступ холецистита и симптомы острого воспаления
Часто в течение длительного времени воспаление желчного пузыря (холецистит) протекает в латентной форме и дает о себе знать только во время обострения⭐Приступ холецистита проявляется болью, диспепсией, желтухой, которые по выраженности могут быть от очень слабых до тяжелых с общей интоксикацией.
Более того, симптомы часто «маскируются» под болезни сердца и других внутренних органов, что становится причиной неправильной оценки своего состояния пациентами и указывает на необходимость срочного обращения к врачу.

Характеристика болезни
Воспаление желчного пузыря развивается у большой доли населения развитых стран. По статистике каждая пятая женщина и каждый пятнадцатый мужчина старше 20 лет страдает от холецистита, который обычно сопровождается функциональными расстройствами (дискинезией), желчнокаменной болезнью.
Причиной развития воспалительного процесса становится поражение клеток слизистой оболочки органа, которое провоцирует:
- появление камней в желчном пузыре, их перемещение;
- длительный застой желчи;
- билиарный сладж;
- патогенные микроорганизмы, попадающие в просвет желчного пузыря из кишечника или по кровеносным сосудам.
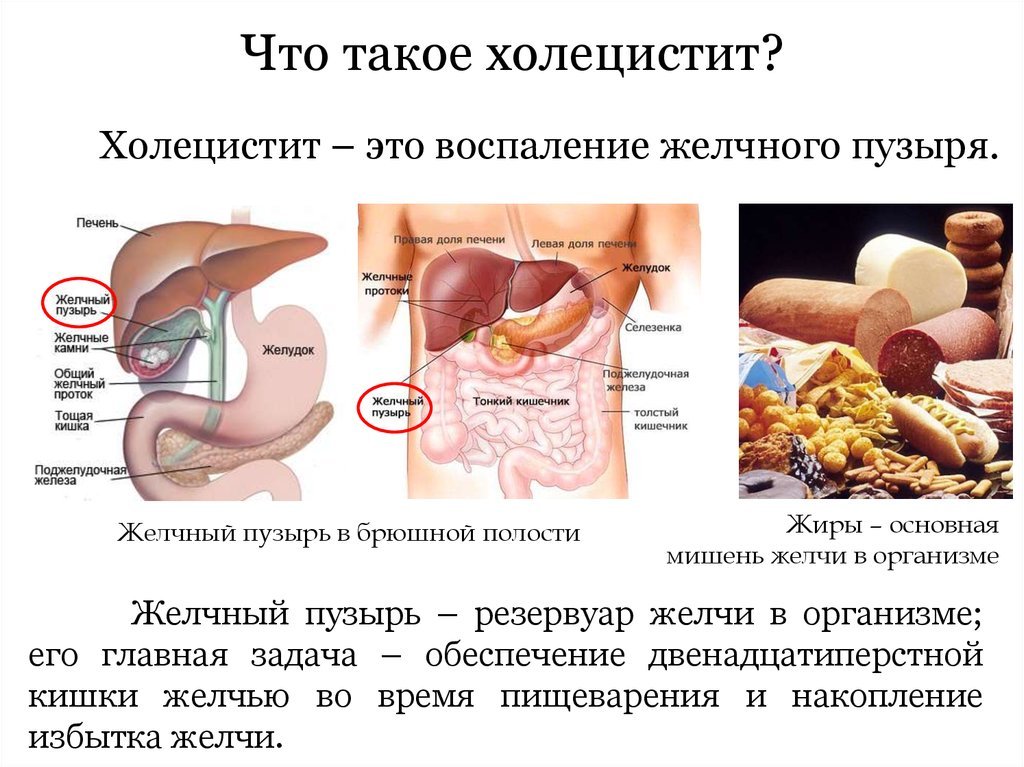
Различают несколько форм холецистита. Заболевание бывает калькулезным, если в желчном пузыре сформировались конкременты, и акалькулезным, когда желчнокаменной болезни у человека нет. Асептическое воспаление называют катаральным, при появлении гноя в полости пузыря – флегмонозным. При отсутствии своевременного лечения гнойная форма сменяется гангренозной, при которой происходит отмирание участка с дальнейшей перфорацией стенки органа.
По течению встречается острый и хронический холецистит. Последний длительное время может протекать без симптомов с периодическими приступами обострения холецистита. Заболевание в острой форме является частым осложнением желчнокаменной болезни и в большинстве случаев становится показанием для неотложной помощи. Обычно постановка диагноза не вызывает затруднений, но иногда приступ сопровождается атипичными симптомами.
Причины обострения холецистита
Острое течение хронического холецистита провоцирует:
- прием жирной вредной пищи, чаще всего в большом объеме;
- нарушение режима питания;
- употребление алкогольных напитков, независимо от их крепости;
- тяжелая физическая нагрузка;
- сильное стрессовое потрясение.
При появлении первых симптомов приступа важно не откладывать обращение к хирургу, чтобы вовремя получить получить помощь и не дать усилиться воспалению.

Движение желчных конкрементов вызывает:
- интенсивный бег, прыжки и другие спортивные тренировки, связанные с сотрясением тела;
- сильная тряска во время езды;
- поднятие тяжестей;
- длительная работа в наклонном положении;
- прием лекарственных препаратов, усиливающих выработку и ток желчи;
- очищение желчного при помощи тюбажа (слепого зондирования).
Способствуют обострению функциональные нарушения желчевыводящих протоков по гипермоторному и гипомоторному типу, нарушение моторики стенок желчного пузыря.
Узнайте, как проходит операция удаления желчного пузыря в нашем Центре в Москве, почему пациенты доверяют свое здоровье нашим врачам. Запишитесь к лучшему лапароскопическому хирургу, чтобы избавиться от болезни навсегда
Симптомы холецистита
Клиническая картина воспаления зависит от формы и течения болезни. Хронический холецистит в стадии ремиссии (вне приступа) протекает без симптомов. Иногда больные жалуются на болезненные ощущения в правом подреберье, подташнивание, горечь во рту при погрешностях в питании.
Серьезное нарушение диеты в совокупности с перееданием приводит к острой фазе болезни, что сопровождается появлением следующих признаков:
- схваткообразные боли в правом подреберье;
- слабость, беспричинная усталость;
- приступы тошноты, рвота с желчью;
- отрыжка с горьким привкусом;
- нарушение сна;
- усиление работы потовых желез;
- повышение температуры тела, озноб.

У некоторых больных холецистит хронической формы начинается с острого воспаления и постепенно переходит в затяжной патологический процесс.
Признаки обострения
Приступ может сопровождаться типичными и нехарактерными синдромами, поэтому пациентам с болями в животе обязательно проводят дифференциальную диагностику для исключения острого воспаления. Атипичное течение холецистита проявляется стертостью и необычностью симптоматики, а также сочетанием с симптомами, не связанными с данным заболеванием.
Болевой синдром
Обострение начинается с появления боли в области желудка и правом верхнем квадранте живота, затем распространяется в правое плечо и под лопатку. При свободном пузырном протоке с хорошей проходимостью боли возникают тупые боли умеренного характера. В большинстве случаев длительность болевого приступа от 3 до 6 часов. Иногда при острой форме холецистита болезненность может быть очень слабой. Такая реакция наблюдается у пациентов преклонного возраста, а также у больных, принимающих транквилизаторы.
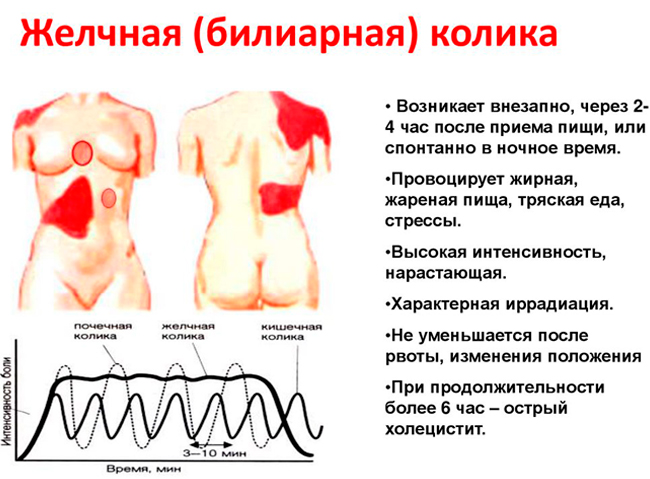
При закупорке желчевыводящих путей развивается приступ желчной колики:
- появляется внезапная резкая боль;
- характер синдрома – режущий, колющий, схваткообразный, раздирающий, в редких случаях – тупой, давящий;
- локализация – верхняя область живота и правое подреберье;
- иррадиация в поясницу, лопатку в правой половине спины и предплечье.
Узнайте, как проходит операция удаления желчного пузыря в нашем Центре в Москве, почему пациенты доверяют свое здоровье нашим врачам. Запишитесь к лучшему лапароскопическому хирургу, чтобы избавиться от болезни навсегда
Холецисто-кардиальный синдром
Один из нетипичных признаков приступа холецистита является кардиологическая боль. Симптомы сосредотачиваются в области сердца, часто наблюдаются при движении желчного камня по пузырному протоку. Больной жалуется на боли за грудиной, в области сердца, которые сопровождаются выраженной нехваткой воздуха, одышкой. Нарушается сердечный ритм, пульс учащается или становится реже.
Обострение холецистита «маскируется» под инфаркт миокарда или стенокардию. Продолжительность болевого синдрома доходит до 10 часов. После нескольких приступов пациент внезапно желтеет, что является характерным для обтурационной желтухи. Иногда боли в сердце являются единственным проявлением приступа острой формы холецистита, но в отличие от истинной стенокардии, болевой синдром при воспалении не купируется Нитроглицерином.

Диспепсические расстройства
Диспепсия является спутником всех заболеваний пищеварительной системы, в том числе и воспаления желчного пузыря. Ее появление спровоцировано различными сопутствующими расстройствами: нарушением функциональности желчевыводящих путей, дисфункцией сфинктера Одди, атонией желчного, дуоденогастральным рефлюксом.
Приступ острой формы холецистита сопровождается:
- тошнотой, рвотой, часто с желчью;
- сухостью и горечью во рту;
- металлическим привкусом во рту по утрам;
- вздутием живота, метеоризмом;
- упорная изжога, отрыжка;
- нарушением работы кишечника (запором или диареей).

Неврологические симптомы
Сильные боли при остром воспалительном процессе часто дополняют признаки расстройства нервной системы:
- головокружение, усиленное выделение слюны;
- дрожь в теле, шаткая походка;
- ощущение нехватки воздуха, холодные стопы и кисти рук;
- нарушение сна, потливость;
- обильная рвота с желчью;
- «печеночная мигрень» – сильные боли в голове с правой стороны.
Общая интоксикация
Обострение хронического холецистита сопровождается лихорадочным состоянием часто с ознобом. У человека появляется сильная слабость, усталость, апатия. Температура редко поднимается выше 39 градусов. Более выраженная гипертермия свидетельствует о развитии бактериемии (сепсиса крови) или о наличии абсцесса, чаще подпеченочного.

Как снять приступ в домашних условиях: первая помощь
Приступ острой боли с выраженной диспепсией на фоне высокой температуры требует особого внимания. Не нужно теряться в догадках и пытаться самостоятельно поставить себе диагноз. Состояние может оказаться жизнеугрожающим, поэтому необходимо незамедлительно вызвать карету «скорой помощи».
До приезда врача в домашних условиях при обострении холецистита можно:
- успокоить больного и уложить его в горизонтальное положение;
- расстегнуть стесняющую одежду;
- обеспечить приток свежего воздуха (открыть окно);
- чтобы приглушить тошноту, можно дать пару глотков мятного чая;
- поить теплой минеральной водой без газа после рвоты, чтобы восстановить водно-электролитный баланс.

При подозрении на развитие приступа острого холецистита нельзя кормить больного, давать обезболивающие препараты (анальгетики), слабительные, делать клизму. Под запретом желчегонные препараты, прогревание печени и желчного пузыря.
Устранить симптомы и снять боль при приступе холецистита можно, приложив к области правого подреберья холодный предмет – гипотермический пакет «Снежок», грелку со льдом или продукты из морозильной камеры. Холод предварительно нужно обернуть в тонкую ткань для профилактики обморожения. Длительность холодового компресса не должна превышать 10-15 минут, после чего нужно сделать небольшой перерыв.
Осложнения острого холецистита
Интоксикация организма билирубином, который попадает в кровь при тотальной закупорке желчного протока. Состояние проявляется окрашиванием кожи и склер в желтый цвет, потемнением мочи и осветлением кала.
При отсутствии своевременной помощи катаральный холецистит переходит в фазу гнойного воспаления. Пузырь наполняется желчью и гноем, возникает некроз стенки с последующей перфорацией (образованием сквозного отверстия). В результате содержимое желчного пузыря попадает в брюшную полость и вызывает развитие перитонита – воспаление брюшины.
Нагноение стенок и тканей желчного пузыря, которые находятся вокруг органа. Гнойный процесс сопровождается высокой температурой тела, значительным увеличением размеров органа и пронзительной болью.
Состояние характеризуется наполнением органа гноем. Состояние осложняется, если гнойный экссудат появляется при калькулезном холецистите, когда в полости пузыря есть конкременты. Осложнение приводит к тяжелой интоксикацией с сильной болью и напряжением передней брюшной стенки.
При вовлечении в патологический процесс поджелудочной железы. Воспалительная реакция сопровождается пронзительными опоясывающими болями, неукротимой рвотой с желчью.
При развитии любого из осложнений острого холецистита или приступа хронического воспаления пациент проходит неотложное лечение в хирургическом отделении. При отсутствии своевременного лечения состояние осложняется перитонитом, который является угрозой для жизни.
Диагностика обострения
При классической клинической картине приступа острого холецистита предварительный диагноз выставляет хирург уже на первой консультации. В большинстве случаев обследование проводится совместно с гастроэнтерологом. Диагностика начинается с выслушивания жалоб, сбора анамнеза с уточнением наследственных и хронических заболеваний, времени появления первых проявлений воспаления желчного пузыря, рода деятельности и образа жизни пациента.
Для уточнения диагноза врачу понадобятся результаты:
- фракционного дуоденального зондирования – данная процедура помогает оценить функциональные способности желчного пузыря и сфинктеров, а также получить забор желчи на разных этапах ее преобразования для дальнейшего исследования;
- ультразвукового скрининга желчного пузыря – благодаря уникальным свойствам ультразвука можно с высокой точностью определить размер органа, изменения его структуры, толщины стенок, наличие камней, аномалий развития;
- холецистохолангиографии – метод с применением рентгеновских лучей и контрастного вещества необходим для выявления степени проходимости протоков, наличия конкрементов, функциональность билиарного тракта в динамике;
- лабораторного исследования крови – позволяет оценить выраженность воспалительного процесса, изменение значений билирубина, печеночных ферментов и других показателей.

При противоречивых результатах обследования назначают:
- гепатобилисцинтиграфию ;
- гастроскопию;
- МРТ или КТ;
- диагностическую лапароскопию.
Лечение острого воспаления
Выбор лечебных мероприятий зависит от причины обострения, наличия осложнений, особенностей развития заболевания и сопутствующих патологий. Основные задачи лечения – это ликвидация воспалительного процесса, нормализация оттока желчного секрета, предупреждение рецидивов острого приступа.
При отсутствии камней в желчном пузыре применяют консервативное лечение, включающее диету, прием медикаментов, физиотерапию. Если воспаление возникло на фоне желчнокаменной болезни, показано устранение острого состояния с последующим удалением желчного пузыря. Наличие опасных осложнений является показанием для срочной холецистэктомии.
Осмотр анестезиолога перед операцией;1 950 р. Лекарственная терапия;4 000 р. Базовый комплекс сестринских манипуляций;7 800 р. Комбинированная эндотрахеальная анестезия;19 000 р. Анестезия второй и последующий часы;6 600 р. Пребывание в стационаре (4-местная палата, сутки);3 500 р. Лапароскопическая холецистэктомия при неосложненном холецистите;70 000 р. Примерная стоимость всей операции по удалению желчного пузыря;110 000 р.
Консервативная терапия
В большинстве случаев больного с острой формой холецистита лечат в стационарных условиях. При приступе назначают лечебное голодание и постельный режим. В первые дни пациенту необходимо отказаться от еды, употреблять только жидкости.
В дальнейшем постепенно вводят нежирные кисломолочные продукты, жидкие каши и протертые блюда. Конкретные рекомендации по питанию больной получает от лечащего врача с учетом течения болезни и общего состояния больного.
Чтобы снять приступ холецистита назначают:
- анальгезирующие препараты – для купирования болевого синдрома;
- противовоспалительные средства, помогающие ликвидировать воспаление;
- антибиотики, уничтожающие возбудителя воспалительной реакции;
- ферментные препараты – для улучшения пищеварения;
- инфузионная терапия – внутривенное введение физиологического раствора для снятия интоксикации;
- спазмолитики – для уменьшения интенсивности боли и улучшения оттока желчи (при наличии повышенного тонуса стенок желчного пузыря и сфинктеров).

Если наблюдается гипомоторное расстройство (при нарушении моторики билиарной системы), применяют лекарства, повышающие тонус желчевыводящей системы. Помогают справиться с холециститом поливитаминные комплексы, желчегонные препараты (при отсутствии конкрементов), но принимать их нужно только по назначению врача.
После того, как сняли приступ, хорошо восстанавливают желчевыводящую систему физиотерапевтические процедуры:
- электрофорез;
- индуктометрия;
- лечение ультразвуковыми волнами;
- грязелечение;
- минеральные ванны.
Хирургическое лечение
Что делать при приступе острой формы холецистита может определить только врач. При наличии осложнений операцию нельзя откладывать, а вот при позднем обращении с хирургическим вмешательством рекомендуется подождать. Сочетание воспаления с камнеобразованием лечится удалением пораженного желчного пузыря.
Операция называется холецистэктомией, может проводиться в плановом и экстренном порядке. Удаление по неотложным показаниям выполняют через разрез 15-30 см на передней брюшной стенке (под правым ребром). Полостная операция (лапаротомия) имеет несколько минусов: длительное восстановление (3-4 месяца), риск послеоперационных осложнений, поэтому применяется в исключительных случаях.
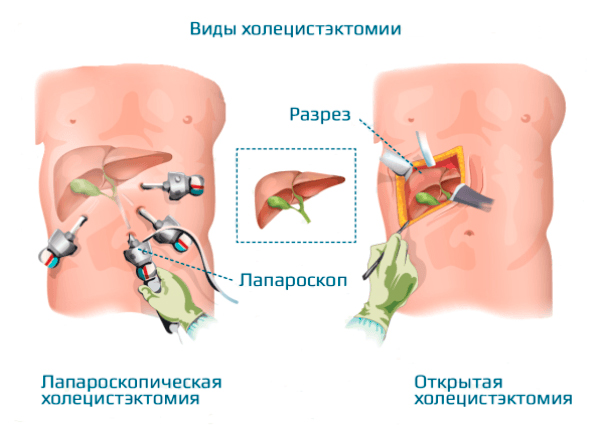
Если больной обратился быстро, приступ холецистита удалось снять безоперационными методами, пациенту предлагают удалить орган лапароскопическим методом. Малоинвазивная хирургия наиболее предпочитаемый способ лечения холецистита, но для ее успешного проведения нужна тщательная подготовка – сдача анализов, проведение УЗИ, соблюдение диеты в дооперационном периоде. Такой подход обеспечит отсутствие осложнений и хорошее самочувствие после операции.
Лапароскопическая холецистэктомия – это операция, которая проводится без разрезов через 3-4 прокола 0,5-1 см. Они нужны для введения хирургических инструментов и лапароскопа. Специальный прибор снабжен миниатюрной видеокамерой и системой подсветки. Он передает изображение внутренней поверхности брюшной стенки на экран монитора, что позволяет хирургу контролировать свои действия и выполнять необходимые манипуляции.
После лечения лапароскопической операцией пациенты быстро восстанавливаются. После 1-2 дней, проведенных в стационаре, их выписывают домой, а еще через 5-7 дней они могут вернуться к привычной жизни. Риск появления осложнений после лапароскопии ничтожно мал (0,4 %), а на животе вместо некрасивого шрама остаются малозаметные точки.
Острый холецистит: симптомы, диагностика, лечение калькулезного холецистита
Острый холецистит представляет собой быстро прогрессирующий воспалительный процесс в желчном пузыре. Такое состояние обусловлено затруднением процесса оттока желчи. В большинстве случаев острый холецистит сопровождается образованием камней в желчных протоках. В отличие от хронической формы, острая возникает единожды и стремительно развивается. При своевременном оказании медицинской помощи симптоматика холецистита бесследно исчезает.

Причины острого холецистита
Острое воспаление желчного пузыря развивается очень быстро на фоне полного благополучия. Чаще всего холецистит является осложнением желчнокаменной болезни из-за длительного застоя желчи и образования конкрементов (в 90% случаев). Когда камень, образовавшийся из кристаллизовавшихся компонентов желчи, останавливается в пузырном протоке, препятствуя отходу желчи, возникает острое воспаление. В таком случае повышается риск присоединения бактериальной инфекции.
Если острое воспаление разрешается самостоятельно, а затем возникает вновь, происходят фиброзные изменения желчного пузыря. В результате развивается хроническая форма холецистита.
Холецистит может развиваться не только на фоне желчнокаменной болезни. К другим причинам возникновения воспалительного процесса относят:
- недавно перенесенное хирургическое вмешательство, получение серьезной травмы или ожога;
- врожденные деформации желчного пузыря и его протоков;
- неправильное питание (злоупотребление жирной, острой, жареной пищей) или длительное голодание;
- сопутствующие заболевания желудочно-кишечного тракта, в частности — гастрит с пониженной кислотностью;
- дисбактериоз кишечника;
- заражение паразитами (острицами, аскаридами) и простейшими (дизентерийная амеба);
- инфекции (стрептококк, кишечная палочка, сальмонелла).
У женщин холецистит возникает чаще, чем у мужчин. Это обусловлено уровнем эстрогена в крови, который повышается при беременности, гормональных сбоях, приеме оральных контрацептивов.
Симптомы
Острая форма воспаления желчного пузыря бывает неосложненной и осложненной. В первом случае речь идет как о калькулезном (с образованием камней в протоках), так и о некалькулезном холецистите. В этом случае осложнения не возникают.
Осложненное воспаление желчного пузыря сопровождается образованием околопузырного инфильтрата, развитием абсцесса, прободением пузыря, острым панкреатитом.
Начало приступа острого холецистита характеризуется печеночной коликой. У пациента возникают сильные боли в правом подреберье, которые отдают в поясницу и эпигастрий, а также распространяются на надключичную область.
Также при остром воспалении желчного пузыря возможны такие симптомы:
- повышение температуры;
- белый плотный налет на поверхности языка;
- лихорадка;
- пожелтение кожи и белков глаз;
- тошнота;
- рвота.
Если холецистит протекает без образования камней и не осложняется тяжелыми состояниями, выраженность симптомов снижается спустя 2-3 дня. У 85% пациентов симптоматика разрешается в течение недели даже без лечения.
Если холецистит осложняется перфорацией желчного пузыря или перитонитом, болевой синдром меняет характер: он не локализуется в конкретном отделе, а разливается по всему животу.
Формы острого холецистита
В зависимости от изменений, которые происходят в стенке желчного пузыря при воспалении, различают такие формы острого холецистита:
- Катаральная. В этом случае воспалительный процесс распространяется на слизистую оболочку органа.
- Флегмонозная. Воспаление распространяется на все слои стенки желчного пузыря.
- Гангренозная. Патологический процесс достигает области брюшины.
- Гангренозно-перфоративная. Происходит прободение желчного пузыря.
Без соответствующего лечения формы острого холецистита перетекают из одной в другую — от катаральной до гангренозно-перфоративной.
Осложнения
Если пациент своевременно не обращается к врачу при симптомах острого холецистита, возможно развитие осложнений. Это:
- Перивезикальный инфильтрат, охватывающий желчный пузырь. Если своевременно не начать лечение, он трансформируется в абсцесс.
- Перитонит. Очень опасное состояние, возникающее при прободении стенки желчного пузыря и проникновении желчи в брюшную полость.
- Пузырнотонкокишечный свищ.Это довольно редкое, но тяжелое осложнение. В данном случае камень крупных размеров разрушает стенки желчного пузыря, образуя свищ в тонкую кишку. Через него конкремент может беспрепятственно выйти и стать причиной непроходимости тонкой кишки.
Без адекватного лечения осложненный холецистит может привести к сепсису и шоку. Смертность в таких случаях достигает 65%.
Диагностика
При подозрении на острый холецистит нужно немедленно вызвать скорую помощь или доставить больного в медучреждение. При характерных симптомах запрещено до оказания помощи прикладывать к правому подреберью тепло, а также принимать слабительное.
При поступлении пациента ему назначают такие исследования:
- Клинический анализ крови.
- Биохимический анализ крови и мочи.
- УЗИ органов брюшной полости.
- КТ с введением контрастного вещества. Этот метод используют, если УЗИ оказалось малоинформативным. КТ качественно визуализирует панкреатическую область общего желчного протока.
Острый холецистит имеет признаки, сходные с некоторыми другими заболеваниями органов брюшной полости. Именно поэтому его важно дифференцировать с острым аппендицитом и панкреатитом, острой кишечной непроходимостью и почечной коликой.
Лечение
При неосложненном остром холецистите проводят консервативную терапию. Она включает:
- лечебное голодание под контролем врача;
- инфузионную терапию;
- применение антибиотиков, спазмолитиков и обезболивающих средств;
- установку назогастрального зонда (в случае неуемной рвоты или кишечной непроходимости).
Консервативная терапия является своеобразной предоперационной подготовкой. Специалисты рекомендуют всем пациентам, вне зависимости от того, осложнено ли воспаление наличием камней, операцию по удалению желчного пузыря — холецистэктомию. Операция не проводится только в том случае, если у пациента имеются серьезные противопоказания к ней.
Показаниями к проведению операции являются:
- отсутствие результатов от консервативной терапии;
- наличие камней в желчном пузыре или протоках;
- гнойная или гангренозная форма острого холецистита;
- наличие опухолей в области желчного пузыря.
Холецистэктомию проводят щадящим современным способом — лапароскопическим. Доступ к органу осуществляют через несколько небольших проколов в области брюшины.
Для пациентов с высоким хирургическим риском возможно выполнение чрескожной холецистэктомии.
Хронический холецистит, симптомы, которые сигнализируют о заболевании
Хронический холецистит – воспаление стенок желчного пузыря, которое сопровождается нарушениями желчевыводящей системы мотороно-тонического характера. Это заболевание встречается достаточно часто. Чтобы вовремя распознать его и принять соответствующие меры, надо знать его основные симптомы и способы диагностики хронического холецистита.
Как часто встречается хронический холецистит?

Сильные боли — один из симптомов заболевания
Если сравнивать разные группы людей, то получаются следующие выводы. Женщины страдают этим заболеванием чаще мужчин (в 3-4 раза). У лиц среднего возраста хронический холецистит бывает чаще, чем у прочих возрастных групп.
Основная масса заболевших – в возрасте от 40 до 60 лет. Всего встречается 6 – 7 заболевших на одну тысячу человек. Это заболевание присуще людям из развитых стран.
Причины хронического холецистита
В основе хронического холецистита – условно-патогенная микрофлора:
Иногда причиной может стать бактериальная патогенная микрофлора, в частности, сальмонеллы, шигеллы, протозойная либо вирусная инфекция. Для проникновения микробов в организм имеется три основных пути:
- гематогенный,
- контактный,
- лимфагенный.
Паразиты также провоцирует холецистит. Поражение лямблиозом, описторхозом, аскаридозом, фасциолезом, строн-гилоидозом. Эти паразиты приводят к частичной обструкции желчного протока. Аскаридоз провоцирует холангиогенный процесс, фасциолез ведет к холангиту, при лямблиозе нарушается функция желчных путей.
Холецистит всегда начинается с нарушений в оттоке желчи. Она застаивается, в связи с этим может развиваться желчекаменная болезнь, ДЖВП, которые являются непосредственными предшественниками хронического холецистита. Но есть и обратное движение этого процесса. Из-за хронического холецистита замедляется моторика поджелудочной, развивается застой желчи, увеличивается камнеобразование.
В развитии данной патологии не последняя роль отводится нарушениям в питании. Если человек питается большими порциями с существенными интервалами между приемом пищи, если наедается на ночь, употребляет жирное, острое, есть много мяса, то он находится в группе риска по развитию холецистита. У него может развиться спазм сфинктера Одди, произойти застой желчи.
Значим и рН желчи, если он снижен, можно ожидать сдвигов в коллоидной стабильности. Причиной этих нарушений является чрезмерное употребление яиц, рыбы, сладкого, мучного.
Признаки холецистита
Прием некоторых препаратов может спровоцировать развитие холецистита
Любые признаки холецистита не проявляются сразу. Они дают о себе знать постепенно. Сначала развивается атония или гипотония нервно-мышечной основы желчного пузыря. Воспаление его слизистой оболочки начинается после распространения микробов.
Затем воспаление затрагивает подслизистый слой, переходит на мышечный. Так постепенно воспаление касается всех слоев стенки поджелудочной железы. Там формируются инфильтраты, соединительные ткани патологически разрастаются.
Если допустить переход на серозную оболочку, появятся спайки с капсулой печени и прочими органами. Воспаление затронет кишечник, двенадцатиперстную кишку, желудок. Данное состояние принято называть словом перихолецистит. В данной ситуации состояние может не ограничиться катаральным воспалением, появляются флегмозные или гангренозные проявления.
В запущенных случаях нарушается целостность стенок желчного пузыря из-за абсцессов, изъязвлений, очагов некроза. Гангренозная форма – самое редкое развитие данной патологии. Ее причина – анаэробная инфекция. Заканчивается данная форма гнилостным разрушением стенок пузыря.
При хроническом холецистите болезнь длится долго. Периодически признаки проявляются более ярко, периодически стихают.
Все проявления холецистита обусловлены тем, что данная патология ведет к затруднению оттока желчи из желчного пузыря. Это сопровождается дискинезией, которая ведет к невозможности поступления желчи в двенадцатиперстную кишку.
Болевой синдром при холецистите
Узнать данное заболевание можно по довольно характерным болям. Они ощущаются в правом подреберье. Иногда они хорошо чувствуются в эпигастральной области. Боль часто отдает в лопатку, плечо, ключицу справа. Очень редко боль доходит до левого подреберья. Боль проявляет себя в том случае, если нарушен режим питания. Когда больной человек поест жирного, жареного, острое, яйца или выпьет пиво, газированный напиток, вино, холецистит заявит о себе сильными болями. К таким проявлениям ведет сильное охлаждение, стрессы, физическое перенапряжение.
Боль проявляется в зависимости от того, где находится очаг воспаления, какие он имеет размеры, как сильно развилась дискинезия.
Если воспаление идет в шейке либо в протоке, боль будет очень сильная, проявляться отдельными приступами. Если поражение затронуло само тело пузыря или его дно, то боль будет носить постоянный характер.
Если дискинезия носит гипотонический характер, то боль не будет сильно острой, зато станет надоедливой, тянущей, практически постоянной. При перихолецистите боль становится ноющей, не оставляет пациента ни на секунду. Если больного беспокоить (езда в трясущейся машине, наклоны, повороты), она будет ощущаться более ярко.
Оперативное вмешательство при холецистите
В эпигастральной области боль ощущается в том случае, если желчный пузырь расположен атипично. Также боли могут чувствоваться в зоне пупка, у мечевидного отростка, в правой подвздошной области. Симптомы холецистита можно определить при пальпации. Среди прочих характерных симптомов будет ярко ощущаться боль при надавливании в правом подреберье.
Среди характерных симптомов – симптом Керра. Он выражается в болевых ощущениях во время надавливания в зоне желчного пузыря. Второй характерный симптом – симптом – Мерфи. Он заключается в усилении боли при надавливании в момент вдоха.
Существует еще симптом Грекова-Ортнера. Если поколачивать по реберной дуге справа, то в зоне расположения желчного пузыря проявит себя сильная боль. Также проверяют симптом Георгиевского–Мюсси. Для этого надавливают на правый диафрагмальный нерв в зоне между ножками грудино-ключично-сосцевидной мышцы.
Диспепсический синдром
При холецистите нередко проявляется диспепсический синдром. Он дает о себе знать горьким привкусом во рту и регулярными горькими отрыжками. Это сопровождается неприятными ощущениями вздутого живота, стул нарушается, кишечник распирает. Иногда начинает тошнить, может быть рвота горечью. Если желчный пузырь находится в состоянии атонии или гипотонии, то после рвоты может наступить облегчение: снятие тяжести, уменьшение боли.
Если дискинезия имеет гипертонический характер, то от рвоты становится только хуже, боли становятся сильнее. По количеству желчи в рвотных массах можно определить степень застоя желчи. Ее количество прямо зависит от этого. Чем больше застой, тем больше будет желчи в рвотных массах.
Рвота возникает после сильных переживаний, на фоне съеденных запрещенных продуктов или вследствие физических перегрузок.
Воспалительно-интоксикационный синдром при холецистите
Если идет обострение холецистита, повышается температура тела. Температура повышается незначительно: до субфебрильных показателей. Такое бывает в случае катаральных воспалений. Если холецистит принимает деструктивный характер или начинаются осложнения, то температура повышается до фебрильных значений.
При гнойном воспалении состояние резко ухудшается. Наблюдается слабость, потливость, озноб, выстраивается гектическая температурная кривая. Такое состояние бывает при эпиеме желчного пузыря или абсцессе печени.
Если реактивность организма снижена (такое бывает при общей ослабленности, а также в пожилом возрасте), то даже при гнойном поражении температура может не подниматься вовсе или повышаться только до субфебрильных цифр.