Обструктивный бронхит у взрослых
Обструктивный бронхит — обширный сложный воспалительный процесс в бронхах, который протекает как острая форма или как хроническая форма с обострениями.
Симптоматика сложная. Среди больных больше всего детей раннего и дошкольного возраста. Хроническая форма с обострениями типична для взрослых. Течение любой формы тяжелое.
Причины и возбудители
Частые бронхо-легочные заболевания более присущи детям, чем взрослым, поскольку у взрослых иммунитет более сильный, и они придерживаются профилактических мер. Но на практике получается, что обструктивный бронхит у взрослых встречается довольно часто. Среди причин, которые от человека не зависят, называют вирусы и бактерии. Обструктивный бронхит может возникнуть на фоне любой вирусной инфекции. Наиболее частые возбудители:
- вирусы гриппа
- вирусы парагриппа
- аденовирусы
- комбинация бактерий и вирусов
Располагающим к обструктивному бронхиту у взрослых фактором является наличие очагов хронической инфекции в носоглотке и частые простудные заболевания. Любая инфекция, в том числе рассматриваемая болезнь, может распространяться по нисходящему и восходящему принципам. Медики советуют: когда заболеваешь простудой, нужно соблюдать постельный режим. Поскольку любое простудное заболевание может «опуститься» в легкие. Это значит, что обструктивный бронхит в части случаев является осложнение гриппа или ОРЗ.
Также причиной или же располагающим фактором является курение. Курильщиков уже не испугаешь раком легких, ведь часто такие случаи остаются для приверженцев вредной привычки только страшной байкой, которая на практике не встречается. А вот бронхит отмечают почти у всех курильщиков «со стажем».
Понятие «хронический бронхит курильщика» уже давно используется врачами. Состояние это характеризуется одышкой, специфическим дыханием, сильным надсадным кашлем, который появляется особенно часто в утренние часы. После курения приступ кашля меньше, а потом он нарастает снова. Потому, выкуривая очередную сигарету, человек облегчает свое состояние. Но в этом процесс бронхи повреждаются еще больше.
Обструктивный бронхит у взрослых также встречается среди пассивных курильщиков. Если человек предрасположен к простудным болезням, имеет ослабленный иммунитет, а кто-то среди его постоянного окружения курит, у такого лица начинается бронхо-легочный воспалительный процесс в части случаев.
Еще одним располагающим к болезни фактором является задействованность на вредном производстве. Обструктивный бронхит у взрослых находят среди тех, кто работает:
- на металлургических предприятиях
- в шахтах
- сельском хозяйстве
- строительстве
- железнодорожных службах
- типографиях
Работники предприятий с повышенным профессиональным риском для здоровья относятся к группе риска по бронхо-легочным патологиям. Еще не так давно рассматриваемая болезнь считалась больше мужской. Но статистика последних лет показала, что среди больных равное количество лиц обоих полов. И причина тут частично в последствиях эмансипации: женщины стали курить, больше употреблять алкогольные напитки и больше работать на вредных производствах. Причина кроется и в ухудшающейся постепенно экологической обстановке.
Течение болезни и симптомы
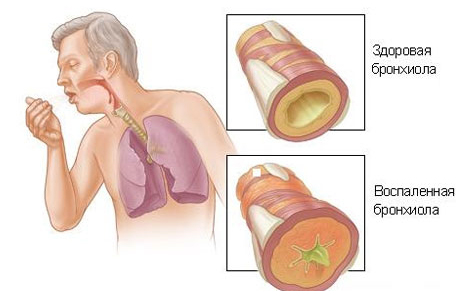
Взрослые в период ремиссии заболевания не перестают кашлять. Кашель характеризуют как сухой, может отходить чуть-чуть мокроты слизистого характера. Одышка постоянная или периодически появляющаяся. При обострении характер мокроты иной. Она становится полностью гнойной или либо слизисто-гнойной. При тяжелом течении в мокроте находят прожилки или даже сгустки крови, что называется кровохарканьем. Кашель сильный, постоянный, присутствует свистящее дыхание.
Еще один симптом обструктивного бронхита у взрослых, как уже было отмечено, — одышка. Она может быть с первого дня заболевания, но в части случаев присоединяется позже. Этот симптом фиксируют в 100% случаев рассматриваемого заболевания. Одышка может быть по степени выраженности и интенсивности разной, что зависит от тяжести обструктивного бронхита, от отсутствия или наличия сопутствующих осложнений и других хронических заболеваний, которые могут обостряться в этот же период.
У больных увеличен период вдоха. В расширении грудной клетки принимает участие не только дыхательная мускулатура, но и дополнительная группа мышц спины и плече-лопаточной области. Дефицит кислорода в организме вызывает цианоз (посинение) отдельных зон, в основном ногтевых пластин и губ на лице. Пациент в общем чувствует себя плохо (недомогание), потливость повышена, и она еще больше выражается при кашле и усилении одышки.
Другие распространенные симптомы:
- боль в мышцах
- суставная боль
- ломота в теле
- повышение температуры тела
- повышение артериального давления (АД)
- чувство страха и беспокойство по причине возникновения и усиления одышки
- снижение продуктивности труда в тяжелых случаях
Диагностика
Диагностика обструктивного бронхита у взрослых не является сложной. Симптоматика является типичной именно для этой болезни. Аускультация позволяет выявить характерные звуки, влажные хлипы в легких, которые говорят о воспалении бронхиальных отделов. Диагноз подтверждают рентгенологическими методами. Из инструментальных методов именно этот метод самый актуальный. Дополнительно назначают в ряде случаев:
- Биопсию бронхиальной ткани
- Спирометрию
- Пневмотахометрию
Выше перечисленные методы дают возможность узнать выраженность воспалительного процесса, степень поражения бронхов, обратимость или необратимость изменений в бронхо-легочной ткани. Также необходимо использование инструментальной диагностики. Для этого берут биологический материал больного человека: мочу, кровь и мокроту.
Лечение
Терапия зависит от формы болезни. При острой форме всегда необходима полномасштабная лекарственная терапия. Ее целью является:
- снятие спазма бронхов,
- подавление вирусной активности,
- облегчение отхода мокроты,
- восстановление дыхательной функции,
- расслабление грудных мышц.
Прежде всего, врач выбирает для пациента эффективные противовирусные лекарства и советует пить как можно больше жидкости в день. Рекомендовано такое питье:
– морсы и компоты из ягод
– фреши (свежевыжатые соки), но не из цитрусовых
– щелочная минеральная вода
– чай слабой и средней заварки
Лучше исключить из рациона шоколад и содержащие его блюда, мед, пряности, цитрусовые (допустим только чай с лимоном). Эти продукты являются высокоаллергенными, могут привести к бронхоспазму.
Обязателен специальный массаж, который способствует разжижению мокроты (перкуторный массаж), расслаблению мускулатуры грудной клетки. Для снятия бронхиального спазма применяют препараты из группы спазмолитиков. наибольшей эффективностью обладает известная всеми но-шпа.
Применяют в терапии обструктивного бронхита у взрослых и препараты, которые снимают одышку — бронхолитики (астмопент, беротек). Астмопент выпускается в форме аэрозоля для ингаляций. Для взрослых однократный прием — 1-2 дозы. Перерыв между приемом доз должен быть минимум 20 минут. Следующий раз препарат используют через 4 часа. Максимальное суточное количество ингаляций — 12 доз. Что касается побочного действия Астмопента, может быть утомляемость и тревога. Редко бывает симптоматика со стороны ЖКТ: тошнота и рвота, непритный привкус во рту. Также вероятны такие побочные действия:
- головокружение
- головная боль
- рост артериального давления
- гипергидроз
- тахикардия
- тремор и сокращение мышц
- различные нарушения ритма сердца
- гипокалиемия и т.д.
Если у человека повышена чувствительность к компонентам лекарства, могут быть аллергические реакции. Препарат нельзя назначать, если у больного есть тахикардия и другие аритмии, а также он не подходит матерям, кормящим грудью. Передозировка Астмопентом может вызвать:
- сухость во рту
- тошноту
- головную боль
- тревога
- утрудненное засыпание
- понижение или повышение артериального давления и т.д.
С осторожностью назначают Астмопент при ишемической болезни сердца, гипертиреозе, артериальной гипертензии, эпилепсии и неконтролированном диабете.
Беротек, который используется, как уже было отмечено, для лечения обструктивного бронхита у взрослых, может вызвать такие побочные действия:
- тошнота и рвота
- ощущение сердцебиения
- тахикардия
- снижение диастолического артериального давления
- повышение систолического артериального давления
- нарушения сердечного ритма
- приступы стенокардии
- головокружение и головная боль
- повышенная возбудимость
- нервозность
- судороги
- развитие изменений психики (очень редко, в основном при длительных курсах)
- местное раздражение слизистых оболочек
- кашель
- крапивница/зуд
- миалгия
- тяжелая гипокалиемия
Противопоказания к приему Беротека:
- гипертрофическая обструктивная кардиомиопатия
- индивидуальная чувствительность к составляющим веществам
- тахиаритмия
- первый триместр беременности
- кормление грудью
Облегчают кашель такие препараты как муколитики, среди них очень эффективен лазолван. Нужно не только принимать лекарства, но и заниматься дыхательной гимнастикой. Если к патологическому процессу присоединился процесс микробного генеза, только тогда врач может назначить антибиотики.
Обструктивный хронический бронхит также требует симптоматической терапии: лечения, направленного не на устранение причины, а на снятие симптомов. Цель заключается в уменьшении количества и длительности обострений, в замедлении патологического процесса. Важно в этот период отказаться от курения, если такая привычка присутствует у больного человека. Нужно сменить профессию или место работы, если причина бронхита кроется именно в пребывании на вредных производствах. Также по возможности улучшают бытовые условия, если те являются неудовлетворительными.
Врач назначают бронхолитики, бронхорасширяющие препараты, лекарства ксантинового ряда (теофиллин и др.), муколитики. Если эффекта нет, прибегают к лечению кортикостероидами.
Важны прогулки на свежем воздухе, минимально 1-1,5 часов. Если рядом есть хвойный лес, лучше гулять там. Одеваться при этом нужно по погоде, чтобы к заболеванию не присоединилось еще одно заболевание дыхательных путей.
Экстренная госпитализация необходима при:
- сильно выраженных симптомах интоксикации организма
- слабости и вялости
- очень высокой температуре
- отсутствии аппетита на протяжении долгого времени
- тошноте
Профилактика обструктивного бронхита
Благоприятный исход острого обструктивного бронхита больше типичен для маленьких пациентов. У взрослых высокий риск хронических последствий болезни. Исход зависит от сопутствующих болезней, влияющих на тяжесть процесса, а также от возраста пациента. Что касается профилактики, важна привычка к здоровому образу жизни (ЗОЖ). Питание должно быть полноценным, с содержанием всех необходимых микроэлементов и витаминов. Нужно следить, какой микроклимат у вас дома, а также на работе. Нужно принимать меры по усилению иммунных сил организма, например, закаливаться.
Обструктивный бронхит у взрослых может быть вторичным заболеванием при наличии запущенного очага хронической инфекции. Потому важно вовремя диагностировать и лечить заболевания (острые и хронические). Важно гулять на свежем воздухе. Жителям больших городов и мегаполисов рекомендуется чаще выезжать для отдыха хотя бы на 1-2 дня в менее загазованную местность.
В доме/квартире нужно проводить систематическую влажную уборку. Это позволит избежать скопления пыли и вредных частичек, которые летают в воздухе (выхлопы машин и пр.). Нужно следить за влажностью воздуха дома и на работе. Возле компьютера можно поставить увлажнитель воздуха. В холодный период года на батареях развешивают мокрые полотенца/ткань или ставят стакан с водой. Летом можно брызгать водой сетки на окнах и шторы.
Не думайте, что курение кальяна и наркотических веществ не является курением. Вдыхаемые вещества имеют свойство оседать в дыхательных путях, в бронхах. Лучше отказаться от этих привычек, и постараться оградить себя от пассивного курения чего бы то ни было.
Обструктивный бронхит: что делать, если кашель не проходит?
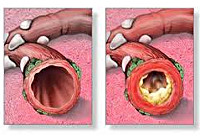
Бронхитом называется воспаление бронхов, которое может протекать остро или хронически. Если при этом отмечается сужение просвета бронхов, ухудшение их проходимости, то говорят об обструктивном бронхите.
Этот тип болезни требует особых подходов к терапии, так как относится к прогрессирующим и хроническим заболеваниям,
что требует тщательного наблюдения врача и лечения под контролем медицинского специалиста.Чаще всего болезнь имеет затяжное течение и беспокоит человека на протяжении многих лет. Развитие обструкции, то есть сужения просвета бронхов, нарушения их свободной проходимости – главное отличие обструктивного бронхита от других форм заболевания. Синдром бронхообструкции встречается как у детей, так и у взрослых.
Причины возникновения
Патологический процесс чаще всего развивается вследствие действия нескольких факторов. К ним относятся:
- Курение;
- Вредность на производстве;
- Неблагополучное состояние окружающей среды;
- Аномалии строения верхних или нижних дыхательных путей;
- Частые простудные заболевания 1 .
Эти факторы ведут к нарушению мукоцилиарного клиренса – естественного механизма, функцией которого является очищение дыхательных путей и бронхов от патогенных микроорганизмов, продуктов их жизнедеятельности. Обострение хронического обструктивного бронхита может вызвать вирусная и реже бактериальная инфекция.
Как проявляется болезнь?
Симптомы обструктивного бронхита проявляются во время его обострения. К главным жалобам относятся:
- Кашель. Чаще всего с отхождением мокроты, во время обострения ее объем увеличивается.
- Одышка при физических нагрузках. Интенсивность одышки зависит от тяжести и уровня компенсации заболевания. Чаще всего трудности с дыханием отмечаются при длительной ходьбе, подъемах тяжестей и других видах активности.
- Общая слабость, повышенная утомляемость. Характерна для людей, длительно болеющих хроническим обструктивным бронхитом.
- Симптомы гипоксии или нехватки кислорода.
При бактериальном воспалении чаще отмечается повышение температуры тела, мокрота приобретает гнойный характер, усиливаются симптомы интоксикации. Приступы кашля отмечаются преимущественно в ночное время, во время физической нагрузки или вследствие раздражающих веществ. Существует также острый обструктивный бронхит, который протекает более бурно, но может заканчиваться полным выздоровлением. Особенно часто эта форма встречается у детей младшего возраста, однако при правильном лечении она не оставляет после себя негативных последствий. В любом случае, чтобы предотвратить развитие осложнений, терапия обструктивного бронхита должна проводиться под контролем медицинского специалиста.
Диагностика
Начало диагностики состоит из тщательного сбора жалоб и истории заболевания. Информативным методом является выслушивание дыхания в легких при помощи фонендоскопа. Для обструкции характерно наличие рассеянных сухих или влажных хрипов. Кроме осмотра по необходимости врач может назначить дополнительные исследования:
- Рентгенография ОГК;
- Спирометрия;
- Общий анализ крови;
- Биохимия крови (для определения маркеров воспаления);
- Бактериологическое исследование мокроты и посев на чувствительность к антибиотикам;
- КТ или МРТ легких, чтобы оценить наличие и характер изменения в них 3 .
После постановки диагноза врач должен рассказать о профилактике обострений обструктивного бронхита, назначить курс лечения.
Лечение
Терапия обструктивного бронхита должна быть комплексной. Чтобы уменьшить синдром обструкции используют бронходилятаторы – препараты, снимающие спазм и расширяющие просвет бронхов. Это облегчает дыхание и устраняет приступы одышки. Также назначаются препараты, разжижающие мокроту и облегчающие кашель. Если подтверждена бактериальная причина бронхита, необходим курс антибиотиков, который не даст инфекции перерасти в воспаление легких. Антигистаминные (противоаллергические) препараты используются, если обструкция вызвана аллергическим компонентом.
Профилактика
Для профилактики обострений хронического бронхита человек в первую очередь должен отказаться от курения, работы в условиях повышенного загрязнения воздуха. Также очень важен адекватный ответ местного иммунитета на вирусы и бактерии. Если такого ответа нет, требуется активация местного иммунитета, так как защитные факторы организма способны устранить большинство возбудителей, которые приводят к бронхиту.
ИРС®19 – препарат с иммуномодулирующим местным действием, в состав которого входит смесь из 18 лизатов бактерий. Он выпускается в форме назального спрея и действует непосредственно на слизистой оболочке носа, которая считается местом проникновения вирусов и бактерий в респираторный тракт 4 .
ИРС®19 активирует иммунные клетки слизистой носа и начинает действовать сразу при попадании на слизистую 5 . При добавлении к стандартной симптоматической терапии, ИРС®19 сокращает продолжительность симптомов в 2 раза 5 . Препарат применяется для лечения и профилактики заболеваний органов дыхания у детей и взрослых с трех месяцев.
Обструктивный бронхит
Обструктивный бронхит – диффузное воспаление бронхов мелкого и среднего калибра, протекающее с резким бронхиальным спазмом и прогрессирующим нарушением легочной вентиляции. Обструктивный бронхит проявляется кашлем с мокротой, экспираторной одышкой, свистящим дыханием, дыхательной недостаточностью. Диагностика обструктивного бронхита основана на аускультативных, рентгенологических данных, результатах исследования функции внешнего дыхания. Терапия обструктивного бронхита включает назначение спазмолитиков, бронходилататоров, муколитиков, антибиотиков, ингаляционных кортикостероидных препаратов, дыхательной гимнастики, массажа.
МКБ-10
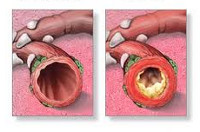
Общие сведения
Бронхиты (простые острые, рецидивирующие, хронические, обструктивные) составляют большую группу воспалительных заболеваний бронхов, различную по этиологии, механизмам возникновения и клиническому течению. К обструктивным бронхитам в пульмонологии относят случаи острого и хронического воспаления бронхов, протекающие с синдромом бронхиальной обструкции, возникающей на фоне отека слизистой, гиперсекреции слизи и бронхоспазма. Острые обструктивные бронхиты чаще развиваются у детей раннего возраста, хронические обструктивные бронхиты – у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, протекающими с прогрессирующей обструкцией дыхательных путей (эмфиземой легких, бронхиальной астмой), принято относить к хронической обструктивной болезни легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также включены муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.

Причины
Острый обструктивный бронхит этиологически связан с респираторно-синцитиальными вирусами, вирусами гриппа, вирусом парагриппа 3-го типа, аденовирусами и риновирусами, вирусно-бактериальными ассоциациями. При исследовании смыва с бронхов у пациентов с рецидивирующими обструктивными бронхитами часто выделяют ДНК персистирующих инфекционных возбудителей – герпесвируса, микоплазмы, хламидий. Острый обструктивный бронхит преимущественно встречается у детей раннего возраста. Развитию острого обструктивного бронхита наиболее подвержены дети, часто страдающие ОРВИ, имеющие ослабленный иммунитет и повышенный аллергический фон, генетическую предрасположенность.
Главными факторами, способствующими развитию хронического обструктивного бронхита, служат курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязненность атмосферного воздуха (главным образом, двуокисью серы), дефицит антипротеаз (альфа1-антитрипсина) и др. В группу риска по развитию хронического обструктивного бронхита входят шахтеры, рабочие строительных специальностей, металлургической и сельскохозяйственной промышленности, железнодорожники, сотрудники офисов, связанные с печатью на лазерных принтерах и др. Хроническим обструктивным бронхитом чаще заболевают мужчины.
Патогенез
Суммация генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в который вовлекаются бронхи мелкого и среднего калибра и перибронхиальная ткань. Это вызывает нарушение движения ресничек мерцательного эпителия, а затем и его метаплазию, утрату клеток реснитчатого типа и увеличение количества бокаловидных клеток. Вслед за морфологической трансформацией слизистой происходит изменение состава бронхиального секрета с развитием мукостаза и блокады мелких бронхов, что приводит к нарушению вентиляционно-перфузионного равновесия.
В секрете бронхов уменьшается содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и противомикробную защиту: лактоферина, интерферона и лизоцима. Густой и вязкий бронхиальный секрет со сниженными бактерицидными свойствами является хорошей питательной средой для различных патогенов (вирусов, бактерий, грибков). В патогенезе бронхиальной обструкции существенная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Комплекс этих механизмов приводит к отеку слизистой бронхов, гиперсекреции слизи и спазму гладкой мускулатуры, т. е. развитию обструктивного бронхита. В случае необратимости компонента бронхиальной обструкции следует думать о ХОБЛ – присоединении эмфиземы и перибронхиального фиброза.
Симптомы острого обструктивного бронхита
Как правило, острый обструктивный бронхит развивается у детей первых 3-х лет жизни. Заболевание имеет острое начало и протекает с симптомами инфекционного токсикоза и бронхиальной обструкции.
Инфекционно-токсические проявления характеризуются субфебрильной температурой тела, головной болью, диспепсическими расстройствами, слабостью. Ведущими в клинике обструктивного бронхита являются респираторные нарушения. Детей беспокоит сухой или влажный навязчивый кашель, не приносящий облегчения и усиливающийся в ночное время, одышка. Обращает внимание раздувание крыльев носа на вдохе, участие в акте дыхания вспомогательной мускулатуры (мышц шеи, плечевого пояса, брюшного пресса), втяжение уступчивых участков грудной клетки при дыхании (межреберных промежутков, яремной ямки, над- и подключичной области). Для обструктивного бронхита типичен удлиненный свистящий выдох и сухие («музыкальные») хрипы, слышимые на расстоянии.
Продолжительность острого обструктивного бронхита – от 7-10 дней до 2-3 недель. В случае повторения эпизодов острого обструктивного бронхита три и более раз в год, говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов на протяжении двух лет устанавливается диагноз хронического обструктивного бронхита.
Симптомы хронического обструктивного бронхита
Основу клинической картины хронического обструктивного бронхита составляют кашель и одышка. При кашле обычно отделяется незначительное количество слизистой мокроты; в периоды обострения количество мокроты увеличивается, а ее характер становится слизисто-гнойным или гнойным. Кашель носит постоянный характер и сопровождается свистящим дыханием. На фоне артериальной гипертензии могут отмечаться эпизоды кровохарканья.
Экспираторная одышка при хроническом обструктивном бронхите обычно присоединяется позже, однако в некоторых случаях заболевание может дебютировать сразу с одышки. Выраженность одышки варьирует в широких пределах: от ощущений нехватки воздуха при нагрузке до выраженной дыхательной недостаточности. Степень одышки зависит от тяжести обструктивного бронхита, наличия обострения, сопутствующей патологии.
Обострение хронического обструктивного бронхита может провоцироваться респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, применением некоторых медикаментов, декомпенсацией сахарного диабета и др. факторами. При этом нарастают признаки дыхательной недостаточности, появляется субфебрилитет, потливость, утомляемость, миалгии.
Объективный статус при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, дистанционными свистящими хрипами, набуханием вен шеи, изменением формы ногтей («часовые стеклышки»). При нарастании гипоксии появляется цианоз.
Тяжесть течения хронического обструктивного бронхита, согласно методическим рекомендациям российского общества пульмонологов, оценивается по показателю ОФВ1 (объему форсированного выдоха в 1 сек.).
- I стадия хронического обструктивного бронхита характеризуется значением ОФВ1, превышающим 50% от нормативной величины. В этой стадии заболевание незначительно влияет на качество жизни. Пациенты не нуждаются в постоянном диспансерном контроле пульмонолога.
- II стадия хронического обструктивного бронхита диагностируется при снижении ОФВ1 до 35-49% от нормативной величины. В этом случае заболевание существенно влияет на качество жизни; пациентам требуется систематическое наблюдение у пульмонолога.
- III стадия хронического обструктивного бронхита соответствует показателю ОФВ1 менее 34% от должного значения. При этом отмечается резкое снижение толерантности к нагрузкам, требуется стационарное и амбулаторное лечение в условиях пульмонологических отделений и кабинетов.
Осложнениями хронического обструктивного бронхита являются эмфизема легких, легочное сердце, амилоидоз, дыхательная недостаточность. Для постановки диагноза хронического обструктивного бронхита должны быть исключены другие причины одышки и кашля, прежде всего туберкулез и рак легкого.
Диагностика
В программу обследования лиц с обструктивным бронхитом входят физикальные, лабораторные, рентгенологические, функциональные, эндоскопичесике исследования. Характер физикальных данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания ослабевает голосовое дрожание, появляется коробочный перкуторный звук над легкими, уменьшается подвижность легочных краев; аускультативно выявляется жесткое дыхание, свистящие хрипы при форсированном выдохе, при обострении – влажные хрипы. Тональность или количество хрипов изменяются после откашливания.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких, обнаружить сопутствующие заболевания. Обычно через 2-3 года течения обструктивного бронхита выявляется усиление бронхиального рисунка, деформация корней легких, эмфизема легких. Лечебно-диагностическая бронхоскопия при обструктивном бронхите позволяет осмотреть слизистую бронхов, осуществить забор мокроты и бронхоальвеолярный лаваж. С целью исключения бронхоэктазов может потребоваться выполнение бронхографии.
Необходимым критерием диагностики обструктивного бронхита является исследование функции внешнего дыхания. Наибольшее значение имеют данные спирометрии (в т. ч. с ингаляционными пробами), пикфлоуметрии, пневмотахометрии. На основании полученных данных определяются наличие, степень и обратимость бронхиальной обструкции, нарушения легочной вентиляции, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики исследуются общие анализы крови и мочи, биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансферазы, глюкоза, креатинин и др.). В иммунологических пробах определяется субпопуляционная функциональная способность Т-лимфоцитов, иммуноглобулины, ЦИК. Определение КОС и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводится микроскопическое и бактериологическое исследование мокроты и лаважной жидкости, а с целью исключения туберкулеза легких – анализ мокроты методом ПЦР и на КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктатической болезни, бронхиальной астмы, пневмонии, туберкулеза и рака легких, ТЭЛА.
Лечение обструктивного бронхита
При остром обструктивном бронхите назначается покой, обильное питье, увлажнение воздуха, щелочные и лекарственные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др.). При выраженной бронхообструкции применяются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол) средства, бронхолитические ингаляторы (сальбутамол, орципреналин, фенотерола гидробромид). Для облегчения отхождения мокроты проводится перкуторный массаж грудной клетки, вибрационный массаж, массаж мышц спины, дыхательная гимнастика. Антибактериальная терапия назначается только при присоединении вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита служит замедление прогрессирования заболевания, уменьшение частоты и длительности обострений, улучшение качества жизни. Основу фармакотерапии хронического обструктивного бронхита составляет базисная и симптоматическая терапия. Обязательным требованием является прекращение курения.
Базисная терапия включает применение бронхорасширяющих препаратов: холинолитиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Для улучшения бронхиальной проходимости применяются муколитические препараты (амброксол, ацетилцистеин, бромгексин). Препараты могут вводиться внутрь, в виде аэрозольных ингаляций, небулайзерной терапии или парентерально.
При наслоении бактериального компонента в периоды обострения хронического обструктивного бронхита назначаются макролиды, фторхинолоны, тетрациклины, b-лактамы, цефалоспорины курсом 7-14 дней. При гиперкапнии и гипоксемии обязательным компонентом лечения обструктивного бронхита является кислородотерапия.
Прогноз и профилактика
Острый обструктивный бронхит хорошо поддаются лечению. У детей с аллергической предрасположенностью обструктивный бронхит может рецидивировать, приводя к развитию астматического бронхита или бронхиальной астмы. Переход обструктивного бронхита в хроническую форму прогностически менее благоприятен.
Адекватная терапия помогает задержать прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, отягощающими прогноз, служат пожилой возраст больных, сопутствующая патология, частые обострения, продолжение курения, плохой ответ на терапию, формирование легочного сердца.
Меры первичной профилактики обструктивного бронхита заключаются в ведении здорового образа жизни, повышении общей сопротивляемости к инфекциям, улучшении условий труда и окружающей среды. Принципы вторичной профилактики обструктивного бронхита предполагают предотвращение и адекватное лечение обострений, позволяющее замедлить прогрессирование заболевания.
1. Хронический обструктивный бронхит: Методические рекомендации/ Доценко Э.А., Змачинская И.М., Неробеева С.И. – 2006.
2. Рецидивирующий обструктивный бронхит у детей младшего возраста: критерии диагностики и терапия: Автореферат диссертации / Лукашова И. В. – 2005.
3. Острый обструктивный бронхит у детей раннего возраста: риск развития и особенности течения/ Денисевич И.О., Кальченко К. О.// Сборник материалов конференции «Актуальные проблемы современной медицины и фармации – 2015».
Чем отличается бронхит от обструктивного бронхита

Обструктивный бронхит — это воспаление бронхов, которое сопровождается сужением их просвета за счет отека или спазма, а также скопления густой слизи, что приводит к нарушению вентиляции. Заболевание проявляет себя влажным кашлем, одышкой, свистящим дыханием. В отличие от других форм бронхита, схема лечения в этом случае шире: часто подключают спазмолитическую терапию, гормональные препараты и не только.
Острый обструктивный бронхит зачастую развивается у детей раннего возраста, в то время как хроническому заболеванию больше подвержены взрослые. Во втором случае часто наблюдаются сопутствующие нарушения, то есть речь уже идет о хронической обструктивной болезни легких.
Механизм развития и причины обструктивного бронхита
Острый обструктивный бронхит чаще всего связан с респираторно-синцитиальными вирусами, гриппом, вирусами парагриппа, аденовирусами, риновирусами. Заболеванию больше подвержены дети раннего возраста, особенно те, кто часто болеет ОРВИ, имеет ослабленные защитные силы, аллергические реакции.
Хронический обструктивный бронхит развивается на фоне таких факторов, как:
- курение, в том числе пассивное (вдыхание табачного дыма);
- вредные условия труда: контакт с химическими веществами, загрязненный воздух на производстве;
- аллергические реакции и пр.
Стоит отметить, что заболевают чаще мужчины. К другим факторам риска относят работу в сельскохозяйственной и металлургической промышленности, на железной дороге и даже в офисе, если деятельность связана с печатью на лазерных принтерах.
Болезнь начинается с воспаления мелких и средних бронхов, а также окружающей ткани. В результате нарушается движение ресничек эпителия бронхов, слизистые меняются, одни клетки замещаются другими. Трансформируется и секрет — он застаивается, закупоривая мелкие бронхи, что становится причиной нарушения легочной вентиляции.
В мокроте снижается содержание факторов местного иммунитета — интерферона, лизоцима, лактоферрина. Густая слизь утрачивает бактерицидные качества, становится оптимальной средой для размножения бактерий.
Развиваются бронхоспастические реакции, измененные слизистые оболочки отекают, слизи становится больше, наступает спазм гладкой мускулатуры. Чем отличается бронхит от обструктивного бронхита, так это тем, что в первом случае проходимость бронхов не нарушена, а есть лишь воспалительный компонент болезни.
Симптомы обструктивного бронхита
У обструктивного бронхита острые симптомы проявляются в виде собственно обструкции и инфекционного токсикоза. К основным проявлениям относят следующие:
- лихорадка — повышение температуры тела до 338-39 °C;
- головные боли;
- нарушение процессов пищеварения;
- слабость;
- респираторные нарушения — сухой или продуктивный навязчивый кашель, усиливающийся ночью;
- одышка;
- раздувание крыльев носа на вдохе;
- участие в дыхании мышц шеи, плечевого пояса, пресса;
- втяжение межреберных промежутков на вдохе;
- удлиненный свистящий выдох;
- слышимые хрипы.
Симптомы могут сохраняться от 7 до 21 дня в зависимости от общего состояния и индивидуальных особенностей организма больного. Если речь идет о рецидивирующем обструктивном бронхите (3 эпизода в год и более), повышается риск развития хронической формы. Последняя предполагает сохранение симптомов на протяжении 2 и более лет.
Симптомы хронического обструктивного бронхита состоят главным образом в кашле и одышке. После приступа кашля, как правило, отделяется немного слизистой мокроты. При обострениях количество мокроты увеличивается, она становится слизисто-гнойной. Кашель может наблюдаться постоянно и сопровождаться характерным свистящим дыханием. При наличии осложнения в виде артериальной гипертензии нередки примеси крови в мокроте.
Затруднение выдоха наблюдается не сразу, но иногда болезнь начинается с такого типа одышки. Одышка может быть разной интенсивности: некоторые описывают состояние как чувство нехватки воздуха при физической активности, другие отмечают выраженную недостаточность кислорода даже в покое. Степень одышки определяется тяжестью болезни, сопутствующими недугами.
Обострение способны спровоцировать ОРВИ, высокая нагрузка, аритмия, употребление некоторых лекарств и другие причины. При этом усиливаются одышка и потливость, появляется упадок сил, боль в мышцах и т. д.
В тяжелых случаях в акт дыхания могут вовлекаться дополнительные мышцы, наблюдаются хрипы, набухание вен шеи, изменение формы ногтей и синюшность кожи.
Симптоматика по стадиям
Тяжесть течения хронического обструктивного бронхита оценивается по такому показателю, как объем форсированного выдоха в 1 сек., или ОФВ1:
- 1-я стадия: ОФВ1 превышает 50 % от нормы. Качество жизни человека страдает незначительно, постоянный диспансерный контроль не нужен.
- 2-я стадия: ОФВ1 составляет 35–49 % от нормы. Есть негативные изменения в качестве жизни больного, появляется необходимость в наблюдении у пульмонолога.
- 3-я стадия: ОФВ1 менее 35 % от нормального показателя. Резко снижена толерантность к нагрузкам, необходимы лечение в стационаре и амбулаторное наблюдение в пульмонологическом отделении/кабинете.
Осложнениями болезни выступают эмфизема легких, так называемое легочное сердце, дыхательная недостаточность и др.

Диагностика обструктивной формы бронхита
Лечение обструктивного бронхита у взрослых предваряет комплексная диагностика. Объем необходимых исследований определяется предполагаемыми формой и стадией недуга.
Врач проведет осмотр, прослушает легкие, оценит тональность и хрипы после откашливания и пр. А также он направит на ряд исследований, среди них:
- Рентгенография: необходима, чтобы исключить поражения легких, обнаружить сопутствующие заболевания.
- Бронхоскопия: предполагает осмотр слизистой оболочки бронхов. Возможно одновременно выполнить забор слизи для дальнейшего бактериологического исследования и такую лечебную процедуру, как лаваж.
- Бронхография: это рентгенографическое исследование предполагает введение эндоскопа, проводится под местным или общим обезболиванием.
- Исследования функции внешнего дыхания: спирометрия, пикфлоуметрия, пневмотахиметрия. На основании полученных данных врач оценит степень и обратимость обструкции, нарушение вентиляции, стадию бронхита.
- Лабораторные исследования: общий и биохимический анализы крови, общий анализ мочи, бактериологические и микроскопические исследования мокроты, иммунологические пробы.
- Определение газового состава крови и пр.
Полученные данные позволят врачу назначить схему лечения.
Лечение заболевания
Главными принципами лечения обструктивного бронхита у взрослых являются соблюдение покоя, обильное теплое питье, поддержание оптимальной влажности воздуха в помещении, щелочные и лекарственные ингаляции.
Обструктивный бронхит у взрослых
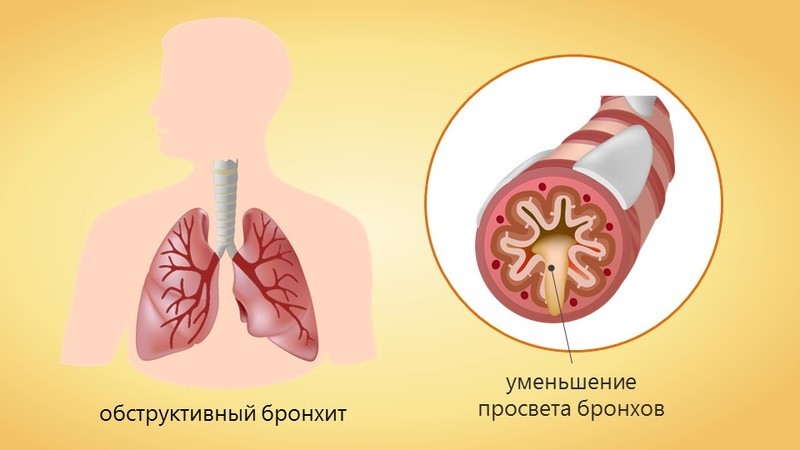
Обструктивный бронхит это воспалительное заболевание нижних дыхательных путей с поражением бронхов. Бронхит, при котором бронхи сужены, называется обструктивным. Обструкция (дословно это сужение, перекрытие) – возникает под воздействием воспалительного процесса в стенках бронхов и бронхиол, происходит их утолщение за счет отека. Отек приводит к концентрации в просвете бронха мокроты. Мокрота «забивает» бронхи. Воздух проходит через бронхи с трудом. Пациент слышит свисты, хрипы в грудной клетке, как будто внутри играют на волынке.
У взрослого пациента он бывает — острым и хроническим.
Острый обструктивный бронхит
Это воспаление в бронхах, которое начинается быстро, ему не предшествуют несколько лет регулярного кашля. На вопрос врача « Давно ли вы кашляете?», пациент ответит не более недели.
Воспалительный процесс в бронхах, приводит к отеку и их раздражению. Появляется кашель продолжительностью не более 3 недель. При остром бронхите воспаление длится недолго, а структура бронхов полностью восстановится после выздоровления.
В 80% случаев острый обструктивный бронхит вызывает вирусная инфекция верхних дыхательных путей. Например грипп, парагрипп, риновирусная инфекция. Обычно все эти возбудители, кроме гриппа, люди называют простудой. Реже причинами острого бронхита встречаются бактерии — микоплазма или хламидия пневмония, возбудитель коклюша, стафилококк, стрептококки и гемофильная палочка.
Хронический обструктивный бронхит
Это хроническое заболевание бронхов, воспалительного характера. При этом в бронхиальном дереве развивается хроническое (длительное) воспаление и отек. Хроническое воспаление и отек сужают просвет бронхов, что ограничивает поступление воздуха в легкие. Механизм возникновения обструкции совпадает с острым процессом, который мы описали выше. На фоне обструкции усиливается кашель и одышка. В грудной клетке слышны свисты и хрипы. Иногда хрипы и свисты слышны даже рядом находящимся людям. Кашель мучает пациента в течение нескольких лет. Частота обострений кашля и прочих симптомов — два три раза в год, более трех недель подряд.
Хронический бронхит бывает
- Обструктивным
- Простым рецидивирующим
- Астматическим.
Причин хронического обструктивного бронхита у взрослых несколько. На первом месте это влияние внешних факторов — курение табака (активное и пассивное). На втором работа, связанная с неорганической пылью (металлургия, угольная промышленность и т.п.), применение угля для отопления жилища.
Другие причины этого заболевания — это инфекции. Например, ранее перенесенные, плохо или поздно леченые бронхолегочные болезни (последствия нелеченого ОРВИ, пневмоний или детских инфекций).
Астматический бронхит — это либо не выявленная астма или ее дебют, либо предастма.
Симптомы обструктивного бронхита
Основной и главный симптом любого бронхита — это кашель.
При остром и хроническом обструктивном заболевании во время кашля откашливается мокрота. Кашель называется влажным или «мокрым». Часто кашель бывает без мокроты — «сухой кашель».
Цвет мокроты при откашливании разнообразен, от прозрачного до зелено- бурого и иногда с кровью. Цвет ей придают бактерии, которые попали в бронхи при дыхании и размножились.
Для острого процесса более характерен светлый цвет мокроты или желтый. Для хронического процесса более характерен желто- зеленый, зеленый и бурый цвет. Это связано с хроническим длительным воспалением и присутствием более агрессивной микрофлоры в мокроте.
Для хронического астматического бронхита характерны приступы кашля иногда с пенистой или стекловидной мокротой. Кашель будит пациента ночью или под утро. Мешает такой кашель и при физических упражнениях и при поездке в метро. На фоне кашля при астматическом бронхите могу быть слышны свисты в грудной клетке. Пациент говорит у меня в груди «кошачий концерт»!
Подъем температуры при этих заболеваниях так же не редкость. Связано это с причинами, вызвавшими развитие болезни – это респираторные вирусы. Повышение температуры до 39С, а при гриппе более 39С возможны.
При обострении обструктивного бронхита температура поднимается медленно. Вначале она небольшая (субфебрильная), далее может неожиданно увеличиться и сохраняться долго. Как раз в период подъема, мокрота из светлой становиться зеленой или бурой.
Одышка, затруднённое дыхание
Эти симптомы характерные для любого острого и хронического бронхита осложненных обструкцией, так же и для астматического бронхита. Эти симптомы, плюс хрипы и свисты связаны с сужением бронхов. Чем более выражено сужение, тем больше кашель, свисты в груди и хрипы. Когда инфекция попадает на слизистую бронха, то она воспаляется и отекает, а просвет его уменьшается. Обструкцию усугубляет мокрота, которая дополнительно перекрывает движение воздуха при дыхании и скорость его резко снижается. При этом человек вынужден чаще дышать, чтобы обеспечить себя кислородом. Во время этих событий заболевший человек ощущает заложенность и боли в груди, жжение, свистящее дыхание.
У астматического бронхита обструкция возникает внезапно. Этот приступ удушья вызывает панику у заболевшего. Человек говорит » У меня был приступ удушья!» Откашливание мокроты при этом приступе затруднено, в груди слышны свисты и хрипы.
Лечение обструктивного бронхита
Основные задачи, которые должны быть решены при обструктивном бронхите
- Облегчен кашель – он не должен мешать спать, заниматься домашними делами, раздражать и мешать близким людям.
- Необходимо восстановить нормальное прохождение воздуха по бронхам — уменьшить обструкцию, улучшить отхаркивание мокроты.
- Инфекция должна быть уничтожена.
- После выздоровления назначить программу по укреплению иммунитета, провести реабилитацию и дать рекомендации по вакцинации от гриппа и пневмонии.
Острый неосложненный бронхит излечивается без активного лечения, и без последствий. Пациенту лучше в это время на работу не выходить, а сидеть дома. Обильное теплое питье и обычно через 7 дней наступит выздоровление.
Помните: Переносимый на «ногах» обструктивный бронхит может осложниться пневмонией!
Для лечения обструкции применяется беродуал через небулайзер. Отхаркивающие препараты малоэффективны при остром процессе. Решение о применении принимает врач.
Если болезнь сопровождается повышением температуры тела более 4 дней, обратитесь к пульмонологу. Возможно, у вас началась пневмония и требуется назначение других лекарств.
При обострении хронического обструктивного процесса в легких задача иная. Лечение назначается обязательно. Чтобы заболевание не прогрессировало необходимо активное лечение. Причины обострения этого заболевания обычно связано с бактериальной инфекцией на фоне простуды или переохлаждения. Без антибиотиков в лечении не обойтись. Потребуются современные отхаркивающие препараты. Ингаляции бронхолитиков, особенно через небулайзер, быстро уменьшат кашель.
При астматическом бронхите лечение направлено на купирование внезапно возникшего сужения просвета бронхов. Заболевание развивается в ответ на вдыхание аллергена, химических средств с резким запахом, органической пыли. Необходимо исключить контакт пациента с раздражителем. Симптомы при этой болезни — это приступы кашля, хрипы и свисты в грудной клетке. Клиническая картина яркая. Для терапии эффективными будут лекарства расширяющие бронхи, отхаркивающие препараты, стероиды в виде ингаляций или внутривенно. Антибиотико терапия применяется редко.
Методы лечения
Лекарства
Антибиотики – необходимы для уничтожения бактерий вызвавших воспаление в бронхах. В связи с высоким процентом необдуманного применения антибиотиков возросло количество бактерий устойчивых к лечению.
Не занимайтесь самолечением! Антибиотики должен назначить врач! В медицинском научном сообществе существуют четкие рекомендации к назначению антибиотика для регионов нашей страны.
Противовирусные препараты необходимы только для лечения гриппа и сопутствующего этой болезни воспаления бронхов. Применяются только два препарата с доказанной эффективностью к этому вирусу — Осельтамивир и Занамивир. Эти медикаменты лечат только грипп, для других ОРВИ они бесполезны.
Назначение стимуляторов иммунитета не принесут ощутимого результата. Поэтому в рекомендациях медицинских обществ вы не найдете этих лекарств.
При бронхиальной обструкции нужны и эффективны препараты разрешающие эту обструкцию — расширяют бронхи.
Расширяющие бронхи средства (бронхолитики)
Эти лекарства вдыхают при ингаляции через небулайзеры. К ним относятся Беродуал, Атровент и Сальбутамол. Назначает лечение врач т.к. у них есть побочные действия.
Стероидные медикаменты эффективны для хронического астматического бронхита. Их вдыхают в виде ингаляций, или вводят внутривенно.
Отхаркивающие препараты — амброксол, ацетилцестеин или карбоцестеин. Препараты могу применяться в виде ингаляций либо парентерально (внутривенно). Дозы и кратность приема этих средств определяет врач пульмонолог.
Ингаляции
При лечении обструктивного бронхита роль ингаляции сложно переоценить. Компрессорные небулайзеры распыляют антибиотики, бронхолитики, отхаркивающие, ГКС до микрочастиц и вводят лечебный аэрозоль внутрь бронхов. Преимущество этого способа доставки в том, что лекарство доставляется точно в место воспаления. Поэтому при лечении через небулайзер удается быстро уменьшить кашель, нормализовать отхаркивание мокроты, уменьшить ее вязкость.
Массаж
Очень эффективным и простым для лечения зарекомендовал массаж — баночный массаж. Баночный массаж давно пришел к нам из китайской медицины. Раздражение рефлекторных зон кожи спины стимулирует отхаркиванию мокроты, уменьшает кашель и приводит к выздоровлению.
«Ventum Vest Vibration»– комплексное воздействие вибромассажа и давления на грудную клетку одновременно. На пациента надевают специальный жилет, в который нагнетают воздух под давлением. Изменяя частоту подачи воздуха в жилет и давление на грудную клетку, активируется иммунитет. Это происходит за счет улучшения микроциркуляции в пораженных бронхах. Улучшается лимфоциркуляция и регенерация поврежденной слизистой бронхов. Если вибромассаж совместить с ингаляцией антибиотиков и отхаркивающими лекарствами, то их концентрация в пораженных бронхах увеличится. Комплексное воздействие на бронхи способствует скорому выздоровлению без осложнений.
ЛФК и дыхательная гимнастика
На этапе снижения остроты заболевания или обострения, ЛФК и дыхательная гимнастика усилят отхаркивание мокроты, улучшат кровоснабжение бронхов. В результате этого уменьшится воспаление, одышка и затрудненное дыхание. Этот эффект получается за счет тренировки дыхательных мышц. К этим мышцам относятся – диафрагма, межреберные мышцы и мышцы спины. Основная аудитория кому помогает ЛФК это пациенты с хроническим кашлем курильщика, ХОБЛ.
Возможные последствия и осложнения обструктивного бронхита
При неправильном лечении обструкции в бронхах возможны серьезные осложнения. На первом месте стоит пневмония. Пневмония это острое инфекционное заболевание, которое приводит к быстрой гибели. Риск развития пневмонии при несвоевременно начатом или неправильном лечении высок. Для предотвращения развития пневмонии пациент должен обязательно обратиться к пульмонологу. Врач сможет провести диагностику — исключит пневмонию. Возможно, он назначит курс антибиотиков, не дожидаясь развития воспаления легких. Если температура тела не снижается более 3-4 дней или постоянно нарастает, кашель усиливается и появляется гнойная или бурая мокрота, то очень высока вероятность, что у вас пневмония.
На фоне бронхита возможно осложнение пневмоторакс — это разрыв плевры из-за сильного и интенсивного кашля. Это реанимационная ситуация. Пневмоторакс отмечается у пациентов с буллезной трансформацией, ХОБЛ, но часто встречаются случаи пневмоторакса на фоне длительного кашля. Бри длительно существующей обструкции и воспалении легочная ткань теряет свою эластичность, становиться жесткой. Ткань легких легко повреждается при кашле. Поэтому при появлении таких симптомов как внезапная одышка и боль в грудной клетке необходимо срочно получить консультацию пульмонолога.
Частые обострение обструктивного бронхита приводят возникновению или прогрессированию ХОБЛ — заболевания, приводящего к развитию дыхательной недостаточности и гибели человека.
Профилактика
Профилактика острого обструктивного процесса в бронхах тождественна профилактике гриппа и ОРВИ — это ежегодные, сезонные вакцинации от гриппа. В период наступления холодов в межсезонье необходимо избегать переохлаждений, контактов с уже заболевшими пациентами.
Для предотвращения обострений хронического обструктивного заболевания бронхов в первую очередь устранить внешние факторы, которые вызывают его – это курение табака, пыль на предприятиях, работа в шахте. Вакцинация от гриппа проводится ежегодно. Для пациентов с хроническим обструктивным бронхитом проводится вакцинация против пневмонии. Проводиться она один раз в 5 лет.
Важными элементами профилактики считается лечение на специальных респираторных курортах. Они есть в нашей стране – Крым. В Германии (Бад Райхенхалл), южное побережье Франции, побережье Италии. Основная задача пациента находящегося на курорте — активные физические упражнения на свежем воздухе.
Преграда для воздуха. Как возникает обструктивный бронхит.
Дыхательные пути в детском возрасте страдают по сравнению с другими органами наиболее часто. Они поражаются различными вирусами и бактериями, в результате возникают бронхиты. Если в бронхах скапливается густая слизь и становится трудно дышать, значит, развивается обструкция. О том, что такое обструктивный бронхит и какие наиболее эффективные методы лечения этого заболевания существуют, нам рассказала врач-неонатолог Екатерина Сергеевна МОКЕЕВА (г. Нижний Новгород).
Суть обструкции
Бронхиальной обструкцией называют внезапный и резкий спазм бронхов, который возникает под воздействием инфекционных или неинфекционных факторов.
Термин «обструкция» означает нарушение проходимости бронхов, из-за чего воздух не может свободно войти в легкие. Анатомически обструктивный бронхит отличается от обычного изменением во всей толще бронха, что приводит к его сужению, отеку и поражению всего бронхиального дерева.
Чаще острым обструктивным бронхитом болеют дети в возрасте до 5 лет, поскольку у них еще недостаточно развита бронхолегочная система. Также большую роль играет привычка детей дышать через рот.
Родителям следует знать, что в носовых ходах располагаются специальные реснички, которые как ловушки захватывают мельчайшие частички пыли, вирус и бактерии. Поэтому если носовые ходы неработоспособны, и нос ребенка не дышит, то риск подхватить бронхит многократно увеличивается.
Картина болезни
Обструктивный бронхит начинается как обычное острое респираторное заболевание, ничем особенным не отличаясь от простуды. У ребенка может появиться кашель – в первые дни болезни несильный и ненавязчивый, насморк и боль в горле.
По мере нарастания кашля наблюдается повышение температуры тела, обычно до 38°С. Кашель становится мучительным, приступообразным, не приносит облегчения (слизь очень вязкая и не отделяется) и больше всего досаждает в ночное время суток. Причем кашель при обструктивном бронхите может быть и свистящим, и сухим, и мокрым, но даже в последнем случае мокрота отходит тяжело.
По дыханию больного можно понять, когда спазм бронхов сильно выражен: даже без фонендоскопа прослушиваются хрип, свист, одышка, шум.
За счет аллергизации организма токсинами, выделяемыми в процессе жизнедеятельности патологическими бактериями, происходит выпот через слизистые оболочки. Слизистая опухает и тем самым сокращает просвет бронхов. Это и дает картину обструкции – сужения.
Далее в пораженных бронхах начинается воспалительный процесс с выделением гистамина. Появляется обильная, трудно отделяемая мокрота. Если при этом состоянии не лечиться, то в скором времени обструкция принимает хронический характер.
Более сложная картина складывается при развитии обструктивного бронхита у детей на фоне аллергической реакции. Заболевание начинается с сильного кашля, сопровождаемого характерным свистом на вдохе. Ребенок становится вялым и малоподвижным, жалуется на слабость и головную боль. Может также беспокоить боль в грудной клетке по ходу бронхиального дерева.
Обычно отличительный признак аллергического обструктивного бронхита – это связь начала заболевания с какими-либо изменениями во внешней среде. Например, был приобретен новый ковер, мебель или вы завели домашнее животное.
У ребенка может развиться одышка – учащенное и затрудненное дыхание при физических нагрузках, а в тяжелых случаях и в покое. Но в отличие от сердечной одышки ребенок не стремится спать сидя, принимать вертикальное положение – наоборот, такие дети лучше спят на животе, иногда свесив голову или положив ее ниже уровня тела – это обусловлено лучшим отхождением мокроты именно в таком положении.
Причины недуга
Факторами риска при обструктивном бронхите являются:
- частые заболевания ОРВИ;
- отсутствие спортивных нагрузок на свежем воздухе;
- малоподвижный образ жизни;
- склонность к аллергии;
- ослабленный иммунитет.
К инфекционным факторам, которые могут вызвать бронхообструкцию, относятся риновирусы, аденовирусы, микоплазма.
Среди неинфекционных факторов наиболее распространена аллергия. Аллергены в больших количествах находятся в сладостях, консервированных продуктах, различных полуфабрикатах и напитках. Аллергическую реакцию может вызвать абсолютно любой лекарственный препарат или любая биологически активная добавка. Также часто развивается аллергия на домашнюю пыль, шерсть животных, пыльцу растений, тополиный пух и многое другое.
Многие родители никак не реагируют на частые кожные высыпания, которые появляются у ребенка после употребления в пищу новых продуктов питания. Они не обращают внимания и на сезонный насморк, мотивируя свое поверхностное отношение к этой проблеме тем, что симптомы данного состояния минимальны, а, значит, лечения не требуют. Это не так. При хроническом течении пусть даже слабого аллергического процесса существует риск повышенной сенсибилизации(чувствительности)организма.
Также к неинфекционным факторам, способствующим возникновению обструкции у ребенка, можно отнести пассивное курение. Родителям следует помнить, что табачный дым крайне негативно влияет на детский организм.
К бронхообструкции приводят врожденные пороки развития бронхов, нарушения иммунитета вследствие особенностей беременности и родов матери (недоношенность, гипоксия плода, родовые травмы и ранние инфекции).
Уточняем диагноз
Опытному педиатру несложно выявить обструктивный бронхит, достаточно расспросить о симптомах болезни и прослушать дыхание малыша.
На рентгенограмме иногда (но не всегда) отмечается усиление легочного рисунка. В общем анализе крови возможно ускорение СОЭ. В том случае, если причиной заболевания была аллергия, в крови ребенка будет увеличено количество эозинофилов.
Эффективное лечение
Для детей в возрасте до 2 лет лечение желательно проходить в условиях стационара.
Необходимо много поить больного ребенка (до 2 – 3 л жидкости в день). Обязательна гипоаллергенная диета, при этом питание должно быть полноценным и соответствовать возрасту.
Из рациона малыша следует полностью исключить любые покупные сладости, сладкие газированные напитки, продукты питания, содержащие консерванты и красители, в том числе молочные сырки и фруктовые йогурты, колбасные изделия, цитрусовые. Также не давайте ребенку копчености, ограничьте употребление жирной и жареной пищи. Из покупных фруктов предлагайте только зеленые и желтые (красные и оранжевые под запретом), которые соответствуют местности и времени года. С осторожностью включайте в меню мед и другие продукты пчеловодства.
Из лекарственных средств врач при обструктивном бронхите назначает, как правило, спазмолитики (но-шпу, папаверин), бронхолитики (сальбутамол, беродуал), отхаркивающие препараты (лазолван, амбробене, ацетилцистеин), антигистаминные средства (зодак, зиртек, тавегил).
Если дома имеется небулайзер, вывести слизь можно при помощи ингаляций с применением отхаркивающих и бронхорасширяющих растворов. В каждом конкретном случае препараты подбирает врач.
Жаропонижающие средства нужно давать только тогда, когда температура тела превысит 38,5°С. Оптимальный препарат – парацетамол. Амидопирин, антипирин, фенацетин детям давать нельзя. Не рекомендуется применять аспирин и анальгин – они могут дать негативные побочные эффекты.
Если кашель стал сухим и возникает приступами, возможно применение препаратов, влияющих на кашлевый центр, типа либексина. Только надо помнить, что мокрота в этом случае будет отделяться плохо и применять подобные препараты надо при ее отсутствии.
Вибрационный (дренирующий массаж) облегчает отхождения мокроты и может проводиться как медсестрой, так и родителями. При этом массируют воротниковую область, спину, затем грудную клетку, дыхательную мускулатуру (грудинно-ключично-сосцевидные, межреберные мышцы, мышцы живота).
Антибиотики назначаются в случае присоединении вторичной бактериальной инфекции. Об этом могут говорить следующие симптомы: температура тела выше 39°С, наблюдается вялость и потеря аппетита, выражены слабость и головные боли, в общем анализе крови ускорено СОЭ и увеличено содержание лейкоцитов.
Обязательно нужно промывать носоглотку физраствором, боржоми, препаратами на основе морской воды и средствами, содержащими серебро.
Для восстановления носового дыхания применяют сосудосуживающие препараты (тизин, оксиметазолин и др.). Носовые капли нельзя использовать долгое время – это может привести к атрофии или гипертрофии носовой оболочки.
Профилактика обострений
Самое главное – понять причину обструкции и постараться ее устранить.
Если болезнь была вызвана вирусной инфекцией, значит, нужно укреплять иммунитет и в сезон простуд принимать противовирусные препараты, назначенные иммунологом.
Если виновник обструктивного бронхита – аллергия, необходимо создать гипоаллергенные условия быта и по возможности провести аллергопробы.
Оградите ребенка, склонного к бронхообструкции, от пассивного курения и раздражающих факторов окружающей среды (резких перепадов температур, загазованного воздуха, пыли и плесени в квартире).
И, конечно же, малыша необходимо закаливать всеми доступными способами: полезны контрастный душ, достаточное пребывание на свежем воздухе, физкультура, плавание в бассейне.
Вся информация в статье носит рекомендательный характер. Перед применением лекарств проконсультируйтесь с врачом.