Норма лейкоцитов в крови у детей
Общий анализ крови в педиатрической практике имеет не менее важное значение чем в диагностике заболеваний взрослого человека. От этого исследования начинают отталкиваться при любом обращении к врачу, а первый обязательный общий анализ крови проводят уже на пятый день жизни ребенка. Картина крови ребенка обладает рядом особенностей и отличий от таковой у взрослых, поэтому любому профессиональному педиатру необходимо знать множество нюансов, чтобы поставить правильный диагноз или вовремя распознать развитие какого-либо заболевания.
Первой важной особенностью общего анализа крови у детей является высокая изменчивость результатов, которая зависит от множества факторов – возраста ребенка, его диеты, физической активности, даже эмоционального состояния и атмосферы в семье. Особой лабильностью отличается кровь детей возрастом до двенадцати месяцев, поэтому нормы основных показателей общего анализа крови в этот период можно лишь приблизительно выразить в такой таблице:
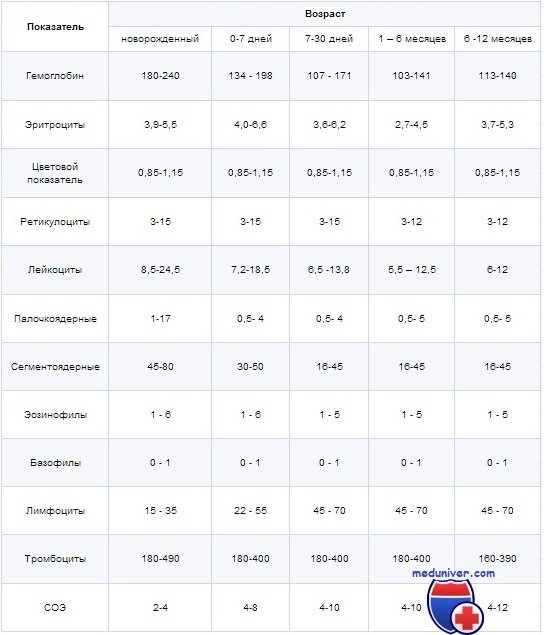
Как видим, картина крови разительно меняется уже в первые несколько дней жизни ребенка, особенно это касается гемоглобина, эритроцитов и лейкоцитарной формулы. Эритроцитоз ребенка связан с относительно низким содержанием кислорода в крови матери, поэтому для нормального обеспечения тканей и органов необходимо много гемоглобина и к тому же особого строения – так называемого гемоглобина F, который легче связывает молекулы газов. После рождения и начала работы дыхательной системы необходимость в таком количестве гемоглобина отпадает и начинается массированный распад эритроцитов и образование новых со “взрослым” гемоглобином А, что служит причиной, помимо изменения картины общего анализа крови, еще и транзиторной (физиологической) желтухи.
В крови новорожденного ребенка, в отличии от взрослого, наблюдается довольно сильный лейкоцитоз (повышение уровня лейкоцитов). Причины этого понятны – после рождения малыш начинает контактировать с огромным количеством новых антигенов окружающий среды, что и является сильным стимулятором образования новых иммунокомпетентных клеток. Лейкоцитоз в первые месяцы жизни ребенка является нормальным этапом формирования и развития иммунной системы.
Не менее разительные изменения происходят не только в количественном, но и качественном составе лейкоцитов, которые состоят из нескольких типов клеток. Рождается ребенок с преобладанием нейтрофилов, особенно их сегментоядерной фракции (такая же картина наблюдается и у взрослого человека), однако сразу после рождения их количество начинает падать при одновременном росте числа лимфоцитов. Все это приводит к тому, что примерно к концу первой недели жизни их количество уравнивается (так называемый, первый физиологический перекрест лейкоцитарной формулы), а затем лимфоцитов становиться значительно больше, чем нейтрофилов. Такое распределение лейкоцитов в общем анализе крови ребенка сохраняется на несколько лет, вплоть до дошкольного периода. Причиной такого явления также являются особенности развития иммунной системы ребенка.
В последующие годы жизни картина крови уже не меняется столь динамично, но, тем не менее, наблюдается постепенный рост многих параметров и их изменение под значения взрослого человека. Картина общего анализа здоровых детей до начала подросткового периода представлена в таблице:
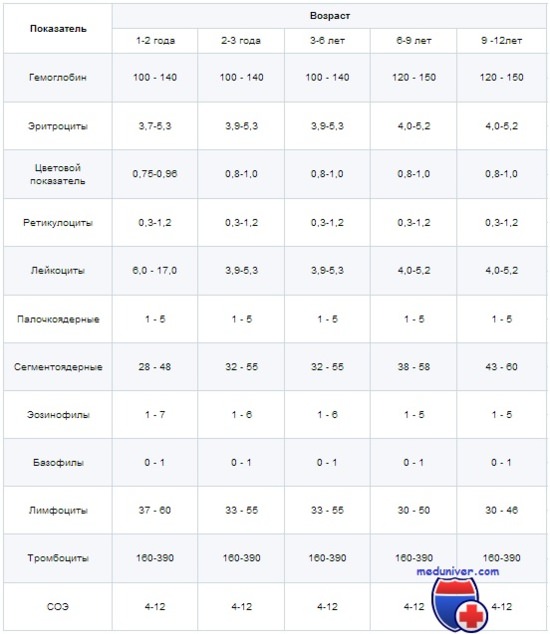
За этот период наблюдается рост количества эритроцитов и гемоглобина до показателей взрослого человека, преобразование лейкоцитарной формулы и снижение общего числа лейкоцитов. После окончания грудного периода количество гемоглобина в крови ребенка находиться на уровне 100 г/л, что вполне покрывает потребности тканей. Однако при росте изменяется соотношение массы, площади поверхности и пропорций тела, что вынуждает кровеносную систему работать эффективней и количество эритроцитов с гемоглобином неуклонно повышается.
В пред- и дошкольный период большинство детей успевают переболеть хотя бы некоторыми детскими инфекциями – вопреки возражениям родителей, это полезно для иммунной системы малыша, подобные болезни являются тренировкой защитных сил организма. Поэтому со временем количество иммунокомпетентных клеток в общем анализе крови снижается, достигая к 3-4 годам нормального уровня взрослого человека. Также этапом созревания иммунной системы является “второй физиологический перекрест лейкоцитарной формулы” – к шести-семи годам количество лимфоцитов и нейтрофилов снова уравнивается, а затем начинают преобладать сегментоядерные лимфоциты.
Несмотря на описанные особенности и высокую изменчивость показателей общего анализа крови у детей хороший педиатр должен уметь увидеть патологические изменения в картине крови для постановки верного диагноза. Здесь мы рассмотрим наиболее частые причины изменений крови у детей, которые у взрослых практически не встречаются или обнаруживаются очень редко.
Гемоглобин и эритроциты – это основная часть крови, которая ответственна за питание тканей и снабжение их кислородом, что особенно важно в условиях быстро растущего и развивающегося организма. У детей первых лет жизни “скачки” этих показателей не редкость. Повышение количества эритроцитов и гемоглобина у грудного ребенка чаще всего свидетельствует об обезвоживании, которое в этом возрасте развивается очень быстро, особенно при рвоте, диарее, высокой температуре. Постоянно высокие значения этих показателей могут натолкнуть на мысль о пороках развития сердца или почек – эритроцитоз сопровождает митральные и аортальные пороки, а также комплексные дефекты развития сердца. Высокий уровень гемоглобина и эритроцитов может возникать при стенозе почечных артерий и некоторых опухолевых заболеваний.
Снижение уровня гемоглобина или анемия встречается намного чаще. Причиной этого явления может быть использование неадаптированных смесей при питании ребенка или недостаточное поступление продуктов с железом в более старшем возрасте. Сильная анемия может быть основным симптомом некоторых наследственных заболеваний (талассемия) или последствием кровопотери.
Лейкоциты – особую проблему в расшифровке общего анализа крови ребенка составляет интерпретация полученной цифры количества лейкоцитов. Все дело в том, что этот показатель очень тонко реагирует на малейшие раздражители – от инфекционных агентов до перемены положения тела (ортостатический лейкоцитоз). Поэтому за среднюю норму берутся данные из таблицы, а к родителям предъявляют особые требования к подготовке ребенка к забору крови:
– Накануне процедуры не следует резко менять режим питания (давать новую смесь, ранее неизвестные ребенку продукты), стоит также воздержаться от жирной и высокобелковой пищи;
– Количество стрессовых для ребенка следует также резко снизить – при плаче и других сильных эмоциях у детей количество лейкоцитов увеличивается;
– При далеком расположении поликлиники или лаборатории от дома, ребенка лучше привезти туда для сдачи анализов, а не идти пешком – физическая нагрузка также может быть причиной лейкоцитоза. Как вариант – ребенка можно принести на руках.
Повышение лейкоцитов может быть симптомов гнойных и воспалительных заболеваний. Очень сильное повышение лейкоцитов (в разы выше нормы) может быть признаком онкологического заболевания – лейкоза или лимфомы. Снижение количества лейкоцитов наблюдается в случае некоторых специфических инфекций (краснухи, гепатита), при общем истощении и гиповитаминозе, некоторых аутоиммунных заболеваниях (ревматизме, красной волчанке).
Эозинофилы – особую роль в диагностике многих детских заболеваний является определение такого показателя, как эозинофилы. Эта фракция лейкоцитов участвует в “погашении” аллергического процесса и утилизации гистамина. Повышение количества эозинофилов (эозинофилия) может быть первым симптомом таких серьезных заболеваний, как бронхиальная астма, поллиноз, аллергический диатез. Эозинофилия в общем анализе крови также свидетельствует о наличии глистной и протозойной инвазии, что также более часто встречается у детей, чем у взрослых. Нередко повышенный уровень эозинофилов является поводом для полного обследования организма на предмет наличия паразитов или аллергического процесса.
Учебное видео – общий анализ крови в норме и при болезни
– Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики “Профилактика заболеваний”
Нормы лейкоцитов в крови у детей разного возраста, причины отклонений от нормативного уровня показателя
Обязательным условием планового медицинского обследования является общий анализ крови. По ее составу врач определит наличие нарушений и патологий у ребенка. Большое значение имеет уровень лейкоцитов в крови малыша, и если они повышены, можно заподозрить воспалительный процесс. Пониженные значения также могут указывать на серьезные заболевания.
Какая норма лейкоцитов у детей в разном возрасте? Сколько времени готовится результат исследования? Что делать, если показатели не пришли в нормальное состояние до 1 месяца жизни? Надо ли регулярно проходить обследование и посещать педиатра после годовалого возраста?

Понятие лейкоцитов и их роль в детском организме
Лейкоцитами называются белые кровяные тельца, которые обеспечивают нормальную работу иммунитета человека. Их выработка происходит в костном мозге, вилочковой железе и в других органах. Главное предназначение лейкоцитов – обезвреживание чужеродных агентов, способных причинить вред организму (бактерий, вирусов, аллергенов, токсинов, раковых клеток). Лейкоциты присутствуют во всех клетках организма, без них у человека не будет полноценной защиты от внешней среды.
При повреждении тканей, например, из-за раны или пореза, лейкоциты в большом количестве поступают в место поражения. Они очищают кровь, уничтожая посторонние вещества и клетки. В период болезни белые кровяные тельца помогают быстрее с ней справиться, поддерживают защитные силы ребенка на должном уровне. Они способствуют борьбе со стрессом, позволяют адаптироваться к новым условиям.
Читайте также: Как сдавать анализ крови на сахар ребенку 1 года: как правильно подготовиться к процедуре?
Выделяют несколько видов лейкоцитов:
- лимфоциты, иммуноциты ответственны за нормальное функционирование иммунной защиты;
- нейтрофилы защищают от патогенных бактерий и токсинов;
- базофилы, эозинофилы помогают бороться с аллергенами и атипичными клетками;
- моноциты обезвреживают вирусы и другие вредные микроорганизмы.
Лейкоциты — основной защитный барьер детского организма. Если иммунитет дает сбой, лейкоциты обязательно на него отреагируют. По лейкоцитарной формуле опытный специалист сделает выводы о состоянии детского здоровья. Соотношение кровяных клеток меняется в зависимости от состояния ребенка, его возраста, заболеваний и других факторов.
Как проверить содержание лейкоцитов в крови у ребенка?

Проверить лейкоциты в крови у ребенка можно с помощью анализа крови (рекомендуем прочитать: пониженные лейкоциты в крови у ребёнка: причины, последствия и лечение). Его периодически берут у здоровых детей с целью профилактики заболеваний. Анализ будет назначен и при возникновении симптомов какого-либо заболевания.
Такое обследование позволяет определить ранние стадии опасных болезней, которые протекают скрыто, скорректировать наначенную терапию и сделать выводы о здоровье малыша. В случае скрытого течения патологии вовремя сданный анализ может спасти маленькому пациенту жизнь и здоровье. Особенно важно проводить исследование у новорожденных детей и грудничков, ведь они пока не могут описать тревожащие их симптомы.
Впервые анализ крови проводится в роддоме через несколько суток после рождения. В дальнейшем на плановом приеме участковый педиатр выдает направление на исследование в определенные нормативами сроки. Обычно оно проводится в 3, 12 месяцев и далее раз в год. Если есть показания, анализ проводят чаще.
Читайте также: Как происходит забор крови из вены у грудничка, новорожденного и детей раннего возраста?

У новорожденного малыша кровь берут из пятки, а у ребенка постарше – из пальца руки. Обычно результат готов в тот же день, в частных клиниках его выдают через полчаса после забора крови. В первую очередь специалист обращает внимание на соответствие показателей крови принятым возрастным нормативам. Для уточнения диагноза врач может назначить дополнительный анализ с большим числом значимых показателей.
Подготовка к исследованию крови
Для получения достоверного результата обязательно соблюдение правил подготовки к анализу:
- сдавать его следует утром натощак, последний прием пищи происходит не позднее, чем за 8-10 часов, у новорожденных – за 2 часа;
- нельзя употреблять накануне сладкие напитки (чай, газировку), разрешена питьевая вода без газа;
- вечером перед анализом нельзя употреблять тяжелую пищу;
- за неделю до сдачи следует отказаться от приема лекарств, заранее проконсультировавшись с лечащим врачом;
- избегать чрезмерной двигательной активности перед забором крови;
- оградить ребенка от стрессов и эмоциональных потрясений.

Все вышеперечисленные факторы способны значительно исказить общую картину состояния крови. Легкий завтрак или сладкий чай перед забором материала приведут к недостоверным результатам.
Нормы содержания лейкоцитов в крови у детей разного возраста
Норма содержания лейкоцитов представлена в таблице, она зависит от возраста детей:
| Возраст | Норма (10 9 клеток/л) |
| новорожденные | 10—30 |
| 1-7 дней | 9—15 |
| 8-14 дней | 8,5—14 |
| 1-6 месяцев | 7,7—12 |
| 6—24 месяца | 6,6—11,2 |
| 3—4 года | 5,5—15,5 |
| 4—6 лет | 5—14,5 |
| 6—10 лет | 4,5—13,5 |
| 11—16 лет | 4,5—13 |
Кроме определения общего уровня лейкоцитов лаборант составляет специальную формулу, в которой указывается процентное соотношение разных видов лейкоцитов. Ее состав также различается в зависимости от возраста пациента:
| Лейкоцитарная формула, % | Возраст | ||||||
| 1 день | 1 месяц | 6 месяцев | 1 год | 1-6 лет | 7-12 лет | 13-15 лет | |
| Палочкоядерные нейтрофилы | 1-17 | 0,5-4 | 0,5-4 | 0,5-4 | 0,5-5 | 0,5-5 | 0,5-6 |
| Сегментоядерные нейтрофилы | 45-80 | 15-45 | 15-45 | 15-45 | 25-60 | 35-65 | 40-65 |
| Эозинофилы | 0,5-6 | 0,5-7 | 0,5-7 | 0,5-7 | 0,5-7 | 0,5-7 | 0,5-6 |
| Базофилы | 0-1 | 0-1 | 0-1 | 0-1 | 0-1 | 0-1 | 0-1 |
| Лимфоциты | 12-36 | 40-76 | 42-74 | 38-72 | 26-60 | 24-54 | 22-50 |
| Моноциты | 2-12 | 2-12 | 2-12 | 2-12 | 2-10 | 2-10 | 2-10 |

Норма лейкоцитов у новорожденных значительно выше. Это естественное состояние детского организма после рождения, который адаптируется к новым условиям жизни. Если до 3 недели значения крови не придут в норму, есть все основания предположить развитие воспалительного процесса вследствие внутриутробного заражения или инфекции.
Причины отклонений от нормы
Отклонения уровня лейкоцитов могут быть как в большую (лейкоцитоз), так и в меньшую (лейкопения) стороны. Оба состояния вызывают беспокойство, ведь белые кровяные тельца ответственны за иммунитет, нарушение их состава может иметь серьезные последствия.
Чаще всего отклонение уровня лейкоцитов связано с заболеванием, однако есть и другие причины небольших нарушений:
- несоблюдение правил сдачи анализа крови;
- изменение привычного образа жизни, нарушение режима дня;
- прием некоторых лекарств;
- введение прикорма грудным малышам;
- перегрев;
- сильное эмоциональное напряжение, страх перед сбором крови.

В этом случае говорят о физиологическом лейкоцитозе, показатели крови приходят в норму самостоятельно через какое-то время. Все остальные нарушения сигнализируют о воспалении или ином патологическом процессе в организме ребенка. Обнаружив отклонения в анализе крови, следует как можно быстрее отыскать его причину и приступить к лечению.
Повышение уровня лейкоцитов
Опасение вызывает показатель свыше 1-13 10 9 клеток/л. Стабильно высокое содержание лейкоцитов в крови говорит о заболевании, необходимо срочно провести дополнительное обследование для его выявления.
- инфекционные заболевания;
- грибковые инфекции;
- воспалительный процесс;
- паразитоз;
- аутоиммунные болезни;
- аллергия;
- рахит, недобор массы тела;
- дефицит витаминов;
- большая кровопотеря, переливание крови;
- травмы, повреждения, ожоги;
- онкология.

Причину повышенного уровня лейкоцитов должен определить специалист на основании данных анализа крови и сопутствующих симптомов. Если признаков болезни нет, следует провести дополнительные исследования для выявления природы лейкоцитоза.
Заниматься самодиагностикой и самолечением категорически запрещено — только врач сможет оценить уровень опасности такого состояния для здоровья малыша и назначить терапию.
На лейкоцитоз у ребенка могут указывать следующие симптомы:
- повышение температуры тела, лихорадка, озноб;
- слабость, вялость, сонливость;
- рвота, тошнота;
- потливость;
- нарушения сна и аппетита;
- боли различного характера и локализации;
- изменение цвета и прозрачности мочи;
- обморочные состояния и пр.
Признаки нарушения полностью зависит от того заболевания, которое спровоцировало повышение лейкоцитов в крови. Как самостоятельную патологию лейкоцитоз не выделяют. Симптомы могут и отсутствовать, поскольку некоторые заболевания протекают в скрытой форме, особенно это актуально для ранних стадий развития онкологии. Именно поэтому важно вовремя проходить плановые осмотры у педиатра и сдавать необходимые анализы.
Понижение показателя
Пониженные показатели лейкоцитов (лейкопения) в крови ребенка сигнализируют о:
- Инфекционном заболевании. Они регистрируются при гриппе, кори, краснухе, паротите, ветряной оспе и пр. По статистике, это самая частая причина лейкопении.
- Нарушении работы костного мозга, который не вырабатывает белые кровяные тельца в нужном количестве. Возможно, это связано со злокачественными заболеваниями (лейкозом), недостатком витаминов и полезных веществ, приемом лекарств.
- Хроническом гепатите вирусной этиологии. Лейкопения характерна для злокачественного течения болезни и тяжелого состояния пациента.
- Анафилактическом шоке. Это стремительная выраженная реакция организма на поступивший аллерген. При несвоевременном оказании медицинской помощи она способна привести к гибели человека.
Беспокойство вызывает понижение показателя более чем на 2 единицы от нижнего порога нормы. Лейкоциты либо не вырабатываются в нужном количестве, либо очень быстро погибают.
Читайте также: Норма содержания моноцитов в крови у детей и причины повышения или понижения их уровня
На пониженное содержание лейкоцитов в крови указывают следующие симптомы:
- снижение иммунитета, частые простудные заболевания;
- частные кожные поражения, фурункулез, молочница;
- отставание в физическом развитии, плохой набор массы тела.

Чаще всего снижение уровня белых кровяных телец происходит бессимптомно. Иногда даже внимательный родитель не заметит изменений в состояния здоровья ребенка с лейкопенией.
Что делать, если уровень лейкоцитов не соответствует норме?
В первую очередь не стоит паниковать, нужно обратиться к врачу, назначившему анализ. В зависимости от симптомов будет проведено дополнительное исследование, которое даст информацию о причине отклонений.
Не следует затягивать с посещением педиатра — чем быстрее он выявит источник нарушения, тем выше шанс полного излечения. Медикаментозная терапия направлена на избавление от источника лейкоцитоза или лейкопении (как правило, это инфекционное заболевание). В этот период обязательно проводится контроль состава крови, позволяющий оценить эффективность лечения. После качественной терапии показатели придут в норму, а малыш выздоровеет.

Важно вспомнить, правильно ли был подготовлен к анализу малыш, не было ли нарушения режима дня или сильного стресса накануне. При наличии сомнений анализ можно повторить, однако это актуально только при небольшом расхождении с показателями нормы. Сильно завышенные или заниженные значения говорят о патологическом процессе.
Профилактика отклонений уровня лейкоцитов
Как таковой профилактики изменения уровня лейкоцитов не существует. Родителям можно порекомендовать:
- правильно готовить ребенка к анализу крови, соблюдать накануне диету;
- способствовать укреплению иммунитета (спортивные занятия, закаливание, прогулки, воздушные и солнечные ванны);
- соблюдать режим дня, труда и отдыха;
- придерживаться правильного рациона питания, детское меню должно быть разнообразным и включать витамины и минералы;
- пить чистую воду в достаточном количестве, особенно в жаркое время года;
- планово посещать своего участкового врача, сдавать необходимые анализы (особенно это важно для малышей до года);
- интересоваться результатами исследований, а при появлении сомнений проконсультироваться с другим врачом;
- внимательно следить за состоянием малыша, посещать узких специалистов при проблемах со здоровьем;
- не заниматься самолечением, самовольно не принимать никакие лекарства;
- одевать ребенка по погоде, избегать переохлаждения и перегревания;
- вовремя лечить простудные заболевания, не допускать развития осложнений;
- проводить вакцинацию согласно установленному графику прививок;
- оградить ребенка от стрессов, чрезмерных физических и эмоциональных нагрузок.

Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Норма лейкоцитов в крови у детей, причины повышения

Снижение либо увеличение уровня лейкоцитов указывает на развитие нарушений в организме человека.
По-другому лейкоциты называют белыми кровяными тельцами, которые вырабатывает костный мозг, Их функция — восстановление поврежденных тканей и поддержание иммунитета на надлежащем уровне. Живут лейкоциты 20 и более лет, хотя некоторые виды клеток — всего несколько часов. Продолжительной жизнью отличаются клетки памяти, которые при необходимости готовы в любой момент вспомнить нарушителя здоровья и броситься на его уничтожение. При количественном нарушении сразу возникает подозрение на проникновение инфекции или вируса.
В любом случае уровень лейкоцитов изменяется часто, на это влияют стрессовые ситуации, физические нагрузки, изменения в состоянии организма, но показатели колеблются в рамках нормы. Однако забор крови на исследование проводится рано утром на голодный желудок, тогда показатели дают точный результат.

Что такое лейкоциты и для чего они нужны?
Белые кровяные клетки вырабатываются костным мозгом и перемещаются по всему организму, проникая даже в самые укромные его участки. Если в каком-либо органе или ткани обнаруживается воспаление — количество телец начинает увеличиваться именно в этом очаге, а костный мозг приступает к их выработке с новой силой. Сами же лейкоциты подразделяются на несколько видов. Клетки с зернистым составляющим принято называть гранулоцитами, без наличия зёрен – агранулоцитами.
К первой категории относят палочкоядерные и сегментоядерные, базофилы и эозинофилы. Агранулоциты делятся на лимфоциты и моноциты. Все они имеют различное строение и выполняют отличные друг от друга функции в процессе кроветворения. Общее количество лейкоцитов называется лейкоцитарной формулой организма. Белые кровяные тельца стоят на страже защиты ребёнка от различных заболеваний, развивающихся из-за проникновения вирусов и инфекций в организм.
Стоит отметить, что они являются главным помощником при восстановлении тканей после травм и воспалений, а также способствуют проявлению реакций организма на аллергены, непривычные нагрузки, колебания температуры окружающей среды.
Норма лейкоцитов в крови у ребенка
Норма лейкоцитов у детей в разном возрасте неодинакова и отличается от аналогичного показателя у взрослых. У ребенка уровень белых клеток в крови обычно выше.
Их содержание показывает лейкоцитарная формула, которая меняется у ребенка в зависимости от возраста. При расшифровке результатов анализа оценивают и абсолютное количество разных видов лейкоцитов, и относительное (в %). У новорожденного в норме высокие лимфоциты (до 60%), при этом нейтрофилы снижены до 40%. К одному году происходит снижение лимфоцитов и рост нейтрофилов.
Для детей по возрастам установлена следующая норма лейкоцитов в крови:
- для новорожденных – 8-25Х10⁹/л;
- в первую неделю – 7-18Х10⁹/л;
- первый месяц – 6,5-14Х10⁹/л;
- первые полгода – 5,5-12Х10⁹/л;
- вторые полгода – 6-12Х10⁹/л;
- второй год – 6-17Х10⁹/л;
- от 2 до 12 лет – 4-5,2Х10⁹/л;
- от 12 лет – как у взрослых – 4-8,8Х10⁹/л.
Относительное содержание разных видов лейкоцитов у ребенка выглядит следующим образом:
- нейтрофилы сегментоядерные – 59%;
- нейтрофилы палочкоядерные – 2%;
- базофилы – 0-1%;
- эозинофилы – 1-4%;
- лимфоциты – 46%;
- моноциты – 8%.
При расшифровке результатов важно оценивать и общее число, и относительный уровень. Абсолютное количество может соответствовать норме, в то время как отдельные виды лейкоцитов будут от нормы отклоняться. Так, высокий уровень нейтрофилов чаще всего свидетельствует о развитии бактериальной инфекции, а повышенные эозинофилы скорее всего говорят о заражении паразитами. Каждый вид лейкоцитов выполняет свою специфическую функцию, поэтому изменение уровня конкретной разновидности может указывать на возможное заболевание и его происхождение.
В таблице нормы представлены в зависимости от возраста (общее количество и относительный уровень (в %) разных видов белых клеток).

Как сдаётся анализ?
При исследовании крови на общий или, как его еще называют, клинический анализ ребенок по возможности должен быть голодный, т. е. процедура делается натощак. Обычно кабинеты забора крови в поликлиниках работают с 8.00. до 9.30. В это время показатели крови в организме самые оптимальные.
Кровь надо сдавать именно натощак, т. к. после приема пищи желудок начинает активно работать и количество лейкоцитов может увеличиться, а это в свою очередь, может дать доктору неправильную информацию о состоянии здоровья ребенка. Также перед сдачей анализа нельзя проходить никаких процедур, таких так рентген, ФГДС и различные физиотерапевтические процедуры, это так же может привести к повышению лейкоцитов в крови.
Классификация причин
Повышенные лейкоциты в крови у ребенка имеют следующие формы:
- Физиологический (естественный) лейкоцитоз;
- Патологический – на фоне различных изменений;
- Моноцитарный – при бактериальной инфекции и раковых новообразованиях;
- Эозинофильный – при аллергических реакциях;
- Патолого-симптоматический – возникает при инфекционных заболеваниях;
- Нейтрофильный скачок – проявляет себя на фоне острых инфекций, хронических воспалений;
- Кратковременный – внезапно возникает и исчезает;
- Базофильный – при неспецифическом язвенном колите.
Процесс, характеризующийся изменением клеточного состава крови, когда лейкоциты повышены, получил название лейкоцитоза. Для ребенка в крови повышенные лейкоциты могут служить признаком двух групп состояний: физиологических и патологических. Поэтому помимо исследования тщательно собирают анализ и учитываю возраст.
Физиологические причины увеличения белых кровяных телец
Повышенный уровень лейкоцитов в крови для ребенка может быть признаком физиологических состояний, которые вызваны такими причинами, как:
- Принятие ванны, как горячей, так и холодной перед проведением медицинских манипуляций.
- Физическая активность. Поэтому перед анализом лучше воздержаться от активных игр с ребенком, которые могут повысить количество форменных элементов в крови.
- Недавнее кормление. Это связано с тем, что попадание еды в желудок способствует увеличению числа лейкоцитов. После еды отмечается наибольший показатель. К тому же их число может колебаться в течение дня. Именно поэтому и существует определенные требования к подготовке перед сдачей крови.
- Проведение физиологических процедур: рентгена, фиброгастродуоденоскопии.
- Страх. Перед посещением лаборатории необходимо отвлечь ребенка от грустных мыслей и не акцентировать внимание на процедуре. Большое количество лейкоцитов может быть связано даже с плачем ребенка перед анализом.
Почему лейкоциты повышены: возможные заболевания
В некоторых случаях показатели превышают допустимые значения в силу патологического процесса. Причинами этого могут быть:
- Глистная инвазия. Любые кишечные паразиты (чаще у детей выявляются глисты, особенно при наличии кошек/собак и при проживании в собственном доме) провоцируют повышенные лейкоциты в крови и высокий показатель эозинофилов.
- Инфекция. На любое вторжение (бактериальное, вирусное или грибковое) организм практически мгновенно реагирует увеличением защитных клеток — лейкоцитов. В первые дни болезни наблюдается максимальный скачок этого показателя, но даже после выздоровления (при отсутствии симптомов) некоторое время может сохраняться незначительный лейкоцитоз.
Лейкоцитоз характерен как для обычных в детском возрасте инфекций (ОРЗ, ОРВИ, ветрянка, краснуха, цистит), так и для более тяжелых патологий (туберкулез, гепатит, бруцеллез). - Аллергия. Попадание аллергена в организм тут же отзывается лейкоцитозом. Если на месте аллергической реакции возникает воспаление (зуд, отек, покраснение), это тут же провоцирует дополнительную выработку лейкоцитов.
- Заболевания селезенки. Селезенка — орган утилизации отживших свой срок лейкоцитов. При ее повреждении или спленэктомии (операции по удалению селезенки) наблюдается значительный, длительно фиксируемый лейкоцитоз.
- Аутоиммунные нарушения. Наиболее серьезные причины лейкоцитоза кроются в аутоиммунной агрессии лейкоцитов против собственных клеток организма. Сбой, приведший к такому патологическому состоянию, наблюдается при красной волчанке и ревматоидном артрите.
- Эндокринная патология. Например, при гипотиреозе (недостаточной функции щитовидной железы) наблюдается базофилия — повышение уровня базофилов.
- Кровопотеря, гемолитическая анемия. Снижение количества эритроцитов в крови в связи с кровопотерей или анемией заставляет костный мозг работать в усиленном режиме. При этом синтезируются и новые (незрелые) лейкоцитарные клетки, поэтому практически всегда данным состояниям сопутствует нейтрофильный лейкоцитоз.
- Онкология. Очень важный признак: очень часто при онкологии в крови обнаруживается большое количество моноцитов. Колебание лейкоцитов 0,1 – 300 х 109/л (от лейкопении до масштабного лейкоцитоза) наблюдается при лейкозе — раковом перерождении лейкоцитов.
У новорожденных, особенно в первые недели жизни, высокий уровень лейкоцитов объясняется тем фактом, что плод первое время не нуждается в собственной иммунной системе, привыкнув развиваться за счет материнского иммунитета. Вместе с грудным вскармливанием мать поставляет антитела и другие вещества малышу, замещая тем самым иммунитет грудного ребенка. Потому переизбыток лейкоцитов в анализе у новорожденных малышей – стандартное явление, свидетельствующее о недостаточной зрелости его иммунитета.
О каких заболеваниях говорят повышенные показатели?
Уровень СОЭ и эозинофилов у детей выше нормы:
- гельминтоз;
- аллергия на медицинские препараты;
- бронхиальная астма;
- дерматит, вызванный аллергией;
- онкозаболевания.
Количество нейтрофилов и скорость СОЭ выше нормы:
- менингит;
- сепсис;
- воспаление легких;
- ангина;
- пиелонефрит;
- абсцесс;
- воспаление аппендикса.
Повышенное количество базофилов в крови — редкое явление, которое говорит о:
- лимфогранулематозе;
- некоторых видах лейкоза;
- заболеваниях щитовидки;
- аллергических реакциях.
Количество моноцитов и скорость СОЭ выше нормы:
- красная волчанка;
- туберкулез легких;
- сифилис;
- бруцеллез;
- лейкоз.
Лимфоциты и СОЭ могут быть повышены при:
- кори;
- мононуклеозе, вызванном инфекцией;
- цитомегаловирусе;
- гриппе;
- ОРВИ;
- коклюше;
- краснухе;
- гепатитах;
- туберкулезе.
Важно: отклонения лимфоцитов от нормы в большую сторону для детей в возрасте до 5 лет может быть физиологическим. Для подтверждения возможной причины необходимо пройти дополнительное обследование.

Какие симптомы могут беспокоить ребенка?
Сам лейкоцитоз не проявляется какими-либо симптомами, но патологические состояния его вызвавшие, вызывают сбои в организме и проявляются следующими признаками:
- Боли в животе;
- Общая слабость;
- Повышенное потоотделение;
- Отсутствие аппетита;
- Повышение температуры;
- Повышенная усталость;
- Головокружения;
- Кровотечения.
Если у ребенка старше одного месяца обнаружен хотя бы один из перечисленных симптомов, следует обязательно обратиться к врачу и провести лабораторный анализ крови.
Что делать и как лечить?
Чтобы снизить уровень лейкоцитов, сначала необходимо выяснить причину их появления и поставить диагноз. Сам по себе лейкоцитоз — это не заболевание, а лишь следствие какой-либо причины, которую может установить только грамотный специалист.
Лечение может быть разным в зависимости от причины:
- нестероидные противовоспалительные препараты назначают от воспалительных процессов;
- антибиотики применяют при вирусных и инфекционных заболеваниях;
- диета назначается, если отклонения вызваны нарушением питания;
- противомикробные мази или спрей используют при лечении травм и повреждении тканей;
- при онкологии лечение подбирается индивидуально;
- антигистаминные препараты снимают последствия аллергических изменений;
- если резкое повышение лейкоцитов было вызвано препаратом, уменьшают его дозировку или отменяют.
Физиологический лейкоцитоз не требует лечения. Нужно сдать анализ повторно, если были нарушения в подготовке к нему (например, прием пищи).

Профилактика
Для того чтоб предотвратить повышение уровня лейкоцитов в крови у ребенка необходимо придерживаться следующих профилактических мер:
- Не допускать переохлаждения;
- Следить за состоянием здоровья ребенка;
- Обогатить рацион питания малыша витаминами и макроэлементами (в крайнем случае, посоветоваться с врачом о возможности приема поливитаминных препаратов);
Также стоит помнить, что патология способна протекать бессимптомно. Вот почему важно регулярно посещать врача и сдавать кровь маленького пациента на анализ.
Таблица с нормами уровня лейкоцитов в крови у новорожденных и детей старшего возраста
Новоиспеченные родители часто переживают, глядя на результаты анализа крови своего малыша. Для того чтобы избежать лишних волнений, достаточно запомнить, что показатели крови деток и взрослых очень сильно отличаются. Это происходит от того, что физиологические процессы в незрелом детском организме, особенно у грудничка, проходят с другой интенсивностью, нежели у взрослых. Ошибочно мнение, что чем больше ребенку лет, тем больше клеток крови должно у него быть – это не так.
Норма лейкоцитов в крови зависит от возраста, у детей их концентрация более высокая, чем у взрослых
Что такое лейкоциты и какова их роль в крови ребенка?
Кровь – главный поставщик питательных веществ, кислорода в ткани и органы. Она очищает организм от продуктов обмена и углекислого газа, вырабатывает антитела, переносит гормоны. Несмотря на то, что кровь циркулирует по замкнутым сосудам, ее клетки обеспечивают постоянство состава внутренней среды организма.
К форменным элементам крови относят эритроциты, тромбоциты и лейкоциты (см. также: в крови у ребенка повышены эритроциты и тромбоциты). Каждый из нас хоть раз в жизни держал в руках результаты анализа крови и знает, что от количества красных клеток зависит, сколько кислорода и гемоглобина в крови, а тромбоциты отвечают за скорость остановки кровотечения при ранении. Какая роль у лейкоцитов?
Лейкоциты (WBC) – белые кровяные тельца, выполняющие массу важных функций. Они защищают организм ребенка от чужеродных микроорганизмов и токсинов, обеспечивают формирование иммунитета. В организме человека существует несколько типов лейкоцитов:
- нейтрофилы (NEU) – эти “уборщики” крови борются с бактериями и другими вредными микроорганизмами, делятся на сегментоядерные, палочкоядерные, миелоциты, метамиелоциты;
- моноциты (MON) – помощники нейтрофилов (рекомендуем прочитать: повышены моноциты у ребенка: причины по Комаровскому);
- эозинофилы (EOS) – «пожиратели» чужеродных агентов: справятся с чужеродными клетками, аллергенами и даже с паразитами;
- лимфоциты (LYM) – основа иммунной системы, борются и с вирусами, и с бактериями;
- базофилы (BAS) – незрелые лимфоциты.
Именно о соотношении этих форм лейкоцитов говорят, когда имеют в виду лейкоцитарную формулу. Если в организме малыша возрастом до года проходит какой-либо воспалительный процесс, он подхватил инфекцию, ему плохо, и он не может рассказать об этом, то врач, глядя на результат анализа крови, подскажет, что именно с ребенком. Измерению подлежит не только общее число лейкоцитов, но и отдельно лимфоцитов, моноцитов и нейтрофилов.
Срок жизни лейкоцитов небольшой, около 12 дней. Для того чтобы выполнять защитные функции, они постоянно вырабатываются в селезенке, костном мозге, лимфатических узлах и миндалинах.
На число клеток в крови может влиять не только присутствие заболевания, но и возраст пациента. Так, больше всего лейкоцитов в норме можно увидеть в крови новорожденного. Если у взрослого человека 4000-9000 лейкоцитов в 1 мкл, то у новорожденного их около 20 тысяч в 1 мм³ крови. В первые сутки жизни ребенка их число увеличивается.
С помощью каких анализов можно определить уровень лейкоцитов в крови?
Для того чтобы определить, сколько всего лимфоцитов в крови, используют один из самых простых, но при этом информативных анализов – общий, или клинический анализ крови (ОАК) с лейкоцитарной формулой (лейкограмма). О состоянии здоровья взрослых больше расскажет анализ, взятый из вены. Маленьким деткам кровь берут из подушечки безымянного пальца левой руки, прокалывая его острым стерильным инструментом под названием «скарификатор».

Уровень лейкоцитов определяется по общему анализу крови ребенка
Если анализ показывает уменьшение лейкоцитов, то говорят о сдвиге формулы вправо, а увеличенное количество, наоборот, сдвигает ее влево. Этот анализ проводят утром, натощак. Если ребенок совсем мал, и нет возможности для длительного голодания, то для детей до года после приема пищи должно пройти хотя бы 3-4 часа.
Таблица норм показателя у детей по возрасту
В таблице даны значения общего количества лейкоцитов в крови у детей в зависимости от возраста и процентное соотношение различных форм лейкоцитов. Уровень каждого из показателей может меняться в пределах нормы при наличии разных факторов.
| Возраст ребенка | WBC, *10 (рекомендуем прочитать: WBC анализ крови у детей: расшифровка и норма ) 9 /л | Лейкоцитарная формула, % | |||||
| NEU | LYM | MON | EOS | BAS | |||
| Палочкоядерные | Сегментоядерные | ||||||
| 1 сутки | 10-30 | 5-12 | 50-70 | 16-32 | 4-10 | 1-4 | 0-1 |
| 5 сутки | 9-15 | 1-5 | 35-55 | 30-50 | 6-14 | 1-4 | 0-1 |
| 10 сутки | 8,5-14 | 1-4 | 27-47 | 40-60 | 6-14 | 1-5 | 0-1 |
| 1 месяц | 8-12 | 1-5 | 17-30 | 45-60 | 5-12 | 1-5 | 0-1 |
| 1 год | 7-11 | 1-5 | 20-35 | 45-65 | 4-10 | 1-5 | 0-1 |
| 4-5 лет | 6-10 | 1-4 | 35-55 | 35-55 | 4-6 | 1-4 | 0-1 |
| 10 лет | 6-10 | 1-4 | 40-60 | 30-45 | 4-6 | 1-4 | 0-1 |
| 14-15 лет | 5-9 | 1-4 | 40-60 | 30-45 | 3-7 | 1-4 | 0-1 |
По таблице видно, что некоторые значения пропущены: 6-7 лет, 2 годика, 7-9 лет – это тот возраст, при котором значения лейкоцитарной формулы приближены к другому возрасту. Например, показатели в 6 лет практически повторяют данные 4-5 лет.

Помните о том, что расшифровывать анализ должен лечащий врач, желательно знающий особенности физического развития вашего малыша с его рождения.
Почему уровень лейкоцитов в крови может быть выше нормы?
Повышение уровня лейкоцитов в крови называют лейкоцитозом. Это не патология, а всего лишь данные о количестве клеток, которые могут выступать симптомом некоторых заболеваний. Состав крови зависит как от нормальных физиологических факторов, так и от патологий. Однако далеко не всегда требуется медикаментозное лечение.
Факторы, которые могут сдвинуть лейкоцитарную формулу влево:
- Физиологические причины. К ним относят повышенную физическую нагрузку, смену погодных условий, прием перед сдачей анализа горячей ванны, употребление пищи. Все эти обстоятельства приводят к повышению уровня белых клеток крови.
- Незрелость иммунной системы. Новорожденный сталкивается с огромным количеством опасностей на клеточном уровне: развиваясь в материнском организме, он был защищен от проникновения воздуха, пыли, аллергенов. Лейкоцитоз у детей до года – нормальное состояние, не требующее лечения. Скачки лейкоцитов во время питания грудничков – это также норма.
- Стресс. Психоэмоциональное состояние ребенка сказывается на его крови. Ученные обнаружили связь между темпераментом ребенка и лейкоцитами в его крови – у меланхоликов и холериков чаще обнаруживают лейкоцитоз. Переход детей в возрасте нескольких месяцев на прикорм – также стресс.
- Аллергия. Самая распространенная причина лейкоцитоза. Эозинофилы выходят на охоту на чужеродные клетки (рекомендуем прочитать: почему повышены эозинофилы в крови у ребенка и что делать?).
- Инфекционные заболевания. Такие инфекции как грипп, краснуха, корь способствуют увеличению количества лейкоцитов. В этот же список входят и бактериальные и грибковые поражения.
- Хронические воспалительные процессы. При наличии в любом из органов очага воспаления лейкоцитарная формула сдвинется влево.
- Механические повреждения. Дети склонны к различного рода травмам, счесыванию коленок, солнечным ожогам. Все повреждения усиливают работу иммунной системы для ускорения выздоровления ребенка.
- Вакцинация. После прививок у детей постепенно вырабатывается иммунитет, поэтому скачки уровня лейкоцитов в данный период – это нормально.
- Онкологические заболевания также провоцируют повышение уровня лейкоцитов. Особенно это касается онкозаболеваний крови. Лейкоциты мутируют и начинают беспорядочно делиться, что может привести к увеличению их количества более чем в десятки раз.
Когда можно заподозрить лейкоцитоз у ребенка:
- малыш быстро устает, у него частые головокружения, боли в суставах;
- частая субфебрильная температура тела (37,1-38,0°);
- повышенное потоотделение;
- беспокойный сон.
Возможные причины понижения показателя

Понижение числа лейкоцитов диагностируется не так часто, как и их повышение
Сдвиг лейкоцитарной формулы вправо называют также лейкопенией. О лейкопении говорят при снижении уровня лейкоцитов более чем на 2 единицы относительно нормального возрастного показателя, либо в случаях, когда он составляет менее 4,0*10 9 /л для детей любого возраста. Уменьшение количества лейкоцитов происходит в случае их быстрого разрушения либо при наличии факторов, замедляющих их образование.
У грудничков, особенно в первые месяцы жизни, наблюдается так называемая транзиторная лейкопения, которая не нуждается в коррекции. Как и в случае с лейкоцитозом, есть ряд причин, по которым снижается число лейкоцитов в крови:
- истощение – как физическое, так и психоэмоциональное;
- гипотония;
- побочный эффект от приема некоторых лекарств: антибиотиков, противовоспалительных средств, стероидов, цитостатиков;
- голодание;
- ряд вирусов: корь, краснуха, гепатит;
- аутоиммунные заболевания;
- патологии эндокринной системы;
- острая аллергия;
- анемия;
- лейкоз.

Обратите внимание: причиной лейкопении могут стать не только тяжелые, но и вполне безвредные заболевания. Коррекция меню и восстановление нормального психологического состояния у детей иногда может привести лейкоцитарную формулу в порядок.
Симптомом лейкопении может быть:
- озноб, повышение температуры тела (см. также: какова нормальная температура у грудничка в 1 месяц?);
- головные боли;
- беспокойство;
- увеличение лимфатических узлов и миндалин;
- истощение организма.
Для установления истинных причин лейкопении назначается ряд дополнительных обследований:
- повторный анализ крови;
- серологический и биохимический анализ;
- спинномозговая пункция (при необходимости);
- УЗИ;
- КТ или МРТ.
Лейкопения является тревожным сигналом для врача, поэтому вовремя проведенное тщательное обследование, направленное на поиск причины снижения уровня лейкоцитов, поможет своевременно начать лечение. После курса медикаментозной терапии уровень лейкоцитов повышается, или они окончательно приходят в норму.

При низком уровне лейкоцитов врач может назначить КТ или МРТ обследование
Лечение лейкоцитоза и лейкопении у детей
Сами по себе повышенные или пониженные лейкоциты в крови у ребенка могут и не требовать лечения. После того как врач с помощью дополнительных лабораторных и инструментальных исследований определит, какова причина сдвига показателей, пациенту назначат лечение, которое постепенно приведет лейкоцитарную формулу в порядок.
Методы лечения целиком зависят от диагностированного заболевания, лежащего в основе изменения лейкоцитарной формулы. Если это инфекция, то назначают антибиотики и противовоспалительные средства. При аллергии рекомендован прием антигистаминных и стероидных препаратов. Если причиной стал лейкоз – не обойтись без химиотерапии.
При ярко выраженном лейкоцитозе одним из способов лечения является лейкоферез, при котором кровь «чистится» от лишних лейкоцитов. При лечении лейкопении детей изолируют, ведь их иммунная система ослабевает, проводят усиленную санацию кожи и слизистых оболочек – “ворот” для разнообразных инфекций.
При лечении лейкопении используют:
- препараты-стимуляторы для образования лейкоцитов;
- антибиотики широкого спектра при бактериальных осложнениях;
- кортикостероиды при иммунной природе лейкопении.
Независимо от того, сколько месяцев или лет ребенку, годовалый у вас малыш или уже подросток, не забывайте водить его на плановые осмотры к педиатру. Несколько раз в год нужно сдавать общие анализы крови и мочи для того, чтобы быть уверенным в здоровье своего малыша. Грудного ребенка врач должен осматривать чаще, ведь именно в самом младшем возрасте происходит наиболее активное созревание и полное формирование всех органов, в том числе и кроветворных.

Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Норма лейкоцитов в крови у детей в таблице, низкие и повышенные значения у ребенка
Белые кровяные клетки или лейкоциты – это группа объединяет различные по морфологии, но сходные по функциональной активности клетки. Лейкоциты в крови у ребенка выполняют важную защитную функцию от негативного воздействия патогенных микроорганизмов, провоцирующих развитие инфекционного процесса.
Общие сведения
Отвечая на вопрос — зачем нужны лейкоциты в крови у ребёнка, следует обратиться к основной их роли. Механизм защитной функции реализуется по средствам их проникновения в межклеточное пространство ткани, в которой развивается патологический процесс или воспалительная реакция в результате проникновения инфекционного агента. После чего запускается процесс фагоцитоза – поглощение с последующим разрушением чужеродных тел. Продуктами фагоцитоза являются вещества, избыточное высвобождение которых приводит к развитию воспаления, повышению температуры тела, покраснению очага поражения и, иногда, появлению гноя.
Следует отметить, что защитная функция лейкоцитов в организме ребенка реализуется по тем же механизмам, что и взрослых. Стабильное отклонение показателя от нормы, как в большую, так и в меньшую сторону, является сигналом о необходимости дополнительного обследования.
Часто у родителей возникает вопрос — что влияет на количество лейкоцитов? В первую очередь на показатель оказывает влияние активно прогрессирующее инфекционное заражение организма ребёнка, аутоиммунные заболевания, а также онкологические патологии.
Виды лейкоцитов
В настоящее время принято различать 5 основных групп:
- нейтрофилы – реализуют фагоцитоз и нетоз небольших чужеродных тел, а также вырабатывают антимикробные пептиды;
- лимфоциты – способны активно синтезировать антитела, за счёт чего обеспечивается гуморальный иммунитет у человека;
- моноциты – крупнейшие клетки, способные уничтожать большие по размеру патогенные микроорганизмы и вирусы;
- эозинофилы – проникают из кровеносного русла непосредственно в место воспаления, где нейтрализуют по средствам фагоцитоза мелкие частицы. Кроме того, они принимают участие в аллергической реакции;
- базофилы – запускают механизм немедленной аллергической реакции в организме человека.
При проведении общего анализа крови без лейкоцитарной формулы определяется лишь общий уровень лейкоцитов, не позволяющий оценить количество всех видов клеток по отдельности. Для наиболее точного лабораторного исследования дополнительно анализируется лейкоцитарная формула. Результат анализа позволяет дифференцировать аллергическую реакцию от воспалительной, установить этиологию воспаления (бактериальное, вирусное), а также определять тяжесть заболевания.
Норма лейкоцитов в крови у детей в таблице
Важно: интерпретацию любого анализа проводит только лечащий врач.
Референсные (нормальные) значения подбираются индивидуально для каждого пациента с учётом возраста, поскольку норма лейкоцитов у новорождённых отличается от детей постарше. Пренебрежение правилом подбора нормальных значений может привести к ложному диагнозу, неправильному подбору лечения и осложнению состояния пациента.
Расшифровка лейкоцитарной формулы осуществляется на основании общего уровня лейкоцитов. В случае отклонения от референсных значений общего числа белых клеток, проводится детальный анализ количества каждого вида в отдельности.
В таблице обобщены нормальные значения лейкоцитов в крови у ребёнка с учётом возраста.
Лейкоциты, 10 9 /л
Нейтрофилы, 10 9 /л
Лимфоциты, 10 9 /л
Моноциты, 10 9 /л
Эозинофилы, 10 9 /л
Базофилы, 10 9 /л
Что это значит, если у ребенка повышены лейкоциты в крови?
Лейкоцитоз – это высокий уровень белых клеток в крови в у ребёнка или взрослого человека.
Важно: незначительное отклонение от нормальных значений может быть результатом суточных колебаний показателей или неправильной подготовки пациента к сдаче биоматериала.
В случае если у ребёнка отмечаются стабильно высокий уровень лейкоцитов (до 11-13*10 9 /л) следует немедленно провести дополнительную диагностику для выявления причины.
Повышенные лейкоциты в крови у ребёнка могут наблюдаться при:
- проникновении инфекционного агента и развитии заболевания вирусной или бактериальной природы;
- аутоиммунных патологиях;
- развитии злокачественного новообразования с распространением метастаз.
Следует отметить, что особого внимания медиков требует состояние повышенных лейкоцитов в крови у новорождённых детей. Данный факт обусловлен несформированным иммунитетом, и невозможностью младенца самостоятельно справиться даже с небольшим количеством условно-патогенных микроорганизмов.
Расшифровка лейкоцитарной формулы
Изменение числа нейтрофилов в большую сторону свидетельствует о проникновении патогенных бактерий или микроскопических грибов. При сильном заражении происходит активная выработка сегментоядерных нейтрофилов, при этом они не успевают созревать и поступают в кровеносное русло в незрелой форме. Подобное состояние – это сигнал об активной работе защитных сил организма по борьбе с инфекцией.
Кроме того, количество нейтрофилов повышается при обширных ожогах, на острой стадии панкреатита, а также при онкопатологии, затрагивающей красный костный мозг.
Лимфоциты реагируют в большей степени на развитие болезни вирусной этиологии. Так, при поражении пациента цитомегаловирусом, вирусом краснухи (Rubella virus) или ветряной оспы (Varicella Zoster Virus) отмечается усиленный гуморальный ответ иммунитета человека. Онкология – ещё одно обоснование аномальных показателей количества лимфоцитов в результате анализа. В случае хронического злокачественного поражения лимфоидной ткани наблюдается активация защитных сил иммунитета, направленных на уничтожение мутантных клеток.
Моноциты повышаются при:
- остром инфекционном процессе вирусной этиологии;
- онкопатологии, которая затрагивает костный мозг и лимфатические узлы, а также желудок и яичники;
- патологиях соединительной ткани различной этиологии;
- болезни Бенье — Бёка — Шаумана – поражает преимущественно лёгочную ткань. Особенность заболевания – длительное бессимптомное течение и невозможность передачи другим людям.
В свою очередь эозинофилы наиболее чувствительны к проникновению аллергенов, которые могут стать причиной развития аллергического шока. Известно более 1 тысячи аллергенов, они могут относиться к ингаляционным, животным, растительным, лекарственным, плесневым или пищевым. Кроме того, сегментоядерные эозинофилы реагируют также и на паразитарную инвазию гельминтами.
Согласно статистике, базофилы сравнительно редко повышаются до критических значений. Возможные обоснования: тяжёлые онкологические поражения пациента с развитием сопутствующих заболеваний, а также аллергический шок.
Симптомы лейкоцитоза
Лейкоцитоз – это проявление заболевания. При выявлении первым признаков лейкоцитоза необходимо провести расширенную лабораторную и инструментальную диагностику пациента с целью установления основного диагноза. Следует обращать внимание на основные симптомы лейкоцитоза у ребенка:
- слабость и быстрая утомляемость, которая не является следствием избыточной физической или эмоциональной перегрузки;
- высокая температура тела;
- потливость;
- синяки и кровоподтёки неясной этиологии;
- жалобы на болевые ощущения отдельных участков и органов тела;
- резкое снижение аппетита и потеря веса.
Низкие лейкоциты в крови у ребенка
Родителей часто интересует ответ на вопрос – о чём это может говорить результат анализа крови, в котором у ребёнка понижены лейкоциты (состояние лейкопении). К факторам, обуславливающим состояние лейкопении, относят:
- патологии в работе костного мозга, в результате чего не образуется достаточное количество клеток крови. К подобным сбоям в работе могут привести злокачественные поражения тканей или недостаток витаминов, а также макро- и микроэлементов. Кроме того, разрушение костного мозга возможно при химическом (лекарственные препараты) или ионизирующем воздействии на человека;
- хроническом вирусном гепатите;
- лейкоз – злокачественное поражение клеток крови;
- болезнь Рустицкого-Калера – злокачественные опухоли В-лимфоцитов;
- мегалобластная анемия – развивается при недостаточно содержании в организме витамина В12, следствием чего происходят сбои в работе костного мозга и нервной системы;
- анафилаксия – аллергическая реакция немедленного типа в ответ на поступление аллергического агента;
- миелодиспластический синдром, несмотря на то, что он встречается крайне редко у детей, тем не менее, исключать его из списка возможных причин недопустимо. Характерное отличие – отсутствие типичной клинической картины. Состояние характеризуется дефицитом одного или сразу нескольких видов кровяных клеток.
Подготовка к анализу
Клеточный состав крови наиболее чувствителен ко всем внешним факторам, поэтому для получения максимально достоверных результатов необходимо правильно подготовить ребёнка к сдаче биоматериала. Правила подготовки:
- биоматериал сдаётся строго натощак, между последним приёмом пищи и процедурой сдачи должно пройти не менее 6 часов;
- необходимо поить малыша чистой негазированной водой. Это позволит снизить риск гемолиза в пробирке, а также значительно облегчит взятие биоматериала;
- ограничить физическое и эмоциональное перенапряжение, которое изменяет работу нервной и эндокринной системы.
Родители часто спрашивают — как берут кровь для общего анализа у детей? Для общего анализа крови и для подсчёта лейкоцитарной формулы подойдёт венозная (собирается из кубитальной вены на сгибе локтя, у новорождённых – из вены головы) или капиллярная кровь (берётся из безымянного пальца). Число белых кровяных клеток определяют методом проточной цитофлуориметрии. Срок исполнения для частных и государственных лабораторий не превышает 1 суток.
Подводим итоги
Следует подчеркнуть, что:
- норма лейкоцитов у детей подбирается с учётом возраста;
- незначительные отклонения от референсных значений могут наблюдаться при неправильной подготовке к сдаче биоматериала для анализа;
- выявление стойкого лейкоцитоза или лейкопении требует немедленного дообследования ребёнка для установления основного заболевания, которое является основанием для развития подобного состояния.
Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности “микробиолог”. Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.
В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе “Бактериология”.
Лауреат всероссийского конкурса на лучшую научную работу в номинации “Биологические науки” 2017 года.
Анализ крови у детей и прививки
Клинический анализ крови в РФ входит в стандарт обследования перед вакцинацией. Мое мнение, что чаще всего он совершенно не нужен, если например ребенок с виду здоров и никаких жалоб нет. Тем не менее анализ сдают и нередко трактуют результаты совершенно неадекватно.
Многие лаборатории банально «забивают» на тот факт, что интерпретация результатов анализа крови у ребенка имеет свои особенности. И просто пишут анализы на стандартных бланках, где рядом с результатами анализа в столбике напечатаны «нормы». Но с этими нормами детские показатели сравнивать нельзя!
О детских нормах гемоглобина
Сколько нервотрепки доставляют родителям эти бланки с «отклонениями» от нормы! Сколько тревожных звонков и писем обрушивается на педиатра! Я и мои коллеги ежедневно вынуждены развеивать страхи родителей, которые пытаются самостоятельно оценить полученные анализы своих детей.

Например, гемоглобин. У взрослых его норма составляет от 120 до 150 г/л. У детей же все сложнее. Если сразу после рождения «нормальный» гемоглобин составляет 180–220 г/л, то уже к 2–3 месяцам жизни его уровень стремительно падает до нижней границы нормы, которая начинается от 90 г/л. Это так называемая физиологическая анемия. И поскольку это норма, лечить ее не надо.
Читайте также:
Таблетки для гемоглобина
Тем не менее этот факт почему-то всеми дружно забывается, и вот двухмесячному ребенку с очень неплохим для его возраста уровнем гемоглобина 105 г/л ставится диагноз анемия.
Медотвод от прививок
И ладно если бы все дело ограничилось только назначением препаратов железа. Но некоторые мои коллеги почему-то обожают в этой ситуации назначать медотвод от вакцинации. Мол, человек ослаблен, с прививкой надо повременить.
Читайте также:
Вакцина от коклюша
Но, во-первых, анемии нет, смотрим нормы выше. (Для окончательного решения можно сдать дополнительные анализы.)
Во-вторых, если разобраться, вакцина нам нужна для чего? Чтобы пациента защитить. А кто наиболее подвержен заболеванию? У кого будет протекать инфекция тяжелее? Правильно, у ослабленного. Получается, что даже если у пациента и есть легкая анемия, это не является противопоказанием к вакцинации. Наоборот, ослабленных пациентов нужно прививать в первую очередь.
О детских нормах лейкоцитов
Вообще, благодаря определению концентрации в крови лейкоцитов можно решить, какая у пациента инфекция — бактериальная (если повышены) или вирусная (если понижены). А соответственно, нужен антибиотик или нет.
У взрослых людей содержание лейкоцитов в норме колеблется от 4 до 9 тысяч в мкл. Но у детей опять все по-другому. Так, при рождении верхняя граница нормы лейкоцитов может достигать 30–34 тысяч в мкл, до года содержание лейкоцитов — от 5 до 18 тысяч в мкл, после года — от 4 до 12 тысяч в мкл. И это все — ЗДОРОВЫЕ дети.
Лейкоцитарная формула

Кроме лейкоцитов в лаборатории могут посчитать количество нейтрофилов (палочкоядерных и сегментоядерных) и лимфоцитов. Повышенное содержание нейтрофилов (нейтрофилез) часто свидетельствует о бактериальной инфекции, лимфоцитоз — о вирусной.
У взрослых в норме больше нейтрофилов, чем лимфоцитов. У детей опять же все сложнее. Сразу после рождения лимфоцитов меньше, чем нейтрофилов, как и у взрослого человека. Но уже на пятый день жизни возникает так называемый «первый перекрест», когда количество нейтрофилов становится равным лимфоцитам.
Сразу после этого количество лимфоцитов начинает расти и в норме остается выше, чем содержание нейтрофилов, вплоть до 4–5 лет жизни, когда возникает «второй перекрест». И это не лимфоцитоз, это норма. После 5 лет ситуация меняется и количество лимфоцитов снова начинает уступать нейтрофилам, как и у взрослых людей.
Детская доброкачественная нейтропения
Отдельно остановлюсь на одном отклонении от нормы в анализе крови, при котором снижается количество нейтрофилов. Это так называемая доброкачественная нейтропения детского возраста. В норме у детей до года нейтрофилов должно быть больше 1000 в мкл, после года — больше 1,5 тысяч. Но бывает, что нейтрофилов оказывается «ощутимо» меньше.
Встречается этот феномен очень часто, но клинически себя никак не проявляет. Несмотря на то что нейтрофилы отвечают за сопротивление бактериальным инфекциям, их в организме человека всегда «с запасом», поэтому такое снижение никак не отражается на здоровье.
Безусловно, для дифференциального диагноза с другими нейтропениями может потребоваться осмотр гематолога. Но если диагноз доброкачественной нейтропении подтверждается, то никаких ограничений нет, лечение не требуется.
Тем не менее и эту особенность детского анализа крови зачем-то используют для того, чтобы отсрочить вакцинацию. Хотя опять же возвращаясь к вышесказанному: кого нужно защитить в первую очередь? Ослабленных, со сниженным иммунитетом. А значит, пациентов с доброкачественной нейтропенией нужно прививать в первую очередь, по крайней мере инактивированными вакцинами.