Диагностика миокардита у детей
Миокардит – это воспаление сердечной мышцы. Заболевание обычно вызывается вирусной инфекцией, однако может быть следствием бактериального или грибкового поражения, результатом злоупотребления алкоголем, некоторых аутоиммунных нарушений и приема лекарственных препаратов. Ослабление защитных сил организма и аутоиммунные нарушения – важные предрасполагающие к заболеванию факторы.
Миокардит встречается в любом возрасте, с одинаковой частотой у мужчин и женщин. Чаще всего он протекает под видом вызвавшей его инфекции и может остаться незамеченным. При тяжелых формах развивается недостаточность сердечной деятельности, при которой уменьшается доставка крови к органам и тканям. Возможно также образование тромбов, что приводит к инсульту или инфаркту.
При легких формах миокардита специального лечения не требуется, проводится терапия основного заболевания. При осложненных формах лечение направлено на восстановление нормальной работы сердца и коррекцию иммунных нарушений. При тяжелых формах сердечной недостаточности и закупорке сосудов тромбами может потребоваться хирургическое вмешательство.
Синонимы русские
Воспаление сердечной мышцы.
Синонимы английские
Симптомы
Симптомымиокардита многообразны и могут меняться в зависимости от причины и тяжести заболевания. Легкие формы могут протекать бессимптомно или маскироваться под вирусную инфекцию. В тяжелых случаях на первый план выходят признаки сердечной недостаточности.
Сердечные симптомы включают в себя:
- боль в груди, нередко отдающую в левую руку;
- приступы сердцебиения;
- учащенный пульс;
- одышку при физической нагрузке, а затем и в покое;
- отеки в области лодыжек и стоп;
- быструю утомляемость.
Общие проявления инфекции:
- слабость;
- потливость;
- головная боль;
- боль в суставах и мышцах;
- лихорадка;
- боль в горле;
- диарея.
Общая информация о заболевании
Воспаление сердечной мышцы может возникнуть на фоне любой инфекции, чаще всего вирусной. Случаи миокардита неинфекционного происхождения также довольно распространены и бывают вызваны некоторыми медикаментами, вредными химическими веществами или радиацией. Во многих случаях установить точную причину не удается.
К самым распространенным причинам инфекционного миокардита относятся:
- вирусные инфекции, среди которых наибольшее значение имеет энтеровирус Коксаки, вирус гриппа А и В, кори, краснухи, инфекционного мононуклеоза и гепатита В;
- бактериальные инфекции, прежде всего стафилококковая, стрептококковая и дифтеритическая;
- некоторые паразиты, прежде всего трипаносомы и токсоплазмы;
- грибы (кандиды, возбудители аспергиллеза и гистоплазмоза).
Неинфекционные факторы, вызывающие миокардит:
- лекарственные препараты (антибиотики, сульфаниламиды);
- наркотические вещества (кокаин);
- избыток гормонов щитовидной железы;
- нарушение функции почек;
- сыворотки и вакцины;
- заболевания соединительной ткани (неспецифический язвенный колит, склеродермия, ревматоидный артрит, ревматизм, системные васкулиты, гранулематоз Вегенера, системная красная волчанка);
- травмы и ожоги;
- факторы неустановленного происхождения (идиопатический миокардит Абрамова – Фидлера).
Вне зависимости от причины заболевания, изменения, возникающие в сердечной мышце, носят схожий характер. В результате воспаления развивается отек миокарда и его кровоснабжение ухудшается. Отдельные клетки могут разрушаться с выбросом в кровь веществ, в том числе и фрагментов белка, которые воспринимаются защитной системой организма как чужеродные из-за их сходства с белками некоторых бактерий и вирусов. Это приводит к активизации иммунной системы и развитию реакции на собственные ткани. Степень выраженности этих реакций во многом определяет тяжесть заболевания.
По течению различают острые и хронические миокардиты. Течение заболевания во многом зависит от его причины. Инфекционный миокардит чаше всего носит острый или подострый, иногда рецидивирующий характер, в хроническую форму переходит редко. Неинфекционный миокардит обычно переходит в хроническую прогрессирующую форму с развитием таких осложнений, как нарастающая сердечная недостаточность, нарушение сердечного ритма, образование тромбов, инфаркт.
Кто в группе риска?
- Страдающие системными и аутоиммунными заболеваниями.
- Пациенты с ревматизмом.
- Перенесшие операции на сердце.
- Беременные.
Диагностика
Диагностика миокардита затруднена ввиду сходства клинической картины со многими другими заболеваниями. Одним из сигнальных признаков может стать появление одышки спустя две недели после перенесенной вирусной инфекции. Диагноз “миокардит” ставится на основании истории заболевания, данных лабораторных и специальных методов исследования. При подозрении на инфекционную природу миокардита должно быть проведено исследование крови на определенные вирусы, бактериальные или грибковые инфекции. Объем лабораторных тестов определяется лечащим врачом на основании конкретных проявлений инфекционного процесса. В большинстве случаев решающим в постановке диагноза является проведение биопсии миокарда.
- Ревматоидный фактор – это антитела, определяемые в крови людей, которые страдают некоторыми заболеваниями соединительной ткани. При миокардите положительный ревматоидный фактор свидетельствует о наличии аутоиммунного компонента воспаления.
- Антистрептолизин О – анализ на наличие в крови антител к стрептококку. Назначается при подозрении на миокардит стрептококкового происхождения.
- Общий белок и белковые фракции в крови при миокардите могут быть понижены. Значительное снижение уровня общего белка может наблюдаться при тяжелых формах заболевания.
- Аланинаминотрансфераза (АЛТ), Аспартатаминотрансфераза (АСТ). АЛТ и АСТ относятся к ферментам, в основном содержащимся в клетках печени, поджелудочной железы, сердечной мышце. Их повышенное содержание в сыворотке крови может указывать на разрушение клеток миокарда.
- Фибриноген. Фибриноген – один из основных компонентов свертывающей системы крови. Повышение уровня фибриногена обычно наблюдается при активном воспалении в ответ на повреждение тканей. Из фибриногена образуется другой белок – фибрин, участвующий в формировании тромбов. При миокардите повышенный уровень фибриногена может указывать на риск тромботических осложнений.
- Маркеры повреждения миокарда: тропонин и креатинкиназа-МВ могут повышаться в острую фазу миокардита. Диагностическое значение имеет повышение их уровня при отсутствии клиники инфаркта миокарда.
- Тропонин I – один из белков, присутствующих в сердечной мышце. При повреждении ее тропонин высвобождается, и концентрация его в крови возрастает. Повышения уровня тропонина при миокардите могут наблюдаться в острую фазу заболевания.
- Креатинкиназа-МВ- фермент, содержащийся в сердечной мышце и высвобождается при разрушении ее клеток. При миокардите также как и тропонин может свидетельствовать о повреждении миокарда.
- Антитела к миокарду. Аллергический или автоиммунный компонент воспаления присутствует в подавляющем большинстве случаев заболевания, как инфекционного, так и неинфекционного происхождения. Появление антител к сердечной мышце – один из основных показателей, подтверждающих диагноза.
- Исследование крови на антитела к отдельным возбудителям может назначаться для подтверждения инфекционного характера заболевания. При миокардите могут иметь значение исследования крови на:
- Грипп
- Гепатит В
- Кандидоз
- Стрептококковую инфекцию
Дополнительные исследования при подозрении на миокардит включают в себя:
- УЗИ сердца (эхокардиография). Позволяет оценить размеры и работу сердца. Эхокардиограмма может обнаружить увеличение сердца, признаки развивающейся сердечной недостаточности, проявлением которой при эхокардиографии является снижение фракции выброса. Она оценивается как процентное соотношение объемов крови, поступающей в аорту во время сокращения сердца и остающейся в нем. Чем ниже фракция выброса, тем тяжелее степень нарушений работы сердца. Показатель ниже 35 % говорит о высоком риске развития аритмий. Эхокардиография также позволяет исключить другие заболевания, имеющие сходные симптомы.
- ЭКГ позволяет зафиксировать изменения частоты сердечных сокращений, нарушения сердечной проводимости и ритма, заподозрить ранее перенесенный миокардит. При тяжелых формах миокардита изменения на кардиограмме могут напоминать таковые при инфаркте миокарда.
- Магнитно-резонансная томография сердца (МРТ). Позволяет увидеть положение и размеры сердца, его форму и структуру. При МРТ можно увидеть признаки воспаления миокарда.
- Биопсия миокарда. С помощью специального инструмента можно взять фрагменты сердечной мышцы для исследования под микроскопом. При этом видны характерные признаки воспаления и отека в мышечной ткани, а также разрушенные клетки миокарда при тяжелом течении заболевания. Метод имеет высокую диагностическую точность и позволяет подтвердить или опровергнуть диагноз миокардита в тех случаях, когда другие методы исследования оказываются недостаточно информативными.
- Коронарокардиография. Метод, при котором рентгенконтрастное вещество вводится в сосуды сердца с помощь специальных катетеров. Метод важен для исключения ишемической болезни сердца, с которой во многих случаях следует дифференцировать миокардит.
Лечение
Лечение миокардита зависит от вызвавшей его причины и стадии заболевания. При легком течении показано ограничение физической нагрузки, в более тяжелых случаях – постельный режим. Рекомендуется ограничение соли. Медикаментозное лечение может включать в себя:
- Антибиотики – назначаются при подтверждении бактериальной природы миокардита
- Стероидные гормоны – для подавления аутоиммунной реакции и аллергического компонента
- Препараты, снижающие артериальное давление и влияющие на частоту сердечных сокращений могут назначаться для снижения нагрузки на сердце.
- Мочегонные средства для уменьшения отеков
В тяжелых случаях с развитием хронической сердечной недостаточности может потребоваться постановка кардиостимулятора или стать вопрос о пересадке сердца.
Профилактика
Специфической профилактики миокардита не существует. Основные меры, направленные на предупреждение миокардита включают в себя:
Миокардит у детей
Миокардит у детей — это воспалительное заболевание миокарда различной этиологии, которое возникает первично либо выступает осложнением других болезней. Причинами патологии являются инфекционные, аллергические, токсические и лекарственные факторы. Симптомы миокардита включают боли в сердце, одышку, слабость, лихорадку. Для диагностики используют лабораторное обследование (миокардиальные маркеры, серологические реакции), инструментальные методы — рентгенографию ОГК, ЭхоКГ, ЭКГ. Лечение проводится с учетом этиологии: детям назначаются антибиотики и противовирусные препараты, глюкокортикоиды, кардиотропные средства.
МКБ-10
Общие сведения
Истинная частота миокардита в детском возрасте не установлена, поскольку его симптомы варьируют от слабости и утомляемости до кардиогенного шока, что затрудняет постановку диагноза. Чаще всего заболевание встречается у новорожденных, детей раннего возраста, нередко оно сопровождается перикардитом. По результатам аутопсии признаки воспаления миокарда выявляются у 4-9% умерших детей. Вариабельность клинической картины и высокий риск осложнений обуславливают актуальность миокардитов в детской кардиологии.

Причины
У детей миокардит чаще возникает на фоне вирусного поражения сердца. Среди этиологических факторов преобладают парвовирусы, вирус герпеса 6 типа, энтеровирусы (Коксаки и ECHO). Возможно сочетание нескольких инфекционных агентов, что является прогностически неблагоприятным признаком. Среди других причин воспалительного повреждения сердца детские кардиологи называют:
- Бактериальные. Наиболее опасными считаются дифтерийные (инфекционно-токсические) миокардиты, также поражения сердца встречаются при скарлатине, брюшном тифе, сальмонеллезе. Реже у детей развивается воспаление миокарда, вызванное патогенными штаммами стафилококков и стрептококков.
- Иммунологические. Миокардит возникает как особый вид аллергической реакции на введение столбнячного анатоксина, сывороток или вакцин. Другой вариант — аутоиммунный механизм, связанный с системными болезнями соединительной ткани, саркоидозом, гранулематозом Вегенера.
- Токсические. Повреждение сердечной мышцы бывает в ответ на действие металлов — меди, железа, свинца. Миокардиты наблюдаются при укусах ядовитых насекомых и змей, отравлении мышьяком или угарным газом. При этом они сочетаются с полиорганной патологией. Среди физических факторов заболевания называют радиацию и электровоздействие.
- Лекарственные. Сердечная мышца поражается при длительном или неконтролируемом применении антибиотиков, противосудорожных средств, антипсихотиков. Симптомы миокардита также появляются после приема препаратов лития, доксорубицина, других цитостатиков. У подростков болезнь может провоцироваться употреблением наркотиков (амфетамина, кокаина).
Патогенез
Несмотря на разнообразие причин, в механизме развития заболевания играют роль сходные иммунопатологические процессы. Результаты экспериментальных исследований показывают, что миокардит является результатом комбинации прямого цитотоксического воздействия на кардиомиоциты и опосредованного негативного влияния на клетки, которое реализуется через цитокины и другие биомолекулы.
Развивающаяся иммунологическая недостаточность вызывает дисрегуляцию иммунного ответа и выработку антител к кардиомиоцитам. Дисфункция миокарда провоцирует гиперпродукцию нейрогормонов и провоспалительных цитокинов, а в дальнейшем — тотальное структурное повреждение клеток. Физиологические особенности сердечно-сосудистой системы у детей обуславливают быструю дезадаптацию и декомпенсацию состояния.
Классификация
В отечественной педиатрии болезнь разделяют на врожденную (антенатальную) и приобретенную (постнатальную). По длительности миокардиты бывают острые (до 3 месяцев), подострые (до 1,5 лет) и хронические. Для обобщения характера течения заболевания и прогноза врачи пользуются зарубежной клинико-патологической классификацией по Е.Либерману, которая включает 3 формы:
- Молниеносный вариант. Проявляется быстрым нарастанием признаков недостаточности кровообращения и декомпенсацией, включительно с кардиогенным шоком. У детей выражена левожелудочковая дисфункция, а симптомы воспаления миокарда хорошо видны при ультразвуковой диагностике.
- Подострая форма. Протекает бессимптомно или со стертой клинической картиной, дети не жалуются на недомогание или принимают его за обычное переутомление. При этом зачастую развиваются аритмии и структурные перестройки сердечной мышцы.
- Хроническое течение. При активном варианте миокардита наблюдаются рецидивы заболевания при положительном ответе на терапию. Для хронической персистирующей формы характерны постоянные симптомы и воспалительные очаги в миокарде, которые дают неблагоприятный долгосрочный прогноз.
Симптомы миокардита у детей
У большинства детей заболевание протекает без выраженных сердечных проявлений, поэтому оно редко диагностируется вовремя. Поскольку ведущие симптомы миокардита — одышка, рвота, снижение аппетита, в 80% случаев при первичном обследовании у педиатра выставляется другой диагноз, а воспаление сердца обнаруживают после инструментальной и лабораторной диагностики.
Клиническая картина миокардита зависит от возраста пациента. Для новорожденных и младенцев 1-го года жизни характерно тяжелое или фульминантное течение. У малыша отмечаются приступы остановки дыхания, сменяющиеся шумной одышкой, он сильно потеет, становится вялым и заторможенным. Ребенок отказывается от груди или бутылочки. Кожа вокруг рта и на кончиках пальцев приобретает синюшный оттенок.
В раннем возрасте типичны симптомы левожелудочковой недостаточности — частое и шумное дыхание, одышка при физической нагрузке, периодический кашель с хрипами. Самочувствие ухудшается в положении лежа, во время ночного сна. При остром процессе повышается температура тела до субфебрильных или фебрильных цифр. У школьников вышеописанные признаки миокардита дополняются болями в животе, тошнотой и рвотой.
Патогномоничные симптомы кардиального поражения, такие как боль в предсердечной области, ощущение перебоев или замирания сердца, обмороки, встречаются только у 40-50% детей школьного возраста. При тяжелом течении возможны отеки нижних конечностей, увеличение живота из-за гепатомегалии и асцита. Изредка болезнь манифестирует кардиогенным шоком.
Осложнения
Миокардит — потенциально опасное для жизни ребенка заболевание, поскольку оно может стать причиной внезапной сердечной смерти. Важное прогностическое значение имеет своевременность постановки диагноза, поскольку без лечения смертность достигает 20% у подростков и до 75% у новорожденных. Среди осложнений острого периода также выделяют кардиогенный шок, тромбоэмболический синдром.
В 46% случаев нелеченый миокардит переходит в дилатационную кардиомиопатию, которая сопровождается хронической сердечной недостаточностью. При хроническом течении развивается гипертрофия, а затем фиброз миокарда, наблюдается стойкая сердечно-сосудистая дисфункция. Обычно у таких детей определяются нарушения ритма и проводимости (от единичных экстрасистол до опасных желудочковых тахикардий).
Диагностика
Детский кардиолог обращает внимание на анамнез — связаны ли симптомы с перенесенной инфекцией, отравлением, приемом лекарств или введением вакцины. При физикальном осмотре врач оценивает тахикардию, приглушенность сердечных тонов и появление патологических ритмов, наличие разнокалиберных легочных хрипов. Диагностический план при миокардите у детей включает следующие методы:
- УЗИ сердца. При эхокардиографии кардиолог видит расширение сердечных камер, утолщение их стенок, интерстициальный отек тканей. Исследование дополняют допплерографией для оценки кровотока в сосудах. Для уточнения диагноза рекомендовано проводить МРТ сердца с контрастированием.
- Рентгенография ОГК. Врач обнаруживает расширение сердечной тени во все стороны и повышение кардиоторакального индекса более 0,5, что характеризует кардиомегалию. Наблюдаются сглаживание контуров органа и сферичная деформация, что свидетельствует об активном воспалении и отеке тканей.
- ЭКГ. На кардиограмме выявляют снижение вольтажа зубцов и симптомы гипертрофии миокарда левого желудочка. Реже заметны нестойкие изменения реполяризации. Ранние симптомы миокардита представлены разнообразными нарушениями проводимости, в 60% случаев им сопутствует экстрасистолия.
- Исследования миокардиальных маркеров. Информативным для врача является повышение тропонина и его изоферментов, что указывает на острое течение. Ценные диагностические сведения дают анализы на КФК и ЛДГ, которые отражают активность воспалительного процесса. NT-proBNP определяют для подтверждения сердечной недостаточности.
- Серологические тесты. Исследования крови и других биологических материалов требуются для установления причины миокардита, если предполагается его вирусная или бактериальная природа. На практике эти методы не всегда эффективны. Поэтому дополнительно производится микробиологический анализ смывов носоглотки.
«Золотым стандартом» диагностики миокардитов признана эндомиокардиальная биопсия. Метод необходим для гистологической верификации диагноза в сомнительных случаях, а также для обнаружения этиологических факторов воспаления. В связи со сложностью проведения и инвазивностью биопсия сердечной стенки не введена в рутинный диагностический комплекс, но выполняется по показаниям в специализированных кардиологических центрах.
Лечение миокардита у детей
Ребенку с миокардитом требуется госпитализация и лечебно-охранительный режим в течение первых 1-2 месяцев либо до стихания острой фазы заболевания. Полностью ограничиваются физические нагрузки, поскольку они усиливают воспалительный процесс. Подбирается полноценное сбалансированное питание, пациентам-школьникам рекомендуют ограничить потребление соли. Тщательно контролируется питьевой режим для предупреждения отеков.
Медикаментозное лечение миокардита имеет несколько составляющих: этиотропную терапию при условии выделения инфекционного возбудителя, коррекцию признаков сердечной недостаточности, применение патогенетических препаратов для воздействия на механизмы развития болезни. С терапевтической целью используют следующие группы лекарств:
- Антибиотики. Детям назначают защищенные пенициллины в комбинации с аминогликозидами или цефалоспоринами (в школьном возрасте). Курс длится 2-4 недели, чтобы полностью устранить миокардит, вызванный вирусно-бактериальной ассоциацией, предупредить начало инфекционного эндокардита.
- Противовирусные средства. Лекарства эффективны лишь в первые дни после попадания инфекционного агента в организм, поэтому показаны не всем больным. При заражении герпесвирусами используют препараты группы ацикловира и антицитомегаловирусный иммуноглобулин.
- ИнгибиторыАПФ. Медикаменты занимают первое место в терапии сердечной недостаточности у детей. Для повышения эффективности их дополняют бета-блокаторами, сердечными гликозидами в низких дозах и метаболическими препаратами.
- Глюкокортикоиды. Противовоспалительные гормоны эффективны при тяжело протекающем воспалении, развитии инфекционно-токсического шока, поражении проводящих путей сердца. Иммуносупрессия рекомендована только в остром периоде миокардита.
Прогноз и профилактика
Исходом миокардита может быть выздоровление, сохранение остаточных минимальных нарушений сердечной деятельности либо переход в хроническую форму. Чем раньше проведена диагностика и начато лечение, тем больше у ребенка шансов на полное излечение. Профилактика болезни включает предупреждение вирусных и бактериальных инфекций, санацию хронических очагов воспаления, проведение вакцинации согласно Национальному календарю прививок.
1. Миокардит у детей: проблемы и решения/ И.Л. Никитина, Т.Л. Вершинина // Медицинский совет. — 2017.
4. Диагностика и лечение инфекционных поражений миокарда у детей/ Т.А. Руженцова, А.В. Горелов, Т.В. Смирнова, Л.А. Счастных // Детская больница. — 2012.
Диагностика миокардита у детей
• При раннем и позднем антенатальном кардите симптомы заболевания появляются сразу после рождения. Наблюдается прогрессирующая тахикардия, тахипноэ, бледность кожи, западение межреберных промежутков и «сопение» на фоне отсутствия симптомов поражения легких. При позднем антенатальном кардите диагностируются сердечные аритмии.
• Постнатальный кардит манифестирует спустя несколько дней жизни и к 5—7-му дню от начала заболевания у детей развивается острая сердечная недостаточность. Острый постнатальный кардит у новорожденных часто носит бурный характер и протекает злокачественно. У большей части младенцев на фоне острой сердечной недостаточности имеются клинические признаки респираторной вирусной инфекции. Часто начало острое, с выраженными симптомами интоксикации, вегето-висцеральными расстройствами, иногда в сочетании с коротким энтеральным синдромом. Нередко присоединяются нарушения ритма сердца, которые могут быть причиной резких и повторяющихся ухудшений состояния ребенка, проявляющихся изменениями со стороны ЦНС в виде приступов резкого беспокойства, потерями сознания, судорожным синдромом. Нередко присоединяется перикардит. Размеры сердца увеличиваются преимущественно за счет дилатации ЛЖ. В этом случае быстро развивается циркуляторный коллапс, увеличивается тахикардия, постепенно нарастает бледность Рентгенологически при раннем антенатальном кардите легочный рисунок чаще нормальный или незначительно усилен по венозному руслу, выявляется значительная кардиомегалия шаровидной или овоидной формы, а также тень сердца может иметь трапециевидную форму с вытянутым ЛЖ, которая отмечается у младенцев с более благоприятным течением заболевания.
При постнатальном кардите типичная рентгенологическая картина складывается из увеличения тени сердца с кардиоторакальным индексом, превышающим 0,60.
Диагностике миокардита у детей помогает определение активности кардиоспецифических ферментов в сыворотке крови (миокардиальная фракция креатинфосфокиназы МВ-КФК, ЛДГ-1, ЛДГ-2).Выделение культуры вирусов и серологическое исследование часто не позволяют выделить истинного возбудителя поражений сердца.
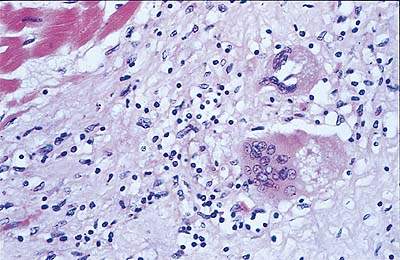
Для уточнения диагноза миокардита применяется биопсия эндомиокарда в области правого желудочка, которая выполняется спустя несколько недель от начала заболевания и далеко не во всех случаях может подтвердить или опровергнуть диагноз. У детей с аритмиями диагностическая ценность биопсии низкая.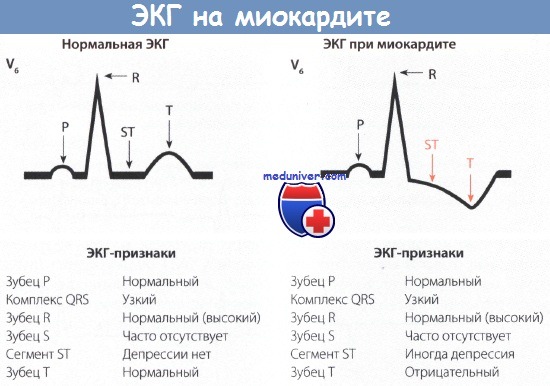
Лечение миокардита у детей.
Лечение миокардитов у новорожденных детей прежде всего направлено на купирование нарушения кровообращения. Наряду с этим проводится противовоспалительная терапия. С целью предупреждения развития бактериальной инфекции могут применяться антибактериальные препараты.
Терапия сердечной недостаточности складывается из назначения дигоксина в сочетании с диуретиками, ингибиторами АПФ, антикоагулянтами, при необходимости с бета-симпатомиметиками. При легкой форме кардитов у новорожденных проводится длительная дигитализация и оксигенотерапия. Используют низкие дозы насыщения дигоксином (0,02—0,03 мг/кг) в течение 36—48 ч на фоне ЭКГ-контроля. При правожелудочковой недостаточности добавляют мочегонные средства (лазикс из расчета 0,5 мг/кг массы тела 2 раза в сутки).
В качестве средств, купирующих воспалительный процесс при легкой и средней тяжести течения заболевания и в начальных стадиях сердечной недостаточности применяют нестероидные противовоспалительные средства курсом от 2 до 4 нед, преимущественно внутрь.
При выраженных стадиях сердечной недостаточности или нарушениях ритма сердца и проводимости вместо этих препаратов с успехом используют кортикостероиды в дозе 3—5 мг/кг, которые назначаются внутримышечно равными долями в течение дня без учета суточного ритма их экскреции в организме ребенка. Продолжительность курса лечения кортикостероидами определяется быстротой наступления клинико-лабораторной ремиссии — в среднем 3—4 нед. Снижение дозы кортикостероидов происходит постепенно, каждые 2—3 дня.
Контрольными тестами, кроме клинического улучшения и исчезновения сердечной недостаточности, являются нормализация показателей систолической функции левого желудочка, фазы реполяризации на ЭКГ, исчезновение нарушений ритма и проводимости и нормализация активности кардиоспецифического изофермента креатинфосфокиназы в сыворотке крови. Снижение терапевтической дозы кортикостероидов начинается после появления положительных контрольных тестов.
Тяжелая форма миокардита с выраженной сердечной недостаточностью и падением АД лечится более активно. В этом случае подключается инотропная терапия, которая начинается с инфузии допамина (5—8 мкг/кг-мин) или добутамина (5—10 мкг/кг-мин) и только после стабилизации гемодинамики через 2—3 сут переходят к дигитализации.
При болезни Кавасаки рекомендуется терапия иммуноглобулином для уменьшения коронарных последствий.Обычно кардиты у новорожденных протекают в течение от 2 до 6 мес и длительность течения зависит от активности воспалительного процесса и качества проводимой терапии.
Прогноз при миокардите у детей. Прогноз при легких формах миокардитов благоприятный. При тяжелых формах заболевания летальность у большинства детей наступает в первые 5—7 дней и достигает 80%. Неблагоприятным симптомом считается развитие эмбриокардии, брадикардии, асистолии. У новорожденных с поздним антенатальным миокардитом отмечается высокая ранняя смертность, достигающая 40%, часто связанная с внезапными нарушениями ритма сердца.
Миокардит у детей

Под миокардитами принято понимать воспалительные процессы, которые возникают в сердечной мышце.
Виды заболевания:
- Скоротечный миокардит – в миокарде формируются воспалительные процессы, провоцирующие кардиогенный шок и проблемы в функционировании левого желудочка. Своевременный курс лечения позволяет восстановить ткани;
- Острый миокардит. На его фоне проявляется ярко выраженная сердечная недостаточность, во время проведенное лечение решает проблему и стабилизирует работу сердца;
- Хронический миокардит в активной форме – это воспалительные процессы в миокарде, сопровождающиеся сердечной недостаточностью, также, дополнительно проявляется кардиомиопатия. Прохождение курса лечения частично решает проблемы, после лечения могут остаться участки с воспалением, фиброзом и увеличенными клетками;
- Хронический миокардит в персистирующей форме. На начальном этапе не сопровождается ярко выраженным проявлением симптомов, через определенный промежуток времени у пациента фиксируется сердечная недостаточность, прохождение курса лечения не оказывает положительного влияния на сердечную недостаточность.
Миокардиты могут быть вызваны разными причинами, на основании этого можно выделить следующие виды рассматриваемой патологии:
- Инфекционные (по типу возбудителя) миокардиты (наиболее часто следствие гриппа, дифтерии, острого тонзилита);
- Не инфекционные миокардиты: ревматический, токсический, аллергический на фоне приема препаратов.
С точки зрения степени распространенности принято выделять два основных вида заболевания: очаговое и диффузное.

Миокардит в раннем возрасте
Миокардит у детей может быть врожденным (заражение происходит в период беременности) и проявляться сразу после рождения ребенка. Матери замечают, что новорожденные быстро устают во время кормления, после этого ребенок проходит обследование, в рамках которого выявляется расширение границ сердца, глухие тона и тахикардия.
В большинстве случаев миокардит у детей носит инфекционный характер – следствие перенесенных инфекций.
Еще один распространенный вид миокардита, встречающийся в раннем возрасте – аллергический. Согласно актуальным на данный момент времени статическим данным, заболевание чаще проявляется у мальчиков 4-5 лет и в подростковом периоде.
Также, врачи часто диагностируют у детей ревматический миокардит.
Симптомы миокардита
Симптомы, характерные для миокардита, могут проявляться в легкой, средней и тяжелой форме. Отличительная особенность заболевания заключается в отсутствии строго обозначенного перечня симптомов, каждом отдельном случае имеются свои симптомы, связанные с заболеваниями, вызванными вирусами или инфекциями. На практике встречаются случаи, когда миокардит диагностируется после того, как пациент вылечился от вирусного заболевания.
Болевые ощущения в сердце, нарушение дыхания, учащенное сердцебиение в совокупности с заболеванием, вызванным инфекцией, являются признаками, характерными для миокардита. Кроме того дополнительно могут возникать головокружения и потеря сознания, связанные с сердечной недостаточностью.
- Болевые ощущения в сердце, в своем большинстве, имеют тупой характер;
- Тяжелая форма заболевания сопровождается проблемами с дыханием, даже если пациент пребывает в состоянии покоя;
- Также может проявляться повышенная потливость, быстрая утомляется, общее ухудшение самочувствия.
Больше всего проблем возникает при диффузном миокардите, у пациента фиксируются все симптомы, характерные для сердечной недостаточности, возникают острые боли в сердце.

Важно отметить, симптомы одинаковы для всех пациентов, вне зависимости от возраста. Если заболевание было получено во время беременности, то у ребенка после рождения могут проявляться проблемы с сердцем, физическим развитием, дыханием.
Диагностика миокардита
После проявления основных симптомов рекомендуется обратиться за помощью к врачу педиатру или кардиологу и пройти все необходимые обследования для выявления миокардита, среди которых можно выделить:
- УЗИ сердца (позволяет получить наиболее полную и актуальную информацию об изменения в тканях и сосудах);
- Различные виды ЭКГ (основной целью является выявление функциональных нарушений);
- Кардиоритмография (проводится для определения изменений ритма).
УЗИ сердца в Ростове-на-Дону ребенку можно выполнить в нашем медицинском центре “Гераци”, процедура обследования проводится в специально оборудованном кабинете, на оборудовании экспертного класса кандидатом медицинских наук. На основании полученных данных кардиолог формирует представление о сложившейся ситуации, ставит диагноз и назначает курс лечения.
УЗИ сердца — важная информация
Метод УЗИ позволяет получить информацию о недугах, имеющихся у ребенка, его можно использовать, как в период вынашивания, так и после рождения в течение всей жизни. На данный момент времени широко применяется эхокардиография. Каждый ребенок до достижения возраста один год должен в обязательном порядке пройти процедуру обследования методом УЗИ.
Наиболее частые вопросы родителей
Не оказывает ли ультразвук негативное влияние на организм ребенка?
Детское УЗИ сердца не вызывает болевых ощущений и не приносит вреда организму ребенка, отсутствует необходимость в специальной подготовке, длительность составляет в среднем 20 минут. В рамках процедуры врач делает акцент на наблюдении за работой сердца в режиме реального времени, полученные данные дают возможность сформировать представление о размере и состоянии структур сердечной мышцы.
В каком возрасте можно проходить обследование?
УЗИ сердца детям нужно проходить в возрасте 1 месяца и после достижения 6 лет. Полученные данные позволят врачу выявить патологии при их наличии или удостовериться в том, что сердце функционирует без проблем. Если были выявлены патологии, то врач составит курс лечения и наблюдения.
Детская кардиология – это одно из отделений нашего медицинского центра, где можно посетить кабинет врача, пройти обследование, получить рекомендации специалиста в формате платных медицинских услуг.
Когда может возникнуть необходимость в обследовании, кроме плановых процедур?
Если в ходе прослушивания сердца ребенка врачом были зафиксированы сердечные шумы, если у маленького пациента имеются жалобы на болевые ощущения в сердце, то специалист в обязательном порядке выдает направление на прохождение УЗИ.
Новорожденные направляются на обследование в том случае, если у них появляется цианоз. Также, грудничкам показано обследование, если у них изменяется цвет слизистых оболочек, дети старшего возраста направляются на процедуру при нарушениях во время физических нагрузок. Если ребенок падает в обмороки, у него падает температура в конечностях, и это сопровождается их посинением, то визит к врачу должен быть выполнен в экстренном порядке.
Неустойчивость перед простудой, наличие избыточного веса и быстрая утомляемость, также являются основанием для посещения кабинета врача. Записаться на прием кардиолога в нашем центре можно по телефону или на сайте, выбрав подходящую дату и время для совершения визита.

Как проводится детское УЗИ сердца
На грудную клетку ребенка наносится специальный гель, после этого по ней водят датчиком. Вся информация отображается на экране аппарата, прохождение исследования позволяет узнать, есть ли у ребенка проблемы с сердцем и выявить патологии даже на начальной стадии, что заметно снижает вероятность возникновения тяжелых осложнений.
Лечение миокардита
Прохождение курса лечения при миокардите ставит своей главной целью сведению к минимуму вероятности проявления негативных последствий, также усилия направлены на то, чтобы заболевание не перетекло в хроническую форму. Если у пациента наблюдаются тяжелые симптомы миокардита, то лечение осуществляется в стацтонаре. Если диагностируется легкая и средняя форма заболевания, то пройти курс лечения можно в домашних условиях, амбулаторно.
Курс лечения имеет комплексный характер и реализуется по следующим направлениям:
- Назначение противовирусных препаратов;
- Прием антибактериальных препаратов;
- Антиаритмические средства;
- Минимизация проявления проблем с тромбоэмболией.
Если лечение не дает положительного результата, при этом у пациента фиксируются тяжелые нарушения в работе сердца, то врач принимает решение о назначении кардиохирургического вмешательства.
Курс лечения миокардита у детей может быть дополняться оксигенотерапией, приемом витаминных комплексов, препаратов, оказывающие положительное влияние на обменные процессы в сердечной мышце. В случае хронической формы, длительность курса лечения в условиях на базе медицинского учреждения составляет 1,5-2 месяца, после этого ребенку рекомендуется посетить санаторий для продолжения лечения.
Прогноз и профилактика
Дети школьного возраста в большинстве случаев переносят миокардит без негативных последствий, для этого нужно своевременно выявить заболевание и пройти курс лечения. Если заболевание носит врожденный характер, то его лечение может сопровождаться трудностями и занимать много времени.
Профилактика миокардита выдвигает на первый план защиту от вирусов и бактерий, получение вакцин от инфекций.
Мы предоставляем своим клиентам платные медицинские услуги, у нас можно записаться к врачу кардиологу или на УЗИ сердца в форме на сайте или по телефону, также, доступны все мессенджеры.
Уточнить стоимость приема любого из специалистов или получить ответы на вопросы можно по телефону круглосуточной горячей линии: +7 (863) 333-20-11.
Миокардит у детей
Миокардит представляет собой воспалительное заболевание сердечной мышцы. Зачастую его обнаруживают у детей 5 лет, возникает вследствие инфекции или аллергии. Если процесс начался у новорожденного ребенка, то он требует повышенного внимания со стороны компетентного специалиста. Лучше обратиться в поликлинику, где вам окажут квалифицированную помощь. Не стоит пытаться самостоятельно справиться с проблемой.
Причины возникновения
Различают два вида:
- врожденный;
- приобретенный.
На развитие болезни оказывает действие определенное количество аспектов, среди которых можно выделить:
- Инфекционные (вирусные, бактериальные, грибковые ).
- Глистные инвазии (эхинококкозе, трихинеллезе).
- Факторы токсического или химического характера (укусы насекомых, змей, воздействие химических веществ на организм, наркотики или алкоголь).
- Аспекты физического здоровья (переутомление, перегревание).
- Влияние лекарств и других средств (вакцинация, прием антибиотиков).
- Аллергические реакции.
Из вышеперечисленных поводов становится понятно, что в основном недуг может проявиться у малышей, которые переболели вирусными или бактериальными инфекциями, кроме того, такие дети подвержены аллергическим реакциям. Поэтому родителям нелишне ограничить потребление продуктов, на которые у малыша появляется аллергия. Иначе, вы сможете только усугубить ситуацию и только навредить.
Читайте также: УЗИ сердца ребенку (эхокардиография)
Миокардит ‒ симптомы
Отличительных характеристик и черт проявления исключительно воспаления не известно, болезнь может проявляться на фоне других, поэтому часто определить своевременно его не удается. Но выделяют характерные симптомы миокардита, которые выделяют доктора:
- сильнейшие или ноющие боли в области сердца;
- нарушение ритма или пульса, создается впечатление, как будто сердце «переворачивается»;
- одышка, возникающая вне зависимости от интенсивности физической нагрузки;
- кашель;
- синие нос, ноги, руки;
- нарушение кровообращения;
- отеки на ногах;
- быстрая утомляемость пациента;
- реже встречается повышение температуры тела;
- общая слабость.
Особенное внимание следует новорожденным детям, если вы заметили у них признаки заболевания, то немедленно обращайтесь за консультацией вашего лечащего врача, который поможет выявить вовремя появившийся недуг.
Миокардит ‒ как проходит диагностика
При первых признаках немедленно обратитесь в поликлинику, где работают грамотные медики. Они проведут прицельный осмотр и дадут направление на дальнейшее, подробное обследование. Но, существуют этапы выполнения диагностирования:
- Внешний осмотр малыша. Опытный кардиолог сразу диагностирует, что воспалена сердечная мышца. Синий оттенок лица, отекшие ноги, вздувшиеся вены, жесткое дыхание, все это дает понять специалисту, что необходимо проверить работу сердца в целом.
- Перкутирование. В этот момент врач «выстукивает» и точно определяет границы расширения сердечной мышцы.
- При помощи фонендоскопа доктор слушает частоту и ритм биения сердца;
Но, к сожалению, далеко не каждый педиатр способен верно и четко поставить диагноз, поэтому, скорее всего вас направят на тщательное обследование с применением специальных аппаратов, которые дадут полное представление о состоянии ребенка. Миокардит и его диагностика требует повышенного внимания со стороны родителей, некоторые замечают проявления довольно поздно, что значительно усугубляет ситуацию.
Миокардит ‒ как проходит лечение
Для эффективного излечения нужно знать точную причину. Если миокардит является следствием инфекции, то изначально нужно заняться лечением инфекционного заболевания. Только кардиолог сможет назначить лекарственные препараты, которые широко применяются при лечении миокардита. Мама должна обеспечить ему максимальный покой, правильное, здоровое питание. Так вы сможете немного помочь ребенку справиться с трудностями.
Вашему ребенку нужна помощь специалиста?
Записаться на прием к врачу вы можете по телефону
или с помощью системы на сайте
Записаться к врачу
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный . Записаться на прием к нашим специалистам или вызвать врача на дом Вы можете по телефону 8-800-700-31-69
Диагностика миокардита у детей

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Всем больным с подозрением на миокардит следует провести следующие исследования:
- сбор анамнеза жизни, семейного анамнеза, анамнеза заболевания;
- физикальное обследование;
- лабораторные исследования;
- инструментальные исследования.
В диагностический поиск обязательно включают тщательный анализ анамнеза заболевания, уделяя особое внимание связи кардиальных симптомов с предшествующими эпизодами вирусных, бактериальных инфекций и неясной лихорадки, всевозможными аллергическими реакциями, прививками. Однако нередко в педиатрической практике встречают случаи миокардитов, где нет определённой привязки заболевания сердца к конкретным этиологическим причинам.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Клиническая диагностика миокардита у детей
При обследовании обычно выявляют цианоз определённой локализации (акроцианоз, цианоз слизистых оболочек), нередко он бывает преходящим, что отличает его от такового при заболеваниях лёгких. Определяют ослабленный и слегка сдвинутый влево верхушечный толчок, расширенные или нормальные границы сердечной тупости. Над нижними отделами обоих лёгких возможны влажные мелкопузырчатые хрипы. Тоны сердца чаще приглушены, может быть «ритм галопа» и другие нарушения ритмической деятельности. Тахикардия не соответствует температуре тела и эмоциональному возбуждению ребёнка, устойчива к лекарственной терапии, сохраняется во время сна. Неинтенсивный дующий систолический шум на верхушке сердца либо появляется, либо интенсивность присутствующего ранее шума ослабевает. Увеличение печени, а у детей младшего возраста и селезёнки, периферические отёки и асцит определяют при правожелудочковой или тотальной недостаточности.

[11], [12], [13], [14], [15], [16], [17]
Лабораторная диагностика миокардита у детей
В процессе верификации миокардита лабораторную диагностику осуществляют по следующим направлениям:
- определение активности в плазме кардиоселективных ферментов, отражающих повреждение кардиомиоцитов;
- выявление биохимических маркёров воспаления;
- оценка выраженности иммунного воспаления; о выявление этиологических факторов;
- диагностика очагов хронической инфекции.
Известно, что при повреждении кардиомиоцитов любой этиологии (гипоксической, воспалительной или токсической) отмечают повышение активности кардиоселективных ферментов и белков (КФК, КФК-МВ, ЛДГ, тропонина Т). Однако нужно иметь в виду, что данные биохимические маркёры отражают повреждение кардиомиоцитов с разной степенью специфичности.
Концентрация ЛДГ (преимущественно фракции ЛДГ I) в крови отражает интенсивность анаэробного гликолиза и наличие лактат-ацидоза в миокарде.
Повреждение кардиомиоцитов или ослабление тканевого дыхания сопровождается повышением уровня анаэробного гликолиза, что приводит к лактат-ацидозу и повышению активности ЛДГ, поэтому увеличение его концентрации возможно и без разрушения кардиомиоцитов.
Повышение активности КФК может происходить при повреждении любых миоцитов, в том числе и поперечнополосатой мускулатуры. При этом возрастание в крови концентрации его сердечного изоэнзима КФК-МВ бывает следствием разрушения только кардиомиоцитов.
Кардиоселективные белки тропонин Т и тропонин I также появляются в плазме только при повреждении кардиомиоцитов вследствие многих причин.
Степень повреждения и разрушения кардиомиоцитов при миокардитах в большинстве случаев не имеет массивного характера, поэтому концентрация кардиоселективных ферментов повышается лишь в 1,5-2 раза.
Воспалительный процесс любой локализации вызывает изменения белкового состава крови (пропорции альфа-, бета-, у-глобулинов, содержания сиаловых кислот, фибриногена, С-реактивного белка и др.). однако изменение данных общепринятых биохимических маркёров воспаления, а также лейкоцитоз, увеличение СОЭ не имеют специфичности для воспаления миокарда, поэтому в качестве критериев собственно миокардита их не учитывают.
В последние годы отражением воспалительного поражения миокарда считают увеличение количества CD4 и изменение соотношения CD4/CD8, увеличение количества CD22, IgM, IgG, IgA и ЦИК. Одним из наиболее чувствительных лабораторных тестов считают реакцию торможения миграции лимфоцитов с сердечным антигеном. При миокардите также чувствителен тест дегрануляции базофилов, отражающий процентное содержание дегранулированных форм в периферической крови. Чувствительным иммунологическим тестом служит определение кардиального антигена и специфических циркулирующих иммунных комплексов, содержащих кардиальныи антиген, антител к кардиомиоцитам, к проводящей системе сердца, что служит своеобразным индикатором аутоиммунного воспаления в сердечной мышце.
Данные различных исследований свидетельствуют о повышении образования провоспалительных цитокинов (ИЛ-1бета, 6, 8, 10, фактора некроза опухолей а [ФНО-а]), поддерживающих процесс иммунного воспаления у больных миокардитом.
Определить причину миокардита (особенно вирусного) важно, но выделить возбудитель в случаях хронического течения воспалительного заболевания сердца удаётся крайне редко. Поиск возбудителя острых и хронических инфекционных патогенов в крови, носоглотке, аспирате из трахеи (вирусы, бактерии, спирохеты, простейшие и др.) и антител к ним осуществляют посредством культуральных методов, ПЦР, ИФА и др. Считают диагностически значимым повышение титра вирус-нейтрализующих антител в плазме в 4 раза и более, однако клиническая значимость этого метода пока не доказана.
Наряду с поиском возбудителя миокардита у детей, необходимы выявление и санация очагов хронической инфекции (хронический тонзиллит, хронический синусит, периапикальные зубные гранулёмы, пульпиты, хронический холецистит и др.). Анализ литературных источников свидетельствует о том, что, с одной стороны, хроническая очаговая инфекция может быть источником развития инфекции, внедряющейся в миокард, с другой – может стать неблагоприятным фоном для формирования неадекватного иммунного ответа на внедрение в миокард другого инфекционного агента. Следует учитывать, что постоянная интоксикация и сенсибилизация организма – неблагоприятный фон при развитии миокардита.
Инструментальная диагностика миокардита у детей
Существенное значение в установлении диагноза миокардита имеют ЭКГ и ЭхоКГ. Особо следует отметить необходимость проведения холтеровского (суточного) мониторирования данных ЭКГ, позволяющего выявить нарушения ритма и проводимости, не обнаруженные при обычной ЭКГ.
Данные электрокардиографии и холтеровского мониторирования
Характер изменений на ЭКГ широко варьирует, наиболее часто отмечают следующие:
- синусовая тахикардия;
- снижение вольтажа зубцов;
- нарушения ритма (чаще экстрасистолия) и проводимости (АВ-блокады I-II степени) сердца, чаще выявляемые при проведении холтеровского мониторирования данных ЭКГ;
- неспецифические изменения сегмента ST и зубца Т.
Изменения данных ЭКГ в острый период характеризуются быстрой сменой патологических признаков, часто их совокупностью, при выздоровлении происходит полная нормализация параметров.

[18], [19], [20], [21], [22], [23], [24], [25], [26]
Данные эхокардиографии
При эхокардиографическом исследовании часто обнаруживают такие изменения:
- нарушение систолической и/или диастолической функции левого желудочка;
- дилатация полостей сердца, преимущественно левого желудочка;
- симптомы митральной регургитации вследствие относительной недостаточности митрального клапана;
- экссудат в полости перикарда.
При фокальном миокардите могут быть и нормальные показатели. Ценность ЭхоКГ при кардиомегалии состоит главным образом в исключении других возможных причин ухудшения состояния ребёнка (врождённый порок сердца и др.).

[27], [28], [29], [30], [31], [32], [33], [34], [35], [36]
Рентгенография органов грудной клетки
Важную роль в выявлении кардиомегалии у детей играет рентгенологический метод исследования, так как позволяет получить более точное представление о степени увеличения сердца, чем при перкуссии, а также оценить состояние малого круга кровообращения (застой в лёгких).
Сцинтиграфия миокарда
Некротические и воспалительные изменения миокарда выявляют с помощью сцинтиграфии с 67 Ga и антимиозиновых антител, меченных 111 In. Однако ценность данного метода для клинической практики у детей не доказана.
Катетеризация сердца и трансвенозная эндомиокардиальная биопсия
Катетеризация сердца позволяет провести гистологическое и иммунологическое исследование миокарда для выявления признаков воспаления. Однако, несмотря на высокую информативность, биопсию миокарда, особенно у детей, применяют ограниченно, что связано с рядом причин: в интерпретации результатов существует немало сложностей (возможность получения ложноположительных и ложноотри-цательных результатов), метод технически сложен и требует наличия специально обученного персонала, высока стоимость, вероятность тяжёлых осложнений.

[37], [38], [39], [40], [41], [42], [43]
Критерии диагностики миокардита у детей
Диагностика миокардита у детей основана на динамике патологических изменений данных ЭКГ, ЭхоКГ, наличии кардиомегалии, остро начавшейся и прогрессирующей застойной сердечной недостаточности, повышении активности кардиоспецифических ферментов. Эти изменения выявляют через 2-3 нед после инфекционного процесса, они сопровождаются типичными субъективными признаками.
Клиническая картина хронического миокардита складывается из последовательного ряда обострений, наступающих через неопределённые промежутки времени. Каждое из обострений сначала принимают за ОРИ, и только последующие нарушения функционального состояния сердца позволяют выявить истинную причину ухудшения состояния.
Для установления диагноза «миокардит» общепризнанных критериев не существует. Наиболее известны критерии NYHA (1964.1973), со временем дополняемые и уточняемые.
- Большие признаки:
- патологические изменения данных ЭКГ (нарушения реполяризации, нарушения ритма и проводимости);
- повышение концентрации в крови кардиоселективных ферментов и белков (КФК, КФК-МВ, ЛДГ. тропонин Т):
- увеличение размеров сердца по данным рентгенографии или ЭхоКГ;
- застойная недостаточность кровообращения;
- кардиогенный шок.
- лабораторное подтверждение перенесённого вирусного заболевания (выделение возбудителя, результаты реакции нейтрализации, реакция связывания комплемента, реакция гемагглютинации, увеличение СОЭ, появление С-реактивного белка);
- тахикардия (иногда брадикардия);
- ослабление первого тона;
- «ритм галопа».
Диагноз «миокардит» правомочен при сочетании предшествующей инфекции с одним большим и двумя малыми признаками.
Критерии NYHA – начальный этап диагностики некоронарогенных заболеваний миокарда. Для установления окончательного диагноза в современных условиях необходимо дополнительное обследование с визуальным (однофотонная эмиссионная КТ, магнитно-резонансная томография [МРТ]) или гистологическим подтверждением клинического (предварительного) диагноза.
Критерии окончательного диагноза «миокардит»
Воспалительное поражение миокарда
Клеточная инфильтрация (более 5 клеток в поле зрения при увеличении 400) в морфобиоптатах миокарда
Наличие «сетчатого» фиброза в морфобиоптатах миокарда
Однофотонная эмиссионная КТ
Накопление радиофармпрепарата в миокарде при проведении однофотонной эмиссионной КТ с мечеными лейкоцитами или цитратом галия
Нарушение перфузии миокарда при проведении однофотонной эмиссионной КТ с Тс-тетрафосмином
Выявление внеклеточной воды при МРТ сердца с контрастированием
Нарушение перфузии миокарда при проведении МРТ сердца с контрастированием
Превышает норму тест-дегрануляции базофилов, выявляют наличие кардиального антигена и антител к миокарду, а также положительную реакцию торможения миграции лимфоцитов с кардиальным антигеном
Инструментальные и лабораторные методы исследования позволяют подтвердить наличие миокардита, однако отрицательные результаты не считают критерием исключения диагноза.

[44], [45], [46], [47], [48], [49]
- Тропонин I – один из белков, присутствующих в сердечной мышце. При повреждении ее тропонин высвобождается, и концентрация его в крови возрастает. Повышения уровня тропонина при миокардите могут наблюдаться в острую фазу заболевания.
-
и гемоглобин могут быть понижены при тяжелых формах миокардита. . Чрезмерное количество лейкоцитов со сдвигом лейкоцитарной формулы влево (появление в крови молодых клеточных форм) наблюдается при бактериальных миокардитах. При миокардитах, вызванных вирусной инфекцией, существенных изменений лейкоцитарной формулы, как правило, не происходит. Может увеличиваться количество эозинофилов, что свидетельствует об аллергической реакции.