Хроническая сердечная недостаточность: симптомы и лечение
Хроническая сердечная недостаточность (ХСН) – болезнь, для которой характерна неспособность сердца к перекачиванию определенного объема крови, достаточного для обеспечения организма кислородом. ХСН может быть вызвана многими заболеваниями сердечно-сосудистой системы, к наиболее распространенным из которых относят ишемическую болезнь сердца, гипертонию, эндокардит и ревматоидные пороки сердца. Ослабление сердечной мышцы приводит к невозможности нормального перекачивания крови, в результате чего постепенно уменьшается количество крови, выбрасываемой в сосуды.
Развитие сердечной недостаточности происходит постепенно, на ранних этапах заболевание может проявляться только при физических нагрузках, затем начинает ощущаться и в покое.
Возникновение характерных симптомов в состоянии покоя сигнализирует о том, что болезнь перешла в тяжелую стадию. Прогрессирование хронической сердечной недостаточности грозит значительным ухудшением состояния больного, снижением его работоспособности и даже инвалидизацией. Может отмечаться развитие хронической печеночной и почечной недостаточности, тромбов, инсультов.
Проведение своевременной комплексной диагностики и грамотного лечения обеспечивают замедление развития ХСН и предотвращение опасных осложнений этого тяжелого заболевания.
Для того чтобы стабилизировать состояние, больному с диагнозом «острая и хроническая сердечная недостаточность» необходимо придерживаться правильного образа жизни: нормализовать свой вес, соблюдать низкосолевую диету, ограничить физические и эмоциональные нагрузки.

Хроническая сердечная недостаточность: классификация
Хроническая сердечная недостаточность развивается постепенно, проходя определенные стадии.
Хроническая сердечная недостаточность – стадии с характерными симптомами:
- первая стадия – ограничения физической активности у больного отсутствуют: при обычных нагрузках не возникает слабость (дурнота), сердцебиение, одышка или ангинозные боли;
- вторая стадия – физические нагрузки умеренно ограничены: комфортное состояние у больного отмечается в покое, обычные физические нагрузки могут провоцировать появление слабости (дурноты), сердцебиения, одышки или ангинозных болей;
- третья стадия – физические нагрузки выражены ограничены: комфортное состояние у больного отмечается исключительно в состоянии покоя. При выполнении физических нагрузок появляется слабость (дурнота), сердцебиение, одышка или ангинозные боли;
- на четвертой степени хронической сердечной недостаточности выполнение любых нагрузок неизменно сопровождается дискомфортом. Синдром хронической сердечной недостаточности появляется также в состоянии покоя. Даже при минимальных нагрузках нарастают дискомфортные ощущения.
ХСН классификация включает в себя различные виды заболевания, подразделяющиеся в зависимости от формы (острая и хроническая сердечная недостаточность), локализации (левожелудочковая, правожелудочковая и смешанная сердечная недостаточность), происхождения (миокардиальная, перегрузочная или комбинированная хроническая сердечная недостаточность). В таблицах, которыми пользуется лечащий врач, представлена вся информация о заболевании, его стадиях и характерных симптомах.
Хроническая сердечная недостаточность: патогенез
Основные причины хронической сердечной недостаточности: повреждение сердечной мышцы или нарушение её способности к перекачиванию необходимого количества крови по сосудам, что может возникать у пациентов, страдающих следующими патологиями:
- артериальной гипертонией – повышенным артериальным давлением;
- ИБС (ишемической болезнью сердца);
- пороками сердца.
Развитие ХСН у женщин чаще всего обусловлено артериальной гипертонией. У мужчин же хроническая сердечная недостаточность возникает, как правило, как следствие ишемической болезни сердца.
Кроме того, хроническая сердечная недостаточность может развиваться вследствие наличия следующих заболеваний и зависимостей:
- сахарного диабета;
- аритмии (нарушения ритма сердца);
- кардиомиопатий;
- миокардитов;
- алкоголизма и табакокурения.
ХСН: симптомы
Клиника ХСН достаточно разнообразна и зависит от тяжести и длительности её течения. Заболевание развивается медленно, в течение нескольких лет. Отсутствие лечения грозит серьезным ухудшением состояния больного.
Чаще всего хроническая сердечная недостаточность проявляется следующими симптомами:
- одышкой при физических нагрузках, при переходе больного в лежачее положение, а позже и в состоянии покоя;
- головокружением, усталостью и слабостью;
- тошнотой и отсутствием аппетита;
- отеками нижних конечностей;
- развитием асцита (скоплением жидкости в брюшной полости);
- увеличением веса на фоне отечности;
- быстрым или нерегулярным сердцебиением;
- сухим кашлем с выделением розоватой мокроты;
- снижением интеллекта и внимания.
Хроническая сердечная недостаточность: группа риска
Нижеперечисленные факторы риска или хотя бы один из них могут провоцировать развитие ХСН. При сочетании нескольких факторов вероятность возникновения хронической сердечной недостаточности повышается в разы.
Группу риска по развитию ХСН составляют больные, страдающие следующими заболеваниями:
- ишемическая болезнь сердца;
- инфаркт миокарда в анамнезе;
- повышенное артериальное давление;
- нарушение ритма сердца;
- сахарный диабет;
- врожденный порок сердца;
- частые вирусные заболевания;
- хроническая почечная недостаточность;
- алкогольная зависимость.
Беременность при хронической сердечной недостаточности: прогрессирование заболевания
Организму беременной женщины приходится преодолевать достаточно серьезные нагрузки, в том числе и на сердце. Вследствие внутриутробного роста и развития плода сердечная мышца должна справляться с циркуляцией увеличившегося объема крови.
У женщин, страдающих определенными сердечно-сосудистыми заболеваниями, данная функция сердца часто нарушается, что приводит к развитию ХСН. Степени сердечной недостаточности проявляются по-разному, однако при появлении даже малейших дискомфортных ощущений беременным женщинам следует немедленно проинформировать об этом лечащего врача.
Диагностика хронической сердечной недостаточности
При постановке диагноза ХСН врачи Юсуповской больницы учитывают данные об истории болезни, характерные симптомы и результаты физикального осмотра, инструментальных и лабораторных исследований.
К лабораторным исследованиям относят следующие анализы:
- общий анализ крови – как правило, изменения отсутствуют. Иногда определяется наличие умеренно выраженной анемии;
- СОЭ (скорость оседания эритроцитов) – повышение СОЭ отмечается при ревматическом поражении сердца либо инфекционном эндокардите, следствием которых стало развитие сердечной недостаточности;
- общий анализ мочи – проводится для диагностики осложнений со стороны почек и исключения почечного происхождения отеков. Чаще всего возможным проявлением ХСН является повышение уровня белка в моче;
- исследование общего белка и белковых фракций – при ХСН их показатели снижаются, что связано с перераспределением в отечную жидкость;
- уровень глюкозы в крови – важно для того, чтобы исключить такой фактор риска ХСН, как сахарный диабет;
- показатели холестерола, липопротеинов низкой и высокой плотности – доказано наличие четкой взаимосвязи между высокими показателями холестерина и атеросклерозом, гипертонией, ишемической болезнью сердца; Повышенный уровень липопротеинов и холестерина при ХСН может свидетельствовать о более тяжелом течении болезни;
- уровень натрия и калия в крови – отеки, возникающие у больных с ХСН, являются причиной существенного снижения уровня этих микроэлементов. Контролировать состав крови особенно важно при приеме препаратов мочегонного действия, а также в случаях, если у больного хроническая сердечная и почечная недостаточность;
- исследование уровня мозгового натрийуретического пропептида – белка, образование которого в сердечной мышце связано с её избыточным растяжением и перегрузкой. Его циркуляция в крови довольно длительная, поэтому лабораторное исследование с легкостью может определить его уровень. При увеличении сердечной перегрузки активизируется секреция пропептида. Поэтому его показатели важны для определения тяжести ХСН.
Дополнительно назначается проведение инструментальных исследований, объем которых определяет лечащий врач:
- обзорной рентгенографии грудной клетки – для оценки положения и размеров сердца, исключения или подтверждения сопутствующих изменений в легких (если у больного заподозрена хроническая легочно-сердечная недостаточность);
- электрокардиографии (ЭКГ) – для определения нарушений сердечного ритма и последствий инфаркта миокарда, перенесенного ранее;
- эхокардиографии – для дифференцировки систолической и диастолической сердечной недостаточности, оценки деятельности всех отделов сердца, его размеров, толщины сердечной мышцы и её клапанов;
- нагрузочных проб – позволяют изучить реакцию сердечной мышцы на повышение физической нагрузки;
- коронарокардиографии – суть данного рентгеновского исследования состоит во введении специального контрастного вещества через катетер непосредственно в сосуды сердца, благодаря чему можно диагностировать ишемическую болезнь сердца;
- чреспищеводной эхокардиографии – ультразвукового исследования сердца с размещением датчика в пищеводе. Может применяться, если обычная кардиография не дает достаточно четкого изображения, а также помогает выявить тромбы в право предсердечной полости у пациентов с мерцательной аритмией;
- стресс-эхокардиографии – ультразвукового исследования сердца в состоянии покоя и после физических нагрузок либо после применения лекарственных средств с эффектом, подобным выполнению нагрузок. Исследование позволяет оценить резервные возможности сердца и выявить участки жизнеспособной сердечной мышцы;
- спиральной компьютерной томографии – в ходе процедуры выполняются рентгеновские снимки на разной глубине, что в сочетании с МРТ обеспечивает получение точного изображения сердца;
- эндомиокардиальной биопсии – в ходе диагностической процедуры производят забор тканей мышцы и внутренней оболочки сердца для гистологического исследования, что позволяет уточнить причину заболевания в сложных случаях.
Кроме того, пациентам Юсуповской больницы назначаются консультации терапевтов, кардиохирургов.
Хроническая сердечная недостаточность: лечение, препараты
ХСН представляет собой болезнь, при которой больным необходимо постоянно принимать лекарственные препараты. При хронической сердечной недостаточности применяют препараты, которые способствуют замедлению прогрессирования процесса и улучшению состояния больного. Отдельным пациентам с ХСН лечение требует применения хирургического вмешательства.
Лекарства при хронической недостаточности бывают основными, вспомогательными и дополнительными.
К основным препаратам относят ингибиторы АПФ (ангиотензин-превращающего фермента), антагонисты рецепторов к ангиотензину, бета-адреноблокаторы, антагонисты рецепторов к альдостерону, диуретики, этиловые эфиры полиненасыщенных жирных кислот, сердечные гликозиды. Сердечный гликозид для лечения хронической сердечной недостаточности применяется, чаще всего, пациентам с мерцательной аритмией.
Вспомогательные препараты при хронической сердечной недостаточности применяются в особых клинических ситуациях с осложнением течения ХСН. К ним относятся нитраты, антагонисты кальция, антиаритмические препараты, дезагреганты, негликозидные инотропные стимуляторы.
Дополнительные лекарства при хронической недостаточности: статины, непрямые антикоагулянты.
Для пациентов с диагнозом «хроническая сердечная недостаточность» клинические рекомендации врачей касаются не только приема медикаментов, но и пересмотра образа жизни в целом:
- необходимо отказаться от курения и употребления алкоголя;
- привести в норму свой вес;
- соблюдать бессолевую диету. Питание при ХСН должно быть сбалансированным, содержать достаточное количество белков и витаминов;
- больше гулять на свежем воздухе.

Хроническая сердечная недостаточность: рекомендации по профилактике
Профилактика хронической сердечной недостаточности базируется на основных принципах, которых должен придерживаться каждый человек, особенно после 40-45 лет:
- регулярно заниматься физической активностью;
- контролировать артериальное давление;
- вести образ жизни, который препятствует развитию ИБС;
- нормализовать обмен веществ (снизить избыточный вес, контролировать уровень холестерина, ограничить употребление соли);
- отказаться от частого употребления кофе, алкогольных напитков, бросить курить.
Благодаря четкому и последовательному выполнению вышеперечисленных рекомендаций можно добиться значительного замедления патологического процесса и улучшения качества жизни больного.
Диагностику и лечение ХСН в Москве предлагает клиника терапии Юсуповской больницы – ведущий многопрофильный центр, оснащенный новейшим оборудованием. Применение инновационных методик и огромный опыт команды специалистов клиники – терапевтов, кардиологов, диагностов, позволяют добиться впечатляющих результатов лечения хронической сердечной недостаточности. Каждому пациенту Юсуповской больницы обеспечивается профессиональный сестринский уход. При хронической сердечной недостаточности необходимо не только медикаментозное лечение, но и пересмотр рациона питания, с чем помогают справиться наши квалифицированные специалисты-диетологи, которые разрабатывают специальную схему питания для каждого пациента с ХСН.
Сердечная недостаточность
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Рудько Гали Николаевна
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, Член Российского кардиологического общества
“MediaMetrics”, радиостанция, программа “Онлайн-приём” (август 2018г.)
“MediaMetrics”, радиостанция, программа “Онлайн-прием” (июнь 2017г.)
“MediaMetrics”, радиостанция, программа “Онлайн-прием” (март 2017г.)
“Аптечное дело”, журнал для врачей, провизоров и фармацевтов (август 2015г.)
“Men’s Health. Советы экспертов”, медицинский блог (апрель 2015г.)
“Men’s Health”, медицинский блог (август 2014г.)
Что такое сердечная недостаточность?
Наше сердце подобно насосу, качающему кровь и поставляющему кислород и питательные вещества во все отделы организма. Нарушение способности сердца перекачивать кровь приводит к ее застою и влечет за собой развитие сердечной недостаточности. Плохое снабжение кровью ставит под удар и другие органы и ткани.
По распространенности сердечная недостаточность соперничает с самыми известными инфекционными заболеваниями.
По статистике, во всей Европе сердечной недостаточностью страдают около 28 миллионов человек. В нашей стране число больных этим недугом превышает 9 миллионов (более 25% из них моложе 60 лет)! При этом умирают от него россияне в 10 раз чаще, чем от инфаркта миокарда.

Анализы при сердечной недостаточности
Анализы при сердечной недостаточности
Анализы при сердечной недостаточности
Виды сердечной недостаточности
Существует несколько классификаций этой болезни.
Классификация по типу течения:
Острая сердечная недостаточность (ОСН). Развивается стремительно (процесс может занимать как часы, так и минуты) на фоне инфаркта миокарда, миокардита, тяжелых аритмий и других острых состояний.
Недуг проявляется кардиогенным шоком, отеком легких, сердечной астмой. Любое проявление острой сердечной недостаточности является опасным для жизни и может окончиться летально.
Хроническая сердечная недостаточность (ХСН). Развитие болезни идет постепенно – недели и месяцы, иногда годы. Причиной ХСН могут стать ишемическая болезнь сердца, перенесенный инфаркт миокарда, аритмии и блокады сердца, артериальная гипертония, пороки сердца, анемия и др.
Хроническую сердечную недостаточность, в свою очередь, делят на 4 подвида:
1. Общее состояние практически в норме, однако при значительных физических усилиях появляются одышка и усиленное сердцебиение (чего ранее у человека не было).
2. Физическая активность частично снижается. При средних нагрузках (вроде быстрой ходьбы, подъема по лестнице) появляются одышка, неприятные ощущения в груди, другие начальные признаки ХСН.
3. Одышка и быстрая утомляемость появляется даже при слабых физических усилиях (ходьба, завязывание шнурков), однако в покое состояние стабилизируется.
4. Признаки сердечной недостаточности проявляются ярко даже в состоянии покоя.
Классификация по локализации патологического состояния:
левожелудочковая сердечная недостаточность – происходит застой крови в малом круге кровообращения (в легких);
правожелудочковая СН – застой крови в большом круге кровообращения (отеки ног, гидроторакс, асцит);
смешанная (тотальная) сердечная недостаточность – единовременный застойный процесс в обоих кругах кровообращения.
Классификация сердечной недостаточности по происхождению:
миокардиальная сердечная недостаточность (возникает при патологических изменениях миокарда);
перегрузочная СН (развивается при перегрузке сердца, например при пороках сердца);
комбинированная СН.
Также выделяют систолическую (нарушение сократительной функции сердца) и диастолическую (нарушение расслабления миокарда) сердечную недостаточность.

Рентгенография при сердечной недостаточности

Рентгенография при сердечной недостаточности
Рентгенография при сердечной недостаточности
Симптомы сердечной недостаточности
Общие признаки сердечной недостаточности любого вида:
- затрудненное дыхание, одышка, удушье;
- повышенная утомляемость, снижение физической активности;
- отеки при сердечной недостаточности (в том числе, внутренних органов);
- увеличение массы тела из-за задержки жидкости.
Что касается других симптомов сердечной недостаточности, проявления могут разниться в зависимости от того, в каком желудочке сердца развивается патология.
Для левожелудочковой острой сердечной недостаточности (в связи с застоем крови в малом круге кровообращения) типичны:
- Сердечная астма – приступ удушья происходит ночью или после физического усилия. Возникает ощущение острой нехватки воздуха, одышка быстро нарастает до удушья. Больной дышит ртом, чтобы обеспечить больший приток воздуха.
- Ортопноэ – больной вынужден принимать сидячее положение, при котором улучшается отток крови из сосудов легких.
- Кашель – сначала сухой, далее с выделением розоватой мокроты, пены.
- Отек легких – появляются влажные хрипы, клокочущее затрудненное дыхание, пена изо рта.
Характерные признаки правожелудочковой острой сердечной недостаточности вызваны застоем крови в венах большого круга кровообращения:
- Вздутие шейных вен (связано с затруднением притока крови к сердцу, усиливается при вдохе);
- учащенное сердцебиение (сопровождается одышкой);
- отеки (из-за замедления кровообращения происходит задержка жидкости);
- понижение артериального давления.
Доврачебная помощь при сердечной недостаточности (ОСН)
Необходимо вызвать скорую, усадить больного, обязательно опустив его ноги. Обеспечить приток свежего воздуха. Если человек в сознании, разговаривать с ним, стараться успокоить. При возможности опустить конечности больного в теплую воду, чтобы снизить приток крови к сердцу. Измерить АД: при повышенных цифрах дать таблетку нитроглицерина под язык.
Признаки хронической сердечной недостаточности:
Одышка – при физических усилиях, а при длительном течении заболевания – и в покое.
Неспособность к физическим нагрузкам – сердце не может обеспечить необходимый для активных действий приток крови. Появляются одышка, слабость.
Цианоз – из-за недостатка кислорода в крови кожные покровы синеют. Наиболее характерен цианоз на губах, кончиках пальцев, кайме ушных раковин (акроцианоз).
Отеки – первыми при ХСН возникают отеки конечностей. Затем лишняя жидкость начинает скапливаться в полостях: плевральной, брюшной. Со временем отеки при сердечной недостаточности и другие застойные явления приводят к патологическим изменениям в легких, печени, почках.
Сердечная недостаточность
Первые же проявления различных заболеваний сердца должны быть тщательно обследованы во избежание развития более опасных симптомов. При затягивании с обращением к врачу состояние сердечной мышцы постепенно ухудшается. Ее ткани и сосуды претерпевают патологические изменения и уже не могут выполнять функции по перекачиванию достаточного объема крови. В итоге пациенту ставят диагноз «сердечная недостаточность», который чреват серьезными осложнениями: инфарктом миокарда, ишемией, артериальной гипертензией и т.д. Именно своевременность диагностики проблем работы сердца убережет вас от опасных последствий. Сейчас вы можете пройти консультацию и комплекс подготовительных обследований при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца абсолютно бесплатно!
Только до конца осени пройди бесплатную консультацию и комплекс подготовительных обследований* при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца.**
Спешите оставить заявку, период действия акции ограничен.
Что такое сердечная недостаточность?
Эволюция данной болезни происходит постепенно, проблемы в функционировании сердца нарастают с возрастом пациента. В молодости он не ощущает перебоев, ведь сердечные ткани и сосуды обладают достаточным тонусом, чтобы снабжать кровью все участки тела. Постепенно под воздействием различных факторов ткани и сосуды теряют эластичность, сердце до конца не выполняет свою основную функцию и кровоснабжение ухудшается.
К негативным факторам относят:
- увлечение пагубными привычками (алкоголь, курение);
- малоподвижный образ жизни;
- нарушения питания;
- наследственные заболевания сердца;
- неблагоприятная экология.
На начальном этапе происходят изменения в структуре тканей – увеличиваются желудочки сердца и их мышцы. Соответственно, увеличивается и объем крови в них. Сердечной мышце нужно работать с большим усилием, чтобы выталкивать кровь в сосудистую систему.
В результате сердце истощается, а стенки сосудов из-за перегрузок теряют эластичность, сужаются, быстро изнашиваются и со временем теряют способность пропускать нормальный объем крови. При этом повышается сосудистое давление, а человек быстро устает. И чем больше степень изношенности сердца и сосудов, тем быстрее наступает усталость. При высокой степени сердечно-сосудистой недостаточности пациент ощущает упадок сил даже в неподвижном состоянии.
Происходят не только изменения в тканях сердца и сосудах. Организм восполняет недостаток крови, прежде всего, в головном мозге и самом сердце. Поэтому у пациентов наблюдается недостаточный ее приток к конечностям, другим органам. Развиваются болезни периферических сосудов, хроническая почечная недостаточность, от недостатка кровообращения страдают суставы и т.д.
Классификация сердечной недостаточности
Острая сердечная недостаточность
Характеризуется внезапным, динамичным и в какой-то степени непредсказуемым развитием. Приступ может развиться за 3-5 минут или же 3-5 часов. Происходит нарушение сократительной функции сердца, поэтому страдает кровообращение, а нагрузка на ткани сердца (либо на левый, либо на правый желудочек) резко возрастает.
Различные виды острой формы характеризуются:
- застоем крови в различных крупных венах или легочном круге кровообращения;
- резким снижением частоты биения сердца, что становится причиной ухудшения кровоснабжения органов и тканей организма;
- внезапным ухудшением состояние больного, страдающего хронической формой болезни.
Хроническая сердечная недостаточность
Самая распространенная форма. Для нее характерно прогрессирующее течение, нарастание функциональных проблем сердца. Заболевание имеет несколько стадий.
Вначале сердечная мышца компенсирует недостаточный объем выброса крови, увеличивая количество сокращений. В это время постепенно происходит гипертрофия миокарда, сосуды начинают рефлекторно сужаться, а пациент ощущает периодические недомогания.
Такое состояние длится до тех пор, пока механизм компенсации не исчерпывает своих ресурсов. Органы и ткани сильнее испытывают недостаток кислорода, доставляемого с кровью, а продукты метаболизма выводятся хуже. В организме развиваются дистрофические явления.
Причины сердечной недостаточности
Причины острой сердечной недостаточности
Основной причиной заболевания становится повреждение тканей сердца, приводящее к изменению его функциональности. Нередко его вызывают другие болезни, негативно влияющие на сердце и сосуды:
- аритмии;
- кардиомиопатии;
- миокардиты;
- инфаркт миокарда;
- нарастание симптомов хронической формы;
- сахарный диабет;
- тампонада сердца;
- закупорка легочной артерии;
- пороки сердца.
- К причинам, имеющим несердечное происхождение, относят:
- инфекционные заражения;
- инсульты;
- травмы головного мозга.
Острая сердечная недостаточность у мужчин
У мужской части населения возникновение заболевания в острой форме чаще всего провоцируют инфаркт миокарда, токсические отравления (в том числе алкогольные), стрессы, переутомления.
Острая сердечная недостаточность у женщин
Высокий риск заболевания возникает у женщин в период беременности, когда сердце переживает сильные нагрузки. А в период менопаузы в организме происходит гормональное перестроение, влияющее на работу сердца.
Причины хронической сердечно-сосудистой недостаточности
Существует несколько специфических причин хронической (застойной) сердечной недостаточности:
- ишемическая болезнь сердца;
- эндокринные заболевания;
- нарушения питания;
- кардиомиопатия;
- аритмии, блокады сердца;
- заболевания перикарда;
- артериальная гипертония;
- врожденные и приобретенные пороки сердца.
Хроническая сердечная недостаточность у мужчин
Мужчины страдают данным заболеванием в основном из-за ишемической болезни сердца, характеризующейся патологией коронарных артерий. Негативными факторами являются ожирение, злоупотребление алкоголем и табакокурением.
Хроническая сердечная недостаточность у женщин
В России риск развития болезни выше именно у женщин, ведь продолжительность их жизни в целом больше, а сердечная недостаточность – болезнь пожилого возраста. Самая распространенная причина заболевания у женской части населения – артериальная гипертония. Наибольший риск появления заболевания наступает во время менопаузы.
Стадии сердечной недостаточности
В медицине известны 4 стадии (степени) сердечной недостаточности.
- Первая. Легкие проявления заболевания при физической нагрузке (утомление, одышка, усиленное биение сердца), на которые большинство пациентов обычно не обращают внимание. В спокойном состоянии симптомы проходят.
- Вторая. Происходят достаточно длительные, нарастающие изменения в функциях сердца. Пациент начинает ощущать перебои в сердечном ритме и одышку уже в покое, однако их степень еще остается умеренной. Причем симптомы могут появляться внезапно, например, при попытке встать с кровати.
- Третья. В конце концов, дают о себе знать перебои в работе других органов, сосудов, сопровождаемые патологическими изменениями в их тканях, системе кровообращения.
Функциональные классы сердечной недостаточности
- Первый. Пациент физически активен и не ощущает явных признаков заболевания.
- Второй. Пациент хорошо переживает покой, но физическая нагрузка становится причиной появления симптомов болезни.
- Третий. Пациенту комфортно в покое, однако для появления признаков болезни нужны уже гораздо меньшие физические нагрузки.
- Четвертый. Уже в покое пациент ощущает дискомфорт, а при минимальной нагрузке симптомы резко усиливаются.
Симптомы острой сердечной недостаточности
Симптомы нарастают быстро и даже стремительно. Патологические изменения происходят в разных желудочках сердца, поэтому выделяют следующие симптомы сердечной недостаточности.
При поражении правого желудочка:
- набухают вены на шее;
- синеют пальцы, уши, кончик носа;
- конечности отекают;
- увеличивается печень, а кожа слегка желтеет.
- При недостаточности левого желудочка:
- развивается одышка, удушье;
- приступы кашля сопровождаются выделением мокроты, пены;
- больной старается сесть на постели, спустив ноги;
- в легких слышатся влажные хрипы.
Общим симптомом является головокружение, потеря равновесия из-за резкого ухудшения кровоснабжения головного мозга. В ответ на уменьшение количества крови в сосудах стремительно развивается тахикардия. Также больной может ощущать тошноту.
Симптомы хронической сердечной недостаточности
- Один из наиболее характерных симптомов при сердечной недостаточности – одышка. С развитием заболевания ее интенсивность нарастает.
- Из-за недостаточного поступления кислорода в ткани развивается кислородное голодание, которое выражается в быстрой утомляемости, хронической усталости.
- Застой жидкости в легких, связанный с ухудшением гемодинамики в легочном круге кровообращения, становится причиной влажного кашля.
- Увеличение желудочков приводит к тому, что сердцу нужно чаще сокращаться, чтобы выталкивать нужное количество крови, – учащается сердцебиение.
Для хронической формы характерно нарастание проявлений болезни. Если на ранней стадии пациенты могут не обращать на них внимание, то впоследствии выраженность симптомов растет, усталость наступает быстрее. Даже в покое больной чувствует значительную одышку, сердцебиение, по ночам у него отекают конечности, а в утреннее время могут беспокоить боли в области сердца.
Симптомы сердечной недостаточности у женщин
Кроме общих симптомов, у женщин заболевание проявляет себя:
- болями в груди (обжигающего характера);
- потерей веса из-за отсутствия аппетита;
- повышением артериального давления;
- отеком конечностей и посинением кончиков пальцев.
Симптомы сердечной недостаточности у мужчин
Симптомы, которые чаще всего наблюдаются именно у мужчин, следующие:
- боли в груди (давящего характера), которые отдают в левую руку;
- кашель, сопровождающийся в ряде случаев кровохарканьем;
- отеки конечностей;
- дыхательная недостаточность с покраснением кожи на груди.
Диагностика сердечной недостаточности
На ранней стадии применяют методы, фиксирующие перебои в функционировании сердца под нагрузкой, не заметные в спокойном состоянии. В клинике CBCP пациентам предлагают наиболее эффективные из данных методов:
Для диагностики хронической сердечной недостаточности, изучения различных отклонений в структуре сердца, сосудов в CBCP также применяют суточное мониторирование артериального давления (СМАД), кардиоритмографию, специальную программу кардиоскрининга.
Первая помощь при сердечной недостаточности
Первая медицинская помощь при сердечной недостаточности, в основном, требуется при заболевании в острой форме, когда повышается риск инфаркта миокарда. Квалифицированно помочь сможет только бригада реаниматологов со специальным оборудованием. Поэтому нужно срочно вызвать скорую помощь.
Пока вы ждете врачей, окажите первую медицинскую помощь при острой сердечной недостаточности:
- больного усадите, обложив подушками;
- дайте ему таблетку нитроглицерина;
- обеспечьте доступ воздуха.
Если больной потерял сознание, необходимо провести непрямой массаж сердца.
Лечение симптомов сердечной недостаточности
Лечение хронической сердечной недостаточности занимает немалое время, а многие препараты (диуретики, гликозиды, ингибиторы, бета-блокаторы) назначают пациенту пожизненно. В основном действие препаратов направлено на снятие симптомов болезни и облегчения пациенту жизни. В частности проводится лечение одышки при сердечной недостаточности, снимается отечность конечностей, нормализуется давление.
При остром течении болезни, кроме лекарств, применяют хирургические методы. Цель лечения – устранить причины, которые привели к заболеванию: сужение коронарной артерии, последствия инфаркта миокарда. При тяжелых патологических изменениях сердечных тканей пациенту имплантируют дефибриллятор.
Питание и режим дня
Прием пищи должен быть дробным: 5-6 раз в день небольшими порциями. Ограничивают употребление мяса, соли, исключают копчености, шоколад, алкоголь. Чтобы восполнить силы, больные должны употреблять продукты с большим содержанием калия: гречневую и овсяную крупы, бананы, курагу, брюссельскую капусту и т.д. Назначают белковую и витаминную диету.
Режим дня зависит от формы заболевания. При острой форме необходим только покой. При хронической, напротив, покой противопоказан. Больному рекомендуют умеренности в физических нагрузках, разрабатывают специальную систему упражнений для профилактики заболевания.
Квалифицированная помощь при сердечной недостаточности в клинике CBCP
При малейших подозрениях на данное заболевание пройдите диагностику работы сердца и сосудов. Современные диагностические методы позволяют определить истинную причину заболевания, чтобы своевременно блокировать дальнейшее его развитие.
Клиника CBCP располагает новейшим оборудованием экспертного класса для диагностики всех видов данного заболевания. Опытные, квалифицированные кардиологи проконсультируют вас и дадут рекомендации, как лечить сердечную недостаточность.
Записывайтесь на прием прямо сейчас на сайте или в рабочее время по телефону: +7 (495) 640-57-56.
Сердечная недостаточность
Сердечная недостаточность – заболевание, или синдром, при котором нарушается функция сердца по перекачке крови. С диагнозом «сердечная недостаточность» сегодня в России проживают почти 7 млн человек, причем среди людей в возрасте старше 70 лет более 25% страдают от этого недуга.
Клиника «MedEx» – это опытные кардиологи и диагностика на немецком и японском оборудовании, которая позволит поставить точный диагноз и в короткие сроки приступить к лечению.
Механизм развития сердечной недостаточности
Основная задача человеческого сердца – бесперебойное снабжение кислородом и питательными веществами всех систем, органов и тканей организма, а также последующее выведение через кровоток продуктов распада.
При сердечной недостаточности сердце перестает выполнять «насосную» функцию, что приводит к нарушению циркуляции крови и ухудшению работы как отдельных систем, так и всего организма в целом.
Заболевание носит хронический характер и имеет невыраженную симптоматику. Это означает, что человек может жить с патологией несколько лет, прежде чем ему поставят диагноз.
Основные симптомы сердечной недостаточности
Проявления болезни выражаются в замедлении кровотока, повышении давления в сердечных камерах и скоплении избыточной крови в венах нижних конечностей и брюшной полости.
Основными признаками сердечной недостаточности являются:
- общая слабость и быстрое переутомление;
- застойные явления (отеки);
- нарушение функции дыхания (постоянная одышка, приступы удушья);
- расстройства сна, инсомния;
- резкий набор веса;
- понижение стрессоустойчивости, склонность к депрессиям;
- потемнение в глазах, головокружения, обмороки;
- бледность кожных покровов.
На поздних этапах сердечной недостаточности больной не чувствует облегчения даже в состоянии покоя.
Диагностика показывает увеличение размеров печени, систематическую аритмию и повышение ЦВД. Для пожилых людей характерен такой симптом, как снижение когнитивных функций.
Причины развития сердечной недостаточности
По характеру протекания патологии различают острую и хроническую сердечную недостаточность.
Причинами развития острой патологии являются:
- инфаркты миокарда;
- декомпенсация хронической сердечной недостаточности (ХСН);
- тампонада сердца;
- острая клапанная недостаточность;
- разрыв хорд митрального клапана;
- травмы сердечной мышцы.
Основными причинами возникновения ХСН называют:
- ишемические болезни сердца;
- артериальную гипертонию;
- кардиосклероз;
- миокардиты;
- кардиомиопатию;
- хроническую обструктивную болезнь легких (ХОБЛ);
- сахарный диабет.
Также стимулировать развитие сердечной недостаточности могут опухолевые процессы в сердечной мышце.
Классификация синдрома
В медицине выделяют следующие формы сердечной недостаточности (СН):
- право- и левосторонняя;
- систолическая и диастолическая;
- острая и хроническая.
Право- и левосторонняя сердечная недостаточность
Левосторонняя патология делится на левожелудочковую и левопредсердную. Причинами ее развития служат ИБС, гипертензия, кардиомиопатия, врожденные пороки сердца, а также сужение просвета митрального клапана и доброкачественное новообразование в области сердца.
Основные признаки – бледность кожных покровов, одышка, утомляемость, постоянные головокружения, в редких случаях обмороки.
Правосторонняя (правожелудочковая) СН вызывается тяжелой болезнью легких. Для нее свойственны отечность, цианоз, скопление жидкости в области брюшной полости.
В редких случаях у пациентов диагностируется изолированная недостаточность. Ее течение кратковременно, и она затрагивает работу всех отделов сердца.
Систолическая и диастолическая СН
Дисфункция насосной способности левого желудочка может быть вызвана диастолической или систолической сердечной недостаточностью. Причиной систолической дисфункции является ИБС, артериальная гипертензия или сахарный диабет (возможен комплекс причин).
Диастолическая СН связана с ожирением, артериальной гипертонией или пожилым возрастом. Оба вида сердечной недостаточности имеют схожие симптомы (кашель, одышка, кровохарканье), поэтому определить тип патологии можно только после проведения диагностических исследований.
Острая и хроническая сердечная недостаточность
ХСН развивается годами. Она протекает бессимптомно, и диагностируют ее случайно или в ходе подробного общего обследования. Симптоматика хронической сердечной недостаточности напоминает право- и левостороннюю СН.
Острая сердечная недостаточность возникает внезапно. О ее наличии говорят следующие симптомы:
- затрудненное дыхание;
- кашель;
- аритмия;
- резкая бледность;
- холодный пот.
При выдохе больной острой сердечной недостаточностью издает характерный булькающий звук.
Стадии развития сердечной недостаточности
Существует 3 клинические стадии, через которые проходит хроническая сердечная недостаточность:
1. Первая стадия характеризуется одышкой, быстрой утомляемостью даже при условии умеренной физической нагрузки, тахикардией.
2. На второй стадии развиваются застойные явления на большом круге кровообращения, что выражается в болевом синдроме, чувстве дискомфорта в груди, нарушениях гемодинамики, отечности, глубокой одышке.
3. На третьей стадии наблюдаются серьезные нарушения гемодинамики, которые влекут за собой изменения структуры внутренних органов человека.
При отсутствии лечения хроническая недостаточность может привести к следующим осложнениям:
- отек легких;
- инфаркт;
- тромбоэмболия сосудов головного мозга;
- возникновение острой сердечной недостаточности;
- летальный исход.
Диагностика сердечной недостаточности
Ввиду невыраженности симптоматики диагностировать сердечную недостаточность, особенно легкую ее форму, довольно сложно. Помочь в этом могут функциональные исследования.
К ним относятся:
Все эти назначения может сделать только врач-кардиолог.
Лечение сердечной недостаточности
Лечение СН зависит от многих факторов: типа патологии (острая, хроническая ЗСН, изолированная), возраста пациента, наличия сопутствующих болезней.
При хронической сердечной недостаточности назначается медикаментозная терапия. Пациенту прописываются такие типы препаратов, как бета-блокаторы, диуретики, ингибиторы АПФ, нитраты (сосудорасширяющие), блокаторы кальциевых каналов. Особое место занимают сердечные гликозиды. Они положительно влияют на внутриклеточный обмен и увеличивают силу сокращения сердечной мышцы.
Назначение данных медикаментозных средств – улучшить качество жизни больного и не допустить развития осложнений. Принимать их нужно регулярно на протяжении почти всей жизни.
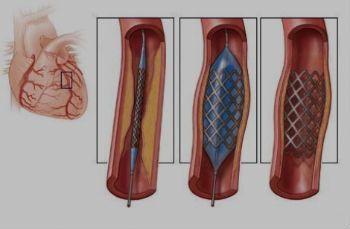
При отсутствии эффекта от консервативного лечения врач может порекомендовать хирургическое вмешательство. Операции рекомендованы, в первую очередь, пациентам, чьи патологии связаны с нарушениями работы сердечных клапанов.
В этом случае в качестве хирургических методов применяются:
- аортокоронарное шунтирование;
- стентирование коронарных артерий;
- коррекция клапанных пороков;
- трансплантация (при недостаточности, не поддающейся лекарственной терапии);
- имплантация кардиовертера-дефибриллятора;
- имплантация кардиостимулятора (ресинхронизирующий тип терапии);
- восстановление синусового ритма (при мерцательной аритмии);
- применение искусственных желудочков сердца (препараты вспомогательного кровообращения).
Помимо хирургического вмешательства, важной частью общего лечения является физиотерапия.
Прогноз и профилактика
Еще в конце прошлого века около 70% пациентов с диагнозом «сердечная недостаточность» умирали в течение следующих пяти лет. Развитие медицинской науки и современные методы лечения позволили увеличить срок жизни людей с этим диагнозом.
Согласно статистике, в России смертность на фоне СН составляет 6% в год. При клинически выраженных формах коэффициент вдвое выше (12%). Все прогнозы носят индивидуальный характер и зависят от степени тяжести заболевания, возраста пациента, эффективности назначений и терапии, образа жизни.
Остановить прогрессирование патологии можно, приняв ряд профилактических мер:
1. Регулярная физическая активность (желательно на свежем воздухе). Отсутствие умеренной нагрузки ведет к замедлению кровотока, истончению мышечных волокон, набору лишнего веса и, как следствие, обострению симптоматики ХСН или развитию ее острой формы.
2. Контроль веса. Набор массы тела провоцирует повышение артериального давления, ведет к риску развития атеросклероза и ишемической болезни сердца, увеличивается нагрузка на сердечную мышцу, что в итоге провоцирует диастолическую дисфункцию.
3. Сбалансированное питание. Профилактика ХСН подразумевает следование специальной диете. Из рациона должны быть вычеркнуты продукты с большим содержанием жиров, простые углеводы, копченые, острые и жареные блюда. Употребление соли должно быть сведено к минимуму, также как и употребление алкоголя.
4. Отказ от вредных привычек. Помимо алкоголя, необходимо отказаться от курения, так как никотин провоцирует спазм сосудов.
5. Поддержание состояния психоэмоционального комфорта. Все стрессы должны быть сведены к минимуму. Кортизол (гормон стресса) негативно воздействует на сосуды, провоцирует спазм коронарных артерий и микрососудов. Стрессовые состояния становятся причиной нарушения сна, что негативно сказывается на работе нервной и сердечно-сосудистой систем.
6. Регулярные осмотры у кардиолога. Посещение врача позволит выявить ХСН на ранней стадии и вовремя начать лечение.
Диагностика и лечение сердечной недостаточности в Москве
Попасть на прием к врачу -кардиологу в клинику MedEx» можно позвонив по телефону, заполнив заявку на сайте медицинского центра или отправив сообщение по WhatsApp.
Наши администраторы не только проконсультируют по любому вопросу, но и помогут с выбором профильного врача, расскажут о методах диагностики и сориентируют по ценам.
Сердечная недостаточность: симптомы, причины, лечение

Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
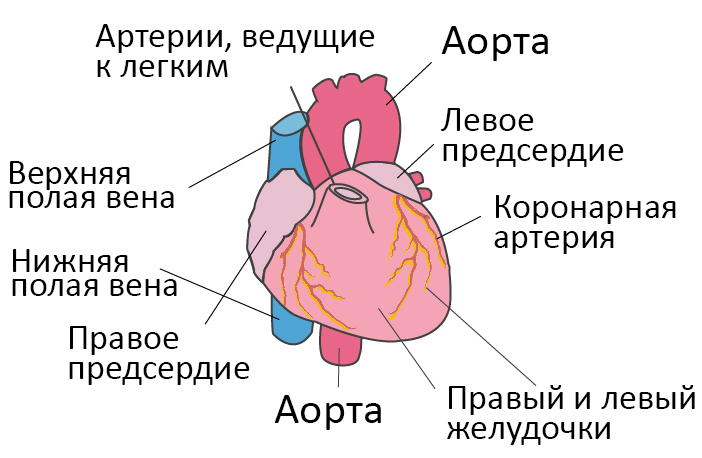
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
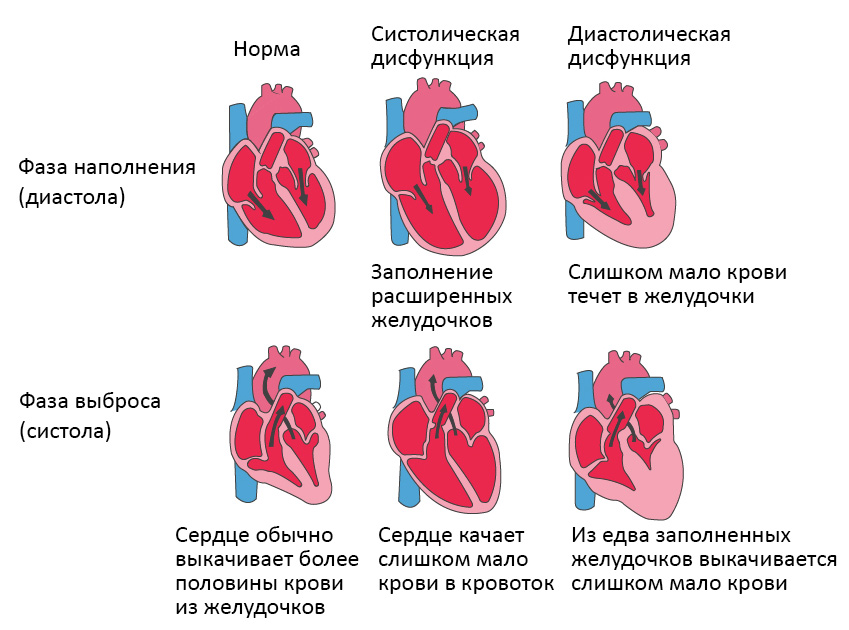
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Дела сердечные

Сердце… Орган, окруженный романтическим ореолом, удостоенный внимания писателей, музыкантов, поэтов… Сердце – своеобразный символ любви; мы связываем с ним свои чувства и эмоции. Если же спуститься с небес на «грешную» землю и обозначить кратко и прозаически, что же такое сердце, то получится примерно следующее: «сердце – сильный мышечный насос, способный прокачивать кровь по всему телу для обеспечения тканей кислородом». Казалось бы – просто насос, но какой! Способный работать без сна и отдыха годами, десятилетиями; способный, при необходимости, мгновенно изменить режим работы. И все это благодаря своему удивительному строению – мышце, клапанам, собственной системе кровообращения, иннервации и множеству хитроумнейших механизмов регуляции и компенсации как внутри, так и вне сердца.
Сердце – «пламенный мотор»!
В норме сердце представляет собой сильный мышечный насос, способный прокачать кровь по всему телу для обеспечения кислородом и питательными веществами всех органов и тканей организма, а также выведения продуктов их жизнедеятельности. В зависимости от того, отдыхаем мы или активно работаем, телу требуется различное количество питательных веществ. Для удовлетворения нужд организма частота и сила сердечных сокращений, а также размер просвета сосудов могут значительно варьировать.
Что же происходит, когда сердце перестает в достаточной мере снабжать ткани и органы кислородом и питательными веществами? В таком случае врачи ставят диагноз «сердечная недостаточность» (СН). Заболевание обычно имеет хроническое течение, и пациент может много лет жить с ним, прежде чем ему будет поставлен диагноз.
“Барахлит”, “кашляет”, “чихает”… Кто виноват?
Существует множество причин развития сердечной недостаточности. Среди них наиболее важное место занимает ишемическая болезнь сердца или недостаточность кровоснабжения сердечной мышцы. Ишемия, в свою очередь, бывает вызвана закупоркой сосудов сердца жироподобными веществами.
Инфаркт также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальная гипертония – еще одна распространенная причина развития недостаточности. Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
К причинам, влияющим на развитие сердечной недостаточности, относятся и сердечные аритмии (нерегулярные сокращения). Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. при этом нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца приводят к нарушениям наполнения сердца кровью и также могут явиться причиной развития сердечной недостаточности. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардитом) или ревматическим заболеванием.
К факторам риска развития заболеваний сердечно-сосудистой системы, а, в конечном счете – сердечной недостаточности можно также отнести избыточный вес, малоподвижный образ жизни, алкогольную и наркотическую зависимость, гормональные нарушения.
Прислушайтесь к сердцу
Таким образом, сердечная недостаточность – это не самостоятельная болезнь, а стадия заболевания сердца. Ее тяжесть и скорость развития могут быть различными и зависят они от тяжести первичного заболевания сердца, от образа жизни больного, его возраста, сопутствующих заболеваний и, наконец, от качества лечения. Сердечная недостаточность проявляется такими признаками, как повышенная утомляемость, отеки ног, одышка, приступы удушья, беспричинная потеря веса и пр. Любые из этих симптомов, особенно взятые в отдельности, могут иметь место при самых разных заболеваниях. Поэтому правильный диагноз устанавливают, к сожалению, редко и чаще всего уже на поздних стадиях заболевания. Так, значительную потерю веса, которая типична для тяжелых степеней сердечной недостаточности, часто принимают за признак онкологического заболевания. Или, например, безобидные отеки ног, вызванные застоем лимфы, дают повод для диагноза «сердечная недостаточность». В моей практике был случай, когда больную с тяжелейшей формой сердечной недостаточности в течение нескольких месяцев лечили от… запоров.
Печальные факты
Между тем, прогноз СН неблагоприятен, если не сказать – фатален. При появлении некоторых первичных симптомов заболевания (например, отека легких) сразу же возникает угроза летального исхода. Данные статистики неутешительны – в течение 3-5 лет от сердечной недостаточности умирает 50% больных, а через 9 лет в живых остается лишь 0,2%, конечно, при условии, что при этом не проводилось соответствующее лечение заболевания.
Обычное медикаментозное лечение позволяет лишь поддерживать жизнь таких больных в состоянии глубокой инвалидности с частыми госпитализациями. Конечно, есть радикальный способ помочь им – пересадить новое сердце. Однако существенные ограничения для данного вмешательства (возрастной лимит, дороговизна операции, отсутствие достаточного количества донорских сердец) делает его нереальным для большинства страдающих СН. Сейчас начали говорить о новом, многообещающем методе восстановления одряхлевшей мышцы сердца, основанном на посадке так называемых «стволовых» клеток. Но, к сожалению, для практического использования – это дело довольно отдаленного будущего.
… и обратная сторона медали
Вместе с тем, в самые последние годы развитие медицинской науки и фармакологии в удачном сочетании с врачебным опытом позволяют достичь удивительных успехов в лечении даже наиболее тяжелых форм сердечной недостаточности. Больным удается не только сохранить жизнь, но и вернуть ее качество, активный образ жизни, восстановить вес (и это после потери 20-30 кг!). Причем все лечение проходит в амбулаторных условиях, без пребывания в стационаре.
Проработав десятки лет в кардиохирургическом центре, где было отделение трансплантации сердца, я вместе с другими врачами была бессильным свидетелем гибели больных после многих месяцев бесплодного ожидания донорских сердец. Скольких из них можно было бы спасти, благодаря сегодняшним знаниям, возможностям и опыту!
По подвигу и награда…
- Стоимость: 100 000 – 250 000 руб.
- Продолжительность: 40 минут
- Госпитализация: 1-2 дня в стационаре
Не скрою, лечение таких больных, помимо опыта, требует немалых сил и времени от врача и большого педантизма в выполнении назначений от пациента. Однако было бы слишком самонадеянно приписывать все успехи в лечении сердечной недостаточности только себе, как лечащему врачу. Огромную роль имеет возможность быстро и точно диагностировать основное заболевание, ставшее причиной сердечной недостаточности. В 50% случаев – это ишемическая болезнь сердца, выявление и лечение которой с помощью коронарографии и ангиопластики значительно облегчает последующую коррекцию миокардиальной слабости. Не менее важно для успешного лечения выявление самых ранних, так называемых «доклинических» (т.е. до проявления жалоб) форм сердечной недостаточности, что возможно только при применении инструментальных методов исследования: эхокардиографии, Холтер-мониторирования, нагрузочных проб.
Центр эндохирургии и литотрипсии обладает не только самой современной аппаратурой, но и специалистами высокой квалификации, что необходимо для выявления и своевременного лечения сердечной недостаточности. Все эти условия помогают успешно осуществить задачу длительного сохранения активной жизни у одной их самых тяжелых категорий пациентов с болезнями сердца – больных сердечной недостаточностью. Но и награда высока: за последние 5 лет среди 187 моих пациентов с сердечной недостаточностью не было ни одного летального исхода!
В центре внимания – сердце
Берегите свое сердце! Помните, что на протяжении всей вашей жизни оно неустанно трудится для вас, не требуя ничего взамен. Ваше сердце ежедневно обеспечивает циркуляцию около 170 литров крови по вашему организму. Сердце – главный орган сложной сосудистой паутины, называемой сердечно-сосудистой системой, и должно служить нам столько, сколько это необходимо. На практике получается, что сердце служит ровно столько, сколько времени вы заботитесь о нем.
Сердечная недостаточность
Сердечный цикл состоит из очень тонко и точно синхронизированных электрических и механических процессов, которые приводят к ритмичному сокращению предсердий и желудочков, благодаря чему кровь поступает в малый и большой круг кровообращения. Механическая систола отражает сокращение желудочков, а диастола — их расслабление и наполнение кровью. Во время сердечного цикла кровь из системных и легочных вен непрерывно поступает в сердце через правое и левое предсердия, соответственно. Во время диастолы кровь поступает из предсердий в желудочки через открытые трехстворчатый и митральный клапаны. Сокращение желудочков означает начало механической систолы, в результате которой кровь выбрасывается в сосуды малого и большого круга кровообращения.
Понятие сердечная недостаточность
В норме сердце при относительно низком давлении во время диастолы принимает в себя кровь и при более высоком давлении в систолу проталкивает кровь вперед. Сердечная недостаточность определяется как неспособность сердца перекачивать объем крови, необходимый для обеспечения метаболических потребностей организма («систолическая дисфункция») или возможность обеспечивать эти потребности только благодаря ненормально высокому давлению заполнения полостей сердца («диастолическая дисфункция»), или за счет обоих этих механизмов.
Причины сердечной недостаточности
Сердечная недостаточность может быть основным проявлением практически всех болезней сердца, включая атеросклероз коронарных сосудов, инфаркт миокарда, приобретенные пороки клапанов сердца, врожденные пороки сердца, аритмии и кардиомиопатии.
В зависимости от снижения функциональной способности того или иного желудочка сердца, различают:
- Левожелудочковую недостаточность;
- Правожелудочковую недостаточность;
- Бивентрикулярную недостаточность (снижена сократимость обоих желудочков сердца).
Все возможные этиологические факторы по механизму развития левожелудочковой сердечной недостаточности можно разделить на:
- снижающие сократительную способность сердечной мышцы (инфаркт миокарда, преходящая ишемия миокарда, недостаточность митрального или аортального клапанов сердца, дилатационная кардиомиопатия);
- повышающие постнагрузку (т.е. сопротивление, которое желудочек сердца должен преодолеть, выбрасывая кровь) — стеноз аортального клапана, артериальная гипертензия;
- нарушающие заполнение левого желудочка (стеноз митрального клапана, тампонада сердца, гипертрофическая кардиомиопатия, гипертрофия левого желудочка).
В свою очередь, левожелудочковая сердечная недостаточность — наиболее частая причина развития правожелудочковой недостаточности, которая в данном случае обусловлена увеличением постнагрузки из-за дисфункции левого желудочка и повышения сопротивления легочных сосудов.
Причинами развития правожелудочковой недостаточности наиболее часто являются
- заболевания сердца (врожденные пороки сердца, инфаркт правого желудочка, левожелудочковая недостаточность);
- заболевания легких (хронические обструктивные заболевания легких, интерстициальное поражение легких);
- заболевания сосудов легких (первичная легочная гипертензия).
Как и в случае с левожелудочковой недостаточностью, изолированная правожелудочковая недостаточность негативно влияет на функциональную способность левого желудочка, так как уменьшение выброса крови правым желудочком приводит к снижению наполнения левого желудочка и, как следствие, к уменьшению ударного объема и сердечного выброса.
К факторам, провоцирующим возникновение симптомов застоя у больных с компенсированной сердечной недостаточностью, относятся
Состояния, сопровождающиеся активацией метаболических процессов
- Лихорадка,
- Инфекция,
- Анемия,
- Тахикардия,
- Гипертиреоз,
- Беременность.
Увеличение объема циркулирующей крови
- Избыточное потребление поваренной соли,
- Избыточное потребление жидкости,
- Почечная недостаточность.
Состояния, сопровождающиеся повышением постнагрузки
- Эмболия легочной артерии,
- Нелеченная артериальная гипертензия,
- Состояния, сопровождающиеся нарушением сократимости миокарда,
- Ишемия или инфаркт миокарда,
- Чрезмерное употребление алкоголя,
- Несоблюдение режима медикаментозной терапии сердечной недостаточности,
- Выраженная брадикардия.
Признаки сердечной недостаточности
✔ Наиболее выраженным симптомом хронической левожелудочковой недостаточности является одышка при нагрузке, что связано с венозным застоем в легких или низким сердечным выбросом. По мере прогрессирования заболевания одышка может наблюдаться и в состоянии покоя.
✔ Часто сердечная недостаточность сопровождается ортопноэ, ночными приступами сердечной астмы и ночным кашлем. Ортопноэ — это затруднение дыхания в положении лежа и уменьшающееся в сидячем положении. Причиной данного симптома служит перераспределение крови из органов брюшной полости и нижних конечностей в легкие в положении лежа. В некоторых случаях, ортопноэ бывает настолько выражено, что больной вынужден спать в положении сидя.
✔ Ночные приступы сердечной астмы — это тяжелые приступы одышки во время ночного сна. Данный симптом наблюдается в положении лежа при проникновении в кровь жидкости из отеков нижних конечностей, что приводит к увеличению объема циркулирующей крови и венозного возврата в сердце и легкие.
✔ Ночной кашель — также является симптомом застоя крови в легких, его механизм развития идентичен механизму развития ортопноэ. В некоторых случаях может наблюдаться кровохаркание, что обусловлено разрывом вен бронхов из-за их полнокровия.
✔ К типичным проявлениям сердечной недостаточности относятся спутанность сознания и уменьшение дневного диуреза, вследствие уменьшения кровоснабжения головного мозга и почек, соответственно. Иногда может быть усилен ночной диурез, так как в положении лежа кровоснабжение почек улучшается. Также характерна общая слабость и быстрая утомляемость, ввиду недостаточного кровоснабжения скелетной мускулатуры.
✔ Больные с изолированной правожелудочковой недостаточностью, нередко испытывают чувство дискомфорта в правом подреберье, что обусловлено избыточным кровенаполнением печени и растяжением ее капсулы. В тяжелых случаях, возможно скопление жидкости в брюшной полости (асцит). Также характерным признаком является развитие периферических отеков, особенно на лодыжках. Если больной длительное время находился в вертикальном положении, то такие отеки усиливаются к концу дня, исчезая при этом утром.
На практике для оценки тяжести сердечной недостаточности часто используют классификацию Нью-Йоркской Ассоциации кардиологов (NYHA):
I класс — Физическая активность не ограничена
II класс — Легкое ограничение активности. Появление одышки и слабости после умеренной физической нагрузки
III класс — Выраженное ограничение активности. Одышка после минимальной физической нагрузки
IV класс — Тяжелое ограничение активности. Симптомы сердечной недостаточности в покое
Принципы медикаментозного лечения сердечной недостаточности
Лечение сердечной недостаточности должно быть направлено на достижение следующих целей:
- Выявление и лечение основного заболевания, приведшего к развитию сердечной недостаточности. Например, в ряде случаев может потребоваться интенсивная антигипертензивная терапия, протезирование клапанов или полный отказ от употребления алкоголя и т.д.
- Устранение факторов, провоцирующих развитие декомпенсации у больных с компенсированной сердечной недостаточностью (например, адекватное лечение аритмий, ограничение выпитой жидкости или потребления поваренной соли).
- Лечение декомпенсации сердечной недостаточности:
- Уменьшение застоя крови: (ограничение потребления поваренной соли, ограничение выпитой жидкости, медикаментозная терапия (мочегонные средства), направленная на выведение из организма избытка воды и натрия.
- Увеличение сердечного выброса и улучшение кровоснабжения жизненно важных органов. С этой целью применяют инотропные препараты, которые усиливают сократимость сердечной мышцы, а также различные сосудорасширяющие средства.
Хирургическое лечение сердечной недостаточности
Сердечная недостаточность у больных кардиохирургического профиля встречается в самых различных возрастных группах и при самых разнообразных заболеваниях сердца. Интенсивному лечению, в том числе и хирургическому, подлежат пациенты с высокой угрозой для жизни и резистентные к медикаментозной терапии. К этой категории относятся больные с дилатационной кардиомиопатией, ишемической кардиомиопатией, гипертрофической обструктивной кардиомиопатией (ГОКМП) и посткардиотомной (послеоперационной) сердечной недостаточностью.
Фармакологические методы лечения сердечной недостаточности, бесспорно, играют важнейшую роль, однако имеющиеся в настоящее время препараты оказывают весьма опосредованный и нестойкий эффект у пациентов в терминальной стадии заболевания. Однолетняя выживаемость таких больных составляет не более 50%. И это притом, что ежегодно синтезируется более 30 новых препаратов, направленных на лечение сердечной недостаточности. Единственным признанным эффективным вариантом лечения критической сердечной недостаточности остается трансплантация сердца. На сегодняшний день в мире выполнено более 70 000 операций по трансплантации сердца. При этом ежегодно выполняется более 3 000 операций, из них около 2 000 в США. Однако количество больных, нуждающихся в пересадке сердца, значительно превышает количество доноров. Как результат этого – высокая, увеличивающаяся с каждым годом смертность пациентов, находящихся в «листе ожидания». Такая неутешительная динамика требует развития новых способов лечения критической сердечной недостаточности, и интерес к данной проблеме за последнее время значительно возрос среди ученых всего мира. Подтверждением этому является успешная разработка систем вспомогательного кровообращения, полностью или частично облегчающих работу патологически измененного сердца.
Под понятием «система вспомогательного кровообращения» следует понимать механические системы, производящие перемещение крови с целью снижения работы миокарда и/или увеличения его энергоснабжения.