Лечение экстрасистолии
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, деполяризация (изменение МПП), возникающая в эктопическом (необычном) очаге под влиянием патологического импульса, приводящая к внеочередному сердечному сокращению. Является наиболее частым видом аритмии. Еще такое нарушение сердечного ритма называют несвоевременной сердечной деполяризацией. Явление сопровождается чувством перебоя в сердечной работе или его замирании. Достаточно часто неестественный процесс вызван психическими расстройствами и переутомлением.
Классификация экстрасистолии
На вид экстрасистолии оказывают влияние различные аспекты. Классифицируются экстрасистолы по генератору импульса, разновидности экстрасистолического ритма, импульсному типу, количеству, частоте очага, этиологии, времени появления, возрасту пациента, прогнозу жизни.
Типология по расположению импульсов:
1. Предсердная экстрасистолия.
Передача импульсов из предсердия к синусовому узлу, желудочкам.
2. Желудочковая экстрасистолия.
Импульсы возникают в любой области желудочков сердца. Есть чередование паузами без передачи на предсердия. Такая экстрасистолия бывает правожелудочковой и левожелудочковой.
3. Желудочково-предсердная экстрасистолия.
Импульсы генерируются около желудочков, предсердий. Импульсы направлены вниз-вверх, что способствует обратному кровотоку. Располагаются вверху, посередине, внизу.
4. Атриовентрикулярная экстрасистолия.
Экстрасистола стволовая, импульс размещается в предсердном и желудочковом узлах.
5. Синоатриальный вид аритмии.
Импульс в синоатриальном сплетении.
Все экстрасистолы различаются по закономерности появления, чередованием основного ритма. Нарушение ритма в сердце имеет общее название – аллоритмия. Ее, в свою очередь, подразделяют на:
- бигеминию – экстрасистолия возникает после каждого нормального сокращения в сердце;
- тригеминия – внеочередное сокращение сердца после двух нормальных сокращений;
- квадригеминия – экстрасистола возникает после каждых трех нормальных сокращений.
Частота экстрасистолических ударов бывает единичной, множественной, залповой (групповой).
Огромное значение в появлении экстрасистол играет состояние центральной и вегетативной нервных систем. Также, аритмический синдром возникает из-за органических изменениях в миокарде. Нередко органический генез в сочетании с функциональным генезом приводят к эктопическим очагам возбуждения.
Различают очаги монотопные и политопные. Первый тип появляется в одном сердечном очаге, второй – в нескольких одновременно.
По времени развития выделяют ранние, вентрикулярные и поздние экстрасистолы.
Ранние желудочковые экстрасистолы выявляются при сокращении предсердных участков. Вентрикулярные сокращения возникают между сокращениями желудочков, предсердий. При поздних желудочковых экстрасистолах имеется генерация при сокращении желудочков.
Этиология экстрасистолии
В медицинской науке выделяют несколько основных причин экстрасистолии:
- употребление наркотиков, алкоголя, никотина;
- сердечно-сосудистые болезни (кардиомиопатия, кардиосклероз, инфаркт миокарда, сердечные пороки и ишемия, миокардит);
- патологические процессы такие как: остеохондроз шейного отдела позвоночника, желудочно-кишечные, онкологические заболевания, анемия;
- хроническая и острая интоксикация;
- аллергия.
Также, аритмический синдром токсического генеза вызывается лихорадкой, эндокринными нарушениями (тиреотоксикозом), употреблением некоторых лекарственных препаратов (антидепрессантов, симпатолитиков, мочегонных препаратов).
Патогенез экстрасистолии
В основе возникновения экстрасистол лежит появление эктопического очага триггерной активности, а также существование механизма re-entry. Появление экстрасистол при физической нагрузке может свидетельствовать об ишемической этиологии. В случае учащенного сердцебиения на каждое сокращение приходится выброс меньшего объема крови. Этот процесс осложняет имеющиеся патологии сердца и сосудов. При отсутствии сердечных болезней нечастые экстрасистолические удары не влияют на кровоток по сосудам.
На благополучный исход заболевания влияет выявление причины экстрасистолии, своевременная диагностика и правильное лечение экстрасистолии.
Клинические проявления медицинской проблемы
Внеочередные сокращения в сердце плохо переносят люди с вегето-сосудистыми нарушениями. Также, у людей после 50 лет риск развития осложнений возрастает.
Признаки экстрасистолии:
- перебои в сердечном ритме;
- ощущение удара в груди;
- приступ неритмичного учащенного сердцебиения;
- одиночные или частые паузы в работе сердца.
При возникновении симптомов экстрасистолии нарушается ночной сон, чувствуется тревога. Симптомы экстрасистолии сопровождаются нехваткой воздуха, снижением работоспособности, слабостью, потливостью, бледностью, чувством жара.
Особенности течения экстрасистолии при беременности
В период беременности сердце женщины испытывает усиленную нагрузку из-за изменения гормонального фона, скачков давления, набора веса. При беременности симптомы экстрасистолии проявляются перепадами температуры тела, ощущениями удара сердца о грудную клетку, частым глубоким дыханием, разбитостью, страхом, сонливостью, усиленным потоотделением, головокружением.
Чем чаще возникают экстрасистолы, тем большей опасностью грозит патология. Нарушение кровотока сердца мешает нормальному снабжению кислородом тканей плода. При парном виде экстрасистолии развитие осложнений увеличивается.
Особенности экстрасистолии у детей
Экстрасистолические удары у детей возникают в любом возрасте. Это нарушение возникает из-за сердечных пороков, эндокринных заболеваний, физических или эмоциональных нагрузок, употребления лекарств от бронхиальной астмы.
Симптомы схожи со взрослыми.
У новорожденных и грудных детей проявляется расстройством сна, болями в сердце, плохим сосанием, отказом от груди, капризами.
Детям с редкой экстрасистолией в желудочках, как правило, не требуется лечения.
У новорожденных малышей экстрасистолические сокращения возникают по причине гипоксии. Лучшей профилактикой экстрасистолии является грудное вскармливание, прием высоко адаптированных питательных смесей. При ощущениях перебоев сердечного ритма у детей старшего возраста применяют успокоительные препараты.
Если у ребенка частые экстрасистолические сокращения в покое или при напряжении, то проводятся нагрузочные пробы.
Осложнения экстрасистолии
При патологии распространены такие осложнения:
- Желудочковая аритмия
- Тахикардия пароксизмальная
- Различные виды фибрилляции в предсердиях
Серьезное последствие при экстрасистолии – внезапная смерть при сердечной недостаточности. Также, стоит обозначить, что частые сердечные удары приводят к уменьшению производительности и старению сердца.
Диагностика экстрасистолии
В ходе диагностики экстрасистолии врач проводит проверку пульса и аускультацию. Также, для уточнения состояния больного проводятся следующие исследования:
Не следует лечиться самостоятельно дома. Вначале необходимо пройти комплексное обследование. Дальнейший путь лечения определяется врачом.
Лечение при экстрасистолии
В разработке лечебной схемы врач учитывает вид, локализацию аритмии.
Выделяют 2 основных вида терапии:
- медикаментозная;
- хирургическое вмешательство.
При сопутствующих патологиях используется антиаритмическая терапия – прием седативных препаратов, бета-адреноблокаторов, соединений кальция с магнием.
Единичные удары не нуждаются в лечебной терапии.
При частых аритмических приступах, обусловленных сердечными патологиями, необходимо купировать основную болезнь.
Хирургия при экстрасистолических нарушениях – радиочастотная катетерная абляция – проводится в тяжелых случаях: разрушается очаг, вызвавший аритмию.
Когда внеочередное сердечное сокращение вызвано поражением мышцы сердца, излечить экстрасистолию невозможно. В таких случае требуется блокировка импульсов, соблюдение профилактических мер против рецидива.
Профилактика экстрасистолии
В качестве профилактики экстрасистолии рекомендуется:
- придерживаться рационального режима труда и отдыха;
- избегать стрессовых ситуаций;
- исключить аутопатогенные влияния (курение, алкоголь, крепкие чаи, кофе);
- нормализовать сон, функции ЖКТ;
- контролировать заболевания, вызвавшие аритмические удары.
Советы и рекомендации
Чтобы снять аритмический приступ, рекомендуется открыть окно и сделать несколько глубоких вдохов. Этот прием поможет быстро нормализовать сердечный ритм. При появлении неприятных болезненных ощущений в сердце нужно срочно обратиться к специалисту.
Также, важно:
- употреблять пищу, обогащенную солями магния и калия – бананы, картофель, шпинат, курага, отруби пшеничные, гречка, миндаль;
- придерживаться рационального и сбалансированного питания (употреблять продукты с большим содержанием клетчатки, отказаться от консервированной, жареной, горячей и острой еды).
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Зав. терапевтическим отделением на Печерске, врач-кардиолог высшей категории

Врач-кардиолог, реаниматолог, терапевт высшей категории, кандидат медицинских наук
Врачи
В подразделениях нашей клиники МЕДИКОМ на Оболони и Печерске вам окажут квалифицированную помощь кардиологи. Для записи на лечение экстрасистолии в Киеве необходимо позвонить в колл-центр по телефонному номеру, указанному на сайте. Оператор клиники подберет удобное для вас время посещения и ответит на все интересующие вас вопросы. Обращайтесь!
Желудочковая бигеминия: что это такое и как лечить
Аритмии относят к числу самых распространенных проявлений сердечных заболеваний. Экстрасистолы по бигеминическому типу означают такую форму нарушения ритма, при которой внеочередные патологические сокращения из эктопического очага появляются после каждого нормального возбуждения.
Причинами данного заболевания могут быть функциональные расстройства, органические изменения (кардиомиопатии, кардиты, ИБС), токсины, нарушения электролитного баланса.
Что такое бигеминия
Бигеминия является разновидностью аллоритмии, т.е. регулярного повторения экстрасистол. Различают также тригеминии и квадригеминии.
Желудочковая экстрасистолия (ЖЭ) возникает из-за патологической волны возбуждения, которая исходит из проводящей системы желудочков.
Вообще ЖЭ считается очень распространенным видом нарушения ритма сердцебиения. Наверное, каждый из нас хотя бы раз в жизни ощущал ее. И еще больше ЖЭ происходит незаметно. За сутки сердце даже абсолютно здорового человека может совершить до 200 внеочередных желудочковых сокращений. И это нормально.
Главная опасность ЖЭ заключается в том, что они способны спровоцировать тяжелые нарушения ритма сердца, нередко заканчивающиеся смертельным исходом – желудочковую тахикардию (ЖТ), фибрилляцию желудочков (ФЖ).
Еще одно неприятное последствие экстрасистолии – развитие так называемой аритмогенной кардиомиопатии. При этой патологии происходит расширение камер сердца, ухудшается способность миокарда к нормальному перекачиванию крови, а также увеличивается вероятность образования тромбов.
Причин возникновения ЖЭ огромное множество. По происхождению все экстрасистолии можно разделить на 2 большие группы: функциональные и органические.
Функциональные (внесердечные) ЖЭ развиваются у людей, не имеющих заболевания сердца, по следующим причинам:
- любая физическая нагрузка;
- чихание;
- внезапный испуг или длительный эмоциональный стресс;
- табакокурение;
- использование наркотических веществ – кокаина, амфетамина;
- чрезмерное употребление кофе и кофеинсодержащих напитков («Кока-колы», «энергетиков»);
- инфекции, сопровождающиеся повышением температуры тела;
- патологии эндокринной системы – например, избыточная продукция гормонов щитовидной железы (гипертиреоз) или коры надпочечников (болезнь Иценко-Кушинга, феохромоцитома);
- применение тех или иных лекарственных средств;
- различные травмы и повреждения грудной клетки.
Органические (сердечные) ЖЭ обнаруживаются у людей, страдающих кардиологическими заболеваниями (ИБС, артериальная гипертензия, хроническая недостаточность миокарда, ревматизм, миокардиты, пороки сердца и т.д.).
У людей с болезнями сердца экстрасистолии развиваются намного чаще, протекают гораздо тяжелее и с большей вероятностью вызывают ЖТ и ФЖ.
Клинические признаки желудочковых экстрасистолий
Чаще всего желудочковые бигеминии, как и обычные экстрасистолы, особенно кратковременные, в небольших количествах, протекают бессимптомно. Если же они возникают постоянно, то может появиться ощущение «замирания», «перекатывания», перебоев в работе сердца. Иногда наблюдается незначительное головокружение, легкая тошнота. У некоторых моих пациентов бигеминия сопровождается чувством тревоги, страха.
У пациентов с кардиологическими патологиями симптоматика более тяжелая. У них темнеет в глазах, голова кружится намного сильнее, появляется выраженное ощущение дурноты, рвота, боль в области сердца, чувство нехватки воздуха. Возможны обморочные состояния. Это связано с тем, что регулярно повторяющиеся внеочередные сокращения приводят к ухудшению перекачивания крови сердечной мышцей. Вследствие этого возникает недостаточность кровообращения сердца, головного мозга, а также остальных органов.
Признаки бигеминии на ЭКГ
Желудочковая бигеминия имеет следующие электрокардиографические признаки:
- преждевременное появление широкого и деформированного комплекса QRS;
- компенсаторная пауза, следующая за комплексом, в виде прямой линии (обычно она длиннее, чем при наджелудочковых экстрасистолах);
- отсутствие зубца P;
- направление сегмента ST в сторону, противоположную комплексу QRS.

Если все комплексы QRS имеют одинаковую форму, это означает, что патологические импульсы возникают в одном источнике. Такие ЖЭ называются монотопными и считаются самыми доброкачественными.
Если же комплексы QRS разные, значит, импульсы происходят из нескольких очагов. В таком случае ЖЭ носят название «политопные». Они более опасны в плане вероятности неблагоприятных последствий.

Также отдельно выделяют раннюю ЖЭ. Это когда преждевременно возникающий комплекс наслаивается на зубец Т предыдущего (нормального) комплекса. Появление ранних экстрасистол считается очень неблагоприятным признаком.
Именно ранние экстрасистолы наиболее часто вызывают пароксизм ЖТ и фибрилляцию желудочков.
Для точного подсчета количества экстрасистол, произошедших за сутки, а также для выявления возможных других аритмий я назначаю холтеровское мониторирование ЭКГ.
Есть ли особенности в симптомах
Как уже было сказано, желудочковые экстрасистолы по типу бигеминии не имеют каких-либо отличий в симптомах от обычных экстрасистол. Все определяется частотой их возникновения, количеством источников патологической волны возбуждения и наличием кардиологических заболеваний.
Случай из практики
Хочу рассказать об одном клиническом случае. Ко мне на прием обратился мужчина 56 лет. Примерно месяц назад его стали беспокоить внезапные ощущения перебоев в работе сердца, головокружения, потемнения в глазах. Страдает артериальной гипертензией. Для снижения давления принимает Лизиноприл, но не постоянно. При осмотре пациента я выявил нерегулярность пульса, повышение АД до 150/90 мм рт.ст. Я назначил холтеровское мониторирование ЭКГ. Результат: частая желудочковая экстрасистолия по типу бигеминии, эпизоды пароксизмальной ЖТ.
На эхокардиографии (Эхо-КГ) обнаружена гипертрофия левых отделов сердца. Расширения камер, клапанных пороков, нарушений сократительной способности миокарда не отмечено. Назначена лекарственная терапия: Лизиноприл 10 мг в сутки, Бисопролол 5 мг в сутки. Несмотря на медикаментозное лечение, желудочковые бигеминии и обусловленная ими клиническая картина сохранялась. В связи с этим было принято решение о проведении радиочастотной абляции. После выполнения операции состояние пациента значительно улучшилось. Исчезли симптомы, беспокоящие больного. Нормализовалась кардиограмма.
Лечение
Прежде чем приступить к разбору методов терапии, хочу заострить внимание на том, что специальное лечение желудочковой экстрасистолии по типу бигеминии требуется только при частом возникновении внеочередных сокращений миокарда, выраженной симптоматике или при ухудшении течения основного кардиологического заболевания.
Главная цель лечения ЖЭ – предупреждение опасных для жизни нарушений ритма и аритмогенной кардиомиопатии.
При выборе лекарственного препарата я ориентируюсь на то, есть ли органическая патология сердца у больного, или нет.
Пациентам без кардиологических заболеваний я назначаю антиаритмические средства I класса – Пропафенон, Новокаинамид, Флекаинид.
У больных с сердечными патологиями эти препараты вместо лечебного эффекта могут оказать проаритмогенное действие, т.е., наоборот, спровоцировать тяжелые нарушения ритма. Поэтому для них я применяю бета-адреноблокаторы (Метопролол, Бисопролол), а при противопоказаниях к ним — Амиодарон.
Так как Амиодарон обладает токсичным действием на щитовидную железу, при его назначении я рекомендую пациентам регулярно сдавать кровь на гормоны щитовидки (ТТГ и свободный Т4).
Если, несмотря на медикаментозную терапию, желудочковые экстрасистолы не прекращаются, и человек продолжает себя плохо чувствовать, ему проводится хирургическая операция – радиочастотная абляция.
Суть абляции заключается в следующем – после предварительного местного обезболивания пациенту прокалывают бедренную артерию, через которую вводят специальный катетер. Под контролем рентгена добираются до сердца. Затем подают несколько слабых электрических импульсов, чтобы точно определить источник возбуждения, вызывающего экстрасистолы. Обнаруженный очаг аритмии разрушают высокочастотным током.
Если у пациента уже имелись неоднократные эпизоды ЖТ и ФЖ, то лучшим способом для их последующего предотвращения является установка специального устройства – кардиовертера-дефибриллятора. В случае возникновения жизнеугрожающей аритмии он подает в сердце электрический разряд, благодаря чему восстанавливается нормальный ритм сокращений миокарда.
Советы специалиста
Важную роль в лечении желудочковой бигеминии играет устранение причинных явлений. Поэтому я настоятельно рекомендую своим пациентам избегать всевозможных факторов, которые могут спровоцировать возникновение экстрасистол. Это подразумевает отказ от вредных привычек (особенно от курения), уменьшение потребляемого кофе и кофеинсодержащих напитков, максимально возможное избегание стресса.
Людям без кардиологических патологий, у которых на ЭКГ была обнаружена частая бигеминия сердца, стоит обследоваться на предмет различных заболеваний – эндокринных болезней, железодефицитной анемии, хронических инфекций и т.д.
Для подготовки материала использовались следующие источники информации.
Бигеминия: причины и симптомы, лечение и возможные последствия
Осложнения при тригеминии возникают не часто. Обычно причиной этого является отсутствие лечения или наличие сопутствующих заболеваний сердца. Возможными осложнениями являются следующие нарушения:
- Трепетание предсердий — патологическое состояние, при котором предсердия сокращаются с высокой скоростью — свыше 200 раз в минуту. При этом сократительная способность самого сердца остается в норме.
- Пароксизмальная тахикардия — учащенное сердцебиение.
- Мерцательная аритмия — несогласованное сокращение мышечных тканей предсердий.
Желудочковая тригеминия способна вызывать мерцание желудочков и неожиданный летальный исход.
Симптомы
Клиническая картина заболевания сердца может быть разной в зависимости от того, какой вид патологии развивается у пациента. Если возникла суправентрикулярная (наджелудочковая) тригеминия, больной может не ощущать никаких проявлений. Но все же многие люди жалуются на такие симптомы:
- «перебои» в деятельности сердца;
- ощущение, как будто этот орган переворачивается в груди;
- общее ухудшение состояния, паническая тревога.
У некоторых больных отмечается одышка, приступы головокружения, болезненность в области грудины. Но подобные признаки появляются не из-за нарушения ритма, а вследствие реакции вегетативной системы организма.
Клинические проявления вентрикулярной (желудочковой) тригеминии схожи с симптоматикой наджелудочковой формы. Но нередко у пациентов возникают специфические признаки. К ним относятся:
- Неравномерность пульсации, которая определяется при ощупывании груди в области верхней части сердца.
- Преждевременное сокращение органа, отличающееся громким I тоном, что обнаруживается при прослушивании.
ОБРАТИТЕ ВНИМАНИЕ. При желудочковом типе заболевания чаще всего появляется одышка, общая слабость, головокружение, болевой синдром в груди.

Что такое тригеминия?
Тригеминия представляет собой нарушение ритма сердца, которое отличается внеочередным сокращением мышц или их отдельных частей. Патология обладает доброкачественным течением, поэтому не угрожает жизни больного. Но при отсутствии лечения или назначении неправильной тактики терапии возможно появление неблагоприятных осложнений.
Врачи выделяют несколько типов тригеминии в зависимости от ее местонахождения:
- Желудочковая. На ЭКГ данный вид проявляется присутствием преждевременных комплексов QRS без предшествующих зубцов P. Они более широкие, деформированные. Также наблюдается полная компенсаторная пауза. Желудочковая экстрасистолия сердца по типу тригеминии появляется каждые 2 полноценных сокращения.
- Наджелудочковая. Кардиограмма выявляет наличие преждевременных комплексов QRS, при этом имеются предшествующие им зубцы P. При таком типе тригеминии на ЭКГ наблюдается неполная компенсаторная пауза. Экстрасистола возникает так же, как и в первом случае — через 2 сокращения.
- Смешанная, затрагивающая сразу несколько участков сердца.
Также выделяют разновидности заболевания в зависимости от частоты возникновения:
- Частая: проявляется свыше 30 раз в час.
- Средняя: не более 15 раз в час.
- Редкая: меньше 5 раз за час.
Разделяют тригеминию на разновдиности и по числу патологических очагов. Если он один, значит, присутствует монотопная форма, а если два и более — политопная.

Классификация
Основа типизации болезнетворного проявления — локализация ритмического отклонения.
- Предсердная бигеминия. Как и следует из наименования, сигнал развивается в верхних камерах кардиальных структур. Симптомы подобного явления минимальны или полностью отсутствуют.
Поскольку риски также не существенны, многие живет долгие годы, даже не подозревая, что имеют проблемы со здоровьем.
Вероятность осложнений крайне низкая, инцидентальные находки не подлежат терапии. Показано длительное динамическое наблюдение.
В отсутствии проявлений и органических дефектов на протяжении всего периода, можно сказать, что человек относительно здоров.
- Желудочковую бигеминия. Встречается чаще (примерно 55% зафиксированных случаев). Потенциально угрожают пациентам, но точно спрогнозировать риски с ходу невозможно. Требуется длительное обследование. Дать конкретику сможет только ведущий человека специалист. В целом, показатели по пациентам даже с подобным типом аритмии положительные.
Классификации имеют минимальное клиническое значение. В основном тактика диагностики и симптоматического лечения идентична.
Что такое бигеминия, причины, диагностика и лечение
Из этой статьи вы узнаете: что такое бигеминия, причины этого нарушения ритма сердца. Симптомы и лечение.
Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности "Лечебное дело".
Бигеминией называется вариант аллоритмии сердца (правильного чередования экстрасистол и нормальных комплексов), при котором каждый нормальный удар сопровождается экстрасистолой – преждевременным сокращением сердечной мышцы.
В норме водителем ритма является синусовый узел, расположенный в предсердиях. Внеочередные импульсы могут исходить из желудочков, реже из предсердий, формируя желудочковые или предсердные экстрасистолы. В зависимости от источника экстрасистол выделяют наджелудочковую или желудочковую формы патологии. В первом случае импульсы, ведущие к преждевременным сокращениям и развитию бигеминии, формируются в предсердиях, во втором – в миокарде желудочков.

Бигеминию не следует считать заболеванием. Нередко такое нарушение ритма не представляет опасности. При определении степени риска следует учитывать причины, приведшие к экстрасистолии:
- К примеру, если аллоритмическая экстрасистолия явилась следствием инфаркта миокарда, она может свидетельствовать о значительной тяжести состояния.
- На фоне бигеминии при инфаркте повышается риск развития желудочковых аритмий, способных привести к фатальным последствиям.
- Периодические кратковременные эпизоды бигеминии без органической патологии сердца могут расцениваться как безопасные и не требовать антиаритмической терапии.

Эту патологию возможно вылечить полностью.
Лечением бигеминии занимается кардиолог. Если причина патологии связана с заболеваниями других органов (тиреотоксикозом, нейроциркуляторной дистонией), требуется лечение у соответствующих специалистов: эндокринолога, невропатолога. При наличии показаний к хирургическому лечению аритмии пациентов консультирует кардиохирург.
Причины возникновения бигеминии
Экстрасистолы могут быть связаны с функциональными нарушениями, органическими изменениями миокарда и токсическими воздействиями. Редкие экстрасистолы часто возникают у здоровых людей. Бигеминию выявляют обычно у пациентов со структурными изменениями миокарда или наличием клапанных пороков.
Возможны и функциональные причины развития бигеминии:
- курение;
- психоэмоциональное напряжение;
- влияние кофеина или алкоголя;
- нейроциркуляторная дистония;
- электролитные нарушения.
В ряде случаев причину состояния выяснить не удается. Такая бигеминия носит название идиопатической.
К органическим причинам патологии относят заболевания, приводящие к изменениям в сердечной мышце в форме дистрофии (структурных и обменных нарушений), некроза (омертвения участка миокарда), склероза (замены миокардиальной ткани соединительной). Повлиять на электрофизиологические свойства миокарда могут также токсические воздействия, что нередко приводит к развитию нарушений ритма.
| Органические причины бигеминии | Патологические воздействия, способные вызывать патологию |
|---|---|
| Инфаркт миокарда | Передозировка сердечными гликозидами |
| Артериальная гипертензия (повышенное давление) | Интоксикация при инфекционных заболеваниях |
| Миокардит (воспаление сердечной мышцы) | Лихорадочные состояния |
| Кардиомиопатия (поражение сердечной мышцы с нарушением ее функции, не связанное с патологией коронарных артерий, гипертонией или пороками клапанов) | Побочные эффекты антиаритмических препаратов |
| Кардиосклероз | Тиреотоксикоз (повышенная активность щитовидной железы) |
| Сердечная недостаточность | Реакция на бета-адреностимуляторы, эуфиллин и некоторые другие препараты |
| Легочное сердце | |
| Генетические аномалии | |
| Перикардит | |
| Амилоидоз, саркоидоз с поражением миокарда | |
| «Спортивное сердце» | |
| Последствия операции на сердце |
Желудочковые экстрасистолы примерно в 2/3 случаев связаны с ишемической болезнью сердца (ИБС). Поэтому при выявлении преждевременных желудочковых комплексов после 40 лет исключить связь аритмии с ИБС можно только по результатам коронарографии – исследования состояния сосудов, кровоснабжающих сердце.

Развитие нарушения ритма вследствие инфаркта миокарда или других форм ИБС ухудшает прогноз заболевания.
Симптомы бигеминии
Как при желудочковой, так и при наджелудочковой форме бигеминии субъективные ощущения отличаются у разных людей. Одни пациенты хорошо переносят этот вид аритмии, у других же заметно ухудшается самочувствие, возникают чувства тревоги и страха. При устойчивой бигеминии экстрасистолы могут не ощущаться, но чаще при патологии имеются те или иные проявления дискомфорта в грудной клетке или в области шеи.
Больного могут беспокоить следующие симптомы:
- Ощущение перебоев, пауз между сердечными сокращениями, которые могут напоминать падение с высоты или замирание сердца.
- Состояние тревоги, особенно при возникновении экстрасистол в ночное время.
- Затрудненное дыхание, одышка.
- Головокружение, снижение артериального давления в момент приступа аллоритмии.
- Боли в сердечной области.
Помимо симптомов, непосредственно связанных с экстрасистолами, могут наблюдаться клинические проявления патологии, вызвавшей появление аритмии. Устойчивая бигеминия может приводить к развитию сердечной недостаточности, вызывать нарушения в сердечной мышце и ее работе.
Диагностика
Пульс – частота колебаний стенок сосудов, определяемая методом пальпации. При бигеминии пульс может урежаться и составлять менее 40 ударов в минуту. При этом он не совпадает с частотой сердечных сокращений – этот параметр определяют при выслушивании тонов в области сердца, и при бигеминии он обычно соответствует норме – 60–80 в минуту. То есть, например, на шее или на запястье вы можете сосчитать 40 ударов в минуту, а в области сердца – 60–80 ударов.

Такой феномен называют дефицитом пульса. При выслушивании сердечной деятельности определяется дополнительный тон экстрасистолы, при бигеминии он обычно усилен.
Инструментальные методы исследования при бигеминии:
- Электрокардиография – регистрация электрических полей, формирующихся в результате сердечной деятельности.
- Эхокардиография – ультразвуковое исследование, позволяющее выявить органическую сердечную патологию. – методика регистрации сердечной электрической активности в течение суток, позволяющая выявить частоту приступов аллоритмии и наличие других нарушений ритма. Для этого на теле закрепляют прибор, который записывает ЭКГ во время обычной деятельности пациента.
- Внутрисердечное электрофизиологическое исследование – метод, применяемый при тяжелом течении аритмии, когда надо выявить участок миокарда, являющийся источником экстрасистолии. В ходе исследования через вену в сердце вводят электроды, регистрирующие электрическую активность различных участков миокарда.

Электрокардиография – простой и эффективный метод определить наличие бигеминии. Если обследование проводится при постоянной форме патологии или во время приступа аритмии, на ЭКГ обнаруживают последовательное чередование нормальных и преждевременных импульсов. Они выглядят, как пары комплексов зубцов ЭКГ, формируемых изменениями электрических полей при прохождении волны возбуждения по миокарду.
Комплексы разделены между собой сегментами, соответствующими расслаблению миокарда желудочков и предсердий и проходящими по изолинии (уровню, условно принимаемому за нулевой). При наджелудочковой форме зубцы ЭКГ, соответствующие экстрасистолам, не изменены. При желудочковом варианте бигеминии наблюдается расширение и деформация комплексов.
Лечение патологии
В ряде случаев бигеминия может быть полностью устранена. Так бывает в ситуациях, когда удается устранить причину, приведшую к аллоритмии, например, тиреотоксикоз, миокардит, инфекционное заболевание, нарушения электролитного баланса. В тяжелых случаях избавиться от бигеминии позволяет хирургическое вмешательство – разрушение (абляция) очага патологической импульсации с помощью тока высокой частоты.
- При любых формах бигеминии показано лечение патологии, вызвавшей нарушение ритма, устранение причинных факторов аритмии.
- Полезен отказ от алкоголя, курения, крепкого чая, кофе.
- Рекомендуется соблюдение здорового образа жизни, устранение психоэмоционального напряжения.
- При тяжелой субъективной переносимости приступов бигеминии рекомендуются препараты с успокаивающим действием: настойки боярышника, пустырника, транквилизаторы (феназепам, клоназепам).

Антиаритмическая терапия
Антиаритмические препараты при любых видах экстрасистолии, в том числе бигеминии, применяют по строгим показаниям. Согласно исследованиям, периодически возникающие эпизоды бигеминии сами по себе не оказывают вреда организму и редко приводят к нарушению кровообращения.
Но прием антиаритмических препаратов может приводить к побочным эффектам. Наиболее опасные из них:
- повышение риска внезапной сердечной смерти;
- аритмогенный эффект – усиление имеющейся аритмии или возникновение другого нарушения ритма;
- головокружения, обмороки, нарастание сердечной недостаточности, снижение количества лейкоцитов крови и другие негативные реакции.
Принятие решение о необходимости антиаритмической терапии зависит от оценки риска. Во-первых, при наджелудочковой бигеминии существует опасность развития суправентрикулярной тахикардии – нарушения ритма, при котором частота сокращений достигает 140–180 в минуту. Состояние опасно возможностью развития сердечной недостаточности и требует неотложных мероприятий по нормализации ритма. Во-вторых, последствием наджелудочковой бигеминии может стать мерцательная аритмия, при которой предсердия сокращаются с частотой выше 300 ударов в минуту. Желудочковая бигеминия опасна угрозой внезапной сердечной смерти.
Показания к назначению антиаритмических средств при экстрасистолии:
- частые приступы бигеминии, приводящие к нарушениям движения крови в организме;
- тяжелая переносимость пациентом экстрасистолии;
- ухудшение показателей функциональной способности сердечной мышцы при проведении ультразвукового исследования сердца, отслеживаемое в динамике.
При наджелудочковой бигеминии средствами выбора являются препараты из групп бета-адреноблокаторов (анаприлин, атенолол, метопролол) или антагонистов кальция (верапамил, дилтиазем). При их недостаточной эффективности подбирают эффективные лекарства из других групп или комбинацию двух средств.

При желудочковой экстрасистолии, расцениваемой как потенциально опасная или злокачественная, назначают амиодарон и бета-адреноблокаторы. Эти препараты способны улучшить прогноз при сердечной патологии и уменьшить риск смерти.
Антиаритмики 1 класса (пропафенон, этацизин, этмозин) назначают только при аритмиях, не связанных с ИБС.
Радиочастотная абляция
Радиочастотная абляция показана при бигеминии, приводящей к нарушению движения крови в организме и повышению риска внезапной смерти, в случае неэффективности антиаритмической терапии. Эта хирургическая процедура возможна только при выявленном очаге экстрасистолии. Электроды вводят через венозный доступ и после проведения электрофизиологического исследования оказывают радиочастотное воздействие на источник аритмии, разрушая его.

Нажмите на фото для увеличения
Прогноз
Прогноз при бигеминии определяется угрозой возникновения опасных для жизни состояний. По степени риска выделяют несколько категорий аритмии:
Бигеминия, тригеминия (желудочковые аллоритмии): возникновение, симптомы, диагностика, лечение

Для начала следует отметить, что бигеминия и тригеминия являются вариантами желудочковой экстрасистолии. Экстрасистолия – это один из видов нарушений сердечного ритма, который характеризуется возникновением эктопических ритмов сердца. Данное понятие отражает состояние, при котором сокращения предсердий или желудочков возникают не в тех путях проводящей системы, по которым идет обычное проведение импульсов. Экстрасистолия может быть предсердной и желудочковой.
В тех случаях, когда экстрасистолы чередуются с нормальными сокращениями сердца через одно сокращение, говорят о бигеминии сердца (1:1), а когда через два нормальных сокращения – о желудочковой тригеминии (1:2). Соответственно одно внеочередное сокращение через три нормальных называется квадригеминией (1:3), а через четыре – пентагеминией. Данные типы экстрасистолии объединяются понятием аллоритмии.

бигеминия на ЭКГ: каждый второй комплекс – экстрасистола
Кроме этого, выделяют парные экстрасистолы (две подряд) и частые групповые экстрасистолы, если они следуют подряд в количестве трех и более. В последнем случае экстрасистолию можно расценивать как короткую пробежку желудочковой тахикардии.
Согласно статистике, экстрасистолия встречается более, чем у 68% людей. При этом большую часть (63%) составляют желудочковые экстрасистолы, около 25% – предсердные, а остальные случаи приходятся на наджелудочковую бигеминию и тригеминию, а также их сочетания. Так же отмечается возникновение желудочковой бигеминии более, чем у 60% пациентов с ишемией миокарда и более, чем у 80% пациентов с острым инфарктом миокарда.
Причины бигеминии и тригеминии
Обычные единичные предсердные и желудочковые экстрасистолы в норме встречаются и у здорового человека. Они практически не ощущаются и дискомфорта не доставляют. Более частые экстрасистолы, такие, как аллоритмия, а также частые парные экстрасистолы и пробежки желудочковой тахикардии, вариантом нормы считаться не могут и являются поводом для детального обследования сердечно-сосудистой системы.

Итак, основными причинами возникновения эпизодов бигеминии и тригеминии служат:
-
,
- Передозировка сердечными глигозидами, или так называемая гликозидная интоксикация препаратами наперстянки и дигиталиса – строфантин, дигоксин, коргликон и др,
- Приобретенные пороки митрального и аортального клапанов,
- Перенесенная ревматическая лихорадка (ревматизм) с поражением внутренней оболочки сердца – эндокардитом,
- Последствия миокардита – воспалительного процесса в толще сердечной мышцы, причем даже незначительные рубцовые изменения являются основой для патологической циркуляции импульса по волокнам миокарда,
- Постинфарктный кардиосклероз (ПИКС) – рубцовые изменения нормальной структуры миокарда.
Если у пациента после полного обследования не обнаружено органического поражения миокарда, вероятнее всего, что причиной бигеминии и тригеминии является нарушения вегетативных влияний на сердце при вегето-сосудистой дистонии. Данная патология требует консультации невролога.
Симптомы бигеминии и тригеминии
Симптоматика экстрасистолии по типу би – или тригеминии складывается из кардиологических и неврологических симптомов.

Кардиологические проявления заключаются в ощущении пациентом ритмичных толчков в области сердца, чередующихся с чувством остановки, замирания сердца. Этот период соответствует компенсаторной паузе на ЭКГ. Также отмечается внутренняя дрожь, чувство нехватки воздуха и дискомфорт за грудиной или в левой половине грудной клетки давящего или жгучего характера.
Неврологические симптомы возникают из-за нарушения полноценного цикла сердечного сокращения, вследствие чего к головному мозгу притекает недостаточное количество крови. Пациент при этом может испытывать вялость, сонливость, мелькание мушек перед глазами, предобморочное состояние. В редких случаях может развиться кратковременный обморок, особенно, если аллоритмия сочетается с другими нарушениями сердечного ритма.
При подобных симптомах, особенно сочетающихся с высоким или низким артериальным давлением, пациенту следует незамедлительно получить консультацию врача (в поликлинике или по скорой медицинской помощи).
Диагностика
Диагноз бигеминии и тригеминии становится очевидным уже после проведения ЭКГ.

экстрасистолии по типу бигеминии, тригеминии и квадригеминии на ЭКГ
В случае, когда пациент отмечает периодические подобные жалобы, но на ЭКГ зарегистрированы лишь единичные экстрасистолы, пациенту требуется проведение суточного мониторирования АД и ЭКГ (по Холтеру). Это необходимо для того, чтобы “поймать” экстрасистолию, оценить градацию экстрасистол по Райан (Rayn) или Лауну (Lown) и получить прогностическую классификацию экстрасистол (см. ниже).
Далее в случае, когда у пациента действительно зарегистрирована бигеминия или тригеминия, необходимо провести полноценное обследование для установления причины аритмии. Из дополнительных методов обследования назначаются:
- Общие и биохимические анализы крови для исключения воспалительного процесса, а также для оценки липидного спектра крови (на предмет атеросклероза и ишемической болезни),
- УЗИ сердца, или Эхо-кс (эхокардиоскопия), которая позволяет выявить структурные или морфологические изменения в сердце,
- Пробы с физической нагрузкой (тредмил – тест, проба с 6-ти минутной ходьбой, велоэргометрия) для оценки значимости физических нагрузок в возникновении бигеминии и тригеминии, а также для оценки переносимости физических нагрузок при ишемии или при хронической сердечной недостаточности.
Видео: бигеминия на ЭКГ
Лечение
Если у пациента исключены органические заболевания сердца в качестве причины бигеминии и тригеминии, то ему требуется осмотр невролога с лечением вегето-сосудистой дистонии.
В первую очередь, необходима коррекция образа жизни с достаточным питанием и режимом труда и отдыха. Также необходимо нормализовать психологическое состояние пациента и обеспечить психо-эмоциональный комфорт. Очень хорошо тренируют сердечно-сосудистую систему контрастные души, обливания и растирания влажной тканью.
В случае, когда у пациента в качестве причины выявлено то или иное заболевание сердца, оно требует лечения в обязательном порядке. В ряде случаев может быть даже показана хирургическая коррекция порока сердца.
Кроме основного лечения, пациенту для постоянного использования назначаются бета-адреноблокаторы, например, соталол, небилет, коронал, конкор и др, а также блокаторы кальциевых каналов – дилтиазем, верапамил и др. Данные препараты позволяют уменьшить частоту сердечных сокращений и снизить проводимость патологических импульсов по миокарду желудочков.

В качестве средств неотложной помощи при внезапно возникшей частой бигеминии или тригеминии используются кордарон, лидокаин и хинидин для внутривенного введения.
В случае, когда пациенту противопоказана антиаритмическая терапия, или отмечается ее плохая переносимость и/или неэффективность, должен быть решен вопрос о необходимости РЧА (радиочастотной аблации) – то есть о прижигании ткани предсердия или желудочка, по которым проходит патологическая импульсация.
Возможны ли осложнения бигеминии и тригеминии?
Осложнения могут развиваться у пациентов с любой экстрасистолией – желудочковой и предсердной.
Так, предсердная экстрасистолия может перейти в мерцание и трепетание предсердий, а желудочковая бигеминия или тригеминия – в желудочковую тахикардию, в фибрилляцию желудочков и привести к асистолии (остановке сердца). Профилактикой осложнений является своевременное начало лечения заболеваний, приведших к бигеминии и тригеминии.
Прогноз
Единичные экстрасистолы в принципе не опасны без органической патологии сердца, в отличие от групповых и парных, способных привести к пароксизму желудочковой тахикардии.

таблица классификации желудочковых экстрасистол по Лаун
Прогноз для бигеминии и тригеминии определяется прогностической классификацией экстрасистолии по Лаун (Lown):
- 1 класс – менее 30 одиночных экстрасистол в час,
- 2 класс – более 30 одиночных экстрасистол в час,
- 3 класс – полиморфные (разной формы) и политопные (из разных участков миокарда желудочков) экстрасистолы,
- 4А класс – парные экстрасистолы,
- 4 Б класс – групповые экстрасистолы,
- 5 класс – “ранние” экстрасистолы, когда экстрасистола выскакивает на фоне еще длящегося нормального сокращения сердца.
Таким образом, прогноз для первых двух классов благоприятный, например, если у пациента в течение часа зарегистрировано несколько экстрасистол, регулярно чередующихся с нормальными сокращениями сердца через одно или через два.
Третий-пятый классы прогностически неблагоприятны, так как велик риск развития фатальных нарушений ритма. То есть, если бигеминия и тригеминия чередуются с парными, групповыми или ранними экстрасистолами, они могут быть опасны в плане развития осложнений.
В заключение необходимо отметить, что экстрасистолия по типу бигеминии и тригеминии является опасной только в том случае, если обусловлена серьезной патологией миокарда. В противном же случае, например, при вегето-сосудистой дистонии, данный вид экстрасистол исчезает при нормализации влияния вегетативных нервов на сердце.
Экстрасистолия

Экстрасистолия – нарушение сердечного ритма, когда появляются дополнительные сокращения сердца или его отдельных камер. Это состояние часто сопровождается головокружением и ощущением замирания работы сердца. В данном материале мы ознакомим вас с причинами, диагностикой и методами лечения этого состояния.
Причины
Единичные экстрасистолы считаются вариантом нормы и возникают практически у каждого человека. Однако если их количество достигает примерно 250-300 в сутки, это может стать поводом для беспокойства.
Как правило, экстрасистолия развивается под влиянием внешних факторов при отсутствии органических поражений сердца. Такую экстрасистолию принято называть функциональной. Она может быть обусловлена следующими причинами:
- злоупотребление алкоголем, чаем, кофе;
- курение;
- употребление психоактивных препаратов (опиаты, психостимуляторы и т.д.);
- нервное напряжение;
- инфекционные заболевания;
- нарушение кровотока при остеохондрозе.
Существует также органическая экстрасистолия, при которой она является следствием имеющейся патологии сердца:
- воспалительные процессы в сердечной мышце (миокарде);
- ишемическая болезнь сердца;
- кардиосклероз;
- пороки сердца;
- кардиомиопатия;
- пролапс митрального клапана;
- гипертрофия миокарда;
- инфаркт.
Экстрасистолия также может возникать в результате отравления организма токсическими веществами или при нарушении обменных процессов в организме.
Среди пациентов, страдающих ишемической болезнью сердца, распространенность экстрасистолии достигает 58% у мужчин и 49% — у женщин.
Механизм развития
Патогенез экстрасистолии — достаточно сложный процесс. В анатомии и физиологии сердца есть такое понятие, как водитель ритма — это участок миокарда, отвечающий за частоту сердечных сокращений (в норме 60-90 ударов в минуту).
Существует несколько водителей ритма, но главным является синусно-предсердный узел, который также известен как узел Кейт-Флака. Он расположен над правым предсердием в месте слияния полых вен. Именно здесь и зарождаются импульсы, стимулирующие сокращения сердца.
Однако они могут зарождаться и в других участках сердца, например, в желудочках или в предсердиях. Эти участки принято называть эктопическими, и когда они выдают дополнительные импульсы, возникают внеочередные сокращения — сердце осуществляет выброс крови (систолу) в тот момент, когда уже должна наступить диастола, то есть фаза расслабления. В результате формируется аритмия, степень выраженности которой будет напрямую зависеть от количества таких незапланированных сердечных сокращений.
Фото: newfabrika / freepik.com
Классификация
Существует несколько классификаций экстрасистолий, которые были сформулированы в 70-80-х годах прошлого столетия на основе различных критериев. Например, есть объединенная классификация по происхождению и количеству экстрасистол:
- монотопные — экстрасистолы происходят из одного участка в сердце;
- политопные — таких участков сразу несколько;
- правожелудочковые — источник локализуется в правом желудочке;
- левожелудочковые — источник локализуется в левом желудочке;
- идиопатическая — причину выяснить не удается.
Также существует классификация по отношению к желудочковым сокращениям (таблица 1).
| Вид | Частота возникновения экстрасистолы |
|---|---|
| Бигеминия | После каждого сокращения |
| Тригеминия | Через каждые 2 сокращения |
| Квадригеминия | Через каждые 3 сокращения |
| Куплет | 2 экстрасистолы подряд |
| Неустойчивая желудочковая тахикардия | 3 и более экстрасистолы подряд |
Экстрасистолия классифицируется и по месту появления дополнительных сердечных сокращений:
- предсердная (суправентрикулярная);
- предсердно-желудочковая (атриовентрикулярная);
- желудочковая.
В клинической практике также используется характеристика, предложенная Б. Лауном, М. Вульфом и дополненная М. Райаном (см. таблицу ниже). В зависимости от частоты и места возникновения внеочередных сердечных сокращений экстрасистолии разбиваются на классы.
| Класс | Особенности экстрасистолии |
|---|---|
| 1 | Редкая, монотопная* (не более 30 в час) |
| 2 | Частая, монотопная |
| 3 | Политопные |
| 4А | Парные мономорфные*** |
| 4Б | Парные полиморфные**** |
| 5 | Желудочковая тахикардия (3 и более экстрасистолы подряд) |
*Экстрасистолы происходят из одного участка сердца
** Экстрасистолы происходят из разных участков сердца
***Возникают в одном участке, на ЭКГ выглядят одинаково
****Возникают в разных участках, существенно различаются на ЭКГ
Признаки

Фото: rawpixel.com / freepik.com
Если внеочередные сердечные сокращения возникают эпизодически, то человек может их не ощущать. Если они возникают стабильно (особенно при наличии органических поражений сердца), у пациента может возникать ощущение сильного толчка (некоторые описывают его как «кувырок») сердца с коротким замиранием его работы. Также возможны следующие симптомы:
- чувство страха и тревоги;
- повышенная потливость;
- одышка;
- загрудинная боль;
- ощущение нехватки воздуха;
- жар;
- головокружение.
Осложнения
Если экстрасистолы возникают эпизодически и не вызывают выраженного дискомфорта, оснований для серьезных опасений нет. Однако если они отмечаются регулярно и вызывают описанные выше сопутствующие симптомы, необходимо своевременно начать лечение. В противном случае могут возникнуть следующие осложнения:
- трепетание предсердий;
- недостаточность коронарного, почечного и мозгового кровообращения;
- пароксизмальная тахикардия;
- мерцательная аритмия.
Все эти осложнения представляют опасность для жизни пациента и значительно повышают риск внезапной остановки сердца.
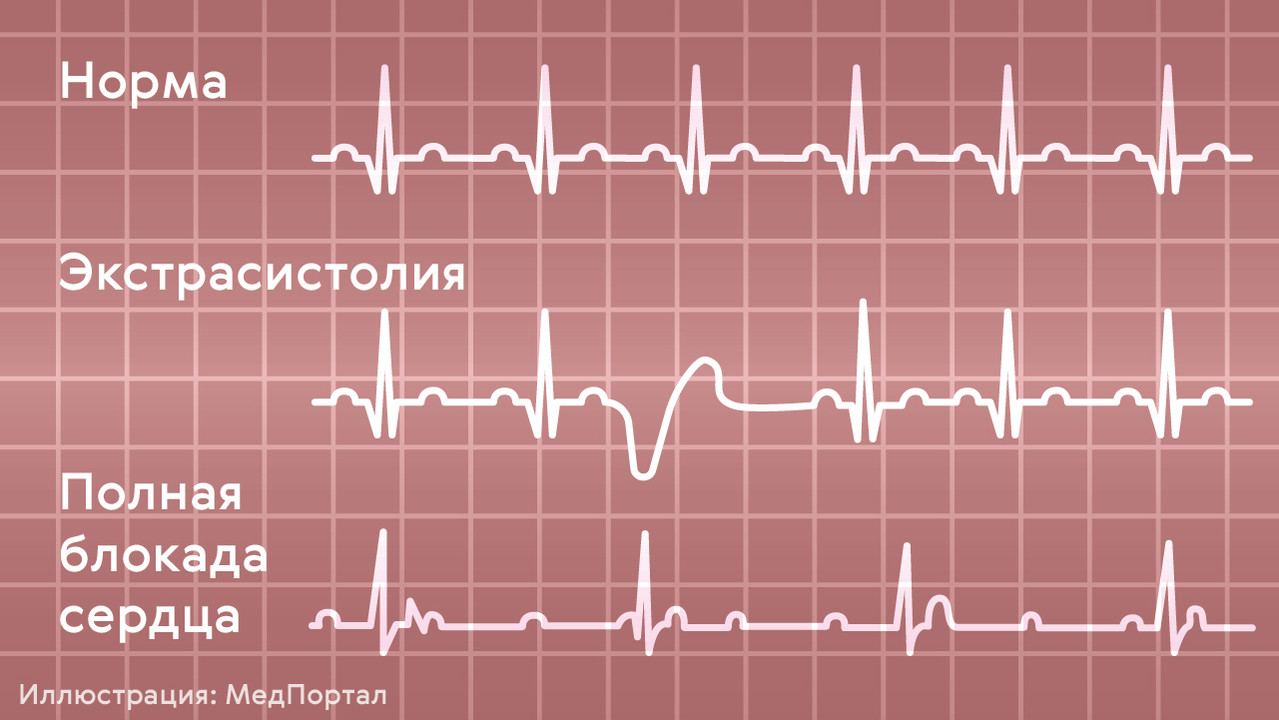
Рисунок 1. Как выглядит ЭКГ в норме, при блокадах и при экстрасистолии. Источник: МедПортал
Диагностика
Диагностические мероприятия носят комплексный характер и делятся на несколько этапов.
Сбор анамнеза и объективное обследование
Уже на этом этапе врач получает возможность поставить предварительный диагноз, который в большинстве случаев подтверждается инструментальной и лабораторной диагностикой. Поэтому важно, чтобы сам пациент смог изложить собственные жалобы максимально подробно, не пытаясь скрывать важные сведения. Которые обычно касаются провоцирующих факторов (например, прием алкоголя).
В первую очередь врач проводит объективное обследование, измеряя артериальное давление и определяя частоту пульса пациента. Он также проводит аускультацию, то есть прослушивание тонов сердца, а также функциональных и органических шумов при помощи фонендоскопа.
Затем узнают, какими симптомами сопровождается ощущение аритмичной работы сердца и при каких обстоятельствах они возникают (например, во время физических нагрузок, нервного напряжения или в состоянии покоя). На основании ответов пациента врач может поставить предварительный диагноз, для подтверждения которого назначаются дополнительные диагностические исследования.
Лабораторные методы
Лабораторная диагностика проводится, чтобы определить или исключить возможность влияния на экстрасистолию таких провоцирующих факторов, как инфекции, ишемия или инфаркт миокарда, гормональный дисбаланс. Сюда входят следующие методы:
- Общий анализ крови.
- Биохимический анализ крови.
- Анализ крови на определение уровня гормонов щитовидной железы.
Инструментальные методы
Большая часть методов, применяемых при диагностике экстрасистолии, представляет собой вариации классической электрокардиографии. Данные получают как в состоянии покоя, так и при различных видах физической нагрузки.
- Электрокардиография (ЭКГ) регистрирует электрические поля, возникающие при работе сердца при помощи электродов, размещаемых на теле пациента. Интенсивность и частота сердечных импульсов отображаются графически.
- Суточное холтеровское мониторирование. По сути — та же электрокардиография, только мониторинг осуществляется в течение 24 часов при помощи портативного аппарата. В некоторых случаях такое мониторирование осуществляется в течение недели. Преимущество метода в том, что данные записываются не только в состоянии покоя, но и в различных стрессовых ситуациях, которые могут повлиять на возникновение экстрасистол.
- Велоэргометрия. ЭКГ на велоэргометре, который обеспечивает нарастающую физическую нагрузку, необходимую для этого вида исследования. Пациент вращает педали, в то время как закрепленные на груди электроды фиксируют изменения сердечного ритма. Нагрузку постепенно увеличивают, а затем данные регистрируют уже после ее завершения. Метод также позволяет определить предел физической нагрузки для пациента.
- Тредмил-тест. Во время быстрой ходьбы по беговой дорожке у пациента снимают электрокардиограмму и определяют изменения артериального давления. Как и при велоэргометрии, нагрузка постепенно возрастает.
- Эхокардиография (ЭхоКГ). Этот метод представляет собой разновидность ультразвуковой диагностики. С его помощью можно оценить функциональное состояние сердца и выявить возможные органические изменения. Трансторакальная ЭхоКГ проводится при помощи считывания отражения ультразвуковых волн датчиком, который крепится к грудной клетке пациента. Существует и чреспищеводная эхокардиография: зонд с датчиком вводится в пищевод пациента, чтобы обеспечить максимальную приближенность к сердечной мышце. Эта диагностическая процедура помогает максимально точно визуализировать структуры сердца, но вызывает у пациента довольно ощутимый дискомфорт и требует специальной подготовки.
Лечение
Как правило, экстрасистолия лечится медикаментами. В редких случаях используется хирургическое вмешательство.
Этиотропное
Эта терапия предполагает воздействие на причину заболевания. Поскольку экстрасистолию могут вызывать различные факторы, от эндокринных заболеваний до стрессовых нагрузок (как физических, так и психоэмоциональных), методы лечения могут иметь принципиальные отличия и напрямую зависеть от этих факторов. Например, если экстрасистолия возникла на фоне нервного стресса, пациенту назначают седативные препараты. Если такое лечение не приносит ожидаемого результата, назначается курс антиаритмических средств.
Общие рекомендации включают в себя нормализацию образа жизни. Сюда относятся:
- минимизация стрессов и психоэмоционального напряжения;
- снижение частоты потребления крепкого чая и кофе;
- отказ от курения и алкоголя;
- нормализация физических нагрузок.
Медикаментозное лечение базируется на применении антиаритмических препаратов (этацизин, пропафенон, хинидин и т.д.). Однако при бессимптомном течении экстрасистолии, не отягощенной заболеваниями сердечно-сосудистой системы, эти средства во избежание осложнений не назначают. В подобных случаях можно ограничиться коррекцией образа жизни.
Хирургическое
К оперативному вмешательству при экстрасистолии прибегают только в том случае, если медикаментозная терапия не дала ожидаемого результата. Хирургическое лечение также целесообразно при высоком риске осложнений, представляющих угрозу для жизни (например, при фибрилляции желудочков).
В рамках хирургического лечения применяется метод катетерной радиочастотной абляции. При помощи гибкого катетера, который обычно вводится через подключичную или яремную вену, осуществляется радиочастотное разрушение эктопического очага (то есть участка сердечной мышцы), ставшего причиной экстрасистолии.
Также используется имплантация внутригрудного дефибриллятора. Это устройство позволяет распознавать нарушения сердечного ритма и устранять их за счет электрических импульсов, предотвращая развитие пароксизмальной тахикардии и остановки сердца.
Прогноз
Если экстрасистолия вызвана функциональными факторами (стрессами, повышенной нагрузкой, приемом фармакологических препаратов и т.п.), прогноз в большинстве случаев благоприятный.
Многое также зависит от степени тяжести экстрасистолии. Если нарушения сердечного ритма вызваны органическими причинами и сопровождаются значительным ухудшением самочувствия пациента, это отягощает прогноз. В таких случаях может потребоваться операция или постоянный прием лекарств.
Профилактика
Профилактические меры при экстрасистолии предполагают устранение провоцирующих факторов — как органических, так и функциональных. Если экстрасистолия возникает как следствие основного заболевания, важно вовремя его выявить и начать лечение. Употребление алкоголя, энергетиков, крепкого чая и кофе следует свести к минимуму.
Физические нагрузки важны, однако они должны варьироваться в зависимости от возраста, уровня физической подготовки и общего состояния здоровья. Важную роль в профилактике экстрасистолии играет минимизация нервного напряжения.

Фото: seventyfour / freepik.com
Заключение
Экстрасистолия может возникать как у людей в целом здоровых, так и у предрасположенных к заболеваниям сердечно-сосудистой системы. Необходимость лечения и прогноз во многом зависят от выраженности экстрасистолии. Лечение может быть оперативным, однако чаще удается ограничиться медикаментозными методами.
