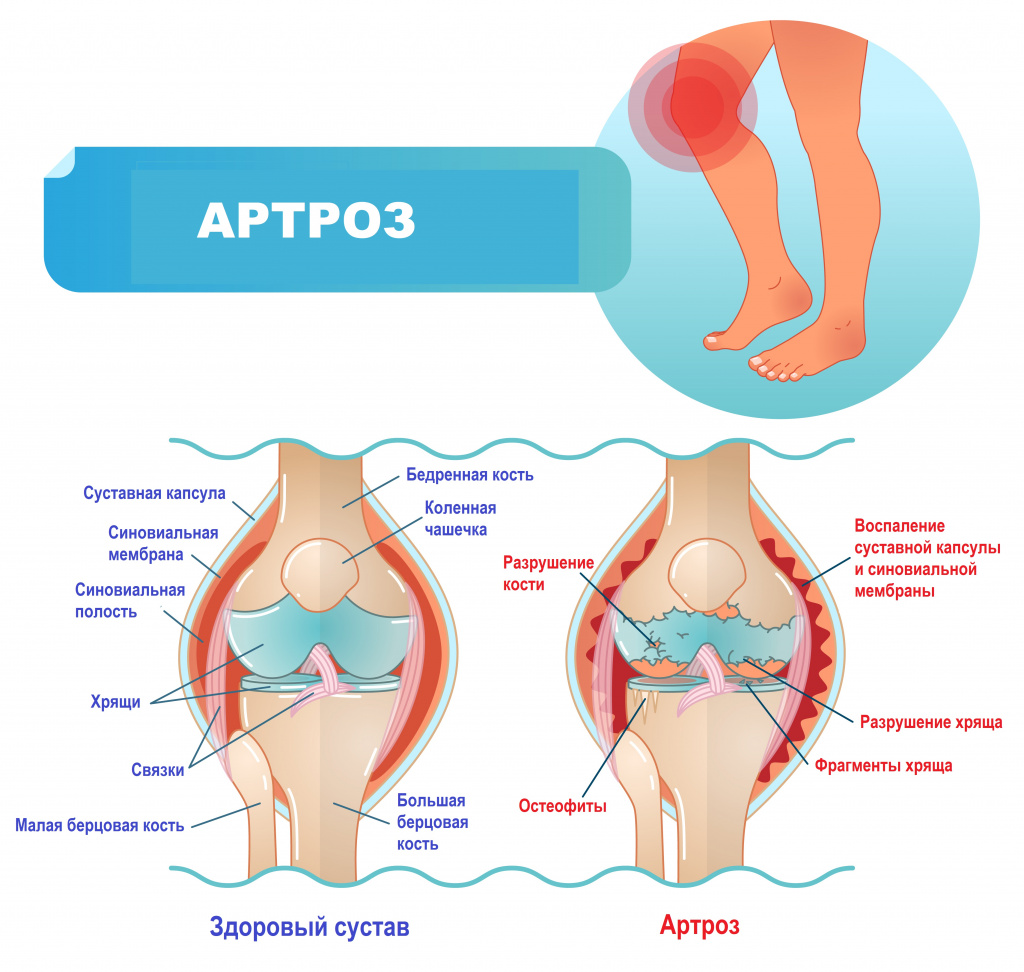
Современные методы восстановления суставного хряща
Повреждения голеностопного, коленного и лучезапястного суставов являются самыми распространенными поводами для обращения к врачу-травматологу. Данные суставы страдают в результате как спортивных, таки бытовых травм, причем степень сложности подобных повреждений варьируется в достаточно широких пределах.
При серьезных суставных травмах нередко разрушается хрящ, возникают отеки и кровоизлияния, сустав может блокироваться. Все это сопровождается сильнейшим болевым синдромом. Кроме того, суставные хрящи нередко страдают от воспалительных патологий и болезней дегенеративно-дистрофического характера. Игнорировать заболевания суставов нельзя ни в коем случае, поскольку запущенная патология приводит к развитию артроза и сокращению двигательных возможностей больного.
Неприятные ощущения в суставе можно временно устранить с помощью лекарственных препаратов. Поможет при травмах физиотерапия, массаж и лечебная физкультура. Однако консервативные методы лечения повреждений суставного хряща не всегда оказываются эффективными, и тогда приходится прибегать к оперативному вмешательству.
Существует масса методик хирургического лечения повреждений суставного хряща, с успехом применяемых в клиниках Израиля, в ом числе специалистами центра Ilyssa Medical Group. Рассмотрим некоторые из этих методик подробнее.
Микрофрактурирование
При такой операции с помощью небольшого сверла или специального резца врач проделывает крошечные отверстия в хряще. Организм тут же пытается залатать эти отверстия, продуцируя новую ткань, поэтому спустя некоторое время в зоне микрофрактурирования формируется волокнистый хрящ, прикрывающий место дефекта.
Этот метод восстановления суставного хряща является миниинвазивным и легко переносится пациентами. Кроме этого, данная процедура позволяет существенно отсрочить более серьезные вмешательства, такие как протезирование суставов. Однако у этого метода есть существенный недостаток: из-за того, что у нового хряща совершенно иная структура, чем у нормального гиалинового хряща, он не может являться полноценной заменой.
Трансплантация собственной хрящевой ткани
«Отремонтировать» поврежденную ткань можно и с помощью небольших хрящевых цилиндров, изъятых у самого пациента. Такие фрагменты здоровой ткани устанавливаются в суставные концы кости в мозаичном порядке, поэтому операция носит название «мозаичная хондропластика». В качестве донорской ткани обычно берут такую хрящевую поверхность, у которой нет несущей или опорной функции, а область поражения стараются заполнить максимально плотно. В такой ситуации образование волокнистого хряща будет фрагментарным, только там, где нет трансплантатов.
Данный тип вмешательства также выполняется артроскопическим методом. К его недостаткам можно отнести от факт, что мозаичная хондропластика не применима на больших поверхностях из-за отсутствия у человека достаточного количества донорского материала для аутотрансплантатов. Кроме этого, в том месте, где был изъят донорский материал, также может развиться патологический процесс.
Пересадка хряща, выращенного в лабораторных условиях
Современные технологии позволяют выращивать донорские хрящевые клетки «в пробирке». Врач точно так же, как и при мозаичной хондропластике, изымает небольшие фрагменты хрящевых клеток из зоны, на которую нет больших анатомических нагрузок, и помещает их в питательный раствор. Там выращивается хрящевая ткань нужного размера. На это уходит обычно несколько недель (в среднем около трех).
Затем проводится еще одна операция, во время которой пациенту пересаживается новая ткань. Она не отвергается организмом. Подобную технологию обычно применяют для восстановления хряща голеностопного сустава, но не используют при выраженных артрозах. Операция показана молодым и здоровым людям, у которых новая ткань приживется и будет хорошо снабжаться кровью.
Сама операция пересадки хрящевой ткани длится от часа до двух часов, после нее пациент проходит длительный период реабилитации, в течение месяца-двух приходится ходить на костылях, чтобы не нагружать сустав. Занятия спортом допустимы только через год после пересадки выращенной в лаборатории ткани.
Эндопротезирование
При существенном ухудшении суставной функции и сильных болях обычно назначается такая операция, как протезирование суставов с применением искусственных имплантатов. Один из методов эндопротезирования — ресурфейсинг — предполагает удаление измененного суставного хряща с последующей его заменой протезом в форме колпачка, который надевается на специальным образом подготовленную кость. Другие техники эндопротезирования связаны с заменой не только хряща, но и костных элементов сустава.
Лечение хряща коленного сустава

Глазков Юрий Константинович Главный врач
- травматолог-ортопед
- травматолог-хирург
- спортивный травматолог
- ортопед
- Принципы лечения
- Консервативные методы
- Коррекция образа жизни
- Физиотерапия
- Лечебная физкультура
- Медикаментозная терапия
- Хирургические методы
Внутри коленного сустава есть хрящи. Они покрывают суставные поверхности костей: бедренной и большеберцовой. Хрящи смягчают трение. Они обеспечивают сохранность внутрисуставных структур даже на фоне интенсивных физических нагрузок. К сожалению, в силу различных заболеваний возможно истончение или механическое повреждение хрящей. В этом случае пациенту требуется лечение.
Лечение хряща коленного сустава

Лечение хряща коленного сустава
Принципы лечения
Подходы к лечению зависят от того, по какой именно причине истончился хрящ. Это может произойти в результате:
- воспалительных заболеваний;
- дегенеративных процессов;
- травм;
- проведенных хирургических операций.
Лечение может быть направлено на устранение симптомов, замедление дегенеративных процессов, купирование воспаления, усиление регенераторных способностей хрящевой ткани. Иногда требуется хирургическое вмешательство. Оно позволяет выполнить замещение дефектов хрящевой поверхности.
Консервативные методы
Если гиалиновый хрящ коленного сустава истончен, лечение начинают консервативными методами. Применяются такие способы терапевтического воздействия:
- Коррекция образа жизни.
- Физиотерапевтическое лечение и массаж.
- Лечебная физкультура.
- Медикаментозная терапия.
Коррекция образа жизни
Изначально необходимо устранить все факторы, которые могут провоцировать истончение хряща коленного сустава. Лечение начинают с того, что пациенту рекомендуют отказаться от тяжелой физической работы, спорта. Потому что при продолжающемся механическом раздражении хряща он будет повреждаться, а полноценное восстановление хрящевой ткани невозможно по причине его слабого кровоснабжения.
Пациенту необходимо:
- снижение массы тела, если ИМТ превышает 25 кг/м2;
- уменьшение нагрузки на больную ногу;
- применение ортопедических приспособлений (ортезов, стелек);
- использование трости или костылей.
Физиотерапия
Физиотерапевтическое лечение применяется с целью уменьшения отека, боли. Оно позволяет улучшить кровообращение в той зоне тела, которая находится в непосредственной близости к поврежденным коленным хрящам. В результате улучшается трофика тканей, уменьшаются явления гипоксии, ускоряются регенераторные процессы.
Применяются такие виды физиолечения:
- электрофорез;
- гальванизация;
- фонофорез;
- электростимуляция;
- магнитотерапия;
- лазеротерапия;
- вибромассаж и другие.
Физиотерапия часто сочетается с медикаментозным лечением. Местные препараты наносятся на кожу. Затем проводится электрофорез или фонофорез для их лучшего проникновения внутрь суставной полости.
Физиотерапия

Физиотерапия
Лечебная физкультура
Физические тренировки помогают укрепить мышцы, разгрузить коленный сустав. Они также способствуют восстановлению хряща за счет улучшения кровообращения. При нагрузке к мышце приливает кровь. Расширяются сосуды. Поэтому кровоснабжение суставной капсулы возрастает. Улучшается и кровенаполнение тех частей хряща, которые прилегают к капсуле.
Медикаментозная терапия
Применение препаратов остается одним из главных способов лечения. В данный момент не существует лекарственных средств, которые гарантированно восстанавливают хрящи или хотя бы предотвращают их дальнейшее разрушение. Однако ряд лекарственных средств позволяют добиться неплохих результатов за счет усиления регенераторных процессов, снижения воспаления, защиты хряща от сильных механических воздействий.
Препараты могут использоваться такими способами:
- применяются внутрь;
- вводятся внутримышечно или внутривенно;
- наносятся на кожу над коленным суставом;
- вводятся инъекционно внутрь сустава.
Так как в большинстве случаев происходит постепенное разрушение хряща коленного сустава, лечение проводится таблетированными формами препаратов. Они удобнее в использовании и не требуют постоянного участия медицинского персонала в лечебном процессе.
Часто применяются и внутрисуставные инъекции. Они хороши тем, что позволяют после нескольких введений лекарств получить устойчивый длительный результат. Он сохраняется полгода или год. Применение уколов в колено позволяет снизить потребность в медицинских препаратах, которые применяются перорально. Соответственно, уменьшается медикаментозная нагрузка и риск побочных эффектов.
Кремы и гели – это вспомогательное лечение. Оно исключительно симптоматическое. Используется для уменьшения боли, устранения отека. Нет местных препаратов, которые могли бы восстановить суставные хрящи колена или хотя бы замедлить их дегенерацию.
Медикаментозная терапия

Медикаментозная терапия
Основные группы препаратов, которые применяются для лечения хрящей коленных суставов
НПВС. Эти препараты не могут восстановить хрящи. Но они способны в некоторых случаях замедлить их дегенерацию за счет устранения воспалительного процесса. Кроме того, нестероидные противовоспалительные средства принимаются с целью снижения болевого синдрома, который неизбежно развивается в случае истончения хрящей из-за сильного трения суставных поверхностей во время выполнения любых движений в коленном суставе.
Хондропротекторы. Это препараты хондроитина и глюкозамина. Их получают из хрящей животных. Хондропротекторы вводятся внутрь сустава, инъекционно внутримышечно, наносят на кожу или принимают внутрь.
Только последний способ применения имеет смысл с точки зрения доказательной медицины. Нанесение хондропротекторов на кожу в виде геля не имеет доказанной эффективности. Введение в сустав или внутримышечно приносит пользу, но лечение нужно длительное (от 6 месяцев), а при таком способе введения переносимость терапии значительно ухудшается.
Несмотря на то, что врачи очень часто назначают хондропротекторы внутрь в капсулах, нет доказательств, что они восстанавливают суставной хрящ. Исследования лишь показывают, что при артрозе коленного сустава длительное применение хондроитина в комбинации с глюкозамином позволяет уменьшить симптомы заболевания.
Гиалуронат. Вводится внутрь коленного сустава. Подобные препараты также выпускаются в лекарственных формах для наружного использования или для применения внутрь. Однако такие способы лечения не имеют убедительных доказательств эффективности. Поэтому гиалуронат в таблетках в основном продается как биологически-активные добавки, а не препараты.
Введение гиалуроновой кислоты внутрь сустава позволяет повысить её концентрацию в синовиальной жидкости. Уменьшается трение хрящей, предотвращается их дистрофия. Симптомы уменьшаются или уходят на несколько месяцев. После этого инъекцию гиалуроната можно выполнить повторно.
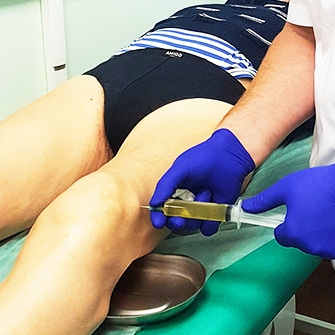
PRP. Этой аббревиатурой обозначают богатую тромбоцитами плазму. Её получают из собственной крови пациента, центрифугируют, а затем вводят в сустав. Это один из самых эффективных способов усиления регенерации хрящей. Тромбоциты выделяют большое количество факторов роста. В результате репарация хрящевой ткани усиливается. Но восстановление хрящей колена возможно только в случае ранней стадии артроза или при незначительном их травматическом повреждении.

PRP
Хирургические методы
При значительных дефектах суставной поверхности восстановление хрящевой ткани возможно только хирургическими методами. Для этого используется множество различных методов. Некоторые из них очень дорого стоят и доступны только за границей (Германия, Швейцария, США). Одни способы появились недавно, другие применяются уже более 50 лет.
Наибольшую эффективность хирургические методы восстановления хряща имеют при:
- рассекающем остеохондрите;
- травматическом повреждении колена;
- остеоартрозе до 2 степени.
При других заболеваниях, а также в случае выраженного гонартроза полноценно восстановить хрящевые поверхности часто не удается.
Основные хирургические методы восстановления гиалинового хряща коленного сустава:
Субхондральная туннелизация. Врач просверливает в нескольких местах хрящ и субхондральную костную ткань. Открывается кровотечение. Результатом становится образование на месте искусственно нанесенной травмы волокнистого хряща.
Микрофрактурирование. Усовершенствованная методика, которая постепенно вытесняет туннелизацию. Механизм воздействия аналогичный. Формируются множественные микропереломы субхондральной кости с сохранением её каркаса. Методика более безопасна, потому что исключаются ожоговые повреждения хрящей, неизбежные при сверлении.
Аутотрансплантация хряща. Применяется для закрытия тех дефектов суставной поверхности, которые подвергаются максимальным механическим нагрузкам. Здесь хрящи имеют наибольшую толщину. Для аутотрансплантации берутся хрящи с другого участка тела пациента и подсаживаются в коленный сустав. Недостатками метода является дополнительная травматизация донорских участков и недостаток материала при обширных хрящевых дефектах.
Имплантация аутологичных хондроцитов. Берут маленький фрагмент хряща, затем культивируют. Фактически, для пациента выращивается новый хрящ. Его закрепляют на матрице, придавая нужную форму, и имплантируют в сустав. Метод максимально эффективен у пациентов до 55 лет, при дефекте хрящевой поверхности до 10 квадратных сантиметров. Недостатки: высокая стоимость и необходимость проведения двух операций (для забора хряща, а затем для его имплантации в колено).
При появлении признаков повреждения суставных хрящей человек должен обращаться к врачу как можно быстрее. Есть немало способов восстановления суставных поверхностей колена, однако большинство из них становятся малоэффективными в запущенных клинических случаях.
Повреждения менисков, повреждение крестообразных связок, повреждение коллатеральных связок, патология синовиальных складок, удаление инородных тел коленного сустава, лечение патологии надколенника, лечение дефектов хряща, лечение артроза коленного сустава (гонартроза)
Лучшие хондропротекторы для суставов
Болезни опорно-двигательного аппарата – бич 21-го века. Ученые связывают их распространение с 3-мя факторами: увеличение продолжительности жизни, малоподвижный образ жизни и питание, в котором практически отсутствуют глюкозамин, хондроитин и коллаген 2-го типа. Чтобы восполнить этот дефицит, были разработаны специальные препараты – хондропротекторы для суставов.
Хондропротекторы – эффективная защита для ваших суставов
Что такое хондропротекторы?
Хондропротекторы для суставов (порошки для лечения суставов) – это препараты замедленного действия, которые содержат белки, необходимые для построения суставного хряща, костей и других функциональных тканей скелетно-мышечной системы. Препараты хондропротекторы используются в комплексной терапии болезней опорно-двигательного аппарата совместно с противовоспалительными и другими средствами. Однако главная их задача – это профилактика дегенеративных изменений в суставах. Поэтому они эффективны до начала болезни, а также на ранних ее стадиях.
Хондропротекторы – спасение для суставов?
Подпитка и увлажнение хряща в суставе происходит при помощи синовиальной жидкости, в состав которой как раз входят уже упомянутые моно- и полисахариды. При травме, избыточной физической нагрузке или системном заболевании состав синовиальной жидкости может нарушаться. Из-за этого она становится менее вязкой и больше не может обеспечивать скольжение.
Попадая в синовиальную жидкость, компоненты хондропротекторов помогают восстановить ее консистенцию и нормальную деятельность хрящевых клеток. Суставы перестают болеть и опухать, их подвижность улучшается.
Параллельно с приемом хондропротекторов необходимы другие меры для активного восстановления и питания хряща – физиотерапия, лечебная физкультура, противовоспалительные препараты.
При каких болезнях применяются хондропротекторы
Препараты глюкозамина и хондроитина помогают защитить суставы от “голодания” и химически агрессивных веществ, которые скапливаются в них в результате воспаления. По этой причине они рекомендованы для вспомогательной терапии остеохондропатий – болезней, которые вызывают омертвение губчатой костной ткани (головок костей). Препараты-хондропротекторы применяются для лечения и профилактики:
- остеохондроза;
- остеоартрита (в т.ч. ревматоидного и подагрического артрита);
- спондилёза (спондилоартроза);
- остеопороза;
- тендинита (дистрофическое заболевание сухожилий);
- бурсита (воспаление суставной сумки)

Хондропротекторы станут незаменимыми помощниками в борьбе с болезнями суставов
Препараты этой группы рекомендованы при врожденных и приобретенных патологиях костной ткани (например, деформация костей), грыжах и протрузиях. Хондроитин сульфат хорошо зарекомендовал себя в качестве вспомогательного вещества при лечении кератитов (воспаление глазной роговицы). Хондропротекторы при артрозе назначают на 1-2 стадии заболевания.
Действие хондропротекторов для суставов
Применение хондропротекторов позволяет уменьшить болевой синдром, замедлить прогрессирование болезни и улучшить подвижность сустава. Особенно эффективны они в лечении крупных сочленений – коленного, локтевого, тазобедренного.
Действие хондропротекторов при артрозе разделяют на:
- симптом-модифицирующее (уменьшение дискомфорта при износе хрящевой ткани);
- структурно-модифицирующее (улучшение структуры хряща, борьба с его дальнейшим разрушением).
Механизм действия хондропротективных препаратов основан на том, что они стимулируют рост хондроцитов, повышают их стойкость перед окислением, и подавляют активность ферментов, которые разрушают хрящевую ткань. Благодаря этому вместо дефектной хрящевой ткани начинает нарастать устойчивая, т.е., достаточно прочная, чтобы хрящ мог снова выполнять свои функции в суставе. Также протективные средства обладают слабым противовоспалительным эффектом, уменьшают отеки.
Хондропротекторы для суставов имеют накопительный эффект, действуют медленно и на протяжении длительного времени. Поэтому их используют для того, чтобы сократить потребность пациентов в нестероидных противовоспалительных и глюкокортикоидных средствах, увеличить длительность ремиссии. Глюкозамин также препятствует вымыванию кальция из костей, а хондроитин – нормализует кальциево-фосфорный обмен.
Показания и противопоказания к приему хондропротекторов
Хотя хондропротекторы полезны при заболеваниях связок и даже околозубной ткани, основное их применение в медицине – защита и восстановление суставов. Хондропротекторы для суставов производятся из натуральных продуктов, которые веками входили в рацион человека, поэтому побочные эффекты и противопоказания очень редки.
Кому нужны хондропротекторы для суставов?
Повреждение суставов – распространенное явление среди спортсменов, людей физического труда и лиц, ведущих малоподвижный образ жизни. В зоне риска также находятся люди с возрастными изменениями гормонального фона, лица старше 45 лет. Наличие аутоиммунных и метаболических заболеваний (системная красная волчанка, ревматоидный артрит, сахарный диабет, подагра), избыточного веса – веская причина для профилактического приема хондропротекторов.
Начинать курс глюкозамина и хондроитина нужно:
- на 1-й и 2-й стадиях остеоартроза и других ревматических болезней;
- при заболеваниях связок и сухожилий;
- после травм и операций на суставах;
- при заболеваниях с тенденцией к поражению суставов;
- в других случаях по назначению врача.
Кому нельзя принимать хондропротекторы?
Абсолютные противопоказания к приему хондропротекторов для суставов – это фенилкетонурия (нарушение метаболизма аминокислот) и индивидуальная непереносимость их компонентов. Предварительная консультация специалиста перед приемом хондропротективных средств и дальнейшее наблюдение необходимо для:
- беременных и кормящих женщин;
- детей до 12 лет;
- астматиков (при затруднении дыхания препарат нужно отменить);
- диабетиков (глюкозамин изменяет толерантность к глюкозе);
- аллергиков (в особенности, с аллергией на различные виды белка и на моллюсков);
- пациентов с заболеваниями ЖКТ в фазе обострения (гастрит, язва желудка или 12-перстной кишки);
- людям с болезнями почек (в т.ч. желчно- и мочекаменная болезнь, почечная недостаточность) и печеночной недостаточностью;
- больных с сосудистыми патологиями (в т.ч. варикоз, тромбоз и тромбофлебит) и нарушениями свертываемости крови;
- лицам, у которых наблюдается оксалурический диатез;
- пациентов, у которых диагностированы злокачественные образования.
Классификация хондропротекторов
В медицинских источниках хондропротекторы для суставов разделяют по поколениям:
- 1-е поколение. Животные и растительные экстракты и концентраты, богатые глюкозамином и хондроитином;
- 2-е поколение. Препараты, которые содержат очищенный глюкозамин или хондроитин. Они быстрее и проще усваиваются, реже вызывают аллергию;
- 3-е поколение. Комбинированные средства, которые сочетают глюкозамин, хондроитин, препараты серы и другие компоненты. Состав хондропротекторов нового поколения нередко дополняется противовоспалительными средствами (ибупрофен, диклофенак), жирными кислотами (улучшают эластичность хряща и защищают его клетки от разрушения), витаминами (для лучшего усвоения действующих веществ и защиты клеточных мембран) и микроэлементами (для построения устойчивой хрящевой ткани).
Хондропротекторы нового поколения облегчают самочувствие больного гораздо быстрее, имеют меньше побочных эффектов.
Хондопротекторы выпускаются в различных формах Выберите то, что подходит именно вам.
Таблетки
Таблетки и капсулы назначаются курсами по 3-6 месяцев. Особенно эффективны они при поражениях крупных суставах или системных заболеваниях, которые затрагивают 4 и более сочленений. Капсулы усваиваются почти так же хорошо, как жидкий глюкозамин, но хранятся и дозируются гораздо лучше. Усвояемость этих хондропротекторов достаточно высока – 13-25%.
Мази-хондропротекторы
Местные хондропротекторы (мази и гели) используются при артрозах межпозвоночных, мелких и средних суставов. Наружные препараты обладают минимальной биодоступностью (менее 5%) и практически не влияют на структуру хряща, в особенности, если он залегает глубоко под кожей. Зато мази-хондропротекторы благотворно воздействуют на околосуставные ткани, снимают боль и отек, уменьшают воспаление. При отсутствии аллергической реакции их можно использовать постоянно.
Порошки для лечения суставов
Порошковые хондропротекторы – самая редкая форма выпуска. Порошок глюкозамина хорошо усваивается организмом (биодоступность свыше 26%), но не рекомендован при заболеваниях ЖКТ. Обычно производители включают в состав дополнительные компоненты, которые улучшают метаболизм хрящевой ткани.
Хондропротекторы в уколах
Уколы хондропротекторов максимально эффективны в сравнении с другими формами глюкозамина и хондроитина. Они ставятся внутримышечно и внутрисуставно. Инъекционные препараты – хорошая альтернатива пероральным, если у пациента есть заболевания ЖКТ.
Внутримышечный укол хондропротектора можно сделать самостоятельно или при помощи близких, а вот инъекция в сустав должна проводиться только опытным медицинским работником.
Внутрисуставное введение ХП (обычно с обезболивающими и противовоспалительными) считается наиболее эффективным. Хондропротекторы в уколах помогают при нарушениях синтеза – когда хрящевая ткань перестает вырабатывать вещества, необходимые для роста и увлажнения хряща.
Натуральные хондропротекторы в еде
Потребность человека в эффективных хондропротекторах частично удовлетворяется пищей. Для этого в рацион необходимо включать сухожилия, хрящи (суставные, уши и т.д.), кости, костный мозг, кожу животных и рыб, наваристые костные бульоны – лучшие хондропротекторы среди продуктов питания. Считается, что наибольшей усвояемостью и пользой для хрящевой ткани обладает “морской” коллаген, поэтому моллюсков и ракообразных, анчоусы и другую мелкую морскую рыбу стоит включать в рацион в отварном виде. Дополнительным источником коллагена могут стать блюда с добавлением пищевого желатина – желе, холодец, заливное. Желательно ежедневно есть яйца (всмятку, не переваренные), чаще употреблять говядину, красную рыбу, сыр.
Людям с больными суставами полезны и растительные коллагеноподобные соединения, которые содержатся в ростках пшеницы, грибах, орехах, брокколи, морских водорослях. В рационе стоит увеличить содержание цитрусовых, листовой зелени.
Даже ежедневное употребление хондропротективных продуктов не гарантирует здоровье хряща при:
- метаболических нарушениях;
- высоких профессиональных или бытовых нагрузках на сустав;
- возрастных изменениях, когда клетки хряща перестают активно расти и размножаться.
В этих случаях в меню стоит включить лекарственные препараты – хондропротекторы с глюкозамином и хондроитином. Их можно принимать даже тем пациентам, которые не могут употреблять жирные бульоны и холодцы по состоянию здоровья.
Эффективные хондропротекторы – список
К числу лучших хондропротекторов относятся глюкозамин, хондроитин, метилсульфонилметан, гиалуроновая кислота, коллаген II типа, а также ряд вспомогательных средств. Лучше всех, по отзывам пациентов, себя зарекомендовали следующие препараты-хондропротекторы:
Артрадол. Хондроитина сульфат в виде порошка для приготовления внутримышечных инъекций.
Курс лечения – 25-35 уколов хондропротектора через день. Повторный курс возможен через 6 месяцев. Цена от 600 до 1100 р., в зависимости от упаковки (5 и 10 ампул).
Артракам.Глюкозамина гидрохлорид в форме саше (порошок для приема внутрь раствором). Стимулирует восстановление хряща.
Курс лечения – 6 недель (1 пакетик раз в сутки), повторить курс можно через 2 месяца. Цена – 800-900 р. за 20 пакетиков.
- внутримышечно: 20 дней (20 инъекций) с повтором каждые 6 месяцев;
- внутрисуставно: 1-2 мл раз в 3-4 дня. В курсе 5-6 инъекций.
Форма выпуска – раствор для в/м и в/с инъекций. Цена – 1500-1600 р. за 10 ампул.
Артра.Обладает обезболивающими свойствами, помогает восстановить сустав. Производится в США.
Курс: от 6 месяцев и более. В первые 3 недели по 1 таблетке 2 раза в день, с 22-го дня – по 1 таблетке 1 раз в день.
Форма выпуска – таблетки. Цена – от 900 до 1900 р., в зависимости от упаковки (30, 60, 120 шт.)
Дона. Глюкозамина сульфат. Выпускается в виде таблеток, саше и раствора для внутримышечного введения. Курс применения:
- таблетки: 1 таблетка 2 раза в сутки сроком от 4-6 недель, перерыв между курсами – от 2 месяцев;
- саше: 1 пакетик в день, курсом от 6 недель;
- инъекции: 1 ампула 3 раза в неделю курсом 4-6 недели.
Цена – от 1200 до 2500 р.
Румалон. Препарат 1-го поколения в виде раствора для внутримышечных инъекций. Содержит экстракт хрящей и костного мозга крупного рогатого скота.
Курс: 5-6 недель, 3 раза в неделю по 1 мл.
Цена – 1250-1400 р. за 10 ампул и 2300-2500 р. за 25 ампул.
Структум. Хондроитина сульфат. Производится во Франции. Форма выпуска – капсулы. Способ применения: 1 капсула 2 раза в день в течение 3-6 месяцев. Повторный курс возможен через 2-5 месяцев. Цена – 1200-1400 р. за 60 капсул.
Терафлекс. Комбинированный хондропротектор нового поколения – содержит хондроитина и глюкозамина сульфат. Допускается применение на 3-й стадии остеоартроза. Производится в Великобритании.
Способ применения: первый 21 день по 1 капсуле 3 раза в сутки, затем 1 капсулу 2 раза в сутки. Продолжительность курса – 3-6 месяцев.
Цена – от 1400 до 3200 р. (60, 100 или 200 шт. в упаковке).
Хондрогард. Выпускается в виде раствора хондроитинсульфата для внутримышечных и внутрисуставных инъекций.
Курс хондропротектора в уколах:
- внутримышечно: 25-30 инъекций, интервалы между курсами не менее 6 месяцев;
- комбинированный: 5 внутрисуставных инъекций с интервалом 3 дня, а затем 16 внутримышечных с интервалом 1 день.
Цена – 800-1200 р. за 10 ампул и 2200 р. за 25 ампул.
Хондроксид. Хондроитина сульфат в виде таблеток, геля или мази 5%.
- таблетки: принимать по 2 таблетки 2 раза в сутки в течение 6 месяцев (эффект сохраняется в течение 3-5 месяцев);
- гель: втирать местно над пораженным суставом 2-3 раза в сутки курсом от 2 недель до 3 месяцев;
- мазь: аналогично гелю.
Цена – около 700 р. за 60 таблеток и около 350 р. за мазь или гель (30 г).
Эльбона. Глюкозамина сульфат. Форма выпуска – раствор для внутримышечных инъекций. Курс применения: 3 раза в неделю в течение 4-6 недель. Производится в России. Цена – 1100 р. за 6 ампул.
Перед применением хондропротекторов из списка желательно посоветоваться c врачом.
ВОССТАНАВЛИВАЕМ ХРЯЩЕВУЮ ТКАНЬ В СУСТАВАХ
«Можно ли восстановить хрящевую ткань сустава (коленного, тазобедренного)?
Можно ли восстановить хрящевую ткань позвоночника без уколов?»
Эти вопросы все чаще задают нам клиенты, которые сами получили хорошие результаты по восстановлению здоровья. И теперь, поверив в технологию, хотят помочь уже своим родителям.

Возрастная изношенность суставов, а как следствие – артроз (разрушение), остеоартроз, гонартроз, коксартроз, артрит (воспаление), подагра – эти заболевания наиболее распространены среди мужчин и женщин 50-60 лет.
По данным Всемирной организации здравоохранения, уровень заболевания артрозом среди людей в возрасте 45-65 лет – 30-40%.
После 65 лет – до 80%.
Повреждение хряща, воспалительная реакция, дегенерация костной ткани – все это приводит к снижению двигательной активности, болям в суставах. Причем с каждым днем состояние только ухудшается.
Остеоартроз – одна из главных причин нетрудоспособности
Влечет за собой снижения качества жизни, значительные финансовые затраты на лечение.
Стоимость курса внутрисуставных инъекций гиалуроновой кислоты – порядка 1000 долларов.
Замена сустава – около 10-20 тысяч долларов.
При этом никто не даст никаких гарантий эффективности лечения. Врачи будут утверждать, что предсказать реакцию организма совершенно невозможно.
КАК ВОССТАНОВИТЬ ХРЯЩЕВУЮ ТКАНЬ БЕЗ УКОЛОВ
Можно ли избежать операции по замене сустава и восстановить хрящевую ткань в домашних условиях?
Да, возможно! Если сохранились хоть какие-то остатки хряща.
У НАС НЕТ ОРГАНОВ, КОТОРЫЕ НЕВОЗМОЖНО ВОССТАНОВИТЬ!
Ежедневно клетки умирают и рождаются новые. Абсолютно все ткани и органы постоянно обновляются.
Через 3 года у вас будет новое сердце, печень, легкие. Через 7 лет – обновленная костная ткань. ПОЛНОСТЬЮ!
Абсолютно точно МОЖНО ВОССТАНОВИТЬ ХРЯЩЕВУЮ ТКАНЬ САМОСТОЯТЕЛЬНО, если есть хоть какие-то остатки сустава (до 4-й степени артроза, 1 мм хрящевой ткани)
Да, этот процесс потребует времени. От полугода до 3 лет, в зависимости от степени повреждения.
Но тут уж выбор за вами – то ли постоянно ходить по врачам, то ли взять ответственность в свои руки, разобраться в первопричинах и начать действовать.
ПОЧЕМУ СУСТАВ РАЗРУШАЕТСЯ
Это на самом деле важно понять, чтобы уловить последовательность действий по восстановлению хрящевой ткани.
Какие факторы влияют на процесс регенерации хондроцитов (специфические клетки хрящевой ткани), какие для этого необходимы «строительные материалы» и т.д.

На рисунке показано строение сустава и мы видим, что костные окончания защищены гиалиновым хрящом.
Это своего рода подушка безопасности. Хрящ поглощает силу удара при резких движениях. Как губка, он пропитывается суставной жидкостью. А при увеличении нагрузки на сустав, выделяет ее, чтобы не допустить трения.
Суставная (синовиальная) жидкость играет две ключевые роли:
1. Является смазкой для плавного скольжения
2. Обеспечивает питание сустава. Ведь здесь нет кровеносных капилляров
1 ФАКТОР, ВЛИЯЮЩИЙ НА РАЗРУШЕНИЕ ХРЯЩЕВОЙ ТКАНИ
НЕДОСТАТОК ПИТАТЕЛЬНЫХ ВЕЩЕСТВ
Суставная жидкость состоит из белково-углеводного компонента, воды, гиалуроновой кислоты и хондроитинсульфата.
Так вот с возрастом суставная жидкость «иссыхает», потому что снижается выработка организмом гиалуроновой кислоты.
Процесс биологического старения суставов начинается с 22 лет!
К 60 годам – выработка гиалуроновой кислоты в организме едва доходит до 10%
Хондроитин частично синтезируется в организме. Но этот процесс нарушается вследствие несбалансированного питания и различных заболеваний.
Нет суставной жидкости, следовательно питание хряща нарушается, хрящевые поверхности истончаются. Суставная сумка становится неэластичной, сустав малоподвижным.
Так месяц за месяцем происходит стирание хряща. Это естественный биологический процесс.

ИЗБЫТОЧНАЯ МАССА ТЕЛА, МАЛОПОДВИЖНОСТЬ
Если 10-15 кг избыточного веса вызывают часто лишь недовольство своим отражением в зеркале. То 30-40 и более кг – это уже ожирение, которое влечет за собой серьезные последствия для здоровья. При этом страдают абсолютно все системы и органы.
В частности для суставов – это огромная ежедневная нагрузка, которая ускоряет стирание хрящей.
Чем больше избыточного веса, тем меньше человек двигается, ведь это становится все сложнее.
Пешком на 5 этаж? Нет уж, увольте, я вас здесь подожду.
Но обмен веществ в суставах, питание хрящевой ткани происходит ТОЛЬКО во время движения.
Без движения питательные вещества в суставы не поступают и хрящевые клетки попросту гибнут.
Малоподвижный образ жизни не обеспечивает достаточного движения лимфы в организме. Застойные процессы формируют благоприятную среду для развития инфекции. Происходит тотальное засорение всех органов и систем.
НАКОПЛЕНИЕ СОЛЕЙ И ТОКСИНОВ
Если вы не пьете достаточное количество чистой воды, то организму не в чем растворить токсиканты, чтобы потом вывести через мочевыводящие пути.
Каждый третий человек живет в состоянии хронического токсикоза. А загрязненная внутренняя среда – отличные условия для развития патогенных бактерий, паразитов, дрожжевых грибков.
ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ В СУСТАВЕ
Если причиной разрушения сустава является воспалительный процесс (инфекция), это означает, что внутри суставной сумки присутствуют патогенные микроорганизмы (стрептококки, хламидии, грибок).
Они попадают в нее через лимфатическую систему и активно размножаются. Ведь хрящевая ткань и суставная жидкость для них – отличная питательная субстанция.
Сделайте снимок обеих челюстей и покажитесь стоматологу. Нередко очагом инфекции выступают зубы мудрости.
Если есть воспалительный процесс, то кокковые инфекции будут снова и снова поражать суставы. В таком случае необходимо обязательно удалить 8-ки.
Бесполезно заниматься восстановлением хрящевой ткани суставов, пока не будет ликвидировано воспаление.
Итак, наша задача проработать каждый из вышеуказанных факторов.
ЧТО ДЕЛАТЬ ДЛЯ ВОССТАНОВЛЕНИЯ ХРЯЩЕВОЙ ТКАНИ
При наличии воспалительного процесса сначала нужно провести комплексную противовоспалительную программу (2-3 месяца).
Абсолютно бесполезно применять любые добавки, хондропротекторы, пока в суставной сумке «кто-то живет».
Далее стратегия действий такова:
1. Постоянный детокс тканей
2. Корректировка питания + добавки
3. Легкая физическая активность для обеспечения питания хрящей, а также циркуляции лимфы
4. Нормализация веса
ПЕРВЫЙ ШАГ – ВОССТАНОВЛЕНИЕ ВНУТРЕННЕЙ ВОДНОЙ СРЕДЫ, ВЫВЕДЕНИЕ ТОКСИНОВ
Каждое утро мы умываем лицо, чистим зубы, принимаем душ. Это не происходит само собой без нашего участия.
Изнутри организм также необходимо очищать: чистить кишечник, печень, лимфу, суставы.
Значительная часть токсинов в нашем организме – 80% – ВОДОрастворимые. Следовательно для их растворения и выведения необходима ВОДА.
Причем для здоровья полезна вода структурированная, слабощелочная, отрицательная. Такая вода имеет высокую биодоступность – легко попадает в клетку, очищает ее и выводится из организма.
Мы в своих программах используем коралловую воду. Это вода, которой возвращены ее природные свойства, она действительно полезна для здоровья. И подтверждение этому – результаты по оздоровлению и отзывы наших клиентов.
Есть более полноценный комплекс – целевая программа «Корал Детокс», которая помогает вывести и ВОДОрастворимые и ЖИРОрастворимые токсины. Это не лекарства, в состав программы входят натуральные компоненты, которые помогают восстановить здоровую внутреннюю водную среду.
Для очищения кишечника мы применяем систему «Коло Вада Плюс», которая также имеет противопаразитарный эффект, ускоряет метаболизм, избавит от 3-5 кг лишнего веса.
Чистка кишечника необходима потому, что всасывание всех полезных веществ и воды происходит именно в нем. Если стенки кишечника загрязнены избытками слизи, гниющими остатками пищи – это постоянное отравление организма токсикантами, которые всасываются в кровь и разносятся по всем органам.
ВТОРОЙ ШАГ – ПИТАНИЕ ДЛЯ СУСТАВОВ
Чтобы обеспечить организм белками, углеводами, жирами, клетчаткой, нужны натуральные продукты: овощи, фрукты, молочная продукция, рыба, мясо птицы, яйца, злаки и бобовые и тд.
Для восстановления хрящевой ткани необходимо также обеспечить суставы специфическим строительным материалом – это хондроитинсульфат и гиалуроновая кислота. Без этих компонентов восстановление хрящевой ткани в суставах невозможно.
С этой целью мы применяем немецкий препарат «Би Лурон», который уже доказал свою эффективность.
Это гиалурон-хондроитиновый комплекс. То есть два в одном – гиалуроновая кислота (в форме, которая полностью усваивается организмом) и хондроитинсульфат (строительный материал)
Постепенно происходит регенерация поврежденных тканей, нарастание хряща.
Первые результаты ощутимы уже через 7-10 дней приема, например уходит «скрип» в суставах, улучшается подвижность.
На второй неделе начинается аккумуляция гиалуроновой кислоты в суставной сумке, а через месяц – усиливается выработка СОБСТВЕННОЙ гиалуроновой кислоты.

Продукт имеет накопительный эффект. При этом воздействует одновременно на все 230 суставов, а не местно на один.
Кроме того, одновременно улучшается содержание гиалуроновой кислоты во ВСЕХ тканях. А это влияет на остроту зрения, тургор кожи, тонус мышц и гибкость.
Это торможение процессов старения организма.
Уже за полгода произойдет регенерация хрящевых тканей сустава при соблюдении трех важнейших условий:
1. Постоянный детокс тканей
2. Достаточное количество строительных материалов: здоровое питание + добавки
3. Движение и энергия
При этом ХРЯЩ ВОССТАНАВЛИВАЕТСЯ ЕСТЕСТВЕННЫМ ПУТЕМ!

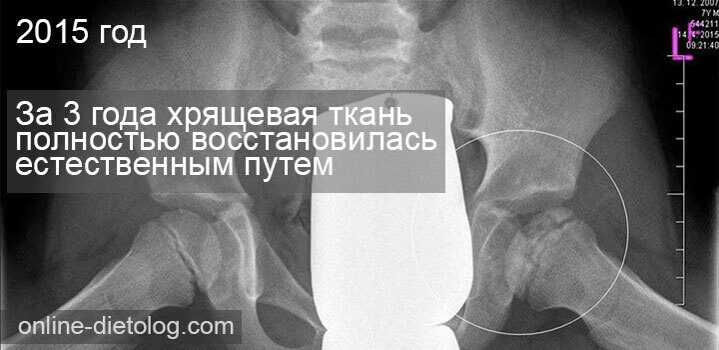
Вы видите почти полностью разрушенный сустав у ребенка 7-летнего возраста. Родители отказались от эндопротезирования и взялись восстанавливать хрящевую ткань сустава собственными силами: скорректировали рацион, применяли биодобавки (витамины, минералы, аминокислоты и тд).
Через 2 года сделали повторный снимок.

В 2014 году, когда на рынке постсоветстского пространства появился Би Лурон, мальчик пропил 2 курса. И уже через год хрящевая ткань восстановилась полностью.
Даже после одного курса приема БиЛурона у людей, которые с трудом передвигались, появляется ощущение гидратации суставов, легкость в движении.
Пропадает необходимость колоть уколы, восстанавливающие хрящевую ткань.
ПОЧЕМУ ПОЯВЛЯЮТСЯ ОТРИЦАТЕЛЬНЫЕ ОТЗЫВЫ
В интернете вы найдете немало отзывов о применении Би Лурона. Среди них будут и такие, в которых люди пишут о “бесполезной трате денег”. Мол, продукт не работает и они не получили результата.
И в такой ситуации вопросов у меня часто больше, чем ответов.
Чем питались? Сколько пили воды? Есть ли воспалительный процесс в суставе? Проводили ли детокс? Как обстоят дела с пищеварением? Какие применяли еще добавки для восстановления хрящевой ткани сустава.
Поймите, Би Лурон – это не волшебная жидкость. И я не просто так объясняю вам все процессы. А для того, чтобы, разобравшись в причинах, вы поняли, над чем нужно работать.
Программа восстановления хрящевой ткани суставов подразумевает минимум полгода планомерной работы над своим здоровьем.
Это не курс БиЛурона и все! А постоянное обеспечение организма необходимыми “строительными материалами”.
Но, следуя Концепции Здоровья, вы получите 100% результат.
Все необходимые компоненты для оздоровления, восстановления функций органов, оздоровления внутренней водной среды вы найдете в Coral Club.
Мы сами пользуемся добавками Кораллового Клуба и помогаем подобрать эффективные схемы их применения.
Есть вопросы?
Свяжитесь с нами любым удобным способом.
Какие добавки рекомендуем применять для восстановления хрящевой ткани суставов.
(или/или – чередовать продукты, выбирая один из группы)
Аминокислоты: Хлорелла, Спирулина, Противити
Жирные кислоты: Лецитин, Омега-3, Жир печени акулы
Витамины-минералы: Алтимейт, Кальций-Магний комплекс (с кремнием, витаминами К2 и Д3), Кальций Мэджик, Тейсти Би (витамины группы В),
Для формирования хондроитин-сульфатных соединений: Флексикор, МСМ (органическая сера)
Для детоксикации тканей: Корал Майн, Н-500, Микрогидрин
Вспомогательно можно добавить ферменты для улучшения пищеварения и расщепления накоплений (жировики, солевые отложения и тд): Ассимилятор, Дигестэйбл
К противовоспалительной программе дополнительно – Инфлакор, Корал Босвелия (добавки с антисептическим эффектом)
3 ШАГ – ФИЗИЧЕСКАЯ АКТИВНОСТЬ
Начните делать самую простую зарядку по утрам. Выходите каждый день на прогулку.
Чтобы обеспечить доставку питательных компонентов к суставам, нужно заставить их работать.
Помните? Обменные процессы в хрящевой ткани происходят только во время движения!
Тоже самое касается циркуляции лимфы. Если движение крови по сосудам обеспечивает сердце. То движение лимфы происходит только при сокращении и расслаблении мышц.
Вот о чем та известная фраза: “Движение – это жизнь”.
4 ШАГ – ИЗБАВЛЕНИЕ ОТ ИЗБЫТОЧНОЙ МАССЫ ТЕЛА
Скажу сразу – никаких строгих диет!
Будьте благоразумны. Начните постепенно убирать из рациона продукты питания, которые нарушают процессы пищеварения.
Наполняйте продуктовую корзину все больше натуральной пищей, все меньше – синтетической.
Изучите статью о здоровом снижении веса . Там подробно описан весь процесс. Он отлично впишется в стратегию действий по восстановлению хрящевой ткани суставов. Потому что подразумевает и детокс, и очищение кишечника и здоровое питание с применением биологически активных добавок.
Лечение артроза коленного сустава: Аутологичная трансплантация хондроцитов
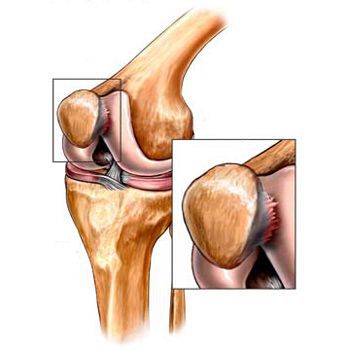
Артроз (износ) суставного хряща — это самое известное суставное заболевание. Одной из наиболее распространенных форм болезни является артроз коленного сустава – патология, являющаяся причиной хронической боли, а также ограниченности в движениях больного. На протяжении нескольких лет скользящая поверхность суставного хряща постепенно снашивается, в связи с чем медленно теряет свои исходные свойства. Так как у хрящевой ткани отсутствуют нервные окончания (ноцицепторы), травмы колена становятся ощутимы лишь тогда, когда дефект достигает костного слоя, находящегося под суставным хрящом.
Аутологичная трансплантация хондроцитов или, другими словами, трансплантация хрящевых клеток, — это инновационное хирургическое лечение артроза коленного сустава, целью которого является исправление деформаций хряща при помощи собственных хрящевых клеток. Успешное лечение артроза коленного сустава по данной методике проводят лишь несколько специалистов по лечению заболеваний колена в Германии. Д-р Баум является первым хирургом в мире, который выполнил артроскопическую трансплантацию суставного хряща. Кроме того, он является одним из разработчиков данной методики лечения артроза коленного сустава, который регулярно проводит обучение новых специалистов.
Лечение артроза коленного сустава: Краткий обзор целей аутологичной трансплантации хондроцитов:
- Уменьшение боли при артрозе коленного сустава
- Восстановление физической выносливости и развитие спортивных способностей
- Улучшение подвижности
- Регенерация хрящевой ткани
- Предотвращение замены суставов
- Сохранение сустава и профилактика артроза коленного сустава
Кому подходит подобное лечение артроза коленного сустава?
Метод трансплантации хрящевой ткани как лечение артроза коленного сустава подходит не каждому пациенту. На прогрессирующей стадии заболевания данная методика уже не принесет желаемого результата. В таких случаях хирурги Геленк Клинки в г. Фрайбург порекомендуют больному суставосохраняющее частичное протезирование либо полное эндопротезирование коленного сустава. Успешное проведение аутологичной трансплантации хондроцитов зависит от следующих факторов:
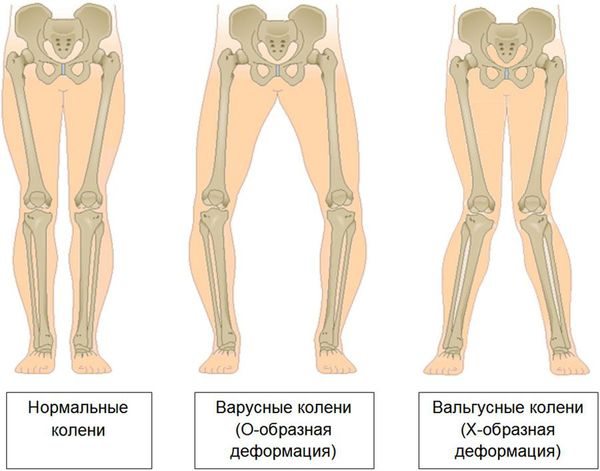
- стабильность колена, неповрежденность крестообразных и боковых связок
- прямая ось сустава без деформаций (напр. вальгусная или варусная деформация ног)
- отсутствие суставной мыши (фрагменты ткани, образующиеся вследствие дефектов суставного хряща)
- хотя бы частичное сохранение менисков
- повреждения хряща только на одной из двух суставных поверхностях
Обычными показаниями к трансплантации хрящевой ткани (хондроцитов) называют локальные травмы суставного хряща в колене.
Каковы идеальные условия для выполнения аутологичной трансплантации хондроцитов?
- Возраст пациента от 15-ти до 55-ти лет
- Размер дефекта до 10 см.2 при наличии здоровых участков хряща
- Стабильность коленного сустава, не нарушенная структура связок
- Отсутствие чрезмерных нагрузок на колено, в частности из-за лишнего веса
Как правило эта методика подходит людям в возрасте до 55-ти лет. Однако решающим фактором в данном случае является не биологический, а календарный возраст пациента. Иногда, при наличии всех необходимых показаний, трансплантация хрящевой ткани проводится и больным, которым уже за 65. Для того чтобы с точностью сказать, подходит ли данное хирургическое вмешательство именно Вам, специалистам нашей ортопедической клиники необходимы рентгеновские симки, а также МРТ колена. Зачастую, только во время операции хирург принимает решение касательно окончательной методики лечения: иногда пациенту достаточно и частичного эндопротезирования, а иногда, для восстановления подвижности необходимо выполнить пересадку хрящевой ткани.
Если врачи смогут установить, что аутологичная трансплантация хондроцитов не имеет смысла, Вам будут предложены такие способы лечения артроза, как например, частичное протезирование при помощи надколеннико-бедренного протеза HEMICAP, протезирование по Repicci либо полное эндопротезирование.
Методики восстановления суставного хряща
После извлечение небольшого образца аутогенной хрящевой ткани полученные хондроциты культивируют в специальной лаборатории в стерильных условиях. © Istockphoto.com
Шаг 1: Взятие образца хрящевой ткани (биоптат) с коленного сустава
В начале артроскопического оперативного вмешательства (артроскопия) хирурги Геленк Клиники извлекают небольшой образец аутогенной хрящевой ткани. При этом биоптат, размером в рисовое зернышко, берут из здорового, наименее нагружаемого участка колена. Затем полученные хондроциты (хрящевые клетки) изолируются в специальной узкоспециализированной лаборатории после чего их культивируют (выращивают) в стерильных условиях.
Операция проходит амбулаторно и длится примерно 30 минут. На следующий день пациента направляют на анализ крови, во время которого из вены извлекают от 120-ти до 150-ти мл. крови, из которой в лаборатории получают сыворотку (жидкий элемент крови без форменных частей).
Шаг 2: Культивирование клеток в лаборатории
Взятый биоптат размером в рисовое зернышко доставляется в лабораторию вместе с анализом крови. Затем хондроциты отделяют от образца ткани и размножают в стерильных условиях в собственной плазме крови пациента. Данный метод полностью исключает контакт с чужеродными белками либо составляющими частями крови.
По окончанию всего процесса, продолжающегося, как правило, от 6-ти до 8-ми недель, образуются небольшие шарообразные клеточные агрегаты, содержащие сотни тысяч хрящевых тканей способных к размножению. С целью сохранения качества доставка клеток в клинику осуществляется в течение нескольких часов в специальных холодильных контейнерах.
Врач какого профиля проводит аутологичную трансплантацию хрящевых клеток?
Очень важным элементом для сотрудников ортопедического медицинского центра Геленк Клиник в г. Фрайбург является тесная связь между врачами и пациентами. Это значит, что Ваш лечащий врач будет заботиться о Вас начиная с дня составления анамнеза до самой операции. Ваш специалист по коленным суставам будет оказывать Вам надлежащую помощи и в течение послеоперационного периода. Таким образом у Вас будет контактное лицо, которое разбирается в Вашей ситуации и сможет в любое время ответить на все Ваши вопросы. Экспертами, проводящими лечение артроза коленного сустава при помощи аутологичной трансплантации хондроцитов, являются Д-р Петер Баум, проф. д-р Свен Остермаер и приват-доцент доктор медицинских наук д-р Бастиан Марквас..
Насколько успешно будет лечение артроза путем пересадки хондроцитов?
Методика аутологичной трансплантации хондроцитов известна на протяжении 25-ти лет. Различные научные исследования показали, что пересадка клеточных тканей приводит к значительным улучшениям хрящевой поверхности коленного сустава. После операции трансплантат сложно отличить от настоящего суставного хряща. Подобное лечение артроза способствует снижению болевого синдрома, а также восстанавливает прежнюю подвижность больного.
Д-р Баум является одним из самых лучших специалистов мирового стандарта в этой области и выполняет аутологичную трансплантацию хондроцитов в Геленк Клинике на высочайшем уровне. Д-р Баум был первым хирургом-ортопедом, который выполнил данное вмешательство артроскопически, то есть щадяще и почти без шрамов. Проф. д-р Остермаер и приват-доцент доктор медицинских наук д-р Марквас являются лидерами в изучении методик лечения артроза коленного сустава, которые опубликовали множество научных публикаций по данной теме.
Что происходит перед операцией?
Сначала проводится комплексное клиническое и визуализационное обследование, к которому кроме составления анамнеза и физического осмотра пациента, относится и рентген под нагрузкой, а также магнитно-резонансная томография (МРТ).
Таким образом врачу будет легче определить степень повреждения суставного хряща. Если все пройденные обследования покажут, что вышеуказанное лечение артроза подходит пациенту, лечащий врач проводит с ним разъяснительную беседу, во время которой объясняет ход операции, а также рассказывает о возможных осложнениях после вмешательства. После этого, с пациентом беседует анестезиолог, который еще раз проверяет состояние здоровья больного. Как правило операция проводится на следующий день после согласия хирурга и анестезиолога.
Как проходит артроскопическая трансплантация хондроцитов?
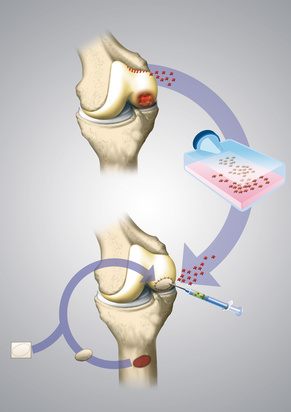
Трансплантация суставного хряща коленного сустава: после культивации клеток в специальной лаборатории, проводится имплантация хондроцитов по малоинвазивной методике. © dissoid, Fotolia
Пересадка полученных в лаборатории хрящевых клеток проводится всегда артроскопически, то есть в малоинвазивном порядке. Для ввода необходимых инструментов в колено хирургу достаточно минимальных разрезов.
В начале операции проводится чистка коленного сустава от поврежденной хрящевой ткани, после чего выращенные хрящевые шарики (хондросферы) помещаются на поврежденный участок колена. Так хондросферы сразу прилегают к кости и спустя несколько недель исправляют дефект путем образования соединительной ткани хрящевого типа.
После контакта хрящевых клеток с подготовленным местом хрящевого дефекта соединительные молекулы (адгезивные белки) уже через 10 минут начинают стабильно прилегать к кости. Таким образом, хондроциты врастают в поврежденный отдел колена, пока он не заполнится полностью. При отсутствии необходимости в коррекции крестообразных связок либо мениска, хирургическое лечение артроза коленного сустава путем аутологичной трансплантации хондроцитов в Геленк Клинике длится примерно 30-60 минут.
Для того, чтобы оперативное лечение артроза колена по выше указанной методике прошло удачно, необходимо установить, и по необходимости вылечить проблемы (напр. деформационные патологии, разрыв крестообразной связки, травмы мениска), которые послужили причиной травматизации суставного хряща. Именно поэтому пациенту необходимо принять во внимание длительное послеоперационное лечение, а также необходимость бережного отношения к своему здоровью.
Какой вид анестезии получает пациент во время хирургического лечения артроза коленного сустава?
Как правило операция проходит под общим наркозом. Иногда для того, чтобы избежать последствий полного наркоза, хирурги проводят вмешательство и под спинальной анестезией, являющейся разновидностью местной анестезии. Во время данной манипуляции анестетик вводится в позвоночный канал поясничного отдела позвоночника, что позволяет пациенту находится при полном сознании. Специалисты ортопедической клиники Геленк Клиник в г. Фрайбург обладают долголетним опытом проведения обеих методик. Какой вид анестезии является наиболее подходящим в Вашем отдельном случае обсуждается перед самой операцией, учитывая при этом все анализы и состояние Вашего здоровья.
Будет ли болеть колено после операции?
Хирургическое лечение артроза коленного сустава, как и другие вмешательства, связаны с определенной болью. Высокой профессионализм наших хирургов позволяет сократить риск возникновения болевого синдрома к минимуму. Как правило перед операцией проводится медикаментозная блокада поврежденного коленного сустава, которая обезболивает колено примерно на 30 часов. После этого самая сильная болевая волна уже позади и лечение можно проводить уже при помощи обычных медикаментов. Наша цель — это максимальное освобождение пациента от боли.
Условия размещения в Геленк Клинике

Частная палата в Геленк Клинике в г. Гунделфинген в Германии
Как правило, во время стационарного пребывания в клинике Вы находитесь в отдельной палате с душем и туалетом. Кроме того, мы предоставляем Вам полотенца, халат и тапочки. Так же, Вы можете пользоваться мини-баром и сейфом. В каждой палате есть окно.
С собой необходимо иметь лишь собственные медикаменты, удобную одежду и ночное белье. После хирургического лечения артроза коленного сустава мы гарантируем круглосуточный уход в лице квалифицированного обслуживающего персонала и опытных физиотерапевтов. В основном, срок пребывания в стационаре после операции составляет три дня. Члены Вашей семьи могут остановиться в отеле, который находиться в нескольких шагах от клиники. Мы с удовольствием позаботимся о резервации номера в гостинице.
На что нужно обратить внимание после операции?
Сразу после операции колено необходимо охладить и держать в приподнятом положении. Спустя примерно 12 дней снимаются швы. После этого Вы сможете снова принять душ.
Для того, чтобы избежать осложнений после хирургического лечения артроза коленного сустава, мы рекомендуем не оказывать особых нагрузок на колено. На это время Вам будет выдан больничный и костыли с опорой на локоть. Профилактика тромбоза на время невозможности полных нагрузок является обязательной. На этом этапе очень важным элементом является физиотерапевтическое лечение с целью противодействия потере мышечной массы и сохранения функций коленного сустава.
Обратный полет можно планировать не менее чем через 10 дней. Однако мы рекомендуем лететь домой только через две недели.

Физиотерапия проводится с целью сохранения функций коленного сустава и укрепления мышц колена.. © Elnur, Fotolia
Рекомендации после артроскопии (1-ая операция)
- Стационарное лечение: 2 дня
- Рекомендуемое время пребывания в клинике: 7 дней
- Когда возможен обратный полет: спустя 10 дней после операции
- Когда можно принять душ: через 5 дней
- Рекомендуемая продолжительность больничного: 2 недели
- Когда снимаются швы: через 5 дней
- Когда разрешается снова сесть за руль: через 2 недели
Рекомендации к аутологичной трансплантации хондроцитов либо устранение причины повреждения суставного хряща (2-ая операция)
- Стационарное лечение: 3 дня
- Когда разрешается не использовать локтевые костыли: через 6 недель
- Постепенное восстановление нормальных физических нагрузок на прооперированную ногу: через 6-8 недель
- Рекомендуемое время пребывания в клинике: 10 дней
- Когда возможен обратный полет: спустя 10 дней после операции
- Рекомендуемый обратный полет: через 2 недели
- Когда можно принять душ: через 7 дней
- Рекомендуемая продолжительность больничного: 6 недель
- Когда снимаются швы: через 7-12 дней
- Когда разрешается снова сесть за руль: через 6-12 недель
Сколько стоит лечение артроза коленного сустава при помощи аутологичной трансплантации хондроцитов?
Кроме стоимости самого хирургического лечения лечение артроза коленного сустава при помощи аутологичной трансплантации хондроцитов подразумевает и диагностику, приемы врачей, а также дополнительные ресурсы как например костыли с опорой на локоть. Таким образом, сумма может составлять от 1.500 до 2000 евро. Если после пребывания в Геленк Клинике Вам потребуется физиотерапевтическое лечение, мы с удовольствием поможем Вам и составим предварительную смету расходов.
Подходит ли мне этот метод?
Для того, чтобы составить точную картину состояния коленного сустава, врачу потребуются МРТ и рентгенограмма пациента.На основании предоставленных изображений специалисты Геленк Клиники установят подходит ли Вам данное лечение. Если метод аутологичной трансплантации хондроцитов окажется не самым оптимальным решением для Вас, опытные сотрудники нашего медицинского центра с удовольствием предоставят Вам информацию касательно альтернативных методик лечения.
Как записаться на прием и на саму операцию иностранному пациенту?
Для того, чтобы оценить состояние коленного сустава необходимо предоставить результаты визуализационной диагностики – рентгеновские снимки, а также МРТ. После просмотра пересланных изображений на нашем сайте, в течение 1-2 рабочих дней Вы получите всю необходимую информацию, предложение по лечению, а также смету расходов на хирургическое лечение артроза коленного сустава.
Иностранные пациенты могут записаться на прием к специалисту Геленк Клиники в короткие сроки, соответствующие их планам. Мы с радостью поможем Вам с оформлением визы после того, как на наш счет поступит предоплата, указанная в смете затрат. В случае отказа в предоставлении визы, мы возвращаем Вам предоплату в полном объёме.
Для иностранных пациентов мы стараемся свести промежуток времени между предварительным обследованием и хирургическим лечением артроза коленного сустава к минимуму. Таким образом Вам не нужно будет приезжать в клинику несколько раз. Во время амбулаторного и стационарного пребывания в Геленк Клинике в г. Фрайбург наш персонал отдела управления делами пациента, владеющий несколькими языками (английский, русский, испанский, португальский) ответит на все, интересующие Вас вопросы. Кроме того, мы предоставляет переводчика (например, на арабский), оплата которого производится пациентом самостоятельно. Так же, мы с удовольствием поможем Вам в организации трансфера, поиске гостиницы и подскажем как провести свободное время в Германии Вам и Вашим родственника.
Артроз коленных суставов (гонартроз) – симптомы и лечение
Что такое артроз коленных суставов (гонартроз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сакович Н. В., ортопеда со стажем в 9 лет.
Над статьей доктора Сакович Н. В. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Артроз коленного сустава (гонартроз) — это прогрессирующее хроническое заболевание коленных суставов с повреждением, истончением и разрушением его хрящевой части (суставные поверхности бедренной и большеберцовой костей), а также поражением субхондральной кости. [2] [5] [16] Доказано исследованиями (артроскопия и МРТ), что помимо поражения суставного хряща в процесс вовлекаются мениски и синовиальная оболочка. Гонартроз — одна из самых распространенных ортопедических патологий. [4] [6] [9] [22] Существуют его синонимы — остеоартроз (ОА), деформирующий артроз. Заболевание является важной социально-экономической проблемой, так как широко распространено и значительно ухудшает качество жизни больных из-за постоянного болевого синдрома и, кроме того, становится причиной высокой инвалидизации. [15] [27]
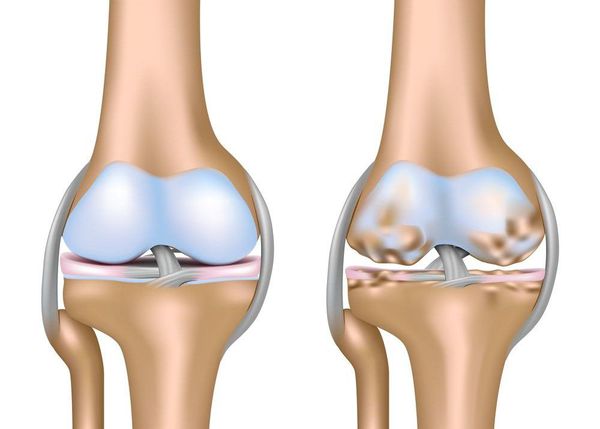
До середины восьмидесятых годов прошлого века не было унифицированного определения заболевания. Только к 1995 году комитетом по остеоартрозу Американского колледжа ревматологии заболевание было охарактеризовано как результат действия механического и биологического факторов, приводящих к дисбалансу между процессами деградации и синтеза внеклеточного матрикса суставного хряща. [11] [19] В итоге происходит его разволокнение и дегенерация, образуются трещины, остеосклероз и уплотнение кортикального слоя субхондральной кости, растут остеофиты и формируются субхондральные кисты. [12] [29]
Почему возникает артроз коленного сустава
К факторам риска артроза относятся:
- хроническая травматизация (нарушение режима физических нагрузок, лишний вес);
- эндокринные, воспалительные, метаболические и ишемические заболевания;
- наличие врождённых или приобретённых нарушений соотношений, формы или структурной организации суставных концов. [22]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы артроза коленных суставов
Артроз коленного сустава характеризуется:
- постепенным началом;
- неинтенсивными болями в суставе при движении, особенно — при спуске и подъеме по лестнице; [5][21]
- «стягиванием», скованностью и «стартовой болью», возникающей во время первых шагов и уменьшающейся или исчезающей, если пациент «расходится», после значительной физической нагрузки она возобновляется. [6]
- внешний вид колена остается прежним. Иногда отмечается небольшая отечность, или в суставе происходит скопление жидкости. При этом колено увеличивается в объеме, раздувается, становится сглаженным, чувствуется ограничение движений и тяжесть.
Болевые ощущения
При прогрессировании болезни болевые ощущения приобретают более интенсивный характер, появляясь уже при незначительных нагрузках и длительной ходьбе. Локализуются по передне-внутренней поверхности сустава. [22] Продолжительный отдых обычно способствует исчезновению боли.
Ограничение подвижности коленного сустава и характерный хруст
При артрозе может уменьшаться объём суставных движений, появляться хруст, и при максимальном сгибании ноги появляется резкая боль.
Деформация коленного сустава
Конфигурация сустава изменяется, он как будто расширяется.
Синовит
Синовит коленного сустава — это воспаление оболочки внутренней полости сустава. Заболевание проявляется в виде отёка колена, покраснения кожного покрова, ограниченной подвижности сустава. С развитием артроза синовиты беспокоят чаще, более длительно протекают и с большим количеством жидкости.
Последняя стадия гонартроза отличается тем, что боли приобретают практически постоянный характер, вызывая беспокойство уже не только во время ходьбы, но и в покое, и даже ночью, [10] [18] когда больным приходится искать удобное положение для сна. Движения более ограничены: трудно сгибать и разгибать ногу до конца. Сустав деформируется и увеличивается в объеме. Нередко наблюдается возникновение вальгусной (Х-образная) или варусной (О-образная) деформации ног. [8] [24] Походка становится неустойчивой, переваливающейся. В тяжелых случаях необходима трость или костыли.
По данным исследователей, у 76% пожилых людей, предъявляющих жалобы на боль в коленях, на рентгенограммах обнаруживается гонартроз. [2] [7] [17] По статистике, чаще заболеванием страдают женщины, что связано с гормональной перестройкой после 45 лет. [12] [19]
Патогенез артроза коленных суставов
Выделяют первичный и вторичный остеоартроз. [8] [15] [20]
Первичный артроз коленного сустава
- суставной хрящ постоянно разрушается и обновляется, в норме эти процессы уравновешены. С возрастом обновление хряща замедляется и начинает преобладать разрушение, которое называют процессом деградации или дегенерации. [12] Важную роль играет вес человека, так как с массой 70 кг за 20 шагов мы переносим на каждой ноге по 700 кг (70 кг х 10 шагов), а при массе 120 кг на ногу приходится уже 1200 кг. Поэтому, слабый хрящ изнашивается в разы быстрее;
- необходимо помнить: сустав получает питательные вещества и восстанавливается, пока двигается; Малоподвижный образ жизни снижает обменные процессы, и до хряща не доходят необходимые элементы; [18]
- имеются спорные данные о наследственной роли в возникновении заболевания. Если у родителей был артроз, то вероятность его возникновения у детей повышается;
- возникает вследствие аутоиммунного синовиального воспаления.
Вторичный артроз коленного сустава
- травмы (переломы, разрыв менисков и передней крестообразной связки). [15][19] К сожалению, у любого человека, независимо от возраста, данные повреждения приводят к излишней нагрузке на хрящ. Перелом любых участков костей, покрытых хрящом, сопровождается образованием неровности — «ступеньки». [26] В этой зоне при движении происходит истирание, и формируется артроз;
- ревматоидный артрит, болезнь Кёнига (рассекающий остеохондрит), последствия гнойного воспаления в суставе (гонит) и т. д.;
- регионарные сосудистые нарушения;
- хронические экссудативно-пролиферативные и рубцово-спаечные процессы в суставе.
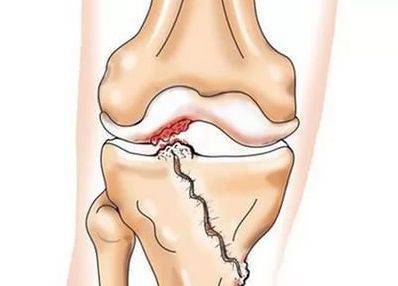
При артрозе (остеоартрозе) кроме прогрессивного разрушения хряща, потери его эластичности и амортизирующих свойств, в процесс постепенно вовлекаются кости. [7] [29] Под нагрузкой возникают заострения по краям (экзостозы), которые по ошибке считают “отложениями солей” — при классическом артрозе никакого отложения солей не происходит. Прогрессируя, артроз продолжает «съедать» хрящ. Затем деформируется кость, там происходит образование кист, поражаются все структуры сустава, и нога искривляется. [11] [17]
Помимо внутреннего или наружного отдела колена артроз может поражать и поверхности между надколенником и межмыщелковой бороздой бедренной кости. Такой вариант называется пателло-феморальный артроз. [16]
Его причиной, как правило, становится подвывих, перелом или латерализация надколенника.
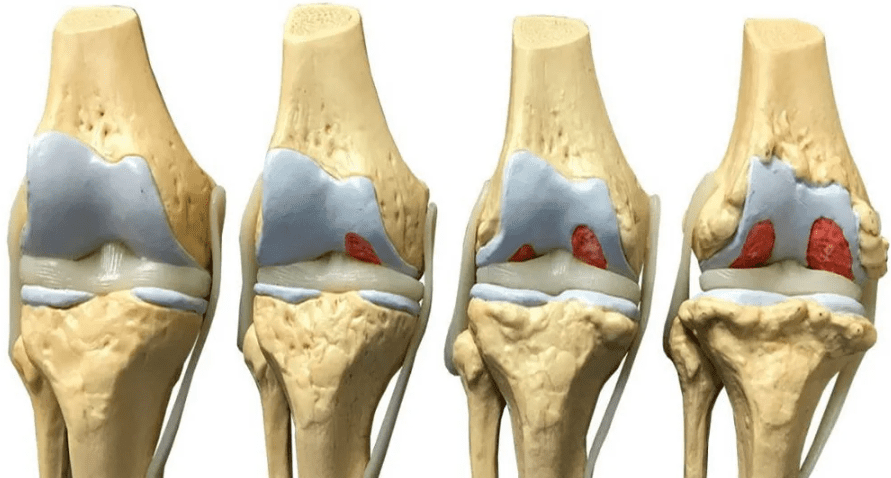
Классификация и стадии развития артроза коленных суставов
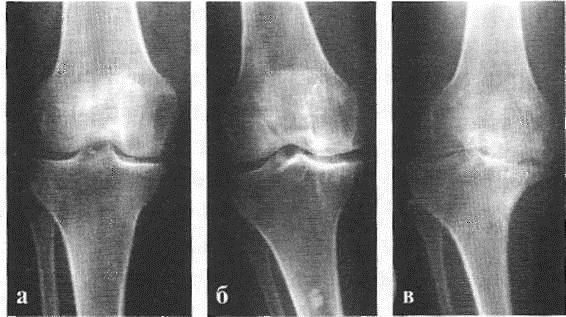
Независимо от причины возникновения выделяют три стадии заболевания гонартроза, или деформирующего артроза коленного сустава.
Гонартроз, I стадия
Первая стадия заболевания характеризуется первичными изменениями в гиалиновом хряще. [12] [18] Костные структуры не затрагиваются. Во внутрикостных сосудах и капиллярах нарушается кровоснабжение. Становится сухой поверхность хряща, и он утрачивает свою гладкость. Если заболевание сопровождается постоянным напряженным синовитом, то развивается киста Бейкера (грыжевое выпячивание капсулы сустава подколенной области). [15] После значительной нагрузки на сустав возникают тупые боли. Возможна небольшая отечность, которая проходит после отдыха. Деформации нет.
Гонартроз, II стадия
На второй стадии хрящевая прослойка резко истончается, а местами и вовсе отсутствует. [22] Появляются остеофиты по краям суставных поверхностей. Изменяются качественные и количественные характеристики синовиальной жидкости сустава — она становится гуще, более вязкой, что приводит к ухудшению питающих и смазывающих свойств. [14] [16] Боли более продолжительные и интенсивные, часто при движении появляется хруст. Отмечается незначительное или умеренное ограничение движений и небольшая деформация сустава. Прием анальгетиков помогает снять болевой синдром.
Гонартроз, III стадия
Отсутствие хряща на большинстве поражённых участков, выраженный склероз (уплотнение) кости, множество остеофитов и резкое сужение или отсутствие суставной щели. [8] [15] Боли практически постоянные, походка нарушена. Подвижность резко ограничена, заметна деформация сустава. Препараты НПВС, физиопроцедуры и другие стандартные методы лечения артроза коленного сустава неэффективны. [11]
Виды гонартроза
В зависимости от количества поражённых суставов выделяют односторонний и двусторонний гонартроз.
Осложнения артроза коленных суставов
Наиболее частым осложнением II и III стадии является тендовагинит приводящей группы мышц бедра. [22] [24] Это проявляется болью по внутренней поверхности сустава, которая усиливается при движении. Причиной является мышечный дисбаланс и деформация. При длительном снижении объема движений развивается контрактура. [11] [14] Кроме того, нередко возникает синовит.
Последствия запущенного гонартроза
Гонартроз затрагивает весь опорно-двигательный аппарат, нарушая биомеханику позвоночного столба и других крупных суставов нижних конечностей. Это может привести к грыже межпозвоночных дисков и артритам прочих суставов. [16] Перегружается второй коленный сустав (если заболевание одностороннее), так как пациент щадит больную ногу, перенося вес на другую, здоровую.
Диагностика артроза коленных суставов
Инструментальная диагностика артроза коленного сустава
В подавляющем большинстве случаев достаточно осмотра и рентгенограммы коленного сустава в двух проекциях (прямой и боковой). [2] [19] Клинические данные и снимки позволяют определить стадию заболевания.
На ранних стадиях заболевания, при незначительных изменениях в костной ткани, рентгенологическое обследование не настолько ценно. [5] [8] На этом этапе гонартроз возможно диагностировать благодаря артроскопии. [5] [8] Точность метода очень высока, останавливать может только его инвазивный характер и цена.
УЗИ не позволяет произвести четкую визуализацию изменений суставного хряща и внутрисуставных структур. [15] С помощью МРТ можно с 85% точностью выявить изменения костных, хрящевых и мягкотканых структур сустава, а также субхондральной кости. [15] С помощью сцинтиграфии можно оценить метаболическую активность периартикулярной костной ткани.
Лабораторная диагностика артроза коленного сустава
Повышенное содержание фосфора и кальция в дегидратированной синовиальной жидкости является свидетельством деструкции костно-хрящевой ткани сустава и накопления продуктов деградации. Также исследуют кровь — общий анализ и скорость оседания эритроцитов (СОЭ); определяют уровень фибриногена, мочевины и других биохимических показателей крови и мочи. [16]
Можно ли полностью вылечить деформирующий артроз коленного сустава
Гонартроз вылечить полностью можно только на самой ранней стадии заболевания.
Какой врач лечит деформирующий артроз коленного сустава
Устанавливает диагноз и назначает лечение травматолог-ортопед или ревматолог.
Лечение артроза коленных суставов
Консервативное — противовоспалительные препараты, обезболивающие, миорелаксанты, сосудистые, хондропротекторы, компрессы, кинезотейпирование, лечебная физкультура, физиолечение, ортезы.
Малоинвазивное — параартикулярные блокады (новокаин + лекарственный препарат снимают боль и воспаление), введение искусственной смазки в сам сустав, плазмолифтинг.
Хирургическое — артроскопия (малотравматичный метод лечения внутрисуставных патологий и удаления поврежденных структур), эндопротезирование.
Медикаментозное лечение (препараты для лечения артроза коленного сустава)
Консервативные методы наиболее эффективны на начальной стадии заболевания. [9] [16] Они способствуют уменьшению болей и временному замедлению разрушения хряща. При II стадии необходимы более действенные методы. [8] [23] Введение в полость сустава препаратов гиалуроновой кислоты используется для уменьшения трения и травматизации хряща. Однозначных данных за восстановление хряща нет, но для смазывания поверхностей подходит хорошо. “PRP-терапия” (плазмолифтинг) — введение в коленный сустав обогащенной тромбоцитами плазмы, которую получают из собственной крови пациента путем центрифугирования. [4] [13] [18] Она питает хрящ и способствует его восстановлению, так как в тромбоцитах аутоплазмы содержатся многочисленные факторы роста и цитокины, которые способствуют регенерации поврежденных тканей.
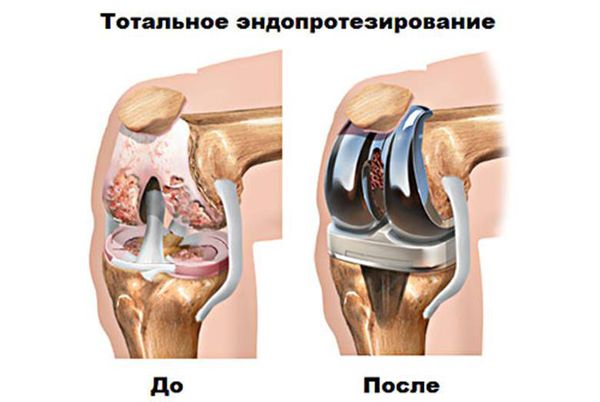
Хирургическое лечение и эндопротезирование
Эндопротезирование — распространённый и эффективный хирургический метод лечения тяжелого гонартроза, [16] [24] [25] который позволяет сохранить подвижность конечности и возможность ведения полноценной жизни впоследствии. Это высокотехнологичная операция длительностью примерно полтора часа. В послеоперационном периоде необходима длительная реабилитация и разработка сустава. [16] [18] Через 25-30 лет, когда искусственный сустав изнашивается, нужно снова производить его замену.
Физиотерапия и кинезитерапия
Методы физиотерапии и кинезитерапии для лечения артроза коленного сустава малоэффективны.
Диетотерапия
Диета нужна только для поддержания нормального веса, ограничений на употребление определённых продуктов при гонартрозе нет.
Помогает ли блокада при гонартрозе
При артрозе коленного сустава применяется параартикулярная блокада — инъекция препарата в мягкие ткани вокруг сустава. При проведении процедуры определяется область воспаления и болевые точки возле сустава, кожа обрабатывается спиртом и в эту область вводится гидрокортизон с анестетиком.
Лечебная гимнастика при артрозе
Лечебная гимнастика полезна и для пациентов, страдающих гонартрозом, и для профилактики этого заболевания. Эффективные упражнения:
- полное сгибание и разгибание ноги, лёжа на спине;
- поднятие прямой ноги вверх, лёжа на спине.
Прогноз. Профилактика
Нужно понимать, что если артроз начал развиваться, то его нужно сразу начинать лечить. [6] [18] [22] Если вы относитесь к группе риска данного заболевания, можно отсрочить начало, для этого рекомендуется:
- снизить нагрузки на коленный сустав;
- плавать — вода снимает нагрузку;
- самостоятельно делать массаж мышц голени и бедра;
- избегать переохлаждения и переутомления;
- поддерживать нормальный вес;
- отказаться от курения и алкоголя;
- женщинам носить удобную обувь на низком каблуке;
- заниматься лечебной физкультурой
Перед началом лечебной гимнастики обязательно нужно проконсультироваться с врачом. Упражнения выполняются в медленном темпе. При возникновении боли или дискомфорта во время гимнастики занятия нужно прекратить.
Необходимо использовать только эффективные препараты. Малоэффективны растирки, компрессы и другие народные методы, которые не действуют на причину заболевания, а лишь помогают отвлечься от боли. Избегать травм и перегрузок — прыгать, носить тяжести, подолгу стоять или сидеть в неудобной позе. [2] [20] [21] Это ускоряет прогрессирование болезни.
Также необходимо вовремя диагностировать и лечить ревматоидный артрит, подагру и системные заболевания.
Какие факторы влияют на долгосрочный прогноз артроза коленного сустава
Прогноз зависит от стадии, в которой пациент обратился к врачу, и правильно проводимой терапии. [23] Чем раньше начать грамотное лечение, тем выше шансы избежать операции.