Остеомиелит
Остеомиелит – это гнойная инфекция, поражающая костную ткань (остит), окружающую кость надкостницу (периостит) и костный мозг (миелит). Впервые возникший остеомиелит называют острым. В случае длительного течения заболевания с периодами обострения и ремиссии говорят о развитии хронического остеомиелита.
Причины
Остеомиелит развивается в результате попадания бактерий в костную ткань, надкостницу или костный мозг.
Инфицирование кости может произойти эндогенным (внутренним) путем, когда бактерии попадают в костную ткань с током крови по кровеносным сосудам. Такой остеомиелит принято называть гематогенным (в переводе с греческого языка – порожденный из крови). Острый гематогенный остеомиелит чаще встречается в грудном, детском и юношеском возрасте, взрослые болеют им редко.
Гнойное воспаление костей может возникнуть при проникновении микроорганизмов из окружающей среды – это экзогенный остеомиелит. Примером экзогенного остеомиелита является инфекция кости, развившаяся в результате открытого перелома, огнестрельного ранения или после травматологической операции (называют также посттравматический остеомиелит). Другой разновидностью экзогенного остеомиелита является контактный остеомиелит, возникающий при переходе гнойного воспаления на кость с окружающих ее мягких тканей.
Способствуют развитию остеомиелита следующие состояния: злоупотребление алкоголем, курение, употребление внутривенных наркотических средств, атеросклероз сосудов, варикозная болезнь и хроническая венозная недостаточность, сахарный диабет, частые инфекции (3-4 раза в год), нарушение функции почек и печени, злокачественные заболевания (опухоли), перенесенная спленэктомия (удаление селезенки), пожилой и старческий возраст, низкая масса тела, плохое питание.
Симптомы
Клиническая картина обычно характеризуется сверхострым началом болезни с септическими, токсическими симптомами. Температура высокая, у детей старшего возраста остеомиелит начинается ознобом; пульс учащенный, ребенок очень вялый и производит впечатление тяжело больного. В первые дни местные симптомы остеомиелита иногда не выражены, тяжелое общее состояние полностью определяет клиническую картину. Больной обычно жалуется на боли в кости; боль усиливается, пораженная кость становится чувствительной к давлению. Местное покраснение и отек не являются ранними симптомами остеомиелита, но через 2-3 дня от начала при возникновении субпериостального абсцесса эти признаки бросаются в глаза.
При прорыве абсцесса, расположенного под надкостницей, боли уменьшаются и выявляются покраснение, отек, флюктуация.
Диагностика
При осмотре проводят аккуратную пальпацию (ощупывание пальцами) болезненного участка, при этом отмечается состояние кожи (горячая, имеется покраснение и припухлость, образуются волнообразные движения тканей) и общий внешний вид поврежденной зоны (натянутые кожные покровы, «глянцевый» блеск, отечность). С помощью осторожной перкуссии (постукивания) определяют очаг инфекции по усилению боли в конкретном месте припухлости.
Помимо оценки клинических проявлений и ручного осмотра применяются лабораторные методы исследования. Общий анализ крови с лейкоцитарной формулой в развернутом виде показывает сдвиг влево. Это означает, что воспаление в организме вызвано бактериальной природой.
Общий анализ мочи показывает наличие воспаления и почечной недостаточности (при генерализованных формах болезни) путем появления белка, увеличения некоторых показателей.
Биохимический анализ крови показывает воспалительный процесс и отмечает почечную и печеночную недостаточность. При этом изменяются параметры билирубина, белка, снижается показатель глюкозы, а количество некоторых элементов увеличивается.
Наряду с лабораторными способами используются инструментальные методы обследования:
-
применяют для оценки размеров и формы мышечного поражения.
- Инфракрасное сканирование может показать наличие острых скрытых форм остеомиелита, определив участки с повышенной температурой. – самый распространенный вариант диагностирования остеомиелита. С помощью снимков можно определить локализацию некротических процессов, объем и степень выраженности инфекционного очага. С помощью рентгена можно выявить болезнь на ранних стадиях. По мере роста воспаления изменяется характер изображения на снимках, поэтому время протекания болезни можно обозначить с высокой точностью.
- Компьютерная томография – наиболее информативный способ диагностики остеомиелита в любых его проявлениях. С помощью объемных изображений можно получить не только данные о локализации и интенсивности инфекции, но и создать реконструкцию окружающих мышечных тканей и спрогнозировать течение болезни.
Для точного диагноза, который имеет определяющее значение в лечении остеомиелита, необходимо сочетание лабораторных и инструментальных способов исследования.
Лечение
Лечение острого остеомиелита проводится только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов.
При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
В лечении хронического остеомиелита операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Остеомиелит
Остеомиелит – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). В зависимости от этиологии остеомиелита он подразделяется на неспецифический и специфический (туберкулезный, сифилитический, бруцеллезный и т. п.); посттравматический, гематогеный, послеоперационный, контактный. Клиническая картина зависит от вида остеомиелита и его формы (острая или хроническая). Основу лечения острого остеомиелита составляет вскрытие и санация всех гнойников, при хроническом остеомиелите – удаление полостей, свищей и секвестров.
МКБ-10


Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Лечение
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
4. Острый остеомиелит: клинический протокол/ Экспертная комиссия по вопросам развития здравоохранения – 2013
Остеомиелит. Причины, симптомы, диагностика и лечение остеомиелита.
Остеомиелит – это инфекция кости. Редкое, но серьезное заболевание. Кости могут поражаться по-разному. Например, инфекция в одной части тела может распространиться в кость. Или в открытый перелом кости непосредственно может попасть инфекция.
Причины остеомиелита
В большинстве случаев причиной остеомиелита становится бактерия, называемая золотистый стафилококк. Некоторые хронические заболевания, такие как диабет, могут увеличить риск развития остеомиелита.
Остеомиелит встречается редко, примерно у одного из 5000 людей. И это заболевание может быть как у детей, так и у взрослых. Некоторые факторы, ослабляющие иммунную систему, могут увеличить риск развития остеомиелита. К ним относятся:
- Диабет (он связан с большинством случаев остеомиелита);
- Серповидно-клеточная анемия;
- ВИЧ или СПИД;
- Ревматоидный артрит;
- Внутривенное употребление наркотиков;
- Алкоголизм;
- Длительное применение стероидов.
Хирургические операции на костях, в том числе, замена коленных и тазобедренных суставов, тоже увеличивают риск попадания инфекции в кость.
2. Остеомиелит у детей и взрослых
У детей остеомиелит, как правило, протекает в острой форме. Острый остеомиелит развивается быстро и лечится легче. В целом это лучше, чем хронический остеомиелит. Остеомиелит у детей обычно бывает в области костей рук и ног.
У взрослых остеомиелит может быть острым или хроническим. Люди с диабетом, ВИЧ или заболеваниями периферических сосудов более склонны к развитию хронического остеомиелиту, который сохранятся или повторяется даже несмотря на лечение. Хронический или острый остеомиелит у взрослых часто поражает область таза или позвонков. А у пациентов с сахарным диабетом часто страдают кости ног.
3. Симптомы и лечение заболевания
Симптомы остеомиелита
Острый остеомиелит развивается быстро, в течение 7-10 дней. Симптомы острого и хронического остеомиелита очень похожи, и включают в себя:
- Высокая температура, раздражительность, усталость;
- Тошнота;
- Чувствительность и припухлость вокруг пораженной кости;
- Снижение диапазона движения.
- Остеомиелит позвонков нередко вызывает сильные боли в спине, особенно по ночам.
Лечение остеомиелита
Диагностика остеомиелита – первый шаг на пути лечения этого заболевания. И это очень непростой процесс. Для диагностики остеомиелита могут использоваться рентген, анализы крови, сканирование костей. Кроме того, врачу необходимо определить и тип микроорганизма (обычно это бактерия), который вызвал инфекцию. Это нужно для того, чтобы правильно подобрать лекарство. В большинстве случаев для лечения остеомиелита используются антибиотики, хирургическое вмешательство или оба этих метода.
Антибиотики помогают контролировать инфекцию и часто позволяют обойтись без операции. Для пациентов с остеомиелитом антибиотики, как правило, вводятся в течение нескольких недель через капельницу, а затем проводится курс приема антибиотиков в таблетках.
В случаях с серьезным или хроническим остеомиелитом может потребоваться операция для удаления пораженной ткани и кости. Хирургическое вмешательство в этом случае поможет предотвратить дальнейшее распространение инфекции.
4. Предотвращение остеомиелита
Лучший способ предотвратить остеомиелит – это поддерживать чистоту вокруг. При порезах, особенно глубоких, нужно его аккуратно и тщательно промыть. Любую открытую рану нужно промыть под проточной водой в течение пяти минут, а затем перевязать ее стерильной повязкой.
Чем раньше будет диагностирован остеомиелит, тем лучше. В случаях острого остеомиелита лечение на ранней стадии не дает заболеванию перерасти в хроническую форму, которая требует постоянного лечения.
Заболевания 
- Растяжение связок. Лечение и симптомы растяжения связок.
- Разрыв мениска коленного сустава. Менискэктомия – хирургическое лечение разрыва мениска.
- Вывих плеча и разрыв акромиально-ключичного сочленения. Причины, симптомы и лечение вывиха плеча и разрыва сочленения.
Жалобы и симптомы 
- Патологии костей
- Травмы и паталогии суставов
- Проблемы со связками и сухожилиями
- Травмы мягких тканей
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика 
- Госпитальный комплекс хирургический
Наши цены 
- Консультация врача травматолога-ортопеда от 3000 рублей
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Хронический остеомиелит
Хронический остеомиелит – гнойное или пролиферативное воспаление костной ткани, характеризующееся образованием секвестров или отсутствием тенденции к выздоровлению и нарастанием резорбтивных и продуктивных изменений в кости и периосте спустя 2-3 мес от начала острого процесса.
Что провоцирует / Причины Хронического остеомиелита:
Ведущим возбудителем при данном заболевании является золотистый стафилококк, выделяемый, по нашим данным, в 82,8 % случаев. Наибольшая чувствительность отмечается к следующим антибиотикам: фузидин (86,5 %), кефзол (84,6 %), линкомицин (72,4 %), гентамицин (69,7 %) Чувствительность к пенициллину составила лишь 1,3 %. Среди других возбудителей встречаются кишечная палочка, протей, синегнойная палочка, микроскопические грибы и т.д.
Патогенез (что происходит?) во время Хронического остеомиелита:
Ряд авторов, рассматривая острый и хронический остеомиелиты как стадии развития остеомиелита, выделяют подострый период заболевания.
Острая стадия продолжается в течение 3-4 нед и сменяется кратковременной подострой.
Хронический остеомиелит характеризуется наличием секвестров, выявляемых к концу 3-4-й недели, их отторжением и формированием свищей.
По мнению некоторых авторов, даже при выраженной деструкции костной ткани необоснованно во всех случаях рассматривать остеомиелит как хронический. Одонтогенный остеомиелит челюстей, при котором формирование костных секвестров происходит активно и завершается к 4-5-й неделям в области верхней челюсти и альвеолярной части нижней челюсти, нельзя считать хроническим остеомиелитом.
Наблюдения над детьми, поступившими в клинику на ранних стадиях заболевания, а также ретроспективный анализ клинико-рентгенологических данных больных с хроническим остеомиелитом нижней челюсти позволил выделить подострую стадию заболевания. Она наступает после стихания выраженных воспалительных явлений, чаще спустя 10-14 дней от начала заболевания, и характеризуется улучшением состояния и самочувствия больного, снижением температуры до субфебрильной, уменьшением воспалительных проявлений в очаге воспаления. Рентгенологически в этой стадии отмечают нарастание деструктивных процессов в кости, а лабораторные показатели, имея тенденцию к нормализации, отражают наличие острого воспалительного процесса в организме. Подострая стадия длится до 3-6 нед, и продолжительность ее определяется различными факторами, немаловажная роль среди которых принадлежит характеру проводимой терапии.
Диагноз хронического деструктивного остеомиелита формулируют на основании клинических, рентгенологических и лабораторных данных. Хроническая стадия заболевания характеризуется удовлетворительным самочувствием больных, нормальной или субфибрильной температурой, свищами, секвестрами, умеренной лейкопенией на фоне незначительного повышения эозинофилов и снижения моноцитов, нормализацией показателей белкового состава крови.
Данные признаки на фоне проводимого лечения отмечают не ранее чем через 3-6 нед от начала заболевания. Этому предшествует подострая стадия заболевания, и проведение рационального и полноценного лечения в этот период может предотвратить переход процесса в хроническую стадию.
Отсутствие эффекта в лечении острого остеомиелита в течении 2-3 курсов интенсивной терапии, что занимает в среднем около 1-1,5 мес, дает основание поставить диагноз хронического остеомиелита.
Хроническим одонтогенным остеомиелитом челюстей болеют чаще дети в возрасте 3-12 лет, что соответствует периоду прорезывания, смены и выпадения зубов, активному росту челюстей. Пик заболеваемости приходится на 5 лет. Наиболее часто «входными воротами» инфекции становятся разрушенные молочные моляры и первый постоянный моляр. Характерно, что у подавляющего большинства больных полость рта не санирована.
Нижняя челюсть у детей поражается одонтогенным остеомиелитом значительно чаще, чем верхняя. Острый одонтогенный остеомиелит верхней челюсти значительно реже приобретает хроническое течение, по сравнению с процессами в нижней челюсти, поскольку анатомо-физиологические особенности ее строения способствуют быстрому прорыву гнойников и купированию остеомиелитического процесса.
К причинами, способствующим переходу острого процесса в хронический, относятся несвоевременное удаление зуба – источника инфекции, хирургическая помощь не в полном объеме, нерациональное лечение зубов, позднее определение возбудителя и его чувствительности к антибиотикам, запоздалое обращение родителей за помощью.
Специфическим для детей являются инфицирование и гибель зачатка постоянного зуба. Этот зачаток становится, по сути, секвестром. Но часто на это не обращают внимания, заболевание длится годами, абсцессы и флегмоны периодически вскрывают, но излечения не достигают.
Хронический деструктивный остеомиелит не представляет трудностей в диагностике. Неправильные диагнозы составляют около 11%.
Симптомы Хронического остеомиелита:
Деструктивная форма хронического одонтогенного остеомиелита челюстей развивается, как правило, из предшествующего острого процесса. Клиническую картину хронического остеомиелита определяют локализация, характер и распространенность процесса. Наиболее часто у детей наблюдают диффузный характер течения процесса с распространением его на несколько отделов челюстей, гибелью значительных участков кости и зачатков постоянных зубов. Такое течение процесса более характерно для детей в возрасте 3-7 лет. В ряде случаев отмечают более благоприятное течение заболевания, когда процесс не имеет тенденции к распространению, локализуется в пределах одного-двух отделов челюсти, чаще в области тела и подбородка. Такое течение хронического одонтогенного остеомиелита характерно и для локализации процесса на верхней челюсти.
Самочувствие детей с хроническим деструктивным остеомиелитом челюстей удовлетворительное. Выявляются признаки хронической интоксикации: бледность кожных покровов, снижение аппетита, нарушение сна, вялость и апатичность.
Для хронического деструктивного процесса характерно наличие свищей (наружных и внутри полости рта), чаще единичных, хотя нередко и множественных. Отделяемое свищей – гнойное. Из устья свищей выбухают сочные грануляции. Иногда свищи отсутствуют. При хроническом остеомиелите верхней челюсти отмечают свищи только в полости рта, которые локализуются в области альвеолярного отростка и по переходной складке.
Нередко наблюдается подвижность интактных зубов, располагающихся в очаге воспаления. В связи с воспалительной инфильтрацией мягких тканей, окружающих челюсть, может быть затруднено открывание рта.
Процесс склонен к обострениям, при которых дети жалуются на боль в области челюсти, появление припухлости. Возникают свищи, тризм. Иногда в окружающих тканях образуются абсцессы и флегмоны. Регионарные лимфоузлы умеренно увеличены в стадии ремиссии, при обострении процесса – резко увеличены, болезненны при пальпации, менее подвижны.
Возможны гибель значительных участков кости и повреждение зон активного роста челюсти: у трети больных отмечают секвестрацию и патологические переломы мыщелкового отростка, которые в дальнейшем приводят к деформации зубочелюстной системы. Данные осложнения наблюдаются в большинстве случаев в возрасте до 7 лет.
Диагностика Хронического остеомиелита:
Первые рентгенологические признаки изменения внутрикостной структуры появляются на 7-10-й день от начала заболевания. Отмечают истончение, нечеткость коркового слоя по нижнему краю тела, угла и задней поверхности ветви. Характерна мелкоочаговая деструкция. В течение 3-4-й недели деструктивный процесс нарастает по интенсивности и протяженности, приобретая диффузный характер. Начальные признаки некротизации костной ткани рентгенологически определяются на 3-4-й неделе. К 4-6-й неделе формируются секвестры, чаще в области коркового слоя нижнего края тела, угла и задненаружной поверхности ветви.
В деструкцию, нарастающую по продолжении, вовлекаются кортикальные пластинки нескольких зачатков зубов. Формирование тотального секвестра (мыщелкового отростка с частью ветви) и патологический перелом кости выявляют уже в начале 2-го месяца.
Рентгенодиагностика секвестра основывается на выявлении участка интенсивного уплотнения кости, окруженного со всех сторон зоной разрежения. Ширина этой зоны 4-5 мм и более. На этом же уровне по поверхности кости выявляют массивные периостальные наслоения, охватывающие омертвевший участок кости со всех сторон и создающие секвестральную коробку. Выраженность и плотность периостальных наслоений зависят от давности процесса.
При патологическом переломе мыщелкового отростка линия перелома проходит в области основания мыщелкового отростка, значительно реже – на уровне шейки челюсти. Рентгенологически патологический перелом характеризуется наличием полосы разрежения, которое дифференцируется на всем протяжении типичным смещением отростка вниз, кпереди и кнутри с образованием угловой деформации по заднему краю ветви. В фазе развившейся консолидации обнаруживают умеренные периостальные наслоения.
Диагноз патологического перелома мыщелкового отростка требует тщательной дифференциальной диагностики с тотальным секвестром, так как из этого вытекает правильная тактика лечения больного. Рентгенологические симптомы, позволяющие отличить патологический перелом от тотального секвестра.
При оценке рентгенологических данных особое внимание следует уделять состоянию зачатков. Часто вьывляемое на высоте процесса разрушение кортикальных пластинок фолликулов нельзя считать признаком их гибели, так как в дальнейшем, к 5-6-му месяцу от начала заболевания, часто происходит их полное восстановление. Вопрос о гибели зачатка можно решать только при динамическом рентгенологическом контроле и соответствующей клинической картине (наличие свища, воспалительных явлений в области зачатка).
Особенность течения хронического одонтогенного деструктивного остеомиелита заключается в рассасывании или вживлении мелких и средних секвестров. Репаративные процессы у детей очень активны, и при выздоровлении структура кости быстро восстанавливается. Признаки репарации появляются в конце 1-го, чаще в начале 2-го месяца заболевания. Периостальная реакция определяется уже к концу 2-й – началу 3-й недели.
Приблизительно у трети больных деструктивный процесс характеризуется незначительным распространением, наличием одного или нескольких мелких секвестров. Последние определяются на верхней челюсти по нижнему краю глазницы, на передней стенке верхней челюсти, твердом нёбе, секвестрируют носовые кости. На нижней челюсти – в любой области.
Корковый слой в области деструкции частично разрушается, разволокняется, и на этом уровне возникают периостальные наслоения, в короткие сроки сливающиеся с костью.
Показатели периферической крови у больных в период ремиссии заключаются в умеренной лейкопении, сопровождающейся небольшим повышением количества эозинофилов и снижением содержания моноцитов. Во время обострения повышаются СОЭ и количество лимфоцитов, увеличиваются также cd- и а2-глобулиновые фракции с одновременным снижением альбуминов. В период ремиссии показатели белкового состава крови нормализуются.
Проведенные иммунологические исследования свидетельствуют об угнетении факторов клеточного и гуморального иммунитета у больных с хроническим деструктивным процессом.
Степень угнетения больше выражена у детей в возрасте 3-7 лет и в период обострения заболевания. При благоприятном клиническом течении отмечают нормализацию показателей факторов неспецифической защиты и повышение уровня антистафи-лолизина в крови.
Лечение Хронического остеомиелита:
Лечение комплексное. Используют как консервативные, так и оперативные методы.
Консервативные методы лечения эффективны при давности заболевания 1-1,5 мес. Успеху способствует включение в комплекс мероприятий применение антибиотиков костно-тропного действия, средств иммунотерапии (стафилококковый анатоксин, аутовакцина), стимуляторов ретикуло-эндотелиальной системы (пентоксил, метилурацил). Консервативные методы дают эффект при лечении больных с ограниченным, не имеющим тенденции к распространению, хроническим остеомиелитом с небольшим сроком давности.
Показаниями к оперативному вмешательству служат наличие секвестров, не имеющих тенденции к рассасыванию, длительно существующих свищей и погибших зачатков, а также нарушение функции почек. Учитывая сроки формирования секвестров у детей (4-6 нед от начала процесса), секвестрэктомию следует назначать не ранее чем через 1,5-2 мес от начала заболевания. Величина секвестров и тенденция к их рассасыванию также имеют значение при определении тактики лечения.
При образовании тотального секвестра имеются абсолютные показания к его удалению. В предоперационном периоде, учитывая низкие показатели неспецифических факторов защиты и иммунологической реактивности, назначают средства, стимулирующие специфическую и неспецифическую резистентность организма, что способствует скорейшему заживлению раны, снижению послеоперационных нагноительных осложнений. Антибиотики назначают в послеоперационном периоде или за 2-3 дня до операции. Проводят десенсибилизирующую, витамине- и физиотерапию.
Профилактика Хронического остеомиелита:
Профилактика хронического деструктивного остеомиелита заключается в соблюдении принципов патогенетической терапии острого остеомиелита, чему способствуют ранняя диагностика, своевременная госпитализация, оказание хирургической помощи в полном объеме, назначение рациональной терапии. Возможность образования секвестров в хронической стадии заболевания снижается при проведении 2-3 курсов активной терапии с включением антибиотиков костно-тропного действия, антистафилококковой плазмы и последующей иммунизациии стафилококковым анатоксином и аутовакциной, средств, стимулирующих функции ретикуло-эндотелиальной системы (производные пуриновьи и пирамидиновых оснований). По нашим данным, такое лечение позволило в 2 раза сократить число детей, нуждающихся в секвестрэктомии, по сравнению с аналогичной группой детей, которым не проводилось указанное выше лечение.
Исходы и осложнения хронического одонтогенного деструктивного остеомиелита обусловлены местным процессом. Течение хронического деструктивного остеомиелита может осложняться образованием абсцессов и флегмон, тотальной секвестрацией и патологическим переломом мыщелкового и венечного отростков, гибелью зачатков постоянных зубов, изменениями в мыщелко-вом отростке по типу остеоартроза. Наибольшие нарушения роста и развития челюсти отмечают при секвестрации мыщелкового отростка, а также при изменениях в головке челюсти по типу остеоартроза – формируется микрогения. Вместе с тем, нарушения продольного роста челюсти, но выраженные в значительно меньшей степени, отмечают и после остеомиелита, протекавшего без указанных выше осложнений, но с вовлечением ветви челюсти и мыщелкового отростка.
Гибель зачатков во всех без исключения случаях приводит к снижению высоты челюсти на этом уровне. Нарушения роста и развития челюсти проявляются в деформации зубной дуги, сужении зубных рядов, смещении косметического центра, формировании патологического прикуса. В отдаленном периоде значительное количество составляют аномалии положения, формы, размеров зубов, поражения структуры твердых тканей зубов.
Диспансерное наблюдение больных, перенесших хронический деструктивный остеомиелит, необходимо осуществлять до 16- 18 лет, т.е. до окончания формирования лицевого скелета. Цель диспансерного наблюдения данного контингента больных заключается в оценке результатов лечения, проведении, при необходимости, амбулаторного лечения, осуществлении профилактических курсов для предупреждения рецидивов заболевания, наблюдении за ростом нижней челюсти, состоянием прикуса, зубных рядов, альвеолярных отростков, положением отдельных зубов для проведения своевременного ортодонтического лечения. При выявлении патологических изменений следует решать вопросы о хирургическом исправлении контуров лица, функционально-косметическом протезировании дефектов зубного ряда в период временного или постоянного прикуса.
К каким докторам следует обращаться если у Вас Хронический остеомиелит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического остеомиелита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Остеомиелит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Остеомиелит: причины появления, симптомы, диагностика и способы лечения.
Определение
Остеомиелит – это тяжелый инфекционно-воспалительный процесс, поражающий все элементы кости. Под термином «остеомиелит» в настоящее время понимают неспецифическое гнойное или гнойно-некротическое поражение костной ткани (остит), костного мозга (миелит), надкостницы (периостит) и окружающих мягких тканей.
Причины появления остеомиелита
Ведущая роль в развитии заболевания принадлежит патогенным стафилококкам (золотистый стафилококк обнаруживается почти у 90% больных остеомиелитом), гемолитическим стрептококкам, грамотрицательной кишечной и анаэробной микрофлоре, грибковым инфекциям.
Специалисты считают, что в развитии остеомиелита имеют значение снижение реактивности организма больного (в результате травмы, переохлаждения, сенсибилизации) и нарушение кровоснабжения поражаемого отдела кости.
Основными путями проникновения инфекции в костную ткань являются:
- Гематогенный – патогенные микроорганизмы из какого-либо источника инфекции (например, фурункулов, кариозных зубов, воспалительных очагов в деснах, миндалинах или придаточных пазухах, легких, мочеполового тракта и др.) с током крови проникают в костную ткань, приводя к развитию остеомиелита. Воспалительный процесс начинается с внутренних слоев кости – в первую очередь поражается костный мозг, губчатое вещество кости. В последующем процесс переходит на компактное вещество (наружный плотный слой кости) и надкостницу. Данный вид остеомиелита часто встречается в детском возрасте. Особенностью костной ткани у детей является ее обильное кровоснабжение. В большинстве случаев остеомиелит развивается в зонах роста костей (метафизах). При этом чаще поражаются длинные (большеберцовая, бедренная или плечевая) кости конечностей ребенка. У взрослых гематогенный остеомиелит, как правило, поражает тело позвонков.
- Прямое инфицирование костной ткани может наблюдаться при открытых переломах, обширных, глубоких ранах. Посттравматический остеомиелит развивается вторично после открытых переломов. Особую группу составляет остеомиелитическое повреждение костей после ДТП, спортивных травм, огнестрельных и минно-взрывных ранений, поскольку в характере перелома играет роль обширное поражение окружающих тканей. При этом возникает не только дефицит костной, но и мягких тканей с образованием больших дефектов. В некоторых случаях данным путем может происходить проникновение патогенных бактерий при различных хирургических ортопедических вмешательствах.
- Инфицирование из близлежащих гнойных очагов (контактный путь) – патогенные бактерии проникают в костную ткань из длительно существующих гнойно-воспалительных очагов в окружающих мягких тканях. Данная форма в основном встречается у взрослых. В процесс обычно вовлечена одна кость, но иногда наблюдается поражение нескольких участков. Экзогенное распространение инфекции от сопредельных зараженных тканей или открытых ран вызывает около 80% случаев остеомиелита и часто имеет полимикробный характер. Факторами риска у взрослых являются мужской пол, пожилой возраст, истощение, ослабленный иммунитет, длительный прием глюкокортикоидов, гемодиализ, серповидноклеточная анемия (наследственное заболевание, которое характеризуется образованием патологического белка гемоглобина в эритроцитах) и употребление инъекционных наркотиков. Травмы, ишемия, инородные тела, пролежни, повреждение тканей лучевой терапией также предрасполагают к остеомиелиту.
Остеомиелит, обусловленный инфицированием окружающих тканей, часто локализуется в области стоп (у больных с сахарным диабетом или заболеваниями периферических сосудов).
Любой остеомиелит может перейти в хроническую форму, имея, в конечном счете, общую патофизиологию с нарушением целостности оболочки мягких тканей, наличием окружающей омертвевшей, инфицированной и реактивной новой костной ткани.
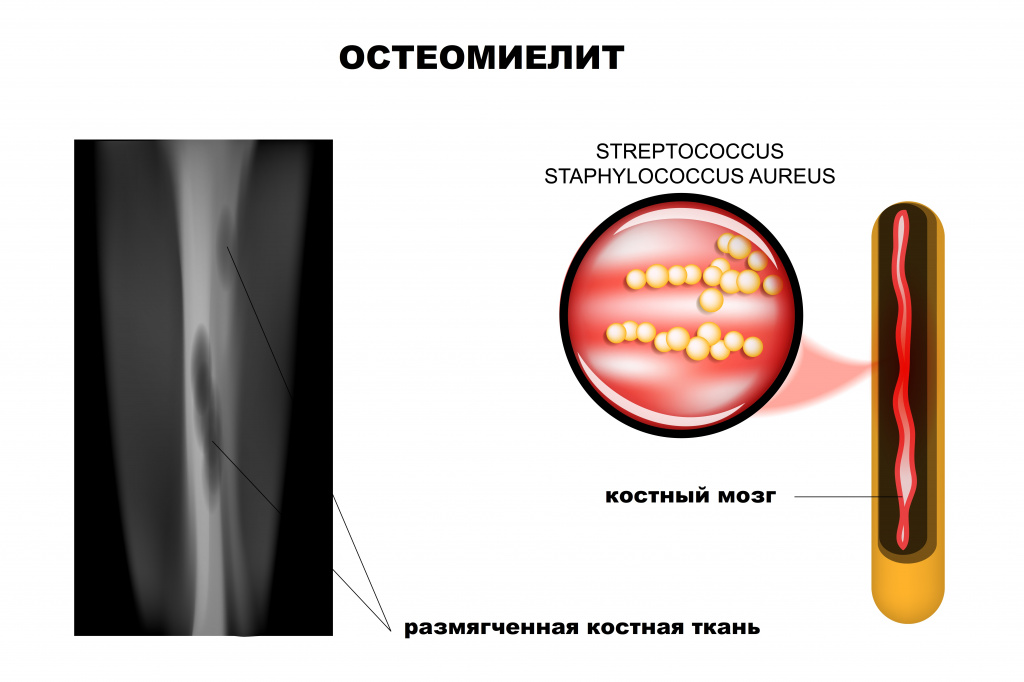
Классификация заболевания
Остеомиелит различают:
- по пути инфицирования: экзогенный и эндогенный;
- по этиологии:
- острый гематогенный остеомиелит, вызванный золотистым стафилококком, стрептококками, коагулаза-отрицательными стафилококками, Haemophilus influenzae, грамотрицательными микроорганизмами;
- остеомиелит позвоночника, вызванный золотистым стафилококком, грамотрицательными кишечными палочками, микобактериями туберкулеза, грибами;
- остеомиелит при наличии местного очага или сосудистой недостаточности, вызванный комбинацией аэробных и анаэробных микроорганизмов;
- остеомиелит, развившийся на фоне инфекции протезных аппаратов, вызванной коагулаза-отрицательными стафилококками, золотистым стафилококком, коринеформными бактериями, грамотрицательными микроорганизмами.
- острый гематогенный остеомиелит:
- генерализованный (септикотоксемия, септикопиемия),
- очаговая форма;
- после перелома,
- огнестрельный,
- послеоперационный;
- абсцесс Броди,
- альбуминозный (Оллье),
- склерозирующий (Гарре).
- острая (2-4 недели);
- подострая (от 2 недель и более):
- выздоровление,
- продолжение процесса;
- обострение,
- ремиссия,
- выздоровление.
- остеомиелит трубчатых костей (эпифизарный, метафизарный, диафизарный, тотальный);
- остеомиелит плоских костей.
К симптомам заболевания относят боль в области пораженной кости, сопровождающуюся общей реакцией организма (при остром остеомиелите) или без нее (при хроническом остеомиелите).
Первые признаки остеомиелита в острой форме:
- сильная распирающая боль в пораженной кости;
- выраженный локальный отек, который приводит к натяжению кожного покрова;
- температура тела поднимается до 38оС;
- при постукивании можно определить очаг воспаления – в этом месте пациент чувствует наибольшую болезненность.
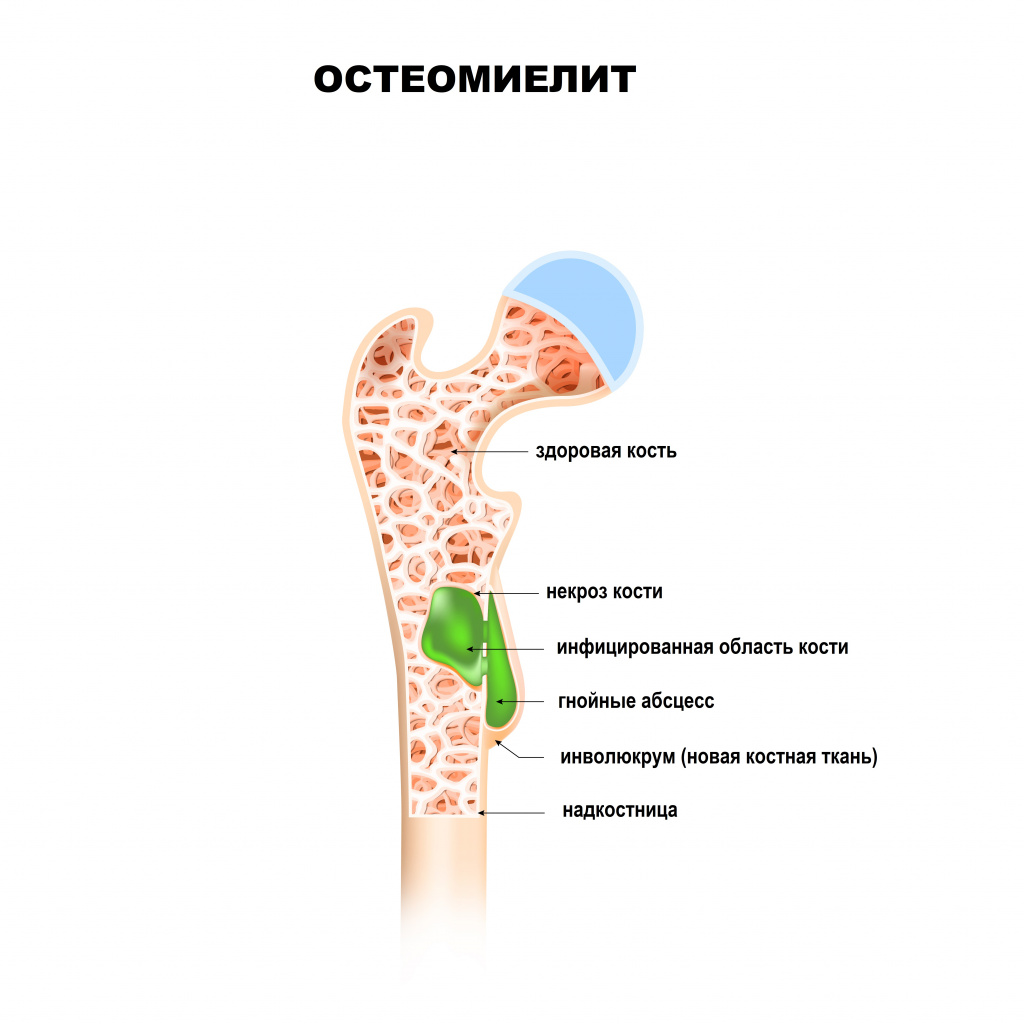
Признаки остеомиелита кости часто дополняются симптомами общей интоксикации, если инфекция распространяется на соседние ткани или проникает в кровь. У пациента в таком случае наблюдаются:
- высокая температура (около 39оС);
- сильная головная боль;
- лихорадка, озноб;
- бледные кожные покровы;
- учащенное сердцебиение;
- тошнота и рвота.
Если у пациента наблюдается хронический остеомиелит, симптомы кардинально меняются. Клиническая картина становится стертой. Основные признаки остеомиелита хронической формы:
- боль уменьшается, приобретает ноющий характер;
- появляются свищи (каналы, соединяющие гнойный очаг с внешней средой) с гнойным отделяемым, которые часто имеют выход далеко от локализации воспаления.
Развитие остеомиелита у детей сопровождается теми же симптомами что и у взрослых, хотя патология чаще протекает в легкой форме без общей интоксикации и осложнений.
Остеомиелит позвоночника обычно вызывает локальную боль в спине с паравертебральным (по сторонам позвоночного столба) мышечным спазмом, которые не поддаются консервативному лечению. На поздних стадиях заболевание может привести к компрессии спинного мозга или нервных корешков с радикулопатией и слабостью или онемением конечностей. Повышения температуры тела, как правило, не наблюдается.
Диагностика остеомиелита
При подозрении на остеомиелит необходимо выполнить следующие лабораторные исследования:
-
общий анализ крови и определение скорости оседания эритроцитов;
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Исследование СРБ в сыворотке крови применяют в целях выявления воспаления и контроля лечения воспалительных заболеваний.
Рентгенологическое исследование считается одним из наиболее эффективных методов диагностики остеомиелита. Признаки патологии у детей видны на снимке уже на 5-й день, а у взрослых — только через 2 недели от начала воспалительного процесса.
Самым точным и эффективным видом диагностики является радионуклидная сцинтиграфия костей. С помощью специальных препаратов, накапливающихся в зоне очага болезни, можно точно выявить начало поражения кости. Однако этот метод не позволяет провести дифференциальную диагностику между инфекцией, переломами и опухолями.
Скопление гноя в мягких тканях выявляют с помощью ультразвукового исследования.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Для лечения большое значение имеет биопсия очага воспаления костной ткани (аспирационная или открытая) и посев гнойного отделяемого на флору с определением чувствительности к антибиотикам и бактериофагам.
Бактериологическое исследование биоматериала с целью выделения и идентификации этиологически значимых микроорганизмов – возбудителей бактериальных инфекций кожи и мягких тканей (фурункулы, карбункулы, абсцессы, флегмоны, рожистое воспаление, инфицированные раны и т. д.) с определением чувствительности выделенных патогенов к расширенному спектру антимикробных препаратов (антибиотиков, АМП) на автоматическом анализаторе.
Бактериологическое исследование биоматериала с целью выделения и идентификации этиологически значимых микроорганизмов – возбудителей бактериальных инфекций кожи и мягких тканей (фурункулы, карбункулы, абсцессы, флегмоны, рожистое воспаление, инфицированные раны и т.д.) с определением чувствительности выделенных патогенов к антимикробным препаратам (антибиотикам, АМП) и бактериофагам.
К каким врачам обращаться
Лечением остеомиелита занимается врач-хирург . Можно также обратиться к врачу общей практики при начальных симптомах слабости, появления боли, озноба, отека и покраснения кожи вокруг пораженной кости. Чтобы подобрать максимально эффективное лечение, врач может направить вас на консультацию к специалистам: инфекционисту, ревматологу, стоматологу, ортопеду, травматологу.
Лечение остеомиелита
Консервативные методы лечения в большинстве случаев стандартизированы и включают антибиотикотерапию с определением микробного возбудителя и чувствительности микроорганизмов к антибактериальным препаратам, противовоспалительную терапию. Большое значение имеет проведение иммуномодулирующей терапии, в том числе с использованием методов квантовой гемотерапии (реинфузия обработанной ауто- и донорской крови и др.), а в отдельных случаях гормонотерапии.
В большинстве случаев хирургическое лечение остеомиелита направлено, прежде всего, на ликвидацию очага гнойно-некротического поражения, замещение остаточных полостей или образовавшихся дефектов.
При остром гематогенном остеомиелите начальная антибиотикотерапия должна включать полусинтетические пенициллины или ванкомицин и цефалоспорины 3-го или 4-го поколения. При хроническом остеомиелите, возникающем в результате распространения инфекции с окружающих мягких тканей, особенно у больных диабетом, лечение проводят с использованием препаратов, эффективных как против грамположительных и грамотрицательных аэробов, так и против анаэробной флоры.
Осложняет лечение хронической формы заболевания нарушение кровоснабжения кости, которое затрудняет проникновение антибактериальных препаратов, снижает эффективность местного иммунного ответа в костной ткани.
Некоторые симптомы остеомиелита свидетельствуют о том, что болезнь перешла в крайне тяжелую форму. Нередко единственным выходом в этой ситуации становится хирургическое вмешательство. Главная его цель — удаление гнойного очага воспаления. Это в разы ускоряет процесс выздоровления и улучшает общее самочувствие больного.
Показания к операции:
- гнойная форма заболевания;
- флегмона надкостницы;
- наличие свищей и секвестров;
- обширное гнойное течение заболевания.
В последние годы широко разрабатываются методы закрытия костной полости, такие как мышечная или кожно-мышечная пластика.
Существуют современные методы, которые позволяют сохранить имплантаты при остеосинтезе (хирургической репозиции костных отломков при помощи различных фиксирующих металлических конструкций) в случае ранних нагноений. Это вакуумная терапия, применение гидрохирургической системы, ультразвуковой кавитации и других методов обработки ран, которые дают возможность предотвратить развитие так называемой бактериальной биопленки на поверхности имплантата, что, в свою очередь, позволяет сохранить имплантат и конечность.
Остеомиелит – тяжелое заболевание, поэтому даже при своевременном и компетентном лечении есть риск возникновения нежелательных последствий. Остеомиелит кости может вызвать как самостоятельные осложнения, так и такие, которые возникают как следствие хирургического вмешательства. Некоторые из них требуют отельного лечения. Прогрессирование гнойно-воспалительного процесса приводит к разрушению костной ткани, нарушается ее кровоснабжение, что еще больше усиливает некротические процессы в кости. Заболевание может вызвать такие нарушения:
- развитие абсцессов и свищей, нарывов в мягких тканях и на коже;
- возникновение флегмоны — пропитывания мышечных волокон гноем;
- развитие артрита с образованием гнойных масс в полостях;
- самопроизвольные переломы;
- анкилозные сращивания суставных частей;
- контрактурная неподвижность мышечных соединений.
Гнойно-воспалительные поражения костей приводят к инвалидизации около 55% пациентов. Остеомиелит может закончиться потерей конечности, если речь идет о поражении руки или ноги.
В связи с особенностью локализации остеомиелитического процесса у детей в последующем может наблюдаться замедление развития костей за счет повреждения воспалительным процессом зон роста.
Разрушение позвонков, сдавливание спинного мозга может приводить к двигательным и чувствительным нарушениям.
Профилактика остеомиелита
Для снижения риска развития остеомиелита рекомендуется:
- своевременно реагировать на возникновение инфекционных процессов в организме;
- проводить лечение гайморита, кариеса, воспаления носоглотки и верхних дыхательных путей;
- осуществлять тщательную обработку ран, обморожений и ожогов, чтобы исключить возможность их инфицирования;
- вести здоровый образ жизни, избегать чрезмерных физических нагрузок, недоедания, следить за сбалансированностью питания;
- не допускать переохлаждения организма.
- Клинические рекомендации «Остеомиелит». Разраб.: Ассоциация травматологов-ортопедов России (АТОР). – 2016.
- Новомлинский В.В., Малкина Н.А., Андреев А.А., Глухов А.А., Микулич Е.В. Современные аспекты диагностики и лечения остеомиелита. Обзор литературы // Современные проблемы науки и образования. – 2016. – № 5.
- Амирасланов Ю.А. Современные принципы хирургического лечения хронического остеомиелита / Ю.А. Амирасланов, А.М. Светухин, И.В. Борисов // Инфекции в хирургии. – 2004. – № 1. – С. 8–13.
- Гостищев В.К. Инфекции в хирургии: руководство для врачей. – М.: ГЭОТАР-Медиа- 2007. – С. 708-721.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Остеомиелит сустава

Остеомиелит сустава — воспаление разной этиологии, поражающий кости и окружающие ткани. Особенности клинической картины зависит от вида и стадии течения патологии. Проявляется болевым симптомом, отечностью, гиперемией, появлением свищей с отделением гнойного экссудата. Диагноз ставят на основании ортопедического осмотра, результатов лабораторной и инструментальной диагностики: рентгенографии, УЗИ, КТ, МРТ. Лечением заболевания занимается врач-ортопед, травматолог.
Рассказывает специалист ЦМРТ
Дата публикации: 13 Июля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины остеомиелита сустава
Выделяют следующие причины остеомиелита суставов у взрослых:
- наличие гнойных инфекционных болезней
- гнойные очаги на коже, органах
- проведенное хирургическое вмешательство на суставах
- эндопротезирование
- остеомиелит голеностопного сустава проявляется на фоне сахарного диабета, снижения чувствительности стоп
- более 70% случаев приходится на последствия травм
Около 40% общего числа случаев заболеваний суставов ног приходится на остеомиелит тазобедренного сустава и 28-30% на остеомиелит коленного сустава, которые чаще страдают от травм и нагрузок. Также часто возникает остеомиелит плечевого сустава, реже — локтевого, лучезапястного.
Симптомы остеомиелита
Симптоматика, сопровождающая проявления остеомиелита:
- боль, отечность и гиперемия пораженной области
- образование свищей, язв
- общая интоксикация организма, сопровождающаяся повышением температуры, слабостью
Остеомиелит протекает в острой и подострой форме, при не обращении к врачу или игнорировании курса терапии болезнь переходит в хроническую стадию.
Классификация остеомиелитов
По принятой классификации остеомиелиты различают по периоду возникновения:
- первичный
- вторичный — развивается по причине распространения воспаления на кость с пораженных окружающих тканей или органов
По пути проникновения патогенной микрофлоры:
- эндогенный — заражение внутренней гематогенной инфекцией
- экзогенный — послеоперационный, посттравматический, контактный либо огнестрельный путь проникновения
По виду возбудителей:
- неспецифический — в 90% клинических случаев заболевание вызвано грибковым или бактериальным инфицированием кишечной палочкой, золотистым стафилококком, стрептококком
- специфический — возникает при сифилисе, туберкулезе, бруцеллезе
По течению выделяют острый, подострый, первично-хронический, хронический.
Как диагностировать
Диагностика основывается на сборе анамнеза, осмотре, лабораторных анализах. Далее назначают инструментальные исследования:
- рентген или КТ
- УЗИ
- фистулографию для определения размера свищевых ходов, их направления
- МРТ — наиболее подробно покажет состояние костных структур, мозга, суставной и окружающих тканей
К какому врачу обратиться
При подозрении на остеомиелит обращаются к ортопеду. Также необходима консультация инфекциониста, травматолога, ревматолога и хирурга. Восстановлением занимается физиотерапевт, врач ЛФК.

Самарин Олег Владимирович

Булацкий Сергей Олегович

Телеев Марат Султанбекович

Бодань Станислав Михайлович

Степанов Владимир Владимирович

Ахмедов Казали Мурадович

Борисов Алексей Геннадьевич

Чарин Юрий Константинович

Дихнич Олег Анатольевич

Атамурадов Тойли Атамурадович

Гайдук Александр Александрович

Аверюшкин Андрей Владимирович

Сабхи Азиз Абдалаевич

Рашидов Эседула Небиюллаевич
Как лечить остеомиелит сустава
Лечение направлено на купирование острых симптомов, дальнейшую регенерацию поврежденных тканей. Основная задача — не допустить перехода патологии в хроническую форму.
Для этого используют:
- курс лечения антибиотиками, иммуноглобулинами
- инфузионную терапию или плазмаферез для очищения крови от токсинов
- препараты для активизации регенерации, витамины
Операция показана при наличии остеомиелитических полостей и гнойных свищей, ложных суставов. При необходимости проводят реконструкцию костей методом имплантации или остеосинтеза.
Хирургическое лечение направлено на пресечение распространения гнойного воспаления, сохранение функциональности поврежденного сустава. Например, даже при диагнозе остеомиелит сустава пальца руки, хирурги стараются сохранить все фаланги.
Реабилитация после лечения
После основного этапа лечения остеомиелита суставов пациентам рекомендовано пройти курс реабилитации. Восстановление костной ткани длительный процесс. Для полного выздоровления проводят курс физиопроцедур, лечебного массажа, показана умеренная физическая нагрузка ЛФК и занятия на медицинских тренажерах.

Лечебная физкультура (ЛФК)
Лечение людей с хроническими болезнями опорно-двигательного аппарата, легких, нервной системы.
Физиотерапия
Различные методы физического воздействия природного и искусственного происхождения.
Лечебный массаж
Направлен на снижение болевого синдрома, снятия спазма, поднятие мышечного тонуса и восстановление.
Последствия
При несвоевременном лечении последствия остеомиелита бывают общими и локальными. К общим осложнениям относят вероятность развития гнойного артрита, злокачественных новообразований, сепсиса, тяжелой формы анемии, амилоидоз почек, переходом патологии в хроническую стадию и воспалением костного мозга. Локальные осложнения зависят от расположения пораженной области, выражаются образованием свищей, трофических язв.
Профилактика
Профилактические меры предусматривают своевременное излечивание инфекционных заболеваний и укрепление иммунитета, снижение вероятности травм, избегание переохлаждения, стрессов, уменьшение физических нагрузок.
Лечение и реабилитация после остеомиелита сустава в клиниках ЦМРТ
Клиники ЦМРТ специализируются на лечении болезней опорно-двигательного аппарата. Высококвалифицированные диагносты и узкопрофильные врачи применяют эффективные методики для терапии воспаления суставов. При обнаружении настораживающих симптомов следует немедленно записаться на прием к ортопеду — своевременно начатое лечение устраняет риск осложнений.
Источники
Острый и хронический остеомиелиты. Учебно-методическое пособие. Авторы: В. С. Деркачев, С. А. Алексеев, Ю. В. Осипов, 2020 г.
Хронический неспецифический остеомиелит конечностей (длинных костей): особенности клиники, диагностика и лечения. Клинические рекомендации. Ассоциация травматологов-ортопедов России (АТОР), 2020 г.