Низкие тромбоциты при беременности (тромбоцитопения), и как повысить
Чтобы ответить на вопрос, как повысить тромбоциты в крови женщинам в положении, нужно рассмотреть картину шире. Здесь важна форма тромбоцитопении. От этого стоит отталкиваться, назначая медикаментозную терапию.
- Если будущая мать заболела вирусными заболеваниями, суетиться не надо. И ответ, что делать, прост лечить вирусную инфекцию. Как только состояние улучшится, тромбоциты нормализуются самостоятельно.
- Когда увеличенный уровень тромбоцитов вызван приемом фармацевтических средств прекратите их употребление.
- Если суть проблемы в сбое нормального функционирования почек, печени и щитовидной железы, нужно все силы направить на их устранение.
- Недостаточное количество витаминов и полезных минералов тоже может вызвать тромбоцитопению. Диетическое питание, сбалансированное и полноценное меню решение проблем. Лучше исключить из рациона копченые и консервированные продукты, содержащие лимонную кислоту или уксус. Женщине в положении рекомендованы в большом количестве:
- свежие овощи, ягоды и фрукты, которые наполнят женский организм нужным количеством минеральных веществ и витаминов всех групп,
- если не хватает железа, нужно есть яйца, фасоль и грибы,
- для восполнения нехватки витамина В12 обратите внимание на печень, мясо и рыбу, особенно морскую,
- фолиевая кислота в огромном количестве содержится в зелени (петрушке, укропе) и орехах.
- Если наблюдается аутоиммунный характер патологии, предполагающий выработку антител, уничтожающих кровяные пластины, курс терапии в следующих действиях:
- Кортикостероидные фармацевтические средства.
- Придерживаться специального диетического меню.
- Не забывать о назначении ангиопротекторов и иммуноглобулинов.
- Если медикаментозная терапия не приносит улучшения, стоит прибегать к более радикальному лечению. Необходимо обеспечить переливание крови. Этот метод может потребоваться в случае, когда беременной противопоказаны вышеперечисленные препараты по индивидуальной непереносимости.
Тромбоцитопения опасное заболевание, особенно если речь идет о будущей матери. Поэтому симптоматика патологии нуждается в обязательном обследовании у врача. Не стоит пренебрегать своим здоровьем и жизнью малыша в утробе. На приеме у гематолога и после сдачи необходимых анализов, в случае подтверждения диагноза, важно следовать назначениям специалиста.
Чаще всего курс лечения направлен не на увеличение выработки кровяных пластин в крови, а на устранение основной причины заболевания. Не стоит зря бояться, что приписанные медикаменты навредят малышу. Все лекарственные препараты абсолютно безвредны для вашего ребенка. Здесь все наоборот, если их не принимать появится серьезный риск потерять чадо при родах.
Каких продуктов остерегаться при тромбоцитопении:
- цитрусовых: апельсин, мандарин, лимон и грейпфрут,

- копчености,
- консервы, которые содержат уксус или лимонную кислоту.
Если беременная женщина не будет следовать рекомендациям лечащего врача или несерьезно относиться к приписанным препаратам, возможные тяжелые последствия.
- Гипоксия, что предполагает низкий уровень содержания кислорода в крови.
- Ребенок может отставать в развитии.
- Как только начнется родовая деятельность, может развиться кровотечение, которое остановить будет сложно. Может потребоваться донорская кровь, поскольку мать теряет много крови. Кровотечение иногда проявляется в послеродовом периоде.
- Выкидыш или преждевременные роды. Малыши в этом случае выживают крайне редко. Они слабые и самостоятельно выкарабкаться не могут.
Низкие тромбоциты при беременности
Состояние, при котором величина тромбоцитов ниже допустимых значений, обозначается термином тромбоцитопения. Данное состояние носит патологический характер и требует немедленного оказания медицинской помощи.
- нарушение процесса нормального свёртывания крови;
- патологии мочевыделительной системы, в частности – поражение клубочкового аппарата почек;
- наследственные коагулопатии;
- тромбоцитопенические пурпуры;
- ДВС-синдром;
- поражение костного мозга;
- мегалобластные анемии;
- застойные формы сердечной недостаточности;
- манифестация системной красной волчанки;
- инфекционное заражение, чаще вирусной природы;
- аутоиммунные патологии;
- недостаток витаминов, а также макро- и микроэлементов;
- приём лекарственных препаратов, влияющих на уровень тромбоцитов. К ним относят любые противоопухолевые средства, некоторые виды анальгетиков, противовирусных, антибактериальных, сердечно-сосудистых и психотропных лекарств.
Поэтому важно сообщить сотруднику лаборатории о принимаемых препаратах при сдаче крови на анализ.
Симптомы снижения тромбоцитов
Беременным важно проходить все плановые осмотры у врача и вовремя сдавать лабораторные анализы. Однако при проявлении первых симптомов тромбоцитопении исследование следует пройти незамедлительно. Симптомы:
- на коже образуются синяки даже при лёгком воздействии;
- пациентку часто беспокоит кровоточивость дёсен и кровотечения из носа;
- образование точечных кровоизлияний на поверхности кожи;
- мелкие ранки и царапины долго кровоточат и не заживают.
Следует отметить, что подсчёт тромбоцитов отдельно не производится. Их определение проводится в рамках клинического анализа крови, наряду с подсчётом всех типов лейкоцитов и эритроцитов. При выявлении тромбоцитопении при беременности, пациентке назначают дополнительные методы исследования.
Правила подготовки к анализу
Сдавать кровь беременной женщине следует в утренние часы, строго натощак. Минимальный временной интервал после последнего приёма пищи – 8 часов. Разрешается употребление чистой и несладкой воды в неограниченном количестве.
Перед тем как сдать кровь следует ограничить физическую и эмоциональную нагрузку на 4 часа.
Важно: при интерпретации результатов врач должен учитывать беременность пациентки, поскольку нормальные значения существенно отличаются. Недопустима постановка диагноза и подбор методов терапии по одному анализу или исследуемому показателю. Должно проводиться комплексное обследование и сбор анамнеза пациентки.
Почему повышается уровень тромбоцитов
Тромбоцитоз может возникать из-за:
- продолжительного токсикоза, осложненного приступами тошноты и рвотными позывами,
- расстройства пищеварения, сопровождающегося жидким стулом,
- недостаточного употребления воды,
- нехватки железа,
- инфекционных заболеваний (токсиплазмоза, легочного воспаления, заражения патогенными микроорганизмами, гепатита, вирусного поражения кишечника),
- воспалительных процессов, вызванных артритом и печеночными недугами,
- возникновения злокачественных опухолей,
- АФС.

Симптомы тромбоцитопении и тромбоцитоза у беременных
То, что тромбоциты понижены или повышены, можно понять по характерным признакам. В обоих случаях они будут одинаковы, поскольку клетки перестают полноценно выполнять свои задачи. Симптомы изменения их уровня:
- появление гематом на коже без причины или при микротравмах;
- сыпь в виде мелких кровоподтеков;
- кровоточивость десен, не связанная со стоматитом или гингивитом;
- темный стул;
- носовые кровотечения;
- увеличение длительности свертываемости крови при небольших порезах;
- одышка;
- онемение подушечек пальцев;
- головная боль;
- бледность кожи.
ЧИТАЕМ ТАКЖЕ: почему идет кровь из носа при беременности: причины

Если уровень тромбоцитов при беременности отличается от нормы незначительно, переживать не стоит – это физиологическая реакция организма на происходящие в нем изменения. При выраженных тревожных симптомах или подозрении на заболевание гинеколог назначит исследование крови и даст направление к гематологу.
Последствия тромбоцитопении при беременности
Отсутствие грамотного и своевременного лечения патологической нехватки тромбоцитов может привести к прерыванию беременности. При этом не имеет значение срок вынашивания ребёнка.
Низкие тромбоциты при беременности существенно повышают риск кровотечений при родах. Кроме этого, повышается и вероятность кровотечения внутренних органов у новорождённого малыша. Угрозу для жизни представляет кровоизлияние в головной мозг.
Поэтому на этапе вынашивания малыша важно максимально скорректировать показатель тромбоцитов. Вопрос о необходимости кесарева сечения решается исключительно лечащим врачом исходя из анамнеза пациентки и наличия сопутствующих патологий.
Идиопатическая тромбоцитопения у беременных

Идиопатическая тромбоцитопения у беременных / С. У. Жанабаева, Ш. П. Отарбаева, Н. С. Шигамбекова [и др.]. — Текст : непосредственный // Молодой ученый. — 2019. — № 14 (252). — С. 39-41. — URL: https://moluch.ru/archive/252/56765/ (дата обращения: 10.02.2022).
Актуальность: на сегодняшний день, можно встретить не мало женщин с различными аутоиммунными заболеваниями связанные с свертываемостью крови, о которых женщина может и не подозревать. Особенно клиническое проявление происходит в период беременности. Так как, на организм женщины возлагается большая нагрузка, прибавляется новое кровообращение называемое фетоплацентарным, которое включает в себя мать-ребенок-плацента. Одним из часто встречаемых аутоиммунных заболеваний крови является ИТП. Это заболевание с изолированной иммунной тромбоцитопенией ниже 100,0 • 109 /л, сопровождающееся с или без геморрагического синдрома различной степени выраженности [1–3]. Мужчины болеют в 5–6 раз реже чем женщины. Чаще заболевают лица в возрасте от 20 до 40 лет — 54 % больных, от 40 до 60 лет -30 % и совсем редко моложе 20 и старше 70 лет (5 % и 11 % соответственно), беременность — составляет 19 %, клиническая картина может быть похожа на ИТП, но основная часть этого процента приходить к гестационной тромбоцитопении, которая после окончания беременности приходит в свои нормальные цифры [7–9]. Беременность у больных с ИТП не противопоказана, но ее планирование является одним из важнейших условий ее благополучного течения. Так как, аномальные антитела, вырабатываемые при ИТП, могут проникать сквозь плаценту и провоцировать осложнения у плода, что может усугубить течение беременности, и привести к осложнениям со стороны матери и плода. Поэтому начало беременности должно происходить в состоянии клинической компенсации, при отсутствии геморрагического синдрома и количестве тромбоцитов выше 50,0 • 109 /л [4–6, 8, 9].
Цель исследования: оценить и сравнить частоту изменений в клинической картине, также клинико-гемостазологическом анализе при гестационной тромбоцитопении и ИТП во время беременности. Выбрать оптимальный метод родорозрешения при ИТП.
Материалы иметоды исследования: Исследование проводилось в городе Караганда на базе Областного Клинического Центра. Для исследования были взяты истории с 2015 по 2016 года. Из данных историй выделены 80 историй женщин в возрасте от 20 до 35 лет с диагнозом «Идиопатическая тромбоцитопеническая пурпура».
При сравнении клинико-лабораторных обследований и клинической картины беременных с ИТП и группой беременных с гестационной тромбоцитопенией позволило детально охарактеризовать особенности течения гестационного процесса, а также особенности течения заболевания при наступлении беременности, во время родов.
В I триместре при исследовании амбулаторных карт у беременных с диагнозом гестационная тромбоцитопения клинико-лабораторные обследования показали: тромбоциты˃70*10 9 /л. (в среднем тромбоциты составляли 84,3*10 9 /л.). Во II триместре при исследовании тромбоциты ˃100*10 9 /л. в среднем (124,3*10 9 /л.). На III триместре уровень тромбоцитов в крови поднялся до нормальных цифр 200*10 9 /л.
Жалобы у беременных с гестационной тромбоцитопенией на I триместре были на усталость, головокружение, слабость, кровоточивость из носа и десен. Во II и III триместре жалобы на кровоточивость из носа и десен, резкая слабость не наблюдалось, беременные чувствовали себя лучше и бодрей. У женщин с дигнозом ИТП в I триместре тромбоциты ˂50*10 9 /л. в среднем (тромбоциты 25,4*10 9 /л). Во II и III триместре тромбоциты в крови повысились на немного (> 90х10 9 /л).Беременные с диагнозом ИТП предьявляли жалобы на частые кровоточивости из носа, которые не останавливались в течении 10–15 минут, появление синяков в местах прикосновений, которые иногда и формировались без внешних воздействий, мелкоточечные кровоизлияния (экхимозы), чаще были замечены на передней поверхности туловища и конечностях. Беременные, которые употребляли глюкокортикоидную терапию (0,5–0,7 мг/кг) от ИТП значительно лучше стали себя чувствовать, кровоточивость из носа и десен уменьшилось, новых мелкоклеточных кровоизлияний не было замечено. Из 80 женщин 86 % были беременные с гестационной тромбоцитопенией, оставшиеся 14 % беременные с ИТП.
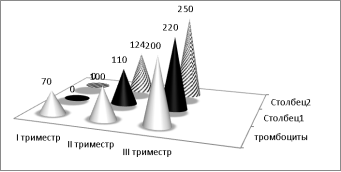
Рис. 1. Клинико-гемостазиограмма беременных с гестационной тромбоцитопенией уровень тромбоцитов в крови
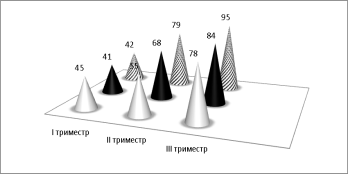
Рис. 2. Клинико-гемостазиограмма беременных с идиопатической тромбоцитопенической пурпурой уровень тромбоцитов в крови
Результаты исследования иобсуждения: Беременные с гестационной тромбоцитопенией, у которых до беременности не встречались заболевания, связанные с кровью родоразрешались самостоятельно. Женщины имевшие гестационную тромбоцитопению, не нуждались в лечении, так как это является транзиторным состоянием, которое можно заметить при изменении анализов в соответствующие триместры. После родоразрешения женщины имевшие гестационную тромбоцитопению сдали развернутый анализ крови в котором количество тромбоцитов было в норме 300*10 9 /л. Беременные с ИТП при наступлении и вынашивании беременности находились в клинико-гематологической ремиссии, что и не приводила к существенным ухудшениям состояния на протяжении гестации. Так как, наиболее угрожаемыми по развитию рецидивов в период беременности являются I и II триместры, при которых беременность может прерваться из за не вынашивания беременности, плацентарной недостаточности, что приводит к преждевременной отслойке нормально расположенной плаценты. Беременные находились под строгим контролем у лечащих врачей в поликлинике по месту жительства, которые вели мониторинг анализов крови при каждом посещении беременной. Беременным с ИТП родоразрешались на 3–4 уровнях, так как это является редким и не простым случаем, что может привести к осложнениям связанные с жизнью матери и ребенка. Прежде чем родоразрешать беременных с ИТП, они были проинформированы возможными осложнениями, которые могут возникнуть во время родов и послеродовом периоде, были даны рекомендации и взято соглашение.
Выводы:
- Планирование беременности при ИТП, управление ее течением и своевременная адекватная терапия способствуют предупреждению обострения заболевания. Предотвращает появления осложнений в период гестации, во период родов и послеродовом периоде.
- Течение беременности и её исход зависят от тяжести заболевания и от проводимой терапии.
- Масчан А. А., Румянцев А. Г., Ковалева Л. Г., Афанасьев Б. В., Поспелова Т. И., Зарицкий А. Ю. и др. Рекомендации Российского совета экспертов по диагностике и лечению больных первичной иммунной тробоцитопенией. Онкогематология. 2010;
- Provan D., Stasi R., Newland A. S., Blanchette V. S., Bolton-Maggs P., Bussel J. B., et al. International consensus report on the investigation and management of primary immune thrombocytopenia. Blood. 2010;
- Rodeghiero F., Stasi R., Gernsheimer T., Michel M., Provan D., Arnold D. M., et al. Standardization of terminology, definitions and outcome criteria in immune thrombocytopenic purpura of adults and children: report from international working group. Blood. 2009;
- Clines D. B., Bussel J. B. How I treat ITP. Blood. 2005; 106(7): 2244–51.
- Neunert C., Lim W., Crowther M., Cohen A., Solberg L.Jr., Crowther M. A. The American Society of Hematology 2011 evidence-based practice guideline for immune thrombocytopenia. Blood. 2011;
- Ковалева Л. Г., Пустовая Е. И., Сафонова Т. И. Идиопатическая тромбоцитопеническая пурпура (ИТП) взрослых. Первичная иммунная тромбоцитопения (ИТП) взрослых. Болезнь Верльгофа. М.: Нью Мун; 2014.
- Fogarty P. F., Segal J. B. The epidemiology of immune thrombocytopenic purpura. Curr. Opin. Hematol. 2007;
- George J. N., Woolf S. H., Raskob G. E., Wasser J. S., Aledort L. M., Ballem P. J., et al. Idiopathic thrombocytopenic purpura: a practice guideline developed by explicit methods for the American Society of Hematology. Blood. 1996;
- Webert K. E., Mittal R., Sigouin C., Heddle N. M., Kelton J. G. A retrospective, 11-year analysis of obstetrical patients with idiopathic thrombocytopenic purpura. Blood. 2003
Основные термины (генерируются автоматически): III, беременная, тромбоцитопения, уровень тромбоцитов, время родов, вынашивание беременности, геморрагический синдром, клиническая картина, период беременности, послеродовой период.
Тромбоцитопения при беременности

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Тромбоцитопения при беременности достаточно распространена.
Тромбоцитопения – это заболевание, при котором процент содержания тромбоцитов в крови уменьшается. Тромбоциты – это разновидность мегакариоцитарной цитоплазмы, не содержащей ядра. Также тромбоциты принимают участие в локализованных воспалительных процессах. В оболочке тромбоцитов содержатся особые молекулы, распознающие повреждения в сосудах. Таким образом, тромбоцит внедряется в стенку поврежденного сосуда и выступает в роли живой латки. Однако, основная роль тромбоцитов все-таки в заключается в остановке кровотечения. Из тромбоцитов формируется тромбоцитарная пробка, вырабатываются факторы, сужающие сосудистые стенки, активируется система, влияющая на формирование сгустка фибрина. Тромбоциты вырабатываются клетками красного костного мозга, при неблагоприятных факторах процесс выработки угнетается и возникает тромбоцитопения – низкая свертываемость крови. Визуально недостаток тромбоцитов проявляется в виде диапедезной сыпи – мелких кровотечений. Тромбоцитопения при беременности опасна тем, что очень высока вероятность кровоизлияний в органы и внутричерепную полость. Также есть риск развития тромбоцитопении у плода. Поэтому беременным нужно особенно ответственно отнестись к сдаче анализов крови и оценить возможный риск при отсутствии лечения.
Код по МКБ-10
Причины тромбоцитопении при беременности
Причины тромбоцитопении при беременности бывают разными, это нередкая патология. Основные причины тромбоцитопении:
- сокращение жизнеспособности тромбоцитов из-за гормонального дисбаланса;
- увеличение объема крови и из-за этого уменьшение процентного содержания тромбоцитов;
- неправильное питание, связанное с недостаточным поступлением необходимых витаминов, а именно фоллатов, витамина в 12;
- состояние невропатии у беременной, преэклампсии, эклампсии;
- инфекционные заболевания вирусного характера;
- развитие аутоиммунной тромбоцитопении при активации иммунной системы у беременных;
- наличие аллергии;
- акушерское кровотечение (при отслойке плаценты);
- при внутриутробной гибели плода;
- различные интоксикации и побочные действия после приема антибактериальных препаратов.
Также возможно физиологическое уменьшение процента тромбоцитов в крови (100*109). Оно не требует специфического лечения, показан только контроль анализов крови. Если же фиксируется факт патологического снижения тромбоцитов, то требуется неотложное устранение причины и специальное индивидуальное лечение. Эти меры необходимы для предупреждения опасных патологий при беременности и в родах.

[1], [2], [3], [4], [5], [6]
Симптомы тромбоцитопении при беременности
Симптомы тромбоцитопении при беременности имеют более яркое и разнообразное описание, нежели у других больных. Для беременных характерны:
- Появление на кожных покровах небольших гематом после прикосновений, иногда даже без внешнего воздействия на них.
- Различные кровотечения – носовые, из десен. Но этот признак нельзя назвать сугубо специфическим, у многих беременных на фоне дефицита витаминов развивается воспаление десен.
- Кровотечения из желудочно-кишечного тракта, также фиксируются кровотечения из трещин заднего прохода, из геморроидальных узлов при геморрое.
- Кровотечения из полости матки, не связанные с менструальным циклом.
- Появление мелкоточечных кровоизлияний, поражающих переднюю поверхность туловища и конечности.
Симптомы тромбоцитопении при беременности говорят об очень серьезных нарушениях процесса кроветворения. Это очень опасно как и в период беременности, так и в родах. Особую опасность представляет высокая вероятность кровотечения, что может стоить жизни самой беременной, так и привести к развитию тромбоцитопении у новорожденного. В родах женщинам с тромбоцитопенией запрещают проводить какие-либо действия, сопровождающиеся физическим воздействием на ребенка, так как это может стать причиной кровотечения во внутричерепную полость.
Вторичная тромбоцитопения при беременности
Вторичная тромбоцитопения при беременности чаще всего диагностируется во втором триместре беременности и может развиться в нескольких случаях. В основном, такой вид тромбоцитопении развивается по причине облучения организма (лучевая болезнь), отравление токсическими соединения (соли тяжелых металлов, производные бензина, алкоголь), также тромбоцитопения может сформироваться как симптом при таком заболевании, как уремия. Помимо этого, вторичная тромбоцитопения при беременности развивается при токсическом поражении костного мозга и угнетении роста мегакариоцитов, при воздействии на косный мозг бактериальных ядов, а особенно губительно действие вирусов (ветряной оспы, скарлатины, кори, инфекционного мононуклеоза и др.). Препараты группы цитостатиков также снижают уровень тромбоцитов, так как направлены на угнетение роста мегакариоцитов. Также тромбоцитопения развивается при лейкозе, когда костный мозг перерождается и замещается стромой, и спленомегалии – чрезмерной гипертрофии селезенки из-за дисфункции печени или если селезеночная вена непроходима.
Вторичная тромбоцитопения при беременности особенно опасна для ребенка, так как антитела с током крови легко проникают через пуповину в его организм и это приводит к разрушению тромбоцитов у плода. Но при своевременной диагностике и специальному лечению прогноз для матери и ребенка благоприятный.
Диагностика тромбоцитопении при беременности
Диагностика тромбоцитопении при беременности в первую очередь включает лабораторные методы диагностики. Итак, диагностика тромбоцитопении состоит из нескольких этапов:
- Врачебного осмотра.
- Проведения анализа крови (биохимический и клинический).
- Выявление фактора свертываемости крови.
- Анализ крови, свидетельствующий о том, вырабатываются ли к тромбоцитам аутоантитела.
- Проведение аспирационной биопсии костного мозга.
Анализ крови – это наиболее удобный способ оценить процентное соотношении в крови лейкоцитов, эритроцитов и тромбоцитов. Также проводят анализ мочи на выявление гемосидерина.
Если при врачебном осмотре беременной визуально проявляются симптомы тромбоцитопении – мелкоточечная сыпь на кожи, мелкие кровоизлияния в слизистую рта, конъюнктиву, то это повод провести не только анализ крови, но и сделать пункцию костного мозга. При преобладании в мазке костного мозга большого количества мегакариоцитов говорит о том, что тромбоциты в организме разрушаются или депонируют в селезенке.
Подтверждение тромбоцитопении требует от врача-гематолога заключения о том, каков характер заболевания и патогенез. В дальнейшем как можно скорее назначается специфическое лечение, что дает благоприятный прогноз как для матери, так и для ребенка.

[7], [8], [9], [10], [11], [12]
Тромбоцитопенические синдромы во время беременности
1) Отделение клинических исследований по тромбозам и гемостазу медицинской генетики клиники
Каса Соллиево делла Софференца, Италия;
2) Кафедра акушерства и гинекологии № 2 Центра здоровья детей Первого МГМУ им. И.М. Сеченова, Москва, Россия;
3) «Городская клиническая больница № 67 им. Л.А. Ворохобова» Департамента здравоохранения Москвы, Москва, Россия
Проведен систематический анализ данных об этиологии и патогенезе состояний, связанных с тромбоцитопенией во время беременности. В обзор включены зарубежные и отечественные статьи, найденные в eLibrary и PubMed по данной теме, опубликованные за последние 10 лет. Проанализированы данные о наиболее изученных и распространенных заболеваниях, сопровождающихся тромбоцитопенией во время гестации: гестационная тромбоцитопения (тромбоцитопения беременных, псевдоидиопатическая тромбоцитопеническая пурпура), иммунная тромбоцитопеническая пурпура (ИТП), преэклампсия, HELLP-синдром, тромботическая тромбоцитопеническая пурпура (болезнь Мошковица, ТТП), атипичный гемолитико-уремический синдром (аГУС), острый жировой гепатоз беременных, гепарин-индуцированная тромбоцитопения (ГИТ), антифосфолипидный синдром и вирус-индуцированная тромбоцитопения (ВИТ). Проведенный анализ позволит более тщательно проводить дифференциальную диагностику причин тромбоцитопении у беременных и своевременно назначать этиотропное лечение.
Проблема ведения беременности высокого риска продолжает оставаться актуальной во всех странах мира. Одной из причин может выступать развитие тромбоцитопенических синдромов на фоне беременности, которые представляют особый интерес, так как данная группа пациенток требует индивидуального подхода в отношении сохранения и ведения беременности.
Согласно статистическому анализу медицинской литературы, тромбоцитопения развивается у 5–10% беременных женщин [1], поэтому такие пациентки нуждаются в своевременном осуществлении диагностического поиска и лечения.
Тромбоцитопения определяется как количество тромбоцитов менее 150×109/л, что соответствует 2,5-му перцентилю нормального распределения уровня тромбоцитов, и чревата развитием геморрагического синдрома.
В акушерстве и гинекологии наиболее пристальное внимание уделяется гестационной тромбоцитопении (таблица). Данная тромбоцитопения считается самой распространенной причиной уменьшения количества тромбоцитов у беременных женщин, составляет около 75% всех случаев [2] и возникает чаще всего в конце II и в начале III триместра [3]. Особенно важно подчеркнуть, что патогенез еще окончательно не ясен, но может быть связан с гемодилюцией и/или ускоренным клиренсом тромбоцитов в плацентарном кровотоке [4, 5]. Как правило, пациентки чаще всего здоровы, в анамнезе отсутствуют данные о наличии каких-либо заболеваний, приводящих к геморрагическому синдрому; также нет клинических проявлений преэклампсии/HELLP-синдрома и других расстройств [1].
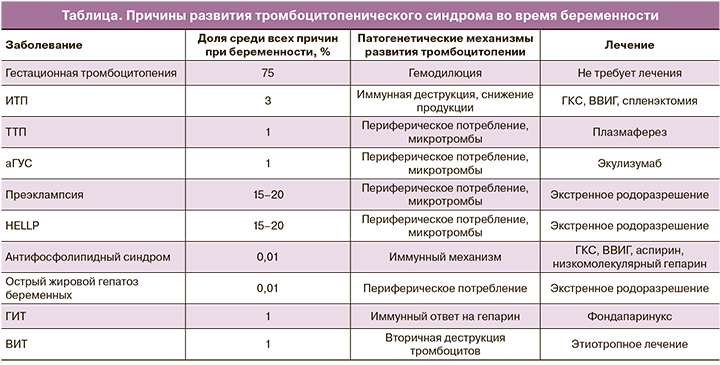
Необходимы серологические исследования на антинуклеарные антитела, антифосфолипидные антитела отрицательные, а физикальное обследование исключает артериальную гипертензию или другие причины тромбоцитопении, связанные с беременностью [1]. Диагноз тромбоцитопении беременных, по сравнению с иммунной тромбоцитопенической пурпурой, может быть поставлен ретроспективно, так как псевдоидиопатическая тромбоцитопеническая пурпура проходит после завершения беременности в течение 2 месяцев [3, 5]. Следует отметить, что пациентки не имеют высокого риска патологического течения беременности и родов, не требуют лечения, но нуждаются в периодическом мониторинге [3, 6].
Идиопатическая тромбоцитопеническая пурпура
В настоящее время значительный интерес представляют особенности течения, диагностики и лечения идеопатической тромбоцитопенической пурпуры (ИТП), развивающейся на фоне беременности. ИТП характеризуется наличием циркулирующих антител класса IgG к тромбоцитам, что приводит к секвестрации и деструкции тромбоцитов в селезенке и ретикулоэндотелиальной системе [3]. По имеющимся данным, ИТП выявляется у 1 из 1000 беременной женщины и составляет только 3% всех случаев тромбоцитопений во время беременности, но является наиболее распространенной причиной уменьшения тромбоцитов ниже 50×109/л, обнаруженных в I и II триместрах [1]. Количество тромбоцитов может упасть во время гестации, и от 15% до 35% матерей нуждаются в терапии до и во время родов [7, 8, 9]. ИТП редко ассоциируется с системной красной волчанкой и лекарственными средствами [10]. Клиническая манифестация у пациенток с тяжелой ИТП включает петехиальную сыпь, пурпуру или другие проявления, связанные с кровотечением [3].
На данный момент не существует золотого стандарта лабораторной диагностики ИТП, и диагноз устанавливается методом исключения [3, 11–13]. Так, рутинное измерение на наличие антител к тромбоцитам не рекомендуется, так как они могут быть обнаружены либо при ИТП, либо при гестационной тромбоцитопении. Специфичность данного исследования составляет около 80%, а чувствительность – около 60% [2]. В многочисленных работах подчеркивается, что если тесты отрицательные, то это не исключает ИТП [2, 3, 8]. Кроме того, исследования включают общий анализ крови, определение количества тромбоцитов и исследование периферической крови для исключения вторичных причин тромбоцитопении [6]. Путем анализа мочи и функциональных печеночных тестов исключают HELLP-синдром и преэклампсию, а тестирование на ВИЧ и вирусный гепатит С исключит вторичные причины [6].
Чаще всего клинической проблемой является дифференциальная диагностика между ИТП и гестационной тромбоцитопенией [6]. Это имеет особое значение для плода, так как из-за трансплацентарного прохождения антител ИТП может вызывать тромбоцитопению у плода, тогда как гестационная тромбоцитопения – нет [6]. В большинстве исследований, проведенных среди беременных женщин с ИТП, неонатальная тромбоцитопения возникает в 14% беременностей: 7,5% имеют тяжелую тромбоцитопению с количеством тромбоцитов менее 50×109/л [6, 7, 14]. Кроме того, 4% имели количество тромбоцитов менее 20×109/л, и поэтому они были подвержены высокому риску кровотечения при рождении [6].
Глюкокортикостероиды (ГКС) и внутривенные иммуноглобулины (ВВИГ) являются базисной терапией ИТП во время беременности [3, 6]. Механизм действия ГКС в лечении ИТП включает снижение продукции аутоантител и супрессию фагоцитарной функции ретикуло-эндотелиальной системы [15], а .
Грандоне Э. , Мингалимов М.А. , Григорьева К.Н. , Бицадзе В.О. , Шкода А.С. , Хизроева Д.Х. , Воробьев А.В. , Макацария А.Д.
Первичная иммунная тромбоцитопения у беременных (обзор литературы)
Ведение беременных с ИТП актуально для гематологов и акушеров-гинекологов. В статье представлен обзор литературы о методах диагностики и стратегии лечения беременных с иммунной тромбоцитопенией. Подробно описаны причины, ограничивающие использование основных патогенетических препаратов в когорте у беременных. Приведены работы эффективного и безопасного использования RhTPO у беременных.
Ключевые слова
Об авторах
ФГАОУ ВО «Первый Московский государственный медицинский университет имени И. М. Сеченова» Минздрава России
Россия
Список литературы
1. Данишян К. И., Соболева О. А., Галстян Г. М., Зверева А. В., Соркина О. М. Лапароскопическая спленэктомия при иммунной тромбоцитопенической пурпуре у беременных. // Терапевтический архив. 2016; 88 (7): с 109-113.
2. Ковалева Л. Г., Пустовая Е. И., Сафонова Т. И. Идиопатическая тромбоцитопеническая пурпура (ИТП) взрослых. Первичная иммунная тромбоцитопения (ИТП) взрослых. Болезнь Верльгофа. //М.: Нью Мун; 2014.
3. Меликян А. Л., Пустовая Е. И., Цветаева Н. В. и др. Национальные клинические рекомендации по диагностике и лечению первичной иммунной тромбоцитопении (идиопатической тромбоцитопенической пурпуры) у взрослых. // Гематология и трансфузиология. 2015. № 1: с 1501-1544.
4. Петрухин В. А., Мареева М. Ю., Ковалева Л. Г., Мравян С. Р. Тромбоцитопении у беременных // Рос. вестн. акуш. гин. 2011. Т. 11, № 2. C. 20-26.
5. Тютюнник В. Л., Кан Н.Е., Чупрынин В. Д., Михайлова О. И., Виноградова М. А. Опыт ведения беременных с рефрактерной тромбоцитопений. // Акушерство и гинекология: новости, мнения, обучение. № 2. 2017.
6. Alstead E. M., Ritchie J. K., Lennard-Jones J.E. et al. Safety of azathioprine in pregnancy in inflammatory bowel disease. // Gastroenterology. 1990. 99 (2): Р 443-446.
7. Bergmann F., Rath W. The Differential Diagnosis of Thrombocytopenia in Pregnancy: An interdisciplinary challenge. // Medicine. 2015. doi:10.3238/arztebl.0795.
8. Challa D. K., Velmurugan R., Ober R. J., Sally Ward E. FcRn: from molecular interactions to regulation of IgG pharmacokinetics and functions. // Curr Top Microbiol Immunol. 2014.
9. Chakravarty E. F., Murray E. R., Kelman A., Farmer P. Pregnancy outcomes after maternal exposure to rituximab. // Blood 2011;117: Р. 1499-506.
10. Decroocq J., Marcellin L., Le Ray C., Willems L. Rescue therapy with romiplostim for refractory primary immune thrombocytopenia during pregnancy. // Obstet Gynecol. 2014; 124 (2 Pt2 Suppl 1): P. 481-483.
11. Duglas B. Cines, Lisa D. Levine. Thrombocytopenia in pregnancy. American Society of Hematology. Blood2017. 130: P2271-2277.
12. Gernsheimer T., McCrae K. R. Immune thrombocytopenic purpura in pregnancy. // Curr. Opin. Hematol. 2007. 14 (5): P. 574-80.
13. Ghetie V., Ward E. S. Transcytosis and catabolism of antibody. // Immunol Res. 2002; 25 (2): P. 97-113.
14. Hachisuga K., Hidaka N., Fujita Y., Fukushima K., Kato K. Can we predict neonatal thrombocytopenia in offspring of women with idiopathic thrombocytopenic purpura? // Blood Res 2014. 49 (4): P. 259-264.
15. Hviid A., M0lgaard-Nielsen D. Corticosteroid use during pregnancy and risk of orofacial clefts. // CMAJ2011. 183 (7): P 796-804.
16. Imbach P., Crowther M. Thrombopoietin-receptor agonists for primary immune thrombocytopenia. // N Engl J Med. 2011. 365 (8): P. 734-741.
17. Loustau V., Debouverie O., Canoui-Poitrine F., et al. Effect of pregnancy on the course of immune thrombocytopenia: a retrospective study of 118 pregnancies in 82 women. // Br J Haematol2014. 166 (6): P. 929-935.
18. Neunert C., Lim W., Crowther M., Cohen A., Solberg L. Jr., Crowther M.A. The American Society of Hematology 2011 evidence-based practice guideline for immune thrombocytopenia. //Blood. 2011. 117 (16): P. 4190-207.
19. Park-Wyllie L., Mazzotta P., Pastuszak A., et al. Birth defects after maternal exposure to corticosteroids: prospective cohort study and meta-analysis of epidemiological studies. 11 Teratology 2000. 62 (6): P 385-392.
20. Patil A. S., Dotters-Katz S.K., Metjian A. D., James A. H., Swamy G. K. Use of a thrombopoietin mimetic for chronic immune thrombocytopenic purpura in pregnancy. 11 Obstet Gynecol. 2013. 122 (2 Pt2): P. 483-485.
21. Pintova S., Bhardwaj A. S., Aledort L. M. IVIG – a hemolytic culprit. 11 N Engl J Med 2012; 367 (10): P. 974-976.
22. Price H. V., Salaman J. R., Laurence K. M., Langmaid H. Immunosuppressive drugs and the foetus. 11 Transplantation. 1976. 21 (4): P 294-298.
23. Provan D., Stasi R., Newland A. C., et al. International consensus report on the investigation and management of primary immune thrombocytopenia. 11 Blood. 2010.115 (2): P. 168-186.
24. Reddy D., Murphy S. J., Kane S. V., Present D. H., Kornbluth A. A. Relapses of inflammatory bowel disease during pregnancy: in-hospital management and birth outcomes. 11 Am J Gastroenterol. 2008. 103(5): P. 1203-1209.
25. Reeta Mahey, Simran Deep Kaur, Sunil Chumber, Alka Kriplani, and Neerja Bhatla. Splenectomy during pregnancy: treatment of refractory immune thrombocytopenic purpura. 11 Published online 2013. Dec 20. doi: 10.11361bcr-2013-201778.
26. Reindl W., Schmid R. M., Huber W. Cyclosporin A treatment of steroid-refractory ulcerative colitis during pregnancy: report of two cases. 11 Gut. 2007. 56 (7): P. 1019.
27. Roopenian D. C., Akilesh S. FcRn: the neonatal Fc receptor comes of age. 11 Nat Rev Immunol. 2007. 7 (9): P. 715-725.
28. Subbaiah M., Kumar S., Roy K. K., Sharma J.B., Singh N. Pregnancy outcome in patients with idiopathic thrombocytopenic purpura. Arch Gynecol Obstet 2014. 289 (2): P 269-273.
29. Sun D., Shehata N., Ye X. Y., et al. Corticosteroids compared with intravenous immunoglobulin for the treatment of immune thrombocytopenia in pregnancy. 11 Blood. 2016. 128 (10): P. 1329-1335.
30. van der Lugt N. M., van Kampen A., Walther F. J., Brand A., Lopriore E. Outcome and management in neonatal thrombocytopenia due to maternal idiopathic thrombocytopenic purpura. 11 Vox Sang 2013. 105 (3): P. 236-243.
31. Wegnelius Gisela, Bremme Katarina, Lindqvist Pelle G. Efficacy of treatment immune thrombocytopenic purpura in pregnancy with corticosteroids and intravenous immunoglobulin: a prospective follow-up of suggested practice. 11 Blood Coagulation & Fibrinolysis: March 2018.- Volume 29.- Issue 2. P. 141-147.
32. Winkelhorst D., Murphy M.F., Greinacher A., et al. Antenatal management in fetal and neonatal alloimmune thrombocytopenia: a systematic review. 11 Blood. 2017. 129 (11): P 1538-1547.
33. Yang B. B., Doshi S., Arkam K., Franklin J., Chow A. T. Development of romiplostim for treatment of primary immune thrombocytopenia from a pharmacokinetic and pharmacodynamic perspective. 11 Clin Pharmacokinet. 2016. 55 (9): P. 1045-1058.
34. Yildirim Y., Tinar S., Oner R. S., Kaya B., Toz E. Gestational diabetes mellitus in patients receiving long-term corticosteroid therapy during pregnancy. 11 J Perinat Med 2006. 34 (4): P. 280-284.
35. Zhangyuan Kong, Ping Qin, Shan Xiao. A novel recombinant human thrombopoietin therapy for the management of immune thrombocytopenia in pregnancy. 11 Blood 2017. 130: P1097-1103.
Идиопатическая тромбоцитопеническая пурпура и беременность: возможности современной медицины
Представляем интересные клинические случаи ведения и исходов беременности у двух пациенток с идиопатической тромбоцитопенической пурпурой (ИТП).
Идиопатическая тромбоцитопеническая пурпура — это аутоиммунное заболевание, которое характеризуется стойким снижением уровня тромбоцитов — клеток крови, участвующих в процессе тромбообразования. Вследствие иммунного конфликта образуются антитела, которые связываются с тромбоцитами и вызывают их преждевременное разрушение в особых тканях организма (ретикулоэндотелиальной системы), особенно в селезенке. Во многих случаях удаление селезенки (спленэктомия) является терапией выбора в случаях, когда медикаментозное лечение неэффективно, но всегда требует особого внимания у беременных пациенток, ведь врачи несут двойную ответственность — за жизнь матери и ребенка.
Обе пациентки наблюдались во время беременности в женской консультации филиала ГКБ №52. Сразу при первом обращении пациентки были консультированы врачом-гематологом, который оценил течение заболевания, провел необходимые диагностические мероприятия и наметил тактику ведения в период беременности и родов. В течение беременности женщины госпитализировались в гинекологический стационар и отделение патологии беременности (ОПБ) с угрозой преждевременных родов; получали гормональную терапию, курсы иммуноглобулина человеческого нормального с непродолжительным клиническим эффектом (умеренным, преходящим ростом уровня тромбоцитов). Перед родами (на сроках беременности 35-36 у одной и 37-38 недель у другой) женщины были госпитализированы в ОПБ родильного дома филиала ГКБ №52 для оценки акушерской и гематологической ситуации и решения вопроса о сроках и методе родоразрешения. По данным УЗИ, у обеих пациенток плод развивался соответственно гестационному сроку, признаков внутриутробного страдания плода не выявлено.
После курса лечения в условиях ОПБ были проведены мультидисциплинарные консилиумы с участием акушера-гинеколога, гематолога, хирурга, анестезиолога-реаниматолога. В обоих случаях заключение специалистов было сходным: учитывая доношенный срок беременности, низкий уровень тромбоцитов, высокий риск развития послеродового кровотечения, решено в каждом случае родоразрешить беременную путем операции кесарева сечения; симультанно с оперативным родоразрешением, после завершения кесарева сечения выполнить с лечебной целью спленэктомию лапароскопическим доступом. Показанием к спленэктомии явилось наличие идиопатической тромбоцитопенической пурпуры хронического течения, устойчивой к стандартной терапии кортикостероидами и иммуноглобулином.
Операция проведена двумя бригадами: первым этапом кесарево сечение бригадой акушеров-гинекологов, вторым – лапароскопическая спленэктомия бригадой хирургов. Послеоперационный период протекал в условиях отделения реанимации и интенсивной терапии и 1-го хирургического отделения, без осложнений. К проводимому лечению дополнительно было назначено введение больших доз человеческого нормального иммуноглобулина для подавления образования антител к тромбоцитам; получен хороший ответ — рост уровня тромбоцитов до нормальных значений. Послеоперационный мультидисциплинарный консилиум установил, что оперативное лечение ИТП у обеих пациенток эффективно, и родильницы могут быть выписаны домой одновременно с малышами.
Лапароскопическая спленэктомия, наряду с традиционными преимуществами лапароскопических операций, позволяет существенно снизить уровень инфекционных и геморрагических послеоперационных осложнений, присущих пациентам с гематологическими и аутоиммунными заболеваниями, сократить сроки восстановления и добиться лучших результатов лечения в меньшие сроки. Это и явилось основанием для выбора лапароскопического доступа.
Важная особенность описанной ситуации – контроль системы гемостаза. Высокий риск акушерского кровотечения (у пациенток с ИТП) в сочетании с высокой вероятностью тромбообразования в раннем послеоперационном периоде (после спленэктомии) делает состояние гемостаза непредсказуемым. Решение вопроса – мониторинг гемостаза с помощью интегральной методики – тромбоэластографии и конечно, опыт и профессионализм нашей гемостазиологической службы.
Ведение беременности и родов у пациенток с различными гематологическими заболеваниями — специфика нашего родильного дома: за полтора года работы был накоплен опыт благополучного родоразрешения 7 пациенток с ИТП. У 5 беременных роды были оперативными, двое родили через естественные родовые пути. Ни в одном из случаев роды и послеродовый период не осложнились кровотечением, во всех случаях родились здоровые малыши.
Слияние акушерских стационаров и клинических больниц, проведенное руководством нашего города в последние годы, позволило создать крупные многопрофильные центры, способные решать практически любые проблемы беременных женщин. Так и в нашей ежедневной практике слаженная, высокопрофессиональная работа врачей разных специальностей решает самые сложные клинические задачи и дарит молодым женщинам счастье быть мамой.